Znakovi i simptomi dijabetesa tipa 2: liječenje i pregledi pacijenata
Dijabetes tipa 2 (dijabetes koji nije ovisan o insulinu) je metabolička bolest koju karakterizira kronična hiperglikemija, koja se razvija kao posljedica oslabljene interakcije inzulina sa stanicama tkiva (WHO, 1999).
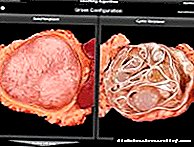
| Šećerna bolest tipa 2. | |
|---|---|
 UN-ov odobreni simbol: Ujedinite se protiv dijabetesa. | |
| ICD-10 | E 11 11. |
| ICD-10-KM | E11 |
| ICD-9 | 250.00 250.00 , 250.02 250.02 |
| Omim | 125853 |
| Diseasesdb | 3661 |
| Medlineplus | 000313 |
| eMedicina | članak / 117853 |
| Mrežica | D003924 |
Godine 1999. Svjetska zdravstvena organizacija okarakterizirala je dijabetes tipa 2 kao metaboličku bolest koja se razvija kao rezultat oštećenog lučenja inzulina ili smanjene osjetljivosti tkiva na inzulin (inzulinska rezistencija).
2009. godine američki profesor R. De Fronzo prvi put je predložio model koji je uključivao već „prijeteći oktet“ ključnih patogenetskih veza koje vode do hiperglikemije. Postalo je očito da pored inzulinske rezistencije ćelija jetre, ciljnih tkiva i disfunkcije β-ćelija, važnu ulogu u patogenezi dijabetesa tipa 2 igraju kršenja inkretskog efekta, prekomerna proizvodnja glukagona a-ćelijama gušterače, aktiviranje lipolize adipocitima, povećana reabsorpcija bubrežne glukoze, kao i disfunkcija prenošenje neurotransmitera na nivou centralnog nervnog sistema. Ta šema, koja je prva pokazala heterogenost razvoja bolesti, donedavno je najjasnije odražavala moderne poglede na patofiziologiju dijabetesa tipa 2. Međutim, 2016. tim naučnika na čelu sa Stanleyem S. Schwartzom predložio je na neki način „revolucionarni“ model, dopunjen s još tri karike u razvoju hiperglikemije: sistemskom upalom, patološkim promjenama crevne mikroflore i oslabljenom proizvodnjom amilina. Dakle, do danas je već poznato 11 međusobno povezanih mehanizama koji provociraju napredovanje dijabetesa.
I. Po ozbiljnosti:
- blag oblik (karakteriziran sposobnošću da se bolest nadoknadi samo prehranom ili dijetom u kombinaciji s uzimanjem jedne tablete lijeka za snižavanje šećera. Vjerovatnoća razvoja angiopatije je mala).
- umjerena ozbiljnost (kompenzacija metaboličkih poremećaja tijekom uzimanja 2-3 tablete lijekova za snižavanje šećera. Možda kombinacija s funkcionalnom fazom vaskularnih komplikacija).
- teški tijek (kompenzacija se postiže kombinacijom tableta lijekova za snižavanje šećera i inzulina ili samo terapijom inzulinom. U ovoj fazi se primjećuju teške manifestacije vaskularnih komplikacija - organski stadij razvoja retinopatije, nefropatije, angiopatije donjih ekstremiteta, encefalopatija, teške manifestacije neuropatije mogu se dijagnosticirati).
II. Prema stupnju kompenzacije metabolizma ugljikohidrata:
- faza kompenzacije
- faza subkompenzacije
- faza dekompenzacije
III. Prisutnošću komplikacija:
Dijabetes tipa 2 nastaje zbog kombinacije genetskih i intravitalnih faktora. Velika većina ljudi s ovom vrstom bolesti ima prekomjernu težinu. Gojaznost sama po sebi jedan je od ozbiljnih faktora rizika za nastanak dijabetesa tipa 2. Kod gojazne djece rizik od razvoja dijabetesa tipa 2 je 4 puta veći.
Slijedeći bezglutensku dijetu kod osoba bez celijakije povećava se rizik od dijabetesa tipa 2. Ovaj je zaključak donesen na osnovu rezultata studija, čiji su rezultati objavljeni na web stranici American Heart Association. Kod ljudi koji su konzumirali više glutena dnevno, rizik od razvoja dijabetesa tipa 2 tokom 30 godina bio je manji nego kod onih koji su zagovarali dijetu bez glutena. Autori djela napominju da su ljudi koji su pokušali izbjeći gluten konzumirali i manje hrane bogate dijetalnim vlaknima koja imaju zaštitna svojstva protiv dijabetesa tipa 2.
Takođe je otkrio učinak na pojavu dijabetesa tipa 2 pri dobijanju velike doze zračenja i radioaktivne kontaminacije u mestu prebivališta.
Dijabetes melitus manifestuje se povećanjem glukoze u krvi, smanjenjem sposobnosti tkiva da uhvate i iskoriste glukozu i povećanjem mobilizacije alternativnih izvora energije - aminokiselina i slobodnih masnih kiselina.
Visoka razina glukoze u krvi i različitih bioloških tekućina uzrokuje porast njihovog osmotskog tlaka - razvija se osmotska diureza (povećani gubitak vode i soli putem bubrega), što dovodi do dehidratacije (dehidratacija) tijela i razvoja deficita natrija, kalija, kalcija i magnezija kationa, aniona klora, fosfat i bikarbonat. Pacijent s dijabetesom razvija žeđ, poliuriju (učestalo obilno mokrenje), slabost, umor, suvu sluznicu usprkos velikom konzumiranju vode, trzanju mišića, srčanim aritmijama i drugim manifestacijama nedostatka elektrolita.
Uz to, povećana razina glukoze u krvi i biološkim tekućinama povećava neenzimsku glikozilaciju proteina i lipida, čiji je intenzitet proporcionalan koncentraciji glukoze. Kao rezultat toga, rad mnogih vitalnih proteina je poremećen, a kao rezultat toga se razvijaju brojne patološke promjene u različitim organima.
Dijagnostički kriterijumi za dijabetes 2:
- Glikovani hemoglobin (HbAlc ≥ 6,5%),
- Glukoza u plazmi na testu (≥ 7 mmol / L),
- Plazma glukoza nakon 2 h OGTT (oralni test tolerancije na glukozu) (≥ 11 mmol / l),
- Plazma glukoza, nasumično identificirana, simptomi hiperglikemije ili metaboličke dekompenzacije (≥11 mmol / L).
Simptomi Uredi
- Žeđ i suha usta
- Poliurija - pretjerano mokrenje
- Zodkozh
- Opšta i slabost mišića
- Gojaznost
- Loše zarastanje rana
- Dijabetička mikro- i makroangiopatija - oslabljena vaskularna propusnost, povećana krhkost, povećana sklonost trombozi, razvoju vaskularne ateroskleroze,
- Dijabetička polineuropatija - polineuritis perifernih živaca, bol duž nervnih trupa, pareza i paraliza,
- Dijabetička artropatija - bolovi u zglobovima, „drobljenje“, ograničenje pokretljivosti, smanjenje količine sinovijalne tečnosti i povećanje njegove viskoznosti,
- Dijabetička oftalmopatija - rani razvoj katarakte (zamagljivanje sočiva), retinopatija (oštećenja mrežnice),
- Dijabetička nefropatija - oštećenje bubrega s pojavom proteina i krvnih zrnaca u urinu, te u težim slučajevima s razvojem glomeruloskleroze i zatajenja bubrega,
- Dijabetička encefalopatija - promjene u psihi i raspoloženju, emocionalnoj labilnosti ili depresiji, simptomi intoksikacije središnjeg živčanog sustava.
Za liječenje dijabetesa tipa 2 potrebno je kombinirati prehranu, umjerenu fizičku aktivnost i terapiju raznim lijekovima.
Lijekovi koji smanjuju apsorpciju glukoze u crijevima i njenu sintezu u jetri i povećavaju osjetljivost tkiva na djelovanje inzulina:
- biguanidi: metformin (Bagomet, Gliformin, Glucofage, Diaformin, Insufor, Metamine, Metfogama, Siofor, Formmetin, Formin Pliva),
- tiazolidindioni: rosiglitazon (Avandia), pioglitazon (Actos).
Lijekovi koji pojačavaju lučenje inzulina:
- Od glukoze:
- Pripravci inhibitora DPP-4: vildagliptin (Galvus, Galvus Met), sitagliptin, saksagliptin, linagliptin, alogliptin.
- Bez glukoze:
- Pripravci sulfaniluree druge generacije: glibenklamid (Maninil), gliklazid (Diabeton MV), glimepirid (Amaril, Diamerid, Glemaz, Glimaks, Glimepirid), glicidon (Glyurenorm), glipizid (Glybinez-retard),
- sekretagogi nesulfanylurea: repaglinid (Diaglinide, Novonorm), nateglinid (Starlix).
Inhibitori α-glikozidaze (akarboze) inhibiraju crijevne enzime koji razgrađuju složene ugljikohidrate do glukoze i tako smanjuju apsorpciju glukoze u gastrointestinalnom traktu.
Fenofibrat je aktivator nuklearnih alfa receptora. Stimulira receptore u jetri i normalizira metabolizam lipida, smanjujući napredovanje ateroskleroze u žilama srca. Uslijed stimulacije nuklearnih receptora u vaskularnim ćelijama smanjuje upalu u vaskularnom zidu, poboljšava mikrocirkulaciju, što se očituje usporavanjem razvoja retinopatije (uključujući smanjenje potrebe za laserskom fotokoagulacijom), nefropatije, polineuropatije. Smanjuje sadržaj mokraćne kiseline, što je dodatna prednost čestom kombinacijom dijabetesa i gihta.
Uzroci bolesti i rizične grupe
Naučnici još uvijek ne mogu utvrditi razlog zašto ljudske stanice i tkiva ne reagiraju u potpunosti na proizvodnju inzulina. Međutim, zahvaljujući mnogim studijama, uspjeli su identificirati glavne faktore koji povećavaju šanse za razvoj bolesti:
- Kršenje hormonske pozadine tokom puberteta, povezano s hormonom rasta.
- Prekomjerna težina, koja dovodi do povećanja šećera u krvi i taloženja kolesterola na zidovima krvnih žila, što izaziva bolest ateroskleroze.
- Pol osobe. Istraživanja su pokazala da žene češće imaju dijabetes tipa 2.
- Trka. Dokazano je da je dijabetes tipa 2 30% češći kod crnačke rase.
- Nasljednost Ako oba roditelja imaju dijabetes tipa 2, tada će se vjerovatnoća 60–70% razviti u djetetu. Kod blizanaca u 58–65% slučajeva ova bolest se razvija istovremeno, kod blizanaca u 16–30% slučajeva.
- Oštećeno funkcionisanje jetre s cirozom, hemohromatozom itd.
- Poremećaji beta ćelija pankreasa.
- Lijek s beta blokatorima, atipičnim antipsihoticima, glukokortikoidima, tiazidima, itd.
- Period rađanja deteta. Tokom trudnoće tjelesna tkiva su osjetljivija na proizvodnju inzulina. Ovo se stanje naziva gestacijski dijabetes, nakon rođenja nestaje, u rijetkim slučajevima prelazi u dijabetes tipa 2.
- Loše navike - aktivno i pasivno pušenje, alkohol.
- Nepravilna prehrana.
- Neaktivni način života.
Grupa rizika za razvoj ove bolesti uključuje ljude:
- sa nasljednom predispozicijom
- gojazni
- stalno uzimati glukokortikoide,
- s razvojem katarakte,
- pate od bolesti - Itsenko-Cushing (tumor nadbubrežne žlijezde) i akromegalije (tumor hipofize),
- pate od ateroskleroze, angine pektoris, hipertenzije,
- s alergijskim bolestima, na primjer, ekcem, neurodermatitis itd.,
- s povećanjem šećera u krvi, uslijed srčanog udara, moždanog udara, infekcije ili trudnoće,
Rizična skupina uključuje žene koje su imale patološku trudnoću ili težinu djeteta pri rođenju iznad 4 kg.
Simptomi dijabetesa tipa 2
 S razvojem dijabetesa tipa 2, simptomi i liječenje uvelike su slični simptomima i liječenju dijabetesa tipa 1. Često se prvi znakovi dijabetesa tipa 2 pojavljuju tek nakon nekoliko mjeseci, a ponekad i nakon nekoliko godina (latentni oblik bolesti).
S razvojem dijabetesa tipa 2, simptomi i liječenje uvelike su slični simptomima i liječenju dijabetesa tipa 1. Često se prvi znakovi dijabetesa tipa 2 pojavljuju tek nakon nekoliko mjeseci, a ponekad i nakon nekoliko godina (latentni oblik bolesti).
Na prvi pogled, simptomi dijabetesa tipa 2 ne razlikuju se od dijabetesa tipa 1. Ali ipak postoji razlika. Tokom čovekovog razvoja dijabetesa tipa 2, simptomi:
- Velika žeđ, stalna želja za oslobađanjem od potrebe. Manifestacija takvih simptoma povezana je s povećanjem opterećenja na bubrezima, koji bi trebali osloboditi tijelo viška šećera. Pošto im nedostaje vode za taj proces, oni počinju uzimati tečnost iz tkiva.
- Umor, iritacija, vrtoglavica. Budući da je glukoza energetski materijal, njen nedostatak dovodi do nedostatka energije u ćelijama i tkivima tijela. Vrtoglavica je povezana sa radom mozga, koji prvi trpi s nedovoljnom količinom glukoze u krvi.
- Oštećenje vida koje provocira razvoj bolesti - dijabetička retinopatija. Pojavljuju se kršenja u funkcioniranju krvnih žila u očnoj jabučici, pa ako se na slici pojave crne mrlje i drugi nedostaci, odmah morate konzultirati liječnika.
- Glad, čak i kada jedete veliku količinu hrane.
- Sušenje u usnoj šupljini.
- Smanjenje mišićne mase.
- Svrab kože i osipa.
Uz produženi tijek bolesti, simptomi se mogu pogoršati.
Pacijenti se mogu žaliti na simptome dijabetesa tipa 2, kao što su infekcije kvasca, bol i oticanje nogu, trnjenje udova i dugotrajno zarastanje rana.
Moguće komplikacije u razvoju bolesti
Različite komplikacije mogu nastati zbog nepoštivanja pravilne prehrane, loših navika, neaktivnog načina života, neblagovremene dijagnoze i terapije. Pacijent može imati takve bolesti i posledice kod dijabetesa tipa 2:
- Dijabetička (hipersmolarna) koma, koja zahtijeva hitnu hospitalizaciju i reanimaciju.
- Hipoglikemija - oštar pad glukoze u krvi.
- Polineuropatija je pogoršanje osetljivosti nogu i ruku zbog poremećaja funkcionisanja nervnih završetaka i krvnih sudova.
- Retinopatija je bolest koja pogađa mrežnicu i dovodi do njenog odvajanja.
- Česti grip ili SARS zbog smanjenja obrambenih sposobnosti tijela.
- Parodontna bolest je bolest desni koja je povezana sa oštećenom vaskularnom funkcijom i metabolizmom ugljenih hidrata.
- Prisutnost trofičnih čira zbog dugog zarastanja rana i ogrebotina.
- Erektilna disfunkcija kod muškaraca, koja se javlja 15 godina ranije nego kod vršnjaka. Verovatnoća da se ona pojavi kreće se od 20 do 85%.
Na temelju prethodnog postaje jasno zašto se dijabetes tipa 2 mora otkriti što je ranije moguće.
Dijagnoza bolesti
 Da biste provjerili na postojanje ili odsutnost dijabetes melitusa tipa 2, morate nekoliko puta proći jedan od testova - test tolerancije na glukozu ili ispitivanje plazme na prazan želudac. Jednokratna analiza ne može uvijek pokazati točan rezultat. Ponekad osoba može pojesti puno slatkiša ili biti nervozna, pa će i razina šećera porasti. Ali to neće biti povezano s razvojem bolesti.
Da biste provjerili na postojanje ili odsutnost dijabetes melitusa tipa 2, morate nekoliko puta proći jedan od testova - test tolerancije na glukozu ili ispitivanje plazme na prazan želudac. Jednokratna analiza ne može uvijek pokazati točan rezultat. Ponekad osoba može pojesti puno slatkiša ili biti nervozna, pa će i razina šećera porasti. Ali to neće biti povezano s razvojem bolesti.
Test tolerancije na glukozu utvrđuje koliko glukoze u krvi. Da biste to učinili, morate piti vodu (300 ml), prethodno rastvarajući šećer u njoj (75 g). Nakon 2 sata daje se analiza, ukoliko dobijete rezultat veći od 11,1 mmol / l, možete razgovarati o dijabetesu.
Ispitivanje glukoze u plazmi pokazuje razvoj hiper- i hipoglikemije. Analiza se radi na prazan stomak izjutra. Kada se dobiju rezultati, norma kod odrasle osobe smatra se rasponom vrijednosti od 3,9 do 5,5 mmol / L, intermedijarnim stanjem (predijabetes) - od 5,6 do 6,9 mmol / L, a dijabetes melitus - od 7 mmol / L ili više.
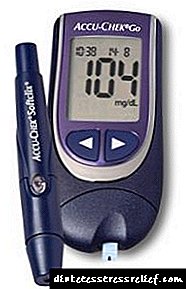
Mnogi pacijenti s dijabetesom tipa 2 imaju poseban uređaj za određivanje sadržaja šećera - glukometra. Razina glukoze mora se odrediti najmanje tri puta dnevno (ujutro, sat vremena nakon jela i uveče).
Prije upotrebe morate pažljivo pročitati priložene upute.
Preporuke za lečenje dijabetesa tipa 2
 Prije uzimanja lijeka trebate poboljšati svoj životni stil.
Prije uzimanja lijeka trebate poboljšati svoj životni stil.
Dežurni lekar često propisuje tečaj terapije, uzimajući u obzir individualne karakteristike pacijenta.
Bolest poput šećerne bolesti 4 obavezne točke koje se moraju promatrati tokom liječenja. Te su stavke sljedeće:
- Pravilna prehrana. Dijabetičarima liječnik propisuje posebnu dijetu. Često uključuje povrće i voće, hranu koja sadrži vlakna i složene ugljikohidrate. Morate se odreći slatkiša, peciva, pekarskih proizvoda i crvenog mesa.
- Kombinacija opuštanja i fizioterapije.Aktivni stil života je panaceja, posebno za dijabetes. Možete raditi jogu, trčati ujutro ili samo prošetati.
- Uzimanje antidijabetičkih lekova. Neki pacijenti mogu bez lijekova, poštujući poseban način ishrane i aktivni način života. Samo-lijek je zabranjen, samo liječnik može propisati određene lijekove, ukazujući na ispravnu dozu.
- Konstantnim nadzorom nivoa šećera, pacijent će moći da spreči hipo - ili hiperglikemiju.
Samo poštujući ove zahtjeve, upotreba lijekova će biti efikasna, a pacijentovo stanje će se poboljšati.
Provođenje terapije lijekovima
Kod dijabetesa tipa 2, većina pacijenata se pita koje lijekove treba uzimati. U današnje vreme u liječenju dijabetesa suvremena medicina je napredovala. Treba imati na umu da se ne možete baviti samo-lijekom. Lekar može propisati:
- Lijekovi koji povećavaju proizvodnju inzulina - Diabeton, Amaril, Tolbutamide, Novonorm, Glipizid. Uglavnom mladi i zreli ljudi toleriraju ta sredstva, ali recenzije starijih ljudi nisu baš pozitivne. U nekim slučajevima lijek iz ove serije može izazvati alergije i neispravnost nadbubrežne žlijezde.
- Sredstvo koje smanjuje apsorpciju glukoze u crijevima. Svaka tableta lijeka iz ove serije sadrži aktivnu tvar - metformin. Oni uključuju Gliformin, Insufor, Formin Pliva, Diaformin. Djelovanje lijekova usmjereno je na stabiliziranje sinteze šećera u jetri i povećanje osjetljivosti tkiva na inzulin.
- Inhibitori glikozidaze, koji uključuju akarbozu. Lijek utječe na enzime koji pomažu razgradnju složenih ugljikohidrata do glukoze i blokira ih. Kao rezultat toga, procesi apsorpcije glukoze se inhibiraju.
- Fenofibrat je lijek koji aktivira alfa receptore da uspori napredovanje ateroskleroze. Ovaj lijek jača zidove krvnih žila, poboljšava cirkulaciju krvi i sprečava pojavu ozbiljnih komplikacija poput retinopatije i nefropatije.
S vremenom, efikasnost takvih lijekova opada. Zbog toga, lekar koji prolazi može propisati insulinsku terapiju.
Dijabetes tipa 2 može dovesti do različitih komplikacija, pa je propisani inzulin za nadoknadu šećera u krvi.
Narodni lijekovi za dijabetes tipa 2
 Tradicionalna medicina u liječenju dijabetesa tipa 2 može se koristiti paralelno s glavnim tijekom terapije.
Tradicionalna medicina u liječenju dijabetesa tipa 2 može se koristiti paralelno s glavnim tijekom terapije.
Jača imunitet pacijenta i nema nuspojave.
Sledeći narodni recepti pomoći će u stabilizaciji sadržaja šećera:
- Infuzija kore aspene efikasan je lijek u početnoj fazi dijabetesa. U kipuću vodu (0,5 l) bacite kašiku kore, kuhajte oko 15 minuta i ohladite. Takvu dekociju morate uzimati 50 ml prije jela tri puta dnevno.
- Posebno „piće za dijabetičare“, koje dokazuju mnoge generacije. Da biste se pripremili, potrebni su vam suvi listovi borovnice, listovi graha i korijen rekorda, po 15 mg. Pomiješajte sve sastojke i prelijte kipućom vodom, ostavite oko 10 sati. Dekocija se pije tri puta dnevno po 0,5 šoljica. Tijek terapije je 1 mjesec, a zatim se pravi pauza od 2 tjedna.
- Dekocija cimeta odličan je alternativni lijek za dijabetes tipa 2, koji poboljšava osjetljivost stanica na inzulin i uklanja upale u tijelu. Za pripremu infuzije, u kipuću vodu sipajte žličicu cimeta, inzistirajte na pola sata, a zatim dodajte 2 kašike meda i dobro promiješajte. Lijek treba podijeliti u dvije doze - ujutro i navečer. Takođe možete koristiti kefir sa cimetom za snižavanje šećera u krvi.
Da biste shvatili kako se liječi dijabetes, možete vidjeti fotografiju i video koji detaljno govore o dijabetesu tipa 2.
Do danas, moderna medicina ne daje odgovor na pitanje kako se dijabetes tipa 2 može liječiti kako bi se u potpunosti riješio. Nažalost, ovo je dijagnoza za život. Ali znajući šta je dijabetes tipa 2, njegovi simptomi i liječenje bolesti, možete voditi punim životom.
Stručnjak u videu u ovom članku govorit će o simptomima i liječenju dijabetesa tipa 2.
Članci medicinskih stručnjaka
Bolest povezana sa poremećajem metaboličkih procesa unutar tijela i koja se očituje povećanjem glukoze u krvi, naziva se dijabetesom koji nije ovisan o inzulinu ili dijabetesom tipa 2. Ova se patologija razvija kao odgovor na poremećaj u interakciji ćelija tkiva i inzulina.
Razlika između ove bolesti i običnog dijabetesa je što u našem slučaju terapija inzulinom nije glavna metoda liječenja.
, , , , , , , , , , , , ,
Uzroci dijabetesa tipa 2
Specifični uzroci dijabetesa tipa 2 još nisu utvrđeni. Svjetski znanstvenici koji provode istraživanja na ovu temu objašnjavaju pojavu bolesti kršenjem osjetljivosti i broja ćelijskih receptora za inzulin: receptori i dalje reagiraju na inzulin, ali smanjenje njihovog broja umanjuje kvalitetu ove reakcije. Do kršenja proizvodnje inzulina ne dolazi, ali gubi se sposobnost stanica da utječu na hormon gušterače i osiguraju potpunu apsorpciju glukoze.
Identificirano je nekoliko faktora za razvoj dijabetesa tipa 2:
- rizik od dobivanja dijabetesa tipa 2 veći je tijekom puberteta kod adolescenata zbog promjene razine hormona,
- prema statistici, žene imaju veću vjerojatnost da će razviti dijabetes koji nije ovisan o insulinu nego muškarci,
- češće se bolest nalazi kod predstavnika afroameričke rase,
- pretili ljudi su najviše skloni dijabetesu.
Ponekad se bolest može primijetiti kod bliskih srodnika, međutim jasni dokazi o nasljeđivanju ove patologije trenutno se ne primaju.
, , , , , , ,
Uz druge čimbenike koji doprinose razvoju dijabetesa tipa 2, veliku ulogu u etiologiji bolesti igraju loše navike: nedostatak fizičke aktivnosti, prejedanje, pušenje itd. Često pijenje također se smatra jednim od vjerojatnih uzroka patologije. Alkohol može izazvati oštećenje tkiva gušterače, inhibirati lučenje inzulina i povećati osjetljivost na njega, poremetiti metaboličke procese i dovesti do poremećaja rada jetre i bubrega.
Eksperimentalno je dokazano da kod ljudi koji pate od hroničnog oblika alkoholizma gušterača se značajno smanjuje, a beta-stanice koje stvaraju hormon inzulin atrofiraju.
Sposobnost etanola da snižava glukozu u krvi velika je opasnost za pacijente koji imaju dijabetes tipa 2. Prema statističkim podacima, 20% slučajeva hipoglikemijske kome nastaje kao rezultat konzumiranja alkohola.
Zanimljivo je da učestalost bolesti može ovisiti o dozi konzumiranja alkohola. Dakle, kada pijete malu količinu alkohola (6-48 g dnevno) smanjuje se rizik od dijabetesa, a kada se pije više od 69 g alkoholnih pića dnevno, naprotiv, povećava se.
Da sumiramo, stručnjaci su odredili profilaktičku stopu konzumiranja alkohola:
- vodka 40 ° - 50 g / dan,
- suho i polusuho vino - 150 ml dnevno,
- pivo - 300 ml / dan.
Zabranjena su desertna vina, šampanjac, likere, koktele i druga pića koja sadrže šećer.
Pacijenti koji primaju inzulin trebali bi smanjiti njegovu dozu nakon uzimanja alkohola.
U fazi dekompenzacije upotreba bilo kojeg alkoholnog pića je kontraindicirana.
Ne preporučuje se uzimanje alkohola na prazan stomak.
Pivo je bolje odabrati lagane sorte s niskim stepenom alkohola.
Nakon konzumiranja alkohola, ne biste trebali ići u krevet bez obroka. Od naglog smanjenja količine šećera, može se javiti hipoglikemijska koma čak i za vrijeme spavanja.
Alkohol i dijabetes tipa 2 mogu se kombinirati na određeni način, ali razmislite je li to potrebno?
, , , , , ,
Simptomi dijabetesa tipa 2
Primarne manifestacije koje ukazuju na razvoj dijabetesa tipa 2 su:
- stalna želja za pićem,
- mokrenje je prečesto,
- Volčji apetit
- naglašena fluktuacija tjelesne težine u jednom ili drugom smjeru,
- osjećaj letargije i umora.
Sekundarni znakovi uključuju:
- slab imunitet, česte bakterijske bolesti,
- prolazne senzorne poremećaje u udovima, pruritus,
- oštećenje vida
- stvaranje vanjskih čira i erozije, koje je teško izliječiti.
Dijabetes tipa 2 može se pojaviti sa različitim opcijama ozbiljnosti:
- blagi stepen - moguće je poboljšati pacijentovo stanje promenom principa ishrane ili upotrebom najviše jedne kapsule sredstva za snižavanje šećera dnevno,
- srednji stepen - poboljšanje se dešava kada se koriste dve ili tri kapsule lijeka za snižavanje šećera dnevno,
- teški oblik - pored lijekova za snižavanje šećera morate pribjeći uvođenju inzulina.
Ovisno o tjelesnoj sposobnosti da nadoknadi poremećaje metabolizma ugljikohidrata, postoje tri stupnja:
- Kompenzacijska faza (reverzibilna).
- Subkompenzacijska faza (djelomično reverzibilna).
- Stadij dekompenzacije (nepovratni poremećaji metabolizma ugljikohidrata).
, , , ,
Komplikacije i posljedice
Vaskularni sistem je najviše sklon komplikacijama dijabetesa tipa 2. Pored vaskularne patologije, može se razviti i niz drugih simptoma: gubitak kose, suha koža, pogoršanje stanja noktiju, anemija i trombocitopenija.
Među ozbiljnim komplikacijama dijabetesa treba istaknuti sljedeće:
- progresivna ateroskleroza, izazivajući kršenje koronarne opskrbe krvlju, kao i udova i moždanog tkiva,
- moždani udar
- oštećena funkcija bubrega,
- oštećenje mrežnice
- degenerativni procesi u nervnim vlaknima i tkivima,
- erozivna i ulcerozna oštećenja donjih ekstremiteta,
- zarazne bolesti (bakterijske i gljivične infekcije koje je teško liječiti),
- hipoglikemijska ili hiperglikemijska koma.
, , , , ,
Posljedice
Zbog činjenice da su terapijske mjere kod dijabetes melitusa obično usmjerene na sprečavanje stanja dekompenzacije i održavanje stanja kompenzacije, upoznat ćemo se s tim važnim konceptima kako bismo procijenili posljedice.
Ako je pacijentova razina šećera u krvi neznatno viša od normalne, ali nema sklonost komplikacijama, tada se ovo stanje smatra kompenziranim, to jest, tijelo se još može nositi s poremećajem metabolizma ugljikohidrata.
Ako je razina šećera znatno viša od dopuštenih vrijednosti, a sklonost razvoju komplikacija jasno se opaža, tada se kaže da se ovo stanje dekompenzira: tijelo se više ne može nositi bez medicinske podrške.
Postoji i treća, međupoložena verzija tečaja: stanje subkompenzacije. Za preciznije odvajanje ovih koncepata koristimo sljedeću shemu.
, , , , , , , , ,
Nadoknada dijabetesa tipa 2
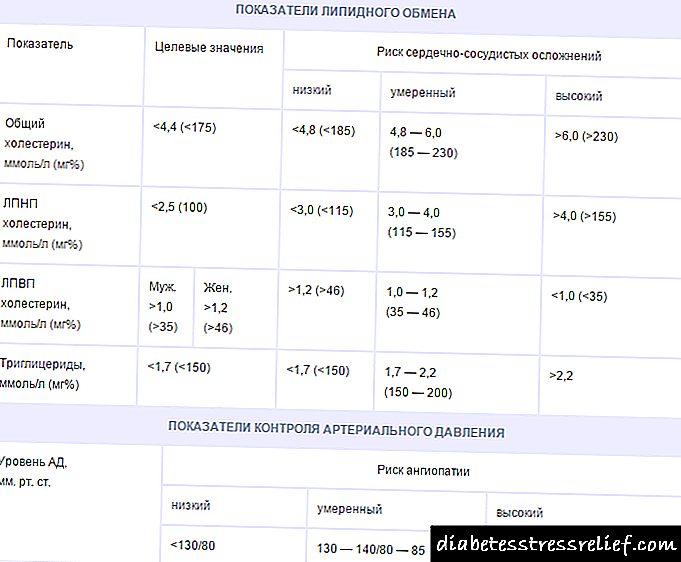
- šećer na prazan stomak - do 6,7 mmol / l,
- šećer 2 sata nakon obroka - do 8,9 mmol / l,
- holesterol - do 5,2 mmol / l,
- količina šećera u urinu je 0%,
- tjelesna težina - u granicama normale (ako se izračunava prema formuli "rast minus 100"),
- indikatori krvnog pritiska - ne viši od 140/90 mm RT. Čl.
, , , , , , , , ,
Subkompenzacija dijabetesa tipa 2
- nivo šećera na prazan stomak - do 7,8 mmol / l,
- nivo šećera 2 sata nakon obroka - do 10,0 mmol / l,
- pokazatelji holesterola - do 6,5 mmol / l,
- količina šećera u urinu manja od 0,5%,
- tjelesna težina - povećana za 10-20%,
- indikatori krvnog pritiska - ne veći od 160/95 mm RT. Čl.
Dekompenzirani dijabetes tipa 2
- nivo šećera na prazan stomak - više od 7,8 mmol / l,
- nivo šećera nakon obroka - više od 10,0 mmol / l,
- pokazatelji holesterola - više od 6,5 mmol / l,
- količina šećera u mokraći je veća od 0,5%,
- tjelesna težina - više od 20% norme,
- indikatori krvnog pritiska - od 160/95 i više.
Kako bi se spriječio prijelaz iz kompenziranog u dekompenzirano stanje, važno je pravilno koristiti kontrolne metode i sheme. Govorimo o redovnim testovima, kako kod kuće, tako i u laboratoriji.
Idealna opcija je provjera razine šećera nekoliko puta dnevno: ujutro na prazan stomak, nakon doručka, ručka i večere, a također i malo prije spavanja. Minimalni broj pregleda je ujutro prije doručka i neposredno prije odlaska u krevet.
Preporučuje se prisustvo šećera i acetona u ispitivanju urina najmanje jednom u 4 nedelje. S dekompenziranim stanjem - češće.
Moguće je spriječiti posljedice dijabetesa tipa 2 ako se strogo poštuju upute liječnika.
S dijabetesom možete živjeti punim životom ako se pridržavate posebnih pravila o prehrani i načinu života, kao i ako uzimate lijekove koje je propisao ljekar, samo slijedeći režim liječenja.
Pažljivo pratite svoje stanje, redovno proveravajte nivo šećera u krvi i krvni pritisak i pratite svoju težinu.
, , , , , , , ,
Dijagnoza dijabetesa tipa 2
Klinički znakovi patologije već mogu dovesti do ideje da osoba ima dijabetes tipa 2. Međutim, to nije dovoljno za potvrdu dijagnoze, moraju se provesti i laboratorijski dijagnostički postupci.
Glavni zadatak ove vrste dijagnoze je otkriti kršenje funkcionalnosti β-stanica: ovo je porast razine šećera prije i nakon jela, prisustvo acetona u urinu itd. Ponekad laboratorijski testovi mogu biti pozitivni čak i u nedostatku kliničkih znakova bolesti: u takvim slučajevima oni govore o ranim otkrivanje dijabetesa.
Razina šećera u serumu može se odrediti pomoću auto-analizatora, test traka ili mjerača glukoze u krvi. Usput, prema kriterijima Svjetske zdravstvene organizacije, ukoliko pokazatelji šećera u krvi, dva puta, različitih dana, budu više od 7,8 mmol / litra, dijagnoza dijabetesa može se smatrati potvrđenom. Za američke stručnjake norme su malo drugačije: ovdje postavljaju dijagnozu s pokazateljima većim od 7 mmol / litra.
Dvosatni postupak oralnog ispitivanja tolerancije na glukozu koristi se kada postoji sumnja u točnost dijagnoze. Kako se provodi ovaj postupak:
- tri dana prije ispitivanja pacijent prima oko 200 g ugljikohidratne hrane dnevno i možete piti tekućinu (bez šećera) bez ograničenja,
- testiranje se obavlja na prazan stomak, a proteklo je najmanje deset sati od posljednjeg obroka,
- krv se može uzeti iz vene ili prsta,
- od pacijenta se traži da uzme otopinu glukoze (75 g po čaši vode),
- uzorkovanje krvi vrši se 5 puta: prvo - prije upotrebe glukoze, kao i pola sata, sat, sat i pol i 2 sata nakon upotrebe otopine.
Ponekad se takva studija smanjuje provođenjem uzorkovanja krvi na prazan stomak i 2 sata nakon upotrebe glukoze, odnosno samo dva puta.
Test urina na šećer rjeđe se koristi za dijagnosticiranje dijabetesa, s obzirom da količina šećera u urinu ne odgovara uvijek količini glukoze u serumu u krvi. Pored toga, šećer u mokraći se može pojaviti iz drugih razloga.
Određenu ulogu mogu igrati testovi urina na prisustvo ketonskih tela.
Šta bi bolesna osoba trebala raditi bezuspješno, osim kontrole šećera u krvi? Pratite krvni pritisak i periodično uzimajte test za holesterol u krvi.Svi pokazatelji ukupno mogu ukazivati na prisutnost ili odsutnost bolesti, kao i na kvalitetu nadoknade za patološko stanje.
Testovi za dijabetes tipa 2 mogu se provesti zajedno s dodatnom dijagnostikom koja pruža priliku za prepoznavanje razvoja komplikacija. U tu svrhu se pacijentu preporučuje uklanjanje EKG-a, ekskretorne urografije, pregleda fundusa.
, , , , , , , , ,
Liječenje dijabetesa tipa 2
U početnoj fazi razvoja bolesti ponekad je dovoljno pridržavati se pravila ishrane i baviti se posebnim fizičkim vježbama, bez upotrebe lijekova. Važno je vratiti tjelesnu težinu u normalu, to će vam pomoći vratiti metabolizam ugljikohidrata i stabilizirati razinu šećera.
Liječenje sljedećih faza patologije zahtijeva imenovanje lijekova.
Pacijentima sa dijabetesom melitusom tipa 2 najčešće se propisuju antidijabetički lijekovi za unutrašnju upotrebu. Prijem takvih lijekova provodi se najmanje 1 puta dnevno. Ovisno o težini stanja, liječnik može upotrijebiti ne jedan lijek, nego kombinaciju lijekova.
Najčešći antidijabetički lijekovi:
- tolbutamid (pramidex) - može djelovati na gušteraču, aktivirajući lučenje inzulina. Najprikladnije za starije pacijente s kompenzacijskim i subkompenzacijskim stanjem dijabetesa tipa 2. Moguće nuspojave uključuju alergijsku reakciju i prolaznu žuticu,
- glipizid - koristi se s oprezom za liječenje starijih, oslabljenih i osiromašenih bolesnika s nedovoljnom funkcijom nadbubrežne i hipofize,
- mannil - pojačava osjetljivost receptora koji percipiraju inzulin. Povećava proizvodnju vlastitog inzulina pankreasa. Lijek treba započeti s jednom tabletom, ako je potrebno, lagano povećavajući dozu,
- metformin - ne utječe na razinu inzulina u tijelu, ali je u stanju promijeniti farmakodinamiku smanjujući omjer vezanog inzulina i slobodnog inzulina. Češće se propisuje pacijentima koji imaju prekomjernu težinu i gojaznost. Ne koristi se u lečenju pacijenata sa oštećenom funkcijom bubrega,
- akarboza - inhibira probavu i apsorpciju ugljikohidrata u tankom crijevu i s tim u vezi smanjuje porast koncentracije šećera u krvi nakon unosa hrane iz ugljikohidrata. Lijek se ne smije propisivati za kronične bolesti crijeva, kao ni tokom trudnoće,
- preparati magnezijuma - stimulišu proizvodnju inzulina pomoću gušterače, regulišu nivo šećera u organizmu.
Takođe su dozvoljene kombinacije lijekova, na primjer:
- upotreba metmorfina sa glipizidom,
- upotreba metamorfina sa inzulinom,
- kombinacija metamorfina s tiazolidindionom ili nateglinidom.
Nažalost, kod većine bolesnika sa šećernom bolešću tipa 2, navedeni lekovi postepeno gube svoju efikasnost. U takvim situacijama morate preći na upotrebu inzulinskih sredstava.
Insulin dijabetes melitus tipa 2 može se propisati privremeno (za neka bolna stanja) ili neprestano, kada prethodna terapija tabletama nije efikasna.
Naravno, terapiju inzulinom treba započeti samo kada liječnik propiše lijek. On će odabrati potrebnu dozu i isplanirati režim lečenja.
Insulin se može propisati kako bi se što više olakšala kompenzacija razine šećera u krvi, kako bi se spriječio razvoj komplikacija bolesti. U kojim slučajevima lekar može preneti terapiju lekovima na insulinsku terapiju:
- s nemotiviranim brzim gubitkom tjelesne težine,
- s razvojem komplikovanih manifestacija bolesti,
- s nedovoljnom nadoknadom patologije uobičajenim unosom lijekova koji smanjuju šećer.
Preparat inzulina određuje lekar. To može biti brzi, srednji ili produženi inzulin koji se daje supkutanom injekcijom u skladu s režimom liječenja koji je predložio specijalista.
Vježbe
Cilj vježbi za dijabetes tipa 2 je utjecati na stabilizaciju šećera u krvi, aktivirati djelovanje inzulina, poboljšati funkcionalnost kardiovaskularnog i dišnog sustava te potaknuti rad. Uz to, vježbanje je izvrsna prevencija vaskularnih patologija.
Vježbe se mogu propisati za sve oblike dijabetesa. S razvojem koronarne bolesti srca ili srčanog udara sa dijabetesom, mijenjaju se gimnastičke vježbe s obzirom na ove bolesti.
Kontraindikacije za fizičku aktivnost mogu uključivati:
- povišen šećer u krvi (više od 16,5 mmol / litra),
- urin aceton
- prekomatozno stanje.
Fizičke vježbe kod pacijenata koji su na počinaku u krevetu, ali nisu u fazi dekompenzacije, izvode se u ležećem položaju. Preostali pacijenti izvode časove dok stoje ili sjede.
Časovi počinju standardnim vježbama za mišiće gornjih i donjih ekstremiteta i trupa bez težine. Zatim spojite časove pomoću otpornosti i težine, koristeći ekspander, bučice (do 2 kg) ili fitnes loptu.
Dobar učinak opažen je od vježbi disanja. Dozirani hod, biciklizam, veslanje, aktivnosti na bazenu i skijanje su takođe dobrodošli.
Veoma je važno da pacijent, koji se fizički bavi samostalno, obraća pažnju na njegovo stanje. S razvojem osjećaja gladi, iznenadne slabosti, drhtanja u udovima, trebalo bi završiti vježbu i obavezno jesti. Nakon normalizacije, sljedeći dan je dopušteno nastavak nastave, međutim, malo smanjuje opterećenje.
, , , , , , , ,
Uprkos uzimanju lijekova sa šećerom u krvi, prehrambeni pristup dijabetesu je presudan. Ponekad se blagi oblici bolesti mogu kontrolirati samo dijetom, a da se ne pribjegava upotrebi lijekova. Među dobro poznatim tablicama liječenja, prehrana za dijabetes tipa 2 definirana je kao dijeta br. 9. Propisi ove prehrane usmjereni su na obnavljanje oslabljenih metaboličkih procesa u tijelu.
Hrana za dijabetes tipa 2 treba biti uravnotežena i uzimati u obzir kalorijski unos hrane. Optimalan dnevni unos kalorija ovisi o tjelesnoj težini:
- normalna težina - od 1600 do 2500 kcal,
- prekomjerna težina - od 1300 do 1500 kcal,
- gojaznost II-III stepena - od 1000 do 1200 kcal,
- Gojaznost IV stepena - od 600 do 900 kcal.
Ali uvijek ne možete sebe ograničiti u kalorijama. Na primjer, kod bolesti bubrega, teških aritmija, mentalnih poremećaja, gihta, teških bolesti jetre hrana treba biti hranjiva.
Preporučuje se napustiti brze ugljikohidrate, ograničiti unos masti i soli.
, , , , , , , , ,
Prevencija
Prevencija dijabetesa tipa 2 temelji se na principima zdrave prehrane. Jelo „prave“ hrane služi kao profilaksa ne samo za dijabetes, već i za sve druge bolesti. Napokon, prehranu mnogih modernih ljudi sada je teško zamisliti bez upotrebe brze hrane, praktične hrane, hrane s puno konzervacija, boja i drugih kemikalija i brzog šećera. Preventivne mjere trebaju biti usmjerene na smanjenje, a po mogućnosti i eliminiranje iz naše prehrane svih vrsta bezvrijedne hrane.
Osim ishrane, pažnju treba obratiti na stupanj fizičke aktivnosti. Ako fitness ili gimnastika nije za vas, pokušajte izabrati druga opterećenja za sebe: hodanje i biciklizam, plivanje, tenis, jutarnje trčanje, plesanje itd. Korisno je ići na posao pješice, a ne ići prijevozom. Korisno je penjati se stepenicama sami, bez korištenja lifta. Jednom riječju, osvojite svoju lijenost i kretanje, budite aktivni i veseli.
Uzgred, aktivna životna pozicija i stabilno emocionalno stanje takođe su dobre metode za prevenciju dijabetesa tipa 2. Već je dugo poznato da kronični stres, anksioznost i depresivna stanja mogu dovesti do metaboličkih poremećaja, pretilosti i, na kraju, do razvoja dijabetesa. Naše emocije i naše stanje su uvijek usko povezani. Vodite računa o živčanom sustavu, pojačajte otpornost na stres u sebi, ne reagirajte na male prigode kako biste izgubili raspoloženje: sve ovo pomoći će vam da budete zdravi i sretni.
, , , , , , , ,
Nažalost, dijabetes tipa 2 i dalje se smatra neizlječivom hroničnom bolešću. Prema statističkim podacima, svakog mjeseca ova patologija prestigne više od 500 hiljada ljudi širom svijeta. Svakog mjeseca gotovo 100 tisuća pacijenata podliježe amputaciji ekstremiteta kako bi produžilo život i zaustavilo vaskularne komplikacije. Šutjet ćemo o tome koliko ljudi zbog dijabetesa izgubi vid ili druge komplikacije. Nažalost, bolest poput dijabetesa uzrokuje isto toliko smrti kao i HIV ili hepatitis.
Zato je tako važno pridržavati se osnovnih metoda prevencije, redovno nadzirati šećer u krvi, ne prejesti i ne preopterećivati gušteraču, nemojte se zamarati slatkišima, pratiti svoju težinu i voditi aktivan način života. Moraju se pridržavati preventivnih mjera svi: i zdravi ljudi i oni koji već imaju ovu bolest. To će spriječiti razvoj komplikacija i spriječiti dijabetes da prijeđe na sljedeću, težu fazu.
, , , , , ,
Invalidnost
O tome hoće li ili ne dodijeliti invaliditet za dijabetes tipa 2 odlučuje medicinska i socijalna stručna organizacija, kojoj pacijenta upućuje njegov liječnik. Odnosno, možete očekivati od doktora da odluči da trebate podnijeti zahtjev za invaliditet, ali na tome možete inzistirati sami, a liječnik nema pravo da vas odbije.
Upravo činjenica da ste bolesni od dijabetesa ne daje vam mogućnost da dođete do invaliditeta. Ovaj se status dodjeljuje samo u slučaju kršenja određenih tjelesnih funkcija, koje su u mogućnosti ograničiti cjelokupnu životnu aktivnost pacijenta. Razmotrite kriterijume za invaliditet:
- Skupina III predviđena je za blagi do umjereni tok bolesti uz prisustvo umjerenih poremećaja koji ometaju potpuno kretanje ili sposobnost rada. Ako je dijabetes u procesu nadoknade i ne uzimate inzulin, invalidnost nije dozvoljena,
- II grupa pruža se bolesnicima s relativno teškim poremećajima (retinopatija II-III stepena, bubrežno zatajenje, neuropatija II stepena, encefalopatija itd.),
- Grupu I mogu se pružiti teški bolesnici s potpunom sljepoćom, paralizom, teškim mentalnim poremećajima, teškom srčanom insuficijencijom i prisustvom amputiranih udova. Takvi pacijenti u svakodnevnom životu ne mogu bez vanjske pomoći.
Grupa s invaliditetom daje se nakon pregleda pacijenta od strane stručnih stručnjaka (tzv. Komisija), koji odlučuju hoće li grupi dodijeliti u koliko dugo, a također raspravljaju o mogućnostima potrebnih mjera rehabilitacije.
Standardna žalba o invalidnosti stručnom odboru treba da uključuje:
- rezultat općeg ispitivanja urina i krvi,
- rezultat analize šećera u krvi prije i nakon obroka,
- test urina na aceton i šećer,
- bubrežna i jetrena biohemija,
- EKG
- Zaključak oftalmologa, neuropatologa, terapeuta, hirurga.
Iz opće dokumentacije, možda će vam trebati:
- pismena izjava napisana u ime pacijenta,
- pasoš
- smjer koji je propisao ljekar,
- medicinsku kartu koja sadrži celu istoriju vaše bolesti,
- potvrdu o obrazovanju,
- fotokopija radne knjižice
- opis uslova rada.
Ako podnosite zahtjev za ponovno pružanje invaliditeta, traže se i uvjerenje da ste invalidna osoba kao i program rehabilitacije koji vam je dodijeljen ranije.
, , , ,
Bez obzira da li ste dobili invalidnost ili ne, možete podnijeti zahtjev za besplatne lijekove za inzulin i druge pogodnosti za dijabetes tipa 2.
Na šta još imate pravo:
- primanje besplatnih špriceva i lijekova za snižavanje šećera,
- preferencijalni redosled testova glukoze i uređaji za merenje šećera u krvi,
- sudjelovanje u socijalnoj rehabilitaciji (olakšavanje radnih uvjeta, usavršavanje u drugoj struci, prekvalifikacija),
- spa tretman.
Ako ste invalid, primit ćete novčanu naknadu (penziju).
Kažu da dijabetes nije bolest, već način života. Stoga se pacijenti moraju prilagoditi patologiji, obratiti pažnju na prehranu, pratiti tjelesnu težinu, redovno pratiti njihovo stanje i uzimati testove. Pa, dijabetes tipa 2 je zaista komplicirana bolest, a samo vaš brižan odnos prema sebi može vam pomoći da živite punim i aktivnim životom što je duže moguće.
Što se događa s dijabetesom tipa 2
Pankreas zdrave osobe proizvodi hormon inzulin. Pretvara glukozu dobivenu iz hrane u energiju koja hrani ćelije i tkiva. Međutim, kod dijabetesa tipa 2 stanice ne koriste inzulin onako kako bi trebale. Ovo stanje se naziva inzulinska rezistencija.
Gušterača prvo proizvodi više inzulina kako bi isporučila glukozu stanicama. Ali povećana sekrecija hormona iscrpljuje stanice gušterače, šećer se nakuplja u krvi i razvija se hiperglikemija - glavni klinički simptom šećerne bolesti kod koje količina glukoze u serumu u krvi prelazi normu od 3,3 - 5,5 mmol / l.
Dugotrajne komplikacije hiperglikemije - srčane bolesti, moždani udar, dijabetička retinopatija, sljepoća, zatajenje bubrega, poremećena cirkulacija i osjetljivost u udovima.

1. Genetski faktor
Naučnici su opisali više od 100 gena povezanih s rizikom razvoja otpornosti na inzulin, gojaznosti, oslabljenog metabolizma lipida i glukoze. Studije na blizancima i velikim porodicama pokazale su da ako jedan od roditelja ima dijabetes tipa 2, rizik od razvoja djetetove bolesti iznosi 35-39%, ako su oba roditelja bolesna, rizik raste na 60-70%. Kod monozigotskih blizanaca dijabetes melitus tipa 2 istovremeno se razvija u 58-65% slučajeva, a kod heterozigotnih u 16-30%.
2. Prekomjerna težina
Prekomjerna težina može uzrokovati otpornost na inzulin. Ovo posebno vrijedi za trbušnu pretilost, kada se masnoća taloži oko struka. Velika većina (60-80%) bolesnika sa dijabetesom tipa 2 ima prekomjernu težinu (BMI više od 25 kg / m2).
Mehanizam za razvoj dijabetesa kod pretilih pacijenata dobro je razumljiv. Višak masnog tkiva povećava količinu slobodnih masnih kiselina (FFA) u tijelu. FFA je jedan od glavnih izvora energije u tijelu, ali njihovo nakupljanje u krvi dovodi do razvoja hiperinzulinemije i inzulinske rezistencije. FFA su toksične za beta ćelije gušterače i smanjuju njegovu sekretornu aktivnost. Zato se za ranu dijagnozu šećerne bolesti tipa 2 koristi analiza plazme FFA: višak tih kiselina ukazuje na toleranciju na glukozu i prije razvoja hiperglikemije na testu.
3. Previše glukoze u jetri
Nekim tjelesnim tkivima je potreban stalni unos glukoze. Ali ako osoba dugo ne jede (6-10 sati), zalihe šećera u krvi ponestaju. Tada se jetra uključuje u rad, sintetizirajući glukozu iz tvari bez ugljikohidrata. Nakon što osoba pojede, povećava se šećer u krvi, usporava aktivnost jetre, a on skladišti glukozu za kasniju upotrebu.Ali jetra nekih ljudi ne nastavlja, nastavljajući proizvoditi šećer. Takvi se procesi često razvijaju s cirozom, hemohromatozom itd.
4. Metabolički sindrom
Jedan sinonim za pojam "metabolički sindrom" je sindrom otpornosti na inzulin. Karakterizira ga porast mase visceralne masnoće, oslabljen metabolizam ugljikohidrata, lipida i purina, razvoj arterijske hipertenzije. Ova se patologija razvija na pozadini hipertenzije, koronarne srčane bolesti, sindroma policističnih jajnika, metaboličkih poremećaja mokraćne kiseline i hormonalnih poremećaja, menopauze.
6. Uzimanje lijekova
Postoji čitav niz lekova koji su povezani sa razvojem dijabetesa tipa 2: glukokortikoidi (hormoni nadbubrežne kore), tiazidi (diuretici), beta blokatori (koriste se za lečenje aritmija, hipertenzije, sprečavanje infarkta miokarda), atipični antipsihotici (antipsihotici), statini (lekovi protiv holesterola).

Simptomi dijabetesa tipa 2
Šećerna bolest tipa 2 razvija se polako, jer je prve simptome koji nedostaju. Oni uključuju:
Kako bolest napreduje, simptomi postaju ozbiljniji i potencijalno opasniji. Ako vam je šećer u krvi duže vrijeme visok, oni mogu uključivati:
- razvoj infekcije kvasca,
- sporo zarastanje posjekotina i ogrebotina,
- bol u nogama
- osjećaj ukočenosti u udovima.
Dijabetes ima snažan učinak na srce. Kod žena sa dijabetesom tipa 2, rizik od srčanog udara je 2 puta veći, a rizik od zatajenja srca 4 puta veći. Dijabetes može dovesti i do komplikacija tokom trudnoće: upalna oboljenja mokraćnih putova, kasna toksikoza, polihidramioni, pobačaj.
Komplikacije dijabetesa tipa 2
Pušenje, gojaznost, visok krvni pritisak, zloupotreba alkohola i nedostatak redovnog vježbanja mogu pogoršati dijabetes tipa 2. Ako pacijent ne kontrolira dobro razinu šećera i odbije promijeniti način života, može doći do sljedećih komplikacija:
- Hipoglikemija - ekstremno smanjenje šećera u krvi. Može se pojaviti na pozadini nepravilnog liječenja, gladovanja, prekomjernog rada.
- Dijabetička koma je akutna komplikacija šećerne bolesti koja zahtijeva hitnu medicinsku pomoć. Razvija se na pozadini dehidracije i visokog nivoa natrijuma i glukoze u krvi.
- Retinopatija je lezija mrežnice koja može dovesti do njenog odvajanja.
- Polineuropatija - gubitak osjetljivosti udova. Razvija se zbog višestrukih lezija perifernih živaca i krvnih žila.
- Erektilna disfunkcija kod muškaraca sa dijabetesom razvija se 10-15 godina ranije nego kod njihovih zdravih vršnjaka. Prema različitim procjenama, njegov rizik je od 20 do 85% slučajeva.
- Respiratorne infekcije kod pacijenata sa šećernom bolešću nastaju na pozadini smanjenog imuniteta. Studije su pokazale da hiperglikemija smanjuje funkciju imunoloških ćelija, čineći tijelo slabim i nezaštićenim.
- Parodontna bolest je bolest desni koja se razvija kod pacijenata s dijabetesom usljed poremećaja metabolizma ugljikohidrata i vaskularnog integriteta.
- Trofični ulkusi su opasna komplikacija koja nastaje zbog vaskularnih lezija, živčanih završetaka i sindroma dijabetičkog stopala. Čak se i lakše ozljede i ogrebotine lako zaraze, ne zarastaju dugo, pretvaraju se u duboke rane i ulceriraju.

Dijagnoza dijabetesa tipa 2
Test plazme na testu i test tolerancije na glukozu pomoći će dijagnosticiranju dijabetesa tipa 2.
- Analiza nivoa glukoze u plazmi pomoći će u određivanju hiper- i hipoglikemije. Radite to na prazan stomak, nakon 8-10 sati posta. Normalne razine šećera u krvi su od 3,9 do 5,5 mmol / L, povišena razina (predijabetes) od 5,6 do 6,9 mmol / L, a dijabetes je 7 mmol / L ili više kada se analiza ponovi.
- Test tolerancije na glukozu mjeri količinu glukoze u krvi 2 sata nakon pijenja slatke vode (75 grama šećera rastvorenih u 300 ml vode). Dijabetes se pokazuje nivoom šećera od 11,1 mmol / L ili više.
Važno: Ne možete dijagnosticirati dijabetes na osnovu jedne analize i nepostojanja kliničkih simptoma. Ponekad se hiperglikemija može razviti usred infekcije, traume ili stresa. Kako bi se potvrdila dijagnoza, nekoliko testova se uvijek izvodi u različito doba dana, na prazan stomak i nakon jela.
Dijabetes tipa 2
Pacijenti sa šećernom bolešću tipa 2 mogu ostati dobro i raditi dok ne ostare. Glavni uvjet je ne kršiti 4 principa liječenja dijabetesa:
- Jedite dobro
- Održavajte fizičku aktivnost,
- Uzmite antidijabetičke lijekove
- Pratite šećer u krvi.
Zdrava prehrana sa dijabetesom tipa 2
Suprotno uvriježenom mišljenju, ne postoji posebna dijeta za dijabetes. Ali za pacijente je važno da u ishranu dodaju hranu sa visokim sadržajem vlakana i malo masti. Preporučuje se fokusiranje na voće, povrće i cjelovite žitarice, jesti manje crvenog mesa, odbijati rafinirane ugljikohidrate i slatkiše. Hrana sa niskim glikemijskim indeksom bit će korisna: zaštitit će pacijenta od porasta glukoze.
Vaš liječnik će vam pomoći da napravite plan prehrane, naučit će vas kako kontrolirati unos ugljikohidrata i stabilizirati šećer u krvi.
Lijekovi i inzulinska terapija
Neki ljudi koji imaju dijabetes tipa 2 mogu normalizirati razinu šećera u krvi dijetom i vježbanjem, dok drugima trebaju lijekovi ili inzulinska terapija. Doktor je uvijek uključen u odabir lijekova: može kombinirati lijekove različitih klasa tako da možete kontrolirati razinu šećera na nekoliko različitih načina.