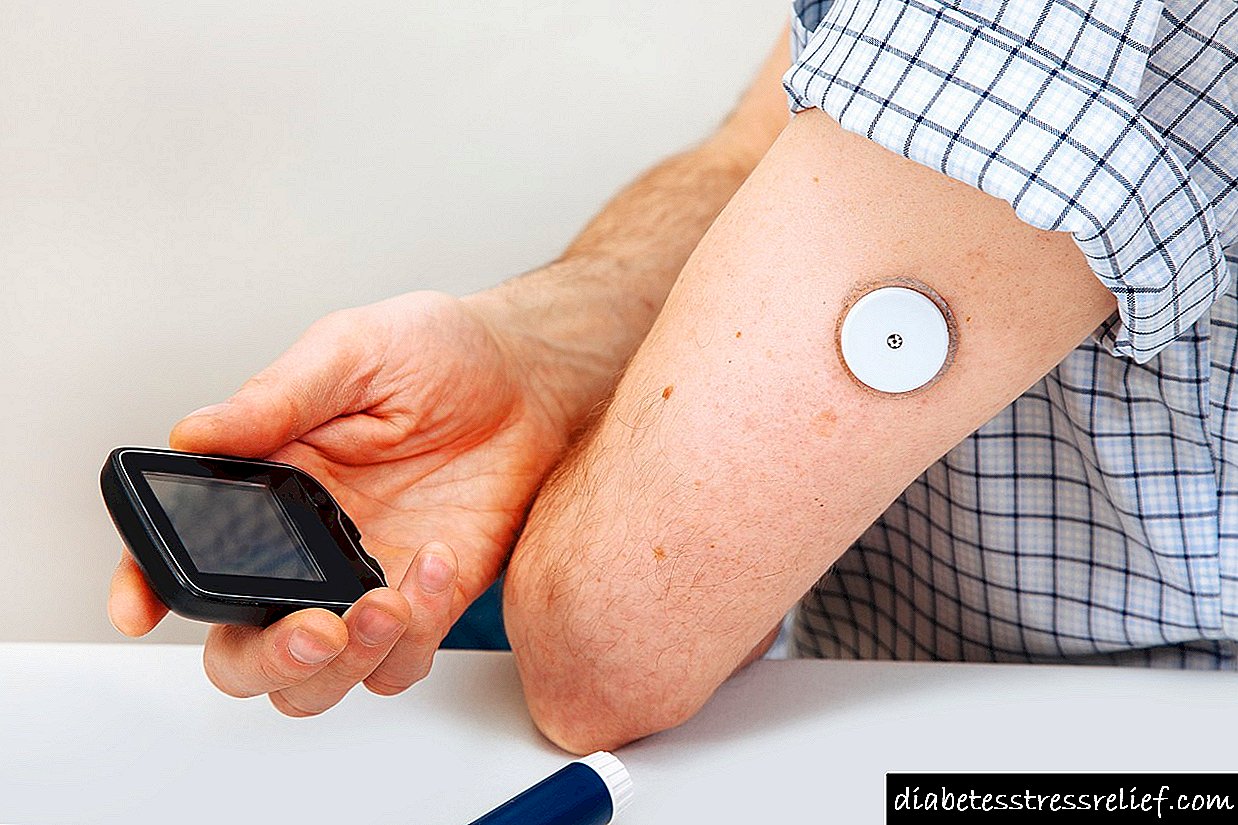
Liječenje dijabetičke nefropatije
Ostavite komentar 6,950
Nefropatija kod dijabetesa. Simptomi i liječenje
Dijabetička nefropatija. Uzroci, simptomi i liječenje
● Broj bolesnika sa dijabetesom u svijetu raste svake godine. I svake godine sve više dijabetičara se obraća nefrologu za pomoć. Mnogima od njih dijagnosticirana je dijabetička nefropatija.
Najčešće su to bolesnici ovisni o inzulinu, nešto rjeđe (neovisni o inzulinu), kod kojih se razvija oštećenje bubrežnih žila i njihova zamjena gustim vezivnim tkivom (skleroza) s razvojem bubrežne insuficijencije.
Pozdrav svim prijateljima i čitateljima na stranici medicinskog bloga "Recepti tradicionalne medicine"
Uzroci dijabetičke nefropatije
● Glavni provocirajući faktor razvoja dijabetičke nefropatije je povećanje glukoze u krvi, što dovodi do zamjene krvnih žila gustim vezivnim tkivom i naknadnim oštećenjem bubrežne funkcije.
U posljednjem stadijumu bolesti razvija se i bubrežno zatajenje. Veoma je važno naći se na vrijeme s pacijentom kako bi se spriječile komplikacije.
● Zavodljivost nefropatije leži u činjenici da se ona ne razvija odmah, već tokom desetaka godina, praktično ne ispoljavajući se ni u čemu. I proces se nastavlja!
Kod liječnika idemo tek kad prođe grom i liječenje zahtijeva ogromne napore ne samo pacijenta, već i samog doktora. Zato morate znati klinički tijek bolesti.
Simptomi dijabetičke nefropatije
● Postoji pet stadija razvoja bolesti:
— 1. faza nastaje u početnom stadiju šećerne bolesti a izražava se hiperfunkcijom bubrega, ćelije krvnih žila povećavaju se u veličini, povećavaju se filtracija i izlučivanje urina.
U ovom slučaju protein u urinu nije određen i nema vanjskih manifestacija (pritužbe pacijenta),
— 2. faza nastaje oko dvije godine nakon dijagnoze. Bubrežne sudove i dalje se zadebljavaju, ali kao i u prvom stadijumu bolest se i dalje ne očituje,
— 3. faza obično se razvija pet godina nakon dijagnoze dijabetesa. U pravilu se u ovoj fazi u dijagnosticiranju drugih bolesti ili prilikom rutinskog pregleda otkriva mala količina proteina u urinu - od 30 do 300 mg / dan.
A ovo je alarmantan signal za akciju, jer se spoljašnja nefropatija opet ne osjeti. U vezi s prethodnim pozivaju se sve tri faze pretklinički . U ovom trenutku pacijentu je potrebno odmah liječenje,
— 4. faza utvrđena 10-15 godina nakon nastanka dijabetesa. U ovoj fazi postoje svijetli klinički simptomi: otkriva se velika količina proteina u urinu, pojavljuje se oteklina koja se ne može ukloniti uz pomoć diuretskih lijekova.
Pacijent primjetno gubi na težini, ima pospanost, opću slabost, osjećaj mučnine, žeđi, apetit se smanjuje i krvni tlak se periodično podiže.
- 5. stadij, ili uremički. Zapravo, ovo je kraj dijabetičke nefropatije ili terminalni stadij teškog zatajenja bubrega: žile su potpuno sklerozirane u bubrezima, ne mogu obavljati ekskretornu funkciju, brzina filtracije u glomerulama manja je od 10 ml / min.
Simptomi iz prethodne četvrte faze traju, ali poprimaju životni karakter. Jedina mjera spašavanja pacijenta je bubrežna nadomjesna terapija (hemodijaliza, peritonealna dijaliza), kao i presađivanje bubrega (transplantacija) ili dvostrukog kompleksa: bubreg + gušterača.
Liječenje dijabetičke nefropatije
● Glavni zadatak u lečenju bolesti je vratite nivo šećera u normalu u krvi i do određene mjere mijenjati sadržaj proteina u prehrani.
Medicina je dokazala da se s prekomjernim unosom proteina s hranom opterećenje na bubrege značajno povećava. Protein treba konzumirati u količini od 800 mg na 1 kg tjelesne težine.
Preporučljivo je iz prehrane isključiti neke namirnice, posebno one bogate proteinima: gljive, sir, ograničiti konzumaciju mesa i skute.
● Korisno upišite se u dnevnik prehrane sva hrana jedena proteklih dana. Takođe je važno izmjeriti stanje krvnog tlaka.
Većina bolesnika sa šećernom bolešću ima povećan rizik od infekcije mokraćnih putova, jer slatka mokraća je odlično uzgajalište većine patogenih i uvjetno patogenih mikroorganizama.
S tim u vezi, preporučljivo je uključiti u prehranu brusnice i brusnice koji sadrže prirodne antibakterijske supstance koje inhibiraju razvoj mikroba.
● Da bi se normalizovao krvni pritisak, lekar propisuje Ravnoteža krvnog pritiska - jedna kapsula dva puta dnevno (ujutro i uveče) tokom tri ili više mjeseci.
● Pomaže poboljšanju mikrocirkulacije u glomerulima neurostrong - 1 tableta s obrokom 3-4 puta dnevno tokom šest mjeseci ili godinu dana, i kardio faktor transfera - 2 kapsule 3-4 puta dnevno uz hranu od 3 mjeseca do šest mjeseci.
Dijabetička nefropatija - recepti tradicionalne medicine
● Da biste poboljšali funkciju bubrega, uzmite kolekciju, koja uključuje cvijeće u jednakim dijelovima po težini i, poljski lov,. Sve samljeti i dobro izmešati:
- Jednu kašiku mješavine preliti sa 200 ml kipuće vode, ostaviti da se ukuhava jedan sat i piti ⅓ čaše tri do četiri puta na dan tokom tri tjedna, nakon kraće pauze ponoviti kurs liječenja.
● Možete upotrijebiti drugu opciju za prikupljanje lijekova: ulijte 300 ml vode 2 kašike, stavite da proključa, uklonite iz šporeta, sipajte u termos i ostavite pola sata.
Pijte u toplom obliku 3-4 puta dnevno, 50 ml prije jela tokom dvije sedmice.
● Ova kolekcija poboljšava rad ne samo bubrega, već i jetre, smanjuje i glukozu u krvi:
- 50 g suhih listova graha prelijte jednom litrom ključale vode, pustite da se kuha tri sata i pijte pola čaše 6 ili 7 puta dnevno tokom 2-4 nedelje.
● Postoji još jedna opcija:
- sipati jednu žlicu trave 200 ml kipuće vode, inzistirati jedan sat, filtrirati i uzimati čaj od jeda najmanje dvije sedmice prije jela tri puta dnevno.
Krenimo tome da živimo sretno do kraja života. Budite zdravi, Bog vas blagoslovio!
U članku su korišteni materijali ljekara-endokrinologa najviše kategorije O. V. Mashkova.
Na temelju loše kompenzacije za dijabetes melitus, 10-20% pacijenata razvije opasnu komplikaciju - dijabetičku nefropatiju (ICD kod 10 - N08.3). Na pozadini oštećenja malih i velikih žila pate mnogi organi, uključujući i bubrege. Bilateralno oštećenje prirodnih filtera remeti rad ekskretivnog sistema, izaziva stagnaciju i pogoršava tok endokrine patologije.
Ko je u riziku? Koji simptomi ukazuju na razvoj opasne komplikacije? Kako vratiti rad organa u obliku pasulja? Kako sprečiti oštećenje bubrega kod dijabetesa? Odgovori u članku.
Uzroci pojave

Polako progresivna komplikacija, na osnovu koje se razvija CRF, češće se otkriva kod muškaraca, osoba s dugom poviješću dijabetesa, adolescenata. U nedostatku terapije, može doći do smrti.
Postoji nekoliko teorija za razvoj dijabetičke nefropatije:
- hemodinamički. Glavni faktor je intrakubična hipertenzija, poremećen protok krvi u strukturama organa koji sliče grahu. U prvoj fazi patološkog procesa uočeno je povećano nakupljanje urina, ali s vremenom će rasti vezivno tkivo, bubrezi značajno smanjuju filtraciju tekućine,
- metabolički. Na pozadini trajnih negativnih promjena nastaju tijekom metaboličkih procesa: očituje se toksični učinak povećane koncentracije, stvaraju se glicirani proteini i povećava se razina masti. Na pozadini oštećenja kapilara, glomeruli i drugi elementi organa nalik grahu doživljavaju prekomjerno opterećenje, postepeno gube svoju funkcionalnost,
- genetski. Glavni razlog DN je utjecaj faktora programiranih na genetskoj razini. Na pozadini dijabetesa metabolizam je poremećen, dolazi do promjena u sudovima.
- pacijenti sa dijabetesom 15 ili više godina,
- tinejdžeri sa,
- osobe sa šećernom bolešću ovisnom o insulinu.
- uporna arterijska hipertenzija, posebno s nepravilnim unosom lijekova koji stabiliziraju krvni tlak,
- infekcija genitourinarnog trakta,
- pušenje
- uzimanje lekova koji negativno utiču na bubrežne strukture,
- muški rod
- loša nadoknada dijabetesa, nekontrolisana hiperglikemija duže vrijeme.
Prvi znakovi i simptomi

Karakteristična karakteristika dijabetičke nefropatije je postepeni razvoj negativnih znakova, sporo napredovanje patologije. U većini slučajeva oštećenje bubrega pogađa pacijente sa šećernom bolešću tokom 15-20 godina. Faktori koji izazivaju: fluktuacije pokazatelja glukoze, učestali višak normi u pogledu razine, nedisciplina pacijenta, neadekvatna kontrola pokazatelja šećera.
Stadijum dijabetičke nefropatije:
- asimptomatski. Nepostojanje izražene kliničke slike. Analize pokazuju porast glomerularne filtracije, pokazatelji mikroalbumina u urinu ne dosežu i 30 mg dnevno. U nekim pacijentima ultrazvuk će otkriti hipertrofiju u obliku zrna, povećanje brzine protoka krvi u bubrezima,
- druga faza je početak strukturalnih promjena. Poboljšano je stanje bubrežnih glomerula, očuvana je pojačana filtracija tekućine i nakupljanje urina, analize pokazuju ograničenu količinu proteina,
- treća faza je prestafrotična. Koncentracija mikroalbumina raste (od 30 do 300 mg dnevno), proteinurija se razvija rijetko, pojavljuju se skokovi krvnog pritiska. Najčešće su glomerularna filtracija i brzina protoka krvi normalni ili su odstupanja beznačajna,
- četvrta faza. Perzistentna proteinurija, testovi pokazuju stalno prisustvo proteina u urinu. Periodično se u mokraći pojavljuju hialinski cilindri i primjena krvi. Trajna arterijska hipertenzija, oticanje tkiva, oštećena krvna slika. Transkript analize ukazuje na porast holesterola, ESR-a, beta i alfa-globulina. Razina uree i kreatinina lagano variraju,
- peta, najteža faza. S perzistentnom uremijom razvoj nefroskleroze, sposobnost koncentracije i filtracije organa u obliku graha naglo se smanjuje i razvija se azotermija. Protein u krvi je ispod normalnog, oteklina se povećava. Specifični rezultati ispitivanja: ne određuje se prisutnost bjelančevina, cilindara, krvi u urinu, šećera u urinu. Kod dijabetičara krvni tlak značajno raste: do 170-190 ili više (gornji) za 100-120 mm RT. Čl. (dno). Specifična karakteristika nefrosklerotičke faze je smanjenje gubitka inzulina u urinu, smanjenje potrebe za egzogenom proizvodnjom hormona i koncentracije glukoze, te rizik. U petom stadiju dijabetičke nefropatije razvija se opasna komplikacija - zatajenje bubrega (hronična raznolikost).
Napomena! Naučnici vjeruju da se dijabetička nefropatija razvija kad djeluju faktori iz tri kategorije. Teško je probiti začarani krug s nedovoljnom kontrolom vrijednosti šećera: očituje se negativan učinak svih mehanizama što dovodi do hroničnog zatajenja bubrega, ozbiljnih kršenja općeg stanja.
Dijagnostika

Rano otkrivanje oštećenja bubrega kod dijabetesa pomaže u održavanju stabilnosti izlučnih funkcija i života pacijenta. Asimptomatski tijek dijabetičke nefropatije komplicira dijagnozu, ali postoji jednostavan način za smanjenje rizika od opasnih posljedica - redovno praćenje zdravlja. Važno je periodično davati krv i urin, proći ultrazvučni pregled bubrega, trbušnih organa.
Kada se pojave prvi znakovi DN-a, pacijent treba podvrgnuti dubinskom pregledu:
- analiza urina i krvi (opšte i biohemijske),
- uzorak Reberga i Zimnickog,
- ultrazvuk i dopplerografija bubrežnih sudova,
- pojašnjenje nivoa albumina u mokraći,
- sjetva urina,
- ispitivanje organa izlučnog sistema pomoću ultrazvuka,
- ekskretorna urografija,
- određivanje odnosa pokazatelja poput kreatinina i albumina u jutarnjem delu urina,
- biopsija bubrežnog tkiva s brzim razvojem nefrotskog sindroma.
Važno je razlikovati DN-ove s teškim oštećenjima organa poput zrna. Specifični znakovi slični su manifestacijama tuberkuloze bubrega, spora oblika pijelonefritisa, glomerulonefritisa. Kad se potvrdi dijabetička nefropatija, izlučivanje albumina prelazi 300 mg dnevno ili se u urinu otkriva velika količina proteina. S ozbiljnom stadijom DN-a u urinu značajno se povećava nivo fosfata, lipida, kalcijuma, uree i kreatinina, razvija se masivna proteinurija.
Opća pravila i efikasno označavanje
Identifikacija bilo koje količine proteina u urinu razlog je za dubinski pregled i početak terapije. Važno je stabilizirati funkcioniranje bubrega, sve dok se ne formiraju kritična područja fibroze.
Glavni ciljevi terapije:
- zaštititi prirodne filtere od utjecaja negativnih faktora u pozadini,
- smanjiti krvni pritisak, smanjiti opterećenje na žilama bubrega,
- vratiti funkcionalnost organa u obliku graha.
Pri otkrivanju mikroalbuminurije (proteina u urinu) složeno liječenje osigurava reverzibilnost patoloških procesa, vraća pokazatelje na optimalne vrijednosti. Pravilnim provođenjem terapije vraća se kumulativna, filtracijska, ekskretorna funkcija prirodnih filtera.

Za stabilizaciju pritiska dijabetičar uzima kompleks lijekova:
- kombinacija ACE inhibitora i blokatora angiotenzinskih receptora,
- diuretici za uklanjanje viška vode i natrijuma, smanjenje oticanja,
- beta blokatori. Lijekovi snižavaju krvni pritisak i volumen krvi sa svakom kontrakcijom srčanog mišića, smanjuju rad srca,
- blokatori tubula kalcijuma. Glavna svrha lijekova je da olakša protok krvi kroz bubrežne žile tj.
- kako vam je propisao liječnik, morate uzimati sredstva za razrjeđivanje krvi: Cardiomagnyl, Aspirin Cardio. Važno je promatrati dnevnu dozu, trajanje tečaja, pravila liječenja, kako bi se izbjegao rizik od krvarenja u želucu.
- kontrolirajte indikatore šećera, uzmite lijekove koji normaliziraju pokazatelje glukoze, nabavite optimalni. Važno je sprečiti hiperglikemiju protiv koje se razvija dijabetička nefropatija,
- prestati pušiti, piti alkohol,
- slijedite dijetu s niskim udjelom ugljikohidrata, napustite učestalo konzumiranje proteinske hrane,
- izvodite vježbe za sprečavanje pretilosti, normalizaciju stanja krvnih žila,
- manje nervozni
- prema dogovoru s kardiologom zamenite nefrotoksične lekove nježnijim imenima,
- sprečavaju visoki holesterol i trigliceridi: konzumirajte manje životinjskih masti, uzmite tablete za stabilizaciju lipidnog faktora: finofibrat, lipodemin, atorvastatin, simvastatin,
- budite sigurni da izmjerite nivo glukoze tokom dana: u kasnijim fazama dijabetičke nefropatije često se razvija hipoglikemija.
Saznajte o uzrocima i mogućnostima liječenja neoplazme.
Pravila i značajke primjene Metformin tableta za dijabetes prvog i drugog tipa opisane su na stranici.
- preventivne mjere zamjenjuju se aktivnim terapijskim metodama na pozadini razvoja treće faze dijabetičke nefropatije. Važno je stabilizirati holesterol, dramatično smanjiti proizvodnju životinjskih proteina i soli. Za normalizaciju rada srca i krvnih sudova potrebno je liječenje arterijske hipertenzije, ACE inhibitori, lijekovi koji stabiliziraju krvni tlak,
- ako se pacijent počeo pregledavati u DN 4 stupnja, važno je slijediti bez-solnu i nisko proteinsku dijetu, dobiti ACE inhibitore, budite sigurni da ćete sniziti razinu triglicerida i „lošeg“ kolesterola koristeći gore spomenute lijekove,
- u teškom, petom stadijuu DN, lekari nadopunjuju terapijske mere sa drugim vrstama terapije. Pacijent prima vitamin D3 za prevenciju osteoporoze, eritropoetin radi optimizacije rada. Razvoj hroničnog zatajenja bubrega razlog je za propisivanje peritonealnog pročišćavanja krvi, hemodijalize ili transplantacije bubrega.
Prevencija
Snažna komplikacija dijabetesa razvija se rjeđe ako pacijent slijedi preporuke liječnika i postigne visoku razinu kompenzacije za endokrinu patologiju. Pri prvom i drugom tipu dijabetesa važno je odabrati optimalnu dozu inzulina kako bi se izbjegle nagle fluktuacije razine glukoze. Važno je redovno posjećivati endokrinologa, uzimati testove za identifikaciju početne faze DN.
Periodično praćenje parametara urina i krvi omogućava vam da na vrijeme otkrijete kršenje strukture i protoka krvi u bubrezima. Važno je znati: dijabetička nefropatija u kombinaciji sa arterijskom hipertenzijom, abnormalnim metabolizmom i nepravilnim šećerom može dovesti do zatajenja bubrega.
Saznajte više o značajkama liječenja teških komplikacija bubrega dijabetes melitusa iz sljedećeg videa:
U bolesnika s dijagnozom poput dijabetesa, bubrezi prolaze značajno negativan učinak što dovodi do razvoja komplikacija, a jedna od njih je dijabetička nefropatija. Prevalencija oštećenja bubrega dijabetičara kod dijabetesa iznosi 75%.
Simptomi i stadijumi bolesti
Dijabetička nefropatija je opasna bolest. Njegova obmana leži u činjenici da pacijent dugi niz godina možda uopće ne sumnja u probleme sa funkcioniranjem bubrega. Najčešće se pacijenti obraćaju liječniku kada se pojave simptomi zatajenja bubrega, što upućuje na to da se tijelo više ne može nositi sa svojom glavnom funkcijom.
Odsustvo simptoma u ranoj fazi rezultira kasnom dijagnozom bolesti. Zato je svim pacijentima kako bi se ova bubrežna bolest isključila potrebno svake godine podvrći skriningu. Izvodi se u obliku krvne pretrage kojom se proučava nivo kreatinina, kao i analiza urina.
Kod dijabetičke nefropatije simptomi ovise o stadijumu bolesti. U početku, bez ikakvog otkrivanja, bolest napreduje, značajno utječući na dobrobit pacijenta. Stadijum dijabetičke nefropatije:

Klasifikacija dijabetičke nefropatije provodi se prema fazama kroz koje bolest prolazi. Slijed razvoja patoloških pojava sa progresijom dijabetičke nefropatije:
- Hiperfiltracija (pojačan protok krvi u glomerulima bubrega, povećana veličina bubrega).
- (povećani mokraćni albumin).
- Proteinurija, makroalbuminurija (značajna količina proteina izlučena mokraćom, učestalo povećanje krvnog pritiska).
- Teška nefropatija, smanjenje nivoa glomerularne filtracije (simptomi nefrotskog sindroma).
- Zatajenje bubrega.
Dijeta i prevencija
Liječenje dijabetičke nefropatije, kao i njegova prevencija, imaju za cilj normalizaciju i održavanje stabilnog nivoa krvnog pritiska u budućnosti. To će spriječiti oštećenje malih bubrežnih žila. To možete postići konzumiranjem hrane s malo ugljenih hidrata.
Prehrana pacijenata sa dijabetesom treba biti zasnovana na dijeti s malo ugljikohidrata. Ona je veoma individualna. Ipak, postoje preporuke na koje bi trebali slušati svi pacijenti s dijabetičkom nefropatijom. Dakle, svi pacijenti trebali bi pridržavati dijetu za dijabetičku nefropatiju koja isključuje upotrebu mesa, mliječnih proizvoda, brašna, pržene hrane i soli. Ograničeni unos soli izbjeći će nagle skokove krvnog tlaka. Količina proteina ne bi trebala prelaziti 10% dnevnih kalorija.
 Dijeta ne treba da sadrži hranu s visokim sadržajem brzih ugljenih hidrata. Na listi zabranjenih proizvoda nalaze se šećer, pekarski proizvodi, krompir, tjestenina. Negativni utjecaj ovih proizvoda je vrlo brz i jak, pa ih treba izbjegavati. Također je potrebno smanjiti količinu konzumiranih ugljikohidrata dnevno na 25 grama. Proizvodi poput voća i meda strogo su zabranjeni. Izuzetak je nekoliko vrsta voća s niskim sadržajem šećera u njihovom sastavu: jabuke, kruške, agrumi.
Dijeta ne treba da sadrži hranu s visokim sadržajem brzih ugljenih hidrata. Na listi zabranjenih proizvoda nalaze se šećer, pekarski proizvodi, krompir, tjestenina. Negativni utjecaj ovih proizvoda je vrlo brz i jak, pa ih treba izbjegavati. Također je potrebno smanjiti količinu konzumiranih ugljikohidrata dnevno na 25 grama. Proizvodi poput voća i meda strogo su zabranjeni. Izuzetak je nekoliko vrsta voća s niskim sadržajem šećera u njihovom sastavu: jabuke, kruške, agrumi.
Treba se pridržavati trostruke prehrane. Tako ćete izbjeći značajno opterećenje gušterače. Trebali bi jesti samo kada pacijent osjeća stvarno glad. Prejedanje strogo nije dopušteno. Inače su mogući nagli skokovi nivoa šećera, što će negativno uticati na dobrobit pacijenta.
Za sva tri obroka potrebno je distribuirati istu količinu ugljikohidrata i proteina, proizvodi mogu biti potpuno različiti. Glavna stvar je promatrati istu količinu proteina i ugljikohidrata u dijelovima pacijenta. Dobra opcija da sledite dijetu sa niskim udjelom ugljikohidrata je kreiranje menija za tjedan dana, a zatim i njegova stroga provedba.
 Prevencija razvoja patologije sistematsko je promatranje pacijenata od strane endokrinologa-dijabetologa, pravovremena korekcija terapije, stalno samo nadgledanje razine šećera u krvi, poštivanje uputa i preporuka lekara.
Prevencija razvoja patologije sistematsko je promatranje pacijenata od strane endokrinologa-dijabetologa, pravovremena korekcija terapije, stalno samo nadgledanje razine šećera u krvi, poštivanje uputa i preporuka lekara.
Među svim postojećim fazama bolesti, pod uvjetom da je propisana odgovarajuća terapijska taktika, samo je mikroalbuminurija reverzibilna. U fazi proteinurije, pravovremenom dijagnozom i liječenjem, može se izbjeći progres bolesti prema CRF-u. Ako se CRF ipak pojavio (prema statistici, to se događa kod 50% bolesnika sa dijabetesom tipa I, i u 10% dijabetesa tipa II), onda u 15% svih slučajeva to može dovesti do potrebe za hemodijalizom ili transplantacijom bubrega.
Teški slučajevi hroničnog zatajenja bubrega rezultiraju smrću. S prelaskom bolesti u terminalni stadij dolazi do stanja koje nije kompatibilno sa životom.
Zato je tako važno otkriti bolest u ranoj fazi kada se može izliječiti.
Dugi tok dijabetesa dovodi do komplikacija koje su povezane s povećanom koncentracijom glukoze u krvi koja cirkuliše. Oštećenje bubrega razvija se zbog uništavanja filtrirajućih elemenata, koji uključuju glomerule i tubule, kao i posude koje ih snabdijevaju.
Teška dijabetička nefropatija dovodi do nedovoljnog funkcioniranja bubrega i potrebe da se krv pročisti pomoću hemodijalize. Samo transplantacija bubrega može pomoći pacijentima u ovoj fazi.
Stupanj nefropatije kod dijabetesa određuje se nadoknadom povećanja šećera u krvi i stabiliziranim krvnim pritiskom.
Uzroci oštećenja bubrega kod dijabetesa
 Glavni faktor koji dovodi do dijabetičke nefropatije bubrega je neusklađenost u tonu ulaznih i odlazećih bubrežnih glomerularnih arteriola. U normalnom stanju, arteriola je dvostruko veća od eferentne, što stvara pritisak unutar glomerula, promovirajući filtraciju krvi stvaranjem primarnog urina.
Glavni faktor koji dovodi do dijabetičke nefropatije bubrega je neusklađenost u tonu ulaznih i odlazećih bubrežnih glomerularnih arteriola. U normalnom stanju, arteriola je dvostruko veća od eferentne, što stvara pritisak unutar glomerula, promovirajući filtraciju krvi stvaranjem primarnog urina.
Poremećaji razmjene u šećernoj bolesti (hiperglikemija) doprinose gubitku snage i elastičnosti krvnih žila. Također, visoka razina glukoze u krvi uzrokuje stalan protok tkivne tekućine u krvotok, što dovodi do širenja žila koje donose, a one koje izvode zadržavaju svoj promjer ili čak uske.
Unutar glomerula nastaje pritisak koji u konačnici dovodi do uništavanja funkcionalnih bubrežnih glomerula i njihove zamjene vezivnim tkivom. Povišeni pritisak potiče prolazak kroz glomerule spojeva za koja oni obično nisu propusni: proteini, lipidi, krvne stanice.
Dijabetička nefropatija je podržana visokim krvnim pritiskom. Uz stalno povećani pritisak, simptomi proteinurije se povećavaju i filtracija unutar bubrega smanjuje, što dovodi do progresije bubrežne insuficijencije.
Jedan od razloga koji doprinosi nefropatiji kod dijabetesa je dijeta s visokim sadržajem proteina u prehrani. U tom se slučaju u tijelu razvijaju sljedeći patološki procesi:
- U glomerulima se povećava pritisak i povećava filtracija.
- Izlučivanje proteina u urinu i taloženje proteina u bubrežnom tkivu se povećava.
- Lipidni spektar krvi se mijenja.
- Acidoza se razvija uslijed povećanog stvaranja dušičnih spojeva.
- Povećava se aktivnost faktora rasta koji ubrzavaju glomerulosklerozu.
Dijabetički nefritis razvija se na pozadini visokog šećera u krvi. Hiperglikemija ne samo da dovodi do pretjeranog oštećenja krvnih žila slobodnim radikalima, nego također smanjuje i zaštitna svojstva uslijed glikacije proteina antioksidanata.
U ovom slučaju bubrezi pripadaju organima s povećanom osjetljivošću na oksidativni stres.
Simptomi nefropatije
Kliničke manifestacije dijabetičke nefropatije i razvrstavanje po fazama odražavaju napredovanje uništavanja bubrežnog tkiva i smanjenje njihove sposobnosti uklanjanja otrovnih tvari iz krvi.
Prvi stadij karakterizira pojačana bubrežna funkcija - brzina filtracije urina povećava se za 20-40% i povećava dotok krvi u bubrege. Nema kliničkih znakova u ovoj fazi dijabetičke nefropatije, a promjene u bubrezima su reverzibilne s normalizacijom glikemije blizu normalne.
U drugoj fazi počinju strukturne promjene u bubrežnom tkivu: membrana glomerularne podloge se zadebljava i postaje propusna za najmanje molekule proteina. Nema simptoma bolesti, ispitivanja urina su normalna, krvni pritisak se ne mijenja.
Dijabetička nefropatija stadija mikroalbuminurije očituje se oslobađanjem albumina u dnevnoj količini od 30 do 300 mg. Kod dijabetesa tipa 1 on se javlja 3-5 godina od početka bolesti, a nefritis kod dijabetesa tipa 2 može biti praćen pojavom proteina u urinu od samog početka.
Povećana propustljivost glomerula bubrega za protein povezana je sa takvim stanjima:
- Loša nadoknada dijabetesa.
- Povišen krvni pritisak.
- Visoki holesterol u krvi.
- Mikro i makroangiopatije.
Ako se u ovoj fazi postigne stabilno održavanje ciljanih pokazatelja glikemije i krvnog tlaka, tada se stanje bubrežne hemodinamike i vaskularne propustljivosti i dalje može vratiti u normalu.
Četvrti stadij je proteinurija iznad 300 mg dnevno. Javlja se kod pacijenata s dijabetesom nakon 15 godina bolesti. Glomerularna filtracija se smanjuje svakog mjeseca, što dovodi do terminalnog zatajenja bubrega nakon 5-7 godina. Simptomi dijabetičke nefropatije u ovoj fazi povezani su sa visokim krvnim pritiskom i oštećenjima krvnih žila.
Diferencijalna dijagnoza dijabetičke nefropatije i nefritisa, imunološkog ili bakterijskog porijekla, temelji se na činjenici da se nefritis javlja s pojavom leukocita i crvenih krvnih zrnaca u urinu, a dijabetičke nefropatije samo s albuminurijom.
Dijagnoza nefrotskog sindroma takođe otkriva smanjenje proteina u krvi i visokog holesterola, lipoproteina niske gustine.
Edemi kod dijabetičke nefropatije otporni su na diuretike. Prvobitno se pojavljuju samo na licu i potkoljenici, a potom se šire u trbušnu i grudnu šupljinu, kao i na perikardni sak. Pacijenti napreduju do slabosti, mučnine, nedostatka daha, zatajenja srca.
U pravilu dijabetička nefropatija javlja se zajedno sa retinopatijom, polineuropatijom i koronarnom srčanom bolešću. Autonomna neuropatija dovodi do bezbolnog oblika infarkta miokarda, atonije mokraćnog mjehura, ortostatske hipotenzije i erektilne disfunkcije. Ova faza se smatra nepovratnom, jer je uništeno više od 50% glomerula.
Klasifikacija dijabetičke nefropatije razlikuje posljednji peti stadij kao uremični. Hronično zatajenje bubrega manifestuje se povećanjem u krvi toksičnih dušičnih spojeva - kreatinina i uree, smanjenjem kalijuma i povećanjem fosfata u serumu, smanjenjem brzine glomerularne filtracije.
Sljedeći simptomi su karakteristični za dijabetičku nefropatiju u fazi zatajenja bubrega:
- Progresivna arterijska hipertenzija.
- Teški edematozni sindrom.
- Kratkoća daha, tahikardija.
- Znakovi plućnog edema.
- Uporno izraženo
- Osteoporoza
Ako se glomerularna filtracija smanji na razinu od 7-10 ml / min, onda znakovi intoksikacije mogu biti svrbež kože, povraćanje, bučno disanje.
Utvrđivanje perikardijalnog šuma trenja karakteristično je za terminalni stadij i zahtijeva neposrednu vezu pacijenta s dijaliznim aparatom i transplantaciju bubrega.
Metode za otkrivanje nefropatije kod dijabetesa
Dijagnoza nefropatije provodi se tokom analize urina na brzinu glomerularne filtracije, prisutnost proteina, bijelih krvnih zrnaca i crvenih krvnih zrnaca, kao i na sadržaj kreatinina i uree u krvi.
Znakovi dijabetičke nefropatije mogu se odrediti Reber-Tareev-om razgradnjom sadržaja kreatinina u dnevnoj mokraći. U ranim fazama filtracija se povećava 2-3 puta do 200-300 ml / min, a potom deset puta opada kako bolest napreduje.
Da bi se identificirala dijabetička nefropatija čiji se simptomi još nisu očitovali, dijagnosticira se mikroalbuminurija. Analiza mokraće provodi se na pozadini nadoknade hiperglikemije, proteini su ograničeni u prehrani, diuretici i fizička aktivnost su isključeni.
Pojava trajne proteinurije dokaz je smrti 50-70% glomerula bubrega. Takav simptom može izazvati ne samo dijabetičku nefropatiju, već i nefritis upalnog ili autoimunog porijekla. U sumnjivim se slučajevima vrši perkutana biopsija.
Da bi se utvrdio stepen zatajenja bubrega, ispituju se urea i kreatinin u krvi. Njihovo povećanje ukazuje na početak hroničnog zatajenja bubrega.
Preventivne i terapijske mjere za nefropatiju
Prevencija nefropatije namijenjena je dijabetičarima koji imaju visoki rizik od oštećenja bubrega. Uključuju bolesnike sa slabo kompenziranom hiperglikemijom, bolest koja traje duže od 5 godina, oštećenje mrežnice, povišen holesterol u krvi, ako je pacijent u prošlosti imao nefritis ili mu je dijagnosticirana hiperfiltracija bubrega.
Kod šećerne bolesti tipa 1 dijabetička nefropatija sprečava se intenzivnom terapijom inzulinom. Dokazano je da takvo održavanje glikoziranog hemoglobina kao nivo ispod 7% smanjuje rizik od oštećenja na žilama bubrega za 27-34 posto. Kod šećerne bolesti tipa 2, ako se takav rezultat ne može postići tabletama, pacijenti se prebacuju na inzulin.
Liječenje dijabetičke nefropatije u fazi mikroalbuminurije također se provodi uz obaveznu optimalnu nadoknadu metabolizma ugljikohidrata. Ova faza je posljednja kada možete usporiti, a ponekad i preokrenuti simptome i liječenje donosi opipljiv pozitivan rezultat.
Glavni pravci terapije:
- Terapija inzulinom ili kombinirani tretman inzulinom i tabletama.Kriterij je glikovani hemoglobin ispod 7%.
- Inhibitori enzima koji pretvaraju angiotenzin: pri normalnom pritisku - male doze, s povećanim - srednjim terapijskim.
- Normalizacija holesterola u krvi.
- Smanjenje prehrambenih proteina na 1g / kg.
Ako je dijagnoza pokazala stadij proteinurije, tada se za dijabetičku nefropatiju liječenje treba temeljiti na sprečavanju razvoja hroničnog zatajenja bubrega. Za ovo se kod prve vrste dijabetesa nastavlja intenzivna inzulinska terapija, a za odabir tableta za smanjenje šećera mora se isključiti njihov nefrotoksični učinak. Od najsigurnijih propisanih dijabetesa. Takođe, prema indikacijama, kod dijabetesa tipa 2, pored lečenja se propisuju i insulini ili se u potpunosti prenose na inzulin.
Preporučuje se održavanje pritiska na 130/85 mm Hg. Čl. Bez postizanja normalne razine krvnog tlaka, nadoknada glikemije i lipida u krvi ne donosi željeni učinak, a nemoguće je zaustaviti napredovanje nefropatije.
Oni su posebno zabrinjavajući. Dijabetička nefropatija (glomerularna mikroangiopatija) kasna je komplikacija dijabetesa, često smrtna i javlja se kod 75% dijabetičara.
Smrtnost od dijabetičke nefropatije prva je kod dijabetesa tipa 1, a druga kod dijabetesa tipa 2, posebno kada se komplikacije odnose na kardiovaskularni sistem.
Zanimljivo je da se nefropatija razvija mnogo češće kod muškaraca i adolescenata dijabetesa tipa 1 nego kod djece mlađe od 10 godina.
Komplikacije
Kod dijabetičke nefropatije zahvaćaju se žile bubrega, arterija, arteriole, glomeruli i tubuli. Patologija uzrokuje poremećenu ravnotežu ugljikohidrata i lipida. Najčešća pojava je:
- Arterioskleroza bubrežne arterije i njenih grana.
- Arterioskleroza (patološki procesi u arteriolama).
- Dijabetička glomeruloskleroza: nodularna - bubrežni glomeruli ispunjeni su zaobljenim ili ovalnim formacijama u cjelini ili djelomično (Kimmelstil-Wilson sindrom), eksudativni - kapilarne petlje na glomerularnim segmentima prekrivene su zaobljenim formacijama, slične kapcima, difuzne - bazne kapilarne membrane su zadebljane, zadebljane nije primećeno.
- Depoziti masti i glikogena u tubulima.
- Pijelonefritis.
- Nekrotični bubrežni papillitis (nekroza bubrežne papile).
- Nekrotična nefroza (nekrotične promjene epitela bubrežnih tubula).
Dijabetička nefropatija u historiji bolesti dijagnosticira se kao kronična bolest bubrega (CKD) sa specifikacijom faze komplikacija.
Patologija dijabetes melitusa ima sljedeći kod prema ICD-10 (Međunarodna klasifikacija bolesti iz 10. revizije):
- E 10.2 - sa oblikom bolesti ovisnim o inzulinu, koju su bolesnici bubrezi masirali.
- E 11.2 - s tijekom bolesti koji ne ovisi o inzulinu i zatajivanjem bubrega.
- E 12.2 - s neuhranjenošću i pogođenim bubrezima.
- E 13.2 - sa određenim oblicima bolesti i nezdravim bubrezima.
- E 14.2 - sa neodređenim oblikom sa oštećenjem bubrega.
Mehanizam razvoja
Dijabetička nefropatija ima nekoliko teorija patogeneze, koje se dijele na metaboličke, hemodinamičke i genetske.
Prema hemodinamičkoj i metaboličkoj verziji, početna veza ove komplikacije je hiperglikemija, dugotrajna nedovoljna kompenzacija patoloških procesa u metabolizmu ugljikohidrata.
Hemodinamička. Javlja se hiperfiltracija, kasnije dolazi do smanjenja rada bubrežne filtracije i povećanje vezivnog tkiva.
Metabolički. Produljena hiperglikemija dovodi do biohemijskih poremećaja u bubrezima.
Hiperglikemiju prate sljedeće disfunkcije:
- dolazi do glikacije proteina sa visokim sadržajem glikiranog hemoglobina,
- aktivira se šanc sorbitola (poliola) - unos glukoze, bez obzira na inzulin. Odvija se proces pretvaranja glukoze u sorbitol, a zatim oksidacija u fruktozu. Sorbitol se nakuplja u tkivima i uzrokuje mikroangiopatiju i druge patološke promjene,
- poremećen transport kationa.
Uz hiperglikemiju, aktivira se enzim protein kinaza C, što dovodi do proliferacije tkiva i stvaranja citokina. Dolazi do kršenja sinteze složenih proteina - proteoglikana i oštećenja endotela.
Sa hiperglikemijom dolazi do poremećaja intrarenalne hemodinamike koja postaje uzrok sklerotičnih promjena u bubrezima. Dugotrajna hiperglikemija praćena je intrakranijalnom hipertenzijom i hiperfiltracijom.
Nenormalno stanje arteriola postaje uzrok intrakularne hipertenzije: prošireni ležaj i tonirana eferentna. Promjena poprima sistemski karakter i pogoršava oštećenu bubrežnu hemodinamiku.
Kao rezultat produženog pritiska u kapilarama narušavaju se vaskularne i parenhimske bubrežne strukture. Povećava se propusnost lipida i proteina podrumskih membrana. Primjećuje se taloženje proteina i lipida u interkapilarnom prostoru, atrofija bubrežnih tubula i skleroza glomerula. Kao rezultat toga, urin nije adekvatno filtriran. Dolazi do promjene hiperfiltracije hipofiltracijom, progresije proteinurije. Krajnji rezultat je kršenje izlučujućeg sustava bubrega i razvoj azotermije.
Kada se otkrije hiperlikemija, teorija koju su razvili genetičari sugerira poseban utjecaj genetskih faktora na vaskularni sistem bubrega.
Glomerularna mikroangiopatija takođe može biti uzrokovana:
- arterijska hipertenzija i hipertenzija,
- dugotrajna nekontrolisana hiperglikemija,
- infekcija mokraćnog sustava
- nenormalna ravnoteža masti
- pretežak
- loše navike (pušenje, zloupotreba alkohola),
- anemija (niska koncentracija hemoglobina u krvi),
- upotreba lijekova s nefrotoksičnim učinkom.
Stadijumi bolesti
Od 1983. godine klasifikacija prema stupnjevima dijabetičke nefropatije provodi se prema Mogensenu.
Komplikacija dijabetesa tipa 1 je bolje proučena, jer se vrijeme pojave patologije može točno odrediti.

Klinička slika komplikacije u početku nema izražene simptome i pacijent ne primjećuje njezinu pojavu dugi niz godina, sve do pojave bubrežne insuficijencije.
Sledeće faze patologije.
1. Hiperfunkcija bubrega
Ranije se vjerovalo da se glomerularna mikroangiopatija razvija nakon 5 godina otkrivanja dijabetesa tipa 1. Međutim, moderna medicina omogućava otkrivanje prisutnosti patoloških promjena koje utječu na glomerule od trenutka njegove manifestacije. Vanjski znakovi, kao i edematozni sindrom izostaju. U ovom slučaju protein u urinu je u normalnim količinama, a krvni tlak nema značajnih odstupanja.
- aktiviranje cirkulacije krvi u bubrezima,
- povećanje vaskularnih ćelija u bubrezima (hipertrofija),
- stopa glomerularne filtracije (GFR) dostiže 140 ml / min, što je 20-40% više od normalne. Ovaj faktor je odgovor na stalni porast šećera u tijelu i postaje izravno ovisan (porast glukoze ubrzava filtraciju).
Ako nivo glikemije poraste iznad 13-14 mmol / l, dolazi do linearnog smanjenja brzine filtracije.
Kad se dijabetes dobro kompenzira, GFR se normalizira.
Ako se otkrije šećerna bolest tipa 1, kada se terapija inzulinom odlaže sa odgodom, moguća je nepovratna priroda bubrežnih promjena i stalno povećana brzina filtracije.
2. Strukturne promjene
Ovaj period se ne prikazuje simptomima. Pored patoloških znakova svojstvenih prvom stadijumu procesa, uočene su početne strukturne promjene u bubrežnom tkivu:
- glomerularna bazalna membrana počinje se zgušnjavati nakon 2 godine s pojavom dijabetesa,
- nakon 2–5 godina opaža se ekspanzija mezangija.
Predstavlja završni latentni stadij dijabetičke nefropatije. Praktično nema posebnih simptoma. Tok stadija događa se s normalnim ili blago povišenim SCFE i pojačanom bubrežnom cirkulacijom krvi. Pored toga:
- krvni pritisak (BP) postepeno raste (do 3% godišnje). Međutim, periodični skokovi krvnog pritiska. Međutim, ovaj pokazatelj ne daje sto posto pouzdanosti da je došlo do promjena u bubrezima,
- protein se nalazi u urinu, što ukazuje na 20 puta veći rizik od razvoja patologija u bubrezima. Uz neblagovremeni tretman, količina albumina u urinu će se povećavati na 15% godišnje.
Četvrti ili stadij mikroalbuminurije (30-300 mg / dan) uočava se 5 godina nakon nastanka dijabetesa.
Prve tri faze dijabetičke nefropatije mogu se izlečiti ako se pruži pravovremena medicinska intervencija i popravi šećer u krvi. Kasnije se struktura bubrega ne posuđuje za potpunu obnovu, a cilj liječenja bit će spriječiti to stanje. Situacija se pogoršava nedostatkom simptoma. Često je potrebno pribjeći laboratorijskim metodama uskog fokusa (biopsija bubrega).
Znakovi i simptomi
Simptomatska slika je prilično mutna, a sve zbog toga što se dijabetička nefropatija u početnom stadijumu ne manifestira.
Osoba koja je s dijabetesom živjela 10, pa i više godina, možda neće primijetiti neugodne simptome. Ako primijeti manifestacije bolesti, onda samo ako se bolest razvila u zatajenje bubrega.
Stoga, ako govorimo o nekim simptomatskim manifestacijama, vrijedi ih razlikovati prema stadijima bolesti.
I stadijum - hiperfunkcija bubrega ili hiperfiltracija.
Od čega se sastoji?
Klinički je to teško utvrditi, jer stanice bubrežnih žila donekle povećavaju veličinu. Spoljni znakovi se ne primećuju. U urinu nema proteina.
II stadij - mikroalbuminurija
Karakterizira ga zadebljanje zidova žila bubrega. Izlučujuća funkcija bubrega i dalje je normalna. Nakon prolaska testa urina, protein se još uvijek neće otkriti. Javlja se, u pravilu, 2 do 3 godine nakon dijagnoze dijabetesa.
III stadij - proteinurija
Nakon 5 godina može se razviti "embrionalna" dijabetička nefropatija, za koju je mikroalbuminurija glavni simptom, kada se u analizi urina nađe određena količina proteinskih elemenata (30 - 300 mg / dan). To ukazuje na značajna oštećenja bubrežnih žila i bubrezi počinju slabo filtrirati urin. Postoje problemi sa krvnim pritiskom.
To se očituje kao rezultat smanjenja glomerularne filtracije (GFR).
Međutim, napominjemo da smanjenje GFR-a i povećanje albuminurije u ranoj fazi razvoja bolesti odvojeni su procesi i ne mogu se koristiti kao dijagnostički faktor.
Ako se tlak poveća, tada se brzina glomerularne filtracije nešto povećava, ali čim su posude ozbiljno oštećene, brzina filtracije naglo pada.
Sve do treće faze (uključivo) razvoja bolesti sve su posljedice njenog utjecaja još uvijek reverzibilne, no vrlo je teško postaviti dijagnozu u ovoj fazi, jer osoba ne osjeća neugodne senzacije, stoga neće otići u bolnicu na "sitnice" (s obzirom na to da su testovi uglavnom ostaju normalni). Bolest se može otkriti samo posebnim laboratorijskim metodama ili putem biopsije bubrega, kad se dio organa uzme na analizu. Procedura je vrlo neugodna i prilično skupa (od 5.000 rubalja i više).
IV stadijum - teška nefropatija sa simptomima nefrotskog sindroma
Dolazi nakon 10 - 15 godina, živjela od dijabetesa. Bolest se manifestuje sasvim jasno:
- obilje izlučivanja proteina mokraćom (proteinurija)
- smanjenje proteina u krvi
- višestruki edemi ekstremiteta (prvo u donjim ekstremitetima, na licu, a zatim u trbušnoj, grudnoj šupljini i miokardu)
- glavobolja
- slabost
- pospanost
- mučnina
- smanjen apetit
- snažna žeđ
- visok krvni pritisak
- srčani bolovi
- jaka kratkoća daha
Budući da protein u krvi postaje manji, prima se signal da se to stanje nadoknadi obradom vlastitih proteinskih komponenti. Jednostavno rečeno, tijelo počinje uništavati sebe, izrezujući potrebne strukturne elemente za normalizaciju ravnoteže proteina u krvi. Stoga nije iznenađujuće da osoba počinje gubiti kilograme s dijabetesom, iako je prije toga patila od viška kilograma.
No tjelesni volumen i dalje ostaje velik zbog neprestanog oticanja tkiva. Ako je ranije bilo moguće pribjeći pomoći (diureticima) i ukloniti suvišnu vodu, onda je u ovoj fazi njihova upotreba neefikasna. Tečnost se ukloni hirurškim putem (pucanjem iglice i tečnost se umjetno odstrani).
Stadij V - zatajenje bubrega (bubrežna bolest)
Konačni, terminalni stadijum je već bubrežni zatajenje u kojem su bubrežne žile potpuno sklerozirane, tj. nastaje ožiljak, parenhim organa zamijenjen je gustim vezivnim tkivom (bubrežni parenhim). Naravno, kada su bubrezi u ovom stanju, tada je osoba u riziku od smrti ako ne pribjegnete učinkovitijim metodama, jer se stopa glomerularne filtracije spušta na kritično niske stope (manje od 10 ml / min), a krv i urin se praktički ne čiste.
Bubrežna nadomjesna terapija uključuje nekoliko vrsta tehnika. Sastoji se od peritonealne dijalize, hemodijalize koja nadoknađuje minerale, vodu u krvi, kao i njegovo stvarno pročišćavanje (eliminacija viška uree, kreatinina, mokraćne kiseline itd.). I.e. umjetno učinjeno sve ono što bubrezi više nisu u stanju učiniti.
Zbog toga se naziva i jednostavno - "umjetnim bubregom". Da bi shvatili da li je tehnika koja se koristi u liječenju efikasna, pribjegavaju uklanjanju koeficijenta uree. Po ovom se kriteriju može suditi o efikasnosti terapije, koja smanjuje štetnost metaboličke nefropatije.
Ako ove metode ne pomažu, pacijent se postavlja u red za transplantaciju bubrega. Vrlo često dijabetičari moraju presaditi ne samo darivački bubreg, već i „zamijeniti“ gušteraču. Naravno, visok je rizik od smrtnosti za vrijeme i nakon operacije ako donorski organi ne prežive.
Uzroci bolesti
Poremećena funkcija bubrega jedna je od najranijih posljedica dijabetesa. Napokon, upravo bubrezi imaju glavni posao čišćenja krvi od suvišnih nečistoća i toksina.
Kad nivo glukoze u krvi naglo skoči kod dijabetičara, on djeluje na unutarnje organe kao opasan toksin. Bubrezi se sve teže nose sa svojim zadatkom filtracije. Kao rezultat toga, protok krvi slabi, u njemu se akumuliraju natrijevi ioni koji provociraju sužavanje bubrežnih žila. Pritisak u njima raste (hipertenzija), bubrezi se počinju razgrađivati što uzrokuje još veći porast tlaka.
Ali, uprkos tako začaranom krugu, oštećenje bubrega se ne razvija kod svih bolesnika s dijabetesom.
Stoga liječnici razlikuju 3 osnovne teorije koje imenuju uzroke razvoja bolesti bubrega.
- Genetski. Jedan od prvih razloga zašto osoba razvije dijabetes danas se naziva nasljedna predispozicija. Isti mehanizam se pripisuje nefropatiji. Čim osoba razvije dijabetes, misteriozni genetski mehanizmi ubrzavaju razvoj vaskularnih oštećenja u bubrezima.
- Hemodinamička.Kod dijabetesa uvijek postoji kršenje bubrežne cirkulacije (ista hipertenzija). Kao rezultat toga, velika količina albuminskih proteina nalazi se u urinu, posude pod takvim pritiskom se uništavaju, a oštećena mjesta povlači ožiljak (skleroza).
- Razmjena. Ova teorija dodjeljuje glavnu destruktivnu ulogu povišene glukoze u krvi. Na sve žile u tijelu (uključujući bubrege) utječu „slatki“ toksini. Vaskularni krvotok je poremećen, mijenjaju se normalni metabolički procesi, masti se talože u žilama, što dovodi do nefropatije.
Klasifikacija
Danas ljekari u svom radu koriste općeprihvaćenu klasifikaciju prema stadijima dijabetičke nefropatije prema Mogensenu (razvijenu 1983.):
| Faze | Šta se manifestuje | Kada se pojavi (u poređenju sa dijabetesom) |
|---|---|---|
| Bubrežna hiperfunkcija | Hiperfiltracija i hipertrofija bubrega | U prvoj fazi bolesti |
| Prve strukturne promjene | Hiperfiltracija, bazalna membrana bubrega se zadebljava itd. | 2-5 godina |
| Početak nefropatije | Povećava se mikroalbuminurija, stopa glomerularne filtracije (GFR) | Preko 5 godina |
| Teška nefropatija | Proteinurija, skleroza pokriva 50-75% glomerula | 10-15 godina |
| Uremia | Kompletna glomeruloskleroza | 15-20 godina |
Ali često se u referentnoj literaturi nalazi i odvajanje stadija dijabetičke nefropatije na temelju promjena u bubrezima. Ovdje se razlikuju sljedeći stadiji bolesti:
- Hiperfiltracija. U ovom trenutku se ubrzava protok krvi u bubrežnim glomerulama (oni su glavni filter), povećava se volumen mokraće, sami organi se malo povećavaju. Pozornica traje do 5 godina.
- Mikroalbuminurija Ovo je neznatno povećanje razine albuminskih proteina u urinu (30-300 mg / dan), što konvencionalne laboratorijske metode još uvijek ne mogu utvrditi. Ako na vrijeme dijagnosticirate ove promjene i organizirate liječenje, faza može trajati oko 10 godina.
- Proteinurija (drugim riječima - makroalbuminurija). Ovdje se brzina filtracije krvi kroz bubrege naglo smanjuje, često skoči bubrežni arterijski pritisak (BP). Nivo albumina u urinu u ovoj fazi može biti od 200 do više od 2000 mg / dan. Ova se faza dijagnosticira u 10-15-toj godini od početka bolesti.
- Teška nefropatija. GFR se još više smanjuje, žile su prekrivene sklerotičnim promjenama. Dijagnosticira se 15-20 godina nakon prvih promjena bubrežnog tkiva.
- Hronično zatajenje bubrega. Pojavljuje se nakon 20-25 godina života s dijabetesom.
Shema razvoja dijabetičke nefropatije
Prve tri faze bubrežne patologije prema Mogensenu (ili periodi hiperfiltracije i mikroalbuminurije) nazivaju se pretkliničkim. U ovom trenutku vanjski simptomi su potpuno odsutni, volumen urina je normalan. Samo u nekim slučajevima pacijenti mogu primijetiti periodično povećanje tlaka na kraju faze mikroalbuminurije.
U ovom trenutku samo posebni testovi za kvantitativno određivanje albumina u urinu dijabetičnog pacijenta mogu dijagnosticirati bolest.
Stadij proteinurije već ima specifične vanjske znakove:
- redovni skokovi krvnog pritiska,
- pacijenti se žale na oticanje (prvo oticanje lica i nogu, a zatim se voda nakuplja u šupljinama tijela),
- težina naglo pada i apetit opada (tijelo počinje trošiti rezerve bjelančevina kako bi nadoknadio nestašicu),
- jaka slabost, pospanost,
- žeđ i mučnina.
U završnoj fazi bolesti svi navedeni simptomi su sačuvani i pojačani. Znojenje postaje sve jače, u mokraći se primjećuju kapljice krvi. Krvni pritisak u bubrežnim žilama raste do opasnih brojki.
Hemodijaliza i peritonealna dijaliza
Umjetno pročišćavanje krvi hemodijalizom ("umjetni bubreg") i dijalizom obično se izvodi u kasnim fazama nefropatije, kada se nativni bubrezi više ne mogu nositi s filtracijom. Ponekad se hemodijaliza propiše u ranijoj fazi, kada je već dijagnosticirana dijabetička nefropatija, a organi je potrebno podržati.
Tokom hemodijalize, kateter se ubacuje u pacijentovu venu, povezan je s hemodijalizatorom - uređajem za filtriranje. I cijeli sustav čisti krv od toksina umjesto bubrega u trajanju od 4-5 sati.
Postupak peritonealne dijalize provodi se po sličnoj šemi, ali kateter za čišćenje se ne ubacuje u arteriju, već u peritoneum. Ova metoda se koristi kada hemodijaliza nije moguća iz različitih razloga.
Koliko su često potrebni postupci pročišćavanja krvi, odlučuje samo liječnik na temelju testova i stanja bolesnika s dijabetesom. Ako se nefropatija još nije prebacila na hronično zatajenje bubrega, jednom tjedno možete spojiti "umjetni bubreg". Kad funkcija bubrega već ponestane, hemodijaliza se radi tri puta sedmično. Peritonealna dijaliza može se obavljati svakodnevno.
Umjetno pročišćavanje krvi za nefropatiju potrebno je kada GFR indeks padne na 15 ml / min / 1,73 m2 i ispod se zabilježi abnormalno visoka razina kalijuma (više od 6,5 mmol / l). A isto tako, ako postoji i rizik od plućnog edema zbog nagomilane vode, kao i svih znakova pomanjkanja proteina i energije.
Dijabetička nefropatija i dijabetes
Liječenje dijabetičke nefropatije ne može se odvojiti od liječenja uzroka - samog dijabetesa. Ta dva procesa treba ići paralelno i prilagođavati se u skladu s rezultatima analiza bolesnika-dijabetičara i stadijuma bolesti.
Glavni zadaci oba dijabetesa i oštećenja bubrega su isti - svakodnevno praćenje glukoze i krvnog pritiska. Glavna nefarmakološka sredstva jednaka su u svim fazama dijabetesa. Ovo je kontrola nad nivoom težine, terapijska ishrana, smanjenje stresa, odbacivanje loših navika, redovna fizička aktivnost.
Situacija s uzimanjem lijekova je nešto složenija. U ranim fazama dijabetesa i nefropatije glavna grupa lijekova je za korekciju pritiska. Ovdje je potrebno odabrati lijekove koji su sigurni za bolesne bubrege, koji se rješavaju zbog drugih komplikacija dijabetesa, a imaju i kardioprotektivna i nefroprotektivna svojstva. Ovo su većina ACE inhibitora.
U slučaju dijabetesa ovisnog o insulinu, dozvoljeno je da se ACE inhibitore zamijene antagonistima angiotenzina II ako postoje nuspojave iz prve skupine lijekova.
Kad testovi već pokazuju proteinuriju, u liječenju dijabetesa treba razmotriti smanjenu funkciju bubrega i ozbiljnu hipertenziju. Posebna ograničenja vrijede za dijabetičare s patologijom tipa 2: za njih se popis dopuštenih oralnih hipoglikemijskih agenasa (PSSS) koje treba uzimati stalno smanjuje. Najsigurniji lijekovi su Glycvidon, Gliclazide, Repaglinide. Ako GFR tijekom nefropatije padne do 30 ml / min ili niži, prijelaz pacijenata na primjenu inzulina je nužan.
Dovodi do smanjenja funkcionalne sposobnosti i nastaje uslijed utjecaja različitih patoloških učinaka koji nastaju u šećernoj bolesti. Ovo je jedna od najneobičnijih komplikacija dijabetesa koja u velikoj mjeri određuje prognozu osnovne bolesti.
Treba reći da se dijabetička nefropatija sa šećernom bolešću tipa I razvija češće nego kod dijabetesa tipa II. Međutim, dijabetes tipa II je češći. Karakteristična karakteristika je spor razvoj patologije bubrega, a trajanje osnovne bolesti (dijabetes melitus) igra važnu ulogu.
Priroda pojave
Ne postoje tačne činjenice o uzrocima dijabetičke nefropatije u ovoj fazi razvoja medicine. Unatoč činjenici da problemi s bubrezima nisu u direktnoj vezi s razinom glukoze u krvi, velika većina dijabetičara koji su na listi čekanja za transplantaciju bubrega. U nekim slučajevima dijabetes ne razvija takve uvjete, pa postoji nekoliko teorija o pojavi dijabetičke nefropatije.
Naučne teorije razvoja bolesti:
- Genetska teorija. Ljudi s određenom genetskom predispozicijom pod utjecajem hemodinamičkih i metaboličkih poremećaja karakterističnih za dijabetes melitus razvijaju bubrežne patologije.
- Metabolička teorija. Stalni ili dugotrajni višak normalnog šećera u krvi (hiperglikemija) izaziva biohemijske poremećaje u kapilarima. To dovodi do nepovratnih procesa u tijelu, posebno do oštećenja bubrežnog tkiva.
- Hemodinamička teorija. Kod šećerne bolesti oštećen je protok krvi u bubrezima, što dovodi do stvaranja intrakavitarne hipertenzije. U ranim fazama nastaje hiperfiltracija (pojačano stvaranje urina), ali ovo se stanje brzo zamjenjuje disfunkcijom zbog činjenice da su prolazi blokirani vezivnim tkivom.
Veoma je teško utvrditi pouzdan uzrok bolesti, jer obično svi mehanizmi djeluju na složen način.
 Razvoj patologije više potiče produljena hiperglikemija, nekontrolirani lijekovi, pušenje i druge loše navike, kao i pogreške u prehrani, prekomjerna težina i upalni procesi u obližnjim organima (na primjer, infekcije genitourinarnog sustava).
Razvoj patologije više potiče produljena hiperglikemija, nekontrolirani lijekovi, pušenje i druge loše navike, kao i pogreške u prehrani, prekomjerna težina i upalni procesi u obližnjim organima (na primjer, infekcije genitourinarnog sustava).
Takođe je poznato da muškarci imaju veću vjerojatnost da će formirati tu vrstu patologije nego žene. To se može objasniti anatomskom strukturom genitourinarnog sistema, kao i manje savjesnim izvršavanjem preporuke liječniku u liječenju bolesti.
Stadijum dijabetičke nefropatije
Za bolest je karakteristično sporo napredovanje. U rijetkim slučajevima, patologija napreduje nekoliko mjeseci nakon dijagnoze dijabetes melitusa i tome obično doprinose dodatne komplikacije bolesti. Najčešće su to potrebne godine, tijekom kojih se simptomi pojačavaju vrlo sporo, obično pacijenti ne mogu ni odmah primijetiti nelagodu koja se pojavila. Da biste točno znali kako se razvija ova bolest, svakako biste trebali podvrgavati periodičnim pretragama krvi i urina.
Postoji nekoliko faza razvoja bolesti:
- Asimptomatska faza, u kojoj su patološki znaci bolesti potpuno odsutni. Jedina definicija je povećanje bubrežne filtracije. U ovoj fazi nivo mikroalbuminurije ne prelazi 30 mg / dan.
- Početna faza patologije. Tokom ovog perioda mikroalbuminurija ostaje na prethodnom nivou (ne više od 30 mg / danu), ali se pojavljuju nepovratne promjene u strukturi organa. Posebno se zidovi kapilara zadebljavaju, a povezujući kanali bubrega, koji su odgovorni za dotok krvi u organ, proširuju se.
- Stadijska mikroalbuminurija ili prenephrotic razvija se u roku od oko pet godina. U ovom trenutku pacijenta ne brinu nikakvi znakovi, osim laganog povišenja krvnog pritiska nakon vežbanja. Jedini način da se utvrdi bolest bit će analiza mokraće, koja može pokazati povećanje albuminurije u rasponu od 20 do 200 mg / ml u dijelu jutarnje mokraće.
- Nefrotski stadij se takođe razvija sporo. Proteinurija (protein u urinu) se neprestano primjećuje, krvni fragmenti se povremeno pojavljuju. Hipertenzija takođe postaje redovna, sa oteklinama i anemijama. Broj mokraće u ovom periodu bilježi porast ESR-a, holesterola, alfa-2 i beta-globulina, beta lipoproteina. Periodično se povećava nivo uree i kreatinina u pacijenta.
- Za terminalni stadij karakterističan je razvoj hroničnog zatajenja bubrega. Funkcija filtracije i koncentracije bubrega je značajno smanjena, što uzrokuje patološke promjene u organu. U mokraći se otkrivaju proteini, krv, pa čak i cilindri, koji jasno ukazuju na disfunkciju izlučnog sistema.
Obično napredovanje bolesti do terminalnog stadija traje od pet do dvadeset godina. Ako se blagovremeno poduzmu mjere za održavanje bubrega, mogu se izbjeći kritične situacije. Dijagnoza i liječenje bolesti vrlo je težak asimptomatski početak, jer se u ranim fazama dijabetička nefropatija određuje uglavnom slučajno. Zato je sa dijagnozom dijabetesa potrebno nadzirati broj urina i redovno poduzimati potrebne testove.
Čimbenici rizika za dijabetičku nefropatiju
Unatoč činjenici da se glavni uzroci manifestacije bolesti moraju tražiti u radu unutarnjih sustava, drugi faktori mogu povećati rizik od razvoja takve patologije. Pri upravljanju pacijentima s dijabetesom mnogi ljekari bez odlaganja preporučuju da prate stanje genitourinarnog sustava i redovito obavljaju preglede kod uskih specijalista (nefrologa, urologa i drugih).
Čimbenici koji doprinose razvoju bolesti:
- Redovni i nekontrolisani visoki šećer u krvi,
- Anemija koja čak i ne dovodi do dodatnih problema (nivo hemoglobina ispod 130 kod odraslih pacijenata),
- Povišen krvni pritisak, hipertenzivni napadi,
- Povećani holesterol i trigliceridi u krvi,
- Pušenje i alkohol (zloupotreba droga).
Stariji pacijent je takođe faktor rizika, jer se proces starenja neminovno prikazuje na stanju unutrašnjih organa.
Zdrav način života i prehrana, kao i potporna terapija za normalizaciju nivoa šećera u krvi, pomoći će u smanjenju negativnih efekata.
Simptomi bolesti
Definicija bolesti u ranoj fazi pomoći će da se sigurno provede liječenje, ali problem je asimptomatski početak bolesti. Osim toga, neki pokazatelji mogu ukazivati na druge zdravstvene probleme. Konkretno, simptomi dijabetičke nefropatije su vrlo slični bolestima kao što su hronični pijelonefritis, glomerulonefritis ili tuberkuloza bubrega. Sve ove bolesti mogu se klasificirati kao bubrežne patologije, pa je za postavljanje tačne dijagnoze neophodno sveobuhvatno ispitivanje.
- Stalni porast krvnog pritiska - hipertenzija,
- Nelagodnost i bol u donjem delu leđa,
- Anemije različitog stepena, ponekad u latentnom obliku,
- Probavni poremećaji, mučnina i gubitak apetita,
- Umor, pospanost i opća slabost,
- Oticanje udova i lica, posebno prema kraju dana,
- Mnogi pacijenti se žale na suhu kožu, svrbež i osipe na licu i tijelu.
U nekim slučajevima simptomi mogu biti slični onima dijabetesa pa pacijenti na njih ne obraćaju pažnju. Treba napomenuti da svi dijabetičari moraju periodično imati posebne preglede koji pokazuju prisustvo proteina i krvi u njihovoj mokraći. Ovi su pokazatelji i karakteristični znakovi razvoja bubrežne disfunkcije, što će vam pomoći da se bolest utvrdi u što kraćem roku.
Kasni tretman
Tipični simptomi zatajenja bubrega nisu samo pogoršani laboratorijski testovi, već i pacijentovo stanje. U kasnim fazama dijabetičke nefropatije funkcija bubrega je izuzetno oslabljena, pa treba razmotriti druga rješenja problema.
Kardinalne metode su:
- Hemodijaliza ili umjetni bubreg. Pomaže u uklanjanju produkata propadanja iz tijela. Postupak se ponavlja nakon otprilike jedan dan, takva potporna terapija pomaže pacijentu da dugo živi s ovom dijagnozom.
- Peritonealna dijaliza. Nešto drugačiji princip od hardverske hemodijalize. Takav se postupak provodi malo rjeđe (otprilike jednom u tri do pet dana) i ne zahtijeva sofisticiranu medicinsku opremu.
- Transplantacija bubrega. Transplantacija organa donora pacijentu. Efikasna operacija, nažalost, nije baš uobičajena u našoj zemlji.
Dugi tok dijabetesa dovodi do komplikacija koje su povezane s povećanom koncentracijom glukoze u krvi koja cirkuliše.Oštećenje bubrega razvija se zbog uništavanja filtrirajućih elemenata, koji uključuju glomerule i tubule, kao i posude koje ih snabdijevaju.
Teška dijabetička nefropatija dovodi do nedovoljnog funkcioniranja bubrega i potrebe da se krv pročisti pomoću hemodijalize. Samo transplantacija bubrega može pomoći pacijentima u ovoj fazi.
Stupanj nefropatije kod dijabetesa određuje se nadoknadom povećanja šećera u krvi i stabiliziranim krvnim pritiskom.
Uzroci dijabetičke nefropatije
Dijabetes melitus je cijela skupina bolesti koja se pojavljuju zbog kršenja stvaranja ili djelovanja hormona inzulina. Sve ove bolesti prate stalni porast glukoze u krvi. U ovom se slučaju razlikuju dvije vrste dijabetesa:
- inzulinski ovisan (šećerna bolest tipa I,
- ne-inzulinski ovisan (dijabetes melitus tipa II).
Ako su žile i živčano tkivo izloženi dugotrajnom izlaganju visokom nivou šećera, a važno je ovdje, u suprotnom se u organizmu javljaju patološke promjene koje su komplikacija dijabetesa.
Jedna od tih komplikacija je dijabetička nefropatija. Smrtnost pacijenata od zatajenja bubrega u bolesti poput dijabetesa melitusa tipa I zauzima prvo mjesto. Kod dijabetesa tipa II, vodeće mjesto u broju umrlih zauzimaju bolesti povezane s kardiovaskularnim sustavom, a slijedi ih zatajenje bubrega.
U razvoju nefropatije ključnu ulogu igra povećanje glukoze u krvi. Pored toga što glukoza djeluje na vaskularne stanice kao toksin, ona aktivira i mehanizme koji uzrokuju uništavanje zidova krvnih žila i čini ih propusnim.
Bubrežna vaskularna bolest kod dijabetesa
Razvoj dijabetičke nefropatije doprinosi povećanju pritiska u bubrežnim žilama. Može nastati uslijed nepravilnog reguliranja oštećenja živčanog sustava uzrokovanog dijabetes melitusom (dijabetička neuropatija).
Na kraju, na mjestu oštećenih žila formira se ožiljak, što dovodi do oštrog poremećaja bubrega.
Znakovi dijabetičke nefropatije
Bolest se razvija u nekoliko stadija:
I stage Izražava se hiperfunkcijom bubrega, a pojavljuje se na samom početku dijabetesa, ima svoje simptome. Stanice bubrežnih žila lagano se povećavaju, povećava se količina urina i njegova filtracija. U ovom trenutku još nije utvrđen protein u urinu. Nema spoljnih simptoma.
II faza karakterizirane početkom strukturnih promjena:
- Nakon što je pacijentu dijagnosticiran dijabetes, otprilike dvije godine kasnije dolazi do ove faze.
- Od ovog trenutka zidovi posuda bubrega počinju se zgušnjavati.
- Kao i u prethodnom slučaju, taj protein u mokraći još nije otkriven i izlučna funkcija bubrega nije narušena.
- Simptomi bolesti još uvijek nedostaju.
III stepen - Ovo je početna dijabetička nefropatija. Javlja se, u pravilu, pet godina nakon dijagnoze pacijenta koji ima dijabetes. Obično se u procesu dijagnosticiranja drugih bolesti ili tokom rutinskog pregleda malo urina proteina (od 30 do 300 mg / dan) u urinu. Slično stanje naziva se i mikroalbuminurijom. Činjenica da se protein pojavljuje u urinu ukazuje na ozbiljna oštećenja žila bubrega.
- U ovoj fazi se mijenja brzina glomerularne filtracije.
- Ovaj pokazatelj određuje stupanj filtracije vode i štetnih tvari male molekulske mase koje prolaze kroz bubrežni filter.
- U prvoj fazi dijabetičke nefropatije ovaj pokazatelj može biti normalan ili blago povišen.
- Vanjski simptomi i znakovi bolesti su odsutni.
Prve tri faze nazivamo pretkliničkim, jer nema pritužbi pacijenta, a patološke promjene u bubrezima određuju se samo laboratorijskim metodama. Ipak, vrlo je važno otkriti bolest u prve tri faze. U ovom trenutku, još je moguće ispraviti situaciju i preokrenuti bolest.
IV stepen - nastaje 10-15 godina nakon što je pacijentu dijagnosticiran dijabetes melitus.
- To je izražena dijabetička nefropatija koju karakterišu živopisne manifestacije simptoma.
- Ovo se stanje naziva proteinurija.
- U mokraći se otkriva velika količina proteina, njegova koncentracija u krvi, naprotiv, smanjuje se.
- Primjećuje se snažno oticanje tijela.
Ako je proteinurija mala, tada noge i lice nabubre. Kako bolest napreduje, edem se širi po cijelom tijelu. Kad patološke promjene bubrega poprime izražen karakter, uporaba diuretskih lijekova postaje neprikladna, jer ne pomažu. U sličnoj situaciji je indicirano i kirurško uklanjanje tečnosti iz šupljina (probijanje).
- žeđ
- mučnina
- pospanost
- gubitak apetita
- umor.
Gotovo uvijek u ovoj fazi postoji porast krvnog pritiska, često je njegov broj vrlo visok, otuda kratkoća daha, glavobolja, bol u srcu.
 V faza Naziva se terminalni stadij bubrežne insuficijencije i kraj je dijabetičke nefropatije. Pojavi se potpuna skleroza krvnih žila bubrega, prestaje ispunjavati ekskretornu funkciju.
V faza Naziva se terminalni stadij bubrežne insuficijencije i kraj je dijabetičke nefropatije. Pojavi se potpuna skleroza krvnih žila bubrega, prestaje ispunjavati ekskretornu funkciju.
Simptomi iz prethodne faze su i dalje prisutni, samo što ovdje već predstavljaju jasnu prijetnju životu. Samo hemodijaliza, peritonealna dijaliza ili transplantacija bubrega, ili čak čitav kompleks, gušterača-bubreg, mogu u ovom trenutku pomoći.
Savremene metode dijagnoze dijabetičke nefropatije
Općenito testiranje ne daje informacije o pretkliničkim fazama bolesti. Stoga za pacijente s dijabetesom postoji posebna dijagnoza urina.
Ako su pokazatelji albumina u rasponu od 30 do 300 mg / dan, govorimo o mikroalbuminuriji, a to ukazuje na razvoj dijabetičke nefropatije u tijelu. Povećanje brzine glomerularne filtracije ukazuje i na dijabetičku nefropatiju.
Razvoj arterijske hipertenzije, značajno povećanje količine proteina u urinu, oslabljena vidna funkcija i trajno smanjenje brzine glomerularne filtracije su ti simptomi koji karakterišu klinički stadij u kojem prolazi dijabetička nefropatija. Brzina glomerularne filtracije pada na 10 ml / min i ispod.
4. Teška dijabetička nefropatija
Stadij se manifestuje 10-15 godina nakon pojave dijabetesa. Karakterizira ga smanjenje brzine filtracije jagode na 10-15 ml / min. godišnje, zbog teškog oštećenja krvnih sudova. Manifestacija proteinurije (preko 300 mg / dan). Ta činjenica znači da je oko 50–70% glomerula podvrgnuto sklerozi i promene bubrega postale nepovratne. U ovoj fazi počinju se pojavljivati svijetli simptomi dijabetičke nefropatije:
- natečenost, pogađa prvo noge, zatim lice, trbušnu i grudnu šupljinu,
- glavobolja
- slabost, pospanost, letargija,
- žeđ i mučnina
- gubitak apetita
- visok krvni pritisak, sa tendencijom povećanja godišnje za oko 7%,
- duševne boli
- kratkoća daha.
 Prekomjerno izlučivanje proteina u urinu i smanjena razina u krvi simptomi su dijabetičke nefropatije.
Prekomjerno izlučivanje proteina u urinu i smanjena razina u krvi simptomi su dijabetičke nefropatije.
Manjak proteina u krvi nadoknađuje se preradom vlastitih resursa, uključujući proteinske spojeve, koji pomažu u normalizaciji ravnoteže proteina. Dolazi do samouništenja tijela. Pacijent dramatično gubi na težini, ali ta činjenica i dalje nije previše uočljiva zbog povećanja edema. Pomoć diuretika postaje neučinkovita, a povlačenje tečnosti vrši se punkcijom.
U fazi proteinurije uočava se u gotovo svim slučajevima retinopatija - patološke promjene u žilama očne jabučice, uslijed kojih je poremećena dotok krvi u mrežnicu, njena distrofija, optička atrofija i, kao rezultat toga, sljepoća. Stručnjaci razlikuju ove patološke promjene, poput sindroma bubrežne mrežnice.
S proteinurijom se razvijaju kardiovaskularne bolesti.
5. Uremija. Zatajenje bubrega
Stadij karakterizira potpuna skleroza žila i ožiljaka. Unutarnji prostor bubrega stvrdne. Postoji pad GFR-a (manji od 10 ml / min). Pročišćavanje mokraće i krvi prestaje, povećava se koncentracija toksične dušične šljake u krvi. Manifest:
- hipoproteinemija (nenormalno malo proteina u krvnoj plazmi),
- hiperlipidemija (nenormalno velika količina lipida i / ili lipoproteina u krvi),
- anemija (smanjeni sadržaj hemoglobina),
- leukocitoza (povećana količina belih krvnih zrnaca),
- izohipostenurija (ispuštanje iz pacijentovog tijela u jednakim intervalima, jednakih porcija urina, koji ima nisku relativnu gustoću). Zatim dolazi oligurija - smanjenje količine urina i anurije izlučenih kad urin uopće ne uđe u mjehur.
Nakon 4–5 godina, faza prelazi u termalnu. Ovo je stanje nepovratno.
Ako kronični zatajenje bubrega napreduje, moguće je pojavu Dan-Zabrody, koju karakterizira zamišljeno poboljšanje pacijentovog stanja. Smanjena aktivnost enzima inzulinaza i usporeno izlučivanje inzulina iz bubrega izazivaju smanjenu hiperglikemiju i glukozuriju.
Nakon 20-25 godina od pojave dijabetesa, bubrežno zatajenje postaje hronično. Brži razvoj je moguć:
- sa faktorima nasledne prirode,
- arterijska hipertenzija
- hiperlipidemija,
- učestalo oticanje
Preventivne mjere
Sljedeća pravila pomoći će u izbjegavanju dijabetičke nefropatije koja se mora promatrati od trenutka dijabetesa:
- Nadgledajte nivo šećera u vašem telu
- Normalizirajte krvni pritisak, u nekim slučajevima i lijekovima.
- Sprečavaju aterosklerozu.
- Slijedite dijetu.
Ne smijemo zaboraviti da se simptomi dijabetičke nefropatije ne manifestiraju dugo vremena i samo sustavni posjet liječniku i polaganje testova pomoći će izbjeći nepovratne posljedice.
Dijabetička nefropatija, lečenje
Svi procesi povezani s liječenjem ove bolesti podijeljeni su u tri stadija.
Prevencija patoloških promjena na bubrežnim sudovima kod dijabetes melitusa. Sastoji se u održavanju razine šećera u krvi na odgovarajućem nivou. Za to se koriste lijekovi za snižavanje šećera.
Ako mikroalbuminurija već postoji, tada pored održavanja razine šećera pacijentu je propisan tretman za arterijsku hipertenziju. Ovdje su prikazani inhibitori enzima koji pretvaraju angiotenzin. Može biti enalapril u malim dozama. Uz to, pacijent mora slijediti posebnu proteinsku dijetu.
Kod proteinurije je na prvom mjestu prevencija brzog smanjenja performansi bubrega i prevencija terminalnog zatajenja bubrega. Dijeta se sastoji u vrlo strogom ograničenju sadržaja proteina u ishrani: 0,7-0,8 g na 1 kg tjelesne težine. Ako je razina proteina preniska, tijelo će početi razgrađivati vlastite proteine.
Da bi se sprečila ova situacija, pacijentu su propisani ketonski analozi aminokiselina. Ostaje relevantno održavanje odgovarajuće razine glukoze u krvi i smanjenje visokog krvnog pritiska. Pored ACE inhibitora propisan je amlodipin koji blokira kalcijeve kanale i bisoprolol, beta blokator.
Diuretici (indapamid, furosemid) propisuju se ako pacijent ima edeme. Osim toga, ograničite unos tekućine (1000 ml dnevno), međutim, ako postoji unos tekućine, morat ćete uzeti u obzir i kroz prizmu ove bolesti.
Ako se stopa glomerularne filtracije smanji na 10 ml / min ili niža, pacijentu se propisuje zamjenska terapija (peritonealna dijaliza i hemodijaliza) ili transplantacija organa (transplantacija).
Idealno je da se terminalni stadij dijabetičke nefropatije liječi transplantacijom kompleksa gušterača-bubreg. U SAD-u je s dijagnozom dijabetičke nefropatije ovaj postupak prilično uobičajen, ali kod nas su takve transplantacije još u razvojnoj fazi.
Među svim komplikacijama koje dijabetes prijete osobi, vodeće mjesto zauzima dijabetička nefropatija. Prve promjene u bubrezima pojavljuju se već u prvim godinama nakon dijabetesa, a konačna faza je hronično zatajenje bubrega (CRF). Ali pažljivo poštovanje preventivnih mjera, pravovremena dijagnoza i adekvatan tretman pomažu da se odloži razvoj ove bolesti u najvećoj mogućoj mjeri.