Pentoksifilin za dijabetes

Dugi niz godina neuspješno se bore sa DIJABETOM?
Voditeljica Instituta: „Bićete zapanjeni koliko je lako izliječiti dijabetes uzimajući ga svakodnevno.
Odabir pravog lijeka za dijabetes tipa 2 vrlo je važan i presudan korak. Trenutno je na tržištu farmaceutske industrije predstavljeno više od 40 hemijskih formula lijekova za snižavanje šećera i ogroman broj njihovih trgovačkih imena.
- Koji su lijekovi za dijabetes?
- Najbolji lijek za dijabetes tipa 2
- Koje lijekove treba izbjegavati?
- Novi lijekovi protiv dijabetesa
Ali nemoj se uzrujati. U stvari, broj zaista korisnih i visokokvalitetnih lijekova nije tako velik i o njemu će se raspravljati u nastavku.
Koji su lijekovi za dijabetes?
Osim ubrizgavanja inzulina, svi lijekovi za liječenje „slatke bolesti“ tipa 2 dostupni su u tabletama, što je vrlo povoljno za pacijente. Da biste razumjeli šta odabrati, morate razumjeti mehanizam djelovanja lijekova.
Svi lijekovi za dijabetes tipa 2 dijele se na:
- Oni koji povećavaju osjetljivost ćelija na inzulin (senzibilizatori).
- Sredstva koja stimulišu oslobađanje hormona iz gušterače (sekretagogi). U ovom trenutku, mnogi ljekari aktivno dodjeljuju ovoj grupi tableta svojim pacijentima, što ne vrijedi raditi. Oni pokazuju svoj uticaj čineći B ćelije dobrim dijelom mogućnosti. Njihovo iscrpljivanje se vrlo brzo razvija, a bolest 2. tipa prelazi u 1.. Postoji apsolutni nedostatak inzulina.
- Lijekovi koji usporavaju apsorpciju ugljikohidrata iz crijeva (inhibitori alfa glukozidaze).
- Novi lijekovi.
Najbolji lijek za dijabetes tipa 2
Postoje grupe lijekova koji su korisni, efikasniji i sigurniji za pacijente i oni koji štetno djeluju na njihovo zdravlje.

Najbolji lijekovi za dijabetes tipa 2, koji se gotovo uvijek propisuju pacijentima su biguanidi. Uključeni su u skupinu lijekova, koji povećavaju osjetljivost svih tkiva na djelovanje hormona. Zlatni standard ostaje Metformin.
Njegova najpopularnija trgovačka imena:
- Siofor. Ima brz, ali kratkoročan efekat.
- Glukofag. Ima postepen i dugotrajniji efekat.
Glavne prednosti ovih lijekova su sljedeće:
- Odličan hipoglikemijski efekat.
- Dobra tolerancija pacijenta.
- Gotovo potpuno odsustvo nuspojava, s izuzetkom probavnih smetnji. Često se razvija nadimanje (nadimanje u crevima).
- Smanjite rizik od srčanih i moždanih udara zbog učinka na metabolizam lipida.
- Ne dovode do povećanja ljudske tjelesne težine.
- Razumna cijena.
Dostupno u tabletama od 500 mg. Početna doza od 1 g u 2 podijeljene doze dva puta dnevno pola sata prije jela.
Inhibitori alfa glukozidaze vrlo su zanimljiva skupina lijekova koji usporavaju apsorpciju ugljikohidrata iz crijeva. Glavni predstavnik je Acarbose. Prodajno ime je Glucobay. U tabletama od 50-100 mg za tri obroka prije obroka. Dobro se kombinira s Metforminom.
Koje lijekove treba izbjegavati?
Liječnici često pripisuju lijekove dijabetesu tipa 2, koji stimulišu oslobađanje endogenog inzulina iz B ćelija. Takav pristup šteti zdravlju pacijenta više nego što mu pomaže.

Razlog je činjenica da gušterača već radi 2 puta jače nego inače zbog otpornosti tkiva na djelovanje hormona. Povećavajući svoju aktivnost ljekar samo ubrzava proces iscrpljivanja organa i razvoj potpunog nedostatka inzulina.
- Glibenklamid. 1 tab. dva puta dnevno nakon jela,
- Glicidon. 1 tableta jednom dnevno
- Glipemiride. 1 tableta jednom dnevno.
Dopuštena im je upotreba kao kratkotrajna terapija za brzo smanjivanje glikemije. Međutim, trebali biste izbjegavati produženu upotrebu ovih lijekova.
Slična je situacija i sa meglitinidima (Novonorm, Starlix). Vrlo brzo dreniraju gušteraču i ne nose ništa dobro za pacijenta.
Novi lijekovi protiv dijabetesa
Svaki put mnogi čekaju s nadom, ali postoji li novi lijek za dijabetes? Lijek za dijabetes tipa 2 uzrokuje da naučnici traže svježe kemijske spojeve.
- Inhibitori dipeptidil peptidaze-4 (DPP-4):
- Januvije
- Galvus
- Onglisa,
- Agonisti peptida-1 nalik glukagonu (GLP-1):
- Baeta
- Victoza.
Prva podskupina lijekova pomaže u povećanju broja specifičnih inkretinskih supstanci koje aktiviraju proizvodnju vlastitog inzulina, ali bez iscrpljivanja B-stanica. Tako se postiže dobar hipoglikemijski efekat.
Prodaje se u tabletama od 25, 50, 100 mg. Dnevna doza je 100 mg u 1 dozi, bez obzira na hranu. Ovi lijekovi se sve više koriste u svakodnevnoj praksi zbog lakoće upotrebe i nepostojanja nuspojava.
GLP-1 agonisti imaju izraženu sposobnost regulacije metabolizma masti. Pomažu pacijentu da smrša, čime povećava podložnost tjelesnih tkiva na učinke hormona inzulina. Dostupan u obliku olovke za špriceve za potkožne injekcije. Početna doza je 0,6 mg. Nakon tjedan dana takvog tretmana, možete ga podići na 1,2 mg pod nadzorom ljekara.
Izbor pravog lijeka treba provoditi vrlo pažljivo i uzimajući u obzir sve individualne karakteristike svakog pacijenta. Ponekad je čak potrebno provesti i dodatnu inzulinsku terapiju za dijabetes tipa 2. U svakom slučaju, širok izbor lijekova omogućava pouzdanu glikemijsku kontrolu za svakog pacijenta, što jednostavno ne može, ali raduje ga.
Koje vrste žitarica za dijabetes tipa 2 mogu jesti i koje koristi donose
Biljna medicina i dijetalna terapija često se koriste u liječenju patologija koje se odnose na gušteraču. Iako mnogi biljni pripravci i prehrambeni proizvodi, poput žitarica za dijabetes tipa 2, koji se mogu konzumirati, mogu umanjiti neugodne simptome, liječenje treba provoditi isključivo pod nadzorom stručnjaka.
Učinkovitost dijeta
Pomoću pravilne ishrane možete:
- Smanjite dozu lijekova koji snižavaju indeks šećera,
- Smanjite unos inzulina.

Kaša za dijabetes je skladište zdravih ugljikohidrata. Sastav takvih jela je jedinstven jer se sastoji od sljedećih tvari:
- Vitamini
- Mnogo elemenata u tragovima
- Jedinstveni biljni proteini.
Te su komponente vrlo potrebne za produktivnu aktivnost tijela. Da bismo shvatili kakva je kaša za dijabetes prihvatljiva za upotrebu, potrebno je proučiti osnovne postulate koji se odnose na ishranu kod dijabetesa. Oni uključuju sledeća pravila:
- Upotrebljeni proizvodi moraju imati dovoljno korisnih elemenata koji su neophodni za normalno funkcioniranje tijela.
- Stopa dnevnog unosa kalorija potrebna je za nadoknadu utrošene energije. Ovaj pokazatelj se izračunava iz podataka o dobi, tjelesnoj težini, spolu i profesionalnoj aktivnosti pacijenta.
- Rafinirani ugljikohidrati zabranjeni su za pacijente sa dijabetesom. Moraju se zamijeniti zaslađivačima.
- Životinjske masti moraju biti ograničene u dnevnom meniju.
- Obroci bi se trebali organizirati u isto vrijeme. Hrana treba biti česta - do 5 puta dnevno, svakako u malim dozama.
Izbor žitarica
Glavni princip djelovanja - žitarice za dijabetes melitus tipa 2 biraju se uzimajući u obzir glikemijski indeks. Prema njegovim riječima, kakve se žitarice mogu koristiti za dijabetes? Vrijedno jelo u ovoj patologiji smatraju se proizvodi s niskim GI (do 55). Takve žitarice sa dijabetesom tipa 2 mogu se uključiti u dnevni meni u slučaju gojaznosti, jer pomažu u održavanju potrebnog oblika.
Pacijente neprestano zanima koje će se žitarice sigurno jesti s dijabetesom. Žitarice za dijabetes tipa 2 mogu imati koristi, čija je lista sljedeća:
- Ječam ili heljda
- Ječam i zob,
- Smeđa riža, kao i grašak.
Obične ječmenove žitarice kod dijabetesa, poput jela sa heljdom, smatraju se najkorisnijim. Ovi proizvodi sadrže:
- Vitamini, posebno grupe B,
- Sve vrste mikro i makro elemenata,
- Protein
- Vlakna su biljna.
Ječmenova kaša
Upoređujući ječmenu kašu kod dijabetesa s drugim vrstama jela, odnosi se na najnekaloričniji obrok. GI takvog proizvoda se održava oko 35.
Ječmenu kašu odlikuju sljedeće korisne karakteristike:
- Antivirusni efekat
- Omotavajuća imovina
- Održava antispazmodički efekat.
Ječmenova kaša korisna je za dijabetes tipa 2. Ona:
- Normalizira metabolizam,
- Poboljšava cirkulaciju krvi,
- Znatno jača imunitet.
Za pripremu jela trebat će vam sljedeći sastojci:
 Ječmenova kaša - 300 g,
Ječmenova kaša - 300 g,- Čista voda - 600 ml,
- Kuhinjska sol
- Luk - 1 kom.,
- Ulje (i biljno i kremasto).
Temeljito isperite žitarice (ona se mora napuniti čistom vodom u omjeru 1: 2), stavite na srednji plamen plamenika. Ako kaša počne da se "napuhava", to onda ukazuje na njenu spremnost. Potrebno je smanjiti vatru, dodati sol. Dobro promiješajte da se jelo ne pregori. Sjeckajte luk i pržite na biljnom ulju. Stavite malo maslaca u tepsiju, poklopite, prekrijte toplim ručnikom, ostavite da se vrijeme pirja. Nakon 40 minuta možete dodati prženi luk i početi jesti kašu.
Ječmena kaša sa dijabetesom je odlična preventivna mjera. U žitaricama se nalaze sastojci koji doprinose kvalitativnom smanjenju glukoze. Da bi se normalizovao ovaj pokazatelj, ječam treba konzumirati nekoliko puta dnevno. Od bisernog ječma pripremite:
- Supe
- Mršave ili viskozne žitarice.
Stručnjaci napominju da konzumiranje ove žitarice u hrani ima blagotvoran učinak na cijelo tijelo. Ječam poboljšava:
 Kardiovaskularni i nervni sistem,
Kardiovaskularni i nervni sistem,- Podrijetlo krvi i nivo hormonalnih promjena,
- Smanjuje rizik od razvoja onkologije,
- Jača mehanizme odbrane.
Ječam se mora pripremiti na sljedeći način:
- Isperite drobljenje ispod slavine,
- Stavite u posudu i napunite vodom,
- Ostaviti da nabubri 10 sati,
- Sipajte jednu šolju žitarica sa litrom vode,
- Stavite na parno kupatilo,
- Nakon vrenja smanjite toplotu,
- Proizvod se ostavlja da odstoji 6 sati.
Slična tehnologija pripreme ječma omogućava maksimiziranje koncentracije hranjivih sastojaka.
Da biste napunili posudu možete koristiti:
Za liječenje zglobova naši čitaoci su uspješno koristili DiabeNot. Uvidjevši popularnost ovog proizvoda, odlučili smo ga ponuditi vašoj pažnji.
- Mleko
- Maslac,
- Pržena mrkva i luk.
Kada počnete koristiti biserni ječam, trebali biste se posavjetovati sa svojim liječnikom i saznati koje su žitarice dozvoljene dijabetičarima.
Zobena kaša, gospodine
Kaša za dijabetes tipa 2, recepte koje objavljujemo može raznovrsiti jelovnik i poboljšati organizam. Ljudi se pitaju je li moguće jesti zobene pahuljice s dijagnosticiranim dijabetesom?
Jelo od ovsene kaše zaslužuje pažnju dijabetičara, jer postoje:
- Vitamini
- Chrome
- Choline
- Bakar i cink sa silicijumom,
- Proteini i skrob
- Zdrave masti i aminokiseline
- Supstanca trigonellin i glukoza.
Krupica doprinosi proizvodnji enzima koji sudjeluju u razgradnji šećera, a kaša blagotvorno utječe na funkcioniranje jetre.
Jedući kašu ili žele iz takvih žitarica, pokazaće se da će smanjiti dozu inzulina potrebnu pacijentu, kada oblik dijabetesa ovisi o insulinu. Međutim, potpuno prekinuti liječenje sintetičkim sredstvom neće uspjeti.

Potrebno je konzultirati stručnjaka s izbornikom, jer samo liječnik, na temelju rezultata studija i stalnog praćenja težine patološkog procesa, može isključiti mogućnost pojave inzulinske kome zbog konzumiranja zobi.
Prisustvo bogatog sastava sastojaka omogućava vam da organizirate sljedeće promjene u tijelu:
- Štetne supstance se bolje izlučuju,
- Posude se očiste
- Potrebni nivo glukoze se održava.
Redovnim konzumiranjem ovog proizvoda osoba neće imati višak kilograma.
Za pravilno kuhanje kaše potrebne su sljedeće komponente:
- Voda - 250 ml
- Mlijeko - 120 ml
- Grožđice - 0,5 šoljica
- So ukus
- Maslac - 1 kašika kašike.
Dodajte zobene kaše u kipuću vodu i sol. Kašu kuhajte na laganoj vatri, dodajte mleko nakon 20 minuta. Kuvajte dok se ne zgusne, neprestano miješajući. Po završetku postupka kuhanja dopušteno je dodavanje naznačene količine maslaca.
Ovaj je proizvod nerafinirana žitarica. Kao rezultat prerade, u njemu se čuvaju ljuske s mekinjama, koje su korisne kod dijabetesa. Žitarice se smatraju izvorom vitamina B1, koji je potreban za rad krvnih sudova. Takođe, sadrži makro i mikronutrijente, dragocena vlakna, proteine, vitamine.
Mnogi ljekari preporučuju da dijabetičari dodaju takav proizvod u jelovnik zbog prisutnosti dijetalnih vlakana. Ove tvari pomažu u smanjenju vrijednosti šećera, dok izostanak jednostavnih ugljikohidrata sprečava njegovo povećanje.
Folna kiselina u riži pomaže u održavanju razine šećera, što je još jedan pokazatelj korisnosti smeđe riže.
Izmišljeni različite načine pravljenja kaše na bazi ove žitarice. Kaša za dijabetes 2 može biti:
 Slano i slatko
Slano i slatko- Kuhan u mlijeku, vodi ili juhi,
- Uz dodatak povrća, voća i orašastih plodova.
Uz patologiju, u prehranu može biti uključena ne samo smeđa riža, nego i druge vrste žitarica, s izuzetkom bijelog poliranog proizvoda. Glavno pravilo kuhanja - kaša s rižom ne smije biti previše slatka.
Grašak kaša
Iskusni nutricionisti preporučuju i uporno koristiti kašu od graška na meniju oboljelih od dijabetesa. Sadrži mnogo korisnih elemenata. Prisutnost bogatog kompleksa komponenata poboljšava rad upale žlijezde.
- Potopite grašak cijelu noć
- Zatim proizvod prebacite u kipuću vodu sa soli,
- Kuhati do apsolutne gustine,
- Jelo se mora stalno miješati tokom kuhanja,
- Na kraju kuhanja ohladite i koristite s bilo kojom vrstom patologije.
Lanena kaša
Laneno jelo je prirodni izvor vrijednih vitamina, enzima, mikro i makro elemenata. Takođe, kaša je jako zasićena silicijom, sadrži kalijuma 7 puta više od banana.
Glavna značajka takve kaše je da sadrži znatno više biljnih hormona u odnosu na ostale prehrambene proizvode iz biljnih komponenti. Imaju vrlo snažan antioksidativni učinak, sprečavaju alergije, čineći običnu lanenu kašu tako korisnim proizvodom.

Ovo jelo pomaže ljudima koji pate od svih vrsta bolesti: alergijskih, kardiovaskularnih ili onkoloških.
Koje žitarice nisu moguće kod dijabetesa
Često nemogućnost konzumiranja omiljene hrane nakon što joj je dijagnosticiran dijabetes postaje ogromna muka. Da li je moguće jesti kašu s kašom kod dijabetesa, pitaju se mnogi pacijenti?
Stručnjaci kažu da ova žitarica doprinosi debljanju. Sadrži malo vrijednih tvari sa visokim nivoom GI. Zahvaljujući tome, ne samo ljudima koji imaju dijabetes, već i svima drugima koji imaju poremećaj metabolizma, takva je žitarica kontraindicirana u prehrani.Uz to, takva griz potiče ispiranje kalcijuma iz kostiju, jer sadrži puno fosfora koji sprečava prodiranje potrebnog kalcijuma u krv. Zbog toga ga paratireoidne žlijezde počinju uzimati iz krvi, te se ne može kvalitativno oporaviti, jer su metabolički procesi u bolesnika s dijabetesom i regeneracija oboljelog organizma mnogo sporiji nego u zdravih osoba.
Neophodno je zapamtiti da je dijabetes bolest koju izazivaju metabolički poremećaji, pa je jesti hranu koja može naštetiti organizmu kategorički neprihvatljiv postupak. Budući da kaša sadrži značajnu količinu glutena, koji u nekim situacijama provocira celijakiju, može izazvati sindrom nepotpune apsorpcije u crijevima korisnih tvari za tijelo. Nisu sve vrste žitarica podjednako korisne za osobe s dijabetesom. To je kaša koja se treba pripisati onim jelima koja donose minimalnu korist. Ako osoba previše voli upravo takvu kašu, potrebno je je koristiti u minimalnim porcijama, zaplijenivši značajnu količinu biljne hrane, posebno povrća. Iako se mora imati na umu da su kaša i dijabetes kategorički nespojivi.
Makroangiopatija - ozbiljna komplikacija dijabetesa
Dijabetička makroangiopatija je generalizirani pojam koji uključuje sklerotične lezije srednjih i velikih arterija kod pacijenata sa šećernom bolešću.
Akumulacija holesterola u stijenkama krvnih žila uzrokuje stvaranje aterosklerotskih plakova. Blokiraju arterijski lumen, ometajući protok krvi.
Makroangiopatija u šećernoj bolesti izaziva bolesti poput ishemijskog moždanog udara, infarkta miokarda, angine pektoris, renovikularne hipertenzije i dijabetičke gangrene.
Najugroženije su žile srca, mozga i donjih ekstremiteta.
Klasifikacija
Promjene velikih žila kod dijabetičara manifestiraju se u obliku ateroskleroze, kalcificirajuće Minkerbergove skleroze, difuzne intimalne fibroze (intimna posuda - unutarnji sloj arterije ili vene, smještena ispod dvije membrane - vanjski (elastična membrana) i mišić).

Ovi oblici dijabetičke makroangiopatije razvijaju se u arterijama mozga, bubrezima, udovima (gornjim i donjim), kao i u koronarnim arterijama.
Opsežna laboratorijska dijagnoza dijabetesa jedna je od najboljih preventivnih mjera za sve komplikacije koje mogu nastati s ovom bolešću.
Patološke promjene izazvane makroangiopatijom gotovo su iste kod dijabetičara i bolesnika koji nisu dijabetični. Međutim, kod dijabetesa se takve promjene dešavaju kod ljudi mlađe dobi.
Uzroci makroangiopatije nastaju zbog različitih faktora:
 Loše navike (pijenje, pušenje).
Loše navike (pijenje, pušenje).- Prekomjerna težina.
- Hipertenzija - više o ovoj bolesti.
- Povišeni holesterol (i ostale masti) u krvi.
- Nasljedni faktori.
- Pacijent je stariji od 50 godina.
- Prisutnost atrijske fibrilacije.
Odvojeni faktori direktno povezani sa dijabetes melitusom:
- Hiperglikemija.
- Povećana koncentracija hormona inzulina u krvi (hiperinsulinemija).
- Inzulinska rezistencija (imuno na djelovanje hormona).
- Patologija bubrega kod dijabetesa (svi stadiji dijabetičke nefropatije su ovdje).
- Značajno iskustvo sa dijabetesom.
Prekomjerno oslobađanje inzulina u krv jedan je od dominantnih uzroka aterosklerotskih promjena makroangiopatije.
Inzulin doprinosi taloženju kolesteroloških plakova i određenih frakcija lipoproteina, kako direktnim učinkom na zidove arterija, tako i zbog svog utjecaja na metabolizam lipida.
Moguće komplikacije
Rizik od razvoja makroangiopatije izraženiji je kod pacijenata sa dijabetesom tipa 2. Smrtnost od njegovih komplikacija iznosi 35-75%. Od toga je polovina slučajeva infarkt miokarda.
 Opasna i dijabetička makroangiopatija moždanih žila uzrokuje akutnu ishemiju.
Opasna i dijabetička makroangiopatija moždanih žila uzrokuje akutnu ishemiju.
Prognoza za pacijente s aterosklerozom od 3 vaskularne zone odjednom - koronarne arterije srca, krvnih žila mozga, donjih ekstremiteta nije ohrabrujuća. Više od 50% amputacija nogu izvodi se zbog makroangiopatije.
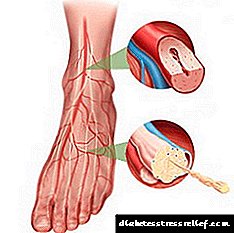
Dijabetička makroangiopatija donjih ekstremiteta dovodi do njihove ulcerativne lezije i doprinosi razvoju dijabetičkog stopala (oštećenja krvnih žila, živaca, mekih tkiva i kostiju stopala, uslijed čega nastaju nekrotično tkivo i gnojno-trudefaktivni procesi).
Sindrom boli kod dijabetičke gangrene je blago izražen. No, i pored toga, uz prisustvo indikacija za amputaciju, operaciju ne treba odgađati, jer kašnjenje dovodi do produljenog zarastanja rana i (u nekim slučajevima) opetovane kirurške intervencije.
Mjere liječenja
Liječenje dijabetičke makroangiopatije namijenjeno je smanjenju stope razvoja teških vaskularnih komplikacija.
Terapeutske mjere usmjerene su na snižavanje šećera u krvi, normalizaciju metabolizma lipida, koagulaciju krvi i krvnog tlaka.
 Pacijentima je propisana inzulinska terapija, podložna praćenju glukoze u krvi. Obnavljanje metabolizma ugljikohidrata omogućeno je uzimanjem lijekova (statina, antioksidanata, fibrata), kao i dijetama sa niskim lipidima.
Pacijentima je propisana inzulinska terapija, podložna praćenju glukoze u krvi. Obnavljanje metabolizma ugljikohidrata omogućeno je uzimanjem lijekova (statina, antioksidanata, fibrata), kao i dijetama sa niskim lipidima.
Prevencija tromboze postiže se lijekovima sa antitrombocitnim učinkom (heparin, dipiridamol, acetilsalicilna kiselina, pentoksifilin.
Sa dijabetičkom angiopatijom donjih ekstremiteta, krvni pritisak se dovodi do nivoa od 130/85 mm RT. Čl. Za to se koriste ACE inhibitori (kaptopril) i diuretici (veroshpiron, furosemid).
Pacijentima sa infarktom miokarda prikazani su beta blokatori.
U kritičnom stanju pacijenta vrši se intenzivna nega. U prisustvu odgovarajućih indikacija, pacijent je operiran.

 Ječmenova kaša - 300 g,
Ječmenova kaša - 300 g, Kardiovaskularni i nervni sistem,
Kardiovaskularni i nervni sistem, Slano i slatko
Slano i slatko Loše navike (pijenje, pušenje).
Loše navike (pijenje, pušenje).