Dijabetes tipa 2
Dijabetes melitus je endokrino bolest kronične prirode koja se javlja u pozadini apsolutne ili relativne insuficijencije hormona inzulina. Hormon proizvodi gušterača, naime otočići Langerhans.
Patologija doprinosi razvoju teških metaboličkih poremećaja (postoji disfunkcija sinteze masti, proteina, ugljikohidrata). Inzulin je hormon koji potiče razgradnju i brzu apsorpciju glukoze, ali kada je manjkav ili nedovoljan, taj se proces poremeti, što dovodi do povećanja glukoze u krvotoku.
Najopasnije komplikacije mogu dovesti do dijabetesa melitusa, kliničke preporuke pacijentu moraju se poštovati u strogom načinu tijekom života. O njima ćemo razgovarati u našoj redakciji.
 Dijabetes melitus je raširena bolest.
Dijabetes melitus je raširena bolest.
Oblici dijabetesa
Endokrina patologija dijeli se na dvije vrste:
- Dijabetes tipa I
- šećerna bolest tipa II.
Tabela broj 1. Vrste dijabetesa:
| Tip dijabetesa | Ovisnost o terapiji insulinom | Opis | Grupa rizika |
| Dijabetes tipa I | Zavisno od insulina | Potpuna smrt β-ćelija otočića Langerhansa. Apsolutni nedostatak inzulina. | Mladi slojevi čovječanstva mlađi od 30 godina. |
| Dijabetes tipa II | Nezavisno od insulina | Relativni nedostatak inzulina. Može se primijetiti i normalna proizvodnja hormona, ali smanjuje se osjetljivost tkiva na njegove učinke. | Osobe starije od 30 godina, u čestim slučajevima, višak kilograma. |
Važno je. Unatoč činjenici da se dijabetes tipa II kod ljudi otkriva tek nakon 30 godina, liječnici primjećuju ranu manifestaciju bolesti kod pacijenata s prekomjernom težinom, odnosno s visokim stupnjem pretilosti, ova vrsta bolesti može se razviti u prilično mladoj dobi.
U medicini još uvijek postoji takva vrsta patologije kao što je gestacijski dijabetes melitus, preporuke liječenja su u skladu s preporukama za istinski dijabetes.
Prije svega, to su:
- pravilna ishrana
- zdrav stil života
- redovne šetnje na svežem vazduhu,
- stalno praćenje koncentracije glukoze u krvi.
Bolest se dijagnosticira kod žena u razdoblju gestacije. Razina šećera može se povećati u trudnica u različitim prenatalnim periodima, a postoji velika vjerovatnost da će se razviti pravi dijabetes tipa II nakon porođaja.
 Redovno vježbanje pomaže u smanjenju rizika od razvoja istinskog dijabetesa.
Redovno vježbanje pomaže u smanjenju rizika od razvoja istinskog dijabetesa.
Pažnja Dijabetes melitus može biti sakriven autoimuni u prirodi. U jednakim omjerima primjećuje se živa manifestacija bolesti ili izuzetno spor razvoj patologije.
Klinička slika
Kada se pojave prvi alarmantni znakovi šećerne bolesti, pacijent odlazi liječniku, gdje prolazi pregled kako bi se tačno dijagnosticirala patologija.
Sledeći simptomi ukazuju na alarm:
- učestalo mokrenje,
- nezamisliva žeđ
- suha usta, grlobolja,
- nekontrolisano debljanje ili gubitak težine
- pretjerana želja za hranom ili njeno potpuno nepostojanje,
- otkucaji srca
- smanjen vid
- osjećaj svrbeža u intimnom području.
Pažnja Dijabetes melitus je patološko stanje koje zahtijeva stalno praćenje vašeg zdravlja. Kako bi održali normalno funkcioniranje tijela, WHO je razvio preporuke za dijabetes melitus, koje vam omogućuju kontrolu dobrobiti pacijenta i minimiziranje pratećih simptoma patologije.
Dijagnostički algoritam
Kao što svi znamo, odgovarajući test krvi omogućava vam da saznate o prisutnosti dijabetesa.
Kada se potvrde znakovi glikemije, dijagnostički algoritam je sljedeći:
- vršiti krvni test na šećer najmanje 4 puta dnevno,
- krvni test za utvrđivanje glikiranog hemoglobina treba obaviti najmanje 1 put kvartalno (omogućava vam određivanje prosječne glukoze u krvi tokom dugog vremenskog razdoblja - do 3 mjeseca),
- odrediti sadržaj šećera u urinu najmanje 1 put godišnje,
- darujte krv za biohemiju najmanje 1 put u 12 mjeseci.
 Glavni kriterij za dijagnozu dijabetesa je analiza krvi za šećer.
Glavni kriterij za dijagnozu dijabetesa je analiza krvi za šećer.Studije Svjetske zdravstvene organizacije dokazuju da je dijabetes globalan problem i za njegovo rješenje je odgovoran ne samo sam pacijent, već i država u cjelini. Zbog toga je WHO razvio preporuke za pacijente sa šećernom bolešću, i tipa 1 i tipa 2.
Sadrže tipični dijagnostički algoritam, savjete za regulaciju koncentracije glukoze u krvotoku i načine pružanja prve pomoći za dijabetes.
Zanimljivo. U 2017. godini medicinski tim SZO razvio je i izdao 8. izdanje „Preporuka za pružanje specijalizovane medicinske zaštite pacijentima sa dijabetesom“.
Pored proučavanja i pridržavanja medicinskih saveta koje je razvila WHO, od pacijenata se traži da saslušaju i slede kliničke preporuke endokrinologa. Lečenje bolesti uključuje redovno praćenje pacijentovog zdravlja, jer su često kliničke manifestacije patologije znak istodobne bolesti koja zahteva dodatnu terapiju lekovima.
Kao dodatna dijagnoza propisana je:
- Ultrazvuk abdomena
- elektrokardiogram
- praćenje krvnog pritiska
- dijagnostika vida
- poseta ginekologu ili urologu.
Treninzi za dijabetičare
Svi pacijenti s dijagnozom dijabetesa obavezno prolaze treninge u organizaciji specijaliziranih centara.
Časovi su podeljeni u dva ciklusa:
Tabela broj 2. Ciljevi tečajeva za obuku dijabetičara:
| Kurs predmeta | Namjena |
| Primarno | Prvo upoznavanje osobe sa njegovom dijagnozom. Stručnjaci govore o promjenama koje dijabetičari očekuju u svom budućem životu: prehrana, svakodnevna rutina, provjera razine šećera, uzimanje lijekova. |
| Ponavljamo | Ponavljanje pravila prvog kursa i dodavanje novih uzimajući u obzir promjene u tijelu. |
Među pacijentima dijabetičarima razlikuju se sljedeće kategorije:
- osobe sa dijabetesom tipa I,
- osobe sa dijabetesom tipa II,
- maloljetna djeca
- trudna.
Obuka će se smatrati produktivnom ako su grupe učenika pravilno raspoređene i budu uzeti u obzir svi aspekti vezani za njihovo zdravlje.
 Trening za dijabetičare važan je dio programa liječenja patologije.
Trening za dijabetičare važan je dio programa liječenja patologije.
Nastavnici tečajeva za obuku moraju imati pedagoško i medicinsko obrazovanje i održavati predavanja u skladu s razvijenim standardima WHO.
Pitanja koja treba riješiti u programu:
- vrste dijabetesa
- hrana
- terapijska vježba
- rizike od glikemije i načine kako je spriječiti,
- lijekovi koji pomažu u snižavanju glukoze u krvi,
- definicija insulinske terapije i potreba za njenom primjenom,
- moguće posljedice dijabetesa
- obavezni odlasci medicinskih specijalista.
Na kursevima je potrebno da vam objasne kako pravilno ubrizgati inzulin i proveriti nivo šećera u krvi. Znanje stečeno tijekom treninga omogućit će dijabetičarima da smanje rizik od hipoglikemijskih i hiperglikemijskih napada te da nastave živjeti s minimalnim učinkom bolesti na opće dobro.
Preporuke za dijabetes
Svakoj osobi koja je utvrdila razočaravajuću dijagnozu endokrinolog pojedinačno dodjeljuje termin za odgovarajuće liječenje dijabetesa, preporučuje i diktira uvjete za njihovo provođenje. Svi savjeti stručnjaka ovise o vrsti bolesti, njenom tijeku i prisutnosti popratnih patologija.
Dijabetička dijeta
Prije svega, kod pacijenata kojima je dijagnosticiran dijabetes melitus, program liječenja započinje prilagodbom prehrane.
- ne preskačite obroke
- jesti male obroke
- česti obroci (5-6 puta dnevno),
- povećati unos vlakana,
- isključi iz prehrane svu zabranjenu hranu, posebno hranu koja sadrži šećer.
Prema preporukama WHO, tablica 9 dodijeljena je dijabetičarima, program prehrane osmišljen je za održavanje normalne koncentracije šećera u krvotoku.
 Pravilna i uravnotežena prehrana ključ je kvalitetnog liječenja dijabetesa.
Pravilna i uravnotežena prehrana ključ je kvalitetnog liječenja dijabetesa.
Važno je. Pacijenti sa šećernom bolesti dužni su stalno pratiti unos kalorija. Njihov dnevni volumen trebao bi odgovarati potrošnji energije u tijelu, uzimajući u obzir njegov način života, težinu, spol i dob.
U prehrani dijabetičara trebaju biti prisutni sljedeći proizvodi:
Dnevni unos hranjivih sastojaka treba rasporediti po sljedećem principu:
- proteina - ne više od 20%,
- masti - ne više od 35 %%
- ugljikohidrati - ne više od 60%
- polinezasićene masne kiseline - ne više od 10%.
Pored gore navedenih preporuka za ishranu, pacijenti moraju povećati potrošnju biljaka sa visokim efektima snižavanja šećera. Preporučuje ih se uzimati u obliku dekocija ili infuzija, biljni lijek bit će idealna zamjena za djelovanje skupih lijekova.
Tu spadaju:
- plodovi i lišće oraha,
- jagode
- borovnice
- planinski pepeo
- elecampane
- zob
- djetelina
- mahune graha
- lingonberry
- dogrose.
Ovaj je popis prilično opsežan i može se nastaviti dugo, osim toga, u ljekarnama možete pronaći posebne kolekcije ljekovitog bilja koje doprinose normalizaciji glukoze u krvotoku. Vrijedi napomenuti da ove biljke ne samo da doprinose korekciji noma šećera, već povoljno utječu i na ukupno zdravlje.
 Biljna medicina jedna je od važnih komponenti sustava liječenja dijabetesa.
Biljna medicina jedna je od važnih komponenti sustava liječenja dijabetesa.
Zbog činjenice da se dijabetes tipa 2 razvija na pozadini pretilosti, prehrambene preporuke odnose se na izračunavanje unosa hrane u jedinicama kruha (XE). Za dijabetičare i ne samo da postoji posebno dizajnirana tablica jedinica za kruh, koju je prilično lako naučiti koristiti. Nakon duže upotrebe, mnogi određuju količinu XE po oku.
Na primjer, 1 XE sadrži:
- čaša mlijeka, kefir, jogurt ili jogurt (250 ml),
- skuti sir sa grožđicama bez šećera (40 grama),
- supa od rezanaca (3 kašike),
- bilo koju kuvanu kašu (2 kašike kašike),
- pire krompir (2 kašike kašike).
Važno je. Dijabetičarima je zabranjeno piti alkohol, ali u rijetkim slučajevima dozvoljeno je uzimanje suhog crnog vina ne više od 150 grama.
Terapija inzulinom za dijabetes tipa I
Kao što znate, dijabetes tipa I je inzulin ovisan oblik patologije, glavne preporuke šećerne bolesti tipa 1 odnose se na primjenu injekcija inzulina. Režim terapije insulinom mora nužno biti racionalan i određen u skladu sa individualnim karakteristikama tijela.
Dozu inzulina izračunava samo lekar, dok on uzima u obzir važne faktore, kao što su:
- težina
- starost
- stepen disfunkcije pankreasa,
- koncentracija šećera u krvotoku.
Izračunata dnevna doza inzulina podijeljena je u nekoliko injekcija, treba imati na umu da jedan dio injekcije treba iskoristiti čitavu količinu dolazne glukoze.
Imajte na umu da je u proračunu bitna i vrsta lijeka koja se, prema principu izlaganja, dijeli na:
- ultra kratkotrajni inzulin
- kratko delujući inzulin
- srednjeg djelovanja
- dugo
- supertrajna akcija.
Najveća efikasnost kompenzacije inzulina uočena je uvođenjem ultrazvuka inkratnog i kratkog izlaganja. Obično se ove vrste lijekova primjenjuju bez prestanka prije jela ili odmah nakon jela. Lijekovi dugog djelovanja obično se primjenjuju ujutro i navečer prije spavanja.
 Ubrizgavanje inzulina u stomak doprinosi brzom razgradnji lijeka.
Ubrizgavanje inzulina u stomak doprinosi brzom razgradnji lijeka.
Također, pri izračunavanju doze uzima se u obzir količina XE, odnosno u različito doba dana i s različitim volumenom i kvalitetom hrane za 1 XE, potrebna je određena količina inzulina. Ponovo ističemo, sve kalkulacije doziranja lijeka vrši strogo lekar. Strogo se ne preporučuje sama promjena doze.
Pažnja Injekcije se rade pomoću posebne olovke za špriceve, što je vrlo zgodno za samostalnu upotrebu. Obezbjeđivanje dijabetičarima potrebnih materijala za injekcije (olovka, inzulin) dolazi na teret javnih sredstava.
Terapija inzulinom za dijabetes tipa II
Dijabetes melitus tipa II, kao što smo gore napomenuli, nije inzulinski ovisan oblik bolesti, ali u nekim slučajevima, kada započne proces aktivacije kliničke slike, može biti potrebna injekcija.
Terapija inzulina za dijabetes tipa II propisana je u slučajevima:
- krvni test za glikovani hemoglobin određuje se pokazateljem od 9% ili više (popraćen živopisnim kliničkim manifestacijama dijabetesa tipa II),
- tijekom terapije lijekovima kod pacijenta duže vrijeme ne postoji pozitivna dinamika oporavka,
- anamneza kontraindikacija za uzimanje hipoglikemijskih lekova,
- krvni i mokraćni testovi pokazuju kritično povećan sadržaj ketonskih tijela i šećera,
- pacijentu je prikazana hirurška intervencija.
Ako dijabetičar ima indikacije za terapiju inzulinom, liječnik mora s njim razgovarati o riziku od hipoglikemije i dati mu preporuke kako se ponašati kod prvih manifestacija patološkog stanja.
Važno je. U rijetkim slučajevima terapija inzulinom ne daje pozitivne rezultate, tada liječnik utvrđuje potrebu za njenim intenziviranjem. Odnosno, dnevna doza inzulina za svakog pojedinog pacijenta povećava se dok se metabolizam ugljikohidrata u tijelu ne normalizuje.
Značajke injekcija insulina
Kao što smo gore napomenuli, inzulin je podijeljen u nekoliko vrsta ovisno o učinku. Injekcije svake od njih imaju svoje karakteristike apsorpcije i dejstva.
Tabela broj 3. Vrste inzulina i njihovi efekti:
| Vrsta inzulina | Značajke utjecaja |
| Ultrasort | Ultra kratki inzulini imaju karakterističnu karakteristiku - daju se neposredno prije obroka ili neposredno nakon obroka. Insulini ultra kratkog djelovanja uključuju: Humalog, Novorapid. Ova metoda ubrizgavanja dovoljno je prikladna za dijabetičare, ne uzrokuje pomutnju u proračunu vremenskog intervala posljednje injekcije. |
| Kratko | Preparati inzulina kratkog djelovanja također se primjenjuju prije ili nakon jela, ali izdržavajući interval od 30 minuta, jer upravo nakon tog vremena lijek počinje aktivirati svoje djelovanje. Imajte na umu da kratki tip inzulina ima takvu karakteristiku da kada je doza povećana, efekt na tkivo je sporiji. Maksimalno vrijeme za početak akcije je 90 minuta, trajanje efekta je 4-6 sati. |
| Dugo glume | Dugoročni inzulin se od kratkih tipova razlikuje po tome što doprinosi stalnom imitiranju sinteze inzulina. Daje se 2 puta dnevno u razmaku od 12-14 sati. Prva injekcija je ujutro prije doručka, druga - uveče prije spavanja. Ova vrsta lijekova sadrži supstancu koja veže hormon i inhibira njegov transport u krvotok. |
Moram posebno reći da i dalje postoji takva vrsta inzulina kao što je multi-peak. Takvi lijekovi sadrže određenu količinu dugih i kratkih inzulina.
Kada koristite ovu vrstu lijeka, nije potrebno davati injekcije ujutro prije doručka i navečer prije večere, jer se ona u kompleksu primjenjuje jednom dnevno. Ali nemojte zaboraviti da je izračunati dozu takvih lijekova prilično teško.
 Proračun doze inzulina strogo provodi vaš liječnik.
Proračun doze inzulina strogo provodi vaš liječnik.
Fizioterapija za dijabetes
Dijabetes tipa 2 razlikuje se od dijabetesa tipa 1 po tome što ne zahtijeva unošenje inzulina inzulina, pa u skladu s tim, kod ove bolesti pacijent bi trebao više pažnje posvetiti načinu života i prehrani.
Doista, zahvaljujući umjerenoj fizičkoj aktivnosti, možete postići sljedeće rezultate:
- aktivirati metabolizam ugljikohidrata,
- smršavjeti
- normalizuju aktivnost kardiovaskularnog sistema.
Opterećenje i vrstu vježbanja propisuje lekar. Prilikom izbora vode se sljedećim parametrima:
- težina pacijenta
- starost
- stepen manifestacije patologije,
- opšte zdravstveno stanje
- prisutnost pratećih bolesti.
Prosječno trajanje nastave je od 30 minuta do 1 sata, a broj vježbi tjedno je 3-4 puta.
Pažnja Vježbanje bilo koje vrste zabranjeno je dijabetičarima s oštećenom funkcijom dišnog sustava i vaskularnim problemima. Prije propisivanja fizioterapije, liječnik daje pacijentu uputu na elektrokardiogram.
Sustavni kardio trening u kombinaciji sa vježbama snage može postići pozitivnu dinamiku tijeka dijabetesa tipa I i dijabetesa tipa II, a također pomaže minimizirati rizike od kome.
 Aktivni način života može poboljšati dinamiku tijeka dijabetesa.
Aktivni način života može poboljšati dinamiku tijeka dijabetesa.
Ako pacijent ne pokaže promjene u smjeru poboljšanja, tada liječnik mijenja preporuke u pogledu volumena opterećenja i broja časova tjedno.
Biljna medicina
Fitoterapija za dijabetes će dati pozitivan rezultat u kombinaciji s glavnom terapijom lijekovima. Treba napomenuti da o uporabi bilo kojeg recepta tradicionalne medicine treba razgovarati s liječnikom.
Najkorisnije biljke za dijabetes:
- maslačak
- ruža kuka
- borovnice
- planinski pepeo
- elecampane
- zob
- lovorov list
- Kopriva od bodljikavog.
 Biljna medicina može normalizirati nivo glukoze u krvi.
Biljna medicina može normalizirati nivo glukoze u krvi.U narodnoj medicini postoji mnoštvo recepata koji doprinose normalizaciji šećera u krvi.
Predstavljamo čitaocima nekoliko njih:
- Korije maslačka - 3 žlice. kašike, kipuća voda - 2 čaše. Infuziju kuhajte 6 minuta, a zatim ostavite da se kuha. Uzmite 1 šolju juhe unutar 30 minuta prije jela.
- Kopriva sa šljokicama - 1 kašika. kašika, kipuća voda - 1 šolja. Zalijte biljku kipućom vodom i ostavite 30 minuta. Uzimajte oralno po 1 kašiku. kašika 3 puta dnevno 20 minuta prije jela.
- Plantain - 1 tbsp. kašika, kipuća voda - 1 šolja. Prelijte suhe listove plantaina kipućom vodom i ostavite 20 minuta. Uzimajte oralno po 1 kašiku 3 puta dnevno prije jela.
Kratak opis
Dijabetes melitus Je skupina metaboličkih (metaboličkih) bolesti koje karakteriziraju kronična hiperglikemija, koja je posljedica kršenja izlučivanja inzulina, učinaka inzulina ili oba ova faktora.
ICD-10 kod (i):
| ICD-10 | |
| Šifra | Naslov |
| E 11 | Neinzulinski ovisan dijabetes melitus |
| E 11.0 | s komom |
| E 11.1 | s ketoacidozom |
| E 11.2 | sa oštećenjem bubrega |
| E 11.3 | sa oštećenjem oka |
| E 11.4 | s neurološkim komplikacijama |
| E 11.5 | sa oštećenjem periferne cirkulacije, |
| E 11.6 | sa drugim navedenim komplikacijama, |
| E 11.7 | sa višestrukim komplikacijama |
| E 11.8 | sa neodređenim komplikacijama. |
Datum izrade / revizije protokola: 2014 (revidirana 2017).
Kratice korištene u protokolu:
| Ag | – | arterijska hipertenzija |
| Pakao | – | krvni pritisak |
| ACE | – | enzim koji pretvara angiotenzin |
| ulaz / ulaz | – | intravenski |
| DKA | – | dijabetička ketoacidoza |
| I / U | – | insulin / ugljeni hidrati |
| ICD | – | kratke glumačke inzuline |
| HDL | – | lipoproteini velike gustine |
| LDL | – | lipoproteini male gustine |
| NPII | – | kontinuirana infuzijska potkožna infuzija |
| Jab | – | opšti test krvi |
| OAM | – | analiza mokraće |
| Životni vek | – | očekivani životni vek |
| RCT | – | randomizirana kontrolirana ispitivanja |
| SD | – | dijabetes melitus |
| VTS | – | sindrom dijabetičkog stopala |
| SCF | – | brzina glomerularne filtracije |
| SMG | – | svakodnevno kontinuirano praćenje glukoze |
| TG | – | tireoglobulin |
| TVET | – | tireoperoksidaza |
| TTG | – | tireotropni globulin |
| Ultrazvuk | – | ultrazvučna dopplerografija |
| Ultrazvučno skeniranje | – | ultrazvučni pregled |
| USP | – | ultra kratki inzulin |
| FA | – | tjelesna aktivnost |
| XE | – | jedinice za hljeb |
| XC | – | holesterol |
| EKG | – | elektrokardiogram |
| ENG | – | elektroneuromiografija |
| Hbalc | – | glikozilirani (glikovani) hemoglobin |
| IA-2, IA-2 β | – | antitela tirozin fosfataze |
| IAA | – | antitijela na inzulin |
Korisnici protokola: doktori hitne pomoći, liječnici opće prakse, terapeuti, endokrinolozi, reanimativci.
Kategorija pacijenta: odrasli.
Nivo dokaza:
| A | Visokokvalitetna metaanaliza, sistematski pregled RCT-ova ili RCT velikih razmjera s vrlo malom vjerovatnoćom (++) sistematske pogreške, čiji se rezultati mogu proširiti na odgovarajuću populaciju. |
| In | Visokokvalitetne (++) sistematske kohortne studije ili kontrole slučaja ili Visoke kvalitete (++) kohortne ili studije kontrole slučaja s vrlo niskim rizikom od sustavnih grešaka ili RCT s niskim (+) rizikom sustavne pogreške, čiji se rezultati mogu diseminirati odgovarajućoj populaciji . |
| Sa | Kohorta ili studija slučaja ili kontrolirana studija bez randomizacije s malim rizikom pristranosti (+). Rezultati kojih se mogu raspodijeliti odgovarajućoj populaciji ili RCT-ima s vrlo malim ili niskim rizikom sustavne pogreške (++ ili +), čiji se rezultati ne mogu izravno distribuirati odgovarajućoj populaciji. |
| D | Opis niza slučajeva ili nekontrolirane studije ili stručnog mišljenja. |
| GPP | Najbolja klinička praksa. |
Klasifikacija
Klasifikacija:
Tabela 1. Klinička klasifikacija dijabetesa
| Dijabetes tipa 1 | Uništavanje β-ćelija pankreasa, što obično rezultira apsolutnim nedostatkom inzulina |
| Dijabetes tipa 2 | Progresivno kršenje izlučivanja inzulina na pozadini inzulinske rezistencije |
| Ostale specifične vrste dijabetesa | - genetske oštećenja u funkciji β-ćelija, - genetske oštećenja u delovanju inzulina, - bolesti egzokrinog dijela gušterače žlijezde - indukovana drogama ili hemikalije (u liječenju HIV / AIDS-a ili nakon transplantacije organa), - endokrinopatije, - infekcije - ostali genetski sindromi u kombinaciji s dijabetesom |
| Gestacijski dijabetes | Javlja se u trudnoći |
Dijagnostika
DIJAGNOSTIČKE METODE, PRISTUPI I PROCEDURE 1,3,6,7
Dijagnostički kriterijumi:
Slabost
Malaise
· Smanjene performanse
Apatija
Svrab kože i vagine,
Polyuria
Polidipsija
Periodično zamagljen vid
Osjećaj vrućine u nogama
Grčevi u donjim ekstremitetima i parestezije noću,
Distrofične promjene na koži i noktima.
* Žalbe sa slučajnim otkrivanjem hiperglikemije mogu biti odsutne.
Anamneza
Bolest se obično očituje u dobi iznad 40 godina, a prethodi joj prisustvo komponenata metaboličkog sindroma (pretilost, arterijska hipertenzija itd.).
Fizički pregled
Pacijenti sa dijabetesom tipa 2 imaju:
Znaci IR: visceralna gojaznost, hipertenzija, akanthosis nigrikans,
Povećanje veličine jetre,
Znakovi dehidracije (suva sluznica, koža, smanjen turgor kože),
Znakovi neuropatije (parestezije, degenerativne promjene na koži i noktima, čir na stopalima).
Laboratorijska istraživanja:
· Biohemijski test krvi: hiperglikemija (tabela 2),
Tabela 2. Dijagnostički kriterijumi za dijabetes 1, 3
| Vrijeme određivanja | Koncentracija glukoze, mmol / l * | |
| Čitava kapilarna krv | Venska plazma | |
| NORM | ||
| Na prazan stomak i 2 sata nakon PGTT-a | ||
| Dijabetes melitus | ||
| Poste ** ili 2 sata nakon PGTT-a ili slučajna definicija | ≥ 6,1 ≥ 11,1 ≥ 11,1 | ≥ 7,0 ≥ 11,1 ≥ 11,1 |
* Dijagnoza se postavlja na osnovu laboratorijskih testova glukoze
** Dijagnoza dijabetesa uvijek se mora potvrditi ponovnim određivanjem glikemije u sljedećim danima, s izuzetkom slučajeva nesumnjive hiperglikemije s akutnom metaboličkom dekompenzacijom ili s očitim simptomima.
OAM: glukozurija, ketonurija (ponekad).
· C-peptid je marker rezidualne sekrecije inzulina (normalno 0,28-1,32 pg / ml). Ispitivanje rezerva C-peptida: u pravilu kod T2DM nivo C-peptida je povišen ili normalan, s manifestom sindroma nedostatka inzulina smanjuje se.
Glikolirani hemoglobin (HvA1c) - ≥ 6,5%.
Instrumentalne studije (prema indikacijama):
· EKG - prepoznati moguće poremećaje ritma, ishemiju miokarda, znakove hipertrofije miokarda leve komore, sistoličko preopterećenje,
· Ehokardiografija - za otkrivanje znakova distrofije pojedinih odseka miokarda, dilatacije šupljina, hipertrofije miokarda, područja ishemije, procene frakcije izgnanstva
Ultrazvuk trbušne šupljine - prepoznavanje prateće patologije,
· UZDG posuda donjih ekstremiteta - za otkrivanje promjena brzinskih pokazatelja protoka krvi u arterijama i arterijama stopala
· Holterov nadzor - radi otkrivanja skrivenog porasta krvnog pritiska, aritmija,
· SMG sistem - metoda kontinuiranog praćenja glikemije radi odabira i ispravljanja terapije za snižavanje šećera, edukacije pacijenata i uključivanja u proces liječenja,
Rendgenski snimak stopala - za procenu težine i dubine oštećenja tkiva kod sindroma dijabetičkog stopala,
· Mikrobiološki pregled iscjedaka iz rane sa trofičnim lezijama stopala - za racionalnu antibiotsku terapiju,
· Elektroneromiografija donjih ekstremiteta - za ranu dijagnozu dijabetičke polineuropatije.
Indikacije za savjetovanje uskih stručnjaka:
Tabela 6. Indikacije za stručne konsultacije 3, 7
| Specijalista | Ciljevi savjetovanja |
| Konzultacija oftalmologa | Za dijagnozu i liječenje dijabetičkog oštećenja oka - prema indikacijama |
| Konzultacije neurologa | Za dijagnozu i liječenje komplikacija dijabetesa - prema indikacijama |
| Konzultacija nefrologa | Za dijagnozu i liječenje komplikacija dijabetesa - prema indikacijama |
| Konsultacije s kardiologom | Za dijagnozu i liječenje komplikacija dijabetesa - prema indikacijama |
| Konsultacije angiohirurga | Za dijagnozu i liječenje komplikacija dijabetesa - prema indikacijama |
Diferencijalna dijagnoza
Diferencijalna dijagnoza i opravdanje dodatnih studija
Tabela 4. Kriteriji za diferencijalnu dijagnozu dijabetesa tipa 1 i dijabetesa tipa 2
| Dijabetes tipa 1 | Dijabetes tipa 2 |
| Mlada dob, akutni napad (žeđ, poliurija, gubitak težine, prisustvo acetona u urinu) | Gojaznost, hipertenzija, sjedeći način života, prisutnost dijabetesa u najužoj obitelji |
| Autoimuno uništavanje β-ćelija otočića pankreasa | Inzulinska rezistencija u kombinaciji sa sekretornom disfunkcijom β-ćelija |
Lijekovi (aktivne tvari) koji se koriste u liječenju
| Acarbose (Acarbose) |
| Vildagliptin (Vildagliptin) |
| Glibenklamid (Glibenklamid) |
| Gliklazid (gliklazid) |
| Glimepirid (Glimepirid) |
| Dapagliflozin (Dapagliflozin) |
| Dulaglutid (Dulaglutide) |
| Insulin aspart |
| Dvofazni inzulin aspart (Insulin aspart dvofazni) |
| Insulinski glargin |
| Insulinska glulisina (Insulinska glulisina) |
| Insulin degludec (Insulin degludec) |
| Insulin detemir |
| Insulin lispro (Insulin lispro) |
| Lyspro dvofazni inzulin (Insulin lispro dvofazni) |
| Rastvorljivi inzulin (humano genetski inženjer) (Insulin rastvorljiv (biosintetski humani)) |
| Insulin-izofan (humani genetski inženjering) (Insulin-izofan (ljudski biosintetik)) |
| Canagliflozin (Canagliflozin) |
| Lixisenatide (Lixisenatide) |
| Linagliptin (Linagliptin) |
| Liraglutide (Liraglutide) |
| Metformin (Metformin) |
| Nateglinide (Nateglinide) |
| Pioglitazon (Pioglitazon) |
| Repaglinid (Repaglinid) |
| Saksagliptin (Saksagliptin) |
| Sitagliptin (Sitagliptin) |
| Empagliflozin (Empagliflozin) |
Liječenje (ambulanta)
TAKTIKE LIJEČENJA NA RAZREDU pacijenta na izmaku 2,3,7,8,11:
Pacijenti sa dijabetesom tipa 2 bez akutnih komplikacija podliježu ambulantnom liječenju..
Ciljevi liječenja:
· Postizanje pojedinačnih ciljnih nivoa glikemije i HvA1,
Normalizacija krvnog pritiska
Normalizacija metabolizma lipida,
· Prevencija komplikacija dijabetesa
Tablica 5. Algoritam pojedinačnog izbora ciljeva liječenja zaHbalc2,3
| Kriteriji | DOBA | ||
| mlad | prosečan | Stariji i / ili životni vijek * 5 godina | |
| Nema komplikacija i / ili rizika od teške hipoglikemije | |||
| Postoje teške komplikacije i / ili rizik od teške hipoglikemije | |||
* Očekivano trajanje života - životni vek.
Tabela 6.S obzirom na ciljne razineHbalcsljedeće ciljne vrijednosti pre / postprandialne razine glukoze u plazmi odgovarat će 2,3
| Hbalc** | Glukoza u plazmi nPrilog / prije jela, mmol / L | Glukoza u plazmi hnakon 2 sata nakon jela, mmol / l |
*Te ciljne vrijednosti ne primjenjuju se na djecu, adolescente i trudnice. Ciljne vrijednosti glikemije za ove kategorije bolesnika raspravljaju se u odgovarajućim odjeljcima.
** Normalna razina u skladu sa DCCT standardima: do 6%.
Tabela 7. Ciljani metabolizam lipida kod pacijenata sa šećernom bolešću 2,3
| Pokazatelji | Ciljne vrijednosti, mmol / L * | |
| muškarci | žene | |
| Opšti holesterol | ||
| Holesterol | ||
| HDL holesterol | > 1,0 | >1,2 |
| trigliceridi | ||
| Strprovajder | Tsvrijednosti smrekemmHg Čl. |
| Sistolni krvni pritisak | > 120 * i ≤ 130 |
| Dijastolički krvni pritisak | > 70 * i ≤ 80 |
* Na pozadini antihipertenzivne terapije
Mjerenje krvnog pritiska treba obaviti prilikom svake posjete endokrinologu. Pacijenti sa sistoličkim krvnim pritiskom (SBP) ≥ 130 mm Hg. Čl. ili dijastoličkog krvnog pritiska (DBP) ≥ 80 mm Hg. Čl., Trebao bi biti drugo mjerenje krvnog tlaka neki drugi dan. Ako se navedene vrijednosti krvnog tlaka primijete tijekom ponovljenog mjerenja, dijagnoza hipertenzije smatra se potvrđenom (za liječenje arterijske hipertenzije vidjeti protokol "Arterijska hipertenzija").
Liječenje bez lijekova:
Dijeta broj 8 - smanjena podkalorična dijeta. Za pacijente koji primaju insulinsku terapiju, dijeta obogaćena dijetalnim vlaknima,
· Opšti način rada,
· Fizička aktivnost - uzimajući u obzir stanje kardiovaskularnog sistema,
Studiranje u školi za dijabetes
· Samokontrola
Liječenje lijekovima
Lista esencijalnih lekova (sa 100% verovatnoćom upotrebe):
Tabela 9. Lijekovi za snižavanje šećera koji se koriste u liječenju dijabetesa tipa 2
| Farmakološka grupa | Međunarodno vlasničko ime lijeka | Način primjene | Nivo dokaza |
| SM preparati | gliklazid | Usmeno | A |
| gliklazid | A | ||
| glimepirid | A | ||
| glibenklamid | A | ||
| Glinidi (meglitinidi) | repaglinid | Usmeno | A |
| * nateglinid | A | ||
| Biguanides | metformin | Usmeno | A |
| TZD (glitazoni) | pioglitazon | Usmeno | A |
| Inhibitori Α-glukozidaze | akarboza | Usmeno | A |
| aGPP-1 | dulaglutide | Potkožno | A |
| liraglutide | A | ||
| liksisenatid | A | ||
| IDPP-4 | sitagliptin | Usmeno | A |
| vildagliptin | A | ||
| saksagliptin | A | ||
| linagliptin | A | ||
| INGLT-2 | empagliflozin 10-12 | Usmeno | A |
| dapagliflozin 8-9 | A | ||
| kanagliflozin 13-15 | A | ||
| Ultra kratki inzulini (analozi ljudskog insulina) | Lyspro inzulin | Subkutano ili intravenski. Subkutano ili intravenski. | A |
| Insulin aspart | A | ||
| Insulin glulisin | A | ||
| Kratko djelujući uvrede | Rastvorljivi ljudski genetski inzulin | Subkutano, intravenski | A |
| Insulini srednjeg trajanja | Izofan humani genetski inženjering | Potkožno. | A |
| Insulini dugog djelovanja (humani analozi inzulina) | Insulinski glargin 100 PIECES / ml16-20 | Potkožno. | A |
| Insulin detemir 21-23 | A | ||
| Izuzetno dugo delujući insulini (ljudski analozi inzulina) | Inzulinski degludec 24-28 | Potkožno. | A |
| Insulinski glargin 300 PIECES / ml29-35 | A | ||
| Gotove smjese inzulina kratkog djelovanja i NPH-inzulina | Dvofazni inzulin ljudski genetski inženjering | Potkožno. | A |
| Gotove mješavine ultra kratkog djelovanja inzulina inzulina i oštećen ultrazvučni analozi inzulina | Lyspro inzulin dvofazni 25/75 | Potkožno. | A |
| Lyspro inzulin dvofazni 50/50 | A | ||
| Dvofazni inzulin aspart | A | ||
| Gotove kombinacije analozi inzulina super dugo akcije i analozi ultra kratkotrajni inzulin | Insulindegludek + Insulinaspart u omjeru 70 / 3036-37 | Potkožno. | A |
| Kombinirani lijekovi za ubrizgavanje dugog i jako dugog inzulina i aHPP-1 | Insulin Glargin + Lixisenatide (1 put dnevno) 38-39 | Potkožno. |
Potkožno.
(1 put dnevno)
40-43
Prema konsenzusu Javnog udruženja „Udruženje endokrinologa Kazahstana“ za dijagnozu i liječenje šećerne bolesti tipa 2 iz 2016. godine, pri odabiru početne i podržavajuće terapije za snižavanje šećera za dijabetes tipa 2, treba slijediti sljedeći algoritam:
* - osim glibenklamida
Redoslijed lijekova ne odražava prioritet pri njihovom odabiru
Hirurška intervencija: ne.
Daljnje upravljanje
Tabela 10. Lista laboratorijskih parametara koji zahtijevaju dinamičko praćenje kod pacijenata sa dijabetesom tipa 2:
| Laboratorijaprovajder | Frekvencija ankete |
| Glikemijska samokontrola | U debuti bolesti i uz dekompenzaciju - svakodnevno nekoliko puta dnevno. Nadalje, ovisno o vrsti FTA: - na pojačanoj terapiji insulinom: najmanje 4 puta dnevno, - na PSST i / ili GPP-1 i / ili bazalni inzulin: najmanje 1 put dnevno u različito doba dana + 1 glikemijski profil (najmanje 4 puta dnevno) tjedno, - na gotove smjese inzulina: najmanje 2 puta dnevno u različito vrijeme + 1 glikemijski profil (najmanje 4 puta dnevno) tjedno, - na dijetnoj terapiji: 1 put sedmično u različito doba dana, |
| Hbalc | 1 put u 3 meseca |
| Biokemijska analiza krvi (ukupni protein, holesterol, LDL holesterol, HDL holesterol, trigliceridi, bilirubin, AST, ALT, kreatinin, izračunavanje GFR, K, Na,) | Jednom godišnje (u nedostatku promena) |
| Jab | Jednom godišnje |
| OAM | Jednom godišnje |
| Određivanje u urinu odnosa albumina i kreatinina | Jednom godišnje |
| Određivanje ketonskih tela u urinu i krvi | Prema indicijama |
| Definicija IRI | Prema indicijama |
*Kada postoje znakovi hroničnih komplikacija dijabetesa, dodavanja pratećih bolesti, pojave dodatnih faktora rizika, pitanje učestalosti pregleda odlučuje se pojedinačno.
Tabela 11. Lista instrumentalnih pregleda potrebnih za dinamičku kontrolu kod pacijenata sa dijabetesom tipa 2 * 3.7
| Metoda instrumentalnog ispitivanja | Frekvencija ankete |
| SMG | Prema indicijama |
| Kontrola krvnog pritiska | Pri svakoj poseti lekaru. Uz prisustvo hipertenzije - samo-nadgledanje krvnog pritiska |
| Pregled stopala i procjena osjetljivosti stopala | Pri svakoj poseti lekaru |
| ENG donjih ekstremiteta | Jednom godišnje |
| EKG | Jednom godišnje |
| EKG (sa stres testovima) | Jednom godišnje |
| Rendgen prsa | Jednom godišnje |
| Ultrazvuk sudova donjih ekstremiteta i bubrega | Jednom godišnje |
| Ultrazvuk trbušne šupljine | Jednom godišnje |
* Kada postoje znakovi hroničnih komplikacija dijabetesa, dodavanja pratećih bolesti, pojave dodatnih faktora rizika, pitanje učestalosti pregleda odlučuje se pojedinačno.
Pokazatelji efikasnosti liječenja:
· Postizanje pojedinačnih ciljeva NAVA i glikemije,
· Postizanje ciljeva metabolizma lipida,
· Postizanje ciljnog nivoa krvnog pritiska,
· Razvoj motivacije za samokontrolu
Liječenje (bolnica)
TAKTIKE TRETMANA NA STACIONARNOM NIVOU: Bira se odgovarajuća terapija za snižavanje šećera.
Kartica za nadzor pacijenta, usmjeravanje pacijenta

Liječenje bez lijekova: vidi ambulantni nivo.
Liječenje lijekovima: vidi ambulantni nivo.
Hirurška intervencija: ne.
Daljnje održavanje: vidi ambulantni nivo.
Pokazatelji efikasnosti liječenja: vidi ambulantni nivo.
Hospitalizacija
INDIKACIJE ZA HOSPITALIZACIJU SA POKAZIVANJEM VRSTE HOSPITALIZACIJE
Indikacije za planiranu hospitalizaciju:
· Stanje dekompenzacije metabolizma ugljikohidrata, koje se ne može popraviti ambulantno,
· Često ponavljajuća hipoglikemija u trajanju od mesec dana ili više,
· Napredovanje neuroloških i vaskularnih (retinopatija, nefropatija) komplikacija dijabetesa tipa 2, sindroma dijabetičkog stopala,
· Trudnice s dijabetesom tipa 2, identificirane tokom trudnoće.
Indikacije za hitnu hospitalizaciju:
Koma - hiperosmolarna, hipoglikemijska, ketoacidotska, mlečna kiselina.
Izvori i literatura
- Zapisnici sa sastanaka Zajedničke komisije za kvalitet medicinskih usluga Ministarstva zdravlja Republike Kazahstan, 2017
- 1) Američko udruženje za dijabetes. Standardi medicinske njege kod dijabetesa - 2017.DiabetesCare, 2017, svezak 40 (dodatak 1). 2) Svjetska zdravstvena organizacija.Definicija, dijagnoza i klasifikacija dijabetesa melitusa i njegovih komplikacija: Izvještaj savjetovanja WHO-a. Dio 1: Dijagnoza i klasifikacija šećerne bolesti. Ženeva, Svjetska zdravstvena organizacija, 1999. (WHO / NCD / NCS / 99.2). 3) Algoritmi za specijalizovanu medicinsku njegu bolesnika sa šećernom bolešću. Ed. I.I. Dedova, M.V. Shestakova, A.Yu. Mayorova, 8. izdanje. Moskva, 2017.4) Svjetska zdravstvena organizacija. Upotreba glikoziranog hemoglobina (HbAlc) u dijagnostici dijabetesa melitusa. Skraćeni izvještaj savjetovanja WHO. Svjetska zdravstvena organizacija, 2011 (WHO / NMH / CHP / CPM / 11.1). 5) Bazarbekova R.B., Nurbekova A.A., Danyarova L.B., Dosanova A.K. Konsenzus o dijagnozi i liječenju dijabetesa. Almaty, 2016.6) Deutsche Diabetes Gesellschaft und Deutsche Vereinte Gesellschaftfür Klinische Chemie und Labormedizin, 2016.7) Pickup J., Phil B. Terapija inzulinskim pumpama za dijabetes melitus tipa 1, N Engl Med 2012, 366: 1616-24. 8) Zhang M, Zhang L, Wu B, Song H, An Z, Li S. Dapagliflozin tretman za dijabetes tipa 2: sistematski pregled i meta-analiza nasumičnih kontroliranih ispitivanja Dijabetes Metab Res Rev. 2014. ožujak 30 (3): 204-21. 9) Inhibicija kotransportera natrijum-glukoze RaskinP. natrijum-glukoza: terapeutski potencijal za lečenje šećerne bolesti tipa 2. Dijabetes Metab Res Rev. 2013. 29. jula (5): 347-56. 10) Grempler R, Thomas L, Eckhardt M. et al. Empagliflozin, novi selektivni inhibitor natrijum-glukoze kotransporter-2 (SGLT-2): karakterizacija i poređenje sa ostalim inhibitorima SGLT-2. Diabetes ObesMetab 2012, 14: 83-90. 11) Häring HU, Merker L, Seewaldt-Becker E i dr. Empagliflozin kao dodatak metforminu i sulfonilureji kod pacijenata s dijabetesom tipa 2: 24-tjedno, randomizirano, dvostruko slijepo, placebo-kontrolirano ispitivanje. Dijabetes care 2013, 36: 3396-404. 12) Häring HU, Merker L, Seewaldt-Becker E i dr. Empagliflozin kao dodatak metforminu kod pacijenata s dijabetesom tipa 2: 24-tjedno, randomizirano, dvostruko slijepo, placebo kontrolirano ispitivanje. Dijabetes care 2014, 37: 1650-9. 13) Nisly SA, Kolanczyk DM, Walton AM. Kanagliflozin, novi inhibitor kotransportera natrijum-glukoze 2, u lečenju dijabetesa .//Am J Health Syst Pharm. - 2013. .-- 70 (4). - R. 311-319. 14) Lamos EM, Younk LM, Davis SN. Kanagliflozin, inhibitor kotransportera natrijum-glukoze 2, za lečenje šećerne bolesti tipa 2. MetabToxicol 2013.9 (6): 763–75. 15) Stenlöf K, Cefalu WT, Kim KA i dr. Učinkovitost i sigurnost kanagliflozinmonoterapije kod osoba sa šećernom bolešću tipa 2 neadekvatno kontrolirane prehranom i vježbanjem.// Dijabetes ObesMetab. - 2013. .-- 15 (4). - P. 372–382. 16) Rossetti P, Porcellati F, Fanelli CG, Perriello G, Torlone E, Bolli GB. Superiornost inzulinskih analoga u odnosu na humani inzulin u liječenju šećerne bolesti.ArchPhysiolBiochem. 2008. feb., 114 (1): 3-10. 17) White NH, Chase HP, Arslanian S, Tamborlane WV, 4030 Study Group. Usporedba glikemijske varijabilnosti povezane s inzulinom glargin i inzulinom srednjeg djelovanja kada se koristi kao bazna komponenta višestrukih dnevnih injekcija za adolescente s dijabetesom tipa 1. 2009. ožu, 32 (3): 387-93. 18) Polonsky W, Traylor L, Gao L, Wei W, Ameer B, Stuhr A, Vlajnic A. Poboljšano zadovoljstvo liječenjem kod pacijenata sa dijabetesom tipa 1 liječenih inzulinom glargin 100U / mL nasuprot NPH inzulinu: Istraživanje ključnih prediktora iz dva randomizirana kontrolirana ispitivanja.J Komplikacije dijabetesa. 2017, 31. marta (56): 562-568. 19) Blevins T, Dahl D, Rosenstock J i dr. Učinkovitost i sigurnost LY2963016 inzulina glargin u usporedbi s inzulinom glargin (Lantus®) kod pacijenata s dijabetesom tipa 1 u randomiziranom kontroliranom ispitivanju: ispitivanje ELEMENT 1. Dijabetesna pretilost i metabolizam. 23. lipnja 2015. 20) L. L. Ilag, M. A. Deeg, T. Costigan, P. Hollander, T. C. Blevins, S. V. Edelman, et al. Procjena imunogenosti LY2963016 inzulina glargin u usporedbi s Lantus®insulinglarginom kod pacijenata sa šećernom bolešću tipa 1 ili 2. Dijabetesna pretilost i metabolizam, 8. siječnja 2016.21) Gilor C, Ridge TK, Attermeier KJ, Graves TK. Farmakodinamika inzulina detemir i inzulina glargin procijenjena metodom izoglikemskih stezanja u zdravih mačaka. J Vet Intern Med. 2010. jul-avgust 24. (4): 870-4. 22) Fogelfeld L, Dharmalingam M, Robling K, Jones C, Swanson D, Jacober S. Randomizirano, liječenje do cilja, koje je uporedivalo suspenziju inzulina lispro protamina i inzulin detemir kod inzulina naivnih bolesnika sa dijabetesom tipa 2. Dijabet Med. 2010. 27. februara (18): 181-8. 23) Reynolds LR. Usporedba inzulina detemir i glargin kod dijabetesa tipa 2: više sličnosti nego razlika.Komentar.Postgrad Med. 2010. januara, 122 (1): 201-3. 24) Zinman B, Philis-Tsimikas A, Cariou B i drugi, u ime istražnih istražitelja NN1250-3579 (BEGIN Once Long). Njega dijabetesa. 2012.35 (12): 2464-2471. 25) Heller S, Buse J, Fisher M i ostali, u ime istražnih istražitelja BEGIN Basal-Bolus Type 1. Lancet. 2012.379 (9825): 1489-1497. 26) Gough SCL, Bhargava A, Jain R, Mersebach H, Rasmussen S, Bergenstal RM. Njega dijabetesa. 2013.36 (9): 2536-2542. 27) Meneghini L, Atkin SL, Gough SCL i drugi, u ime istražnih istražitelja NN1250-3668 (BEGIN FLEX). Njega dijabetesa. 2013.36 (4): 858-864. 28) Suđenje koje istražuje efikasnost i sigurnost inzulinskog degludeca kod djece i adolescenata sa dijabetesom melitusa tipa 1 (BEGIN ™) ClinicalTrials.gov Identifikator: NCT01513473. 29) Dailey G, Lavernia F. Pregled podataka o sigurnosti i efikasnosti za inzulin glargin 300 jedinica / ml, nova formulacija inzulina glargine.Dijabetes ObesMetab. 2015.17: 1107-14. 30) SteinstraesserA i dr. Novi istražni inzulin glargin 300 U / ml ima isti metabolizam kao inzulin glargin 100 U / ml. Dijabetes ObesMetab. 2014.16: 873-6. 31) BeckerRHetal. Novi inzulin glargin 300 jedinica • mL-1 pruža ravnomjerniji profil aktivnosti i produženu kontrolu glikemije u stabilnom stanju u usporedbi s inzulinom glargin 100 jedinica • mL-1.DijabetesCare. 2015.38: 637-43. 32) Riddle MC i dr. Novi inzulin Glargin 300 jedinica / ml protiv Glargine 100 jedinica / ml kod osoba obolelih od dijabetesa tipa 2 pomoću inzulina iz bazalnog i obroka za vrijeme: Kontrola glukoze i hipoglikemije u 6-mjesečnoj randomiziranoj kontroliranoj studiji (EDITION 1). 2014.37: 2755-62. 33) Yki-Järvinen H i dr. Novi inzulin glargin 300 jedinica / ml u odnosu na glargin 100 jedinica / ml kod osoba sa dijabetesom tipa 2 koji koriste oralna sredstva i bazni inzulin: kontrola glukoze i hipoglikemija u 6-mjesečnom randomiziranom kontroliranom ispitivanju (EDITION 2). Dijabetes care 2014, 37: 3235-43. 34) Bolli GB i dr. Novi inzulin glargin 300 U / ml u usporedbi s glarginom 100 U / ml kod osoba koje nisu osobe sa inzulinom sa dijabetesom tipa 2 na oralnim lijekovima za snižavanje glukoze: randomizirano kontrolirano ispitivanje (EDITION 3) .Dijabetes ObesMetab. 2015.17: 386-94. 35) Početna PD, Bergenstal RM, Bolli GB, Ziemen M, Rojeski M, Espinasse M, Riddle MC. Novi inzulin Glargin 300 jedinica / mL protiv Glargine 100 jedinica / mL kod osoba sa dijabetesom tipa 1: Randomizirani, faza 3a, otvoreno kliničko ispitivanje (EDITION 4). Njega dijabetesa. 2015. decembar 38 (12): 2217-25. 36) Pregled programa kliničkog ispitivanja i primjene inzulina Degludec / Insulin Aspart u upravljanju dijabetesom Ganapathi Bantwal1, Subhash K Wangnoo2, M Shunmugavelu3, S Nallaperumal4, KP Harsha5, ArpandevBhattachary. 37) Sigurnost, farmakokinetika i farmakodinamika dvaju IDegAsp preparata (jedan istraživački) i dva pripravka inzulina Degludec (jedan istraživački) u japanskim predmetima. Identifikator ClinicalTrials.gov: NCT01868555. 38) Aroda VR i ostali, istražni istražitelji LixiLan-L.Erratum. Učinkovitost i sigurnost LixiLan-a, kombinacija fiksnog omjera s fiksnim omjerom inzulina Glargine Plus liksisenatida kod dijabetesa tipa 2 neadekvatno kontrolirana na bazični inzulin i metformin: Ispitivana randomizirana proba LixiLan-L. Diabetes Care 2016.39: 1972-1980; Diabetes Care, 2017. travanj 20. 39) Rosenstock J i ostali, istražni istražitelji LixiLan-O. Erratum. Prednosti LixiLan-a, titrabilne kombinacije inzulina GlarginePlusLixisenatide, Versus inzulina Glargine i monokomponenata liksisenatida kod dijabetesa tipa 2 neadekvatno kontrolirani na oralnim agensima: Randomizirana proba LixiLan-O. Dijabetes Care 2016.39: 2026-2035; Dijabetes Care 2017. 2017. Apr 18. 40) Stephen CL, Gough, Rajeev Jain i Vincent C Woo. Insulin degludec / liraglutide (IDegLira) za liječenje dijabetesa tipa 2. 41) Dvostruko djelovanje liraglutida i inzulina Degludec kod dijabetesa tipa 2: Ispitivanje koje uspoređuje efikasnost i sigurnost inzulinskog degludeka / liraglutida, liglutida inzulina i liraglutida kod subjekata sa dijabetesom tipa 2 (DUAL ™ I) ClinicalTrials.gov Identifikator: NCT01336023 42) Kliničko ispitivanje koje uspoređuje kontrolu glikemije i sigurnost inzulina Degludec / Liraglutide (IDegLira) u odnosu na inzulin Glargin (IGlar) kao dodatnu terapiju SGLT2i kod subjekata sa šećernom bolešću tipa 2 (DUALTM IX) ClinicalTrials.gov Identifikator: NCT0233 43) Tretman inzulinskog degludeka / liraglutida (IDegLira) za poboljšanje glikemijske kontrole kod odraslih sa šećernom bolešću tipa 2 NDA 208583 Dokument o informisanju. 44) „Šta trebate znati o biološki sličnim lijekovima“. Konsenzusna infirmacija Dokument.Europska komisija. Ref. Ares (2014) 4263293-18 / 1 // 2014. 45) „Smjernica o sličnim biološkim lijekovima koji sadrže biotehnološke proteine kao supstancu lijekova - ne klinička i klinička pitanja“. Europska agencija za lijekove 18. prosinca 2014. EMEA / CHMP / BMWP / 42832/2005 Rev1 Odbor za lijekove za humanu uporabu (CHMP). 46) „Smjernica o nekliničkom i kliničkom razvoju sličnih bioloških medicinskih proizvoda koji sadrže rekombinantni humani inzulin i analog inzulina“. Europska agencija za lijekove 26. veljače 2015. EMEA / CHMP / BMWP / 32775 / 2005Rev. 1 Odbor za lijekove za humanu upotrebu (CHMP).
Dijabetes tipa 2 - karakteristike bolesti
Za normalno funkcioniranje tijela treba stalna opskrba energijom, koja se proizvodi iz konzumirane hrane. Glavni dobavljač je glukoza. Za apsorpciju šećera u tkivima potreban je hormon - inzulin, koji proizvodi gušterača.
Kod dijabetesa tipa 2 željezo normalno funkcionira, ali stanice razvijaju otpornost na hormon. Kao rezultat toga, šećer se ne isporučuje u ćelije, već ostaje u krvnoj plazmi. Tijelu počinje nedostajati energije. Mozak reagira na situaciju signalom za povećanje proizvodnje inzulina. Povišena koncentracija hormona ne mijenja situaciju.
Postepeno, proizvodnja inzulina znatno se smanjuje zbog trošenja i iscrpljivanja organa i može se potpuno zaustaviti. Bolest se razvija postepeno i u početku nema izražene znakove. Sa uznapredovalim oblikom bolesti može preći u 1. stadijum.
Gestacijski dijabetes
Gestacijski dijabetes melitus je patološko stanje koje se javlja kod žena u periodu gestacije. Pojavljuje se u pozadini kršenja metabolizma ugljikohidrata i drugih metaboličkih promjena.
Ova vrsta bolesti dijagnosticira se već u prenatalnom razdoblju, a glavni uzrok razvoja je smanjenje osjetljivosti tkiva na hormon inzulin zbog hormonskih poremećaja u trudnica. Česti uzroci uključuju stalno debljanje.
U čestim slučajevima bolest se skriva i dijagnosticira već u poprilično kasnom razdoblju. Redovni laboratorijski testovi i medicinski nadzor pomoći će u sprečavanju bolesti.
 Na pozadini GDM-a, žena naknadno povećava vjerojatnost da će razviti pravi dijabetes tipa II.
Na pozadini GDM-a, žena naknadno povećava vjerojatnost da će razviti pravi dijabetes tipa II.
Pažnja U polovici slučajeva GDM-a, žene s drugom trudnoćom su izložene riziku.
Također je vrijedno naglasiti da kod žena koje su podvrgnute GDM-u rizik od razvoja istinskog dijabetesa tipa II dodatno raste.
Informacije
ORGANIZACIJSKI ASPEKTI PROTOKOLA
Lista programera protokola:
1) Nurbekova Akmaral Asylovna - doktorica medicinskih nauka, profesorica Odeljenja za unutrašnje bolesti br. 2 Republičkog državnog pedagoškog univerziteta na Permskom državnom pedagoškom univerzitetu Kazahstanski nacionalni medicinski univerzitet po imenu S.D. Asfendiyarova. “
2) Bazarbekova Rimma Bazarbekovna - doktor medicinskih nauka, profesor, šef katedre za endokrinologiju JSC "Kazahstanski medicinski univerzitet za trajno obrazovanje", predsednik Javnog udruženja "Udruženje endokrinologa Kazahstana".
3) Smagulova Gaziza Azhmagievna - kandidatkinja medicinskih nauka, šefica katedre za propeedeutiku unutrašnjih bolesti i kliničke farmakologije Republičkog državnog pedagoškog univerziteta na Državnom medicinskom univerzitetu Zapadni Osppanov.
Naznaka da nema sukoba interesa: ne
Recenzenti:
Espenbetova Mayra Zhaksimanovna – Doktor medicinskih nauka, profesor, šef katedre za pripravnički staž u opštoj medicinskoj praksi Semipalatinsk Državne medicinske akademije.
Navođenje uslova za reviziju protokola: revizija protokola 5 godina nakon njegovog objavljivanja i od dana njegovog stupanja na snagu ili uz prisustvo novih metoda sa nivoom dokaza.
Prilog 1
Probirne metode za dijabetes tipa 2, 3
Pregled se vrši kako bi se utvrdili pacijenti koji mogu imati dijabetes. Screening započinje glikemijom na testu. U slučaju otkrivanja normoglikemije ili oslabljene glikemije na testu (NGN) - više od 5,5 mmol / l, ali manje od 6,1 mmol / l za kapilarnu krv i više od 6,1 mmol / l, ali manje od 7,0 mmol / l za venske plazmi je propisan oralni test tolerancije na glukozu (PHTT).
PGTT se ne izvodi:
Na pozadini akutne bolesti,
· U pozadini kratkotrajne upotrebe lijekova koji povećavaju razinu glikemije (glukokortikoidi, hormoni štitnjače, tiazidi, beta blokatori itd.)
PGTT treba provoditi ujutro na pozadini najmanje 3-dnevnog neograničenog obroka (više od 150 g ugljikohidrata dnevno). Ispitivanju treba prethoditi noćno postivanje najmanje 8-14 sati (možete piti vodu). Nakon uzorkovanja krvi na prazan želudac, osoba treba piti 75 g bezvodne glukoze ili 82,5 g glukoze monohidrata rastvorenog u 250-300 ml vode u ne više od 5 minuta. Za djecu je opterećenje 1,75 g bezvodne glukoze po kilogramu tjelesne težine, ali ne veće od 75 g. Nakon 2 sata, obavlja se drugo uzorkovanje krvi.
Indikacije za probir na asimptomatski dijabetes
Sve osobe koje su podvrgnute skriningu vlasništvo BMI ≥25 kg / m 2 i sledeće faktori rizika:
· Sjedilački način života,
· Rodbina prve linije srodstva koji boluju od dijabetesa,
· Etnička populacija sa visokim rizikom od dijabetesa,
· Žene koje imaju istoriju porođaja s velikim plodom ili uspostavljenim gestacijskim dijabetesom,
Hipertenzija (≥140 / 90 mmHg ili na antihipertenzivnoj terapiji),
Nivo HDL-a od 0,9 mmol / l (ili 35 mg / dl) i / ili nivo triglicerida od 2,82 mmol / l (250 mg / dl),
Prisutnost HbAlc ≥ 5,7% koja je prethodila oslabljenoj toleranciji na glukozu ili oslabljenoj glukozi na glasu
Istorija kardiovaskularnih bolesti,
· Druga klinička stanja povezana sa otpornošću na inzulin (uključujući jaku gojaznost, akanthosnigras),
Sindrom policističnih jajnika.
Ako je test normalan, mora se ponavljati svake 3 godine. U nedostatku faktora rizika, skrining sprovedeno sve osobe starije od 45 godina. Ako je test normalan, morate ga ponavljati svake 3 godine.
Screening treba izvesti kod djece starije od 10 godina i adolescenata pretilo je sa 2 ili više faktora rizika.
Prilog 1
ALGORITAM ZA DIJAGNOSTIKU I LIJEČENJE DIJABETIČKE KETAKACIDOZE NA STANJU NADUŠTENJA
Dijabetička ketoacidoza (DKA) i ketoacidotska koma
DKA je akutna dijabetička dekompenzacija metabolizma, koja se očituje oštrim povećanjem glukoze i koncentracije ketonskih tijela u krvi, njihovom pojavom u urinu i razvojem metaboličke acidoze, s različitim stupnjevima oslabljene svijesti, ili bez nje, što zahtijeva hitnu hospitalizaciju pacijenta.
Dodatak 2
DIJAGNOSTIČKI I ALTORIJ ZA LIJEČENJE DIJABETIČKOG HIPOGLIKEMIJSKOG USLOVA / KOMA NA STANJU NADLEŽNOG SUSTAVA(šeme)

♦ stavite pacijenta na bok, oslobodite usnu šupljinu od krhotina hrane (nemojte sipati slatke rastvore u usnu šupljinu),
♦ iv 40-100 ml 40% rastvore dekstroze (do potpunog oporavka svijesti);
♦ alternativa - 1 mg (mala djeca 0,5 mg) glukagon s / c ili / m,
♦ ako se svijest ne obnovi, započnite borbu sa moždanim edemom: koloidima, osmodiureticima, krvnim komponentama.
Dodatak 3
DIJAGNOSTIČKI I ALTORIJ ZA LIJEČENJE DIJABETIČKIH HIPEROSOLARNIH KomoA NA STANJU NADLEŽNOSTI
Dijabetes melitus kod djece
Promatrajući statističke pokazatelje razvoja dijabetesa u cijelom svijetu, može se primijetiti da se broj djece izložene toj bolesti povećava svake godine. Uprkos činjenici da je dijabetes tipa I „mladenački“, odnosno da se razvija kod ljudi mlađih od 30 godina, čak se i slučajevi dijabetesa tipa II primjećuju u djetinjstvu.
Glavni uzrok bolesti leži u kršenju sinteze hormona inzulina, kao rezultat toga metabolički procesi su poremećeni i povećava se koncentracija šećera u krvi.
Uzročni čimbenici dijabetesa tipa I kod djece, kao i kod odraslih, još se proučavaju, ali pretpostavlja se da je uzrok nastanka bolesti:
- nasljednost
- česti stresi
- operacije
- negativan uticaj na životnu sredinu
 Posljednjih godina primjećuje se porast razvoja dijabetesa kod djece.
Posljednjih godina primjećuje se porast razvoja dijabetesa kod djece.Ako govorimo o razvoju dijabetesa tipa II u djece, tada možemo reći da su uobičajeni uzroci:
- pretežak
- sjedilački način života
- genetska predispozicija.
Ako je dijagnosticirana dijabetes kod djece, preporuke će biti u skladu sa WHO općenito prihvaćenim. Prije svega, oni će se odnositi na pravilnu, uravnoteženu prehranu, aktivni način života i pridržavanje imenovanja liječnika.
Opći principi ugostiteljstva
Pacijenti s dijabetesom trebali bi jesti 5-6 puta dnevno u malim obrocima. Hrana treba imati niski kalorični sadržaj i nizak ili srednji glikemijski indeks, tako da osoba naglo ne dobije višak kilograma i ne pati od naglih promjena razine šećera u krvi. Uz to, što je manji dio jela, to ga je lakše probaviti i asimilirati, a dodatno opterećenje organa gastrointestinalnog trakta kod dijabetesa je beskorisno.
Prilikom sastavljanja optimalnog jelovnika endokrinolog, zajedno s pacijentom, mora uzeti u obzir karakteristike njegovog metabolizma, sklonosti ukusa, težinu, starost i prisustvo drugih bolesti. Dijeta s niskim udjelom ugljikohidrata dobra je za neke ljude, za druge je hrana s malo masnoće, a treći, uravnotežena prehrana s ograničenim udjelom kalorija. Individualni pristup i prevladavanje zdravih prirodnih proizvoda u prehrani ključ su uspjeha liječenja i dugoročnog pridržavanja prehrane bez neuspjeha.
Postoje principi organizacije hrane kojih je poželjno pridržavati se svih, bez obzira na vrstu bolesti:
- doručak treba da uključuje jela s sporim ugljikohidratima kako bi se tijelo zasitilo energijom za cijeli dan,
- pauze između obroka ne bi trebale biti duže od 3 sata,
- s jakim osjećajem gladi potrebno je mjeriti šećer u krvi i jesti zdravu hranu (jabuke, orašasti plodovi), a sa hipoglikemijom jesti hranu s brzim ugljikohidratima,
- bolje je kombinirati meso ne sa žitaricama, već s prilogom od povrća, jer se bolje apsorbira i lakše probavlja,
- ne možete ići u krevet s izraženim osjećajem gladi, prije odlaska u krevet možete popiti čašu kefira s niskim udjelom masti ili prirodnog jogurta bez dodataka.
Šljive, repa i mliječni proizvodi pomažu poboljšanju probave i povećanju crijevne pokretljivosti. U istu svrhu možete na prazan stomak popiti čašu vode otprilike 15 minuta prije doručka. To aktivira probavni sistem i poboljšava proces probave.
Bez obzira na vrstu dijabetesa, važno je da pacijent slijedi dijetu. Istina, s tipom ovisne o inzulinu može biti malo manje teško, jer pacijent redovito stavlja injekcije hormona i može izračunati potrebnu dozu lijeka, ovisno o tome što planira jesti. Ali u svakom slučaju, svi dijabetičari trebali bi izbjegavati jesti hranu s velikim opterećenjem ugljikohidrata, jer oni uzrokuju promjene u vrijednosti šećera u krvi i izazivaju razvoj komplikacija u budućnosti.
Osnova prehrane treba biti povrće. Oni imaju nizak glikemijski indeks i visok sadržaj vlakana, koji su neophodni za redovne pokrete crijeva. Uz dijabetes, metabolizam se usporava, a pacijenta može poremetiti zatvor, što je prepun intoksikacije organizma. Da biste to izbjegli, poželjno je jesti povrće 3-4 puta dnevno. Sadrže vitamine i mineralne elemente neophodne za normalno funkcioniranje svih organa i sistema. Voće je korisno i za dijabetičare, ali odabirom njih morate obratiti pažnju na glikemijski indeks - trebao bi biti nizak ili srednji.
Posebno korisna za dijabetičare su takve namirnice:
- rajčice
- karfiol
- bundeva
- jabuka
- kruška
- agrumi
- šipak
- patlidžan
- luk
- beli luk
- biber.
Među ribom i mesom, morate odabrati mršave vrste. Najbolje ih je kuhati na pari ili u rerni bez dodavanja puno ulja. Meso treba da bude prisutno u ishrani svakodnevno, riba - otprilike 2 puta nedeljno. Dijabetičarima se najbolje serviraju kuhani ili pečeni pureći file, pečena ili na pari pileća prsa bez kože i meso zeca. Pollock, oslić i tilapija najbolji su izbor za ribu, jer su to proizvodi sa malo masti s bogatim i korisnim hemijskim sastavom. Pacijenti su nepoželjni jesti svinjetinu, masnu govedinu, patku meso, gusku i masnu ribu, jer ovi proizvodi opterećuju gušteraču i povećavaju holesterol u krvi.
Najkorisnije su pšenična kaša, heljda, proso i kaša od graška. Njihov glikemijski indeks je prosječan, a njihov sastav sadrži mnogo vitamina, željeza, kalcijuma i drugih elemenata u tragovima. Prilikom izrade jelovnika dijabetičari trebaju iz njega isključiti kašu i polirani rižu jer u njima nema gotovo ništa korisno s visokim udjelom kalorija.
Razlozi razvoja
Druga vrsta dijabetesa često se razvija zbog istrošenosti tijela, pa je patologija češća kod ljudi starijih od 40 godina.
Ali postoje i drugi razlozi i provocirajući faktori za razvoj bolesti:
- genetski prijenos. Ako postoje rođaci s dijabetesom (bilo koje vrste), vjerovatnoća za razvoj patologije povećava se za 50%,
- ljudi koji imaju višak kilograma podložniji su razvoju bolesti, jer masne naslage smanjuju osjetljivost ćelija, kao i smanjuju rad organa,
- pogrešna prehrana. Česta upotreba slatke, masne i brze hrane
- mala potrošnja energetskih rezervi, događa se s malom količinom fizičke aktivnosti,

- patološke promjene gušterače,
- česte zarazne bolesti koje utiču na rad probavnog trakta,
- nervna i fizička iscrpljenost, kao i česti stres i depresija,
- često povećanje tlaka
- oslabljen lijek s razvojem nuspojava koje utječu na funkcioniranje žlijezde.
Patologija se razvija kada postoje dva ili tri razloga odjednom. Ponekad se bolest dijagnosticira kod trudnica. U ovom slučaju njegova pojava povezana je s hormonskim promjenama u tijelu. Bolest (obično) odlazi sama po sebi nakon porođaja.
Načini prevencije dijabetesa
Nažalost, u porastu je pojave dijabetesa u svijetu. Ponekad je, kako bi se smanjio rizik od patologije, nemoguće utjecati na provocirajuće faktore, na primjer, nasljednost ili okolinske uvjete, ali u nekim je slučajevima ipak moguće smanjiti vjerojatnost patologije.
Da bi se spriječio razvoj bolesti omogućit će:
- kontrola težine
- pravilna ishrana
- eliminacija loših navika,
- kontrola glukoze u krvi
Tabela br. 4 Preventivne mjere za prevenciju dijabetesa:
| Preventivna akcija | Događaji |
 Identifikacija ljudi u riziku. Identifikacija ljudi u riziku. | Najčešći uzrok dijabetesa je prekomjerna težina. Kod muškaraca je opseg struka veći od 94 cm, a kod žena - više od 80 cm, to je prilika da se oglasi alarm. Od takvih osoba se traži pažljivo praćenje i ispitivanje. |
 Procjena rizika. Procjena rizika. | Kada se pojave prvi uznemirujući pozivi na bolest, potrebno je izvršiti krvni test na šećer u krvi. Izvodi se na prazan stomak. Uključivanje pregleda od strane endokrinologa, kao i drugih specijalista, neophodno je za dijagnosticiranje pratećih patologija. Na primjer, prisustvo poremećaja u kardiovaskularnom sistemu povećava rizik od dijabetesa. |
 Eliminacija negativnog uticaja patoloških faktora. Eliminacija negativnog uticaja patoloških faktora. | Prvi veliki faktor koji utječe na patološke promjene u tijelu je prekomjerna težina. Stoga takve kategorije osoba zahtijevaju:
|
Zaključno, napominjemo da prema istraživačkom radu kaže da gubitak kilograma i redovna umjerena fizička aktivnost omogućavaju:
- sprečavaju dijabetes
- ako postoji, minimizirati razvoj komplikacija,
- da se dobije pozitivna dinamika patologije.
Nakon potvrde razočaravajuće dijagnoze, vrlo je važno radikalno promijeniti način života, počevši od prehrane i završavajući s uzimanjem lijekova.
Preporuke za dobijanje prioriteta o:
- smanjite unos soli,
- potpuno isključivanje trans masti i pića koja sadrže alkohol,
- smanjeni unos ugljenih hidrata
- povećan unos vitamina i hranljivih sastojaka.
Redovno nadgledanje nivoa glukoze u krvi i krvnog pritiska sprečiće napade hipoglikemije i hiperglikemije, kao i mogući razvoj komplikacija, što može biti ogromna količina kod dijabetesa.
Kontrola šećera u krvi
Redovno praćenje nivoa glukoze osnova je za liječenje bilo koje vrste dijabetesa i sprečavanje komplikacija. Ako pacijent redovno koristi mjerač, može prepoznati pojavu hipoglikemije ili skok šećera na vrijeme. Što se prije otkrije prekršaj, lakše je pružiti pomoć i održavati zdravlje pacijenta. Osim toga, zahvaljujući čestom praćenju glikemije, možete pratiti reakciju tijela na novu hranu i razumjeti treba li ih uvesti u prehranu.
Da bi mjerač pokazao ispravne vrijednosti, mora ga se povremeno kalibrirati i provjeravati pomoću otopina za kontrolu glukoze. Testne trake ne mogu se koristiti nakon isteka roka trajanja, jer se rezultat može značajno izobličiti.Važno je pravovremeno promijeniti bateriju koja je ugrađena u uređaj, jer ona također utječe na istinitost dobivenih vrijednosti.
Da bi se održalo dobro stanje kod pacijenata sa dijabetesom tipa 1, mora se poštovati režim ubrizgavanja inzulina. Kod ove vrste bolesti nemoguće je bez injekcija, jer tijelo ne može proizvesti inzulin u pravoj količini. Nijedna dijeta neće vam omogućiti dugo očuvanje zdravlja ako pacijent zapostavi injekcije hormona ili ih napravi nasumično. Važno je da je osoba u mogućnosti samostalno izračunati potrebnu dozu primijenjenog lijeka, ovisno o tome šta će jesti, i razumjeti razlike u trajanju djelovanja kratkog i produženog inzulina.
Kod dijabetesa tipa 2, gušterača često proizvodi dovoljno inzulina (ili je njegova funkcija neznatno smanjena). U tom slučaju pacijentu neće biti potrebne injekcije hormona, a kako bi održao ciljanu razinu šećera u krvi, dovoljno će se pridržavati dijeta i vježbe. Ali ako je inzulinska rezistencija tkiva vrlo visoka, a ove metode liječenja nisu dovoljno učinkovite, u skladu s kliničkim preporukama i protokolima, pacijentu mogu biti propisane tablete za smanjenje šećera. Treba ih odabrati samo endokrinolog jer pokušaji samo-lijeka mogu rezultirati pogoršanjem općeg stanja i napredovanjem bolesti.
Što se događa s dijabetesom?
Šećerna bolest tipa 2 (dijeta i lijekovi su međusobno povezani: bez poštivanja prehrane, uzimanje lijekova neće biti efikasno) utječe na rad cijelog organizma. Na početku razvoja bolesti smanjuje se osjetljivost tkiva na inzulin. Gušterača i drugi organi funkcioniraju normalno.
Bez odgovarajuće terapije povećava se koncentracija glukoze u krvi što dovodi do "šećeranja" proteinskih stanica u krvi. Ova promjena narušava rad organa. Tijelo doživljava energetsku izgladnjivanje, što također dovodi do kvara svih sistema.
Manjak energije počinje nadoknađivati razgradnjom masnih ćelija. Proces je popraćen ispuštanjem toksina, koji truju cijelo tijelo i utječu na performanse moždanih stanica.
Višak šećera dovodi do dehidratacije, korisni vitamini i minerali isperu se vodom. Stanje posuda se pogoršava, što dovodi do poremećaja rada srca. Također, povećava se rizik od začepljenja krvnih žila. Kao rezultat toga, narušava se vid, rad jetre i bubrega, jer ti organi sadrže mnogo malih krvnih sudova. Poremećena cirkulacija krvi u udovima.
Trudnoća i dijabetes
Ako se trudnoća dogodi na pozadini postojećeg dijabetesa tipa 1, žena će možda trebati prilagoditi dozu inzulina. U različitim tromjesečjima potreba za ovim hormonom je različita i sasvim je moguće da u nekim periodima trudnoće buduća majka čak i privremeno može bez injekcija. Endokrinolog koji će zajedno sa akušer-ginekologom promatrati pacijenta tijekom gestacijskog razdoblja trebao bi se uključiti u odabir novih doza i vrsta lijekova.Takve trudnice također trebaju prilagoditi prehranu, jer u ovom razdoblju života žene potrebe za hranjivim tvarima i vitaminima znatno povećavaju.
Postoji vrsta bolesti koja se razvija samo kod žena u trudnoći - to je gestacijski dijabetes. U tom slučaju pacijentu skoro nikada nisu propisane injekcije inzulina, a nivo šećera u krvi se normalizuje zahvaljujući ishrani. Iz prehrane su isključene sve slatke hrane i voće s visokim opterećenjem ugljikohidrata, šećer, kruh i peciva. Trudnica bi trebala dobiti ugljikohidrate iz žitarica, tjesteninu od čvrste pšenice i povrća.Dijeta pacijenta sa gestacijskim dijabetes melitusom je neophodna da bi se smanjio rizik od razvoja abnormalnosti u plodu i komplikacija poroda, a pomaže i u sprečavanju daljnjeg prelaska bolesti na „punopravni“ dijabetes. U skladu s preporukama lekara, nakon rođenja djeteta, problemi s metabolizmom ugljikohidrata nestaju, a razina šećera u krvi se normalizira.
Prevencija sindroma dijabetičkog stopala
Sindrom dijabetičkog stopala ozbiljna je komplikacija šećerne bolesti, koju karakteriziraju patološke promjene u tkivima donjih ekstremiteta. Prvi simptomi mogu biti otečenost i probadanje kože, promjena njene boje i djelomični gubitak taktilnosti i osjetljivosti na bol. U budućnosti se na stopalima formiraju trofični čiri koji su uzrokovani neuhranjenošću lokalnih tkiva, koja slabo zacjeljuju i dugo vremena. Ako se infekcija pridruži vlažnoj rani, povećava se rizik od razvoja gangrene, što može rezultirati amputacijom stopala, pa čak i smrću.
Da biste sprečili ovu strašnu komplikaciju bolesti, morate:
- pridržavajte se pravila lične higijene i održavajte noge čistima
- redovno pregledavati kožu nogu zbog manjih ozljeda, ogrebotina i pukotina,
- svakodnevna samo-masaža stopala za poboljšanje prokrvljenosti i innerviranja,
- nakon vodenih postupaka temeljito obrišite kožu prirodnim peškirom,
- odaberite udobne cipele za svakodnevno nošenje bez visokih potpetica,
- redovito vlažite kožu kremom ili losionom da se ne isuši.
Tokom zakazanih konsultacija endokrinologa, potrebno je da lekar pregleda pacijentove noge i, ako je potrebno, propiše lekove za poboljšanje mikrocirkulacije krvi. Na poliklinici su po pravilu prostorije dijabetičkog stopala u kojima pacijent može izmjeriti osjetljivost kože nogu i procijeniti njihovo opće stanje.
Prevencija problema s bubrezima i očima
Dijabetička nefropatija je još jedna komplikacija bolesti koja brzo napreduje s visokim šećerom u krvi. Zbog činjenice da visoka koncentracija glukoze krv čini viskoznijom, bubrezima postaje teže da je filtriraju. Ako pacijent paralelno razvije hipertenziju, ovi problemi mogu dovesti do zatajenja bubrega i potrebe za stalnom dijalizom (pomoću aparata "umjetni bubreg").
Da biste smanjili rizik od razvoja teške nefropatije, morate:
- redovno mjeriti šećer u krvi i održavati ga na ciljanoj razini,
- ograničiti količinu soli u ishrani da ne bi izazvali probleme sa oticanjem i pritiskom,
- ako se protein otkrije u urinu, treba slijediti dijetu s malo proteina
- pratite pokazatelje metabolizma masti i sprečavaju snažno povećanje holesterola u krvi.
Drugi važan organ koji pati od dijabetesa su oči. Dijabetička retinopatija (patološke promjene na mrežnici) mogu dovesti do značajnog smanjenja oštrine vida, pa čak i sljepoće. Za prevenciju je potrebno posjetiti oftalmologa svakih šest mjeseci i proći pregled fundusa. Redovno praćenje nivoa glukoze u krvi najefikasniji je način sprječavanja težih problema sa mrežnicom. Upravo zbog visoke koncentracije šećera u krvotoku napreduju patološke promjene u malim krvnim žilama i narušavaju vid. Retinopatiju je, nažalost, gotovo nemoguće izbjeći, ali njezin se razvoj može zaustaviti i usporiti.
Dijabetes melitus nije samo bolest u kojoj šećer u krvi poraste iznad normalnog. Ova bolest ostavlja svoj trag na svim sferama života osobe, prisiljavajući ga da bude pažljiviji u odabiru prehrambenih proizvoda i planiranju svakodnevne rutine. Ali slijedeći preporuke ljekara i slušajući vlastito zdravlje možete naučiti živjeti s ovom bolešću a da ne razmišljate o tome stalno.Uz dobro kompenzirani dijabetes, rizik od komplikacija je minimalan, a kvaliteta života pacijenta prilično je visoka.
Simptomi dijabetesa tipa 2
U početnoj fazi bolest se odvija bez vidljivih simptoma. Ako bolest nije otkrivena ili nije primljeno odgovarajuće liječenje, patologija se dalje razvija praćeni karakterističnim simptomima:
- stalni osjećaj suhoće u usnoj šupljini, praćen neumitljivom žeđom. Ovaj simptom se javlja zbog činjenice da je za uklanjanje viška glukoze iz krvi potrebna velika količina tekućine. Tijelo na ovaj troši svu dolaznu tekućinu i vodu iz tkiva,

- stvaranje velike količine mokraće, kao rezultat toga, osoba često odlazi u toalet,
- pojačano znojenje, koje se povećava tokom spavanja,
- povećana suhoća kože i sluzokože, praćena svrabom,
- nedostatak vlage i loša prehrana vidnog živca uzrokuje oštećenje vida,
- mikro pukotine i rane zarastaju sporije,
- proizvoljno trzanje mišićnog tkiva nastaje zbog kvara u nervnom sistemu,
- oticanje ekstremiteta praćeno bolom i ukočenošću,
- zbog nedostatka energije dolazi do jake slabosti, povećanog apetita i aritmije,
- snažno smanjenje imuniteta, u vezi s tim česte su prehlade.
U početnoj fazi postoji povećanje apetita, umor i česta potreba za tekućinom. Da biste isključili / potvrdili dijabetes, potrebno je konzultirati terapeuta / pedijatra kako bi se uzeo test krvi za šećer. Na početku bolesti dovoljno je prilagoditi prehranu radi liječenja.
Ovisno o težini simptoma, karakteristikama liječenja i komplikacijama koje proizlaze iz bolesti, dijabetes je podijeljen u 4 stupnja težine.
| Stupnjevi patologije | Glavna karakteristika | Izrazite osobine |
| Lako | Bolest se javlja uz lagano povećanje šećera u krvi, što uzrokuje pojačanu žeđ, pojačani apetit i mišićnu slabost. Patološke promjene u tijelu se ne primjećuju. Kao terapija koristi se korekcija u ishrani. Lijekovi se propisuju u rijetkim slučajevima. | U ovoj se fazi dijabetes otkriva u rijetkim slučajevima, uglavnom na profesionalnim pregledima prilikom uzimanja krvne pretrage. Sastav urina se ne mijenja. Razina glukoze je u rasponu od 6-7 mmol / L. |
| Prosječno | Povećava se simptomatologija bolesti. Dolazi do pogoršanja u radu organa vida, krvnih žila, poremećene opskrbe krvlju udova. Teška odstupanja u tijelu se ne primjećuju. Liječenje je dijetom i lijekovima. | Razina šećera u mokraći je normalna, u krvnom rasponu 7-10 mmol / L. |
| Teški | Simptomi su izraženi. Postoji ozbiljna neispravnost u radu organa (smanjen vid, stalno visok krvni pritisak, bolovi i podrhtavanje udova). Tijekom liječenja primjenjuje se strog jelovnik i primjena inzulina (lijekovi ne daju rezultata). | Urin i krv su visoki u šećeru. Koncentracija u krvi varira u rasponu od 11-14 mmol / L. |
| Povećana ozbiljnost | Kršenje rada organa praktički ne podliježe oporavku. Bolest se ne može izliječiti, a potrebno je konstantno nadzirati šećer i njegovo reguliranje ubrizgavanjem inzulina. | Koncentracija glukoze je u rasponu od 15-25 mmol / L. Osoba često pada u dijabetičku komu. |

Blagi do umjereni dijabetes lako se liječi i kontrolira šećer u krvi. U ovim stadijima nema teških kvarova u tijelu. Dijeta, gubitak kilograma i uzimanje lijekova ponekad omogućavaju potpuno oporavak.
Lijekovi za snižavanje šećera
Dijabetes tipa 2 u početku se uklanja dijetom. Kada liječenje ne daje vidljivi učinak, specijalist propisuje uzimanje lijekova koji smanjuju količinu šećera u krvi. Na početku liječenja propisana je 1 vrsta lijekova.Za efikasnost lečenja, broj lekova se postepeno povećava.
Vrste hipoglikemijskih lekova i njihovo dejstvo:
| Vrsta lekova | Njihova svrha | Naziv lijeka |
| Glinidi i sulfonilureje | Dodijeljeno za povećanje proizvodnje inzulina od strane tijela sam. | Repaglinid, glibenklamid, hlorpropamid. |
| Biguanidi i Glitazoni | Smanjite proizvodnju glukoze u jetri i povećajte osjetljivost tkiva na šećer. Doprinos smanjenju apetita. | Metformin, pioglitazon. |
| Inhibitori alfa glukozidaze | Smanjena brzina unosa glukoze u crevna tkiva. | Miglitol, insuffor, akarboza. |
| Gonptini i agonisti peptidnih receptora sličnih glukagonu | Povećajte proizvodnju inzulina i istovremeno smanjite koncentraciju šećera. | Exenatid, saxagliptin, lixisenatide. |
| Inzulin | Potiče apsorpciju glukoze u telesnim tkivima. | Inzulin |
| Derivati tiazolidona | Pojačava osjetljivost ćelijskih receptora na inzulin. | Troglitazon, rosiglitazon. |
Najčešće se propisuju 2 ili 3 međusobno kompatibilna lijeka. Istodobna upotreba sredstava za povećanje proizvodnje inzulina, uz lijekove koji utječu na osjetljivost stanica na hormon, postići će učinkovito smanjenje šećera u krvi.
Opasno je samostalno odabrati lijek. Oštar pad koncentracije šećera takođe štetno utječe na funkcioniranje tijela. Ako lijek izazove nuspojave, zamjenjuje ga terapeut. Uz neefikasnost lijekova, pacijent se prebacuje na inzulinsku terapiju.
Dijeta za dijabetes tipa 2. Načela ishrane
Kada liječite dijabetes, morate stalno slijediti dijetu koja ovisi o težini bolesti, prisustvu prekomjerne težine i fizičke aktivnosti. Jelovnik se mora dogovoriti sa specijalistom koji prisustvuje. S promjenama u količini šećera (povećanje ili smanjenje), terapeut mijenja prehranu.
Kada slijedite dijetu, morate se pridržavati važnih uvjeta:
- unos hrane trebalo bi se pojaviti u određene sate najmanje 6 puta dnevno,
- hrana ne bi trebala biti visokokalorična i lako probavljiva,
- u slučaju prekomjerne težine, potrebno je smanjiti sadržaj kalorija u jelima,
- količina konzumirane soli trebala bi biti minimalna,
- alkohol i zalogaji brze hrane su isključeni,
- visok sadržaj voća i unos vitaminskih preparata za održavanje imuniteta.
 Prehrana i liječenje dijabetesa tipa 2 su međusobno ovisna faktora. Ponekad ne morate primjenjivati lijekove ako prilagodite prehranu
Prehrana i liječenje dijabetesa tipa 2 su međusobno ovisna faktora. Ponekad ne morate primjenjivati lijekove ako prilagodite prehranu
Preporučljivo je kuhati jela bez korištenja ulja ili s minimalnom količinom (možete kuhati, peći). Potrebno je povećati količinu čiste vode koja se koristi dnevno. Prilikom sastavljanja jelovnika potrebno je uzeti u obzir i prisutnost drugih patologija (bolesti digestivnog trakta, srca, bubrega).
Zabranjeni proizvodi
Dijabetes melitus tipa 2 (prehrana i liječenje će dati pozitivan rezultat, pravilnom prehranom) u blagom obliku se mogu eliminirati ako iz ishrane budu isključene štetne namirnice i namirnice.
| Strogo zabranjeni proizvodi | Uslovno zabranjeni proizvodi |
| Jela i hrana koja sadrži probavljive ugljikohidrate. | Gomolji krumpira, samo kuhani. Mrkva i repa. |
| Proizvodi s visokim sadržajem glukoze (slatkiši, sušeno voće). | Žitarice, s izuzetkom kaše. |
| Posuđe i proizvodi od pšeničnog brašna | Proizvodi od integralnog i raženog brašna. |
| Jela s visokim sadržajem soli, bibera, ulja. | Mahunarke i usjevi graha. |
| Mliječni proizvodi s visokom masnoćom. | Lubenica |
| Masne i masne juhe. | |
| Meso i riba s visokim udjelom masti, konzervirani, dimljeni. | |
| Začini, umaci, margarin. |
Količina upotrebe uslovno zabranjenih proizvoda mora se dogovoriti s stručnjakom koji prisustvuje. Povećavaju količinu glukoze, ali postepeno. Istovremeno, zabranjeno je konzumiranje 2 ili više vrsta proizvoda s uvjetno zabranjene liste.
Kako nadzirati glukozu u krvi kod dijabetesa?
Kod dijabetesa potrebno je redovno praćenje nivoa šećera. Za mjerenje kod kuće koristi se glukometar. Obavezna je dnevna jutarnja merenja, pre nego što pojedete hranu. Ako je moguće, onda mjerite tokom dana (nakon jela, velikih fizičkih napora).
Svi se podaci moraju unijeti u posebnu bilježnicu koja se na sljedećem pregledu mora pokazati terapeutu. Dinamika promjena glukoze prilagodit će se terapiji (lijekovi, dijeta). Pored toga, morate da napravite analizu u laboratoriji na svakih 3-6 meseci (koje odredi vaš lekar).
Lista dozvoljenih proizvoda s GI indikacijom
Kod dijabetesa je sljedeće proizvode dozvoljeno konzumirati u bilo kojoj količini, ali uzimajući u obzir njihov kalorijski sadržaj i GI.
| Lista proizvoda | GI (glikemijski indeks) |
| Kuvana jaja | 48 |
| Kuvane gljive | 15 |
| Morska kelj | 22 |
| Kuhane rakove | 5 |
| Kefir | 35 |
| Sojino mlijeko | 30 |
| Posni sir | 45 |
| Tofu sir | 15 |
| Mlijeko s malo masti | 30 |
| Brokoli | 10 |
| Krastavci | 10 |
| Paradajz | 20 |
| Patlidžan | 20 |
| Masline | 15 |
| Radish | 10 |
| Jabuke | 30 |
| Kruška | 34 |
| Šljiva | 22 |
| Trešnje | 22 |
| Raženi hleb | 45 |
| Kopar | 15 |
| Salata | 10 |
| Biserna kaša od ječma na vodi | 22 |
| Tjestenina sa cjelovitom brašnom | 38 |
| Zobena kaša | 40 |
| Hleb peci | 45 |
| Marmelada | 30 |
Ovaj popis terapeut može proširiti, uzimajući u obzir fizičku aktivnost i težinu bolesti.
Narodni lijekovi
Dijabetes melitus tipa 2 (prehrana i liječenje - potrebni uvjeti za sprečavanje razvoja komplikacija i daljnji razvoj bolesti) može se dodatno kontrolirati narodnim lijekovima. Njihova upotreba preporučuje se da razgovarate sa ljekarom.
Recepti koji normaliziraju metabolički proces u tijelu i doprinose gubljenju kilograma:
- U 0,4 l kipuće vode promiješajte 70 ml meda i 40 g suhog cimeta (u prahu). Inzistirajte na dan u hladnoći. Piće je podijeljeno na 2 porcije. Za upotrebu ujutro i uveče. Trajanje terapije je do 14 dana.
- Pare u 0,5 l vode 10-12 kom. lovorov list. Konzumirati 30 ml 3 puta. Kurs traje 10 dana. Potrebno je sprovesti 3 kursa sa pauzama od 10 dana.
- Umjesto čajnog lista, pare lipovog cvijeća. Pijte do 2 šolje čaja dnevno.

- Sitno nasjeckajte 350 g belog luka i peršuna i 100 g limunove kore. Promiješajte i inzistirajte na hladnom do 14 dana. Konzumirajte 10-12 mg dnevno.
- 20 g graha skuhajte u 1 litri vode (4 sata). Konzumirajte do 300 ml dnevno (možete ih podijeliti u obroke). Trajanje terapije je 31 dan.
- Piće pripremljeno umjesto čaja (pije se 400 ml dnevno) od:
- Kantarion, kamilica, borovnica,
- kora aspene,
- list graha
- cijeli cimet.
U slučaju netolerancije ili alergijske reakcije, pića se isključuju iz prehrane.
Fizička aktivnost
Mora se izvoditi fizička vježba, čak i ako nema problema s težinom. Vježbe mogu normalizirati rad srca, krvnih sudova i disajnih organa, kao i stabilizirati opće stanje organizma u cjelini.
Tijekom nastave važno je pravilno uzeti u obzir opterećenje jer povećano sagorijevanje kalorija brzo dovodi do gladi, a hrana se nakon vježbanja može apsorbirati s velikim oslobađanjem glukoze u krv.
Sport preporučen kod dijabetesa:
- vežbe sa bučicom
- šetnje parkom ili lagano trčanje,
- biciklizam
- plivanje

- joga
- mirni ples.
Preporučuje se razgovarati o vrsti zanimanja sa specijalistom koji prisustvuje. Kao i što trošite potrebnu količinu vremena na postupak.
Komplikacije bolesti
Kada se bolest otkrije u kasnoj fazi, neadekvatno liječenje ili pacijent nije poštovao preporuke specijalista, mogu se razviti opasne komplikacije:
- Oticanje. Edemi se mogu razviti ne samo van (ruke, noge, lice), već i unutar tijela. Ovisno o tome što je poslužilo razvoju simptoma. To može biti razvoj zatajenja srca ili bubrega, koji se takođe razvija kao komplikacija dijabetesa.
- Bol u nogama. Simptom je u početku prisutan s povećanim fizičkim naporom. S razvojem bolesti bol se noću uznemirava. Uz to, pojavljuju se utrnulost ekstremiteta i privremeni gubitak osjetljivosti. Možda peckanje.
- Pojava čira. Zbog visokog sadržaja šećera, rane se zacjeljuju slabo i dugo, što dovodi do razvoja otvorenih čireva. Terapeut preporučuje da se čak i mali rezovi pažljivo tretiraju dok rana u potpunosti ne zacijeli.
- Razvoj gangrene. Uz dijabetes, narušava se stanje žila, što može dovesti do njihove blokade. Najčešće se ova pojava primećuje na udovima. Kao rezultat stvaranja ugruška krvi, svježa krv s kisikom i hranjivim tvarima ne ulazi u zglob / stopalo. Tkivo umire. U početku se javlja crvenilo, praćeno bolom i oticanjem. Ako nema tretmana, onda dalje pocrnite plavo. Amputirani su udovi.
- Povećajte / smanjite pritisak. Do promjene veličine indikatora pritiska često dolazi zbog oštećenja bubrežne funkcije.
- Koma Ovo se stanje može pojaviti naglim povećanjem koncentracije glukoze ili smanjenjem (zbog predoziranja inzulina). Ili zbog teškog trovanja organizma toksinima, koji nastaju tokom stvaranja energije iz masnih ćelija. U tom slučaju pacijent se prekriva hladnim i ljepljivim znojem, govor postaje zamućen i nesvjestan. S povećanjem glukoze pojavljuje se miris karakterističan za aceton. Tada dolazi do gubitka svijesti. Bez pomoći je moguća brza smrt.
- Oštećenje vida. Zbog loše prehrane tkiva oka i živaca. U početku se mogu pojaviti tačkice, veo, postepeno se može razviti potpuno sljepilo.
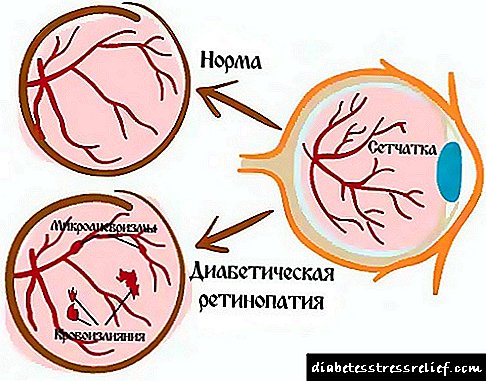
- Poremećena funkcija bubrega. Zbog velikog opterećenja na organu razvija se bubrežni zastoj.
U liječenju dijabetesa može se izbjeći razvoj posljedica. Pravodobno utvrđivanje početka razvoja komplikacija eliminirat će njihovo daljnje napredovanje.
Kliničke smjernice za dijabetes tipa 2
Ako se otkrije dijabetes, hitno je zatražiti terapeut i test na šećer. Kada potvrdite bolest, morate proći kompletan pregled. Zatim je potrebno slijediti sve obveze liječnika (dijeta, uzimanje lijekova, vježbe). Obavezno provjerite koncentraciju šećera u krvi. Ako se stanje promijeni, liječnik mora prilagoditi liječenje.
Dijabetes melitus se može razviti postepeno i otkriti već u srednjoj fazi. Uz tip 2, osnova liječenja je dijeta. Uz napredni oblik, lijekovi ili injekcije insulina su neophodni.
Dizajn artikla: Mila Friedan