Osjetljivost na inzulin: kako povećati otpornost

H osjetljivost na inzulin znači koliko aktivno tjelesne stanice reagiraju na inzulin, hormon koji potiče apsorpciju hranjivih sastojaka i, prije svega, glukoze. Visoka osjetljivost na inzulin je kritična za zdravlje kao i za produljenje života. Dobra vijest je da se osjetljivost na inzulin može povećati.
Zašto mi je potrebno povećati osjetljivost na inzulin?
Razumijevanje važnosti truda, kao i u svakom drugom poslu, važno je za motivaciju. I u ovom slučaju nauka dolazi u pomoć.
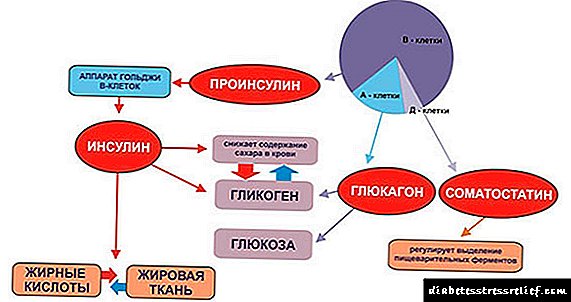
Kada jedete bilo koju hranu (osim čiste masnoće), ćelije gušterače luče inzulin. Upravo je ovaj hormon odgovoran za osiguranje da hranjive tvari iz krvotoka prodru u tkiva i one se mogu iskoristiti kao izvor energije, za rast i oporavak tijela.
Ako je tijelu potrebna samo minimalna količina inzulina za obavljanje ovog posla, dobra je osjetljivost na inzulin.
Suprotno je otpornost na inzulin. To je stanje kada tijelu treba više inzulina da bi apsorbirao istu količinu glukoze. Inzulinska rezistencija usko je povezana s pretilošću, iako se nalazi kod mnogih ljudi s normalnom težinom. Da bi nadoknadio otpornost na inzulin, gušterača proizvodi više inzulina, što dovodi do hiperinsulinemije.
Razlog zašto je važno voditi računa o poboljšanju osjetljivosti na inzulin je taj što ovo stanje dovodi do razvoja mnogih bolesti, posebno dijabetesa tipa 2, kao i kardiovaskularnih bolesti i raka.
Kad otpornost na inzulin postane vrlo visoka, tijelo više ne može proizvesti dovoljno inzulina kako bi kompenziralo glukozu u krvi. Osoba razvije dijabetes tipa 2.
Inzulinska rezistencija, a ne holesterol, jedan je od glavnih uzroka srčanih bolesti. Visoki nivo inzulina u krvi, ili hiperinsulinemija, vjerovatno igra važnu ulogu u razvoju raka.
Kod laboratorijskih životinja čak i mali (
25%) smanjenje nivoa inzulina dovodi do značajnog povećanja životnog vijeka.
Zašto se smanjuje osetljivost na inzulin?
Kada jedete ugljene hidrate, organizam ih razlaže u glukozu koju on može iskoristiti kao gorivo.
Ako apsorbirate više ugljikohidrata nego tijelo lako apsorbira, glukoza se pretvara u glikogen, oblik u kojem se glukoza skladišti u jetri i skeletnim mišićima. Glikogen u jetri koristi se za održavanje stalnog nivoa glukoze u krvi, a mišići akumuliraju glikogen da bi se koristili u vježbama visokog intenziteta.
Ako ne redovno koristite akumulirani glikogen i / ili jedete previše hrane s visokim udjelom ugljikohidrata, jetra i mišići postaju zasićeni glikogenom, a stanice postaju glukozom.
Postoji inzulinska rezistencija. U stvari, otpornost na inzulin je način na koji nam stanice kažu: "Nema više glukoze, molim vas!"
Sa inzulinskom rezistencijom, nivo inzulina u krvi raste da nadoknadi smanjenje efikasnosti unosa glukoze. To u konačnici može dovesti do dijabetesa.
Kako povećati osjetljivost na inzulin?
Postoje dva glavna načina za povećanje osjetljivosti na inzulin - to su dijeta i vježbanje.
Dijeta
U slučaju dijeta, odgovor na pogoršanje osjetljivosti na inzulin je jednostavan: nemilosrdno “sjeći” ugljikohidrate.
Dijeta s niskim udjelom ugljikohidrata s sadržajem ugljikohidrata 21 grama dnevno (ovo je vrlo nizak sadržaj koji uzrokuje ketozu) čak je i bez ograničavanja unosa kalorija uzrokovala porast osjetljivosti na inzulin za 75% u samo 14 dana u pretilih bolesnika s dijabetesom tipa 2. To je takođe rezultiralo gubitkom težine od 1,65 kg u istom periodu. Istovremeno se potrošnja kalorija spontano smanjila za više od 1000 kalorija dnevno.
Istovremeno, dijeta u kojoj je 35% kalorija dolazilo iz ugljenih hidrata nije poboljšala osjetljivost na inzulin. U njemu je bilo još previše ugljikohidrata, pa ne čudi što nije djelovalo.
Razlog zašto dijeta sa niskim udjelom ugljikohidrata povećava osjetljivost na inzulin je očigledan: prestajete puniti tijelo glukozom. Na kraju se količina glikogena smanjuje, a povećava se i osjetljivost na inzulin. Više ne pokušavate staviti glukozu u prepuni rezervoar.
Kako biste povećali osjetljivost na inzulin putem prehrane, ograničite ili u potpunosti uklonite rafinirane ugljikohidrate (prvenstveno brašno), šećer i određena biljna ulja. Omega-6 masne kiseline iz biljnih ulja poput suncokretovog ulja pokreću ili pogoršavaju inzulinsku rezistenciju, dok Omega-3 masne kiseline iz ribe i ribljeg ulja sprečavaju pojavu otpornosti.
Post i / ili vrlo niskokalorična dijeta ne samo da mogu povećati osjetljivost na inzulin, već i liječiti dijabetes tipa 2.
Fizičke vježbe
Fizička aktivnost - i aerobna (trčanje), i anaerobna (dizanje tegova) povećavaju osjetljivost na inzulin.
Tokom vežbanja tijelo sagorijeva i masti i ugljikohidrate (glikogen). Pri malom intenzitetu opterećenja, na primjer, hodanje, prevladava sagorijevanje masti. Tijelo pri visokom intenzitetu koristi više glikogena.
Logično je pretpostaviti da će vježbe visokog intenziteta sagorjeti više glikogena i poboljšati osjetljivost na inzulin. Je li to zaista tako?
Zaista, u jednoj studiji, samo dva tjedna intervalnog treninga visokog intenziteta (HIIT) povećali su osjetljivost na inzulin za 35%. Povećao se i broj GLUT4 receptora koji prenose glukozu u mišiće. Druga studija je otkrila da i dva tjedna intenzivnog treninga - 15 minuta vježbanja tokom dvije sedmice - također poboljšavaju osjetljivost na inzulin.
Povećanje osjetljivosti na inzulin vježbanjem ovisi i o intenzitetu i o volumenu. Ako vežbate na niskom intenzitetu, trebate više vježbati da biste potrošili više glikogena. Pri velikom intenzitetu opterećenja možete učiniti manje kako biste postigli isti rezultat.
Pročitajte nas na Twitteru, Facebooku, Vkontakteu ili Telegramu. Korisni savjeti i zanimljive činjenice o zdravlju svakog dana.
Zašto postoji mala osjetljivost?
Mala osjetljivost na inzulin, drugim riječima, rezistencija dovodi do nemogućnosti dostave odgovarajuće količine glukoze u ćeliju. Zbog toga se koncentracija inzulina u plazmi povećava. Djelovanje hormona izaziva kršenje ne samo metabolizma ugljikohidrata, već i metabolizma proteina i masti.
Pad osjetljivosti ćelijskih receptora na hormon nastaje zbog genetske predispozicije i nezdravog načina života. Kao rezultat toga, kršenje osjetljivosti na glukozu i inzulin dovodi do razvoja šećerne bolesti tipa 2 i njenih komplikacija.
Poglavlje 15. Lijekovi koji povećavaju osjetljivost na inzulin, lijekove slične insulinu i druge lijekove.
Ako dijeta i tjelovježba nisu dovoljni da bi se šećer u krvi uzeo pod kontrolu, sljedeći korak u borbi bit će upotreba oralnih lijekova za snižavanje šećera (SPP).
Postoje tri kategorije takvih lijekova: oni koji povećavaju osjetljivost na inzulin, oni čiji su učinci slični onima na inzulin, a oni koji potiču gušteraču na proizvodnju više inzulina su sulfonilureje.
Druga vrsta lijekova djeluje poput inzulina, ali ne dovodi do pretilosti. Preporučujem prve dvije vrste lijekova, razloge za to objasnit ću malo kasnije (neke tvrtke kombiniraju prvu i treću vrstu lijekova u jednom proizvodu, u potpunosti sam protiv ove akcije) .69
Za one koji su sačuvali proizvodnju vlastitog inzulina, lijekovi koji povećavaju osjetljivost na inzulin mogu biti korisni. Kombinacija lijekova prvog i drugog tipa može pomoći nekim pacijentima čije tijelo ne proizvodi inzulin ili ne proizvodi malo njega.

Na tržištu trenutno postoje tri vrste lijekova, u vrijeme pisanja propisajem sve tri: metformin (Glucofage), rosiglitazon (Avandia) i pioglitazon (Aktos). Rosiglitazon i pioglitazon imaju isti učinak na šećer u krvi, tako da nema smisla koristiti oba lijeka odjednom.
Napomena: jer u različitim zemljama lijekovi mogu imati različit naziv, kasnije ću u ovom poglavlju koristiti samo opći naziv lijekova. Prema mom iskustvu, nisu svi oblici metformina efikasni poput glukofaga.
Lijekovi koji stimulišu pankreas mogu uzrokovati hipoglikemiju ako se koriste nepravilno ili preskočeni obroci. Štaviše, stimulacija već preopterećenog gušterače na kraju dovodi do izgaranja beta ćelija.
Takvi proizvodi također uzrokuju uništavanje beta stanica zbog povećanja razine toksične tvari zvane amiloid. I na kraju, kao što je više puta pokazano u eksperimentima, i to sam osobno primijetio među svojim pacijentima - kontrola dijabetesa uz pomoć normalizacije šećera u krvi pomaže obnavljanju osiromašenih i uništenih beta ćelija.
Apsolutno nema smisla propisivati lijekove koji samo povećavaju uništavanje beta ćelija. Zaključak: lijekovi koji stimulišu gušteraču su kontraproduktivni i nemaju mjesta u liječenju dijabetesa.
Tada izostavljam takve pripravke (čak i one koji bi mogli biti stvoreni u budućnosti), a onda ću raspravljati samo o lijekovima sličnim inzulinu i lijekovima koji povećavaju osjetljivost na inzulin. Dalje ću na kraju poglavlja dati pregled mogućih novih tretmana u tri posebna slučaja.
Lijekovi koji povećavaju osjetljivost na inzulin.
Velika prednost ovih lijekova je što pomažu u snižavanju šećera čineći tjelesna tkiva podložnija inzulinu, bilo vlastitom ili ubrizganom. To je korist čija se vrijednost ne može podcijeniti.
Ne samo da je dobar za one koji pokušavaju držati svoj šećer u krvi pod kontrolom, dobar je i za one koji su pretili i koji istovremeno teže smanjiti svoju težinu. Pomažući u smanjenju količine inzulina u krvi u bilo kojem trenutku, takvi lijekovi mogu također pomoći u smanjenju masnih svojstava inzulina. Imam pacijente bez dijabetesa koji su mi se obraćali za pomoć u liječenju gojaznosti.
Značajna mana ovih lijekova je ta što djeluju polako. Primjerice, oni neće moći spriječiti povećanje šećera u krvi nakon obroka ako ih se uzima sat vremena prije obroka, za razliku od nekih lijekova koji stimulišu beta stanice pankreasa. Kao što ćete naučiti kasnije, ovaj problem se može zaobići.
Neki pacijenti s dijabetesom dolaze k meni s činjenicom da su primorani davati veoma velike doze inzulina, jer njihova prekomjerna težina čini ih vrlo inzulinski otpornim. Velike doze inzulina dovode do stvaranja masnoća, što otežava mršavljenje.
Uzimanje lijekova koji povećavaju osjetljivost na inulin pomaže u rješavanju ovog problema. Imam jednog pacijenta koji je noću ubrizgavao 27 jedinica inzulina, iako je koristio našu dijetu sa malo ugljikohidrata.
Pokazano je i da upotreba lijekova koji povećavaju osjetljivost na inzulin poboljšava niz faktora koji utječu na rizik od srčanih bolesti, uključujući zgrušavanje krvi, lipidni profil, lipoprotein (a), fibrinogen u krvi, krvni tlak, C-reaktivni nivo proteina, pa čak i zadebljanje srčanog mišića.
Osim toga, dokazano je da metformin inhibira razorno vezivanje glukoze na proteine u tijelu, bez obzira na njegov utjecaj na šećer u krvi. Pokazano je i da metformin smanjuje apsorpciju glukoze iz hrane, poboljšava cirkulaciju krvi, smanjuje oksidativni stres, smanjuje gubitak krvnih žila u očima i bubrezima i smanjuje stvaranje novih krhkih žila u očima.
Uz to, pokazano je da upotreba proizvoda povećava osjećaj sitosti kod žena bliskih menopauzi. Tiazolidindioni poput rosiglitazona i pioglitazona mogu usporiti napredovanje dijabetičke bolesti bubrega, bez obzira na njihov utjecaj na šećer u krvi.
Pored lijekova koji povećavaju osjetljivost na inzulin, u Sjedinjenim Državama se prodaju lijekovi koji također pomažu u kontroli šećera u krvi, ali djeluju na drugačijem principu. Mnoga istraživanja u Njemačkoj pokazala su djelotvornost R-alfa lipoične kiseline (ALA).
Studija iz 2001. godine pokazala je da djeluje na mišiće i u masnim ćelijama, mobilizirajući i aktivirajući transportere glukoze, odnosno djeluje poput inzulina, tj. je lek koji nalikuje insulinu.
Također, njemačke studije su pokazale da se učinkovitost ovog lijeka znatno povećava ako se koristi zajedno s određenom količinom ulja noćurka. Ovaj lijek može smanjiti količinu biotina70 u tijelu, pa ga treba uzimati zajedno sa lijekovima koji sadrže biotin (iako je redovna alfa-lipoinska kiselina mnogo češća, R-alfa lipoinska kiselina je efikasnija).
Međutim, treba napomenuti da ALA i ulje noćurka nisu zamjena za ubrizgani inzulin, ali ipak je njihov kombinirani učinak vrlo značajan. Uz to, ALA je možda najučinkovitiji antioksidans koji je trenutno dostupan na tržištu i ima blagotvoran učinak na kardiovaskularni sustav sličan onom ribljeg ulja.
Mnogi kardiolozi koji su prethodno preporučili uzimanje vitamina E zbog njegovih antioksidativnih svojstava posljednjih godina preporučuju ALA. I sama ga uzimam skoro 8 godina. Čim sam ga počeo koristiti, ustanovio sam da mi je potrebno smanjiti dozu inzulina za oko trećinu.
ALA i ulje noćurka izgleda da ne oponašaju jedno svojstvo inzulina - ne doprinose stvaranju masnih ćelija. Oba su lijeka dostupna bez recepta u ljekarnama i trgovinama71.
Potencijalno ovi lijekovi mogu dovesti do hipoglikemije kod dijabetičara ako ne adekvatno smanje dozu primijenjenog inzulina, dok nisam svjestan ni jednog slučaja hipoglikemije ako se koristi bez primjene inzulina.
Ostale njemačke studije pokazale su ogromna poboljšanja u dijabetičkoj neuropatiji (uništavanju živaca) uvođenjem visoke doze ALA intravenski tokom nekoliko tjedana. S obzirom na antioksidans i izvrsna anti-upalna svojstva, to nije iznenađujuće. Ali spada u kategoriju "Ne pokušavajte to ponoviti kod kuće".
Alfa-lipoična kiselina, poput visokih doza vitamina E (u obliku koji se zove gama-tokoferol) i metformin, može ometati glikaciju i glikozilaciju proteina što uzrokuje mnoge dijabetičke komplikacije s visokim šećerom u krvi.
Obično preporučujem tabletu 2 x 100 mg svakih 8 sati, plus kapsulu ulja 1 x 500 mg noćurka istovremeno. Ako pacijent koji je otporan na inzulin već uzima inzulin, propisujem pola doze za početak i nadgledam profil šećera, smanjujući dozu inzulina i povećavajući dozu ALA ulja noćurka. Ovo je put pokušaja i grešaka, u svakom slučaju trebate pogledati pojedinačno.
Ko je vjerovatni kandidat za upotrebu inzulina sličnih lijekova ili lijekova koji povećavaju osjetljivost na inzulin?
Općenito govoreći, ovi lijekovi su zadani izbor za dijabetičare tipa II koji ne mogu izgubiti kilograme ili vratiti šećer u krvi u normalu, uprkos dijeti sa malo ugljenih hidrata. Povećanje šećera može se dogoditi samo u određeno vrijeme, na primjer noću, ili može doći malo po malo tokom dana.
Svoje preporuke zasnivam na šećernom profilu određenog pacijenta. Ako čak i nakon naše prehrane, šećer u krvi u nekom trenutku pređe 16 mmol / L, odmah propisujem inzulin, pa čak i ne pokušavam koristiti ove lijekove, osim pokušaja smanjenja doze inzulina.
Ako imate višu razinu šećera kad se probudite nego prije spavanja, propisat ću vam lijek u obliku sporog oslobađanja metformina preko noći. Ako vam šećer poraste nakon određenog obroka, propisat ću vam relativno brzo djelujući lijek koji povećava osjetljivost na inzulin („Rosiglitazon“) 2 sata prije ovog obroka. Jer

hrana pojačava apsorpciju tiazolidindiona, treba ih uzimati s hranom. Ako je šećer u krvi lagano povišen tokom dana, propisat ću vam uzimanje alfa lipoične kiseline i ulje noćurka na buđenje, nakon ručka i nakon večere.
Poglavlje 17. Važne informacije o različitim vrstama inzulina.
Ako ste započeli sa primjenom inzulina, trebali biste znati kako kontrolirati njegove učinke. Većina informacija u ovom poglavlju potiče se iz mog vlastitog iskustva kao i iz iskustva mojih pacijenata. Kao i mnoge druge informacije predstavljene u ovoj knjizi, kao što ste možda primijetili, i informacije u ovom poglavlju odstupaju od tradicionalnih pogleda na problem.
Izbegavajte protamin koji sadrži inzulin.
Sada na tržištu postoji ogromna količina inzulina, a još više ih je na putu. Ovo može biti zbunjujuće. Mogu se klasificirati po trajanju njihovog utjecaja na šećer u krvi. Postoje inzulini (kratki, srednji i dugi), kratki, srednji i dugi.
Donedavno su se proizvodili kratki insulini u obliku bistre otopine, a ostatak u obliku smjesa. Smjesa je dobijena dodatkom posebnih tvari koje su u kombinaciji sa inzulinom davale čestice koje polako prodiraju pod kožu.
Ova vrsta inzulina, nazvana NPH (pomenuta ranije u ovoj knjizi), stvorena je korištenjem dodatnog životinjskog proteina koji se naziva protamin. Protaminski insulini mogu podstaći imuni sistem da proizvede antitela na inzulin.
Takva antitijela mogu se vezati za inzulin, što ga uzrokuje deaktivaciji. Tada na najnepredvidivi način mogu otpustiti inzulin, što onemogućuje predviđanje njegovog učinka na šećer u krvi.
Protamin može uzrokovati drugi, ozbiljniji problem s koronarnom angiografijom da provjeri arterije koje hrane srce. Neposredno prije ispitivanja pacijentu se daje antikoagulantni heparin kako bi se spriječilo stvaranje krvnih ugrušaka.
Kada je postupak završen, protamin se ubrizgava u posude kako bi se "isključio" heparin. U nekim slučajevima (prilično rijetko) to može izazvati različite alergijske reakcije, pa čak i smrt kod pacijenata koji su prethodno koristili inzulin koji sadrži protamin.
Kao što razumijete, kategorično sam protiv upotrebe insulina koji sadrže protamin. U SAD postoji samo jedan takav inzulin - NPH (drugi naziv je "Isofan"). Bolje je izbjegavati upotrebu takvog inzulina i mješavine s njegovim sadržajem.
Pacijentima kojima trebaju vrlo male doze inzulina, poput djece, bolje je koristiti razrijeđeni inzulin. Nažalost, ne postoji tečni razblaživač za glargin, jedan od dva preostala odgovarajuća dugačka insulina.
80 Zbog toga, u rijetkim slučajevima i sa nevoljom propisujem upotrebu razblaženog NPH. Češće razrjeđujem dugi detemir inzulin fiziološkom otopinom. Popis uvreda koje smatram prikladnim dat je u tabeli 17-1.
Jačina inzulina.
Biološka aktivnost inzulina mjeri se u jedinicama. U malim dozama, 2 jedinice inzulina trebale bi sniziti šećer u krvi točno dva puta više od jedne jedinice. Špric inzulina ima graduiranje u jedinicama, a ima i onih koji imaju stepen koraka pola jedinice.
Oznake na skali su dovoljno udaljene da se četvrtina jedinice može odrediti okom. Oni špricevi koje preporučujem su kalibrirani za koncentraciju insulina od 100 jedinica po cm3. Postoje i obrasci za puštanje sa aktivnošću do 30 jedinica.

Aktivnost inzulina je definirana kao U-100, tj. 100 jedinica po 1 cm3. U Sjedinjenim Državama i Kanadi to je jedini oblik inzulina koji se prodaje, tako da nema potrebe birati aktivnost inzulina kada ga kupite. U drugim se zemljama prodaju insulini s aktivnostima i U-40 i U-80, a špricevi su također umjereni u skladu s tim. U SAD-u je dostupan i obrazac za puštanje U-500 za ljekare po narudžbi.
Ako ste morali putovati u druge zemlje u kojima se koriste insulini U-40 ili U-80, a svoju ste zaboravili ili izgubili, najbolje što možete učiniti je kupiti špricu i inzulin, umjereni u skladu s tim, kako biste prepričali svoje uobičajene doze u Jedinice i skupljaju novi inzulin u nove špriceve.
Nega inzulina
Ako inzulin čuvate u hladnjaku, on će biti stabilan sve do roka valjanosti navedenog na naljepnici. Lagani gubitak učinkovitosti moguć je ako se čuva na sobnoj temperaturi 30-60 dana.
To se posebno odnosi na Glargin (Lantus) koji nakon skladištenja na sobnoj temperaturi 60 dana gubi značajan deo svoje efektivnosti. Najbolje je da ga čuvate u frižideru.
Neiskorišteni inzulin čuvajte u hladnjaku sve dok ne odlučite da ga počnete koristiti. Boce koje su već započete mogu se čuvati na sobnoj temperaturi, ali Lantus (a vjerojatno i Detemir i Glulizin) je bolje čuvati u hladnjaku.
Nikada ne zamrzavajte inzulin. Nakon odmrzavanja gubi svoja svojstva, ako je iznenada inzulin smrznut - nemojte ga više koristiti.
Ako temperatura u kući prelazi 29 stepeni, sav inzulin izvadite iz frižidera. Ako je inzulin izložen temperaturama iznad 37 stepeni više od jednog dana, promijenite ga.
Nemojte ponovo koristiti špriceve za jednokratnu upotrebu.

Ne izlažite inzulin izravnoj sunčevoj svjetlosti niti ga ostavljajte u kutijama rukavica ili u prtljažniku uređaja. Čak se i zimi na takvim mjestima može pregrijati.
Ako ste iznenada ostavili inzulin ili test trake u automobilu na vrućini - promijenite ih.
Ne nosite uvek insulin blizu svog tijela, poput džepa na košulji.
Ako bočicu inzulina ne čuvate u hladnjaku, tada na njemu označite datum kada je bočica prvi put izvađena iz frižidera. Prestanite koristiti Glargin, Glulizin i Detemir 30-60 dana nakon označenog datuma.
Kad okrenete bočicu za napunu šprice sa inzulinom, provjerite je li razina inzulina viša od oznake na minimalnom prihvatljivom nivou, ako je nivo inzulina ispod ove točke, promijenite bočicu.
Ako planirate otići na topla mjesta gdje možda nećete moći pohraniti inzulin u hladnjak, koristite posebna sredstva za zamrzavanje, poput Frio, o čemu govorim u odjeljku 3, Diabetic Kit.
Ovo je skup granula pakiranih u kesi. Dolazi u pet različitih veličina. Kada ga stavite u vodu na 15 minuta, granule se pretvaraju u gel. Voda iz gela polako isparava, održavajući na taj način temperaturu inzulina na pravoj razini 48 sati bez "ponovnog punjenja" na sobnoj temperaturi od 38 stepeni.
Kako inzulin utječe na šećer u krvi s vremenom.
Vrlo je važno znati kada inzulin počinje da utječe na šećer i kad prestaje sa svojim djelovanjem. Te se informacije obično ispisuju na insulinskom umetku. Međutim, ispisane informacije mogu biti netočne u našem slučaju (kada se koristi naša metoda liječenja).
To je zbog činjenice da koristimo vrlo male doze inzulina, dok se objavljeni podaci računaju za značajno velike doze. U pravilu, velike doze inzulina započinju svoje djelovanje ranije i završavaju kasnije nego male.
Štoviše, trajanje inzulinskog djelovanja ovisit će o pojedincu i o količini doze. U svakom slučaju, tablica 17-1 bio bi vrlo dobar vodič za utvrđivanje vremena početka i završetka djelovanja inzulina u dozama koje preporučujem.
Insulin će početi djelovati ranije ako trenirate onaj dio tijela u koji se ubrizgava inzulin. Primjerice, neće biti pametno onog dana kada dižete tegove ili u trbuh dok gurnete trbuh u ruku dug inzulin.
Što se tiče miješanja različitih inzulina.
Ukratko, ne.
Ne možete mešati različite insuline, osim u jednoj situaciji, iako mešanje promoviše ADA i činjenica da farmaceutske kompanije prodaju mešane insuline.
Tabela 17-1. Približno trajanje djelovanja različitih inzulina.