Ko je izmislio lijek za dijabetes

Dugi niz godina neuspješno se bore sa DIJABETOM?
Voditeljica Instituta: „Bićete zapanjeni koliko je lako izliječiti dijabetes uzimajući ga svakodnevno.
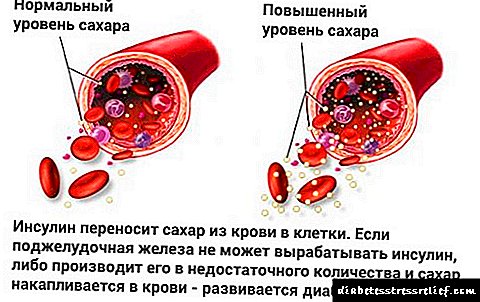
Neinzulinski ovisan dijabetes melitus jedan je od oblika bolesti, kojeg karakterizira smanjenje osjetljivosti ćelija i tjelesnih tkiva na djelovanje hormona inzulina. Ovu supstancu proizvode ćelije otočnog aparata pankreasa. Njegov je zadatak da transportuje molekule glukoze unutar ćelija, kako bi im obezbedile energiju.
U krvi dijabetesa tipa 2 uočava se hiperglikemija - visoki nivo šećera. Ovaj simptom smatra se vodećim, na osnovu njega je dijagnoza potvrđena. Za borbu protiv visokih vrijednosti glikemije koriste se dijetalna terapija (korekcija ishrane), fizička aktivnost i liječenje lijekovima. Članak će se usredotočiti na značajke imenovanja i primjene lijekova. Spisak lijekova za snižavanje šećera za dijabetes tipa 2, indikacije za njihovu primjenu i principe liječenja opisani su u nastavku.
Principi liječenja lijekovima
Američka udruga za dijabetes i Europska udruga za proučavanje dijabetesa ističu da se glikozilirani hemoglobin smatra glavnim dijagnostičkim kriterijem za procjenu pacijentovog stanja. S brojkom iznad 6,9%, trebalo bi donijeti kardinalne odluke u pogledu terapije. Međutim, ako ne govorimo o svim pacijentima, već o specifičnim kliničkim slučajevima, treba osigurati da pokazatelji ne prelaze 6%.
Odmah nakon potvrđivanja dijagnoze "slatke bolesti" tipa 2 (kako se dijabetes naziva kod običnih ljudi) endokrinolozi propisuju Metformin. Značajke upotrebe lijeka su okarakterizirane kao što slijedi:
- lijek ne doprinosi debljanju,
- ima najmanje nuspojava,
- ne izaziva napade kritičnog smanjenja šećera u krvi kod dijabetesa,
- imenovan u nedostatku kontraindikacija,
- dobro podnosi pacijente
- odnosi se na lijekove niske cijene.
Važno! Daljnja terapija tabletama za snižavanje šećera korigira se već tokom tretmana Metforminom.
Slede glavne grupe lijekova za snižavanje šećera, njihovi efikasni predstavnici, naročito svrha i primjena.
Glavne grupe lijekova
Moderna endokrinologija koristi 5 klasa lijekova za snižavanje šećera u krvi kod dijabetesa. Podijeljeni su u dvije velike grupe:
- Hipoglikemijska sredstva (lekovi koji snižavaju nivo šećera u krvi). Stimuliraju proizvodnju endogenog inzulina, što utječe na težinu pacijenta (povećava se) i može izazvati kritično smanjenje glikemije. Predstavnici su derivati sulfonilureje i glineida.
- Antihiperglikemijski lijekovi (lijekovi koji ne dozvoljavaju da se razina šećera u krvi poveća iznad dopuštenog maksimuma). Predstavnici grupe povećavaju potrošnju šećera na periferiji, ali nikako ne potiču aktivnost pankreasa. Uključuju biguanide, blokatore alfa-glukozidaze i tiazolidindione.
Tabela: Upoređivanje glavnih lekova za snižavanje šećera
| Grupa lijekova | Aktivnost predstavnika u monoterapiji | Efikasnost | Indikacije za imenovanje |
| Inhibitori alfa glukozidaze | Smanjuje glikozilirani hemoglobin za 0,7% | Eliminira manifestacije hiperglikemije nakon jela | Glikemija nakon jela sa normalnim šećerom na testu |
| Sulfonilureje | Smanjuje glikozilirani hemoglobin za 1,5% | Stimuliše proizvodnju inzulina | Dodijeliti u nedostatku patološke tjelesne težine |
| Glinidi | Slično inhibitorima alfa glukozidaze | Dodijelite pacijentima koji ne žele slijediti dijetsku terapiju | |
| Biguanides | Smanjuje glikozilirani hemoglobin za 1,7% | Povećava inzulinsku osetljivost ćelija | Visoki šećer na glasu, s normalnom glikemijom nakon jela |
| Tiazolidindioni | Smanjuje glikozilirani hemoglobin za 0,5-1,3% | Pojačava inzulinsku osetljivost ćelija | Za pacijente s velikom tjelesnom težinom |
| Inzulin | Najefikasniji predstavnik, prilagođava pokazatelje bilo kojoj željenoj razini | Otklanja nedostatak inzulina | Dodijeliti s dekompenzacijom, nedostatkom učinkovitosti drugih lijekova za liječenje trudnica |
U sadašnjem stadiju, metformin se smatra najčešće korištenim lijekom iz grupe. Česta je zbog niskog rizika od laktacidoze tokom liječenja. Biguanidi su u stanju prilagoditi metaboličke procese zahvaljujući:
- usporavanje glukoneogeneze (stvaranje glukoze u jetri iz ne-ugljenih hidrata),
- povećan unos šećera u ćelije i tkiva,
- promjene u brzini apsorpcije šećera u crijevnom traktu.
Prednosti i nedostaci grupe
Biguanidi savršeno smanjuju šećer i glikozilirani hemoglobin, malo smanjuju tjelesnu težinu, zaustavljaju patološki apetit. Lijekovi su dobri u tome što noću ne izazivaju razvoj jutarnje hipoglikemije protiv gladi.
Lijek Metformin ne samo da potiče razgradnju lipida, nego također sprečava stvaranje masnog tkiva. Biguanidi takođe doprinose uklanjanju "lošeg" holesterola iz organizma, smanjujući količinu triglicerida i LDL. Blagotvorno deluje na stanje sistema zgrušavanja krvi.
Značajke liječenja
Metformin može smanjiti glikemiju ako se koristi kao monoterapija ili u kombinaciji sa inzulinskom terapijom, sulfonilureama. Biguanidi nisu propisani u sledećim slučajevima:
- period trudnoće i dojenja,
- akutna stanja, uključujući komu,
- terminalni stadiji patologije bubrega i jetre,
- akutni zarazni procesi
- na pozadini dijetalne terapije s dnevnom kalorijom manjom od 1000 kcal,
- pacijenti sa visokom fizičkom aktivnošću,
- starijih bolesnika.
Inhibitori alfa glukozidaze
Savremeno rusko farmaceutsko tržište ima samo jedan registrirani grupni proizvod. Ovo je Glucobai (aktivna supstanca je akarboza). Lijek se veže za crijevne enzime, usporavajući proces cijepanja i apsorpcije saharida. Rezultat je sprečavanje povećanja šećera nakon uzimanja hrane.
U stvarnoj praksi monoterapija s inhibitorima alfa-glukozidaze efikasna je samo kod početno dijagnosticiranih dijabetičara. Dvije grupe se češće kombiniraju: inhibitori + derivati sulfoniluree, inhibitori + biguanidi, inhibitori + terapija inzulinom.
Glavna nuspojava Glucobai-a povezana je s kršenjem funkcionalnog stanja gastrointestinalnog trakta. Pacijenti imaju pritužbe na proliv, naduvenost. Kontraindikacije za imenovanje lijeka su:
- divertikulitis
- sindrom iritabilnog creva
- ulcerozni kolitis
- Crohnova bolest
- prisustvo adhezija,
- hernija peritoneuma.
Sulfonilureje
Predstavnici ove grupe koji snižavaju šećer u krvi otkriveni su slučajno. U početku se vjerovalo da lijekovi imaju isključivo antibakterijski učinak. Nakon otkrića dodatnih mogućnosti grupe, naučnici su se svjesno uključili u potragu za onim lijekovima koji imaju izražen hipoglikemijski efekat. To je omogućilo upotrebu predstavnika za liječenje dijabetesa tipa 2.
Djelovanje derivata sulfoniluree je sljedeće:
- stimulacija otočnog aparata,
- obnavljanje osjetljivosti ćelija otočića Langerhans-Sobolev,
- porast broja osjetljivih receptora na površinama perifernih stanica.
Slabosti grupe su mogućnost debljanja tokom terapije sa predstavnicima grupe druge generacije (na primjer, Maninil). Kada se koriste ista sredstva, pogoršava se proces oštećenja koronarnih žila, tijek srčanog udara postaje komplikovaniji.
Kontraindikacije na propisivanje lijekova:
- inzulinski ovisan oblik "slatke bolesti"
- period trudnoće i dojenja,
- prisutnost povećane individualne osjetljivosti,
- akutne komplikacije u obliku ketoacidotskog, hiperosmolarnog stanja,
- patologija štitnjače,
- pad nivoa belih krvnih zrnaca u krvi ispod normalnog.
Interakcija s drugim lijekovima
Rizik od kritičnog smanjenja razine šećera u krvi povećava se kombinacijom sulfonilureje s brojem antibiotika, indirektnih antikoagulansa i sredstava na bazi salicilne kiseline. Alkohol takođe pojačava hipoglikemijski efekat.
Grupni lijekovi postaju manje efikasni u kombinaciji:
- sa tiazidima,
- antagonisti kalcijuma.
Glibenklamid
Predstavnik lijekova druge generacije. Trgovački nazivi - Maninil, Euglyukan. Maninil se smatra najučinkovitijim hipoglikemijskim agensom podgrupe, međutim ima određena upozorenja, kontraindikacije i može izazvati nuspojave.
Nije propisan za razvoj nefropatije dijabetičke prirode, s visokim rizikom od žučnih kamenaca. Moguća kombinacija s metforminom.
Glimepirid
Treća generacija lijekova. Trgovački nazivi - Glemaz, Amaril. Lijekovi podgrupe ne utječu na tjelesnu težinu, uzimaju se jednom dnevno. U akutnom oštećenju srčanog mišića pacijent se ne može prebaciti na injekcije inzulina, jer glimepirid ne utječe na kalijeve kanale srčanih stanica.
Predstavnik 2. generacije derivata sulfoniluree. Dodjeljuju se pacijentima sklonim pretilosti. Lijek je efikasan za „slatku bolest“ u nedostatku kliničkih znakova. Trgovački nazivi:
- Diabeton
- Diamicron
- Dramion
- Medoklazid.
Ovi lijekovi za smanjenje šećera u krvi smatraju se stimulansima pankreasa inzulinom. Uzimaju se direktno u vrijeme unosa hrane. Najpoznatiji predstavnici grupe su Nateglinide, Repaglinid.
Količina lijeka u krvi raste kada se kombinira sa sljedećim lijekovima:
- sa ketokonazolom,
- Mikonazol
- Klaritromicin
- Eritromicin
- Gemfibrozil,
- NSAID
- beta blokatori
- salicilati.
Razina aktivne tvari u tijelu smanjuje se pod utjecajem barbiturata, karbamazepina.
Glinidi su propisani za liječenje dijabetesa melitusa, u kojem postoji normalan broj šećera prije jela, a visok nakon konzumiranja hrane. Lijekovi su indicirani za starije pacijente, kao i one koji imaju visok rizik razvoja hipoglikemijskog stanja. Glinidi su dobri za liječenje pacijenata koji imaju povećanu individualnu osjetljivost na derivate sulfoniluree.
Neželjeni mogući efekti tokom terapije:
- zarazne bolesti gornjih disajnih puteva,
- upala paranazalnih sinusa,
- bolovi mučnine, proliva,
- bolovi u zglobovima
- cefalgija
- debljanje
Tiazolidindioni
Predstavnici grupe pojačavaju osjetljivost perifernih tkiva i stanica na djelovanje hormona inzulina. Poznati lijekovi su Aktos, Avandia. Lijekovi ne samo da smanjuju glikemiju, već i obnavljaju metabolizam lipida.
U svojoj aktivnosti agensi su inferiorni u odnosu na druge grupe oralnih hipoglikemijskih lijekova. Osim toga, uzimanje tiazolidindiona praćeno je povećanjem tjelesne težine pacijenta. Uz srčanu patologiju, lijekovi su kontraindicirani zbog sposobnosti zadržavanja tekućine u tijelu i provociranja pojave edema.
Žene bi trebale ojačati mjere za sprečavanje trudnoće, jer lijekovi mogu potaknuti pojavu ovulacije čak i tokom predmenopauze.
Sve opisane grupe lijekova trebaju se koristiti samo pod nadzorom kvalificiranog stručnjaka. Glavni cilj je postizanje naknade. Konstantno praćenje učinkovitosti terapije omogućava vam pravovremeni pregled režima liječenja i odabir najučinkovitije u određenom kliničkom slučaju.
Naučnici su na ivici stvaranja lijeka za dijabetes tipa 1
Ruski istraživači razvili su supstance iz kojih se može napraviti lek za obnavljanje i održavanje zdravlja pankreasa kod dijabetesa tipa 1.
U gušterači postoje posebna područja koja se nazivaju Langerhansova ostrva - ona su ta koja sintetišu inzulin u tijelu. Ovaj hormon pomaže ćelijama da apsorbiraju glukozu iz krvi, a njen nedostatak - djelomični ili ukupni - uzrokuje porast razine glukoze, što dovodi do dijabetesa.
Višak glukoze narušava biokemijsku ravnotežu u tijelu, dolazi do oksidativnog stresa, a u stanicama se stvara previše slobodnih radikala, koji narušavaju integritet tih stanica, uzrokujući oštećenja i smrt.
Takođe, u tijelu se događa glikacija u kojoj se glukoza kombinira sa proteinima. Kod zdravih ljudi taj se proces također odvija, ali mnogo sporije, a kod dijabetesa se ubrzava i oštećuje tkiva.
Poseban začarani krug uočen je kod ljudi koji imaju dijabetes tipa 1. S njom stanice stanice Langerhansovih otočića počinju umirati (ljekari vjeruju da je to posljedica autoimunog napada samog tijela), i iako se mogu podijeliti, ne mogu vratiti svoj prvobitni broj zbog glikacije i oksidativnog stresa uzrokovanog viškom glukoze umrijeti prebrzo.
Pre neki dan, časopis Biomedicina i farmakoterapija objavio je članak o rezultatima nove studije naučnika s Uralskog federalnog univerziteta (Ural Federal University) i Instituta za imunologiju i fiziologiju (IIF UB RAS). Stručnjaci su otkrili da tvari proizvedene na temelju 1,3,4-tiadiazina suzbijaju gore spomenutu autoimunu reakciju u obliku upale, koja uništava stanice inzulina, te istodobno uklanjaju efekte glikacije i oksidativnog stresa.
Kod miševa sa dijabetesom tipa 1, koji su testirali derivate 1,3,4-tiadiazin, nivo upalnih imunoloških proteina u krvi značajno je smanjen, a glikolirani hemoglobin je nestao. Ono što je najvažnije, kod životinja se broj ćelija koji sintetišu inzulin u pankreasu povećao tri puta, a razina samog inzulina povećana, što je smanjilo koncentraciju glukoze u krvi.
Vjerojatno će novi lijekovi stvoreni na temelju gore spomenutih tvari revolucionirati liječenje dijabetesa tipa 1 i dati milijunima pacijenata mnogo obećavajuće izglede za budućnost.
Za liječenje zglobova naši čitaoci su uspješno koristili DiabeNot. Uvidjevši popularnost ovog proizvoda, odlučili smo ga ponuditi vašoj pažnji.
Dijabetes tipa 1: tretmani
Dijabetes melitus tipa 1 (T1DM) je ozbiljna hronična bolest, oslabljen metabolizam glukoze. Glavni simptomi su mu nedostatak inzulina i povećana koncentracija glukoze u krvi. Inzulin je hormon potreban tkivima da metaboliziraju šećer. Proizvode ga beta ćelije gušterače. Dijabetes tipa 1 se razvija jer imunološki sustav greškom napada i uništava beta ćelije. Šećer u krvi raste zbog nedostatka inzulina. To uzrokuje karakteristične simptome - žeđ, neobjašnjiv gubitak težine, slabost, pacijent može čak pasti u komu. Međutim, stvarna opasnost od T1DM nisu akutni simptomi, već kronične komplikacije. Dijabetes oštećuje bubrege, oči, žile nogu i kardiovaskularni sistem. Ova bolest često počinje prije 35. godine. Što se kasnije pojavi, to je lakše. Liječenje dijabetesa tipa 1 je dijeta, ubrizgavanje inzulina i fizička aktivnost.Ispod ćete naučiti kako održati stabilan normalan šećer u krvi kako biste živjeli bez komplikacija do starosti.
U članku se detaljno opisuju uzroci, simptomi i liječenje dijabetesa tipa 1. Naučite kako se zaštititi od akutnih i hroničnih komplikacija. Roditeljima će trebati informacije o dijabetesu tipa 1 u djece. Žene koje pate od ove bolesti zanima kako planirati trudnoću, izdržati i imati zdravu bebu. Sve što trebate znati o trudnoći s dijabetesom ovisnim o inzulinu, pročitajte u nastavku.
- Simptomi
- Razlozi
- Dijagnostika
- Dijabetes tipa 1 i 2 - kako se razlikuju
- Lečenje
- Medeni mjesec - početno razdoblje
- Novi eksperimentalni tretman
- Dijeta, recepti i gotov jelovnik
- Injekcije insulina
- Inzulinska pumpa
- Lijekovi
- Fizička aktivnost
- Dijabetes tipa 1 kod djece
- Kako dugo živeti
- Prevencija i inhibicija komplikacija
- Trudnoća
- Kako smršati ili debljati
- Uvidni test dijabetesa tipa 1
- Zaključci
Bilješka koju trenutno gledate nastavak je članka „Dijabetes tipa 1 ili 2: Gdje započeti“. Na trenutnoj stranici opisane su nijanse učinkovitog liječenja dijabetesa tipa 1. Naučite dobro kontrolirati ovu tešku bolest kod odraslih i djece. Naziva se još i autoimunim dijabetesom. Prvo pročitajte osnovni članak, link na koji je dan gore, jer u protivnom nešto može biti nerazumljivo.
Dijabetes tipa 1 je samo 5-10% svih slučajeva poremećenog metabolizma glukoze. Preostalom 90-95% pacijenata dijagnosticiran je dijabetes tipa 2, koji je mnogo lakše kontrolirati. Kod dijabetesa tipa 1 treba dati injekcije inzulina, u protivnom pacijent će umrijeti. Na web stranici Diabet-Med.Com naučite kako bezbolno ubrizgati inzulin. Mjere za kontrolu dijabetesa treba obaviti pažljivo, one zahtijevaju disciplinu. Međutim, nakon što steknete iskustvo, ne uzimaju više od 10-15 minuta dnevno. A ostatak vremena možete voditi normalnim životom.
Dijabetes tipa 1 obično izaziva akutne simptome:
- snažna žeđ
- suha usta
- učestalo mokrenje, uključujući i noću,
- beba se može znojiti dok spava,
- nezasitnu glad i istovremeno neobjašnjivo mršavljenje,
- razdražljivost, grčevi, promjene raspoloženja,
- umor, slabost,
- zamagljen vid
- kod žena gljivične vaginalne infekcije (trbušnjaci), koje je teško liječiti.
Nažalost, u većini slučajeva pacijenti sa dijabetesom tipa 1 i njihovi najmiliji zanemaruju ove simptome dok se ne razvije ketoacidoza. Ovo je akutna komplikacija zbog koje je potrebna hitna medicinska pomoć.
Simptomi dijabetičke ketoacidoze:
- suva koža, bistra dehidracija,
- učestalo duboko disanje
- miris acetona iz usta,
- letargija ili gubitak svijesti,
- mučnina i povraćanje.
- Simptomi dijabetesa kod odraslih
- Simptomi dijabetesa kod djece
Uzroci dijabetesa tipa 1 danas nisu tačno poznati. U toku su istraživanja kako bi se otkrili i razvili metodi prevencije. Ali do sada se naučnici ne mogu pohvaliti dobrim rezultatima. Još nisu otkriveni efikasni načini za sprečavanje dijabetesa tipa 1. Sklonost dijabetesu tipa 1 je naslijeđena, ali rizik za dijete nije veliki.
Naučnici postepeno identificiraju kombinacije gena koji povećavaju rizik od ove bolesti. Neuspjeli geni češći su među bijelim ljudima koji žive u Evropi i Sjevernoj Americi. Pronađeni su i geni koji se vjerojatno štite od dijabetesa ovisnog o inzulinu.
Koji roditelj dijabetesa tipa 1
Rizik za dijete,%
Dijabetes tipa 1 često se razvija nakon što je osoba imala virusnu infekciju. Virus rubeole često služi kao "okidač" za napade imunološkog sistema na beta ćelije pankreasa. Međutim, ne svaka osoba koja je imala rubeolu tada pati od autoimunog dijabetesa. Očito su da genetski faktori igraju veliku ulogu ovdje.
Identični blizanci imaju potpuno iste gene. Ako jedan od njih dobije dijabetes tipa 1, tada je za drugi rizik 30-50%, ali još uvijek daleko od 100%. To znači da mnogo toga ovisi o okolini. Na primjer, u Finskoj je prevalenca dijabetesa tipa 1 posebno velika. Ali razlozi za to još nisu utvrđeni.
Dijagnostika
Da biste dijagnosticirali dijabetes tipa 1, potrebno je izmjeriti šećer na jedan od sljedećih načina:
- post šećera u krvi na testu,
- dvosatni test tolerancije na glukozu,
- analiza glikovanog hemoglobina.
Rezultati koji pokazuju da osoba ima dijabetes:
- Ravna glukoza u plazmi od 7,0 mmol / L ili više.
- Prilikom provođenja dvosatnog testa tolerancije na glukozu, rezultat je bio 11,1 mmol / L i veći.
- Nasumični šećer u krvi bio je 11,1 mmol / L ili viši, a postoje simptomi šećerne bolesti.
- Glikolirani hemoglobin HbA1C - 6,5% ili više.
Dovoljno je ispuniti jedan od gore navedenih uvjeta da biste s pouzdanjem mogli postaviti dijagnozu - dijabetes. Test šećera u krvi na glasu manje je osjetljiv od ostalih. Dvosatni test tolerancije na glukozu nezgodan je jer traje puno vremena i morate nekoliko puta darivati krv. Analiza glikoziranog hemoglobina je zgodna i pouzdana. Provodi se za dijagnozu, kao i za praćenje učinkovitosti liječenja. Ako imate kućni mjerač glukoze u krvi - samo izmjerite šećer s njim, bez potrebe da idete u laboratoriju. Ako je rezultat veći od 11,0 mmol / l - to je definitivno dijabetes.
Zbog nedostatka inzulina, ćelije ne mogu metabolizirati glukozu i prelaziti na masti. U ovom slučaju nastaju mnogi nusproizvodi - ketonska tijela. Oni izazivaju miris akcenta iz usta i acidozu - kršenje acidobazne ravnoteže u tijelu. Dijabetička ketoacidoza je ozbiljna komplikacija, opasna po život i zahtijeva hitnu medicinsku pomoć. Njegovi simptomi su gore navedeni. Preporučljivo je na vrijeme postaviti dijagnozu i započeti liječenje dijabetesa, kako bi se spriječio razvoj ketoacidoze.
- Standardi šećera u krvi - za pacijente sa šećernom bolešću i zdrave ljude
- Testovi za dijabetes - detaljan popis
- Dvosatni test tolerancije na glukozu
- Analiza za glikovani hemoglobin - norme, tabele
Dijabetes tipa 1 i 2 - kako se razlikuju
Kod dijabetesa tipa 1, u tijelu se razvija nedostatak inzulina. Razlog je taj što imunološki sustav napada i uništava beta stanice gušterače koje proizvode inzulin. U većini slučajeva dijabetes tipa 1 javlja se kod djece ili kod mladih mlađih od 35 godina. Iako još uvijek postoji autoimuni dijabetes u blagom obliku kod ljudi srednje i starosne dobi. Zove se LADA dijabetes. Liječnici ga često zbunjuju s dijabetesom tipa 2 i liječe ga nepravilno.
Dijabetes tipa 2 nije autoimuna bolest. Obično se razvija kod ljudi starijih od 40 godina koji su pretili, kao i kod starijih osoba. U medicinskim časopisima su opisani slučajevi dijabetesa tipa 2 kod pretilih adolescenata, ali to su rijetki izuzeci. Uzrok bolesti je nezdrav način života, rafinirana prehrana s ugljikohidratima i nedostatak vježbe. Genetika takođe igra ulogu, ali možete se zaštititi od dijabetesa tipa 2 za 100% ako jedete zdravu hranu i vježbate. A za dijabetes tipa 1 ne postoje pouzdane metode prevencije.
Kod dijabetesa tipa 2, nema nedostatka inzulina u tijelu. Ova se bolest naziva dijabetesom neovisnim o insulinu. Nedostatak inzulina javlja se samo ako se T2DM dugi niz godina nepravilno liječi, a postaje dijabetes tipa 1. Tipično, kod dijabetesa tipa 2, inzulina u krvi je više nego dovoljno, ali stanice slabo reagiraju na njegovo djelovanje. To se naziva inzulinska rezistencija.
- Diferencijalna dijagnoza šećerne bolesti tipa 1 i 2
Liječenje dijabetesa tipa 1 su injekcije inzulina, pravilna prehrana i redovna fizička aktivnost. Pacijentima koji imaju prekomjernu težinu i visoke dnevne doze inzulina, tablete takođe mogu pomoći. To su preparati Siofor ili Glucofage, čija je aktivna supstanca metformin. Ali sveukupno, lijekovi igraju manju ulogu u kontroli dijabetesa tipa 1 u usporedbi s dijetom, inzulinom i vježbanjem.
Pacijenti su aktivno zainteresirani za nove metode liječenja - transplantaciju beta ćelija, umjetnu gušteraču, genetsku terapiju, matične ćelije. Jer ove će vam metode jednog dana omogućiti da napustite svakodnevne injekcije inzulina. Istraživanja su u tijeku, ali pomak u liječenju T1DM još nije došlo. Glavni alat još uvijek je dobri stari inzulin.
Da biste dobro kontrolirali dijabetes tipa 1, morate naučiti puno različitih podataka. Prije svega, saznajte koja hrana povećava vaš šećer, a koja ne. Shvatite kako izračunati odgovarajuću dozu inzulina. Započnite dnevnik samokontrole glukoze. Nakon 3-4 dana, u ovom dnevniku će se nakupiti dovoljno podataka da biste mogli analizirati. Pratite vesti, pretplatite se na veb stranicu za e-poštu Diabet-Med.Com.
Ciljevi liječenja dijabetesa tipa 1:
- Držite šećer u krvi što je više moguće bliže normalnoj.
- Pratite krvni pritisak i ostale kardiovaskularne faktore rizika. Konkretno, imati normalne rezultate krvnih pretraga na „loš“ i „dobar“ holesterol, C-reaktivni protein, homocistein, fibrinogen.
- Ako se pojave komplikacije dijabetesa, otkrijte to što je prije moguće. Jer intenzivno liječenje započeto na vrijeme može usporiti ili čak spriječiti daljnji razvoj komplikacija.
Što se šećer dijabetičara bliži normali, to je manji rizik od komplikacija u kardiovaskularnom sistemu, bubrezima, vidu i nogama. Sada se to čini očiglednim, ali do nedavno medicinska zajednica nije tako razmišljala. Liječnici nisu vidjeli potrebu za snižavanjem razine šećera kod pacijenata s dijabetesom tipa 1. Uvjerili su se tek sredinom 1980-ih u rezultate opsežne DCCT studije - Tibetes Control and Complication Tiral. Ako kontrolirate šećer u krvi, razvoj dijabetičke nefropatije inhibira više od 65%, a rizik od srčanog udara smanjuje se za 35%.
Pacijenti koji su učestvovali u DCCT studiji pratili su tradicionalnu „uravnoteženu“ dijetu. Ova dijeta je preopterećena ugljikohidratima, koji su štetni kod dijabetesa. Ako prebacite na dijetu s malo ugljikohidrata koju promovira web stranica Diabet-Med.Com, vaš šećer će biti znatno bliži normalnim vrijednostima. Zbog toga se rizik od vaskularnih komplikacija svodi na gotovo nulu. S dijabetesom tipa 1, možete živjeti do vrlo stare starosti, a da pritom održavate dobro zdravlje, na zavist vršnjaka. Da biste to učinili, morate se disciplinovati da biste se pridržavali režima.
Ubrizgavajte inzulin ako šećer ujutro na prazan stomak ili 1-2 sata nakon obroka pređe 6,0 mmol / L. Ne smirite se ako šećer padne na 6-7 mmol / L. Vodite računa da ujutro na prazan stomak i nakon svakog obroka ne bude veća od 5,5 mmol / L. To je norma zdravih ljudi, koja se smanjuje na nulu rizik od komplikacija dijabetesa.
Medeni mjesec - početno razdoblje
Kada se dijabetes tipa 1 počne liječiti injekcijama inzulina, kod mnogih pacijenata situacija se čudesno vraća u normalu. Do tada, manje od 20% beta ćelija koje proizvode inzulin ostaju žive. Međutim, nakon prvih ubrizgavanja inzulina iz nekog razloga počinju raditi bolje. Vjerovatno zato što autoimuni napadi gušterače slabe. Šećer ostaje stabilan. Ako nastavite ubrizgavati inzulin, razvija se hipoglikemija - glukoza u krvi je preniska.
Za vrijeme medenog mjeseca, ubrizgavanje inzulina nije nešto što nije potrebno, već je čak i štetno, jer previše snižava šećer. Mnogi se pacijenti opuštaju, misleći kako je dijabetes čudesno prošao, i idu na zabavu. Uzalud to rade. Ako ponašate pogrešno, tada se medeni mjesec brzo završava i umjesto njega počinje dijabetes tipa 1 s teškim tečajem.
Kao što znate, inzulin proizvode beta ćelije gušterače. Dijabetes tipa 1 nastaje zato što imunološki sustav napada i uništava beta ćelije, pogrešno ih uzimajući za opasne strance. U vrijeme dijagnoze T1DM, mnogi pacijenti i dalje proizvode malu količinu vlastitog inzulina. Preporučljivo je zadržati ovu sposobnost što je duže moguće, u idealnom slučaju - cijeli život.
Cilj lečenja dijabetesa tipa 1 tokom medenog meseca je sprečavanje beta ćelija da potpuno „izgore“. Ako uspijete održati ih živima, nastavit će se vlastita proizvodnja inzulina. Ovaj se cilj može postići ako se pridržavate dijeta s niskim ugljikohidratima i nekoliko puta dnevno provjerite šećer u krvi glukometrom. Ako se šećer nakon jela povisi na 6,0 mmol / L i više, ubrizgajte male, tačno izračunate doze inzulina. Pazite da šećer ne pređe 5,5 mmol / L.
Zašto pokušati održati svoje beta ćelije živim:
- Moći ćete održati stabilan normalan šećer u krvi, sprečavajući njegove „skokove“ gore-dolje.
- Doze inzulina bit će mnogo niže, injekcije će biti manje vjerojatne.
- Kad se pojave novi probojni tretmani za dijabetes tipa 1, možete ih koristiti prije bilo koga drugog. Na primjer, naučnici će uzeti nekoliko vaših beta ćelija, umnožiti ih in vitro i ubrizgati ih natrag u gušteraču.
- Period medenog mjeseca za dijabetes tipa 1 - kako ga produžiti
Novi eksperimentalni tretman
U različitim zemljama se provode aktivna istraživanja novih terapija za dijabetes tipa 1. Financiraju ih vlade, farmaceutske kompanije i dobrotvorne organizacije. Svi koji dijabetičare mogu spasiti od svakodnevnih injekcija inzulina, vjerojatno će dobiti Nobelovu nagradu i zajamčeno se obogaćuju. Najbolji naučnici rade na postizanju ovog cilja.
Jedan od pravaca - biolozi pokušavaju da matične ćelije pretvore u beta ćelije koje proizvode inzulin. U 2014. godini objavljene su informacije o uspješnim eksperimentima na miševima. Matične ćelije presađene u miševe iskorijenile su se i pretvorile u zrele beta ćelije. Međutim, praktično liječenje dijabetesa tipa 1 kod ljudi na ovaj je način još uvijek daleko. Biće potrebno dugogodišnje istraživanje da bi se potvrdila efikasnost i sigurnost.
Takođe se razvija vakcina koja sprečava uništavanje beta ćelija od strane imunog sistema. Ovo cjepivo treba koristiti u prvih 6 mjeseci nakon dijagnoze dijabetesa tipa 1. U Evropi i SAD-u trenutno je u toku treća faza kliničkih ispitivanja takve vakcine. U toku su i dva ispitivanja vakcine za prevenciju dijabetesa tipa 1. Njihovi se rezultati ne mogu očekivati uskoro.
- Novi tretmani za dijabetes tipa 1 - detaljan članak
Dijeta, recepti i gotov jelovnik
Dijeta za dijabetes tipa 1 je glavno sredstvo za dobru kontrolu bolesti. Injekcije inzulina su na drugom mjestu. Svi razumiju da treba jesti zdravu hranu i izbjegavati neprimjerenu hranu. Međutim, koja se hrana smatra zdravom, a koja štetna, kontroverzno je pitanje.
Komplikacije kod dijabetesa nastaju kada se šećer drži povišen nekoliko sati nakon jela.Ne razvijaju se ako se šećer nakon jela lagano povisi, ostajući ne viši od 5,5 mmol / L kao u zdravih ljudi. Hrana bogata ugljikohidratima ima mnogo puta više štete nego koristi. Izbor između uravnotežene i nisko ugljikohidratne prehrane glavna je odluka koju trebate donijeti.
Ovdje možete pronaći recepte i gotov jelov za dijetu sa niskom razinom ugljikohidrata za dijabetes tipa 1
Dijeta s niskim udjelom ugljikohidrata omogućava vam da nivo šećera u krvi bude potpuno normalan, kao i kod zdravih ljudi - ne viši od 5,5 mmol / L nakon obroka i ujutro na prazan stomak. Štaviše, vaš šećer će biti normalan prije jela. Ovo je revolucija u liječenju dijabetesa tipa 1 i 2, koji web stranica Diabet-Med.Com promovira među pacijentima koji govore ruski. Dijeta s niskim udjelom ugljikohidrata istovremeno normalizira šećer u krvi, krvni tlak i holesterol. Doze inzulina smanjuju se 2-7 puta. Zahvaljujući ovoj prehrani, kod dijabetesa tipa 1, medeni mjesec može se produžiti za nekoliko godina, pa čak i za cijeli život.
Na brojne zahtjeve pacijenata sa šećernom bolešću, uprava stranice pripremila je 26 recepata i primjerak jelovnika za sedmicu. Gotov jelovnik sadrži 21 raznoliku opciju doručka, ručka i večere, kao i užine. Sva su jela brza i jednostavna za pripremu, a proizvodi su dostupni tijekom cijele godine. Ovo je jednostavno i zdravo kuhanje za zaposlene koji žele slijediti dijetu s malo ugljikohidrata. Korak po korak recepti sa fotografijama više liče na svečane delicije. Lako se pripremaju, ali ne i uljuljane. Možda će vam trebati pećnica za pripremu nekih jela. Dobijajte recepte i gotov izbornik pretplatom na bilten e-pošte. Besplatno je.
- Dijeta za dijabetes tipa 1 - poređenje prehrane sa malo ugljikohidrata i uravnotežene prehrane
- Popisi dozvoljenih i zabranjenih proizvoda
- Dijeta sa malo ugljenih hidrata: prvi koraci
- Proteini, masti, ugljikohidrati i vlakna
Injekcije insulina
Svim pacijentima koji imaju dijabetes tipa 1 potrebno je svakodnevno unositi inzulin kako ne bi umrli. Ubrzo nakon početka liječenja inzulinom može doći period medenog mjeseca. U ovom trenutku se šećer u krvi održava normalnim bez redovitih injekcija. Međutim, to razdoblje obično ne traje dugo. Šećer ponovo raste. Ako ga ne snizite inzulinom, pacijent će pasti u komu i umrijeti.
Pokušajte produžiti svoj medeni mjesec na nekoliko godina, ili čak cijeli život. Kako se to radi opisano je gore detaljno. Za vrijeme medenog mjeseca možda će biti potrebno davanje inzulina u malim dozama. Uradi to, ne budi len. U suprotnom, tada ćete ga morati uboditi "u potpunosti". Pokušajte zadržati šećer nakon obroka ne višu od 5,5 mmol / L. Da biste to učinili, morate slijediti dijetu s malo ugljikohidrata i, možda, još uvijek ubrizgati inzulin u količini od 1-3 jedinice dnevno.
Postoje 4 glavne vrste insulina:
- ultrahort - najbrži
- kratak
- prosječno trajanje akcije
- produžen.
Od 1920-ih do 1970-ih, pacijenti s dijabetesom tipa 1 liječeni su inzulinom dobivenim od krave, svinja, konja, pa čak i od ribe. Životinjski inzulin se razlikuje od ljudskog pa su injekcije često izazvale alergijske reakcije. Ali, bilo ih je nemoguće odbiti, jer je inzulin od vitalnog značaja za dijabetičare. Od ranih 1980-ih uglavnom se koristi inzulin, koji je proizveden bakterijama genetičkim inženjeringom. Čist je sastav, pa su alergije od injekcija rijetke.
Ultra kratki i produljeni tipovi inzulina nisu baš ljudski inzulin, već su umjetno modificirane sorte. Nazivaju ih analogima. Imaju poboljšane karakteristike u poređenju s konvencionalnim ljudskim insulinom. Ultrahortni inzulin počinje djelovati brzo, a produženo - naprotiv, djeluje jednolično 12-24 sata. Ove vrste inzulina koriste se od ranih 2000-ih. Dokazali su svoju efikasnost i sigurnost.
Režim terapije insulinom indikacija je koje vrste inzulina trebate ubrizgati, koliko puta dnevno, u koje vrijeme i u kojim dozama. Propisati terapiju inzulinom mora biti strogo individualno, prema upisima u dnevnik samokontrole bolesnika s dijabetesom. Gledaju kako se nivo šećera u krvi mijenja tokom dana, u koje vrijeme je pacijent naviknut da doručkuje, ruča i večera. U obzir se uzimaju i druge karakteristike njegovog životnog stila. Ne koristite standardne šeme!
O terapiji inzulinom treba savjetovati kvalificirani iskusni endokrinolog. U praksi, u ruskim govornim zemljama, pacijenti sa dijabetesom tipa 1 često moraju sami da sebi propisuju inzulin i izračunaju svoju odgovarajuću dozu. Zbog toga se preporučuje pažljivo proučavanje dolje navedenih članaka. Ako liječnik svim svojim pacijentima propiše istu terapiju inzulinom, ne obraća pažnju na dnevnik samokontrole - ne koristite njegove savjete, obratite se drugom stručnjaku.
- Liječenje dijabetesa s inzulinom: započnite ovdje. Vrste inzulina i pravila za njegovo skladištenje.
- Kakvu vrstu insulina ubrizgati, u koje vrijeme i u kojim dozama. Sheme za dijabetes tipa 1 i dijabetes tipa 2.
- Inzulinske šprice, olovke i iglice za njih. Koje su špriceve bolje koristiti.
- Lantus i Levemir - inzulin produženog djelovanja. Normalizirajte šećer ujutro na prazan stomak
- Ultra kratki inzulin Humalog, NovoRapid i Apidra. Ljudski kratki inzulin
- Važno! Kako razrijediti inzulin kako biste precizno ubrizgali male doze
- Liječenje djeteta inzulinom razrijeđenim od dijabetesa tipa 1 Humalog (poljsko iskustvo)
Inzulinska pumpa
Inzulinska pumpa je mali uređaj koji se nosi na kaišu. Od nje, inzulin neprekidno ulazi u krv zadanom brzinom. Inzulinska pumpa ima dugu, tanku cijev s iglom na kraju. Igla se ubacuje ispod kože, obično u želudac, i ostaje tamo neprekidno. Mijenja se svaka 3 dana. Pumpa je metoda ubrizgavanja insulina alternativa špricama i olovkama štrcaljke. Veličina uređaja otprilike je poput palube za igranje karata.
Prednost pumpe je u tome što ne morate raditi injekcije nekoliko puta dnevno. Mogu ga koristiti odrasli, adolescenti, pa čak i djeca sa dijabetesom tipa 1. Smatra se da inzulinska pumpa omogućava bolju kontrolu dijabetesa u odnosu na tradicionalne špriceve. Međutim, to je skupo, a ne svi pacijenti mogu naučiti kako ga pravilno koristiti. Nezvanično - danas pumpna terapija inzulinom ima više nedostataka nego prednosti. Ovo je čak i ako ne uzmete u obzir njegovu visoku cijenu.
Uređaji koji kombiniraju inzulinsku pumpu i sustav za kontinuirano praćenje glukoze u krvi sada se pripremaju za ulazak na tržište. To će biti umjetna gušterača. Takav će uređaj moći automatski regulirati šećer bez svjesnog sudjelovanja pacijenta s dijabetesom. Međutim, imat će iste nedostatke kao i obična inzulinska pumpa. Pročitajte više u članku "Inzulinska terapija na bazi pumpi: prednosti i nedostaci." U vrijeme pisanja, februara 2015., umjetna gušterača se još uvijek ne koristi u praksi. Tačni datumi kad će se pojaviti još nisu poznati.
Lijekovi igraju manju ulogu u liječenju dijabetesa tipa 1 u odnosu na dijetu, ubrizgavanje inzulina i fizičku aktivnost. Neki pacijenti s dijabetesom tipa 1 imaju prekomjernu težinu. Razvili su otpornost na inzulin, pa su primorani da ubrizgavaju velike doze inzulina. U tabletama mogu olakšati tok dijabetesa čiji je aktivni sastojak metformin. To su lijekovi Siofor i Glucofage. Mršavim i mršavim pacijentima bilo kakve tablete za dijabetes nisu od koristi.
Lekari opšte prakse i kardiolozi svojim pacijentima često svakodnevno propisuju male doze aspirina. Vjeruje se da to smanjuje rizik od srčanog udara. U zemljama koje govore ruski jezik obično se propisuje kardiomagnil. Pretražite na internetu neke nuspojave aspirina. Razgovarajte sa svojim ljekarom o tome da li ga zamijeniti ribljim uljem. Međutim, da bi krv bila tečnija, riblje ulje mora se uzimati u velikim dozama. Jedna ili dvije kapsule neće učiniti. Preporučuje se uzimati 2-3 žlice tekućeg ribljeg ulja svaki dan.
Statini su lijekovi koji snižavaju nivo lošeg holesterola u krvi. Poznato je da je kod dijabetesa tipa 1 i 2 šećer i „loš“ holesterol često istovremeno povišen. Stoga se statini često propisuju dijabetičarima. Međutim, ovi lijekovi uzrokuju nuspojave - može doći do umora, slabljenja pamćenja, problema s jetrom. Dijeta sa malo ugljikohidrata koju Diabet-Med.Com promovira za kontrolu dijabetesa normalizuje šećer u krvi, holesterol i krvni pritisak. Ako ovom dijetom možete odbiti uzimanje statina - biće divno.
- Dijabetesni vitamini
- Alfa lipoična kiselina
Fizička aktivnost
Tjelesna edukacija je način za kontrolu dijabetesa tipa 1, koji se obično podcjenjuje. Međutim, fizička aktivnost gotovo je važna kao i dijeta i injekcije inzulina. Potrebne su vam aerobne i anaerobne vježbe. Aerobik je jogging, plivanje, vožnja biciklom, skijanje. Preporučuje ih se kombinirati svaki drugi dan s jakim anaerobnim treninzima u teretani. Razvijte naviku redovnog vežbanja, najbolje na svežem vazduhu. Odrasli trebaju najmanje 5 sati po 30 minuta sedmično, djeca - 1 sat svakog dana.
Fizičko vaspitanje nije potrebno samo „za opšti razvoj“. Pitajte šta su telomeri, zašto je njihova dužina važna i kako se povećava fizička aktivnost. Ukratko, početkom 2000-ih dokazano je da tjelesna aktivnost direktno produžuje život. Ljudi koji se ne bave fizičkim odgojem, žive ne samo gore, već i nekoliko godina manje.
Kod dijabetesa tipa 1 atletski trening ima kompleksan učinak na šećer u krvi. Teoretski bi ih trebali spustiti. Uistinu, tjelesni odgoj može sniziti šećer i dugo vremena, ponekad i do 36 sati nakon završetka treninga. Međutim, često tjelesna aktivnost paradoksalno podiže šećer. Tokom treninga testirajte šećer glukometrom jednom svakih pola sata. Vremenom ćete shvatiti kako fizička aktivnost utiče na to. Vjerojatno ćete morati prilagoditi svoju prehranu i doziranje inzulina svom rasporedu vježbanja. Ovo je problematično. Međutim, fizičko vaspitanje donosi mnogo puta više koristi od gnjavaže.
- Tjelesna edukacija za dijabetes melitus - detaljno je opisano kako održavati normalan šećer za vrijeme DM1 za vrijeme i nakon treninga
- Jogging: kako sam naučio da uživam u tome - lično iskustvo autora stranice Diabet-Med.Com
- Vježbe s laganim bučicama - za pacijente s dijabetesom tipa 1 koji su razvili teške komplikacije
Dijabetes tipa 1 kod djece
Dijabetes tipa 1 kod djeteta znači beskrajne probleme i strepnje za njegove roditelje. Dijabetes u potpunosti mijenja život ne samo djeteta, već i svih ostalih članova porodice. Rođaci uče da ubrizgavaju inzulin, broje ugljene hidrate u jelima, kontroliraju šećer u krvi i pružaju hitnu pomoć za akutne komplikacije. Međutim, sve potrebne mjere za kontrolu dijabetesa oduzimaju ne više od 10-15 minuta dnevno. Ostatak vremena koje vam je potrebno da pokušate voditi normalan život.
Učenje za kontrolu dijabetesa kod djeteta gotovo je isto što i učenje nove profesije. Shvatite šta su standardi šećera u krvi, kako utječu prehrana i ubrizgavanje inzulina. Nabavite od države sve prednosti koje možete. Međutim, budite spremni na činjenicu da će liječenje zahtijevati znatne troškove. Prije svega, to su troškovi test traka za glukometar i dobar uvezeni inzulin. Besplatni preferencijalni glukometar možda nije tačan, a domaći inzulin može djelovati nestabilno i izazvati alergije.
Dosegnite nastavnicima i školi koju vaše dete pohađa. Osigurajte da mladi dijabetičar može normalno ubrizgati inzulin, ili je školska sestra spremna da mu pomogne. Dijete bi sa sobom trebalo uvijek imati tablete glukoze u slučaju hipoglikemije i trebalo bi ih moći koristiti. Ako imate drugu djecu, obratite pažnju i na njih, a ne samo na dijete s dijabetesom. Ne možete sve povući na sebe. Podelite odgovornost za kontrolu bolesti sa svojim detetom.
- Dijabetes kod djece - detaljan članak - popis pregleda, izgradnju odnosa sa školom
- Dijabetes tipa 1 kod djece - dijeta i injekcije inzulina
- Adolescentni dijabetes - karakteristike puberteta
- Kako se dijabetes u šestogodišnjeg djeteta kontrolira bez inzulina - priča o uspjehu
Kako dugo živeti
Tajna dugog života s dijabetesom tipa 1 - morate pažljivo pratiti svoje zdravlje od svojih vršnjaka, čiji metabolizam ugljikohidrata nije narušen. Web stranica Diabet-Med.Com promovira sustav kontrole dijabetesa s niskim udjelom ugljikohidrata. Ovaj sistem omogućava održavanje stabilno normalnog šećera u krvi, kao u zdravih ljudi. Slijedite preporuke - i možete računati na 80-90 godina punog života. Razvoj komplikacija u bubrezima, vidu, nogama i kardiovaskularnom sistemu potpuno je inhibiran.
Razviti dobre navike:
- Svakog dana poduzmite disciplinske mjere za kontrolu dijabetesa - provjerite šećer u krvi, slijedite dijetu, izračunajte dozu inzulina i dajte injekcije.
- Nekoliko puta godišnje uzmite pretrage krvi i urina, podvrgnite se pregledima. Pratite stanje svog kardiovaskularnog sistema, bubrega i očiju.
- Svake večeri pregledajte noge, pridržavajte se pravila njege stopala.
- Vežbajte nekoliko puta nedeljno. Ovo je važnije od karijere.
- Ne pušite.
- Pronađite ono što vas inspiriše i učinite to tako da postoji poticaj za život.
Prevencija i inhibicija komplikacija
Komplikacije dijabetesa su akutne i hronične. Razvijaju se zbog činjenice da osoba često ima visoki šećer u krvi. Ako pacijent s dijabetesom tipa 1 ne ubrizgava inzulin ili koristi nedovoljne doze, tada mu šećer raste vrlo visoko. U roku od nekoliko dana dogodi se dehidracija, potom se onesvijesti i dijabetičar može pasti u komu. To se naziva dijabetička ketoacidoza, akutna životna komplikacija.
Također, šećer u krvi može se značajno povećati ako imate prehladu ili neku drugu zaraznu bolest. Jer kad se tijelo bori s infekcijom, snaga inzulina opada. Potrebno je povećati dozu inzulina tokom zaraznih bolesti i dalje provoditi druge terapijske mjere.
- Dijabetička ketoacidoza - detaljan članak
- Kako liječiti prehladu, povraćanje i proljev kod dijabetesa
Umjereno povišen šećer ne može uzrokovati nikakve simptome. Međutim, podstiče razvoj hroničnih komplikacija dijabetesa. Višak glukoze, koja cirkuliše u krvi, „staje“ na proteine. Oštećuje krvne sudove i unutrašnje organe. U svih bolesnika sa dijabetesom tipa 1, komplikacije se razvijaju različitim stopama. Međutim, što je bliži vaš šećer u krvi, veća je šansa da će se potpuno izbjeći komplikacije. Pored šećera, morate da kontrolirate i krvni pritisak, holesterol, C-reaktivni protein i druge kardiovaskularne faktore rizika.
- Prevencija srčanog i moždanog udara
- Vizuelne komplikacije dijabetesa - retinopatija
- Nefropatija - komplikacije bubrega - kako odgoditi zatajenje bubrega
- Bolesti od dijabetesa stopala - kako liječiti
- Dijabetička gastropareza - kako uspostaviti probavu, riješiti se težine u stomaku
- Dijabetes i impotencija kod muškaraca - kako ojačati potenciju
Trudnoća
Trudnoća za dijabetes tipa 1 treba planirati. Za to se morate pažljivo pripremiti. Poboljšajte kontrolu šećera u krvi nekoliko mjeseci prije začeća. Štaviše, nemojte ga slabiti tokom trudnoće. Preporučuje se da započnete sa začećem tek nakon što vam glikovani hemoglobin padne na 6,0%. Prelazak na inzulinsku pumpu pomaže mnogim ženama da postignu taj cilj.Krvni pritisak treba biti 130/80 mm RT. Čl. ili niže.
U fazi planiranja trudnoće potrebno je testirati i pregledati. Važno je provjeriti stanje očiju i bubrega. Jer će hormonske promjene utjecati na krvne žile koje hrane oči. Tok dijabetičke retinopatije može se pogoršati. Također, trudnoća stvara dodatno opterećenje za bubrege. Postoje mnoge kontraindikacije za trudnoću sa dijabetesom tipa 1, i sve ih nije tek odobreno ... Ali ako se dijete rodi zdravo, onda je rizik od prenošenja dijabetesa s majke za njega neznatan - samo 1-1,5%.
Trudnoća, dijete i zdrava beba moguća su u mnogim slučajevima T1DM-a. Online forumi prepuni su priča o uspjehu u trudnoći za žene s dijabetesom tipa 1. Međutim, stvarna slika nije toliko optimistična. Jer žene koje imaju zatajenje bubrega ili sljepoću kao posljedicu trudnoće ne komuniciraju na forumima. Jednom kada im bude dosta drugih problema ...
Pročitajte detaljan članak, Trudnoća za dijabetes. Iz nje ćete naučiti:
- koje testove trebate proći i ispite položiti u fazi planiranja,
- kako kontrolisati šećer u krvi tokom trudnoće,
- indikacije za prirodni porođaj i carski rez.
Pronađen potencijalni lijek za dijabetes tipa I
Dijabetes tipa 1 je hronična bolest koja se obično manifestuje već u djetinjstvu. Ova bolest se pojavljuje kada gušterača proizvodi izuzetno malo inzulina ili je uopšte ne proizvodi. A inzulin je hormon koji omogućava šećeru (ili točnije glukozi) da prodre u stanice i stvori energiju. Bolest prvog tipa vrlo je različita od druge vrste koja se u posljednje vrijeme sve češće događa. Razlika između druge vrste bolesti je ta što se ona manifestira u odrasloj dobi kod ljudi kod kojih tijelo postaje imunološki inzulinsko ili ne može proizvesti dovoljnu količinu od njega zbog vanjskih uzroka.
Pokušaj neplodnog lečenja

Naučnici predlažu da se druga vrsta bolesti može preokrenuti pravilnom ishranom. Dijabetes melitus prve vrste je još uvijek neizlječiv. Naučnici objašnjavaju da ova bolest uključuje gubitak funkcionalnih beta ćelija. U slučaju prvog tipa oni umiru, a u slučaju drugog - prestaju raditi kako bi trebali. Više puta su naučnici pokušavali zamijeniti mrtve ili nefunkcionalne beta ćelije zdravim i radnim, ali svaki put je te ćelije odbacivao ljudski imunološki sistem.
Meligan ćelije - budućnost dijabetičara
Srećom, u Americi je nedavno odobren patent za ono što bi moglo biti prvi uistinu učinkovit lijek za ovu bolest. Ovom metodom se kombiniraju stanice koje opskrbljuju inzulin i sistem koji im omogućava da se sakriju od imunološkog sistema - za sada, čak i na nekoliko godina. Ove ćelije se nazivaju Melligan ćelije, one mogu proizvesti, skladištiti i oslobađati inzulin u ljudskoj krvi, ovisno o trenutnoj razini šećera u krvi.
Uspješni eksperimenti na miševima sa imunodeficijencijom

Naučnici sa tehnološkog univerziteta "Sydney" dizajnirali su ove ćelije genetskim inženjeringom tako da djeluju poput zdravih beta ćelija kod osobe koja nema dijabetes, odnosno oslobađaju inzulin u krv ovisno o nivou šećera u krvi osobe. Prošle godine, tim naučnika uspio je uspješno preokrenuti prvu vrstu bolesti kod miševa, a iako su rezultati obećavali, testiranja su provedena na miševima sa imunodeficijencijom. Odnosno, tokom ovog eksperimenta, nije primećen imuni odgovor na ove ćelije. To je značilo da bi u ljudskom tijelu te ćelije napao imuni sistem.
Ćelija u kutiji, ili rješenje problema sa imunitetom

Ali sada se grupa naučnika udružila s američkom biotehnološkom kompanijom pod nazivom PharmaCyte Biotech, koja je razvila proizvod nazvan Cell-In-A-Box, to jest "Cell in Box". Teoretski, on može da kapsulira Melliganove ćelije i sakrije ih od imunološkog sistema da ih ne napadnu.
Kako će djelovati Melligan ćelije?

Ako uspijete zadržati Melligan stanice u kapsuli koja nije sigurna na imuni sustav, tada se Cell-In-A-Box tehnologija može sigurno sakriti u ljudskom gušterači i omogućiti ćelijama da funkcionišu bez problema. Ove ljuske napravljene su od celuloze - premaza koji omogućava da se molekuli kreću u oba smjera. To povećava funkcionalnost do te mjere da će Melligan ćelije obložene tim membranama dobiti informacije o tome kada je nivo šećera u krvi kod osobe smanjen i potrebno je ubrizgavanje inzulina.
Budućnost nove tehnologije

Ova nova tehnologija može ostati u ljudskom tijelu i do dvije godine, a da ga ni na koji način ne ošteti. To znači da može ponuditi ozbiljno rješenje problema ljudima koji imaju dijabetes tipa 1. Trenutno ostaje samo čekati - prve studije počinju ne na miševima, već na ljudima, a trebate samo pogledati koji će se rezultati dobiti tijekom eksperimenta. Ovo je zapravo izvanredan nalaz, ostaje se nadati da će biti potkrijepljen i pomoći ljudima koji boluju od ove bolesti da žive normalan život. Ovo može biti pravi proboj u području medicine i dobar znak za daljnji uspješan razvoj u ovom pravcu.
Kažu da je onom ko izmisli lek za dijabetes obećana Nobelova nagrada i ogroman honorar
Kažu da je onom ko izmisli lek za dijabetes obećana Nobelova nagrada i ogroman honorar. Nažalost, moderna medicina je naučila kontrolirati ovu bolest, ali nažalost ne može zauvijek riješiti čovječanstvo dijabetesa.
Ali danas je dijabetes najčešća hormonska patologija na svijetu. Prema Svjetskoj zdravstvenoj organizaciji, više od 100 miliona ljudi na našoj planeti pati od ove bolesti. Ali čak ni tako ogromna brojka ne odražava stvarno stanje, jer je broj oboljelih od latentne šećerne bolesti nekoliko puta veći od broja identificiranih bolesnika. Mnogi školarci pate od dijabetesa. Najčešće se bolest oseti u dobi od 10 do 14 godina.
Šta je suština bolesti?
Naš gušterača proizvodi hormon inzulin koji je odgovoran za snabdijevanje tjelesnih ćelija glavnim hranjivim sastojkom - glukozom. S dijabetesom se proizvodi nedovoljno inzulina i nastaje paradoksalna situacija: u krvi ima puno glukoze, ali tkiva cijelog tijela doživljavaju izgladnjivanje ugljikohidrata. To se događa zbog činjenice da šećer ne može samostalno prodrijeti u ćeliju i ostaje u krvi u obliku beskorisnog balasta. To dovodi do hiperglikemije, stanja koje može biti opasno po život.
Dijabetes je dvije vrste.
Prvi tip je povezan s nedostatkom inzulina. Zbog toga se naziva inzulinsko ovisnom. Oštećeni gušterača ne podnosi svoje zadatke: količina sintetizovanog hormona ne može preraditi dolazni volumen glukoze. Ova vrsta je relativno rijetka i javlja se češće kod mladih i djece.
U drugoj vrsti inzulina proizvodi se dovoljna količina. Možda je i više nego normalno. Međutim, hormon je gotovo neupotrebljiv, jer tkiva tijela gube osjetljivost na njega. Najčešće se ovaj oblik bolesti javlja kod ljudi starijih od 40 godina koji su pretili.
Naučnici su proveli studiju, čiji su rezultati pokazali da vrhunac posjeta pedijatara o šećernoj bolesti kod djece pada na vrijeme od novembra do marta. U "školskim" mjesecima djetetovo tijelo je oslabljeno od stresa i školskog stresa i podložno je virusnim bolestima koje mogu potaknuti razvoj dijabetesa.
Ako je dijete nasljedno
predispozicija za dijabetes
mora se zaštititi od infekcija.
1 Nasljednost Naučnici smatraju da je predispozicija za dijabetes naslijeđena. To jest, ako baka, djed, majka, otac, brat, sestra, stric ili tetka pate od ove bolesti, vjerovatnoća za dijabetes kod djeteta dramatično raste.
2 Razvoj opasne bolesti može pokrenuti i ozljede i dječije infekcije, poput rubeole, kozice, hepatitisa, zaušnjaka, gripa itd.
3 Jedan od glavnih uzroka dijabetesa je pankreatitis - upala gušterače. Brza hrana, loša i neuravnotežena prehrana, obilje masne hrane u prehrani - sve to negativno utječe na cijeli gastrointestinalni trakt, posebno gušteraču, i može dovesti do vrlo neugodnih posljedica, uključujući dijabetes.
Ako je učenik u riziku, roditelji bi trebali biti posebno oprezni zbog njegovog zdravlja. Vodite računa da dijete na vrijeme podvrgne obaveznim medicinskim pregledima, uključujući klinički i biohemijski test krvi.
Nenadoknadiva žeđ i česta putovanja
do toaleta - razlog za hitno
pedijatar
Kako ne bi propustili početak bolesti? Dijete sa dijabetesom neprestano je žedno i često ide u toalet. Na dan pije tri do četiri litre tečnosti i čak se usred noći može probuditi usred noći. Prema tome, količina izlučenog urina povećava se na tri litre dnevno. Metabolizam je oslabljen: dijete normalno jede, ali osjeća stalnu slabost, umor.
Simptomi nastanka bolesti su i gnojna oštećenja kože. Krv postaje „slatka“, a bakterije u ovom hranljivom mediju počinju se aktivno razmnožavati.
Ovi signali su razlog za hitnu medicinsku pomoć.
Dijabetes je podmukla bolest koja može dovesti do vrlo ozbiljnih komplikacija.
Da bi se izbjegle nevolje, dijete s dijabetesom treba redovno posjećivati oftalmologa, neurologa i gastroenterologa.
Kako smršati ili debljati
Kod dijabetesa tipa 1, pretilost i velike doze inzulina su usko povezani. Svi znaju da inzulin snižava šećer u krvi. Ali malo ljudi zna da ovaj hormon pretvara glukozu u masti. Takođe sprečava raspadanje masnog tkiva. Inzulin inhibira proces gubitka kilograma. Što je veća njegova koncentracija u krvi, teže je smršavjeti. Prekomjerna težina, s druge strane, smanjuje osjetljivost stanica na inzulin. Gojazni ljudi moraju unositi puno inzulina kako bi snizili šećer na prihvatljive razine.
Gojaznost i visoke doze inzulina tvore začarani ciklus:
- Masne naslage se pojavljuju u tijelu.
- Pojačavaju otpornost na inzulin - morate ubrizgati visoke doze inzulina, u protivnom šećer ne propada.
- Mnogo inzulina cirkuliše u krvi. Ovo sprečava tijelo da sagorijeva masti i mršavi.
- Inzulin uklanja glukozu iz krvi, pretvarajući je u masti. Gojaznost raste.
- Ciklus se ponavlja, situacija se pogoršava. Tjelesna težina i postotak masti u tijelu rastu, a nakon njih - doze inzulina.
Prethodno opisan začarani ciklus primjećen je kod pacijenata s dijabetesom tipa 1, a ne samo među pacijentima s dijabetesom tipa 2. Zašto inzulin potiče gojaznost? Jer s viškom glukoze ne možete učiniti ništa drugo nego pretvoriti ga u masti. Prije svega, tijelo pokušava pretvoriti glukozu u škrobnu supstancu - glikogen, koji se taloži u jetri. Međutim, spremnici za skladištenje glikogena su ograničeni. U odrasloj osobi to nije više od 400-500 grama.
Dijabetičari koji jedu uravnoteženu dijetu konzumiraju puno ugljikohidrata. Pojedeni ugljeni hidrati se odmah pretvaraju u glukozu i povećavaju šećer u krvi. Tipično su spremnici glikogena u jetri i mišićima već puni. Višak glukoze ne može se ostaviti u krvi. Tijelo ga želi hitno ukloniti odande kako se ne bi "lijepilo" za proteine i došlo do komplikacija dijabetesa. Jedina opcija je da se pretvori u mast. Insulin stimulira taj proces. A kapacitet masnog tkiva je gotovo beskrajan.
Smanjenje doze inzulina radi bržeg gubitka kilograma bez obraćanja pozornosti na šećer u krvi opasan je poremećaj prehrane. Potiče 10-40% mladih žena sa dijabetesom tipa 1. Nezvanično, to se zove dijabetička bulimija. Ovo je psihološki ili čak psihijatrijski problem. Vjerojatno će ga službena medicina ubrzo prepoznati kao pravu bolest.
Dijabetička bulimija je opasna po život, nosi sljedeće rizike:
- česte epizode dijabetičke ketoacidoze,
- hospitalizacija na odeljenju intenzivne nege,
- zarazne bolesti - otpornost organizma slabi,
- rana manifestacija komplikacija dijabetesa u bubrezima, vidu, kardiovaskularnom sistemu.
Dijeta sa niskim udjelom ugljikohidrata omogućava smanjivanje doza inzulina za 2-7 puta i istovremeno poboljšava kontrolu šećera u krvi. Tiho ćete smršavjeti i moći ćete stabilno održavati normalnu težinu. Gubitak kilograma ne događa se odmah, ali ćete u roku od nekoliko tjedana ili mjeseci dobiti rezultat. U ovom slučaju neće biti štete zdravlju, već naprotiv - korist.
Težinu treba povećati izgradnjom mišića, a ne masnog tkiva. Inače, pretilost će pogoršati tok vašeg dijabetesa.