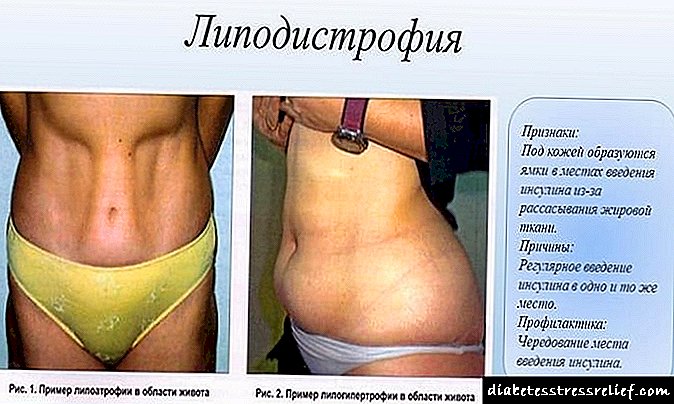
Da li je dijabetes tipa II bliži oporavku odvikavanja od insulina?
Kod dijabetesa prvog tipa, nemoguće je odbiti inzulin u injekcijama. Čak i tokom remisije ili „medenog meseca“, lekari preporučuju mikrodoze leka kako bi se bolest kasnije mogla kontrolisati. Bolje je koristiti lijekove koji oponašaju prirodnu proizvodnju inzulina. S dijabetesom tipa 2, složena terapija pomoći će pacijentu da izbjegne trajne injekcije.
VAŽNO DA ZNATE! Čak se i napredni dijabetes može izliječiti kod kuće, bez operacije ili u bolnicama. Samo pročitajte što kaže Marina Vladimirovna. pročitajte preporuku.

Da li je moguće odbiti injekcije insulina kod dijabetesa tipa 1?
Bilo koja vrsta metaboličkog procesa u ljudskom tijelu ovisi o količini inzulina. Ovaj hormon nosi glukozu kroz ćelijske membrane, obezbeđujući ćelijsku ishranu. Zbog toga, uz nedostatak hormona, rad svih organa je inhibiran. Hronični nedostatak šećera uzrokuje smrt ćelija. Prva vrsta dijabetesa dovodi do potpunog gubitka gušterače mogućnost prirodne proizvodnje hormona. To se događa zbog genetskih nepravilnosti, utjecaja virusa ili uništavanja beta ćelija. U ovom se slučaju glukoza brzo povećava, a izbjegavanje ubrizgavanja inzulina dovodi do razvoja hiperglikemijske kome i smrti pacijenta.
Šećer se smanjuje odmah! Dijabetes s vremenom može dovesti do čitavog niza bolesti, kao što su problemi s vidom, stanje kože i kose, čirevi, gangrena pa čak i kancerozni tumori! Ljudi su poučavali gorko iskustvo da normaliziraju nivo šećera. čitaj dalje.
Terapija inzulinom osnova je za liječenje dijabetesa tipa 1. Za uklanjanje toksičnih učinaka glukoze na tijelo može ubrizgati samo hormon.
Redovite injekcije se ne mogu izlečiti od dijabetesa; insulin je deo zamjenske terapije. Mehanizam razvoja bolesti ne ostavlja mogućnosti za pacijente: ne možete se odvojiti od inzulina kod prve vrste dijabetesa. Međutim, zbog pravilno odabrane prehrane i redovnog vježbanja, smanjenje dnevne doze lijeka je sasvim moguće.
Medeni mjesec
Ponekad pacijenti razviju period remisije, takozvani medeni mjesec. Zahvaljujući redovitim injekcijama, proizvodnja prirodnog inzulina privremeno se obnavlja u gušterači. Osobe sa kratkom prošlošću bolesti imaju pogrešno mišljenje da je dijagnoza postavljena pogrešno ili da je bolest posljedica biljnog liječenja ili drugih „magičnih“ sila. Nažalost, statistika je neumoljiva. Sa ovom bolešću medicinska greška je izuzetno rijetka pojava, a praksa pokazuje da se čuda ne događaju. Za ovaj period, ne biste trebali u potpunosti odustati od injekcija: održavanje malih doza pomaže oslabiti autoimuni proces uništenja beta ćelija. To omogućava kontrolu u ranim godinama.
Inzulin dugog djelovanja
Česte injekcije iritiraju pacijente, međutim, unatoč razvoju lijekova s produženim djelovanjem, preporučuje se odabir načina liječenja u kojem je primjena inzulina slična prirodnoj proizvodnji. Pored toga, u ovom je slučaju izračunavanje pojedinačne doze mnogo lakše. Kategorički je nemoguće samostalno otkazati ili zamijeniti lijekove. Izračun doza i izbor lijekova provodi liječnik, uzimajući u obzir fazu bolesti, starost, pravilnost opterećenja.
Mogu li se preboljeti s dijabetesom tipa 2?
Ova vrsta bolesti napreduje sporije. Proizvodnja inzulina kod dijabetesa tipa 2 može biti normalna, međutim, ćelijski receptori ne reagiraju na inzulin i šećer, ne razbijajući membranu, on se koncentrira u krvi. Potreba za injekcijama ovog lijeka kod dijabetesa drugog tipa javlja se u određenim situacijama:
 S povećanjem šećera, trudnice pribjegavaju injekcijama hormona.
S povećanjem šećera, trudnice pribjegavaju injekcijama hormona.
- nekompenzirani dijabetes
- trudnoća
- brz gubitak kilograma
- operacije
- moždani udar
- ketoacidoza,
- teške infekcije.
Uslovi tranzicije
U svim tim dijagnozama terapija inzulinom može se eliminirati uz stabilizaciju metabolizma ugljikohidrata. Za to je propisana složena terapija, preporučuju se redovna umjerena tjelovježba i dijeta. Ako u roku od šest mjeseci krvni test za glikirani hemoglobin pokaže preporučenu razinu, to služi kao signal za zaustavljanje injekcije.
Kako to učiniti ispravno?
Nemoguće je samostalno odlučiti o ukidanju injekcije hormona - to često postaje uzrok razvoja hiperglikemijske kome i smrti pacijenta. Povratak tabletama događa se laganim smanjenjem doze. Ovaj se proces odvija pod nadzorom liječnika, dok se laboratorijski testovi krvi izvode dva puta u 6 mjeseci. Njihov rezultat trebao bi pokazati smanjenje od 1,5%.
Stroga kontrola prehrane pomaže u smanjenju šećera. Dijeta se bira uzimajući u obzir isključenje naglih promjena šećera u krvi. Za to se bira hrana s niskim glikemijskim indeksom bez žrtvovanja zasićenosti i korisnosti. Veličina posluživanja također je podložna kontroli. Dnevna količina konzumirane tekućine je najmanje 1,5 litara.
Pacijent koji pokušava uskočiti inzulin mora se nužno pomaknuti. Biraju se bilo koja štedljiva opterećenja - plivanje, joga, pilates, hodanje. Aktivnost od najmanje 150 minuta sedmično bi trebala postati norma. Vrlo korisne vježbe disanja i opuštanja. Samo integrirani pristup liječenju može preokrenuti injekcije inzulina.
Šta je metabolizam?
Prosječna osoba često zbunjuje probavu i metabolizam. Dakle, govoreći o brzom metabolizmu mnogi ljudi znače stolicu nakon svakog obroka, a spor metabolizam - njegovu odsutnost. Ovo zapravo nije metabolizam! Metabolizam se odnosi na proces koji se odvija u ćeliji. Tri glavna hranjiva sastojka koji ulaze u staničnu membranu sa protokom krvi - glukoza, proteini i masti - moraju naći svoj receptor, odnosno mjesto na staničnoj membrani na koje se mogu vezati i ući u ćeliju. To se događa na različite načine - perfuzija, difuzija, apoptoza i drugi. Prodirejući u ćeliju, tvari se razgrađuju i odustaju od svoje energije. Ovi hranjivi sastojci su joj građevni materijal, probavljaju se u ćeliji i metaboliziraju. U obliku metabolita, ćelija ih „vraća“ natrag. Taj se proces naziva metabolizam.
Metabolizam se javlja iz više razloga. Najčešći razlog povezan je s pojavom na stanicama membrane receptora molekula drugih tvari nazvanih polimeri. Oni uzimaju mjesto glukoze, proteina, masti. U ovom slučaju glukoza „ne nalazi“ svoje mjesto. Isti polimeri, toksini, neki produkti raspada (metaboliti) koji nisu uklonjeni iz tijela, zauzimaju mjesto inzulina.
Inzulin je potreban kako bi se otvorio put glukoze u ćeliju. Kao ključ, receptor su vrata, zatvorena. Glukoza je „prišla“ ovim vratima, „pronašla“ je, želi da uđe u kavez, ali ne može dok ključ ne bude ubačen i otvoren. Ovaj ključ koji se ubacuje u vrata je inzulin.
Za glukozu postoje dva receptora, dva mjesta vezanosti. Inzulinski receptor je vrlo mali. Vrlo često, prvi toksini, „prljavština“, toksini koji su u krvotoku, zauzimaju mesto inzulina. Tada se proizvodi inzulin, ali ne može ući u njegovu "rupicu". Inzulinska rezistencija se razvija, tj. bez glukoze se ne osjeća inzulin.
Šta se događa u ćeliji? Ćelija ne prima glukozu, što je od vitalnog značaja, posebno za nervni sistem - bez glukoze ne može postojati nekoliko minuta. Ćelija šalje impuls preko neuroendokrinih veza, odnosno putem telesnih tečnosti, ćelijskih membrana u mozak „gladan sam“. Mozak potiče mehanizme zasićenja, pojavljuje se osjećaj gladi, inzulin se luči još više.
Kada ima previše inzulina, glukoza ulazi u ćeliju. Zato je kod šećerne bolesti tipa II puno inzulina. Inzulin, kao katabolični (destruktivni) hormon, ponekad razgrađuje glukozu izvan ćelije na vodu i masti. Voda ostaje na staničnoj membrani, smanjujući njenu osjetljivost, a masnoća odlazi u skladište. Stoga dijabetes tipa II prati pretilost: ne jednostavna, već metabolička.
Metabolička gojaznost razlikuje se od uobičajene gojaznosti po tome što se formira specifična masnoća koja je prošla fazu diferencijacije i praktično je hranjiva, esencijalna kiselina. Vrlo se brzo transformiše, sudjeluje u sintezi hormona. Masnoća se taloži na mjestima bogatim estrogenima. U muškaraca i žena gotovo su ista područja: prsa, kukovi, stomak. Muškarac raste na grudima, bokovi su zaobljeni. Zadnjica se povećava, pojavljuje se celulit. Metaboličku gojaznost karakteriše "želudački metabolizam", jer se masnoća taloži na stomaku.
Ćelija još uvijek ne dobiva dovoljno glukoze, a inzulin se proizvodi u velikim količinama. Ako ovaj proces dugo traje, tada se smanjuju rezerve gušterače. Tada se i inzulin završava, postaje malen - ovo je stanje nekompenziranog dijabetesa. Nema više inzulinske rezistencije, a dijabetes tipa I pridružuje se dijabetesu tipa II. Veoma je teško liječiti takav dijabetes, čak do te mjere da mu treba davati egzogeni inzulin, ali ni to ne pomaže, jer ostaje otpornost stanice.
Uz visoku glukozu, dijabetes tipa 2 uvijek ima i druge metaboličke poremećaje. On, u pravilu, ne debituje sam. Na staničnoj membrani postoje receptori za insulin, glukozu, proteine i masti. Na primjer, kod pacijenta dolazi do kršenja osjetljivosti receptora za protein i tada se protein ne integrira u ćeliju, već se oksidira. Tokom raspada nastaje oksidacija proteina, laktata (mlečne kiseline) i mokraćne kiseline. Mokračna kiselina u obliku kristala taloži se u zglobovima, razvija se giht ili artritis, a u mišićima se taloži laktat, koji čovjeku uzrokuje bol, umor. Ako se ista stvar dogodi i sa mastima, tada molekula holesterola, gubeći proteinsku ljusku, dovodi do činjenice da se „dobar“ holesterol pretvara u „loš“, osoba ima dislipidemiju, što dovodi do ateroskleroze.
Razvoj tako ozbiljne bolesti kao što je ateroskleroza, sklerotizacija krvnih žila - danas je to taština čovječanstva, koja ima najnemoguće posljedice, puno ljudi je bolesno od njega. Naučni svet kaže da uzrok ateroskleroze nije samo holesterol, već i kršenje metaboličkih procesa. Poremećen metabolizam glukoze, poremećen metabolizam masti uzrokuju aterosklerozu. Jer glukoza se ne integriše, već se i razgrađuje u mastima, u trigliceride. To je patofiziologija ovog procesa.
Mi, savremeni naučnici, doktori, razumijemo mehanizme. Ostaje nam samo odgovor na pitanje šta učiniti sa tim. Ovdje smo suočeni s takvom kontradikcijom dviju stvari koje se filozofski nazivaju "vidiavidi", odnosno svijesti, svjesnosti ili neznanja. Borba neznanja i zdravog razuma. Kad neznanje pobijedi, razvit će se metabolički sindrom. Znamo da je razlog njegove pojave prisutnost u tijelu ogromne količine metabolita i drugih nepoželjnih tvari koje cure iz probavnog trakta i ulaze u staničnu membranu kao imuni kompleksi.
Odakle dolaze? Gdje je njihov izvor? Pouzdano je poznato da stres uzrokuje promjene u gastrointestinalnom i hepatobilijarnom sustavu, odnosno, žuč postaje gusta, pa samim tim i otrovnija. Fermentacija, cijepanje je sve gore. Pojavljuje se ogroman broj molekula koji nisu podijeljeni na potrebnu razinu te se stoga više ne razlikuju od visoko izoliranih čestica. Dakle, apsorbirane, to su neke vrste "krivih", "nespretnih" tvari koje stanica ne može koristiti kao hranjivo tvar, već su polimer.
Loša probava je povezana sa stresom. Stres - žuč - kršenje enzimskih mehanizama - ovo je jedno. Ovome dodajte bolne, pogrešne, nezdrave pristupe prehrani. Kad sebi dozvolimo da jedemo uveče, nakon 19, 20 sati, iako znamo i razumemo da je u ovom trenutku probava spora. Gladno je, ali ovo nije varenje. Probava iz gladi razlikuje se prisutnošću enzima, enzima, kiselina itd. Uveče proces usporava, dolazi do fermentacije, zakiseljavanja. Konzumiranje vrlo masne, pretjerano slatke hrane, ili bogato proteinima, odnosno u takvim količinama koje tijelo ne može probaviti.
Drugi razlog koji je izvan naše kontrole je upotreba nekvalitetnih proizvoda, genetski određenih prehrambenih proizvoda, ukusa, obrađenih pesticidima. Teško možemo pronaći normalne biološke proizvode na tržištu.
I dodati genetsku predispoziciju. U medicini je općenito prihvaćeno da genetska predispozicija u obliku nekih biohemijskih procesa nije tako zastrašujuća, već zastrašujuća u obliku navika. Vrlo često bolesti nastaju ne zato što je majka imala varikozne vene, već zato što se kćer ponašala onako kako se majka ponašala. Često, nespremnost poboljšanja naše porodice, oslobađanje našeg potomstva od nekih mana koje nas čine bolesnima, dovodi do činjenice da i dalje nosimo navike iz generacije u generaciju. Sve to uzrokuje kršenja. Naravno, postoje bolesti koje čovjek nije mogao predvidjeti, poput bolesti živčanog sustava koja vodi do autonomnih promjena - to također utječe na probavu i metabolizam. Postoje hormonalni poremećaji koji takođe mogu dovesti do poremećaja metabolizma, ali to je mali procenat.
Velika većina slučajeva metaboličkog sindroma predstavljaju moji navedeni čimbenici. Oni će osobu prije ili kasnije dovesti do metaboličkog sindroma, što će uključivati dijabetes, dislepidemiju, giht ili artritis, artrozu.
Spomenuo sam riječi "prije" ili "kasno". Sve ima fiziološko značenje, sve je naučno objašnjeno. U ruskom postoji takva riječ "četrdeseta". Mnogi kažu da ima 40, i počinju osjećati. Do 40. godine nisam ništa osjećao, ali od 40 sam počeo. To ima smisla. Činjenica je da se nakon 40 godina, obično sa 42 godine, neki genetski određeni procesi radikalno mijenjaju. Na primjer, hormon rasta prestaje da se proizvodi. Hormon rasta potreban je ne samo za rast, već i za regeneraciju.
Ako nešto uništimo, hormon rasta se obnavlja. Prestaje se proizvoditi, smanjuje se broj T-limfocita, prestaje se stvarati timusna žlijezda (timus), T-limfociti se prestaju stvarati u takvoj količini, a naša zaštitna funkcija tijela oslabljuje primarnu barijeru imunološkog sustava. Počinje sporo hormonsko seksualno restrukturiranje. Količina estrogena, luteinizirajućeg, folikula-stimulirajućeg hormona u žena, muških hormona (androgena), itd. To dovodi do određenih promjena u osjetajima, u sferi percepcije, u vegetativnim reakcijama.
Ako krenete putem čišćenja, onda otvaramo put liječenju dijabetesa. To se mora učiniti ispravno kako ne bi došlo do povređivanja osobe. Kao doktor, ne smatram da je moguće pravilno provoditi čišćenje kod kuće, ili čitajući recepte, ili čujući kako je to neko učinio. Zašto? Svaka osoba je individualna, metabolički sindrom se pojavljuje na svaki na različite načine. Koliko ljudi, toliko i pročišćenja. Svako ima drugačiji način.Netko ima materiju žuči, ili kisele materije, prouzrokovao je ove promjene u membrani, neko ima sluznicu.
To se dijagnosticira pomoću naučnih tehnika, laboratorija, ultrazvuka, gastroskopije, kolonoskopije i više. To se može dijagnosticirati i ajurvedskim tehnikama: pulsom, jezikom, očima, urinom, pokretima creva, znojem itd. Bolje je dijagnosticirati kombiniranjem jednog i drugog, tada će to biti nepogrešivo. U ovom slučaju vidimo ne samo kršenje metaboličkog procesa, što Ajurveda dobro vidi, vidimo i uništena tkiva. Vidimo pojavu kršenja. Jedinstven je, snažan je korak naprijed.
Kad je tijelo čisto, tada je ponekad dovoljna korekcija prehrane da biste obnovili i ispravili dijabetes tipa 2. Konkretno nisam koristio riječ "dijeta". Ja sam protivnik glupih dijeta. Za svaku osobu postojat će neka vrsta korekcije. Reći ću da to nije nužno „ne jesti šećer, hleb“ i to je to. Ne, kod dijabetesa tipa 2, savet je drugačiji. Za svakog će on biti individualan. Ispravljanje u ishrani, neki fito-lekovi, pojedinačno izabrani, kretanje. Ćelija traži hranu samo kad je pod teretom. Jedan od faktora koji dovodi do dijabetesa je fizička neaktivnost. Ovako se liječi dijabetes. Puno je lijekova, prehrambenih tehnika, ali samo kad je stanica spremna da to opazi.
INSULIN ODGOVORNOST
Ako je dijabetes tipa 2, i on je već imao inzulin. Uzimajući u obzir opciju kada je osoba razvila metabolički sindrom već duže vrijeme, dijabetes tipa 2 je prisutan već duže vrijeme, a on mu je već davao inzulin, onda, stvarno, nije moguće uzimati inzulin. Ako gušterača ne pokaže potpunu hipofunkciju, nema atrofije ćelija, beta otočića, onda je to stvarno. Sada imamo osobu na liječenju, on je takođe došao sa inzulinom, ali sada to ne prihvata.
Inzulin dijabetesa tipa 2 često se propisuje zbog beznađa. Stanica je otporna, dali su jedan lijek koji veže glukozu u crijevima, dali su drugi lijek koji navodno stimuliše stanice, dali su Glucobai, Metformin, Januvius. I šećer je još 16, ili 14, veći od 10. Tada postoji inzulin, i to ne rješava uvijek problem. Stoga, vrlo često kod dijabetesa tipa 2, odbijanje inzulina donosi oporavak, ali ne uklanja.
Propisivanje i povlačenje inzulina kod dijabetičara
Dijabetes tipa 1 je apsolutna indikacija za terapiju inzulinom. U takvim slučajevima ovo je jedini lijek koji može ukloniti toksični učinak visoke glukoze u krvi. Injekcije dijabetesa ne mogu izliječiti bolest, on služi samo kao zamjenska terapija.
"Skokni inzulin" s dijabetesom tipa 1 je nemoguće. Ako slijedite dijetu i slijedite preporuke za doziranu tjelesnu aktivnost, možete postići smanjenje doze. Na pitanje je li moguće odbiti inzulin uz poboljšanje dobrobiti i snižavanje razine glukoze endokrinolozi daju definitivan negativan odgovor.
Inzulin morate ubrizgati na način da izgleda kao prirodno oslobađanje hormona. Inače, inzulin se proizvodi kontinuirano (bazalna sekrecija) od oko 1 jedinice na sat. Tokom obroka oslobađa se 1 jedinica inzulina za svakih 10 g ugljikohidrata. Zbog toga, jedna injekcija inzulina ne može održavati konstantan nivo glukoze u krvi.
Razvijeni su insulini dugog djelovanja, Lantus i Levemir, mogu se ubrizgati jednom, ali u praksi je vrlo teško odrediti dozu koja bi u propisanim granicama djelovala jedan dan, pa njihova upotreba obično prati hipoglikemiju. Što se češće rade injekcije inzulina to se bliži normalnom fiziološkom otpuštanju hormona.
Preporuka o odabiru trajanja pripravaka inzulina i učestalosti primjene može se dobiti samo od endokrinologa kada analizira glikemijski profil pacijenta. Uz to treba uzeti u obzir i dob, nivo tjelesne aktivnosti i pridružene bolesti.
Kod dijabetesa tipa 2 u takvim situacijama može biti potreban prelazak na primjenu inzulina:
- Trudnoća
- Infarkt miokarda.
- Ishemijski ili hemoragični moždani udar.
- Progresivno mršavljenje normalnom prehranom.
- Ketoacidoza.
- Hirurška hirurgija.
- Teške zarazne bolesti (s mogućnošću gnojnih i septičnih komplikacija).
- Nekompenzirani dijabetes.
Ako je s dijabetesom, razina glukoze na glavi veća od 7,85 mmol / L s normalnom tjelesnom težinom ili viša od 15 mmol / L s bilo kojom težinom, C-reaktivni protein se smanjuje kada se testira glukagonom, glikoziliranim hemoglobinom iznad 9%, dokaz je kompenziranog dijabetesa.
Ako pacijent prihvati propisani tretman, pridržava se dijeta i održava dozvoljeni režim vježbanja, a razina glukoze se ne može smanjiti, tada se može propisati inzulinska terapija.
U takvim je slučajevima moguće riješiti se inzulinske ovisnosti ako je bilo moguće stabilizirati metabolizam ugljikohidrata. Krvni testovi na glikirani hemoglobin u roku od šest mjeseci trebali bi pokazati smanjenje na preporučenu razinu.
Rođenje djeteta može dovesti do normalizacije metabolizma ugljikohidrata kod žena koje su tijekom trudnoće prešle na inzulin. Stoga se nakon porođaja mogu postepeno odmaknuti od inzulina i vratiti se na tablete za snižavanje šećera.
Jedno od glavnih iskustava pacijenata je bol zbog injekcija. Mnogi se plaše započeti liječenje upravo zbog njega. Istovremeno se povlači vrijeme dok situacija ne postane kritična.
U stvari, subjektivne senzacije ubrizgavanja inzulina mnogo se lakše podnose od redovnih injekcija. Istovremeno, moderna industrija ne miruje i danas se pacijentima nude posebne olovke za špriceve napunjene lijekom, s vrlo tankim iglama različitih dužina. Veličina igala pojedinačno odabire ljekar.
Uloga inzulina u tijelu
Inzulin u tijelu utječe na sve vrste metabolizma. Prije svega, to se odnosi na metabolizam ugljikohidrata. Glavna funkcija inzulina je prijenos glukoze u stanicu kroz membranu. Mišićno i masno tkivo koje u organizmu čine oko 68% ukupne tjelesne mase najviše ovise o inzulinu.
Respiracija, cirkulacija krvi i kretanje ovise o aktivnosti mišićnog tkiva, a masno tkivo služi za skladištenje energije u tijelu. Uz nedostatak proizvodnje inzulina pate i apsolutno svi organi, najosjetljiviji organi su mozak i kardiovaskularni sistem. Od kroničnog nedostatka unosa glukoze u njima se razvijaju nepovratni procesi smrti.
Mogućnost snižavanja razine glukoze u tijelu pripada isključivo inzulinu. Ovo svojstvo se implementira korištenjem sljedećih procesa:
- Pojačana je apsorpcija glukoze i drugih supstanci u ćelijama.
- Povećava se aktivnost enzima koji razgrađuju glukozu uz oslobađanje energije (u obliku ATP-a).
- Povećava se sinteza glikogena iz glukoze, koja se taloži u jetri i mišićima (kao rezervna rezerva).
- Smanjuje se stvaranje glukoze u jetri.
Učinak inzulina na metabolizam proteina sastoji se u povećanju apsorpcije aminokiselina, kalijuma, magnezijuma i fosfata od strane ćelija, kao i u poticanju replikacije DNK i sinteze proteina. Insulin takođe smanjuje razgradnju proteina.
Inzulin regulira metabolizam masti pretvarajući glukozu u trigliceride i smanjuje razgradnju masti. Odnosno, inzulin pomaže pri skladištenju masti.
Nakon jela, razina glukoze u krvi raste, kao odgovor na to pankreas oslobađa inzulin. Kad glukoza padne ispod normalne, oslobađanje inzulina iz beta ćelija usporava, ali ne prestaje. Kontrinsularni hormoni - glukagon, adrenalin i drugi hormoni stresa počinju unositi u krvotok, nakon čega nivo glukoze raste.
Kod dijabetesa tipa 1 gušterača gubi sposobnost proizvodnje inzulina. To je posljedica uništenja beta ćelija autoimunim procesima, izloženosti virusima ili genetskim poremećajima.
U nedostatku inzulina, razina glukoze brzo raste. Odbijanje inzulina može dovesti do kome i smrti.
Drugi tip dijabetesa razvija se sporije od tipa 1, s njim se može proizvesti inzulin u normalnim ili čak povećanim količinama, ali inzulinski receptori stanica ne reagiraju na njega, glukoza ne može prijeći staničnu membranu i ostaje u krvi.
Povećanje nivoa glukoze kod dijabetesa tipa 1 i 2 oštećuje krvne žile, uzrokujući komplikacije u obliku:
- Dijabetička angiopatija
- Neuropatije s stvaranjem nezdravljivih čireva (dijabetičko stopalo).
- Oštećenje bubrega - nefropatija.
- Artropatija.
- Retina je dijabetička retinopatija.
- Encefalopatija
- Kapi imuniteta
Bolesnici s dijabetesom skloni su zaraznim i gljivičnim bolestima, koje je uz nedovoljnu nadoknadu teško, sa komplikacijama.
Tu je i smanjena osjetljivost na antibiotsku terapiju i antifungalne lijekove.
Mit 2. Postajem ovisnik
Često možete čuti ovo mišljenje: ako počnete koristiti inzulin, tada će biti nemoguće živjeti bez njega. U stvari, pacijenti s dijabetesom tipa 1 bez injekcija inzulina i istina je nemoguće živjeti.
Može se, naravno, otkazati, to nije lijek ovisnosti, ali u ovom slučaju dijabetes melitus se neće nadoknaditi, rizik od razvoja ogromnih komplikacija, poput oštećenja žila mrežnice, dijabetičkog stopala, zatajenja bubrega, povećat će rizik od srčanih udara i udaraca.
Vrijedno je zapamtiti: oni umiru ne od dijabetesa, već od njegovih komplikacija.
Mit 3. Pojavit će se prekomjerna težina
Prilično stabilan mit o inzulinu danas je tvrdnja da njegov unos utječe na težinu. Zaista, prema mnogim istraživanjima, pacijenti koji su započeli terapiju inzulinom ponekad počinju dobijati na težini zbog povećanog apetita, međutim, prema istim istraživanjima, pacijenti koji uzimaju hipoglikemijske lijekove u tabletama također dobijaju na težini, jer govorimo o starijim pacijentima i pacijentima koji sjede stil života.
Postoji samo jedan izlaz: kontrolirati apetit, jer velike porcije dovode do značajnog povećanja šećera u krvi, što će zauzvrat zahtijevati povećanje doze inzulina i može uzrokovati predoziranje.
Značajke isključenja inzulina
Izbjegavajte inzulin kod dijabetesa tipa 2 ako je jedini pokazatelj dekompenzacije bio povećani glikovani hemoglobin kod dijabetesa. U roku od 6 mjeseci morate dva puta ponoviti studiju, ako dođe do smanjenja veće od 1,5%, tada možete odbiti injekcije i uzeti tablete.
Strogo je zabranjeno riješiti se injekcija inzulina bez pristanka liječnika, to može dovesti do razvoja dijabetičke kome. Povratak prethodnim dozama tableta u obliku tableta moguć je samo uz postepeno smanjivanje doza inzulina.
Ako je nemoguće potpuno prestati uzimati propisani lijek, onda postoji šansa da se smanji njegova doza. Da biste to učinili, morate prilagoditi prehranu tako da proizvodi u njemu ne izazivaju nagle skokove glukoze u krvi (šećer i svi proizvodi s njegovim sadržajem, slatko voće, med, proizvodi od brašna, masna hrana, posebno meso).
Potrebno je kontrolirati ne samo sastav, već i količinu hrane. Održavajte režim pijenja - najmanje 1,5 litara vode dnevno.
Pored toga potreban je motorički režim - hodanje, gimnastika, plivanje ili joga za dijabetičare. Potrebno je provoditi najmanje 150 minuta sedmično aktivno uz umjerene fizičke aktivnosti. Takođe morate savladati vježbe disanja i tehnike opuštanja. Čitav ovaj niz mjera smanjuje potrebu za inzulinom. Video u ovom članku govori o ulozi inzulina u dijabetesu.
Mit 5. Doći će do inzulinske kome.
Postoji čvrsto uvjerenje da terapija inzulinom može dovesti do hipoglikemije, pa čak i do kome. Postepeno, osoba može razviti smanjenje pamćenja, poremećaje cirkulacije itd.
U stvari, moderni genetski inženjerni inzulini propisani su prema shemi koja oponaša fiziološku proizvodnju inzulina i nemaju vrhove djelovanja.
Važno je uzeti u obzir planove za dan, jer se aktivnom fizičkom aktivnošću razina šećera u krvi smanjuje, a ako dugo putujete, radite u vrtu ili čistite stan, savjetuje se da jutarnju dozu inzulina smanjite za 2-3 jedinice. A odlazeći od kuće trebate ponijeti bombon ili popiti malu vrećicu voćnog soka.
Vrlo je važno redovno nadzirati nivo šećera u krvi - danas za to postoje pojedinačni glukometri. U idealnom slučaju, šećer treba mjeriti ne samo na prazan stomak, već i 2 sata nakon jela i uvijek prije spavanja.
Mogu li izbaciti insulin zbog dijabetesa?

Dijabetes melitus je ozbiljna bolest kronične prirode povezana s poremećajem metabolizma u tijelu. Dijabetes može izazvati ozbiljne komplikacije, na primjer, oštećenje unutrašnjih organa (jetre, bubrega itd.) I stanja poput kome. Komo se može razviti i zbog niskog nivoa šećera u krvi, i zbog pretjeranog porasta.
Kako se razvija dijabetes?
Hrana koja u organizam uđe nakon gutanja momentalno uzrokuje porast razine šećera, nakon čega gušterača proizvodi hormon inzulin. Inzulin daje tijelu energiju za kratko vrijeme i tada tijelo počinje zahtijevati odmor, ponovo se pojavljuje želja da nešto pojede. I tako u beskonačnost.
Velike porcije hrane, česte grickalice, uporaba ugljikohidrata u velikim količinama uzrokuju porast šećera u krvi.
Kada konzumirate jednostavne ugljikohidrate, hrom se eliminira iz tijela 3 puta brže nego bez ugljikohidrata. A za pravilno funkcionisanje inzulinskih receptora potrebno je dovoljno kroma.
Zbog nedostatka kroma, inzulinski receptori ne rade.
Mogućnost odbijanja inzulina
Pacijenti sa šećernom bolešću prisiljeni su stalno koristiti lijekove za održavanje normalnog života. Apsolutno bezopasni lijekovi ne postoje, ionako postoji nuspojava na tijelo. Istovremeno, mnogi pacijenti se pitaju je li moguće odbiti inzulin ako započnete sa injekcijama inzulina kako biste ga održavali.
Postoje dvije vrste dijabetesa: dijabetes melitus ovisan o insulinu i neinzulinski ovisan. Sa dijabetesom melitusom ovisnim o inzulinu, pacijent je u potpunosti ovisan o injekcijama. U ovom slučaju, nemoguće je odbiti inzulin. Ćelije gušterače, izgubivši sposobnost da normalno funkcionišu, više nisu u stanju obnoviti svoje funkcije.
Ako pacijent ima šećernu bolest nezavisnu od inzulina, injekcije inzulina mogu se propisati kao privremena mjera za stabilizaciju šećera u krvi. U tom slučaju možete prestati koristiti inzulin, ali proces odbijanja injekcija događa se pod strogim nadzorom liječnika.
Proces odbijanja inzulina ovisi o mnogim razlozima, prije svega o životnom stilu pacijenta i problemima koji su opravdali početak liječenja injekcijama inzulina. Postoje određene kontraindikacije za odbijanje liječenja:
- Tokom trudnoće pacijentica odbija insulin samo nakon porođaja,
- Kod zaraznih bolesti odbija se samo nakon što se pacijent u potpunosti oporavio,
- U slučaju infarkta miokarda ili šloga, liječnik donosi pojedinačnu odluku o mogućnosti odbijanja injekcija,
- Nakon operacije, odbijanje inzulina započinje najkasnije šest mjeseci kasnije i uz dozvolu lekara.
Načini napuštanja inzulina
Dakle, da li je moguće izbaciti insulin? Sve pojedinačno, potrebno je razmotriti mnogo različitih faktora, prije svega razloga zbog kojih je takvo liječenje propisano. Životni stil pacijenta takođe igra veliku ulogu. Pacijent mora voditi ispravan način života kako bi mogao odbiti injekcije. Prije svega morate slijediti dijetu.
Također je moguće koristiti tradicionalnu medicinu, koja pomaže poboljšati pacijentovo stanje i olakšati odbijanje hormona. Piće se dekocija lanenih sjemenki kako bi se smanjila doza inzulina i obnovio biohemijski metabolizam u tijelu.
Da li je moguće odbiti inzulin?

Da li je moguće izbaciti insulin? Morate uzeti u obzir vrstu dijabetesa i razumjeti prirodu bolesti. Dijabetes melitus je hronična bolest povezana s metaboličkim poremećajima. Dovodi do komplikacija ukoliko se ne poduzmu mjere liječenja, od kojih je jedna redoviti unos inzulina u organizam.
Suština dijabetesa
Dijabetes nastaje zbog nedostatka inzulina u organizmu (hormona gušterače). Taj nedostatak može biti apsolutni ili relativan. Kod prve vrste dijabetesa inzulin se ne proizvodi u gušterači, pa su bolesniku potrebne injekcije ovog lijeka kako bi se osigurala prihvatljiva razina šećera.
Kod druge vrste dijabetesa, hormon gušterače se proizvodi u tijelu u dovoljnim količinama. Međutim, on ne može ispuniti svoju funkciju povezanu s preradom šećera, jer tjelesna tkiva postaju potpuno ili djelomično neosjetljiva na njega. Gušterača se postepeno iscrpljuje, a inzulin se proizvodi sve manje.
Šećerna bolest tipa 1 naglo napreduje, ima vrlo izražene simptome i može dovesti ne samo do komplikacija, već i do teške kome i čak smrti pacijenta. Dijabetes tipa 2 nije toliko opasan, razvija se prilično sporo, a njegovi simptomi nisu tako izraženi.
Kada se propisuje insulin?
Sasvim jasno, inzulin se propisuje u dijagnozi dijabetesa tipa 1. Stoga se naziva inzulinski ovisnom. Kod druge vrste bolesti pacijent može dugo vremena ići na dijetu i lijekove za snižavanje šećera. Međutim, moguće je pogoršanje stanja, pri čemu će biti propisane i injekcije insulina.
Odbijanje inzulina kod dijabetesa tipa 2
Kod dijabetesa koji nije ovisan o insulinu, lijek se može propisati kao privremena mjera. Možda će biti potrebno za stabilizaciju šećera u krvi. U tim je slučajevima moguće zaustaviti njegovo uzimanje.
Kada je potrebna terapija insulinom:
- Trudnoća
- Infarkt miokarda ili moždani udar,
- Prividni nedostatak inzulina
- Hirurgija
- Glikemija na testu veća je od 7,8 mmol / L, ako je normalna tjelesna težina ili ispod normalne,
- Glikemija iznad 15 mmol / L, bez obzira na tjelesnu težinu.
Svi ovi uvjeti mogu biti pokazatelj propisivanja inzulina osobi s dijagnozom dijabetesa tipa 2. Često se injekcije lijeka propisuju privremeno da bi se prevladalo ozbiljno stanje ili prestanak štetnih okolnosti.
Na primjer, žena bi trebala pridržavati dijetu za održavanje normalne razine šećera, ali trudnoća nema utjecaja na to. Da biste organizmu pružili sve potrebno i ne naštetili mu tokom trudnoće, može se propisati insulin. Tada se nakon porođaja može otkazati, jer će se promeniti način rada organizma.
Uz hirurške intervencije ili teške vaskularne poremećaje (moždani udar, srčani udar), također je nemoguće osigurati dijetu koja je u skladu sa dijabetesom, pa će imenovanje inzulina biti rješenje.
Međutim, vrijedno je zapamtiti da su injekcije lijeka propisane samo u slučajevima kada ovaj hormon pankreasa nije dovoljan u tijelu. Uz bolest uzrokovanu samo neosjetljivošću stanica na inzulin, takav će sastanak biti beskoristan.
Šta je potrebno za odbijanje inzulina?
Prvo, morate uzeti u obzir razlog zbog kojeg je lijek propisan, i dobiti dozvolu i preporuke od doktora. Drugo, ovo će zahtijevati strogo pridržavanje dijeta i uspostavljanje pravog načina života. Uz dijabetes tipa 2 važna je dovoljna fizička aktivnost koja vam omogućava da preradite određenu količinu šećera i poboljšate fizičku kondiciju i stanje pacijenta. Treće, upotreba metoda tradicionalne medicine za poboljšanje stanja i krvne slike pomoći će. Ovo može biti dekocija lanenih sjemenki, lišća i borovnica.
Odbijanje inzulina treba proći bez problema, s postepenim smanjivanjem doze. Oštrim otkazom, tijelo možda neće imati vremena normalno reagirati, a razina šećera znatno će se povećati.
Značajke bolova u trbuhu tokom trudnoće
Bol u velikoj mjeri ovisi o tome koliko dugo se javlja. U prvom tromjesečju, kada vas boli želudac tokom trudnoće, žene osjećaju trnce ili kratke bolove. U tome nema ništa opasno, jer su ta osjećanja povezana s fiziološkim promjenama u tijelu, hormonalnom aktivnošću, rastom i raseljavanjem maternice.
U drugom tromjesečju, žensko tijelo je već potpuno spremno za trudnoću i naviklo se na promjene koje su utjecale na njega. Taj se period smatra najudobnijim za trudnicu, jer plod još nije dovoljno naraso da bi izvršio pretjeran pritisak na obližnje unutrašnje organe. Maternica i dalje raste, zajedno s njom rastežu se ligamenti i mišići trbušne šupljine. Bol u trbuhu je obično povezana s rastom maternice, pa se žena može osjećati ne previše izraženim bolovima u povlačenju.
U trećem tromjesečju bolovi u trbuhu tokom trudnoće povezani su s rastom nerođenog djeteta. Beba je već toliko velika da maternica počinje vršiti vidljivi pritisak na unutrašnje organe u određenoj mjeri uzrokujući nelagodu ženi. U isto vrijeme trbušni mišići ne prestaju da se istežu zbog daljnjeg rasta djeteta. Sve to može prouzrokovati bolne bolove u samom donjem dijelu trbuha, koji ne predstavljaju opasnost ni za ženu ni za plod.
Glavne karakteristike boli tokom trudnoće su kratko trajanje, nedostatak periodičnosti i intenziteta. Kod takvih bolova nema razloga za brigu, one su potpuno normalne. U drugim slučajevima, ima smisla konsultirati se s ljekarom.
Bol u trbuhu tokom trudnoće može se pojaviti u različito vrijeme, a za to postoji dovoljno razloga. Ako vas trbuh boli tokom trudnoće, to nije uvijek razlog za zabrinutost.
Dakle, sažeto prikazujemo razloge zbog kojih želudac može boljeti tokom trudnoće:
Ali u nekim slučajevima, trbuh boli tijekom trudnoće, a ne iz bezopasnih razloga.
Medicinska intervencija može biti potrebna ako:
- rani bolovi u trbuhu signaliziraju prijetnju pobačaja,
- dogodila se preuranjena placentacija
- nastaje upala slijepog crijeva
- cistitis
- pankreatitis
- holecistitis
- trovanje hranom.
Bez obzira na uzrok bolova u trbuhu tokom trudnoće, bolje je saznati o njegovom porijeklu od liječnika. U slučaju alarmantnih simptoma sa pratećom patologijom (pojava pjega iz genitalnog trakta itd.), Odmah trebate konzultirati stručnjaka.
Mitovi i zablude o insulinu

Inzulin je ovisnost, dijabetičari dobijaju na težini od inzulina, ako koristite inzulin, onda možete jesti sve što želite. Da li je to istina? I koji drugi mitovi postoje o insulinu.
Mit # 1: Inzulin leči dijabetes
Trenutno je dijabetes neizlječiv. Inzulin vam omogućava samo kontrolu ove bolesti. Primjenjuje se jer beta ćelije gušterače osobe obolele od dijabetesa nisu u stanju proizvesti ovaj hormon.
Mit # 2: Injekcije inzulina ograničavaju vam život
Ako vam je liječnik propisao inzulin, nemojte paničariti. To ne znači da ćete trebati samo biti kod kuće i da više nikada nećete moći putovati.
Jednom kada se prilagodite, injekcije inzulina postat će dio vašeg svakodnevnog života. Vaš ljekar će vam pomoći da napravite raspored ubrizgavanja koji odgovara vašem načinu života.
Uz to, uređaji kao što su olovke i pumpe za inzulin pružaju još veću slobodu i fleksibilnost vašem svakodnevnom životu.
Mit # 3: Propisivanje inzulina znači da se ne možete nositi sa liječenjem dijabetesa
Upotreba inzulina nije znak nemogućnosti kontrole dijabetesa ili ozbiljnih zdravstvenih problema. Dakle, svi ljudi koji imaju dijabetes tipa 1 trebali bi uzimati inzulin.
Osim toga, nakon višegodišnjeg uspješnog liječenja, dijabetičari tipa 2 također trebaju davati inzulin kako bi poboljšali kontrolu glukoze.
Odnosno, inzulin se mora koristiti jer prirodni tok dijabetesa to zahtijeva.
Mit br. 4: Injekcije insulina su bolne
Korištenje modernih inzulinskih šprica i olovki za injekcije gotovo je bezbolno. Najbolji način da prevladate strah od injekcija je pokušati sami ih napraviti. Ako i nakon toga još uvijek osjećate bol, razgovarajte o tome sa svojim liječnikom. Uzrok boli može biti pogrešna tehnika ubrizgavanja, pa čak i temperatura inzulina.
Mit br. 5: Injekcije insulina povećavaju verovatnoću pojave hipoglikemije
Primjena inzulina doista može povećati rizik od hipoglikemije, ali postoje vrste inzulina koji smanjuju vjerojatnost ovog fenomena. Među ljudima koji imaju dijabetes tipa 2 hipoglikemija je rijetka.
Pravilno određivanje potrebne doze inzulina najvažniji je korak za sprečavanje hipoglikemije.
Ali u slučaju nužde, također morate znati kako se nositi s hipoglikemijom.
Mit br. 6: Inzulin pomaže u debljanju, pa je najbolje ne koristiti ga.
Inzulin zapravo može potaknuti apetit, ali njegove koristi nadmašuju rizik debljanja. U stvari, prekomjerna prehrana dovodi do pretilosti. Zdrava prehrana i redovno vježbanje ostaju najefikasniji način borbe protiv debljanja.
Mit br. 7: Inzulin je ovisnik
Ne dolazi do ovisnosti o inzulinu. Ovo je prirodna supstanca koju vam tijelo treba. Podrazumijeva se da upotreba igle za ubrizgavanje inzulina može izazvati misli o upotrebi droga i ovisnosti. Stoga, ako vam špriceve izazivaju zabrinutost, pokušajte s drugim metodama davanja inzulina, poput olovki za injekcije i pumpi za inzulin.
Mit br. 8: Mesto ubrizgavanja inzulina nije važno
Mjesto primjene inzulina određuje brzinu njegove apsorpcije.
Injekcije u trbuh karakterizirane su najvećom stopom apsorpcije, dok se nakon injekcija u bedro i stražnjicu hormon apsorbira sporije.
Uvek ubrizgavajte inzulin u potkožnu masnoću. Uz to, potrebno je redovno mijenjati mjesto ubrizgavanja. Višestruke injekcije na istom mestu smanjuju apsorpciju inzulina.
Mit 9: Nakon što započnete sa upotrebom insulina, morate ga stalno ubrizgavati
Ljudima sa dijabetesom tipa 1 potreban je inzulin jer njihov gušterača potpuno gubi sposobnost proizvodnje inzulina. Liječenje dijabetesa tipa 1 također uključuje pravilnu prehranu i vježbanje.
Osobe sa dijabetesom tipa 2 još uvijek mogu proizvesti inzulin, ali s vremenom, preopterećene beta stanice gušterače mogu u potpunosti izgubiti sposobnost izdvajanja dovoljno inzulina.
Ali dijabetičari tipa 2 koji koriste inzulin, ako se kontrola glukoze poboljša, mogu preći na oralne antidijabetičke lijekove i čak smanjiti količinu uzetog lijeka.
Mit br. 10: Upotreba inzulina znači da možete jesti što god želite.
U stvari, zbog nezdrave prehrane potrebno je unositi više inzulina radi snižavanja glukoze u krvi. Dakle, najefikasniji način upotrebe inzulina je u kombinaciji sa zdravom prehranom i vježbanjem.
Liječenje dijabetesa tipa 2 bez inzulina - jetra najefikasnijih lijekova

Liječenje šećerne bolesti tipa 2 može se odvijati bez upotrebe inzulina, ali samo podložno dijeti bez ugljikohidrata i upotrebi specijaliziranih skupina lijekova.
Jednostavni su za upotrebu, inhibiraju razvoj komplikacija u obliku sljepoće, nekroze, bolesti bubrega i jetre.
Uprkos djelotvornosti lijekova koji nisu tipa inzulina, treba ih koristiti samo uz saglasnost dežurnog liječnika, jer je za svakog pacijenta odabran lijek iz određene grupe.
Liječenje dijabetesa tipa 2 bez inzulina
Sulfonilurea preparati
Oblik oslobađanja lijeka Maninil
Snažan lijek koji se tradicionalno koristi kod dijabetesa tipa 2. Dostupno u nekoliko doza 1,75, 3 i 5 mg aktivne tvari. Obično je u prisustvu dijabetesa tipa 2 pacijentima propisano 1,75 mg lijeka.
Ako je potrebno, prilagođavanje doze može se obavljati ne više od jednom tjedno. Lijek uzimajte odmah nakon jela jednom dnevno u isto vrijeme. U rijetkim slučajevima liječnik propisuje dvije dnevne doze.
Trajanje terapije Maninil-om određuje se zasebno za svakog pacijenta.
Proizvod treće generacije koji se odlikuje vidljivim rezultatima, ali istovremeno ima vrlo visoku cijenu koju samo mali postotak pacijenata može platiti. Lijek je dostupan u dozama od 1 do 4 g aktivne tvari.
Uobičajeno je započeti liječenje minimalnom dozom od 1 g, što u većini slučajeva omogućava dobivanje prilično izraženog i dugoročnog rezultata. Ako minimalne doze ne daju željeni učinak, mora se prilagoditi svakih 14 dana. Uzimajte Amaryl prije jela jednom dnevno.
Trajanje terapije određuje se zdravstvenim stanjem pacijenta.
Diabetalong
Diabetalong omogućava dugotrajno praćenje nivoa šećera u krvi
Jeftin alat koji vam omogućuje dugoročno praćenje nivoa šećera u krvi. Uzimajte lijek u dozi od 80 mg dva do tri puta dnevno. Propisanu količinu tvari moguće je revidirati tek nakon 14 dana od početka uvođenja nove doze.
Ako se odabere modifikovana izloženost Diabetalong, preporučuje se liječenje započeti s 30 mg aktivne tvari. Prilagođavanje propisanih doza se takođe vrši svaka dve do tri nedelje.
Nakon postizanja maksimalne moguće dnevne doze i nedostatka rezultata, lijek se zamjenjuje sličnim.
Lijek sličan po učinku Diabetalong sa istom aktivnom supstancom. U prvoj sedmici terapije preporučuje se uzimanje 80 mg glavne komponente tri puta dnevno. U većini slučajeva takva terapija daje željeni rezultat i omogućava pacijentu da izbjegava uzimanje inzulina.
Kao i u slučaju drugih lijekova ovog tipa, doza se može prilagoditi ne češće od dvije sedmice. Za vrijeme liječenja pacijent mora nužno održavati dijetu s malo ugljikohidrata i baviti se fizičkom aktivnošću.
Trajanje terapije određuje se uzimajući u obzir složenost stanja dijabetesa tipa 2.
Glinidi za dijabetes
NovoNorm lijek za liječenje dijabetesa
Moderan lijek koji bi trebao održavati razinu šećera u krvi na normalnom nivou. Lijek se uzima prije jela.Početna doza NovoNorma je 0,5 mg aktivne supstance.
Ukupno se preporučuje uzimanje od tri do četiri doze lijeka dnevno. Svakih 7-14 dana trebate provjeriti nivo šećera na glavi ili nakon jela. Na osnovu rezultata donosi se odluka o mogućem prilagođavanju lijeka.
Trajanje terapije u ovom slučaju u potpunosti ovisi o uspjehu liječenja i određuje se zasebno za svakog pacijenta.
Lijek je dostupan u nekoliko doza od 0,5, 1 i 2 mg aktivne tvari. U prvoj sedmici liječenja, pacijent bi trebao uzimati minimalnu količinu lijeka četiri puta dnevno.
U nedostatku izraženog terapijskog rezultata, svake dvije sedmice dopušteno je prilagođavanje lijeka. Ako nakon postizanja doze od 2 mg nije moguće postići izražen rezultat, vrijedno je potpuno prekinuti liječenje Diagninidom i preći na drugi lijek.
Trajanje liječenja također se određuje isključivo pojedinačno, uzimajući u obzir stanje bubrega, jetre i drugih organa.
Biguanidi za dijabetes
Siofor lijek za dijabetes
Ovaj alat možete koristiti kao monoterapiju, kao i u kombinaciji s drugim lijekovima za smanjenje šećera u krvi. U početnoj fazi terapije pacijenti bi trebali primiti 500 mg aktivne tvari jedan do tri puta dnevno.
Nakon 15 dana, u nedostatku izraženog rezultata, provodi se prilagođavanje doze. Ako povećanje ne dovede do očekivanog učinka, liječnik može predložiti da se lijek potpuno ukine ili uključi u kombiniranu terapiju.
Prije nego što imenuje Siofor, liječnik preporučuje da prvo isprobate dijetu i vježbanje sa niskim udjelom ugljikohidrata.
Formmetin pomaže u kontroli šećera u krvi
Lijek sličan Sioforu koji omogućava kontrolu šećera u krvi. Uzima se neposredno prije jela kako ne bi došlo do naglog skoka inzulina.
U prvoj sedmici terapije preporučuje se uzimanje 0,5 mg aktivne tvari jednom ili dva puta dnevno ili 850 mg jednom dnevno. Svake dvije sedmice endokrinolog može prilagoditi dozu radi postizanja željenog terapijskog efekta.
Maksimalna dnevna doza Formentina je 3 g. Ako ova doza ne daje odgovarajući rezultat, lijek se u potpunosti ukida.
Prilično moćan lijek koji ne samo da može izgladiti šećer u krvi, već također pomaže smanjiti tjelesnu težinu. Bagomet se propisuje pacijentima koji pate od povećane tjelesne težine i gojaznosti.
Pacijentima sa normalnim indeksom tjelesne mase krajnje je kontraindiciran. Da bi se postigao izražen rezultat u prvih sedam do četrnaest dana terapije, pacijent konzumira 500 mg aktivne tvari dva puta dnevno prije jela ujutro i navečer.
Dozvoljeno je uzimati 850 mg lijeka jednom dnevno. Trajanje terapije određuje se individualno.
Troškovi lijekova
| Maninil | 150-250 rubalja | 61-102 grivna |
| NovoNorm | 250 rubalja | 102 grivna |
| Diaglinid | 300-500 rubalja | 123-205 grivna |
| Siofor | 250-500 rubalja | 102-205 grivna |
| Formentin | 300 rubalja | 123 grivna |
| Amaril | 1000-5000 rubalja | 410-2050 grivna |
| Diabetalong | 100-200 rubalja | 41-82 grivna |
| Gliclazide | 100-300 rubalja | 41-123 grivna |
| Bagomet | 200-600 rubalja | 82-246 grivna |
Dodatne preporuke za lečenje
Da biste poboljšali učinak terapije, morate se pridržavati niza dodatnih savjeta:
- prestanite pušiti i piti alkoholna pića, ona sadrži ogromnu količinu ugljikohidrata, a nikotin pojačava negativan utjecaj na tijelo tj.
- potrebno se baviti fizičkom aktivnošću, čak i obične šetnje svježim zrakom dat će energiju i pomoći će u održavanju težine na potrebnom nivou, što je posebno važno za bolesti dijabetesa,
- pacijenti s dijabetesom tipa 2 trebali bi jesti često, ali u malim obrocima kako ne bi došlo do naglih promjena hormona,
- samostalno ne kombiniraju ili zamjenjuju propisane lijekove, uključujući promjenu njihovih doza i broja dnevnih doza,
- pazite na krvni pritisak, što, začudo, može signalizirati i zdravstvene probleme,
- pokušajte smanjiti tjelesnu težinu ako ste je povećali ili lagano povećali,
- nemojte jesti veliku količinu masne i začinjene hrane kako biste svojoj gušterači omogućili maksimalno opuštanje,
- ako je teško odbiti slatkiše, uzimajte posebne sigurne biološke dodatke koji odvraćaju žudnju, povećavaju raspoloženje i postepeno vam omogućavaju da ne razmišljate o štetnim proizvodima.
Kada dijagnosticirate dijabetes tipa 2, ugljikohidrate, koji su glavni uzrok bolesti, treba odmah isključiti iz vaše prehrane.
Složene ugljikohidrate također bi trebalo ograničiti, dopuštajući sebi samo nekoliko obroka tjedno za održavanje potrebne razine energije u tijelu.
Ako slijedite ovu preporuku i uzmete opisane lijekove, ne samo da možete normalizirati svoje stanje, već i izliječiti dijabetes za cijeli život.
Koje su vrste dijabetesa tipa 1?

Dijabetes tipa 1 je bolest ovisna o insulinu kod koje tijelo ne može pravilno metabolizirati ugljikohidrate, a u manjoj mjeri i ostale komponente hrane. Ovu bolest karakteriše nedostatak inzulina. Inzulin je hormon koji se luči iz gušterače. Služi za proizvodnju glukoze i drugih komponenti u energiji.
Opće informacije
Dijagnoza dijabetesa tipa 1 (inzulinizirana) temelji se na krvnim pretragama. Ljudima koji pate od dijabetesa tipa 1 potrebne su redovne porcije inzulina. Od posebnog značaja za liječenje su fizička aktivnost i redovno provjeravanje razine šećera u krvi.
Nažalost Danas ne postoje efikasne metode za prevenciju dijabetesa tipa 1.
Da li je moguće zamijeniti inzulin?
Danas je dijabetes tipa 1 ozbiljna bolest. Tretman traje ceo život kroz injekcije insulina. Ako se ne liječi, bolest će se početi brzo razvijati i na kraju dovesti do smrti. DM 1 naučio se liječiti uz pomoć lijeka u kasnim 1920-ima. Do ovog trenutka dijagnoza je bila smrtna kazna. Pacijenti su umrli nekoliko mjeseci kasnije.
Prenizak ili previsok šećer - smrtonosan za tijelo. Naučno je dokazano da s ovom bolešću ljudi mogu živjeti punim životom, bez rizika od komplikacija. Međutim, s dijagnozom dijabetesa tipa 1, nemoguće je učiniti bez injekcija iz ovog lijeka.
Vrste dijabetesa
- Dijabetes tipa 1, u pravilu, nastaje kao rezultat uništenja stanica pankreasa koje proizvode inzulin. Insulin se koristi za korekciju nivoa glukoze u krvi. Glavna karakteristika bolesti je da tijelo proizvodi autoantitijela koja uništavaju stanice gušterače.
Ovaj dijabetes se javlja kod djece i adolescenata. Kod dijabetesa tipa 2, u pravilu se razvija smanjena osjetljivost tkiva na inzulin, koji se proizvodi u potrebnim količinama. Ova vrsta dijabetesa javlja se kod starijih ljudi nakon 50 godina.
Za borbu protiv njega koriste se posebni lijekovi koji poboljšavaju proizvodnju inzulina. Dijabetes tipa 3, u pravilu, se razvija neprimetno, kombinira dvije vrste dijabetesa. Često se naziva i latentnim autoimunim dijabetesom kod odraslih.
Liječiti se inzulinom ili lijekovima koji pomažu u proizvodnji inzulina - nema smisla, pankreas će brzo iscrpiti svoje snage za razvoj ovog lijeka.
Kada se propisuje insulin: recept za dijabetes

Rezultati testova na šećer ukazuju na povećan nivo glukoze u krvi. Svaka osoba ima pitanje šta učiniti u ovoj situaciji i koje lijekove treba uzeti da bi se smanjila kada možete uzimati inzulin.
Smatra se da je inzulin, lijek koji se koristi za održavanje normalne razine šećera, propisan samo osobama koje imaju dijabetes tipa 1. Međutim, u nekim slučajevima se insulin može propisati za tip 2 ove bolesti.
Kako utvrditi da li je osobi potreban inzulin? Među ljekarima postoji izreka da za svakog pacijenta koji boluje od dijabetesa postoji vremensko ograničenje uzimanja inzulina. U liječenju dijabetesa bilo koje vrste, glavna stvar je ne propustiti trenutak njegovog imenovanja. Ponekad postoje slučajevi da je pacijent jednostavno umro, ne čekajući imenovanje ovog lijeka.
Preporuke za primjenu inzulina kod dijabetesa tipa 2
Budući da je ovo najvažniji organ u svim metaboličkim procesima tijela, kvarovi u njegovom radu mogu dovesti do ozbiljnih negativnih posljedica.
Gušterača sadrži takozvane β stanice koje su odgovorne za proizvodnju prirodnog inzulina. Međutim, s godinama se broj ovih ćelija smanjuje. Prema medicinskoj statistici, nakon dijagnoze - dijabetes melitusa tipa 2, pacijentu se bez greške propisuje insulin nakon 7-8 godina.
Uzrokuje kod stupnja gušterače
- visoka glukoza koja iznosi više od 9 mmol / l,
- uzimanje velikih doza lijekova koji sadrže sulfonilureju,
- liječenje bolesti alternativnim metodama.
Visoka glukoza u krvi
Ljekari kažu da ako je glukoza visoka na prazan stomak onda će se nakon jela ipak značajno povećati. I tada je moguća situacija kada inzulin koji proizvodi gušterača nije dovoljan da neutralizira visoki šećer u krvi.
U slučajevima kada visoka razina šećera postane konstantna, započinje proces smrti ćelija pankreasa. Inzulin se proizvodi sve manje i manje. Visoke razine šećera traju i prije i nakon jela.
Da bi se gušterača mogla suočiti sa šećerom i kako bi se stanice omogućile da se oporave, pacijentu se može propisati insulin. Dozu ovog lijeka treba strogo izračunati na osnovu individualnih karakteristika pacijenta i razine glukoze.
Privremena primjena inzulina pomaže obnaviti gušteraču i početi samostalno proizvoditi dovoljni nivo inzulina. Možete otkazati unošenje inzulina na osnovu krvne pretrage na sadržaj šećera. Takva analiza može se obaviti u bilo kojoj gradskoj klinici.
U savremenoj medicini postoji nekoliko oblika inzulina. Ovo će pomoći u odabiru prave doze i učestalosti primjene bolesnika, i s dijabetesom tipa 1, i s drugim. U početnoj fazi bolesti pacijentu se propisuje ne više od dvije injekcije inzulina dnevno.
Često pacijenti odbijaju lijekove koji sadrže inzulin vjerujući da su propisani u posljednjem stadijumu bolesti. Ali liječnici savjetuju da ne odustaju od upotrebe inzulina, jer će njegove injekcije pomoći vratiti funkciju gušterače. Nakon normalizacije razine šećera, inzulin se može poništiti i pacijentu su propisane tablete koje održavaju stabilnu razinu šećera.
Visoke doze sulfonilureje
Vrlo često se pripravci koji sadrže sulfonilureju koriste za obnavljanje funkcija β ćelija pankreasa. Podstiču proizvodnju inzulina pomoću gušterače i pomažu u održavanju razine šećera. Ovi lijekovi uključuju:
- dijabeton
- glimiperid ili njegovi analozi,
- Manin.
Ti lijekovi imaju dobar stimulativni učinak na gušteraču. Međutim, visoke doze ovih lijekova mogu dovesti do povratne reakcije.
Bez propisivanja ovih lijekova pankreas bi mogao samostalno proizvoditi inzulin 10 godina, nakon što je lijek propisao 8 godina, ali ukoliko se primene prevelike doze lijekova, pankreas će moći proizvoditi inzulin samo 5 godina.
Svaki lijek za poboljšanje gušterače može se koristiti bez prekoračenja preporučene doze. U kombinaciji s pravilnom prehranom, to može pomoći u snižavanju razine šećera. Glavni princip prehrane treba biti uporaba minimalne količine ugljikohidrata, posebno onih koje nalazimo u slatkišima.
Nestandardne metode liječenja dijabetesa
Ponekad stariji pacijenti osjećaju nagli porast razine šećera u tijelu. Ni dijeta ni uzimanje lijekova ne mogu sniziti njegov nivo. Na pozadini visokih vrijednosti šećera, težina osobe se također može promijeniti. Neki ljudi brzo dobijaju na težini, a neki jako gube na težini.
Uz ove znakove bolesti, liječnik treba prepoznati uzrok bolesti i propisati pravo rješenje. U takvim slučajevima uzrok povećanja šećera može biti akutni pankreatitis ili autoimuni dijabetes koji se javlja samo kod odraslih.
Dodatni simptomi akutnog pankreatitisa mogu uključivati:
- uporna mučnina
- vrtoglavica
- bol u trbuhu.
U ovom slučaju pokušaj normalizacije nivoa šećera uz pomoć tableta biće neefikasan. Razina šećera i dalje će rasti, a to može dovesti do tužnih posljedica, uključujući smrt.
U akutnom pankreatitisu pacijentu je propisana doza inzulina. Potrebno je ubrizgati inzulin sa takvom bolešću tokom života. Međutim, ovo je nužna mjera, jer u protivnom osoba može umrijeti s povećanjem šećera u tijelu.
Ako osoba ima autoimuni dijabetes, može biti teže propisati pravi tretman nego bilo kojoj vrsti dijabetesa, posebno kad je bolest dovoljno spora.
Stvar je u tome da u ljudskom tijelu ima antitijela na β stanice gušterače, inzulin i njegove receptore. Njihovo djelovanje usmjereno je na suzbijanje funkcija organskih stanica, a takav mehanizam je karakterističan i za dijabetes melitus tipa 1.
Ako je ovo dijabetes tipa 1, funkcioniranje gušterače može biti narušeno još u djetinjstvu, a inzulin se već može propisati, tada se kod autoimunog dijabetesa destrukcija β stanica događa tijekom 30-40 godina. Međutim, rezultat će biti identičan - pacijentu su propisane injekcije insulina.
Sada se vodi aktivna rasprava među lekarima o tome u kom stadijumu bolesti treba da se propiše insulin. Mnogi pacijenti pokušavaju uvjeriti ljekare da im ne treba inzulin i uvjeravaju ih da započnu liječenje tabletama. Neki ljekari također misle da liječenje inzulinom treba započeti što je moguće prije.
Kada pacijenti imaju strah od inzulina, to se može objasniti. Međutim, njegovo imenovanje u kasnijoj fazi bolesti nije uvijek opravdano. Pravovremena primjena ovog lijeka pomaže da se norma šećera u kratkom vremenu vrati u normalu, a zatim na neko vrijeme odustane od njegove upotrebe.
Svaki pacijent treba upamtiti da liječnik ne propisuje inzulin bez valjanog razloga. Injekcije inzulina ne ometaju puni život i vode aktivan stil života. Ponekad, što prije pacijentu bude propisan inzulin, veća je vjerovatnoća da će pacijent izbjeći komplikacije bolesti.
Kako se riješiti inzulina

U posljednje vrijeme na internetu sve češće možete pronaći članke o izlaganju inzulina.
U njima se čini da je injekcija insulina kod dijabetesa nešto zastarjelo, neopravdano i štetno, a ne odgovara nivou savremene medicine.
Alternativa injekcijama naziva se raznim narodnim lijekovima koji vam omogućuju da se riješite inzulinske ovisnosti, pa čak i steknete zdravlje.No, je li moguće vjerovati ljudima koji pate od dijabetesa takvim člancima ako je život u pitanju?
Kada je potreban inzulin
Uzimanje inzulina neophodno je osobama obolelim od dijabetesa tipa 2 u sledećim slučajevima:
- tokom trudnoće (trudnica je jednostavno nemoguća održavati dijetu koja održava potrebnu razinu šećera u krvi, stoga joj se prepisuju injekcije prije porođaja),
- hirurškom intervencijom,
- s moždanim udarima i srčanim udarima,
- sa značajnim nedostatkom inzulina.
Kao i u slučaju trudnoće, tijekom moždanog udara ili nakon operacije nećete moći slijediti dijetu, pa je najbolji izlaz iz situacije da privremeno uzmete hormon.
Usput, kod dijabetesa drugog tipa inzulin se propisuje samo ako ga nema dovoljno u organizmu. Ako je problem neosjetljivost tkiva na hormon, njegova upotreba je jednostavno beskorisna.
Kada i kako se riješiti inzulina
Dakle, bez ozbiljnih posljedica za tijelo, samo osobe koje pate od dijabetesa tipa 2 mogu odbiti inzulin ako je on propisan privremeno. U svim ostalim slučajevima potrebne su injekcije inzulina, a odbijanje istih može biti kobno.
Da biste izbjegli pogreške, prije odbijanja inzulina svakako se posavjetujte s liječnikom. Pored toga, takvo odbijanje će zahtijevati radikalnu promjenu uobičajenog ritma života, jer ćete se morati pridržavati stroge prehrane i redovno vježbati, jer fizička aktivnost pomaže preraditi malo šećera u tijelu.
Ne možete oštro odbiti inzulin, doza se mora postepeno smanjivati kako bi tijelo imalo vremena za prilagodbu. Istovremeno, narodni lijekovi mogu vratiti razinu šećera u krvi u normalu - dekocija bobica i lišća borovnice ili lanenih sjemenki.
Da li je dijabetes tipa II bliži oporavku odvikavanja od insulina?

Uzrok dijabetesa tipa I još nije poznat liječnicima, postoje samo hipoteze koje ukazuju na genetsku, imunološku predispoziciju.
Autoimuni procesi, bolesti virusne etiologije uništavaju beta ćelije gušterače, kao rezultat toga inzulin prestaje da se luči.
U pravilu, ako se dijabetes tipa I pojavi u starosti, to je već miješani dijabetes.
Šta je dijabetes tipa II? To je najčešći oblik bolesti. Za razliku od tipa I, kod dijabetesa inzulin se luči i cirkulira se u tijelu, ali stanice organa na njega postaju neosjetljive. Ovu bolest nazivamo više nije endokrina (povezana s disfunkcijom endokrinih žlijezda), već metaboličkom bolešću.