Što je steroidni dijabetes opis, znakovi, prevencija
Steroidni dijabetes (tip 1 sekundarni dijabetes) je tip dijabetesa koji nastaje kao rezultat produženog nivoa hormona, poput kortikosteroida u krvi.  Ponekad se može pojaviti kao komplikacija i nakon drugih bolesti koje su povezane s proizvodnjom inzulina. Međutim, u pravilu se bolest počinje pojavljivati nakon duže upotrebe određenih lijekova. Zbog toga se ova bolest naziva i šećerna bolest.
Ponekad se može pojaviti kao komplikacija i nakon drugih bolesti koje su povezane s proizvodnjom inzulina. Međutim, u pravilu se bolest počinje pojavljivati nakon duže upotrebe određenih lijekova. Zbog toga se ova bolest naziva i šećerna bolest.
Lijekovi koji mogu uzrokovati
Glukokortikoidni lekovi, na primer, deksametazon, hidrokortizon, prednizon, koriste se kao protivupalni lekovi koji se koriste u lečenju:
Steroidni dijabetes se po pravilu manifestuje kod uzimanja diuretika:
- Kontrole rađanja
- Tiazidni diuretici: nefriks, hipotiazid, Navidreks.
Velike doze kortikosteroida koriste se i kao protuupalna terapija nakon operacije za transplantaciju organa poput bubrega.
Nakon operacije, svi pacijenti moraju uzimati ove lijekove za održavanje imuniteta. Takvi ljudi su najosjetljiviji na bolesti, posebno u pravilu pati donorski organ.
Steroidni dijabetes se ne razvija kod svih bolesnika. Međutim, uz redovitu upotrebu hormonskih lijekova postoji rizik od ove bolesti.
 Da biste izbjegli bolest, trebali biste smršavjeti, počnite nadzirati svoju težinu, vježbati i unositi promjene u prehrani.
Da biste izbjegli bolest, trebali biste smršavjeti, počnite nadzirati svoju težinu, vježbati i unositi promjene u prehrani.
Ako osoba zna za predispoziciju za dijabetes, ni u kojem slučaju ne smije sama sebi propisati tečaj uzimanja hormonskih lijekova. Takvi lijekovi mogu nanijeti značajnu štetu tijelu.
Manifestacije
Steroidni dijabetes nema naročitih manifestacija.
Simptomi poput stalnog osjećaja žeđi i povećanja šećera u urinu gotovo su nevidljivi. Pored toga, fluktuacije šećera takođe su gotovo neprimetne. U pravilu se ova bolest odvija mirno bez ikakvih očiglednih znakova. Postoji nekoliko prepoznatljivih simptoma ove bolesti: opća slabost tijela, umor i loše zdravlje. Međutim, ovi znakovi se dijagnosticiraju kod pacijenata sa različitim bolestima. Takve manifestacije mogu ukazivati na kvar u kore nadbubrežne žlijezde.
Kod ove vrste dijabetesa vrlo je rijetko moguće primijetiti miris acetona iz usta, ali to se događa kada je bolest u posljednjoj fazi. Retko se ketoni nalaze u urinu. Pored toga, vrlo često se događa suprotan rezultat, zbog čega postaje izuzetno teško odabrati pravi tretman. Zato se indikatori prilagođavaju prehranom i beznačajnim opterećenjima na tijelo.
Šta se može liječiti?
Liječenje ove vrste dijabetesa usmjereno je na stabilizaciju:
- Šećer u krvi kod pacijenta
- Eliminacija uzroka koji su doprinijeli povećanju kortikosteroida u kore nadbubrežne žlijezde.
To se događa kada je pacijentu potrebna operacija: višak tkiva nadbubrežne žlijezde uklanja se operativno. Takav postupak poboljšava tijek bolesti, a postoje slučajevi kada se bolest potpuno odstupi, dovodeći razinu šećera u normalu. Naročito je taj efekat moguće postići ako se pridržavate dijeta br. 9 koja je propisana za povišen holesterol ili za smanjenje težine.
Lijekovi uzimaju potrebne lijekove koji mogu sniziti šećer u krvi.
U prvoj fazi liječenja liječnik propisuje lijekove sulfaniluree, međutim, oni pogoršavaju metabolizam ugljikohidrata u tijelu pacijenta. U tom slučaju bolest se potpuno prebacuje na inzulinski ovisan tip. Redovno praćenje kilograma jedna je od najvažnijih faza liječenja. To je zbog činjenice da ako se težina pogorša, onda će tijek bolesti nastaviti u teškom obliku.
Takođe biste trebali napustiti lijekove, zbog kojih se pojavila ova bolest. U pravilu, liječnik u ovom slučaju odabire analoge koji ne utječu negativno na pacijentovo tijelo. Mnogi ljekari preporučuju kombiniranje liječenja tabletama sa injekcijama. Takva metoda liječenja povećava nekoliko puta šanse za obnovu stanica gušterače, koje su odgovorne za proizvodnju inzulina. Nakon ove faze tijek bolesti izgleda moguće kontrolirati promatranjem dijeta.
Bilo koje metode za liječenje dijabetesa steroida moraju se dogovoriti s liječnikom.
Steroidni dijabetes: simptomi, dijagnoza i metode liječenja
Uzrok povišene glukoze može biti produženi višak steroida u krvi. U tom slučaju se postavlja dijagnoza steroidnog dijabetesa. Najčešće, neravnoteža nastaje zbog propisanih lijekova, ali može biti i komplikacija bolesti koje vode povećanju oslobađanja hormona. U većini slučajeva patološke promjene u metabolizmu ugljikohidrata su reverzibilne, nakon povlačenja lijeka ili ispravljanja bolesti oni nestaju ali u nekim slučajevima mogu potrajati i nakon liječenja.
Najopasniji steroidi za ljude koji imaju dijabetes tipa 2. Prema statistici, 60% pacijenata mora hipoglikemijska sredstva zameniti insulinskom terapijom.
Steroidni ili lijek izazvan lijekovima, dijabetes je bolest koja dovodi do hiperglikemije. Razlog tome je nuspojava glukokortikoidnih hormona, koji se naširoko koriste u svim granama medicine. Smanjuju aktivnost imunološkog sistema, imaju protivupalna dejstva. Glukokortikosteroidi uključuju hidrokortizon, deksametazon, betametametazon, prednizolon.
Ubrzo, ne više od 5 dana, terapija ovim lekovima je propisana za bolesti:
- maligni tumori
- bakterijski meningitis
- KOPB je hronična bolest pluća
- gihta u akutnom stadiju.
Dugoročno, više od 6 mjeseci, liječenje steroidima može se koristiti za intersticijsku pneumoniju, autoimune bolesti, upale crijeva, dermatološke probleme i transplantaciju organa. Prema statističkim podacima, učestalost dijabetesa nakon upotrebe ovih lijekova ne prelazi 25%. Na primjer, u liječenju plućnih bolesti hiperglikemija se primjećuje kod 13%, kožni problemi - kod 23,5% bolesnika.
Rizik od steroidnog dijabetesa povećava se za:
- nasljedna predispozicija za dijabetes tipa 2, rođaci prvog reda s dijabetesom,
- gestacijski dijabetes tokom najmanje jedne trudnoće,
- predijabetes
- gojaznost, posebno trbušna
- policistični jajnik,
- starije dobi.
Što je veća doza uzimanih lijekova, veća je vjerovatnoća za steroidni dijabetes:
Bolest dobija ICD kod od 10 E11 ako je funkcija gušterače djelomično sačuvana, a E10 ako su beta stanice uglavnom uništene.
Svi pacijenti koji uzimaju steroide trebali bi znati simptome specifične za dijabetes:
- poliurija - pojačano mokrenje,
- polidipsija - jaka žeđ, nakon slabljenja gotovo da ne slabi,
- suve sluzokože, posebno u ustima,
- osetljiva, ljuskava koža
- stalno umorno stanje, smanjene performanse,
- uz značajan nedostatak inzulina - neobjašnjiv gubitak težine.
Ako se pojave ovi simptomi, potrebno je dijagnosticirati steroidni dijabetes. Najosjetljiviji test u ovom slučaju je test tolerancije na glukozu. U nekim slučajevima mogu se pokazati promjene u metabolizmu ugljikohidrata već 8 sati nakon početka uzimanja steroida. Dijagnostički kriteriji su isti kao i za ostale vrste dijabetesa: glukoza na kraju testa ne smije biti veća od 7,8 mmol / l. S povećanjem koncentracije na 11,1 jedinica, možemo govoriti o značajnom metaboličkom poremećaju, često nepovratnom.
Kod kuće se steroidni dijabetes može otkriti pomoću glukometra, razina iznad 11 nakon jela, ukazuje na početak bolesti. Šećer na glavi kasnije raste, ako je viši od 6,1 jedinica, za dodatni pregled i liječenje trebate kontaktirati endokrinologa.
Muči vas visoki krvni pritisak? Znate li da hipertenzija dovodi do srčanih i moždanih udara? Normalizirajte svoj pritisak. Mišljenje i povratne informacije o metodi pročitajte ovdje >>
Simptomi šećerne bolesti možda nisu prisutni, tako da je uobičajena kontrola glukoze u krvi prva dva dana nakon primjene glukokortikoida. Uz dugotrajnu upotrebu lijekova, na primjer, nakon transplantacije testovi se daju svakog tjedna tijekom prvog mjeseca, zatim nakon 3 mjeseca i šest mjeseci, bez obzira na prisutnost simptoma.
Steroidni dijabetes uzrokuje dominantno povećanje šećera nakon jela. Noću i ujutro prije jela, glikemija je prvi put normalna. Zbog toga, korišteni tretman trebao bi tijekom dana smanjiti šećer, ali ne izazivati noćnu hipoglikemiju.
Za liječenje šećerne bolesti koriste se isti lijekovi kao i za druge vrste bolesti: hipoglikemijski agensi i inzulin. Ako je glikemija manja od 15 mmol / l, liječenje započinje lijekovima koji se koriste kod dijabetesa tipa 2. Veći broj šećera ukazuje na značajno pogoršanje funkcije pankreasa, takvim se pacijentima propisuju injekcije inzulina.
Steroidni dijabetes je prilično ozbiljna bolest, koja je vrsta dijabetesa. Njegov je drugi naziv sekundarni dijabetes tipa 1 ovisan o inzulinu. Bolest zahtijeva ozbiljan stav pacijenta. Ova vrsta dijabetesa može se razviti na pozadini produžene upotrebe određenih hormonskih lijekova, pa je nazivamo lijekom dijabetes.
Steroidni dijabetes odnosi se na one bolesti koje su po prirodi ekstrapankreasne. Odnosno, nije povezano sa problemima u gušterači. Pacijenti koji imaju abnormalnosti u procesu metabolizma ugljikohidrata, ali koji već duže vrijeme koriste glukokortikoide (hormone koje proizvode nadbubrežne žlijezde), mogu se razboljeti od steroidnog dijabetesa melitusa, što je blago.
Manifestacije bolesti nestaju nakon što osoba prestane uzimati hormonske lijekove. U šezdeset posto slučajeva među pacijentima dijabetesom tipa 2, ova bolest dovodi do toga da pacijenti moraju preći na liječenje inzulinom. Uz to, šećerna bolest se može razviti kao komplikacija takvih bolesti kod kojih osoba povećava proizvodnju hormona nadbubrežne kore, na primjer, hiperkortizam.
Koji lijekovi mogu izazvati dijabetes?
Uzrok steroidnog dijabetesa može biti dugotrajna upotreba glukokortikoidnih lijekova, koji uključuju „deksametazon“, „prednizolon“, kao i „hidrokortizon“. Ovi lijekovi su protuupalni lijekovi koji pomažu u izliječenju bronhijalne astme, reumatoidnog artritisa, kao i nekih autoimunih bolesti, među kojima su pemfigus, lupus eritematozus i ekcem. Takođe, ovi lekovi se koriste za lečenje tako ozbiljne neurološke bolesti kao što je multipla skleroza.
Pored toga, dijabetes kod lijekova može se pojaviti zbog upotrebe hormonskih kontracepcijskih pilula, kao i nekih tiazidnih diuretika, koji su diuretici. Takvi lekovi uključuju „Diklotiazid“, „Hipotiazid“, „Nefriks“, „Navidreks“.
Steroidni dijabetes može se pojaviti i kod ljudi nakon transplantacije bubrega. Protuupalna terapija nakon transplantacije organa zahtijeva dugotrajno davanje velikih doza kortikosteroida, pa pacijenti moraju za cijeli život piti lijekove da bi suzbili imunitet. Međutim, steroidni dijabetes ne javlja se kod svih pacijenata koji su podvrgnuti tako teškoj hirurškoj intervenciji, ali je vjerovatnoća mnogo veća zbog korištenja hormona, nego u slučajevima kada liječe druge bolesti.
Ako osoba već duže vrijeme koristi steroide i ima znakove dijabetesa, to ukazuje da je pacijent u riziku. Da bi izbjegli steroidni dijabetes, prekomjerni kilogrami trebali bi smršavjeti i promijeniti način života, redovito radeći lagane fizičke vježbe. Ako je osoba predisponirana za ovu bolest, strogo je zabranjeno uzimati hormone na temelju vlastitih zaključaka.
Dijabetes sa lijekovima karakterizira činjenica da kombinira simptome obje vrste dijabetesa. Na samom početku bolesti kortikosteroidi u velikim količinama počinju oštećivati beta ćelije koje se nalaze u gušterači. Takva simptomatologija je tipična za dijabetes 1. Uprkos tome, inzulin u beta ćelijama i dalje se ubrizgava. Nakon nekog vremena razina inzulina počinje opadati, a tkiva postaju manje osjetljiva na ovaj hormon. Ovi simptomi su karakteristični za dijabetes tipa 2. S vremenom se beta ćelije počinju razgrađivati. Kao rezultat toga, proizvodnja inzulina se zaustavlja. Uobičajeni dijabetes melitus ovisan o inzulinu prolazi na sličan način.
Simptomi steroidnog dijabetesa su isti kao i kod ostalih oblika dijabetesa. Osoba pati od intenzivnog i učestalog mokrenja, muči ga žeđ, a vrlo brzo se pojavljuje osjećaj umora. Ovakvi znakovi bolesti su obično blagi kod pacijenata, pa rijetko na to obraćaju pažnju. Za razliku od dijabetesa tipa 1, pacijenti nemaju nagli gubitak težine. Liječnici nisu uvijek u mogućnosti dijagnosticirati dijabetes melitus čak i nakon što je pacijent uzeo test krvi. Visoke razine šećera u mokraći i krvi su izuzetno rijetke. Nadalje, granične vrijednosti za aceton u analizama pacijenata nalaze se i u izoliranim slučajevima.
Kada se zaustavi proizvodnja inzulina u ljudskom tijelu, steroidni dijabetes je sličan dijabetesu prvog tipa, iako ima karakteristične karakteristike drugog (tkivna otpornost na inzulin). Ova dijabetesa liječi se na isti način kao dijabetes 2. Naravno, sve ovisi o tome kakvim poremećajima u tijelu pacijent pati. Ako pacijent ima problema s viškom kilograma, ali inzulin se i dalje proizvodi, tada bi se trebao pridržavati dijeta i također koristiti lijekove za snižavanje šećera, na primjer, tiazolidindion ili glukofage.
Kada gušterača počne funkcionirati lošije, preporučuje se ubrizgavanje inzulina, što će pomoći smanjenju opterećenja na organu. Ako se beta stanice nisu potpuno atrofirale, pankreas se nakon nekog vremena vraća u normalu. Za isti zadatak liječnici propisuju dijetu s niskim udjelom ugljikohidrata. Pacijenti koji nemaju problema s viškom kilograma trebali bi se pridržavati dijeta br. 9. Za one koji imaju prekomjernu težinu, liječnici preporučuju dijetu br. 8.
Značajke liječenja kada se ne proizvodi inzulin
Liječenje steroidnog dijabetesa ovisi o tome da li se proizvodi inzulin gušterače ili ne. Ako je ovaj hormon prestao da se proizvodi u pacijentovom tijelu, tada je propisan kao injekcija. Da bi tretman bio efikasan, pacijent mora naučiti kako pravilno davati injekcije insulina. Koncentraciju šećera u krvi treba stalno pratiti. Liječenje šećerne bolesti odvija se na isti način kao i kod dijabetesa 1. Ali mrtve beta stanice se više ne obnavljaju.
Postoje neki pojedinačni slučajevi liječenja steroidnog dijabetesa, na primjer, s teškom astmom ili nakon operacije transplantacije bubrega.U takvim je slučajevima potrebna hormonska terapija, iako pacijent razvije dijabetes. Razine šećera moraju se održavati na osnovu dobrog rada gušterače. Uz to, stručnjaci uzimaju u obzir osjetljivost tkiva na inzulin. U tim situacijama pacijentima se propisuju anabolički hormoni, koji predstavljaju dodatnu potporu tijelu, a takođe uravnotežuju učinak glukokortikoida.
Osoba ima određenu količinu hormona nadbubrežne žlijezde, čija se razina razlikuje u svakoj. Ali nisu svi ljudi koji uzimaju glukokortikoide izloženi riziku od dijabetesa. Kortikosteroidi utiču na funkcionalnost gušterače, smanjujući jačinu inzulina. Da bi održala normalnu koncentraciju šećera u krvi, gušterača se mora nositi sa velikim opterećenjima. Ako pacijent ima simptome steroidnog dijabetesa, to znači da su tkiva postala manje osjetljiva na inzulin, a žlijezdi je teško nositi se sa svojim dužnostima.
Rizik od razvoja dijabetesa melitusa povećava se kada osoba ima problema s prekomjernom težinom, konzumira steroide u velikim dozama ili duže vrijeme. Budući da se simptomi ove bolesti ne pojavljuju odmah, starije osobe ili one koji imaju prekomjernu tjelesnu težinu trebaju biti pregledani na prisustvo latentnog oblika dijabetesa prije nego što započnu hormonsku terapiju, jer uzimanje nekih lijekova može provocirati razvoj bolesti.
Da bi se šećer u krvi vratio u normalu, ujutro trebate jesti jednu žlicu na prazan stomak.
Razvoj i upotreba steroida 1940. godine postala je moderno čudo na više načina. Doprinosili su brzom oporavku mnogih pacijenata sa širokim spektrom bolesti.
Steroidi dovode do sljedećih posljedica:
- povećana proizvodnja endogene glukoze,
- snižavanje šećera u krvi
- kršenje proizvodnje aktivne supstance beta ćelijama i suzbijanje lipolize.
Dokazano je i pogoršanje disfunkcije gušterače otočnih ćelija koje proizvode inzulin.
Steroidni dijabetes definira se kao nenormalno povećanje glikemije povezano s primjenom glukokortikoida kod pacijenta s ili bez preliminarne povijesti bolesti ovisne o inzulinu. Kriterijum za dijagnozu ove vrste patologije je određivanje glikemije:
- na prazan stomak - manje od 7,0 mmol / l,
- nakon 2 sata s oralnim testom tolerancije - više od 11,1 mmol / l,
- za pacijente sa simptomima hiperglikemije - manjom od 6,5 mmol / L
Hormonski hemijski glasnici u tijelu se prirodno proizvode nadbubrežne žlijezde i reproduktivni organi. Oni prigušuju imuni sistem i koriste se za liječenje sljedećih autoimunih tegoba,
- astma
- lupus,
- reumatoidni artritis,
- Crohnova bolest
- ulcerozni kolitis.
Kako bi postigli svoj cilj, kortikosteroidi oponašaju efekte kortizola, hormona koji proizvode bubrezi, pa dovode do stresnih situacija zbog visokog krvnog pritiska i glukoze.
Međutim, zajedno s korisnošću, sintetičke aktivne tvari imaju nuspojave, na primjer, povećanje kilograma i prorjeđivanje kostiju kada se uzimaju tokom dužeg vremenskog razdoblja. Kortikosteroidni pacijenti su podložni razvoju induciranog stanja.
U visokim glikemijskim koncentracijama ćelije koje proizvode inzulin oslobađaju više hormona kako bi apsorbirale glukozu. Tako uravnotežuje šećer u normalnim granicama za pravilno funkcioniranje cijelog organizma.
- Blokira djelovanje inzulina.
- Povećajte količinu šećera.
- Proizvodnja dodatne glukoze u jetri.
Udisane sintetske supstance koje se koriste za lečenje astme ne utiču na nivo šećera. Međutim, njegova razina raste u roku od nekoliko dana i variraće ovisno o vremenu, dozi i vrsti hormona:
- efekti oralnih lijekova nestaju u roku od 48 sati nakon prekida liječenja,
- efekti injekcija traju 3 do 10 dana.
Nakon prestanka upotrebe steroida, glikemija postepeno opada, no neki se ljudi mogu razboljeti od dijabetesa tipa 2, koji se moraju liječiti kroz život. Ova vrsta patologije razvija se uz dugotrajnu upotrebu steroida (više od 3 mjeseca).
Procijenjeni faktori rizika za inducirane pacijente uključuju tradicionalne uzroke razvoja patologije 2. stupnja:
- visok indeks tjelesne mase
- porodična istorija
- prisutnost gestacijskog oblika bolesti,
- sindrom policističnih jajnika,
- stariji od 40 godina.
Često pacijenti koji razviju steroidni dijabetes nemaju početne simptome.
Kod onih koji redovno uzimaju kortikosteroide, simptomi se razvijaju postepeno i uključuju:
- suha usta
- zamagljene oči
- pojačana žeđ
- dehidracija
- učestalo mokrenje zbog nemogućnosti bubrega da filtrira svu glukozu u urinu,
- umor i apatija.
Kao i kod svih vrsta ove patologije, početni koraci za poboljšanje kontrole glikemije uključuju modifikaciju životnog stila. Terapija za bolest ovisna o inzulinu ovisi o stupnju inzulinske rezistencije i količini šećera u krvi. Možda je to samo dijeta i fizička aktivnost, ali možda će vam trebati lijekovi protiv dijabetesa ili sintetički hormon.
Dijabetička dijeta je dijeta s ograničenim probavljivim ugljikohidratima. U idealnom slučaju, to treba odrediti pojedinačno za svakog pacijenta, ovisno o:
Dijeta dijabetičarima pokriva potrebe za hranjivim tvarima, vitaminima i mineralima. Obroci bi trebali biti redovni barem 4-5 puta dnevno. Njegova osnova je niskokalorična hrana i lijekovi koji smanjuju glikemiju.
Oralna hipoglikemijska sredstva ili sintetičku aktivnu supstancu propisuje lekar, uzimajući u obzir pojedinačnu težinu inzulinske rezistencije i oslabljenu sekreciju inzulina pankreasa.
Simptomi i prevencija dijabetesa:
Steroidna terapija za upravljanje patološkim stanjem sastoji se od sljedećih pozicija:
- Konstantno praćenje koncentracije glukoze u krvi.
- Redovna fizička aktivnost.
- Zdrava prehrana
- Umereni unos ugljenih hidrata.
- Kućni lijekovi.
Kako je liječenje bolesti prilično komplikovano, potrebno je uzimati sve kortikosteroide koje je propisao liječnik samo jasno slijedeći preporuke. Nemojte prestati uzimati lijek iznenada, jer to može povećati rizik od razvoja steroidnog dijabetesa.
Administracija portala kategorički ne preporučuje samoliječenje i, na prve simptome bolesti, savjetuje da se obratite ljekaru. Naš portal predstavlja najbolje ljekare specijaliste, koje možete zakazati putem interneta ili telefonom. Možete sami odabrati odgovarajućeg doktora ili ćemo ga mi apsolutno odabrati besplatno. Takođe samo kod snimanja kroz nas, Cijena savjetovanja će biti niža nego u samoj klinici. Ovo je naš mali poklon za naše posjetioce. Budite zdravi!
Steroidni dijabetes: dijagnoza, simptomi i liječenje
Dijabetes melitus na kraju prelazi u sekundarni steroidni oblik, kada pacijent ne može bez inzulina. Simptomi se mogu razlikovati od osnovne bolesti. Primjećuju se prekomjerna prehrana, slabost i loše zdravlje. Mi ćemo detaljnije razmotriti u članku.
Steroidni dijabetes je vrsta šećerne bolesti koja ima sekundarni oblik. Bolest se javlja kada je funkcija bubrega narušena, a hormon nadbubrežne kore se izlučuje u višku. Ovaj oblik dijabetesa može biti uzrokovan i dugotrajnom upotrebom hormonskih lijekova.
Lijekovi protiv dijabetesa od steroida
Hormonski lijekovi koji su propisani u liječenju sekundarnog dijabetesa doprinose metaboličkim poremećajima, naročito sintezi proteina. Esencijalni lijekovi - ovo je prednizolon, deksametazon, povezan sa hormonskom grupom, kao i hipotiazid, navidreks, diklotiazid - to su diuretici.
Upotreba takvih lijekova pomaže pacijentima koji boluju od dijabetesa u primarnom obliku u održavanju razine glukoze u krvi i uklanjanju suvišne tekućine iz tijela. Istovremeno, njihova produljena upotreba može izazvati sekundarni oblik - steroidni dijabetes. U tom slučaju pacijent neće moći bez inzulina. U riziku su ljudi s prekomjernom težinom, kao i sportaši koji koriste steroidne lijekove za povećanje mišićne mase.
Postoje još neki lijekovi koji doprinose razvoju sekundarnog dijabetesa: kontraceptivi, diuretici i lijekovi propisani za astmu, krvni pritisak i artrozu.
Prilikom propisivanja hormonskih lijekova trebali biste biti aktivniji kako biste izbjegli pojavu viška kilograma. Liječenje treba strogo nadgledati lekar.
Čim dijabetes pređe u steroidni oblik, pacijent počinje osjećati snažnu slabost, prekomjerni rad i ne prolazi loše zdravlje. Znakovikarakterističan za primarni oblik dijabetesa - stalna žeđ i miris acetona iz usta - vrlo su slabi. Opasnost je da se takvi simptomi mogu pojaviti kod bilo koje bolesti. Stoga, ako pacijent ne blagovremeno savjetuje liječnika, bolest se pretvara u težak oblik steroidnog dijabetesa, popraćen čestim napadima. Potreba za inzulinom sve je veća.
Ako se steroidni dijabetes pojavi tijekom liječenja bolesti poput astme, hipertenzije, artroze i drugih, pacijent osjeća suha usta, učestalo mokrenje, nagli gubitak kilograma.
U nekim slučajevima muškarci počinju imati probleme seksualne prirode, kod žena - zarazne bolesti genitalnih organa.
Neki pacijenti imaju problem sa vidom, trncem i otečenim udovima, neprirodnim osjećajem gladi.
Ako osjetite stalnu slabost i brzo se umorite, bolje je uzeti test urina i krvi na šećer. U pravilu, razina glukoze u njima s pojavom sekundarnog dijabetesa naglo raste i premašuje dopuštene norme.
Zbog činjenice da su simptomi steroidnog dijabetesa slični znakovima bilo koje druge bolesti, može se dijagnosticirati samo rezultatima ispitivanja mokraće i krvi na šećer. Ako sadržaj glukoze u njima premašuje 11 mmol, onda je to najvjerovatnije sekundarni oblik dijabetesa.
Osim toga, endokrinolog imenuje pregled bubrega i nadbubrežne žlijezde. Činjenica uzimanja hormonskih i diuretskih lijekova uzima se u obzir.
Na osnovu ovih faktora propisano je liječenje koje bi trebalo biti usmjereno na smanjenje razine šećera i normaliziranje rada bubrega.
Terapija zavisi od složenosti bolesti. U ranim fazama pacijent može izaći pravilnom prehranom i lijekovima. U zanemarenom stanju potrebna je hirurška intervencija.
Glavni smjerovi u liječenju steroidnog dijabetesa:
- Otkazivanje lijekova koji provociraju prisustvo bolesti.
- Teška dijeta. Pacijent može jesti samo hranu s malo ugljenih hidrata.
- Da biste normalizirali funkcije gušterače i stabilizirali razinu šećera u krvi, propisane su injekcije inzulina (pogledajte također - kako pravilno ubrizgati inzulin).
- Propisani su i drugi lijekovi koji snižavaju razinu šećera.
Insulin se propisuje samo ako drugi lijekovi ne daju željeni efekt u stabilizaciji nivoa šećera. Uzimanje injekcija sprečava ozbiljne komplikacije steroidnog dijabetesa.
U rijetkim slučajevima pacijent treba operacija. Operacija može biti usmjerena na uklanjanje u kore nadbubrežne žlijezde ili suvišnom tkivu, razne neoplazme. Ponekad su obe nadbubrežne žlijezde potpuno uklonjene. Takva operacija može ublažiti tijek bolesti i ponekad se nivo šećera konačno vrati.
Ali, postoji i negativna strana. Nakon operacije narušavaju se metabolički procesi u tijelu, dugotrajno se obnavlja funkcija bubrega. Sve to može dovesti do različitih komplikacija u tijelu. U vezi s tim, hirurška intervencija se koristi vrlo rijetko.
U preventivne svrhe, da biste izbjegli pojavu steroidnog dijabetesa, morate se stalno pridržavati dijeta sa niskim udjelom ugljikohidrata. Ovo je naglasak i za dijabetes i za potencijalne bolesnike.
Ako koristite hormonske lijekove za liječenje drugih bolesti, potrebno je češće vježbati. Inače, postoji rizik od naglog povećanja kilograma, što provocira porast razine šećera u tijelu. Ako osjetite stalni umor, smanjenu sposobnost za rad, morate odmah potražiti savjet specijaliste.
Inzulinski oblik steroidnog dijabetesa u potpunosti se izliječi u rijetkim slučajevima. Važno je razumjeti da bolest ne vrijedi trčati. Pravovremeno kontaktiranje stručnjaka pomoći će vam da izbjegnete ozbiljne posljedice. Samo-lijek ne vrijedi. Terapija će ovisiti o simptomima i individualnim karakteristikama tijela.
Michael, Weisman Diabetes: sve što ljekari nisu spomenuli / Mikhail Weisman. - M .: Vektor, 2012. - 528 c.
Aleshin B. V. Razvoj guša i patogeneza bolesti gušača, Državno medicinsko izdavaštvo Ukrajinskog SSR-a - M., 2016. - 192 str.
Balabolkin M. I. Diabetology, Medicine - M., 2012. - 672 str.

Dozvolite da se predstavim. Moje ime je Elena. Radim kao endokrinolog više od 10 godina. Vjerujem da sam trenutno profesionalac u svojoj oblasti i želim pomoći svim posjetiteljima stranice da riješe složene i ne baš tako zadatke. Svi materijali za stranicu prikupljaju se i pažljivo obrađuju kako bi se što više prenijeli svi potrebni podaci. Prije primjene onoga što je opisano na web mjestu, uvijek je potrebno obavezno savjetovanje sa stručnjacima.
Simptomatologija
U ranim fazama bolesti višak kortikosteroida uzrokuje oštećenje stanica endokrinog gušterače, ali proizvodnja inzulina i dalje traje. To je poteškoća - bolest je već u punom jeku, ali simptomi su još uvijek vrlo slabi i pacijent ne žuri potražiti liječničku pomoć.
Potpunim zaustavljanjem izlučivanja inzulina pojavljuju se simptomi tipični za obični dijabetes:
- Polyuria
- Polidipsija
- Slabost
- Umor,
- Opšte loše stanje.



Iznenadni gubitak težine nije tipičan za dijabetes melitus, kao i nagle promjene glikemije. Koncentracija šećera i acetona u ispitivanim tjelesnim tekućinama (u krvi i urinu) često je blizu normalne. To otežava postavljanje tačne dijagnoze.
Razlozi za pojavu
Steroidni dijabetes nastaje kao rezultat viška kortikosteroida u ljudskoj krvi. Razlozi ovog viška mogu biti vanjski i endogeni.
S endogenim uzrocima može se pojaviti višak hormona kao rezultat bolesti endokrinog sustava. S egzogenim - višak hormona nastaje nakon duže upotrebe glukokortikosteroidnih lijekova.
Egzogeni
Steroidni dijabetes može uzrokovati:
- Tiazidni diuretici (Ezidrex, Hypothiazide).
- Lijekovi koji se koriste u liječenju alergijskih reakcija, poliartritisa, difterije, upale pluća, tifusne groznice, zarazne mononukleoze i mnogih drugih bolesti, uključujući autoimune. Ova kategorija lijekova uključuje Betaspan, Dexamethasone, Prednisolone, Dexon, Anaprilin.
- Protivupalni lekovi koji se koriste posle operacije transplantacije bubrega.
- Kontrole rađanja. Endogeni uzroci
Kršenja hipofize negativno utiču na otpornost tkiva i ćelija organizma na inzulin. Među takvim patološkim stanjima najčešće se susreće Itsenko-Cushingov sindrom, za koji je karakteristično pretjerano izlučivanje hormona kortizola, pomoću nadbubrežne kore.
 Takav se sindrom često manifestira na pozadini Itsenko-Cushingove bolesti, koja se od sindroma razlikuje u tome što se hiperfunkcija nadbubrežne kore razvija drugi put.
Takav se sindrom često manifestira na pozadini Itsenko-Cushingove bolesti, koja se od sindroma razlikuje u tome što se hiperfunkcija nadbubrežne kore razvija drugi put.
Primarni uzrok bolesti je mikroadenoma hipofize.
Gravesova bolest (toksični gušter), autoimuna bolest štitnjače kod koje se smanjuje emisija inzulina i povećava koncentracija glukoze u krvi, takođe može dovesti do razvoja dijabetesa lijekova.
Grupa rizika
Steroidni dijabetes ne nastaje kod svih pacijenata koji uzimaju kortikosteroidne lijekove. Postoje određeni faktori koji povećavaju verovatnoću razvoja ove vrste bolesti:
- Višak kilograma
- Nedostatak vježbe,
- Nepravilna prehrana.



Prekomjerna težina, koja se može pojaviti i kao posljedica fizičke neaktivnosti, dovodi do povećanja u krvi imunoreaktivnog inzulina, lipida, holesterola, glukoze i kršenja krvnog pritiska. S porastom indeksa tjelesne mase, koji se izračunava dijeljenjem mase s kvadratom visine u metrima, na 27 kg / m2, to vodi do smanjenja osjetljivosti tkiva na inzulin.
Prevladavanje čistih, lako apsorbiranih šećera (industrijskog šećera, meda), jednostavnih ugljikohidrata i smanjenja bjelančevina u prehrani remeti metaboličke procese u tijelu, što može uzrokovati pretilost.
Dijagnostika
Složenost dijagnoze ove bolesti je da pokazatelji ispitivanja krvi i urina mogu samo malo premašiti utvrđene norme. Preciznija dijagnostička metoda je test tolerancije na glukozu kojim se utvrđuje prisustvo predijabetesa.
Dijagnoza šećerne bolesti može se postaviti povećanjem glukoze u krvi s 6 mmol / L na prazan želudac na 11 mmol / L nakon napunjenosti otopinom glukoze. Tada se dijagnosticira njegov tip.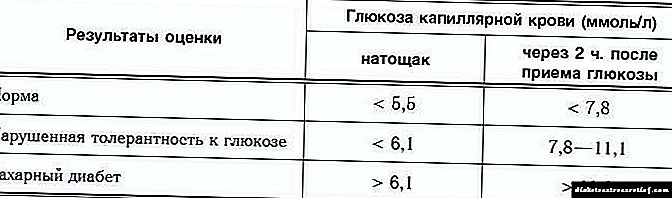
Da bi se utvrdio steroidni dijabetes, provode se dodatni testovi: 17-ketosteroidi i 17-hidroksikortikosteroidi u urinu, krvni test za razinu hormona koji proizvodi kore nadbubrežne žlijezde, hipofiza.
Steroidni dijabetes liječi se po istim pravilima kao i dijabetes tipa 2 i kriteriji za naknadu su isti.
Efikasan tretman za steroidni dijabetes je sljedeći:
- Kortikosteroidno povlačenje,
- Primjena inzulina
- Dijeta
- Uzimanje antidijabetičkih lekova
- Hirurška intervencija.



Uz egzogenu prirodu razvoja bolesti (primjena glukokortikoida) potrebno je zaustaviti njihovu primjenu i odabrati sigurnije analoge. Sledeće faze terapije su dijeta, upotreba hipoglikemijskih sredstava i dozirajuća inzulinska terapija.
S endogenim hiperkortizmom, kada je steroidni dijabetes uzrokovan kvarom samog tijela, često se izvode kirurške intervencije, koje uključuju uklanjanje viška tkiva nadbubrežne žlijezde.
 Primjenu antidijabetičkih lijekova treba kombinirati sa injekcijama inzulina, u protivnom će hipoglikemijski učinak njihovog usvajanja biti minimalan ili potpuno izostao. To je zbog činjenice da inzulin omogućava neko vrijeme da osvijetle funkcionalno beta ćelije i omoguće im da obnove svoje sekretorne funkcije.
Primjenu antidijabetičkih lijekova treba kombinirati sa injekcijama inzulina, u protivnom će hipoglikemijski učinak njihovog usvajanja biti minimalan ili potpuno izostao. To je zbog činjenice da inzulin omogućava neko vrijeme da osvijetle funkcionalno beta ćelije i omoguće im da obnove svoje sekretorne funkcije.
Dijeta sa niskom razinom ugljikohidrata uključuje smanjenje količine ugljikohidrata konzumiranih dnevno i povećavanje unosa proteinskih i biljnih masti. Kao rezultat takvog načina ishrane, poboljšava se opće dobro osobe, smanjuje se potreba tijela za inzulinom i lijekovima za snižavanje šećera, a oštri skokovi nivoa šećera nakon jela svode se na minimum.
Klasifikacija lijekova
Lijekovi za snižavanje šećera dolaze u nekoliko skupina:
- Derivati sulfoniluree,
- Tiazolidindioni,
- Inhibitori alfa glukozidaze
- Meglitinidi,
- Incretinomimetici.
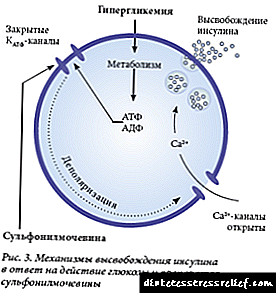
Derivati sulfonilureje najčešće se koriste za liječenje dijabetesa tipa 2, a time i steroidnog dijabetesa. Mehanizam njihovog djelovanja je stimuliranje B stanica endokrinog dijela gušterače, kao rezultat toga dolazi do mobilizacije i povećane proizvodnje inzulina.
Prisutni lekari propisuju takve lekove kao Glycvidon, Chlorpropamid, Maninil, Tolbutamide, Glipizide.
Meglitinidi (Nateglinid, Repaglinid) povećavaju proizvodnju inzulina i snižavaju nivo glukoze.
Biguanidi (Bagomet, Metformin, Siofor, Glucofage) su lijekovi čija je akcija usmjerena na sprečavanje proizvodnje glukoze (glukoneogeneza) i poboljšanje procesa njegove upotrebe. U nedostatku injekcija inzulina, efekat biguanida se ne manifestuje.
Tiazolidindioni ili glitazon (Pioglitazon i Rosiglitazon) povećavaju osjetljivost mišića, masnog tkiva i jetre na inzulin aktiviranjem njihovih receptora, a također poboljšavaju metabolizam lipida.
Inhibitori alfa-glukozidaze (Voglibosis, Glucobai, Miglitol) usporavaju razgradnju saharida, smanjujući stvaranje i apsorpciju glukoze u crevima.
Inkrecinomimetici (Liraglutid, Exenatide, Sitagliptin, Saksagliptin) su nova klasa antidijabetičkih lijekova, čiji se mehanizam djelovanja temelji na svojstvima inkretina, hormona koji izlučuju određene vrste ćelija tankog crijeva nakon jela. Njihov unos pojačava otpuštanje inzulina, snižavajući nivo glukoze.
Steroidni dijabetes karakterizira relativno stabilan i benigni tok. Liječenje takve bolesti trebalo bi biti sveobuhvatno i uključuje ne samo injekcije inzulina i uporabu lijekova za snižavanje šećera, već i prehranu i aktivni način života.