Dijabetička fetepatija novorođenčadi
Novorođenče u majci kojem su liječnici dijagnosticirali dijabetes melitus prije ili tijekom trudnoće može imati određene zdravstvene posljedice. Srećom, razvoj medicine doveo je do toga da trenutno teške perinatalne komplikacije postaju manje uobičajene.
Dijabetička fetopatija je morfološka promjena kod novorođenčadi čije majke pate od dijabetesa. Oni također uključuju funkcionalne i metaboličke poremećaje koji su primijećeni u prvim satima života.
Pročitajte više o dijabetičkoj fetepatiji kasnije u člancima koje sam prikupio o ovoj temi.
Prognoza i praćenje
Vjeruje se da kod novorođenčadi preživjele djece oboljele od dijabetičke fetepatije koja nemaju urođene malformacije, znaci fetoppatije potpuno se obrnu već za 2-3 mjeseca. Vjerojatnost za razvoj šećerne bolesti u budućnosti je mala, a djeca su sklona pretilosti. Postoji rizik od organskog oštećenja živčanog sistema zbog hipoglikemije.
Minimalna cerebralna disfunkcija dijagnosticira se kod 1/3-1 / 4 djece, funkcionalne promjene u kardiovaskularnom sustavu - u 1/2. U slučaju interkurentnih bolesti potrebno je utvrditi šećer u krvi i mokraću, a jednom godišnje izvršiti standardni test tolerancije na glukozu.
Uzrok dijabetičke fetoppatije kod novorođenčadi je dijabetes kod buduće majke
Liječnici dijagnosticiraju dijabetes u 0,5% trudnica u prosjeku. Biokemijski pomaci tipični za dijabetes melitus neovisan o inzulinu (dijabetes melitus tipa 2) nalaze se u svakoj desetoj trudnici. To je takozvani gestacijski dijabetes koji se s vremenom kod polovine tih žena razvija u dijabetes.
Žene koje pate od dijabetesa ovisnog o insulinu (dijabetes melitus tipa 1) tokom trudnoće mogu proći kroz periode hiperglikemije i ketoacidoze, što se može zamijeniti periodima hipoglikemije.
Ketoacidoza je poremećaj metabolizma ugljenih hidrata koji je posljedica nedostatka inzulina.
Ako ne zaustavite na vrijeme, tada se razvija dijabetička ketoacidotska koma. Osim toga, kod jedne trećine žena koje imaju dijabetes, trudnoća se javlja sa komplikacijama, naročito poput gestoze.
Naziva se i kasnom toksikozom. U ovom slučaju se pogoršava rad bubrega, krvnih žila i mozga buduće majke. Karakteristične karakteristike su otkrivanje proteina u testovima urina i porast krvnog pritiska.
Simptomi dijabetičke fetoppatije kod novorođenčadi
Unatoč činjenici da suvremena medicina ima ogromno znanje, a liječnici su postali puno iskusniji i često se suočavaju sa svim vrstama komplikacija i anomalija, čak i pri korekciji dijabetesa tipa 1 u trudnica, otprilike 30% djece rodi se s dijabetičkom fitopatijom.
Oprez: Dijabetička fitopatija je bolest koja se razvija u plodu kao rezultat dijabetesa (ili predijabetičkog stanja) trudnice. Dovodi do poremećaja gušterače, bubrega i promjena u sudovima mikrovaskulature.
Statistički podaci govore nam da je kod žene s dijabetesom tipa 1 stopa fetalne smrtnosti u perinatalnom razdoblju (od 22. tjedna trudnoće do 7. dana nakon rođenja) 5 puta veća od normalne, a smrtnost djece prije 28. dana života (neonatalno) više od 15 puta.
Djeca s dijabetičkom fitopatijom najčešće pate od kronične intrauterine hipoksije, a tijekom porođaja postoji jaka ili umjerena asfiksija, ili respiratorna depresija. Pri rođenju, takve su bebe prekomjerne težine, čak i ako se fetus rodio prerano, njegova težina može biti ista kao i kod običnih beba.
Simptomi
- prekomjerna težina (veća od 4 kilograma),
- koža ima plavkasto-crvenkastu nijansu,
- osip na koži u obliku potkožnog krvarenja,
- oticanje mekog tkiva i kože,
- oticanje lica
- veliki trbuh, koji je povezan s pretjerano razvijenim potkožnim masnim tkivom,
- kratki, nesrazmjerni prtljažniku, udovima,
- respiratorni distres
- povećani sadržaj crvenih krvnih zrnaca (crvenih krvnih zrnaca) u krvnom testu,
- povišen nivo hemoglobina,
- smanjena glukoza
- žutica (proteini kože i oka).
Vrijedno je napomenuti da ovu manifestaciju ne treba brkati sa fiziološkom žuticom koja se manifestuje 3-4 dan života i samostalno prolazi do 7. - 8. dana. U slučaju dijabetičke fetepatije, žutica je znak patoloških promjena u jetri i zahtijeva intervenciju i medicinsko liječenje.
U prvim satima života novorođenčeta, neurološki poremećaji poput:
- smanjen mišićni tonus
- ugnjetavanje usisnog refleksa,
- smanjena aktivnost oštro je zamijenjena hiper-ekscitabilnošću (drhtanje ekstremiteta, nesanica, anksioznost).
Rana dijagnoza
Trudnici koja boluje od dijabetesa dijagnosticirana je dijabetička fetepatija još prije rođenja djeteta. Preduslov za to može biti anamneza majke (postojanje evidencije o dijabetesu ili prediabetičkom stanju tokom trudnoće).
Učinkovita dijagnostička metoda za plod dijabetičke fetepatije je ultrazvučna dijagnostika, koja se provodi u razdoblju od 10-14 tjedana trudnoće. Ultrazvuk može pokazati znakovi koji su prethodnici ove bolesti:
- veličina fetusa je veća od norme za datu gestacijsku dob,
- telesne proporcije su slomljene, jetra i slezina su hipertrofirane,
- povećana količina amnionske tečnosti.
Antenatalni tretman
Čim doktori dobiju testove na ženi i njenom nerođenom djetetu i mogu, upoređujući podatke, s pouzdanjem postaviti dijagnozu „dijabetička fetepatija”, liječenje treba započeti odmah, što će pomoći smanjenju rizika od štetnih učinaka ove bolesti na dijete.
Tijekom trajanja trudnoće nadgledaju se šećer i krvni tlak. Prema propisu liječnika, može se propisati i dodatna inzulinska terapija. Prehrana u ovom periodu treba biti uravnotežena i sadržavati sve vitamine potrebne majci i djetetu, ako to nije dovoljno, onda se može propisati dodatni kurs vitaminizacije.
Potrebno je strogo pridržavati prehrane, izbjegavati prekomjernu masnu hranu, ograničiti dnevnu prehranu na 3000 kcal. Neposredno prije određenog datuma rođenja, vrijedno je obogatiti prehranu probavljivim ugljikohidratima.
Na temelju opažanja i ultrazvuka ljekari određuju optimalni period porođaja. Ako trudnoća prođe bez komplikacija, tada se najpovoljnijim vremenom za porođaj smatra 37 tjedana trudnoće. Ako postoji jasna prijetnja za buduću majku ili plod, datumi se mogu pomjerati.
U žena porođaja nužno se prati glikemija. Nedostatak šećera može dovesti do oslabljenih kontrakcija, jer se ogromna količina glukoze troši na kontrakcije materice. Ženi će biti teško roditi zbog nedostatka energije, tijekom porođaja ili nakon njih moguć je gubitak svijesti, a u posebno teškim slučajevima, padanje u hipoglikemijsku komu.
Ako žena ima simptome hipoglikemije, tada ih je potrebno zaustaviti brzim ugljikohidratima: preporučuje se piti slatku vodu u omjeru šećera i vode 1 žlica na 100 ml, ako se stanje ne poboljšava, tada se 5% otopina glukoze daje intravenski (kapalicom) u količini od 500 ml Uz konvulzije, daje se hidrokortizon u količini od 100 do 200 mg, kao i adrenalin (0,1%) ne veći od 1 ml.
Postporođajna manipulacija
Pola sata nakon rođenja, bebi se ubrizgava 5% rastvor glukoze, to pomaže u sprečavanju razvoja hipoglikemije i komplikacija koje su s njom povezane.
Samom porođaju, količina inzulina koja joj se daje nakon porođaja smanjuje se za 2-3 puta. Kako nivo glukoze u krvi opada, to pomaže u sprečavanju hipoglikemije. Do 10. dana nakon rođenja normoglikemija se vraća onim vrijednostima koje su bile karakteristične za ženu prije trudnoće.
Posljedice nedijagnosticirane dijabetičke fetepatije
Komplikacije i posljedice dijabetičke fepatije, mogu biti vrlo raznoliki i mogu dovesti do nepovratnih promjena u tijelu novorođenčeta ili smrti, na primjer:
- dijabetička fetepatija u ploda može se razviti u dijabetes u novorođenčeta, takozvani neonatalni šećerni dijabetes,
- kritično nizak sadržaj kisika u krvi i tkivima novorođenčeta,
- respiratorni distres sindrom novorođenčeta,
- nakon rezanja pupčane vrpce, majčina glukoza prestaje teći u bebinu krv (javlja se hipoglikemija), dok gušterača i dalje proizvodi inzulin za preradu glukoze u prethodnim količinama. Ova je situacija krajnje opasna i može prouzrokovati smrt novorođenčeta,
- kod novorođenčadi se povećava rizik od poremećaja metabolizma minerala, što je povezano sa nedostatkom magnezijuma i kalcijuma, što negativno utječe na funkcije centralnog nervnog sistema. Nakon toga takva djeca mogu patiti od mentalnih i psiholoških poremećaja i zaostaju u razvoju,
- rizik od akutnog zatajenja srca,
- postoji rizik od predispozicije deteta za dijabetes tipa 2,
- gojaznost.
U skladu sa svim receptima liječnika i pažljivim nadzorom njihovog zdravlja tijekom trudnoće, liječnici daju povoljnu prognozu i za trudnice sa dijabetesom i za njezinu bebu.
Etiologija i patogeneza
Hipoglikemija koja se javlja kod djece čije su majke bolesne od dijabetesa može se, s jedne strane, objasniti fetalnim ili neonatalnim hiperinzulinizmom, a s druge strane, nedovoljnom sposobnošću bebinog tijela da održi bazalnu homeostazu glukoze nakon rođenja.
Inzulin ne prelazi kroz placentu, ali glukoza prelazi iz majčine krvi u plod. Fetalni inzulinski aparat reagira povećanjem izlučivanja inzulina na stimulaciju glukozom. Hiperglikemija u majčinom tijelu dovodi do razvoja hiperplazije β-stanica (Langerhansovi otočići) u plodu, a hiperinzulinemija zauzvrat povećava stvaranje glikogena i masti iz glukoze. Hiperinsulinizam dovodi do povećanja koncentracije STH-a i inzulinu sličnog hormona rasta, koji su pokretači rasta.
Klinička slika
Djeca rođena majkama sa šećernom bolešću u pravilu su velike težine (4500-4900 g), natečena, imaju mjesečevo lice, kratak vrat i hipertrihozu. Primjećeni su spori, hipotonični, hiporefleksija, hemodinamička nestabilnost, odgođena obnova tjelesne težine, oslabljena funkcija centralnog živčanog sustava, sklonost manifestuju SDR, kardiopatija. Primjećuju se hiperbilirubinemija, abnormalnosti u sastavu proteina surutke. Može se primjetiti smanjenje veličine mozga i timusne žlijezde.
Dijagnostika
Prilikom dijagnosticiranja dijabetičke fetepatije uzmite u obzir:
- istorija bolesti
- kliničke manifestacije
- glukoza u krvi
- određivanje insulina
- rezultati ultrazvuka pankreasa.
Diferencijalna dijagnoza se vrši:
- sa dijabetesom
- dijabetička embriopatija
- glikogenoza,
- galaktozemije
- sekundarna hipoglikemija,
- adrenalna insuficijencija, Itsenko-Cushingov sindrom,
- hipo- i hipertireoza.
Liječenje djece s dijabetičkom fetepatijom uključuje nekoliko faza:
1. Stvaranje ugodnog načina (podrška temperature).
2. Korekcija hipoglikemije:
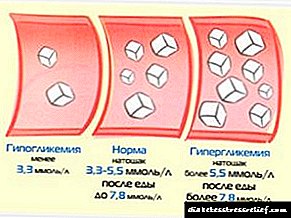
- kada je sadržaj glukoze u serumu u krvi viši od 1,92 mmol / l i zadovoljavajuće stanje glukoza se može davati oralno,
- s hipoglikemijom (manjom od 1,65 mmol / l) primjena glukoze pokazuje se kapanjem intravenski ili kroz cijev u želudac brzinom 1 g suhe tvari na 1 kg tjelesne težine, prvo u obliku 20% -tne otopine, zatim 10% -tne otopine. Uvođenje treba nastaviti dok nivo glukoze ne dostigne 2,2 mmol / l,
- uz održavanje nivoa glukoze manjih od 1,65 mmol / l u pozadini liječenja, hormoni se propisuju u uobičajenoj dozi,
- korektivna terapija usmjerena je na poboljšanje i normalizaciju metaboličkih procesa.
3. Normalizacija mikrocirkulacije i trofičnih procesa u centralnom nervnom sistemu.
4. Sindromna terapija.
Malo više o dijabetičkoj fetepatiji
Dijabetes kod majki dugo je bio uzrok visokog morbiditeta i perinatalne smrtnosti. Prije otkrića inzulina 1921. godine, žena sa šećernom bolešću tipa 1 rijetko je dosegla reproduktivnu dob, samo 5% žena je začelo.
Savjet! Često su ljekari preporučili prekid trudnoće u tim slučajevima zbog ozbiljne prijetnje ženskom životu. U sadašnjoj fazi, u vezi s poboljšanjem kontrole bolesti, a samim tim i poboljšanjem kvalitete života pacijenata s dijabetesom, smrtnost majki se značajno smanjila.
Uprkos tome, učestalost urođenih malformacija u novorođenčadi kod majki s dijabetesom kreće se od 1-2% do 8-15%, dok 30-50% perinatalne smrtnosti od malformacija čine pacijenti rođeni majkama sa šećernom bolešću.
U žena s dijabetesom tipa 1, mrtvorođenost i perinatalna smrtnost novorođenčadi je 5 puta veća nego u općoj populaciji. Istovremeno, u djece rođene majkama sa dijabetesom tipa 1, smrtnost novorođenčadi je 15 puta veća, a novorođenčad - 3 puta veća.
Djeca rođena majkama sa šećernom bolešću tipa 1 (DM 1) imaju tri puta veću vjerojatnost da će se roditi carskim rezom, 2 puta su veća vjerojatnost da će imati porođajne ozljede i 4 puta su vjerojatnije da će trebati intenzivnu njegu. Perinatalni ishod značajno korelira u bijelom sustavu sa rezultatima procjene stanja majke s dijabetesom.
Dijabetička fetopatija je stanje fetusa i novorođenčeta s majke oboljele od dijabetesa, karakterizirano specifičnim abnormalnostima u razvoju ploda koje se pojavljuju nakon prvog tromjesečja trudnoće s loše kompenziranim ili latentnim dijabetesom kod majke.
Procjena fetusa započinje već tokom trudnoće (proučavanje amnionske tečnosti za omjer lecitin / sfingomijelin, analiza kulture, pjenasti test, mrlja po Gramu). Nakon rođenja dete se ocenjuje na Apgar skali.
Novorođenčad od majki sa dijabetesom može imati specifične poremećaje, i to:
- respiratorni poremećaji
- gigantizam (velik za gestacijsku dob LGA) ili neuhranjenost (mala za gestacijsku dob SGA),
- hipoglikemija,
- policitemija, hiperbilirubinemija,
- hipokalcemija, hipomagnemija,
- urođene malformacije.
U djece majki sa šećernom bolešću tipa 1 dolazi do kašnjenja sazrijevanja plućnog tkiva, jer hiperinsulinemija blokira stimulaciju sazrijevanja pluća kortizolom. Pored respiratornih poremećaja, 4% djece ima abnormalnosti pluća, 1% ima hipertrofičnu kardiomiopatiju, prolaznu tahipneju novorođenčadi i policitemiju.
Gigantizam i hipoglikemija objašnjavaju Pedersonovom hipotezom „fetalni hiperinzulinizam - majčinska hiperglikemija“. Malformacije fetusa češće su povezane sa lošom kontrolom nivoa glukoze u majci u prvom tromjesečju trudnoće.
Važno! Žena sa dijabetesom tipa 1 treba predkonceptualnu kontrolu glikemije i planiranje trudnoće kako bi se spriječila urođena patologija fetusa.Majčinska hiperglikemija u kasnijim fazama gestacije povezana je s rođenjem djeteta s velikom tjelesnom težinom, kardiomegalijom i poremećajem dizelektrolita.
Makrosomija (LGA gigantizam) dijagnosticira se s odstupanjem rasta i tjelesne težine djeteta iznad 90 centila po gestacijskoj dobi. Makrosomija se javlja kod 26% djece rođene majkama sa dijabetesom tipa 1, i u 10% djece u općoj populaciji.
Velika tjelesna težina fetusa i novorođenčeta dovodi do povećanja učestalosti perinatalnih komplikacija poput asfiksije, distopije ramena fetusa, oštećenja brahijalnog pleksusa i prijeloma kostiju tijekom porođaja. Sva djeca s LGA trebaju biti pregledana na potencijalnu hipoglikemiju. Ovo je posebno važno ako je trudnica primila velike količine infuzije glukoze tokom porođaja.
Intrauterusna retardacija rasta (IUGR) određuje se ako rast i / ili tjelesna masa novorođenčeta odgovara pokazateljima ispod 10 centila njegovom gestacijskom dobu, a morfofunkcionalna zrelost je 2 tjedna ili više iza gestacijske dobi. IUGR se dijagnosticira u 20% djece majki sa šećernom bolešću i u 10% djece u općoj populaciji. Ovaj fenomen je povezan s teškim renovikularnim komplikacijama kod majke.
Hipoglikemija je uvijek prisutna u prvim satima djetetovog života, a karakterizira je uzbuđenjem, mišićnom hipotenzijom, slabim, visokim jama vrištanja, usitnim sisanjem i povećanom konvulzivnom spremnošću. U većini slučajeva hipoglikemija u novorođenčadi nema kliničkih simptoma. Perzistentnost hipoglikemije javlja se tokom prve sedmice života.
Uzrok hipoglikemijskog stanja kod novorođenčadi je hiperinzulinizam zbog hiperplazije β-ćelija pankreasa fetusa kao odgovor na povećanje šećera u krvi majke. Nakon zavijanja pupčane vrpce, glukoza iz majke naglo prestaje, a lučenje inzulina ostaje povišen, što dovodi do hipoglikemije. Perinatalni stres s povišenim kateholaminima igra dodatnu ulogu u razvoju hipoglikemije u novorođenčadi.
Rizik od hipoglikemije kod prevremeno rođene dece i u „makrosomima“ je 25–40%. Sredinom 80-ih godina XX vijeka većina neonatologa zaključila je da bi kriterij za neonatalnu hipoglikemiju trebalo smatrati nivoom glukoze od 2,2 mmol / L ili nižim u bilo kojem trenutku nakon rođenja. Smjernice za kriterije M. Kornblat i R. Schwartz dovode do odloženog liječenja hipoglikemije.
Štoviše, u kasnim 80-ima i 90-ima prošlog vijeka postojala su izvješća o mogućem štetnom utjecaju na mozak novorođenčeta ponovljenoj hipoglikemiji s razinom glukoze ispod 2,6 mmol / L. S tim u vezi, Stručni odbor SZO (1997) predložio je da hipoglikemija novorođenčadi bude stanje kada je nivo glukoze u krvi ispod 2,6 mmol / L.
Oprez: Strani skrining testovi za nadgledanje glukoze u krvi (Dextrostix, Chemstrips itd.) Daju promjenu boje precizno na razini glukoze manjoj od 2,2 mmol / L. Stoga se mnoge smjernice još uvijek pridržavaju starog kriterija i hipoglikemija novorođenčadi smatra da je razina glukoze manja od 2,2 mmol / l.
Mora se imati na umu da skrining testovi na hiperbilirubinemiju pokazuju neznatno niže razine glikemije, pa stoga zahtijevaju potvrdu određivanjem glukoze u plazmi ili serumu biohemijskim metodama. Istovremeno, pri određivanju razine glukoze u plazmi vrijednosti glikemije su 14% veće nego kada su određene u cijeloj krvi.
Pri određivanju glikemije u kapilarnoj krvi uzetoj iz pete novorođenčeta potrebno je prethodno zagrijati 15 minuta i kapilaru s krvlju odmah staviti na led. Nepoštivanje ovih uvjeta dovest će do smanjenja glikemije za 1 mmol / l na sat.
Policitemija, kao rezultat povećane eritropoeze usled hronične
Što je dijabetička fetepatija kod novorođenčadi i kako to liječiti?
Dijabetes je već desetljećima glavni uzrok smrtnosti novorođenčadi i njihovih majki, jer je prije ovisnost tijela o inzulinu bila mnogo veća, te ga nije bilo nigdje od čega. Vremenom je medicina razvila poseban lijek, inzulin, koji je pomogao trudnicama da nose dijete i rađaju zdravo novorođenče bez očiglednih zdravstvenih problema. Važno: prije nekoliko desetljeća, ljekari su preporučili ženama da prekinu trudnoću kada se dijabetes razvija u tijelu. Međutim, danas je zahvaljujući modernim lijekovima žena sposobna da rodi dijete, a takođe se ne plaši za zdravlje fetusa. Ali ipak, nisu svi toliko sretni, jer 5% porođajnih žena još uvijek nije bilo u stanju zaštititi svoje dijete, koje je, kao rezultat izloženosti dijabetesu, rođeno sa zdravstvenim problemima. Dijabetička fitopatija koja se pojavljuje kod novorođenčadi je bolest, uslijed koje dijete zbog dijabetesa majke razvija specifične abnormalnosti.
| Video (kliknite za reprodukciju). |
Važno: kao rezultat ove bolesti rađa se mnoga djeca s srčanim manama, što ih onemogućuje da prežive, a umru prije dobi od 3 mjeseca. Zato je važno da žena na vrijeme posjeti ginekologa, koji će prilikom provođenja testova pomoći prepoznati razvoj dijabetesa kod žene.
Ova bolest negativno utječe ne samo na stanje majke, već i na novorođenče, jer se u većini slučajeva rađaju carskim rezom, što često šteti razvoju djece. Osim toga, od dijabetesa i visoke glukoze u tijelu žene, ima 4 puta više povreda tokom porođaja, što takođe negativno utiče na njeno zdravlje. Zato je važno pažljivo pratiti svoje zdravlje za vrijeme gestacije, jer ste odgovorni ne samo za svoje zdravlje, već i za dobrobit ploda koji se još razvija i raste.
Dijabetička fetopatija je stanje fetusa, a potom i novorođenčeta, koje se javlja zbog specifičnih abnormalnosti koje su posljedica infekcije majke dijabetesom. Ova očita odstupanja u razvoju bebe u maternici počinju se aktivno manifestirati u prvom tromjesečju, posebno ako je ženi dijagnosticirano ovu bolest prije trudnoće.
Da bi razumio kakvi su se razvojni poremećaji pojavili kod bebe, liječnik propisuje niz krvnih pretraga (opću analizu, test glukoze s vježbanjem i tako dalje), zahvaljujući kojima je moguće prepoznati nedostatke u razvoju ploda u ranoj fazi. Takođe u ovom trenutku ginekolog procjenjuje stanje ploda, a takođe ispituje amnionsku tečnost na lecitin. Istovremeno je važno da žena prođe kulturnu analizu i test penom koji će otkriti prisustvo abnormalnosti u razvoju fetusa povezanih s pojavom dijabetesa. Ako se bolest potvrdi, stanje novorođenčadi nakon porođaja procjenjuje se na Apgarsovoj skali.
Nije teško primijetiti promjene u zdravstvenom stanju novorođenčadi koje su se pojavile tijekom infekcije majke dijabetesom. Najčešće se manifestuje takvim odstupanjima:
- prisutnost hipoglikemije,
- respiratorni poremećaji
- pothranjenost,
- gigantizam (beba se rodi s velikom težinom, najmanje 4 kg),
- urođene malformacije
- hipokalcemija.
Važno: stanje novorođenčadi odmah nakon rođenja uzrokovano je kašnjenjem u stvaranju plućnog fetusa, što utiče na njegovo zdravlje - beba počinje teško disati, pojavljuje se kratkoća daha i ostali problemi s disanjem.
Pravilnim tretmanom za trudnicu, fetus možda neće imati dijabetičku fitopatiju ukoliko u prva 3 mjeseca gestacije liječnici strogo prate razinu glukoze u tijelu. U ovom slučaju ginekolozi kažu da se samo 4% novorođenčadi čije majke nisu pridržavale medicinskih preporuka i nisu posjetile doktora u pravo vrijeme susresti s takvim anomalijama. Stoga je važno stalno posjećivati ginekologa kako bi mogao prepoznati nepravilnosti kod djeteta i poduzeti odgovarajuće mjere kako bi ih se otklonila - tek tada će se beba roditi zdrava i neće imati ozbiljnih problema koji zasjenjuju život.
Nije teško utvrditi prisutnost bolesti i u fetusa i kod novorođenčadi. Često ga uzrokuju brojni simptomi koje je teško ne primijetiti:
- oteklina na licu,
- velika težina, koja ponekad doseže i 6 kg,
- meka koža i otečena tkiva
- kožni osip nalik na potkožno krvarenje,
- cijanoza kože,
- kratki udovi.
Također, kod novorođenčadi se mogu prepoznati problemi s disanjem koji nastaju kao posljedica nedostatka surfaktanta (posebna supstanca u plućima koja im omogućava otvaranje i lijepljenje zajedno kad se dijete prvi put udahne).
Žutica kod novorođenčadi je takođe karakterističan simptom bolesti.
Važno: ovo stanje ne treba brkati sa fiziološkom žuticom, koja se razvija iz određenih razloga. Iako su simptomi ove bolesti isti, potrebno je liječiti žuticu s dijabetičkom fetepatijom uz pomoć složene terapije, dok funkcionalni tok bolesti nestaje 7-14 dana nakon rođenja fetusa.
Neuralgični poremećaji novorođenčeta javljaju se i sa fitopatijom, koja je posljedica infekcije majke dijabetesom. U tom slučaju, mišićni tonus bebe opada, dijete ne može normalno spavati, stalno drhti i ima inhibiciju sisnog refleksa.
Dijabetes melitus uzrokuje da buduća majka ima smanjeno stvaranje inzulina - to je hormon gušterače, koji je odgovoran za uklanjanje glukoze iz tijela. Kao rezultat toga, šećer u krvi naglo raste, što dovodi do bebe prekomjerne proizvodnje glukoze, koja prodire do njega kroz posteljicu. Kao rezultat toga, pankreas ploda proizvodi veliku količinu inzulina, što dovodi do pojave masnoće, koja se u djetetu odlaže višak. A, kao što znate, prekomjerna težina šteti bilo kojoj osobi, bilo da se radi o novorođenčetu ili odrasloj osobi, zato je važno spriječiti da se ona odloži kod beba, jer ona često dovode do smrti, kao rezultat povećane proizvodnje inzulina.
Infekcija fetusa može se dogoditi i kod majke zaražene gestacijskim dijabetesom, što je uzrokovano nedovoljnom proizvodnjom inzulina ženskim tijelom. Kao rezultat toga, dijete ne prima dovoljno glukoze, a naprotiv, majka ima višak glukoze. Ova pojava se javlja u kasnijim fazama trudnoće, dakle manje je štetna za zdravlje novorođenčadi, a ujedno je sposobna reagirati i na liječenje odmah nakon rođenja.
Trudnica će morati proći niz testova koji potvrđuju infekciju ploda:
- istorija bolesti
- Amnionska tečnost
- velike veličine ploda koje ne zadovoljavaju rok,
- kršenje veličine unutrašnjih organa kod djeteta, što se može primijetiti tokom ultrazvuka.
Odmah nakon rođenja novorođenčeta, takođe mu se postavlja niz testova i analiza:
- mjerenje tjelesne težine, proporcija i procjena stanja trbuha,
- policitemija (povećani procenat crvenih krvnih zrnaca),
- analiza nivoa hemoglobina koji se kod dijabetičke fetepatije povećava nekoliko puta,
- biohemijski test krvi.
Također, novorođenče treba posjetiti pedijatra i endokrinologa, koji će pomoći u procjeni stanja djeteta i propisati pravilno liječenje.
Liječenje djeteta provodi se u nekoliko faza, a ovise o općem zdravstvenom stanju:
- Svakih pola sata bebe se dovodi u otopinu glukoze odmah nakon hranjenja mlijekom. To je neophodno za uklanjanje hipolikemije, koja se pojavljuje kao rezultat smanjenja glukoze u krvi djeteta koji unosi u velikim količinama iz majčinog tijela (uz intrauterini razvoj). Inače, u nedostatku njegovog uvođenja, novorođenče može umrijeti.
- Mehanička ventilacija, koja nastaje usled lošeg ili slabog disanja bebe. Mora se provoditi sve dok djetetovo tijelo ne počne samostalno proizvoditi surfaktant, a što je neophodno za potpuno otvaranje pluća.
- Uz neurološke poremećaje, detetu se ubrizgavaju magnezijum i kalcijum.
- Kao tretman žutice kod novorođenčadi koja se manifestuje oštećenom funkcijom jetre, požutjenjem kože i bjelančevina oka, koristi se ultraljubičasto.
Svaka bi žena trebala znati da će mu samo složeno liječenje novorođenčeta pomoći da prebrodi bolest i isključi njezino ponovno pojavljivanje. Zbog toga treba steći snagu i uložiti sve napore kako bi dijete bilo snažno i zdravo.
Uzrok dijabetičke fetoppatije kod novorođenčadi je dijabetes kod buduće majke
Liječnici dijagnosticiraju dijabetes u 0,5% trudnica u prosjeku. Biokemijski pomaci tipični za dijabetes melitus neovisan o inzulinu (dijabetes melitus tipa 2) nalaze se u svakoj desetoj trudnici. To je takozvani gestacijski dijabetes koji se s vremenom kod polovine tih žena razvija u dijabetes.
Žene koje pate od dijabetesa ovisnog o insulinu (dijabetes melitus tipa 1) tokom trudnoće mogu proći kroz periode hiperglikemije i ketoacidoze, što se može zamijeniti periodima hipoglikemije.
Ketoacidoza Je li kršenje metabolizma ugljikohidrata posljedica nedostatka inzulina.
Ako ne zaustavite na vrijeme, tada se razvija dijabetička ketoacidotska koma. Osim toga, kod jedne trećine žena koje imaju dijabetes, trudnoća se javlja sa komplikacijama, naročito poput gestoze. Naziva se i kasnom toksikozom. U ovom slučaju se pogoršava rad bubrega, krvnih žila i mozga buduće majke. Karakteristične karakteristike su otkrivanje proteina u testovima urina i porast krvnog pritiska.
Unatoč činjenici da suvremena medicina ima ogromno znanje, a liječnici su postali puno iskusniji i često se suočavaju sa svim vrstama komplikacija i anomalija, čak i pri korekciji dijabetesa tipa 1 u trudnica, otprilike 30% djece rodi se s dijabetičkom fitopatijom.
Dijabetička fitopatija je bolest koja se razvija kod ploda kao rezultat dijabetesa (ili predijabetičkog stanja) trudnice. Dovodi do poremećaja gušterače, bubrega i promjena u sudovima mikrovaskulature.
Statistički podaci govore nam da je kod žene s dijabetesom tipa 1 stopa fetalne smrtnosti u perinatalnom razdoblju (od 22. tjedna trudnoće do 7. dana nakon rođenja) 5 puta veća od normalne, a smrtnost djece prije 28. dana života (neonatalno) više od 15 puta.
Djeca s dijabetičkom fitopatijom najčešće pate od kronične intrauterine hipoksije, a tijekom porođaja postoji jaka ili umjerena asfiksija, ili respiratorna depresija. Pri rođenju, takve su bebe prekomjerne težine, čak i ako se fetus rodio prerano, njegova težina može biti ista kao i kod običnih beba.
- prekomjerna težina (veća od 4 kilograma),
- koža ima plavkasto-crvenkastu nijansu,
- osip na koži u obliku potkožnog krvarenja,
- oticanje mekog tkiva i kože,
- oticanje lica
- veliki trbuh, koji je povezan s pretjerano razvijenim potkožnim masnim tkivom,
- kratki, nesrazmjerni prtljažniku, udovima,
- respiratorni distres
- povećani sadržaj crvenih krvnih zrnaca (crvenih krvnih zrnaca) u krvnom testu,
- povišen nivo hemoglobina,
- smanjena glukoza
- žutica (proteini kože i oka).
Vrijedno je napomenuti da ovu manifestaciju ne treba brkati sa fiziološkom žuticom koja se manifestuje 3-4 dan života i samostalno prolazi do 7. - 8. dana. U slučaju dijabetičke fetepatije, žutica je znak patoloških promjena u jetri i zahtijeva intervenciju i medicinsko liječenje.
U prvim satima života novorođenčeta, neurološki poremećaji poput:
- smanjen mišićni tonus
- ugnjetavanje usisnog refleksa,
- smanjena aktivnost oštro je zamijenjena hiper-ekscitabilnošću (drhtanje ekstremiteta, nesanica, anksioznost).
Trudnici koja boluje od dijabetesa dijagnosticirana je dijabetička fetepatija još prije rođenja djeteta. Preduslov za to može biti anamneza majke (postojanje evidencije o dijabetesu ili prediabetičkom stanju tokom trudnoće).
Učinkovita dijagnostička metoda za plod dijabetičke fetepatije je ultrazvučna dijagnostika, koja se provodi u razdoblju od 10-14 tjedana trudnoće. Ultrazvuk može pokazati znakove koji su prethodnici ove bolesti:
- veličina fetusa je veća od norme za datu gestacijsku dob,
- telesne proporcije su slomljene, jetra i slezina su hipertrofirane,
- povećana količina amnionske tečnosti.
Čim doktori dobiju testove na ženi i njenom nerođenom djetetu i mogu, upoređujući podatke, s pouzdanjem postaviti dijagnozu „dijabetička fetepatija”, liječenje treba započeti odmah, što će pomoći smanjenju rizika od štetnih učinaka ove bolesti na dijete.
Tijekom trajanja trudnoće nadgledaju se šećer i krvni tlak. Prema propisu liječnika, može se propisati i dodatna inzulinska terapija. Prehrana u ovom periodu treba biti uravnotežena i sadržavati sve vitamine potrebne majci i djetetu, ako to nije dovoljno, onda se može propisati dodatni kurs vitaminizacije. Potrebno je strogo pridržavati prehrane, izbjegavati prekomjernu masnu hranu, ograničiti dnevnu prehranu na 3000 kcal. Neposredno prije određenog datuma rođenja, vrijedno je obogatiti prehranu probavljivim ugljikohidratima.
Na temelju opažanja i ultrazvuka ljekari određuju optimalni period porođaja. Ako trudnoća prođe bez komplikacija, tada se najpovoljnijim vremenom za porođaj smatra 37 tjedana trudnoće. Ako postoji jasna prijetnja za buduću majku ili plod, datumi se mogu pomjerati.
U žena porođaja nužno se prati glikemija. Nedostatak šećera može dovesti do oslabljenih kontrakcija, jer se ogromna količina glukoze troši na kontrakcije materice. Ženi će biti teško roditi zbog nedostatka energije, tijekom porođaja ili nakon njih moguć je gubitak svijesti, a u posebno teškim slučajevima, padanje u hipoglikemijsku komu.
Ako žena ima simptome hipoglikemije, tada ih je potrebno zaustaviti brzim ugljikohidratima: preporučuje se piti slatku vodu u omjeru šećera i vode 1 žlica na 100 ml, ako se stanje ne poboljšava, tada se 5% otopina glukoze daje intravenski (kapalicom) u količini od 500 ml Uz konvulzije, daje se hidrokortizon u količini od 100 do 200 mg, kao i adrenalin (0,1%) ne veći od 1 ml.
Pola sata nakon rođenja, bebi se ubrizgava 5% rastvor glukoze, to pomaže u sprečavanju razvoja hipoglikemije i komplikacija koje su s njom povezane.
Samom porođaju, količina inzulina koja joj se daje nakon porođaja smanjuje se za 2-3 puta. Kako nivo glukoze u krvi opada, to pomaže u sprečavanju hipoglikemije. Do 10. dana nakon rođenja normoglikemija se vraća onim vrijednostima koje su bile karakteristične za ženu prije trudnoće.
Komplikacije i posljedice koje proizlaze iz dijabetičke fetoppatije mogu biti veoma raznolike i mogu dovesti do nepovratnih promjena u tijelu novorođenčeta ili smrti, na primjer:
- dijabetička fetepatija u ploda može se razviti u dijabetes u novorođenčeta, takozvani neonatalni šećerni dijabetes,
- kritično nizak sadržaj kisika u krvi i tkivima novorođenčeta,
- respiratorni distres sindrom novorođenčeta,
- nakon rezanja pupčane vrpce, majčina glukoza prestaje teći u bebinu krv (javlja se hipoglikemija), dok gušterača i dalje proizvodi inzulin za preradu glukoze u prethodnim količinama. Ova je situacija krajnje opasna i može prouzrokovati smrt novorođenčeta,
- kod novorođenčadi se povećava rizik od poremećaja metabolizma minerala, što je povezano sa nedostatkom magnezijuma i kalcijuma, što negativno utječe na funkcije centralnog nervnog sistema. Nakon toga takva djeca mogu patiti od mentalnih i psiholoških poremećaja i zaostaju u razvoju,
- rizik od akutnog zatajenja srca,
- postoji rizik od predispozicije deteta za dijabetes tipa 2,
- gojaznost.
U skladu sa svim receptima liječnika i pažljivim nadzorom njihovog zdravlja tijekom trudnoće, liječnici daju povoljnu prognozu i za trudnice sa dijabetesom i za njezinu bebu.
Trudnoća kod žena s oštećenim metabolizmom glukoze zahtijeva stalan medicinski nadzor, jer zbog visokog šećera u krvi kod djeteta može doći do više patologija, ponekad nespojivih sa životom. Fetalna fetalnost uključuje abnormalnosti u razvoju organa, urođene bolesti, asfiksiju u maternici i neposredno nakon rođenja, prerani porod i traume tokom njih, zbog prevelike težine deteta.
Uzrok fetoppatije može biti dijabetes tipa 1, gestacijski dijabetes, početne promjene u metabolizmu - oslabljena tolerancija na glukozu i uzimajući u obzir trend podmlađivanja bolesti i dijabetesa tipa 2. Prije samo jednog vijeka, djevojke oboljele od dijabetesa jednostavno nisu živjele do plodnog doba. Čak i s pojavom inzulinskih pripravaka, samo je jedna od dvadeset žena mogla zatrudnjeti i uspješno roditi dijete, zbog velikog rizika liječnici su insistirali na pobačaju. Dijabetes melitus praktično je lišio ženu priliku da postane majka. Sada, zahvaljujući savremenoj medicini, verovatnoća da će imati zdravu bebu s dovoljnom nadoknadom bolesti iznosi oko 97%.
Dijabetička fitopatija uključuje patologije koje nastaju u ploda zbog stalne ili periodične hiperglikemije u majci. Kada je terapija dijabetesa nedovoljna, nepravilna ili čak odsutna, razvojni poremećaji kod djeteta počinju već od 1. tromjesečja. Ishod trudnoće malo je ovisan o trajanju dijabetesa. Ključni su stupanj njegove nadoknade, pravovremena korekcija liječenja, uzimajući u obzir hormonalne i metaboličke promjene tokom dojenja djeteta, prisutnost dijabetesnih komplikacija i pridruženih bolesti u trenutku začeća.
Ispravna taktika liječenja u trudnoći koju je razvio nadležni liječnik omogućava vam postizanje stabilne normalne glukoze u krvi - norme šećera u krvi. Dijabetička fetopatija kod djeteta u ovom je slučaju potpuno odsutna ili se opaža u minimalnoj količini. Ako nema ozbiljnih intrauterinih malformacija, pravovremena terapija odmah nakon rođenja može ispraviti nedovoljan razvoj pluća, ukloniti hipoglikemiju. Obično se poremećaji kod dece sa blagim stepenom dijabetičke fetepatije eliminišu do kraja neonatalnog perioda (prvog meseca života).
Ako se hiperglikemija često javlja tokom trudnoće, razdoblja sa niskim šećerom se izmjenjuju s ketoacidozom, novorođenče može doživjeti:
- povećana težina
- poremećaji disanja
- prošireni unutrašnji organi
- vaskularni problemi
- poremećaji metabolizma masti,
- odsutnost ili nerazvijenost kralježaka, potkoljenice, bedrene kosti, bubrega,
- oštećenja srca i mokraćnog sistema
- kršenje stvaranja nervnog sistema, moždane hemisfere.
U žena s nekompenziranom dijabetes melitusom tijekom gestacije opaža se jaka gestoza, oštar napredak komplikacija, posebno nefropatije i retinopatije, česte infekcije bubrega i porođajnog kanala, hipertenzivne krize i moždani udari.
Što se više javlja hiperglikemija, veći je rizik od pobačaja - 4 puta u usporedbi s prosjekom u ranim fazama. Češće počinju prijevremeni porođaji, 10% veći rizik od mrtvog djeteta.
Ako ima viška šećera u majčinoj krvi, to će se primijetiti i kod ploda, jer glukoza može prodrijeti kroz placentu. Ona neprestano unosi dijete u količini koja prelazi njegove energetske potrebe. Zajedno sa šećerima prodiru aminokiseline i ketonska tijela. Pankreasni hormoni (inzulin i glukagon) u krv fetusa se ne prenose. Počinju se proizvoditi u tijelu djeteta tek od 9-12 tjedana trudnoće. Dakle, prva tri mjeseca polaganje organa i njihov rast događa se u teškim uvjetima: glukoza šećera proteine tkiva, slobodni radikali narušavaju njihovu strukturu, ketoni truju organizam koji nastaje. Tada su se formirali oštećenja srca, kostiju i mozga.
Kad fetus počne proizvoditi vlastiti inzulin, gušterača mu gušterača postaje hipertrofirana, pretilost se razvija zbog prekomjernog inzulina, a sinteza lecitina je poremećena.
Dijabetička fitopatija kod novorođenčadi vidljivo je vidljivo, takva se djeca značajno razlikuju od zdravih beba. Veće su: 4,5-5 kg ili više, s razvijenom potkožnom masnoćom, velikim trbuhom, često natečenim, s karakterističnim mjesečevim licem, kratkim vratom. Posteljica je također hipertrofirana. Djetetova ramena mnogo su šira od glave, udovi su mu kraći u odnosu na tijelo. Koža je crvena, s plavkastim nijansom, često se opažaju mala krvarenja nalik osipu. Novorođenče ima obično prekomjeran rast kose, obilno je obloženo mastima.
Sledeći simptomi se mogu javiti odmah nakon rođenja:
- Respiratorni poremećaji zbog činjenice da se pluća ne mogu ispraviti. Naknadno su mogući prekidi disanja, kratkoća daha, česti glasni izdisaji.
- Novorođena žutica, kao znak bolesti jetre. Za razliku od fiziološke žutice, ona ne prolazi sama, ali zahtijeva liječenje.
- U težim slučajevima može se primijetiti nerazvijenost nogu, dislokacija kukova i stopala, fuzija donjih ekstremiteta, abnormalna struktura genitalija, smanjenje volumena glave zbog nerazvijenosti mozga.
Zbog naglog prestanka unosa šećera i prekomjernog inzulina, novorođenče razvija hipoglikemiju. Dijete postaje blijedo, smanjuje se njegov tonus mišića, zatim počinju grčevi, pada temperature i pritiska tj. zatajenje srca moguće.
Dijagnoza dijabetičke fetopatije postavlja se tokom trudnoće na osnovu podataka o majčinskoj hiperglikemiji i prisutnosti dijabetes melitusa. Patološke promjene u plodu potvrđuju se ultrazvukom.
Ultrazvuk je u 1. tromjesečju pokazao makrosomiju (povećana visina i težina djeteta), oslabljene proporcije tijela, veliku veličinu jetre, višak amnionske tekućine. U 2. tromjesečju uz pomoć ultrazvuka moguće je prepoznati nedostatke u živčanom sustavu, koštanom tkivu, probavnim i mokraćnim organima, u srcu i krvnim žilama. Nakon 30 tjedana trudnoće, ultrazvukom se može vidjeti edematozno tkivo i višak masnoće u bebi.
Trudnici koja boluje od dijabetesa propisan je i niz dodatnih studija:
- Biofizički profil fetusa To je fiksacija detetove aktivnosti, njegovih respiratornih pokreta i otkucaja srca. Sa fetopatijom je dijete aktivnije, intervali spavanja su kraći nego inače, ne veći od 50 minuta. Mogu se pojaviti česta i dugotrajna usporavanja otkucaja srca.
- Dopplerometrija imenovan na 30 tjedana radi procjene funkcije srca, stanja posuda ploda, adekvatnosti protoka krvi u pupčanoj vrpci.
- CTG ploda za procjenu prisutnosti i brzine otkucaja srca tokom dugih perioda, otkriti hipoksiju.
- Krvni testovi počevši od 2 tromjesečja svaka 2 tjedna kako bi se utvrdio hormonalni profil trudnice.
Dijagnoza dijabetičke fetopatije kod novorođenčadi provodi se na temelju procjene izgleda bebe i podataka iz krvnih pretraga: povećanog broja i volumena crvenih krvnih zrnaca, povećanog nivoa hemoglobina, pada šećera na 2,2 mmol / L i nižeg 2-6 sati nakon rođenja.
Rađanje djeteta s fetopatijom kod žene s dijabetesom zahtijeva posebnu medicinsku pomoć. Počinje tokom porođaja. Zbog velikog ploda i visokog rizika od preeklampsije, obično se propisuje rutinsko rođenje u 37. sedmici. Ranija razdoblja moguća su samo u slučajevima kada daljnja trudnoća prijeti životu majke, jer je stopa preživljavanja prevremeno rođenog djeteta s dijabetičkom fetopatijom vrlo niska.
Zbog velike vjerojatnosti majčinske hipoglikemije tijekom porođaja, nivo glukoze u krvi redovito se prati. Nizak šećer se pravovremeno ispravlja intravenskom primjenom otopine glukoze.
Muči vas visoki krvni pritisak? Znate li da hipertenzija dovodi do srčanih i moždanih udara? Normalizirajte svoj pritisak. Mišljenje i povratne informacije o metodi pročitajte ovdje >>
Prvi put nakon rođenja bebe, lečenje fetepatijom sastoji se u korekciji mogućih poremećaja:
- Održavanje normalne razine glukoze. Predviđena su česta hranjenja svaka 2 sata, najbolje majčinim mlekom. Ako to nije dovoljno za uklanjanje hipoglikemije, 10% -tna otopina glukoze daje se intravenski u malim obrocima. Njena ciljna razina u krvi je oko 3 mmol / L. Veliki porast nije potreban, jer je potrebno da hipertrofirani gušterača prestane stvarati višak inzulina.
- Podrška za dah. Za podršku disanju koriste se različite metode terapije kisikom, moguće je davati preparate površinski aktivnih tvari.
- Praćenje temperature Tjelesna temperatura djeteta sa dijabetičkom fetopatijom održava se na konstantnom nivou od 36,5 -37,5 stepeni.
- Korekcija ravnoteže elektrolita. Manjak magnezijuma nadoknađuje se 25% rastvorom magnezijum sulfata, a nedostatak kalcijuma - 10% rastvorom kalcijumovog glukonata.
- Ultraljubičasto svjetlo. Terapija žutice sastoji se u seansama ultraljubičastoga zračenja.
U novorođenčadi s dijabetičkom fetoppatijom koja je uspjela izbjeći urođene malformacije, simptomi bolesti postepeno propadaju. Sa 2-3 meseca je takvu bebu teško razlikovati od zdrave. Malo je vjerojatno da će razviti daljnji dijabetes melitus i uglavnom zbog toga genetski faktoriradije nego prisutnost fepatije u povojima.
Djeca rođena majkama sa šećernom bolesti često imaju sklonost pretilosti i poremećen metabolizam lipida. U dobi od 8 godina njihova je tjelesna težina obično veća od prosječne, povišene su razine triglicerida i kolesterola u krvi.
Disfunkcije mozga se primjećuju kod 30% djece, promjene u srcu i krvnim žilama - u polovini, ozljede živčanog sustava - u 25%.
Obično su ove promjene minimalne, ali uz lošu nadoknadu šećerne bolesti tijekom trudnoće, otkrivaju se ozbiljni nedostaci koji zahtijevaju opetovane kirurške intervencije i redovnu terapiju.
Za trudnoću s dijabetesom morate se pripremiti šest mjeseci prije začeća. U ovom trenutku potrebno je uspostaviti stabilnu kompenzaciju bolesti, izlečiti sve hronične žarišta infekcije. Oznaka spremnosti za rađanje djeteta je normalna razina glikoziranog hemoglobina. Normoglikemija prije začeća, u trudnoći i tijekom porođaja preduvjet je za rođenje zdrave bebe u majke s dijabetesom.
Glukoza u krvi se mjeri svakih 3-4 sata, hiper- i hipoglikemija se hitno zaustavljaju. Za pravovremeno otkrivanje dijabetičke fetoppatije kod djeteta potrebno je registrirati se u antenatalnoj klinici u ranim fazama, proći sve propisane studije.
Za vrijeme trudnoće, žena treba redovno posjećivati ne samo ginekologa, već i endokrinologa radi prilagodbe doze lijekova.
Obavezno naučite! Mislite li da su tablete i inzulin jedini način da se šećer kontrolira? Nije istina! To možete sami potvrditi počevši s korištenjem. čitaj dalje >>