Pomoć dijabetičke nefropatije
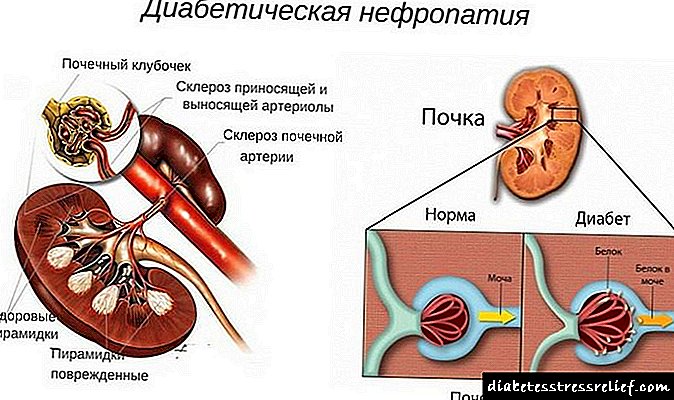
Dijabetička nefropatija je uobičajeni naziv za većinu bubrežnih komplikacija dijabetesa. Ovaj termin opisuje dijabetičke lezije filtrirajućih elemenata bubrega (glomerula i tubula), kao i žila koje ih hrane.
Dijabetička nefropatija je opasna jer može dovesti do posljednjeg (terminalnog) stadija zatajenja bubrega. U tom slučaju pacijent će morati na dijalizu ili transplantaciju bubrega.
Razlozi razvoja dijabetičke nefropatije:
Dijabetes može vrlo dugo, do 20 godina, destruktivno djelovati na bubrege, a da pacijentu ne izazove neugodne senzacije. Simptomi dijabetičke nefropatije javljaju se kada je zatajenje bubrega već razvijeno. Ako pacijent ima znakove zatajenja bubrega. to znači da se otpadni produkti metabolizma nakupljaju u krvi. Jer pogođeni bubrezi ne mogu da se nose sa svojom filtracijom.
Stadijum dijabetičke nefropatije. Ispitivanja i dijagnostika
Gotovo sve dijabetičare treba testirati godišnje kako bi se pratila rad bubrega. Ako se razvije dijabetička nefropatija, tada je vrlo važno otkriti je u ranoj fazi, dok pacijent još ne osjeća simptome. Što prije započne liječenje dijabetičke nefropatije, to je veća šansa za uspjeh, odnosno da će pacijent moći živjeti bez dijalize ili transplantacije bubrega.
2000. godine, Ministarstvo zdravlja Ruske Federacije odobrilo je klasifikaciju dijabetičke nefropatije po fazama. Uključio je sljedeće formulacije:
Kasnije su stručnjaci počeli koristiti detaljniju inozemnu klasifikaciju bubrežnih komplikacija dijabetesa. U njemu se ne razlikuju 3, već 5 stadija dijabetičke nefropatije. Više pojedinosti potražite u fazama hronične bolesti bubrega. Koji stadijum dijabetičke nefropatije kod određenog pacijenta ovisi o njegovoj brzini glomerularne filtracije (detaljno je opisano kako se određuje). Ovo je najvažniji pokazatelj koji pokazuje koliko je dobro očuvan rad bubrega.
U fazi dijagnosticiranja dijabetičke nefropatije važno je da ljekar shvati je li oštećenje bubrega izazvano dijabetesom ili drugim uzrocima. Diferencijalna dijagnoza dijabetičke nefropatije s drugim bubrežnim bolestima treba postaviti:
Znakovi hroničnog pijelonefritisa:
Značajke tuberkuloze bubrega:
Dijeta kod bubrežnih komplikacija dijabetesa
U mnogim slučajevima koji imaju dijabetičke probleme s bubrezima, ograničavanje unosa soli pomaže nižem krvnom tlaku, smanjuje oticanje i usporava napredovanje dijabetičke nefropatije. Ako je vaš krvni pritisak normalan, tada jedite ne više od 5-6 grama soli dnevno. Ako već imate hipertenziju, ograničite unos soli na 2-3 grama dnevno.
Sada je najvažnija stvar.Zvanična medicina preporučuje „izbalansiranu“ dijetu za dijabetes, a čak i manji unos proteina za dijabetičku nefropatiju. Predlažemo da razmislite o korištenju dijeta sa niskim udjelom ugljikohidrata kako biste učinkovito snizili šećer u krvi na normalu. To se može postići brzinom glomerularne filtracije iznad 40-60 ml / min / 1,73 m2. U članku „Dijeta za bubrege sa dijabetesom“ detaljno je opisana ova važna tema.
Glavni način prevencije i liječenja dijabetičke nefropatije je spuštanje šećera u krvi i njegovo održavanje blizu normalnog za zdrave ljude. Iznad, naučili ste kako to možete učiniti sa dijetom sa malo ugljenih hidrata. Ako je pacijentova razina glukoze u krvi kronično povišena ili se cijelo vrijeme kreće od visoke do hipoglikemije, tada će sve ostale aktivnosti biti od male koristi.
Lijekovi za liječenje dijabetičke nefropatije
Za kontrolu arterijske hipertenzije, kao i intrakranijalne hipertenzije u bubrezima, dijabetesu su često propisani lijekovi - ACE inhibitori. Ti lijekovi ne samo da snižavaju krvni pritisak, već štite i bubrege i srce. Njihova upotreba smanjuje rizik od terminalnog zatajenja bubrega. Vjerovatno su ACE inhibitori produženog djelovanja bolji od kaptoprila. koje bi trebalo uzimati 3-4 puta dnevno.
Ako pacijent razvije suhi kašalj kao rezultat uzimanja lijeka iz skupine ACE inhibitora, tada se lijek zamjenjuje blokatorom angiotenzin-II receptora. Lijekovi iz ove skupine skuplji su od ACE inhibitora, ali mnogo je manje vjerovatno da će izazvati nuspojave. Oni štite bubrege i srce s približno jednakom učinkovitošću.
Ciljani krvni pritisak za dijabetes je 130/80 i niži. Uobičajeno je da se kod pacijenata sa dijabetesom tipa 2 može postići samo kombinacijom lijekova. Može se sastojati od ACE inhibitora i lekova „od pritiska“ drugih grupa: diuretika, beta blokatora, antagonista kalcijuma. ACE inhibitori i blokatori receptora angiotenzina zajedno se ne preporučuju. O kombiniranim lijekovima za hipertenziju koji se preporučuju za upotrebu kod dijabetesa možete pročitati ovdje. Konačnu odluku, koje tablete propisati, donosi samo liječnik.
Kako problemi sa bubrezima utiču na negu dijabetesa
Ako se pacijentu dijagnosticira dijabetička nefropatija, tada se metode liječenja dijabetesa značajno razlikuju. Jer mnogi lijekovi trebaju biti otkazani ili im se doziranje smanjiti. Ako se stopa glomerularne filtracije znatno smanji, tada treba smanjiti doziranje inzulina, jer ga slabi bubrezi izlučuju mnogo sporije.
Imajte na umu da se popularni lijek za dijabetes tipa 2 (siofor, glukofag) može upotrebljavati samo pri stopama glomerularne filtracije iznad 60 ml / min / 1,73 m2. Ako je pacijentova funkcija bubrega oslabljena, tada se povećava rizik od laktične acidoze, vrlo opasne komplikacije. U takvim situacijama metformin se ukida.
Ako su pacijentove analize pokazale anemiju, tada se mora liječiti, a to će usporiti razvoj dijabetičke nefropatije. Pacijentu su propisani lijekovi koji potiču eritropoezu, tj. Proizvodnju crvenih krvnih zrnaca u koštanoj srži. To ne samo da smanjuje rizik od zatajenja bubrega, već i generalno poboljšava kvalitetu života. Ako dijabetičar još nije na dijalizi, mogu se propisati i dodaci gvožđu.
Ako profilaktički tretman dijabetičke nefropatije ne pomogne, tada se razvija zatajenje bubrega. U ovoj situaciji pacijent mora na dijalizu, a ako je moguće, tada izvršiti i transplantaciju bubrega. O pitanju transplantacije bubrega imamo zaseban članak. te hemodijalizu i peritonealnu dijalizu ukratko ćemo govoriti u nastavku.
Hemodijaliza i peritonealna dijaliza
Tokom postupka hemodijalize, kateter se ubacuje u pacijentovu arteriju.Povezana je s uređajem za vanjsko filtriranje koji pročišćava krv umjesto bubrega. Nakon čišćenja, krv se vraća u pacijentov krvotok. Hemodijaliza se može izvršiti samo u bolničkom okruženju. Može izazvati pad krvnog pritiska ili infekciju.
Peritonealna dijaliza je kada epruveta nije umetnuta u arteriju, već u trbušnu šupljinu. Tada se velikom količinom tekućine unosi u nju metodom kapanja. To je posebna tekućina koja odvodi otpad. Uklanjaju se kako tekućina istječe iz šupljine. Peritonealna dijaliza mora se obavljati svakog dana. Ona nosi rizik od infekcije na mjestima gdje cijev ulazi u trbušnu šupljinu.
Kod dijabetes melitusa, zadržavanje tekućine, poremećaji u dušičnoj i elektrolitnoj ravnoteži razvijaju se s većom brzinom glomerularne filtracije. To znači da pacijenti s dijabetesom trebaju preći na dijalizu ranije nego pacijenti s drugim bubrežnim patologijama. Izbor metode dijalize ovisi o preferencijama liječnika, ali za pacijente nema mnogo razlike.
Kada započeti renalnu nadomjesnu terapiju (dijalizu ili transplantaciju bubrega) u bolesnika sa šećernom bolešću:
Ciljni pokazatelji za krvne pretrage pacijenata sa šećernom bolešću koji se liječe dijalizom:
Ako se bubrežna anemija razvije kod dijabetičara na dijalizi, propisuju se stimulansi eritropoeze (epoetin-alfa, epoetin-beta, metoksipolietilen glikol epoetin-beta, epoetin-omega, darbepoetin-alfa), kao i željezne tablete ili injekcije. Pokušavaju održati krvni tlak ispod 140/90 mm Hg. Čl. ACE inhibitori i blokatori receptora angiotenzina II ostaju lijekovi izbora za liječenje hipertenzije. Pročitajte članak „Hipertenzija kod dijabetesa tipa 1 i 2“ detaljnije.
Hemodijaliza ili peritonealna dijaliza trebaju biti razmatrani samo kao privremeni korak u pripremi za transplantaciju bubrega. Nakon presađivanja bubrega za vrijeme funkcioniranja transplantacije, pacijent se potpuno izliječi od zatajenja bubrega. Dijabetička nefropatija se stabilizuje, preživljavanje pacijenata raste.
Kada planiraju transplantaciju bubrega za dijabetes, ljekari pokušavaju procijeniti koliko je vjerovatno da će pacijent imati kardiovaskularnu nesreću (srčani udar ili moždani udar) tokom ili nakon operacije. Radi toga se pacijent podvrgava različitim pregledima, uključujući EKG sa opterećenjem.
Često rezultati ovih ispitivanja pokazuju da su ateroskleroza previše pogođena žila koja hrane srce i / ili mozak. Pogledajte članak „Stenoza bubrežne arterije“ za detalje. U tom se slučaju prije presađivanja bubrega preporučuje hirurško obnoviti prohodnost ovih žila.
Mogu li se zauvijek riješiti dijabetesa?
Statistika morbiditeta je svake godine sve tužnija! Rusko udruženje za dijabetes tvrdi da jedna od deset osoba u našoj zemlji ima dijabetes. Ali surova istina je da zastrašujuća nije samo bolest, već njene komplikacije i stil života u koji vodi. Kako prevladati ovu bolest, ispričano je u intervjuu. Saznajte više. "
Dijabetička nefropatija: šta je to?
Dijabetička nefropatija (DN) je patologija bubrežne funkcije koja se razvila kao kasna komplikacija dijabetesa.Kao rezultat DN, smanjuje se sposobnost filtriranja bubrega, što dovodi do nefrotskog sindroma, a kasnije i do zatajenja bubrega.
Zdrava bubrežna i dijabetička nefropatija
Štoviše, muškarci i dijabetičari koji ovise o insulinu vjerovatnije su od onih koji pate od dijabetesa koji nije ovisan o insulinu. Vrhunac razvoja bolesti je prelazak u stadij hroničnog zatajenja bubrega (CRF), koji se obično javlja kod dijabetesa od 15 do 20 godina.
Navodeći korijenski uzrok razvoja dijabetičke nefropatije, često se spominje i hronična hiperglikemija. u kombinaciji s arterijskom hipertenzijom. U stvari, ta bolest nije uvijek posljedica dijabetesa.
Dijabetička nefropatija je lezija bubrežnog tkiva koja usložnjava tijek dijabetesa. Tipičnije je za dijabetes tipa 1, dok početak bolesti u adolescenciji određuje maksimalni rizik od brzog razvoja komplikacija. Trajanje bolesti utiče i na stepen oštećenja bubrežnog tkiva.
Razvoj hroničnog zatajenja bubrega dramatično mijenja manifestacije dijabetesa. To izaziva oštro pogoršanje stanja pacijenta, može biti direktan uzrok smrti.
Samo stalno praćenje, pravovremeno liječenje i praćenje njegove učinkovitosti usporavaju napredovanje ovog procesa.
Mehanizmi nastanka i razvoja
Patogeneza nefropatije nastaje zbog oštećenja malih arterija bubrega. Dolazi do povećanja epitela koji prekriva žile s unutarnje površine (endotel), zadebljava se membrana vaskularnih glomerula (bazalne membrane). Dolazi do lokalnog širenja kapilara (mikroaneurizmi). Interkapilarni prostori ispunjeni su molekulama proteina i šećera (glikoproteini), raste vezivno tkivo. Ovi fenomeni dovode do razvoja glomeruloskleroze.
U većini slučajeva razvija se difuzni oblik. Karakterizira je ujednačeno zadebljanje bazne membrane. Patologija dugo napreduje, rijetko dovodi do stvaranja klinički manifestiranog zatajenja bubrega. Karakteristična karakteristika ovog procesa je njegov razvoj ne samo kod dijabetes melitusa, već i kod drugih bolesti za koje je karakteristično oštećenje bubrežnih žila (hipertenzija).
Nodularni oblik je rjeđi, karakterističniji je za dijabetes melitus tipa 1, javlja se čak i uz kratko vrijeme bolesti i brzo napreduje. Primjećuje se ograničena (u obliku nodula) lezija kapilara, smanjuje se lumen žile i razvija se strukturna rekonstrukcija aneurizmi. To stvara nepovratne poremećaje protoka krvi.
Međunarodna klasifikacija bolesti, revizija 10 sadrži odvojene ICD 10 kodove za difuzne promjene, intravaskularnu sklerozu bubrežnog tkiva i za nodularnu varijantu koja se naziva Kimmelstil-Wilson sindrom. Međutim, tradicionalna domaća nefrologija pod ovim sindromom odnosi se na sva oštećenja bubrega kod dijabetesa.
Uz dijabetes, pogađaju se sve strukture glomerula, što postepeno dovodi do kršenja glavne funkcije bubrega - filtracije urina
Nefropatiju kod dijabetesa karakteriziraju i oštećenja arterijskih žila srednjih dimenzija koja nose krv u glomerulima, razvoj sklerotičnih procesa u prostorima između žila. Bubrežni tubuli, poput glomerula, gube životnu sposobnost. Općenito, nastaje kršenje filtracije krvne plazme, a odliv urina unutar bubrega se pogoršava.
Priroda pojave
Ne postoje tačne činjenice o uzrocima dijabetičke nefropatije u ovoj fazi razvoja medicine. Unatoč činjenici da problemi s bubrezima nisu u direktnoj vezi s razinom glukoze u krvi, velika većina dijabetičara koji su na listi čekanja za transplantaciju bubrega. U nekim slučajevima dijabetes ne razvija takve uvjete, pa postoji nekoliko teorija o pojavi dijabetičke nefropatije.
Naučne teorije razvoja bolesti:
- Genetska teorija.Ljudi s određenom genetskom predispozicijom pod utjecajem hemodinamičkih i metaboličkih poremećaja karakterističnih za dijabetes melitus razvijaju bubrežne patologije.
- Metabolička teorija. Stalni ili dugotrajni višak normalnog šećera u krvi (hiperglikemija) izaziva biohemijske poremećaje u kapilarima. To dovodi do nepovratnih procesa u tijelu, posebno do oštećenja bubrežnog tkiva.
- Hemodinamička teorija. Kod šećerne bolesti oštećen je protok krvi u bubrezima, što dovodi do stvaranja intrakavitarne hipertenzije. U ranim fazama nastaje hiperfiltracija (pojačano stvaranje urina), ali ovo se stanje brzo zamjenjuje disfunkcijom zbog činjenice da su prolazi blokirani vezivnim tkivom.
 Razvoj patologije više potiče produljena hiperglikemija, nekontrolirani lijekovi, pušenje i druge loše navike, kao i pogreške u prehrani, prekomjerna težina i upalni procesi u obližnjim organima (na primjer, infekcije genitourinarnog sustava).
Razvoj patologije više potiče produljena hiperglikemija, nekontrolirani lijekovi, pušenje i druge loše navike, kao i pogreške u prehrani, prekomjerna težina i upalni procesi u obližnjim organima (na primjer, infekcije genitourinarnog sustava).
Takođe je poznato da muškarci imaju veću vjerojatnost da će formirati tu vrstu patologije nego žene. To se može objasniti anatomskom strukturom genitourinarnog sistema, kao i manje savjesnim izvršavanjem preporuke liječniku u liječenju bolesti.
Čimbenici rizika za dijabetičku nefropatiju
Unatoč činjenici da se glavni uzroci manifestacije bolesti moraju tražiti u radu unutarnjih sustava, drugi faktori mogu povećati rizik od razvoja takve patologije. Pri upravljanju pacijentima s dijabetesom mnogi ljekari bez odlaganja preporučuju da prate stanje genitourinarnog sustava i redovito obavljaju preglede kod uskih specijalista (nefrologa, urologa i drugih).
Čimbenici koji doprinose razvoju bolesti:
- Redovni i nekontrolisani visoki šećer u krvi,
- Anemija koja čak i ne dovodi do dodatnih problema (nivo hemoglobina ispod 130 kod odraslih pacijenata),
- Povišen krvni pritisak, hipertenzivni napadi,
- Povećani holesterol i trigliceridi u krvi,
- Pušenje i alkohol (zloupotreba droga).


Simptomi bolesti
Definicija bolesti u ranoj fazi pomoći će da se sigurno provede liječenje, ali problem je asimptomatski početak bolesti. Osim toga, neki pokazatelji mogu ukazivati na druge zdravstvene probleme. Konkretno, simptomi dijabetičke nefropatije su vrlo slični bolestima kao što su hronični pijelonefritis, glomerulonefritis ili tuberkuloza bubrega. Sve ove bolesti mogu se klasificirati kao bubrežne patologije, pa je za postavljanje tačne dijagnoze neophodno sveobuhvatno ispitivanje.
- Stalni porast krvnog pritiska - hipertenzija,
- Nelagodnost i bol u donjem delu leđa,
- Anemije različitog stepena, ponekad u latentnom obliku,
- Probavni poremećaji, mučnina i gubitak apetita,
- Umor, pospanost i opća slabost,
- Oticanje udova i lica, posebno prema kraju dana,
- Mnogi pacijenti se žale na suhu kožu, svrbež i osipe na licu i tijelu.
U nekim slučajevima simptomi mogu biti slični onima dijabetesa pa pacijenti na njih ne obraćaju pažnju. Treba napomenuti da svi dijabetičari moraju periodično imati posebne preglede koji pokazuju prisustvo proteina i krvi u njihovoj mokraći. Ovi su pokazatelji i karakteristični znakovi razvoja bubrežne disfunkcije, što će vam pomoći da se bolest utvrdi u što kraćem roku.
Dijagnoza dijabetičke nefropatije
Otkriti bolest u ranoj fazi pomoći će pravovremenom kontaktiranju stručnjaka - nefrologa. Pored laboratorijskih studija koje pomažu u određivanju parametara urina i krvi kod pacijenata, naširoko se koriste posebna instrumentalna i mikroskopska ispitivanja tkiva pogođenog organa.Da biste potvrdili točnu dijagnozu, možda ćete morati provesti nekoliko postupaka, čije sorte i primjerenosti određuje liječnik.
Šta će pomoći u prepoznavanju bolesti:
- Ultrazvučni pregled bubrega. Bezbolna i vrlo informativna vrsta ispitivanja. Ultrazvuk pokazuje moguće patologije razvoja organa, promjenu veličine, oblika i stanja bubrežnih kanala.
- Dopplerografija sudova bubrega. Obavlja se radi utvrđivanja propusnosti i identifikacije mogućih patologija i upalnih procesa.
- Biopsija bubrežnog tkiva. Izvodi se pod lokalnom anestezijom, podaci se pregledavaju pod mikroskopom kako bi se utvrdile moguće patologije.
Liječenje dijabetičke nefropatije
Glavne aktivnosti usmjerene su ka normalizaciji šećera u krvi i općem održavanju tijela. Mnogi se metabolički procesi kod dijabetes melitusa odvijaju potpuno drugačije, što dovodi do oštećenja vida, oštećenja krvnih žila i drugih karakterističnih problema. U ranim fazama bolesti postoji realna šansa za ispravljanje prehrambene prehrane i nadoknade dijabetesa.
Mjere prevencije za razvoj dijabetičke nefropatije:
- Stabilizacija krvnog pritiska,
- Kontrola šećera
- Slana i dijetalna hrana,
- Snižavanje holesterola u krvi,
- Određivanje loših navika,
- Izvodljiva fizička aktivnost,
- Odbijanje uzimanja lijekova koji utječu na rad bubrega,
- Redovni odlasci nefrologu i testiranje.
Kada se pojave karakteristični simptomi, same preventivne mjere neće biti dovoljne, pa svakako treba konzultirati svog liječnika o prikladnim lijekovima. Osim toga, potrebno je pratiti urin i krvnu sliku kako bi se potvrdila efikasnost terapije.
Lijek uključuje:
- Uzimanje inhibitora angiotenzinskog pretvarača (ACE). Uključuju lijekove kao što su Enalapril, Ramipril i Thrandolapril.
- Posebni antagonisti angiotenzinskih receptora (ARA). Među najpopularnijim su: Irbesartan, Valsartan, Losartan.
- Za održavanje kardiovaskularnog sustava koriste se sredstva koja normaliziraju lipidni spektar sastava krvi.
- S ozbiljnim oštećenjem bubrega preporučuje se uzimanje detoksikacijskih lijekova, sorbenata i antiazotemskih sredstava.
- Za povećanje razine hemoglobina koriste se posebni lijekovi kao i neki alternativni metodi. Upotrebu recepta morate dogovoriti sa svojim liječnikom.
- Diuretici će pomoći u borbi protiv natečenosti, kao i smanjenju količine potrošene tekućine.




Navedena sredstva normaliziraju sistemsku i intrakranijalnu hipertenziju, smanjuju krvni pritisak i usporavaju napredovanje bolesti. Ako sama medicinska terapija nije dovoljna, rješava se pitanje više kardinalnih metoda podrške bubrega.
Kasni tretman
Tipični simptomi zatajenja bubrega nisu samo pogoršani laboratorijski testovi, već i pacijentovo stanje. U kasnim fazama dijabetičke nefropatije funkcija bubrega je izuzetno oslabljena, pa treba razmotriti druga rješenja problema.
Kardinalne metode su:
- Hemodijaliza ili umjetni bubreg. Pomaže u uklanjanju produkata propadanja iz tijela. Postupak se ponavlja nakon otprilike jedan dan, takva potporna terapija pomaže pacijentu da dugo živi s ovom dijagnozom.
- Peritonealna dijaliza. Nešto drugačiji princip od hardverske hemodijalize. Takav se postupak provodi malo rjeđe (otprilike jednom u tri do pet dana) i ne zahtijeva sofisticiranu medicinsku opremu.
- Transplantacija bubrega. Transplantacija organa donora pacijentu. Efikasna operacija, nažalost, nije baš uobičajena u našoj zemlji.
U kasnijim fazama bolesti pacijenti imaju smanjenje potrebe za inzulinom.Ovo je alarmantan znak napretka bolesti. Zato je vrlo važno održavati normalnu razinu šećera u krvi. U ovoj fazi se čak i pacijenti koji nisu ovisni o insulinu prebacuju na odgovarajuću terapiju.
Prognoza za dijabetičku nefropatiju
Unatoč posebno dizajniranim intervencijama za prevenciju i liječenje dijabetičke nefropatije, većina dijabetičara suočena je s teškim posljedicama ove bolesti. U nekim slučajevima, jedini način da se spasi život pacijenta je transplantacija bubrega darivatelja. Takve operacije imaju brojne karakteristike, dug period rehabilitacije i velike troškove. Pored toga, rizik od ponovnog razvoja nefropatije prilično je visok, tako da je bolje ne dopustiti prelazak bolesti u naprednu fazu.
Prognoza za pacijente koji pate od dijabetičke nefropatije prilično je povoljna. Bolest se razvija vrlo sporo, a ako slijedite preporuke liječnika i kontrolirate šećer u krvi, pacijenti možda nisu ni svjesni takvih problema.
Nefropatija u šećernoj bolesti javlja se prilično često, dok nitko ne zna tačno utvrđivanje uzroka takve patologije. Znano je da se s povišenim nivoom šećera u krvi bubrežni zastoj češće razvija, a tome doprinose i dodatni provocirajući faktori. Da bi se isključio razvoj teškog zatajenja bubrega i rizik od smrti, potrebno je pratiti nivo u urinu, kao i koristiti terapiju održavanja za normalizaciju šećera u krvi.
Uzroci oštećenja bubrega kod dijabetesa
 Glavni faktor koji dovodi do dijabetičke nefropatije bubrega je neusklađenost u tonu ulaznih i odlazećih bubrežnih glomerularnih arteriola. U normalnom stanju, arteriola je dvostruko veća od eferentne, što stvara pritisak unutar glomerula, promovirajući filtraciju krvi stvaranjem primarnog urina.
Glavni faktor koji dovodi do dijabetičke nefropatije bubrega je neusklađenost u tonu ulaznih i odlazećih bubrežnih glomerularnih arteriola. U normalnom stanju, arteriola je dvostruko veća od eferentne, što stvara pritisak unutar glomerula, promovirajući filtraciju krvi stvaranjem primarnog urina.
Poremećaji razmjene u šećernoj bolesti (hiperglikemija) doprinose gubitku snage i elastičnosti krvnih žila. Također, visoka razina glukoze u krvi uzrokuje stalan protok tkivne tekućine u krvotok, što dovodi do širenja žila koje donose, a one koje izvode zadržavaju svoj promjer ili čak uske.
Unutar glomerula nastaje pritisak koji u konačnici dovodi do uništavanja funkcionalnih bubrežnih glomerula i njihove zamjene vezivnim tkivom. Povišeni pritisak potiče prolazak kroz glomerule spojeva za koja oni obično nisu propusni: proteini, lipidi, krvne stanice.
Dijabetička nefropatija je podržana visokim krvnim pritiskom. Uz stalno povećani pritisak, simptomi proteinurije se povećavaju i filtracija unutar bubrega smanjuje, što dovodi do progresije bubrežne insuficijencije.
Jedan od razloga koji doprinosi nefropatiji kod dijabetesa je dijeta s visokim sadržajem proteina u prehrani. U tom se slučaju u tijelu razvijaju sljedeći patološki procesi:
- U glomerulima se povećava pritisak i povećava filtracija.
- Izlučivanje proteina u urinu i taloženje proteina u bubrežnom tkivu se povećava.
- Lipidni spektar krvi se mijenja.
- Acidoza se razvija uslijed povećanog stvaranja dušičnih spojeva.
- Povećava se aktivnost faktora rasta koji ubrzavaju glomerulosklerozu.
Dijabetički nefritis razvija se na pozadini visokog šećera u krvi. Hiperglikemija ne samo da dovodi do pretjeranog oštećenja krvnih žila slobodnim radikalima, nego također smanjuje i zaštitna svojstva uslijed glikacije proteina antioksidanata.
U ovom slučaju bubrezi pripadaju organima s povećanom osjetljivošću na oksidativni stres.
Simptomi nefropatije
 Kliničke manifestacije dijabetičke nefropatije i razvrstavanje po fazama odražavaju napredovanje uništavanja bubrežnog tkiva i smanjenje njihove sposobnosti uklanjanja otrovnih tvari iz krvi.
Kliničke manifestacije dijabetičke nefropatije i razvrstavanje po fazama odražavaju napredovanje uništavanja bubrežnog tkiva i smanjenje njihove sposobnosti uklanjanja otrovnih tvari iz krvi.
Prvi stadij karakterizira pojačana bubrežna funkcija - brzina filtracije urina povećava se za 20-40% i povećava dotok krvi u bubrege. Nema kliničkih znakova u ovoj fazi dijabetičke nefropatije, a promjene u bubrezima su reverzibilne s normalizacijom glikemije blizu normalne.
U drugoj fazi počinju strukturne promjene u bubrežnom tkivu: membrana glomerularne podloge se zadebljava i postaje propusna za najmanje molekule proteina. Nema simptoma bolesti, ispitivanja urina su normalna, krvni pritisak se ne mijenja.
Dijabetička nefropatija stadija mikroalbuminurije očituje se oslobađanjem albumina u dnevnoj količini od 30 do 300 mg. Kod dijabetesa tipa 1 on se javlja 3-5 godina od početka bolesti, a nefritis kod dijabetesa tipa 2 može biti praćen pojavom proteina u urinu od samog početka.
Povećana propustljivost glomerula bubrega za protein povezana je sa takvim stanjima:
- Loša nadoknada dijabetesa.
- Povišen krvni pritisak.
- Visoki holesterol u krvi.
- Mikro i makroangiopatije.
Ako se u ovoj fazi postigne stabilno održavanje ciljanih pokazatelja glikemije i krvnog tlaka, tada se stanje bubrežne hemodinamike i vaskularne propustljivosti i dalje može vratiti u normalu.
Četvrti stadij je proteinurija iznad 300 mg dnevno. Javlja se kod pacijenata s dijabetesom nakon 15 godina bolesti. Glomerularna filtracija se smanjuje svakog mjeseca, što dovodi do terminalnog zatajenja bubrega nakon 5-7 godina. Simptomi dijabetičke nefropatije u ovoj fazi povezani su sa visokim krvnim pritiskom i oštećenjima krvnih žila.
Diferencijalna dijagnoza dijabetičke nefropatije i nefritisa, imunološkog ili bakterijskog porijekla, temelji se na činjenici da se nefritis javlja s pojavom leukocita i crvenih krvnih zrnaca u urinu, a dijabetičke nefropatije samo s albuminurijom.
Dijagnoza nefrotskog sindroma takođe otkriva smanjenje proteina u krvi i visokog holesterola, lipoproteina niske gustine.
Edemi kod dijabetičke nefropatije otporni su na diuretike. Prvobitno se pojavljuju samo na licu i potkoljenici, a potom se šire u trbušnu i grudnu šupljinu, kao i na perikardni sak. Pacijenti napreduju do slabosti, mučnine, nedostatka daha, zatajenja srca.
U pravilu dijabetička nefropatija javlja se zajedno sa retinopatijom, polineuropatijom i koronarnom srčanom bolešću. Autonomna neuropatija dovodi do bezbolnog oblika infarkta miokarda, atonije mokraćnog mjehura, ortostatske hipotenzije i erektilne disfunkcije. Ova faza se smatra nepovratnom, jer je uništeno više od 50% glomerula.
Klasifikacija dijabetičke nefropatije razlikuje posljednji peti stadij kao uremični. Hronično zatajenje bubrega manifestuje se povećanjem u krvi toksičnih dušičnih spojeva - kreatinina i uree, smanjenjem kalijuma i povećanjem fosfata u serumu, smanjenjem brzine glomerularne filtracije.
Sljedeći simptomi su karakteristični za dijabetičku nefropatiju u fazi zatajenja bubrega:
- Progresivna arterijska hipertenzija.
- Teški edematozni sindrom.
- Kratkoća daha, tahikardija.
- Znakovi plućnog edema.
- Trajna teška anemija kod dijabetesa.
- Osteoporoza
Ako se glomerularna filtracija smanji na razinu od 7-10 ml / min, onda znakovi intoksikacije mogu biti svrbež kože, povraćanje, bučno disanje.
Utvrđivanje perikardijalnog šuma trenja karakteristično je za terminalni stadij i zahtijeva neposrednu vezu pacijenta s dijaliznim aparatom i transplantaciju bubrega.
Metode za otkrivanje nefropatije kod dijabetesa
 Dijagnoza nefropatije provodi se tokom analize urina na brzinu glomerularne filtracije, prisutnost proteina, bijelih krvnih zrnaca i crvenih krvnih zrnaca, kao i na sadržaj kreatinina i uree u krvi.
Dijagnoza nefropatije provodi se tokom analize urina na brzinu glomerularne filtracije, prisutnost proteina, bijelih krvnih zrnaca i crvenih krvnih zrnaca, kao i na sadržaj kreatinina i uree u krvi.
Znakovi dijabetičke nefropatije mogu se odrediti Reber-Tareev-om razgradnjom sadržaja kreatinina u dnevnoj mokraći.U ranim fazama filtracija se povećava 2-3 puta do 200-300 ml / min, a potom deset puta opada kako bolest napreduje.
Da bi se identificirala dijabetička nefropatija čiji se simptomi još nisu očitovali, dijagnosticira se mikroalbuminurija. Analiza mokraće provodi se na pozadini nadoknade hiperglikemije, proteini su ograničeni u prehrani, diuretici i fizička aktivnost su isključeni.
Pojava trajne proteinurije dokaz je smrti 50-70% glomerula bubrega. Takav simptom može izazvati ne samo dijabetičku nefropatiju, već i nefritis upalnog ili autoimunog porijekla. U sumnjivim se slučajevima vrši perkutana biopsija.
Da bi se utvrdio stepen zatajenja bubrega, ispituju se urea i kreatinin u krvi. Njihovo povećanje ukazuje na početak hroničnog zatajenja bubrega.
Preventivne i terapijske mjere za nefropatiju
 Prevencija nefropatije namijenjena je dijabetičarima koji imaju visoki rizik od oštećenja bubrega. Uključuju bolesnike sa slabo kompenziranom hiperglikemijom, bolest koja traje duže od 5 godina, oštećenje mrežnice, povišen holesterol u krvi, ako je pacijent u prošlosti imao nefritis ili mu je dijagnosticirana hiperfiltracija bubrega.
Prevencija nefropatije namijenjena je dijabetičarima koji imaju visoki rizik od oštećenja bubrega. Uključuju bolesnike sa slabo kompenziranom hiperglikemijom, bolest koja traje duže od 5 godina, oštećenje mrežnice, povišen holesterol u krvi, ako je pacijent u prošlosti imao nefritis ili mu je dijagnosticirana hiperfiltracija bubrega.
Kod šećerne bolesti tipa 1 dijabetička nefropatija sprečava se intenzivnom terapijom inzulinom. Dokazano je da takvo održavanje glikoziranog hemoglobina kao nivo ispod 7% smanjuje rizik od oštećenja na žilama bubrega za 27-34 posto. Kod šećerne bolesti tipa 2, ako se takav rezultat ne može postići tabletama, pacijenti se prebacuju na inzulin.
Liječenje dijabetičke nefropatije u fazi mikroalbuminurije također se provodi uz obaveznu optimalnu nadoknadu metabolizma ugljikohidrata. Ova faza je posljednja kada možete usporiti, a ponekad i preokrenuti simptome i liječenje donosi opipljiv pozitivan rezultat.
Glavni pravci terapije:
- Terapija inzulinom ili kombinirani tretman inzulinom i tabletama. Kriterij je glikovani hemoglobin ispod 7%.
- Inhibitori enzima koji pretvaraju angiotenzin: pri normalnom pritisku - male doze, s povećanim - srednjim terapijskim.
- Normalizacija holesterola u krvi.
- Smanjenje prehrambenih proteina na 1g / kg.
Ako je dijagnoza pokazala stadij proteinurije, tada se za dijabetičku nefropatiju liječenje treba temeljiti na sprečavanju razvoja hroničnog zatajenja bubrega. Za ovo se kod prve vrste dijabetesa nastavlja intenzivna inzulinska terapija, a za odabir tableta za smanjenje šećera mora se isključiti njihov nefrotoksični učinak. Od najsigurnijih imenovati Glurenorm i Diabeton. Takođe, prema indikacijama, kod dijabetesa tipa 2, pored lečenja se propisuju i insulini ili se u potpunosti prenose na inzulin.
Preporučuje se održavanje pritiska na 130/85 mm Hg. Čl. Bez postizanja normalne razine krvnog tlaka, nadoknada glikemije i lipida u krvi ne donosi željeni učinak, a nemoguće je zaustaviti napredovanje nefropatije.
Maksimalna terapijska aktivnost i nefroprotektivni učinak zabilježeni su kod inhibitora enzima koji pretvaraju angiotenzin. U kombinaciji su sa diureticima i beta blokatorima.
U fazi kada je kreatinin u krvi povišen na 120 i iznad mikromola / l, provodi se simptomatsko liječenje intoksikacija, hipertenzije i kršenja sadržaja elektrolita u krvi. Pri vrijednostima iznad 500 μmol / L, stadijum hronične insuficijencije smatra se terminalnim, što zahtijeva povezivanje umjetnog bubrega s uređajem.
Nove metode sprječavanja razvoja dijabetičke nefropatije uključuju upotrebu lijeka koji inhibira uništavanje glomerula bubrega, utječući na propusnost bazalne membrane. Naziv ovog lijeka je Wessel Douay F. Njegova upotreba omogućila je smanjenje izlučivanja proteina u urinu, a efekat je trajao 3 mjeseca nakon otkazivanja.
Otkrivanje sposobnosti aspirina da smanji glikozaciju proteina dovelo je do potrage za novim lijekovima koji imaju sličan učinak, ali nemaju izrazito iritantno djelovanje na sluznici. Tu spadaju aminoguanidin i derivat vitamina B6. Informacije o dijabetičkoj nefropatiji nalaze se u videu u ovom članku.
Uzroci nefropatije
Bubrezi svakodnevno filtriraju našu krv iz toksina, a ona se čisti mnogo puta u toku dana. Ukupna zapremina tekućine koja ulazi u bubrege je oko 2 tisuće litara. Taj je proces moguć zbog posebne strukture bubrega - svi su prožeti mrežom mikrokapilara, tubula, krvnih žila.
Prije svega, nakupljanje kapilara u koje ulazi krv uzrokovano je visokim šećerom. Nazivaju ih bubrežni glomeruli. Pod utjecajem glukoze mijenja se njihova aktivnost, povećava se pritisak unutar glomerula. Bubrezi počinju raditi ubrzano, a proteini koji nemaju vremena za filtriranje sada ulaze u urin. Tada se kapilare uništavaju, na njihovom mjestu raste vezivno tkivo, nastaje fibroza. Glomeruli ili u potpunosti obustavljaju svoj rad, ili značajno smanjuju produktivnost. Dolazi do zatajenja bubrega, protok urina smanjuje se i tijelo postaje pijano.
Dijabetes i porast pritiska bit će prošlost
Dijabetes je uzrok gotovo 80% svih moždanih udara i amputacija. 7 od 10 ljudi umire zbog začepljenih arterija srca ili mozga. U skoro svim slučajevima, razlog ovog strašnog kraja je isti - visoki šećer u krvi.
Šećer se može i treba srušiti, inače ništa. Ali to ne liječi samu bolest, već samo pomaže u borbi protiv istrage, a ne uzrok bolesti.
Jedini lijek koji se službeno preporučuje protiv dijabetesa i koriste ga endokrinolozi u svom radu je Ji Dao dijabetes ljepilo.
Učinkovitost lijeka, izračunata prema standardnoj metodi (broj pacijenata koji su se oporavili na ukupan broj pacijenata u grupi od 100 ljudi koji su bili podvrgnuti liječenju) bio je:
Proizvođači Ji Daoa nisu komercijalna organizacija i financira ih država. Zbog toga sada svaki stanovnik ima priliku nabaviti lijek sa popustom od 50%.
Pored povećanog pritiska i razaranja krvnih žila uslijed hiperglikemije, šećer utječe i na metaboličke procese, izazivajući niz biohemijskih poremećaja. Proteini su glikozilirani (reagiraju s glukozom, šećerom), uključujući unutar bubrežnih membrana, aktivnost enzima koji povećavaju propusnost zidova krvnih žila, stvaranje slobodnih radikala. Ovi procesi ubrzavaju razvoj dijabetičke nefropatije.
Uz glavni uzrok nefropatije - prekomjerne količine glukoze u krvi, naučnici identificiraju druge faktore koji utječu na vjerojatnost i brzinu bolesti:
- genetska predispozicija. Smatra se da se dijabetička nefropatija pojavljuje samo kod osoba s genetskom pozadinom. Neki pacijenti nemaju promjene u bubrezima, čak i uz produženo odsustvo nadoknade za dijabetes melitus,
- visok krvni pritisak
- infekcije mokraćnih puteva
- gojaznost
- muški rod
- pušenje
Simptomi pojave DN
Dijabetička nefropatija razvija se vrlo sporo, dugo vremena ta bolest ne utječe na život pacijenta koji ima dijabetes. Simptomi su potpuno odsutni. Promjene glomerula bubrega započinju tek nakon nekoliko godina života s dijabetesom. Prve manifestacije nefropatije povezane su s blagom intoksikacijom: letargija, gadan okus u ustima, slab apetit. Dnevni volumen urina se povećava, mokrenje postaje učestalije, posebno noću. Specifična težina urina je smanjena, krvni test pokazuje nizak hemoglobin, povećani kreatinin i ureu.
Simptomi dijabetičke nefropatije povećavaju se sa stadijem bolesti.Eksplicitne, izražene kliničke manifestacije javljaju se tek nakon 15-20 godina, kada nepovratne promjene u bubrezima dostižu kritičnu razinu. Izražavaju se visokim pritiskom, opsežnim edemom, teškom intoksikacijom tijela.
Klasifikacija dijabetičke nefropatije
Dijabetička nefropatija odnosi se na bolesti genitourinarnog sistema, kod prema ICD-10 N08.3. Karakterizira ga bubrežni zatajenje pri kojem se smanjuje brzina filtracije u glomerulima bubrega (GFR).
GFR je osnova za podjelu dijabetičke nefropatije prema stupnjevima razvoja:
- S početnom hipertrofijom, glomeruli postaju veći, volumen filtrirane krvi raste. Ponekad se može primetiti povećanje veličine bubrega. U ovoj fazi ne postoje vanjske manifestacije. Testovi ne pokazuju povećanu količinu proteina u urinu. SCF>
- Pojava promjena u strukturi glomerula uočava se nekoliko godina nakon nastanka šećerne bolesti. U ovo se vrijeme glomerularna membrana zadebljava, a razmak između kapilara raste. Nakon vežbanja i značajnog povećanja šećera može se otkriti protein u urinu. GFR pada ispod 90.
- Za nastanak dijabetičke nefropatije karakteristično je teško oštećenje žila bubrega, te kao rezultat toga, konstantna povećana količina proteina u urinu. U pacijenata se pritisak počinje povećavati, isprva tek nakon fizičkog rada ili vježbanja. GFR dramatično pada, ponekad i do 30 ml / min, što ukazuje na početak hroničnog zatajenja bubrega. Prije početka ove faze, najmanje 5 godina. Svo ovo vrijeme promjene u bubrezima mogu se preokrenuti pravilnim liječenjem i strogim pridržavanjem dijeta.
- Klinički izražen MD dijagnosticira se kada promjene u bubrezima postanu nepovratne, detektira se protein u urinu> 300 mg dnevno, GFR 90
300 10-15 5 Dijagnoza nefropatije
Glavno u dijagnozi dijabetičke nefropatije je otkriti bolest u onim fazama kada je bubrežna disfunkcija još reverzibilna. Zbog toga dijabetičarima koji su registrovani kod endokrinologa propisuju se testovi jednom godišnje kako bi se otkrila mikroalbuminurija. Uz pomoć ove studije moguće je otkriti protein u mokraći kada to još nije utvrđeno u općoj analizi. Analiza se planira godišnje 5 godina nakon nastanka dijabetesa tipa 1 i svakih 6 mjeseci nakon dijagnoze dijabetesa tipa 2.
Ako je razina proteina viša od normalne (30 mg / dan), provodi se Rebergov test. Uz njegovu pomoć procjenjuje se da li bubrežni glomeruli normalno funkcioniraju. Za test se sakuplja cijela količina urina koja je proizvela bubrege u sat vremena (kao opcija, dnevni volumen), a krv se uzima i iz vene. Na osnovu podataka o količini urina, nivou kreatinina u krvi i urinu, izračunava se nivo GFR pomoću posebne formule.

Za razlikovanje dijabetičke nefropatije od hroničnog pijelonefritisa koriste se opći testovi urina i krvi. Uz zaraznu bolest bubrega, otkriva se povećani broj bijelih krvnih zrnaca i bakterija u urinu. Bubrežnu tuberkulozu karakterizira prisustvo leukociturije i odsutnost bakterija. Glomerulonefritis se razlikuje na osnovu rendgenskog pregleda - urografije.
Prelaz u sljedeće faze dijabetičke nefropatije određuje se na osnovu povećanja albumina, pojave proteina u OAM. Dalji razvoj bolesti utiče na nivo pritiska, značajno mijenja krvnu sliku.
Ako se promjene u bubrezima događaju mnogo brže od prosječnog broja, protein raste snažno, pojavi se krv u urinu, vrši se biopsija bubrega - uzima se uzorak bubrežnog tkiva tankom iglom što omogućava razjašnjenje prirode promjena u njemu.
Kako se liječi bolest
Za dijagnosticiranje bolesti nisu potrebne posjete ljekarima specijaliteta; dijabetička nefropatija se otkriva na godišnjem ljekarskom pregledu od strane liječnika opće prakse ili endokrinologa. Oni propisuju liječenje.Cilj je u ovoj fazi smanjiti šećer, holesterol, trigliceride u krvi na normalu, smanjiti krvni pritisak.
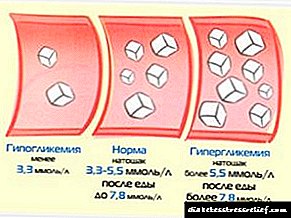
Ciljni nivoi šećera:
- 4-7 mmol / l - na prazan stomak
- 6-8 mmol / l - pred spavanje,
- do 10 mmol / l - jedan sat nakon obroka.
Počevši od 3. faze potrebne su konsultacije s nefrologom. Daljnjim razvojem nefropatije pacijent oboleo od dijabetesa registruje se kod nefrologa i stalno ga posjećuje.
Uzimanje lijekova
Čim testovi na dijabetičku nefropatiju počinju otkrivati protein u urinu, propisuju lijekove iz grupe ACE inhibitora. Oni imaju sposobnost stimulacije vazodilatacije i inhibiranja enzima, što utječe na njihovo sužavanje. Tako se postiže smanjenje krvnog pritiska i zaštite bubrega. ACE inhibitori takođe smanjuju oslobađanje albumina u urinu, smanjuju rizik od bolesti srca i velikih žila. Lijekovi poput enalaprila, kaptoprila, lizinoprila mogu zaustaviti razvoj oštećenja bubrega čak i kod onih bolesnika koji imaju dijabetes koji nemaju visok krvni pritisak. U tom se slučaju njihove doze podešavaju tako da ne dođe do pretjeranog pada pritiska.
Druga grupa lijekova za liječenje dijabetičke nefropatije jesu blokatori receptora AT1. U stanju su da smanje vaskularni tonus i pritisak u njima. Dovoljno je uzimati ove lijekove jednom dnevno, lako se podnose i imaju minimum kontraindikacija. U Rusiji su registrovani losartan, eprosartan, valsartan, candesartan. Za bolju zaštitu bubrega obično se propisuje složeno liječenje lijekovima iz obje grupe.
Hipertenzivnim pacijentima koji imaju dijabetičku nefropatiju prilično je teško smanjiti pritisak, pa im prepisuju i druge lijekove. Svaka kombinacija bira se pojedinačno, tako da ukupno smanjuju pritisak na 130/80 ili čak niže, s takvim pokazateljima rizik od oštećenja bubrega je minimalan - O hipertenziji i dijabetesu.
Lijekovi za snižavanje krvnog pritiska kod dijabetesa
| Grupa | Pripreme | Akcija |
| Diuretici | Oksodolin, hidroklorotiazid, hipotiazid, Spirix, Veroshpiron. | Povećajte količinu urina, smanjite zadržavanje vode, ublažite oticanje. |
| Beta blokatori | Tenonorm, Athexal, Logimax, Tenorik. | Smanjite puls i količinu krvi koja prolazi kroz srce. |
| Antagonisti kalcijuma | Verapamil, Vertisin, Caveril, Tenox. | Smanjena koncentracija kalcijuma, što dovodi do vazodilatacije. |
U 3. stupnju hipoglikemijska sredstva mogu se zamijeniti onima koja se neće akumulirati u bubrezima. U fazi 4 dijabetesa tipa 1 obično je potrebno prilagođavanje insulina. Zbog lošeg rada bubrega, on se duže izlučuje iz krvi, pa je sada potrebno manje. U posljednjoj fazi, liječenje dijabetičke nefropatije sastoji se u detoksifikaciji tijela, povećanju razine hemoglobina, zamjeni funkcija neradnih bubrega hemodijalizom. Nakon stabilizacije stanja, razmatra se pitanje mogućnosti transplantacije od strane donora.
Postoje osobitosti u upotrebi antibiotika. Za liječenje bakterijskih infekcija u bubrezima s dijabetičkom nefropatijom koriste se visoko aktivna sredstva, liječenje je duže, uz obaveznu kontrolu razine kreatinina.
Kratak opis
Dijabetičarnefropatija (dijabetička bolest bubrega) - klinički sindrom karakteriziran perzistentnom albuminurijom (AU) većom od 30 mg / dan, otkriven najmanje 2 puta u roku od 3-6 mjeseci, uz progresivno smanjenje GFR-a i porast krvnog tlaka (BP).
NB! U prisustvu DN, dijagnoza hronične bubrežne bolesti nužno se postavlja određivanjem njenog stadija, što ukazuje na funkcionalno stanje bubrega (vidi CP „CKD u odraslih“).
Omjer kodova ICD-10 i ICD-9:
| ICD-10 | ICD-9 | ||
| E.10.2 Šećerna bolest tipa 1 s oštećenjem bubrega | 39.27 - arteriovenostomija za bubrežnu dijalizu, 39.42 - revizija arteriovenskog šanta potrebna za bubrežnu dijalizu, 39.43 - uklanjanje arteriovenskog šanta neophodnog za bubrežnu dijalizu, 54.98 - peritonealna dijaliza, 39.95 - hemodijaliza | ||
| E.11.2 Šećerna bolest tipa 2 s oštećenjem bubrega | 39.27 - arteriovenostomija za bubrežnu dijalizu, 39.42 - revizija arteriovenskog šanta potrebna za bubrežnu dijalizu, 39.43 - uklanjanje arteriovenskog šanta neophodnog za bubrežnu dijalizu, 54.98 - peritonealna dijaliza, 39.95 - hemodijaliza. | ||
| E.12.2 Dijabetes melitus povezan s neuhranjenošću i oštećenjem bubrega | 39.27 - arteriovenostomija za bubrežnu dijalizu, 39.42 - revizija arteriovenskog šanta potrebna za bubrežnu dijalizu, 39.43 - uklanjanje arteriovenskog šanta neophodnog za bubrežnu dijalizu, 54.98 - peritonealna dijaliza, 39.95 - hemodijaliza. | ||
| E.13.2 Ostali navedeni oblici dijabetes melitusa sa oštećenjem bubrega | 39.27 - arteriovenostomija za bubrežnu dijalizu, 39.42 - revizija arteriovenskog šanta potrebna za bubrežnu dijalizu, 39.43 - uklanjanje arteriovenskog šanta neophodnog za bubrežnu dijalizu, 54.98 - peritonealna dijaliza, 39.95 - hemodijaliza. | ||
| E.14.2 Neodređeni dijabetes melitus sa oštećenjem bubrega | 39.27 - arteriovenostomija za bubrežnu dijalizu, 39.42 - revizija arteriovenskog šanta potrebna za bubrežnu dijalizu, 39.43 - uklanjanje arteriovenskog šanta neophodnog za bubrežnu dijalizu, 54.98 - peritonealna dijaliza, 39.95 - hemodijaliza. |
Datum / revizija protokola: 2016. godina.
Korisnici protokola: ljekari opće prakse, terapeuti, nefrolozi, endokrinolozi, urolozi, opstetričari-ginekolozi, reanimateri.
Kategorija pacijenta: odrasli.
Skala dokaza
| A | Visokokvalitetna metaanaliza, sistematski pregled RCT-ova ili RCT-a velikih razmjera s vrlo malom vjerovatnoćom (++) sistematske pogreške, čiji se rezultati mogu proširiti na odgovarajuću populaciju. |
| In | Visokokvalitetne (++) sistematske kohortne studije ili kontrole slučaja ili Visoke kvalitete (++) kohortne ili studije kontrole slučaja s vrlo niskim rizikom od sustavnih grešaka ili RCT s niskim (+) rizikom sustavne pogreške, čiji se rezultati mogu diseminirati odgovarajućoj populaciji . |
| Sa | Kohorta ili studija slučaja ili kontrolirana studija bez randomizacije s malim rizikom pristranosti (+). Rezultati kojih se mogu raspodijeliti odgovarajućoj populaciji ili RCT-ima s vrlo malim ili niskim rizikom sustavne pogreške (++ ili +), čiji se rezultati ne mogu izravno distribuirati odgovarajućoj populaciji. |
| D | Opis niza slučajeva ili nekontrolirane studije ili stručnog mišljenja. |
Dijagnoza (ambulanta)
Ambulantna dijagnostika
Dijagnostički kriterijumi
Žalbe:
Smanjen apetit
Žeđ
Svrab na koži
Neugodan ukus u ustima,
Mučnina
Slabost
Umor
Pospanost
Česta mokrenja.
Anamneza:
· Klinički postavljena dijagnoza šećerne bolesti.
Fizički pregled:
Oticanje (od minimalne periferne do trbušne i anasarke).
Laboratorijska istraživanja:
Analiza mokraće:
· Albuminurija (albuminurijski test se mora izvršiti sa dijabetesom tipa 1 nakon ≥ 5 godina, s dijabetesom tipa 2 odmah nakon dijagnoze),
· Povećani omjer albumina / kreatinina (A: C) u urinu,
· Proteinurija od minimalnog do nefrotskog nivoa (više od 3 g / dan),
Glukozurija
Hipoalbuminemija,
Hipoproteinemija,
Biohemijski test krvi:
Hiperglikemija
Hiperlipidemija,
Povećani nivo uree i kreatinina,
Povećana količina mokraćne kiseline
· Povećan nivo kalijuma, fosfora,
Povećani nivo paratireoidnog hormona,
· Povećanje GFR-a (hiperfiltracije) i smanjenje GFR-a,
· Povećan nivo glikoziliranog hemoglobina,
Kršenje glikemijskog profila.
Instrumentalna istraživanja:
Ultrazvuk trbušne šupljine - može se otkriti prisustvo slobodne tečnosti (ascites),
Ultrazvuk bubrega - povećanje veličine bubrega, proširenje i stagnacija urina u CSF
Dijagnostički algoritam:
Slika 1 Dijagnostički algoritam za dijabetičku nefropatiju
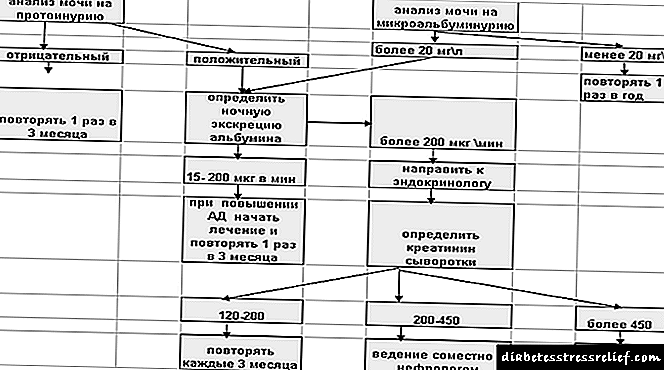
NB! Test na albuminuriju mora se provesti sa dijabetesom tipa 1 nakon ≥ 5 godina, a dijabetes tipa 2 odmah po dijagnozi.
Dijagnostika (bolnica)
DIJAGNOSTIKA NA STACIONARNOJ RAZINI
Dijagnostički kriteriji na stacionarnom nivou:
Žalbe i anamneza:
· Istorija klinički utvrđene dijagnoze šećerne bolesti,
Promjene na urinu u obliku proteinurije ili povećanje njezina stupnja,
· Porast krvnog pritiska, pad krvnog pritiska,
Pojava edema,
· Promjene u krvnim testovima u obliku povećanog kreatinina, uree.
Fizički pregled:
Procjena prisutnosti i jačine edema (od minimalne periferne do kavitarne i anasarke), dnevno mjerenje težine, volumena primljene tekućine (unutar i parenteralno) i izlučenog urina. Identifikacija žarišta infekcije. Merenje krvnog pritiska sedeći / stojeći ili ležeći / stojeći.
Laboratorijska istraživanja:
OAM - albuminurija, proteinurija. Leukociturija, cilindrurija, eritrocitrija, (visoka dnevna albuminurija / proteinurija),
· Sveobuhvatna krvna slika - leukocitoza, povećana ESR, anemija,
· Biohemijska analiza krvi: smanjenje albumina i ukupnih proteina, hiperglikemija (ili hipoglikemija), porast holesterola i njegovih frakcija, povećanje uree, kreatinina, mokraćne kiseline, porast kalijuma, smanjenje kalcijuma, povećanje fosfora,
Povećani nivo paratireoidnog hormona,
· Smanjenje GFR-a,
Labilni glikemijski profil,
· U prisustvu rezistentnog NS, perioda dijabetesa manjeg od 5 godina i GFR> 60 ml / min - perkutana biopsija bubrega, praćena morfološkim pregledom (svetlost, imunofluorescencija i elektronska mikroskopija) sa morfološkom dijagnozom
Instrumentalna istraživanja:
Ultrazvuk bubrega - bubrezi normalnih veličina do uvećanja sa ekspanzijom i stagnacijom urina u CSF.
Ultrazvuk trbušne šupljine - može se otkriti prisustvo slobodne tečnosti (ascites),
Dijagnostički algoritam:
· Ako postoji istorija pozitivnih albuminurija više od 2 puta u roku od 3-6 meseci, postavlja se dijagnoza DN,
· U prisustvu rezistentnog NS, perioda dijabetesa manjeg od 5 godina i GFR> 60 ml / min - perkutana biopsija bubrega, praćena morfološkim pregledom (svetlost, imunofluorescencija i elektronska mikroskopija) s morfološkom dijagnozom.
Lista glavnih dijagnostičkih mjera:
OAM
· Sveobuhvatna krvna slika,
· Biohemijski test krvi,
Ultrazvuk bubrega.
Lista dodatnih dijagnostičkih mjera:
Ultrazvuk trbušne, pleuralne šupljine,
Ehokardiografija,
· Ultrazvuk sudova bubrega
· Biopsija bubrega i morfološki pregled u prisustvu rezistentne NS, periode dijabetesa manje od 5 godina i GFR> 60 ml / min
Diferencijalna dijagnoza
| Potpiši | Nefrotski sindrom | Hronični žad sindrom | Hipertonični/ dijabetička nefropatija |
| Pojava bolesti | Uz pojavu edema na nogama, lice može poprimiti valovit kurs | Od slučajno otkrivene mikrohematurije / proteinurije, do epizoda makrohematurije, pojave edema i povišenog krvnog pritiska | Istorija dijabetesa melitusa duže od 5-10 godina, produžena arterijska hipertenzija |
| Edemi i koža | +++ | + | –/+/++/+++ Uz prisustvo zatajenja srca i dijabetičkog stopala mogu doći do trofičnih promjena na koži |
| Krvni pritisak | N (50%), ponekad hipotenzija | Sa izolovanom hematurijom / proteinurijom, može biti –N, s nefritičkim sindromom češće | hipertenzija različitog stepena |
| Hematurija | Nije karakteristično. Pojavljuje se sa miješanim nefro + nefritičkim sindromom | Konstantno od mikrohematurije do epizoda makrohematurije | Microhematuria +/– |
| Proteinurija | Više od 3,5 g / dan | Manje od 3 g / dan | Od albuminurije do nefrotske proteinurije |
| Hyperazotemia | Prolazno na pozadini aktivnosti NS, povećava se ovisno o limitaciji bolesti | Kod izolirane hematurije / proteinurija nije karakteristična. S nefritičnim sindromom raste postepeno s napredovanjem bolesti | Zavisi od trajanja bolesti i vremena dijagnoze |
| Promjene u odnosu na druge organe i sisteme | Simptomi prekomerne hidratacije | Sistemski vaskulitis | Oštećenje ciljnih organa: retinopatija, LVH, dijabetičko stopalo |
Lijekovi (aktivne tvari) koji se koriste u liječenju
| Aliskiren |
| Amlodipin (Amlodipin) |
| Bisoprolol (Bisoprolol) |
| Valsartan |
| Verapamil (Verapamil) |
| Diltiazem (Diltiazem) |
| Indapamid (Indapamide) |
| Indapamid (Indapamide) |
| Analog ljudskog inzulina, ultra-kratkog djelovanja |
| Insulinski glargin |
| Insulin degludec (Insulin degludec) |
| Insulin detemir |
| Ljudski inzulin kratkog djelovanja |
| Candesartan |
| Carvedilol (Carvedilol) |
| Klonidin (klonidin) |
| Lisinopril (Lisinopril) |
| Liraglutide (Liraglutide) |
| Losartan |
| Losartan |
| Methyldopa |
| Metoprolol (Metoprolol) |
| Metformin (Metformin) |
| Moksonidin (Moksonidin) |
| Nadolol (Nadolol) |
| Nebivolol (Nebivolol) |
| Nifedipin (Nifedipin) |
| Perindopril (Perindopril) |
| Perindopril (Perindopril) |
| Pindolol (Pindolol) |
| Pioglitazon (Pioglitazon) |
| Propranolol (Propranolol) |
| Ramipril |
| Repaglinid (Repaglinid) |
| Sotalol (Sotalol) |
| Spironolakton (Spironolakton) |
| Talinolol (Talinolol) |
| Timolol (Timolol) |
| Fosinopril (Fosinopril) |
| Furosemid (Furosemid) |
| Eprosartan (Eprosartan) |
| Esmolol (Esmolol) |
Liječenje (ambulanta)
VANJSKO LIJEČENJE
Taktika lečenja
| Stage Nam | Taktika lečenja |
| CKB C1-3 A2 | • postizanje pojedinačnih ciljnih vrijednosti HbA1c, • umjereno ograničenje životinjskih proteina (ne više od 1,0 g / kg tjelesne težine dnevno), • ACE inhibitori ili ARB kao lekovi izbora (kontraindicirani u trudnoći), • Kombinovana antihipertenzivna terapija za postizanje ciljanog krvnog pritiska ( |
| CKB C1-3 A3 | • Postizanje pojedinih ciljnih vrijednosti HbA1c, • Ograničite životinjski protein (ne više od 0,8 g / kg tjelesne težine po danu) • ACE inhibitori ili ARB kao lekovi izbora (kontraindicirani u trudnoći), • Kombinovana hipertenzija za postizanje ciljanog krvnog pritiska ( |
| CKD C4 | • Postizanje pojedinih ciljnih vrijednosti HbA1c, • ograničiti životinjski protein (ne više od 0,8 g / kg tjelesne težine dnevno), • ACE inhibitori ili ARB kao lekovi izbora, smanjenje doze GFR 2, • Kombinovana hipertenzija za postizanje ciljanog krvnog pritiska ( |
| CKD C5 | • Hemodijaliza, • Peritonealna dijaliza, • Transplantacija bubrega. |
NB! Lečenje DN-a treba biti zasnovano na pravovremenoj proceni i korekciji glavnih faktora rizika za razvoj DN - hiperglikemije i hipertenzije (UD - 1A).
NB! U bolesnika sa DN trebalo bi razmotrite ciljnu razinu HbA1C 6,5-7,0% prilagođeno individualnim karakteristikama pacijenta (UD - 2B)
NB! Glavni cilj terapije razvijenog DN-a je spriječiti razvoj ESRD-a i smanjiti kardiovaskularne rizike.
NB! Terapeutske mjere trebaju utjecati na glavne patogenetičke mehanizme i rizične faktore koji utječu na razvoj i progresiju DN-a, a najveća učinkovitost u usporavanju napredovanja DN-a može se postići multifaktorijalnim pristupom (UD - 2C).
Liječenje bez lijekova
· Životni stil se mijenja. Pacijente s NAM-om treba savjetovati o terapijskim promjenama životnog stila koje uključuju ograničenje unosa natrijum-hlorida i proteina s hranom, prestanak pušenja i korekciju tjelesne težine.
· Promjene prehrane: ograničenja unosa NaCl i proteina. Retencija bubrega i povećanje bazena izmjenjenog natrijuma karakteristični su za dijabetes, koji je uzrok hipertenzije i smanjenja učinkovitosti niza antihipertenzivnih lijekova (ACE inhibitori, ARBs, BCC).
· Dnevni unos NaCl treba smanjiti na 3-5 g / dan.
· Ograničite unos proteina na 0,8 g / kg / dan može donekle usporiti napredovanje DN-a (Pedrini MT et al., 1996, Andersen S etal., 2000). Preporučljivo je djelomično zamijeniti životinjske proteine biljnim. Ograničenje u prehrani životinja s povećanjem sadržaja polinezasićenih masti je također važno (Gross JL i sur., 2002, Ros E i sur., 2004). Unos kalorija trebao bi biti oko 30-35 kcal / kg / dan.
· Prestanak pušenja jedan je od neophodnih aspekata promjene životnog stila pacijenta s dijabetesom, s obzirom da se definitivno pokazalo da je ta loša navika povezana i s rizikom od razvoja DN-a i s njegovim ubrzanim napredovanjem (Orth S.R., 2002).
· Gubitak kilograma potrebno za BMI> 27 kg / m 2.
Liječenje lijekovima
Glikemijska kontrola.
U bilo kojoj fazi DN, neophodna je želja za smanjenjem glikoziranog hemoglobina na pojedinačni ciljni nivo (6,5-7,0%). Pri planiranju metaboličke kontrole potrebno je uzeti u obzir nivo GFR-a (UD-1A).
U bolesnika s dijabetesom tipa 2: s GFR 30% od početnog nivoa tijekom 4 tjedna i / ili porastom hiperkalemije> 5,5 mmol / L.
NB! Lijekovi za snižavanje šećera prihvatljivi za uporabu u različitim fazama CKD-a vidjeti CP CKD.
Korekcija dislipidemije:
· Kod pacijenata sa DN, cilj terapije za smanjenje lipida je nivo LDL Naziv grupe
pretvaranje enzima
Lisinopril 10 mg, 20 mg
Ramipril 2,5 mg, 5 mg 10 mg,
Fosinopril 10 mg, 20 mg,
Valsartan 80 mg, 160 mg,
Candesartan 8 mg, 16 mg
• Tiazidni
• Loopback
• Kalijum-štedi (antagonisti al-
dosteron)
Indapamid 2,5 mg, 5 mg,
Furosemid 40 mg, Torasemid 5 mg, 10 mg
Spironolakton 25 mg, 50 mg
• dihidropiridin,
• ne-dihidropiridin,
Nifedipin 10 mg, 20 mg, 40 mg
Amlodipin 2,5 mg, 5 mg, 10 mg
Verapamil, Verapamil SR, Diltiazem
• Neselektivni (β1, β2),
• Kardioselektivni (β1)
• Kombinovani (β1, β2 i α1)
metoprololatartrat 50 mg, 100 mg,
bisoprolol 2,5 mg, 5 mg, 10 mg,
nebivolol 5 mg
esmolol, talinolol, karvedilol.
Antihipertenzivni lijekovi: koristiti se kao dio kombinirane terapije
| Grupa | Pripreme |
| α-blokatori (AB) | Doksazosin, prazosin |
| Lijekovi centralnog djelovanja • agonisti receptora α2 • Agonisti I2-imidazolinskih receptora |
Moxonidine
Konsultacije optometrista - za verifikaciju dijabetičke retinopatije,
· Savet endokrinologa - za kontrolu dijabetes melitusa,
· Konsultacija s kardiologom - u slučaju simptoma srčane insuficijencije i poremećaja ritma,
· Konzultacija vaskularnog hirurga - radi stvaranja vaskularnog pristupa na hemodijalizi.
Preventivne mjere:
· Obučiti pacijenta za dijetu, kontrolu i postizanje ciljanih nivoa krvnog pritiska i glikolikog hemoglobina,
· Trening za prevenciju zaraznih komplikacija na peritonealnoj dijalizi.
Praćenje pacijenata
| GFR, ml / min | Preporuke |
| Svim pacijentima koji imaju dijabetes | · Rano određivanje omjera kreatinina u serumu, albumina / kreatinina u dijabetesu tipa 1 nakon 5 godina, kod dijabetesa tipa 2 kada je dijagnosticirana, određivanje nivoa kalija. |
| 45-60 | · Obratite se nefrologu ako postoji sumnja na nediabetičko oštećenje bubrega (dijabetes tipa 1 traje manje od 10 godina, jaka proteinurija, abnormalni nalazi ultrazvukom bubrega, rezistentna hipertenzija, nagli pad GFR-a ili aktivni urinarni sediment), · Računovodstvo doze lekova · Praćenje GFR-a svakih 6 mjeseci, · Praćenje elektrolita, bikarbonata, hemoglobina, kalcijuma, fosfora, PTH najmanje 1 put godišnje, · Praćenje nivoa 25-hidroksiholekalciferola i eliminacija nedostatka vitamina D, · Istraživanje mineralne gustine kosti, · Konsultacije sa nutricionisticom. |
| 30-40 | · Praćenje GFR-a svaka 3 meseca, · Praćenje elektrolita, bikarbonata, hemoglobina, kalcijuma, fosfora, PTH, težine pacijenta svakih 3-6 meseci, · Razmatranje smanjene funkcije bubrega prilikom doziranja lijekova. |
| · Obratite se nefrologu. |
Pokazatelji efikasnosti liječenja:
· Normalizacija ravnoteže elektrolita, kontrola 1 put nedeljno,
· Smanjenje i / ili potpuna konvergencija edema, kontrola - dnevno vaganje,
Tendencija smanjenju i / ili normalizaciji pakla, kontrola 2 puta dnevno,
· Korekcija acidoze, kontrola 1 put nedeljno,
· Tendencija povećanja i / ili normalizacije nivoa hemoglobina sa anemijom, kontrola 2 puta mesečno,
· Tendencija smanjenja i / ili normalizacije nivoa fosfora, ptg, kontrola najmanje 1 put u 3 meseca,
· Poboljšanje općeg blagostanja, povećanje apetita, IMT,
· Usporavanje progresije bubrežne insuficijencije, kontrola - godišnja dinamika GFR-a.
Liječenje (hitna pomoć)
DIJAGNOSTIKA I LIJEČENJE NA STANJU EMERGENCIJE NAČELA
Dijagnostičke mjere: ne.
Liječenje lijekovima:
Liječenje lijekovima koji se pružaju u fazi hitne pomoći (vidi CP za odgovarajuće nosologije):
· Lečenje akutne srčane insuficijencije (plućni edem),
· Olakšanje hipertenzivne krize,
· AH korekcija za CKD.
Liječenje (bolnica)
STACIONARNO LIJEČENJE
Terapija komplikacija progresivne bubrežne disfunkcije uključuje dijagnozu i korekciju anemije, metaboličke acidoze, poremećaja metabolizma fosfata i kalcijuma, dizelektrolimemije, vidi KP „CKD kod odraslih“.
Taktike lečenja: vidi ambulantni nivo.
Liječenje bez lijekova: vidi ambulantni nivo.
Liječenje lijekovima: vidi ambulantni nivo.
Hirurgija
Vrsta operacije:
Transplantacija bubrega donora,
Bariatrična hirurgija
· Formiranje arteriovenske fistule i implantacija katetera (za peritonealnu dijalizu),
· Ugradnja privremenog katetera za dijalizu (za hitne indikacije),
· Formiranje AVF-a (za programsku hemodijalizu),
· Ugradnja sintetičke vaskularne proteze,
· Ugradnja stalnog katetera (indikacije),
· Ugradnja peritonealnog katetera (za peritonealnu dijalizu),
Balonska angioplastika / stentiranje posuda bubrega (sa stenozom).
Ostale vrste liječenja:
Bubrežna supstituciona terapija (hemodijaliza, hemodijafiltracija, peritonealna dijaliza, vidi CP CKD),
· Vakcinacija protiv hepatitisa "B",
· Psihološki trening,
· Edukacija pacijenata.
Indikacije za prebacivanje na odeljenje intenzivne nege i reanimacije:
Težina stanja (oligurija, azotemija, edemi),
Komplicirana ekstrarenalna patologija (hipertenzivna kriza, akutna cerebrovaskularna nesreća, akutno zatajenje srca i / ili jetre, sepsa itd.).
Pokazatelji stope lečenja
· Normalizacija ravnoteže elektrolita, kontrola 1 put nedeljno,
· Smanjenje i / ili potpuna konvergencija edema, kontrola - dnevno vaganje,
· Tendencija smanjenja i / ili normalizacije krvnog pritiska, kontrola 2 puta dnevno,
· Korekcija acidoze, kontrola 1 put nedeljno,
· Tendencija povećanja i / ili normalizacije nivoa hemoglobina sa anemijom, kontrola 2 puta mesečno,
· Tendencija smanjenja i / ili normalizacije nivoa fosfora, PTH, kontrola najmanje 1 put u 3 meseca,
Poboljšanje općeg blagostanja, povećanje apetita, BMI,
· Usporavanje progresije bubrežne insuficijencije, kontrola - godišnja dinamika GFR-a.
Informacije
| AVF | – | arteriovenska fistula, |
| Ag | – | arterijska hipertenzija |
| Pakao | – | krvni pritisak |
| BKK | – | blokatori kalcijumovih kanala, |
| BRA | – | blokatori receptora angiotenzina, |
| DBP | – | dijabetička bolest bubrega, |
| DN | – | dijabetička nefropatija, |
| PTA | – | bubrežna nadomjesna terapija, |
| ACE inhibitori | – | inhibitore enzima za konverziju angiotenzina, |
| ICD | – | Međunarodna klasifikacija bolesti, |
| NA | – | nefrotski sindrom |
| SCF | – | brzina glomerularne filtracije, |
| Ultrazvučno skeniranje | – | ultrazvučni pregled |
| CKD | – | hronična bolest bubrega. |
Lista programera protokola:
1) Sultanova Bagdat Gazizovna - doktor medicinskih nauka, profesor, šef katedre za nefrologiju, kardiologiju, KazMUNO.
2) Tuganbekova Saltanat Kenesovna, dr. Med., Glavna samostalna nefrologinja Ministarstva zdravlja Republike Kazahstan.
3) Kabulbaev Kairat Abdullaevich - doktor medicinskih nauka, profesor modula „Nefrologija“ KazNMU S.D. Asfendiyarova.
4) Taubaldieva Zhannat Satybaevna - kandidat medicinskih nauka, šef odjeljenja endokrinologije, JSC „Nacionalni naučni medicinski centar“.
5) Dyusenbaeva Nazigul Kuandykovna - kandidat medicinskih nauka, vanredni profesor na Odjelu za opštu i kliničku farmakologiju JSC „MUP“.
Sukob interesa: ne.
Lista recenzenata:
1) Nurbekova Akmaral Asillovna - doktor medicinskih nauka, profesorica na Odeljenju za endokrinologiju KazNMU S.D. Asfendiyarova,
2) Duren Kazhebaevich Turebekov - doktor medicinskih nauka, šef odjeljenja za nefrologiju gradske bolnice Astana br.
Uslovi pregleda protokola: revizija protokola 3 godine nakon njegovog objavljivanja i od dana njegovog stupanja na snagu ili uz prisustvo novih metoda sa nivoom dokaza.
Članci medicinskih stručnjaka
Dijagnoza i određivanje stadija dijabetičke nefropatije temelje se na anamnezi (trajanje i vrsta dijabetes melitusa), laboratorijskim rezultatima (otkrivanje mikroalbuminurije, proteinurije, azotemije i uremije).
Najranija dijagnostička metoda za dijagnosticiranje dijabetičke nefropatije je otkrivanje mikroalbuminurije. Kriterij za mikroalbuminuriju je visoko selektivno izlučivanje albumina u urinu u količini od 30 do 300 mg / dan ili 20 do 200 µg / min u toku noći u urinu. Mikroalbuminurija se dijagnosticira i odnosom albumina / kreatinina u jutarnjem urinu, što isključuje pogreške u svakodnevnom sakupljanju urina.
Oznake „predkliničkog“ oštećenja bubrega kod dijabetičke nefropatije su mikroalbuminurija, iscrpljivanje funkcionalne bubrežne rezerve ili povećanje frakcije filtracije veće od 22%, višak vrijednosti GFR više od 140-160 ml / min.
Mikroalbuminurija se smatra najpouzdanijim pretkliničkim kriterijom za oštećenje bubrežne glomerule. Ovaj se termin odnosi na izlučivanje albumina mokraćom u malim količinama (od 30 do 300 mg / dan), što nije određeno tradicionalnim testom urina.
Stadijum mikoralbuminurije je posljednji reverzibilni stadij dijabetičke nefropatije uz pravovremeno liječenje. Inače, kod 80% bolesnika sa dijabetesom tipa 1 i 40% bolesnika sa dijabetesom tipa 2 s mikroalbuminurijom razvija se izražen stadij dijabetičke nefropatije.
Mikroalbuminurija je sredstvo ne samo uznapredovalog stadija dijabetičke nefropatije, već i kardiovaskularnih bolesti. Zbog toga, prisutnost mikroalbuminurije u pacijenata služi kao pokazatelj za pregled u cilju identificiranja kardiovaskularne patologije, kao i za aktivnu terapiju usmjerenu na rizične faktore za kardiovaskularne bolesti.
Za kvalitativno određivanje mikroalbuminurije koriste se testne trake, čija osjetljivost doseže 95%, specifičnost je 93%. Pozitivan test treba potvrditi tačnijom imunohemijskom metodom. S obzirom na dnevne fluktuacije izlučivanja albumina, da biste potvrdili pravu mikroalbuminuriju, morate imati najmanje dva pozitivna rezultata i griješiti se 3-6 mjeseci.
, , , , , , , , , , , , , , ,
Klasifikacija albuminurije
Izlučivanje albumina u mokraći
Koncentracija albumina u mokraći
Odnos albumina / kreatina u urinu
u jutarnjem delu
3,5-25 mg / mmol 2
1 - kod muškaraca. 2 - kod žena.
Prema preporukama Američkog udruženja za dijabetes (1997) i Europske grupe za proučavanje dijabetesa (1999), istraživanje mikroalbuminurije uvršteno je na popis obaveznih metoda za ispitivanje pacijenata s dijabetesom tipa 1 i 2.
Određivanje funkcionalne bubrežne rezerve jedna je od indirektnih metoda dijagnoze intrakranijalne hipertenzije, koja se smatra glavnim mehanizmom za razvoj dijabetičke nefropatije. Funkcionalna bubrežna rezerva podrazumijeva se sposobnost bubrega da reagiraju povećanjem GFR-a na stimulans (oralno punjenje proteina, primjena niskih doza dopamina, primjena određenog skupa aminokiselina). Višak GFR-a nakon unošenja stimulusa za 10% u usporedbi s bazalnom razinom ukazuje na očuvanu funkcionalnu bubrežnu rezervu i odsustvo hipertenzije u bubrežnim glomerulama.
Slične podatke pruža indikator filtracijske frakcije - postotak GFR-a u bubrežnom protoku plazme. Normalno, veličina frakcije filtracije je oko 20%, njegova vrijednost preko 22% ukazuje na porast GFR-a zbog povećanog tlaka unutar bubrežnog glomerula.
Apsolutne vrijednosti GFR-a, koje prelaze vrijednosti od 140-160 ml / min, takođe služe kao indirektan znak razvoja intrakranijalne hipertenzije.
U stadiju I i II razvoja dijabetičke nefropatije, uključenost bubrega u patološki proces indirektno je indikatorima koji odražavaju stanje hipertenzije u bubrežnom glomerulu - visoke vrijednosti GFR-a veće od 140-160 ml / min, odsutnost ili izrazito smanjenje funkcionalne bubrežne rezerve i / ili visoke vrijednosti filtracije frakcije. Otkrivanje mikroalbuminurije omogućava dijagnosticiranje dijabetičke nefropatije u III stadijumu razvoja.
, , , , , , ,
Stadiji razvoja patološkog procesa
Klasifikacija nefropatije kod dijabetesa temelji se na sekvencijalnom napredovanju i pogoršanju bubrežne funkcije, kliničkim manifestacijama i promjenama laboratorijskih parametara.
Stadijum dijabetičke nefropatije:
U prvom stadiju dolazi do povećanja protoka krvi, filtracije urina u bubrežnim nefronima na pozadini povećanja glomerularne veličine. U ovom slučaju izlučivanje proteina niske molekulske mase (uglavnom albumina) mokraćom je unutar dnevne norme (ne više od 30 mg).
U drugom stupnju dodaje se zadebljanje bazne membrane, proliferacija vezivnog tkiva u prostorima između posuda različitih kalibra. Izlučivanje albumina u urinu može premašiti normu s visokim nivoom glukoze u krvi, dekompenzacijom šećerne bolesti i fizičkom aktivnošću.
U trećoj fazi dolazi do stalnog porasta dnevnog oslobađanja albumina (do 300 mg).
U četvrtoj fazi prvo se pojavljuju klinički simptomi bolesti. Brzina filtracije urina u glomerulima počinje se smanjivati, određuje se proteinurija, odnosno oslobađanje proteina veće od 500 mg tokom dana.
Peti stadij je konačan, brzina glomerularne filtracije naglo se smanjuje (manje od 10 ml u 1 minuti), difuzna ili nodularna skleroza je rasprostranjena.
Bubrežno zatajenje često postaje izravan uzrok smrti u bolesnika s dijabetesom
Dijagnoza kliničkog stadija dijabetičke nefropatije
Klinička faza dijabetičke nefropatije započinje s stupnjem IV prema Mogensenu. Razvija se, u pravilu, 10-15 godina od nastanka dijabetes melitusa i manifestuje se:
- proteinurija (u 1/3 slučajeva s razvojem nefrotskog sindroma),
- arterijska hipertenzija
- razvoj retinopatije,
- smanjenje GFR-a u prirodnom toku bolesti u prosjeku brzinom od 1 ml / mjesečno.
Nefrotski sindrom, koji komplicira tok dijabetičke nefropatije u 10-15% slučajeva, smatra se prognostičkim nepovoljnim kliničkim znakom dijabetičke nefropatije.Obično se razvija postepeno, kod nekih bolesnika se ranije primjećuje pojava rezistentnosti edema na diuretičke lijekove. Nefrotski sindrom na pozadini dijabetičke nefropatije karakterizira izražen pad GFR-a, perzistentnost edemskog sindroma i visoka proteinurija, uprkos razvoju hroničnog zatajenja bubrega.
Peti stadijum dijabetičke nefropatije odgovara stadijumu hroničnog zatajenja bubrega.
, , , , , ,
Značajke kliničkih manifestacija
Prve tri faze razvoja nefropatije karakteriziraju samo promjene na bubrežnim strukturama i nemaju očigledne simptome, odnosno to su pretklinička stadijuma. U prve dvije faze se ne primjećuju pritužbe. U trećoj fazi, prilikom pregleda pacijenta, povremeno se otkriva porast krvnog pritiska.
Četvrta faza je detaljna simptomatologija.
Najčešće se identifikuju:
Ovom vrstom arterijske hipertenzije pacijenti rijetko mogu osjetiti porast tlaka. U pravilu se na pozadini visokih brojeva (do 180-200 / 110-120 mm Hg) ne javljaju glavobolja, vrtoglavica, opća slabost.
Jedini pouzdan način utvrđivanja prisutnosti arterijske hipertenzije, nivoa fluktuacije pritiska tokom dana je periodično mjerenje ili nadzor.
U posljednjem, uremičnom stadijumu, promjene se razvijaju ne samo u kliničkoj slici oštećenja bubrega, već i tijekom dijabetes melitusa. Zatajenje bubrega očituje se jakom slabošću, oslabljenim apetitom, sindromom intoksikacije, moguća je svrbež kože. Nisu pogođeni samo bubrezi, već i disajni i probavni organi.
Karakteristično uporni porast krvnog pritiska, izraženi edemi, konstantni. Potreba za inzulinom opada, smanjuje se nivo šećera u krvi i urinu. Ovi simptomi ne ukazuju na poboljšanje pacijentovog stanja, ali govore o nepovratnim povredama bubrežnog tkiva, oštro negativnoj prognozi.
Ako pacijentu koji boluje od dijabetesa počne povećavati arterijski pritisak, potrebno je provjeriti rad bubrega
Dijagnoza dijabetičke nefropatije
Sledeće formulacije za dijagnozu dijabetičke nefropatije su odobrene:
- dijabetička nefropatija, stanična mikroalbuminurija,
- dijabetička nefropatija, stadij proteinurije, sa očuvanom bubrežnom funkcijom koja izlučuje azot,
- dijabetička nefropatija, stadijum hroničnog zatajenja bubrega.
Pregled dijabetičke nefropatije
Za ranu dijagnozu dijabetičke nefropatije i prevenciju kasnih vaskularnih komplikacija šećerne bolesti, razvijen je i predložen program probira dijabetičke nefropatije kod pacijenata s dijabetesom u sklopu deklaracije iz St. Vincenta. Prema ovom programu otkrivanje dijabetičke nefropatije započinje općom kliničkom analizom urina. Ako se otkrije proteinurija, potvrđena ponovljenim studijama, tada se postavlja dijagnoza dijabetičke nefropatije, dijagnosticira se stadij proteinurije i propisuje se odgovarajuće liječenje.
U nedostatku proteinurije, ispituje se urin na prisustvo mikroalbuminurije. Ako je izlučivanje albumina u urinu 20 µg / min ili omjer albumina / kreatinina u urinu manji od 2,5 mg / mmol u muškaraca i manje od 3,5 mg / mmol u žena, tada se rezultat smatra negativnim i postavlja se druga analiza mokraće za mikroalbuminuriju u godinu dana. Ako izlučivanje albumina mokraćom prelazi navedene vrijednosti, tada se, kako bi se izbjegla moguća pogreška, studija treba ponoviti tri puta u roku od 6-12 tjedana. Po primanju dva pozitivna rezultata dijagnosticira im se dijabetička nefropatija, stadijum mikroalbuminurije i propisuje se liječenje.
Razvoj dijabetičke nefropatije uvijek je povezan s pogoršanjem tijeka ostalih vaskularnih komplikacija šećerne bolesti i djeluje kao faktor rizika za nastanak IHD-a. Zbog toga, pored redovnih ispitivanja albuminurije, pacijenti s dijabetesom tipa 1 i 2 trebaju redovno praćenje od strane oftalmologa, kardiologa i neuropatologa.
Neophodne studije kod bolesnika sa šećernom bolešću ovisno o stadiju dijabetičke nefropatije
Uzroci dijabetičke nefropatije
● Glavni provocirajući faktor razvoja dijabetičke nefropatije je povećanje glukoze u krvi, što dovodi do zamjene krvnih žila gustim vezivnim tkivom i naknadnim oštećenjem bubrežne funkcije.
U posljednjem stadijumu bolesti razvija se i bubrežno zatajenje. Veoma je važno naći se na vrijeme s pacijentom kako bi se spriječile komplikacije.
● Zavodljivost nefropatije leži u činjenici da se ona ne razvija odmah, već tokom desetaka godina, praktično ne ispoljavajući se ni u čemu. I proces se nastavlja!
Kod liječnika idemo tek kad prođe grom i liječenje zahtijeva ogromne napore ne samo pacijenta, već i samog doktora. Zato morate znati klinički tijek bolesti.
Simptomi dijabetičke nefropatije
● Postoji pet stadija razvoja bolesti:
— 1. faza nastaje u početnom stadiju šećerne bolesti a izražava se hiperfunkcijom bubrega, ćelije krvnih žila povećavaju se u veličini, povećavaju se filtracija i izlučivanje urina.
U ovom slučaju protein u urinu nije određen i nema vanjskih manifestacija (pritužbe pacijenta),
— 2. faza nastaje oko dvije godine nakon dijagnoze. Bubrežne sudove i dalje se zadebljavaju, ali kao i u prvom stadijumu bolest se i dalje ne očituje,
— 3. faza obično se razvija pet godina nakon dijagnoze dijabetesa. U pravilu se u ovoj fazi u dijagnosticiranju drugih bolesti ili prilikom rutinskog pregleda otkriva mala količina proteina u urinu - od 30 do 300 mg / dan.
A ovo je alarmantan signal za akciju, jer se spoljašnja nefropatija opet ne osjeti. U vezi s prethodnim pozivaju se sve tri faze pretklinički . U ovom trenutku pacijentu je potrebno odmah liječenje,
— 4. faza utvrđena 10-15 godina nakon nastanka dijabetesa. U ovoj fazi postoje svijetli klinički simptomi: otkriva se velika količina proteina u urinu, pojavljuje se oteklina koja se ne može ukloniti uz pomoć diuretskih lijekova.
Pacijent primjetno gubi na težini, ima pospanost, opću slabost, osjećaj mučnine, žeđi, apetit se smanjuje i krvni tlak se periodično podiže.
- 5. stadij, ili uremički. Zapravo, ovo je kraj dijabetičke nefropatije ili terminalni stadij teškog zatajenja bubrega: žile su potpuno sklerozirane u bubrezima, ne mogu obavljati ekskretornu funkciju, brzina filtracije u glomerulama manja je od 10 ml / min.
Simptomi iz prethodne četvrte faze traju, ali poprimaju životni karakter. Jedina mjera spašavanja pacijenta je bubrežna nadomjesna terapija (hemodijaliza, peritonealna dijaliza), kao i presađivanje bubrega (transplantacija) ili dvostrukog kompleksa: bubreg + gušterača.
Dijabetička nefropatija - recepti tradicionalne medicine
● Da biste poboljšali funkciju bubrega, uzmite kolekciju, koja uključuje cvijeće u jednakim dijelovima po težini i, poljski lov,. Sve samljeti i dobro izmešati:
- Jednu kašiku mješavine preliti sa 200 ml kipuće vode, ostaviti da se ukuhava jedan sat i piti ⅓ čaše tri do četiri puta na dan tokom tri tjedna, nakon kraće pauze ponoviti kurs liječenja.
● Možete upotrijebiti drugu opciju za prikupljanje lijekova: ulijte 300 ml vode 2 kašike, stavite da proključa, uklonite iz šporeta, sipajte u termos i ostavite pola sata.
Pijte u toplom obliku 3-4 puta dnevno, 50 ml prije jela tokom dvije sedmice.
● Ova kolekcija poboljšava rad ne samo bubrega, već i jetre, smanjuje i glukozu u krvi:
- 50 g suhih listova graha prelijte jednom litrom ključale vode, pustite da se kuha tri sata i pijte pola čaše 6 ili 7 puta dnevno tokom 2-4 nedelje.
● Postoji još jedna opcija:
- sipati jednu žlicu trave 200 ml kipuće vode, inzistirati jedan sat, filtrirati i uzimati čaj od jeda najmanje dvije sedmice prije jela tri puta dnevno.
Krenimo tome da živimo sretno do kraja života. Budite zdravi, Bog vas blagoslovio!
U članku su korišteni materijali ljekara-endokrinologa najviše kategorije O. V. Mashkova.
Dijabetička nefropatija je uobičajeni naziv za većinu bubrežnih komplikacija dijabetesa. Ovaj termin opisuje dijabetičke lezije filtrirajućih elemenata bubrega (glomerula i tubula), kao i žila koje ih hrane.
Dijabetička nefropatija je opasna jer može dovesti do posljednjeg (terminalnog) stadija zatajenja bubrega. U tom slučaju pacijent će morati na dijalizu ili.
Dijabetička nefropatija jedan je od češćih uzroka rane smrtnosti i invalidnosti kod pacijenata. Dijabetes je daleko od jedinog uzroka problema sa bubrezima. Ali među onima koji su podvrgnuti dijalizi i koji stoje u redu za donorski bubreg za transplantaciju, najviše je dijabetičara. Jedan od razloga za to je značajno povećanje incidencije dijabetesa tipa 2.
Razlozi razvoja dijabetičke nefropatije:
- visok šećer u krvi kod pacijenta,
- loš holesterol i trigliceridi u krvi,
- visokog krvnog pritiska (pročitajte web stranicu „sestre“ za hipertenziju),
- anemija, čak i relativno „blaga“ (hemoglobin u krvi pacijenata sa šećernom bolešću treba prenijeti na dijalizu ranije nego pacijenti s drugim bubrežnim patologijama. Izbor dijalize ovisi o preferencijama doktora, ali za pacijente nema velike razlike.
Kada započeti renalnu nadomjesnu terapiju (dijalizu ili transplantaciju bubrega) u bolesnika sa šećernom bolešću:
- Brzina glomerularne filtracije bubrega je 6,5 mmol / l), što se ne može smanjiti konzervativnim metodama liječenja,
- Jako zadržavanje tekućine u tijelu s rizikom od razvoja plućnog edema,
- Očigledni simptomi pothranjenosti proteina i energije.
Ciljni pokazatelji za krvne pretrage pacijenata sa šećernom bolešću koji se liječe dijalizom:
- Glikovani hemoglobin - manje od 8%,
- Hemoglobin u krvi - 110-120 g / l,
- Paratiroidni hormon - 150-300 pg / ml,
- Fosfor - 1,13–1,78 mmol / L,
- Ukupni kalcijum - 2,10–2,37 mmol / l,
- Proizvod Ca × P = Manje od 4,44 mmol2 / l2.
Hemodijaliza ili peritonealna dijaliza trebaju se smatrati samo privremenom fazom u pripremi. Nakon presađivanja bubrega za vrijeme funkcioniranja transplantacije, pacijent se potpuno izliječi od zatajenja bubrega. Dijabetička nefropatija se stabilizuje, preživljavanje pacijenata raste.
Kada planiraju transplantaciju bubrega za dijabetes, ljekari pokušavaju procijeniti koliko je vjerovatno da će pacijent imati kardiovaskularnu nesreću (srčani udar ili moždani udar) tokom ili nakon operacije. Radi toga se pacijent podvrgava različitim pregledima, uključujući EKG sa opterećenjem.
Često rezultati ovih ispitivanja pokazuju da su ateroskleroza previše pogođena žila koja hrane srce i / ili mozak. Detalje potražite u članku „”. U tom se slučaju prije presađivanja bubrega preporučuje hirurško obnoviti prohodnost ovih žila.
Među svim komplikacijama koje dijabetes prijete osobi, vodeće mjesto zauzima dijabetička nefropatija. Prve promjene u bubrezima pojavljuju se već u prvim godinama nakon dijabetesa, a konačna faza je hronično zatajenje bubrega (CRF). Ali pažljivo poštovanje preventivnih mjera, pravovremena dijagnoza i adekvatan tretman pomažu da se odloži razvoj ove bolesti u najvećoj mogućoj mjeri.
Uzroci bolesti
Poremećena funkcija bubrega jedna je od najranijih posljedica dijabetesa.Napokon, upravo bubrezi imaju glavni posao čišćenja krvi od suvišnih nečistoća i toksina.
Kad nivo glukoze u krvi naglo skoči kod dijabetičara, on djeluje na unutarnje organe kao opasan toksin. Bubrezi se sve teže nose sa svojim zadatkom filtracije. Kao rezultat toga, protok krvi slabi, u njemu se akumuliraju natrijevi ioni koji provociraju sužavanje bubrežnih žila. Pritisak u njima raste (hipertenzija), bubrezi se počinju razgrađivati što uzrokuje još veći porast tlaka.
Ali, uprkos tako začaranom krugu, oštećenje bubrega se ne razvija kod svih bolesnika s dijabetesom.
Stoga liječnici razlikuju 3 osnovne teorije koje imenuju uzroke razvoja bolesti bubrega.
- Genetski. Jedan od prvih razloga zašto osoba razvije dijabetes danas se naziva nasljedna predispozicija. Isti mehanizam se pripisuje nefropatiji. Čim osoba razvije dijabetes, misteriozni genetski mehanizmi ubrzavaju razvoj vaskularnih oštećenja u bubrezima.
- Hemodinamička. Kod dijabetesa uvijek postoji kršenje bubrežne cirkulacije (ista hipertenzija). Kao rezultat toga, velika količina albuminskih proteina nalazi se u urinu, posude pod takvim pritiskom se uništavaju, a oštećena mjesta povlači ožiljak (skleroza).
- Razmjena. Ova teorija dodjeljuje glavnu destruktivnu ulogu povišene glukoze u krvi. Na sve žile u tijelu (uključujući bubrege) utječu „slatki“ toksini. Vaskularni krvotok je poremećen, mijenjaju se normalni metabolički procesi, masti se talože u žilama, što dovodi do nefropatije.
Prevencija
 Za dijabetičare prevencija nefropatije treba da uključi nekoliko ključnih tačaka:
Za dijabetičare prevencija nefropatije treba da uključi nekoliko ključnih tačaka:
- podrška sigurnom nivou šećera u krvi (regulirajte fizičku aktivnost, izbjegavajte stres i stalno mjerite nivo glukoze),
- pravilna ishrana (ishrana sa niskim procentom proteina i ugljenih hidrata, odbacivanje cigareta i alkohola),
- praćenje odnosa lipida u krvi,
- praćenje nivoa krvnog pritiska (ako skoči iznad 140/90 mm Hg, hitno treba poduzeti mjere).
Sve preventivne mjere moraju biti usaglašene sa liječnikom. Terapijsku dijetu takođe treba provoditi pod strogim nadzorom endokrinologa i nefrologa.
Dijabetička nefropatija i dijabetes
Liječenje dijabetičke nefropatije ne može se odvojiti od liječenja uzroka - samog dijabetesa. Ta dva procesa treba ići paralelno i prilagođavati se u skladu s rezultatima analiza bolesnika-dijabetičara i stadijuma bolesti.
Glavni zadaci oba dijabetesa i oštećenja bubrega su isti - svakodnevno praćenje glukoze i krvnog pritiska. Glavna nefarmakološka sredstva jednaka su u svim fazama dijabetesa. Ovo je kontrola nad nivoom težine, terapijska ishrana, smanjenje stresa, odbacivanje loših navika, redovna fizička aktivnost.
Situacija s uzimanjem lijekova je nešto složenija. U ranim fazama dijabetesa i nefropatije glavna grupa lijekova je za korekciju pritiska. Ovdje je potrebno odabrati lijekove koji su sigurni za bolesne bubrege, koji se rješavaju zbog drugih komplikacija dijabetesa, a imaju i kardioprotektivna i nefroprotektivna svojstva. Ovo su većina ACE inhibitora.
U slučaju dijabetesa ovisnog o insulinu, dozvoljeno je da se ACE inhibitore zamijene antagonistima angiotenzina II ako postoje nuspojave iz prve skupine lijekova.
Kad testovi već pokazuju proteinuriju, u liječenju dijabetesa treba razmotriti smanjenu funkciju bubrega i ozbiljnu hipertenziju. Posebna ograničenja vrijede za dijabetičare s patologijom tipa 2: za njih se popis dopuštenih oralnih hipoglikemijskih agenasa (PSSS) koje treba uzimati stalno smanjuje. Najsigurniji lijekovi su Glycvidon, Gliclazide, Repaglinide.Ako GFR tijekom nefropatije padne do 30 ml / min ili niži, prijelaz pacijenata na primjenu inzulina je nužan.
Pacijenti sa dijabetesom koji imaju komplikacije u obliku dijabetička nefropatija, neprestano se povećavajući. Ova komplikacija je češće kod pacijenata sa dijabetesom tipa 1, nešto rjeđe s dijabetesom tipa 2. Bolest „Nefropatija“ je kršenje rada bubrega.
Naziva se lezija bubrega koja se razvija sa dijabetes melitusom Dijabetička nefropatija . Bubrezi gube performanse uslijed skleroze bubrežnog tkiva. Razvoj bolesti je postepen i gotovo asimptomatski. Na početku razvoja bolesti pacijenti ne osjećaju nikakvu bol, pa se, nažalost, u posljednjim fazama obraćaju nefrologu. Dvije trećine bolesnika sa šećernom bolešću ima ovu dijagnozu.
Danas, međutim, nema općeg mišljenja o mehanizmu razvoja bolesti nekoliko teorija DN razvoja :
- Genetski : zasnovano na prisutnosti genetskih faktora koji se manifestiraju pod utjecajem hemodinamskih i metaboličkih procesa koji su u osnovi razvoja dijabetesa,
- Hemodinamički: razvoj DN-a zbog oštećenja protoka krvi unutar bubrega. U početku pojava hiperfiltracije, nakon smanjenog filtracijskog rada bubrega sa povećanjem vezivnog tkiva,
- Metabolički : biohemijske smetnje zbog dugotrajne hiperglikemije.
Vjerojatno su sve tri teorije međusobno povezane u nastanku bolesti dijabetičke nefropatije.
Povećani pritisak u žilama bubrega takođe je od velikog značaja za stvaranje DNK, posljedica je neuropatije. Zbog vaskularnih lezija oštećena je bubrežna funkcija.
Predviđanje i prevencija dijabetičke nefropatije
Mikroalbuminurija uz pravovremeno prikladan tretman jedini je reverzibilni stadij dijabetičke nefropatije. U fazi proteinurije moguće je spriječiti napredovanje bolesti do CRF, dok dostizanje krajnje faze dijabetičke nefropatije dovodi do stanja nespojivog sa životom.
Trenutno su dijabetička nefropatija i CRF koji se razvijaju kao posljedica te vodeće indikacije za nadomjesnu terapiju - hemodijalizu ili transplantaciju bubrega. CRF zbog dijabetičke nefropatije uzrokuje 15% svih smrti kod pacijenata s dijabetesom tipa 1 mlađih od 50 godina.
Prevencija dijabetičke nefropatije sastoji se u sistematskom promatranju pacijenata sa šećernom bolešću od strane endokrinologa-dijabetologa, pravovremenom korekcijom terapije, stalnim samokontrolom nivoa glikemije, pridržavanjem preporuka liječnika.
Bubrežni komplikacijski pristupi
Dijagnoza oštećenja bubrega kod bolesnika sa šećernom bolešću provodi endokrinolog pomoću kliničkih, laboratorijskih, instrumentalnih metoda. Utvrđuje se dinamika pacijentovih pritužbi, otkrivaju se nove manifestacije bolesti, ocenjuje se pacijentovo stanje. Dijagnoza se potvrđuje hardverskim studijama. Po potrebi se konsultuje nefrolog.
Osnovni dijagnostički postupci:
- opšta analiza krvi i urina,
- krvni i mokraćni testovi na šećer, proizvode metabolizma lipida (ketone), protein, sediment mokraće,
- ultrazvuk bubrega
- biopsija bubrega.
Biopsija je dodatna metoda. Omogućuje vam da dobijete vrstu oštećenja bubrega, stepen proliferacije vezivnog tkiva, promjene na vaskularnom dnu.
Ultrazvučna studija informativna je u svim fazama oštećenja bubrega kod šećerne bolesti, određuje stepen oštećenja i učestalost patoloških promjena
Nemoguće je identificirati bubrežnu patologiju u prvom stadiju komplikacija laboratorijskim metodama, nivo albumina u urinu je normalan.U drugom - s povećanim stresom na bubrežnom tkivu (fizička aktivnost, groznica, poremećaji u prehrani s oštrim povećanjem šećera u krvi), vjerovatno je da je otkrivena mala količina albumina. U trećem stadijumu otkriva se perzistentna mikroalbuminurija (do 300 mg dnevno).
Prilikom pregleda pacijenta s četvrtim stadijom nefropatije, analizom urina otkriva se povećani udio proteina (do 300 mg dnevno), nedosljedna mikrohematurija (pojava crvenih krvnih zrnaca u urinu). Anemija se postepeno razvija (smanjenje nivoa crvenih krvnih zrnaca i hemoglobina), a ESR (stopa sedimentacije eritrocita) raste prema rezultatima općeg ispitivanja krvi. A isto tako se periodično otkriva porast razine kreatinina u krvi (uz biohemijsko istraživanje).
Posljednji, peti stupanj karakterizira porast kreatinina i smanjenje brzine glomerularne filtracije. Upravo ova dva pokazatelja određuju težinu hroničnog zatajenja bubrega. Proteinurija odgovara nefrotskom sindromu, za koju je karakteristično dnevno oslobađanje veće od 3 g. Anemija se povećava u krvi, a razina proteina (ukupnog proteina, albumina) smanjuje se.
Terapijski pristupi
Liječenje dijabetičke nefropatije počinje početkom mikroalbuminurije. Neophodno je propisati lijekove koji snižavaju krvni pritisak, bez obzira na njegov broj. U ovom periodu potrebno je objasniti pacijentu zašto je takav tretman neophodan.
Učinci antihipertenzivne terapije u ranim fazama nefropatije:
Dakle, početak antihipertenzivne terapije u fazi teške arterijske hipertenzije, proteinurija veća od 3 g na dan je prevremeno i kasno, ne može značajno utjecati na prognozu bolesti.
Preporučljivo je propisati lijekove koji imaju zaštitni učinak na bubrežno tkivo. Inhibitori enzima koji pretvaraju angiotenzin (ACE) maksimalno udovoljavaju tim zahtjevima, koji smanjuju filtraciju albumina u primarni urin i smanjuju tlak u glomerularnim žilama. Opterećenje bubrega se normalizuje, što izaziva zaštitni (nefroprotektivni) efekat. Najčešće se koriste kaptopril, enalapril, perindopril.
U terminalnoj fazi nefropatije ovi lijekovi su kontraindicirani. Uz povećani nivo kreatinina u krvi (iznad 300 µmol / L), kao i čak umjereno povećanje sadržaja kalijuma (iznad 5,0-6,0 mmol / L), što je tipično za zatajenje bubrega, primjena ovih lijekova može dramatično pogoršati stanje pacijenta .
Takođe u arsenalu lekara nalaze se i blokatori receptora angiotenzina II (losartan, kandesartan). S obzirom na jedinstveni sistem, na koji ove grupe lijekova različito utječu, liječnik pojedinačno odlučuje kojem dati prednost.
S nedovoljnim učinkom, dodatno se primjenjuju sljedeće:
Brojne kliničke smjernice opisuju da su lijekovi koji selektivno blokiraju beta receptore sigurni za pacijente sa dijabetesom. Zamijenili su neselektivne beta blokatore (propranolol), čija je primjena kod dijabetesa kontraindicirana.
Uz pojave zatajenja bubrega, proteinuriju, dijeta postaje dio liječenja.
Uz dijabetičku nefropatiju, povrće i nezaslađeno voće prevladavaju u prehrani, učestalost unosa hrane je do 6 puta dnevno
Zahtevi za ishranu pacijenta:
Potrebno je kontrolirati količinu jestive soli u ishrani, ne samo radi kontrole metabolizma tekućine, već zbog učinka na efikasnost terapije. Ako je opterećenje soli veliko, tada antihipertenzivi značajno smanjuju njihovu učinkovitost. Povećanje doze u ovom slučaju također ne daje rezultata.
S razvojem edematoznog sindroma naznačeno je dodatno uvođenje petlji diuretika (furosemid, torasemid, indapamid).
Liječnici smatraju naglo smanjenje brzine filtracije u glomerulima (manjim od 10 ml / min) izrazitim oštećenjem bubrežne funkcije i odlučuju se na zamjensku terapiju. Zakazana hemodijaliza, peritonealna dijaliza pomaže uz pomoć posebne opreme za pročišćavanje krvi metaboličkih produkata, radi sprečavanja intoksikacije. Međutim, samo transplantacija bubrega može radikalno riješiti problem u slučaju terminalnog zatajenja bubrega.
Pomoću hemodijalize terapija se provodi u terminalnim fazama oštećenja bubrega kod dijabetesa kada su iscrpljene mogućnosti drugih vrsta liječenja.
Opasnost od nefropatije i metode prevencije
Ako je dijabetes bolest specifičnih kliničkih sindroma, tada je teško utvrditi stepen bubrežne uključenosti u patološki proces. Dugo vremena (s dijabetesom tipa 2, može biti i do dvije decenije) nema znakova oštećenja bubrega. Samo sa značajnom izolacijom proteina, specifični edemi se pojavljuju u fazi proteinurije, a krvni tlak periodično raste. Hipertenzivni sindrom u pravilu ne izaziva pritužbe ili promjene u pacijentovom stanju. Ovo je opasno jer kao rezultat povišenog krvnog pritiska mogu se razviti vaskularne komplikacije: infarkt miokarda, cerebrovaskularna nesreća, pa sve do moždanog udara.
Opasnost je da ako pacijent ne osjeti ili ne osjeća blago pogoršanje, ne traži pomoć liječnika. Uz dijabetes, pacijenti se navikavaju da se osjećaju bolesno, što objašnjava fluktuacijom šećera u krvi i metaboličkih produkata (ketonska tijela, aceton).
S razvojem početnih faza bubrežnog zatajenja njegove manifestacije nisu nespecifične. Opća slabost, osjećaj nelagode i nejasne opijenosti također se mogu pripisati metaboličkim poremećajima kod dijabetesa melitusa. Tijekom razdoblja razvijenih simptoma pojavljuju se izraženi simptomi intoksikacije dušičnim spojevima i razvija se uremija. Međutim, ova je faza nepovratna i vrlo je teško reagirati na čak i manje korekcije lijekova.
Dakle, neophodno je pažljivo konstantno nadgledanje i planirani pregled pacijenta zbog kojih je moguće na vrijeme prepoznati komplikacije.
Sprječava razvoj i napredovanje dijabetičke nefropatije:
Uzroci dijabetičke nefropatije
Dijabetes melitus je skupina bolesti koja je posljedica oštećenja stvaranja ili djelovanja inzulina, a praćena je upornim povećanjem glukoze u krvi. U ovom slučaju razlikuju se dijabetes melitus tipa I (ovisan o insulinu) i dijabetes melitus tipa II (neovisan o inzulinu). Uz duže izlaganje visokoj razini glukoze u krvnim žilama i živčanom tkivu, javljaju se strukturne promjene u organima koje dovode do razvoja komplikacija dijabetesa. Dijabetička nefropatija jedna je od takvih komplikacija.
Kod šećerne bolesti tipa I na prvom mjestu je smrtnost od zatajenja bubrega, a kod dijabetesa tipa II druga je kardiovaskularna bolest.
Povećanje glukoze u krvi glavni je pokretač razvoja nefropatije. Glukoza ne samo da ima toksičan učinak na ćelije žila bubrega, već aktivira i neke mehanizme koji uzrokuju oštećenje zidova žila, povećavaju njegovu propusnost.
Oštećenja na sudovima bubrega kod dijabetesa.
Pored toga, porast pritiska u žilama bubrega od velikog je značaja za nastanak dijabetičke nefropatije. To je posljedica neadekvatne regulacije kod dijabetičke neuropatije (oštećenja živčanog sustava kod šećerne bolesti). U konačnici oštećene žile zamjenjuju ožiljno tkivo i funkcija bubrega je teško narušena.
U razvoju dijabetičke nefropatije razlikuje se nekoliko stadija:
I stadijum - hiperfunkcija bubrega. Javlja se u debiju dijabetesa. Stanice krvnih žila bubrega malo se povećavaju, povećava se izlučivanje i filtracija urina. Protein u urinu nije otkriven. Spoljne manifestacije su odsutne.
II faza - početne strukturne promjene. Javlja se u prosjeku 2 godine nakon dijagnoze dijabetesa. Karakterizira ga razvoj zadebljanja stijenki žila bubrega. Ne određuje se ni protein sa mokraćom, odnosno ne izlučujuća funkcija bubrega. Simptomi bolesti su odsutni.
Vremenom, obično nakon pet godina, nastaje Bolest III faze - početna dijabetička nefropatija. U pravilu se prilikom rutinskog pregleda ili u postupku dijagnosticiranja drugih bolesti u urinu utvrđuje mala količina proteina (od 30 do 300 mg / dan). Ovo se stanje naziva mikroalbuminurija. Pojava proteina u mokraći ukazuje na značajna oštećenja sudova bubrega.
Mehanizam pojave proteina u urinu.
U ovoj fazi se događaju promjene u brzini glomerularne filtracije. Ovaj indikator karakteriše filtraciju vode i štetnih materija male molekulske mase kroz bubrežni filter. Na početku dijabetičke nefropatije brzina glomerularne filtracije može biti normalna ili lagano povišena zbog povećanog pritiska u žilama bubrega. Vanjske manifestacije bolesti izostaju.
Ove tri faze nazivaju se pretklinički, jer nema pritužbi, a oštećenje bubrega se utvrđuje samo posebnim laboratorijskim metodama ili mikroskopijom bubrežnog tkiva tokom biopsije (uzorkovanje organa u dijagnostičke svrhe). Ali prepoznavanje bolesti u ovim fazama je vrlo važno, jer je samo u ovom trenutku bolest reverzibilna.
IV stadijum - teška dijabetička nefropatija nastaje nakon 10-15 godina od početka dijabetesa i karakteriziraju ga živopisne kliničke manifestacije. Velika količina proteina izlučuje se mokraćom. Ovo se stanje naziva proteinurija. Koncentracija proteina naglo smanjuje u krvi, razvija se masivan edem. S malom proteinurijom, edemi se javljaju u donjim ekstremitetima i na licu, tada s napredovanjem bolesti, edemi postaju rašireni, tekućina se nakuplja u tjelesnim šupljinama (trbušnoj, grudnoj šupljini, u šupljini perikarda). U prisutnosti teškog oštećenja bubrega, diuretici za liječenje edema postaju neučinkoviti. U tom slučaju pribjegavaju hirurškom uklanjanju tečnosti (punkciji). Da bi održao optimalnu razinu proteina u krvi, tijelo počinje razgrađivati vlastite proteine. Pacijenti jako gube na težini. Također, pacijenti se žale na slabost, pospanost, mučninu, gubitak apetita, žeđ. U ovoj fazi gotovo svi pacijenti prijavljuju porast krvnog pritiska, ponekad i visokog broja, što je praćeno glavoboljom, kratkoćom daha, bolom u srcu.
Faza V - uremička - završna dijabetička nefropatija. zatajenje bubrega u krajnjem stadiju. Posude bubrega su u potpunosti sklerolizirane. Bubreg ne vrši svoju ekskretornu funkciju. Brzina glomerularne filtracije manja je od 10 ml / min.Simptomi iz prethodne faze traju i poprimaju životni karakter. Jedini izlaz je nadomjesna terapija bubrega (peritonealna dijaliza, hemodijaliza) i transplantacija (Persad) bubrega ili kompleksa bubrega i gušterače.
Vrste bubrežne nefropatije
Ostavite komentar 3,747
Komplikacija bolesti bubrega, poput bubrežne nefropatije, vrlo je opasna za ljudski život. Uzroci bolesti su različiti. Često hronične patologije unutrašnjih organa dovode do ovog stanja. U početku se patologija razvija asimptomatski i javlja se tek nakon ozbiljnog oštećenja glomerularnog aparata i bubrežnog parenhima.
Primarni i sekundarni uzroci
Porijeklo bolesti je primarno i sekundarno. U nekim se slučajevima razvijaju nasljedne nefropatije. Sekundarni uključuju akutnu i hroničnu bubrežnu disfunkciju. Sekundarne nefropatije uzrokovane su nefrozom, lijekovima vaskulitisom i tumorima u bubrezima i na kraju dovode do ozbiljnog neispravnog rada bubrežnih glomerula. Primarni oblik izaziva patološki razvoj bilo kojeg organa ili samih bubrega u prenatalnom razdoblju:
Vratite se na sadržaj
Vrste i simptomi
Patologije s razvojem organa izazivaju bolest.
U stvari, nefropatija je skupni pojam za patološke procese za koje je karakteristično oštećenje oba bubrega. Konkretno, pogođeni su bubrežno tkivo, tubuli i krvne žile. Funkcionisanje ovog tijela je ozbiljno narušeno. Ako se ne započne liječenje bubrežne nefropatije, moguće su ozbiljne posljedice.
Polaki razvoj bolesti podrazumijeva skrivene primarne simptome. Početne faze se obično ne osjećaju.
Nakon nekog vremena pacijent se počinje žaliti na neke simptome: umor, bol u lumbalnom području, stalna žeđ. Apetit se pogoršava sve više i više, procesi mokrenja postaju učestaliji. S vremenom se pojavi nadutost, krvni pritisak raste. Ovisno o uzroku i oštećenju bubrega. nefropatija je podijeljena u nekoliko vrsta. Razmotrimo svaki od njih detaljno.
Metabolički
Metabolička nefropatija je primarna i sekundarna. Ovom patologijom metaboličke funkcije su poremećene. Primarni se oblici smatraju naslednim, komplikacije se vrlo brzo razvijaju: hronično zatajenje bubrega i urolitijaza. Sekundarni oblik nastaje zbog utjecaja otrovnih tvari i drugih bolesti.
Dysmetabolic
Bolest je uzrokovana poremećajima metabolizma.
To se još naziva i uratna nefropatija, uzrokovana poremećajem u općem metabolizmu. Dodatno popraćeno oštećenje bubrega uslijed naslaga soli. Oksalna kiselina, oksalati i urati uglavnom se talože u bubrezima. Dismetabolička nefropatija dijeli se na 2 vrste ovisno o kvaliteti taloga soli: oksalat i urat.
Tokom trudnoće
Glavni simptomi ove patologije, koja je opasna tokom trudnoće, su jaka arterijska hipertenzija i jak oteklina tijela. Nefropatija 1. stepena gotovo uvek se zanemaruje tokom trudnoće. Obično pacijenti odlaze kod liječnika s pritužbama u slučaju da se dogodi stupanj 2 ili 3 koji karakteriziraju jači simptomi i rezultirajući rizik od gubitka fetusa.
Preeklampsija (nefropatija), neodređena
Javlja se u periodima kasne toksikoze tokom trudnoće. Neodređena nefropatija nastaje na pozadini kapljica, nakon što pati od hipertenzije ili nefritisa. Karakteriziraju ga proteinurija, hipertenzija i oteklina. Na pozadini ove simptomatologije pojavljuje se jaka migrena, vid se pogoršava.Lečenje traje duži vremenski period.
Toksično
Toksična nefropatija je patološko funkcionisanje bubrega uslijed jakih hemijskih utjecaja. Manifestira se pod otrovnim uticajem hemolitičkih supstanci - sirćetne kiseline ili bakar-sulfata. Manje se manifestuju nespecifična oštećenja bubrega uzrokovana otrovima i hemodinamičkim poremećajima. Sljedeće nefrotoksične tvari uzrokuju ovo stanje:
Ljekovite
Nekontrolirana primjena lijekova ili njihova produljena primjena uzrokuje patološka stanja tijela (funkcionalna ili organska oštećenja bubrega). Poraz može biti akutni (izloženost velikim dozama lijekova) i hronični (produljeni lijek). Slijede sljedeći znakovi nefropatije bubrega:
Kontrast izazvan kontrastom
Nefropatija izazvana kontrastom je akutni poremećaj bubrežne funkcije. Započinje dan nakon intravenske primjene supstance rendgenskih zraka. Pod njegovim uticajem nivo kreatinina naglo raste. S obzirom na to da se u posljednje vrijeme radiotekasta tekućina koristi češće, broj zabilježenih patologija povećao se slično.
Analgetic
Zloupotreba lijekova ove grupe izaziva razvoj nekroze papile bubrega.
Analgetska nefropatija javlja se kod pacijenata koji su skloni zlouporabi analgetika koji sadrže fenacetin s aspirinom, paracetamolom i kofeinom. Ovaj oblik nefropatije karakterizira razvoj nekroze papile bubrega, upalni procesi u bubrežnim tubulima i tkivu. Žene imaju veću vjerojatnost da imaju analgetsku nefropatiju od muškaraca.
Paraneoplastika
Paraneoplastična nefropatija razvija se pod patološkim utjecajem različitih neoplazmi. Tumori disajnih organa, gastrointestinalnog trakta i štitne žlijezde imaju snažan utjecaj na funkcioniranje bubrega. Ponekad je osnovni uzrok mijelom u krvi. To je nespecifična reakcija bubrega kao dio sistemske reakcije tijela na neoplazmu. U kratkom vremenu razvija se nefrotski sindrom.
Ishemična
Ishemijska nefropatija posljedica je aterosklerotičnih lezija sudova bubrega. U riziku od poraza ove bolesti su starije osobe. Ovaj oblik karakterizira smanjenje bubrežne funkcije. Brz razvoj bolesti dovodi do sužavanja, a zatim i potpune blokade lumena bubrežnih arterija. Izaziva nepovratno oštećenje bubrega.
Hipertenzivna (hipertonična)
Oštećenja na žilama organa razvijaju se u zatajenje bubrega.
Patološki proces počinje u malim bubrežnim žilama. Arterijska hipertenzija izaziva razvoj primarno zakržljalog bubrega. Bubrežne žile su pogođene ako arterijska hipertenzija ima teški tok ili se ne liječi. Funkcija filtriranja glomerula je poremećena, azotne šljake se ne uklanjaju. Hipertenzivna nefropatija uzrokuje hronično zatajenje bubrega.
Alkohol
Alkoholna nefropatija nastaje dugotrajnim toksičnim učincima alkoholnih pića na opće stanje organizma. Ovaj oblik karakteriziraju simptomi nefritisa - učestalo mokrenje, manje pjege sa mokraćom. Često praćen kroničnim hepatitisom i cirozom. Lijek tijekom terapije trebao bi imati antitoksični učinak.
Gouty
U većini slučajeva patologija pogađa muškarce.
Nastaju zbog kvara u metabolizmu purina i patoloških promjena u sudovima. Ova bolest češće pogađa muškarce nego žene. Ovom patologijom povećava se sinteza mokraćne kiseline i razvija se neravnoteža između izlučivanja i reapsorpcije urata. Većina pacijenata pod utjecajem primarnog gihta pati od nepravilnog rada bubrežnih tubula.
Vaskularni
Vaskularne nefropatije uzrokuju oštećenje žila na bubrezima. Počinje djelomična ili tonalna ishemija bubrežnog tkiva. Vaskularne ishemijske i hipertonične nefropatije, sistemske patologije vezivnog tkiva. Klinička slika: vaskularni poremećaji dovode do skleroze i atrofije bubrežnog tkiva. Postoji visok krvni pritisak, ubrzano mokrenje i zatajenje bubrega.
Na epitel bubrega utječu abnormalni proteinski spojevi.
Na bubrežne nefrone utiču paraproteini - nenormalna proteinska jedinjenja. Nefropatija mijeloma sastoji se od patoloških promjena u distalnom bubrežnom tubulu. U prazninama takvih tubula počinje obilno taloženje vapnenih cilindara, što dovodi do ozbiljnih promjena epitela (bubrega mijeloma). Simptomi ovog oblika nefropatije su raznoliki.
Membranous
Uz ovu patologiju, glavni prekršaj je difuzno zadebljanje zidova malih posuda koje se nalaze u glomerulima. Glavni simptom je prisustvo proteina u urinu ili ozbiljno oticanje cijelog tijela. Najčešće, membranska nefropatija je komplikacija ili posljedica tumora, tuberkuloze i gotovo nikada nije samostalna bolest.
Iga (imunološka) nefropatija
U medicini poznat kao Bergerova bolest. Imunske nefropatije su najčešće bubrežne patologije. Obično imuno-iga nefropatija započinje u mladosti. Podijeljen je na primarnu (neovisnu) bolest i sekundarnu (koja nastaje zbog pozadine drugih poremećaja). Obično se javlja nakon akutnih respiratornih virusnih infekcija, teških fizičkih napora, crevnih infekcija. Imunoglobulin A se počinje aktivno akumulirati u tijelu.
Endemska
Blijeda koža je glavni simptom endemskog oblika bolesti.
Za endemični oblik bolesti karakterističan je asimptomatski tijek. Glavni znak bit će blijeda koža bakrenim tonom. Patologija se razvija vrlo sporo. Moguć je smrtni ishod, koji se dogodi nakon 5 ili više godina razvoja, ako se bolest ne liječi. Često se nalazi tijekom preventivnog ljekarskog pregleda.
Kalijum
Nastaje zbog razvoja nadbubrežnog tumora, bilateralne hipertenzije ili karcinoma nadbubrežne kore. Manifestira se u postojanoj arterijskoj hipertenziji, mišićnoj slabosti i periodičnim grčevima. Postoji tako nešto kao kaliopenski bubreg - kada se kalcij pretjerano izlučuje iz tijela pod patološkim utjecajem aldosterona.
Šta je refluks?
Oblik refluksa karakterizira obrnuti protok urina. Patologija je rasprostranjena. Često izaziva pijelonefritis (akutni i hronični), proširenje uretera i povećanje bubrega. Obično se ova patologija liječi kod djece. Refluksna nefropatija obično je uzrokovana anatomskim promjenama mokraćnih organa ili upalnim procesima u njima.
Dijagnoza bubrežne nefropatije
Biohemijski i opšti test krvi dio je skupa laboratorijskih ispitivanja.
Važan korak u dijagnostici bolesti bubrega smatra se diferencijalnom analizom s drugim bubrežnim patologijama. Pored obaveznih studija, lekar može propisati i dodatnu dijagnostiku. Uobičajene dijagnostičke metode uključuju:
Liječenje i prevencija
Liječenje ovisi o razvoju patologije i njenoj lokalizaciji. Prilikom odabira metode terapije i lijekova, liječnik se temelji na laboratorijskim podacima koji su za svakog pacijenta pojedinačni. Ako je nefropatija sekundarna, terapijske mjere se svode na liječenje osnovne patologije. Preduzimaju se mjere za obnavljanje diureze i normalizaciju krvnog pritiska.
Preventivne mjere i liječenje protiv nefropatije sastoje se u praćenju jednostavne prehrane i režima pijenja.
Pravilna prehrana
O dijeti treba razgovarati s liječnikom.
Liječenje uključuje određenu vrstu prehrane koju će liječnik propisati na temelju kliničke slike. U slučaju toksične nefropatije mora se isključiti kontakt sa štetnom supstancom ili pripravkom. Ne preporučuje se jesti slanu, začinjenu i dimljenu hranu. Prehrana treba da uključuje otpadnu dozu svih potrebnih vitamina i minerala za tijelo.
Narodni lijekovi
Nakon otkrivanja prvih znakova patologije, morate se konzultirati s liječnikom, slijediti njegove preporuke i ne samoliječiti se. Liječenje nefropatije narodnim lijekovima može biti od pomoći samo za medicinsku terapiju i može se upotrebljavati samo nakon savjetovanja s liječnikom. Dobro liječi decokciju ljekovitog bilja koja ima diuretski i protuupalni učinak.
Komplikacije i prognoze
Često se pridružuju i sekundarne patologije. Na primjer, cistitis ili pijelonefritis. U rijetkim slučajevima razvija se hronična bubrežna nefropatija, zatajenje bubrega ili kamenje. Prognoza za pravovremeno lečenje je povoljna. Samo dugo ignorisanje simptoma i negativnih manifestacija može dovesti do smrti.