KLASIFIKACIJA BOLESTI ŠEĆERA
Dijabetes melitus (Lat. Diabetes diabetes mellitus) skupina je endokrinih bolesti koja se razvija kao rezultat apsolutnog ili relativnog (oslabljena interakcija s ciljanim ćelijama) nedostatka hormona inzulina, uslijed čega se razvija hiperglikemija - trajno povećanje glukoze u krvi. Bolest karakterizira kronični tijek i kršenje svih vrsta metabolizma: ugljikohidrata, masti, bjelančevina, mineralnih i vodenih soli.
Postoji niz klasifikacija dijabetesa na različite načine. Zajedno su uključeni u strukturu dijagnoze i omogućavaju prilično točan opis stanja pacijenta s dijabetesom.
Klasifikacija dijabetesa prema etiologiji
I. Šećerna bolest tipa 1 ili "juvenilni dijabetes", međutim, ljudi bilo koje dobi mogu se razboljeti (uništavanje b-stanica, što dovodi do razvoja apsolutnog cjeloživotnog nedostatka inzulina)
II. Šećerna bolest tipa 2 (oštećenje izlučivanja inzulina uz otpornost na inzulin)
· MODY - genetske oštećenja u funkciji b-stanica.
III. Ostali oblici dijabetesa:
- 1. genetske oštećenja (abnormalnosti) inzulina i / ili njegovih receptora,
- 2. bolesti egzokrinog pankreasa,
- 3. endokrine bolesti (endokrinopatije): Itsenko-Cushingov sindrom, akromegalija, difuzni toksični gušter, feokromocitom i druge,
- 4. dijabetes izazvan lekovima,
- 5. infekcija izazvana dijabetesom
- 6. neobični oblici dijabetesa posredovanih imunološkim sistemom,
- 7. genetskih sindroma u kombinaciji sa dijabetesom.
IV. Gestacijski dijabetes melitus je patološko stanje koje karakterizira hiperglikemija koja se javlja tijekom trudnoće kod nekih žena i obično spontano nestaje nakon porođaja. Ovu vrstu dijabetesa treba razlikovati od trudnoće kod pacijenata s dijabetesom.
Prema preporukama WHO, razlikuju se sljedeće vrste dijabetesa u trudnica:
- 1. Šećerna bolest tipa 1 otkrivena prije trudnoće.
- 2. Šećerna bolest tipa 2 otkrivena prije trudnoće.
- 3. Trudni dijabetes melitus - ovaj termin kombinira sve poremećaje tolerancije na glukozu koji su se pojavili tokom trudnoće.
Prema težini bolesti dijabetes ima tri stepena protoka:
Blagi (I stepen) oblik bolesti karakterizira nizak nivo glikemije, koja ne prelazi 8 mmol / l na prazan želudac, kada tijekom dana nema velikih fluktuacija sadržaja šećera u krvi, beznačajna dnevna glukozurija (od tragova do 20 g / l). Nadoknada se održava dijetalnom terapijom. S blagim oblikom dijabetesa može se dijagnosticirati angioeuropatija pretkliničkog i funkcionalnog stadija u bolesnika sa šećernom bolešću.
S umjerenom (II stupnjem) ozbiljnošću dijabetes melitusa, glikemija naglo raste, u pravilu, na 14 mmol / l, glikemijske fluktuacije tijekom dana, dnevna glukozurija obično ne prelazi 40 g / l, povremeno se razvije ketoza ili ketoacidoza. Nadoknada dijabetesa postiže se dijetom i oralnim hipoglikemijskim sredstvima ili insulinom. U ovih bolesnika mogu se otkriti dijabetičke angioneuropatije različite lokalizacije i funkcionalne faze.
Teški (III stupanj) oblik dijabetesa karakterizira visok nivo glikemije (na prazan želudac više od 14 mmol / l), značajne fluktuacije šećera u krvi tijekom dana, visoka glukozurija (preko 40-50 g / l). Pacijentima je potrebna stalna inzulinska terapija.Oni otkrivaju različite dijabetičke angioneuropatije.
Prema stupnju kompenzacije metabolizma ugljikohidrata dijabetes ima tri faze:
- 1. Faza nadoknade
- 2. Faza subkompenzacije
- 3. Faza dekompenzacije
Kompenzirani oblik dijabetesa je dobro stanje pacijenta kod kojeg se liječenjem mogu postići normalni nivoi šećera u krvi i njegove potpune odsutnosti u urinu. Sa subkompenziranim oblikom dijabetesa nije moguće postići tako visoke rezultate, ali razina glukoze u krvi ne razlikuje se puno od norme, odnosno nije veća od 13,9 mmol / l, a dnevni gubitak šećera u urinu nije veći od 50 g. Istovremeno, aceton u mokraći potpuno nedostaje. Najgori je slučaj dekompenzirani oblik dijabetesa, jer u tom slučaju nije moguće poboljšati metabolizam ugljikohidrata i smanjiti šećer u krvi. I pored tretmana nivo šećera raste iznad 13,9 mmol / l, a gubitak glukoze u urinu dnevno prelazi 50 g, aceton se pojavljuje u urinu. Moguća je hiperglikemijska koma.
U kliničkoj slici dijabetesa uobičajeno je razlikovati dvije skupine simptoma: primarni i sekundarni.
Klasifikacija šećerne bolesti (WHO, 1985)
A. Klinička nastava
I. Dijabetes
1. Šećerna bolest ovisna o insulinu (ED)
2. Dijabetes melitus neovisan o insulinu (DIA)
a) kod osoba s normalnom tjelesnom težinom
b) kod gojaznih ljudi
3. Dijabetes povezan s neuhranjenošću
4. Ostale vrste dijabetesa povezane s određenim stanjima i sindromima:
a) bolest pankreasa,
b) endokrinih bolesti,
c) stanja uzrokovana uzimanjem lijekova ili izloženosti hemikalijama,
d) abnormalnosti inzulina ili njegovog receptora,
e) određene genetske sindrome,
e) mješovita stanja.
II. Poremećena tolerancija na glukozu
a) kod osoba s normalnom tjelesnom težinom
b) kod gojaznih ljudi
c) povezane sa određenim stanjima i sindromima (vidi odlomak 4)
B. Klase statističkog rizika (pojedinci s normalnom tolerancijom na glukozu, ali sa značajno povećanim rizikom za razvoj dijabetesa)
a) prethodna oslabljena tolerancija na glukozu
b) potencijalno oslabljena tolerancija na glukozu
Ako su u klasifikaciji koju je predložio stručni odbor SZO za dijabetes melitus (1980) izrazi „DIA - dijabetes tipa I“ i „DIA - dijabetes tipa II“, izrazi „dijabetes tipa I“ i „dijabetes tipa II“ izostavljeni su u gornjoj klasifikaciji „Na osnovu toga što sugeriraju prisustvo već dokazanih patogenetskih mehanizama koji su uzrokovali ovo patološko stanje (autoimuni mehanizmi za dijabetes tipa I i oslabljenu sekreciju inzulina ili njegovo djelovanje na dijabetes tipa II). Kako nemaju sve klinike mogućnost određivanja imunoloških pojava i genetskih markera ove vrste dijabetesa, tada je, prema stručnjacima WHO-a, u tim slučajevima primjerenije koristiti izraze IZD i IZND. Međutim, s obzirom na to da se termini „šećerna bolest tipa I“ i „šećerna bolest tipa II“ trenutno koriste u svim zemljama svijeta, preporučuje se da ih se smatra potpunim sinonimima izraza IZD i IZND kako bi se izbjegla zabuna, s čime se u potpunosti slažemo. .
Kao neovisna vrsta esencijalne (primarne) patologije, dijabetes melitus povezan je s neuhranjenošću. Ova se bolest često nalazi u tropskim zemljama u razvoju kod ljudi mlađih od 30 godina, a odnos muškaraca i žena s dijabetesom ove vrste je 2: 1 - 3: 1. Ukupno ima oko 20 miliona pacijenata sa ovim oblikom dijabetesa.
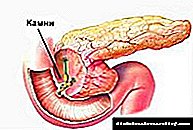
Najčešći su dve podvrste ovog dijabetesa. Prvi je takozvani fibrokalkuleozni dijabetes gušterače. Nalazi se u Indiji, Indoneziji, Bangladešu, Brazilu, Nigeriji, Ugandi. Karakteristični znakovi bolesti su stvaranje kamenja u glavnom kanalu gušterače i prisutnost opsežne fibroze pankreasa. U kliničkoj slici primjećuju se ponavljajući napadi bolova u trbuhu, oštri gubitak težine i drugi znakovi pothranjenosti. Umerena, a često visoka hiperglikemija i glukozurija mogu se eliminirati samo uz pomoć inzulinske terapije. Karakteristična je odsutnost ketoacidoze, što se objašnjava smanjenjem proizvodnje inzulina i izlučivanja glukagona pomoću otočnog aparata gušterače. Prisutnost kamenja u kanalima gušterače potvrđuje se rezultatima rendgenskih snimaka, retrogradne holangiopankreatografije, ultrazvuka ili računarske tomografije. Smatra se da je uzrok fibrokalkuloznog dijabetesa gušterače konzumiranje korijena Cassave (tapioka, cassava) koji sadrže cijanogene glikozide, uključujući linamarin, iz kojeg se hidrolizirajuća kiselina oslobađa tokom hidrolize. Neutralizira se uz sudjelovanje aminokiselina koje sadrže sumpor, a nedostatak prehrambene bjelančevine koji često postoji u stanovnicima ovih zemalja dovodi do nakupljanja cijanida u tijelu, što je uzrok fibrokalkuloze.
Druga podvrsta je dijabetes gušterače povezan sa nedostatkom proteina, ali nema kalcifikacija ili fibroze pankreasa. Karakterizira ga otpornost na razvoj ketoacidoze i umjerena otpornost na inzulin. U pravilu se pacijenti iscrpljuju. Izlučivanje inzulina je smanjeno, ali ne u onoj mjeri (prema izlučivanju C-peptida) kao u bolesnika s dijabetesom, što objašnjava odsutnost ketoacidoze.
U ovoj klasifikaciji WHO ne postoji treća podvrsta ovog dijabetesa - takozvani dijabetes tipa J (koji se nalazi na Jamajci), koji dijeli mnoge uobičajene osobine s dijabetesom gušterače povezanim sa nedostatkom proteina.
Nedostatak klasifikacija SZO usvojenih 1980. i 1985. je da ne odražavaju klinički tijek i evolucijske značajke dijabetes melitusa. U skladu s tradicijama domaće dijabetologije, klinička klasifikacija šećerne bolesti može se prema našem mišljenju predstaviti na sljedeći način.
I. Klinički oblici dijabetesa
1. Dijabetes ovisan o insulinu (dijabetes tipa I)
virus-induciran ili klasičan (tip IA)
autoimune (tip IB)
2. Dijabetes koji nije ovisan o insulinu (dijabetes tipa II)
kod osoba s normalnom tjelesnom težinom
kod gojaznih ljudi
u mladima - tip MODY
3. Dijabetes povezan s neuhranjenošću
fibrokalni dijabetes gušterače
pomanjkanje proteina dijabetes pankreasa
4. Ostali oblici dijabetesa (sekundarni ili simptomatski, dijabetes melitus):
a) endokrina geneza (Itsenko-Cushingov sindrom, akromegalija, difuzni toksični gušter, feokromocitom itd.)
b) bolesti gušterače (tumor, upala, resekcija, hemohromatoza itd.)
c) bolesti uzrokovane rjeđim uzrocima (uzimanje različitih lijekova, urođeni genetski sindromi, prisustvo nenormalnog inzulina, oslabljena funkcija inzulinskih receptora itd.)
5. Trudnoća za dijabetes
A. Težina dijabetesa
B. Status kompenzacije
B. Komplikacije liječenja
1. Terapija inzulinom - lokalna alergijska reakcija, anafilaktički šok, lipoatrofija
2. Oralni hipoglikemijski lekovi - alergijske reakcije, mučnina, disfunkcija gastrointestinalnog trakta itd.
G. Akutne komplikacije dijabetesa (često kao rezultat neadekvatne terapije)
a) ketoacidotska koma
b) hiperosmolarna koma
c) koma mliječne acidoze
g) hipoglikemijska koma
D. Kasne komplikacije dijabetesa
1. Mikroangiopatija (retinopatija, nefropatija)
2. Makroangiopatija (infarkt miokarda, moždani udar, gangrena nogu)
G. Lezije drugih organa i sistema - enteropatija, hepatopatija, katarakta, osteoartropatija, dermopatija itd.
II. Poremećena tolerancija na glukozu - latentni ili latentni dijabetes
a) kod osoba s normalnom tjelesnom težinom
b) kod gojaznih ljudi
c) povezane sa određenim stanjima i sindromima (vidi odlomak 4)
III. Klase ili grupe statističkog rizika ili predijabetesa (pojedinci s normalnom tolerancijom na glukozu, ali s povećanim rizikom za razvoj šećerne bolesti):
a) osobe koje su prethodno imale narušenu toleranciju na glukozu
b) osobe s potencijalno oštećenom glukoznom tolerancijom.
U kliničkom toku dijabetes melitusa razlikuju se tri stadija: 1) potencijalna i prethodno oslabljena tolerancija na glukozu odnosno predijabetes, tj. skupine ljudi sa statistički značajnim faktorima rizika, 2) oslabljenom tolerancijom na glukozu ili latentnim ili latentnim dijabetes melitusom, 3) eksplicitnim ili manifestnim dijabetes melitusom, EDI i ADI, koji mogu biti blagi, umjereni i teški.
Esencijalni dijabetes melitus velika je skupina sindroma različitog porijekla, što se u većini slučajeva ogleda u karakteristikama kliničkog tijeka dijabetesa. Patogenetske razlike između IDD-a i IDD-a prikazane su u nastavku.
Glavne razlike između EDI i ADI
Znak tipa I tipa II tipa dokaza
Starost za početak Mladi, obično stariji od 40 godina
Bolesti do 30 godina
Napad Akutno postepeno
Smanjena je tjelesna težina u većini slučajeva
Spol: Nešto je vjerovatnije da su bolesni muškarci. Češće su bolesne žene.
Jakost umjereno
Tijek dijabetesa U nekim slučajevima, stabilan
Ketoacidoza Sklonost ketoacidozi obično se ne razvija
Razina ketona je često povišena, što je normalno u granicama normale.
Analiza mokraće i obično glukoze
Sezonalnost početka Često jesen-zima Nema
Inzulin i C-peptid Insulinopenija i normalan ili hiper
smanjenje plazme C-peptidne inzulinemije (inzulina
pjevanje rjeđe, obično sa
Stanje smanjuje broj otočića
b-ćelije pankreasa, njihova degranulacija i postotak
smanjenje ili odsustvo b-, a-, d- i PP-ćelija u
imaju inzulin, otočić unutar starosne dobi
sastoji se od a-, d- i PP-normalnih ćelija
Limfociti i drugi Prisutni su u prvoj Obično nema
ćelije upale u sedmicama bolesti
Antitijela na otočiće. Gotovo se detektuju. Tipično izostaju.
gušterača u svim slučajevima u prvom
Genetski markeri Kombinacija sa HLA-B8, B15, HLA genima nije
DR3, DR4, Dw4 razlikuju se od zdravih
Usklađenost sa manje od 50% Više od 90%
Incidencija dijabetesa ispod 10% Više od 20%
I stepen srodstva
Dijetalni tretman, inzulinska dijeta (smanjenje),
Kasne komplikacije Pretežno pretežno
Dijabetes ovisan o insulinu (EDI, šećerna bolest tipa I) karakterizira akutni početak, inzulinopenija, sklonost čestom razvoju ketoacidoze. Češće se dijabetes tipa I javlja kod djece i adolescenata, što je prethodno bilo povezano sa nazivom "maloljetnički dijabetes", ali ljudi bilo koje dobi mogu se razboljeti. Život pacijenata koji pate od ove vrste dijabetesa ovisi o egzogenoj primjeni inzulina, u nedostatku koje se ketoacidotska koma brzo razvija. Bolest se kombinira s određenim vrstama HLA, a antitijela na antigen Langerhansovog otočića često se nalaze u krvnom serumu. Često komplicira makro- i mikroangiopatija (retinopatija, nefropatija), neuropatija.
Dijabetes ovisan o insulinu ima genetsku osnovu. Vanjski faktori koji doprinose nasljednoj predispoziciji za dijabetes su različite zarazne bolesti i autoimuni poremećaji koji će biti detaljnije opisani u nastavku.
Dijabetes koji nije ovisan o insulinu (NIDA, šećerna bolest tipa II) javlja se sa minimalnim metaboličkim poremećajima karakterističnim za dijabetes. U pravilu pacijenti rade bez egzogenog inzulina, a za nadoknadu metabolizma ugljikohidrata potrebna je dijetska terapija ili oralni lijekovi koji snižavaju razinu šećera. Međutim, u nekim slučajevima potpuna kompenzacija za metabolizam ugljikohidrata može se dobiti samo dodatnim povezivanjem egzogenog inzulina na terapiju. Osim toga, mora se imati na umu da, u raznim stresnim situacijama (infekcije, traume, operacije), ovi pacijenti moraju proći insulinsku terapiju.Kod ove vrste dijabetesa sadržaj imunoreaktivnog inzulina u serumu u krvi je normalan, uočena je povišena ili (relativno rijetka) inzulinopenija. Kod mnogih pacijenata hiperglikemija na testu može izostati i već dugi niz godina možda nisu svjesni dijabetesa.
Takođe se otkrivaju i dijabetes melitus tipa II, makro- i mikroangiopatije, katarakta i neuropatija. Bolest se razvija češće nakon 40 godina (vrhunska incidencija se javlja u 60. godini), ali može se javiti i u mlađoj dobi. Ovo je takozvani MODY tip (dijabetes odraslog tipa kod mladih), za koji je karakterističan autozomni dominantni tip nasljeđivanja. U bolesnika s dijabetesom tipa II, oslabljeni metabolizam ugljikohidrata nadoknađuje se prehranom i oralnim lijekovima koji snižavaju razinu šećera. IDD, poput IDD-a, ima genetsku osnovu, koja je izraženija (značajna učestalost porodičnih oblika dijabetesa) nego kod IDD-a, a karakterizira ga autosomno dominantni tip nasljeđivanja. Vanjski faktor koji pridonosi ostvarenju nasljedne predispozicije za ovu vrstu dijabetesa je prejedanje, što dovodi do razvoja pretilosti, koja je opažena kod 80-90% pacijenata koji pate od ADHD-a. Hiperglikemija i tolerancija na glukozu kod ovih bolesnika poboljšavaju se s padom tjelesne težine. Antitela na antitela otočića Langerhansa kod ove vrste dijabetesa nisu.
Ostale vrste dijabetesa. U ovu skupinu spada i dijabetes koji se javlja u drugoj kliničkoj patologiji, koja se možda ne kombinira sa dijabetesom.
1. Bolesti gušterače
a) kod novorođenčadi - urođena odsutnost otočića u gušterači, prolazna dijabetes novorođenčadi, funkcionalna nezrelost mehanizama lučenja inzulina,
b) povrede, infekcije i toksične lezije gušterače koje nastaju nakon neonatalnog perioda, maligni tumori, cistična fibroza gušterače, hemohromatoza.
2. Bolesti hormonske prirode: feokromocitom, somastatinoma, aldosteroma, glukagonoma, Itsenko-Cushingova bolest, akromegalija, toksični gušter, pojačana sekrecija progestina i estrogena.
3. Uvjeti uzrokovani uporabom lijekova i hemikalija
a) hormonalno aktivne supstance: ACTH, glukokortikoidi, glukagon, hormoni štitnjače, hormon rasta, oralni kontraceptivi, kalcitonin, medroksiprogesteron,
b) diuretici i antihipertenzivi: furosemid, tiazidi, gigroton, klonidin, klopamid (brinaldiks), etakrilna kiselina (uregit),
c) psihoaktivne supstance: haloperidol, hlorprotiksen, hlorpromazin, triciklički antidepresivi - amitriptilin (triptizol), imizin (melipramin, imipramin, tofranil),
d) adrenalin, difenin, izadrin (novodrin, izoproterenol), propranolol (anaprilin, obzidan, inderal),
e) analgetici, antipiretički, anti-upalni materijali: indometacin (metindol), acetilsalicilna kiselina u velikim dozama,
e) hemoterapijski lekovi: L-asparaginaza, ciklofosfamid (citoksin), megestrol acetat itd.
4. Kršenje inzulinskih receptora
a) defekt inzulinskih receptora - urođena lipodistrofija u kombinaciji sa virilizacijom i pigmentno-papilarna distrofija kože (acantosis nigricans),
b) antitijela na insulinske receptore, u kombinaciji sa drugim imunološkim poremećajima.
5. Genetski sindromi: glikogenoza I tipa, akutna intermitentna porfirija, Downov sindrom, Shereshevsky-Turner, Klinefelter itd.