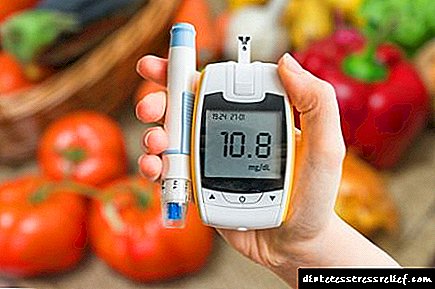
Pankreatitis: simptomi i uzroci bolesti pankreasa
Reaktivni oblik pankreatitisa je akutni oblik upale gušterače, koji se izaziva bolestima drugih organa koji sudjeluju u procesu probave.
Ovaj oblik pankreatitisa je uvijek sekundarni. Patologije crijeva, žučnih puteva, jetre, dvanaestopalačnog creva i želuca obično su primarne.
Reaktivni pankreatitis izuzetno rijetko postaje hroničan, ova se bolest naglo razvija s očiglednim simptomima. Liječenje ovog pankreatitisa prije svega događa se eliminacijom primarnih bolesti koje su pokrenule navedenu patologiju organa.
Djelovanje ove žlijezde sastoji se u proizvodnji probavne tekućine (soka) koji je glavni element probavnog procesa. Kako bi se neutralizirala kiselina želučane sredine započinje proizvodnja različitih enzima i bikarbonata.
U samom gušterači, sve materije su u neradnoj fazi, ako se aktiviraju, ovaj organ bi se jednostavno rastopio. Da bi se enzimi aktivirali, moraju biti u kontaktu sa onim što crijeva sadrže. Kod zdrave osobe taj se proces započinje nakon što dođe u kontakt sa sadržajem nakon što probavna tekućina dođe iz gušterače.
Ali u slučaju bilo koje patologije, sadržaj se oslobađa u kanaliće kroz koje struji sok, enzimi prerano ulaze u posao i jednostavno žvaču žlijezdu. Počinje akutni proces upale, ćelije tkiva počinju se razgrađivati da još više pogoršavaju proizvodnju probavnih enzima. A uništavanje organa počinje još intenzivnije. Zato se već na prvim simptomima ove bolesti obavezno posavjetovati s gastroenterologom i pravilno se liječiti.
Razlozi za razvoj reaktivnog pankreatitisa
Reaktivni pankreatitis uglavnom je bolest odraslih muškaraca, muški spol je "grijeh" ukusne, ali nezdrave hrane i zloupotrebljava alkoholna pića i pušenje.
Stručnjaci identifikuju sljedeće uzroke razvoja ove bolesti:
- alkoholna pića, trenutno je glavni provokator reaktivnog oblika pivo, njegovo prekomjerno konzumiranje dovodi do manifestacije bolesti,
- razne hronične bolesti (gastritis, holecistitis, patologija dvanaestopalačnog creva, žučnih puteva itd.),
- učestalo prejedanje
- strast za masnom i začinjenom hranom, bezvrijednom hranom,
- nepravilnog lečenja, nekontrolisane upotrebe lekova,
- pušenje duvana ili droge
- snažno emocionalno preopterećenje i neprestane stresne situacije,
- ozljede trbušne šupljine, što rezultira rupturom tkiva unutrašnjih organa.
Znakovi reaktivnog pankreatitisa
Simptomi reaktivnog oblika slični su znakovima akutnog oblika pankreatitisa. U početnoj fazi upalnog procesa neugodne senzacije mogu biti slabo izražene, pa pacijenti kod kuće provode neovisno liječenje, što dodatno pogoršava sliku patologije.
Važno je kod prvih znakova bolesti da se posavjetuje sa specijalistom, a ne da se sam liječi.
Početni simptomi reaktivnog oblika pankreatitisa uključuju:
- povećano stvaranje plina,
- stalna žgaravica
- burping
- mučnina
- osjećaj težine u stomaku.
Očigledni simptomi ove bolesti:
- stalno povraćanje
- ukus gorčine u ustima
- povreda pljuvačnih žlijezda (suha usta).
Nadalje, na pozadini intoksikacije tijela, povezani su i drugi simptomi, na primjer, nagli skok temperature.Ukupnu sliku pogoršavaju znakovi primarnih bolesti, na primjer, žučna bolest, osjeća se jaka bol ispod desnog rebra.
Jačina boli varira u težini bolesti, bol se smanjuje u sjedećem položaju i kada se tijelo naginje. Bol može pogoršati, može naglo umiriti.
Što duže upalni proces traje, to će biti svjetliji simptomi bolesti. U akutnom stadiju, nakon palpacije, trbušna zona postaje tvrda, a u hipohondriju se pojavljuju posjekotine.
Mora se zapamtiti da je gotovo nemoguće ukloniti akutni napad boli reaktivnog pankreatitisa kod kuće, tablete protiv bolova u ovom slučaju neće raditi, pacijentu je propisano bolničko liječenje.
Dijeta, lijekovi na recept za reaktivni pankreatitis
Jedna od glavnih uloga u liječenju ove bolesti igra strogo pridržavanje prehrane. Reaktivni pankreatitis u većini slučajeva javlja se upravo kod osoba ovisnih o bezvrijednoj hrani i alkoholu. Zbog toga prvo morate napustiti ovisnosti i razviti dijetu.
U reaktivnom obliku bolesti zabranjeno je korištenje:
- alkoholna pića, uključujući malo alkohola,
- hrana s puno životinjskih masti,
- ograničite ugljene hidrate
- dušo
- svježe cijeđeni sokovi (moraju se razrijediti vodom).
- skuti sir sa niskim procentom masti,
- kuvana piletina, zečje meso,
- drugi brodovi
- pire povrće
- mršava riba
- Tjestenina napravljena isključivo od durum pšenice.
Na početku liječenja preporučuje se post dok se simptomi boli ne uklone, zatim mala količina hrane unese u prehranu, volumen hrane povećava se tijekom nekoliko dana. Obavezna ishrana propisana je frakcijskim porcijama kako bi se smanjilo opterećenje iz upale gušterače.
Reaktivni pankreatitis zahtijeva složeni tretman. Prvo se eliminira primarna bolest. Zatim su propisani sledeći lekovi:
- enzimski lijekovi (Pangrol, Microzyme),
- za uklanjanje stvaranja gasova (Espumisan),
- antispazmodike (drotaverinum),
- antibiotici (Ampioks),
- lijekovi koji ublažavaju napad bola (Ibuprofen).
Važno je zapamtiti da ćete se stalno morati pridržavati dijetalne prehrane, ako je pacijent barem jednom napadao reaktivni pankreatitis, tada se rizik od ponovnog napada povećava nekoliko puta. Svako odstupanje od prehrane dovodi do novog kruga bolesti.
Šta je pankreatitis?
Pankreatitis je upalni proces u kojem utječu tkivo gušterače, organ intrakranijalne i egzokrine funkcije. Sama gušterača se nalazi iza stomaka, u retroperitonealnoj regiji, u blizini dvanaestopalačnog creva. Ime "gušterača" dobila je zbog svog položaja bliže leđima, pa se tako, prilikom pregleda ležećeg, nalazi "ispod stomaka".
Glavna svrha ovog tijela je proizvodnja pankreasnog soka sa enzimima i bikarbonatima koji su uključeni u probavu u tijelu. Dok čekaju hranu i kada uđu u želudac, enzimi i sokovi počinju se prenositi iz gušterače kroz spojni kanal u tanko crijevo, osiguravajući proces enzimske obrade prehrambenih tvari, sudjelujući u metabolizmu i potičući apsorpciju hranjivih sastojaka kroz stijenke tankog crijeva. Pankreasna tečnost neutralizira kiselo okruženje želudačnog soka direktno u crijevima, gdje se aktiviraju probavni enzimi i počinju izvršavati svoje funkcije cijepanja i prerade tvari.
Glavni probavni enzimi koje proizvodi gušterača su:
- amilaza koja potiče preradu škroba u šećer,
- lipaza, enzim koji razgrađuje masti,
- tripsin, kimotripsin - enzimi koji su uključeni u razgradnju proteina,
- inzulin, polipeptid, glukagon i drugi.
Uzroci pankreatitisa su kršenje odliva pankreasnog (probavnog) soka iz gušterače u područje dvanaesnika. Otežući unutar žlijezde s djelomičnim ili potpunim preklapanjem kanala, kao i kada se sadržaj crijeva izbaci unutar kanala, enzimi se aktiviraju prije vremena i počinju prerađivati, probaviti okolna tkiva. Kašnjenje soka i enzima uslijed upale gušterače destruktivno utječe na tkivo gušterače, međutim, s produljenom izloženošću negativan učinak nakupljanja enzima pankreasa i pankreasnog soka širi se i na obližnja tkiva, organe i krvne žile. Destruktivne ćelije povećavaju aktivnost probavnih enzima, uključujući sve veće područje u traumatskom procesu. U teškim slučajevima, praćenim nekrozom pankreasa, pankreatitis može prouzrokovati smrt.
Maksimalna količina probavnog soka i enzima potrebnih za preradu ugljikohidratne hrane. Prekomjerna konzumacija masne hrane, posebno zasićene začinima, kao i zlouporaba alkohola doprinose kašnjenju enzima u gušterači. Ostali faktori također mogu biti uzrok kašnjenja u probavnim enzimima i sokovima.
Razvoj pankreatitisa kod odraslih
Statistički podaci o prevalenciji bolesti kod odraslih značajno se razlikuju ovisno o klimi, prehrambenim navikama usvojenim u različitim zemljama i tradiciji konzumiranja alkoholnih pića. Također postoji značajna razlika u incidenciji kod žena i muškaraca, kako u pogledu mehanizma bolesti, tako i razloga koji je uzrokuju.
Glavnu rizičnu skupinu za razvoj pankreatitisa čini odrasla populacija, što se događa zbog učestalosti konzumiranja alkohola, neuravnotežene prehrane i dodavanja pratećih bolesti.
Uzroci bolesti kod muškaraca
"Mehanizam pokretanja" kod muškaraca sa visokim frekvencijama primarnog pankreatitisa je unos alkohola (tzv. Alkoholni pankreatitis) i prevladavanje masne i prerađene hrane. Takođe, karakteristična karakteristika pankreatitisa kod muškaraca je hronični oblik, zanemarujući karakteristične simptome i egzacerbacije, "zanemareni" pankreatitis zbog kasne posete gastroenterologu.
Etiologija pankreatitisa kod žena
U žena se najčešće primjećuju sljedeći uzroci pankreatitisa:
- kolelitijaza, izazivajući razvoj pankreatitisa i holecistitisa,
- hormonske fluktuacije i poremećaji koji izazivaju upalne procese gušterače: trudnoća, menopauza, uzimanje lijekova koji sadrže hormon koji sadrže hormona,
- izgladnjivanje, pridržavanje dijeta koje su neuravnotežene u sastavu hrane, štetne za zdravlje.
Uzroci reaktivnog oblika bolesti kod odraslih
Sekundarni ili reaktivni pankreatitis razvija se u pozadini postojećih bolesti i posljedica trbušnih ozljeda, operativnih zahvata itd. Najčešći faktori koji doprinose razvoju reaktivnog pankreatitisa su bolesti probavnog sustava, poput:
- neinfektivni hepatitis,
- žučna kamena bolest
- gastritis
- ciroza jetre
- diskinezija bilijara,
- crevne infekcije.
Uzroci pankreatitisa kod dece

Foto: narikan / Shutterstock.com
Utvrđivanje uzroka razvoja pankreatitisa kod djeteta angažiran je specijalista - pedijatrijski gastroenterolog. Zbog djetinjstva se etiologija upalnih procesa u gušterači razlikuje od odraslih mehanizama nastanka bolesti.
Najčešće, pankreatitis kod djece je posljedica ozljeda, operativnih zahvata, što rezultira oštećenjem kanala pankreasa i / ili njegovih tkiva. Nasljedna predispozicija za prekomjernu proizvodnju probavnog soka, cistična fibroza (crijevna, plućna, mješovita forma), kao i alergije na hranu, hronični upalni procesi u tijelu, učinci zaušnjaka i drugih bolesti i probavnih smetnji i drugih funkcija uzrokuju pankreatitis kod djece i adolescenata.
Opće informacije
Reaktivni pankreatitis je vrsta reakcije gušterače na bolesti probavnog trakta, greške u prehrani, trovanje hranom, trovanje, alergije itd. U 30-50% slučajeva uzrok povećane reaktivnosti pankreasa je kolelitijaza, koja najčešće pogađa žene - zato uglavnom ženski dio pati od reaktivnog pankreatitisa stanovništva. Osim toga, različite patologije jetre, želuca, crijeva, sistemske bolesti, trovanja i intoksikacije mogu dovesti do sekundarnog oštećenja gušterače. Često se povećava reaktivnost pankreasa kod dece sa hroničnim gastroduodenitisom. Karakteristična karakteristika ovog oblika pankreatitisa je brzi početak simptoma nakon izloženosti provocirajućem faktoru i njihova jednako brza regresija nakon početka liječenja i prehrane.
Uzroci reaktivnog pankreatitisa mogu biti vrlo raznoliki: bolesti probavnog trakta (virusni hepatitis, žučna bolest, kalkularni holecistitis, pogoršanje hroničnog gastritisa, ciroza jetre, bilijarna diskinezija, crijevne infekcije), ozljede trbuha, zlouporaba alkohola, prehrambene pogreške, neki lijekovi, unos , sistemske i zarazne bolesti, trovanje kućnim i industrijskim otrovima, gljivama itd. Veliki problem kirurga je razvoj jaatrogenih re Su- pankreatitis nakon endoskopske intervencije na žučovoda (ERCP).
Patogeneza se temelji na preranoj aktivaciji enzima pankreasa s oštećenjem njegovog parenhima. Najčešći uzrok koji dovodi do zastoja soka pankreasa u glavnom kanalu pankreasa je kolelitijaza. Kod žučne kamenac mala kamenaca (manja od 4 mm), upadajući u zajednički žučni kanal i papula dvanaestopalačnog creva, izazivaju njihovu iritaciju i spazam. Vremenom, stalni grč zajedničkog žučnog kanala i sfinktera Oddija dovodi do razvoja striktura i stenoze zajedničkog žučnog kanala. To može rezultirati opstrukcijom ovih struktura većim žučnim kamenjem i pojavom stagnacije pankreasnih sokova u zajedničkom pankreasnom kanalu. Hipertenzija u kanalima pankreasa prije ili kasnije dovodi do oštećenja njegovih acina, akinarne ćelije postaju ranjive na proteolitičke učinke vlastitih enzima.
Ako pacijent ima hronični gastroduodenitis na pozadini kolelitijaze, čira na želucu i dvanaesniku, rizik od razvoja reaktivnog pankreatitisa višestruko se povećava. Hronični upalni proces u dvanaesniku može dovesti do papilitisa i retrogradnog refluksa crijevnog soka u kanale pankreasa. Kao rezultat toga, moguća je prerana aktivacija enzima pankreasa u njegovim tkivima. Vlastiti enzimi gušterače počinju uništavati parenhim žlijezde, aktiviraju se protuupalni biohemijski procesi, a proizvodi propadanja u velikim količinama ulaze u krvotok, što dovodi do značajnih edema gušterače i intoksikacijskih pojava.
Simptomi reaktivnog pankreatitisa
Klinička slika reaktivnog pankreatitisa obično se razvija u roku od nekoliko sati nakon izlaganja provocirajućem etiološkom faktoru.Simptomi lezije gušterače pridružuju se simptomima osnovne bolesti. Pacijenta je zabrinuta jaka bolova u pojasu (u gornjem dijelu trbuha i hipohondrija, koja zrači u leđa i ramena), koja se intenzivira nakon jela. Bol kod reaktivnog pankreatitisa nije tako izražena kao kod ostalih oblika akutnog upalnog procesa u pankreasu. Primjećene su žalbe na nadutost, žgaravicu, podrigivanje. Sindrom boli popraćen je dispeptičkim simptomima: mučnina, pretvarajući se u povraćanje s dodatkom sluzi i žuči. Budući da povraćanje dovodi do povećanja intra-abdominalnog i intraduktalnog pritiska, bol u trbuhu nakon povraćanja može pojačati.
Ako se pacijent nije na vrijeme posavjetovao s gastroenterologom i nije započeo liječenje u ranim fazama reaktivnog pankreatitisa, stanje se može značajno pogoršati zbog masivnog ulaska proteolitičkih enzima u krvotok: pojave intoksikacije povećavaju se, temperatura raste do febrilnog broja, koža postaje blijeda i hladna, tahikardija i arterijska hipotenzija. Pacijenti s teškim reaktivnim pankreatitisom zahtijevaju hospitalizaciju na odjelu gastroenterologije.
Dijagnostika
Kad se pojave prvi znakovi reaktivnog pankreatitisa, provodi se niz kliničkih i biohemijskih analiza: opća analiza krvi i urina, koagulogram, nivo enzima pankreasa u krvi i urinu, elastaza u krvi, ukupni protein i kalcij. Obično se povećava nivo amilaze i inhibitora tripsina u krvi i urinu pri normalnim nivoima lipaze i tripsina. Možda je porast elastaze u krvi u prvih nekoliko dana bolesti.
Razvoj reaktivnog pankreatitisa ukazuje na pogoršanje hronične patologije probavnog trakta u anamnezi, prisustvo drugih etioloških faktora kod pacijenta. U procesu fizikalnog pregleda primjetna je tahikardija, arterijska hipotenzija, blijeda koža i sluznica. Palpacija trbuha u gornjim je delovima bolna, određuje se pozitivan Mayo-Robson simptom (bol u lijevom kutnom kralješaku). Trbuh je obično podložan, ali blag, simptomi iritacije peritoneja su negativni.
Ultrazvuk organa trbušne šupljine, posebno ciljano ispitivanje gušterače i žučnih kanala, najsigurnija je i najinformativnija metoda za dijagnosticiranje reaktivnog pankreatitisa. Ova metoda omogućava vam prepoznavanje kalkula u zajedničkom žučnom kanalu, edemu i povećanju gušterače. Za razjašnjenje dijagnoze i detaljniju vizualizaciju patološkog fokusa možda će biti potrebno izvršiti preglednu radiografiju trbušnih organa, računalnu tomografiju (zlatni standard za dijagnosticiranje pankreatitisa) i MSCT trbušnih organa. Endoskopski RCP i holedohoskopija za reaktivni pankreatitis treba izvoditi samo prema strogim indikacijama (dokazana opstrukcija zajedničkog žučnog kanala s kalkulusom); magnetskom rezonancom slike gušterače i žučnih puteva mogu se uspješno zamijeniti ova ispitivanja koja će omogućiti vizualiziranje kalkula, određivanje njihove veličine i lokalizacije.
Angiografija debla celijakije sa reaktivnim pankreatitisom ukazuje na pojačanu vaskularizaciju tkiva pankreasa. Ezofagogastroduodenoskopija u akutnom periodu reaktivnog pankreatitisa indicirana je za sve bolesnike, jer omogućava ne samo dijagnosticiranje istodobne patologije, već i, ako je potrebno, provođenje endoskopske obnove prohodnosti papila dvanaestopalačnog creva. Laparoskopija je potrebna samo kod teškog reaktivnog pankreatitisa, s dijagnostičkim teškoćama.
Reaktivni tretman pankreatitisa
Liječenje reaktivnog pankreatitisa usmjereno je na zaustavljanje edema i upale gušterače, ublažavanje intoksikacija i obnavljanje normalne sekrecije sokova pankreasa.Uspješno liječenje reaktivnog pankreatitisa nije moguće bez uklanjanja etiološkog faktora, pa se toliko pažnje posvećuje liječenju osnovne bolesti.
U akutnom periodu reaktivnog pankreatitisa indicirano je potpuno terapeutsko gladovanje tokom jednog do dva dana. Tokom tog razdoblja, dozvoljena je samo voda i infuzija protivupalnog bilja. Uz blagi tijek reaktivnog pankreatitisa, izgladnjivanje možda neće biti potrebno, u tom slučaju je propisana dijeta bogata ugljikohidratima, s ograničenjem bjelančevina i masti. Svrha prehrane je stvaranje odmora za gušteraču, kako bi se smanjila proizvodnja enzima pankreasa. Da biste to učinili, morate jesti djelimično, hrana mora biti zgnječena, ući u želudac u malim porcijama. U svrhu detoksikacije preporučuje se piti puno tekućine.
Od lijekova propisuju se enzimi gušterače (pankreatin), lijekovi protiv bolova (s blagim tijekom reaktivnog pankreatitisa su nesteroidni protuupalni lijekovi, a u težim slučajevima dopunjuju ih opojnim analgeticima), antispazmodiki (drotaverin, platifillin), znači smanjiti nadimanje. Za ublažavanje bolova kod reaktivnog pankreatitisa, morfij se ne može upotrijebiti, jer izaziva spazam papile velikog dvanaestopalačnog creva i pojačava duktalnu hipertenziju.
Ako je razvoj reaktivnog pankreatitisa posljedica kolelitijaze ili patologije sfinktera Oddija, moguće je upotrijebiti endoskopske postupke za njegovo uklanjanje: endoskopsko uklanjanje kalkulacija glavnog pankreasnog kanala i zajedničkog žučnog kanala tijekom ERCP-a, papilotomija.
Prognoza i prevencija
Prognoza nekompliciranog tijeka reaktivnog pankreatitisa je povoljna, obično se nakon početka liječenja svi simptomi brzo povuku. Prevencija ove patologije sastoji se u pravovremenoj dijagnozi i liječenju bolesti koje mogu dovesti do razvoja reaktivnog pankreatitisa, kao i u poštivanju načela dobre prehrane, odbijanja loših navika (pušenje, zloupotreba alkohola).
Šta je ta bolest
Reaktivni oblik pankreatitisa (upalni proces organa za varenje) događa se brzo. U većoj mjeri se manifestuje u djece jer imunološki sustav još nije u potpunosti razvijen da bi se zaštitio od bolesti. Nastali gastrointestinalni trakt u tijelu odraslih mnogo je manje sklon komplikacijama reaktivnog napada pankreatitisa.
Pankreatitis reaktivan - šta je to? Proces akutne upale koji nastaje u gušterači, u vezi s pogoršanjem bolesti drugih organa povezanih s ljudskim probavnim sustavom naziva se reaktivni pankreatitis. Glavni razlog njegove pojave u mogućim kroničnim bolestima jetre, bubrega, upale u crijevima, bolesti stomaka i problema sa žučnim kanalima.
Nastaje, oštro se manifestira kao simptomatologija akutnog pankreatitisa, ne prelazi u kronični oblik. Za liječenje ove vrste pankreatitisa prvo se riješe "početne" bolesti, koja je provocirala uzrok takve patologije. Reaktivni pankreatitis je odgovor na probavni nedostatak, tešku neuhranjenost, trovanje, alergijski nadražujući gušterača.
Bilo koja patologija ima svoje znakove bolesti u razvoju, koja se odnosi i na reaktivni pankreatitis. Klinička slika razvoja bolesti ima izraženu simptomatologiju i razvija se unutar 2-3 sata od trenutka provokativnog faktora.
Reaktivni pankreatitis i njegova simptomatologija bolesti - simptomi:
- jaka bol u donjem dijelu leđa, još jača nakon jela,
- snažna manifestacija nadimanja,
- žgaravica je kiselog ukusa
- burping
- pojava povraćanja, povraćanja sa žučnim sekrecijama,
- postepeno povećavanje bolova nakon napora tijekom povraćanja,
- porast temperature na kritične nivoe,
- intoksikacija tijela
- promjena kože kože na blijedu ili žućkastu boju,
- često se javlja tahikardija.
U nedostatku terapijske intervencije u početnim fazama patologije pankreatitisa, opće stanje se pogoršava, jer oslobođeni enzimi, sok, ulaze u krvne žile i nose se cijelim tijelom.
Šta je pankreasni sok koji izlučuje gušteraču i njen učinak na reaktivni pankreatitis? Sok pankreasa koji izlučuje pankreas neophodan je za razgradnju konzumirane hrane. U dvanaesnik ulazi kroz kanal Wirsung i bradavicu dvanaestopalačnog creva. Sastav probavnog soka doprinosi varenju hrane (skrob, šećer, masti, ugljikohidrati). Uz pomoć razvijenih refleksa on se oslobađa u dvanaesnik, koji u dnevnoj normi iznosi 1-2 litre.
Kada se dogodi reaktivni pankreatitis, prolazi su blokirani, a probavni sok počinje aktivirati, prije nego što dođe do crijeva. S tim u vezi počinje da sam rastvara žile i tkiva gušterače. Pojavljuju se simptomi i ovaj proces izaziva pojavu nekroze tkiva, što povećava kliničku patologiju bolesti i dovodi do peritonitisa, oštećenja susjednih organa, vezivnog tkiva tijela.
Reaktivni pankreatitis ima i drugo ime - reaktivna pankreatopatija. Uzroci njegove pojave u njihovoj kliničkoj slici su slični akutnom pankreatitisu i javljaju se kada su začepljeni kanali u crevima. Glavni razlog se smatra razvojem patoloških bolesti drugih organa za varenje, kao što su:
- žutica (hepatitis),
- akutni holecistitis
- gastritis
- hronična diskinezija bilijara,
- prisutnost povrede trbuha
- infekcija creva
- hronična bolest jetre
- patologija žučnih kamenaca.
Postoje i drugi faktori koji utiču na pojavu reaktivnog pankreatitisa:
- pušenje nargila, cigareta,
- veliko pijenje
- prenasičenost tijela mastima,
- hrana ne odgovara zdravoj prehrani,
- hemijsko trovanje lijekovima.
Reaktivni pankreatitis ne dovodi do ozbiljnih posljedica uz pravovremenu medicinsku pomoć. Uz napredni oblik bolesti, dovest će do pojave hroničnih bolesti probavnog sistema. Glavni uzroci reaktivne patologije:
- hronični alkoholizam,
- grubo kršenje rasporeda obroka,
- hronični holecistitis
- zarazne bolesti
- upotreba nekontrolisanih lekova,
- prejedanje
- opasne navike (pušenje, kiseli krastavci, masti, dimljeno meso),
- hrana sadrži umjetna bojila (trovanje tijela štetnim tvarima),
- velika upotreba konzervansa,
- periodični stres
- mehanička oštećenja (ozljede).
Liječenje reaktivnog napada pankreatitisa moguće je uz pomoć tradicionalne medicine, ali samo uz uklanjanje simptoma bolesti i nakon savjetovanja s liječnicima.
Prvi znakovi reaktivnog pankreatitisa su uporni štucanje, povremeno povraćanje, povraćanje, bol ispod rebara. Sam sindrom boli ima mogućnost smanjenja ili obrnuto da se povećava, ali to ne znači da može sve ostati onako kako jeste. Nastali bolni centar takođe zamjenjuje mjesto dislokacije, koje je povezano sa žučnim mjehurom i njegovim mjestom lezije.
Upali donji dio mokraćnog mjehura uzrokuje bol u desnoj strani hipohondrija, s središnjim žarištem upale žučne kesice, sindrom boli osjeća se ispod skapularnog dijela tijela, s gornjom žarišnom upalom, bol u lijevoj strani hipohondrija. Zahvaljujući palpaciji, stručnjaci određuju mjesto lezije i propisuju određene terapijske mjere.
Simptomi pojave reaktivnog pankreatitisa:
- potpun ili djelomični gubitak apetita,
- možda potpuna manifestacija averzije prema hrani,
- kod naprednih oblika dolazi do pretjeranog pljuvačke,
- nadimanje gušterače, abdomena, creva, praćeno impulzivnim kontrakcijama, bolovima,
- mučnina, povraćanje sa izlučivanjem žuči.
U djetinjstvu se gore dodaje dodavanje proljeva, porasta temperature na 39 * C, smanjenja apetita.
Ureaktivni pankreatitis ima svoje karakteristike i znakove pojave i zahtijeva pažljivu dijagnozu patologije koja je nastala.
Reaktivni pankreatitis ima slične simptome s akutnim pankreatitisom i započinje liječenje patologije nakon kompletne dijagnoze tijela.
Liječenje narodnim lijekovima
Za početak liječenja narodnim lijekovima za reaktivni napad pankreatitisa poduzimaju se dijagnostičke mjere koje će omogućiti odabir prave terapije.
U skladu s dijetalnim mjerama i primjenom alternativnih metoda, simptomi bolesti uklanjaju se i oštećeni organi obnavljaju. Ali mora se imati na umu da se upotreba ovih metoda liječenja ne može prekinuti, jer u protivnom neće donijeti željene rezultate. Za brži oporavak preporučuje se mijenjanje recepata za liječenje svakog mjeseca.
Kako liječiti reaktivni pankreatitis - alternativne metode liječenja:
- Uzimamo korijen repe i divokoze, pelin, kašalj, cvjetove kamilice i neven. U 0,5 l vode (kipuće vode) kuhano 3 žlice. brodovi za opće sakupljanje, inzistiraju u termosu 2 sata, dekantirani. Konzumirajte 125 ml prije jela 3-4 puta dnevno.
- Svježe iscijeđeni sok od krompira, šargarepe, uz dodatak 1 sat. kašike maslinovog ulja. Koristite 3-4 puta dnevno na prazan stomak umesto čaja.
- Pomiješa se trava celandina, trifolija, metvice i maslačak korijena, prelije se 350 ml ključale vode i ponovi ključanje. Super. Konzumirajte 125 ml 3-4 puta dnevno prije jela.
Postoji mnogo mogućnosti liječenja, što omogućava izbor ovisno o regiji prebivališta. Prije početka liječenja narodnim lijekovima, preporučuje se posavjetovati se s liječnikom.
Klasifikacija i uzroci pankreatitisa
Simptomi pankreatitisa, mehanizam razvoja bolesti, metode dijagnoze i terapije predmet su proučavanja stručnjaka već nekoliko vekova. U procesu poboljšanja dijagnostičkih metoda, istraživačkih sposobnosti i iskustva predloženo je nekoliko vrsta klasifikacije pankreatitisa na temelju karakteristika kliničkih simptoma, prirode oštećenja tkiva, uzroka nastanka i tako dalje.
Trenutno postoje sorte pankreatitisa prema etiologiji bolesti, obliku i karakteristikama toka bolesti.
Klasifikacija bolesti prema uzroku
Iz razloga razvoja bolesti izoliraju se primarni i sekundarni, reaktivni pankreatitis.
Primarni oblik bolesti razvija se na pozadini oštećenja tkiva samog gušterače. Među glavnim uzrocima destruktivnih procesa navode se sljedeći:
- zloupotreba pića koja sadrže alkohol (od 40 do 70% slučajeva u zavisnosti od regiona), pušenje nikotina,
- oštećenja gušterače uzrokovana ozljedama trbuha, hirurškim intervencijama i određenim dijagnostičkim postupcima, posebno su takve posljedice moguće endoskopijom (retrogradna pankreatoholangiografija i endoskopska papilofinkterotomija),
- dugotrajan, posebno nekontroliran unos lijekova koji agresivno djeluju na gušteraču (neke grupe antibiotika (tetraciklini), lijekovi koji sadrže estrogen, glukokortikosteroidi, acetilsalicilna kiselina (Aspirin), sulfanilamidni lijekovi, neki diuretici i dr.)
- trovanje hranom, hemikalijama,
- upotreba velike količine hrane sa sintetskim dodacima tretiranim pesticidima i drugim hemikalijama,
- genetska predispozicija za bolesti probavnog sistema, urođene patologije razvoja gušterače,
- neuravnotežena prehrana s viškom masne i začinjene hrane, posebno s dugim pauzama između obroka.
Primarni oblik bolesti može se razviti u bilo kojem starosnom periodu. Pravodobna dijagnoza i terapija omogućuju vam da obustavite ili usporite destruktivne procese u tkivima gušterače, vratite izgubljene funkcije organa i izbjegnete ozbiljne komplikacije.
Sekundarni, reaktivni pankreatitis kaže se kada se etiologija bolesti može dijagnosticirati glavnim uzrokom u obliku bolesti drugih organa gastrointestinalnog trakta i probavnog sistema u cjelini (kolelitijaza se smatra statistički najčešćim uzrokom reaktivnog pankreatitisa), kao i s provokativnim djelovanjem zaraznih bolesti (češće ukupno - virusni hepatitis, kao i dizenterija, sepsa, hronično žarište upale, na primjer, krajnik), dijabetes melitus, nasljedne bolesti, posebno ti, cistična fibroza ili Crohnova bolest, bolesti kardiovaskularnog sistema, helmintičke invazije u bilijarni trakt i tako dalje. Dijagnosticiranje uzroka pankreatitisa može biti teško. No, uspjeh terapije uglavnom ovisi o uklanjanju faktora koji su uzrokovali početak bolesti i sprečavanju pogoršanja.
Klasifikacija pankreatitisa prema obliku i karakteristikama toka bolesti
Upalni proces dovodi do djelomičnog ili potpunog gubitka osnovnih funkcija gušterače. Uništavanje ćelija ovog žljezdanog organa prijeti nepovratnim procesima. U ljudskom tijelu nema dvostrukog organa koji može zamijeniti gušteraču.
Akutni i hronični pankreatitis razlikuju se ovisno o simptomima i toku bolesti. Oblici bolesti razlikuju se po kliničkoj slici, metodama liječenja i uticajima na zdravlje.
Akutni pankreatitis je zapaljenska bolest koja se brzo razvija, praćena i nepovratnim promjenama tkiva i strukture gušterače, uništenjem, djelomičnim ili potpunim, drugih organa, pa čak i smrću. U akutnom obliku sok pankreasa, koji stagnira u žlijezdi, aktivira i uništava svoje stanice.
S ovim tokom bolesti opaža se značajno oštećenje stanica organa, praćeno edemom. Glavna rizična skupina su odrasli u starosnom periodu od 30-60 godina, mada se akutni pankreatitis može pojaviti kod djece kao rezultat negativnih čimbenika kao što su:
- nedostatak režima obroka,
- prevladavanje u prehrani masnih i začinjenih jela, praktične hrane, brze hrane,
- tupim ozljedama trbuha
- helmintička invazija probavnog sistema,
- kongenitalne malformacije žučnog peska, njegovih kanala, dvanaestopalačnog creva, pankreasnih kanala,
- nasljedne sklonosti i poremećaji, zarazne bolesti itd.
U djetinjstvu akutni oblik pankreatitisa po pravilu ima manje teške simptome. Klinička slika bolesti, dijagnostičke metode i principi terapije razlikuju se od akutnog destruktivnog pankreatitisa kod odraslih pacijenata.
Značajke hronične upale pankreasa
Za hronični pankreatitis govori se kada se bolest pojavi s periodima pogoršanja i remisije. Kako se razvija progresija, razvija se i insuficijencija gušterače: žlezdno tkivo organa pretpostavlja promjene i zamjenjuje ga vezivnim tkivom, koje nije sposobno za proizvodnju probavnih enzima i soka gušterače. Manjak enzima uzrokuje poremećaje u radu probavnog sistema.
Ovaj oblik bolesti se opaža kod pacijenata raznih dobnih skupina. U posljednje vrijeme stručnjaci primjećuju rastući trend dijagnosticiranja rekurentnog pankreatitisa koji prolazi u kroničnom obliku koji je provociran popularizacijom i dostupnošću praktične hrane, bezvrijedne hrane, bezvrijedne hrane i alkoholiziranjem stanovništva.
Postoje dva stadija hronične bolesti. Početni stadijum izražava se manjim simptomima i može trajati nekoliko godina, ovisno o načinu života i općem zdravstvenom stanju osobe. Inicijalnu fazu prati period u kojem odstupanja i abnormalnosti u radu pankreasa postaju izraženija i brinu gotovo stalno. Pogoršanje hroničnog oblika uglavnom izaziva upotrebu začinjene, masne ili pržene hrane, gaziranih pića i alkohola, posebno na prazan stomak.
Simptomi pankreatitisa

Foto: Image Point Fr / Shutterstock.com
Simptomi akutnih i hroničnih oblika pankreatitisa se razlikuju, kao i značajke njihovog toka i moguće komplikacije bolesti. Simptomatologija hroničnog pankreatitisa je najčešće blaga, ali simptomi bolesti u akutnom obliku su svijetli. U kliničkoj slici akutnog oblika važno je hitno posavjetovati se sa stručnjakom, ne samo za liječenje, već i za diferencijalnu dijagnozu akutnog holecistitisa, upala slijepog crijeva, koji može uzrokovati slične simptome.
Simptomi akutne faze
U akutnom pankreatitisu, aktivirajući se direktno u gušterači, enzimi probavnog soka utječu na njegove stanice. Dakle, djelovanje enzima koji razbija lipazu dovodi do degeneracije masnog tkiva. Trippsin koji potiče probavu proteina izaziva različite kemijske reakcije, izazivajući oticanje tkiva gušterače i nekrozu (smrt) stanica.
U prvoj fazi uništavanja nekroza je aseptična, lokalna, ali bez hitnog liječenja obuhvaća obližnje organe, pridruživanje infekcijama uzrokuje stvaranje novih žarišta upale, gnojne komplikacije.
Uobičajeni simptomi akutnog pankreatitisa uključuju:
- bol od herpes zostera, sa lokalizacijom u regiji desnog ili lijevog hipohondrija. Simptomi boli su intenzivni i ne mogu se eliminirati lijekovima čak i pravodobnim početkom liječenja pri prvom napadu. Sindrom boli je toliko izražen da može izazvati početak šoka boli, gubitka svijesti i prouzrokovati smrt. Trajanje napada može biti od jednog sata do nekoliko dana,
- potpuni nedostatak apetita, mučnina, povraćanja, što ne doprinosi poboljšanju blagostanja. Kod povraćanja primećuje se sadržaj želuca sa inkluzijama žuči,
- tjelesna hipertermija (preko 38 ° C), ubrzani rad srca (preko 90 otkucaja / min.), disanje, snižavanje krvnog pritiska (manje od 90 mm / hg),
- žgaravica, štucanje, belching, suha usta,
- pojava bijelog ili žućkastog premaza na jeziku,
- napetost trbušnog zida,
- natečenost u gornjem peritoneumu, što je uzrokovano oštećenjem probavnog sistema,
- napadi proljeva, zatvor, uključivanje u izmet u obliku neprobavljenih ostataka hrane,
- obezbojenje kože: blijeda, cijanoza, žuti tonus kože i sklera kao rezultat razvoja opstruktivne žutice u akutnom reaktivnom akutnom pankreatitisu sklerozirajućeg oblika, provociranog žučnom kamenom ili izazivanjem kompresije žučnih kanala uslijed povećanja i oticanja gušterače,
- promjena krvnog pritiska - povećanje ili smanjenje njegovih pokazatelja,
- opće značajno pogoršanje blagostanja, brzi gubitak tjelesne težine, nadimanje znojenja.
Simptomi pogoršanja hroničnog oblika bolesti
Napadi boli s pogoršanjima hroničnog pankreatitisa lokalizirani su isto kao i u akutnom pankreatitisu te se, ovisno o karakteristikama bolesti, osjećaju u regiji desnog ili lijevog hipohondrija, bol isijava prema leđima, prazan je u prsa, može se proširiti na područje lopatice, sternuma, ovisno o od mjesta upalnog procesa i stadija bolesti. Akutna egzacerbacija hroničnog pankreatitisa može potrajati uz alkohol, upotrebu masne, začinjene hrane.
Bol s pogoršanjem bolesti javlja se u pozadini razvoja upalnog procesa koji utječe na živčane završetke gušterače, kao i na edemu i uvećanju organa koji uključuju živčane završetke u okolnim tkivima. Bolovi se mogu javiti nakon kršenja dijeta, a traju od nekoliko minuta do nekoliko dana. Smanjenje boli se opaža savijanjem, čučnjem.
Pored jake boli, pogoršanje hroničnog pankreatitisa prati i sledeći simptomi:
- nadimanje, belching, proliv, mučnina, povraćanje zbog poremećaja u radu probavnog sistema zbog nedostatka enzima,
- gubitak kilograma, pogoršanje općeg zdravlja. Primjećuju se i suva koža, krhkost nokatnih ploča, anemija, simptomi nedostatka vitamina, pojačani umor itd., Kao posljedica metaboličkih poremećaja bjelančevina, ugljikohidrata, masti kao i kronična intoksikacija tijela produktima propadanja neprobavljene hrane.
- pojačano stvaranje plinova, poremećaji stolice, hronična dijareja, produljena opstipacija zbog nedovoljne probave hrane, aktivacije i reprodukcije bakterija koje negativno utječu na crijevnu mikrofloru.
Klinička slika teškog pogoršanja hroničnog pankreatitisa slična je akutnom obliku. S naglim pogoršanjem bolesti, može se razviti i nekroza tkiva gušterače, što izaziva akutne napade boli i zahtijeva hitnu medicinsku intervenciju i hospitalizaciju pacijenta.
Komplikacije pankreatitisa
Gotovo svaki oblik pankreatitisa, čije je liječenje započeto pravodobno, sposoban je, ako se ne u potpunosti izliječiti, onda značajno smanjiti moguće komplikacije i usporiti procese uništavanja jednog od najvažnijih organa ljudskog probavnog sustava.
Komplikacije akutnog pankreatitisa ili pogoršanje hroničnog oblika može se razviti u izuzetno cijeđene sokove i uzrokovati značajnu štetu zdravlju do smrti.
U ovom je slučaju hronični pankreatitis, čak i u izbrisanom obliku sa neizraženom kliničkom slikom, takođe opasan. Pošto su ćelije oštećene, zamenjuje se žlezdno tkivo vezivnog gušterače i ono postepeno gubi sposobnost funkcioniranja.
Glavne komplikacije hroničnog pankreatitisa uključuju:
- dijabetes melitus, koji se razvija kao rezultat gušterače gušterače, smanjenja proizvodnje hormona inzulina,
- opšte iscrpljenosti, hronične intoksikacije organizma,
- apsces gušterače
- plućne komplikacije
- razvoj pankreatogenih ascitesa,
- bolesti i disfunkcije drugih organa gastrointestinalnog trakta (holecistitis, peptični čir dvanaestopalačnog creva),
- cistične formacije u tkivima žljezdanog organa,
- opstruktivna žutica kao rezultat kompresije žučnih kanala,
- smrtni ishod.
Uz pogoršanja upale mogu se razviti zarazni procesi, kako u tkivima gušterače, tako i u susjednim organima i tkivima. Lokalizacija gušterače u blizini velike aorte doprinosi brzom širenju upale, pridruženim infekcijama, općoj intoksikaciji proizvodima propadanja nekrotičnih tkiva. U nedostatku potrebne terapije, strogo pridržavanje prehrambenih pravila za pankreatitis, mogu se oblikovati apscesi i mogu početi krvarenja.
Rani i kasni efekti akutnog pankreatitisa
Kod akutnog pankreatitisa komplikacije se mogu javiti odmah ili imaju dugoročne posljedice. Rane komplikacije koje se razviju na početku napada uključuju:
- hipovolemički šok, što dovodi do nedostatka kiseonika u tkivima svih organa gastrointestinalnog trakta,
- jetreni, bubrežni zastoj uzrokovan toksičnim učincima probavnih enzima,
- peritonitis, aseptik ili purulent, razvija se u pozadini pridruživanja upalnom procesu infekcije,
- kardiovaskularnog, respiratornog zatajenja i drugih komplikacija.
Razvoj kasnih komplikacija u akutnom pankreatitisu toka javlja se uglavnom na pozadini infekcije. Najčešće kasne komplikacije pankreatitisa uključuju sepsu, trbušne apscese, stvaranje fistule u probavnom sistemu, gnojnu upalu, stvaranje pseudociste pankreasa, unutrašnja krvarenja i dr. Visoka statistička smrtnost od uznapredovalih oblika pankreatitisa - prema različitim izvorima od 15 do 90%, posebno zbog intoksikacije alkoholom, ukazuje na potrebu pravovremene terapije i preventivnih mjera za sprečavanje razvoja ove bolesti.
Metode za dijagnozu pankreatitisa
Pravovremena dijagnostička studija, utvrđivanje uzroka pankreatitisa, početak liječenja pomažu da se izbjegne razvoj teških i brojnih posljedica. Akutni oblici i egzacerbacije hronične bolesti zahtijevaju da se odmah obratite stručnjaku. Ipak, s početnim znacima bolesti: nelagodnost tokom ili nakon jela, natečenost, probavni poremećaji, prije pojave izraženijih kliničkih znakova pankreatitisa potrebno je posavjetovati i s gastroenterologom.
Dijagnostički postupci uključuju vanjski pregled kože, procjenu suvoće, elastičnosti, promjene boje, pacijentovog jezika (s pankreatitisom, na površini bilježe se bjelkasti plak i atrofija okusnih pupoljaka). Površna i duboka palpacija epigastrične regije i lijevog hipohondrija omogućava utvrđivanje prisutnosti boli tokom pritiska, što je takođe klinički znak pankreatitisa.
Nakon pregleda i uzimanja anamneze mogu se propisati laboratorijske i instrumentalne metode za dijagnosticiranje pankreatitisa. Oni uključuju opće, biohemijske analize sastava krvi, izmeta i urina.
Rana laboratorijska dijagnoza omogućava vam određivanje porasta razine amilaze u krvi i urinu, što se manifestuje u prvim satima pogoršanja bolesti. Količina lipaze povećava se za 2-3 dana od početka izraženog upalnog procesa, a njegova povećana razina ukazuje na produljeno pogoršanje. Enzim tripsin, utvrđen u pacijentovoj krvi, ukazuje na početak oštećenja tkiva organa.
Uz pogoršanje se primjećuje i povećana vrijednost bilirubina i šećera, a prisutnost djelomično razgrađenih, neprobavljenih masti, bjelančevina, ugljikohidrata u izmetu ukazuje na insuficijenciju gušterače.
Opći test krvi nije toliko informativan, međutim, bez navođenja enzima i posljedica njihove insuficijencije, pokazuje broj leukocita i stopu sedimentacije eritrocita. Oba se pokazatelja povećavaju s pankreatitisom.
Instrumentalne metode dijagnostike
Instrumentalna dijagnostika omogućava vam da odredite veličinu pogođenog organa, prisustvo inkluzija, cističnih formacija u njemu, strukturu tkiva, žljezdano, vezivno ili s znakovima nekroze, uključenost u upalni proces okolnih organa, njihovo opće stanje.
Metode instrumentalne dijagnostike pankreatitisa uključuju ultrazvučni pregled (ultrazvuk) trbušnih organa, rentgenski pregled, ezofagogastroduodenoskopiju (EGD), endoskopsku retrogradnu holangiopankreatografiju (ERCP), računanje, snimanje magnetnom rezonancom, laparoskopiju. Izbor metode temelji se na težini simptoma i općoj kliničkoj slici bolesti.
Ako se utvrdi prisutnost teške nekroze tkiva, mogu se pribjeći metodi perkutane punkcije radi izdvajanja biopsijskog materijala u svrhu bakteriološkog pregleda, prepoznavanja prirode nekroze, osjetljivosti infektivnog uzročnika na skupine lijekova.
Značajke liječenja akutnog i hroničnog pankreatitisa

Foto: wavebreakmedia / Shutterstock.com
Alt = Metode medicinskog tretmana za pankreatitis
Načini liječenja akutnih i kroničnih oblika pankreatitisa razlikuju se ovisno o kliničkim simptomima, težini pankreatitisa, etiologiji, prisutnosti popratnih bolesti, općem zdravlju pacijenta i njegovoj dobi.
Liječenje akutnog pankreatitisa provodi se isključivo u bolničkom okruženju. Prvi sastanak za akutni pankreatitis je potpuno gladovanje nekoliko dana, bez izuzetka. Boravak u hirurškoj bolnici omogućava ne samo kontrolu ishrane i propisivanje odgovarajućih lijekova, već i, ako je potrebno, hitno ili planirano korištenje kirurških metoda za teške bolesti i prijetnju životu pacijenta.
Metode hirurškog liječenja pankreatitisa uključuju uklanjanje područja nekrotičnog tkiva, postavljanje drenažnog sistema.
Lijekovi koji se koriste u akutnom stadijumu bolesti
Terapija lijekovima akutnog oblika bolesti uključuje tečajeve ciljanih lijekova. Tu spadaju sledeće grupe lekova:
- citostatici za blokiranje upalnih procesa,
- lijekovi protiv bolova, antispazmodični lijekovi, antikolinergici, kod akutnih napada bola mogu se upotrebljavati lijekovi grupe lijekova,
- antisekretorni lijekovi, sredstva za blokiranje enzima pankreasa koriste se kako bi se smanjila vjerojatnost komplikacija, nekrotizacija tkiva organa,
- sa širenjem upalnog procesa, pripajanjem infekcije, razvojem gnojnih žarišta, propisuju se antibiotici,
- unošenje otopina lijekova usmjerenih na smanjenje razine intoksikacije tijela, koje provociraju cirkulaciju probavnih enzima u krvi, parenteralnu prehranu, unošenje elektrolitnih otopina, nezamjenjive aminokiseline intravenski.
Lijekovi za kronični oblik bolesti
U slučaju kroničnog rekurentnog pankreatitisa u razdoblju remisije, propisani su pripravci enzima pankreasa koji ne obavljaju svoju funkciju dovoljno učinkovito. Izbor onoga što liječnici propisuju pacijentu s pankreatitisom i u kojoj se doziranju temelji na rezultatima laboratorijskih pretraga krvi, urina i izmeta. Tijek terapije lijekovima enzimskim preparatima dopunjuje se lijekovima za normalizaciju probavnih procesa, pojačavanje pokretljivosti crijeva i vraćanje acidobazne ravnoteže. Koristi se vitaminska terapija: lijekovi i lijekovi s vitaminima A, C, D, K, E i grupom B, propisuju lipoičnu kiselinu, kokarboksilazu i tako dalje prema indikacijama.
Važna komponenta liječenja je dijeta uz strogu iznimku masne, začinjene hrane, alkohol je strogo zabranjen. Uz pogoršanje hroničnog oblika preporučuje se potpuno izgladnjivanje u roku od jednog do dva dana. Eliminiranje simptoma pankreatitisa ne znači potpuno izlječenje i nije razlog da u prehranu uvrstite zabranjenu hranu.
Prva pomoć kod akutnog pankreatitisa
Pojava prvih znakova akutnog oblika bolesti razlog je trenutnog poziva tima stručnjaka hitne pomoći. Prije nego što se pojave, moraju se pridržavati sljedećih pravila:
- kategorički ne možete ništa jesti ili piti, jer to izaziva proizvodnju pankreasovog soka i može značajno pogoršati situaciju i povećati područje oštećenja gušterače, uključiti druge organe u upalni proces,
- zauzmite vodoravni položaj (sa povraćanjem povraćajte - ležite na boku), možete pritisnuti kolena na stomak, ako to ublažava bol,
- pokušajte opustiti trbušne mišiće, trbušne mišiće,
- stavite hladan predmet na stomak: led u vrećici i ručniku, plastičnu bocu, podlogu za grijanje itd., što će smanjiti stopu upale.
Izuzetno se ne preporučuje upotreba lijekova za ublažavanje bolova, prvo, na početku napada nisu djelotvorni, a drugo, takvi lijekovi mogu smanjiti sadržaj informacija o kliničkoj slici i otežati dijagnozu. Ako postoji izražena potreba, za smanjenje snage spazma mogu se koristiti antispazmodici: drotaverin (Drotaverin, No-Shpa), Spazmalgon. Obavezno je informirati stručnjake o uzimanju lijekova.
Uz pogoršanje hroničnog pankreatitisa opće pravilo prvog dana izražava se u tri riječi: hladnoća, glad i odmor. Ovo pomaže smanjiti razvoj upale, povratak u stanje remisije. Međutim, u akutnom pankreatitisu liječenje se treba odvijati isključivo u bolničkom okruženju pod nadzorom specijalista.
Prehrana za pankreatitis

Foto: Dani Vincek / Shutterstock.com
Pridržavanje propisane prehrane za pankreatitis je osnova terapije. Nemoguće je izliječiti pankreatitis i usporiti njegov razvoj bez pridržavanja pravila ishrane.
Uz pomoć dijeta moguće je većim dijelom ispraviti funkcioniranje gušterače, i kontrolirati kako bolest napreduje. Dijeta je propisana u fazi remisije, na kraju razdoblja pogoršanja pankreatitisa. Hronični oblik pankreatitisa zahtijeva doživotno pridržavanje prehrambenih pravila.
Za napad pankreatitisa, ovisno o težini kursa, potrebno je strogo gladovanje od 2 do 5 dana. Od drugog dana možete započeti s uzimanjem tople alkalne vode, što smanjuje kiselost, slabu dekociju bokova ruže, čistu vodu. Ako postoje poboljšanja za 3-6 dana, možete početi koristiti tekuće kaše od žitarica bez dodavanja mlijeka, šećera, maslaca i ostalih pojačivača ukusa.
Šesti dan od početka napada, prehrana se može proširiti i na brodove s niskim udjelom masti, vegetarijanske juhe od povrća, mršavu ribu, slab čaj i druge proizvode koje preporuči liječnik. Dalje, propisuje se opšta ishrana za pankreatitis ovisno o stadijumu bolesti.
Dakle, s hroničnim pankreatitisom u remisiji, prehrana se prilagođava na osnovu analize probavnog sustava, koji funkcionira u uvjetima nedostatka enzima.
Dijeta tokom remisije
Opća pravila ishrane za hronični pankreatitis tokom remisije uključuju sledeća:
- ukupna količina hrane koja se konzumira dnevno podijeljena je u 5-6 malih, približno jednakih dijelova, kako bi se olakšao rad probavnog sustava,
- temperatura hrane trebala bi približno odgovarati tjelesnoj temperaturi i ni u kojem slučaju ne smije prelaziti 60 ° C, isključena je upotreba toplih i hladnih jela
- maksimalno ograničenje volumena masne, začinjene, pržene hrane, kobasice, dimljeno meso, konzervirana hrana, poluproizvodi, začini i začini koji mogu izazvati pogoršanje bolesti, isključenje hrane bogate vlaknastim vlaknima (bijeli kupus, mahunarke i sl.), kofeinizirana i gazirana pića, alkohol, čokolada, slatkiši sa masnim, masnim kremama i tako dalje,
- zamjena grube hrane mekom hranom: kuhano ili kuhano naribano povrće i voće, supe u pireima itd.,
- pridržavaju se dnevnog unosa masti (ne više od 60 g), proteina (60-120 g, ovisno o tjelesnoj težini, starosti, fizičke aktivnosti, stadijuma i karakteristikama pankreatitisa), ugljikohidrata (300-400 g).
U ishranu za hronični pankreatitis treba uključiti sljedeće namirnice:
- malo osušeni pšenični hleb od brašna prvog ili drugog razreda (isključuju se sveža peciva),
- nasjeckane juhe od povrća,
- kuvane žitarice, usjevi: riža, heljda, tjestenina sitnog oblika, zob,
- nemasne sorte mesa, ribe, piletine, puretine, kuhane kuvanjem ili parom,
- omlete na pari ili pečeni,
- kuhano, pečeno povrće (krompir, bundeva, repa, mrkva, tikvice, tikvice),
- svježi prirodni mliječni proizvodi s niskim postotkom masnoće bez boja i konzervansa, s niskom kiselošću (skutni sir, jogurt, kefir), nemasni i ne začinjeni sir, mlijeko s niskim postotkom masti (ograničeno, samo ako se dodaju jelima ili čaju),
- ograničena količina maslaca i suncokretovog ulja,
- voće i bobice s niskom kiselošću, šećerom, po mogućnosti ne kiselim jabukama,
- med, džem, marmelada, voćni i bobica meduze, musi i tako dalje.
Kao napitak za pankreatitis preporučuje se upotreba čiste vode, slabih čajeva, mineralne alkalne vode bez plina, brozge od šipka, povrća, voćnih sokova, kompota, bezkiselinskih voćnih napitaka, biljnih dekocija i infuzija po savjetu stručnjaka.
Princip zabranjene hrane i prerade hrane
Takvi proizvodi kao što su svinjetina, janjetina, meso od guske, patke, gljive, češnjak, kislica, kiseli krastavci i marinade u bilo kojem obliku, rotkvice, mahunarke, svježi kupus, grožđe i grožđani sok, margarin, kava ne preporučuju se pacijentima u bilo kojoj fazi pankreatitisa. , kakao, cimet, banane, sladoled i sorbet. Uz bilo koji oblik pankreatitisa, treba zaboraviti konzumaciju alkoholnih pića.
Ispravne metode pripreme i odabir proizvoda doprinose remisiji svih oblika pankreatitisa i smanjuju vjerojatnost egzacerbacija i recidiva kod hroničnog pankreatitisa ili jedne povijesti bolesti. Širok izbor recepata omogućava vam raznolikost prehrane, ne doživljavanje učinaka restriktivnih principa prehrane, izbjegavanje kvarova.
Uz pogoršanja kroničnih oblika pankreatitisa, post se propisuje prvog dana, nadopunjavajući ga smanjenjem težine simptoma primjenom grijane alkalne vode svaka dva sata u malim dozama.
Nakon faze pogoršanja pankreatitisa vraćaju se na štedljivu prehranu, počevši od tekućih pire-kaše, povrća i pire-vrste ribe s niskim udjelom masti.
Uz pankreatitis, ne preporučuje se mešanje različitih vrsta proteina tokom jednog obroka, na primer, jedite ribu i sir, govedinu i piletinu itd.
Preferirani način kuhanja, ako je potrebno, termička obrada je mljevenje proizvoda, nakon čega slijedi kuhanje, pečenje ili parenje. Po potrebi, mljevenje, pirjanje vrši se dva puta, prije kuhanja i nakon.
Prevencija pankreatitisa
Pankreatitis je bolest koju je lakše spriječiti nego izliječiti. Prevencija upalnih bolesti gušterače uključuje pravilnu prehranu i prehranu, ograničavajući ili eliminirajući faktore koji doprinose poremećajima u probavnom sistemu, drugim sistemima i organima, sprečavanju zaraznih bolesti, zdravog načina života i pravovremenu medicinsku pomoć u slučaju bilo kakvih nelagoda ili bolova.
Prevencija egzacerbacija hroničnog pankreatitisa u remisiji uključuje ne samo uzimanje propisanih lijekova i dijeta, već i sanatorijsko-odmaralište, kao i pregleda kod gastroenterologa najmanje dva puta godišnje.
Klinička slika bolesti
Da biste razumjeli pojavu incidenta zamislite svakodnevni rad pankreasa. Glavna funkcija tijela je proizvesti sok gušterače, namijenjen za probavu hrane. Sok sadrži enzime i bikarbonate, tvari stvaraju alkalno okruženje koje može potpuno neutralizirati kiseli želudačni sok. Stvoreni sok "teče" u crevima kroz posebne kanale i, stigavši do odredišta, interaktivno djeluje sa supstancama koje se nalaze u njemu.
Reagirajući s proizvodima koji slučajno završe u kanalima pankreasa, sok počinje negativno utjecati na gušteraču. Organ počinje da se probavlja, počinje upala. Enzimski receptori, ne opažajući probavne enzime, započinju pojačanom proizvodnjom reagensa, kao što tijelo kaže: nema dovoljno enzima.

Upala nastaje zbog činjenice da kanali pankreasa jednostavno nemaju ulaz u crijeva. Sok ne ulazi u crijeva, ostaje na mjestu nastanka, organ se razboli.
Takav pankreatitis stalno prolazi u akutnom obliku, ne prelazi u hronični. Hronični reaktivni pankreatitis budi se sam, bez vanjskih podražaja.
Ponekad je moguće povećati rep žlijezde - stimulirani rad gušterače izaziva intenzivnu diobu stanica, u žurbi da napuni probijeni prostor. Na pacijentovo stanje, to utječe negativno.
Na pozadini kojih se razvija pankreatitis
Reaktivni pankreatitis kod odraslih uzrokuju drugi organi probavnog sustava. Krivci za bolest:

Često, kad je pacijent u bolnici, propisani su različiti lijekovi i postupci, tako da se ne razvija reaktivni pankreatitis.
Bolesti koje izazivaju pankreatitis su:
- hepatitis
- gastritis
- žučne kamence
- ciroza jetre,
- holecistitis
- diskinezija žučnih kanala,
- traume na organima koji se nalaze u trbušnoj šupljini,
- crevna infekcija.
Proces koji remeti crijeva može izazvati reaktivni pankreatitis. Tada se postavlja dijagnoza bolesti i bira se liječenje.
Faktori rizika
Poznate su skupine ljudi s mogućnošću da upale gušterače češće dobiju druge. Tu spadaju:
- pušači
- alkoholičari
- ljudi koji preferiraju masnu hranu u ishrani,
- ljudi kojima je malo stalo do hrane, jedu neredovito,
- pacijenti koji uzimaju lijekove, uprkos kontraindikacijama.
Ako se pacijentu čini da ima genetsku predispoziciju za vrstu bolesti, bolje je na vrijeme se riješiti loših navika, prije razvoja nepoželjnih događaja.
Kako prepoznati reaktivni pankreatitis
Ponekad se u tijelu pacijenta pojave nove senzacije. Da biste odredili rizik od obolijevanja, pogledajte simptome reaktivnog pankreatitisa:
- nadimanje
- pojava obilnog lučenja,
- osjećaj mučnine
- osjećaj težine u stomaku
- žgaravica
- bol u crevima.
Na popisu su rani simptomi bolesti. Riješiti se ovih simptoma samostalno, kod kuće, nije teško. Profesionalno liječenje reaktivnog pankreatitisa započinje s pojavom sekundarnih simptoma:
- suze osobu
- tjelesna temperatura raste
- postoji jasna intoksikacija tijela.
Postoje slučajevi kada su se zbog napada akutnog pankreatitisa, štoviše i reaktivnog karaktera, dijagnosticirale druge bolesti - one koje su postale prvobitni uzrok. Početne bolesti se odražavaju na teške simptome:
- bol u desnom hipohondriju ukazuje na kamenje u žučnoj kesici,
- groznica i proliv su karakteristični za infekciju u crevima,
- ako jetra nabubri i poveća se u veličini, govorimo o cirozi jetre.
Zbog toga je važno promatrati pojavu bola i prirodu simptoma. Takvo promatranje doktoru će učiniti neophodnu uslugu, a pacijent će biti oslobođen od dvije bolesti istovremeno.
Liječenje reaktivnog pankreatitisa nije usmjereno na ispoljavanje upale gušterače, već na bolest koja prethodi bolesti. Razni lijekovi pomažu u suzbijanju pankreatitisa, posebno nadoknađujući nedostatak hranjivih sastojaka u tijelu. Početna bolest odlazi, akutni pankreatitis odlazi.
Sa službenom dijagnozom bolesti počinje pojačano liječenje.
Terapijska dijeta za pankreatitis: opći principi
Dijeta se smatra važnom komponentom liječenja - ako se pacijent već pridržava asketske prehrane zbog bolesti crijeva, režim se pojačava. Neko vrijeme morate štrajkati glađu i piti samo vodu. Ako manifestacije bolesti nisu toliko ozbiljne, dopušteno je jednostavno ograničiti upotrebu masne hrane.
Jelo se oslanja u malim porcijama. Na primjer, podijelite jelo na nekoliko porcija i tijekom dana potpuno jesti. Zapamtite, što manje opterećenja gušterače, tijelo se lakše suočava s hranom za probavu. Trebat ćete piti puno vode. Zabranjeno: alkohol, proizvodi jakog ukusa - kiseli ili previše gorki.
Definicija prehrane donosi se pojedinačno, o tome odlučuje liječnik, na temelju stanja pacijenta. Preporučena hrana različito doživljava pojedine organizme. Na primjer, pacijent broj 1 jede banane bez problema, dok pacijent broj 2 razvija probavu iz voća. Ali pacijent broj 2 ima priliku popiti obrano mlijeko uz čaj, a pacijenta br. 1 košta još jedno piće.
Ako pacijent nema mogućnost da jede, nije propisana dijeta. Pacijent se hrani parenteralno: korisne tvari neophodne za zdravo funkcioniranje tijela unose se kroz venu u prilagođenom obliku za naknadno cijepanje u želucu.
Hirurško liječenje
Ako se akutni napad pankreatitisa razvija tako brzo da počinje brzo apsorbirati vezno tkivo žlijezde, lučeći gnoj, ne možete bez operacije. Pored gnojnih formacija pojavljuju se i lažne ciste, čije je uklanjanje obavezno.
Napada reaktivnog pankreatitisa lako je osloboditi, samo jednom rekavši liječniku istinu, ne dopuštajući da bolest pređe u zanemareno stanje. Pacijent će izbjeći kronični oblik kada dijeta postane obavezna za život.
Reaktivni pankreatitis, kao različita bolest gušterače, njegova je akutna upala koja se razvija na pozadini drugih patologija organa gastrointestinalnog trakta. Reaktivni pankreatitis nije neovisna bolest, rezultat je drugih, istodobnih patologija. Najčešće je uzrok razvoja reaktivnog pankreatitisa kršenje u radu takvih organa kao što su jetra, želudac, crijeva i žučni kanali. Tok bolesti je uvijek akutan i iznenadan, ali ne prelazi u hronični oblik. Pravodobnim tretmanom ne predstavlja opasnost po život i zdravlje pacijenta. To će biti dovoljno za uklanjanje osnovne bolesti, što je bilo poticaj za njegov razvoj.
Uzroci reaktivnog pankreatitisa
Jedna od funkcija gušterače je proizvodnja soka za normalnu probavu. Ovaj sok uključuje razne enzime koji stvaraju alkalno okruženje u crijevima i neutraliziraju kiselost želučanog soka.Enzimi se aktiviraju i počinju obavljati svoju funkciju nakon prodora pankreasnog soka kroz kanale gušterače u crijeva. Nakon kontakta sa sadržajem crijeva, enzimi počinju obrađivati hranu koja ulazi u tijelo. No ako sadržaj crijeva prodre u kanale, enzimi se prerano aktiviraju, a pankreas počinje sam probavljati. Rezultat ovog procesa je akutna upala - tkivo gušterače se uništava.
Reaktivni pankreatitis najčešće se razvija kod starijih muškaraca jer su skloniji zlouporabi junk hrane i alkohola. Stoga je ova bolest reakcija tijela na određene poremećaje prehrane. Napredovanje bolesti izaziva se povećanim pritiskom na žučni mjehur i dvanaestopalačno crijevo, kada dolazi do blokade odljeva želudačnog soka. Čir na želucu, ciroza, hepatitis, bilijarna diskinezija, gastritis i holelitijaza često su uzrok razvoja akutne upale gušterače. U rijetkim slučajevima trauma gušterače može dovesti do sličnih posljedica.
Stanje stresa može izazvati napad reaktivnog pankreatitisa. Ovaj oblik pankreatitisa karakterističan je za žene. Najmanje ulogu u predispoziciji za pankreatitis igra nasljednost. Upotreba lijekova određenih grupa također može izazvati reaktivni pankreatitis. Ovo su hormonalni lijekovi, paracetamol, Metronidazol. Istovremeno, predmetna patologija može izazvati dijabetes. To je zbog činjenice da kod upale gušterače dolazi do kršenja proizvodnje inzulina, a to vodi smanjenju glukoze u krvi.
Oblici manifestacije patologije
Simptomi i karakteristike reaktivnog pankreatitisa imaju sljedeće:
- Intenzivna i uporna bol u gornjem dijelu trbuha.
- Osovina bola koja se pojačava na lijevoj strani tijela.
- Nedostatak efekta uzimanja lijekova protiv bolova i antispazmodika.
- Neopisivo povraćanje, nakon čega se ne olakšava pacijentovo stanje.
- Vrtoglavica i slabost.
- Pojačano stvaranje gasova.
- Groznica.
- Kršenja stolice.
Glavna i najupečatljivija manifestacija reaktivnog pankreatitisa je bol. Njegova lokalizacija ovisi o tome koji dio žlijezde zahvaćen upalom. Ako upala prekriva organ organa, tada će se bol osjetiti u epigastriju. Pritužbe na bol u desnom hipohondriju javljaju se sa upalom glave gušterače. Ako je rep organa upaljen, tada je bol lokalizirana u lijevom hipohondriju.
Pacijent može osjetiti zimicu po cijelom tijelu. Pored toga, pojavljuje se odbojnost prema hrani. Bol se značajno povećava nakon gutanja bilo koje hrane i u bilo kojoj količini. Ako promijenite položaj tijela - da biste sjeli i nagnuli tijelo naprijed, tada se bol može malo smiriti.
Ako postoje slični simptomi, a nema liječenja, bolest može preći u teži oblik. Kada se pojave prvi znakovi reaktivnog pankreatitisa, potrebno je potražiti ljekarsku pomoć, jer će liječenje kod kuće samo pogoršati pacijentovo stanje.
Metode liječenja
Za efikasno liječenje reaktivne upale gušterače potrebno je utvrditi uzroke koji su ga izazvali. Mjere terapijskog djelovanja imaju sljedeće ciljeve:
- Uklanjanje oticanja i upale gušterače.
- Uklanjanje opijenosti.
- Oporavak izlučivanja pankreasnog soka.
- Liječenje osnovne bolesti.
Ako je reaktivna upala gušterače blaga, tada će liječenje lijekovima i otklanjanje simptoma osnovne bolesti biti dovoljno za njegovo liječenje.
Terapija lijekovima uključuje imenovanje sljedećih lijekova:
- probavni enzimi (Panzinorm, Creon, Mezim),
- sredstva za uklanjanje oteklina i stvaranja gasova,
- antispazmodička sredstva za širenje kanala (No-shpa),
- analgetski anti-upalni lekovi (Diklofenak, Ibuprofen),
- antibiotici (Ampiox, Gentamicin).
Reaktivno zapaljenje gušterače u akutnom stadiju zahtijeva potpuno odbacivanje hrane 2 dana. Za to vrijeme dozvoljena je samo pitka voda i decokcije ljekovitog bilja. 3-4 dana dozvoljena je tečna ili pire hrana koja se unosi postepeno i pažljivo. Glavna namirnica pružena dijetom dozvoljeno je konzumirati nakon tjedan dana.
Štrajk glađu je neophodan da bi se gušterača smirila i proizvodnja enzima stala. Ako bolest nije teška, onda to možete učiniti posebnom dijetom, eliminirajući štrajk glađu. Kao i nakon tečaja liječenja, a i za vrijeme liječenja potrebno je potpuno odustati od upotrebe alkohola i pušenja, trebali biste se pridržavati pravilne, zdrave prehrane.
Pravila ishrane
Jedna od glavnih komponenti uspješnog liječenja reaktivnog pankreatitisa je stroga dijeta. Vraćanje normalnog funkcioniranja gušterače je nemoguće bez njega. Prilikom odabira prehrane potrebno je uzeti u obzir značajke osnovne bolesti koja je bila uzrok razvoja reaktivnog pankreatitisa.
Uz pomoć prehrane osigurava se funkcionalni odmor upale žlijezde. Dijeta zahtijeva sljedeća pravila:
- Česti i frakcijski obroci, barem 6 puta dnevno, kako bi se smanjilo opterećenje probavnog trakta.
- Prijem pročišćene ili tečne tople hrane.
- Posuđe treba kuhati na pari ili na vodi.
- Definitivna zabrana pržene i masne hrane.
- Prednost proteinskoj hrani, s maksimalnim ograničenjem ugljikohidrata i masti.
- Isključivanje iz prehrane hrane koja stimulira proizvodnju želučanog soka.
- Odbijanje začina.
Temelj prehrane za pacijente s pankreatitisom trebala bi biti prehrana br. 5. Hrana poput supa s povrćem, žitaricama ili tjesteninom, žitaricama, nemasnim mesom, peradom i ribom, povrćem i maslacem, kuhanim povrćem, omletima od jajašca ne smije se konzumirati. kisele bobice i voće. Kao piće dopušteni su brod od ružinog voća, slab čaj, sokovi i kompoti.
Kod reaktivne upale iz prehrane se moraju isključiti sljedeće namirnice:
- peciva i svježeg kruha,
- gazirana pića
- alkohol
- kafa i kakao
- kobasice i dimljeno meso,
- konzervirana hrana
- luk i češnjak
- grah
- rotkvica i rotkvica,
- kupus i gljive
- prženo masno meso ili riba,
- mesne i riblje juhe,
- proso, biserni ječam, ječam i kukuruzna kaša,
- banane i smokve
- grožđe
- sladoled
- džem
- Čokolada
Pridržavanje prehrambenih preporuka i stroga dijeta pomoći će u sprječavanju pogoršanja bolesti i pridonijet će brzoj obnovi oštećenog organa.
Šta uzrokuje i kako se bolest manifestuje kod djece?
Prilično česta bolest probavnog sistema kod djece je reaktivni pankreatitis. To je zbog činjenice da postoji mnogo štetnih proizvoda za djecu koji sadrže konzervanse. Za razliku od odraslih, kod djece se ova patologija najčešće manifestira kao reakcija na pogreške u prehrani. Čim dođe u kontakt sa gastrointestinalnom iritantnom hranom, može se razviti akutni napad reaktivne upale gušterače. Može se pojaviti i nakon obilnog unosa masne hrane za dijete. Nepravilna prehrana tokom dužeg vremena takođe može izazvati reaktivnu upalu kod dece. To se događa kada se formiraju velike pauze između obroka.
Djeca mlađa od 1 godine takođe mogu patiti od ove bolesti. Razvijaju ga kao rezultat nepravilnog unošenja komplementarne hrane.Upotreba proizvoda koji ne odgovaraju njihovoj dobi predstavlja nepodnošljivo opterećenje za nepotpuno formirane organe gastrointestinalnog trakta, posebno za gušteraču.
Pomoću reaktivnog pankreatitisa, dijete razvija pojas u pupku, mučninu i povraćanje i proljev. Ovo stanje može pratiti porast temperature. Prilikom pregleda usne šupljine uočava se bijeli premaz na jeziku i suha sluznica. Mijenja se i ponašanje djeteta, ono postaje raspoloženo, razdražljivo, pasivno. Bebe postaju vrlo nemirne i na mnogo bola reagiraju. Što je dijete mlađe, to su manje izraženi simptomi bolesti.
Pojava takvih simptoma trebala bi upozoriti roditelje i zahtijeva hitnu medicinsku pomoć. Ako se dijagnoza potvrdi, dijete se hospitalizira. U ovom slučaju je naznačeno strogo odmaranje za krevet. Liječenje bolesti se izvodi po istom principu kao i kod odraslih - glad, dijeta i liječenje lijekovima. Pridržavanje svih preporuka i recepata liječnika osigurat će brz oporavak djeteta.
Reaktivna upala pankreasa proces je svojevrsnog odgovora na negativan efekat. Mnogo je bolesti koje mogu izazvati poremećaje u radu tijela. Primjeri takvih stanja uključuju upalu želuca, crijeva, stvaranje kamenja u žučnom mjehuru kao i pretjerano oduševljenje alkoholom.
Vrste patologije
Stručnjaci razlikuju sljedeće vrste bolesti:
- Jatrogeni. Pojavljuje se zbog hirurških intervencija.
- Toksično Javlja se u slučaju trovanja.
- Traumatična - patologija izazvana mehaničkim oštećenjem trbušne šupljine.
- Sistemski Takav pankreatitis povezan je s oštećenim funkcioniranjem različitih sistema ljudskog tijela.
- Upalni proces lijekova (pojavljuje se zbog negativnih učinaka lijekova).
- Reaktivni pankreatitis, koji se razvija kao posljedica različitih bolesti želuca, crijeva, jetre ili žučnog mjehura.
- Patologija nastala zbog nezdrave prehrane.
Ovaj uvjet je također podijeljen u nekoliko vrsta, ovisno o prirodi kursa. To je, prije svega, proces akutne upale - K 85. Postoji i oblik hroničnog reaktivnog pankreatitisa ICD - K 86.
Čimbenici koji pokreću bolest
Koji su uzroci patologije? Upala gušterače nastaje kao posljedica utjecaja koji ometaju normalno funkcioniranje organa. Glavni faktori ove vrste uključuju sljedeće:
- Nepravilna prehrana, upotreba štetne hrane: masna i slana hrana, puno začina, marinade, brza hrana, slatkiši. Posuđe ove vrste nagriza tkiva probavnog trakta, što dovodi do poremećaja.
- Zgodne ovisnosti.
 Sastav proizvoda koji sadrže alkohol i duhan uključuje spojeve koji uzrokuju razvoj reaktivnog pankreatitisa, simptoma patologije.
Sastav proizvoda koji sadrže alkohol i duhan uključuje spojeve koji uzrokuju razvoj reaktivnog pankreatitisa, simptoma patologije. - Lijekovi Ako ih osoba konzumira u velikim količinama, bez kontrole ljekara, nanosi zdravlju gušterače. Naročito se ova izjava odnosi na sredstva usmjerena na suzbijanje štetnih mikroba, upala, dodataka vitaminima.
- Mehaničko oštećenje peritoneuma, što dovodi do kršenja integriteta tkiva.
- Snažno emocionalno preopterećenje.
- Zarazne bolesti crijeva povezane s izlaganjem mikroba.
Posebna skupina uzroka su različiti poremećaji probavnog trakta, krvnih žila, virusne patologije.
Reaktivni pankreatitis je jako ozbiljno stanje. To se ne može olako shvatiti. U nedostatku pravodobne dijagnoze i terapije, mogu se javiti opasne posljedice.Kobni ishod s razvojem patologije javlja se u oko dvadeset posto slučajeva.
Karakteristični znakovi
Govoreći o reaktivnom pankreatitisu, simptomima i liječenju ovog stanja, treba naglasiti da se na početku svog razvoja ne pokazuje snažno. Kao rezultat ove osobine, pacijent pokušava ukloniti nelagodu sam, ne pribjegavajući pomoći stručnjaka. Međutim, blagostanje osobe brzo se pogoršava u roku od nekoliko sati. Brine ga mučnina, osjećaj težine i bolova u trbušnoj šupljini, žgaravica, nadutost. Pojavljuje se povraćanje, koje se sastoji od čestica hrane, sluzi i žuči, kao i dijareje. Temperatura raste, što ukazuje na razvoj intoksikacije organizma. Pacijent gubi apetit, jer probavni sustav nije sposoban da apsorbuje i prerađuje hranjive tvari.
Neprijatne senzacije su lepršave. Oni postaju intenzivniji odmah nakon jela.
Reaktivni pankreatitis može uzrokovati različite vrste nelagode. Pacijenti se obično žale na peckanje u gornjem dijelu peritoneuma. Međutim, vrsta boli ovisi o tome koji dio organa je prošao upalni proces.

S razvojem patologije u repu ili glavi žlijezde, osoba osjeća nelagodu ispod rebara. Ako je pankreatitis zahvatio središnji dio, pacijent pati od neugodnog osjećaja u gornjem dijelu trbuha.
U sjedećem položaju bol lagano slabi. Povraćanje ne poboljšava dobrobit osobe. Ako je patologija uzrokovana oštećenim funkcioniranjem drugih organa, prate je manifestacije osnovnih bolesti. Na primjer, s cirozom, opaža se edem, jetra povećava veličinu. Infekcija u crijevima događa se s proljevom i vrućicom, te disfunkcijom žučne kesice s posjekotinom ispod desnog rebra.
Mora se imati na umu da je reaktivni pankreatitis kod djece slabije izražen nego kod odraslih.
Životne posljedice za pacijenta
Nedostatak medicinske njege, nepoštivanje pravila ishrane i lijekova mogu dovesti do razvoja opasnih komplikacija. Jedna od najtežih je nekroza organskih tkiva, što je nepovratno. Ako osoba pati od znakova reaktivnog pankreatitisa, posljedice se mogu razviti već u prvom danu bolesti. Među najvjerovatnijim procesima su sljedeći:
- Upala peritoneuma.
- Probavno krvarenje.
- Šok stanje.
- Purulentna lezija trbušnog prostora.
- Formiranje kanala između organa.
Treba imati na umu da liječenje reaktivnog pankreatitisa treba provoditi u bolničkom okruženju. Samo stalni medicinski nadzor i terapija koja mu je propisala mogu zaštititi pacijenta od opasnih posljedica.
Uzroci razvoja patologije u djece
Kod maloljetnika bolest se javlja zbog izloženosti različitim faktorima. Tu spadaju infekcije dišnih puteva, intoksikacije, upotreba lijekova koji su usmjereni na borbu protiv mikroorganizama. Također, patologija se može razviti nakon oštećenja peritoneuma ili kao rezultat nepravilne prehrane (prejedanje, veliki broj slatkiša, masne, začinjene hrane, trovanje pokvarenim jelima, preskakanje obroka). Ponekad se reaktivni pankreatitis kod male djece pojavljuje kao posljedica oštećenja pankreasa prisutnih od rođenja.
Simptomi bolesti karakteristične za maloljetnike
Upalni proces i kod ove kategorije bolesnika, kao i kod odraslih, povezan je s nenormalnom aktivnošću organa i stvaranjem tvari neophodnih za probavu. Znakovi patologije kod beba obično su manje izraženi nego kod starije djece.
Peckanje u trbuhu je razlog za uzbunu. Hitno je potrebno kontaktirati medicinsku ustanovu. Na kraju krajeva, roditelji nisu u mogućnosti uspostaviti dijagnozu i provesti kompetentnu terapiju.

Kod reaktivnog pankreatitisa kod djece primjećuju se sljedeći simptomi:
- Povraćanje, nakon čega se zdravstveno stanje ne poboljšava.
- Žućkast ton kože.
- Lagana stolica, mokraća tamne boje.
- Visoka temperatura.
- Odgođeni pokreti crijeva (u nekim slučajevima).
- Suzenje, gubitak apetita kod novorođenčadi.
Kako se ponašaju roditelji?
Prije svega, kada se pojave simptomi reaktivnog pankreatitisa, potrebno je nazvati hitnu pomoć. Prije dolaska liječnika dijete se stavlja u krevet i osigurava mirno okruženje.
Ako je stanje malog pacijenta ozbiljno, liječnik ga šalje u bolnicu. U bolnici ljekari provode istraživanja, analize i preglede kako bi razjasnili uzroke bolesti.

Operacija za ovu patologiju se ne izvodi. Terapija uključuje uzimanje lijekova koji imaju za cilj da se osjećate bolje. Ovo su lijekovi koji pomažu da se riješite povraćanja, nelagode i tako dalje.
Nakon lečenja u bolnici roditelji moraju da posvete posebnu pažnju ishrani deteta. Pravilna prehrana igra važnu ulogu, jer u slučaju nepoštivanja preporuka postoji velika vjerovatnoća za razvoj kronične bolesti. Ako beba pohađa vrtić ili školu, majka i otac moraju vaspitačima reći koje proizvode mogu koristiti, a šta je strogo zabranjeno.
Dijagnostičke mjere
Ako se pojave simptomi karakteristični za reaktivni pankreatitis, pacijenta se upućuje na pregled.

To uključuje:
- Različite vrste analiza biološkog materijala (krv i urin).
- Procjena probavnog sustava pomoću ultrazvuka.
- Studija koja koristi tomograf.
- Uvođenje laparaskopa u trbušnu šupljinu.
- FGDS.
- Pregled žučnih kanala pomoću rendgenskih zraka.
Govoreći o bolesti poput reaktivnog pankreatitisa, simptoma i liječenja, treba naglasiti da terapija ovisi o faktorima koji su uzrokovali poremećaj. Na primjer, ako postoje kamenci u žučnoj kesici, izvodi se operacija i u prisustvu ovisnosti o alkoholu pacijent se spašava od posljedica trovanja etanolom.
Generalno, sredstva su usmjerena na borbu protiv grčeva, nelagode i poremećaja žlijezde. Pacijentu su propisani i lijekovi koji pospješuju pražnjenje tekućine i toksičnih spojeva. Ponekad se preporučuje uzimanje lekova koji uništavaju štetne mikroorganizme.
Liječenje reaktivnog pankreatitisa kod djece i odraslih zahtijeva posebnu dijetu. Pacijentu se savjetuje da jede pet puta na dan, hrana treba biti nemasna, parna, u zgnječenom, kašastom obliku.

Isključuju se jela sa začinima i velikom količinom soli, sode, proizvoda koji sadrže alkohol, jake kafe i čokolade. Za meso i ribu bolje je birati mršave sorte. Svježe povrće i voće, kao i šećer i peciva (kolači, vafli, peciva) treba strogo ograničiti ili čak isključiti. Korisni proizvodi za ovu bolest uključuju:
- Prvo jela od žitarica, poput riže.
- Goveđe kotlete, nemasno meso u obliku pire krompira.
- Omlet kuhani u rerni.
- Kuhana riba i piletina.
- Ruski, keksi.
- Jogurt sa malo masti.
- Pire od povrća.
- Kompoti, žele, nezaslađeni sokovi i biljni dekocije, mineralna voda bez mjehurića gasa.
Pročitajte o temi:
 Reaktivni pankreatitis: podmukao i predvidljiv
Reaktivni pankreatitis: podmukao i predvidljiv
 Kako sprečiti razvoj pankreasne nekroze gušterače?
Kako sprečiti razvoj pankreasne nekroze gušterače?
 Nekroza pankreasa: simptomi i dijagnoza
Nekroza pankreasa: simptomi i dijagnoza
 Uzroci, simptomi i liječenje akutnog pankreatitisa
Uzroci, simptomi i liječenje akutnog pankreatitisa
 Akutni destruktivni pankreatitis
Akutni destruktivni pankreatitis
 Akutni hemoragični pankreatitis
Akutni hemoragični pankreatitis
Šta je reaktivni pankreatitis?
Gušterača je višenamjenski organ. A jedan od njegovih zadataka je sinteza soka pankreasa. Uz njegovu pomoć nivo kiselosti u stomaku se stabilizira i probavni sistem ispravno funkcionira.Aktivne komponente soka su u stanju mirovanja dok ne uđu u probavni trakt kroz dvanaestopalačno crijevo. Na taj se način sama po sebi sprječava probava gušterače.
U gušterači se sintetizovani koktel bikarbonata i enzima prenosi u posebnim kanalima. Ako je neka patologija uzrokovala ulazak komada hrane u te kanale, tada se sok aktivira prerano. Enzimi počinju uništavati tkivo gušterače, izazivajući upalni proces - reaktivni pankreatitis.
Zbog velikog broja klasifikatora bolesti usvojenih u različitim zemljama postoji jedinstvena međunarodna verzija ICD-a 10. Potrebno je pojednostaviti dijagnozu i liječenje bolesti. Prema ICD-u 10, reaktivni pankreatitis ima sljedeću klasifikaciju: 
Među akutnim oblicima bolesti razlikuju se apsces žlijezde, gnojni i hemoragični pankreatitis, infektivna nekroza.
Uzroci bolesti
Pojava simptoma reaktivnog pankreatitisa povezana je s drugim ozbiljnim bolestima, kao i sa lošim navikama. Nepravilnu funkciju pankreasa mogu pokrenuti:
- Hepatitis i druge bolesti jetre,
- Gastrointestinalne bolesti
- Žučna kamena bolest
- Upala žučnog mjehura
- Mehaničke povrede trbušne šupljine.
Pušenje, zloupotreba alkohola i gojaznost ozbiljna su pomoć u razvoju reaktivnog pankreatitisa kod odraslih. Djeca pate od nje puno rjeđe. Uzrok patologije u mladoj dobi su češće urođene bolesti gastrointestinalnog trakta.
Kako prepoznati simptome reaktivnog pankreatitisa na vrijeme?
 U početku se patologija izuzetno rijetko dijagnosticira zbog činjenice da su simptomi reaktivnog pankreatitisa opće naravi i često se miješaju s uobičajenim smetnjama. Tu spadaju:
U početku se patologija izuzetno rijetko dijagnosticira zbog činjenice da su simptomi reaktivnog pankreatitisa opće naravi i često se miješaju s uobičajenim smetnjama. Tu spadaju:
- Jačina i natečenost
- Povećana proizvodnja gasa,
- Šindre u trbuhu
- Žgaravica
- Srčana palpitacija.
U naprednim slučajevima pacijent može razviti visoku temperaturu, povraćanje. Ne smijemo zaboraviti da je pankreatitis uvijek posljedica još jednog ozbiljnog oboljenja. Stoga simptomatologija uključuje znakove početne bolesti.
Duga faza hroničnog pankreatitisa dovodi do razaranja tkiva gušterače, što utiče na proizvodnju probavnih enzima putem njega. Kao rezultat toga, bol se može smanjiti, ali će se povećati umor, blijeda i suha koža. Pacijent počinje gubiti mnogo kilograma čak i uz dobar apetit. Pojava takvih znakova bolesti dobar je razlog da potražite pomoć od gastroenterologa.
Liječenje reaktivnog pankreatitisa u ranim fazama provodi se kod kuće i brzo uzrokuje regresiju simptoma. Pokrenuti slučajevi često zahtijevaju bolnu hiruršku intervenciju.
Dijeta sa reaktivnim pankreatitisom
 Nemoguće je stvoriti jedan meni koji odgovara svima koji pate od neke bolesti. Na račun se uključuje i bolest koja je izazvala upalu. Ali postoji nekoliko općih principa koji se slijede u dugoročnom planiranju obroka:
Nemoguće je stvoriti jedan meni koji odgovara svima koji pate od neke bolesti. Na račun se uključuje i bolest koja je izazvala upalu. Ali postoji nekoliko općih principa koji se slijede u dugoročnom planiranju obroka:
- Da biste izbjegli nakupljanje želudačnog soka, što može uzrokovati pretjeranu iritaciju, trebali biste jesti često. 5 obroka dnevno - pogodan raspored.
- Na meniju bi trebalo prevladati svježe kuhano povrće kuhano u vodi ili pari. Prije upotrebe, oni moraju biti mljeveni u pire krumpir.
- Kombinaciju proteina / masti / ugljenih hidrata treba pomeriti u korist proteinske hrane. Masnoće se najbolje eliminiraju uopšte, a ugljikohidrate unosimo što je manje moguće. Enzimi s kojima se proteini oksidiraju stvaraju se ne samo u gušterači, već i u dvanaesniku. Stoga se hrana bogata proteinima lakše i bezbolnije probavlja u tijelu, pateći od reaktivnog pankreatitisa.
- Voće i povrće bogato sokovima utiču na kiselost u stomaku, što može izazvati uznemirenost i akutni napad. Takva hrana ne bi trebalo biti uključena u ishranu.
Šta može biti uključeno u meni?
Bez ograničenja hrane liječenje reaktivnog pankreatitisa nije moguće. Iz prehrane ćete morati isključiti svježe pečenje, masno meso i ribu, mrvice od žitarica, kao i povrće bogato vlaknima, koje agresivno djeluju na sluznicu i doprinose stvaranju velike količine plina u tijelu. Šećer, kao glavni davalac ugljikohidrata, kontraindiciran je i za pacijente sa poremećajem gušterače. Tijekom liječenja reaktivnog pankreatitisa potrebno je strogo poštivati preporuke liječnika. Najblaže kršenje povlači za sobom akutni napad bolesti.
Važno! Smatra se da se hrana uzeta tijekom emocionalnog oporavka mnogo bolje apsorbira od one koja je uzimana u depresivnom stanju. Tijelo će spriječiti apsorpciju hrane i nastanak terapijskog učinka prehrane.
Jelovnik bi se trebao sastojati od meke, lako probavljive hrane. Kuvano povrće, homogene žitarice, nemasno meso i riba, suhi "jučerašnji" hleb u malim količinama, mesna krem čorba, kao i proteinske omlete bez žumanca - sve se to može koristiti u različitim kombinacijama za kreiranje personalizovanog jelovnika za svaki dan. Pravilna prehrana kod reaktivnog pankreatitisa najvažniji je korak u borbi protiv bolesti.
Koliko je opasna bolest za tijelo? Ako nema komplikacija, onda ljekari češće daju povoljnu prognozu toka bolesti. Regresija simptomatske slike događa se odmah nakon početka liječenja. Hronični stadij bolesti vjerovatnije je zapostavljena bolest, koja će prije ili kasnije završiti akutnim napadom. Za njegovu prevenciju potrebno je pažljivo nadgledati stanje probavnog trakta. Pravodobna dijagnoza, kao i odbacivanje loših navika i pravilna prehrana - to su najbolji načini za izbjegavanje razvoja reaktivnog pankreatitisa kod odraslih i djece.
Klinička slika bolesti
Da biste razumjeli pojavu incidenta zamislite svakodnevni rad pankreasa. Glavna funkcija tijela je proizvesti sok gušterače, namijenjen za probavu hrane. Sok sadrži enzime i bikarbonate, tvari stvaraju alkalno okruženje koje može potpuno neutralizirati kiseli želudačni sok. Stvoreni sok "teče" u crevima kroz posebne kanale i, stigavši do odredišta, interaktivno djeluje sa supstancama koje se nalaze u njemu.
Reagirajući s proizvodima koji slučajno završe u kanalima pankreasa, sok počinje negativno utjecati na gušteraču. Organ počinje da se probavlja, počinje upala. Enzimski receptori, ne opažajući probavne enzime, započinju pojačanom proizvodnjom reagensa, kao što tijelo kaže: nema dovoljno enzima.

Upala nastaje zbog činjenice da kanali pankreasa jednostavno nemaju ulaz u crijeva. Sok ne ulazi u crijeva, ostaje na mjestu nastanka, organ se razboli.
Takav pankreatitis stalno prolazi u akutnom obliku, ne prelazi u hronični. Hronični reaktivni pankreatitis budi se sam, bez vanjskih podražaja.
Ponekad je moguće povećati rep žlijezde - stimulirani rad gušterače izaziva intenzivnu diobu stanica, u žurbi da napuni probijeni prostor. Na pacijentovo stanje, to utječe negativno.
Na pozadini kojih se razvija pankreatitis
Reaktivni pankreatitis kod odraslih uzrokuju drugi organi probavnog sustava. Krivci za bolest:
Često, kad je pacijent u bolnici, propisani su različiti lijekovi i postupci, tako da se ne razvija reaktivni pankreatitis.
Bolesti koje izazivaju pankreatitis su:
- hepatitis
- gastritis
- žučne kamence
- ciroza jetre,
- holecistitis
- diskinezija žučnih kanala,
- traume na organima koji se nalaze u trbušnoj šupljini,
- crevna infekcija.
Proces koji remeti crijeva može izazvati reaktivni pankreatitis. Tada se postavlja dijagnoza bolesti i bira se liječenje.
Poznate su skupine ljudi s mogućnošću da upale gušterače češće dobiju druge. Tu spadaju:
- pušači
- alkoholičari
- ljudi koji preferiraju masnu hranu u ishrani,
- ljudi kojima je malo stalo do hrane, jedu neredovito,
- pacijenti koji uzimaju lijekove, uprkos kontraindikacijama.
Ako se pacijentu čini da ima genetsku predispoziciju za vrstu bolesti, bolje je na vrijeme se riješiti loših navika, prije razvoja nepoželjnih događaja.

 Sastav proizvoda koji sadrže alkohol i duhan uključuje spojeve koji uzrokuju razvoj reaktivnog pankreatitisa, simptoma patologije.
Sastav proizvoda koji sadrže alkohol i duhan uključuje spojeve koji uzrokuju razvoj reaktivnog pankreatitisa, simptoma patologije.