Simptomi pogoršanja pankreatitisa pankreasa, stadijum kod odraslih

Predlažemo da pročitate članak na temu: „Simptomi pogoršanja pankreatitisa gušterače, stadijumi kod odraslih“, uz komentare profesionalaca. Ako želite postaviti pitanje ili napisati komentare, to lako možete učiniti u nastavku, nakon članka. Naš specijalistički endoprinolog će vam definitivno odgovoriti.
Poremećaj gastrointestinalnog trakta problem je s kojim se suočavaju milioni ljudi širom svijeta. Poseban životni ritam, loša prehrana, stres, nepovoljni uvjeti okoliša i drugi izazivački faktori dovode do razvoja gastrointestinalnih bolesti različite težine.
| Video (kliknite za reprodukciju). |
Pankreatitis je uobičajena patologija povezana s kršenjem funkcija probavnog sustava. Bolest karakterizira upalni proces koji se javlja u gušterači zbog prevremenog aktiviranja enzima od strane tijela.
Ovo je stanje opasno po tome što ako se hrana ne probavi pravilno, oštećuje se tkivo unutrašnjih organa. Pored toga, javljaju se prateće bolesti poput gastritisa ili sindroma iritabilnog stomaka. Možda je razvoj čira.
Bolest karakterizira upalni proces koji se javlja u gušterači zbog prevremenog aktiviranja enzima od strane tijela.
| Video (kliknite za reprodukciju). |
Značajka upalnog procesa u pankreasu je da se patologija može pojaviti u dužem periodu bez vidljivih simptoma. Pogoršanje hroničnog pankreatitisa je opasno stanje. To se ne može zaustaviti bez uzimanja niza lijekova. Kada se pojave karakteristični simptomi, potrebno je odmah konzultirati liječnika. Pankreatitis ima poseban kod za ICD-10. Spada u skupinu bolesti gastrointestinalnog trakta (klasa 11). Kombinacija K85 znači akutni oblik patologije. Opcije koje počinju sa K86 su hronični tok bolesti.
Patološki proces bilijarnog pankreatitisa dolazi iz dva glavna oblika: hronični i akutni. Više o tome možete pročitati ovdje.
Hronični pankreatitis se razvija s vremenom. U rijetkim slučajevima, predispozicija za bolest prenosi se nasljeđivanjem. Češće je to rezultat pogrešnog načina života. Stalna upotreba pržene hrane, strast za začinjenom ili masnom hranom, ovisnost o alkoholu, pušenje i loša prehrana dovode do probavnih smetnji.
Alkohol u pankreatitisu je zabranjen zbog sadržaja etanola u alkoholnim pićima, što pak negativno utječe na gušteraču.
Tijelo se ne može nositi sa povećanim stresom. Zbog toga se u radu nekih organa dešavaju neuspjesi.
Kod pankreatitisa enzimi neophodni za probavu hrane djelomično ili u potpunosti ostaju u gušterači. Agresivno djeluju na njegova tkiva, uzrokujući upalu, dok se hrana u tankom crijevu ne probavlja. Ako se u tom periodu ne poštuju načela zdrave prehrane, posljedice mogu biti teške, čak i kobne.
Uzroci bilo kojeg od postojećih oblika patologije približno su isti. Razlika između akutnog pankreatitisa i pogoršanja hronične bolesti leži u brzom toku prve mogućnosti. Od pojave simptoma do nepovratnih učinaka prolazi 3 do 7 dana.
Stalna upotreba pržene hrane, strast za začinjenom ili masnom hranom, ovisnost o alkoholu, pušenje i loša prehrana dovode do probavnih smetnji.
Za pogoršanje rekurentnog pankreatitisa karakteristično je postepeno povećavanje manifestacija bolesti. Ponekad isključenje svih faktora koji provociraju stanje u početnom stadiju pomaže brzo suzbijati posljedice patologije, dok se agresivni oblik bolesti pripisuje samo složenoj terapiji u bolničkom okruženju.
Znakovi pogoršanja pankreatitisa kod odraslih isti su kao i u djece. Razvoj opasnog stanja započinje akutnom boli u lijevom hipohondriju abdomena. Rezne osetljivosti mogu dati u donji dio leđa.
Pogoršanje pankreatitisa izaziva žutost kože i povraćanje. Pacijent osjeća ukus žuči. Često postoji i uznemireni želudac. Povraćanje i proliv teško su zaustaviti. Osoba osjeća snažnu slabost i propadanje. Ponekad je pogoršanje praćeno zimicom i groznicom do kritičnih nivoa. Ovaj simptom može signalizirati ozbiljno oštećenje gušterače i razvoj sekundarne upale.
Šta sve isto može izazvati groznicu s pankreatitisom i kako je liječiti - o tome možete pročitati u članku.
Pogoršanje pankreatitisa izaziva žutost kože i povraćanje. Pacijent osjeća ukus žuči.
Ovo je stanje najopasnije. Često se završava unutrašnjim krvarenjem. Stoga se pacijent mora hitno odvesti u bolnicu i pružiti mu medicinsku njegu.
Muškarci imaju veću vjerojatnost da pate od pankreatitisa. Ovo je povezano sa životnim stilom. Kod žena se bolest ne manifestira tako oštro. Međutim, patologija je opasna za slabiji spol ne manje nego za jaki.
Za kronični pankreatitis karakteristično je dugotrajno razdoblje pogoršanja. Traje od 5 do 7 dana. Teški oblik patologije može se očitovati u akutnoj fazi do 2 tjedna. To je zbog nemogućnosti pankreasa da se brzo oporavi.
Proces regeneracije tkiva organa je spor. Stoga pacijent mora slijediti preporuke liječnika i ne prestati uzimati propisane lijekove do kraja tijeka liječenja. Inače, hronični pankreatitis može prerasti u relapsu oblik. To znači da će egzacerbacije biti duže i češće.
Redovan unos lijekova koji podržavaju probavu, pridržavanje posebne prehrane i pravilan način života može izazvati trajnu remisiju.
Redovan unos lijekova koji podržavaju probavu, pridržavanje posebne prehrane i pravilan način života može izazvati trajnu remisiju i pomoći pacijentu da duže vrijeme zaboravi na neugodne senzacije povezane s pogoršanjem pankreatitisa.
Prve manifestacije pogoršanja znak su potrebe da se prebaci na umjerenu prehranu i pacijentu pruži mir. Možete uzeti lijekove koje je odobrio vaš liječnik za zaustavljanje bolova, piti više vode. Ne možete sami sebi propisati lijekove. Trebali biste kontaktirati medicinsku ustanovu.
Prije dolaska posade hitne pomoći, potrebno je zauzeti vodoravni položaj. Ne jedi nikakvu hranu. Pijte puno vode (u periodu pogoršanja, to je voda ili bujon divlje ruže). U području lijevog hipohondrija preporučuje se stavljanje grijaćeg jastuka s ledom. Ako ove mjere nisu dovoljne za zaustavljanje bola, trebali biste uzimati lijekove protiv bolova.
Za ublažavanje bolova tokom pogoršanja možete koristiti podlogu za grejanje sa ledom.
Ako je stanje pacijenta umjereno, tada s pogoršanjem nije potrebna operacija. Brojne mjere za ublažavanje boli i normalizaciju dobrobiti uključuju:
- Odbijanje hrane u prva 2 dana. Prihvatljiva alkalna mineralna voda.
- Prelaz na frakcijsku ishranu, koja se sastoji od žitarica i juha od nemasnih masti. Čvrsta hrana najbolje je isključiti 14 dana.
- Prijem antispazmodičnih i enzimskih preparata dogovoren sa liječnikom. Ako ova grupa lijekova nije bila propisana, trebalo bi da se posavjetujete s gastroenterologom.
Prve manifestacije pogoršanja znak su potrebe da se prebaci na umjerenu prehranu i pacijentu pruži mir.
Snažne bolove sa pogoršanjem pankreatitisa treba zaustaviti pod nadzorom specijalista medicinske ustanove. Ne odbijajte hospitalizaciju kako ne biste pogoršali opasno stanje.
Hronični pankreatitis zahtijeva stalnu prehranu. Pravilna prehrana je ključ za stabilnu remisiju. Tijekom egzacerbacije pacijent bi se trebao pridržavati dijeta 5. Omogućuje upotrebu hrane s malo masti. Posuđe se pare. Jelovnik uključuje žitarice na vodi, juhe od pire-a, mršavu govedinu.
Od pića je bolje dati prednost vodi, žele i nezaslađenom juhu od borovica ruže. Voće se peče. Pacijent bi trebao izbjegavati bilo kakve proizvode koji imaju iritantan učinak na želudac.
Dijeta protiv pankreatitisa predviđa česte obroke u malim obrocima. Ovaj pristup prehrani pomaže u stabilizaciji stanja i djelomičnom vraćanju izgubljenih funkcija gušterače.
Cilj prehrane za pogoršanje pankreatitisa je obnova gušterače i pomoć u izlaganju sa komplikacijama bolesti. Više o ovome pročitajte ovdje.
Stanje gušterače u pankreatitisu u akutnom stadijumu određuje se korištenjem različitih istraživačkih metoda. Prvo se testira pacijent. Ovo je standardni postupak. Lista uključuje biohemijsku analizu urina, krvi i izmeta.
Za odabir taktike liječenja u klinici morat ćete izvršiti gastroskopiju, ultrazvuk i radiografiju trbuha. U složenim slučajevima s pogoršanjem pankreatitisa, najinformativniji pokazatelj je slika magnetskom rezonancom.
Pored instrumentalnih metoda istraživanja, provode se i brojni posebni testovi koji odražavaju nivo pankreatina, lipida i kalcijuma u krvi. Svi pacijenti kojima je dijagnosticiran pankreatitis prolaze test glukoze, posebno kod dijabetesa.
Za odabir taktike liječenja u klinici morat ćete izvršiti gastroskopiju, ultrazvuk i radiografiju trbuha.
Pogoršanje pankreatitisa pokazatelj je hospitalizacije. Liječenje se provodi u bolnici. Prvo, uklanjaju sindrom boli. Za to se koriste antispazmodici i protuupalni lijekovi na bazi ibuprofena, paracetamola ili diklofenaka.
Inhibicija proteaza i kinina je prikazana pacijentu. Da biste to učinili, stavite kapaljku. Edem gušterače uklanja se diureticima, nakon čega se preparatima na bazi heparina obnavlja kapilarna mreža tkiva. U slučaju prijetnje infekcije uslijed teškog oštećenja organa, propisani su antibiotici. Lista i pravilo uzimanja potrebnih antibiotika propisuje lekar.
Funkciju pankreasa podržavaju enzimski pripravci kao što su Creon ili Pangrol. Prevencija pogoršanja pankreatitisa uključuje pridržavanje prehrane i principe frakcijske ishrane. Gotovo uvijek, u periodu remisije, pacijent bi trebao redovno uzimati enzime. Pije se po propisu doktora.
Bolesti koje narod jednostavno naziva - "pogoršanje gušterače", ustvari mogu biti nekoliko. Najčešće se radi o akutnom obliku pankreatitisa iako nisu isključene ostale bolesti koje mogu utjecati na organ. Disfunkcija pankreasa uzrokovana bilo kakvom tegobom može značajno narušiti kvalitetu ljudskog života. Gušterača obavlja vrlo važnu aktivnost - ona proizvodi inzulin i stvara probavne enzime. Prema tome, s jednom bolešću žlijezde, osoba će osjetiti neugodne simptome, a ozbiljne patologije dovode do terminalnog stadija bolesti, odnosno stanja između života i smrti.
U današnjem ćemo tekstu razmotriti koji su prvi simptomi pogoršanja problema gušterače, kako dijagnosticirati bolesti u ranim fazama i koje preventivne mjere treba poduzeti kako bi se smanjio rizik od sudara s bolestima ovog važnog organa.
Pogoršanje gušterače: simptomi
Bilo koja bolest gušterače je opasna, jer za vrijeme njene disfunkcije nijedan drugi organ nije sposoban da preuzme posao koji obavlja žlijezda.
Prema tome, smrt tkiva gušterače nezamjenjiv je gubitak za tijelo, ozbiljno utječući na dobro pacijenta.
Direktne dužnosti gušterače mogu se podijeliti u dva velika bloka. Prva je proizvodnja inzulina, koja je neophodna za kontrolu nivoa šećera u krvi. Što manje stanica pankreasa sudjeluje u proizvodnji, to je veći rizik da osoba dobije dijabetes. U bolesnika s kroničnim oblikom pankreatitisa dijabetes je često njegov pratitelj.
Drugi dio funkcija organa je proizvodnja enzima za probavu. Pankreas normalno razgrađuje masti, ugljene hidrate i proteine koje čovjek prima izvana s hranom kada uđe u dvanaesnik. Ako se kanal začepi iz nekog razloga, enzimi nisu u mogućnosti da "izađu" u crijevo i ostanu unutar žlijezde, probavljajući ne hranu, već same stanice organa. Ispada da gušterača počinje raditi u režimu samouništenja.
Pankreasno stanje kod hroničnog pankreatitisa
Na pozadini samouništavajućeg rada željezo se uništava, živo tkivo se pretvara u vezivno tkivo, razvija se upala. To je stanje koje ljudi nazivaju "pogoršanjem gušterače", u stvari se dijagnosticira akutni ili hronični oblik pankreatitisa. U akutnoj fazi brzo dolazi do skoka razaranja - za kratko vrijeme umiru tkiva. Kod hroničnog tijeka bolesti gušterača se uništava vrlo sporo, ali dugo vremena, a lezija se može proširiti na područje cijelog organa.
Najčešće se prva epizoda pogoršanja pankreatitisa bilježi kod odraslih, četrdeset do pedeset godina. Postoji problem zbog pozadine zloupotrebe alkohola, masne i začinjene hrane i poremećaja prehrane uopšte. Medicinski radnici razlikuju četiri glavne vrste akutnog pankreatitisa:
- Gnojni oblik.
- Edematski (međuprostorni) oblik.
- Hemoragični oblik.
- Djelomična ili potpuna nekroza pankreasa (smrt tkiva).
Glavni problem u dijagnosticiranju akutnog pankreatitisa je multipektralnost simptoma. To znači da se kod različitih ljudi ista bolest može očitovati potpuno različitim znacima. Međutim, klasični tijek bolesti i dalje ima karakteristične simptome koji pomažu liječnicima da otkriju bolest.
Akutni pankreatitis je nemoguće ne primijetiti. Osoba doživljava bol u pojasu, čiji je centar u epigastriju (između rebara i pupka). Na početku upale može se javiti višestruko povraćanje, nakon čega nema olakšanja, dolazi do brzog otkucaja srca. Ako je osoba u stanju zanemariti ove znakove, nakon dva ili tri dana njegova temperatura raste.
Za pacijente s pankreatitisom, bjelkast premaz na jeziku, gorak okus u usnoj šupljini, loš zadah
Kod akutnog pankreatitisa bol je stalno prisutan, ne povezuje se s obrokom ili tekućinom. Međutim, reakcija na obrok i dalje traje - nakon jela osoba osjeća mučninu ili doživljava jedno povraćanje, često s elementima ne probavljene hrane. Kada uzimate lijekove protiv bolova, bol umire, a nakon prestanka djelovanja lijeka protiv bolova on se postepeno povećava.
Pored uobičajenih simptoma, svaka od sorti akutnog pankreatitisa ima svoje posebne simptome. Razmotrite karakterističnu manifestaciju u obliku tablice.
Tabela 1. Simptomi akutne upale pankreasa
Pankreatitis je upala gušterače. Najznačajniji faktori izazivaju akutni oblik bolesti. Veoma je važno da se simptomi što prije identificiraju.
Simptomi pogoršanja pankreatitisa komplicirani su činjenicom da je sindrom boli teško zaustaviti čak i uz pomoć lijekova. Za ublažavanje patologije i poboljšanje općeg stanja potrebna je hitna terapija.
Glavni uzrok pogoršanja je značajno kršenje prehrane i unosa alkohola. Čak i u maloj količini alkohola na 1 mjestu. Nakon, po važnosti:
- Nedostatak unosa proteinske hrane.
- Psiho-emocionalna iskustva, stresne situacije.
- Upotreba lijekova (hormoni, aspirin, određeni antibiotici, hemijski lijekovi za liječenje raka).
- Akutni oblik holecistitisa i kolelitijaze, holangitisa.
- Otrovanje i akutne zarazne bolesti.
Tijekom egzacerbacija aktivnost enzima gušterače značajno se povećava, tkivo gušterače može se iritirati pod njihovim utjecajem, pojavljuje se oteklina, dolazi do komprimiranja velikog pankreasnog kanala, a smanjuje se opskrba krvlju žlijezde.
Pogoršanje pankreatitisa ozbiljan je problem koji može naštetiti zdravlju i životu pacijenta. Terapija se provodi samo u stacionarnim uvjetima, jer postoji rizik da će pacijent umrijeti bez stručne pomoć na vrijeme. U većine bolesnika, pogoršanje pankreatitisa nastaje bez odsutnosti bilo kakvih simptoma. Ponekad labava stolica ili bol u blizini lijevog hipohondrija daju nelagodu. Simptomi akutnog pankreatitisa ne mogu proći nezapaženo.
Za ovo stanje je karakteristično prisustvo sledećih simptoma:
- tup ili oštar bol u blizini hipohondrija. Bol se širi ispod lopatice, u leđa,
- pojavljuje se dijareja. Stolica je masnog sjaja, često sadrži ostatak ne probavljene hrane,
- s pogoršanjem pankreatitisa, u stvari to uvijek ide u kombinaciji s uobičajenom gorčinom u ustima, tutnjavom, mučninom i gubitkom apetita,
- pojava na jeziku bijele ploče,
- gubitak kilograma
Svi gore navedeni simptomi pojavljuju se pojedinačno i zajedno. Kad je bol vrlo izražena, vjerovatno se javlja dispeptični poremećaj tokom kojeg se može primijetiti naglo pogoršanje. U nekih bolesnika egzacerbacija prolazi s manje izraženom patologijom: pojavljuju se tupi bolovi, povremeno se pojavljuje mučnina, zatvor s proljevom se izmjenjuje, apetit se smanjuje. U ovom stanju osoba je u mogućnosti da ostane nedeljama. Izražena dispepsija, gag-refleks i gubitak apetita dovode do značajnog i prilično naglog smanjenja tjelesne težine - za 1-2 tjedna pacijent će izgubiti do 8 kg. U takvim situacijama, kada se primjećuje pojačani apetit, pojavljuje se dijabetes melitus.
Uz pogoršanje pankreatitisa mogu se pojaviti sljedeći simptomi:
Budući da takvi simptomi prate ne samo pankreatitis, već i druge patološke procese u organima gastrointestinalnog trakta, specijalist bi trebao dijagnosticirati problem i propisati liječenje. To se može izvesti samo na osnovu dijagnostičkih indikacija.
Općenito, dijagnosticiranje egzacerbacije pankreatitisa nije težak zadatak, a da bi se spriječio razvoj štetnih učinaka, potrebno je izvršiti potrebne testove na vrijeme i provesti specijalizirane metode dijagnoze:
- Biohemijski test krvi pokazat će povećani sadržaj tripsina, amilaze, antitripsina, lipaze.
- Hiperglikemija i glukozurija ukazuju na oštećenje aparata za tvorbu inzulina gušterače i na nastanak dijabetesa.
- U laboratorijskom testu krvi postoji leukocitoza i stopa sedimentacije eritrocita raste.
- U procesu ultrazvuka primjetno je povećanje gušterače i njeno oticanje.
- Na CT-u je moguće otkriti nivo žlijezdane fibroze.
- Rendgenski će snimak pokazati zone kalcinacije u tkivima organa, što će biti indirektan znak takvog negativnog efekta kao što je dijabetes.
- Hardverske metode razlikuju pogoršanje pankreatitisa od žučne kamenac, čir na želucu, rak, gastroduodenitis, enteritis. Ne treba zaboraviti na vjerojatnost složenog tijeka pankreatitisa bez jednog ili više patoloških procesa probavnog sustava. Stoga je potpuna studija optimalna za provođenje u stacionarnim uvjetima.
Uz pogoršanje pankreatitisa važno je pravovremeno pružiti prvu pomoć, jer nepoštivanje pravila može samo pogoršati situaciju:
- Zabranjeno je jesti bilo koju hranu. To se mora obaviti u roku od 3 dana. To će omogućiti zaustavljanje proizvodnje enzima koji pojačavaju upalne reakcije i bol za vrijeme pogoršanja pankreatitisa. Dozvoljeno je uzimanje negazirane vode i aditiva.
- Hladnoća se primenjuje u epigastričnoj regiji što će omogućiti smanjenje intenziteta bola, delimično otkloniti oticanje i upalne procese. Optimalno je kada se umjesto leda koristi podloga za grijanje, koja se puni hladnom vodom.
- Pacijent treba zauzeti vodoravni položaj i biti u mirnom stanju. To će omogućiti smanjiti protok krvi u gušterači, a samim tim i eliminirati upalne procese.
- Prihvatljivi lijekovi su Drotaverin, No-shpa i Maxigan. Pijani su prije dolaska liječnika.
Hitnu pomoć treba nazvati čak i ako pacijent ne zna da ima pogoršanje pankreatitisa. Uostalom, takvi su patološki procesi opasni po tome što mogu proći kroz određeni vremenski period, a zatim naglo rezultirati.
U mnogim situacijama pogoršanje pankreatitisa traje ne više od nedelju dana i ne nanosi značajnu štetu zdravlju pacijenta. Primarni ciljevi liječenja ove bolesti gušterače:
- ublažiti bol
- vratiti sadržaj tečnosti u tijelu,
- ispraznite gušteraču, ne dopuštajući daljnjem razvoju patoloških procesa.
Za vrijeme pacijentovog prvog poziva stručnjaku propisani su nesteroidni lijekovi. U mnogim slučajevima oni pružaju priliku za značajno smanjenje težine simptoma bolesti. U liječenju se daje prednost paracetamolu, jer on ima najmanje negativnog utjecaja na želudačnu sluznicu. Nepoželjno je koristiti ovaj alat kada je uzrok upalnih procesa gušterače patologija jetre. Ako nema očekivanog rezultata, tada se pacijentu propisuju opojni analgetici. Često odaberite Tramadol. Dodatni lijekovi za liječenje pankreatitisa u gušterači i ublažavanje simptoma:
- enzimi
- antispazmodike
- inhibitori protonske pumpe.
Za istovar gušterače koristite:
- dijeta sa strogim ograničenjem masti ili post nekoliko dana,
- ograničenje alkoholnih pića i pušenja,
- oktreotid je sredstvo koje je analog hormona pankreasa somatostatin.
Isti znakovi koji se pojavljuju kod akutnog i hroničnog pankreatitisa su oštri, izraženi bolovi u blizini peritoneuma. Bol je lokalizirana u tom dijelu gušterače, koji je prekriven upalom. Bol sa pogoršanjem gušterače je najjača. Javlja se u blizini trbuha ili hipohondrija, zračeći prema leđima, ispod lopatice i iza sternuma. Ako pacijent ima karakteristične pogoršanja tegobe, važno je odmah kontaktirati stručnjaka. Procesi oporavka i vjerojatnost komplikacija ovise o pravodobnom liječenju.
Hronični pankreatitis - simptomi, uzroci, liječenje, prehrana i pogoršanje kod odraslih
Hroničnim pankreatitisom smatra se progresivno oštećenje gušterače upalne prirode, izazivajući neispravnost egzokrinih i intrasekretornih funkcija. To, sa svoje strane, dovodi do smanjenja proizvodnje enzima koji sudjeluju u probavi, važnih hormona (na primjer, inzulina) i niza biološki aktivnih tvari. Stoga svi pacijenti trebaju odmah prepoznati simptome i pridržavati se pravovremenog i adekvatnog liječenja koje je propisao liječnik.
Zatim razmotrimo koji su uzroci razvoja bolesti, koji je prvi znak i simptom kod odraslih, a također i koje efikasne metode liječenja postoje.
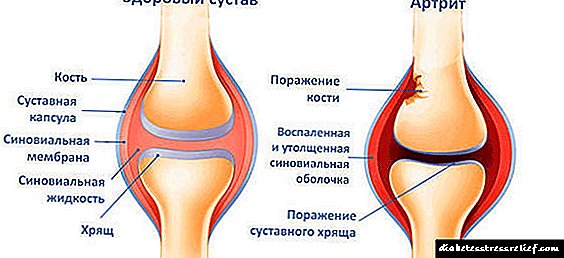
Hronični pankreatitis je upalna bolest gušterače s dugim ponavljajućim tokom, karakterizirana postupnom patološkom promjenom njegove ćelijske strukture i razvojem funkcionalne insuficijencije.
Kao rezultat progresije takve bolesti, u žlijezdi se smanjuje lučenje enzima, tripsina i lipaze. Zbog toga cirkulacija krvi značajno pogoršava, raste vezivno tkivo i stvaraju se specifični ožiljci, područja sa sklerozom.
Najčešće se bolest javlja zbog zloupotrebe alkohola duže vrijeme. Kod muškaraca se hronični pankreatitis gušterače može razviti ako piju više od 15 godina, kod žena s zloupotrebom alkohola više od 10 godina.
Glavni mehanizam za razvoj hroničnog pankreatitisa je porast pritiska u pankreasnom kanalu i stagnacija pankreasnog soka u njemu. Duga stagnacija u kanalu dovodi do kršenja njegove strukture, uslijed čega enzimi gušterače lako prodiru u vlastito tkivo, uništavajući njegove stanice (autolizu) i razvoj kroničnog upalnog procesa
Može proći 10-15 godina kad znakovi hroničnog pankreatitisa postanu toliko izraženi da neće biti sumnje u dijagnozu. Bolest se može pojaviti zbog:
- Kolecistitis, gastritis ili duodenitis hroničnog oblika.
- Čir na želucu ili dvanaestopalačnom crevu.
- Zarazne lezije - zaušnjaci, tifus ili tifus, virusni hepatitisi.
- Prekomjerno pijenje.
- Neregulisana ishrana.
- Aterosklerotska bolest.
- Prodiranje crva u organizam.
- Trovanje štetnim tvarima - arsen, fosfor, živa, olovo.
Često se početne patološke promjene u tkivima žlijezde s razvojem hroničnog pankreatitisa odvijaju bez simptoma. Ili su simptomi blagi i nespecifični. Kada dođe do prvog izraženog pogoršanja, patološki poremećaji su već prilično značajni.
Hronični pankreatitis je stanje koje prati:
Kod hroničnog pankreatitisa bol nastaje kao rezultat:
- problema sa odlivom soka pankreasa,
- pojačano lučenje žlezde,
- ishemija pankreasa,
- upala oko vlakana
- promjene u nervnim završecima,
- stiskanje organa u blizini.
S razvojem bolesti učestalost pogoršanja po pravilu se povećava. Hronična upala gušterače može dovesti do oštećenja kako same žlijezde, tako i susjednih tkiva. Međutim, mogu proći godine prije nego što se pojave kliničke manifestacije bolesti (simptomi).
Hronični pankreatitis može pogoršati dva najčešća uzroka:
- uzimanje velikih doza alkohola,
- disfunkcija bilijarnog trakta.
Postoje i mnogi razlozi koji su manje važni, ali značajno povećavaju učestalost pogoršanja hroničnog pankreatitisa:
- redovan unos malih doza alkohola,
- sklonost prejedanju,
- pušenje
- pretežak
- jesti bolesnu količinu masti,
- uzimanje lijekova
- zarazne bolesti
- česti stresi.
U većini slučajeva znakovi pogoršanja hroničnog pankreatitisa manifestuju se u obliku stalnih, akutnih i jakih bolova koji se osjećaju ispod rebara, reflektiranih u leđima.
- Često je bol netipična, prerušena u druge bolesti, najizraženija je u gornjem dijelu leđa, erodirana duž stomaka.
- Ponekad bol isijava u grudima, u stranu, osjeti se u dubini tijela, što je tipično za pogoršanje pankreatitisa.
Karakteristični znakovi pogoršanja hroničnog pankreatitisa:
- Jaka bol, koja može biti tupa ili oštra u trbušnoj šupljini bez jasne lokalizacije, otežavajuća nakon jela i davanje u leđa.
- Česta dijareja sa dodatkom masnih čestica u stolici.
- Osjećaj gorčine u usnoj šupljini.
- Povraćanje isprekidano žuči, teško je dozirati lijekove.
- Jaka mučnina.
- Gubitak apetita.
- Bijeli premaz na jeziku.
Svi gore navedeni znakovi mogu se pojaviti kao cijeli buket, ili jedan po jedan. Ako osoba pati od jakih teških bolova, tada se može pojaviti dispeptički sindrom u kojem se dobrobit pacijenta brzo pogoršava.
Ako na vrijeme ne provedete kompetentno i cjelovito liječenje kroničnog pankreatitisa, tada će na njegovom pozadinu početi aktivno napredovati sljedeće komplikacije:
- ascites pankreasa,
- pankreatogeni dijabetes melitus,
- apsces
- stvaranje flegmona u retroperitonealnom prostoru,
- upalni proces u izlučnim kanalima,
- hronična dvanaestostručna opstrukcija,
- Anemija deficita B12
- portalna hipertenzija
- gastrointestinalno krvarenje može nastati zbog rupture pseudocista,
- formiranje tumora maligne prirode.
Liječenje kroničnog pankreatitisa može provesti i terapeut i gastroenterolog. S razvojem endokrine insuficijencije indicirana je konsultacija endokrinologa, sa kompresijom okolnih organa, hirurga.
Dijagnoza se može postaviti tek nakon provođenja takvih metoda istraživanja:
- promjene sadržaja elastaze u mokraći glavni su način kliničkog ispitivanja pacijenta,
- otkrivanje steatorreje - prisutnost neprobavljene masnoće u izmetu,
- provođenje istraživačkog testa za stimulaciju žlijezde,
- Ultrazvuk
- CT prema indikacijama
- test glukoze u krvi i testiranje osjetljivosti na glukozu.
Pišući pacijentu plan za nadolazeći tretman, liječnik postavlja dobro definisane ciljeve. Potrebno je:
- otkloniti bol
- osigurati gušterači mir,
- sniziti njenu tajnu aktivnost,
- nadoknaditi nedostatak enzima pankreasa,
- Korekcija poremećenog metabolizma ugljikohidrata (ako je potrebno).
Za postizanje ovih ciljeva u nehirurškom liječenju pacijenata sa svim varijantama hroničnog pankreatitisa treba primijeniti različite metode.
Kompleksniji učinak različitih terapijskih faktora (dijetalna terapija, lijekovi, fizioterapeutski postupci itd.) Je efikasniji.
Kod hroničnog pankreatitisa mogu se propisati sledeći lekovi:
Značajke liječenja teškog napada sastoje se od strogog pridržavanja mirovanja u krevetu, prehrane i uzimanja odgovarajućih lijekova samo u bolnici, jer postoji stvarna prijetnja ne samo zdravlju, već i ljudskom životu. Prije dolaska hitne pomoći, pacijentu treba pružiti prvu pomoć:
- Apsolutna glad.
- Nanesite hladno na regiju pankreasa.
- Kompletan odmor i odmaranje u krevetu.
Mnogi bi pacijenti željeli pojasniti koliko dugo može trajati egzacerbacija kroničnog pankreatitisa? Ljekari ističu da u većini epizoda relaps bolesti ne prelazi 7 dana.
Pomoćni lijekovi za ublažavanje boli:
- enzimi (Creon ili Pangrol),
- antispazmodike (drotaverin ili papaverin),
- inhibitori protonske pumpe (lanzoprazol, rabeprazol).
Da biste ispraznili gušteraču, primenite:
- dijeta sa strogim ograničenjem masti ili potpunim gladovanjem nekoliko dana,
- potpuno isključivanje alkohola i pušenja,
- oktreotid je lijek koji je analog hormona pankreasa somatostatin.
Hirurgija hroničnog pankreatitisa:
- sfinkterotomija sa opstrukcijom sfinktera Oddija,
- ekscizija kamenja u kanalima gušterače sa začepljenjem kalkulusa,
- otvaranje i sanacija gnojnih žarišta (apscesi, flegmona, ciste),
- Pankrektomija (potpuna ili djelomična),
- vazektomija, splanektomija (ekscizija živaca koji reguliraju lučenje žlijezde), djelomična
- ekscizija želuca (resekcija),
- uklanjanje žučnog mjehura tokom komplikacija velikog žučnog kanala i žučnog mjehura,
- tehnike za stvaranje obodnih odljeva žuči za oslobađanje stresa iz glavnih vodova pankreasa (wirsungoduodenostomy itd.).
U odraslih osoba bolest postaje hronična, što znači da se pravilna pažnja mora obratiti na prehranu, jer može spriječiti pogoršanja. Svaka egzacerbacija podrazumijeva zamjenu normalno funkcionalnog tkiva vlaknastih žlijezda. Stoga tijekom godina pacijent razvije egzokrinu i intrasekretornu insuficijenciju žlijezda.
Osnovni principi ishrane kod hroničnog pankreatitisa:
- Dijeta br. 5p za hronični pankreatitis predviđa unošenje više proteinske hrane u prehranu zbog isključenja masnih i ugljikohidrata. Također je potrebno odustati od grubih biljnih vlakana i masnog mesa.
- Pržena hrana nije dozvoljena. Hranu preporučujemo kuhati u dvostrukom kotlu, pirjati i ispeći u vlastitom soku.
- Svi proizvodi koji uzrokuju dispepsiju i pojačavaju proizvodnju enzima također su isključeni iz izbornika.
- Hrana sa bolesničkom prehranom zbog hroničnog pankreatitisa treba biti uravnotežena u svom sastavu, jela se poslužuju u toplom i polutečnom obliku.
- Hrana je frakcijska, sastoji se od 5-6 obroka, sa porcijama malene zapremine.
- Potpuna zabrana upotrebe alkoholnih pića eliminira glavni faktor rizika za gušteraču.
- novu hranu treba uvoditi pažljivo u malim porcijama.
- s najmanjim oštećenjem treba odustati do potpunije stabilizacije gušterače,
- Preporuka za temeljito žvakanje hrane prikladna je i za zdravo tijelo, ali s bolešću gušterače ovo se pravilo treba pridržavati posebno pažljivo, čak i ako se poslužuje supa.
Dijeta s pogoršanjem hroničnog pankreatitisa, uprkos ograničenjima, vrlo je raznolika. Dozvoljeno je uključiti u prehranu:
- nemasno meso i perad,
- kuhana riba s niskim udjelom masti,
- vegetarijanske supe od povrća
- vegetarijanske juhe s rižom, s vermicellijem, s heljdom, zdrobom, zobene kaše,
- kuhano pire povrće (krompir, mrkva, tikvice, cvjetača, bundeva),
- omlete od 2 jaja,
- mliječni proizvodi bez masti, nemasni i nemasni sir, kiselo vrhnje i vrhnje umjereno, kiselo-mliječni proizvodi,
- zrelo voće sa niskom kiselošću, bobice pire, pečene jabuke,
- pirjano voće i slab čaj sa limunom,
- umjerena količina maslaca i biljnog ulja,
- žitarice kuhane u vodi i mlijeku u omjeru 1: 1,
- kuvana tjestenina,
- kolačiće bez šećera i domaće krekere od pšeničnog hljeba.
Pacijentima su kontraindicirana jela s sokogonnym djelovanjem:
- meso
- kost
- pečurke i pečurke,
- pržena hrana.
Od temeljnog je značaja odbacivanje alkoholnih pića, jer su oni snažni stimulatori izlučivanja pankreasa.
U razdoblju remisije širi se popis proizvoda, a uključivanje povrća i voća je već prikazano i u sirovom obliku. Povrće se koristi kao dio salata, priloga, vinjegre i kao samostalno jelo. Pored žitarica, možete napraviti pilaf od sušenog voća i kuhanog mesa, tjestenine, kašike. Juhe se kuhaju nekuhane, a juha od cikle, borschta i kupusa pažljivo se unosi. Da biste poboljšali ukus koristeći domaće umake i začine.
Kod hroničnog pankreatitisa često je propisan kurs liječenja uzimanjem mineralne vode. Da bi postigli učinak, piju vodu da ne utače žeđ, već prema preporukama unosa, određenim vrstama nje i prema specificiranom sistemu.
Dodijelite tečaj uzimanja vodenih marki Essentuki br. 4, Borjomi i Smirnovskaya, s posebnim efektom na gušteraču:
- sprečavaju zastoje u žučnim kanalima, u samom pankreasu,
- smanjiti rizik od upalnih procesa,
- normalizuju rad želuca i creva.
Da se ne bi naučili kako liječiti hronični pankreatitis, potrebno je blagovremeno uključiti se u prevenciju bolesti, što uključuje:
- odustajanje od pušenja
- isključenje alkoholnih pića,
- dijeta
- redovni preventivni pregledi od specijalizovanih specijalista.
Hronični pankreatitis treba liječiti pod nadzorom gastroenterologa. Ako se u članku pojave prvi znakovi, svakako prođite kroz dijagnozu kako biste postavili tačnu dijagnozu.
Okorokov A. N. Lečenje bolesti unutrašnjih organa. Svezak 2. Liječenje reumatskih bolesti. Liječenje endokrinih bolesti. Liječenje bubrežnih bolesti, Medicinska literatura - M., 2011. - 608 c.
Rumyantseva, T. Dnevnik dijabetičara. Dnevnik samokontrole kod dijabetes melitusa / T. Rumyantseva. - M .: AST, Astrel-SPb, 2007. - 384 str.
Preuzmite kontrolu nad dijabetesom. - M.: Izdavačka kuća Readers Digest, 2005. - 256 str.

Dozvolite da se predstavim. Moje ime je Elena. Radim kao endokrinolog više od 10 godina. Vjerujem da sam trenutno profesionalac u svojoj oblasti i želim pomoći svim posjetiteljima stranice da riješe složene i ne baš tako zadatke. Svi materijali za stranicu prikupljaju se i pažljivo obrađuju kako bi se što više prenijeli svi potrebni podaci. Prije primjene onoga što je opisano na web mjestu, uvijek je potrebno obavezno savjetovanje sa stručnjacima.