Novo u liječenju dijabetesa tipa 2: najnovije metode i dostignuća

Dijabetes melitus ovisan o insulinu (prvi tip) zahtijeva unošenje inzulina tijekom života. To je zato što se njegove manifestacije javljaju kada u pankreasu ne ostane više od 5-10% funkcionalnih ćelija. Ne mogu pacijentu davati insulin za apsorpciju glukoze, pa je neophodan redovan unos. Pročitajte u našem članku o tome kada se i koji tretman može koristiti za dijabetes tipa 1, ciljeve terapije.
Pročitajte ovaj članak
Šta je liječenje dijabetesa
Terapija inzulinom je glavni smjer terapije, ali nije jedini. Važno je i sprečiti nagle poraste glukoze u krvi. Ovo zahtijeva:
- smanjite unos jednostavnih ugljenih hidrata s hranom,
- osigurati korištenje energetskih spojeva vježbanjem,
- smanjuje rizik od vaskularnih komplikacija koje dovode do invaliditeta i smrtnosti.
Dakle, prehrana, fizička aktivnost ne gube značaj, bez obzira koliko primamljiva pretpostavka da inzulin može riješiti sve probleme dijabetičara. U praksi, čak i uz pravu terapiju, postoji rizik od naglih kolebanja nivoa glukoze kada dođe do kršenja načina ishrane, konzumiranja alkohola, nedostatka injekcije ili jedenja.
Pacijentova svest i napori da održi normalnu razinu glikemije glavni su faktori uspeha lečenja. Isto tako, dijabetičar bi trebao znati pravilno izračunati dozu primijenjenog lijeka, ovisno o sastavu hrane, općem stanju, pratećim bolestima, stresnim situacijama, pažljivo nadzirati razinu glikemije (šećera u krvi). Za to je predviđena posebna obuka i praćenje stečenih vještina od strane endokrinologa.
Adekvatni kurs (kompenzacija) šećerne bolesti znači postizanje takvog nivoa glukoze (mmol / l):
- prije jela - 5,1-6,5,
- vrhunac nakon jela - 7,5-9,9,
- uveče prije odlaska u krevet - 6-7.5.
Uz to se analizira pokazatelj glikoziranog hemoglobina, koji odražava fluktuaciju glukoze u krvi 3 mjeseca prije analize. Trebao bi biti u rasponu od 6,2-7,5 posto.
I ovdje je više o prevenciji komplikacija dijabetesa.
Kod prve vrste dijabetesa ukupni unos kalorija i omjer bjelančevina, masti i ugljikohidrata ne razlikuju se od prehrane zdrave osobe. To je 16:24:60. U tom slučaju pacijenti bi trebali napustiti šećer, bijelo brašno, masno meso, pretjerano slanu i začinjenu hranu, oštro ograničiti količinu alkohola.
Neželjene komponente izbornika su svi proizvodi koji sadrže puno jednostavnih ugljikohidrata:
- grožđe, zrele banane, mango,
- slastičarski proizvodi (uključujući mnoge označene za dijabetičare),
- datume, dušo,
- bijeli pirinač, zdrob, vermicelli,
- pripremljeni sokovi, nektari, slatka soda, sirupi, prelivi, konzervi, industrijski umaci,
- sladoled
- skute deserte.
U ishrani treba koristiti:
- nemasno meso i riblji proizvodi kuhani ili pečeni,
- svježe povrće, kuvano na pari,
- nezaslađeno voće i bobice u naravi.
Potrebno je ograničiti krompir, kuvanu mrkvu i repe. U mliječnim proizvodima preporučuje se umjerena masnoća bez dodataka. Dozvoljeni obroci od cjelovitih žitarica i smeđeg kruha u malim količinama, vodeći računa o ukupnom unosu ugljikohidrata. Hrana se uzima u frakcijskim porcijama, barem 4-5 puta dnevno, najbolje u isto vrijeme.
Hrana se uzima u frakcijskim porcijama, barem 4-5 puta dnevno
Fizička aktivnost
Svako opterećenje prati smanjenje glikemije. To je posljedica unosa glukoze u radne mišićne stanice i povećanja osjetljivosti na ubrizgani inzulin. Važno je točno izračunati potrebnu dozu lijeka, ovisno o planiranoj aktivnosti, i ne izvoditi dugo, kao i pretjerano intenzivne treninge.
Svakodnevni srednjoškolac koji traje 20-30 minuta poboljšava dijabetes tipa 1. To je zbog:
- snižavanje potrebne doze inzulina,
- normalizacija apsorpcije ugljenih hidrata i masti,
- poboljšanje sistemske cirkulacije i mikrocirkulacije u tkivima,
- aktiviranje sistema fibrinolize - krv postaje tečnija, teče, usporava se stvaranje ugrušaka krvi koji blokiraju protok krvi,
- Kao odgovor na faktore stresa, oslobađa se manje adrenalina i drugih hormona koji ometaju djelovanje inzulina.
Pogledajte video o dijabetesnoj gimnastici:
Kao rezultat toga, smanjuje se ne samo rizik od vaskularnih bolesti (dijabetička angiopatija), već je čak i redovitim predavanjima moguće postići opipljivo poboljšanje cirkulacije krvi, ukupne izdržljivosti organizma.
Glavni tretman za dijabetes tipa 1
Glavni lijek za pacijente je inzulin. Njenim uvođenjem normalizuju se pokazatelji metabolizma ugljikohidrata i masti, smanjuje se žeđ, veliko izlučivanje mokraće, a raste i tjelesna težina. Djelovanje sintetičkog hormona u potpunosti ponavlja biološke reakcije prirodnog. Globalni cilj terapije inzulinom je održavanje visoke kvalitete života.
Najsigurniji i najefikasniji inzulin dobiven genetskim inženjeringom. Razlikuju se u trajanju akcije.
Pogled
Početak akcije, nekoliko minuta od uvoda
Vrhunac sati nakon subkutane injekcije
Ukupni sati trajanja
Trgovačka imena
Kratko
Ultra kratak
Srednja
Dugotrajan
Kombinovano
Najčešće se pacijentu propisuje pojačani režim leka - tri puta pola sata pre glavnog obroka, u 22 sata dug inzulin. Ova metoda se približava fiziološkom otpuštanju inzulina. Hormon normalno ima bazalnu sekreciju (u krvi je uvijek mala količina) i stimuliran - kao odgovor na unos komponenata hrane.
Alternativne metode terapije insulinom su unošenje dugog inzulina ujutro, kao i injekcija kratkog i srednjeg prije doručka, kraćeg prije večere, srednjeg prije spavanja. Izbor sheme zavisi od životnog stila, starosti, nivoa fizičke aktivnosti pacijenta, kao i individualne osetljivosti na inzulin.
Sanatorski tretman i rehabilitacija
Fizioterapeutske metode su propisane za sve oblike dijabetesa, pod uslovom da ih se nadoknadi. Njihovom upotrebom poboljšava se rad gušterače, autonomna regulacija vaskularnog tonusa, povećava ukupni otpor tijela.
Maksimalni učinak se može postići kombinacijom prirodnih i fizičkih faktora. To se događa u periodu banjskog tretmana. Pacijenti dobivaju dijetsku hranu, pod nadzorom instruktora vježbe terapije, savladaju vježbe i nauče kontrolirati svoj intenzitet, nauče tehnike samo-masaže.
Da biste poboljšali stvaranje i izlučivanje inzulina, primenite efekte na gušteraču:
- elektroforeza heparina, nikotinske kiseline, magnezijuma, bakra, cinka,
- pulsne struje (sinusno modulirano),
- visokofrekventna DMV terapija,
- ultrazvuk
- magnetoterapija.
Uobičajene metode fizioterapije za dijabetes tipa 1 uključuju:
- elektrosleep - smiruje, smanjuje pritisak, poboljšava apsorpciju kisika i glukoze u moždanim tkivima,
- transkranijalna elektroanalgezija pulsirajućim strujama - normalizuje aktivnost autonomnog sistema, ublažava umor i glavobolje,
- intravenozno zračenje krvi - povećava funkciju imunološkog sistema, potiče metaboličke procese, sprečava napredovanje ateroskleroze,
- opća magnetoterapija - vraća mikrocirkulaciju, metabolizam tkiva,
- sesije hiperbarične oksigenacije - povećati kapacitet kisika u krvi, sniziti nivo šećera, povećati osjetljivost na inzulin,
- unos mineralnih voda - poboljšava jetru i gušteraču, podstiče aktivnost creva, što čisti organizam od viška glukoze i holesterola,
- kupke s kisikom, radonom, terpentinom, sumporovodikom, jod-bromom - normaliziraju metabolizam, rad kardiovaskularnog i živčanog sustava.
Načini davanja inzulina
Tradicionalna i najčešća je metoda ubrizgavanja. Omogućuje upotrebu štrcaljke ili olovke. To stvara neugodnosti pacijentima zbog potrebe opetovane punkcije kože, obaveznog održavanja sterilnosti potkožnim ubrizgavanjem.
Alternativni i perspektivniji način je inzulinska pumpa. To je uređaj koji iz kontrolnog sistema isporučuje inzulin po komandi. Pomoću metode pumpe možete unaprijed programirati način davanja, koristiti frakcijsku isporuku i kratki ili ultra-kratki inzulin. Ritam unosa hormona približava se fiziološkom.
Pumpe nove generacije postale su kompaktnije, postoje modeli bez priključnih cijevi, i što je najvažnije, pojavile su se dodatne funkcije u njima:
- mjerenje šećera
- praćenje glikemije
- samo prilagođavanje doze ovisno o promjeni količine glukoze u krvi.
Vjerojatno se može pojaviti prijenosni uređaj koji ima sve funkcije gušterače. To znači da mu neće trebati učešće pacijenta u regulaciji glikemije, što se događa u zdravom tijelu.
Drugi smjer je potraga za primjenom inzulina u inhalacijama ili tabletama. Provodi se zadnja faza ispitivanja ultrazvučnog inzulina primjenom Technosphere tehnologije za ubrizgavanje aerosola u nos. Također je izumljen flaster s inzulinom, koji je mikro rezervoar s hormonom opremljenim s izuzetno malim iglicama.
Flaster sa inzulinom
Uvođenje produženih i dugotrajnih lijekova na tržište se nastavlja, što će pomoći smanjenju učestalosti injekcija.
U fazi laboratorijskih istraživanja su inzulin koji:
- početi djelovati brže od prirodnog,
- imaju nisku sposobnost izazivanja alergija,
- nemaju udaljeni mitogeni učinak (ne potiču rast i dijeljenje stanica pri dugotrajnoj primjeni).
Pogledajte video o liječenju dijabetesa tipa 1:
Transplantacija gušterače
U svijetu je obavljeno oko 200 transplantacijskih operacija, i cijelog organa i njegovih dijelova, kompleksa sa dvanaesnikom, bubrezima i jetrom. Njihova djelotvornost ostaje izuzetno niska zbog lošeg preživljavanja gušterače i potrebe intenzivne terapije lijekovima koji suzbijaju imunološki sustav, reakciju odbacivanja.
U ovom je području zacrtan novi smjer. Predlaže se korištenje matičnih ćelija i reprogram za proizvodnju inzulina. Američki naučnici izolirali su jezgro ćelije kože i presađivali u oplođeno, nuklearno jaje.
Rezultat je bio klon pluripotentnih matičnih ćelija. To znači da se s bilo kojim funkcijama mogu pretvoriti u zrele osobe. Za tridesetogodišnji pacijent sintetizovan je dovoljan broj ćelija otočića B, koji su zatim uneseni u tkivo gušterače.
DNK vakcina
Kako bi se spriječilo autoimuno uništavanje otočnog dijela gušterače, stvoreno je obrnuto cjepivo. Ne povećava imunitet, već, naprotiv, nakon primjene pomaže neutralizaciju T-limfocita. Te ćelije su direktan uzrok smrti tkiva koje sintetiše inzulin.
Kao rezultat uvođenja lijeka, s radnim nazivom BHT-3021, povećava se sadržaj C-peptida. Održava intenzitet stvaranja sopstvenog insulina. Stoga možemo pretpostaviti da je u gušterači započeo proces obnavljanja funkcije. Prednost metode bila je odsutnost bilo kakvih značajnih posljedica upotrebe vakcine. Imunobiološki pripravak primjenjivan je 12 tjedana, a njegovo djelovanje trajalo je 2 mjeseca.
I ovdje je više o invalidnosti kod dijabetesa.
Dijabetes tipa 1 zahtijeva doživotnu inzulinsku terapiju, dijetalnu prehranu i doziranu fizičku aktivnost. Najefikasniji i najsigurniji inzulin dobiven genetskim inženjeringom. Shema njegove upotrebe trebala bi biti što bliža prirodnom ritmu sekrecije. Rehabilitacijski kompleks uključuje fizioterapiju, spa tretman.
Nove metode koje obećavaju su: poboljšanje insulinske pumpe, razvoj metoda za ubrizgavanje inzulina, ubrizgavanje DNK vakcine, transplantacija matičnih reprogramiranih ćelija.
Invalidnost s dijabetesom se formira, daleko od svih pacijenata. Dajte mu, ako postoji problem sa samoposluživanjem, možete ga dobiti sa ograničenom pokretljivošću. Izvlačenje iz djece, čak i sa dijabetesom ovisnim o inzulinu, moguće je u dobi od 14 godina. Koja grupa i kada se registriraju?
Provođenje alternativnog liječenja dijabetesa općenito je dozvoljeno i za tip 1 i za tip 2. Međutim, samo podložna nastavljenoj terapiji lijekovima. Koje se metode mogu koristiti? Koji lijekovi se preporučuju starijim osobama?
Hipoglikemija se javlja kod dijabetes melitusa barem jednom u 40% bolesnika. Važno je znati njegove znakove i uzroke kako biste pravovremeno započeli liječenje i provoditi profilaksu tipa 1 i 2. Noć je posebno opasna.
Sprečavaju se komplikacije dijabetesa bez obzira na njegovu vrstu. Važno je kod djece tokom trudnoće. Postoje primarne i sekundarne, akutne i kasne komplikacije kod dijabetesa tipa 1 i 2.
Da biste razumjeli kakve vrste dijabetesa postoje, utvrditi njihove razlike može biti prema tome što osoba uzima - da je ovisan o insulinu ili na tabletama. Koja je vrsta opasnija?
Novi tretmani za dijabetes tipa 1
 Patologija prvog tipa razvija se zbog nedostatka funkcionalnosti pankreasa, a hormon inzulin se ne proizvodi u tijelu dijabetičara. Klinička slika je akutna, simptomi su jako progresivni.
Patologija prvog tipa razvija se zbog nedostatka funkcionalnosti pankreasa, a hormon inzulin se ne proizvodi u tijelu dijabetičara. Klinička slika je akutna, simptomi su jako progresivni.
U srcu bolesti, kao što je gore spomenuto, je uništavanje ćelija koje proizvode hormon u ljudskom tijelu. Glavni uzrok koji dovodi do takvih poremećaja je genetska predispozicija za bolest.
U medicinskoj praksi razlikuju se i pretpostavke koje izazivaju patologiju: bolesti virusne prirode, stres, nervna napetost, oslabljena funkcionalnost imunološkog sistema.
U liječenju dijabetesa tipa 1 pojavile su se nove metode koje se temelje na modificiranim ćelijama jetre, i njihovoj sposobnosti stvaranja inzulina pod utjecajem određenih terapija.
U liječenju dijabetesa tipa 1 mogu se razlikovati sljedeće metode:
- Transplantacija smeđe masti. Klinička istraživanja pokazala su da ovaj postupak osigurava normalizaciju glukoze u tijelu, smanjuje potrebu za visokim dozama hormona.
- Naučnici su razvili uređaj u obliku posebnog uređaja za čitanje informacija, koji pomoću laserskog otiska određuje koncentraciju šećera u krvi.
- Lijek je razvijen u obliku vakcine koji pomaže imunološkom sistemu da "nauči" da ne napada stanice koje osiguravaju proizvodnju hormona u tijelu. Pod utjecajem lijeka dolazi do inhibicije upalnih procesa, koji su usmjereni na gušteraču.
- U 2016-2017 godini razvijen je novi inhalator koji ubrizgava glukagon direktno u nos. Vjeruje se da je ovaj uređaj praktičniji za upotrebu, a njegova cijena nije previsoka.
Među novim proizvodima može se izdvojiti kompanija lijekova Sanofi-Aventis, koja se zove Lantus Solontar. Na temelju mišljenja liječnika, ovo je takav lijek, zahvaljujući kojem možete nadoknaditi prvu vrstu bolesti što je prije moguće.
Lijek Lg-GAD2 jedinstveno je sredstvo koje pomaže zaustaviti napad imuniteta na stanice gušterače, uslijed čega je moguće održavati određeni broj funkcionalnih stanica.
Svjetske vijesti o dijabetesu tipa 1

Kao što znate, dijabetička patologija tipa 1 razvija se zbog gubitka sposobnosti stanica pankreasa da proizvode inzulin.
Takva bolest ima izražene simptome i brzi razvoj.
Pored nasljedne predispozicije, faktori koji izazivaju takav dijabetes mogu biti prenijeta infekcija, stalna nervna napetost, neispravnost imunološkog sistema i drugi.
Prije toga, napad dijabetesa tipa 1 bio je moguć samo injekcijama inzulina. Posljednjih godina u tom je području napravljen napredak.
Sada se dijabetes tipa 1 može liječiti novim metodama, koje su zasnovane na upotrebi modificiranih ćelija jetre i njihovoj sposobnosti stvaranja inzulina pod određenim uvjetima.
Trajni inzulin - najočekivaniji proboj

Kao što znate, savremeni inzulin, koji koriste dijabetičari, dugotrajno doprinosi postepenom smanjenju nivoa šećera, kao i ubrzanom.
Za stabilizaciju dobrobiti pacijenti koriste obje vrste lijekova. Međutim, čak i vješta kombinacija nabrojanih opcija lijeka ne omogućava postizanje stabilno dugog učinka.
Stoga je dugi niz godina kontinuirani inzulin ostao san dijabetičarima. Relativno nedavno, naučnici su se ipak uspjeli probiti.
Naravno, ovo nije trajni inzulin, što podrazumijeva jednu primjenu lijeka. Ali ipak je ova opcija već značajan korak naprijed. Govorimo o inzulinu dugog djelovanja, koji su izmislili američki naučnici.
Produljeni učinak postiže se zbog prisutnosti polimernih aditiva u sastavu proizvoda, koji omogućavaju tijelu pružanje hormona GLP-1 potrebnog za zdravo stanje za redom duže.
Transplantacija smeđe masti
Naučnici testiraju ovu tehniku duže vrijeme, ali tek od nedavno stručnjaci su mogli dokazati njenu korist.
Eksperiment je proveden na laboratorijskim glodarima, a njegova efikasnost bila je očigledna.
Nakon procesa transplantacije nivo glukoze u tijelu se smanjio i nije se povećavao s vremenom.
Kao rezultat toga, tijelu više nisu potrebne visoke doze inzulina.
Unatoč dobrim rezultatima, prema mišljenju naučnika, metoda zahtijeva dodatna proučavanja i testiranja, za šta su potrebna znatna sredstva.
Transformacija matičnih ćelija u beta ćelije

Liječnici su uspjeli dokazati kako se početak dijabetičkog procesa događa kada imunološki sustav počne odbacivati beta stanice odgovorne za proizvodnju inzulina u gušterači.
Međutim, relativno nedavno su naučnici uspjeli otkriti druge beta stanice u tijelu koje bi, prema riječima stručnjaka, ako se pravilno koriste, mogle u potpunosti zamijeniti analog koji je odbačen imunitetom.
Ostale novosti

Postoje i neki drugi inovativni pomaci usmjereni na borbu protiv dijabetesa.
Jedna od vodećih metoda, kojoj stručnjaci trenutno posvećuju veliku pažnju, jeste dobijanje novih ćelija pankreasa umjetnim korištenjem 3D štampanja novih tkiva.
Pored gore spomenute metode, posebnu pažnju zaslužuje i razvoj australijskih naučnika. Otkrili su prisustvo hormona GLP-1, koji je odgovoran za proizvodnju inzulina, u otrovima ehidne i platiša.
Prema naučnicima, kod životinja djelovanje ovog hormona daleko prevazilazi ljudsku pandan u smislu stabilnosti. Zbog ovih karakteristika, supstanca izvađena iz životinjskog otrova može se uspešno upotrijebiti u razvoju novog antidijabetičkog lijeka.
Novo u dijabetesu tipa 2




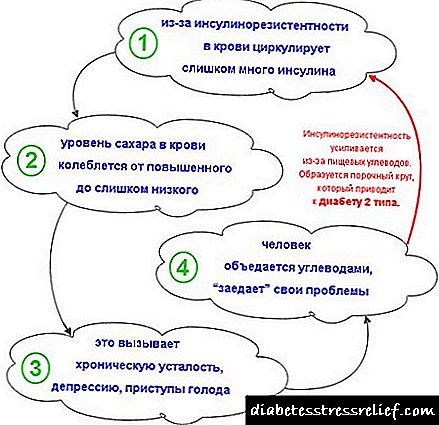
Ako govorimo o dijabetesu tipa 2, razlog za razvoj takve patologije je gubitak sposobnosti stanica da stanice koriste inzulin, uslijed čega se ne samo šećer, nego i sam hormon mogu akumulirati u tijelu.
Prema riječima ljekara, glavni razlog nedostatka osjetljivosti tijela na inzulin je nakupljanje lipida u ćelijama jetre i mišića.
U tom slučaju, najveći dio šećera ostaje u krvi. Dijabetičari koji pate od bolesti drugog tipa izuzetno retko koriste injekcije insulina. Zato za njih naučnici razvijaju malo drugačije metode za uklanjanje uzroka patologije.
Metoda disocijacije mitohondrija

Metoda se temelji na prosudbi da je glavni razlog za razvoj patologije nakupljanje lipida u mišićima i jetri.
U ovom slučaju naučnici su izvršili uklanjanje viška tjelesne masti u tkivima koristeći modificirani pripravak (jedan od oblika FDA). Kao rezultat smanjenja lipida, ćelija vraća sposobnost percepcije inzulina.
Trenutno se lijek uspješno testira kod sisara. Međutim, vjerovatno je da će za osobu biti korisno, učinkovito i sigurno.
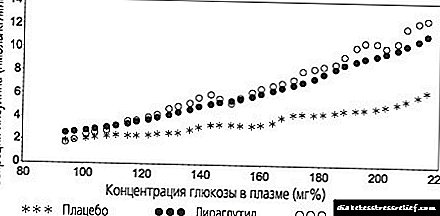
Incretini - nova prekretnica u terapiji
Incretini su hormoni koji potiču proizvodnju inzulina. Uzimanje lijekova ove grupe pomaže u smanjenju razine glukoze u krvi, stabilizaciji težine, pozitivnim promjenama na srcu i krvnim žilama.
Inkreti isključuju razvoj hiperglikemije.

Glitazoni su inovativni lijekovi koji su dizajnirani da povećaju osjetljivost ćelija na inzulin.
Tablete se uzimaju tokom obroka i isperu vodom. Unatoč činjenici da Glitazoni daju dobar učinak, dijabetes je nemoguće izliječiti takvim pilulama.
Međutim, stalna upotreba lijekova iz ove skupine doprinosi razvoju nuspojava: edemu, krhkosti kostiju, povećanju tjelesne težine.
Matične ćelije

Osim upotrebe lijekova za snižavanje šećera, liječenje bolesti uklanjanjem ćelijske patologije ne može biti manje učinkovito u borbi protiv dijabetesa tipa 2.
Proces uključuje dva koraka. Prvo, pacijent odlazi na kliniku, gdje uzima potrebnu količinu biološkog materijala (krv ili cerebrospinalnu tečnost).
Zatim se stanice uzimaju iz uzetog dijela i razmnožavaju, povećavajući njihov broj za oko 4 puta. Nakon toga, tek izrasle ćelije unose se u tijelo, gdje počinju popunjavati oštećeni prostor tkiva.
Magnetoterapija

Dijabetes tipa 2 može se liječiti magnetoterapijom. Da biste to učinili, upotrijebite poseban uređaj koji emitira magnetske valove.
Zračenje povoljno utiče na rad unutrašnjih organa i sistema (u ovom slučaju krvnih sudova i srca).
Pod utjecajem magnetskih valova dolazi do povećanja cirkulacije krvi, kao i do njenog obogaćivanja kisikom. Kao rezultat, nivo šećera pod utjecajem valova aparata opada.
Moderni lijekovi za snižavanje šećera u krvi
Moderni lijekovi usmjereni na snižavanje glukoze u krvi uključuju Metformin ili Dimetil Biguanid.

Lijek pomaže u smanjenju šećera u krvi, povećanju osjetljivosti ćelija na inzulin, kao i smanjenju apsorpcije šećera u stomaku i ubrzavanju oksidacije masnih kiselina.
U kombinaciji s gore navedenim agensom mogu se koristiti i Glitazon, inzulin i sulfonilureja.
Kombinacija lijekova ne samo da može postići pozitivan rezultat, već i konsolidirati učinak.
Najnovija otkrića u prevenciji bolesti

Dijabetes se plaši ovog lijeka, poput vatre!
Samo trebate prijaviti ...
Jedno od otkrića koje omogućava ne samo borbu protiv hiperglikemije, već i sprečavanje nastanka bolesti je uklanjanje lipida iz ćelija jetre i mišića.
Uprkos raznovrsnim inovativnim metodama, najefikasniji način održavanja zdravlja je slijediti dijetu.
Potrebno je zaboraviti i na odricanje od loših navika i redovite pretrage krvi na šećer u slučaju nasljedne predispozicije za razvoj dijabetesa.
Srodni videozapisi
O novim metodama liječenja dijabetesa tipa 1 i 2 u videu:
Ako vam je dijagnosticiran dijabetes, a želite isprobati neku od inovativnih metoda liječenja za sebe, obavijestite svog liječnika. Moguće je da će ove vrste terapije pomoći da se postigne željeni efekat i da se riješe napadaja hiperglikemije na duže vrijeme.
Vrste dijabetesa

Postojanje našeg tijela je nemoguće bez unosa glukoze u svaku ćeliju. To se događa samo u prisustvu hormona ─ inzulina. Veže se za posebni površinski receptor i pomaže molekuli glukoze da uđe unutra. Ćelije gušterače sintetišu inzulin. Nazivaju se beta ćelijama i sakupljaju se u otočićima.
Hormon glukagon takođe sudjeluje u razmjeni glukoze. Proizvode ga i stanice gušterače, ali ima suprotan učinak. Glukagon podiže šećer u krvi.
Dijabetes melitus je dvije vrste. U prvoj vrsti se inzulin uopće ne proizvodi. Do toga dolazi zbog autoimunog oštećenja beta ćelija. Zbog toga sva glukoza cirkuliše u krvi, ali ne može proći u tkiva. Ova vrsta bolesti pogađa djecu i mlade.
Kod dijabetesa tipa 2 proizvodi se inzulin. Međutim, receptori na površini ćelija gube osjetljivost na hormon. Vezivanje inzulina na receptor nije signal za prodiranje glukoze u ćeliju. Krajnji rezultat je i gladovanje tkiva i višak šećera u krvi. Bolest je uobičajena među ljudima starijim od 40 godina koji imaju višak kilograma.
Dijabetes tipa 2
Krajnji cilj je snižavanje glukoze u krvi. To ovisi o mnogim faktorima, uključujući tjelesnu težinu. Što je veći, to je veći šećer u krvi na glasu i nakon jela.
Dobar rezultat može se postići gubitkom kilograma. Postoje slučajevi kada je pacijent sa tek dijagnosticiranom bolešću strogo slijedio dijetu i smanjio svoju težinu. Ovo je bilo dovoljno za stabilnu normalizaciju nivoa šećera u krvi i povlačenje lijekova.
Novi lijekovi
Liječenje dijabetesa tipa 2 započinje tabletama. Prvi propisani metformin povezuje lijekove iz skupine sulfoniluree. Nedavno su se pojavile dvije fundamentalno nove klase lijekova.
Prva klasa su lijekovi gliflozinske grupe. Mehanizam njihovog djelovanja temelji se na povećanom izlučivanju glukoze u urinu. To dovodi do nižeg šećera u krvi. Kao rezultat toga, aktivira se proizvodnja inzulina od sopstvenih beta ćelija. Dugotrajna upotreba gliflozina dovodi do gubitka težine kod mnogih pacijenata.
U praktičnoj medicini se već koristi lijek ove grupe. Aktivna supstanca je dapagliflozin. Obično se koristi kao lijek druge linije s neučinkovitošću tradicionalnog liječenja.
Druga klasa su inkretinski mimetici, odnosno tvari koje ih oponašaju. Inkreti su posebni hormoni koje proizvode ćelije crevne stijenke nakon jela. Pomažu u smanjenju razine glukoze nakon obroka. Kod dijabetesa je njihova prirodna sekrecija smanjena. Najvažniji od njih je peptid sličan glukagonu (GLP-1).
U ovoj klasi postoje dvije podskupine. Jedna podskupina onesposobljava enzime koji uništavaju njihove vlastite inkretene. Stoga djelovanje ovih hormona traje duže nego inače. Ti se lijekovi nazivaju gliptini.
Oni imaju sledeće efekte:
- Potaknite proizvodnju inzulina. Štoviše, to se događa samo ako je razina glukoze viša nego na prazan stomak.
- Suzbiti lučenje hormona glukagona, koji povećava nivo glukoze u krvi.
- Doprinosi razmnožavanju beta ćelija pankreasa.
Svi ovi mehanizmi dovode do smanjenja šećera u krvi. U našoj zemlji registrovani su lekovi sa aktivnom supstancom sitagliptin, vildagliptin i saksagliptin. Endokrinolozi ih već koriste kao lijekove druge linije.
Druga podgrupa su agonisti GLP-1 receptora. Lijekovi djeluju na peptidne receptore poput glukagona i oponašaju njegovo djelovanje. Osim glavnog učinka, usporavaju pražnjenje želuca i crijeva. Takođe doprinosi smanjenju glukoze u krvi i smanjenju apetita. Stalna upotreba ovih lijekova dovodi do gubitka kilograma.
Na ruskom tržištu predstavljen je samo jedan lek iz ove grupe. Njegova aktivna supstanca je eksenatid, dostupan je u obliku otopine za injekciju. Međutim, lijek se još uvijek nije široko koristio zbog visoke cijene.
Hirurške metode
U suvremenom svijetu bariatrična hirurgija postaje sve češća. Liječenje dijabetesa u ovom se slučaju svodi na borbu protiv pretilosti operativnim zahvatom. U našoj zemlji takva se metoda retko koristi.70% takvih operacija obavlja se u Moskvi. Suština intervencije je smanjenje volumena želuca ili smanjenje apsorpcijske površine crijeva. To dovodi do trajnog gubitka težine, dijabetes se lakše ili potpuno izliječi.
Pregled takvih pacijenata pet godina nakon intervencije pokazao je da se trećina njih riješila bolesti, a trećini pacijenata povučena inzulina.
Uz svu raznolikost novih lijekova i metoda, osnova liječenja dijabetesa je promatranje kompetentnog liječnika i stalno samopregled pacijenta.
Nove ideje za liječenje dijabetesa tipa 1

Tradicionalno dijabetes tipa 1 liječi se primjenom inzulina izvana. Vrlo je prikladno to učiniti uz pomoć inzulinske pumpe koja vam je stalno pod kožom. To može značajno smanjiti broj injekcija.
Ali tretman inzulinom ne štedi vas od komplikacija. U pravilu se razvijaju s trajanjem bolesti od nekoliko desetina godina. Ovo je lezija bubrega, očiju, živčanih debla. Komplikacije značajno smanjuju kvalitetu života i mogu dovesti do smrti pacijenta.
Nova metoda odnosi se na ćelijsku terapiju. Naučnici su prisiljavali stanice žlijezda slinovnica da proizvode inzulin. U normalnim uvjetima luče malu količinu ovog hormona.
Eksperiment je proveden na glodarima kod kojih je dijabetes bio umjetno formiran. U eksperimentu su izolirane ćelije pljuvačnih žlijezda kod životinja i uzgajane u posebnim uvjetima. Istovremeno su stekli sposobnost proizvodnje iste količine inzulina kao i beta ćelije gušterače. Njegova količina ovisila je o razini glukoze u krvi, kao što se događa u zdrave osobe. Tada su ove ćelije uvedene u trbušnu šupljinu.
Nakon nekog vremena pronađeni su u gušterači eksperimentalnih životinja. Nisu pronađene ćelije pljuvačnih žlijezda u ostalim organima trbušne šupljine. Nivo šećera u štakoru brzo se spustio na normalnu razinu. Odnosno, u eksperimentu je liječenje dijabetesa ovom metodom bilo uspješno.
Dobro je jer se koriste njegove vlastite ćelije. Za razliku od presađivanja tkiva donora, reakcija odbacivanja potpuno je isključena. Ne postoji rizik od razvoja tumora koji naučnici primijećuju dok rade sa matičnim ćelijama.
Izum se trenutno međunarodno patentira. Značaj ovog otkrića teško je precijeniti. To daje nadu da će dijabetes tipa 1 biti izlečiv.