Benigni tumori gušterače
Pankreatitis je često kompliciran dodatnim bolestima. Jedna od njih je cista pankreasa, čije je liječenje komplicirano genetskim poremećajima u tijelu (i cijelom tijelu). Broj otkrića povećao se pojavom novih metoda dijagnostike (magnetska rezonanca i računarska tomografija, ultrazvuk).
Pankreatitis je kompliciran kapsulama s tekućinom u 18%, ostali slučajevi uzrokovani su ozljedama koje zahtijevaju operativni zahvat. Petina pacijenata izliječena je alternativnim metodama ili spontano. Preostalima pacijenata neugodna je cista pankreasa, čija se operacija smatrala jedinim rješenjem (drenaža). Operacija se smatra složenom, prijeti peritonitisom, apscesima trbušne šupljine, suppuracijom, krvarenjem.
Uklanjanje ciste pankreasa
U osamdeset slučajeva ljekari preporučuju uklanjanje ciste pankreasa, upozoravajući na moguće posljedice. Složenost intervencije kirurga u procesu liječenja dovela je do potrage za novim metodama. Izlaz je bio nekoliko metoda za koje nije potrebno otvaranje kože (operacija):
- drenaža kroz kožu - nužno u kombinaciji sa kontrolom organa pomoću ultrazvuka (ili rendgenske televizije)
- probijanje kroz kožu aspiracijom - izvodi se iglom pod ultrazvučnim pregledom
U oba slučaja lokalna anestezija, kapsula se probije iglom od 1,7 mm, sadržaj se evakuiše. Kanal za probijanje je bougie, postavljena je dvomilimetrska odvodnja. Nedostatak ove metode je opasnost od ozljede pograničnih organa, komunikacije retroperitonealnog i unutrašnjeg prostora. Uklonite nedostatak kontrastacijom kada pacijent popije čašu barijevog sulfata, što omogućava jasno razlikovanje susjednih organa.
Liječenje ciste pankreasa
Sigurno uklanjanje cista na gušterači nije uvijek moguće, stoga gastroenterolozi preporučuju dekocije i infuzije ljekovitog bilja. Češće se koriste posteljinom, mulleinom, irovicom, djetelinom, bademom. Svi se uzimaju bolesni prije jela, uzimaju se decokcije, filtriraju. Doziranje je kašika. Opsežna tehnika koristi narodni recept:
- celandin, kalendula, jajolik u istim dijelovima inzistiraju na 120 minuta (mjesec dana liječenja 50 g dnevno)
- po završetku prethodnog tretmana odmah kreću novi - neven, plantain (strelice), tans po prethodnom receptu, ali, pola godine
Usporava rast tekućih kapsula s infuzijom mahuna od graha, stigme kukuruza, lišća jagode, borovnica i lingonberryja. Polomjesečni kurs je siguran za bilo koje doba, pauza je jednaka trajanju liječenja, što se ponavlja više puta.
Operacija ciste pankreasa
Kada je u pitanju uklanjanje ciste pankreasa, prvo što trebate odabrati je metoda hirurškog liječenja. To ovisi o njegovoj veličini i lokaciji. Radikalna konzervativna operacija - resekcija gušterače - provodi se na mjestu zahvaćenom cistom. Moguće je liječiti na ovaj način, pod uvjetom da je neoplazma relativno male veličine i da je istinite u prirodi. U tom slučaju mjesto tumora treba biti na odjelima gušterače, zvanim distalno.
Ako je neoplazma prepoznata kao pseudocista, ova hirurška intervencija se ne može izvesti, jer spoljni deo takvih formacija formiraju obližnji unutrašnji organi. Na operacije drenažne prirode pribjegavaju se slučajevima posebne vrste namotavanja na organu - pseudocista. Ako se nalazi u kaudalnoj regiji organa, tada se radi cistogastrostomija. U slučajevima pojave malih tumora liječenje ciste pankreasa provodi se transduodenalnom cistoduodenostomijom. Provodi se stvaranjem tumora u glavi organa. Ako postoji jaz i postoji vjerojatnost gnojnog peritonitisa, provodi se marsupializacija. To je drenaža uz pomoć njezinog hemiranja do peritoneuma. Ovakvoj operaciji se retko pribegava.
Cista pankreasa je patološko stanje u kojem se u šupljinskom sloju organa formiraju strukture šupljine ispunjene pankreasnom sekrecijom i tkivom detritusom. U cističnim šupljinama stanice gušterače se nekrotiziraju (umiru), zamjenjujući ih vlaknastim tkivima. Ciste predstavljaju ozbiljnu zdravstvenu opasnost zbog rizika od degeneracije u maligne strukture, mogu se oblikovati kod muškaraca i žena, a djeca nisu izuzetak.
Mehanizam i uzroci razvoja patologije
Gušterača ima važnu ulogu u razgradnji i kasnijoj apsorpciji proteina, ugljikohidrata, masti. Organ ima alveolarnu strukturu koja predisponira pojavu cista. Stvaranje cističnih struktura u žlijezdi nije norma i nastaje zbog urođenih kvarova u stvaranju organa ili sekundarnih faktora.
Mehanizam nastanka zasnovan je na uništavanju vlastitih tkiva organa. Pod utjecajem negativnih faktora grozdovi mrtvog tkiva formiraju se u parinematskom sloju gušterače, tijelo razlikuje patološko područje od zdravih - formira se kapsula iz vezivnih ili vlaknastih ćelija. Kapsula se postepeno puni zrnastim sadržajem i tajna - tako se pojavljuje cista.
Uobičajeni uzroci pojave patologije:
- kongenitalna začepljenje kanala žlezde,
- prisustvo kamenja
- pankreatitis - akutni, hronični, alkoholni,
- nekroza pankreasa,
- povrede organa
- endokrine bolesti - gojaznost, dijabetes,
- infekcija parazitima.
Klasifikacija patologije
Ciste su klasificirane u:
- Točno (kongenitalno) - šupljine u žlijezdi su prisutne od rođenja, mehanizam formiranja položen je u prenatalnom razdoblju. Kongenitalne ciste se ne povećavaju u veličini, njihova se šupljina u potpunosti sastoji od pločastih ćelija. Pojava pravih cista zbog začepljenja žljezdanih kanala pankreasa dovodi do upale s formiranjem vlaknastog tkiva - ova se patologija naziva "cistična fibroza", odnosno policistična.
- Lažne (pseudociste) - formacije šupljine koje su se pojavile na pozadini upalnih procesa u gušterači, povreda i drugih faktora sekundarne prirode.
Patološke šupljine mogu se oblikovati u različitim dijelovima gušterače - na glavi, tijelu i repu. Prema statističkim podacima, cista glave se rijetko dijagnosticira, u 15% svih slučajeva 85% je uzrokovano cističnom lezijom tijela i repa organa. U skoro 90% slučajeva ciste su sekundarne prirode i razvijaju se u pozadini prenesenog pankreatitisa. 10% slučajeva je povezano sa traumom organa.
Atlanta klasifikacija se primjenjuje na cistične formacije koje su se pojavile nakon akutnog pankreatitisa:
- akutne ciste - pojavljuju se brzo, nemaju dobro oblikovane zidove, kanali žlezde, parhematični sloj ili vlakna mogu delovati kao šupljina,
- subakutni (hronični) - razvijaju se od akutnih jer se zidovi šupljina formiraju iz vlaknastih i granulacijskih tkiva,
- apsces - gnojna upala strukture, šupljina je ispunjena seroznim sadržajem.
Sa stanovišta toka patologije, ciste su:
- komplicirano fistulama, krvlju, gnojom ili perforacijom,
- nekomplikovano.
Klinička slika
Simptomi ciste pankreasa nisu uvijek uočljivi. Kliničke manifestacije nastaju zbog veličine šupljina, njihove lokalizacije, porijekla. U prisustvu pojedinačnih cističnih formacija u žlijezdi veličine do 50 mm nema očiglednih znakova - cista ne pritiska na kanale i susjedne organe, ne komprimira živčane završetke - pacijent ne doživljava nelagodu.
Prisustvo velikih više šupljina daje žive kliničke manifestacije, klasičan simptom je bol. Priroda boli može odrediti stepen cistične lezije:
- kada se formiraju lažne ciste protiv pankreatitisa, bol je snažna i oštra, prekriva lumbalnu regiju i lijevu stranu,
- netolerantni bolovi koji se pojave iznenada mogu ukazivati na puknuće ili suppuraciju šupljine, posebno ako pacijent ima temperaturu,
- prisustvo ciste koja stisne solarni pleksus daje do znanja da sa sobom peče bol koji zrači u leđa.
Pored bola, patologija se manifestuje i drugim simptomima:
- mučnina i povraćanje
- poremećaj stolice, uključujući steatorreju (kapljice masti u stolici),
- probavni poremećaji, slaba apsorpcija hranjivih sastojaka i gubitak težine,
- smanjen apetit
- groznica do subfebrilnih cifara.
Komplikacije
Cista gušterače je posebno opasna zbog mogućnosti degeneracije u karcinom tumora. Cistične šupljine po strukturi mogu biti benigne i zloćudne. Rak gušterače je teško, gotovo neizlječivo stanje, koje karakterizira brz tijek i opsežne metastaze. Benigne ciste nisu ništa manje opasne zbog rizika od puknuća i naknadnog razvoja peritonitisa.
Formiranje fistule je još jedna ozbiljna komplikacija. Perforacijom cističnih formacija pojavljuju se potpune i nepotpune fistule - patološki prolazi koji komuniciraju s vanjskim okruženjem ili drugim organima. Prisutnost fistula povećava rizik od infekcije i razvoja bakterijskih procesa.
Velike ciste pritiskaju na sudove i kanale žlezde i susedne organe trbušne šupljine, što izaziva negativne posledice:
- razvoj opstruktivne žutice sa lokalizacijom cista u glavi,
- oticanje na nogama pri stiskanju portalne vene,
- disuricnih poremecaja sa pritiskom na mokraćni trakt,
- crijevna opstrukcija kod istiskivanja lumena u crevnim petljama (rijetko stanje koje se javlja u prisustvu velikih cista pankreasa).
Otkrivanje patologije
Ljekar koji pregledava i liječi osobe kod kojih postoji sumnja na cistu pankreasa, gastroenterolog je. Na početnom tretmanu potrebna je anamneza, pojašnjenje pacijentovih pritužbi i pregled palpacijom. Ručnim pregledom trbušne regije može se osjetiti izbočina sa jasnim granicama. Potpuni pregled uključuje kombinaciju laboratorijskih i instrumentalnih metoda.
Popis laboratorijskih pretraga uključuje krvne testove, uključujući i biohemiju. Uz prisustvo patologije, otkrit će se pomaci u indikacijama ESR-a i bilirubina (porast), leukocitoza, pojačana aktivnost alkalne fosfataze. Analiza urina može indirektno pokazati znake upale kod kompliciranih cista - u urinu se nalaze uobičajeni urin i bijela krvna zrnca.
Pouzdane informacije prilikom potvrđivanja patologije izvode se instrumentalnim metodama:
- Ultrazvuk vam omogućava da odredite veličinu cističnih šupljina, njihov broj, prisustvo komplikacija,
- MRI omogućava jasno i precizno procenjivanje veličine, odnosa cističnih struktura sa kanalima žlezde,
- scintigrafija (radionuklidna slika) koristi se kao dodatna metoda za razjašnjenje lokacije patološke šupljine u parinhamu žlezde,
- endoskopska retrogradna kolangiopankretografija kao visoko precizna metoda daje detaljne detalje o strukturi šupljine, njenoj strukturi i povezanosti s kanalima, ali nosi visoki rizik od infekcije tijekom pregleda,
- Za identificiranje granica šupljina koristi se panoramski radiograf trbušne šupljine.
Ako je struktura unutrašnjeg sloja cističnih formacija nejasna, biopsija tkiva gušterače je obvezna za potvrđivanje ili pobijanje malignosti. Biopsija se obavlja pod nadzorom ultrazvučnog pregleda ili tokom CT pretrage. Diferencijalna dijagnoza tokom biopsije omogućava pravovremeno otkrivanje onkologije i sprečavanje rasta ćelija raka.
Liječenje ciste gušterače izvodi se hirurškim intervencijama. Lijek s potvrđenim višestrukim cistama nije efikasan. Operacija nije indicirana za pojedinačne ciste (do 30-50 mm ciste), ako ne zahvaćaju susjedne organe i ne izazivaju negativne simptome. Uklanjanje maligne ciste, čak i malih dimenzija, je neophodno kako bi se spriječile metastaze.
U hirurškoj gastroenterologiji koriste se 3 metode za borbu protiv ciste pankreasa:
- uklanjanje patoloških žarišta - resekcija,
- drenaža ciste (spoljna i unutrašnja),
- laparoskopija
Kada se izreže, uklanja se telo ciste i susedni deo pankreasa. Zapremina ekscizije ovisi o veličini šupljine, stanju parinhematskog sloja žlijezde - obavljaju resekciju glave, distalno, pankreatoduodenalno.
Unutrašnja drenaža ciste vrši se putem anastomoze između ciste i stomaka, dvanaestopalačnog creva ili tankog creva. Unutrašnja drenaža je sigurna i fiziološka metoda koja poboljšava pacijentovo stanje - osigurava se prolaz sadržaja šupljine, nestaje bol, vjerojatnost recidiva je minimalna.
Vanjska drenaža ciste provodi se složenim tijekom patologije:
- nakupljanje gnojnog eksudata,
- neformisane cistične šupljine,
- povećana vaskularizacija (stvaranje novih žila) u zidovima ciste,
- opšte kritičko stanje.
S vanjskom drenažom mogu se javiti negativne posljedice u vidu stvaranja fistule, uvećanja cista u veličini, rasta novih formacija. Povremeno se razvija sepsa. U svakom slučaju, vanjska i unutarnja odvodnjavanje provode se samo benignim strukturama.
Laparoskopija je blaga metoda, njena prednost je odsustvo opsežnih kirurških incizija i brz oporavak pacijenta. Laparoskopija je pogodna za uklanjanje glomaznih, pojedinačnih cističnih struktura. Suština ove minimalno invazivne intervencije je uvođenje igle za probijanje u problematične žarišta sa usisavanjem sadržaja.
Terapija lijekovima ima za cilj ispravljanje osnovne bolesti. U prisustvu pankreatitisa neophodno je imenovanje enzima kako bi se osigurala adekvatna probava i istovar iz gušterače. Za ublažavanje bolova koriste se antispazmodici i analgetici. Kontrola glukoze u krvi je obavezna, ako je poremećena, propisani su odgovarajući lijekovi.
Dijeta za cistične lezije temelji se na maksimalnoj štedljivosti gušterače. Pravilno organizirana prehrana može smanjiti rizik od ponovne bolesti i podržati enzimske mogućnosti žlijezde. Principi ishrane s cistom pankreasa:
- frakcijska prehrana u jednakim vremenskim intervalima (3-4 sata),
- svu hranu se temeljno obriše i nasjecka,
- metode kuhanja - kuhanje, pečenje, pirjanje,
- odbijanje masnih i prženih,
- ograničenje u kruhu i slastičarstvu,
- osnova prehrane je proteinska hrana (biljni proteini ne bi smjeli prelaziti 30% dnevne doze).
Pacijentima je strogo zabranjeno jesti masno meso, gljive, pasulj. Najkorisniji proizvodi su mliječni proizvodi s niskim udjelom masti, pileće i pureće meso, kuhana jaja, povrće nakon termičke obrade. Od pića su korisni nekoncentrirani sokovi, žele i pirjano voće. Dijeta - tokom života, najmanje opuštanje može izazvati pogoršanje.
Prognoza za preživljavanje ovisi o temeljnim uzrocima patologije, tijeku i adekvatnosti terapije. Bolest karakterizira visoki stupanj komplikacija - kod 10-50% bolesnika tok bolesti prati onkologija, infekcija i unutrašnja krvarenja. Nakon resekcije postoji šansa da nove ciste narastu.Uz liječničke savjete, redovito nadgledanje i uzimanje enzima, postoji šansa za održavanje normalnog životnog vijeka.
Da bi se spriječio povratak i održao stabilno stanje, pacijenti trebaju:
- pridržavati se dijeta
- odustati od alkohola
- pravovremeni odgovor na probleme sa gastrointestinalnim traktom.
Cistična lezija gušterače je rijetka bolest, a u nedostatku odgovarajućeg liječenja, posljedice su očajne. Mogućnosti suvremene medicine mogu uspješno prevladati bolest i omogućiti pacijentima da žive u potpunosti. Glavna stvar je rana dijagnoza i dobro odabrana metoda uklanjanja cista.
Cista pankreasa je formacija napunjena enzimskim sadržajem. Glavni uzroci njegove pojave su oštećenja uslijed traume ili upale.
Simptomi ovise o lokaciji i veličini formacije. Dijagnoza uključuje ultrazvuk, CT, MRI. Nakon njega je propisano konzervativno ili hirurško liječenje.
Vrste i razlike formacija
Klasifikacija cista na pankreasu provodi se prema prirodi toka, lokalizaciji i unutrašnjoj strukturi. Njihov izgled može se promatrati na različitim dijelovima tijela, a u vezi s tim postoje tri vrste:
- Cista glave. Manje je uobičajen od ostalih, formira se u šupljini vrećice za punjenje. Komplikacija može biti zatezanje dvanaestopalačnog creva.
- Repna cista nalazi se na uskom kraju gušterače. Njegova retroperitonealna lokalizacija ne utječe nepovoljno na susjedna tkiva.
- Tumor lokaliziran na tijelu organa jedna je od najčešćih formacija ove vrste. Prisutnost takve ciste prepredena je promjenom položaja želuca i debelog crijeva.
Struktura obrazovanja ima jasnu povezanost s uzrocima njegove pojave. Struktura varira:
- Lažna cista koja se pojavljuje nakon bolesti. Nema žlezdasti sloj epitela.
- Prava cista koja se javlja u fazi formiranja organa u maternici. Dijagnosticiran izuzetno rijetko, ima epitelni sloj.
Ako je formacija posljedica pankreatitisa, onda prema prirodi staza, prema Atlanta klasifikaciji, oni razlikuju:
- Začinjeno. Tumor u ovom slučaju nema jasnu strukturu zida.
- Subakutno, što je ograničeno vlaknastim ili granulacijskim konturama.
- Apsces koji karakterizira prisustvo gnojnog eksudata u šupljini.
Glavni uzroci razvoja tumora
Pravi oblik obrazovanja karakterističan je za intrauterine patologije organa. Odlikuje ga beznačajna veličina, odsutnost pritužbi, epitelni sloj unutar strukture. Takvu cistu možete otkriti tokom ultrazvučnog pregleda.
Ponekad pravi oblik može postati lažan. To se događa kada se pojavi primarna cista kada su kanali u maternici blokirani. Izdvaja sekret koji nastaje, što izaziva hroničnu upalu. U takvim uvjetima formira se vlaknasto tkivo, a taj se proces naziva cistična fibroza.
Uzroci pojave pseudocista su kršenje funkcionisanja tijela.
- Upalni procesi, na primjer, pankreatitis, nekroza pankreasa. Pripada najčešćim faktorima, više od 80% slučajeva lažnih formacija javlja se nakon pojave pankreatitisa.
- Pankreolitijaza, kada kamenje blokira kanale.
- Ozljeda organa Iz tog razloga se formira 14% lažnih cista. Od toga, 85% ozlijeđuje tijelo i rep žlijezde, a 15% pada na glavu.
- Nepravilna prehrana. Zlouporaba masne, začinjene hrane dovodi do pretilosti, što uzrokuje kršenje metabolizma lipida.
- Nezdrav stil života, posebno ovisnost o alkoholu.
- Tumori na organu.
- Prisutnost helminthskih bolesti, posebno cistierkoze i ehinokokoze.
- Sprovedena hirurška intervencija na bilo kojem organu gastrointestinalnog trakta.
- Dijabetes melitus.
Znakovi pojave ciste
Simptomi se mogu manifestirati kao blaga nelagoda ili jaka bol, to ovisi o veličini i mjestu formacije. Male ciste ne uzrokuju velike probleme, jer ne komprimiraju organe, izuzetak su višestruke formacije.
Ako je veličina tumora značajna, pacijent osjeća:
- Napad pankreatitisa u akutnom obliku. Paroksizmalni bolovi u pojasu povećavaju se nakon jela ili konzumiranja alkohola, a uzimanje antispazmodika i NSAID-a ne donosi olakšanje. Povraćanje, nadimanje, proliv mogu se pridružiti ovom stanju. Nakon mjesec dana, pacijent postaje bolji prije relapsa.
- Sljedeći bljesak razlikuje se po intenzitetu i trajanju.
- Prehlada, telesna temperatura mogu porasti.
- Opća slabost, koju karakterizira umor, letargija.
- Javlja se ozbiljnost, uglavnom u levom hipohondriju.
- Koža lica se mijenja, poprimajući žuti ton.
- Mokrenje postaje učestalije, žeđ ih muči.
Znakovi mogu imati vizuelni prikaz.. U tom je slučaju ispod sternuma vidljiva izbočina zida. Najčešće to ukazuje na veliku formaciju koja se nalazi na glavi žlezde.
Priroda simptoma može ukazivati na lokalizaciju obrazovanja. Ako se nalazi na glavi organa i stisne žučne kanale, onda pacijenta muče nagoni mučnine i povraćanja, žutosti integriteta.
Kada se uključi u proces glavnog kanala žlijezde, zamjećuje se probavna smetnja, proliv, jaki sindrom boli. Slabost sa vrućicom ukazuje na razvoj apscesa zbog infekcije.
Dijagnostika
Pored prikupljanja anamneze i polaganja testova, provodi se instrumentalno ispitivanje radi utvrđivanja patologije, što uključuje:
- Ultrazvuk abdomena. Ova metoda vam omogućava da utvrdite prisutnost ciste, njenu veličinu, lokaciju i oblik. Zdrava gušterača zastupljena je crnom gomoljastom ehogenom formacijom. Prisutnost ciste može se utvrditi lakšim zaobljenim područjem na tijelu organa. Ako formacija ima vlastite zidove, onda su predstavljeni jasnom konturama s glatkim rubovima.
- MRI pomaže u razlikovanju ciste od ostalih patologija sa povezanim simptomima.
- CT
- ERCP omogućava pregled zidova kanala kroz poseban endoskop i uzimanje punkcije za biokemijsku, mikrobiološku i citološku analizu. Uprkos svojoj informativnosti, takva je dijagnoza vrlo rijetka, jer ima visoki rizik od infekcije pacijenta.
Laboratorijske studije rijetko pokazuju patološke podatke, ali pomažu u utvrđivanju skrivenog krvarenja u predjelu ciste.
Tradicionalna metoda liječenja
Gastroenterolog nudi položaj na čekanju u slučaju:
- Pojedinačna pojava cista.
- Mala veličina obrazovanja (do 2-3 cm).
- Jasno ograničenje šupljine.
- Odsutnost komplikacija i efekata na susjedni organ.
U ovom slučaju, preporuke lekara uključuju dijetu i lekove:
- Antibakterijska sredstva potrebna su za sprečavanje infekcije pogođenog područja. Uglavnom se koriste tetraciklin i cefalosporinski pripravci.
- Inhibitori protonske pumpe pomažu u ublažavanju bolova i smanjenju lučenja enzima. To su Omeprazol, Omez, Rabeprazol.
- Da bi se poboljšala probava koriste se enzimski stimulansi, na primjer, Creon, Pancreatin.
Nakon mjesec dana uzimanja lijekova, oni ponovno postavljaju dijagnozu.
Ako se obrazovanje ne povećava i pacijent osjeća poboljšanje, tada gastroenterolog imenuje naknadnu posjetu ultrazvuku za šest mjeseci. Kada terapija ne donese željeni efekat i cista i dalje raste, propisana je zakazana operacija.
Pacijente često zanima može li se obrazovanje riješiti. Postoje slučajevi kada je nakon 3-5 mjeseci, pravilnom ishranom i uzimanjem odgovarajućih lijekova, tumor nestao. Ali to se uglavnom odnosi na lažne ciste, proistekle iz pankreatitisa. Za hronični tijek bolesti karakterističan je brzi razvoj procesa.
Kada je potrebna operacija?
S neefikasnošću konzervativnog liječenja indicirana je operacija. Poznato je nekoliko metoda hirurške intervencije, uključujući minimalno invazivne zahvate.
Perkutano uklanjanje ciste karakterizira najmanji rizik od komplikacija. Ova metoda je efikasna u pronalaženju pojedine formacije na tijelu ili glavi organa.. Tijekom operacije zahvaćeno područje se anestezira, nakon čega se aspirator ili igla za probijanje ubacuje u mali rez u epigastričnoj zoni.
Fokusirajući se na prirodu procesa, hirurg može izvesti:
- Skleroza ciste kada se hemijski aktivno sredstvo ubrizgava u očišćenu šupljinu. U ovom slučaju cista je zatvorena vezivnim tkivom.
- Probijanje odvoda, koje se sastoji u čišćenju šupljine i postavljanju gumene cijevi za odljev eksudata. Uklanjanje drenaže nastaje nakon prestanka pražnjenja. Kontraindikacija ovom postupku je velika veličina ciste ili zatvaranje kanala.
Kad perkutana operacija nije moguća, hirurg obavlja laparoskopske operacije. Za to su napravljena 2 ureza kroz koja se ubacuju endoskopski instrumenti.
To možete učiniti:
- Ekscizija i okluzija sa otvaranjem i debridmanom šupljine i naknadnim šivanjem ciste. Prikazuje se samo površnim položajem formacije.
- Resekcija pogođenog dela žlezde. Izvodi se uz prisustvo velikog obrazovanja. Na zahvaćenom području uklanja se mjesto organa.
- Operacija Frey. Indiciran je pacijentima s jakim proširenjem kanala. Tijekom operacije kanal žlijezde se usisava u tanko crijevo.
Nedostatak laparoskopskih manipulacija je visoki rizik od komplikacija. U nedostatku mogućnosti korištenja ovih tehnika, provodi se operacija laparotomije.
To je normalna operacija, koja uključuje dugotrajno razdoblje rehabilitacije.
U ovom slučaju možete potrošiti:
- Preciznost i vanjska drenaža ciste.
- Otvorite kompletnu i delimičnu resekciju žlezde.
- Marsupializacija. U ovom se slučaju obavlja obdukcija i sanitarna zaštita šupljine, zatim se rubove incizije i zidovi ciste zašije. Nedostatak ove manipulacije je rizik od fistusnih prolazaka.
Alternativne metode i njihova upotreba u liječenju
Svi narodni lijekovi koje pacijent koristi, trebaju se složiti s gastroenterologom. U osnovi, liječenje se provodi biljnim pripravcima, koji pomažu u ublažavanju upale i obnavljanju organskih tkiva:
- Kalendula, celandin i jagoda uzimaju se u jednakim omjerima. 1 čajna kašika mješavine izlije se u 250 ml kipuće vode i inzistira oko 2 sata, nakon čega se uzima prije jela u 60 ml.
- Uzmite 2 dijela peruti i neven, 1 dio strelice plantain, zbirka se prelije čašom kipuće vode i ostavi da se natapa 2 sata. Nakon istezanja, piju 60 ml dnevno tokom 1 mjeseca.
- Infuzija se pravi od jednakih dijelova lišća jagode, bobica borovnice, borovnice, listova pasulja, kukuruzovih stijena. Na 1 tbsp. U kašičicu smjese doda se 250 ml kipuće vode i ostavi se da se tokom noći diže. Nakon istezanja, piti 125 ml dnevno tokom 2 tjedna. Nakon 7 dana pauze, kurs se ponavlja.
Važnost pravilne ishrane
Dijeta u prisustvu ciste isključuje upotrebu masne, slane hrane i kontrolu ugljenih hidrata. Posuđe je potrebno kuhati na pari ili kuhati u vodi. U prehranu treba dodati voće i povrće.
Hrana koju jedete ne smije biti topla ili hladna.. Za vrijeme liječenja zabranjen je unos alkoholnih pića. Prehrana pacijenta treba da uključuje 5-6 obroka dnevno, u malim porcijama.
Kada cista dostigne veliku veličinu i utiče na stanje pacijenta, propisuje se zakazana operacija. Pripremajući se za hiruršku intervenciju, pacijentu se preporučuje pridržavati se štedljive prehrane, nutricionista će pomoći da napravi približan jelovnik, koji treba sadržavati visoki sadržaj:
- Proteini, polovina njih treba se odnositi na proizvode životinjskog porijekla.
- Vitamini, posebno B grupe, A i C.
- Proizvodi s lipotropnom kompozicijom.
Također je potrebno isključiti masti, ugljene hidrate i hranu s visokim kolesterolom.
Posledice ciste
Prognoza je povoljna samo uz pravovremenu dijagnozu patologije. Komplikacije se primjećuju u obliku suppuration, unutarnjeg krvarenja i pojave fistula. U najgorem slučaju posljedice mogu biti strašne: cista se pukne ili formacija postaje zloćudna.
Rizik od recidiva je velik čak i nakon operacije.
Preventivne mjere
Znajući opasnost od ciste gušterače, trebate pratiti svoje zdravlje i pridržavati se brojnih pravila:
- Odbacite loše navike: pušenje, pijenje alkohola.
- Vodite aktivan životni stil.
- Slijedite dijetu, ako ima višak kilograma, tada se morate riješiti nepotrebnih kilograma uz pomoć pravilne prehrane i skupa vježbi.
- Pravovremeno liječite sve gastrointestinalne patologije.
- Lijekove uzimajte samo pod nadzorom liječnika i ne duže od preporučenog razdoblja.
Cista pankreasa opasna je zbog brzog razvoja i kršenja susjednih organa. Konzervativni tretman je neefikasan, posebno u prisustvu velikih formacija. Zbog toga se nakon dijagnoze preporučuje dijeta i preventivni ultrazvuk. Planirana operacija drenaže šupljine izvodi se u prisustvu velikih cista ili gnojnog eksudata.
Cystadenomas
Najčešća benigna neoplazma koja se razvija iz duktalnog epitela gušterače. Javlja se u 10-15% svih cističnih lezija gušterače i u 1,5-4% njegovih tumorskih lezija. Češće se lokalizira u repu ili tijelu žlijezde. Uglavnom pate žene.
Prema trenutnoj međunarodnoj histološkoj klasifikaciji WHO (J. Kloppel i sur., 1996.) razlikuju se 3 varijante benignih cističnih tumora gušterače: serozni, mucinozni cistadenom i intraduktalni papilarno-mucinalni tumor.
Serozni cistadenom
Ova vrsta cistadenoma gušterače u većini slučajeva je formiranje šupljine, unutar koje se nalazi bistra vodena tekućina. Etiologija seroznog cistadenoma nije jasna, iako se vjeruje da se može razviti iz epitelnih ćelija pankreasnih acinija zbog promjene u hromosomu Zp25.
Karakteristično obilježje makroskopske strukture cističnih tumora gušterače je prisustvo u njihovoj šupljini dodatnih tkivnih struktura - sepse ili čvrstih masa (sl. 58-11).

Sl. 58-11. Serozni cistadenomi repa gušterače: a - priprema presjeka, b - snimanje magnetnom rezonancom.
Histološkim pregledom zidova seroznog cistadenoma otkriva se unutarnja epitelna obloga, koja se sastoji od jednoslojnih kubičnih ćelija, a tijekom histohemijskog bojenja nalaze se granule s glikogenom unutar tih epitelnih ćelija.
S seroznim cistadenomom, septum deli cistični tumor na mnogo manjih cista, čineći to poput saća. Ova varijanta strukture cistadenoma naziva se mikrocističnom i smatra se karakterističnom samo za serozni cistični tumor gušterače. Međutim, postoji još jedna varijanta makroskopske strukture seroznog cističnog tumora kada ima izgled uniseksualne ciste i unutrašnje particije u njoj potpuno izostanu. Ova varijanta seroznog cistadenoma naziva se makrocistični ili oligocistični. Teško je razlikovati od pseudo-cista.
Bolest napreduje vrlo sporo, a dugotrajna zapažanja možda neće otkriti povećanje veličine seroznog cistadenoma. Slučajevi njegove zloćudne transformacije u serozni cistadenokarcinom su casuistični.
Veličina takvog cističnog tumora obično ne prelazi 5-7 cm. Često se bolest otkriva tijekom preventivnog pregleda. Klinički simptomi su rijetko izraženi, nespecifični, najčešće je to hronična bol u epigastričnoj regiji. U dijagnostici glavnom značenju pripada Ultrazvučno skeniranje, CT i MRItakođe endosonografija. Za diferencijalnu dijagnozu s pseudocistima možete koristiti perkutana punkcija iglom sa ispitivanjem aspiracije i sadržaja o aktivnosti amilaze i posebno ćelijskom sastavu.
Kombinacija nabrojanih karakteristika ove vrste cističnih tumora izbjegava kiruršku intervenciju i preporučuje pacijentima godišnji instrumentalni pregled. Operacija je indicirana za porast simptoma i povećanje veličine ciste preko 5-6 cm. Među metodama hirurškog liječenja poželjna je enuklekcija, a samo s lokalizacijom ciste u repu ekonomska resekcija ovog gušterače je prihvatljiva. Rad vanjske ili unutarnje odvodnje je neprihvatljiv. Treba naglasiti važnost hitnog histološkog pregleda zida ciste bez kojeg uvijek postoji rizik odabira neadekvatne metode ili volumena operacije, posebno u uvjetima široke uporabe minimalno invazivnih metoda.
Mucinozni cistadenom
Mucinozni cistadenom karakterizira polimorfizam strukture. U većini slučajeva riječ je o velikoj komornoj cisti (sl. 58-12), ispunjenoj viskoznom sluzi ili hemoragičnim sadržajem sa debelim zidom.
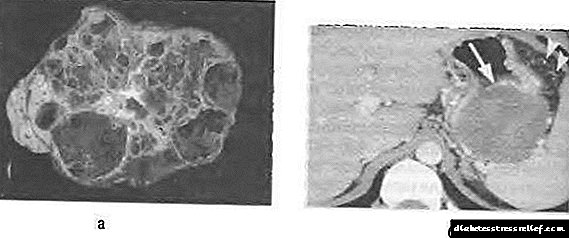
Sl. 58-12. Mucinozni cistadenom gušterače: a - priprema presjeka, b - računalni tomogram sa pojačanjem kontrasta.
Često ima strukturu uniseksualne ciste bez unutarnjih pregrada (makrocistični oligocistični oblik). Prema jednoj od najčešćih hipoteza, vjeruje se da se iz tkiva jajnika razvija mukozan cistični tumor čiji elementi padaju u oznaku gušterače u razdoblju ranog intrauterinog razvoja. Stromalno tkivo zida i septuma mucinoznog cistadenoma vrlo je slično stromalnom tkivu jajnika, zbog čega ga nazivaju stromom sličnom jajniku. Ovo se smatra jednom od karakterističnih karakteristika strukture mucinoznog cističnog tumora. Histološka struktura zida mucinantnog cističnog tumora karakterizira epitelna obloga koja se sastoji od prizmatičnog epitela koji sadrži mucin. Histohemijsko bojenje glikogena u ovom slučaju daje negativan rezultat.
Mucinalni cistadenom napreduje relativno brzo, a vremenom ga otkrije obično iznosi do 10-15 cm u promjeru. Stoga, za njega može biti karakterističan nejasan ali stalan sindrom boli, osjećaj nelagode u epigastriju. Opisana su pojedinačna opažanja kompresije ili opstrukcije ovog tumora zajedničkog žučnog kanala, dvanaestopalačnog creva i glavnog pankreasnog kanala. Najvažnija karakteristika takvog cističnog tumora je vrlo visok potencijal maligne transformacije.
Mnoga su istraživanja to pokazala praktično u bilo kojem mucinoznom cističnom tumoru tokom vremena pojavljuju se područja teške epitelne displazije, prelazeći u karcinom in situ, a potom u cistadenokarcinom pankreasa.
Prema ultrazvuku i CT-u, u oko 20-30% slučajeva otkriva se kalcifikacija vanjskog zida. U nekim slučajevima, tijekom CT ispitivanja s intravenskim pojačavanjem bolusa, moguće je otkriti nakupljanje kontrastnog medija u pregradama i zidu cističnog tumora (vidjeti Sliku 58-12). Kolateralni protok krvi unutar cističnog tumora može se otkriti i ultrazvukom u režimu dupleksnog skeniranja, zbog prisustva krvnih žila u intrakavitarnim strukturama i zidu cističnog tumora.
Stanje ostatka parenhima gušterače je od neke važnosti za dijagnozu cističnog tumora. Važno je uzeti u obzir da s takvim tumorima ne podliježe strukturnim promjenama. Istovremeno, s pseudocistom gušterače često se nalaze njeni parenhimi, skleroza, atrofija, uključivanje kalcifikacija i proširenje glavnog kanala pankreasa. Mucinozni cistadenom sličan je cistadenokarcinomu gušterače. Ali prema CT ili Ultrazvučno skeniranje samo s cistadenokarcinomom mogu se otkriti znakovi invazije tumora u okolna tkiva, povećanje regionalnih limfnih čvorova ili udaljene metastaze u drugim organima. Da biste ih razlikovali, važno je identificirati tumorske markere (CEA i CA-19-9).
Otvaraju se velike mogućnosti za dijagnozu cističnih tumora gušterače MRI. Omogućuje ne samo primanje i obradu slike organa, već i istovremeno procjenjivanje nekih fizičkih svojstava bioloških tekućina u ispitivanju slika T1- i T2-vagane. Ovi se podaci mogu upotrijebiti u diferencijalnoj dijagnozi seroznog od mucinoznog cističnog tumora. Kod seroznog cistadenoma, intrakavitarna tečnost karakteriše nizak intenzitet signala na slici T2 - i visoki - na T2. Signal iz unutrašnjeg sadržaja mucinoznog cističnog tumora jači je na slici T1-težine.
Za pseudociste gušterače, kao i za serozni cistadenom, karakterističan je nizak intenzitet signala na slici T1-ponderiran i visok u slici T2-ponderiranog. Međutim, prisustvo ugrušaka ili sekvestre unutar pseudociste može promijeniti karakteristike primljenog signala.
Pancreaticocholangiography magnetne rezonancije vam omogućava da uspostavite odnos između ciste i glavnog kanala gušterače. Sa seroznim i mucinantnim cističnim tumorima taj odnos izostaje. A s intraduktalnim papilarno-mucinoznim tumorom, naprotiv, dilatirani glavni kanal povezan s šupljinom ciste jedno je od njegovih glavnih diferencijalno dijagnostičkih obilježja.
Međutim, specifičnost ultrazvuka i CT u dijagnozi cističnih tumora ne prelazi 50-60%. Glavna količina pogrešnih zaključaka proizlazi s oligocističnom varijantom strukture cističnog tumora.
U sumnjivim slučajevima, kada priroda cistične lezije gušterače ostaje nejasna, preporučljivo je koristiti perkutani TAB ciste praćene biohemijskim i citološkim analizama. Jedna od obećavajućih metoda za dijagnozu patoloških procesa u gušterači je metoda endoskopski ultrazvukvisoke rezolucije.
Aktivne hirurške taktike usvojene u liječenju mucinoznog cistadenoma bez obzira na njegovu veličinu, što nastaje zbog visokog rizika od maligniteta ove posebne vrste cista. Među kirurškim metodama liječenja prihvatljivo je samo potpuno njegovo uklanjanje, obično s resekcijom odgovarajućeg gušterače nakon punkcije, biopsije, citološke i histološke potvrde dijagnoze.
Treba imati na umu da na zidu cističnog tumora često postoje područja na kojima nedostaje unutrašnja epitela. Nekoliko fragmenata ciste zida podvrgnuto je ispitivanju, a sastoje se uglavnom od područja na kojima se nalaze intrakavitarni tkivni izrasli ili sepse.
Intraduktalni papilarno-mucinalni tumor
Ovo je rijedak i teško dijagnosticiran tumor. Javlja se u bilo kojem dobu. Razvija se iz prizmatičnog epitela koji stvara mucin glavnih ili bočnih kanala gušterače i lokalizira se uglavnom u glavi ili u obliku kuke. Takvi su tumori predstavljeni u obliku papilarnih epitelijskih porasta, stvaraju gustu sluz i prate ih oštar proširenje glavnih i bočnih kanala gušterače. U nekim slučajevima može postojati pretežno lezija bilo kojeg jednog dela žlezde. Ova vrsta tumora ima apsolutni rizik od maligniteta.
Zbog činjenice da nijedna od metoda instrumentalnog istraživanja, osim morfoloških, ne može utvrditi prave granice širenja tumora duž kanala, glavna metoda liječenja je potpuna pankreatktomija. U nekim slučajevima dopušteno je uklanjanje žlezde unutar granica vidljivih promena hitnim histološkim pregledom preseka.
Rekonstruktivna plastična operacija na pankreasu
Gušterača je jedan od najvećih organa trbušne šupljine, koji obavlja funkcije sinteze hormona i enzima koji su potrebni da bi se osigurao proces probave i asimilacija hranjivih sastojaka. Pri liječenju gušterače operativnim zahvatom potrebne su dodatne rekonstruktivne plastične operacije za obnavljanje funkcije probavnog trakta, za što je potreban visoko kvalificirani stručnjak.
Sastoji se od malih žlijezda s kanalima. Maligni i benigni tumori mogu se formirati iz žlijezda stanica, s razvojem upalnih procesa, u žlijezdi se mogu pojaviti ciste i apscesi, a u njenim kanalima se formiraju i kamenje. Za lečenje ovih bolesti razne operacija pankreasa:
- cista pankreasa - operacija uključuje odvajanje ove formacije iz tkiva u tijelu uz temeljno vezivanje krvnih sudova,
- kamenje gušterače - operacija se izvodi u teškim slučajevima bolesti i uključuje skup mjera za stvaranje normalnog izljeva pankreasnog soka. Za uklanjanje pojedinog kamenja vrši se pankreatotomija - disekcija tkiva preko kamena i njegova ekstrakcija. Sa višestrukim kamenjem, kanal se otvara s repa žlijezde,
- uklanjanje gušterače - operacija indicirano za značajna oštećenja organa uslijed traume, raka, nekroze pankreasa.
S razvojem malignih procesa u tijelu operacija je jedina opcija za njegovo liječenje. Potpuno izlječenje može se postići samo u nedostatku metastaza na drugim organima.
Ako se tumor nalazi u glavi žlijezde, obično se preferira pilorus metoda koja, za razliku od tradicionalne Whipple-ove operacije, omogućava spašavanje dijela želuca. Ovo poboljšava kvalitetu života pacijenta, jer on ne mora da se nosi sa posljedicama želučane resekcije (na primjer, sindrom dampinga).
Hirurgija pankreasa - POSLJEDICE
Pankreatktomija se može izvesti na dva načina. Kada se tumor lokalizuje na glavi žlezde, preporučuje se Whippleova operacija koja se sastoji u uklanjanju glave i dela dvanaestopalačnog creva, kao i dela stomaka, žučnog mehura, žučnih puteva i limfnih čvorova. U sljedećoj fazi obnavlja se prolazak hrane kroz crijeva s plastikom dvanaestopalačnog i žučnog kanala.
U ovoj operaciji, osim uklanjanja gušterače i okolnih tkiva, vrlo je važna faza hirurške intervencije faza rekonstrukcije i stvaranja odljeva pankreasnog sekreta i žuči iz panjeva. Tijekom operacije, ovaj dio probavnog trakta ponovo se “sastavlja”, stvarajući sljedeće anastomoze:
- izlazni deo želuca i jejunuma,
- dušnik pankreasa i crevne petlje,
- zajednički žučni kanal sa crevima.
Anastomoza je umjetno jedinjenje (petlje iz creva, ligamenti petlje creva i žučnih kanala), koje vam omogućava da održavate prolazak tečnosti duž trakta.
Može se koristiti i tehnika izlučivanja pankreasnog kanala u želudac, a ne u creva (pankreatogastroanastomosis). Sve ove mjere zahtijevaju dodatne rekonstruktivne plastične operacije za obnavljanje funkcije probavnog trakta, za što je potreban visoko kvalificirani specijalist.
METODOLOGIJA IZVRŠENJA REKONSTRUKTIVNO-PLASTIČNOG POSLOVANJA
Razvijen je veliki broj opcija i tehnika za obnovu probavnog trakta. Najčešća opcija uključuje anastomoziranje štapića žlijezde želucem i jejunumom. Anastomoza pankreasa-želuca ili pankreasa-crijeva stvara se dvije metode:
upotrebom implantacije ili intususcepcije, koja je indicirana za meki pankreas sa slabom kapsulom i normalnim kalibrom pankreasnog kanala,
mukozna sluznica metoda koja uključuje anastomoziranje pankreasnog kanala i sluzokože želuca ili jejunuma. Ova metoda se koristi za značajno širenje pankreasnog kanala i povećanje gustoće parenhima žlezde usled hroničnog pankreatitisa.
POSTOPERATIVNO PERIOD
Operacija za uklanjanje gušterače zahtijeva probavne enzime zajedno s hranom.
Krvni testovi na šećer također se preporučuju, jer intervencije gušterače povećavaju rizik od dijabetesa. Ispitivanje se provodi dva puta godišnje primjenom dnevnog praćenja koncentracije glukoze u krvi. Pored toga, može se obaviti i oralni test tolerancije na glukozu. Ako imate problema s prehranom, potrebna je dijeta.
Život nakon operacije pankreasa: koje su posljedice?
| Video (kliknite za reprodukciju). |
Veliki Pirogov je jednom rekao: "Operacija je sramota za lijekove." Ovome treba dodati - i za pacijenta.
Naša stalna nespremnost za liječenje početnih tegoba, očekivanje da će to proći s vremenom i zanemarivanje osnovnih normi zdravog ponašanja vode nas do operativnog stola. Totalno neočekivano.
Svaka operacija predstavlja ogroman stres za tijelo. Operacija gušterače u 25% slučajeva dovodi do smrti, a u 100% do invaliditeta. Očekivano trajanje života pacijenata nakon operacije je malo.
Vrste hirurških intervencija na gušterači
| Video (kliknite za reprodukciju). |
Danas se operacije na gušterači izvode sljedećim metodama:
Tokom operacije nastaju mnoge poteškoće zbog njegove strukture, lokacije i fiziologije.
Gvožđe se sastoji od žljezdanog, osjetljivog tkiva. Šivanje je vrlo teško, može se oštetiti jednostavnim dodirom prsta.
Ovo je neparni organ, žlijezda se nalazi pored bubrega, oko nje se nalaze šuplje vene, trbušna aorta, arterija, žučni kanali, a uz dvanaesnik ima opću cirkulaciju krvi. Često kada uklonite dio žlijezde morate ukloniti dvanaesnik. Doći do ovog organa bez oštećenja okolnog tkiva je takođe vrlo teško.
Zbog velike aktivnosti enzima koji željezo proizvode, kada su abnormalni, enzimi mogu probaviti samo željezo, umjesto hrane. Ako tijekom operacije enzim uđe u krvotok, tada će doći do trenutka teškog šoka.
Zbog strukturnih karakteristika ovog organa u njegovim ćelijama mogu se formirati otečene ćelije, ciste, apscesi i kamenje. Sve to se može izlečiti samo operacijom.
Operacija gušterače nije uobičajena zbog velike složenosti i visoke stope smrtnosti. Ograničeni broj razloga pokazatelj je njihove primjene:
- nekroza pankreasa,
- tumori, zloćudni i benigni,
- ozljede s oštećenjem većine žlijezde,
- razvoj ciste
- urođene mane
- peritonitis
- kamenje u blokiranim kanalima
- apscesi i fistule.
Operacije se često odvijaju u nekoliko faza, jer je nemoguće obaviti cjelokupnu količinu posla odjednom.
Ponašanje gušterače u svojoj bolesti je nepredvidivo, uzroci mnogih bolesti gušterače nejasni. Postoje prilično kontroverze u pogledu liječenja većine bolesti.
Danas je moguća operacija transplantacije žlijezde, no pacijent će u prosjeku živjeti nakon ove operacije oko tri godine. Gvožđe ne podnosi odsustvo protoka krvi duže od pola sata. Kada se zamrzne, može se koristiti, ne više od pet sati. Kada se transplantira, ne postavlja se na svoje mjesto, već u peritoneum.
Transplantacija gušterače je najneistraženija metoda u transplantologiji.
Zbog velikih tehničkih poteškoća, transplantacija žlijezde praktično nije učinjena. U tijeku je potraga za novim metodama izvođenja operacije, provode se istraživanja na području proizvodnje umjetnih žlijezda.
Razlozi operacija su različiti, metoda vođenja također je prilično puno, barem petnaest opcija:
- šivanje lezija pankreasa,
- neurektomija
- cistoenterostomija,
- Marsunializacija ciste
- levostrana resekcija,
- papillotomy i drugi.
Operacije obavljaju iskusni hirurzi u najpotrebnijim slučajevima.
Trajanje liječenja pacijenta nakon operacije ovisi o njegovom zdravstvenom stanju prije njega i o metodi operacije koju je hirurg odabrao.
Bolest koja je zahtijevala hiruršku intervenciju, nakon što nastavi utjecati na pacijenta, određuje metode preventivnih mjera i način života pacijenta.
Izvađene dijelove žlijezde nije moguće obnoviti, niti ih je u potpunosti uklonjeno. Nakon operacije, osoba pati zbog nedostatka hormona i enzima u uklonjenom dijelu žlijezde, probavna aktivnost tijela trajno je poremećena.
Tijekom perioda oporavka nakon operacije na pankreasu, pacijent je već duže vrijeme na rehabilitacijskom odjelu bolnice. Često postoje različite postoperativne komplikacije:
- peritonitis
- krvarenje
- komplikacija dijabetesa
- zatajenje bubrega
- zastoj cirkulacije.
Oporavak u medicinskom centru traje do dva mjeseca u bolnici, probavni trakt se mora prilagoditi promijenjenim uvjetima rada.
Nakon operacije čovjek se prebacuje na umjetnu intravensku prehranu. Trajanje perioda umjetne prehrane ima značajan učinak na oporavak. Intravenska prehrana se obavlja od 5 do 10 dana. Izvođenje takve prehrane omogućava minimiziranje komplikacija nakon operacije.
Postoperativne metode rehabilitacije pacijenata uključuju sljedeće postupke:
- stroga dijeta
- redovna vežba
- upotreba inzulina za regulisanje šećera,
- upotreba enzima za varenje hrane.
Za prevenciju mogućih komplikacija neophodno je konstantno medicinsko nadgledanje pacijentovog stanja.
U roku od dvije sedmice nakon otpusta iz bolnice, pacijentu se preporučuje potpuni odmor i odmor u krevetu.
Hodanje, čitanje knjiga i druge izvodljive fizičke aktivnosti dodaju se pacijentovom rasporedu prema njegovom dobrobiti, apsolutno je nemoguće pretjerano raditi.
Strategiju lečenja razvija lekar nakon upoznavanja s anamnezom, poređenja testova pre i posle operacije.
U ishrani treba isključiti upotrebu alkohola, masne, začinjene i kisele hrane.
Iako stanje zdravlja ljudi nakon operacije ovisi o načinu njegove provedbe, kvaliteti medicinskih postupaka nakon njega, stopa smrtnosti nakon operacije ostaje vrlo visoka.
Za liječenje raka obično se propisuje operacija pankreasa (pankreatktomija). Tijekom operacije mogu ukloniti cijelu ili dio žlijezde. Takođe mogu ukloniti i susjedne organe, kao što su:
- - slezine i žučne kesice,
- - limfni čvorovi,
- - dio tankog crijeva ili želuca.
Prognoza nakon operacije na pankreasu ovisi o mnogim faktorima:
- - način operacije,
- - kakvo je bilo preoperativno stanje pacijenta,
- - kvalitet dispanzerskih i terapijskih mjera,
- - pravilna ishrana i aktivna nega pacijenta.
Uklanjanje cista, akutnog pankreatitisa, kamenca u gušterači i druga patološka stanja zbog kojih je obavljena operacija i kod kojih je uklonjen cijeli organ ili samo dio organa ne prestaje utjecati na opće stanje pacijenta i opću prognozu.
Na primjer, operacija s rakom prijeti razvoju relapsa. Iz tog razloga prognoze preživljavanja nakon takve operacije nisu baš visoke. Pacijentima s rakom, nakon operacije, ako se pojave neki neugodni simptomi, propisuju se posebni dodatni testovi kako bi se na vrijeme utvrdio razvoj recidiva raka i razvoj metastaza.
U mračnoj šumi slabo proučenog područja bolesti i pankreasne hirurgije ima zraka nade koju nam daju naturopatski ljekari.
Legendarni nutricionista Arnold Eret napisao je početkom 20. stoljeća: „Sve bolesti, bez izuzetka, dolaze isključivo od neprirodne hrane i iz svakog grama viška hrane“. Razmislite o tome kako je neprirodna hrana postala početkom 21. vijeka.
Da biste se riješili bolesti, ne morate biti jedec sirove hrane ili vegetarijanac, samo trebate slijediti principe žive prehrane, na što nam je Eret ukazao u istoj knjizi.
Ljudi uzroke bolesti traže u bilo čemu - u infekcijama, iznenadnoj upali organa, urođenim defektima, ali ne i u hrani. Stoga su uzroci mnogih bolesti danas misteriozni i neobjašnjivi. Pročitajte uzroke bolesti u medicinskoj enciklopediji - oni su gotovo uvijek nepoznati.
Navika je deset puta veća nego što je tijelu potrebno, i većinom bezvrijedna hrana igra okrutnu šalu s čovječanstvom.
Svaka bolest znači prisustvo stranih supstanci, odnosno toksina u ljudskom tijelu. Oslobađanje od njih može biti jednostavno i teško istovremeno.
Jednostavnost se nalazi u dobro poznatim preporukama: dramatično smanjite količinu hrane za čišćenje organizma. Hrana treba biti prirodna i prirodna. Vježbanje ubrzava proces čišćenja organizma. Sunčane kupke su vrlo korisne za iscjeljivanje organizma. Zračne kupke nisu ništa manje važne od vodenih kupki, jer je zrak važniji za tijelo od ishrane.
Dijeta nakon operacije na gušterači
Vrlo važna tačka nakon intervencije na pankreasu se smatra dijetom, kao i terapijskom ishranom. Nakon intervencije organi za varenje ne mogu raditi u potpunosti. Korištenje dijeta smanjuje opterećenje na njima. Jelovnik prehrane i njegovo trajanje liječnik pojedinačno propisuje.
Obično, sa bolestima i patologijama, pacijenti moraju napustiti sve proizvode koji povećavaju proizvodnju enzima koji doprinose razgradnji hrane. Nakon operacije na gušterači, njegova se funkcionalnost mora nadoknaditi lijekovima. Vaš lekar može da vam propiše injekcije insulina za normalizaciju šećera u krvi. Takođe, lekari često prepisuju vitamin A, E, K, D i B12.
Pooperativna medicinska ishrana obično se sastoji od sledećih koraka:
1) Umjetna prehrana:
- pomoću sonde,
2) Prirodni oblik ishrane.
Posle operacije veštačka ishrana ima dobar efekat.
Dijetalna terapija u ovom periodu sastoji se od sljedećih faza:
1. faza. Samo parenteralna prehrana 7-12 dana. Trajanje ove faze ovisi o složenosti operacije.
2. faza. Ova faza je prijelaz na prirodnu prehranu i ovdje koriste djelomičnu parenteralnu prehranu.
3. faza. Pacijentu je propisana potpuno prirodna dijeta. Potrebno je polako povećavati opterećenje probavnih organa pacijenata:
- prvo, prve sedmice, pacijentima je propisana dijeta br. 0,
- nakon što već drugi tjedan propisuju dijetu br. 1a,
- tada se preporučuje još jedna sedmica za prelazak na dijetu br. 1b,
- sljedeća faza do dva mjeseca imenovati prvu verziju dijeta br. 5p,
- tada je u periodu od šest mjeseci do jedne godine propisana druga varijanta prehrane br. 5p.
Nakon otpuštanja pacijenta iz bolnice, potrebno je ograničiti unos sljedećih proizvoda:
- začini i začine,
- hrana s grubim vlaknima.
Prehrana pacijenta mora nužno sadržavati proteine, a minimalno sadržavati masti, šećer i ugljene hidrate.
Čitavo postoperativno razdoblje pacijent bi trebao biti pod strogim liječničkim nadzorom kako bi se spriječio razvoj različitih negativnih patologija.