Dijabetes kod djece i adolescenata
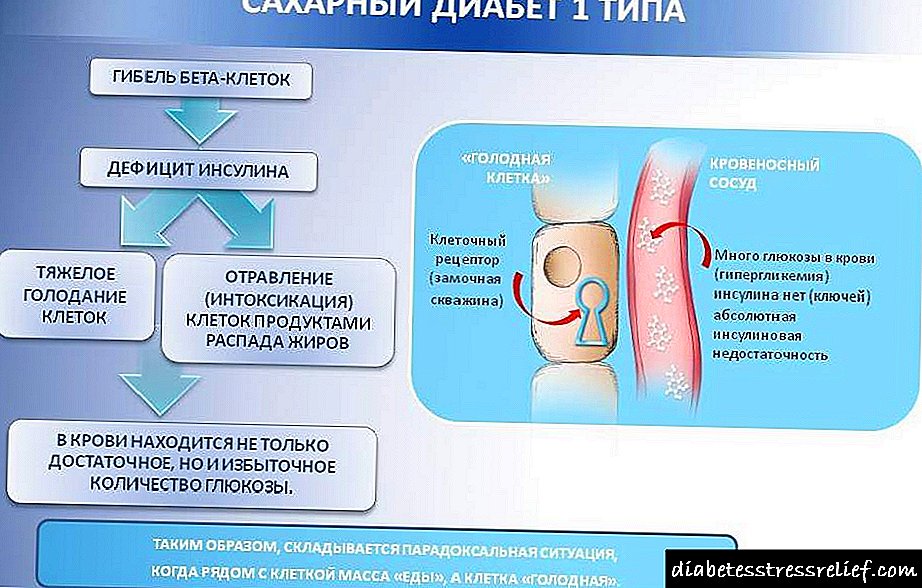
Šećerna bolest tipa 1 je nasljedna bolest u hroničnom obliku koja se može javiti već u dječjoj dobi. Bolest nastaje zbog činjenice da pankreas ne može proizvesti inzulin.
Inzulin je glavni sudionik u metaboličkim procesima. Ona pretvara glukozu u energiju potrebnu ćelijama. Kao rezultat toga, šećer ne može apsorbirati tijelo, on se nalazi u velikim količinama u krvi i samo se djelomično izlučuje.
Dijabetes tipa 1 rjeđe je kod djece, a čini do 10% svih slučajeva bolesti. Prvi znakovi mogu se primijetiti u vrlo mladoj dobi.
Simptomi dijabetesa tipa 1
 Kod šećerne bolesti tipa 1, simptomi se počinju pojavljivati dovoljno brzo. Za nekoliko tjedana stanje djeteta se naglo pogoršava i on završava u medicinskoj ustanovi. Simptomi dijabetesa tipa 1 moraju se prepoznati na vrijeme.
Kod šećerne bolesti tipa 1, simptomi se počinju pojavljivati dovoljno brzo. Za nekoliko tjedana stanje djeteta se naglo pogoršava i on završava u medicinskoj ustanovi. Simptomi dijabetesa tipa 1 moraju se prepoznati na vrijeme.
Konstantna žeđ nastaje zbog dehidracije organizma, jer tijelo ne razrjeđuje šećer koji cirkulira u krvi vodom. Dijete stalno i u velikim količinama traži vodu ili druga pića.
Roditelji počinju primjetiti da je dijete mnogo lakše posjetiti toalet zbog mokrenja. Ovo je posebno uobičajeno noću.
Glukoza kao energent prestaje da ulazi u ćelije detetovog tela, prema tome, povećava se potrošnja proteinskog tkiva i masti. Kao rezultat toga, osoba prestaje dobijati kilograme i često počinje naglo gubiti kilograme.
Dijabetes tipa 1 kod djece i adolescenata ima još jedan karakterističan simptom - umor. Roditelji napominju da dijete nema dovoljno energije i vitalnosti. Ojačava se i osjećaj gladi. Primjećuju se stalne pritužbe na nedostatak hrane.
To je zbog činjenice da tkivima nedostaje glukoza i s velikom količinom hrane. Štaviše, nijedno jelo ne omogućuje čovjeku da se osjeća puno. Kad se stanje djeteta naglo pogorša i razvija ketoacidoza, tada nivo apetita brzo opada.
Dijabetes melitus kod djece dovodi do različitih problema sa vidom. Zbog dehidracije sočiva, osoba ima maglu pred očima i druge poremećaje vida. Ljekari kažu da zbog dijabetesa mogu nastati gljivične infekcije. Kod male djece se pojavljuju pelenski osipi koje je teško zaliječiti. Djevojke mogu imati trbuh.
Ako obratite pažnju na znakove bolesti, tada se formira ketoacidoza koja se izražava u:
- bučno disanje
- mučnina
- letargija
- bolovi u trbuhu
- miris acetona iz usta.
Dijete može iznenada onesvijestiti. Ketoacidoza uzrokuje i smrt.
Hipoglikemija nastaje kada glukoza u plazmi padne ispod normalne. U pravilu se pojavljuju sljedeći simptomi:
- glad
- drhtanje
- palpitacije
- oslabljena svest.
Poznavanje nabrojanih simptoma omogućit će izbjegavanje opasnih situacija koje mogu dovesti do kome i smrti.
Tablete koje sadrže glukozu, pastile, prirodni sokovi, šećer, kao i set glukagona za injekcije pomažu u uklanjanju hipoglikemijskih napada.
Rizik od dijabetesa kod djeteta. Simptomi i liječenje dijabetesa kod djece
Cijelo vrijeme smo u žurbi, svladavamo stres, borimo se s fizičkom neaktivnošću, jedemo u žurbi. I šta je uslijedilo? Broj pacijenata se povećao, na primjer, dijabetes melitus (DM), gojaznost, hipertenzija. Nažalost, mnoge bolesti nisu poštedile djecu i adolescente.

Dijabetes je porastao i podmladio se
Ukupni broj oboljelih od dijabetesa (i prvog i drugog tipa) u svijetu premašio je 150 miliona ljudi, u Rusiji je zvanično registrovano 2,5 miliona pacijenata među odraslima. Otprilike isti broj ljudi nalazi se u fazi predijabetesa. Ali u stvari je broj oboljelih dva do tri puta veći od službenih podataka. Broj pacijenata povećava se za 5-7% godišnje, a udvostručuje se svake godine. Dječja statistika je i dalje tužna - do godina je u porastu incidencija iznosila ne više od 4%. Nakon 2000. godine - do 46% novih slučajeva godišnje. U posljednjem desetljeću, rast dijabetesa s 0,7 na 7,2 slučaja dijabetesa kod 100 000 adolescenata.
Šta i zašto
Dijabetes melitus, prema definiciji WHO, je bolest endokrinog sustava u kojoj se opaža stanje hronične povišene glukoze u krvi (hiperglikemija), koja se može razviti kao rezultat djelovanja mnogih genetskih, egzogenih i drugih faktora. Hiperglikemija može biti uzrokovana ili nedostatkom inzulina - hormona gušterače, ili viškom faktora koji suprotstavljaju njenom djelovanju. Bolest prati duboki poremećaj metabolizma ugljikohidrata, masti i proteina te razvoj insuficijencije različitih organa i sistema, posebno očiju, bubrega, živaca, srca i krvnih sudova.
Prema modernim konceptima, tip 1 dijabetes melitus ovisan o inzulinu (IDDM), koji se razvija u djetinjstvu i adolescenciji (uglavnom do 30 godina), bolest je koja se razvija na pozadini genetske (nasljedne) predispozicije ako je izložena faktorima okoliša. Uzroci dijabetesa tipa 1 su da se proizvodnja inzulina smanji ili potpuno zaustavi zbog smrti beta stanica pankreasa (Langerhansove stanice) pod utjecajem, primjerice, virusne infekcije, prisustva toksičnih uzročnika poput nitrozoamina, stresa i drugih faktora.
Dijabetes tipa 2, na koji uglavnom pate stariji ljudi, četiri je puta češći od dijabetesa tipa 1. U ovom slučaju beta ćelije u početku proizvode inzulin u uobičajenim, pa čak i velikim količinama. Međutim, njegova aktivnost je smanjena (obično zbog redukcije masnog tkiva, čiji receptori imaju smanjenu osjetljivost na inzulin). U budućnosti može doći do smanjenja stvaranja inzulina. Razlozi razvoja dijabetesa tipa su genetska predispozicija, pretilost, koja je često povezana s prejedanjem, kao i bolesti endokrinog sustava (patologija hipofize, štitne žlijezde (hipo- i hiperfunkcija), kore nadbubrežne žlijezde). U ređim slučajevima dijabetes tipa 2 može se pojaviti i kao komplikacija kod virusnih bolesti (gripe, virusnog hepatitisa, virusa herpesa i dr.), Kolelitijaze i hipertenzije, pankreatitisa, tumora gušterače.
Procijenite rizike od dijabetesa
Endokrinolozi su uvjereni da se rizik od pojave dijabetesa povećava ako neko u vašoj obitelji ima ili je bolestan od dijabetesa. Međutim, različiti izvori daju različite brojeve koji određuju vjerojatnost bolesti. Postoje opažanja da se dijabetes tipa 1 nasljeđuje s vjerovatnoćom od 3-7% s majke i s 10% vjerojatnosti od oca. Ako su oba roditelja bolesna, rizik od bolesti povećava se nekoliko puta - do 70%. Dijabetes tipa 2 nasljeđuje se s vjerojatnošću od 80% i na majčinoj i na očevoj strani, a ako dijabetes tipa 2 utječe na oba roditelja, vjerojatnost njegove manifestacije u djece približava se 100%.
Stoga, porodica u kojoj krvni srodnici imaju slučajeve dijabetesa, morate se sjetiti da je dijete u "rizičnoj skupini", što znači da morate umanjiti rizik od razvoja ove ozbiljne bolesti (prevencija infekcije, zdrav način života i prehrana, itd.).
Drugi najvažniji uzrok dijabetesa je prekomjerna težina ili pretilost, ovaj simptom je važan i u odrasloj dobi i u djetinjstvu. Tijekom dugog perioda njihove prakse i promatranja endokrinolozi su otkrili da je gotovo 90% pacijenata s dijabetesom tipa 2 pretilo, a ozbiljna pretilost može povećati vjerojatnost dijabetesa kod gotovo 100% ljudi. Svaki višak kilograma ponekad povećava rizik od razvoja različitih bolesti: uključujući kardiovaskularne, kao što su infarkt miokarda i moždani udar, bolesti zglobova i, naravno, dijabetes melitus.
Treći razlog koji igra ulogu u razvoju dijabetesa, posebno u djetinjstvu, jesu virusne infekcije (rubeola, kokošijača, epidemija hepatitisa i druge bolesti, uključujući gripu). Ove infekcije igraju ulogu mehanizma koji pokreće autoimuni proces u djece sa imunološkim poremećajima (često ranije nisu dijagnosticirane). Naravno, kod većine ljudi gripa ili piletina neće biti početak dijabetesa. No, ako pretilo dijete dolazi iz porodice u kojoj tata ili mama imaju dijabetes, onda gripa i njemu predstavlja prijetnju.
Drugi uzrok dijabetesa je bolest pankreasa koja uzrokuje oštećenje beta-ćelija, kao što su pankreatitis (upala gušterače), karcinom gušterače, traume organa i trovanje lijekovima ili hemikalijama. Ove bolesti se razvijaju uglavnom u starijoj dobi. U odraslih osoba kronični stres i emocionalna preopterećenost igraju važnu ulogu u nastanku dijabetesa, pogotovo ako je osoba u obitelji viška kilograma i bolesna.
Želim napomenuti da su kod adolescenata faktori rizika za razvoj dijabetesa tipa 2 sljedeći:
- gojaznost
- smanjena fizička aktivnost
- opterećena naslednošću
- pubertet
- sindrom policističnih jajnika kod djevojčica
Trenutno su pedijatri i pedijatrijski endokrinolozi zabrinuti zbog razvoja takozvanog "metaboličkog sindroma" kod adolescenata: pretilost + inzulinska rezistencija (stanje u kojem glukoza u tkivu opada u normalnoj koncentraciji glukoze). Nedovoljan unos glukoze u tkiva dovodi do stimulacije Langerhansovih ćelija, razvoja novih porcija inzulina i razvoja hiperinzulinemije), plus dislipidemije (povećani / izmijenjeni lipidi u krvi), plus arterijske hipertenzije.
U Sjedinjenim Državama je metabolički sindrom otkriven kod 4,2% adolescenata među cjelokupnom tinejdžerskom populacijom (studije 1988 - 1994), a mladići su podložniji ovom sindromu od djevojčica. Takođe je utvrđeno da je oslabljena tolerancija na glukozu uočena kod 21% adolescenata sa pretilošću. U Rusiji ne postoje sveobuhvatne statistike, ali je 1994. godine Državni registar dijabetesa melitusa stvorio Registar dijabetesa koji žive u Moskvi. Utvrđeno je da je incidencija IDDM-a kod djece u 1994. godini iznosila 11,7 osoba. na 100 hiljada djece, a u 1995. - već 12,1 na 100 tisuća. To je tužan trend.
Prepoznajte na vrijeme
Dijabetes melitus jedna je od bolesti koja ima mnogo „maski“. Ako se bolest (dijabetes tipa 1) razvije u djetinjstvu, posebno u ranoj dobi, tada je latentni (latentni) period često kratak - dok roditelji mogu obratiti pažnju samo na činjenicu da je dijete odjednom počelo puno piti i mokreti, uključujući i noću, može doći do enureze. Detetov apetit može se promeniti: ili postoji stalna želja za jelom, ili, obrnuto, potpuno odbijanje hrane. Dijete brzo gubi na težini, postaje letargično, ne želi da se igra i hoda. I roditelji i pedijatri možda neće primijetiti ove simptome, jer nema živih manifestacija bolesti (groznica, kašalj i curenje iz nosa itd.). Neka djeca u ranim fazama dijabetesa mogu imati kožne bolesti: razvijaju se ekcem, groznice, gljivične bolesti, parodontologija.
A ako se dijagnoza ne postavi na vrijeme, stanje djeteta se naglo pogoršava - razvija se dijabetička ketoacidoza: žeđ, suhoća sluznica i kože se povećavaju, djeca se žale na slabost, glavobolju, pospanost. Pojavljuju se mučnina i povraćanje, koji ubrzo postaju sve učestaliji. Kako se ketoacidoza pojačava, disanje postaje učestalo, bučno i duboko, dete miriše na aceton. Svijest se može javiti do kome, a ako se ne pruži hitna pomoć malom pacijentu, on može umrijeti.
Razlike u simptomima dijabetesa tipa 1 i dijabetesa tipa 2 u djece i adolescenata:
| Dijabetes tipa 1 | Dijabetes tipa 2 |
| Rijetko su pretili | 85% pretilo |
| Brz razvoj simptoma | Sporo razvijanje simptoma |
| Česta prisutnost ketoacidoze | 33% ima ketonuriju (prisustvo ketonskih tela u urinu, normalno da nisu) i blagu ketoacidozu |
| 5% se smanjuje naslednošću za dijabetes tipa 1 i srodstvo) | U 74-100% nasljednost je opterećena dijabetesom tipa 2 i srodstvom) |
| Prisutnost drugih imunoloških bolesti | Inzulinska rezistencija, arterijska hipertenzija, dislipidemija, policistični jajnik kod djevojčica |
U adolescenata, s razvojem dijabetesa tipa 2, klinička slika polako raste. Prvi simptomi bolesti mogu biti povećana žeđ (polidipsija), povećanje volumena i učestalosti mokrenja (poliurija), pojava noćne enureze, svrbež kože i genitalija, umor.
Pronađite i neutralizirajte dijabetes
- Najjednostavnija metoda za otkrivanje bolesti ili oslabljene tolerancije na glukozu je određivanje glukoze u krvi. Normalna razina glukoze u krvi na glasu u zdravih ljudi kreće se
- Ako se pri pregledu jutarnje doze urina otkriju glukozurija (prisutnost glukoze u urinu), aceturija (prisustvo acetonskih tijela u urinu), ketonurija (prisustvo ketonskih tijela u urinu) ili povišena razina glukoze u krvi, potrebno je konzultirati stručnjaka i provesti posebno ispitivanje - test tolerancije na glukozu .
- Test tolerancije na glukozu (šećerna krivulja).
Prije testa potrebno je djetetu u roku od tri dana propisati mu normalnu ishranu bez ograničavanja ugljikohidrata. Test se izvodi ujutro na prazan stomak. Dijete se daje da pije glukozni sirup (glukoza je propisana brzinom od 1,75 g / kg idealne težine, ali ne više od 75 g). Test šećera vrši se na prazan stomak 60 i 120 minuta nakon unosa glukoze.
Normalno da nakon 1 sata razina glukoze u krvi ne poraste više od 8,8 mmol / l, nakon 2 sata ne bi smjela biti veća od 7,8 mmol / l ili se vratiti u normalu na prazan želudac.
Ako razina glukoze u plazmi venske krvi ili u punoj krvi na prazan želudac prelazi 15 mmol / L (ili nekoliko puta na prazan želudac prelazi 7,8 mmol / L), za dijagnosticiranje dijabetesa nije potreban test tolerancije na glukozu.
Pretila djeca koja imaju još dva faktora rizika - opterećena nasljednošću za dijabetes tipa 2 i znakove inzulinske rezistencije - trebaju se testirati na glukozu u krvi najmanje svake dvije godine, počevši od 10. godine života. - Obavezna konsultacija specijalista - endokrinologa, oftalmologa, neurologa, nefrologa, ortopeda.
- Moguće je provesti dodatne posebne metode ispitivanja: utvrđivanje razine gliciranog hemoglobina u krvi (HbA1c), koncentracije proinzulina, C-peptida, glukagona, ultrazvuk unutarnjih organa i bubrega, ispitivanje fundusa, određivanje razine mikroalbuminurije itd., Koje će dijete propisati specijalistima.
- Ako se u obitelji ponavljaju slučajevi dijabetesa, posebno roditelja djeteta, može se napraviti genetska studija koja će rano dijagnosticirati bolest ili imati predispoziciju za nju.
Postoje različiti načini za liječenje dijabetesa. Najvažniji ciljevi u liječenju dijabetesa su uklanjanje simptoma, optimalna metabolička kontrola, sprečavanje akutnih i kroničnih komplikacija i postizanje najvišeg mogućeg kvaliteta života pacijenata.
Glavni principi liječenja su dijabetička prehrana, dozirana tjelesna aktivnost, samonadgled razine glukoze u krvi itd. učio u školama za dijabetes. Sada postoji mnogo takvih škola. Djeca s dijabetesom i njihovi roditelji širom svijeta imaju priliku da dobiju znanje o svojoj bolesti, a to im pomaže da budu punopravni članovi društva.
Prva škola dijabetesa djeluje u Moskvi od godinu dana.Nakon početnog usavršavanja, ako je potrebno, nakon godinu dana, adolescenti ili rodbina bolesne djece mogu pohađati drugi tečaj studija kako bi učvrstili i ažurirali svoje znanje o dijabetesu.
Lijekovi za liječenje dijabetesa bez lijekova
Dijetalna terapija za dijabetes trebala bi ispuniti sljedeće zahtjeve: isključenje lako probavljivih ugljikohidrata (šećer, čokolada, med, džem i dr.) I mala potrošnja zasićenih masti. Svi ugljikohidrati trebaju osigurati 50-60% kalorijskog sadržaja u dnevnoj prehrani, bjelančevine ne više od 15%, a ukupni udio masti ne smije prelaziti 30-35% dnevne energetske potrebe. Dojenčad i djeca mlađa od 1 godine izračunavaju se prema vrsti hranjenja (umjetno, miješano, prirodno). Treba napomenuti da je idealno održavanje dojenja do 1,5 godina.
Obavezno mršavljenje je prvi korak u prevenciji i liječenju dijabetesa.
Potrebu samokontrole također treba objasniti bolesnom djetetu i naučiti ga kako provoditi kod kuće uz pomoć test-traka (određivanje razine glukoze u krvi i urinu).
Ako dijabetes traje više od 5 godina, potrebno je pažljivo praćenje krvnog tlaka, analiza mokraće na albuminuriju, godišnje savjetovanje bolesnika u sobi za dijagnostiku vaskularnog oka klinike za otkrivanje retinopatije. Dva puta godišnje dijete treba pregledati stomatolog i ENT ljekar.
Mladim pacijentima potrebna je psihološka pomoć i podrška odraslih, a moto mnogih škola dijabetesa - "Dijabetes je način života", nije uzalud. No roditelji se trebaju sjetiti kako stalni strah za njihovo dijete i želja da ga zaštite od svega mogu dovesti do toga da će i dijete početi doživljavati svijet oko sebe kao svijet koji u svakom koraku nosi opasnost i prijetnju.

Liječenje lijekova za dijabetes
- Liječenje dijabetesa tipa 2 počinje imenovanjem lijekova za snižavanje šećera u obliku tableta.
- Terapija inzulinom.
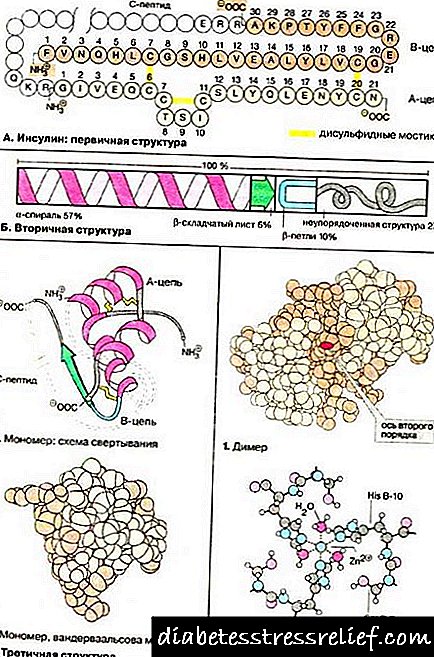
Inzulin regulira šećer u krvi, doprinoseći pretvaranju suvišnog šećera u tijelu u glikogen. Receptori inzulina djeluju kao svojevrsna "brava", a inzulin se može usporediti s ključem koji otvara brave i omogućuje glukozi da uđe u ćeliju, pa s IDDM-om liječenje započinje terapijom inzulinom.
U odraslih bolesnika s dugim tijekom bolesti često se razvija ovisnost o lijekovima za snižavanje šećera u obliku tableta, a nakon godina od početka bolesti u prosjeku 10-15% bolesnika s dijabetesom tipa 2 pređe na liječenje inzulinom.
Kod šećerne bolesti inzulin se daje supkutano, a unutra se ne može uzimati inzulin, jer ga probavni sokovi uništavaju. Da biste olakšali ubrizgavanje, koristite poluautomatske mlaznice - šprice za olovke.
S vremenom se povećava potreba za inzulinom, apetit se može mijenjati, kod djece se često smanjuje. Zato se glukoza u krvi, kao i glukoza u urinu i aceton moraju pažljivo nadgledati.
Značajke tijeka bolesti
Kod većine djece s IDDM-om regresija bolesti počinje u roku od nekoliko tjedana od postavljanja dijagnoze i pravilnog liječenja, čak je i privremena remisija moguća kada je potreba za inzulinom oštro smanjena. Ova faza može trajati i do nekoliko mjeseci. Nažalost, potreba za inzulinom ponovo raste i dostiže tjelesnu težinu u godinama od početka bolesti. Tijekom puberteta, kada dolazi do pojave rasta i povećanja tjelesne težine, tok dijabetesa karakterizira labilnost i zahtijeva vrlo pažljivo praćenje. Po završetku tinejdžerskog perioda dijabetes opet postaje stabilan.
Često je dijabetes prva manifestacija patologije cijelog endokrinog sustava. Nakon toga, djeca mogu razviti autoimune bolesti drugih endokrinih žlijezda, prije svega štitne žlijezde. Loša kompenzacija dijabetesa dovodi do kršenja svih vrsta metabolizma i posebno proteina, što zauzvrat prati pad nespecifične zaštite i imuniteta. Kao rezultat toga, učestalost razvijanja zaraznih lezija kože i sluznice u obliku pioderme i gljivičnih infekcija, proces ozdravljenja je težak.
Akutne komplikacije šećerne bolesti u djetinjstvu uključuju: ketoacitozu, ketoacidotsku komu, hipoklemična stanja i hipoklemičnu komu, hiperosmolarnu komu.
Ostale komplikacije kod djece razvijaju se sporo. Oni se temelje na vaskularnim komplikacijama - mikroangiopatijama, čiji razvoj ovisi o genetskim karakteristikama djeteta i kompenzaciji metabolizma ugljikohidrata. Obično se mikroangiopatije razvijaju godinama nakon početka bolesti. Komplikacije mogu nastati u obliku:
- oštećenje bubrega (dijabetička nefropatija),
- oštećenja živčanog sistema (dijabetička neuropatija, encefalopatija),
- oštećenja oka (dijabetička retinopatija),
Infektivne komplikacije se često otkriju kod pacijenata, uključujući tuberkuloza.
Bolest djeteta sa dijabetesom je sigurno stres za cijelu porodicu. Ali uz snažnu zajednicu porodice i ljekara, djetetu ćemo omogućiti pravilan fizički i mentalni razvoj, kao i adekvatnu socijalnu orijentaciju. Djeca koja pate od ove bolesti mogu aktivno sudjelovati u životu škole, uz dovoljan nivo pripremljenosti, mogu putovati s roditeljima, pješačiti, voziti automobil itd. Kada sazreju, moći će imati punopravne porodice. Pravilno pridržavanje terapije dijabetesa osiguraće da se komplikacije razvijaju što je moguće prije.
Kada treba posjetiti ljekara
Ako primetite bilo kakve znakove ili simptome dijabetesa tipa 1, obratite se lekaru svog deteta.
Tačan uzrok dijabetesa tipa 1 nije poznat. Ali kod većine ljudi sa dijabetesom tipa 1, telesni imunološki sistem, koji se obično bori protiv štetnih bakterija i virusa, pogrešno uništava stanice koje stvaraju inzulin (otočiće) u pankreasu. Ulogu u ovom procesu igraju genetika i faktori okoliša.
Inzulin kritično obavlja posao premještanja šećera (glukoze) iz krvi u ćelije tijela. Šećer ulazi u krvotok kada se hrana probavlja.
Čim ćelija otočića gušterače uništi, vaše dijete proizvodi malo ili nimalo inzulina. Kao rezultat toga, glukoza se nakuplja u krvi vaše bebe, gdje može izazvati opasnosti po život.
Faktori rizika
Čimbenici rizika za razvoj dijabetesa tipa 1 u djece uključuju:
- Porodična istorija. Svako ko ima roditelje ili braću i sestre s dijabetesom tipa 1 ima malo povećan rizik od razvoja ovog stanja.
- Genetska osjetljivost. Prisutnost određenih gena ukazuje na povećani rizik za razvoj dijabetesa tipa 1.
- Trka. U Sjedinjenim Državama dijabetes tipa 1 češći je među bijelcima koji nisu latinoamerički nego među ostalim rasama.
Faktori rizika za životnu sredinu mogu uključivati:
- Neki virusi. Izloženost raznim virusima može izazvati autoimuno uništavanje otočnih stanica.
- Dijeta Pokazano je da određeni prehrambeni faktor ili hranjiva tvar u dojenačkoj dobi ne igra ulogu u razvoju dijabetesa tipa 1. Međutim, rano konzumiranje kravljeg mlijeka povezano je s povećanim rizikom od dijabetesa tipa 1, dok dojenje može smanjiti rizik. Vreme davanja žitarica u dečiju ishranu takođe može uticati na rizik od dijabetesa tipa 1 u deteta.
Komplikacija
Komplikacije dijabetesa tipa 1 razvijaju se postepeno. Ako se razina šećera u krvi dugo kontrolira, komplikacije dijabetesa mogu se u konačnici prekinuti ili čak opasno po život.
Komplikacije mogu uključivati:
- Bolest srca i krvnih sudova. Dijabetes dramatično povećava rizik vašeg djeteta od razvoja stanja poput koronarne arterijske bolesti sa bolom u grudima (angina pektoris), srčanim udarom, moždanim udarom, suženjem arterija (ateroskleroza) i visokim krvnim pritiskom kasnije u životu.
- Oštećenja živaca. Višak šećera može oštetiti zidove sitnih krvnih žila koje hrane živce vaše bebe, posebno noge. Ovo može prouzrokovati perut, utrnulost, peckanje ili bol. Oštećenja živaca najčešće nastaju postepeno tokom dužeg vremenskog perioda.
- Oštećenja bubrega. Dijabetes može oštetiti brojne sitne nakupine krvnih žila koji filtriraju otpad bebe krvi. Teška oštećenja mogu na kraju faze dovesti do zatajenja bubrega ili nepovratne bolesti bubrega, što zahtijeva dijalizu ili transplantaciju bubrega.
- Oštećenje oka. Dijabetes može oštetiti krvne žile mrežnice, što može dovesti do lošeg vida, pa čak i sljepoće. Dijabetes također može dovesti do katarakte i većeg rizika od glaukoma.
- Kožne bolesti. Dijabetes može ostaviti vaše dijete sklonije kožnim problemima, uključujući bakterijske infekcije, gljivične infekcije i svrbež.
- Osteoporoza Dijabetes može dovesti do smanjenja normalne mineralne gustoće kostiju, što povećava rizik od osteoporoze kod vašeg djeteta kao odrasle osobe.
Prevencija
Trenutno nije poznat način prevencije dijabetesa tipa 1.
Djeca koja su pod visokim rizikom za razvoj dijabetesa tipa 1 mogu se testirati na antitijela povezana s poremećajem. Ali, prisustvo ovih antitela ne čini dijabetes neizbežnim. I trenutno ne postoji način da se spriječi dijabetes tipa 1 ako se otkriju antitijela.
Istraživači rade na sprečavanju dijabetesa tipa 1 kod ljudi koji su visoki rizik za razvoj bolesti. Druga su istraživanja usmjerena na sprečavanje daljnjeg uništavanja otočnih stanica kod ljudi koji su tek dijagnosticirani.
Iako niste mogli ništa učiniti da spriječite dijabetes tipa 1, djetetu možete pomoći da spriječi njegove komplikacije:
- Pomažete svom djetetu da održi dobru kontrolu šećera u krvi što je više moguće
- Naučite svoje dijete važnosti zdrave prehrane i sudjelovanja u redovnim fizičkim aktivnostima
- Zakažite redovne posjete djetetovom ljekaru za dijabetes i godišnji pregled očiju, počevši ne više od pet godina nakon početne dijagnoze.
- Postoji nekoliko testova krvi za dijabetes tipa 1 u djece:
- Slučajni test šećera u krvi. Ovo je primarni skrining test za dijabetes tipa 1. Uzorak krvi uzima se u svakom trenutku. Bez obzira na posljednji put kada je vaše dijete jelo, slučajna razina šećera u krvi od 200 miligrama po decilitru (mg / dl) ili 11,1 milimola po litri (mmol / l) ili više ukazuje na dijabetes.
- Glicidni hemoglobin (A1C). Ovaj test pokazuje prosječni šećer u krvi vašeg djeteta u posljednja dva do tri mjeseca. Testom se posebno mjeri postotak šećera u krvi vezan za protein koji sadrži kisik u crvenim krvnim ćelijama (hemoglobin). Nivo A1C od 6,5 posto ili viši u dva odvojena ispitivanja ukazuje na dijabetes.
- Post na test šećera u krvi. Uzorak krvi uzima se nakon što se vaše dijete brzo oporavi. Šećer u krvi na glasu od 126 mg / dl (7,0 mmol / L) ili više ukazuje na dijabetes tipa 1.
Dodatni testovi
Vaš liječnik će vjerojatno preporučiti dodatne testove za potvrdu vrste dijabetesa koje ima vaše dijete. Važno je razlikovati dijabetes tipa 1 i dijabetes tipa 2, jer su strategije liječenja različite.
Ovi dodatni testovi uključuju:
- Krvni testovi radi provjere antitijela specifičnih za dijabetes tipa 1
- Analiza urina radi provjere ketona, što također sugerira dijabetes tipa 1, a ne tip 2
Nakon dijagnoze
Vašem će djetetu biti potrebni redovni sastanci za praćenje kako bi se osiguralo dobro upravljanje dijabetesom i radi provjere njegove razine A1C. Američka udruga za dijabetes preporučuje A1C 7,5 ili nižu za svu djecu.
Vaš lekar će takođe periodično koristiti test krvi i urina za pregled vašeg deteta:
- Nivo holesterola
- Funkcija štitnjače
- Bubrežna funkcija
Pored toga, vaš lekar će redovno:
- Izmerite krvni pritisak i visinu bebe
- Provjerite mjesta na kojima vaše dijete provjerava šećer u krvi i isporučuje inzulin
Vašem će djetetu biti potrebni redovni pregledi oka. Vaše dijete može biti podvrgnuto pregledu na celijakiju tokom dijagnoze dijabetesa i u redovnim intervalima, ovisno o starosti i simptomima vašeg djeteta.
Doživotno liječenje dijabetesa tipa 1 uključuje praćenje šećera u krvi, terapiju inzulinom, zdravu prehranu i redovito vježbanje - čak i za djecu. Kako vaše dijete raste i mijenja se, postojat će i plan liječenja dijabetesa.
Ako se upravljanje dijabetesom vašeg djeteta čini pretjerano, uzmite ga jedan po jedan. U nekim danima možete napraviti sjajan posao s djetetovim šećerom, a drugim danima može izgledati kao da ništa ne radi. Ne zaboravite da niste sami.
Radit ćete usko s timom za dijabetes vašeg djeteta - ljekarom, nastavnikom dijabetesa i nutricionistom - kako biste održali razinu šećera u krvi djeteta što je bliže normalnoj.
Kontrola šećera u krvi
Trebat ćete provjeriti i zabilježiti nivo djetetovog šećera u krvi najmanje četiri puta dnevno, ali vjerovatno češće. Za to su potrebni česti štapovi. Neka mjerila glukoze u krvi omogućavaju testiranje na mjestima koja nisu vrhovima prstiju.
Često testiranje jedini je način da osigurate da šećer u krvi vašeg djeteta ostane unutar ciljanog raspona, što se može mijenjati kako dijete raste i mijenja se. Ljekar vašeg djeteta reći će vam koji je ciljni raspon šećera u krvi za vaše dijete.
Kontinuirano praćenje glukoze (CGM)
Kontinuirani nadzor glukoze (CGM) najnoviji je način za kontrolu šećera u krvi. Ovo može biti najviše korisno osobama koje ne dožive uobičajene simptome upozorenja hipoglikemije.
CGM koristi tanku iglu umetnutu direktno ispod kože, koja provjerava nivo glukoze u krvi svakih nekoliko minuta. CGM se još ne smatra točnom kao standardna kontrola šećera u krvi. Ovo može biti dodatni alat, ali obično ne zamjenjuje redovito nadgledanje šećera u krvi.
Insulin i drugi lijekovi
Svako kome je dijabetes tipa 1 potreban da bi se preživio inzulin. Dostupne su mnoge vrste insulina, uključujući:
- Brzo delujući inzulin. Inzulinske terapije, poput lispro (Humalog), aspart (NovoLog) i glulisin (Apidra), počinju raditi u roku od 15 minuta, a vrhunac su nakon otprilike sat vremena i posljednja četiri sata.
- Inzulin kratkog djelovanja. Terapije, poput humanog inzulina (Humulin R), treba davati 20-30 minuta pre obroka, a najviši je od 1,5 do 2 sata i od četiri do šest sati.
- Inzulin srednjeg djelovanja. Terapije, poput inzulina NPH (Humulin N), počinju raditi nakon otprilike sat vremena, a vrhunac nakon otprilike šest sati, a posljednjih 12-24 sata.
- Inzulin dugog djelovanja. Terapije, poput inzulina glargin (Lantus) i inzulina detemir (Levemir), gotovo da nemaju vrhunac i mogu pružiti pokrivenost za 20-26 sati.
Ovisno o dobi i potrebama vašeg djeteta, liječnik vam može propisati mješavinu vrsta inzulina za upotrebu tokom dana i noći.
Opcije isporuke inzulina
Postoji nekoliko opcija za isporuku insulina, uključujući:
- Tanka igla i špric. Prednost igle i šprice je da se u jednoj injekciji mogu pomiješati neke različite vrste inzulina, smanjujući broj injekcija.
- Olovka za inzulin. Ovaj uređaj izgleda kao olovka za tintu, osim što je patrona ispunjena insulinom. Na raspolaganju su miješane inzulinske olovke, ali ove smjese obično nisu namijenjene djeci.
- Inzulinska pumpa. Ovaj je uređaj veličine mobilnog telefona koji se nosi izvan tijela. Cjevčica povezuje rezervoar inzulina s kateterom umetnutim ispod kože trbuha. Pumpa se može koristiti u kombinaciji sa CGM.
Zdrava prehrana
Vaše dijete neće biti ograničeno na doživotnu „dijabetičku dijetu“ dosadnom, mekom hranom. Umjesto toga, vašem djetetu je potrebno mnogo voća, povrća i cjelovitih žitarica - namirnica koje sadrže veliku količinu hrane i malo masti i kalorija. U idealnom slučaju, unos ugljenih hidrata od vašeg deteta treba da bude dosledan.
Nutricionista vašeg djeteta vjerovatno će predložiti da vaše dijete - i ostatak porodice - konzumiraju manje životinjskih proizvoda i slatkiša. Ovaj plan obroka je najbolji za cijelu porodicu. Slatke namirnice su s vremena na vreme sve dok su uključene u plan ishrane vašeg djeteta.
Razumijevanje šta i koliko hraniti bebu može predstavljati problem. Nutricionista vam može pomoći da napravite plan ishrane koji će udovoljiti zdravstvenim ciljevima djeteta, prehrambenim preferencijama i načinu života.
Neke namirnice, poput one s visokim udjelom šećera ili masti, mogu biti teže uključiti u prehrambeni plan vašeg djeteta nego zdraviji izbor. Na primjer, hrana bogata masnoćom može uzrokovati skok šećera u krvi nekoliko sati nakon što je dijete pojelo, jer masnoća usporava probavu.
Nažalost, ne postoji utvrđena formula koja bi vam rekla kako će organizam vašeg djeteta prerađivati različite namirnice. Ali s vremenom ćete naučiti više o tome kako vaša voljena osoba utječe na svoj šećer u krvi, a tada ćete je naučiti nadoknaditi.
Fizička aktivnost
Svi trebaju redovitu aerobnu vježbu, a djeca sa dijabetesom tipa 1 se ne razlikuju. Podstaknite dete da se bavi redovnim fizičkim aktivnostima i, još bolje, da vežbate sa svojim detetom. Učinite fizičku aktivnost dijelom svakodnevnog života vašeg djeteta.
Ali zapamtite da fizička aktivnost obično snižava šećer u krvi i može utjecati na šećer u krvi do 12 sati nakon vježbanja. Ako vaše dijete započne novu aktivnost, provjerite djetetov šećer u krvi češće nego obično dok ne saznate kako njegovo ili njezino tijelo reagira na tu aktivnost. Možda ćete trebati prilagoditi plan djeteta ili dozu inzulina da biste nadoknadili povećanu aktivnost.
Čak i ako vaše dijete uzima inzulin i jede strogo, količina šećera u njegovoj krvi može se nepredvidivo promijeniti. Pomoću vašeg dečjeg tima za brigu o dijabetesu naučićete kako se promene šećera u krvi deteta reaguju na:
- Prehrambeni proizvodi. Hrana može biti poseban problem za vrlo malu djecu s dijabetesom tipa 1, jer često ne završe ono što je na njihovim tanjurima. To je problem ako djetetu date injekciju inzulina da pokrije više hrane nego on ili ona. Obavestite svog lekara ako je ovo problem vašeg deteta, tako da vi i lekar možete smisliti režim inzulina koji deluje za vašu porodicu.
- Fizička aktivnost. Što je vaše dijete aktivnije, niži šećer u krvi može biti niži. Da biste to nadoknadili, možda ćete trebati smanjiti dozu inzulina djetetu na neobičnu fizičku aktivnost. Ili će vašem djetetu možda trebati grickalica prije vježbanja.
- Bolest. Bolest ima različit učinak na potrebe vašeg djeteta za inzulinom. Hormoni proizvedeni tijekom bolesti povećavaju šećer u krvi, ali smanjenje unosa ugljikohidrata zbog lošeg apetita ili povraćanja smanjuje potrebu za inzulinom. Pitajte svog ljekara o planu upravljanja bolesničkim danom.
- Raste rast i pubertet. Jednostavno, kad ste savladali potrebe djetetovog inzulina, on ili ona proklija, čini se, preko noći i odjednom ne dobije dovoljno inzulina. Hormoni takođe mogu utjecati na potrebe za inzulinom, posebno na djevojčicama tinejdžerki kad započnu menstruaciju.
- Da spavam. Da biste izbjegli probleme sa niskim šećerom u krvi noću, možda ćete trebati prilagoditi rutinu inzulina svog djeteta. Pitajte svog ljekara o dobrom šećeru u krvi prije spavanja.
Znakovi nevolje
Uprkos svim vašim naporima, ponekad se pojave problemi. Neke kratkotrajne komplikacije tipa 1 dijabetesa, poput niskog šećera u krvi, visokog šećera u krvi i ketoacidoze, obično se dijagnosticiraju otkrivanjem ketona u mokraći - koja zahtijeva hitnu njegu. Ako se ne liječi, ti uvjeti mogu uzrokovati napadaje i gubitak svijesti (komu).
Hipoglikemija
Hipoglikemija - Šećer u krvi je ispod ciljanog raspona vašeg djeteta. Šećer u krvi može se smanjiti iz više razloga, uključujući preskakanje obroka, dobivanje više fizičke aktivnosti nego inače ili unošenje previše inzulina.
Naučite dijete simptomima niskog šećera u krvi. U nedoumici bi uvijek trebao raditi test šećera u krvi. Rani znakovi i simptomi niskog šećera u krvi uključuju:
- Blijeda boja
- znojenje
- labavost
- gladovanje
- Razdražljivost
- Nervoza ili anksioznost
- Glavobolja
Kasnije, znakovi i simptomi niskog šećera u krvi, koji se ponekad pogrešno smatraju intoksikacijama kod adolescenata i odraslih, uključuju:
- letargija
- Zbunjenost ili uznemirenost
- Pospanost
- Zamagljen govor
- Gubitak koordinacije
- Čudno ponašanje
- Gubitak svijesti
Ako vaše dijete ima nizak šećer u krvi:
- Dajte svom djetetu voćni sok, tablete glukoze, karamele, običnu sodu (koja nije dijeta), ili drugi izvor šećera
- Ponovno provjerite šećer u krvi za oko 15 minuta kako biste bili sigurni da je u normalnom rasponu.
- Ako vam je šećer u krvi još uvijek nizak, ponovite tretman s puno šećera, a zatim ponovite test nakon dodatnih 15 minuta
Ako se ne liječite, nizak šećer u krvi uzrokovat će da dijete izgubi svijest. Ako se to desi, djetetu će možda trebati hitna injekcija hormona koji stimulira oslobađanje šećera u krv (glukagon). Vodite računa da beba uvijek nosi izvor šećera koji brzo djeluje.
Hiperglikemija
Hiperglikemija - Vaš šećer u krvi je iznad ciljanog raspona vašeg djeteta. Razina šećera u krvi može se povećati iz više razloga, uključujući bolest, previše jesti, jesti pogrešnu hranu i nedovoljno inzulina.
Znakovi i simptomi visokog šećera u krvi uključuju:
- Česta mokrenja
- Povećana žeđ ili suha usta
- Zamagljen vid
- Umor
- Mučnina
Ako sumnjate na hiperglikemiju:
- Proverite bebin šećer u krvi
- Možda će vam trebati ubrizgavanje dodatnog insulina ako je šećer u krvi iznad ciljanog raspona vašeg deteta.
- Pričekajte 15 minuta, a zatim još jednom provjerite šećer u krvi vaše bebe
- Prilagodite plan obroka ili lijekova kako biste spriječili da sada bude visok šećer u krvi
Ako vaše dijete ima razinu šećera u krvi višu od 240 mg / dl (13,3 mmol / L), vaše dijete bi trebalo koristiti test test mokraćom za ispitivanje ketona. Ne dozvolite svom djetetu da vježba ako vam je visok šećer u krvi ili su prisutni ketoni.
Dijabetesna ketoacidoza
Snažan nedostatak inzulina uzrokuje da tijelo vaše bebe stvara ketone. Višak ketona nakuplja se u krvi vaše bebe i proliva se u urinu, stanje poznato kao dijabetička ketoacidoza (DKA). Neobrađen DKA može biti opasan po život.
Znakovi i simptomi DKA uključuju:
- Žeđ ili suha usta
- Pojačano mokrenje
- iscrpljenost
- Suva ili isprana koža
- Mučnina, povraćanje ili bol u trbuhu
- Slatki, voćni miris na dahu vaše bebe
- zbrka
Ako sumnjate u DKA, proverite da li u djetetovom urinu ima viška ketona bez ketona. Ako je nivo ketona visok, obratite se djetetovom ljekaru ili potražite hitnu medicinsku pomoć.
Životni i kućni lijekovi
Dijabetes tipa 1 je ozbiljna bolest. Pomoći vašem djetetu da slijedi njegov plan liječenja dijabetesa potrebno je 24 sata i počet će zahtijevati neke značajne promjene životnog stila.
Ali vaš trud zaslužuje pažnju. Temeljito liječenje dijabetesa tipa 1 može umanjiti rizik vašeg djeteta od ozbiljnih, čak i opasnih po životnih komplikacija.
Kako dijete postaje starije:
- Potaknite ga ili nje da igraju sve aktivniju ulogu u upravljanju dijabetesom
- Naglasite cjeloživotnu njegu dijabetesa
- Naučite dijete kako da mu testira šećer u krvi i ubrizgava mu inzulin
- Pomozite svom djetetu da odabere mudar izbor hrane
- Ohrabrite svoje dete da ostane fizički aktivno
- Promovirajte odnos između vašeg djeteta i njegovog ili njenog tima za brigu o dijabetesu
- Obavezno nosite medicinsku identifikacijsku oznaku.
Iznad svega, ostanite pozitivni. Navike kojima danas učite svoje dijete pomoći će mu da uživa u aktivnom i zdravom životu s dijabetesom tipa 1.
Škola i dijabetes
Morate sarađivati sa školskom sestrom i nastavnicima vašeg deteta kako biste bili sigurni da znaju simptome visokog i niskog šećera u krvi. Vaša školska sestra možda će morati da ubrizgava insulin ili da proveri šećer u krvi deteta. Savezni zakon štiti djecu s dijabetesom, a škole bi trebale poduzeti razumne korake kako bi osigurale da sva djeca dobiju pravo obrazovanje.
Osećanja vaše bebe
Dijabetes može utjecati na djetetove emocije, bilo direktno ili indirektno. Loše kontrolirani šećer u krvi može dovesti do promjena u ponašanju, poput razdražljivosti. Ako se to desi na rođendanskoj zabavi jer je vaše dijete zaboravilo uzeti inzulin prije parče torte, možda će se sukobiti s prijateljima.
Dijabetes takođe može vaše dijete učiniti drugačijim od druge djece. Imajući mogućnost crpljenja krvi i davanja sebe, deca obolela od dijabetesa osim svojih vršnjaka. Dobijanje deteta sa drugom decom sa dijabetesom može pomoći vašem detetu da bude manje sam.
Mentalno zdravlje i zloupotreba supstanci
Ljudi koji imaju dijabetes imaju povećan rizik od depresije i anksioznosti, zbog čega mnogi stručnjaci za dijabetes redovito uključuju socijalnog radnika ili psihologa u tim za dijabetes.
Posebno je teško da se adolescenti nose s dijabetesom. Dijete koje se vrlo dobro pridržava režima liječenja dijabetesa može porasti u svojim tinejdžerima, zanemarujući njegovo liječenje dijabetesa.
Tinejdžerima može biti i teže reći prijateljima da imaju dijabetes jer se žele uklopiti. Također mogu eksperimentirati s drogama, alkoholom i pušenjem, ponašanja koja mogu biti još opasnija za ljude s dijabetesom. Poremećaji prehrane i odbijanje inzulina za mršavljenje su drugi problemi koji se češće mogu pojaviti u adolescenciji.
Razgovarajte sa tinejdžerom ili pitajte svog tinejdžera da razgovara sa tinejdžerom o učincima droga, alkohola i pušenja na nekoga koji ima dijabetes.
Ako primijetite da je vaše dijete ili tinejdžer uporno tužan ili pesimističan ili doživljava dramatične promjene u svojim navikama spavanja, prijateljima ili školskim performansama, zamolite dijete da procijeni depresiju. Obavestite i lekara svog deteta ako primetite da vaš sin ili kćerka gube kilograme ili izgleda da ne jede dobro.
Grupe podrške
Razgovor sa savjetnikom ili terapeutom može pomoći vašem djetetu ili se možete nositi sa dramatičnim promjenama životnog stila koje dolaze sa dijagnozom dijabetesa tipa 1. Vaše dijete može naći podršku i razumijevanje u grupi za podršku dijabetesu tipa 1. Na raspolaganju su i grupe za podršku roditeljima.
Iako grupe za podršku nisu za sve, mogu biti dobri izvori informacija. Članovi grupe često su svjesni najnovijih metoda liječenja i skloni su podijeliti svoja iskustva ili korisne informacije, na primjer, gdje pronaći količinu ugljikohidrata za omiljeni restoran pića vašeg djeteta. Ako ste zainteresirani, vaš liječnik može preporučiti grupu u vašem području.
Web stranice za podršku uključuju:
- Američka udruga za dijabetes (ADA). ADA nudi i programe protiv dijabetesa koji pružaju obrazovanje i podršku za djecu i adolescente koji imaju dijabetes.
- JDRF.
- Deca sa dijabetesom.
Objavljivanje informacija u kontekstu
Komplikacije od loše kontroliranog dijabetesa mogu biti zastrašujuće. Važno je zapamtiti da su mnoge studije - a samim tim i mnoštvo literature koju možete pročitati - završene prije nego što je došlo do mnogih uspjeha u liječenju dijabetesa. Ako vi i vaše dijete radite s djetetovim ljekarom i učinite sve što je u vašoj moći kako bi kontrolirali šećer u krvi, vjerovatno će vaše dijete živjeti dug i normalan život.
Priprema za sastanak
Ljekar primarne njege vašeg djeteta vjerovatno će postaviti početnu dijagnozu dijabetesa tipa 1. Možda će biti potrebna hospitalizacija za stabilizaciju šećera u krvi vašeg djeteta.
Dugoročnu njegu dijabetesa vašeg djeteta vjerovatno će obavljati ljekar koji se specijalizirao za metaboličke poremećaje kod djece (pedijatrijski endokrinolog). Zdravstveni centar vašeg deteta obično takođe ima nutricionista, certificiranog edukatora i specijalista za negu očiju (oftalmolog).
Evo nekoliko informacija koje će vam pomoći da se pripremite za sastanak.
Šta možeš učiniti?
Prije sastanka uradite sljedeće:
- Zapišite sve brige o dobrobiti vašeg djeteta.
- Zamolite člana porodice ili prijatelja da vam se pridruži. Da biste upravljali dijabetesom, morate zapamtiti mnogo informacija. Neko ko vas prati možda se sjeća onoga što ste propustili ili zaboravili.
- Zapišite neka pitanja doktor. Vrijeme s liječnikom je ograničeno, pa bi vam moglo biti od pomoći pripremiti listu pitanja koja se tiču vašeg djeteta. Pitajte svog ljekara da se obratite svom dijetetičaru ili odgajatelju medicinske sestre za dijabetes ako imate problema koje možete riješiti.
Teme o kojima možete razgovarati sa svojim ljekarom, nutricionistom ili učiteljem dijabetesa uključuju:
- Učestalost i vreme praćenja glukoze u krvi
- Terapija inzulinom - vrste inzulina koji se koriste, vrijeme doziranja i količina doze
- Primjena inzulina - udarci protiv pumpi
- Nizak šećer u krvi (hipoglikemija) - kako prepoznati i liječiti
- Visoki šećer u krvi (hiperglikemija) - kako prepoznati i liječiti
- Ketoni - ispitivanje i lečenje
- Prehrana - vrste hrane i njihov utjecaj na šećer u krvi
- Brojanje ugljenih hidrata
- Vježba - Reguliranje unosa inzulina i hrane za aktivnost
- Radite s dijabetesom u školskom ili ljetnom kampu i u posebnim prilikama, poput noći
- Medicinsko upravljanje - koliko često možete videti lekara i druge profesionalce koji se bave dijabetesom
Šta očekivati od svog ljekara
Vaš lekar može da vam postavi neka pitanja, kao što su:
- Koliko ste ugodni u upravljanju dijabetesom svog djeteta?
- Da li je vaše dijete imalo epizode niskog šećera u krvi?
- Što je tipična dnevna prehrana?
- Da li vaše dijete vježba? Ako je tako, koliko često?
- Koliko u prosjeku dnevno koristite inzulin?
Između sastanaka obratite se djetetovom ljekaru ili nastavniku dijabetesa ako šećer u krvi vašeg djeteta nije kontroliran ili ako niste sigurni šta treba učiniti u određenoj situaciji.