Da li se dijabetes tipa 1 ili 2 može zauvijek izliječiti?
 Šokantno, nepoznato, doživotno. Čini se da je dijabetes tipa 1 za novo dijagnosticirane pacijente. Uz to, nove promjene očekuju se narednih dana i svih članova njegove porodice. Posebno je teška situacija kada se dijabetes javlja kod djece. Šta će se dalje događati, šta učiniti? Može li se dijabetes izliječiti, je li moguće živjeti punim životom ili ne?
Šokantno, nepoznato, doživotno. Čini se da je dijabetes tipa 1 za novo dijagnosticirane pacijente. Uz to, nove promjene očekuju se narednih dana i svih članova njegove porodice. Posebno je teška situacija kada se dijabetes javlja kod djece. Šta će se dalje događati, šta učiniti? Može li se dijabetes izliječiti, je li moguće živjeti punim životom ili ne?
Nemoguće je potpuno oporaviti od ove bolesti, ali moderan tretman za dijabetes nudi prilično dobru prognozu.
Dijabetes melitus (prva vrsta) obično se javlja poput vijaka iz plavog - porodična anamneza bolesti prisutna je u samo 1 od 10 slučajeva. Dijete, naizgled potpuno zdravo, odjednom se mora nositi s teretom doživotne bolesti, njegovi uplašeni roditelji zauzvrat će morati naučiti kako se nositi s bolešću, steći osnovno znanje o liječenju dijabetesa i saznati što ta bolest znači za njihov potomak. Sve to neminovno onesposobljava rutinski život, planove i predstavlja ogroman teret za psihu. Nemojte paničariti, dijabetes nije „potpuni kraj“. Da vidimo da li se dijabetes liječi i kako treba pravilno tretirati.
Biti miran znači znati što više
Što je više moguće, prikupite više podataka o ovoj bolesti. Istovremeno, izbjegavajte sumnjive izvore, poput internetskih diskusija - oni mogu samo previše uplašiti. Pouzdane informacije i savet u vezi sa bolešću sigurno može dati lekar. Ispod je kratak pregled najosnovnijih činjenica:
- Dijabetes tipa 1 karakterizira visoka glukoza u krvi (šećer u krvi), jer tijelu nedostaje hormon inzulin, koji mu omogućava da se kreće u ćelije. Insulin se po pravilu proizvodi ćelijama u pankreasu, koje se, međutim, uništavaju kao rezultat nenormalne upalne reakcije imunološkog sistema osobe.
- Bolest se mora pravodobno izliječiti, jer dugotrajno povišen šećer u krvi može oštetiti krvne žile, živce i bubrege.
- Ne tražite krivca. Bolest nije bila izazvana greškom i vjerovatno nije nasljedna.
- Ne brinite, dijabetes tipa 1, iako ga još uvijek nije moguće izliječiti (lijek za čudo još nije stvoren), ali liječenje može kontrolirati šećer u krvi i minimizirati rizik od komplikacija. Bolest i njezin lijek za dijabetičara i njegovu obitelj uskoro će postati poznata stvar, ne stvarajući ozbiljna ograničenja.
Započinjanje terapije insulinom
Ova supstanca neophodna je kako bi ćelije u tijelu imale dovoljnu količinu šećera, a samim tim i energije za svoju aktivnost. Kod dijabetesa tipa 1, terapija insulinom je obavezna. Naravno, pitate se zašto je jednostavno nemoguće progutati tabletu inzulina. To je zato što je inzulin protein koji se iz probavnog sistema ne apsorbuje u krv, tamo bi se jednostavno rastopio i potrošio. Potreba da se djetetu daju injekcije u početku može izazvati veliku anksioznost kod roditelja. Međutim, na kraju će to postati uobičajeno. Starije dijete će naučiti samostalno davati hormon jednostavnim aplikatorom, injekcija je gotovo bezbolna. Može se koristiti i tzv. inzulinska pumpa, to je uređaj koji na osnovu postavki na uređaju ubrizgava inzulin pod kožu.
Kontinuirano praćenje
Budući da gušterača ne funkcionira kod dijabetičara, koji je u normalnim okolnostima osmišljen za kontrolu šećera u krvi i, prema tome, oslobađanje inzulina, osoba će u budućnosti morati "razmišljati".

- To znači - ne samo ubrizgati inzulin, već i periodično provjeravati razinu šećera u krvi (glukoze) iz kapi krvi pomoću posebnog uređaja.
- Takođe, osoba treba da ima ideju koliko ugljikohidrata pojede sa hranom.
- Morate znati koliko glukoza može „izgorjeti“ uz određenu fizičku aktivnost.
- Prema ovome, trebalo bi odrediti ispravnu dozu inzulina, koja je ugrađena na aplikator ili inzulinsku pumpu.
Pitajte za savet
Uprkos svim nastojanjima da ostanete mirni i razumni, dijabetičar može doživjeti anksioznost, očaj ili depresiju. U ovoj situaciji ne stidite se i tražite pomoć i savjet. To može poticati oni koji su vam u blizini, medicinsko osoblje koje pomaže u borbi protiv dijabetesa, ili čak psiholog ili psihijatar. Ne brini. Dijabetičar može normalno živjeti, gotovo bez ikakvih granica. Sve je to samo pitanje vremena.
Oralni antidijabetički lekovi - kada je to prikladno, kako deluju?
Oralni antidijabetički lekovi su lekovi koji se koriste za lečenje dijabetesa koji se za razliku od inzulina guta. Postoji puno pojedinačnih lijekova koji se razlikuju u mehanizmu djelovanja, kao i u skladu s drugim svojstvima. Neke moderne oralne antidijabetičke lijekove mogu uzimati osobe oštećenog rada bubrega i jetre, dok kod starijih tipova to nije bilo moguće.
Ostali lijekovi koji su na farmaceutsko tržište uvedeni relativno nedavno, zauzvrat, obećavaju gubitak kilograma, što posebno pozdravlja pacijente sa šećernom bolešću, posebno tip 2.
Biguanidi (Metformin)
Lijekovi koji se koriste kao prvi izbor u liječenju dijabetesa tipa 2. Rade na principu povećanja osjetljivosti tjelesnih tkiva na inzulin i smanjuju stvaranje glukoze u jetri. Lijekove iz ove grupe ne bi trebali uzimati osobe sa zatajenjem bubrega i srca, jer u protivnom postoji rizik od ozbiljne komplikacije - laktične acidoze. Uobičajene nuspojave biguanida uključuju mučninu i proliv, ali u većini slučajeva one se nakon nekog vremena povlače.
Sulfonilurea
 Lijekovi iz ove skupine doprinose oslobađanju inzulina od strane gušterače i snižavaju razinu glukoze u krvi, posebno nakon jela. Pripravci sulfonilureje ne mogu se koristiti za teško oštećene bubrežne funkcije i nisu prikladni lijekovi prve linije u liječenju pretilih dijabetičara, jer njihova upotreba dovodi do povećanja tjelesne težine. Najčešći neugodni simptomi, zajedno s povećanjem tjelesne težine, uključuju hipoglikemiju (nizak šećer u krvi), koja se javlja najčešće prilikom uzimanja velikih doza lijeka, tijekom posta ili pretjeranog fizičkog napora.
Lijekovi iz ove skupine doprinose oslobađanju inzulina od strane gušterače i snižavaju razinu glukoze u krvi, posebno nakon jela. Pripravci sulfonilureje ne mogu se koristiti za teško oštećene bubrežne funkcije i nisu prikladni lijekovi prve linije u liječenju pretilih dijabetičara, jer njihova upotreba dovodi do povećanja tjelesne težine. Najčešći neugodni simptomi, zajedno s povećanjem tjelesne težine, uključuju hipoglikemiju (nizak šećer u krvi), koja se javlja najčešće prilikom uzimanja velikih doza lijeka, tijekom posta ili pretjeranog fizičkog napora.
Kao i sulfonilurea, glinidi također doprinose oslobađanju inzulina iz gušterače. Djeluju brzo i treba ih koristiti nekoliko puta dnevno. Uvođenje gilinida povezano je s manjim rizikom od hipoglikemije.
Glitazoni (tiazolidindioni)
Lijekovi koji pripadaju ovoj grupi povećavaju osjetljivost tkiva na djelovanje inzulina. Njihova upotreba je nepoželjna kod dijabetičara sa zatajenjem srca, jer oni sami po sebi povećavaju učestalost ove bolesti. Drugi neugodan učinak predstavlja povećanje tjelesne težine i broja slučajeva prijeloma u žena u postmenopauzi.
DPP4 inhibitori
 Lijekovi iz ove grupe blagotvorno djeluju na glukozu u krvi. Za razliku od nekih prethodnih lijekova, ova grupa je neutralna u odnosu na tjelesnu težinu, što znači da na bilo koji način ne utiču na nju. Ovi lijekovi povećavaju otpuštanje inzulina, ali samo u slučaju hiperglikemije (visokog šećera u krvi). Uz normalnu razinu šećera u krvi, ovi lijekovi ne utječu na lučenje inzulina i zbog toga ne uzrokuju neželjenu hipoglikemiju, učestalost nuspojava je minimalna.
Lijekovi iz ove grupe blagotvorno djeluju na glukozu u krvi. Za razliku od nekih prethodnih lijekova, ova grupa je neutralna u odnosu na tjelesnu težinu, što znači da na bilo koji način ne utiču na nju. Ovi lijekovi povećavaju otpuštanje inzulina, ali samo u slučaju hiperglikemije (visokog šećera u krvi). Uz normalnu razinu šećera u krvi, ovi lijekovi ne utječu na lučenje inzulina i zbog toga ne uzrokuju neželjenu hipoglikemiju, učestalost nuspojava je minimalna.
Inhibitori SGLT2
Ovo je posljednji oralni antidijabetički lijek koji je uveden relativno nedavno. Djeluje direktno na bubrege, čime sprečava apsorpciju glukoze u krv i podržava njeno izlučivanje mokraćom. Time se sprječava neželjeno povećanje šećera u krvi. Još jedna prednost je što se prilikom uzimanja lijekova ove grupe ukazuje na smanjenje tjelesne težine. Kod 3-4% ljudi liječenih ovim lijekovima javljaju se češće genitalne infekcije.
Prednosti modernih antidijabetičkih lijekova (RAP)
Razvojem novih antidijabetičkih lijekova poboljšavaju se njihova svojstva - manji rizik od nekih ozbiljnih nuspojava i, obrnuto, blagotvoran utjecaj na druge parametre osim samo šećera u krvi.
Neki savremeni antidijabetički lekovi donose sledeće koristi:

- Njihova upotreba ne utječe ili čak pomaže u smanjenju tjelesne težine (što je važno za liječenje dijabetesa tipa 2. Brojni stari MPD povećavaju tjelesnu težinu).
- Smanjenje rizika od hipoglikemije (značajno smanjenje šećera u krvi, što dovodi do znojenja, drhtanja, anksioznosti, nervoze, zbunjenosti, konvulzija i oslabljene svijesti).
- Čak ih mogu uzimati i dijabetičari s oštećenom funkcijom bubrega i jetre (upotreba nekih starih antidijabetičkih lijekova za poremećaje ovih organa nije moguća).
- Oni mogu pomoći snižavanju krvnog pritiska koji je često povišen kod pacijenata s dijabetesom.
- Ne utiču na srce.
- Oni mogu povoljno utjecati na lipide u krvi.
Proboj u liječenju dijabetesa? Dijabetičari mogu odbiti injekcije
Jačanje imunološkog sistema može obnoviti proizvodnju inzulina kod osoba koje imaju dijabetes tipa 1! Američki naučnici pokazali su da oporavak važi do jedne godine. To znači da dolazi prekretnica kada dijabetičari više neće trebati ubrizgavati svakodnevne injekcije inzulina u tijelo, piše britanski list The Daily Telegraph, koji je objavio ove informacije.
Zdravi ljudi imaju milijarde ćelija u tijelu, poznate kao regulatorni T-limfociti. Štiti stanice koje proizvode inzulin od štetnih interferencija imunološkog sistema. Kod ljudi koji posebno pate od šećerne bolesti tipa 1, oni ih nisu dovoljni, pa je stoga potrebno svakodnevno ubrizgavanje inzulina u organizam umjetnim putem.
Naučnici sa Univerziteta u Kaliforniji i na Yaleu nedavno su pokazali da se to može promijeniti množenjem regulatornih T-limfocita uzetih od bolesne osobe i obrnutim unošenjem množenih stanica u tijelo. Prvi testovi provedeni uz sudjelovanje 14 pacijenata u dobi od 18-43 godine pokazali su da je liječenje sigurno i pruža tijelu obnavljanje proizvodnje inzulina, koje traju do jedne godine.
Kada se koriste T-limfociti za "ponovno obrazovanje" imunološkog sistema, to može dovesti do promjene u toku bolesti.
Uzroci bolesti
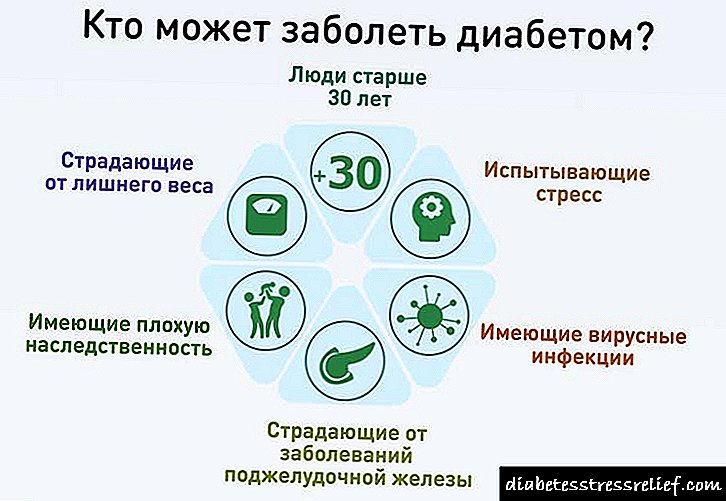
Šećerna bolest tipa 1 obično se javlja kod mladih ljudi. To su pacijenti mlađi od 30–35 godina, kao i deca.
Razvoj patologije nastaje kao rezultat poremećaja u normalnom funkcionisanju gušterače.
Pošto je to tijelo odgovorno za proizvodnju hormona inzulina u količini koja je potrebna čovjeku. Kao rezultat razvoja bolesti beta-ćelije se uništavaju, a inzulin se blokira.
Među glavnim razlozima koji mogu izazvati manifestaciju dijabetesa tipa 1 su:
- Genetska predispozicija ili nasljedni faktor može izazvati razvoj bolesti kod djeteta ako je jedan od roditelja imao ovu dijagnozu. Srećom, ovaj se faktor ne pojavljuje dovoljno često, već samo povećava rizik od bolesti.
- Snažan stres ili emotivni preokret u nekim slučajevima mogu poslužiti kao poluga koja će potaknuti razvoj bolesti.
- Nedavne ozbiljne zarazne bolesti, uključujući rubeolu, zaušnjake, hepatitis ili kozicu. Infekcija negativno utječe na čitavo ljudsko tijelo, ali pankreas počinje najviše da boluje. Tako ljudski imunološki sistem počinje nezavisno da uništava stanice ovog organa.
Tijekom razvoja bolesti, pacijent ne može zamisliti život bez ubrizgavanja inzulina, jer njegovo tijelo ne može proizvoditi ovaj hormon.
Dijabetes melitus je endokrina bolest u kojoj osoba ima metabolički poremećaj. Bolest karakterizira kršenje proizvodnje proteina hormona inzulina od strane gušterače. Zbog toga su pacijenti primorani da stalno prate koncentraciju glukoze u krvi.
U osnovi, bolest počinje nakon što dođe do kvara pankreasa, tačnije, beta ćelije odgovorne za proizvodnju inzulina su uništene. To može biti posljedica složene zarazne bolesti ili stresa.
Vrlo rijetko se dijabetes tipa 1 nasljeđuje. Ako je jedan od roditelja bolestan, rizik od obolijevanja djeteta je 5%.
Da li su druge vrste bolesti izlječive?
Pored gore navedene dvije vrste šećerne bolesti, postoje i druge specifične vrste patologije. Neke se dijagnosticiraju kod pacijenata mnogo rjeđe. Moguće je da su zbunjeni sa 1 ili 2 tipa oboljenja, jer je klinička slika karakteristična za slične simptome.
Principi tretmana
Liječenje dijabetesa tipa 1 nije moguće bez korištenja posebnih lijekova. Odabir i doziranje lijekova obavlja liječnik pacijenta, uzimajući u obzir složenost kliničke slike i individualnih karakteristika tijela.
Treba imati na umu da je strogo zabranjena zamjena lijekova s analogima ili korištenje vlastitih metoda uklanjanja bolesti, kao i bilo koje drugo samo liječenje.
Nemoguće je zamisliti terapiju lijekovima koji bi uključivali liječenje dijabetesa bez inzulina. Pacijenti s ovom dijagnozom postaju ovisni o takvim injekcijama kako bi mogli normalno živjeti.
Kako liječiti dijabetes tipa 1 i koji se lijekovi koriste? Terapija inzulinom može obuhvatati sledeće grupe hormona:
- Kratki i ultra kratki inzulin. Učinak ubrizgavane injekcije manifestuje se vrlo brzo, a pritom ima kratak period aktivnosti. Jedan od lijekova u ovoj grupi je lijek Actrapid, koji počinje djelovati i smanjivati razinu šećera u krvi dvadeset minuta nakon injekcije. Njegovo dejstvo može trajati od dva do četiri sata.
- Hormon intermedijarnog izlaganja koristi se u terapiji jer ima sposobnost usporavanja apsorpcije inzulina u ljudskoj krvi. Predstavnik ove grupe lijekova je Protafan NM, čiji se učinak počinje očitovati već nakon dva sata nakon injekcije i ostaje u tijelu još osam do deset sati.
- Inzulin dugog djelovanja ostaje na snazi u periodu od trideset do šest sati. Primijenjeni lijek počinje djelovati otprilike deset do dvanaest sati nakon injekcije.
Da biste izliječili dijabetes tipa 1, morate stalno davati inzulin. Ispravno razrađen režim liječenja, potrebne doze i vrijeme injekcija pomoći će da se nivo šećera u krvi održi u prihvatljivim granicama.
Prva pomoć koja će brzo smanjiti glukozu u krvi zasniva se na direktnoj injekciji inzulina. Po pravilu lijekovi ove grupe imaju ultra-kratko i maksimalno djelovanje, koriste se kao prva pomoć. Istovremeno se za svaku osobu bira medicinski pripravak pojedinačno.
Uz to se koriste oralni lijekovi koji pomažu u snižavanju razine glukoze.
Kao što je već spomenuto, postoje dve najčešće vrste hronične bolesti - dijabetes tipa 1 i druga.
Unatoč činjenici da se trenutno nije moguće oporaviti od dijabetesa tipa 1, to ne znači da naučnici ne traže načine i metode koji bi pomogli da se izbori s kroničnom bolešću u skoroj budućnosti.
Razvijaju se novi lekovi, tehnologije i druge tehnike za pomoć u izlečenju dijabetesa.
Moguće je da se u skoroj budućnosti može očekivati potpuni lijek za dijabetes tipa 1. Kako će biti, zainteresirani su pacijenti? Možda je moguće stvoriti potpuno funkcionalni umjetni pankreas.
U toku su razvojni postupci za implantaciju potpuno funkcionalnih beta ćelija. Pored toga, razvoj novih lijekova koji su u stanju da blokiraju autoimune procese i osiguravaju aktivan rast novih beta ćelija aktivno se kreće naprijed.
Ako govorimo o stvarnosti, pankreas umjetnog porijekla je najbolja ideja za potpuni lijek protiv šećerne bolesti.

Međutim, razgovor o potpunom izlječenju uopće nije istinit, jer trebate stvoriti visokotehnološku protezu - uređaj (uređaj, aparat) koji će samostalno kontrolirati razinu šećera u ljudskom tijelu, održavati ih na potrebnoj razini. S obzirom na ovu poziciju, njegovo vlastito željezo ostaće u funkciji.
Što se tiče preostalih dešavanja, koja se izvode u pravcu potpunog izlječenja bolesti, može se sa sigurnošću zaključiti da ih pacijenti ne trebaju očekivati u narednih 10 godina.
Međutim, nije sve tako tužno kao što se čini na prvi pogled. U modernom svijetu postoji sve što vam je potrebno, što vam omogućava da umanjite štetne efekte bolesti, što zauzvrat pruža priliku da se čeka sa budućim probojem uz minimalne komplikacije.
U ovom utjelovljenju govorimo o posebnim olovkama za špricevanje koji daju hormon, inzulinskim pumpama, glukometrima i sustavima za kontinuirano nadziranje šećera u ljudskom tijelu.
Dakle, ustanovljeno je da na svijetu još uvijek nema nijedne osobe koja bi se izliječila od šećerne bolesti tipa 1. Dalje, trebate razmisliti je li moguće da se riješite šećerne bolesti tipa 2 ili ne?
Kada govorimo o drugoj vrsti patologije, moguće je odgovoriti na gornje pitanje, dvosmislene mogućnosti. Pobjeda nad bolešću direktno ovisi o nekim okolnostima.
Prvo, koliko su aktivni postupci samog pacijenta i u kojoj mjeri se pacijent pridržava preporuka lekara. Drugo, kakvo je iskustvo hronične bolesti kod ljudi. Treće, postoje li komplikacije, koji je stepen njihovog razvoja.
Da li se dijabetes tipa 2 može izliječiti? Bolest drugog tipa je multifaktorijalna patologija, to jest, ogroman broj različitih negativnih faktora i okolnosti izazivaju razvoj bolesti.
Jedan od faktora je prekomjerna težina ili pretilost u bilo kojem stadijumu, što dovodi do činjenice da meka tkiva gube punu osjetljivost na hormon inzulin. Drugim riječima:
- Kod dijabetičara tipa II, tijelo ima dovoljnu količinu hormona (ponekad je izuzetno visok), međutim on ne funkcionira u potpunosti, jer ga ne opažaju meka tkiva.
- Prema tome, hormon se nakuplja u tijelu, što zauzvrat dovodi do različitih komplikacija patologije.
Stoga, u određenoj mjeri i samo uvjetno, možemo reći da se dijabetes liječi, a za to je potrebno eliminirati faktore koji provociraju pad recepcije ćelija na hormon.
Unatoč činjenici da u 2017. ne postoji način da se izliječi bolest, postoji cjelovit popis faktora, znajući koji, možete spriječiti smanjenje osjetljivosti stanica na hormon.
Realna mogućnost potpunog izlječenja bolesti ovisi o dužini patologije i taj je trenutak od najveće važnosti. Nedvosmisleno, svi razumiju da se dijagnosticirana bolest u ranoj fazi može liječiti mnogo lakše i brže od bolesti koja postoji u istoriji neke osobe pet ili više godina. Zašto se ovo događa?
Prvo, sve zavisi od komplikacija. „Slatka“ bolest nije direktna prijetnja životu pacijenta, ali „podmuklost“ patologije leži u vjerovatno brojnim komplikacijama svih unutrašnjih organa i sistema.
Što je više „iskustva“ dijabetesa kod pacijenta, to se češće dijagnosticiraju komplikacije koje su nepovratne. Komplikacije imaju nekoliko faza, a prvi od njih potpuno je reverzibilan. No, poteškoća leži u pravodobnom otkrivanju, a u 99% situacija nije moguće rano pronaći negativne posljedice.
Drugo, sve ovisi o funkcionalnosti vaše žlijezde. Činjenica je da kada unutarnji organ djeluje duži vremenski period s dvostrukim, pa čak i trostrukim opterećenjem, on se vremenom troši. Kao rezultat toga, on ne može proizvesti dovoljno hormona, a da ne spominjemo njegovu prekomjernu količinu.
Tada se u tkivima gušterače razvija vlaknasto tkivo i funkcionalnost organa propada. Ovaj ishod očekuje da svi pacijenti koji nisu postigli dobru kompenzaciju bolesti, ne poslušaju preporuke liječnika.
Kako se u ovom slučaju oporaviti od bolesti? Kategorije takvih pacijenata mogu pomoći samo sljedeće:
- Doživotna primjena inzulina.
- Intenzivni sveobuhvatni tretman lijekovima.
Treća komponenta koja će pomoći u suočavanju sa bolešću je stupanj razvoja negativnih posljedica, odnosno komplikacija. Ako je dijabetes dijagnosticiran u ranoj fazi, to ne znači da nema komplikacija.
U pravilu, kada se otkrije početni stadij patologije, postoje komplikacije, a ako se otkrije u kasnoj fazi, tada se dijagnosticiraju nepovratne posljedice. U vezi s takvim informacijama, šansa za izliječenje „slatke“ bolesti pojavit će se samo kad je moguće suočiti se sa nepovratnim komplikacijama, odnosno učiniti ih reverzibilnim odgovarajućim liječenjem.
Uporedo s tim, možemo zaključiti da je lijek šećerne bolesti tipa II proces koji je "u rukama" samog pacijenta.
Nadoknada bolesti i kontrola šećera su ključ za cjelovit život.
Priroda liječenja bolesti ovisi o fazi njenog razvoja i prisutnosti komplikacija kod pacijenta. Bolest se liječi rano kod kuće.
Pacijentima kojima je bolest dijagnosticirana u kasnoj fazi potrebno je terapiju lijekovima. Lijekovi su također potrebni pacijentima koji nisu u mogućnosti pravilno kontrolirati svoj način života i prehrane.
Principi lečenja su sledeći:
- povećanje motoričke aktivnosti,
- pridržavanje posebne prehrane,
- stalno praćenje glikemije u krvi,
- kontrola krvnog pritiska
- uzimanje potrebnih lijekova.
Kako se dijabetes često razvija kod ljudi koji imaju prekomjernu težinu, potrebno im je dati prioritet za njegovu korekciju. Normalizacija težine, pravilna prehrana i dovoljna fizička aktivnost mogu brzo vratiti pacijentovu glikemiju u normalu.
Povećana fizička aktivnost
Lokomotorna aktivnost je od vitalnog značaja za efikasno liječenje dijabetesa. Posebno je indiciran za osobe s viškom kilograma. Svakodnevne jednostavne vježbe omogućuju pacijentima koji imaju višak kilograma da je postepeno vraćaju u normalu.
Tjelesna aktivnost kao jedan od principa liječenja omogućava nam rješavanje sljedećih problema:
- normalizacija dijabetičke težine,
- smanjenje koncentracije glukoze zbog opterećenja mišića.
Mišićna tkiva ljudskog tela karakteriše povećana ovisnost o inzulinu. Zbog svakodnevnih aktivnosti dijabetičari uspijevaju održati koncentraciju šećera na istoj razini te postižu postepeno mršavljenje.
Dijetalna hrana
Kod dijabetesa tipa 2 pacijentu je potrebna potpuna promjena prehrane. Ne podrazumijeva izgladnjivanje ili ograničavanje unosa hrane na nekoliko dana - suština prehrane za bolest je frakcijska prehrana.
Tokom dana, osobi se preporučuje jesti 6 puta, dok porcije jela trebaju biti male. Pacijent mora pratiti intervale između obroka. Pauze između obroka ne bi trebale biti duže od tri sata.
Dijetalna prehrana zbog bolesti uključuje upotrebu određene hrane i potpuno odbijanje određenog broja namirnica.
Kod dijabetesa tipa 2 potpuno su isključeni sljedeći:
- ugljikohidrati koji se brzo apsorbiraju,
- pržena hrana
- sve vrste slatke i škrobne hrane,
- dimljeni proizvodi
- alkohol
- začinjena i masna hrana
- bogati brosovi,
- sve vrste brze hrane i marinade.
Neki su proizvodi uslovno dozvoljeni.
Ovi proizvodi uključuju:
- kaša
- krompira
- tjestenina
- grah
- svinjetina bez masti
- skuti sir s malo masnoće
- nemasno mleko
- mrkva
- krekeri
- jetra
- žumanjke
- janjetina
- orahe
- pirinač, heljda, zobena kaša.
Ovi su proizvodi dozvoljeni dijabetičarima, ali u ograničenom obimu.
Potpuno odobreni dijabetes proizvodi uključuju:
- meso bez masti,
- svježe, kuhano i pečeno povrće,
- soje
- voće (gotovo sve) i bobice,
- riba.
Pacijentima dijabetičarima preporučuje se kreiranje menija za svaki dan u sedmici. Prilikom sastavljanja preporučuje se vođenje principa dijeta sa niskim udjelom ugljikohidrata.
Prilikom sastavljanja menija morate prijeći na sljedeće:
- prehrambena ravnoteža,
- fragmentacija hrane (6 puta dnevno),
- raznolikost svakodnevne prehrane
- uključivanje u svakodnevnu prehranu svježeg voća i povrća,
- potpuno isključivanje zabranjenih proizvoda,
- mali obroci
- dovoljna potrošnja vode svaki dan (najmanje 1,5 l),
- upotreba dekocija i čajeva na bazi bilja.
Dijabetičari trebaju izbjegavati glad. Kad se pojavi, savjetuje se da grickalice s mlijekom i voćem s malo masti. Uz njihovu pomoć moći će se suzbiti osjećaj gladi i izdržati do sljedećeg obroka prema rasporedu. Prejedanje je također strogo zabranjeno - ne možete prejesti čak ni odobrene proizvode. Morate ustati od stola s osjećajem da biste mogli pojesti više.
Glikemijska kontrola
Dijabetičarima je potrebno svakodnevno nadziranje nivoa glukoze u krvi. Tokom godina bolest napreduje i nepovoljno pogađa ćelije gušterače. Loše se rade na proizvodnji hormona inzulina. Iz tog razloga, česta su povećanja glukoze u krvi.
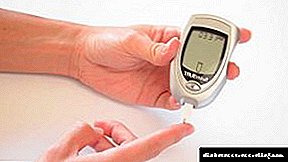
Za praćenje koristi se uređaj nazvan glukometrom. Uređaj vam omogućava svakodnevno održavanje glukoze u pacijentu na optimalnoj razini. Uprkos prisilnim finansijskim troškovima uređaja, isplati se.
Bolesnike ne treba ograničiti samo na kontrolu glukoze u krvi. Značajni za zdravstveno stanje su pokazatelji u pacijentovom urinu.
Testne trake su čest oblik ispitivanja glukoze u urinu kod dijabetičara. Ali ova metoda ima slabu efikasnost.
Testne trake omogućavaju otkrivanje glukoze u urinu samo kada njegova koncentracija prelazi 10 mmol / L. Za pacijente sa dijabetesom indikator od 8 mmol / L je već kritičan.
Iz tog razloga, najefikasniji i najpouzdaniji način kontrole nivoa glukoze u mokraći je sistematski test u laboratoriji.
Kontrola krvnog pritiska
Za dijabetes su karakteristični skokovi krvnog pritiska. Jedan od potrebnih pokazatelja je stalno praćenje krvnog pritiska.
Nekontrolirano njegovo povećanje dovodi do niza posljedica, uključujući:
- visok rizik od moždanog udara,
- oštećenje vida do gubitka,
- razvoj zatajenja bubrega.
Nizak krvni pritisak kod dijabetičara postaje česta posljedica smrti tkiva unutrašnjih organa zbog njihovog slabog obogaćivanja kisikom.
Uz stalno mjerenje glikemije, pacijentu je potrebno dnevno mjerenje krvnog pritiska.
Lijekovi
Liječenje lijekovima je neophodno dijabetičarima kod kojih je bolest otkrivena u kasnoj fazi. Održavanje zdravlja pacijenata lijekovima je također potrebno ako razviju ozbiljne komplikacije zbog dijabetesa. U tom slučaju antidijabetički lijekovi se propisuju pacijentima zauvijek, do kraja života.
Oni kojima je dijagnoza postavljena prvo se trebaju oporaviti. Ovo je najvažniji aspekt koji će dovesti do izlječenja.
Naravno da je dovoljno teško prihvatiti takvu dijagnozu, ali ako jeste, onda je mora otkazati.
Da biste ovu bolest uklonili iz tijela, potrebno je prije svega da se postavite za činjenicu da će u bliskoj budućnosti sve injekcije inzulina potonuti u zaborav. To je stvarno moguće i što je najvažnije dostupno. Ali dok ne dođe oporavak, trebate biti strpljivi, inzulin i glukometri.
Za one koji ne vjeruju, sa sigurnošću možemo reći da se dijabetes tipa 1 može izliječiti! Čim je postavljena prva dijagnoza - dijabetes melitus, od tog trenutka je započela aktivna potraga za lijekom koji bi jednom zauvijek riješio čovječanstvo ove bolesti.
Treba napomenuti da istraživanje i dalje traje.
Mnogi ljekari postavljeni su za zaštitu gušterače od napada imunološkog sistema tijela. Zbog toga se ogroman broj lijekova počeo proizvoditi i testirati.
Mnogima od njih postao je sjajan način borbe protiv dijabetesa, ali s vremenom se vratio. Andromeda Biotech razvila je lijek koji blokira napade imunološkog sistema na gušterači.
Ovaj lijek, međutim, pomaže samo onima koji su nedavno dijagnosticirani dijabetes. Dia Pep 277 pomaže da se riješite dijabetesa uzrokovanih autoimunim napadima. Propisuje se i osobama koje imaju veću vjerojatnost da će dobiti dijabetes tipa 1 kao profilaksu.
U našem su društvu za mnoge najpristupačniji način liječenja dijabetesa tipa 1 inzulinska terapija. Budući da dijabetes melitus tipa 1 ovisan o insulinu, čije liječenje direktno ovisi o razini inzulina u krvi, pacijentima se propisuju injekcije inzulina. Ljekar treba prijaviti dozu inzulina.
Terapija inzulina za dijabetes tipa 1 provodi se uglavnom nakon što je poznata razina šećera u krvi, pa stoga, zajedno s potrebnim lijekovima, pacijentu treba nabaviti glukometar. Ovaj mali uređaj spašava najdragocjenije - ljudski život.
Ovisi o tome koju dozu inzulina dijabetičar treba ubrizgati kako bi se spriječila hipoglikemija ili kronično predoziranje inzulinom, što često dovodi do alergije na inzulin.
Oni kojima je dijagnosticiran dijabetes tipa 1 ne očajavajte jer ova bolest se može i treba kontrolirati.Ako inzulin koristite u kombinaciji s dijetom i tjelesnim aktivnostima, bilo kakve komplikacije mogu se sigurno izbjeći.
U svijetu postoji dosta ljudi s dijabetesom koji cijeli život žive na injekcijama inzulina, zadovoljni su životom, imaju porodice, mnogi odgajaju svoje praunuke.
Najteža stvar kod ove bolesti je prvih dana nakon dijagnoze. Osobi je potrebno vrijeme da se navikne na ideju da će kvaliteta života postati malo drugačija.
Terapija lijekovima
Kako izliječiti dijabetes dijetom? Treba napomenuti da pridržavanje dijetalne prehrane nije u mogućnosti da se u potpunosti riješi ove tegobe, već će izbjeći oštre padove šećera u krvi i moguće komplikacije. Osim toga, složena terapija zasniva se na obaveznom pridržavanju stroge prehrane, koju bi u idealnom slučaju trebao razviti medicinski stručnjak.
Jedan aspekt prehrane dijabetičara je da apstinencija od određenih grupa hrane nije potrebna kako bi se smanjila prekomjerna težina, već da bi se ograničio unos šećera u organizam.
Dnevni meni trebao bi proizaći iz općeg stanja pacijenta i njegove tjelesne težine. Dakle, iz prehrane je potrebno isključiti sve lako probavljive ugljikohidrate, šećer, masnu hranu.
U većoj mjeri potrebno je konzumirati svježe povrće, bilje ili hranu bogatu biljnim vlaknima i vlaknima. Temelj prehrane treba sastojati od namirnica koje imaju nizak glikemijski indeks, jer ne doprinose povećanju glukoze. Važno je i razumjeti da nema takve hrane i namirnica koje direktno snižavaju šećer u krvi.
S pravilno sastavljenim jelovnikom prehrane, mogu se pojaviti sljedeće prednosti takve prehrane:
- norma glukoze u krvi se normalizira, iznenadni skokovi nestajuꓼ
- dovodi do potrebe za smanjenjem doza inzulinaꓼ
- hipoglikemija se ne može pojaviti dugo vremena uz stalno praćenje pravilne prehraneꓼ
- poboljšava se opće stanje pacijentaꓼ
Da li se dijabetes tipa 2 može izliječiti ili ne? Ovo pitanje često dolazi sa usana dijabetičara koji se žele potpuno oporaviti od svoje bolesti, a traže načine. Međutim, pitanje će biti negativno.
Šećerna bolest tipa 2 je sporo progresivna bolest koja se u ogromnoj većini kliničkih slika dijagnosticira kod ljudi nakon 40. godine života.
I često kad se otkrije bolest, pacijent već ima neke stupnjeve komplikacija hronične patologije. Osnovni principi liječenja „slatke“ bolesti usmjereni su na sljedeće:
- Fizička aktivnost za smanjenje prekomjerne težine, a također i poboljšanje osjetljivosti ćelija na hormon inzulin.
- Uravnotežena prehrana, tj. Dijeta s niskom razinom ugljikohidrata za dijabetičare. Izbornik uključuje proizvode koji sadrže malu količinu ugljikohidrata i škroba, a imaju i nizak glikemijski indeks.
- Konstantno nadziranje šećera u krvi kako bi se spriječilo njegovo prekoračenje.
U apsolutnom nedostatku inzulina koristi se nadomjesna terapija inzulinom. Cilj terapije insulinom je normoglikemija i održavanje razvoja organizma kod mladih pacijenata. Princip je egzogena primjena inzulina koja sprečava hiperglikemijsku i ketoacidotsku komu.
Kod dijabetesa tipa 1 terapija inzulinom postaje doživotna. Kad se liječenje započne i planira na vrijeme, obično se postiže privremena remisija, a vremenom se stanje pacijenta stabilizira.
Bez inzulina ne postoji lijek za dijabetes tipa 1. Međutim, neki stručnjaci preporučuju upotrebu:
- posebne žbuke koje normalizuju nivo šećera u organizmu,
- Lijek Dialec, koji pomaže normalizaciji gušterače, smanjuje pritisak i težinu.
Moguća je i upotreba lijekova koji sprečavaju nuspojave dijabetesa:
- ACE inhibitori - doprinose normalizaciji pritiska i rada bubrega,
- lijekovi koji normaliziraju probavni trakt kod dijabetesa tipa 1 (Eritromicin, Tsurekal itd.),
- sredstva koja obnavljaju kardiovaskularni sistem (kardiomagnil),
- lijekovi koji snižavaju kolesterol u tijelu (Lovastatin, Simvastatin).
Primjena tradicionalne medicine
Kao pomoć u poboljšanju pacijentovog stanja mogu se stvoriti recepti tradicionalne medicine za dijabetes, koji se mogu koristiti kod kuće.
Koristeći jednu ili više metoda, prvo ih morate koordinirati sa svojim liječnikom. Uz to, primjena ljekovitih decokcija ili drugih metoda ne znači da je potrebno potpuno odustati od inzulinske terapije, jer takvi postupci mogu čak dovesti i do smrti.
Inzulinska pumpa je alternativni tretman za dijabetes tipa 1 pomoću špriceva.
Koristeći uređaj, inzulin se daje na frekvenciji postavljenoj u postavkama od strane liječnika.
Uređaj se sastoji od upravljačkog modula, zamjenjivog rezervoara (patrone), igle, katetera i cijevi. Uređaj je montiran na mjestu pogodnom za pacijenta s posebnom kopčom. Kateter se umeće supkutano i osigurava ga flasterom. Unos inzulina događa se kroz epruvetu i kateter. Kateter se zamjenjuje svaka tri dana. Spremnik za lijekove zamjenjuje se prazan.
Inzulinska pumpa može raditi u dva načina:
- kontinuirani unos inzulina u organizam (bazna doza),
- isporuka lijeka neposredno prije obroka ili u određeno vrijeme.
Nova metoda liječenja vrlo je precizna, prikladna za upotrebu i preporučuje se kod teškog dijabetesa ili komplikacija, trudnica, djece, pacijenata koji se bave sportom itd.
Negativni aspekti uključuju visoke cijene uređaja i njegovih komponenata, kao i moguće kvarove u njegovom radu.
Inzulinska pumpa se ne koristi kod mentalnih bolesti pacijenta, kako bi se izbjegla neadekvatna upotreba uređaja i sa znatno smanjenim vidom, zbog čega je teško razlikovati natpise na ekranu uređaja.