Sve o bolestima glave

Proizvodnju inzulina u ljudskom tijelu regulira gušterača, otočići Langerhansa odgovorni su za proizvodnju ove tvari. Prekomjerno otpuštanje hormona u krv ukazuje na razvoj patologije zvane hiperinzulinizam, kod koje razine šećera u krvi naglo pada. Postoji bolest hiperinzulinizma kod djece i odraslih, to je vrlo teško podnijeti, dugo se liječi.
Priroda tečaja razlikuje hronični oblik bolesti i akutni. Hronični tok patologije često se završava apatijom, padom mentalne percepcije, slabošću i komom. Rad svih organa, sistema je poremećen. Na osnovu onoga što je uzrokovalo patologiju razlikuju se:
- pankreas (primarni), organski hiperinzulinizam,
- ekstrapankreasni (sekundarni), funkcionalni hiperinzulinizam.
Primarni razvoj bolesti izaziva neispravnost rada gušterače, razvoj određenih patologija ovog organa. Tada se kao sekundarna bolest pojavljuje kao posljedica hroničnih bolesti bilo kojeg organa. Bolest može zahvatiti malo područje gušterače, imati žarišni karakter ili potpuno prekriti zonu otočića.
Dijagnosticirajući oblik patologije, stručnjaci tokom dana nadziru pacijentovo stanje, uzimaju krv i urin na analize, određuju glikemiju s opterećenjem šećerom, prave testove na adrenalin, inzulin. Osim toga, organskim oblikom patologije, naglo stvaranje inzulina nije regulirana i nije kompenzirana hipoglikemijskim mehanizmima. To se događa jer je rad neuroendokrinog sistema poremećen, stvara se deficit glukoze.
Bilo koji oblik bolesti je vrlo opasan, zahtijeva hitnu intervenciju stručnjaka, brzo, pravilno liječenje. Dijagnozu je nemoguće postaviti bez iskusnog ljekara i posebne dijagnostike.
Uzroci pojave
Bolest se može pojaviti u apsolutno bilo kojoj dobi, čak i kod novorođenčadi. Ova vrsta patologije je opasna, hiperinzulinizam gušterače javlja se iz više razloga:
- bolesti centralnog nervnog sistema,
- poraz otočića Langerhansa tumorom malignog i benignog porekla,
- difuzna hiperplazija (tumor) gušterače,
- razvoj dijabetesa
- gojaznost
- metabolički poremećaj
- endokrine bolesti.
Sekundarni oblik bolesti izaziva bolest jetre, probavnog sistema, žučnog mjehura. To se događa od nedostatka šećera u krvi, koji je svojstven nekim bolestima endokrinog karaktera, poremećenom metabolizmu, produženom postu, teškom fizičkom radu. Uporedo s činjenicom da su svi razlozi manje ili više razumljivi, liječnici se usredotočuju na to zašto se rak razvija na gušterači i ostaje nejasno. Nije jasno što dovodi do općeg poraza, do djelomičnog.
Simptomatologija
Ovisno o tome zašto se javlja hiperinzulinizam, simptomi mogu biti različiti. Osim niskog šećera u krvi, ljekari ispuštaju:
- glavobolja
- stalni umor
- slabost
- pospanost
- blijedi
- opšte slabost
- stalna glad
- drhtavi udovi
- pojačana iritacija
- nesvijest
- grčevi
- smanjenje pritiska
- pojačano znojenje
- snižavanje tjelesne temperature
- palpitacije srca,
- osjećaj straha
- depresivni uslovi
- dezorijentacijsko stanje.
Na primjer, ovisno o obliku bolesti, na primjer, funkcionalnim hiperinzulinizmom, simptomi mogu biti opsežniji. U svakom su slučaju neki simptomi superiorni drugima ili prelaze zajedno. Hiperinsulinizam kod djece ne izgleda tako izrazito, ali u svakom slučaju je uočljiv, zahtijeva dijagnozu i liječenje, patologija će se postepeno povećavati, izazivajući opsežnije simptome. Dakle, ako započnete bolest, onda će uskoro simptomi biti toliko izraženi da je moguće kliničko stanje kome.
Moderna medicina sve više koristi termin kongenitalni hiperinzulinizam, a patologija se javlja kod novorođenčadi i novorođenčadi. Uzroci patologije ostaju neotkriveni, pa liječnici sugeriraju da na nju utječe slaba nasljednost, genetska oštećenja. Ovaj se oblik naziva i idiopatski hiperinzulinizam, njegovi simptomi također nisu veoma izraženi.

Kako pružiti prvu pomoć
Budući da ste pored osobe koja je doživjela naglo otpuštanje velike količine inzulina u krv, glavno je ne paničariti se. Da biste ublažili stanje pacijenta, uklonili početne simptome napada, bolesniku morate dati slatkiš, sipati slatki čaj. U slučaju gubitka svijesti, hitno ubrizgavajte glukozu.
Nakon što se stanje poboljša i nema očitih znakova ponavljanja, pacijenta mora odmah odvesti u bolnicu ili treba pozvati specijaliste kući. Takav fenomen se ne može zanemariti, osobi je potrebno liječenje, možda hitna hospitalizacija, to se mora shvatiti.
Odmah nakon postavljanja ispravne dijagnoze liječnik propisuje lijekove, ali to je s najblažim oblicima patologije. Najčešće se postupak svodi na hiruršku intervenciju, tumor se uklanja ili s njim određeni dio gušterače. Nakon vraćanja funkcionalnosti gušterače i drugih organa propisuju se lijekovi.
Ako se primijeti funkcionalni hiperinzulinizam, tada se liječenje u početku fokusira na uklanjanje provocirajućih patologija i smanjenje ove simptomatologije.
Prilikom liječenja patologije funkcionalnog oblika bolesti uzimaju se u obzir težina bolesti, mogućnost komplikacija na radu drugih organa i složenost liječenja. Sve to dovodi do činjenice da se pacijentima preporučuje posebna dijeta, koja ni u kojem slučaju ne bi trebalo biti narušena. Prehrana za hiperinzulinizam treba da bude strogo uravnotežena, zasićena složenim ugljenim hidratima. Jelo se proteže do 5-6 puta dnevno.
Prevencija
Iskusni stručnjaci kažu da su danas mjere za sprečavanje nastanka i rasta tumorskih stanica na pankreasu nepoznate. No, savjetuje se održavanje vašeg tijela u cjelini, izbjegavajući pojavu provociranja patologija:
- aktivno se kreću
- jedi pravilno, ne prejedaj,
- vode dobar stil života
- sprečiti mentalne traume,
- Ne smiju se dopustiti trajna fizička i emocionalna preopterećenja,
- Ne koristite lijekove koji pomažu u snižavanju šećera u krvi bez odgovarajućih preporuka liječnika.
Ako ipak nije moguće izbjeći takvu patologiju, posebno kada je riječ o novorođenčadi koja boluje od ove bolesti, odmah morate kontaktirati bolnicu. Slijedite sve zahtjeve i preporuke stručnjaka, slažući se sa predloženim metodama liječenja. Samo na taj način, lečenje hiperinzulinizma će biti uspešno i može se izbjeći povratak u budućnosti. Mora se imati na umu da, prema statističkim podacima, 10% takvih bolesnika umire zbog neblagovremenog traženja stručne pomoći, zanemarivanja patologije i odbijanja tijekom liječenja.
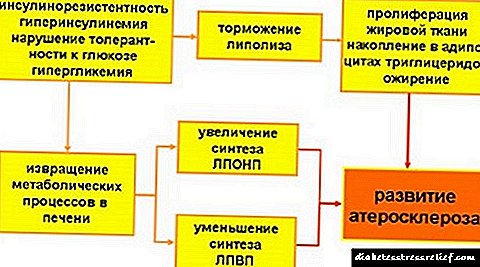
Mnogo hroničnih bolesti često prethodi nastanku dijabetesa.
Na primjer, hiperinsulinemija kod djece i odraslih otkriva se u rijetkim slučajevima, ali ukazuje na pretjeranu proizvodnju hormona koji može izazvati pad razine šećera, gladovanje kisikom i disfunkciju svih unutrašnjih sustava. Nedostatak terapijskih mjera usmjerenih na suzbijanje proizvodnje inzulina može dovesti do razvoja nekontroliranog dijabetesa.
Uzroci patologije
Hiperinzulinizam u medicinskoj terminologiji smatra se kliničkim sindromom, čija se pojava javlja u pozadini prekomjernog povećanja razine inzulina.
U tom stanju tijelo smanjuje vrijednost glukoze u krvi. Manjak šećera može izazvati izgladnjivanje mozga kisikom, što može rezultirati poremećenim funkcijama nervnog sistema.
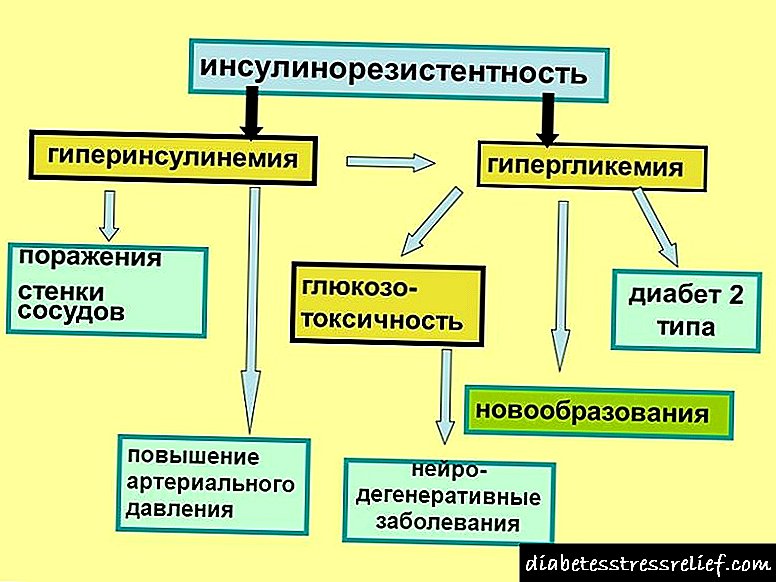
Hiperinsulizam u nekim slučajevima prolazi bez posebnih kliničkih manifestacija, ali najčešće bolest dovodi do teške intoksikacije.
- Kongenitalni hiperinzulinizam . Temelji se na genetskoj predispoziciji. Bolest se razvija na pozadini patoloških procesa koji se događaju u gušterači i ometaju normalnu proizvodnju hormona.
- Sekundarni hiperinzulinizam . Ovaj oblik napreduje zbog drugih bolesti koje su uzrokovale prekomjerno lučenje hormona. Funkcionalni hiperinzulinizam ima manifestacije koje se kombiniraju sa poremećenim metabolizmom ugljikohidrata i otkrivaju se naglim povećanjem koncentracije glukoze u krvi.
Glavni faktori koji mogu uzrokovati porast razine hormona:
- proizvodnja ćelija nepodobnog inzulina s nenormalnim sastavom koji tijelo ne opaža,
- oslabljena otpornost, što rezultira nekontrolisanom proizvodnjom hormona,
- odstupanja u transportu glukoze kroz krvotok,
- pretežak
- ateroskleroza
- nasljedna predispozicija
- anoreksija koja ima neurogenu prirodu i povezana je s opsesivnom mišlju o prekomjernoj tjelesnoj težini,
- onkološki procesi u trbušnoj šupljini,
- neuravnotežena i neblagovremena prehrana,
- zloupotreba slatkiša, što dovodi do povećanja glikemije i, posljedično, povećanog lučenja hormona,
- patologija jetre
- nekontrolirana terapija inzulinom ili prekomjerni unos lijekova za snižavanje koncentracije glukoze, što dovodi do pojave lijekova,
- endokrine patologije,
- nedovoljna količina enzimskih tvari uključenih u metaboličke procese.
Uzroci hiperinzulinizma možda se ne manifestiraju dugo, ali istovremeno imaju štetan učinak na rad cijelog organizma.
Grupe rizika
Sledeće grupe ljudi najčešće su pogođene razvojem hiperinzulinemije:
- žene koje imaju policistične bolesti jajnika,
- osobe sa genetskim nasljeđem zbog ove bolesti,
- pacijenti sa poremećajima nervnog sistema,
- žene uoči menopauze,
- stariji ljudi
- Neaktivni pacijenti
- žene i muškarci koji primaju hormonsku terapiju ili lekove koji blokiraju beta blokade.
Simptomi hiperinzulinizma
Bolest doprinosi naglom povećanju tjelesne težine pa je većina dijeta neučinkovita. Masne naslage kod žena nastaju u području struka, kao i u trbušnoj šupljini. To je uzrokovano velikim depoom inzulina pohranjenim u obliku specifične masti (triglicerida).
Manifestacije hiperinzulinizma u mnogočemu su slične znakovima koji se razvijaju u pozadini hipoglikemije. Za početak napada karakterističan je povećan apetit, slabost, znojenje, tahikardija i osjećaj gladi.
Nakon toga pridružuje se stanje panike u kojem se primjećuje prisustvo straha, tjeskobe, drhtanja u udovima i razdražljivost. Zatim dolazi do dezorijentacije na tlu, utrnulost u udovima, moguća je pojava napadaja. Nedostatak liječenja može dovesti do gubitka svijesti i kome.
- Lako. Karakterizira ga odsustvo bilo kakvih znakova u periodima između napadaja, ali istodobno nastavlja organsko utjecati na moždanu koru. Pacijent primjećuje pogoršanje stanja barem 1 puta tokom kalendarskog mjeseca. Za zaustavljanje napada dovoljno je koristiti odgovarajuće lijekove ili jesti slatku hranu.
- Srednja. Učestalost napadaja je nekoliko puta mjesečno. Osoba u ovom trenutku može izgubiti svijest ili pasti u komu.
- Teški. Ovaj stupanj bolesti prati i nepovratno oštećenje mozga. Često se događaju napadi i gotovo uvijek dovode do gubitka svijesti.
Manifestacije hiperinsulizma praktički se ne razlikuju kod djece i odraslih. Značajka tijeka bolesti kod mladih bolesnika je razvoj napada u pozadini niže glikemije, kao i velika učestalost njihovog recidiva. Rezultat stalnih pogoršanja i redovitog olakšavanja takvog stanja lijekovima je kršenje mentalnog zdravlja djece.
Koja je bolest opasna?
Bilo koja patologija može dovesti do komplikacija ako se ne poduzmu pravovremeno. Hiperinsulinemija nije izuzetak, stoga je prati i opasne posljedice. Bolest prolazi u akutnim i hroničnim oblicima. Pasivni tok dovodi do prigušenja moždane aktivnosti, negativno utječe na psihosomatsko stanje.
- poremećaji u radu sistema i unutrašnjih organa,
- razvoj dijabetesa
- gojaznost
- koma
- odstupanja u radu kardiovaskularnog sistema,
- encefalopatija
- parkinsonizam
Hiperinsulinemija koja se javlja u djetinjstvu nepovoljno utječe na razvoj djeteta.
Dijagnostika
Često je teško prepoznati bolest zbog nepostojanja specifičnih simptoma.
Ako se otkrije pogoršanje dobrobiti, potrebna je konzultacija liječnika koji može utvrditi izvor ovog stanja pomoću sljedećih dijagnostičkih testova:
- analiza hormona koje proizvodi hipofiza i pankreas,
- MRI hipofize za isključenje onkologije,
- Ultrazvuk abdomena
- merenje pritiska
- provjera nivoa glikemije.
Dijagnoza se temelji na analizi rezultata pregleda i pritužbi pacijenta.
Liječenje bolesti
Terapija ovisi o karakteristikama tijeka bolesti, dakle, razlikuje se u razdobljima pogoršanja i remisije. Za zaustavljanje napada potrebna je upotreba lijekova, a ostatak vremena dovoljno je da se slijedi dijeta i liječi osnovna patologija (dijabetes).
Pomoć kod pogoršanja:
- jesti ugljikohidrate ili piti slatku vodu, čaj,
- ubrizgati otopinu glukoze kako bi se stanje stabiliziralo (maksimalna količina - 100 ml / 1 put),
- s početkom kome morate izvršiti intravensku glukozu,
- u nedostatku poboljšanja, treba davati injekciju adrenalina ili glukagona,
- primijenite sredstva za smirenje kod konvulzija.
Pacijenti u teškom stanju trebaju biti odvedeni u bolnicu i pod nadzorom ljekara. Kod organskih lezija žlijezde može biti potrebna resekcija organa i hirurška intervencija.
Dijeta za hiperinzulinemiju odabire se uzimajući u obzir težinu bolesti. Česti i teško zaustaviti napadaje uključuju prisustvo povećane količine ugljikohidrata u dnevnoj prehrani (do 450 g). Konzumiranje masti i proteinske hrane treba držati u granicama normale.
U normalnom tijeku bolesti, maksimalna količina ugljikohidrata dobivena s hranom dnevno ne bi smjela prelaziti 150 g. Slastice, konditorski proizvodi, alkohol trebaju biti isključeni iz prehrane.
Video od stručnjaka:
Da biste smanjili manifestacije hiperinzulinemije, važno je stalno pratiti tok dijabetesa i pridržavati se glavnih preporuka:
- jesti frakcijski i uravnoteženo
- stalno provjeravajte razinu glikemije, prilagođavajte je ako je potrebno,
- pridržavajte se ispravnog režima pijenja,
- voditi zdrav i aktivan životni stil.
Ako je prekomjerna proizvodnja inzulina bila rezultat specifične bolesti, tada se glavna prevencija razvoja napadaja svodi na liječenje patologije, koja djeluje kao glavni razlog njihove pojave.
Hiperinzulinizam je bolest povezana s povećanjem razine inzulina i smanjenjem šećera u krvi kod ljudi. Karakteristični znakovi bolesti: opća slabost, vrtoglavica, pojačani apetit, drhtanje i psihomotorna uznemirenost. Kongenitalni oblik je vrlo rijedak, kod oko jednog od 50 hiljada novorođenčadi. Češće se stečena raznolikost bolesti određuje kod žena starih 35-50 godina.
Hiperinzulinizam se dijagnosticira tokom pregleda pacijenta, kada se otkriju klinički simptomi bolesti, nakon čega se rade funkcionalni testovi, ispituje se zasićenje glukoze u krvi u dinamici, vrši se ultrazvuk ili tomografija gušterače, mozga.
Formacije gušterače mogu se liječiti samo hirurškim putem. Uz ekstrapankreasnu patologiju, terapija je usmjerena na uklanjanje osnovne bolesti i njenih simptomatskih manifestacija. Pacijentu se dodjeljuje posebna dijeta.
Ako ne postoji pravodobno liječenje, pacijent može pasti u hipoglikemijsku komu.
Kongenitalni hiperinzulinizam kod dece je redak. Uzroci anomalije su:
- razne patologije u procesu stvaranja fetusa,
- genetske mutacije
- asfiksija rođenja.
Stečeni oblik bolesti ima dve vrste:
- Pankreas Dovodi do apsolutnog.
- Ne-pankreas. Izaziva blago povećanje inzulina.
Prva sorta nastaje zbog rasta benignog ili malignog tumora.
Sledeći faktori utiču na stvaranje ne-pankreasnog oblika:
- kršenje unosa hrane, dugotrajno gladovanje, veliki gubitak tečnosti zbog proliva, povraćanja ili tokom dojenja,
- patološki poremećaji u radu jetre (,) dovode do problema sa metabolizmom u tijelu,
- nepravilna upotreba lijekova koji zamjenjuju šećer u krvi kod dijabetesa,
- bolesti endokrinog sistema,
- nedostatak enzima koji utiču na metabolizam glukoze.
Dijagnoza hiperinzulinizma povezana je sa nivoom šećera. Glukoza je glavno hranjivo sredstvo centralnog nervnog sistema, mozgu je potrebno da normalno funkcionira. Ako razina inzulina u krvi poraste i glikogen se nakuplja u jetri, inhibirajući proces glikogenolize, to dovodi do smanjenja razine glukoze.
Smanjenje koncentracije šećera u krvi inhibira metaboličke procese, smanjujući opskrbu energijom stanica mozga. Postupci Redoxa su poremećeni i opskrba ćelija kisikom se smanjuje, izazivajući umor, pospanost, usporavanje reakcije i dovode do. U procesu pogoršanja simptoma bolest može izazvati konvulzivne napade, i.
Klasifikacija
Kongenitalni hiperinzulinizam sa stanovišta toka bolesti može se podijeliti u sljedeće vrste:
- Prolazni oblik. Javlja se kod djece koja su rođena majkama sa nekompenziranim gestacijskim dijabetesom.
- Trajni oblik. Ova se vrsta dijagnosticira kod novorođenčadi. Pojava patologije povezana je s urođenom disregulacijom stanica za regulaciju inzulina i njegovim nekontroliranim oslobađanjem.
Morfološki postojan oblik bolesti može se podijeliti u sljedeće vrste:
- Difuzni tip. Ima četiri sorte koje su ravnomjerno raspoređene prema autosomno recesivnom i autosomno dominantnom tipu nasljeđivanja.
- Fokalni tip. Tipično je klonska degeneracija i hiperplazija samo dijela izolacijskog aparata. Otkrivena je somatska mutacija.
- Atipičan tip. Manifestira se znakovima koji nisu karakteristični za ovu bolest.
Najčešće se koristi klasifikacija koja se temelji na uzrocima bolesti:
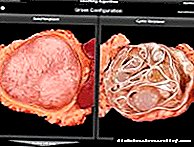
- Primarni - pankreasni, organski ili apsolutni hiperinzulinizam. Posljedica tumorskog procesa. U 90% slučajeva inzulin skače zbog tumora benigne prirode i vrlo rijetko u maligne sorte (karcinom). Organska raznolikost bolesti vrlo je teška.
- Sekundarni - funkcionalni hiperinzulinizam (relativni ili ekstrakankrealni). Njegov izgled povezan je sa nedostatkom kontra-hormonskih hormona, patološkim procesima u živčanom sistemu i jetri. Napadi hipoglikemije nastaju zbog gladi, predoziranja lijekova zaslađivačima i pretjeranog vježbanja.
Definicija sorte i oblika bolesti provodi se tijekom dijagnostičkih aktivnosti.
Moguće komplikacije
Hiperinsulinizam može dovesti do ozbiljnih i nepovratnih posljedica koje su nespojive sa životom pacijenta.
Glavne komplikacije bolesti:
- srčani udar
- koma
- problemi sa pamćenjem i govorom,
Prognoza će ovisiti o težini bolesti i uzroku njene pojave. Ako se otkrije benigni tumor, žarište se eliminira i pacijent se oporavlja u 90% slučajeva. Sa zloćudnošću novotvorine i nemogućnošću izvođenja operacije, stopa preživljavanja je mala.
Hiperinsulinemija i njeno liječenje. Hiperinsulinemija: simptomi i liječenje
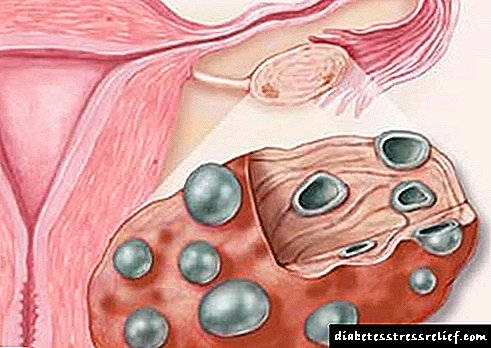
Hiperinsulinemija je patološko stanje kod kojeg je zabilježeno povećanje razine inzulina u krvi. Ovo može biti posljedica oštećenja receptora, abnormalnog stvaranja inzulina i poremećaja transporta glukoze. Za otkrivanje bolesti koriste se hormonska ispitivanja, ultrazvuk, CT, MRI. Tretman je usmjeren na normalizaciju tjelesne težine vježbanjem, dijetom i lijekovima.
Predisponirajući faktori
Vjerovatnoća povećanja razine inzulina povećava se kod ljudi:
- Sa nasljednom predispozicijom. Utvrđeno je da ljudi sa HLA antigenima imaju veću vjerojatnost da će biti hiperinsulinemski. Također, velika vjerovatnoća da se razboli ako bliski rođaci imaju dijabetes.
- Uz kršenje središnjeg propisa o gladi i sitosti.
- Ženski spol.
- Uz malu fizičku aktivnost.
- Uz prisustvo loših navika (pušenje, piće).
- Starost.
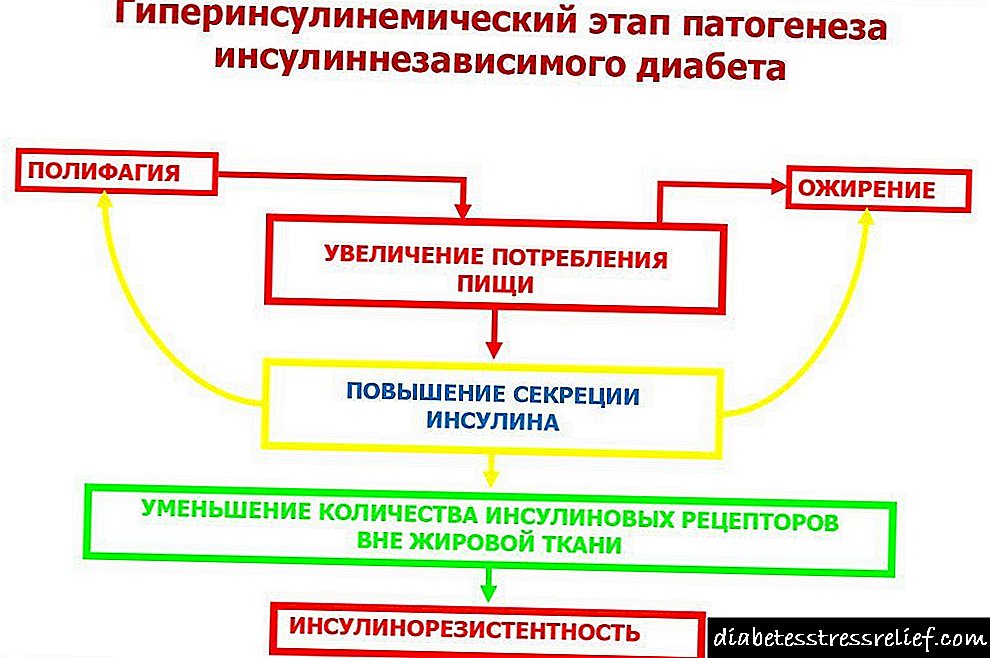
- Gojazni. Masno tkivo je nezavisni endokrini organ. Sintetizira razne aktivne tvari i skladište je hormona. Prisutnost viška tjelesne masti dovodi do njihovog imuniteta na učinke inzulina. Zbog toga se njegova proizvodnja povećava.
- Uz prisustvo ateroskleroze. Dovodi do koronarne srčane bolesti, oštećenja mozga, vaskularnih bolesti donjih ekstremiteta.
- U periodu menopauze.
- Sa sindromom policističnih jajnika.
- Sa arterijskom hipertenzijom.
- Konstantno uzimajte hormone, tiazidne diuretike, beta blokatore.
Svi gore navedeni faktori utječu na prijenos signala u ćelijama. Ostala tri razloga za porast nivoa insulina su retka.
Moguće posljedice
- Dijabetes melitus.
- Gojaznost
- Hipoglikemijska koma.
- Povećava se rizik od oštećenja srca i krvnih žila.
U početnim se fazama hiperinzulinemija ne očituje. U budućnosti se mogu pojaviti takve žalbe:
- taloženje masti na trbuhu i gornjem delu tela,
- visok krvni pritisak
- žeđ
- bolovi u mišićima
- vrtoglavica
- odvlačenje pažnje
- slabost, letargija.
Hipersekrecija inzulina može biti povezana sa genetskim sindromom ili rijetkim bolestima. Tada se pojavljuju sljedeći simptomi: oslabljen vid, potamnjenje i suha koža, pojava strija na trbuhu i bokovima, zatvor, bolovi u kostima.
Metode liječenja
Glavna komponenta liječenja je prehrana. Cilj mu je smanjiti višak tjelesne težine. Ovisno o vrsti posla (mentalnom ili fizičkom), kalorijski sadržaj hrane smanjuje se nekoliko puta. Smanjite sadržaj ugljenih hidrata u ishrani. Zamijenjuju ih voće i povrće. Povećajte fizičku aktivnost tokom dana. Jelo bi se trebalo pojaviti svaka 4 sata u malim obrocima.
Povećana fizička aktivnost preporučuje se zbog hodanja, plivanja, aerobika, joge. Statička opterećenja snage mogu pogoršati stanje i dovesti do hipertenzivne krize. Intenzitet treninga bi se trebao postepeno povećavati. Zapamtite da samo dijeta i vježbanje mogu dovesti do poboljšanja.
Postoje svojstva liječenja hiperinzulinemije u djetinjstvu. Budući da rastuće tijelo zahtijeva hranjive tvari za rast, dijeta nije tako stroga. Dijeta nužno uključuje multivitaminske komplekse i elemente u tragovima (kalcijum, gvožđe).
Kompleks za lečenje uključuje lekove za dugotrajnu upotrebu:
- Hipoglikemijski agensi s povećanjem razine glukoze (bigvanidi, tiazolidini).
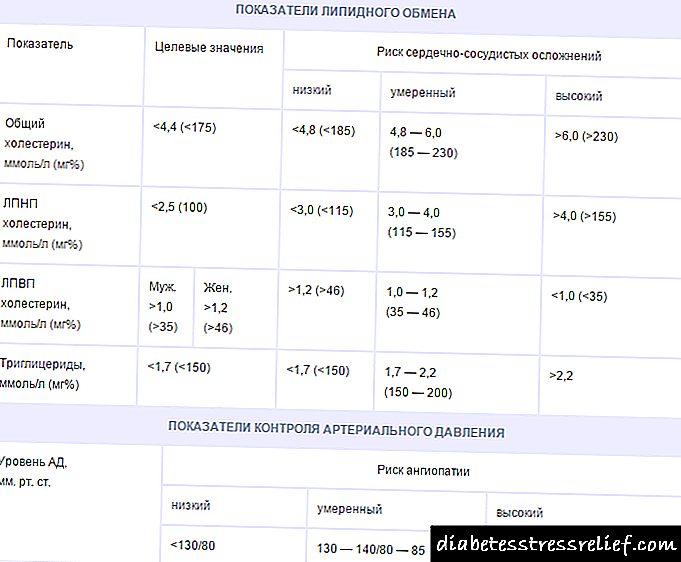
- Antihipertenzivi koji normaliziraju krvni pritisak i smanjuju rizik od komplikacija (srčani udar, moždani udar). Preporučene grupe lijekova: ACE inhibitori, sartani, antagonisti kalcijuma. Cilj tretmana je spuštanje sistolnog pritiska ispod 130 mmHg, a dijastoličkog pritiska ispod 80 mmHg.
- Snižavanje holesterola - statina, fibrata.
- Lijekovi koji smanjuju apetit su inhibitori ponovne pohrane serotonina, inhibitori gastrointestinalnih enzima koji razgrađuju masti.
- Metabolička - alfa lipoinska kiselina, koja poboljšava iskorištavanje glukoze i uklanja višak holesterola.
Koja je opasna podmukla bolest?
Svaka bolest u nedostatku odgovarajućeg liječenja dovodi do komplikacija. Hiperinsulinizam može biti ne samo akutni, već i hronični, čemu je mnogo puta teže odoljeti. Hronična bolest prigušuje rad mozga i utječe na psihosomatsko stanje pacijenta, a kod muškaraca se pogoršava potencija, što je bogato neplodnošću. Kongenitalni hiperinzulinizam u 30% slučajeva dovodi do gladovanja mozga kiseonikom i utiče na puni razvoj deteta. Postoji popis drugih faktora na koje biste trebali obratiti pažnju:
- Bolest utječe na funkcioniranje svih organa i sistema.
- Hiperinsulinizam može pokrenuti dijabetes.
- Postoji stalni porast kilograma sa slijedećim posljedicama.
- Povećava se rizik od hipoglikemijske kome.
- Razvijaju se problemi sa kardiovaskularnim sistemom.
Uzroci hiperinsulinizma
Kongenitalna patologija nastaje zbog intrauterinih poremećaja u razvoju, zastoja rasta fetusa, mutacija u genomu.
Uzroci stečene hipoglikemijske bolesti dijele se na pankreas, što dovodi do razvoja apsolutne hiperinzulinemije, i ne-pankreasne, što uzrokuje relativno povećanje razine inzulina.
Pankreasni oblik bolesti javlja se kod malignih ili benignih neoplazmi, kao i hiperplazije beta ćelija gušterače. Ne-pankreasni oblik se razvija u sledećim stanjima:
- Kršenja prehrane. Dugo gladovanje, povećani gubitak tečnosti i glukoze (proliv, povraćanje, dojenje), intenzivna fizička aktivnost bez konzumiranja ugljikohidratne hrane uzrokuju nagli pad šećera u krvi. Prekomjerna potrošnja rafiniranih ugljikohidrata povećava razinu šećera u krvi što potiče aktivnu proizvodnju inzulina.
- Oštećenja jetre različite etiologije (rak, masna hepatoza, ciroza) dovode do smanjenja razine glikogena, metaboličkih poremećaja i hipoglikemije.
- Nekontrolirani unos lijekova za snižavanje šećera za dijabetes melitus (derivati inzulina, sulfonilureje) uzrokuje hipoglikemiju lijeka.
- Endokrine bolesti koje dovode do smanjenja nivoa hormona kontransulina (ACTH, kortizol): patuljasti hipofize, miksemi, Addisonova bolest.
- Manjak enzima koji su uključeni u metabolizam glukoze (hepatička fosforilaza, bubrežna insulinaza, glukoza-6-fosfataza) uzrokuje relativni hiperinzulinizam.
Glukoza je glavni hranjivi supstrat centralnog nervnog sistema i neophodna je za normalno funkcionisanje mozga. Povišena razina inzulina, nakupljanje glikogena u jetri i inhibicija glikogenolize dovode do smanjenja glukoze u krvi. Hipoglikemija izaziva inhibiciju metaboličkih i energetskih procesa u stanicama mozga.
Dolazi do stimulacije simpatodadrenalnog sistema, povećava se proizvodnja kateholamina, razvija se napad hiperinzulinizma (tahikardija, razdražljivost, osjećaj straha). Kršenje redox procesa u tijelu dovodi do smanjenja potrošnje kisika od strane ćelija moždane kore i razvoj hipoksije (pospanost, letargija, apatija).
Daljnji nedostatak glukoze uzrokuje kršenje svih metaboličkih procesa u tijelu, povećanje dotoka krvi u moždane strukture i spazam perifernih žila, što može dovesti do srčanog udara.
Kada su drevne strukture mozga uključene u patološki proces (medula oblongata i srednji mozak, Varoliusov most), nastaju konvulzivna stanja, diplopija, kao i respiratorni i srčani poremećaji.
Hiperinzulinizam
Hiperinzulinizam karakterizira smanjenje šećera u krvi kao rezultat apsolutnog ili relativnog povećanja izlučivanja inzulina. Bolest se manifestuje najčešće u dobi između 40 i 50 godina. Pacijenti razvijaju osjećaj gladi, apatije, vrtoglavice, glavobolje, pospanosti, tahikardije, drhtanja udova i cijelog tijela, širenja perifernih žila, znojenja i mentalnih poremećaja.
Napad hipoglikemije razvija se u vezi s intenzivnom fizičkom aktivnošću ili dugotrajnim gladovanjem. Štoviše, gore opisane pojave se pogoršavaju, promjene u živčanom sustavu, letargija, grčevi, stanje duboke pospanosti i, na kraju, koma koja može dovesti do smrti ako bolesnik ne unese glukozu u venu na vrijeme. U tom se slučaju glikemija smanjuje na 60-20 i manje od mg% šećera.
Pacijente često promatraju i liječe psihijatri. Za bolest je karakteristična triada Whipple. Uz bolest, težina pacijenata raste zbog stalnog unosa hrane.
Razlikovati između organskog i funkcionalnog hiperinzulinizma. Najčešći uzrok hiperinzulinizma je benigni adenoma otoka. Tumor se može razviti izvan gušterače. Rak otočića Langerhansa rjeđe je. Hiperplazija otočnog aparata može biti praćena pojačanom sekrecijom inzulina.
Istovremeno, hiperinzulinizam može nastati bez organskih lezija gušterače. Ovaj oblik naziva se funkcionalni hiperinzulinizam. To se vjerovatno razvija jer prekomjerni unos ugljikohidrata iritira vagusni živac i pojačava lučenje inzulina.
Hiperinsulinizam se može razviti i kod određenih bolesti centralnog nervnog sistema, sa funkcionalnim zatajenjem jetre, hroničnom insuficijencijom nadbubrežne kiseline, produženom prehranom s niskim udjelom ugljikohidrata, u slučaju gubitka ugljikohidrata, s pankreatitisom itd.
Da bi se razlikovali organski i funkcionalni oblici bolesti, glikemija se tijekom dana ponovo utvrđuje zajedno s opterećenjem šećera i testovima na inzulin i adrenalin. Organski hiperinzulinizam nastaje zbog iznenadne i neadekvatne proizvodnje inzulina, što se ne nadoknađuje regulatornim hipoglikemijskim mehanizmima.
Funkcionalni hiperinzulinizam nastaje razvojem relativnog hiperinzulinizma zbog nedovoljne opskrbe glukozom ili oslabljenog neuroendokrinog hipoglikemijskog sistema. Često se primjećuje na klinici različitih bolesti s poremećenim metabolizmom ugljikohidrata.
Kršenje sistema koji reguliraju metabolizam ugljikohidrata također se može otkriti u vezi s naglim ulaskom glukoze u krvotok, poput hipoglikemijskih napada u pacijenata koji su podvrgnuti resekciji želuca.
Razvoj hipoglikemije sa hiperinzulinizmom zasnovan je na simptomima iz centralnog nervnog sistema. U patogenezi ovih znakova ulogu imaju smanjenje glikemije, toksični učinak velikih količina inzulina, ishemija mozga i hidremija.
Dijagnoza hiperinzulinizma na osnovu tumora otočnog aparata temelji se na sljedećim podacima. Pacijenti imaju povijest napadaja sa pojačanim znojenjem, drhtanjem i gubitkom svijesti. Možete pronaći vezu između obroka i napadaja koji obično počinju prije doručka ili 3-4 sata nakon jela.
Razina šećera u krvi na glasu obično je 70-80 mg%, a tokom napada pada na 40-20 mg%. Pod utjecajem unosa ugljikohidrata napad brzo prestaje. U interiktalnom periodu možete izazvati napad unošenjem dekstroze.
Hiperinsulinizam uslijed tumora treba razlikovati od hipopituitarizma kod kojeg nema apetita, pacijenti gube na težini, glavni je metabolizam ispod 20%, smanjuje se krvni tlak, a smanjuje lučenje 17-ketosteroida.
U Addisonovoj bolesti, za razliku od hiperinzulinizma, gubitak tjelesne težine, melazma, adinamija, smanjenje izlučivanja 17-ketosteroida i 11-hidroksisteroida i Thornov test nakon primjene adrenalina ili adrenokortikotropnog hormona su negativni.
Spontana hipoglikemija ponekad se javlja sa hipotireozom, međutim, karakteristični znakovi hipotireoze - edem sluznice, apatija, pad glavnog metabolizma i nagomilavanje radioaktivnog joda u štitnoj žlezdi i porast holesterola u krvi - izostaju sa hiperinzulinizmom.
S Girkeovom bolešću gubi se sposobnost mobilizacije glikogena iz jetre. Dijagnoza se može postaviti na osnovu povećanja jetre, smanjenja krivulje šećera i izostanka povećanja razine šećera i kalija u krvi nakon primjene adrenalina. Uz kršenja hipotalamičke regije primjećuje se pretilost, smanjenje seksualne funkcije i poremećaji metabolizma vode i soli.
Funkcionalni hiperinzulinizam dijagnosticira se isključenjem. Za razliku od hiperinzulinizma koji uzrokuje tumor, napadi funkcionalnog hiperinzulinizma se javljaju nepravilno, gotovo nikada ne pojavljuju se prije doručka. Postiti tokom dana, ponekad ni ne izazove hipoglikemiju. Napadi se ponekad dešavaju u vezi sa mentalnim iskustvima.
Prevencija funkcionalnog hiperinzulinizma je prevencija osnovnih bolesti, prevencija hiperinzulinizma tumora nije poznata.
Etiopatogenetski tretman. Preporučuje se i uzimanje obroka izbalansiranih u odnosu na ugljene hidrate i proteine, kao i primjenu kortizona, adrenokortikotropnog hormona. Potrebno je izbjeći fizičko preopterećenje i duševne ozljede, propisani su bromidi i lagani sedativi. Ne preporučuje se upotreba barbiturata koji snižavaju šećer u krvi.
Organskim hiperinzulinizmom treba ukloniti tumor koji uzrokuje razvoj sindroma. Prije operacije stvara se rezerva ugljikohidrata propisivanjem hrane koja sadrži veliku količinu ugljikohidrata i proteina. Dan prije operacije i ujutro prije operacije, 100 mg kortizona ubrizgava se u mišiće. Tijekom operacije uspostavlja se kapljična infuzija 50% -tne otopine glukoze koja sadrži 100 mg hidrokortizona.
Konzervativni tretman za organski hiperinzulinizam nije efikasan. Kod difuzne adenomatoze i adenokarcinomi sa metastazama, aloksan se koristi brzinom od 30-50 mg na 1 kg pacijentove tjelesne težine. Aloxan se priprema u obliku 50% -tne otopine pripremljene u vrijeme intravenske infuzije. Za vrijeme liječenja koristi se 30-50 g lijeka.
S funkcionalnim hiperinzulinizmom koristi se adrenokortikotropni hormon u 40 jedinica dnevno, kortizon prvi dan - 100 mg 4 puta dnevno, drugi - 50 mg 4 puta dnevno, zatim 50 mg dnevno u 4 podijeljene doze u trajanju od 1-2 mjeseca.
Uz hipoglikemiju hipofize koristi se i ACTH i kortizon. Preporučuje se dijeta koja sadrži do 400 g ugljenih hidrata. Masnoće imaju depresivni učinak na proizvodnju inzulina, što se mora uzeti u obzir pri kreiranju prehrane.
Liječenje hipoglikemijskih kriza sastoji se u hitnoj primjeni 20-40 ml 40% -tne otopine glukoze u venu. Ako pacijent nije izgubio svijest, treba mu davati oralno svakih 10 minuta 10 g šećera dok akutni simptomi ne nestanu. Uz česte krize, efedrin se daje 2-3 puta dnevno.
Savremeni tretman hiperinzulinizma
Hiperinsulinizam je endogena hiperprodukcija inzulina i povećanje njegovog sadržaja u krvi. Ovaj pojam kombinira različite sindrome koji se javljaju sa kompleksom hipoglikemijskih simptoma.
Preporučljivo je razlikovati dva oblika hiperinzulinizma - organski i funkcionalni. Organski hiperinzulinizam nastaje usljed tumora gušterače koji proizvode inzulin. Funkcionalni hiperinzulinizam nastaje pod utjecajem različitih prehrambenih podražaja i praćen je razvojem hipoglikemije nakon određenog vremena nakon jela.
Treba imati na umu da se hipoglikemija može primijetiti u patološkim stanjima, koja su često karakterizirana povećanom osjetljivošću tkiva na inzulin ili nedostatkom kontra-hormonskih hormona.
Hipoglikemija usložnjava tijek određenih endokrinih bolesti (panhipogagguitarizam, Addisonova bolest, hipotireoza, tirotoksikoza itd.), Kao i niza somatskih bolesti (ciroza jetre, hronični hepatitis C, masna jetra, hronični zatajenje bubrega).
Glavna patogenetska veza u razvoju bolesti je pojačano lučenje inzulina, što izaziva hipoglikemijske napade. Simptomi hipoglikemije nastaju usled kršenja energetske homeostaze. Najosjetljiviji na smanjenje koncentracije glukoze u krvi su centralni i autonomni nervni sistem.
Do poremećaja energetskih procesa s razvojem kliničkih simptoma uslijed nedovoljnog unosa glukoze obično dolazi kada njegova koncentracija u krvi padne ispod 2,5 mmol / L.
Kliničke manifestacije
Duboka hipoglikemija određuje razvoj patoloških reakcija centralnog nervnog sistema, autonomnog nervnog i endokrinog sistema, koje se realiziraju u višestrukim kršenjima funkcija sistema i organa. Prevladavajuću ulogu igraju neuropsihijatrijski poremećaji i koma.
Filogenetski mladi dijelovi mozga najosjetljiviji su na energetsko gladovanje i stoga iznad svega dolazi do kršenja viših kortikalnih funkcija. Već sa smanjenjem koncentracije glukoze u krvi do donje granice norme, mogu se pojaviti intelektualni i poremećaji ponašanja: smanjenje sposobnosti koncentracije i oštećenja pamćenja, razdražljivost i mentalna anksioznost, pospanost i apatija, glavobolja i vrtoglavica.
Pojava određenih simptoma i njihova ozbiljnost u određenoj mjeri ovise o karakterološkim karakteristikama čovjeka, ustavnoj organizaciji središnjeg živčanog sustava.
U ranoj fazi hipoglikemijskog sindroma mogu se pojaviti i drugi simptomi povezani s kršenjem autonomnog nervnog sistema, osjećajem gladi, prazninom u stomaku, smanjenom oštrinom vida, zimicom, osjećajem unutrašnjeg drhtanja.
Pojavljuju se psihopatološke reakcije i neurološki poremećaji: stupor i dezorijentacija podsećaju na drhtanje ruku, paresteziju usana, diplopiju, anizokoriju, pojačano znojenje, hiperemiju ili blijedu kožu, pojačane tetive refleksa, trzanje mišića.
Daljnjim produbljivanjem hipoglikemije dolazi do gubitka svijesti, razvijaju se konvulzije (tonični i klonični, trizus), tetiva refleksa se inhibira, pojavljuju se simptomi oralnog automatizma, uz plitko disanje, hipotermiju, atoniju mišića i zjenice ne reagiraju na svjetlost. Trajanje napada je različito. To varira od nekoliko minuta do mnogo sati.
Pacijenti se mogu samostalno izvući iz napada hipoglikemije uslijed uključivanja kompenzacijskih endogenih kontransularnih mehanizama, čiji je glavni porast proizvodnje kateholamina, što dovodi do povećane glikogenolize u jetri i mišićima i, zauzvrat, do kompenzacijske hiperglikemije. Često pacijenti sami osjećaju pristup napada i uzimaju šećer ili drugu hranu bogatu ugljikohidratima.
Zbog potrebe učestalog unosa velike količine ugljikohidratne hrane, pacijenti se brzo tove i često pretiju. Ponavljani napadi hipoglikemije i dugotrajno oboljenje mogu dovesti do teških neuropsihijatrijskih poremećaja. Takve pacijente, dok im ne dijagnosticiraju insulinom, često liječe psihijatri.
Hiperinsulinemija i njeno liječenje. Simptomi i znakovi hiperinzulinemije (hipoinsulinemija) - liječenje i dijeta
U nedostatku pravodobnog liječenja, razvija se hipoglikemijska koma. Dijagnoza uzroka stanja temelji se na značajkama kliničke slike, podacima funkcionalnih testova, dinamičkom testiranju glukoze, ultrazvuku ili tomografskom skeniranju gušterače. Liječenje novotvorine pankreasa je hirurško. S ekstrapankreasnom varijantom sindroma provodi se terapija osnovne bolesti, propisana je posebna dijeta.
Komplikacije hiperinzulinizma
Komplikacije se mogu podijeliti na rane i kasne. Rane komplikacije koje nastaju u narednih nekoliko sati nakon napada uključuju moždani udar, infarkt miokarda uslijed oštrog smanjenja metabolizma srčanog mišića i mozga. U teškim situacijama razvija se hipoglikemijska koma. Kasnije komplikacije pojavljuju se nekoliko mjeseci ili godina nakon početka bolesti, a karakteriziraju ih oštećenje pamćenja i govora, parkinsonizam, encefalopatija. Manjak pravodobne dijagnoze i liječenja bolesti dovodi do iscrpljivanja endokrine funkcije gušterače i razvoja dijabetes melitusa, metaboličkog sindroma i pretilosti. Kongenitalni hiperinzulinizam u 30% slučajeva dovodi do hronične hipoksije mozga i smanjenja kompletnog mentalnog razvoja deteta.
Lečenje hiperinzulinizma
Taktika liječenja ovisi o uzroku hiperinsulinemije. Uz organsku genezu indicirano je kirurško liječenje: djelomična resekcija gušterače ili totalna pankreatktomija, enukleacija neoplazme. Volumen operacije određuje se lokacijom i veličinom tumora. Nakon operacije obično se primjećuje prolazna hiperglikemija, koja zahtijeva liječničku korekciju i dijetu s malim udjelom ugljikohidrata. Normalizacija pokazatelja događa se mjesec dana nakon intervencije. S neoperabilnim tumorima provodi se palijativna terapija usmjerena na prevenciju hipoglikemije. Kod malignih neoplazmi dodatno je naznačena hemoterapija.
Funkcionalni hiperinzulinizam prvenstveno zahtijeva liječenje osnovne bolesti koja je uzrokovala pojačanu proizvodnju inzulina. Svim pacijentima propisana je uravnotežena prehrana s umjerenim smanjenjem unosa ugljikohidrata (gr dnevno). Prednost se daje složenim ugljikohidratima (raženi hljeb, tjestenine od durum pšenice, integralne žitarice, orašasti plodovi). Hrana treba biti frakcijska, 5-6 puta dnevno. Zbog činjenice da periodični napadi uzrokuju razvoj paničnih stanja kod pacijenata preporučuje se savjetovanje s psihologom. S razvojem hipoglikemijskog napada ukazuje se na korištenje lako probavljivih ugljikohidrata (slatki čaj, slatkiši, bijeli hljeb). U nedostatku svijesti, neophodna je intravenska primjena 40% -tne otopine glukoze. Uz konvulzije i jaku psihomotornu agitaciju, indicirane su injekcije sredstava za smirenje i sedativa. Liječenje teških napada hiperinzulinizma s razvojem kome provodi se na odjelu intenzivne njege infuzijskom terapijom detoksikacije, unošenjem glukokortikoida i adrenalina.
Prognoza i prevencija
Prevencija hipoglikemijske bolesti uključuje uravnoteženu prehranu u razmaku od 2-3 sata, pijenje dovoljno vode, odricanje od loših navika i kontrolu nivoa glukoze. Za održavanje i poboljšanje metaboličkih procesa u tijelu preporučuje se umjerena fizička aktivnost u skladu s prehranom. Prognoza za hiperinzulinizam ovisi o stadijumu bolesti i uzrocima insulinemije. Uklanjanje benignih novotvorina u 90% slučajeva omogućava oporavak. Neoperabilni i maligni tumori uzrokuju ireverzibilne neurološke promjene i zahtijevaju stalno praćenje pacijentovog stanja. Liječenje osnovne bolesti s funkcionalnom prirodom hiperinsulinemije dovodi do regresije simptoma i kasnijeg oporavka.
Hiperinsulinemija - glavni simptomi:
- Slabost
- Bolovi u zglobovima
- Vrtoglavica
- Suha usta
- Suva koža
- Pospanost
- Bol u mišićima
- Apatija
- Intenzivna žeđ
- Smanjen vid
- Gojaznost
- Letargija
- Pojava strija
- Poremećaj gastrointestinalnog trakta
- Zatamnjenje kože
Hiperinsulinemija je klinički sindrom koji karakterizira visok nivo inzulina i nizak šećer u krvi. Takav patološki proces može dovesti ne samo do poremećaja u radu nekih tjelesnih sistema, već i do hipoglikemijske kome, što samo po sebi predstavlja posebnu opasnost za ljudski život.
Kongenitalni oblik hiperinzulinemije je veoma rijedak, dok se stečeni dijagnosticira, najčešće, u dobi. Također se napominje da su žene sklonije takvoj bolesti.
Klinička slika ovog kliničkog sindroma je prilično nespecifična, pa stoga za postavljanje tačne dijagnoze liječnik može koristiti i laboratorijske i instrumentalne metode istraživanja. U nekim slučajevima može biti potrebna diferencijalna dijagnoza.
Liječenje hiperinzulinimizma temelji se na lijekovima, prehrani i vježbanju. Strogo je zabranjeno provoditi terapijske mjere po vašem nahođenju.
Hiperinsulinemija može biti posljedica sljedećih etioloških faktora:
- smanjena osjetljivost inzulinskih receptora ili njihov broj,
- prekomjerno stvaranje inzulina kao rezultat određenih patoloških procesa u tijelu,
- poremećen prenos glukoze,
- kvarovi u signalizaciji u ćelijskom sistemu.
Predisponirajući faktori za razvoj takvog patološkog procesa su sljedeći:
- nasljedna predispozicija za ovu vrstu bolesti,
- gojaznost
- uzimanje hormonskih lijekova i drugih "teških" lijekova,
- arterijska hipertenzija
- menopauza
- u prisustvu sindroma policističnih jajnika,
- starije dobi
- prisutnost takvih loših navika kao što su pušenje i alkoholizam,
- niska fizička aktivnost
- istorija ateroskleroze,
- neuhranjenost.
U nekim slučajevima, koji su prilično rijetki, uzroci hiperinzulinemije ne mogu se utvrditi.
Dijeta za hiperinzulinizam
Zdrav način života pomoći će izbjeći mnoge bolesti, posebno hiperinzulinizam. Prevencija uključuje:
- zdrava hrana, bez sintetičkih dodataka, boja i alkohola,
- redovno praćenje zdravstvenog stanja,
- kontrola težine
- svakodnevni sportovi
- šetnje na svežem vazduhu.
Ako postoji tendencija nastanka dijabetesa ili drugih problema povezanih s metaboličkim procesima u tijelu, lakše je promijeniti način života nego naknadno liječiti posljedice. Vrijedi zapamtiti da takve bolesti ne prolaze bez traga i uvijek ostavljaju trag, kod nekih pacijenata liječenje traje čitav život. U ovom slučaju su uključene terapija lijekovima i stroga prehrambena ograničenja.
Informacije su date samo za opšte informacije i ne mogu se koristiti za samo-lijek. Ne liječite se sami, to može biti opasno. Uvek se posavetujte sa lekarom. U slučaju djelomičnog ili potpunog kopiranja materijala s web stranice, potrebna je aktivna veza na njega.
Apsolutni porast nivoa inzulina u krvi, ili hiperinzulinizam: simptomi, dijagnoza i liječenje
Hiperinsulinizam je bolest koja se javlja u obliku hipoglikemije, što je višak norme ili apsolutno povećanje nivoa inzulina u krvi.
Višak ovog hormona izaziva vrlo jak porast sadržaja šećera, što dovodi do nedostatka glukoze, a takođe izaziva gladovanje glađu mozga, što dovodi do oslabljene živčane aktivnosti.
Pojava i simptomi
Ova bolest je češća kod žena i javlja se u dobi od 26 do 55 godina. Napadi hipoglikemije u pravilu se manifestuju ujutro nakon dovoljno dugog posta. Bolest može biti funkcionalna i manifestuje se u isto doba dana, međutim, nakon uzimanja ugljikohidrata.
Hiperinzulinizam može izazvati ne samo dugotrajno gladovanje. Drugi važni faktori u manifestaciji bolesti mogu biti razne fizičke aktivnosti i mentalna iskustva. Kod žena ponovljeni simptomi bolesti mogu se pojaviti samo u predmenstrualnom periodu.
Simptomi hiperinzulinizma imaju sljedeće:
- neprestana glad
- pojačano znojenje
- opća slabost
- tahikardija
- blijedi
- parestezija
- diplopija
- neobjašnjiv osjećaj straha
- mentalna uznemirenost
- drhtanje ruku i drhtanje udova,
- nemotivirane akcije
- disartrija.
Međutim, ovi simptomi su početni i ako ih ne liječite i nastavite dalje ignorirati bolest, posljedice mogu biti teže.
Apsolutni hiperinzulinizam manifestuje se sledećim simptomima:
- iznenadni gubitak svijesti
- koma sa hipotermijom,
- koma sa hiporefleksijom,
- tonični grčevi
- klinički grčevi.
Ovakvi napadaji se obično dešavaju nakon iznenadnog gubitka svijesti.
Prije početka napada pojavljuju se sljedeći simptomi:
- smanjena efikasnost memorije
- emocionalna nestabilnost
- potpuna ravnodušnost prema drugima,
- gubitak uobičajenih profesionalnih veština,
- parestezija
- simptomi piramidalne insuficijencije,
- patološki refleksi.
Srodni videozapisi
Šta je hiperinzulinizam i kako da se riješite stalnog osjećaja gladi, možete saznati u ovom videu:
O hiperinzulinizmu možemo reći da je to bolest koja može dovesti do ozbiljnih komplikacija. Provodi se u obliku hipoglikemije. U stvari, ova bolest je potpuno suprotna od dijabetesa, jer s njom dolazi do slabe proizvodnje inzulina ili njegove potpune odsutnosti, a s hiperinzulinizmom - povećana ili apsolutna. U osnovi, ovu dijagnozu postavlja ženski dio populacije.
- Eliminira uzroke poremećaja pritiska
- Normalizira pritisak u roku od 10 minuta nakon primjene
Hiperinsulinemija je patološko stanje kod kojeg je zabilježeno povećanje razine inzulina u krvi. Ovo može biti posljedica oštećenja receptora, abnormalnog stvaranja inzulina i poremećaja transporta glukoze. Za otkrivanje bolesti koriste se hormonska ispitivanja, ultrazvuk, CT, MRI. Tretman je usmjeren na normalizaciju tjelesne težine vježbanjem, dijetom i lijekovima.
Etiologija i patogeneza
Od najveće praktične važnosti je glavni oblik hiperinzulinizma izazvanog insulomom, najčešće pojedinačnim, a rjeđe multipliciranim.
Hormonski aktivni insulomi potječu iz beta ćelija izolacijskog aparata različitog stupnja zrelosti i diferencijacije. Vrlo rijetko se razvijaju van gušterače iz ektopičnih otočnih elemenata. Razvoj insuloma obično prati porast ozbiljnosti hiperinzulinizma, iako se porastom njegove funkcije stvaraju uslovi za kompenzacijsku hipotrofiju i hipofunkciju ostatka otočnog tkiva. Razvoj bolesti neminovno uzrokuje porast potrebe tijela za ugljikohidratima, jer kako se povećava upotreba glukoze, izvori njezinog stvaranja se iscrpljuju, posebno, zalihe glikogena u tkivima, a povećava se i hipoglikemija, što dovodi do kršenja različitih tjelesnih funkcija. Pogotovo je pogođen nervni sistem - filogenetski najmlađa mjesta. Veliki značaj nedostatka ugljikohidrata u razvoju hipoksije i oslabljene funkcije mozga i drugih dijelova živčanog sustava prikazan je u histohemijskim istraživanjima živčanog sustava. Brzo iscrpljivanje glikogena koji se ne deponuje u mozgu dovodi do dubokih poremećaja upotrebe kisika od strane moždanog tkiva, što može uzrokovati nepovratne promjene u njemu. Teški inzulinski šok i produljena hipoglikemijska koma često rezultiraju smrću. Do spontanog izlaska iz napada hipoglikemije dolazi zbog kompenzacijskih mehanizama u koje su posebno uključeni organi koji luče adrenokortikotropni hormon, kortikoide i adrenalin. Glukogon, izlučen alfa ćelijama gušterače i sličnim ćelijama želudačne i crevne sluznice, očito je također uključen u procese kompenzacije (pojačavanjem njihove funkcije) spontane hipoglikemije. Dakle, ako je hiperfunkcionalni insuloma važan u etiologiji bolesti, tada se razvoj hipoglikemijskog napada uklapa u obrazac: prva faza je proizvodnja viška inzulina tumorom, druga je hipoglikemija zbog hiperinzulinemije, treća je pobuđivanje živčanog sustava kada počinje iscrpljivanje glukoze u mozgu, a četvrta je potiskivanje funkcije živčanog sistema, izražene depresijom, i daljnjim iscrpljivanjem zaliha glikogena u moždanom tkivu - komi.
Karakteristična klinička slika

Simptomi hiperinsulinizma koji se u početnim fazama svog razvoja ne očituju, izuzetno je opasan poremećaj koji zahtijeva hitnu medicinsku pomoć.
Za progresivne patološke promjene karakteristične su sljedeće manifestacije:
- taloženje masnih masa u gornjem delu tela i na trbuhu (na slici),
- manifestacija strija na koži u području stvaranja masnoća,
- suva koža, promena tena,
- simptomi hipertenzije,
- manifestacija žeđi
- bolovi u mišićima, koji se manifestuju nezavisno od fizičke aktivnosti,
- manifestacija vrtoglavice,
- smanjen raspon pažnje,
- manifestacija drhtanja i hladnoće,
- poteškoće u defekaciji.
Na pozadini takvog kršenja, dobro se stanje osobe pogoršava, pacijent određuje pritužbe na stalnu apatiju i postaje slab i letargičan.
Važno! Samo liječnik može odrediti potrebni mehanizam djelovanja - pravovremena korekcija stabiliziraće stanje.
Kako se postavlja dijagnoza?
Budući da porast razine inzulina u krvi ne prolazi bez traga za mnoge sisteme ljudskog tijela, poželjno je koristiti metodu složene dijagnoze.
Prije svega, ukazuje se na laboratorijski pregled koji podrazumijeva isporuku testova za utvrđivanje koncentracije:
Proučeni materijal je venska krv pacijenta, koju treba davati u skladu s određenim algoritmom. Prije prelaska testa treba proučiti upute za pripremu. Pored testa krvi, laboratorijska dijagnostika uključuje i provođenje testova urina - radi se otkrivanje proteina u mokraći pacijenta.
Pažnja! Za utvrđivanje koncentracije ukupnog holesterola, kao i LDL i HDL, radi se i biohemijski test krvi. Ovaj test vam takođe omogućava da prepoznate količinu glukoze u pacijentovoj krvi na prazan stomak i nakon jela.
Da bi se utvrdila tačna dijagnoza, provodi se i 24-satno praćenje pacijentovih pokazatelja krvnog pritiska, a koristi se i Holter-ov monitor. Lekar mora izračunati indeks telesne mase - test uključuje poređenje pacijentove visine i težine, slična formula je krajnje jednostavna, izračunavanje se može obaviti i kod kuće, samostalno.
Da bi se dobila kompletna slika neophodno je obaviti ultrazvučni pregled:
- jetra
- bubrezi
- gušterače
- zdjelični organi kod žena - neophodni za isključenje ginekoloških patologija.
Magnetska rezonanca se rijetko koristi, to je zbog činjenice da je cijena studije prilično visoka. S obzirom na nisku prevalenciju, takvom se istraživanju pribjegava samo ako postoji hitna potreba da se dobije slika o funkcionisanju, hipofizi i kore nadbubrežne žlijezde. Konkretno, pregled se provodi ako postoji sumnja na tumore hipofize.
Metode prevencije

Hiperinsulinemija se može spriječiti, za to je potrebno slijediti jednostavna pravila koja se zasnivaju na zdravom načinu života:
- pridržavanje prehrane koja podrazumijeva konzumiranje zdrave hrane, praćenje normi konzumiranja hrane,
- redovne kontrole, uključujući davanje krvi za analizu,
- kontrola tjelesne težine
- odbijanje pijenja alkohola,
- odustajanje od nikotinske ovisnosti,
- redovna fizička aktivnost, omogućujući vam da održavate tijelo u dobroj fizičkoj formi.
Ako ustanovite visoku razinu inzulina u krvi, morate odmah konzultirati stručnjaka. Odgoda u ovom slučaju je neprihvatljiva, neravnoteža se ne stabilizira sama.
Verovatne komplikacije

Ako se ovo stanje zanemaruje duže vrijeme, može prouzrokovati ozbiljne komplikacije u vidu sljedećih kršenja:
- dijabetes melitus
- metabolički poremećaji
- gojaznost
- hipoglikemijska koma,
- razne bolesti srca
- vaskularne lezije.
Moguće je spriječiti razvoj hiperinzulinemije, pravila koja pružaju profilaksu krajnje su jednostavna i sastoje se u odbijanju konzumiranja masne i slatke hrane u višku. Treba napomenuti da je hiperinzulinemija samo faktor koji predlaže razvoj dijabetesa, ali ovo kršenje ne izražava činjenicu bolesti.
Pitanja stručnjaku
Dobar dan Prije godinu dana endokrinolog mi je dijagnosticirao hiperinzulinizam. Za to vrijeme, stekao sam oko 15 viška kilograma, težina i dalje raste, uprkos činjenici da ne jedem puno. Jako se bojim dijabetesa, recite mi kako smršaviti sa svojom bolešću i da li je to moguće?
Dobar dan, Victoria. Hiperinsulinizam nije rečenica, nego je, na ovaj ili onaj način, faktor koji predisponira razvoj dijabetesa. Nakon utvrđivanja dijagnoze, vaše stanje treba nadgledati ljekar.
Što vam je stručnjak rekao o stečenih 15 kilograma? Koja je vaša originalna težina? Samo što strahujete od dijabetesa nije dovoljno, trebali biste se posavjetovati sa stručnjakom iz svog prebivališta i podvrgnuti potpunom pregledu, dijetalna korekcija nije dovoljna za borbu protiv hiperinsulinemije.
Zdravo. Dijagnosticirana mi je hiperinzulinemija nakon porođaja. Rekli su da je razlog njegovog razvoja nezdrava prehrana tokom trudnoće i brzo nabacivanje viška kilograma, za 9 mjeseci sam dobila 22 kilograma. Težina nakon porođaja do danas nije nestala i povećava se. Koju dijetu moram slijediti?
Pozdrav Marina. Želio bih vidjeti specifične podatke iz laboratorijskih testova koji određuju razinu inzulina u krvi. Što se tiče prehrane, mogu preporučiti Pevznerovu tabelu br. 9, ali vaš će liječnik nakon ispitivanja rezultata pregleda moći dati konkretnije preporuke.
Zdravo. Problem se nije odnosio na mene, već na moju kćer. Prije dvije godine rodila je dijete. Prije trudnoće bila je mršava, bavila se plesom. Težina joj je bila samo 52 kg s porastom od 170 cm, a sada doseže 70-73 kg. Prošao pregled, uzeo razne tablete i rješenja za mršavljenje, ali sve uzalud.
Nestaje 2 kg mjesečno unosa koji se zatim vraćaju. Prije samo nekoliko dana darivao sam krv za određivanje šećera i inzulina, šećer je normalan, a inzulin povišen - 35. Mi smo sami to pogledali, ovaj pokazatelj ukazuje na dijabetes II stupnja. Šta treba učiniti u ovom slučaju?
Dobar dan Ovo nije dijabetes, ne brinite. Do sada, ova vrijednost ukazuje na razvoj hiperinzulinizma. Takav prekršaj i sprječava vašu kćerku da smrša. Potrebno je usmjeriti sve snage na normalizaciju metabolizma.
Djevojka treba da slijedi dijetu koju preporučuje endokrinolog, o meniju bi trebalo razgovarati s nutricionisticom. Dobro je razmisliti o povećanju fizičke aktivnosti. S lijekovima za mršavljenje treba biti oprezan, morate u potpunosti isključiti njihov nekontrolirani unos.
Što je višak norme ili apsolutno povećanje razine inzulina u krvi.
Višak ovog hormona izaziva vrlo jak porast sadržaja šećera, što dovodi do nedostatka glukoze, a takođe izaziva gladovanje glađu mozga, što dovodi do oslabljene živčane aktivnosti.
Ova bolest je češća kod žena i javlja se u dobi od 26 do 55 godina. Napadi hipoglikemije u pravilu se manifestuju ujutro nakon dovoljno dugog posta. Bolest može biti funkcionalna i manifestuje se u isto doba dana, međutim, nakon primjene.
Hiperinzulinizam može izazvati ne samo dugotrajno gladovanje. Drugi važni faktori u manifestaciji bolesti mogu biti razne fizičke aktivnosti i mentalna iskustva. Kod žena ponovljeni simptomi bolesti mogu se pojaviti samo u predmenstrualnom periodu.
Simptomi hiperinzulinizma imaju sljedeće:
- neprestana glad
- pojačano znojenje
- opća slabost
- tahikardija
- blijedi
- parestezija
- diplopija
- neobjašnjiv osjećaj straha
- mentalna uznemirenost
- drhtanje ruku i drhtanje udova,
- nemotivirane akcije
- disartrija.
Međutim, ovi simptomi su početni i ako ih ne liječite i nastavite dalje ignorirati bolest, posljedice mogu biti teže.
 Apsolutni hiperinzulinizam manifestuje se sledećim simptomima:
Apsolutni hiperinzulinizam manifestuje se sledećim simptomima:
- iznenadni gubitak svijesti
- koma sa hipotermijom,
- koma sa hiporefleksijom,
- tonični grčevi
- klinički grčevi.
Ovakvi napadaji se obično dešavaju nakon iznenadnog gubitka svijesti.
Prije početka napada pojavljuju se sljedeći simptomi:
- smanjena efikasnost memorije
- emocionalna nestabilnost
- potpuna ravnodušnost prema drugima,
- gubitak uobičajenih profesionalnih veština,
- parestezija
- simptomi piramidalne insuficijencije,
- patološki refleksi.
Zbog simptoma, koji izaziva stalni osjećaj gladi, osoba često ima višak kilograma.
Patološka anatomija hiperinzulinizma
Uz opću hiperplaziju otočnog tkiva, gušterača se po izgledu ne razlikuje od normalne.Makroskopski su insulomi obično male veličine, u pravilu im promjer doseže samo 1-2 cm, rijetko 5-6 cm. Veći tumori najčešće su hormonski neaktivni, slabo aktivni ili zloćudni. Potonji su obično kvrgavi, mogu dostići 500-800 g. Benigni insulomi obično se razlikuju donekle konzistencijom (gušći, ali ne uvijek) i bojom gušterače, stječu bjelkasti, sivo-ružičasti ili smeđe nijansu.
Većina insuloma (75%) nalazi se na lijevoj strani gušterače i uglavnom u njezinu repu, što ovisi o većem broju otoka u ovom dijelu žlijezde. Insulomi nemaju uvijek jasno definiranu kapsulu, a kod mnogih tumora djelomično ili čak potpuno nema. Posebnost inzulina ne leži samo u mogućem odsustvu kapsule već i u raznovrsnosti ćelijskih oblika, uprkos njihovom uobičajenom porijeklu (iz beta ćelija). To čini nedovoljne uobičajene morfološke kriterije za određivanje benignih ili malignih tumora, a na početku razvoja potonjeg kriteriji za određivanje granice između otočne hiperplazije i razvoja blastoma nisu dovoljni.
Od dosad opisanih insuloma, najmanje 9% je malignih, a neki su već praćeni metastazama. Benigni tumori su najčešće alveolarne i trabekularne strukture, rjeđe cjevasti i papilomatozni. Sastoje se od malih kvadratnih ili cilindričnih oblika, a najčešće su poligonalne stanice (od normalnih do atipičnih) s blijedom ili alveolarnom citoplazmom, s jezgrama različitih veličina. Intersticijsko tkivo ima znakove hijalinoze i stvaranja kompaktnih ili višekastralnih struktura, krvarenja i degenerativne procese u strome tumora. U malignim tumorima povećava se ćelijski atitizam, pojavljuju se hiperhromatoze, mitoze, postoje znakovi infiltracijskog rasta sa klijanjem tumorskih stanica izvan kapsule, kao i u lumen krvnih i limfnih žila.
Prognoza hiperinzulinizma
Hirurško liječenje endogenog hiperinzulinizma, koje se sastoji u radikalnom uklanjanju insuloma, daje bolje rezultate, manje se očituje učinak hipoglikemijskih stanja. Na početku bolesti prognoza je apsolutno povoljna, a u kasnijim fazama, posebno kada se odgađa uklanjanje hipoglikemijskih napada, loše u odnosu na zdravlje i život. Hitno uklanjanje napada hipoglikemije i, posebno, sprečavanje ovih napada pojačanom prehranom namirnicama koje sadrže ugljene hidrate, održavaju organizam u stanju relativne dobrobiti i latentnom periodu hipoglikemije, iako doprinose pretilosti. Štaviše, posljedice bolesti mogu biti beznačajne, a hirurško liječenje hiperinzulinizma čini prognozu dobrom čak i uz dugi tijek bolesti. Svi znakovi hipoglikemijske bolesti nestaju, a pretilost takođe prolazi. U nedostatku pravovremene pomoći kod povećanja hipoglikemije, uvijek se stvara prijetnja za život pacijenta.
Pripremio i uredio: hirurg
Mnogo hroničnih bolesti često prethodi nastanku dijabetesa.
Na primjer, hiperinsulinemija kod djece i odraslih otkriva se u rijetkim slučajevima, ali ukazuje na pretjeranu proizvodnju hormona koji može izazvati pad razine šećera, gladovanje kisikom i disfunkciju svih unutrašnjih sustava. Nedostatak terapijskih mjera usmjerenih na suzbijanje proizvodnje inzulina može dovesti do razvoja nekontroliranog dijabetesa.
Šta je inzulinska rezistencija?
Inzulinska rezistencija je kršenje osjetljivosti ćelija, zbog čega oni prestaju normalno percipirati inzulin i ne mogu apsorbirati glukozu.
Kako bi se osigurao protok ove potrebne tvari u ćelije, tijelo je neprestano primorano da održava visoku razinu inzulina u krvi.
To dovodi do visokog krvnog pritiska, nakupljanja masnih naslaga i oticanja mekih tkiva.
Otpornost na inzulin narušava normalan metabolizam, zbog toga se krvne žile sužavaju, u njima se talože holesterolski plakovi. To povećava rizik od razvoja teške srčane bolesti i hronične hipertenzije. Inzulin inhibira razgradnju masti, stoga na svom povišenom nivou čovjek intenzivno dobija tjelesnu težinu.
Postoji teorija da je inzulinska rezistencija zaštitni mehanizam za opstanak čovjeka u ekstremnim uvjetima (na primjer, kod dugotrajne gladi).
Masnoća koja se odgađala tokom normalne prehrane teoretski bi trebala trošiti tokom nedostatka hranjivih sastojaka, pružajući osobi priliku da „duže“ traje bez hrane.
Ali u praksi za modernu osobu u ovom stanju nema ništa korisno, jer, u stvari, jednostavno vodi razvoju pretilosti i dijabetes melitusa ovisnog o inzulinu.
Dijagnoza hiperinzulinemije malo je komplicirana nedostatkom specifičnosti simptoma i činjenicom da se oni ne mogu pojaviti odmah. Za prepoznavanje ovog stanja koriste se sljedeće metode ispitivanja:
- određivanje nivoa hormona u krvi (hormona inzulina, hipofize i štitnjače),
- MRI hipofize sa kontrastnim sredstvom da se isključi tumor,
- Ultrazvuk trbušnih organa, posebno gušterače,
- Ultrazvuk zdjeličnih organa za žene (da bi se ustanovila ili isključila istodobna ginekološka patologija koja može biti uzrok povećanog inzulina u krvi),
- kontrola krvnog pritiska (uključujući svakodnevno praćenje pomoću Holterovog monitora),
- redovno praćenje glukoze u krvi (na prazan stomak i pod opterećenjem).
Pri najmanjim sumnjivim simptomima trebate kontaktirati endokrinologa, jer pravodobnim otkrivanjem patologije povećavaju se šanse da se trajno riješite
Hiperinsulinemija: uzroci, simptomi, liječenje, dijeta
Hiperinsulinemiju treba shvatiti kao bolest koja se manifestuje povećanim nivoom inzulina u krvi. Ovo patološko stanje može uzrokovati skok nivoa šećera i preduvjet za razvoj dijabetesa. Još jedna bolest usko je povezana sa ovom bolešću - policistoza, koju prati disfunkcija ili narušeno funkcionisanje:
- jajnici
- nadbubrežna kora
- gušterače
- hipofiza
- hipotalamus.
Pored toga, postoji prekomjerna proizvodnja inzulina zajedno sa estrogenima i androgenima; svi ovi simptomi i znakovi ukazuju na to da hiperinsulinemija uskoro počinje u tijelu pacijenta.
Na samom početku zdravstvenih problema počinje se razvijati metabolički sindrom, kojeg karakteriziraju promjene u nivou šećera u krvi osobe. Ovo se stanje primjećuje nakon jela, kada razina glukoze poraste i uzrokuje hiperglikemiju, a to može biti početak razvoja stanja poput hiperinsulinemije.
Već neko vrijeme nakon obroka ovaj pokazatelj naglo pada i već izaziva hipoglikemiju. Sličan metabolički sindrom početak je razvoja dijabetesa. Gušterača u ovom slučaju počinje prekomjerno stvarati inzulin i time se iscrpljuje, što dovodi do nedostatka ovog hormona u tijelu.
Ako se razina inzulina poveća, tada se primjećuje debljanje, što dovodi do pretilosti različitog stupnja. U pravilu, masni sloj nakuplja se u struku i trbuhu, što ukazuje na hiperinsulinemiju.
Unatoč činjenici da su uzroci ovog stanja poznati, a simptome je teško zanemariti, u modernom se svijetu i dalje pojavljuje.
Kako se manifestira policistična i hiperinsulinemija?
Hiperinsulinemiju karakterizira latentni tijek, ali u nekim slučajevima pacijenti mogu primijetiti slabost mišića, zimicu, vrtoglavicu, prekomjernu žeđ, nedovoljnu koncentraciju, letargiju i uporni umor, svi su ti simptomi teško propustiti, osim toga dijagnozu s njima ide produktivnije.
Ako govorimo o policistizozi, njeni glavni simptomi očituju se odsutnošću ili nepravilnošću menstruacije, gojaznošću, hirzutizmom i androgenom alopecijom (ćelavost), a svaka takva manifestacija zahtijevat će individualni tretman.
Često će kvarove jajnika pratiti akne, perut, strije na trbuhu, oticanje, bol u trbušnoj šupljini. Pored toga, žena može promatrati sljedeće manifestacije i simptome:
- brze promjene raspoloženja,
- respiratorni zastoj tokom spavanja (apneja),
- nervoza
- pretjerana razdražljivost
- depresije
- pospanost
- apatija.
Ako pacijent ide liječniku, tada će prvo mjesto biti dijagnoza na ultrazvučnoj mašini, što može rezultirati višestrukim cističnim formacijama, zadebljanjem kapsule jajnika, hiperplazijom endometrija u maternici. Takve će procese pratiti bolni osjećaji u donjem dijelu trbuha i u karlici te se moraju uzeti u obzir njihovi uzroci.
Ako se ne bavite pravovremenim liječenjem policističnih, tada žena može prevladati prilično ozbiljne komplikacije:
- karcinom tkiva endometrija,
- hiperplazija
- gojaznost
- karcinom dojke
- visok pritisak
- dijabetes melitus
- tromboza
- moždani udar
- tromboflebitis.
Pored ovih mogu se razviti i druge komplikacije bolesti, na primjer infarkt miokarda, pobačaj, prijevremeni porod, tromboembolija, kao i dislipidemija.
Kada govorimo o brojevima, od 5 do 10 posto žena u rodnoj dobi izloženi su policističnim jajnicima, uprkos činjenici da su uzroci ove komplikacije poznati.
Kako se liječi hiperinzulinemija i policistoza?
Ako žena ima ove bolesti, važno joj je osigurati pojedinačnu ishranu, koju će sastaviti lekar i kompletno liječenje.
Glavni zadatak u ovoj situaciji je dovođenje težine na normalnu razinu.
Iz tog razloga, kalorična hrana ograničava hranu na 1800 kalorija dnevno, dijeta sa visokim šećerom u krvi u ovom slučaju će djelovati kao vrsta liječenja. Važno je ograničiti potrošnju što je više moguće:
- masnoća
- začin
- začini
- začinjena hrana
- alkoholna pića.
Hrana se uzima djelimično 6 puta dnevno. Kao i tretman može se propisati hormonska terapija, masaža i hidroterapija. Sve postupke treba sprovesti pod budnim nadzorom lekara.
Šta je hiperinsulinemija i zašto je opasna?
Mnogo hroničnih bolesti često prethodi nastanku dijabetesa.
Na primjer, hiperinsulinemija kod djece i odraslih otkriva se u rijetkim slučajevima, ali ukazuje na pretjeranu proizvodnju hormona koji može izazvati pad razine šećera, gladovanje kisikom i disfunkciju svih unutrašnjih sustava. Nedostatak terapijskih mjera usmjerenih na suzbijanje proizvodnje inzulina može dovesti do razvoja nekontroliranog dijabetesa.
Simptomi hiperinsulinemije
Utvrđivanje simptoma hiperinzulinemije ponekad je vrlo teško. U početnoj fazi je karakterističan latentni oblik. Pa ipak, većina pacijenata ima slične simptome:
- Privremena slabost mišića
- Vrtoglavica
- Umor bez vidljivog razloga.
- Nemogućnost koncentracije
- Oštećenje vida i diplopija
- Drhtaj, zimica
- Žeđ
Liječenje hiperinzulinemije
 Budući da ovo nije dijagnoza, već bolno stanje, njeno liječenje temelji se na uklanjanju uzroka, pridržavanju dijeta i regulacije prehrane, smanjenja težine i kontrole šećera u krvi pacijenta. Samo u rijetkim slučajevima, pacijentima se propisuju lijekovi. Ako se poštuju sve ove preporuke, tada to stanje može biti poraženo. Nivo inzulina postepeno će se vratiti u normalu. Samo će terapija i dijeta za hiperinsulinemiju morati promatrati dugo, a možda čak i stalno. Ovo je veoma važno: naučite živjeti i jesti prema novim pravilima. Krompir i masno meso treba izuzeti iz uobičajene prehrane, dodati više povrća na svoj stol i obrok učiniti uravnoteženim. Ako zanemarite ove preporuke ili one koje je ljekar dao o dijeti, hiperinsulinemija može dovesti do neugodnih posljedica:
Budući da ovo nije dijagnoza, već bolno stanje, njeno liječenje temelji se na uklanjanju uzroka, pridržavanju dijeta i regulacije prehrane, smanjenja težine i kontrole šećera u krvi pacijenta. Samo u rijetkim slučajevima, pacijentima se propisuju lijekovi. Ako se poštuju sve ove preporuke, tada to stanje može biti poraženo. Nivo inzulina postepeno će se vratiti u normalu. Samo će terapija i dijeta za hiperinsulinemiju morati promatrati dugo, a možda čak i stalno. Ovo je veoma važno: naučite živjeti i jesti prema novim pravilima. Krompir i masno meso treba izuzeti iz uobičajene prehrane, dodati više povrća na svoj stol i obrok učiniti uravnoteženim. Ako zanemarite ove preporuke ili one koje je ljekar dao o dijeti, hiperinsulinemija može dovesti do neugodnih posljedica:
- Hipoglikemija
- Dijabetes
- Hipertenzija
- Koronarna arterijska bolest
- Povećani rizik od CVD-a
- Debljanje
- Letargija
Recenzije i komentari
Margarita Pavlovna - 25. februara 2019. 21:59
Imam dijabetes tipa 2 - ne zavisi od insulina. Jedna prijateljica savjetovala je sniženje šećera u krvi pomoću DiabeNota. Poručio sam putem interneta. Započeo je prijem. Slijedim nestrogu dijetu, svako jutro sam počeo pješke 2-3 kilometra. U protekle dvije sedmice primjećujem neznatan pad šećera na brojilu ujutro prije doručka sa 9,3 na 7,1, a jučer čak i na 6,1! Nastavljam preventivni kurs. Odjavit ću se za uspjehe.