Upute za upotrebu lijekova, analoga, pregleda
Inzulin je specifično sredstvo za snižavanje šećera, ima sposobnost regulacije metabolizma ugljikohidrata, pojačava unos glukoze u tkiva i pospješuje njegovu pretvorbu u glikogen, a također olakšava prodor glukoze u stanice tkiva.
Pored hipoglikemijskog učinka (snižavanja šećera u krvi), inzulin ima i niz drugih učinaka: povećava zalihe glikogena u mišićima, potiče sintezu peptida, smanjuje potrošnju proteina itd.
Izloženost inzulinu prati stimulacija ili inhibicija (supresija) određenih enzima, stimuliraju se glikogen sintetaza, piruvat dehidrogenaza, hekokinaza, lipaza koja aktivira masne kiseline masnog tkiva, lipoprotein lipaza, smanjuje zamagljivanje krvi nakon obroka bogatog masnoćama.
Stupanj biosinteze i izlučivanja (izlučivanja) inzulina ovisi o koncentraciji glukoze u krvi. S porastom njegovog sadržaja povećava se lučenje inzulina pomoću gušterače, naprotiv, smanjenje koncentracije glukoze u krvi usporava izlučivanje inzulina.
U provedbi učinaka inzulina vodeću ulogu igra njegova interakcija sa specifičnim receptorom lokaliziranim na plazma membrani ćelije, te stvaranje kompleksa receptora za inzulin. Receptor inzulina u kombinaciji sa inzulinom prodire u ćeliju, gdje utječe na fosfolaciju ćelijskih proteina, daljnje unutarćelijske reakcije nisu u potpunosti razumljive.
Inzulin je glavni specifični tretman za dijabetes melitus, jer smanjuje hiperglikemiju (povećanje glukoze u krvi) i glikozuriju (prisustvo šećera u urinu), nadoknađuje depo glikogena u jetri i mišićima, smanjuje stvaranje glukoze i ublažava dijabetičku lipemiju (prisutnost masnoće u krvi) poboljšava opšte stanje pacijenta.
Insulin za medicinsku upotrebu dobija se iz gušterače goveda i svinja. Postoji metoda hemijske sinteze inzulina, ali je ona nedostupna. Nedavno razvijene biotehnološke metode za proizvodnju humanog inzulina. Insulin dobijen genetskim inženjeringom u potpunosti odgovara seriji aminokiselina humanog inzulina.
U slučajevima kada se inzulin dobija iz gušterače životinja, u pripravku mogu biti prisutne razne nečistoće (proinsulin, glukagon, self-statin, proteini, polipeptidi itd.) Zbog nedovoljnog pročišćavanja. Loše pročišćeni pripravci inzulina mogu uzrokovati različite neželjene reakcije.
Savremene metode omogućavaju dobijanje prečišćenih (monopic - hromatografski prečišćenih sa oslobađanjem „vrha“ inzulina), visoko prečišćenih (monokomponentnih) i kristaliziranih preparata insulina. Trenutno se sve više koristi kristalni ljudski inzulin. Od inzulinskih pripravaka životinjskog porijekla, prednost daje inzulinu dobivenom iz gušterače svinja.
Aktivnost inzulina određuje se biološki (sposobnošću snižavanja glukoze u krvi kod zdravih zečeva) i jednom od fizikohemijskih metoda (elektroforeza na papiru ili kromatografija na papiru). Za jednu jedinicu djelovanja (UNIT) ili međunarodnu jedinicu (IE) poduzmite aktivnost od 0,04082 mg kristalnog inzulina.
Tehnika prijave:
U liječenju dijabetesa koriste se pripravci inzulina različitog trajanja djelovanja (vidi dolje).
Inzulin kratkog djelovanja upotrebljava se i u nekim drugim patološkim procesima: da izazove hipoglikemijsko stanje (snižavanje šećera u krvi) kod određenih oblika šizofrenije, kao anabolički (pojačavajući sintezu proteina) lijek s općom iscrpljenošću, nedostatkom ishrane, furunculozom (višestruko gnojna upala kože) , tirotoksikoza (bolest štitne žlijezde), sa bolestima želuca (atonija / gubitak tonusa /, gastroptoza / prolaps želuca /), hronični hepatitis (upala jetrenog tkiva), nyh oblika ciroze jetre, kao i komponenta "polarizacije" rješenja koja se koriste za liječenje akutne koronarne insuficijencije (neusklađenost između srčane potrošnje kisika i isporuci).
Izbor inzulina za liječenje dijabetesa ovisi o težini i karakteristikama tijeka bolesti, općem stanju pacijenta kao i brzini početka i trajanju hipoglikemijskog učinka lijeka. Primarna svrha utvrđivanja inzulina i doze poželjno se provodi u bolnici (bolnici).
Pripravci inzulina kratkog djelovanja su otopine namijenjene subkutanoj ili intramuskularnoj primjeni. Ako je potrebno, oni se primenjuju i intravenski. Imaju brz i relativno kratak učinak snižavanja šećera. Obično se daju supkutano ili intramuskularno 15-20 minuta prije obroka od jednog do nekoliko puta u toku dana. Učinak nakon potkožne injekcije nastaje nakon 15-20 minuta, dostiže maksimum nakon 2 sata, ukupno trajanje djelovanja nije više od 6 sati. Koriste se uglavnom u bolnici za utvrđivanje potrebne doze inzulina za pacijenta, kao i u slučajevima kada je potrebno brzo postići promjene inzulinske aktivnosti u tijelu - uz dijabetičku komu i prekom (potpuni ili djelomični gubitak svijesti zbog naglog oštrog povećanja šećera u krvi).
Pored toga 9, preparati inzulina kratkog djelovanja koriste se kao anabolično sredstvo i propisuju se, u pravilu, u malim dozama (4-8 jedinica 1-2 puta dnevno).
Pripravci inzulina sa dugotrajnim (dugotrajnim djelovanjem) dostupni su u različitim doznim oblicima različitog trajanja učinka na smanjenje šećera (poluločni, dugi, ultradugi). Za različite lijekove učinak traje od 10 do 36 sati, Zahvaljujući tim lijekovima, broj dnevnih injekcija može se smanjiti. Najčešće se proizvode u obliku suspenzija (suspenzija čvrstih čestica lijeka u tekućini), primjenjuju se samo supkutano ili intramuskularno, intravenska primjena nije dopuštena. U dijabetičkoj komi i prekomatoznim stanjima ne koriste se produženi lijekovi.
Prilikom odabira pripravka inzulina potrebno je osigurati da se period maksimalnog učinka snižavanja šećera podudara s vremenom u kojem ga uzimate. Ako je potrebno, mogu se primijeniti 2 lijeka produljenog djelovanja u jednoj špricu. Nekim pacijentima je potrebna ne samo duga, nego i brza normalizacija razine glukoze u krvi. Moraju propisati pripravke inzulina dugog djelovanja i kratkog djelovanja.
Lijekovi sa dugotrajnim djelovanjem obično se daju prije doručka, ali ako je potrebno, injekciju možete obaviti i drugim satima.
Svi preparati inzulina koriste se u skladu s dijetnom usklađenošću. Definicija zapise energetske vrijednosti (od 1700 do 3000 hala) trebala bi se odrediti tjelesnom težinom pacijenta tijekom razdoblja liječenja, prema vrsti aktivnosti. Dakle, uz smanjenu prehranu i naporan fizički rad, broj kalorija potrebnih pacijentu dnevno iznosi najmanje 3000, uz prekomjernu prehranu i sjedeći način života, ne bi trebao prelaziti 2000.
Unošenje previsokih doza, kao i nedostatak ugljikohidrata s hranom, može uzrokovati hipoglikemijsko stanje (snižavanje šećera u krvi), praćeno osjećajem gladi, slabosti, znojenja, drhtanja tijela, glavobolje, vrtoglavice, palpitacija, euforije (bezuspješno dobro raspoloženje) ili agresivnosti . Nakon toga može se razviti hipoglikemijska koma (gubitak svijesti, karakteriziran potpunim nedostatkom tjelesnih reakcija na vanjske podražaje uslijed oštrog smanjenja šećera u krvi) s gubitkom svijesti, napadajima i naglim padom srčane aktivnosti. Kako bi se spriječilo hipoglikemijsko stanje, pacijenti trebaju piti slatki čaj ili pojesti nekoliko komada šećera.
Uz hipoglikemijsku komu (povezanu sa smanjenjem šećera u krvi) 40% -tna otopina glukoze ubrizgava se u venu u količini od 10-40 ml, ponekad i do 100 ml, ali ne više.
Korekcija hipoglikemije (snižavanje šećera u krvi) u akutnom obliku može se provesti intramuskularnom ili subkutanom primjenom glukagona.
Neželjeni događaji:
S potkožnim davanjem inzulinskih pripravaka, na mjestu ubrizgavanja može se pojaviti lipodistrofija (smanjenje količine masnog tkiva u potkožnom tkivu).
Moderni visoko pročišćeni inzulinski pripravci relativno rijetko uzrokuju pojave alergija, međutim takvi slučajevi nisu isključeni. Razvoj akutne alergijske reakcije zahtijeva trenutno terapiju desenzibilizacijom (sprečavanje ili inhibiranje alergijskih reakcija) i zamjenu lijeka.
Kontraindikacije:
Kontraindikacije za upotrebu inzulina su bolesti koje se javljaju sa hipoglikemijom, akutnim hepatitisom, cirozom, hemolitičkom žuticom (požutenjem kože i sluznice očnih jabučica uzrokovanom propadanjem crvenih krvnih zrnaca), pankreatitisom (upalom gušterače), nefritisom (upalom bubrega) bolest bubrega povezana s oštećenim metabolizmom proteina / amiloida), urolitijaza, čir na želucu i dvanaestopalačnom crevu, dekompenzirana oštećenja srca (zatajenje srca zbog zatajenja srca) bolesti njegovih zalistaka).
Veliki oprez potreban je u liječenju bolesnika sa šećernom bolešću koji pate od koronarne insuficijencije (neusklađenost između potrebe srca za kisikom i njegove isporuke) i oštećenog mozga | cirkulacija krvi. Oprez je potreban kod primjene inzulina! kod pacijenata sa bolešću štitne žlezde, Addisonova bolest (nedovoljno nadbubrežno funkcionisanje), zatajenje bubrega.
Terapiju inzulinske terapije treba pažljivo nadgledati. Tijekom prvog tromjesečja trudnoće, potreba za inzulinom obično se blago smanjuje i povećava u drugom i trećem tromjesečju.
Alfa-adrenergički blokatori i beta-adrenostimulanti, tetraciklini, salicilati povećavaju izlučivanje endogenog (izlučivanje telesnog formiranog) inzulina. Tiazidna diupetika (diuretici), beta blokatori, alkohol mogu dovesti do hipoglikemije.
Uslovi skladištenja:
Čuvati na temperaturi od +2 do + 10 * C. Zamrzavanje lijekova nije dozvoljeno.
Depo-N-inzulin, Izofaninsulin, Iletin I, Insulinatard, Insulin B, Insulin-B SC, Insulin BP, Insulin M, Inzulin Actrapid MS, Inzulin Actrapid FM, Insulin Actrapid FM Penfill, Inzul Velosulin, Inzulinska traka, Inzulinska traka, Inzulinska traka, Inzulinska vrpca, Inzulinska traka, Inzulinska traka, Inzulinska traka. Inzulinska vrpca MK, Insulin monotard, Insulin monotard MK, Insulin monotard NM, Insulin protofan NM penfill, Insulin rapard MK, Inzulinska polullentna MS, Insulin superlente, Insulin ultlente, Insulin ultlente MS, Insulin ultongardum, Insulinlingleng, Insulinlingleng, Insulinlinglong, Insulong, Insulrap GP , Insulrap R, Insulrap SPP, Insuman bazal, češalj Insuman, Insuman quick, Insuman brz za optipena, Comb-N-inzulin hoechst, traka ilethin I, traka ilethin II, Monosuinsulin, N-Insulin Hoechst, N-Insulin Hoehst 100 Iletin I, NPH Iletin II, redovni Iletin I, redovni Iletin II, Suinsulin, Homorap-100, Homofan 100, Humulin L, Humulin Mi, Humulin Mj, Humulin Mz, Humulin M4, Humulin N, Humulin NPH, Humulin R Humulin S, Humulin traka, Humulin redovna, Humulin ultralente.
1 ml rastvora ili suspenzije obično sadrži 40 jedinica.
Ovisno o izvorima proizvodnje, inzulin se izolira iz gušterače životinja i sintetizira se pomoću metoda genetskog inženjeringa. Prema stupnju pročišćenja, pripravci inzulina iz životinjskog tkiva dijele se na monopični (MP) i monokomponentni (MK). Trenutačno dobiveni od svinjskog gušterače, dodatno su označeni slovom C (SMP - svinjski monopic, SMK - svinjski monokomponent), goveda - slovom G (govedina: GMP - goveđi monopick, GMK - monokomponent govedine). Pripravci humanog inzulina označeni su slovom C.
Ovisno o trajanju akcije, insulini se dijele na:
a) inzulinski preparati kratkog djelovanja: početak djelovanja nakon 15-30 minuta, vrhunsko djelovanje nakon 1/2 sata, ukupno djelovanje 4-6 sati,
b) Pripravci inzulina dugog djelovanja uključuju lijekove srednjeg trajanja (početak nakon 1 / 2-2 sata, maksimum nakon 3-12 sati, ukupno trajanje 8-12 sati), lijekove dugog djelovanja (početak nakon 4-8 sati, vrhunac nakon 8-18 sati, ukupno trajanje 20-30 sati).
Pripreme slične akcije:
Ako imate iskustva s propisivanjem ovog lijeka svojim pacijentima - podijelite rezultat (ostavite komentar)! Je li ovaj lijek pomogao pacijentu, da li su se tijekom liječenja pojavile neželjene pojave? Vaše će iskustvo zanimati i vaše kolege i pacijente.
Ako je ovaj lijek propisan vama i podvrgnut ste terapiji, recite mi da li je djelotvoran (da li pomaže), da li ima nuspojava, šta vam se sviđalo / nije sviđalo. Hiljade ljudi traže online recenzije raznih lijekova. Ali samo nekoliko ih napušta. Ako lično ne ostavite povratne informacije o ovoj temi - ostatak neće imati što za pročitati.
Ime: Inzulin
Indikacije za upotrebu:
Glavna indikacija za uporabu inzulina je dijabetes melitus tipa I (ovisan o inzulinu), ali pod određenim uvjetima propisan je i za dijabetes melitus tipa II (o inzulinu ovisan).
Farmakološko djelovanje:
Inzulin je specifično sredstvo za snižavanje šećera, ima sposobnost regulacije metabolizma ugljikohidrata, pojačava unos glukoze u tkiva i pospješuje njegovu pretvorbu u glikogen, a također olakšava prodor glukoze u stanice tkiva.
Pored hipoglikemijskog učinka (snižavanja šećera u krvi), inzulin ima i niz drugih učinaka: povećava zalihe glikogena u mišićima, potiče sintezu peptida, smanjuje potrošnju proteina itd.
Izloženost inzulinu prati stimulacija ili inhibicija (supresija) određenih enzima, stimuliraju se glikogen sintetaza, piruvat dehidrogenaza, heksokinaza, lipaza koja aktivira masne kiseline masnog tkiva, lipoprotein lipaza, koja smanjuje „maglu“ seruma u krvi nakon što jede bogata mastima.
Stupanj biosinteze i izlučivanja (izlučivanja) inzulina ovisi o koncentraciji glukoze u krvi. S porastom njegovog sadržaja povećava se lučenje inzulina pomoću gušterače, naprotiv, smanjenje koncentracije glukoze u krvi usporava izlučivanje inzulina.
U provedbi učinaka inzulina vodeću ulogu igra njegova interakcija sa specifičnim receptorom lokaliziranim na plazma membrani ćelije, te stvaranje kompleksa receptora za inzulin. Receptor inzulina u kombinaciji sa inzulinom prodire u ćeliju, gdje utječe na fosfolaciju ćelijskih proteina, daljnje unutarćelijske reakcije nisu u potpunosti razumljive.
Inzulin je glavni specifični tretman za dijabetes melitus, jer smanjuje hiperglikemiju (povećanje glukoze u krvi) i glikozuriju (prisustvo šećera u urinu), nadoknađuje depo glikogena u jetri i mišićima, smanjuje proizvodnju glukoze i ublažava dijabetičku lipemiju (prisutnost masnoće u krvi) , poboljšava opšte stanje pacijenta.
Insulin za medicinsku upotrebu dobija se iz gušterače goveda i svinja. Postoji metoda hemijske sinteze inzulina, ali je ona nedostupna. Posljednjih godina razvijene su biotehnološke metode za proizvodnju humanog inzulina. Insulin dobijen genetskim inženjeringom u potpunosti je u skladu sa aminokiselinskim nizom humanog inzulina.
U slučajevima kada se inzulin dobija iz gušterače životinja, različite nečistoće (proinsulin, glukagon, self-statin, proteini, polipeptidi itd.) Mogu biti prisutne u proizvodu zbog nedovoljnog pročišćavanja. Loše pročišćeni proizvodi inzulina mogu uzrokovati različite neželjene reakcije.
Savremene metode omogućavaju dobijanje prečišćenih (monopik - hromatografski prečišćenih oslobađanjem „vrha“ inzulina), visokočišćenog (monokomponentnog) i kristaliziranih inzulinskih produkata. Trenutno se sve više koristi kristalni ljudski inzulin. Od proizvoda inzulina životinjskog porijekla, prednost daje inzulinu dobivenom iz gušterače gušterače.
Aktivnost inzulina određuje se biološki (sposobnošću snižavanja glukoze u krvi kod zdravih zečeva) i jednom od fizikohemijskih metoda (elektroforeza na papiru ili kromatografija na papiru). Za jednu jedinicu djelovanja (UNIT) ili međunarodnu jedinicu (IE) poduzmite aktivnost od 0,04082 mg kristalnog inzulina.
Doziranje i primjena inzulina:
U liječenju dijabetesa koriste se proizvodi inzulina različitog trajanja djelovanja (vidi dolje).
Inzulin kratkog djelovanja koristi se i u nekoliko drugih patoloških procesa: za izazivanje hipoglikemijskog stanja (snižavanje šećera u krvi) kod određenih oblika šizofrenije, kao anabolički (pojačavajući sintezu proteina) lijek s općom iscrpljenošću, neuhranjenošću, furunkulozom (višestruka gnojna upala kože) ), tirotoksikoza (bolest štitne žlezde), sa bolestima želuca (atonija / gubitak tonusa /, gastroptoza / prolaps želuca /), hronični hepatitis (upala jetrenog tkiva), labavi oblici ciroze jetre, kao i komponenta „polarizirajućih“ rastvora koji se koriste za liječenje akutne koronarne insuficijencije (neusklađenost između potrebe za kisikom u srcu i njegove isporuke).
Izbor inzulina za liječenje dijabetesa ovisi o težini i karakteristikama tijeka bolesti, općem stanju pacijenta kao i brzini pojave i trajanju proizvoda koji smanjuje šećer. Primarna svrha utvrđivanja inzulina i doze poželjno se provodi u bolnici (bolnici).
Pripravci inzulina kratkog djelovanja su otopine namijenjene subkutanoj ili intramuskularnoj primjeni. Ako je potrebno, oni se primenjuju i intravenski. Imaju brz i relativno kratak učinak snižavanja šećera. Obično se daju supkutano ili intramuskularno 15-20 minuta prije obroka od jednog do nekoliko puta tokom dana. Učinak nakon potkožne injekcije nastaje nakon 15-20 minuta, dostiže maksimum nakon 2 sata, ukupno trajanje djelovanja nije veće od 6 sati. Koriste se uglavnom u bolnici za utvrđivanje potrebne doze inzulina za pacijenta, također u onim slučajevima kada je potrebno brzo postići promjene inzulinske aktivnosti u tijelu - uz dijabetičku komu i prekom (potpuni ili djelomični gubitak svijesti zbog naglog oštrog povećanja šećera u krvi).
Pored toga 9, proizvodi inzulina kratkog djelovanja koriste se kao anabolično sredstvo i propisuju se, u pravilu, u malim dozama (4-8 jedinica 1-2 puta dnevno).
Pripravci inzulina sa dugotrajnim (dugotrajnim djelovanjem) dostupni su u različitim doznim oblicima različitog trajanja učinka na smanjenje šećera (poluločni, dugi, ultradugi). Za različite proizvode učinak traje od 10 do 36 sati, Zahvaljujući tim proizvodima, broj dnevnih injekcija može se smanjiti. Najčešće se proizvode u obliku suspenzija (suspenzija čvrstih čestica proizvoda u tekućini), primjenjuju se samo supkutano ili intramuskularno, intravenska primjena nije dopuštena. U dijabetičkoj komi i prekomatoznim stanjima ne koriste se produženi proizvodi.
Prilikom odabira proizvoda inzulina, potrebno je osigurati da se period maksimalnog učinka snižavanja šećera podudara s vremenom kada ste ga napisali. Ako je potrebno, mogu se davati 2 proizvoda produljenog djelovanja u jednoj špricu. Nekim pacijentima je potrebna ne samo duga, nego i brza normalizacija razine glukoze u krvi. Moraju propisati dugotrajne i kratkotrajne proizvode inzulina.
Obično se proizvodi s produljenim oslobađanjem daju prije doručka, ali ako je potrebno, injekciju se može dati i u drugim vremenima.
Svi inzulinski proizvodi se koriste ako su zadovoljeni prehrambeni uslovi. Definicija energetske vrijednosti pisanja (od 1700 do 3000 khal) trebala bi se odrediti tjelesnom težinom pacijenta tijekom razdoblja liječenja, prema vrsti aktivnosti. Dakle, uz smanjenu prehranu i naporan fizički rad, broj kalorija potrebnih pacijentu dnevno iznosi najmanje 3000, uz prekomjernu prehranu i sjedeći način života, ne bi trebao prelaziti 2000.
Unošenje prevelikih doza, kao i nedostatak ugljikohidrata s hranom, mogu uzrokovati hipoglikemijsko stanje (snižavanje šećera u krvi), praćeno osjećajem gladi, slabosti, znojenja, drhtanja tijela, glavobolje, vrtoglavice, palpitacija, euforije (bezuspješno dobro raspoloženje) ili agresivnosti. U kasnijoj se hipoglikemijskoj komi može razviti (gubitak svijesti, karakteriziran potpunim nedostatkom tjelesnih reakcija na vanjske podražaje uslijed oštrog smanjenja šećera u krvi) s gubitkom svijesti, konvulzijama i oštrim padom srčane aktivnosti. Kako bi se spriječilo hipoglikemijsko stanje, pacijenti trebaju piti slatki čaj ili pojesti nekoliko komada šećera.
Uz hipoglikemijsku komu (povezanu sa smanjenjem šećera u krvi) 40% -tna otopina glukoze ubrizgava se u venu u količini od 10-40 ml, ponekad i do 100 ml, ali ne više.
Korekcija hipoglikemije (snižavanje šećera u krvi) u akutnom obliku može se provesti intramuskularnom ili subkutanom primjenom glukagona.
Kontraindikacije za inzulin:
Kontraindikacije za upotrebu inzulina su bolesti koje se javljaju sa hipoglikemijom, akutnim hepatitisom, cirozom, hemolitičkom žuticom (požutenjem kože i sluznice očnih jabučica uzrokovanom propadanjem crvenih krvnih zrnaca), pankreatitisom (upalom gušterače), nefritisom (upalom bubrega) bolest bubrega povezana s oštećenim metabolizmom proteina / amiloida), urolitijaza, čir na želucu i dvanaestopalačnom crevu, dekompenzirane srčane greške (zatajenje srca zbog opstrukcije levanija njegovih ventila).
Veliki oprez potreban je u liječenju bolesnika sa šećernom bolešću koji pate od koronarne insuficijencije (neusklađenost između potrebe za kisikom u srcu i njegove isporuke) i oštećenog mozga | cirkulacija krvi. Oprez je potreban kod upotrebe inzulina! u bolesnika sa bolešću štitnjače, Addisonovom bolešću (nedovoljna funkcija nadbubrežne žlezde), zatajenjem bubrega.
Trudnička inzulinska terapija mora se provoditi pod strogim nadzorom. Tijekom prvog tromjesečja trudnoće, potreba za inzulinom obično se blago smanjuje i povećava u drugom i trećem tromjesečju.
Alfa-adrenergički blokatori i beta-adrenostimulanti, tetraciklini, salicilati povećavaju izlučivanje endogenog (izlučivanje telesnog formiranog) inzulina. Tiazidna diupetika (diuretici), beta blokatori, alkohol mogu dovesti do hipoglikemije.
Nuspojave insulina:
S potkožnim davanjem inzulinskih proizvoda, na mjestu ubrizgavanja može se pojaviti lipodistrofija (smanjenje volumena masnog tkiva u potkožnom tkivu).
Moderni inzulinski proizvodi visoke čistoće relativno rijetko uzrokuju pojave alergija, međutim takvi slučajevi nisu isključeni. Razvoj akutne alergijske reakcije zahtijeva trenutno terapiju desenzibilizacijom (sprečavanje ili inhibiranje alergijskih reakcija) i zamjenu proizvoda.
Obrazac za puštanje:
Inzulin štrcaljke dostupan je u | staklene boce hermetički zatvorene gumenim čepovima sa aluminijskim prorezom.
Sinonimi:
Depo-N-inzulin, Izofaninsulin, Iletin I, Insulinatard, Insulin B, Insulin-B SC, Insulin BP, Insulin M, Inzulin Actrapid MS, Inzulin Actrapid FM, Insulin Actrapid FM Penfill, Inzul Velosulin, Inzulinska traka, Inzulinska traka, Inzulinska traka, Inzulinska vrpca, Inzulinska traka, Inzulinska traka, Inzulinska traka. Inzulinska vrpca MK, Insulin monotard, Insulin monotard MK, Insulin monotard NM, Insulin protofan NM penfill, Insulin rapard MK, Inzulinska polullentna MS, Insulin superlente, Insulin ultlente, Insulin ultlente MS, Insulin ultongardum, Insulinlingleng, Insulinlingleng, Insulinlinglong, Insulong, Insulrap GP , Insulrap R, Insulrap SPP, Insuman bazal, češalj Insuman, Insuman quick, Insuman brz za optipena, Comb-N-inzulin hoechst, traka ilethin I, traka ilethin II, Monosuinsulin, N-Insulin Hoechst, N-Insulin Hoehst 100 Iletin I, NPH Iletin II, redovni Iletin I, redovni Iletin II, Suinsulin, Homorap-100, Homofan 100, Humulin L, Humulin Mi, Humulin Mj, Humulin Mz, Humulin M4, Humulin N, Humulin NPH, Humulin R Humulin S, Humulin traka, Humulin redovna, Humulin ultralente.
Uslovi skladištenja:
Čuvati na temperaturi od +2 do + 10 * C. Zamrzavanje proizvoda nije dozvoljeno.
Sastav insulina:
1 ml rastvora ili suspenzije obično sadrži 40 jedinica.
Ovisno o izvorima proizvodnje, inzulin se izolira iz gušterače životinja i sintetizira se pomoću metoda genetskog inženjeringa. Prema stupnju pročišćenja, pripravci inzulina iz životinjskog tkiva dijele se na monopični (MP) i monokomponentni (MK). Trenutačno dobiveni od svinjskog gušterače, dodatno su označeni slovom C (SMP - svinjski monopic, SMK - svinjski monokomponent), goveda - slovom G (govedina: GMP - goveđi monopick, GMK - monokomponent govedine). Pripravci humanog inzulina označeni su slovom C.
Ovisno o trajanju akcije, insulini se dijele na:
a) inzulinski proizvodi kratkog djelovanja: početak djelovanja nakon 15-30 minuta, vrhunsko djelovanje nakon 1/2 sata, ukupno trajanje djelovanja 4-6 sati,
b) Proizvodi inzulina dugog djelovanja uključuju proizvode dugog djelovanja (početak nakon 1 / 2-2 sata, maksimum nakon 3-12 sati, ukupno trajanje 8-12 sati), proizvode dugog djelovanja (početak nakon 4-8 sati, vrhunac nakon 8-18 sati, ukupno trajanje 20-30 sati).
Pažnja!
Prije upotrebe lijekova morate se posavjetovati sa svojim liječnikom.
Upute su date samo da biste se upoznali sa "".
Glavni zadatak hormona inzulina nije samo sniziti previsok nivo glukoze na normalnu razinu, već ga i dostaviti, kao i druge hranjive tvari koje čovjek primi s hranom, svim ćelijama u tijelu. Receptor inzulina smješten na površini svake ćelije i čija je dužnost da prenosi hranjive tvari i inzulin unutra pomaže ćelijama da apsorbiraju tvari.
Ako se gušterača, gdje se proizvodi hormon, ne nosi s dužnostima i ne proizvodi ga u pravoj količini, osoba ne dobiva energiju iz konzumirane hrane. Iako je nivo glukoze u krvi visok, on se ne koristi prema predviđenoj svrsi, a ćelije u koje nije primljen počinju osjećati glad i umiru nakon nekog vremena.
Prvo, to dovodi do kvara u tijelu, a zatim i do smrti. Prije nešto više od jednog stoljeća, pacijent s dijagnozom dijabetesa bio je osuđen. Ali nakon otkrića inzulina, dijabetičari imaju priliku voditi zdrav način života, pogotovo jer su pripravci inzulina lako dostupni za prodaju: cijena im je relativno jeftina i mogu se kupiti u bilo kojoj ljekarni.
Lijek farmakološke grupe nije propisani inzulin odmah: oni to čine nakon što tablete koje snižavaju razinu glukoze nisu djelotvorne. Oblik lijeka je bezbojna ili žućkasta bistra tekućina. Proizvod namijenjen kućnim injekcijama proizvodi se u bocama, oblik za puštanje je pet i deset mililitara. Insulin za medicinsku upotrebu je oblik oslobađanja bijelog higroskopnog praha topljivog u vodi.
Trenutno nema alternative injekcijama, primjenjuju se supkutano, intramuskularno ili intravenski (samo neutralni, kratko djelujući inzulin rastvorljiv u vodi ubrizgava se intravenski). Subkutane i intramuskularne injekcije daju se insulinskom špricom ili injekcijom insulina. Uređaj ima pogodan oblik ručke, hormon se unosi pomoću gumba, tako da se može nositi sa sobom, pa čak je i dijete u mogućnosti davati injekciju.
Uz to, dijabetičar ne može samo dati sebi injekciju, već i samostalno pravilno dozirati lijek. Uređaj je za višekratnu upotrebu, radi samo na originalnim ulošcima, jako je skup, tako da ga ne mogu svatko priuštiti, pogotovo kada uzmete u obzir da dijabetičari trebaju tri takva uređaja.
Inzulin u tabletama se ne praktikuje u medicini, jer ovaj oblik oslobađanja nema takav učinak na tijelo kao potkožne, intramuskularne ili intravenske injekcije. Istina, naučnici tvrde da su uspjeli razviti lijek za oralnu primjenu koji će djelovati ništa gore od injekcija, međutim ovaj oblik otpuštanja lijeka u kliničkim ispitivanjima još nije prošao i još je u fazi razvoja.
Porijeklo
Prema klasifikaciji, preparati inzulina razlikuju se porijeklom, trajanjem djelovanja, stepenom pročišćavanja. Proizvodi inzulina nastaju na osnovi hormona dobivenih iz gušterače krave, svinje i umjetnim putem koji su analog ljudskog hormona. Goveđi inzulin razlikuje se od ljudskog hormona u tri aminokiseline, što naknadno može izazvati jake alergijske reakcije i dovesti do komplikacija dijabetesa u budućnosti.
Ljudsko tijelo puno bolje apsorbira svinjski inzulin: razlikuje se od ljudskog hormona samo jednom aminokiselinom, zbog čega je i manje alergeno, iako sadrži i nečistoće proinsulina i C-peptida koji uzrokuju alergije. Stoga su, posebno za osobe koje pate od alergije, razvijeni visoko pročišćeni inzulinski pripravci koji smanjuju vjerojatnost njegove pojave, kao i analozi ljudskog hormona, dobiveni zahvaljujući genetskom inženjeringu (oni se nazivaju "humani inzulin", naglašavajući potpunu identičnost).

Kao dio sintetičkog hormona nema proinzulina koji uzrokuje alergije, pa ga tijelo bolje apsorbira, alergijska reakcija na njega je vrlo rijetka i proizvod nema kontraindikacija.
Ovaj hormon stvaraju sojevi kvasaca i genetski modificirana Escherichia coli smještena u poseban hranjivi medij, sposoban za stvaranje ljudskog inženjerskog inzulina. Budući da je količina proizvedene tvari velika, naučnici su skloni razmišljati kako će se životinjski inzulin uskoro potpuno zamijeniti.
Period važenja
Lijekovi farmakološke skupine inzulina razlikuju se u trajanju djelovanja: kratki su, srednji i dugi.Za proizvode sa kratkim djelovanjem (oko šest sati) karakteristična je brzina izlaganja organizmu: počinju utjecati na to već pola sata nakon primjene i imaju maksimalan učinak dva do tri sata nakon injekcije.
Proizvodi koji su klasificirani kao lijekovi srednjeg trajanja u klasifikaciji sadrže cink zbog kojeg se hormon oslobađa sporije. Oni počinju djelovati kasnije - nakon dva sata, maksimalne stope mogu se primijetiti nakon 8-14 sati, učinak traje otprilike jedan dan.
Duži razvoj lijekova uzrokovan je potrebom da se pacijenti oslobode čestih injekcija inzulina (otprilike tri do četiri puta dnevno): jer psiha negativno reagira na svaku injekciju, i samim tim uzrokuje bol. Pored toga, nakon opetovanih ubrizgavanja u područje ubrizgavanja mogu se oblikovati hematomi ili doći do infekcije.
U nekim slučajevima ljekari savjetuju kombiniranje proizvoda inzulina srednjeg i kratkog djelovanja. U ovom je slučaju preporučljivo kupiti lijekove istog proizvođača u ljekarni, jer je oblik oslobađanja lijekova od različitih kompanija, iako se ne razlikuju, injekcije, kao komponente dodaju se različite tvari koje su potrebne kako bi se one međusobno neutralizirale ako su kupljene od različitih proizvođača.
postoje inzulinski preparati, čije je trajanje od 24 do 36 sati. Oni počinju utjecati na tijelo dva sata nakon unosa, razdoblje maksimalne akcije je 16-20 sati, tada ono počinje opadati.
Ovakvi lijekovi se obično propisuju pacijentima sa slabom osjetljivošću na inzulin, a pogodni su i za starije osobe ili one koji imaju problema sa vidom koji nisu u mogućnosti da sami daju injekciju i ovise o dolasku medicinske sestre. Oblik za oslobađanje dugotrajnih lijekova su sterilne bočice od 5 i 10 ml sa hermetički zatvorenim gumenim čepovima.
Iako učinak lijekova dugog djelovanja traje duže, liječnici preferiraju kratke i srednje djelotvorne inzuline. Pacijenti ih bolje podnose: ako učinak primijenjenog lijeka bude duže od dvadeset i četiri sata, ujutro može doći do problema hipoglikemije.
Šeme prijema
Koji lijek iz skupine inzulina treba uzimati, a u kojim dozama liječnik mora odrediti i dati određene upute: pokazatelji su u svakom slučaju pojedinačni i ne postoji jedinstveni način korekcije. Razina glukoze u krvi mora se stalno pratiti i po potrebi prilagođavati.
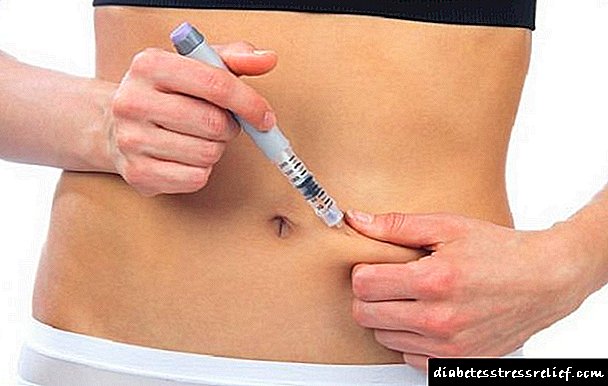 Ako govorimo o hormonu koji gušterača zdrave osobe proizvodi, tada je njegova količina dnevno od 30 do 40 jedinica. Ista norma (od 30 do 50 jedinica) potrebna je za dijabetičara, bez obzira na podrijetlo inzulina. U ovom slučaju 2/3 norme treba uzimati ujutro, a ostatak - uveče. Prelaskom sa životinjskog na ljudski inzulin, prema uputama, doza se uvijek smanjuje, jer se genetski modificirani hormon bolje apsorbira u tijelu.
Ako govorimo o hormonu koji gušterača zdrave osobe proizvodi, tada je njegova količina dnevno od 30 do 40 jedinica. Ista norma (od 30 do 50 jedinica) potrebna je za dijabetičara, bez obzira na podrijetlo inzulina. U ovom slučaju 2/3 norme treba uzimati ujutro, a ostatak - uveče. Prelaskom sa životinjskog na ljudski inzulin, prema uputama, doza se uvijek smanjuje, jer se genetski modificirani hormon bolje apsorbira u tijelu.
Vjeruje se da se najbolji rezultati mogu postići kombinacijom lijekova za kratko i srednje izlaganje, o tome ovisi i raspored primjene lijekova. Među ogromnim brojem režima lečenja, trenutno se praktikuju sledeći:
- ujutro tokom doručka uzmite lijek sa kratkim trajanjem djelovanja, kao i srednjim trajanjem (kako to učiniti, reći će liječnik). Prije večere - kratkotrajno djelovanje, noću u 22 ili 23 sata - srednje dugačka priprema,
- inzulin s kratkim vremenskim djelovanjem, ubrizgavajte prije doručka, ručka i večere, prije spavanja, u 23 sata - preparati inzulina dugog ili srednjeg trajanja,
- srednji ili dugotrajni inzulin u zoru, kratko - prije doručka, ručka i večere (metoda je manje prikladna od prethodne).
Ako je liječnik propisao samo jedan lijek, preporučuje se lijek sa kratkim vremenskim djelovanjem ubrizgati tri puta dnevno, prosječnog trajanja - dva puta dnevno: injekcije treba davati 45 minuta prije doručka i prije večere. Još jedna točka koju ne treba zaboraviti kada govorimo o korištenju inzulina jeste da se neutralni inzulin može ubrizgati ne samo intramuskularno ili subkutano, već i intravenski. Lijek dugog djelovanja (oblik oslobađanja 5 i 10 ml) se ne daje intravenski.
Nuspojave
Inzulin gotovo da nema kontraindikacija: ako jedan proizvod nije prikladan, uvijek se može zamijeniti drugim, ali mogu se pojaviti nuspojave. Za liječenje dijabetesa vrlo je važno voditi računa o doziranju: strogo je zabranjeno samo prekoračenje ili smanjenje doze. Oboje zbog nedostatka glukoze i viška norme možete pasti u komu i umrijeti (prema statistikama četiri posto pacijenata mlađih od pedeset umre iz tog razloga).
Drugi čest problem su alergije, koje se mogu javiti na inzulinskim preparatima životinjskog porijekla. Na prve znake (pojava svrbeža, pogoršanje dobrobiti) morate se posavjetovati s liječnikom i preći na ljudski inzulin. Preporučljivo je takav prijelaz obaviti u bolnici pod nadzorom liječnika, gdje je moguće stalno nadzirati razinu glukoze i podešavati ispravnu dozu.
Druga nuspojava može biti atrofija ili hipertrofija masnog tkiva na mjestu ubrizgavanja. Ovaj problem je čest slučaj sa primjenom goveđeg inzulina i rijedak je kada se koristi pročišćeni svinjski ili ljudski inzulin. To ne donosi mnogo štete, ali područje ubrizgavanja mora se promijeniti, jer je apsorpcija inzulina narušena. To treba učiniti samo uz konsultaciju s liječnikom, jer svako područje tijela ima različitu probavljivost lijeka.
Insulin je specifičan lijek za snižavanje šećera. , ima sposobnost regulacije metabolizma ugljikohidrata, pojačava unos glukoze u tkivo i potiče njegovu pretvorbu u glikogen, takođe olakšava prodor glukoze u stanice tkiva.
Pored hipoglikemijskog učinka (snižavanja šećera u krvi), inzulin ima i niz drugih učinaka: povećava zalihe glikogena u mišićima, potiče sintezu peptida, smanjuje potrošnju proteina itd.
Izloženost inzulinu prati stimulacija ili inhibicija (inhibicija) određenih enzima , stimuliraju se glikogen sintetaza, piruvat dehidrogenaza, hekokinaza, inhibira lipaza masne kiseline masnog kiselina masnog tkiva, lipoprotein lipaza, smanjuje zamagljivanje krvi nakon obroka bogatog masnoćama.
Stupanj biosinteze i izlučivanja (izlučivanja) inzulina ovisi o koncentraciji glukoze u krvi.
S porastom njegovog sadržaja povećava se lučenje inzulina pomoću gušterače, naprotiv, smanjenje koncentracije glukoze u krvi usporava izlučivanje inzulina.
U provedbi učinaka inzulina vodeću ulogu igra njegova interakcija sa specifičnim receptorom lokaliziranim na plazma membrani ćelije, te stvaranje kompleksa receptora za inzulin.
Receptor insulina u kombinaciji sa inzulinom prodire kroz ćeliju , gdje utječe na fosfolaciju staničnih proteina, daljnje unutarćelijske reakcije nisu u potpunosti razumljive.
Inzulin je glavni specifični tretman za dijabetes melitus, jer smanjuje hiperglikemiju (povećanje glukoze u krvi) i glikozuriju (prisustvo šećera u urinu), nadoknađuje depo glikogena u jetri i mišićima, smanjuje proizvodnju glukoze i ublažava dijabetičku lipemiju (prisutnost masnoće u krvi) , poboljšava opšte stanje pacijenta .
Insulin za medicinsku upotrebu dobija se iz gušterače goveda i svinja . Postoji metoda hemijske sinteze inzulina, ali je ona nedostupna.
Nedavno razvijene biotehnološke metode za proizvodnju humanog inzulina. Insulin dobijen genetskim inženjeringom u potpunosti je u skladu sa aminokiselinskim nizom humanog inzulina.
U slučajevima kada se inzulin dobija iz gušterače životinja, u pripravku mogu biti prisutne razne nečistoće (proinsulin, glukagon, self-statin, proteini, polipeptidi itd.) Zbog nedovoljnog pročišćavanja.
Loše pročišćeni pripravci inzulina mogu uzrokovati različite neželjene reakcije.
Savremene metode omogućavaju dobijanje prečišćenih (monopic - hromatografski prečišćenih sa oslobađanjem „vrha“ inzulina), visoko prečišćenih (monokomponentnih) i kristaliziranih preparata insulina.
Trenutno se sve više koristi kristalni ljudski inzulin.
Od inzulinskih pripravaka životinjskog porijekla, prednost daje inzulinu dobivenom iz gušterače svinja.
Aktivnost inzulina određuje se biološki (sposobnošću snižavanja glukoze u krvi kod zdravih zečeva) i jednom od fizikalno-hemijskih metoda (elektroforeza na papiru ili kromatografija na papiru). Za jednu jedinicu djelovanja (UNIT) ili međunarodnu jedinicu (IE) poduzmite aktivnost od 0,04082 mg kristalnog inzulina.
Glavna indikacija za uporabu inzulina je dijabetes melitus tipa I (ovisan o inzulinu), ali pod određenim uvjetima propisan je i za dijabetes melitus tipa II (o inzulinu ovisan).
U liječenju dijabetesa koristiti inzulinske pripravke različitog trajanja djelovanja .
Inzulin kratkog djelovanja također i u nekim drugim patološkim procesima za izazivanje hipoglikemijskog stanja (snižavanje šećera u krvi) kod određenih oblika šizofrenije, kao anaboličko (pojačavajući sintezu proteina) sredstvo s općom iscrpljenošću, nedostatkom prehrane, furunkulozom (višestruka gnojna upala kože), tirotoksikozom (bolest štitnjače) žlijezde), kod bolesti stomaka (atonija / gubitak tonusa /, gastroptoze / prolaps želuca), hroničnog hepatitisa (upale jetrenog tkiva), početnih oblika ciroze jetre, kao i komponente "polarizacije" rješenja koja se koriste za liječenje akutne koronarne insuficijencije (neusklađenost između srčane potrošnje kisika i isporuci).
Izbor inzulina za liječenje dijabetesa ovisi o težini i karakteristikama tijeka bolesti, općem stanju pacijenta kao i brzini početka i trajanju hipoglikemijskog učinka lijeka.
Početna terapija inzulina i uspostavljanje doze najbolje se obavljaju u bolnici (bolnice).
Pripravci inzulina kratkog djelovanja - ovo su rješenja namenjena subkutanom ili intramuskularnom davanju.
Ako je potrebno, oni se primenjuju i intravenski.
Imaju brz i relativno kratak učinak snižavanja šećera.
Obično se daju supkutano ili intramuskularno 15-20 minuta prije obroka od jednog do nekoliko puta u toku dana.
Učinak nakon potkožne injekcije javlja se za 15-20 minuta, dostiže maksimum nakon 2 sata, ukupno trajanje djelovanja nije veće od 6 sati.
Koriste se uglavnom u bolnici za utvrđivanje doze inzulina neophodne pacijentu, kao i u slučajevima kada je potrebno postići brzu promjenu aktivnosti inzulina u tijelu - dijabetičkom komom i prekom (potpuni ili djelomični gubitak svijesti zbog naglog oštrog povećanja šećera u krvi) .
Pored toga, preparati inzulina kratkog djelovanja koriste se kao anabolično sredstvo i propisuju se, u pravilu, u malim dozama (4-8 jedinica 1-2 puta dnevno).
Preparati s dugotrajnim (dugotrajnim) insulinom dostupni su u raznim oblicima doziranja s različitim trajanjem djelovanja za smanjivanje šećera (semiglono, dugo, ultra-dugo).
Za različite lijekove učinak traje od 10 do 36 sati.
Zahvaljujući ovim lijekovima možete smanjiti broj dnevnih injekcija.
Najčešće se proizvode u obliku suspenzija. (suspenzija čvrstih čestica lijeka u tekućini) koja se daje samo supkutano ili intramuskularno, intravenska primjena nije dopuštena. U dijabetičkoj komi i prekomatoznim stanjima ne koriste se produženi lijekovi.
Prilikom odabira pripravka inzulina potrebno je osigurati da se period maksimalnog učinka snižavanja šećera podudara s vremenom u kojem ga uzimate.
Ako je potrebno, mogu se primijeniti 2 lijeka produljenog djelovanja u jednoj špricu.
Nekim pacijentima je potrebna ne samo duga, nego i brza normalizacija razine glukoze u krvi. Moraju propisati pripravke inzulina dugog djelovanja i kratkog djelovanja.
Obično lijekovi dugog djelovanja primjenjuju se prije doručka međutim, ako je potrebno, injekciju možete obaviti i u drugim vremenima.
Svi preparati inzulina koriste se u skladu s dijetnom usklađenošću.
Definicija zapise energetske vrijednosti (od 1700 do 3000 hala) trebala bi se odrediti tjelesnom težinom pacijenta tijekom razdoblja liječenja, prema vrsti aktivnosti. Dakle, uz smanjenu prehranu i naporan fizički rad, broj kalorija potrebnih pacijentu dnevno iznosi najmanje 3000, uz prekomjernu prehranu i sjedeći način života, ne bi trebao prelaziti 2000.
Unošenje previsokih doza, kao i nedostatak unosa ugljenih hidrata s hranom, mogu prouzrokovati hipoglikemijsko stanje (snižavanje šećera u krvi) praćeno osjećajem gladi, slabosti, znojenja, drhtanja tijela, glavobolje, vrtoglavice, palpitacija, euforije (bezrazložno sažaljenje) ili agresivnosti.
Nakon toga može se razviti hipoglikemijska koma (gubitak svijesti, karakteriziran potpunim nedostatkom tjelesnih reakcija na vanjske podražaje uslijed oštrog smanjenja šećera u krvi) s gubitkom svijesti, napadajima i naglim padom srčane aktivnosti.
Kako bi se spriječilo hipoglikemijsko stanje, pacijenti trebaju piti slatki čaj ili pojesti nekoliko komada šećera.
Uz hipoglikemijsku (povezanu sa smanjenjem šećera u krvi) komu 40% otopina glukoze ubrizgava se u venu u količini od 10-40 ml, ponekad i do 100 ml, ali ne više.
Korekcija hipoglikemije (snižavanje šećera u krvi) u akutnom obliku može se izvesti intramuskularnom ili subkutanom primjenom glukagona.
S potkožnim davanjem inzulinskih pripravaka, na mjestu ubrizgavanja može se pojaviti lipodistrofija (smanjenje količine masnog tkiva u potkožnom tkivu).
Moderni visoko pročišćeni inzulinski pripravci relativno rijetko uzrokuju pojave alergija, međutim takvi slučajevi nisu isključeni. Razvoj akutne alergijske reakcije zahtijeva trenutno terapiju desenzibilizacijom (sprečavanje ili inhibiranje alergijskih reakcija) i zamjenu lijeka.
Kontraindikacije za upotrebu inzulina su bolesti koje se javljaju sa hipoglikemijom, akutnim hepatitisom, cirozom, hemolitičkom žuticom (požutenjem kože i sluznice očnih jabučica uzrokovanom propadanjem crvenih krvnih zrnaca), pankreatitisom (upalom gušterače), nefritisom (upalom bubrega) bolest bubrega povezana s oštećenim metabolizmom proteina / amiloida), urolitijaza, čir na želucu i dvanaestopalačnom crevu, dekompenzirana oštećenja srca (zatajenje srca zbog zatajenja srca) bolesti njegovih zalistaka).
Velika pažnja potrebna je u liječenju bolesnika sa šećernom bolešću, koji pate od koronarne insuficijencije (neusklađenost srčane potrebe za kisikom i njegove isporuke) i oštećenja mozga | cirkulacija krvi.
Oprez je potreban kod upotrebe insulina kod pacijenata sa bolešću štitne žlezde, Addisonovu bolešću (nedovoljno nadbubrežno funkcionisanje) i zatajenjem bubrega.
Terapijsku terapiju inzulinom treba pažljivo nadgledati.
Tijekom prvog tromjesečja trudnoće, potreba za inzulinom obično se blago smanjuje i raste u drugom i trećem tromjesečju.
Alfa-adrenergički blokatori i beta-adrenostimulanti, tetraciklini, salicilati povećavaju izlučivanje endogenog (izlučivanje telesnog formiranog) inzulina.
Tiazidna diupetika (diuretici), beta blokatori, alkohol mogu dovesti do hipoglikemije.
Interakcija sa
druga ljekovita
pomoću:
Pojačan je hipoglikemijski učinak inzulina oralni hipoglikemika, MAO inhibitori, ACE inhibitori, karbonski inhibitori anhidraze, selektivni beta-blokatori, bromokriptin, oktreotid, sulfonamida, anabolički steroidi, tetraciklini, klofibrat, ketokonazol, Mebendazol, piridoksin, teofilin, ciklofosfamid, fenfluramin, litijum, droge koje sadrže etanol .
Hipoglikemijski učinak inzulina slabi oralni kontraceptivi, kortikosteroidi, hormoni štitnjače, tiazidni diuretici, heparin, triciklički antidepresivi, simpatomimetici, danazol, klonidin, blokatori kalcijevih kanala, diazoksid, morfin, fenitoin, nikotin.
Pod utjecajem rezerpina i salicilata moguće je i slabljenje i povećanje djelovanja lijeka.
Lijekovi koji sadrže tiol ili sulfit, kad im se doda inzulin, uzrokuju njegovo uništavanje.
Tijekom trudnoće vrsta liječenja inzulinom, njegova doza i režim davanja određuje lekar.
Ako prvotno odabrani režim liječenja nije prikladan, potrebno je ponovno konzultirati liječnika i odabrati, na kraju, najpovoljniji i najučinkovitiji režim liječenja.
Simptomi : slabost mišića, lagani umor, glad, obilno slinjenje, blijedost, utrnulost prstiju, drhtanje, palpitacije, proširene zjenice, zamagljen pogled, glavobolja, učestalo zijevanje, žvakanje, prigušenje svijesti, ugnjetavanje ili uznemirenost, nemotivirani akti, tonik ili kloničnost i na kraju koma.
Liječenje hipoglikemijskog stanja treba započeti odmah.
U blagim je slučajevima dovoljno davati unutar slatkog čaja, voćnih sokova, meda.
Sa potpunim gubitkom svijesti (koma) odmah ubrizgajte koncentriranu otopinu glukoze (10-20 ml 20-40% glukoze).
U nedostatku mogućnosti intravenske injekcije otopine glukoze, preporučuje se intramuskularno davanje 0,001-0,002 g glukagona ili 0,5 ml 0,1% -tne otopine adrenalin hidroklorida ispod kože.
Treba imati na umu da se unošenjem adrenalina mogu pojaviti nuspojave - palpitacije, drhtanje, povišen krvni pritisak, anksioznost itd.
Inzulin šprice dostupan je u staklenim bočicama zabrtvljenim gumenim čepovima sa aluminijskim propadanjem.
U bocama 10 ml, u kutiji od 5 komada ili u penfill (patrone) 1,5 i 3 ml za olovke za špriceve .
Pripravci inzulina (i bočice i ulošci) koji se ne koriste, čuvati na 2-8 ° C na tamnom mjestu , tj. u frižideru (najbolje na donjoj polici), dalje od zamrzivača.
Na ovoj temperaturi zadržavaju svoja biološka i aseptička svojstva sve dok rok trajanja nije naveden na pakiranju. Insulin se ne smije prijavljivati tijekom letenja avionom kako bi se izbjegla opasnost od smrzavanja.
Previsoka temperatura skladištenja dovodi do postepenog smanjenja biološke aktivnosti lijeka. Izravna sunčeva svjetlost također negativno utječe, ubrzavajući gubitak biološke aktivnosti za 100 puta.
Prozirni rastvorljivi inzulin može se istaložiti i postati zamućen . Granule i pahuljice formiraju se u suspenziji inzulina. Kombinacija topline i dužeg tresenja ubrzava ovaj proces.
Bočicu insulina koju pacijent koristi može se čuvati na sobnoj temperaturi ne višoj od 25 ° C, na tamnom mestu do 6 nedelja. Ovaj period se smanjuje na 4 tjedna kada koristite Penfill kertridže, jer se olovke za špriceve često nose u džepu i na temperaturama bliskim tjelesnoj temperaturi. Bočice inzulina mogu se čuvati u hladnjaku 3 mjeseca nakon prve upotrebe.
Smrznuti inzulin se ne može koristiti nakon otapanja. Ovo se posebno odnosi na suspenzije. Tijekom zamrzavanja kristali ili čestice se nakon otapanja sakupljaju i ne otapaju, što onemogućuje ponovno dobivanje homogene suspenzije. Stoga se rizik od unošenja neadekvatne doze značajno povećava.
Insulin treba smatrati oštećenim nakon odmrzavanja. Prozirne vrste inzulina ne mogu se koristiti prilikom promjene boje, zamućenja ili pojave suspendiranih čestica.
Suspenzije inzulina koje nakon miješanja ne formiraju jednoličnu bjelkastu suspenziju ili sadrže kvržice, vlakna, mijenjaju boju, nisu pogodne za upotrebu.
1 ml rastvora ili suspenzije obično sadrži 40 jedinica.
Ovisno o izvorima proizvodnje, inzulin se izolira iz gušterače životinja i sintetizira se pomoću metoda genetskog inženjeringa.
Prema stupnju pročišćenja, pripravci inzulina iz životinjskog tkiva dijele se na monopični (MP) i monokomponentni (MK).
Trenutačno dobiveni od svinjskog gušterače, dodatno su označeni slovom C (SMP - svinjski monopic, SMK - svinjski monokomponent), goveda - slovom G (govedina: GMP - goveđi monopick, GMK - monokomponent govedine).
Pripravci humanog inzulina označeni su slovom C.
Ovisno o trajanju akcije, insulini se dijele na:
- pripravci inzulina kratkog djelovanja : početak akcije nakon 15-30 minuta, maksimum posle 1 / 2-2 sata, ukupno trajanje akcije 4-6 sati,
- preparati inzulina dugog djelovanja uključuju lijekove sa prosječnim trajanjem djelovanja (početak nakon 1 / 2-2 sata, maksimum nakon 3-12 sati, ukupno trajanje 8-12 sati), lijekove dugog trajanja (početak nakon 4-8 sati, vrhunac nakon 8-18 sati, ukupno trajanje 20-30 sati).
Danas, farmaceutska industrija proizvodi različite oblike inzulina. Trenutno se u medicini koristi nekoliko vrsta inzulina.
Grupa inzulina najčešće se određuje ovisno o trajanju njihovog djelovanja nakon davanja u ljudsko tijelo. U medicini se razlikuju lekovi sledećeg trajanja:
- ultra kratka
- kratak
- prosječno trajanje akcije
- lijekovi dugog djelovanja.
Primjena jedne ili druge vrste inzulina ovisi o individualnim karakteristikama pacijenta i režimu terapije dijabetes melitusa inzulinom.
Različite vrste inzulina se međusobno razlikuju i po sastavu i u načinu sinteze. Za svaku vrstu pripravka inzulina razvijaju se upute za upotrebu u skladu s karakteristikama sastava i načina pripreme.
Osim toga, postoje opći zahtjevi kojih se treba pridržavati prilikom provođenja terapije inzulinom. Svaki preparat inzulina ima određene indikacije i kontraindikacije za upotrebu.
Farmakološka svojstva
Detemir inzulin je rastvorljivi bazni analog ljudskog inzulina, produženog djelovanja, ravnog profila djelovanja, koji se proizvodi rekombinantnom DNA biotehnologijom upotrebom soja Saccharomyces cerevisiae. Inzulin se veže za specifične receptore i tako posreduje biološkim efektima. Inzulin regulira metabolizam glukoze. Smanjuje nivo glukoze u krvi, podstičući njenu potrošnju u telesnim tkivima i inhibirajući glukoneogenezu. Inzulin pojačava biosintezu proteina, inhibira proteolizu i lipolizu u masnim ćelijama. Maksimalna koncentracija inzulina detemir u krvnom serumu dostiže se nakon 6 - 8 sati nakon primjene. Režimom primjene dva puta dnevno postižu se ravnotežne koncentracije inzulina Detemir u serumu u krvi nakon 2 do 3 injekcije. Intraindividualna apsorpcija inzulina detemir je manja u usporedbi s drugim bazalnim inzulinskim pripravcima. U farmakokinetici inzulina detemir, nisu otkrivene klinički značajne razlike među spolovima. Prosječni volumen distribucije inzulina detemir je približno 0,1 l / kg. Inaktivacija intemulina detemir slična je voluminoznosti humanih inzulinskih pripravaka, svi metabolički proizvodi su neaktivni. Nema klinički značajne interakcije između inzulina detemir i masnih kiselina ili drugih lijekova koji se vežu na proteine. Konačni poluživot s potkožnom injekcijom ovisi o dozi lijeka i stupnju apsorpcije iz potkožnog tkiva i iznosi 5 do 7 sati.
Dijabetes melitus kod pacijenata starijih od 2 godine.
Doziranje inzulina detemir i doze
Detemir inzulin namijenjen je samo supkutanoj primjeni, lijek se ne može davati intravenski, jer to može dovesti do teške hipoglikemije. Doza se određuje na osnovu potreba pacijenta. Možda će biti potrebno prilagođavanje doze ako se promijeni uobičajena prehrana pacijenta, njegova fizička aktivnost poveća ili ako dođe do pridružene bolesti. Detemir inzulin se može koristiti i u obliku monoterapije i sa bolus insulinom, kao i sa hipoglikemijskim lijekovima za oralnu primjenu. Detemir inzulin možete davati u bilo koje prigodno vrijeme tokom dana, ali nakon što odredite vrijeme ubrizgavanja, morate ga se pridržavati svakog dana. Detemir inzulin se ubrizgava supkutano u prednju prednju trbušnu stijenku, bedra, ramena, glutealnu ili deltoidnu regiju. Mesta ubrizgavanja moraju se redovno menjati da bi se smanjio rizik od lipodistrofije. Kao i kod ostalih inzulinskih pripravaka, i kod starijih bolesnika i bolesnika s oštećenom funkcijom bubrega ili jetre potrebno je pažljivije praćenje razine glukoze u krvi i individualno prilagođavanje doze detemira. Kao i kod ostalih inzulinskih pripravaka, preporučuje se pažljivo nadzirati glukozu u krvi tijekom prevođenja i u prvim tjednima propisivanja novog lijeka.
Detemir inzulin ima produženi efekat (do jedan dan).
Liječenje inzulinom Detemir ne povećava tjelesnu težinu.
Prije dugog putovanja, koje je povezano s promjenom vremenske zone, pacijent bi se trebao posavjetovati sa svojim liječnikom, jer promjena vremenske zone znači da će pacijent ubrizgati inzulin i jesti u drugo vrijeme.
Prekid liječenja ili nedovoljna doza lijeka može dovesti do hiperglikemije ili dijabetičke ketoacidoze. Hiperglikemija se obično razvija postepeno tokom nekoliko sati ili dana. Simptomi hiperglikemije uključuju učestalo mokrenje, žeđ, mučninu, povraćanje, crvenilo i suvoću kože, pospanost, suha usta, miris acetona na izdisajem vazduhu, gubitak apetita. Bez odgovarajuće terapije, hiperglikemija dovodi do dijabetičke ketoacidoze i smrti.
Hipoglikemija se može razviti neplaniranom intenzivnom fizičkom aktivnošću ili preskakanjem obroka ako je doza inzulina previsoka u odnosu na potrebu za inzulinom. Kada nadoknađuju metabolizam ugljikohidrata kod pacijenata, njihovi se tipični simptomi-prekursori hipoglikemije mogu promijeniti, bolesnike treba obavijestiti o tome. Uz produljeni tijek dijabetesa uobičajeni simptomi prekursora mogu nestati.
Istovremena patologija, posebno praćena groznicom i zaraznim bolestima, obično povećava potrebu tijela za inzulinom.
Prilagođavanje doze inzulina detemir može se također zahtijevati ako pacijent ima prateće bolesti jetre, bubrega, nadbubrežne žlijezde, štitne žlijezde, hipofize.
Postoje izvještaji o razvoju hroničnog zatajenja srca u liječenju bolesnika s tiazolidindionima zajedno s inzulinskim preparatima, posebno ako pacijent ima rizične faktore za razvoj kroničnog zatajenja srca. Ova činjenica mora se uzeti u obzir prilikom propisivanja pacijentima kombinovanog liječenja inzulinskim pripravcima i tiazolidindionima. Uz takvo kombinirano liječenje, potrebno je provesti medicinske preglede pacijenata radi prepoznavanja njihovih simptoma i znakova kroničnog zatajenja srca, prisutnosti edema, debljanja. Ako su simptomi srčane insuficijencije identificirani ili pogoršani, terapiju tiazolidindionom treba prekinuti.
Uz hipoglikemiju koja se može razviti tijekom uzimanja Detemira, poremećena je brzina reakcije i sposobnost koncentracije. Stoga se pacijent svojim razvojem treba suzdržati od uključivanja u aktivnosti gdje je potrebna povećana pažnja i brzina psihomotornih reakcija (uključujući vožnja vozila).
Trudnoća i dojenje
Prilikom korištenja lijeka tokom trudnoće potrebno je uzeti u obzir očekivane dobrobiti za majku i mogući rizik za plod. U jednom randomiziranom kontroliranom kliničkom ispitivanju nije bilo razlike u ishodima trudnoće, u ukupnom sigurnosnom profilu tijekom trudnoće, zdravlju novorođenčeta i ploda kada je uspoređivao pripravke inzulina s detemirom i inzulinom aspart. Dodatne informacije o sigurnosti i djelotvornosti liječenja lijekovima tijekom upotrebe nakon stavljanja lijeka ukazuje na odsutnost neželjenih nuspojava koje mogu dovesti do urođenih malformacija ili toksičnosti za plod. Kod životinja nije otkriven toksični učinak lijeka na reproduktivni sustav. Trudnicama s dijabetesom potreban je pažljiv nadzor tokom cijele trudnoće, kao i tijekom planiranja trudnoće. U prvom tromjesečju trudnoće potreba za inzulinom obično opada, a starost u drugom i trećem tromjesečju. Potreba za inzulinom nakon porođaja brzo se vraća na nivo koji je bio prije trudnoće. Nema podataka o tome da li inzulin detemir prelazi u majčino mlijeko. Pretpostavlja se da lijek ne utječe na metabolizam u tijelu novorođenčadi tokom dojenja, jer je lijek peptid koji se u gastrointestinalnom traktu lako razgrađuje na aminokiseline koje tijelo apsorbira. Tijekom razdoblja dojenja kod žena može biti potrebna korekcija prehrane i doze inzulina.
Nuspojave insulina detemir
Metabolički poremećaji: hipoglikemija (simptomi hipoglikemije: hladan znoj, pojačani umor, bledica kože, drhtanje, nervoza, anksioznost, slabost, neobičan umor, dezorijentacija, pospanost, smanjena koncentracija, jaka glad, glavobolja, mučnina, zamagljen vid, palpitacije, gubitak svijesti, konvulzije, privremeno ili nepovratno oštećenje moždane funkcije, smrt).
Opći poremećaji i reakcije na mjestu ubrizgavanja: reakcije lokalne preosjetljivosti (oticanje, crvenilo, svrbež na mjestu ubrizgavanja), lipodistrofija, edem.
Poremećaji imunog sistema: urtikarija, alergijske reakcije, kožni osip, svrbež, znojenje, angioedem, probavne smetnje, respiratorne poteškoće, snižen krvni pritisak.
Oštećenje vida: poremećaji refrakcije, dijabetička retinopatija.
Nervni sistem: periferna neuropatija.
Interakcija inzulina detemir sa drugim tvarima
Postoje lijekovi koji utječu na potrebu za inzulinom. Hipoglikemijski učinak inzulina ublažen je glukokortikosteroidima, oralnim kontraceptivima, štitnim hormonima koji sadrže jod, tiazidnim diureticima, somatropinom, heparinom, simpatomimeticima, tricikličkim antidepresivima, danazolom, sporim blokatorima kalcijevih kanala, klonidinom, diafinom oksidom. Hipoglikemijski učinak inzulina pojačan je inhibitorima monoamin oksidaze, oralnim hipoglikemijskim lijekovima, inhibitorima enzima koji pretvaraju angiotenzin, neselektivnim beta blokatorima, inhibitorima karbohidrata, bromokriptinom, anaboličkim steroidima, sulfonamidnim lijekovima, tetraciklinom, fosfolifom, fenol fosfolijem koje sadrže etanol. Okreotid i lanreotid mogu i smanjiti i povećati potrebe tijela za inzulinom. Pod djelovanjem salicilata i rezerpina moguće je i pojačano i slabljenje djelovanja lijeka. Alkohol može pojačati i produžiti hipoglikemijski učinak inzulina. Beta blokatori mogu maskirati manifestacije hipoglikemije i odgoditi oporavak nakon hipoglikemije. Neki lekovi, na primer, koji sadrže sulfitne ili tiolne grupe, kada se dodaju insulinu, detemir ga može uništiti. Detemir inzulinu ne treba dodavati infuzijskim otopinama.
Predoziranje
Specifična doza u kojoj se razvija predoziranje inzulina detemir nije utvrđena, ali hipoglikemija se može postepeno razviti s uvođenjem velike doze za određenog pacijenta. Liječenje: pacijent može sam eliminirati blagu hipoglikemiju gutanjem glukoze, šećera i hrane bogate ugljikohidratima. Zbog toga bolesnici sa dijabetesom uvijek trebaju nositi slatkiše, šećer, slatki voćni sok, kolačiće.
U teškoj hipoglikemiji, kada je pacijent u nesvijesti, potrebno je supkutano ili intramuskularno ubrizgati 0,5 - 1 mg glukagona ili intravenski ubrizgati otopinu glukoze (dekstroze). Također je potrebno davati glukozu intravenski ako pacijent ne dobije svijest 10 do 15 minuta nakon primjene glukagona. Kada vraćate svijest u svrhu sprečavanja ponovne pojave hipoglikemije, pacijentu se preporučuje uzimati hranu koja je bogata ugljikohidratima.
Šta je inzulin?
Insulin je protein-peptidni pripravak hormonskog porijekla. Insulin se koristi kao specifično sredstvo u liječenju dijabetesa.
Inzulin je hormon koji aktivno sudjeluje u metabolizmu ugljikohidrata i pomaže u smanjenju koncentracije glukoze u pacijentovoj krvnoj plazmi. Smanjenje ugljikohidrata u krvi postiže se povećanjem potrošnje šećera od strane tkiva ovisnog o insulinu pod utjecajem inzulina. Inzulin doprinosi sintezi glikogena u ćelijama jetre i sprečava pretvorbu masti i aminokiselina u ugljikohidrate.
Uz nedostatak inzulina u ljudskom tijelu, primjećuje se porast razine šećera u krvi. Povećanje glukoze u krvi izaziva razvoj dijabetes melitusa i s tim povezanih komplikacija. Manjak inzulina u organizmu nastaje kao posljedica poremećaja u gušterači, koji se pojavljuju zbog poremećaja u radu endokrinog sustava, nakon ozljeda ili s jakim psihološkim opterećenjem tijela povezanim sa pojavom stresnih situacija.
Pripravci koji sadrže inzulin proizvode se od životinjskog tkiva gušterače.
Najčešće se u proizvodnji lijekova koristi tkivo gušterače goveda i svinja.
Indikacije za upotrebu inzulinskih preparata
Da biste eliminirali predoziranje lijekova koji sadrže inzulin, pri prvim simptomima doziranja potrebno je uzimati 100 grama bijelog hljeba, slatkog čaja ili nekoliko kašika šećera.
U prisutnosti izraženih znakova šoka, pacijentu treba davati glukozu intravenski. Ako je potrebno, možete dodatno davati adrenalin supkutano.
Posebna opreznost je potrebna u slučaju upotrebe sintetičkog inzulina kod pacijenata sa šećernom bolešću, u prisustvu koronarne insuficijencije i u otkrivanju poremećaja u cerebralnoj cirkulaciji. U slučaju upotrebe produženog inzulina, potreban je sistematski pregled pacijentove mokraće i krvi na sadržaj šećera u njemu. Takva studija razjasnila je optimalno vrijeme uzimanja lijeka za postizanje maksimalnog pozitivnog učinka.
Za primjenu lijeka najčešće se koriste posebne inzulinske šprice ili posebne olovke za olovke.
Upotreba špriceva ili olovki u ovisnosti ovisi o vrsti inzulina koji se koristi tijekom terapije inzulinom.