Za koji je šećer propisan inzulin i treba li se bojati
Sav iLive sadržaj pregledavaju medicinski stručnjaci kako bi se osigurala najveća moguća točnost i dosljednost činjenicama.
Imamo stroga pravila za odabir izvora informacija i pozivamo se samo na ugledna mjesta, akademske istraživačke institute i, ako je moguće, na dokazana medicinska istraživanja. Imajte na umu da su brojevi u zagradama (,, itd.) Interaktivne poveznice na takve studije.
Ako mislite da je bilo koji od naših materijala netačan, zastareo ili na drugi način upitan, odaberite ga i pritisnite Ctrl + Enter.

Hormon inzulin koji proizvodi gušterača je neophodan za održavanje homeostaze glukoze, regulisanje metabolizma ugljikohidrata i proteina i metabolizam energije. Kada ovog hormona nije dovoljno, razvija se hronična hiperglikemija, koja najčešće ukazuje na dijabetes melitus i tada se propisuje insulin za dijabetes.
Liječenje dijabetesa inzulinom
Zašto ubrizgavaju inzulin za dijabetes? Zadatak koji tretman inzulina rešava kod dijabetesa jeste da obezbedi telu ovaj hormon, pošto pankreasne β-ćelije kod dijabetesa tipa 1 ne ispunjavaju svoju sekretornu funkciju i ne sintetišu inzulin. Endokrinolozi nazivaju redovne injekcije inzulina kod ove vrste dijabetesa nadomjesne terapije inzulina usmjerene na borbu protiv hiperglikemije - povećane koncentracije glukoze u krvi.
A glavne indikacije za upotrebu inzulinskih pripravaka su dijabetes melitus ovisan o insulinu. Mogu li odbiti inzulin kod dijabetesa? Ne, kod dijabetesa tipa 1 potrebno je ubrizgati inzulin, jer je u odsustvu endogenog hormona jedini način da se kontrolira koncentracija glukoze u krvi i izbjegnu negativne posljedice njenog povećanja. U tom slučaju farmakološki učinak inzulina, odnosno pripravci inzulina, tačno reproducira fiziološki učinak inzulina koji proizvodi gušterača. Iz tog razloga se ovisnost o inzulinu kod dijabetesa ne razvija.
Kada je inzulin propisan za dijabetes koji nije povezan sa ovim hormonom? Insulin kod dijabetesa tipa 2 - s povećanom potrebom za inzulinom zbog otpornosti određenih tkivnih receptora na hormon koji cirkuliše u krvi i oslabljen metabolizam ugljikohidrata - koristi se kada p-stanice pankreasa nisu u stanju zadovoljiti ovu potrebu. Pored toga, progresivna disfunkcija β-ćelija kod mnogih pretilih pacijenata dovodi do produžene hiperglikemije, uprkos uzimanju lijekova za snižavanje šećera u krvi. A onda prelazak na inzulin kod dijabetesa tipa 2 može vratiti glikemijsku kontrolu i smanjiti rizik od komplikacija povezanih s progresivnim dijabetesom (uključujući dijabetičku komu).
Studije objavljene u časopisu The Lancet Diabetes & Endocrinology u 2013. godini pokazale su efikasnost intenzivne kratkotrajne terapije inzulinom kod 59-65% pacijenata s dijabetesom tipa 2.
Također, injekcije inzulina za ovu vrstu dijabetesa mogu se propisati u ograničenom vremenskom intervalu u vezi s hirurškom intervencijom, teškim zaraznim patologijama ili akutnim i hitnim stanjima (prije svega kod moždanog i srčanog udara).
Inzulin se koristi kod dijabetesa trudnica (tzv. Gestacijski dijabetes melitus) - ako možete normalizirati metabolizam ugljikohidrata i suzbiti hiperglikemiju dijetom.Ali tijekom trudnoće ne mogu se koristiti svi pripravci inzulina (već samo ljudski inzulin): endokrinolog mora odabrati pravi lijek - uzimajući u obzir kontraindikacije za lijekove i razinu šećera u krvi kod određene pacijentice.
Priča jedne naše čitateljke, Inge Eremine:
Težina mi je bila posebno depresivna, težio sam kao 3 sumo hrvača, zajedno 92 kg.
Kako u potpunosti ukloniti višak kilograma? Kako se nositi sa hormonskim promjenama i gojaznošću? Ali ništa nije toliko obeshrabrujuće ili mladoliko za čovjeka kao njegova figura.
Ali šta učiniti da smršavim? Operacija laserske liposukcije? Saznao sam - najmanje 5 hiljada dolara. Hardverski postupci - UNP masaža, kavitacija, RF dizanje, miostimulacija? Malo pristupačniji - kurs košta od 80 tisuća rubalja s konzultantskim nutricionistom. Naravno da možete pokušati trčati na trkačkoj stazi do ludila.
I kada da pronađem sve ovo vrijeme? Da i još uvijek vrlo skupo. Pogotovo sada. Stoga sam za sebe izabrao drugu metodu.
Zdrava gušterača stabilno funkcionira, proizvodeći potrebne količine inzulina. Glukoza primljena s hranom razgrađuje se u probavnom traktu i ulazi u krvotok. Tada, ulazeći u ćelije, pruža im energiju. Da bi se ovaj proces odvijao bez poremećaja, potrebno je dovoljno oslobađanje osjetljivosti na inzulin i tkivo na mjestima prodora proteina u staničnu membranu. Ako je osjetljivost receptora oslabljena i ne postoji propusnost, glukoza ne može ući u ćeliju. Ovo se stanje primjećuje kod dijabetesa tipa 2.
Pacijente zanima koji su pokazatelji trebali započeti terapiju inzulinom. Već 6 mmol / L u krvotoku ukazuje na to da prehranu treba prilagoditi. Ako pokazatelji dosegnu 9, tada morate provjeriti tijelo na postojanje toksičnosti glukoze - pročitajte što je kršenje tolerancije na glukozu.
Ovaj izraz znači da počinju nepovratni procesi koji uništavaju beta ćelije gušterače. Glikozilirajuća sredstva ometaju proizvodnju hormona i počinju samostalno proizvoditi inzulin. Ako se sumnje specijaliste potvrde, koriste se različite konzervativne metode terapije. Koliko će trajati učinak terapijskih metoda ovisi o poštivanju pravila za pacijente i kompetentnom liječenju liječnika.
U nekim je slučajevima kratka primjena lijeka dovoljna za obnavljanje normalne sinteze inzulina. Ali često se mora davati svakodnevno.
Pacijent bi trebao uzeti u obzir da je, ukoliko postoji indikacija za inzulin, odbijanje liječenja opasno po zdravlje i život. Tijelo sa dijagnozom dijabetesa uništava se vrlo brzo. U tom je slučaju povratak tabletama moguć nakon određenog tijeka liječenja (kada su žive beta stanice još uvijek u tijelu).
Inzulin se primjenjuje u već ustaljenoj stopi i doziranju. Savremene farmaceutske tehnologije čine postupak primjene lijekova potpuno bezbolnim. Postoje prikladne šprice, olovke i štrcaljke s malim iglama, zahvaljujući kojima osoba može napraviti injekciju s maksimalnom udobnošću.
Kada se propisuje insulin, specijalisti moraju navesti mjesta na tijelu na kojima se lijek najbolje daje: želudac, gornje i donje udove, stražnjicu. U ovim dijelovima tijela pacijent će moći dati injekciju bez potrebe za vanjskom pomoći - kako ubrizgati inzulin.
Važno! Ako je zabilježena glikemija tijekom davanja krvi na vrijeme, a pokazatelji su prelazili 7 mmol / l prilikom uzimanja tableta za snižavanje šećera i uz strogo pridržavanje prehrane, tada specijalista propisuje unošenje umjetnog hormona kako bi se održalo normalno funkcioniranje tijela.
 Doktor medicinskih nauka, šefica Instituta za dijabetologiju - Tatyana Yakovleva
Doktor medicinskih nauka, šefica Instituta za dijabetologiju - Tatyana Yakovleva
Dijabetes studiram već duži niz godina.Zastrašujuće je kad toliko ljudi umre, a još više postane invalid zbog dijabetesa.
Požurim da kažem dobre vesti - Endokrinološki istraživački centar Ruske akademije medicinskih nauka uspeo je da razvije lek koji u potpunosti leči dijabetes melitus. Trenutno se efikasnost ovog lijeka približava 98%.
Još jedna dobra vijest: Ministarstvo zdravlja osiguralo je usvajanje posebnog programa koji nadoknađuje visoku cijenu lijeka. U Rusiji dijabetičari do 12. februara možeš dobiti - Za samo 147 rubalja!
Uz dijabetes koji ovisi o insulinu, osobi je potrebna stalna inzulinska terapija. Ali čak i s drugom vrstom, primjena hormona propisuje se prilično često. Svaki dijabetičar suočen je sa činjenicom da se liječenje počinje temeljiti na injekcijama. Strah od postupka, strahovi od prijatelja, uzbuđenje i osjećaji mogu negativno utjecati na nečije dobrobit. Liječnik mora podržati pacijenta, objasniti mu da je ovo nužna faza liječenja kroz koju prolaze stotine tisuća ljudi.
Umjetni inzulin propisan je samo kod kritičnih vrijednosti šećera u krvi, kada gušterača prestaje djelovati čak i u minimalnom režimu. Upravo uz njegovu pomoć ugljikohidrati ulaze u stanice i bez tih tvari čovjek neće moći postojati. Kada beta ćelije umiru, potrebno je ubrizgati lek. Izbjegavajte da injekcije neće uspjeti. U suprotnom, sa nakupljanjem toksina mogu se razviti moždani udar, srčani udar i moždana krvarenja sa smrtnim ishodom. Pridržavanje svih pravila liječenja pomoći će u održavanju normalnog zdravstvenog stanja osobe i produžiti njegov život dugi niz godina.
Često ljudi koji uzimaju inzulin pate od posljedica dijabetesa. Oni nisu povezani sa lijekom, već sa specifičnostima tegobe, kod koje stope šećera mogu dramatično porasti. To se često događa zbog svjesnog smanjenja doze koju je propisao ljekar, jer neki pacijenti smatraju da im se preporučuje ubrizgavanje previše inzulina. Kao rezultat toga, dijabetičar je suočen s ozbiljnim patologijama:
- čirevi na nogama, što dovodi do nekroze tkiva (smrti), gangrene i amputacije,
- oštro oštećenje vida, sljepoća - dijabetička retinopatija,
- zatajenje jetre i bubrega - dijabetička nefropatija,
- vaskularne patologije, ateroskleroza, moždani udar, srčani udar,
- razvoj onkopatologija.
Kako biste spriječili ili spriječili razvoj ovih tegoba, trebate ubrizgati inzulin u količinama koje je propisao iskusni stručnjak i ne baviti se samoprilagođivanjem doze.
Na početku uvođenja umjetnog hormona preporučuje se raditi 1-2 injekcije dnevno. Ubuduće doziranje prilagođava endokrinolog:
- uzima u obzir potrebu za lijekom noću,
- početna doza se postavlja i zatim podešava,
- izračunava se doza jutarnjeg inzulina. U tom slučaju će pacijent morati preskočiti obrok,
- s potrebom za brzim inzulinom, dijabetičar bi trebao odlučiti prije kojeg glavnog obroka će mu se davati,
- pri određivanju doza potrebno je uzeti u obzir koncentraciju šećera za prethodne dane,
- pacijentu se savjetuje da otkrije koliko vremena prije jela umjetni hormon mora ubrizgati.
Svakodnevne injekcije uvijek kod ljudi izazivaju prirodni strah, što dovodi do pretjeranog rizika od nuspojava. Insulin ima jednu manu. Uz fizičku neaktivnost dovodi do punoće i skup viška kilograma. Ali, stručnjaci su sigurni da se to može riješiti.
Dijabetes zahtijeva aktivan, trezan način života i obaveznu upotrebu pravilne hrane. Čak i kad se krvna slika vrati u normalu, ne morate zaboraviti na tendenciju pojave oboljenja, ometanja prehrane, sna i odmora.
Obavezno naučite! Mislite li da je cjeloživotna primjena tableta i inzulina jedini način da se šećer drži pod kontrolom? Nije istina! To možete sami potvrditi počevši s korištenjem. čitaj dalje >>
Klinički test krvi može ukazivati na povišen broj šećera. Odmah se pojavljuju mnoga pitanja o tome kako liječiti i kako održavati zdravlje da bi se osjećala normalno. Dijabetes melitus je bolest 21. vijeka, inzulin se propisuje dijabetičarima tipa 1, ali postoje slučajevi kada je primjeren i za tip 2. To se događa kada se pokazatelj glukoze ne može nadoknaditi tabletiranim lijekovima i dijetom. Doziranje se bira pojedinačno i varira od promjena u tijelu, na primjer, trudnoće, poboljšanja ili pogoršanja općeg stanja.

Šećerna bolest dijagnosticira se banalnim uzorkovanjem krvi iz prsta ili iz vene. Povećana glukoza nepovoljno djeluje na beta ćelije gušterače, koje proizvode inzulin. Granica tolerancije kreće se od 3,2 do 5,5 mmol / L; bilo šta iznad 9 mmol / L smatra se dijabetesom. Uz stalne navale glukoze, stanice pankreasa počinju umirati, svi organi i sustavi pate od toga. Ako se mjere ne preduzmu na vrijeme, sve se može završiti komom, pa čak i smrću.
Vrijedi napomenuti da se krvni test radi sa i bez vježbanja. Ako su rezultati analize, uzeti na prazan stomak, visoki, onda će se nakon jela povećati nekoliko puta. Da bi prebolio bolest, endokrinolog pojedinačno odabere plan liječenja, kako bi se stanice žlijezde regenerirale, a tijelo pravilno funkcioniralo. Da biste izbjegli porast glukoze, strogo biste trebali slijediti preporuke liječnika i voditi zdrav način života.
Kritični šećer u krvi može se utvrditi i kod kuće i u laboratoriji. Preporučuje se izvođenje manipulacija na prazan stomak. Pored dobijenih rezultata, simptomatologija će biti indikativna. To može biti svrab kože, stalna žeđ, suva sluznica i učestalo mokrenje. U dijabetes melitusu neophodni će poseban uređaj glukotar s kojim ćete trebati pratiti nivo glukoze nekoliko puta dnevno. Ako su pokazatelji bili povišeni, tada se analiza radi opet, nakon nekoliko dana, ali iz vena, čime se dijagnoza potvrđuje.
Propisivanje inzulina daje se za nivo šećera koji prelazi 9-12 mmol / l, dok je ovo stanje stabilno, a nijedna dijeta i ograničenja prehrane ne pomažu. Ako osoba ima dijabetes, razlozi za propisivanje inzulina su sljedeći:
- trudnoća
- disfunkcija pankreasa,
- srčane i vaskularne komplikacije,
- hronične patologije pogoršane dijabetesom,
- suvremene teške zarazne bolesti,
- ketoacidotska i hiperosmolarna koma.
Prelazak na inzulin može biti privremena mjera, na primjer, tokom operacije ili virusnih bolesti. Nakon poboljšanja, ljekar se vraća na prethodnu terapiju.
 Moždani udar je direktna indikacija unošenja hormonskog lijeka.
Moždani udar je direktna indikacija unošenja hormonskog lijeka.
- sa dijabetesom tipa 1
- ako je niska razina C-peptida u krvnoj plazmi na pozadini intravenskog testa glukagonom,
- kod glikemije na glavi više od 15 mmol / l, šećera više od 8 mmol / l,
- ako se osobi dijagnosticira moždani udar, infarkt miokarda.
Lekar koji radi, može odlučiti da pacijenta prebaci na privremene injekcije insulina. Ako su u toku pripreme za transplantaciju organa ili bilo koji drugi hirurški zahvat, propisat će se injekcije. Također, ako dijabetes traje više od 10 godina, savjetuje se iskrcati gušterača i gastrointestinalni trakt. S nizom bolesti mogu se oslobađati hormoni koji konzumiraju velike količine inzulina.Nakon normalizacije stanja, nije potrebno oštro prelaziti na pripravke tableta, liječnik će sastaviti dijagram najsigurnijeg povratka na prethodnu terapiju.
Konstantno povišenim šećerom uništavaju se svi organi na staničnoj razini. Patološke promjene prvenstveno su usmjerene tamo gdje je najveće opterećenje. Pacijent razvija gastrointestinalnu disfunkciju, osjećaju se akutni bolovi u hipohondriju i želucu. Takođe, ne zaboravite na udove koji kod dijabetesa tipa 2 doživljavaju opterećenje zbog viška kilograma. Natečenost, pojavljuju se varikozne vene, pukotine i rane, jer je tijelo dehidrirano, a elastičnost kože loša. Umor, kratkoća daha ukazuju na probleme kardiovaskularnog sistema. Sve simptome ne treba zanemariti.
Vrijedno je razumjeti u kojim slučajevima možemo govoriti o odbijanju inzulina. Dijabetes melitus je kronična bolest, čiji će najbolji rezultat liječenja biti integrirani pristup otklanjanju simptoma, važno je slijediti dijetu i pravilan način života. Sve se to odnosi na dijabetes tipa 2, u kojem mogu biti situacije u kojima možete odbiti inzulin. Što se tiče tipa 1, ovo je bolest ovisna o insulinu, a bez održavanja ravnoteže glukoze u tijelu uz pomoć hormona počet će nepovratni procesi. Za ovaj je slučaj potrebno da se prilagodite načinu života, jer dijabetes nije rečenica.
Šećerna bolest i inzulin
Glukoza sadržana u proizvodima kad se podijeli na molekule u crijevnom traktu, ulazi u krvotok, odakle mora proći kroz staničnu membranu kako bi stanicama pružila energiju.
Da bi se posljednji postupak nesmetano odvijao, potrebno je:
- Dovoljno inzulina u krvi
- Osjetljivost inzulinskih receptora (mjesta prodora u ćeliju).
Da bi glukoza neometano ušla u ćeliju, inzulin mora da stupi u kontakt sa svojim receptorima. Uz dovoljno osjetljivosti, ovaj postupak čini staničnu membranu propusnom za glukozu.
Kada je oslabljena osjetljivost receptora, inzulin im ne može kontaktirati ili ligament receptora inzulina ne dovodi do željene propustljivosti. Kao rezultat toga, glukoza ne može ući u ćeliju. Ovo je stanje tipično za dijabetes tipa 2.
Koje su indikacije šećera za inzulin
Važno! Da biste vratili osjetljivost inzulinskih receptora, možete dijetu i upotrebu lijekova. U nekim uvjetima koje samo liječnik može odrediti, potrebna je inzulinska terapija (privremena ili trajna). Injekcije mogu povećati količinu šećera koji prodire u ćelije čak i uz smanjenu osjetljivost zbog povećanja opterećenja na njih.
Terapija inzulinom može biti tražena u nedostatku ili smanjenju učinka liječenja lijekovima, dijetom i zdravim načinom života. Kada pacijenti slijede preporuke liječnika, takva potreba rijetko se javlja.
Indikacija za terapiju inzulinom može biti vrijednost glikemije (pokazatelj šećera u krvi) na prazan želudac u kapilarnoj krvi iznad 7 mmol / L ili iznad 11,1 mmol / L 2 sata nakon obroka. Konačni sastanak, ovisno o pojedinačnim indikacijama pacijenta, može obaviti samo lekar.
Stanje kada injekcije lijeka mogu prebaciti razinu šećera u krvi prema dolje mogu biti uzrokovane sljedećim razlozima:
- Duga dekompenzacija. Produljeno povećanje šećera u krvi kod mnogih pacijenata može proći neopaženo u nedostatku kontrole, jer se simptomi uzimaju kao znak druge bolesti,
Koji je šećer inzulin propisan tokom trudnoće
Trudnoća kod pacijentice sa šećernom bolešću ili gestacijskim dijabetesom (hormonalni neuspjeh koji dovodi do inzulinske rezistencije) može uzrokovati situaciju u kojoj prehrambena korekcija i zdrav način života ne donose željeni rezultat. Razina šećera i dalje je povišena, što prijeti razvoju komplikacija kod djeteta i majke.
Indikacija za terapiju inzulinom tokom trudnoće mogu biti povećani polihidramniji i znakovi fetepatije kod deteta, otkriveni tokom ultrazvučnog pregleda koji se izvodi u sledećim periodima:
- 15-20 nedelja - za otklanjanje grubih poremećaja u razvoju,
- 20-23 nedelje - za ispitivanje srca nerođenog deteta,
- 28-32 tjedna - kako bi se utvrdila moguća odstupanja u uvjetima intrauterinog razvoja.
Kada se pojave simptomi hiperglikemije, endokrinolog trudnici preporuči mjerenje nivoa šećera 8 puta dnevno uz zabilježene rezultate. Ovisno o pojedinačnom zdravstvenom stanju, norma za trudnice može biti 3,3-6,6 mmol / l.
Tokom trudnoće, inzulin među lijekovima za snižavanje šećera je jedini lijek odobren za upotrebu.
Osnova za imenovanje injekcija inzulina mogu biti rezultati razine šećera:
- U venskoj krvi: iznad 5,1 jedinica (na prazan stomak), iznad 6,7 jedinica. (2 sata nakon jela)
- U krvnoj plazmi: iznad 5,6 jedinica. (na prazan stomak), iznad 7,3 jedinica. (2 sata nakon jela).
Osim razine šećera, koja se preporučuje provjeravati 6 do 12 puta tjedno, trudnice trebaju pratiti:
- Krvni pritisak
- Prisutnost acetona u urinu
- Doze primijenjene tvari
- Epizode hipoglikemije.


Trudnica bi, pre nego što je propisala insulinsku terapiju, trebalo da:
- U bolnici steknite vještine samoozljeđivanja i potrebno znanje da biste pratili svoje stanje,
- Dobijte sredstva za samokontrolu ili izvršite potrebna mjerenja u laboratoriji.
Glavni zadatak terapije insulinom u ovom periodu je prevencija mogućih komplikacija. Bez obzira na vrstu bolesti, optimalna opcija liječenja je davanje kratkog inzulina prije jela i srednjoročnog lijeka prije spavanja (radi stabilizacije glikemije noću).
Raspodjela dnevne doze inzulina uzima u obzir potrebe za lijekom: noću - 1/3, danju –2/3 količine lijeka.
Važno! Prema statističkim podacima, tokom trudnoće dijabetes tipa 1 je najčešći, jer se razvija u djetinjstvu i adolescenciji. Bolest tipa 2 pogađa žene nakon 30 godina i lakše je. U ovom je slučaju velika vjerojatnost postizanja normalnih pokazatelja prehrane, frakcijske prehrane i umjerene tjelesne aktivnosti. Gestacijski dijabetes je vrlo rijedak.
Kakav šećer treba da unosite inzulin
Ne postoji određena vrijednost šećera u krvi pri kojoj su propisane injekcije lijeka jer se takva odluka donosi na temelju više faktora. Samo endokrinolog ih može uzeti u obzir.
Uvođenje terapije insulinom je neizbježno s indikacijama od 12 mmol / L, bez učinka upotrebe tableta ili stroge prehrane. Bez dodatnih studija (samo po nivou šećera), inzulin se ubrizgava u uslovima koji ugrožavaju pacijentovo zdravlje ili život.
Kada se pacijent suoči s izborom (ubrizgava inzulin i nastavi normalan život ili odbije i čeka komplikacije), svatko može odlučiti sam.
Strah od inzulina

Mnogi se trude da odgode dan kada moraju čvrsto sjediti na igli. Zaista, kod dijabetes melitusa inzulin je jednostavno potreban i u stvari je dobro što je moguće podržati tijelo na ovaj način.
Prije ili kasnije, svi bolesnici sa dijabetesom tipa 2 suočeni su sa situacijom u kojoj je propisan insulin. To pomaže ne samo da se produži život, već i da se izbjegnu strašne posljedice i simptomi ove bolesti. Moraju se potvrditi dijagnoza određene vrste da bi se propisao tako ozbiljan lijek, u protivnom će igrati samo negativnu ulogu.
Značajke inzulina u tijelu
U početku je sve detaljno razmišljeno u tijelu. Djeluje gušterača, u kojoj postoje posebne beta ćelije. Zaduženi su za proizvodnju inzulina. Zauzvrat on nadoknađuje dijabetes.
Ljekari ne dijagnosticiraju dijabetes inzulina odmah, prvo pokušavaju vratiti zdravlje na druge načine.Propisani su razni lijekovi, promjena životnog stila, pacijenti se moraju pridržavati vrlo stroge prehrane. U slučaju da nema odgovarajućeg rezultata ili s vremenom ove metode prestanu djelovati, tada je dijabetičarima potreban inzulin. Gušterača se prirodnim putem iscrpljuje svake godine i potrebno je provjeriti indikatore kako biste tačno znali kada treba preći na inzulin.
Zašto se ubrizgava insulin
Zdrava gušterača djeluje stabilno i može proizvesti dovoljno inzulina. Međutim, s vremenom postaje premalo. Postoji nekoliko razloga za to:
- Previše šećera. Ovdje govorimo o značajnom povećanju većem od 9 mmol l,
- greške u liječenju, to mogu biti nestandardni oblici,
- previše droge koja se uzima.
Povećana količina glukoze u krvi prisiljena je postaviti pitanje da li kod dijabetesa koji ubrizgavaju određena vrsta dijagnoze zahtijeva injekcije. Prirodno, to je inzulin koji nedostaje u obliku proizvedenog gušterače, ali dozu lijeka i učestalost primjene određuje liječnik.
Razvoj dijabetesa

Prije svega, trebali biste obratiti pažnju na visoki šećer u krvi. Već sam pokazatelj više od 6 mmol / l u krvi sugerira da je potrebno promijeniti način prehrane. U istom slučaju, ako indikator dosegne devet, vrijedi obratiti pažnju na toksičnost. Slična količina glukoze gotovo ubija beta stanice pankreasa kod dijabetesa tipa 2. Ovo stanje tijela ima čak i izraz toksičnost glukoza. Vrijedi napomenuti da to još nije pokazatelj za brzu primjenu inzulina, u većini slučajeva ljekari prvo isprobavaju različite konzervativne metode. Često dijeta i razni savremeni lijekovi savršeno pomažu u suzbijanju s tim problemom. Koliko dugo treba odgoditi unos inzulina, ovisi samo o strogom pridržavanju pravila od strane samog pacijenta i mudrosti svakog liječnika posebno.
Ponekad je potrebno samo privremeno propisati lijekove za obnovu prirodne proizvodnje inzulina, u drugim su slučajevima potrebni za život.
Inzulin
U slučaju da praktički nema drugog načina, svakako biste se trebali dogovoriti oko imenovanja ljekara. Ni u kojem slučaju ne biste trebali odbiti zbog straha od injekcija, jer bez njih tijelo jednostavno i dalje ogromnim brzinama propada s dijagnozom ove vrste. Često, nakon primjene inzulina, pacijenti uspijevaju maknuti injekcije i vratiti se tabletama, to se događa ako je moguće da beta stanice djeluju u krvi, a još uvijek nisu umrle.
Vrlo je važno promatrati doziranje i broj injekcija što je jasnije, to može biti minimalna količina lijeka samo 1-2 puta dnevno. Moderni alati omogućuju vam da napravite veoma brzo sterilne i bezbolne injekcije ovog tipa. To nisu ni obične špriceve sa minimalnom iglom, nego čak i posebne olovke. Dovoljno često samo napunite i stavite ga na mjesto da pritisnete dugme kako bi lijek bio u krvi.
Vrijedi obratiti pažnju na ona mjesta na koja trebate ubrizgati drogu. To su ruke, noge, stražnjica, kao i stomak, isključujući područje oko pupka. Mnogo je mjesta na kojima je dovoljno prikladno samostalno davati injekcije u bilo kojim uvjetima. Ovo je važno za pacijente koji ne mogu priuštiti redovnu pomoć medicinske sestre ili žele biti neovisni.
Mitovi o inzulinu i istini

Kod šećerne bolesti tipa 2, inzulin se propisuje vrlo često, svi će morati čuti užasnu frazu od liječnika prije ili kasnije da će se sada liječenje sastojati od injekcija s ovim lijekom.Svaki je pacijent u ovo vrijeme već pročitao vrlo zastrašujuće priče i možda vidio dovoljno amputiranih udova. Vrlo često je povezana sa inzulinom u krvi.
U stvari, morate se sjetiti na kojoj se točno propisuje insulin šećer u krvi, obično je to već ozbiljna faza kada su stanice pankreasa otrovane i one potpuno prestaju raditi. Uz njihovu pomoć glukoza dospeva do unutrašnjih organa i pruža energiju. Bez ovog proteina tijelo jednostavno ne može postojati, tako da ako beta ćelije više ne proizvode inzulin, jednostavno ga morate ubrizgati, nema drugog načina i ne biste trebali pokušavati izbjeći ovaj tretman. Toksičnost se daje upravo pokazateljem šećera, a ne inzulina, štoviše, čak su mogući i srčani udar ili moždani udar i rani fatalni ishod. Uz pravilno poštovanje svih savjeta liječnika i racionalno liječenje, pacijent može dugo živjeti i sa mnogo pozitivnih emocija.
Važnost doziranja
Za vrijeme liječenja inzulinom šećerne bolesti često bolesni ljudi pate od raznih posljedica. Međutim, ti se čimbenici pojavljuju upravo zbog šećera, a ne zbog samog lijeka. Najčešće, ljudi jednostavno svjesno smanjuju dozu koju je propisao ljekar, što znači da i dalje održavaju šećer na visokoj razini. Ne bojte se, profesionalni ljekar nikad neće propisati previše lijeka koji bi doveli do niskog nivoa šećera.
Ozbiljni problemi mogu nastati kao rezultat odbijanja inzulina ili kršenja doze:
- čirevi na nogama, koji kasnije dovode čak i do amputacije, dolazi do nekroze tkiva, smrt je praćena jakim bolovima,
- sljepoća, šećer djeluje kao toksična supstanca na oči,
- loše funkcionisanje bubrega ili čak zatajenje bubrega,
- srčani i moždani udari.
Sve su to nepovratni procesi. Apsolutno je potrebno pravodobno započeti s uzimanjem inzulina, a također pravilno promatrati broj injekcija i njegovu dozu.
Visoka razina šećera koji se održava u krvi stalno dovodi do ozbiljnog oštećenja tijela i najgore je što se ne mogu reverzibilno, nekroze, sljepoće itd. Ne mogu izliječiti, a pravilna doza može samo zaustaviti proces.
Učinci inzulina
Postoji puno mitova oko inzulina. Većina njih su laži i pretjerivanja. Doista, svakodnevne injekcije izazivaju strah, a oči su mu velike. Međutim, postoji jedna istinita činjenica. Pre svega je činjenica da inzulin dovodi do punoće. Zaista, ovaj protein sa sjedilačkim načinom života dovodi do povećanja kilograma, ali protiv toga se može i treba boriti čak.
Obavezno vodite aktivan stil života čak i uz takvu bolest. Pokret je u ovom slučaju izvrsna prevencija cjelovitosti, a može također pomoći da se probudi ljubav života i odvrati od briga oko vaše dijagnoze.
Također je potrebno imati na umu da se inzulin ne izuzima iz prehrane. Čak i ako se šećer vratio u normalu, uvijek morate imati na umu da postoji tendencija prema ovoj bolesti i ne možete se opustiti i dopustiti da se bilo što doda u dijetu.
Zašto je potrebno pravilno davanje insulina
Ako osoba ima inzulinsku rezistenciju, onda stanice organa gube sposobnost apsorpcije glukoze i počinju doživljavati glad. To se negativno odražava na rad svih sistema: jetra, štitna žlijezda, bubrezi i mozak počinju patiti.
Neliječen dijabetes dovodi do invaliditeta, kome i smrti. Kod prve vrste bolesti, kada gušterača ne može proizvesti inzulin, neophodna je dodatna primjena hormona.
Liječnici mogu propisati davanje inzulina u nedostatku kompenzacije za dijabetes, nije moguće smanjiti koncentraciju šećera uzimanjem tableta, dijeta i povećanja tjelesne aktivnosti.
Često se inzulin propisuje za dijabetes melitus tipa 2, i to ne samo ako se ne slijede preporuke stručnjaka, nego i u slučaju iscrpljenosti pankreasa. Ne znaju svi zašto se to događa.
Broj β-ćelija koje se nalaze u gušterači i odgovorne su za proizvodnju inzulina, godišnje se uveliko smanjuje brojnim faktorima, a gušterača se postepeno iscrpljuje.
Obično se ovaj organ iscrpljuje 8 godina nakon dijagnoze.
Vrijedi napomenuti niz faktora koji ubrzavaju iscrpljivanje:
- Povećana koncentracija šećera (veća od 9 mmol)
- Uzimanje visokih doza sulfonilureje
- Nestandardni tijek dijabetesa.
Mehanizmi delovanja i dejstva inzulina
Terapija inzulinom provodi se za uklanjanje toksičnosti glukoze i podešavanje proizvodne funkcije beta ćelija sa prosječnom hiperglikemijom. U početku je disfunkcija beta ćelija koja se nalazi u gušterači i proizvodi inzulin je reverzibilna. Vraća se endogena proizvodnja inzulina smanjenjem razine šećera na normalnu razinu.
Rana primjena inzulina dijabetičarima tipa 2 jedna je od mogućnosti liječenja s neadekvatnom kontrolom glikemije u fazi dijetalne i vježbe terapije, zaobilazeći fazu priprema tableta.
Ova je opcija poželjnija za dijabetičare koji preferiraju insulinsku terapiju, a ne upotrebu lijekova za snižavanje šećera. A također kod pacijenata s gubitkom težine i kod sumnje na latentni autoimuni dijabetes kod odraslih.
Uspješno smanjenje jetrene proizvodnje glukoze kod dijabetesa tipa 2 zahtijeva suzbijanje 2 mehanizma: glikogenolize i glukoneogeneze. Primjena inzulina može smanjiti jetrenu glikogenolizu i glukoneogenezu, kao i povećati osjetljivost perifernih tkiva na inzulin. Kao rezultat toga, postaje moguće efikasno „popraviti“ sve osnovne mehanizme patogeneze dijabetesa tipa 2.
Pozitivni rezultati terapije insulinom za dijabetes
Postoje pozitivni aspekti uzimanja inzulina, i to:
- smanjenje šećera nakon posta i nakon obroka,
- povećana proizvodnja inzulina pankreasa kao odgovor na stimulaciju glukozom ili unos hrane,
- smanjena glukoneogeneza,
- proizvodnja glukoze u jetri
- inhibicija izlučivanja glukagona nakon jela,
- promjene u profilu lipoproteina i lipida,
- suzbijanje lipolize nakon jela,
- poboljšanje anaerobne i aerobne glikolize,
- smanjenje glikacije lipoproteina i proteina.
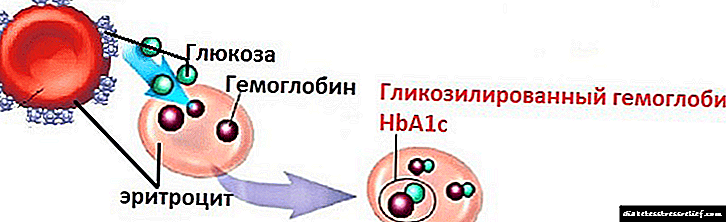
Liječenje dijabetičara prvenstveno je usmjereno na postizanje i dugoročno održavanje ciljanih koncentracija glikoziliranog hemoglobina, šećera u krvi na glasu i nakon jela. Rezultat će biti smanjenje mogućnosti razvoja i napredovanja komplikacija.
Unošenje insulina izvana ima pozitivan učinak na metabolizam ugljikohidrata, proteina i masti. Ovaj hormon aktivira taloženje i inhibira razgradnju glukoze, masti i aminokiselina. Smanjuje nivo šećera povećanjem njegovog transporta do sredine ćelije kroz staničnu stijenku adipocita i miocita, kao i inhibicijom stvaranja glukoze u jetri (glikogenoliza i glukoneogeneza).

Uz to, inzulin aktivira lipogenezu i inhibira upotrebu slobodnih masnih kiselina u energetskom metabolizmu. Inhibira proteolizu mišića i podstiče proizvodnju proteina.
Uzroci i simptomi dijabetesa tipa 2
Endokrina patologija razvija se na pozadini metaboličkih poremećaja i hormonalnog zatajenja. Kod druge vrste dijabetesa, gušterača proizvodi dovoljno inzulina ili je lučenje hormona lagano smanjeno, ali su tkiva neosjetljiva na utjecaj hormona. Posljedica patološkog procesa su problemi s apsorpcijom glukoze.
Zbog nedostatka energije narušava se ravnoteža u tijelu i tijek mnogih procesa.Da biste ispravili nepravilnosti gušterače, morate stalno proizvoditi više inzulina kako bi barem mali dio hormona utjecao na apsorpciju glukoze.
Prekomjerno opterećenje na pozadini inzulinske rezistencije brzo istroši žlijezde, posebno nepravilnom prehranom, prejedanjem, čestim konzumiranjem začinjene, dimljene, masne hrane, muffina, slatkiša.
Čimbenici provociranja razvoja endokrine patologije:
- genetska predispozicija
- gojaznost
- kršenje metaboličkih procesa,
- prekomjerni rad, smanjeni imunitet,
- stresan život
- nedostatak odmora i sna,
- hormonalni poremećaji
- patoloških procesa i tumora gušterače.
Povišena antitijela na tiroglobulin: šta to znači i kako sniziti pokazatelje? Imamo odgovor! Upute za uporabu tableta i kapi Mastodinona na mastopatiji mliječnih žlijezda opisane su na ovoj stranici.
- suve sluzokože
- neprestano žedan
- svrbež kože
- mokrenje češće nego inače,
- zamagljen vid
- loše zarastanje rana
- fluktuacije apetita i težine,
- nervoza ili apatija,
- vaginalna kandidijaza (kod žena),
- smanjen libido, erektilna disfunkcija (kod muškaraca),
- gubitak sluha
- porast pritiska.
Vrste inzulina
Lijekovi, prije svega, variraju u trajanju izlaganja. Do danas se inzulin proizvodi:
- sa kratkim efektom
- prosečan
- dugotrajan.
Razlikuju se i u čišćenju:
- monokomponenta gotovo lišena vanjskih uključenja,
- monopske imaju manje nečistoće.
Neki proizvodi su napravljeni od ekstrakata dobivenih od životinja. Ali najefikasniji se smatra ljudskim insulinom. Trenutno su naučili da ga sintetišu koristeći posebne genske tehnologije. Takođe ima veoma važno svojstvo - nisku alergenost.
„Kratki“ insulin ubrizgava se pre ili neposredno nakon obroka. On počinje djelovati već 15 minuta kasnije. U prosjeku je jedna doza dovoljna za 8 sati. Najviša koncentracija u krvi opaža se nakon 2 ili 3 sata.
Lijekovi s prosječnim učinkom moraju se davati dva puta dnevno - ujutro i prije spavanja. Smanjenje šećera počinje nakon 2 sata. Insulin sa produženim oslobađanjem ubrizgava se i dva puta dnevno. On počinje raditi tek nakon 6 sati.
Izbor određenog lijeka je isključivi prerogativ ljekara.
Trenutno se insulini razlikuju po vremenu njihove izloženosti. To se odnosi na koliko dugo lijek može sniziti šećer u krvi. Prije propisivanja liječenja obavezan je pojedinačni odabir doze lijeka.
Terapija na starogrčkom jeziku zvuči kao liječenje, medicinska njega. Već u samom nazivu leži suština ove metode. Terapija inzulinom je liječenje inzulinom, to je kompleks mjera čija je svrha nadoknaditi neravnotežu koja je nastala u metaboličkom (metaboličkom) procesu unošenjem inzulina u tijelo.
Tradicionalna ili kombinirana. Ova metoda terapije uključuje istovremeno ubrizgavanje u tijelo lijekova različitih privremenih učinaka: kratkih, srednjih, dugih.
- ultra brzi lijekovi na tijelu (lijekovi su slični hormonu koji se proizvodi u ljudskom tijelu),
- brzo delujući lekovi
- Srednji lijekovi
- lijekovi dugog djelovanja.
Do 1978. godine, goveđi i svinjski inzulin bio je jedini izlaz za dijabetičare, ali nakon genetskog razvoja znanstvenici su 1982. uspostavili umjetnu proizvodnju ljudskog hormona rasta, nakon čega se tvar životinjskog porijekla više nije koristila.
Najbolji inzulin za dijabetes tipa 2, razvijen posljednjih godina - monofeed visoko pročišćen. Takav se alat koristi čak i ako lijek u organizmu slabo apsorbuje, pa se preporučuje i upotreba njega za terapiju djetetu.
Do trenutka akcije, svi insulini mogu se uslovno podeliti u sledeće grupe:
- ultra kratka akcija
- kratka akcija
- srednjeg djelovanja
- dugotrajno djelovanje.
Ultra kratki inzulin počinje djelovati 10-15 minuta nakon injekcije. Njegov uticaj na organizam traje 4-5 sati.
Lijekovi kratkog djelovanja počinju djelovati u prosjeku pola sata nakon injekcije. Trajanje njihovog uticaja je 5-6 sati. Ultra kratki inzulin može se davati bilo neposredno prije ili neposredno nakon obroka. Kratki inzulin preporučuje se davati samo prije jela, jer ne počinje tako brzo djelovati.

Inzulin srednjeg djelovanja, nakon gutanja, počinje smanjivati šećer tek nakon 2 sata, a vrijeme njegovog općeg djelovanja je do 16 sati.
Produljeni lijekovi (produženi) počinju utjecati na metabolizam ugljikohidrata nakon 10-12 sati i ne izlučuju se iz tijela 24 sata ili više.
Svi ovi lijekovi imaju različite zadatke. Neki se primjenjuju neposredno prije obroka kako bi se zaustavila postprandijalna hiperglikemija (povećanje šećera nakon jela).
Srednje i dugo djelujuće insuline daju se za održavanje ciljnog nivoa šećera u toku dana. Doze i primjena biraju se pojedinačno za svakog dijabetičara, na temelju njegove dobi, težine, karakteristika tijeka dijabetesa i prisutnosti popratnih bolesti.
Postoji državni program za isporuku inzulina pacijentima oboljelima od dijabetesa, koji predviđa besplatnu dostavu ovog lijeka za sve one kojima je potrebna.
Značajke dijabetesa kod djece
Ovaj dio vrijedi započeti s vrlo zanimljivom činjenicom. Inzulin je prvi put ljudima davan 11. januara 1922. godine. Bilo je to dijete - 14-godišnji dječak. Injekciju je učinio naučnik iz Kanade Frederick Bunting.
No, prva se palačinka, očekivano u takvim slučajevima, ispostavila kao kvrgava. Zbog činjenice da lijek nije dovoljno pročišćen, prvo iskustvo obilježeno je neuspjehom - dijete je razvilo alergiju.
Već dva tjedna biohemičar James Collip razvija metodologiju čišćenja ovog lijeka. Nakon toga, 23. januara, bolesnoj deci dodeljena je druga injekcija - rezultati su bili fantastični. Ne samo da su djetetu nedostale nikakve nuspojave - sama bolest se povukla, došlo je i do jasne regresije u razvoju dijabetesa.
Za svoje otkriće naučnik i njegov suputnik nagrađeni su Nobelovom nagradom.
Od tada je ovaj lijek počeo da pomaže ne samo djeci, već, naravno, i odraslima.
Ipak, vrijedno je napomenuti da takva terapija ima nekoliko karakteristika karakterističnih za djetinjstvo, a također je potrebno razlikovati pojedine komponente malih pacijenata.
Jedna od tih odlika je kombinacija lijekova koji imaju različit period aktivnog djelovanja. Ovo je potrebno kako bi se smanjio broj dnevnih postupaka.
Istovremeno, odabirom različitih vrsta terapijskih alata za dijete koje pate od „šećerne“ bolesti, lijek daje prednost dvostrukoj i trostrukoj primjeni hormona u toku dana.
Pored toga, uočeno je da je intenzivirana terapija inzulinom najefikasnija kada se daje deci starijoj od 12 godina.
Prije svega, smislite kako razrijediti inzulin kako biste precizno ubrizgali male doze pogodne za djecu. Roditelji dece sa dijabetikom ne mogu odustati od razblaživanja insulina.
Mnogo tankih odraslih koji imaju dijabetes tipa 1 takođe moraju da razblaže svoj insulin pre injekcija. Ovo traje puno vremena, ali ipak dobro.
Kako su niže potrebne doze, to predvidljivije i stabilnije djeluju.
Mnogi roditelji djece s dijabetesom očekuju čudo korištenja inzulinske pumpe umjesto običnih šprica i olovki za špriceve. Međutim, prelazak na inzulinsku pumpu je skup i ne poboljšava kontrolu bolesti.Ovi uređaji imaju značajne nedostatke, koji su opisani u videu.
Nedostaci inzulinskih pumpi nadmašuju njihove prednosti. Stoga, dr. Bernstein preporučuje ubrizgavanje inzulina djeci konvencionalnim štrcaljkama. Algoritam subkutane administracije isti je kao i za odrasle.
U kojoj bi dobi djetetu trebalo da sebi daje injekciju inzulina, da na njega prenese odgovornost za kontrolu dijabetesa? Roditeljima je potreban fleksibilan pristup rješavanju ovog pitanja. Možda će dijete htjeti pokazati neovisnost praveći injekcije i izračunavajući optimalnu dozu lijekova.
Bolje je da ga ne ometate u tome, vršeći kontrolu nenametljivo. Ostala djeca cijene roditeljsku brigu i pažnju.
Ni u tinejdžerskoj dobi ne žele samostalno kontrolirati dijabetes.
Hormonska terapija u trudnica
Hormonska terapija za trudnice sa dijabetesom ima dva ekvivalentna cilja:
- smanjenje šećera u krvi na preporučenu normu,
- spašavajući život nerođenog djeteta.
Ovu praksu u trudnica komplicira značajna okolnost: fiziološki procesi koji se tokom tog perioda odvijaju u ženskom tijelu su izuzetno nestabilni.
To se mora uzeti u obzir prilikom propisivanja ne samo jedne od vrsta terapije, već i doze lijeka.
Endokrinolozi preporučuju da na prazan stomak šećer u krvi buduće porođajne žene ne smije prelaziti 3,3–5,6 mmol / L, a nakon jela, vrijednost treba biti u rasponu od 5,6 do 7,2 mmol / L.

Najviše preporučena dnevna količina postupaka je dvije injekcije. U ovom se slučaju lijekovi kratkog i srednjeg privremenog djelovanja mogu primijeniti istovremeno.
U pravilu, prije doručka, budućoj majci ubrizgava se 2/3 dnevne norme, a prije večernjeg obroka preostala 1/3 hormona.
Ponekad liječnici propisuju injekcije prije spavanja, zamjenjujući večernji postupak. Ovo je za sprečavanje oštrog povećanja šećera u krvi prije ujutro.
Trudnoća kod pacijentice sa šećernom bolešću ili gestacijskim dijabetesom (hormonalni neuspjeh koji dovodi do inzulinske rezistencije) može uzrokovati situaciju u kojoj prehrambena korekcija i zdrav način života ne donose željeni rezultat. Razina šećera i dalje je povišena, što prijeti razvoju komplikacija kod djeteta i majke.
Kada se pojave simptomi hiperglikemije, endokrinolog trudnici preporuči mjerenje nivoa šećera 8 puta dnevno uz zabilježene rezultate. Ovisno o pojedinačnom zdravstvenom stanju, norma za trudnice može biti 3,3-6,6 mmol / l.
Tokom trudnoće, inzulin među lijekovima za snižavanje šećera je jedini lijek odobren za upotrebu.
Osnova za imenovanje injekcija inzulina mogu biti rezultati razine šećera:
- U venskoj krvi: iznad 5,1 jedinica (na prazan stomak), iznad 6,7 jedinica. (2 sata nakon jela)
- U krvnoj plazmi: iznad 5,6 jedinica. (na prazan stomak), iznad 7,3 jedinica. (2 sata nakon jela).
Osim razine šećera, koja se preporučuje provjeravati 6 do 12 puta tjedno, trudnice trebaju pratiti:
- Krvni pritisak
- Prisutnost acetona u urinu
- Doze primijenjene tvari
- Epizode hipoglikemije.
Trudnica bi, pre nego što je propisala insulinsku terapiju, trebalo da:
- U bolnici steknite vještine samoozljeđivanja i potrebno znanje da biste pratili svoje stanje,
- Dobijte sredstva za samokontrolu ili izvršite potrebna mjerenja u laboratoriji.
Glavni zadatak terapije insulinom u ovom periodu je prevencija mogućih komplikacija. Bez obzira na vrstu bolesti, optimalna opcija liječenja je davanje kratkog inzulina prije jela i srednjoročnog lijeka prije spavanja (radi stabilizacije glikemije noću).
Raspodjela dnevne doze inzulina uzima u obzir potrebe za lijekom: noću - 1/3, danju –2/3 količine lijeka.
Važno! Prema statističkim podacima, tokom trudnoće dijabetes tipa 1 je najčešći, jer se razvija u djetinjstvu i adolescenciji. Bolest tipa 2 pogađa žene nakon 30 godina i lakše je. U ovom je slučaju velika vjerojatnost postizanja normalnih pokazatelja prehrane, frakcijske prehrane i umjerene tjelesne aktivnosti. Gestacijski dijabetes je vrlo rijedak.
Simptom kratak
Prije nego što otkrijete kada je inzulin potreban za patologiju drugog tipa, otkrićemo koji simptomi ukazuju na razvoj „slatke“ bolesti. Ovisno o raznolikosti bolesti i individualnim karakteristikama pacijenta, kliničke manifestacije su malo diferencirane.
U medicinskoj praksi simptomi se dijele na glavne znakove, kao i na sekundarne. Ako pacijent ima dijabetes, simptomi su poliurija, polidipsija i poligrafija. Ovo su tri glavne karakteristike.
Ozbiljnost kliničke slike ovisi o osjetljivosti tijela na povećanje šećera u krvi, kao i o njegovoj razini. Primjećuje se da kod iste koncentracije pacijenti doživljavaju različit intenzitet simptoma.
Razmotrimo simptome detaljnije:
- Za poliuriju je karakteristično učestalo i obilno mokrenje, povećanje specifične težine urina dnevno. Normalno, šećer ne bi trebao biti u urinu, ali s T2DM glukoza se otkriva laboratorijskim testovima. Dijabetičari često koriste toalet noću, jer nakupljeni šećer napušta organizam putem urina, što dovodi do intenzivne dehidratacije.
- Prvi znak je usko povezan s drugim - polidipsija, koju karakterizira stalna želja za pićem. Ugasiti žeđ je dovoljno teško, možete reći više, gotovo nemoguće.
- Štampanje je takođe "žeđ", ali ne za tečnost, već za hranu - pacijent puno jede, a istovremeno ne može udovoljiti gladi.
Kod prve vrste dijabetes melitusa na pozadini povećanja apetita, primjećuje se nagli pad tjelesne težine. Ako se vrijeme ne fokusira na ovu situaciju, slika dovodi do dehidracije.
Manji znakovi endokrine patologije:
- Svrab kože, sluznice genitalija.
- Mišićna slabost, hronični umor, mala fizička aktivnost dovode do jakog umora.
- Suvoća u ustima koju unos tečnosti ne može da prevlada.
- Česte migrene.
- Problemi s kožom koji je teško liječiti lijekovima.
- Oprez ruku i stopala, oštećenje vida, česte prehlade i respiratorne infekcije, gljivične infekcije.

Uz glavne i sekundarne simptome, bolest karakteriziraju specifični - smanjenje imunološkog statusa, smanjenje praga boli, problemi s erektilnom sposobnošću kod muškaraca.
Prve manifestacije pogoršanja stanja i povećanja šećera u krvi treba smatrati glukozurijom, odnosno pojavom šećera u mokraći. Ništa manje značajni znakovi su poliurija (povećani udio urina u toku dana), žeđ - polidipsija, kod koje pacijent 24 sata potroši do deset i više litara vode.
Zbog toga inzulin kod dijabetesa melitusa omogućava održavanje optimalnih vitalnih procesa.
Uz to, postoji kršenje svih vitalnih vrsta metabolizma, naime metabolizma proteina, minerala i lipida. Produljeni boravak u stanju kritičnih pokazatelja šećera u krvi može utjecati na razvoj ozbiljnih komplikacija unutarnjih organa.
Konstantno povišenim šećerom uništavaju se svi organi na staničnoj razini. Patološke promjene prvenstveno su usmjerene tamo gdje je najveće opterećenje.
Pacijent razvija gastrointestinalnu disfunkciju, osjećaju se akutni bolovi u hipohondriju i želucu. Takođe, ne zaboravite na udove koji kod dijabetesa tipa 2 doživljavaju opterećenje zbog viška kilograma.
Natečenost, pojavljuju se varikozne vene, pukotine i rane, jer je tijelo dehidrirano, a elastičnost kože loša. Umor, kratkoća daha ukazuju na probleme kardiovaskularnog sistema.
Sve simptome ne treba zanemariti.
Psihijatrijsko liječenje
Mnogi dijabetičari ne pribjegavaju injekcijama jer ih se tada ne možete riješiti. Ali takav tretman nije uvijek učinkovit i može izazvati ozbiljne komplikacije.
Injekcije vam omogućavaju da postignete normalnu razinu hormona kad se tablete više ne nose. Kod dijabetesa tipa 2, postoji mogućnost da je prelazak na tablete sasvim moguć.
To se događa u slučajevima kada su injekcije propisane za kratko vreme, na primer, u pripremi za operaciju, tokom nošenja deteta ili laktacije.
Injekcije hormona mogu ukloniti opterećenje s njih i stanice imaju priliku da se oporave. Istovremeno će dijeta i zdrav način života samo doprinijeti tome. Vjerojatnost za ovu opciju postoji samo u slučaju da se u potpunosti poštuje prehrana i preporuke liječnika. Mnogo toga ovisit će o karakteristikama tijela.
Čitateljima neće izgledati iznenađujuće da se navedena hormonska terapija koristi ne samo u borbi protiv dijabetesa, već i u liječenju teških oblika mentalnog poremećaja, ali to je istina.
Ova metoda se koristi za liječenje bolesnika sa šizofrenijom.
Ponekad stariji pacijenti osjećaju nagli porast razine šećera u tijelu. Ni dijeta ni uzimanje lijekova ne mogu sniziti njegov nivo. Na pozadini visokih vrijednosti šećera, težina osobe se također može promijeniti. Neki ljudi brzo dobijaju na težini, a neki jako gube na težini.
Uz ove znakove bolesti, liječnik treba prepoznati uzrok bolesti i propisati pravo rješenje. U takvim slučajevima uzrok povećanja šećera može biti akutni pankreatitis ili autoimuni dijabetes koji se javlja samo kod odraslih.
U ovom slučaju pokušaj normalizacije nivoa šećera uz pomoć tableta biće neefikasan. Razina šećera i dalje će rasti, a to može dovesti do tužnih posljedica, uključujući smrt.
U akutnom pankreatitisu pacijentu je propisana doza inzulina. Potrebno je ubrizgati inzulin sa takvom bolešću tokom života. Međutim, ovo je nužna mjera, jer u protivnom osoba može umrijeti s povećanjem šećera u tijelu.
Ako osoba ima autoimuni dijabetes, može biti teže propisati pravi tretman nego bilo kojoj vrsti dijabetesa, posebno kad je bolest dovoljno spora.
Stvar je u tome da u ljudskom tijelu ima antitijela na β stanice gušterače, inzulin i njegove receptore. Njihovo djelovanje usmjereno je na suzbijanje funkcija organskih stanica, a takav mehanizam je karakterističan i za dijabetes melitus tipa 1.
Učinci autoimunog dijabetesa i dijabetesa tipa 1 prilično su slični kada ćelije gušterače odgovorne za proizvodnju inzulina umiru u ove dvije vrste bolesti.
Ako je ovo dijabetes tipa 1, funkcioniranje gušterače može biti narušeno još u dječjoj dobi, a inzulin se već može propisati, onda se kod autoimunog dijabetesa destrukcija β stanica događa tijekom 30-40 godina. Međutim, rezultat će biti identičan - pacijentu su propisane injekcije insulina.
Sada se vodi aktivna rasprava među lekarima o tome u kom stadijumu bolesti treba da se propiše insulin. Mnogi pacijenti pokušavaju uvjeriti ljekare da im ne treba inzulin i uvjeravaju ih da započnu liječenje tabletama.Neki ljekari također misle da liječenje inzulinom treba započeti što je moguće prije.
Kada pacijenti imaju strah od inzulina, to se može objasniti. Međutim, njegovo imenovanje u kasnijoj fazi bolesti nije uvijek opravdano. Pravovremena primjena ovog lijeka pomaže da se norma šećera u kratkom vremenu vrati u normalu, a zatim na neko vrijeme odustane od njegove upotrebe.
Svaki pacijent treba upamtiti da liječnik ne propisuje inzulin bez valjanog razloga. Injekcije inzulina ne ometaju puni život i vode aktivan stil života. Ponekad, što prije pacijentu bude propisan inzulin, veća je vjerovatnoća da će pacijent izbjeći komplikacije bolesti.
Prestati uzimati injekcije insulina prilično je problematično. U pravilu, oni ga „lijeve“ gotovo odmah i ubrizgavaju ga u kontinuitetu.
Liječenje dijabetesa tipa 2 bez inzulina je moguće, ali samo ako je povećani glikovani hemoglobin pokazatelj dekompenziranog oblika bolesti. U tom slučaju možete odbiti injekcije i preći na tablete.
Nakon 30 dana takvog liječenja provode se ponovljena ispitivanja i ako razina šećera padne za više od 1,5%, liječenje šećerne bolesti tabletama se nastavlja, ukoliko je pokazatelj niži, prelazi se na inzulin.
Važno je stalno pratiti nivo glukoze u krvi prilikom odbijanja injekcija. Ako pilula ne pomogne, morate da se posavjetujete s liječnikom i nastavite davati injekcije.
Ako pokušavate sniziti visoki šećer bez inzulinske terapije, važno je strogo se pridržavati dijeta s niskim udjelom ugljika i redovito vježbati.
Često, za obnavljanje rada p-ćelija pankreasa, prepisuju se lekovi uključujući sulfonilureju. Zahvaljujući njihovom unosu potiče se proizvodnja inzulina, čime se nivo šećera održava na optimalnoj razini. Tu spadaju Diabeton, Maninil, kao i Glimepirid.
Ovi lijekovi imaju stimulativan učinak na sam gušterača. Ali u slučaju uzimanja povećanih doza lijeka, moguća je manifestacija suprotnog učinka.
Bez korištenja ovih lijekova proizvodnja inzulina od strane gušterače, nakon dijeta, mogla bi trajati oko 10 godina, u usporedbi s 8 godina. Ali kada se koriste visoke doze, primjećuje se brzo iscrpljivanje gušterače, proizvodnja inzulina može trajati samo 5 godina.
Upotrebu svakog lijeka za normalizaciju aktivnosti gušterače treba strogo dozirati. Ako slijedite posebnu dijetu, šećer možete smanjiti i održavati ga na ovoj vrijednosti. Osnovno pravilo ishrane je uporaba male količine ugljikohidrata, posebno lako probavljivih (nalaze se u slastičarnama).
Režimi terapije insulinom
Kada govore o tome kada je terapija inzulinom propisana za dijabetes tipa 2, oni također obraćaju pažnju na stroge indikacije. Najznačajniji slučaj je produljena dekompenzacija, naime, nemogućnost postizanja normalne razine šećera u krvi uz upotrebu tableta, pravilne prehrane i promjena načina života uopšte.
Budući da je produljena dekompenzacija izuzetno opasna, potrebno je unaprijed uskladiti sa stručnjakom, kojim će stopama biti propisana inzulinska terapija.
Upotreba hormonalne komponente može biti potrebna u slučaju teških vaskularnih komplikacija. U ovom slučaju podrazumijevaju oštećenje bubrega, nervnog sistema, organa vida, kao i velikih žila. Gotovo u svim predstavljenim dijagnozama, ako je propisana terapija inzulinom, možemo govoriti o inhibiciji njihovog razvoja ili prevenciji pojave od najmanje 50-60%.
Pod utjecajem različitih faktora kod dijabetičara broj beta ćelija se smanjuje svake godine, što dovodi do pogoršanja gušterače.Kod dijabetesa tipa 2 obratite pažnju na to da:
- u prosjeku se takvo iscrpljivanje utvrdi osam godina nakon otkrivanja patologije,
- faktori koji tome doprinose treba uzeti u obzir visoki šećer u krvi (više od devet mmol) i velike doze sulfonilureje,
- interkurentne bolesti su takođe još jedna indikacija za upotrebu hormonske komponente.
Da bi se isključila ovisnost o inzulinu kod dijabetes melitusa, potrebno je strogo slijediti preporuke endokrinologa i ni u kojem slučaju ne liječiti samo lijekove.
Glavne indikacije za primjenu lijeka je kršenje funkcionalnosti gušterače. Budući da ovaj unutarnji organ sudjeluje u svim metaboličkim procesima u tijelu, a poremećaj njegove aktivnosti dovodi do kvarova u drugim unutrašnjim sustavima i organima.
Beta ćelije odgovorne su za proizvodnju dovoljno prirodnih supstanci. Međutim, s promjenama tijela u tijelu usljed problema s gušteračom, smanjuje se broj aktivnih stanica što dovodi do potrebe za imenovanjem inzulina.
Medicinska statistika pokazuje da je za "iskustvo" endokrine patologije od 7-8 godina u ogromnoj većini kliničkih slika potreban lijek.
Kome i kada se propisuje lek? Razmotrite razloge ovog imenovanja s drugom vrstom bolesti:
- Konkretno, hiperglikemijsko stanje, vrijednost šećera je veća od 9,0 jedinica. Odnosno, dugotrajna dekompenzacija bolesti.
- Uzimanje lijekova na bazi sulfonilureje.
- Iscrpljenost pankreasa.
- Pogoršanje istodobnih kroničnih patologija.
- Od dijabetesa, sorte Lada, akutnih stanja (zarazne patologije, teške povrede).
- Vreme rođenja deteta.
Mnogi pacijenti pokušavaju na sve načine da odgode dan kada moraju da ubrizgavaju inzulin. U stvari, nema čega da se brinete, naprotiv, postoji određena metoda koja pomaže onima koji pate od kronične bolesti da žive punim životom.
Praksa pokazuje da se prije ili kasnije inzulin propisuje za dijabetes tipa 2. Ova točka terapije omogućava ne samo neutraliziranje negativnih simptoma, nego i sprječava daljnje napredovanje bolesti, otklanjajući vjerovatne negativne posljedice.
Svrha takvog plana mora biti potvrđena, inače će igrati štetnu ulogu.
Potreba inzulina za liječenje dijabetesa nije dvojbena. Dugotrajna medicinska praksa dokazala je da pomaže produžiti život pacijenta, a istodobno odgađa negativne posljedice tokom dužeg vremenskog razdoblja.
Zašto mi treba unositi hormon? Ova svrha ima samo jedan cilj - postići i održati ciljane koncentracije glikoziranog hemoglobina, glukoze na prazan stomak i nakon obroka.
Ako je općenito, inzulin za dijabetičare način koji će vam pomoći da se osjećate dobro, dok usporava napredovanje osnovne patologije i sprečava moguće kronične komplikacije.
Upotreba inzulina daje sljedeće terapeutske efekte:
- Uvođenjem propisanih lijekova može se smanjiti glikemija, kako na prazan stomak, tako i nakon jela.
- Povećana proizvodnja hormona gušterače kao odgovor na stimulaciju šećerom ili jedenjem hrane.
- Smanjenje glukoneogeneze metabolički je put koji dovodi do stvaranja šećera iz ne-ugljenih hidrata.
- Intenzivna proizvodnja glukoze u jetri.
- Smanjena lipoliza nakon jela.
- Niža glikacija proteinskih supstanci u tijelu.
Terapija inzulinom za dijabetes tipa 2 ima blagotvoran učinak na metabolizam ugljikohidrata, lipida i proteina u ljudskom tijelu. Pomaže aktiviranju taloženja i suzbijanja razgradnje šećera, lipida i aminokiselina.
Uz to, normalizira koncentraciju pokazatelja zbog povećanja prenosa glukoze do stanične razine, kao i zbog inhibicije njegove proizvodnje kroz jetru.
Hormon potiče aktivnu lipogenezu, inhibira korištenje slobodnih masnih kiselina u energetskom metabolizmu, potiče proizvodnju proteina i inhibira proteolizu mišića.
Među dijabetičarima, pojavila su se mnoga mišljenja koja se tiču inzulinske terapije. Dakle, neki pacijenti misle da hormon doprinosi debljanju, dok drugi vjeruju da njegovo uvođenje omogućava da se ne držite dijeta. A kako su stvari u stvari?
Mogu li injekcije insulina izliječiti dijabetes? Ova je bolest neizlječiva, a hormonska terapija vam omogućuje samo kontrolu tijeka bolesti.
Da li terapija insulinom ograničava život pacijenta? Nakon kratkog perioda prilagodbe i navikavanja na raspored ubrizgavanja, možete raditi svakodnevne stvari. Štoviše, danas postoje posebne olovke za injekcije i inzulinske pumpe Accu Chek Combo koje značajno olakšavaju proces primjene lijekova.
Da biste osigurali adekvatan tretman za dijabetes melitus tipa 2 i prebacili ga na inzulin, trebali biste odabrati režim primjene i doziranje lijeka za pacijenta. Postoje 2 takva načina.
Režim doziranja
Pod ovim oblikom liječenja podrazumijeva se da su već izračunane sve doze, broj obroka dnevno ostaje nepromijenjen, čak i meni i veličina porcija određuje nutricionista. Ovo je vrlo stroga rutina i dodeljena je osobama koje iz nekog razloga ne mogu kontrolisati šećer u krvi ili izračunati dozu inzulina na osnovu količine ugljenih hidrata u svojoj hrani.
Nedostatak ovog načina je što ne uzima u obzir individualne karakteristike pacijentovog tijela, mogući stres, kršenje ishrane, povećana fizička aktivnost. Najčešće se propisuje starijim pacijentima. Više o njemu možete pročitati u ovom članku.
Intenzivna terapija insulinom
Ovaj način je više fiziološki, uzima u obzir karakteristike prehrane i opterećenja svake osobe, ali je vrlo važno da pacijent svjesno i odgovorno reaguje na proračun doza. Njegovo zdravlje i dobrobit ovisit će o tome. Intenzivna terapija inzulinom može se detaljnije proučavati na linku koji je dan ranije.
Privremena inzulinska terapija propisana je bolesnicima sa šećernom bolešću tipa 2 sa ozbiljnom komorbiditetom (jaka upala pluća, infarkt miokarda itd.), Kada je potreban vrlo pažljiv nadzor glukoze u krvi za brzi oporavak.
Ili u onim situacijama kada pacijent privremeno ne može piti tablete (akutna crevna infekcija, uoči i nakon operacije, posebno na gastrointestinalnom traktu, itd.).
Ozbiljna bolest povećava potrebu za inzulinom u tijelu bilo koje osobe. Vjerovatno ste čuli za stresnu hiperglikemiju kada glukoza u krvi poraste kod osobe bez dijabetesa tijekom gripa ili druge bolesti koja se javlja sa visokom temperaturom i / ili intoksikacijom.
Ljekari govore o stresnoj hiperglikemiji s razinom glukoze u krvi iznad 7,8 mmol / L kod pacijenata koji su u bolnici zbog raznih bolesti. Prema istraživanjima, 31% pacijenata u odjeljenjima za liječenje i 44 do 80% pacijenata u postoperativnim odjeljenjima i jedinicama intenzivne njege imaju povišene razine glukoze u krvi, a 80% njih prethodno nije imalo dijabetes.
Takvi pacijenti mogu započeti davati inzulin intravenski ili subkutano sve dok se stanje ne nadoknadi. Istovremeno, liječnici ne dijagnosticiraju odmah dijabetes, već prate pacijenta.
Ako on ima ekstra visoki glikirani hemoglobin (HbA1c iznad 6,5%), što ukazuje na porast glukoze u krvi u prethodna 3 mjeseca, a glukoza u krvi se ne normalizira tokom oporavka, tada mu se dijagnosticira dijabetes melitus i propisuje se daljnje liječenje.
U ovom slučaju, ako se radi o dijabetesu tipa 2, mogu se propisati tablete za snižavanje šećera ili nastaviti sa inzulinom - sve ovisi o pratećim bolestima. Ali to ne znači da su operacija ili postupci ljekara uzrokovali dijabetes, kao što to često izražavaju naši pacijenti („dodavali su glukozu…“ itd.
d.). To je samo pokazalo koja je predispozicija.
Ali o tome ćemo govoriti kasnije.
Dakle, ako osoba s dijabetesom tipa 2 razvije ozbiljnu bolest, rezerve inzulina mu možda neće biti dovoljne da ispuni povećanu potražnju protiv stresa, i on će biti odmah prebačen na inzulinsku terapiju, čak i ako prije toga nije trebao inzulin.
Obično nakon oporavka pacijent ponovo počne uzimati tablete. Ako je, na primjer, imao operaciju na stomaku, tada će mu se savjetovati da nastavi davati inzulin, čak i ako se sačuva vlastita sekrecija inzulina.
Doza lijeka će biti mala.
Mora se imati na umu da je dijabetes tipa 2 progresivna bolest, kada sposobnost beta stanica pankreasa da proizvode inzulin postepeno opada. Stoga se doza lijekova neprestano mijenja, najčešće prema gore, postepeno dosežući maksimalno podnošljiv kad nuspojave pilula počnu prevladavati nad njihovim pozitivnim (snižavanje šećera) učinka.
Tada je neophodno preći na liječenje inzulinom, a on će već biti konstantan, jedino se doza i režim terapije inzulinom mogu promijeniti. Naravno, postoje takvi pacijenti koji već duže vrijeme, godinama mogu biti na dijeti ili maloj dozi lijekova i imaju dobru nadoknadu.
To može biti, ako je dijabetes dijabetesa tipa 2 rano dijagnosticiran, a funkcija beta-ćelija bila je dobro očuvana, ako je pacijent uspio smršavjeti, prati svoju dijetu i puno se kreće, što pomaže poboljšanju gušterače - drugim riječima, ako vam se inzulin ne troši, drugačije je štetna hrana.
Ili pacijent nije imao očigledan dijabetes, ali bilo je predijabetesa ili stresne hiperglikemije (vidi gore) i doktori su brzo postavili dijagnozu dijabetesa tipa 2.
A kako se pravi dijabetes ne liječi, teško je ukloniti već postavljenu dijagnozu. Kod takve osobe se glukoza u krvi može povećati nekoliko puta godišnje na pozadini stresa ili bolesti, a u drugim je doba šećer normalan.
Također, doza lijekova za snižavanje šećera može se smanjiti kod vrlo starijih bolesnika koji počnu malo jesti, gube na težini, kao što neki kažu da se „presušuju“, smanjuje im se potreba za inzulinom, pa čak i liječenje dijabetesa potpuno se ukida.
Ali u ogromnoj većini slučajeva, doza lijekova se obično postepeno povećava.
Uz sve veće smanjenje izlučivanja beta ćelija i neučinkovitost tabletiranih lijekova za snižavanje šećera, inzulin se preporučuje u režimu monoterapije ili u kombinaciji s tabletiranim lijekovima za snižavanje šećera.
Apsolutne indikacije za primenu insulina:
- znakovi nedostatka inzulina (npr. gubitak težine, simptomi dekompenzacije dijabetesa tipa 2),
- prisutnost ketoacidoze i (ili) ketoze,
- bilo akutnih komplikacija dijabetesa tipa 2,
- egzacerbacije hroničnih bolesti, akutne makrovaskularne patologije (moždani udar, gangrena, srčani udar), potreba za hirurškim tretmanom, teške infekcije,
- novo dijagnosticirani dijabetes tipa 2, koji je praćen visokim šećerom tokom dana i na prazan stomak, ne uzimajući u obzir tjelesnu težinu, starost, procijenjeno trajanje bolesti,
- novo dijagnosticirani dijabetes melitus tipa 2 u prisustvu alergija i drugih kontraindikacija za upotrebu lijekova iz šećera u tabletama. Kontraindikacije: hemoragične bolesti, patologija bubrežnih i jetrenih funkcija,
- trudnoća i dojenje
- teška oštećenja rada bubrega i jetre,
- nedostatak povoljne kontrole šećera u liječenju maksimalnim dozama tabletiranih lijekova za snižavanje šećera u prihvatljivim kombinacijama i dozama, uz dovoljan fizički napor,
- prekoma, koma.
Terapija inzulinom pripisuje se bolesnicima sa šećernom bolešću tipa 2 sa sledećim laboratorijskim parametrima:
- natalno nivo šećera u krvi iznad 15 mmol / L kod pacijenata sa sumnjom na dijabetes
- koncentracija C-peptida u plazmi je ispod 0,2 nmol / l nakon intravenskog testa sa 1,0 mg glukagona,
- i pored upotrebe maksimalnih dnevnih doza tabletiranih šećernih pripravaka, razina glukoze u krvi nakon posta je viša od 8,0 mmol / l, nakon jela viša od 10,0 mmol / l,
- nivo glikoziliranog hemoglobina je stalno iznad 7%.
Glavna prednost inzulina u liječenju dijabetesa tipa 2 je njegov utjecaj na sve dijelove patogeneze ove bolesti. Prije svega, on pomaže nadoknaditi nedostatak endogene proizvodnje hormona inzulina, što se opaža s progresivnim padom funkcioniranja beta ćelija.
Bilo koji lek ima nuspojave.
Rizik od pojave neugodnih simptoma na pozadini ubrizgavanja inzulina povećava se kod nepravilno odabrane doze, kršenja uvjeta skladištenja proizvoda.
Pacijent može osjetiti hipoglikemiju, lipodistrofiju, alergije i oštećenje vida. Da biste smanjili negativne efekte terapije insulinom, morate znati principe i slijediti pravila liječenja.
Sa dijabetesom tipa 1
Najbliža moguća fluktuacija šećera u krvi fiziološki normalnom moguća je slijedeći ova pravila i principe:
- prosječna dnevna doza treba odgovarati prirodnoj proizvodnji inzulina od strane gušterače,
- rasporedite dozu prema ovoj šemi: 2/3 ujutro, ručak i uveče, 1/3 u noći,
- kombinujte kratki inzulin sa produženim,
- injekcije se preporučuju pre obroka,
- ne primjenjujte više od 16 jedinica lijeka kratkog djelovanja.
Sa dijabetesom u djece
Da biste maksimalno povećali životni vijek djeteta, kako bi se smanjili negativni efekti bolesti, vrijedno je:
- kombinirati kratki inzulin s lijekom dugog djelovanja,
- obavljati hormonske injekcije dva ili tri puta dnevno,
- djeca starija od 12 godina na intenzivnoj terapiji,
- prilagodite dozu korak po korak,
- s visokom osjetljivošću, razbiti razvedene analoge.
Djetetu s dijabetesom je teško dovršiti školski plan: injekcije lijekova moraju se dati u određeno vrijeme. Da biste pojednostavili liječenje, sakrili bolest od druge djece, odaberite terapiju s pumpama. Pumpa automatski oslobađa hormon u organizam kada nivo šećera poraste.
Tokom trudnoće
Inzulin kod dijabetesa tipa 2 rijetko se koristi jer je ova bolest više povezana s metaboličkim poremećajima na staničnoj razini nego s nedovoljnom proizvodnjom inzulina. Ovaj hormon normalno stvaraju beta ćelije gušterače.
I, u pravilu, kod dijabetesa tipa 2 oni funkcionišu relativno normalno. Razina glukoze u krvi povećava se zbog inzulinske rezistencije, odnosno smanjenja osjetljivosti tkiva na inzulin.
Kao rezultat toga, šećer ne može ući u krvne ćelije, već se nakuplja u krvi.
Kod teškog dijabetesa tipa 2 i čestih promjena razine šećera u krvi, ove stanice mogu umrijeti ili oslabiti svoju funkcionalnu aktivnost. U ovom slučaju, radi normalizacije stanja pacijent će morati privremeno ili stalno da mu ubrizgava inzulin.
Također, mogu biti potrebne injekcije hormona za održavanje organizma u razdobljima prenošenja zaraznih bolesti, što je pravi test za imunitet dijabetičara. Gušterača u ovom trenutku može proizvesti nedovoljno inzulina, jer i pati zbog intoksikacije organizma.
Važno je razumjeti da su u većini slučajeva injekcije hormona kod dijabetesa koji nije ovisan o insulinu privremene. A ako doktor preporuči ovu vrstu terapije, ne možete pokušati zamijeniti nečim.
Kod blagog tijeka dijabetesa tipa 2 pacijenti često rade bez tableta za snižavanje šećera.Bolest kontroliraju samo uz pomoć posebne prehrane i laganih tjelesnih napora, a pritom ne zaboravljajući redovite preglede kod liječnika i mjerenje šećera u krvi.
Ali u onim periodima kada je inzulin propisan za privremeno pogoršanje, bolje je pridržavati se preporuka kako biste u budućnosti zadržali sposobnost da držite bolest pod kontrolom.
Tehnika ubrizgavanja
Razlog razvoja dijabetesa tipa 2 je slaba osjetljivost tjelesnih stanica na inzulin. Kod mnogih ljudi sa ovom dijagnozom hormon se proizvodi u velikim količinama u tijelu.
Ako se ustanovi da se šećer malo podiže nakon obroka, možete pokušati zamijeniti inzulin tabletama. Za to je pogodan "Metformin".
Ovaj lijek je u stanju obnoviti stanice, i one će biti u stanju da opažaju inzulin koji tijelo proizvodi.
Mnogi pacijenti pribjegavaju ovoj metodi liječenja kako ne bi radili svakodnevne injekcije inzulina. Ali taj je prijelaz moguć pod uvjetom da se sačuva dovoljan dio beta ćelija koji bi mogli adekvatno održavati glikemiju na pozadini lijekova za snižavanje šećera, što se događa s kratkotrajnom primjenom inzulina u pripremi za operaciju, u toku trudnoće.
U slučaju da tijekom uzimanja tableta nivo šećera i dalje raste, tada injekcije ne mogu učiniti.
Moderni i najčešće korišćeni lekovi za inzulin su:
- Humalogue. Ovo je najbolji lijek kratkog djelovanja. Smanjuje šećer za 15 minuta. Sadrži ljudski inzulin. Održava optimalnu razinu glukoze u trajanju od 3 sata,
- Gensulin N. Lijek srednjeg djelovanja. Snižava glukozu jedan sat nakon primjene 20 sati. Prema uputama ima najmanje nuspojava,
- Lantus. Ovo je dugotrajna vrsta lijekova. Vrijedi 40 sati.
Dijabetes tipa 1 liječi se isključivo inzulinom. Pacijenti s drugom vrstom patologije mogu koristiti tablete ili injekcije.
Oblik kapsule je praktičniji za upotrebu i omogućuje prirodnu kontrolu glukoze. Istovremeno tablete negativno utječu na rad jetre i bubrega.
Pogrešnim odabirom doze postoji rizik od nastanka kardiovaskularnih komplikacija. Injekcije su u tom pogledu sigurnije i moći su 100% zamijeniti funkciju gušterače.
Učinkovitost hormonskog lijeka na tijelu ovisi o mjestu njegove uvođenja. Injekcije hipoglikemijskog sredstva različitog spektra djelovanja izvode se na ne jednom mjestu. Pa gdje mogu ubrizgati pripravke od inzulina?
- Prva zona je trbuh: uz struk, s prijelazom prema leđima, udesno i lijevo od pupka. Apsorbuje do 90% primijenjene doze. Karakteristično je brzo odvijanje djelovanja lijeka, nakon 15-30 minuta. Vrhunac se javlja nakon otprilike 1 sata. Injekcija u ovo područje je najosjetljivija. Dijabetičari ubrizgavaju kratki inzulin u želudac nakon jela. "Da bi smanjili simptome boli, ubodite u potkožne nabora, bliže stranama", endokrinolozi često daju takve savete svojim pacijentima. Nakon što pacijent može početi jesti ili čak napraviti injekciju s hranom, odmah nakon obroka.
- Druga zona su ruke: vanjski dio gornjeg udova, od ramena do lakta. Injekcije u ovo područje imaju prednosti - to je bezbolno. Ali, pacijentu je nezgodno raditi injekciju u ruku sa inzulinskom špricom. Iz ove situacije postoje dva načina: ubrizgavanje inzulina olovkom za šprice ili podučavanje voljenih osoba da daju injekcije dijabetičarima.
- Treća zona su noge: vanjska strana bedara od ingvinalnog do zgloba koljena. Iz zona smještenih na udovima tijela, inzulin se apsorbira do 75% primijenjene doze i odvija se sporije. Početak akcije je za 1,0-1,5 sati. Koriste se za injekcije s lijekom, dugotrajnog (produženog, produženog u vremenu) djelovanja.
- Četvrta zona su lopatice: nalaze se na leđima, ispod iste kosti.Brzina razvijanja inzulina na određenoj lokaciji i postotak apsorpcije (30%) su najniži. Oštrica se smatra neefikasnim mjestom za ubrizgavanje inzulina.
Najbolje bodove sa maksimalnim učinkom je pupčana regija (na udaljenosti od dva prsta). Nemoguće je stalno ubadati na "dobrim" mjestima. Udaljenost između posljednje i nadolazeće injekcije trebala bi biti najmanje 3 cm. Ponavljano ubrizgavanje do prethodne točke dozvoljeno je nakon 2-3 dana.
Ako slijedite preporuke za ubrizgavanje „kratkog“ u stomak i „dugog“ u bedro ili ruku, tada dijabetičar mora istovremeno da radi dvije injekcije. Konzervativni pacijenti radije koriste miješane inzuline (Novoropid mix, Humalog mix) ili samostalno kombiniraju dvije vrste u štrcaljki i prave jednu injekciju na bilo kojem mjestu.
Nisu sve insuline dopuštene da se mešaju jedna s drugom. Mogu biti samo spektri kratkog i srednjeg djelovanja.
Dijabetičari nauče proceduralne tehnike u učionici u specijalizovanim školama, koja je organizovana na bazi odjeljenja za endokrinologiju. Premalo ili nemoćni pacijenti ubrizgavaju ih njihovi najmiliji.
Glavne radnje pacijenta su:
- Prilikom pripreme područja kože. Mjesto ubrizgavanja treba biti čisto. Obrišite, pogotovo trljanje, koži ne treba alkohol. Poznato je da alkohol uništava inzulin. Dovoljno je oprati dio tijela sapunom toplom vodom ili se tušiti (kadu) jednom dnevno.
- Priprema inzulina ("olovka", šprica, bočica). Lijek se mora valjati u vašim rukama 30 sekundi. Bolje ga je uvesti dobro izmiješano i toplo. Birajte i provjerite tačnost doze.
- Izvođenje injekcije. Lijevom rukom napravite pregib kože i umetnite iglu u njen osnovni kut od 45 stupnjeva ili prema vrhu, držeći špricu okomito. Nakon spuštanja lijeka, pričekajte 5-7 sekundi. Možete računati do 10.
Ako iglu brzo uklonite s kože, tada inzulin teče s mjesta uboda, a dio nje ne ulazi u tijelo. Komplikacije inzulinske terapije mogu biti općenite u obliku alergijskih reakcija na tip koji se koristi.
Endokrinolog će pomoći zamijeniti hipoglikemiju prikladnim analogom. Farmaceutska industrija nudi širok spektar proizvoda inzulina.
Lokalna trauma kože nastaje zbog guste igle, unošenja ohlađenog lijeka i lošeg izbora mjesta ubrizgavanja.
U osnovi, ono što pacijent doživi injekcijama smatra subjektivnim manifestacijama. Svaka osoba ima prag osjetljivosti na bol.
Indikacije za terapiju insulinom
Injekcije inzulina često podržavaju žene tijekom trudnoće ako su prije začeća otkrile patologiju.
Osobama koje pate od druge vrste bolesti inzulin se propisuje u oko 30 posto slučajeva. To se događa ako sa dijabetesom tipa 2 utvrde:
- da je tretman nježnijim metodama neefikasan,
- simptomatska nefropatija,
- teška dekompenzacija
- znakovi prividnog nedostatka inzulina (nagli gubitak težine, ketoacidoza),
- zarazne bolesti (najopasnije gnojno-septičke),
- akutni oblici makrovaskularnih komplikacija (srčani udar ili moždani udar),
- niska razina C-peptida u krvi otkrivena na pozadini intravenskog testa pomoću glukagona.
Čitatelja nesumnjivo zanima kada je propisani koji šećer je inzulin?
Medicinska praksa pokazuje da pacijent "sjedi" na ovom lijeku, u pravilu, pet godina nakon dijagnoze bolesti. Štaviše, iskusni endokrinolog će vam uvek tačno reći trenutak prelaska sa tablete na injekciju.
Tada je logično da će nemirni čitatelj postaviti sljedeće pitanje: pa na kraju krajeva, što je bolje, tablete ili inzulin?
Odgovor je relativno jednostavan - sve ovisi o stadiju razvoja bolesti, ili je lakše reći u kojoj se fazi bolest otkriva.
Ako količina glukoze u krvi ne prelazi 8-10 mmol / l, to onda ukazuje da sile β-stanica gušterače još uvijek nisu potpuno iscrpljene, već im je potrebna pomoć u obliku tableta. S ostalim povišenim nivoima šećera propisan je inzulin.
To znači da ako su brojevi premašili oznaku od 10 mmol / l, tada se ne može odustati od gore spomenute terapije. A može biti dugo, ako ne i život.
Iako postoje brojni slučajevi kada odmarane beta ćelije ponovo počinju efikasno da rade i lekar, na zadovoljstvo pacijenta, poništava imenovanje ove vrste terapije.
Upotreba hormona kao liječenja ne zahtijeva posebne vještine i iskustva, pa se preporučuje da se dijabetesima i tipa i tipa 2 ovlada sa praksom ubrizgavanja inzulina.
Međutim, neka pravila inzulinske terapije još ih treba znati i vješto ih provesti.
Danas se više od 30% pacijenata kojima je dijagnosticiran dijabetes daju injekcije insulina. Apsolutne indikacije za terapiju su:
- prva vrsta patologije,
- druga vrsta bolesti, ako: dijeta sa niskim udjelom ugljikohidrata i hipoglikemijski lijekovi nisu djelotvorni, javljaju se štetne reakcije na lijekove, dijagnosticiraju se bolesti krvi, jetra, zatajenje bubrega, žena ima dijete ili doji,
- kombinacija dijabetesa sa upalnim i gnojnim bolestima, infarktom miokarda, anoreksijom,
- teške komplikacije endokrinog poremećaja (neuropatija, sindrom dijabetičkog stopala).
Pravila prehrane
Naučivši da ubrizgavaju dijabetes, kako odabrati lijek i kada to trebate uzeti u obzir glavne točke u liječenju patologije. Nažalost, dijabetes je nemoguće zauvijek riješiti. Dakle, jedini način za povećanje životnog vijeka i minimiziranje komplikacija ubrizgavanja.
Kakvu štetu može učiniti inzulin? Negativna je točka u liječenju šećerne bolesti tipa 2 primjenom hormona. Činjenica je da kad ubrizgate lijek dovodi do skupa viška kilograma.
Dijabetes tipa 2 na inzulinu predstavlja visoki rizik od pretilosti, pa se preporučuje da se pacijent bavi sportom kako bi povećao osjetljivost mekih tkiva. Da bi proces liječenja bio učinkovit, posebna se pažnja posvećuje prehrani.
Ako imate prekomjernu težinu, važno je slijediti niskokaloričnu dijetu, ograničavajući količinu masti i ugljikohidrata na jelovniku. Lijek treba postaviti uzimajući u obzir vašu prehranu, šećer treba mjeriti nekoliko puta dnevno.
Liječenje šećerne bolesti tipa 2 je složena terapija, čija je osnova dijeta i sport, čak i uz stabilizaciju potrebne glikemije putem injekcija.
Podaci o dijabetesu tipa 2 nalaze se u videu u ovom članku.
Tabela br. 9 najbolja je opcija za održavanje razine šećera u prihvatljivim granicama. Dijeta za dijabetes tipa 2 prilično je stroga, ali sa inzulinskom bolešću koja ovisi o insulinu, do izražaja dolazi upravo prehrana. Injekcije ili tablete insulina i lijekovi za snižavanje šećera su dodatne mjere.
Obratite pažnju. U većini slučajeva dijabetičari uče da odbacuju upotrebu hormona dok se pankreas može nositi s proizvodnjom inzulina.
Samo s teškim stadijem patologije, potrebno je hitno započeti značajno povećanje koncentracije šećera, hormonsku terapiju. Što se pacijent točnije pridržava prehrambenih pravila, duže možete odgoditi početak svakodnevne proizvodnje inzulina.
Opći principi ishrane
Kod dijabetesa tipa 2 važno je strogo slijediti upute, slijediti pravila kuhanja:
- iz prehrane isključite imena šećera,
- Da biste kompotima, čaju, voćnom pireju, žele dodali ugodan okus, koristite supstitucije šećera: sorbitol, ksilitol, fruktozu, steviju. Doziranje - prema uputi liječnika,
- kuhati na pari, kuhati, peći,
- zamijenite životinjske masti i margarin biljnim uljima. Slana slanina i čvarci, koje mnogi vole, su zabranjeni.Nezaslađeni puter je redak i malo ga se jede,
- pridržavajte se ishrane: istovremeno sjedite za stolom, ne preskačite sljedeći obrok,
- trebate unositi najmanje jedan i po litra tečnosti dnevno,
- odbiti prženu, dimljenu vrstu hrane, peciva, kiseli krastavci i kiseli krastavci, višak soli, konzervirano povrće i voće,
- optimalna energetska vrijednost dnevne prehrane je od 2400 do 2600 kilokalorija,
- svakako računajte jedinice kruha, jedite hranu s niskim glikemijskim i inzulinskim indeksom. Na web stranici možete pronaći tablice za dijabetičare, čija uporaba izbjegava povećanje koncentracije glukoze,
- primaju spore ugljikohidrate (mekinje, žitarice, tjestenine napravljene od durum pšenice, zobene kaše, voća). Odbijte manje korisne, „brze“ ugljene hidrate. Halva, kolačići, šećer, pite, kolači, knedle, džem, džem štetni su za dijabetičare. Ne možete jesti slatkiše, kafiće, mleko i belu čokoladu. Crna sorta čokolade sa 72% kakaa rijetko je dozvoljena, u malim količinama: GI - samo 22 jedinice,
- češće jesti voće i povrće bez termičke obrade. U pečenoj i kuvanoj hrani povećava se GI vrijednost što negativno utječe na razinu šećera. Na primjer, sirova šargarepa: Gl - 35, kuhana - već 85, svježe marelice - 20, konzervirano voće sa šećerom - 91 jedinica,
- jesti krompir u „uniformama“: GI je 65. Ako dijabetičar odluči jesti čips ili pomfrit, šećer se aktivnije povećava: glikemijski indeks tijekom prženja povećava se na 95 jedinica.
Dozvoljeni proizvodi
Uz dijabetes bilo koje vrste, osim terapije inzulinom, za pacijenta je važno da slijedi dijetu. Principi terapijske ishrane slični su kod pacijenata sa različitim oblicima ove bolesti, ali još uvijek postoje neke razlike. Kod pacijenata sa dijabetesom ovisnim o insulinu, prehrana može biti obimnija, jer oni primaju ovaj hormon izvana.
Uz optimalno odabranu terapiju i dobro kompenziran dijabetes čovjek može pojesti gotovo sve. Naravno, govorimo samo o zdravim i prirodnim proizvodima jer su praktična hrana i bezvrijedna hrana isključeni za sve pacijente. Istovremeno, važno je pravilno davati inzulin dijabetičarima i biti u mogućnosti pravilno izračunati količinu potrebnog leka u zavisnosti od volumena i sastava hrane.
Osnova prehrane pacijenta s dijagnozom metaboličkih poremećaja treba biti:
- Svježe povrće i voće s niskim ili srednjim glikemijskim indeksom,
- mliječni proizvodi s malo masti,
- žitarice sa sporim ugljikohidratima u sastavu,
- dijetalno meso i riba.
Dijabetičari liječeni inzulinom ponekad mogu priuštiti hljeb i neke prirodne slatkiše (ako nemaju komplikacija bolesti). Pacijenti s drugom vrstom dijabetesa trebali bi pridržavati strože prehrane, jer je u njihovoj situaciji upravo prehrana osnova liječenja.
Značajke uvođenja inzulina i izračunavanje njegove doze za trudnice

Dugi niz godina neuspješno se bore sa DIJABETOM?
Voditeljica Instituta: „Bićete zapanjeni koliko je lako izliječiti dijabetes uzimajući ga svakodnevno.
Tijekom gestacije, ženina razina šećera u krvi može se popeti na tolike granice da je potrebno trenutno trenutno liječenje inzulinom. Tokom trudnoće ova mjera nije potrebna, jer je često moguće ograničiti se na uzimanje tableta i strogu dijetu (tablica br. 9). Ako se bez ovog hormona gušterača buduće majke ne može nositi s opterećenjem, potrebno joj je pomoći s inzulinom kako ne bi došlo do štete za dijete. Tokom trudnoće inzulin je najbolji način za stabilizaciju šećera u krvi, čak i ako prije toga žena nije napravila nijednu injekciju ovog hormona.
Značajke upotrebe inzulina tokom trudnoće
U tom je razdoblju za žene važno da održavaju šećer u granicama normale.Liječnici su si postavili cilj terapije postići takav nivo kao u trudnica bez ove bolesti.
- Stalne konsultacije buduće majke od strane ljekara, nutricionista, endokrinologa, ginekologa.
- Obavezno vježbanje, one bi trebale biti izvedive, bez upotrebe pretjeranog napora, te ne bi smjeli biti snažnih emocionalnih previranja.
- Podnošenje svih potrebnih testova za utvrđivanje nivoa glikoziliranog hemoglobina, testovi očiju (dijabetes često utječe na njegovu ozbiljnost).
Tijekom trudnoće inzulin se propisuje vrlo pažljivo, jer je važno odabrati pravi lijek i njegovu dozu. Prilikom propisivanja ovog lijeka trudnicama liječnik uzima u obzir težinu buduće majke i pojam za nošenje djeteta.
- 1. tromjesečje - 0,6 jedinica po kilogramu mase,
- 2. tromjesečje - 0,77 jedinica / kg,
- 3. tromjesečje - 0,8 jedinica / kg.

Postoje i principi za primenu ovog hormona. Za dobrobit žene bolje je koristiti 2/3 dnevne doze prije prvog obroka. Preostali lijek mora se primijeniti prije večere. Neki od inzulina ubrizganih ujutro djeluje kao kratki hormon, ostatak doze dugoročno djeluje na organizam. Posebno se ističu porođaji. U procesu rođenja inzulin se propisuje u frakcijskim dozama, dok postoji stalno praćenje nivoa šećera u krvi. Da ne biste opteretili unutrašnje organe tokom porođaja, bolje je uvesti prvu četvrtinu doze u prvu dozu. Ali ako se primijeni ova doza, moraju se davati 2-3 jedinice nakon svakih sat vremena. Uvođenje se događa zajedno sa otopinom 5% glukoze (100-150 ml). U ovom se slučaju mora kontrolirati razina šećera u krvi. Čak i nakon trudnoće, čim se beba rodila, potreban je inzulin dva do tri puta manje nego prije. Nekoliko dana nakon rođenja (do 5 dana), ženi treba početi ubrizgavati dugo djelujući inzulin.
Klasa trudnoće i inzulin
Ljekari su klasificirali razvoj bolesti kod žena koje rađaju djecu. Postoje određene klase koje određuju vrijeme razvoja bolesti i pridruženih problema.
| Klasa | Definicija | Kako ubrizgati lijek? |
| A1 | Dijabetes koji nastaje nakon začeća bebe | U liječenju se koristi samo dijeta |
| A2 | Gestacijski dijabetes | Lijekovi u obliku tableta se otkazuju, i prije trudnoće žena se prebacuje na inzulin. Ovisno o težini i trajanju, propisan je hormon: 1 tromjesečje - 0,6 * kg (na primjer, s težinom od 58 kg, prva doza u 2,5 mjeseca trebala bi biti 34,8 jedinica), 2 tromjesečja - 0,7 * kg, 3 trimestra - 0,8 * kg. Ako je težina mala, tada su ti koeficijenti 0,4, 0,5, 0,6. |
| In | Dijabetes se javio prije trudnoće u dobi iznad 20 godina, njegovo trajanje je manje od 10 godina | |
| Sa | Dijabetes se javio prije trudnoće u dobi od 10-19 godina ili traje 10-19 godina. | Od samog početka nošenja bebe, razina šećera mjeri se 4 puta na dan. To bi trebalo biti 30-40 minuta prije obroka. Inzulin tokom trudnoće bira se s posebnom pažnjom, uzimajući u obzir očitavanje glukoze sat vremena nakon obroka. |
| D | Bolest prije trudnoće traje više od 20 godina ili je nastala do 10 godina. | |
| F | Bolest prije trudnoće, praćena nefropatijom | |
| R | Dijabetes prije trudnoće javlja se s proliferativnom retinopatijom | |
| RF | Bolest prije trudnoće, praćena nefropatijom ili retinopatijom | |
| H | Bolest prije trudnoće, pojava koronarne bolesti srca | |
| T | Bolest prije trudnoće, transplantacija bubrega. |
 Ponekad se dogodi da izračunata doza nije prikladna za ženu. U tom je slučaju dovoljno prilagoditi prehranu, a ne odmah ubrizgati inzulin polovinu potrebne doze. Pitanja promjene doze i režima lijeka odlučuju se strogo s liječnikom i nutricionistom. Tako da buduća majka noću ne ugrožava svoju bebu, večerašnja primjena hormona trebala bi biti ovako: prije večere ubrizgavajte inzulin kratkog djelovanja, nakon užine noću, bolje je koristiti lijekove srednjeg trajanja.
Ponekad se dogodi da izračunata doza nije prikladna za ženu. U tom je slučaju dovoljno prilagoditi prehranu, a ne odmah ubrizgati inzulin polovinu potrebne doze. Pitanja promjene doze i režima lijeka odlučuju se strogo s liječnikom i nutricionistom. Tako da buduća majka noću ne ugrožava svoju bebu, večerašnja primjena hormona trebala bi biti ovako: prije večere ubrizgavajte inzulin kratkog djelovanja, nakon užine noću, bolje je koristiti lijekove srednjeg trajanja.
Koje lijekove odabrati za trudnice?
Često žene koje očekuju bebe pitaju da li je inzulin štetan dok nose bebe? Postoje lijekovi koji su strogo zabranjeni u ovom periodu.
- Humalog - ultra kratko djelujući inzulin, počinje djelovati nakon 10 minuta.Sa visokim šećerom, lijek ima učinak u prosjeku 4 sata.
- Iletin II Regular je hormon kratkog djelovanja koji se koristi s drugim lijekovima sa dugoročnim učinkom na razinu šećera. U 1. tromjesečju ženina potreba za tim opada, stoga samo liječnik odlučuje kako ubrizgati ovaj lijek tijekom cijelog vremena dok se beba rodi.
- Insuman Bazal je inzulinsko djelovanje srednjeg trajanja, vrhunac djelovanja počinje nakon 4-6 sati. Ovaj lijek se aktivno koristi tokom trudnoće, jer hormon ne prodire kroz placentarnu barijeru. U kojoj fazi trudnoće i koja doza lijeka se može koristiti, odlučuje ginekolog i endokrinolog.
- Humodar je prosječno trajanje ovog lijeka, može se upotrebljavati tokom trudnoće jer ne predstavlja nikakvu prijetnju za bebu.
- Levemir - odnosi se na lijekove dugog djelovanja. Inzulin dodijelite u ovom obliku često, jer je najsličniji ljudskom insulinu. Učinak na glukozu bio je 24 sata. Počinje aktivno djelovati u 1-1,5 sati nakon injekcije.
Nakon vaganja prednosti i nedostataka, trebali biste odabrati lijek kod ginekologa i endokrinologa. Specijalist prilagođava dozu ovisno o težini i gestacijskoj dobi žene. Koji je lijek propisan, to treba koristiti prije prilagodbe doze u vezi s porođajem ili dojenjem.
Injekcije dijabetesa
- 1 Postojeće vrste inzulina
- 2 Da li je moguće odbiti injekcije tokom liječenja?
- 3 Brzina koncentracije inzulina
- 4 Kako čuvati inzulin?
- 5 Kako dati injekcije dijabetičarima?
- 6 Trajanje
Za održavanje ravnoteže šećera u krvi potrebno je cijelog života raditi injekcije inzulina, pa bi pacijenti tom postupku trebali pristupiti ozbiljno i odgovorno. Da bi liječenje imalo potreban učinak, trebate odabrati pravi lijek, dozu i način ubrizgavanja, inače ćete se morati suočiti sa komplikacijama. I ubrizgavanje ubrizgavanja nije tako strašno kako se čini na prvi pogled. Glavna stvar je izvršiti manipulaciju pravilno.

Postojeće vrste inzulina
Inzulin je hormon koji se proizvodi u beta ćelijama gušterače. Kod pacijenata koji imaju dijabetes, šećer uništava ove stanice, što izaziva nedostatak hormona u tijelu, a pacijenti su prisiljeni umjetno ga ubrizgati. Injekcije za dijabetes ne mogu samo olakšati tok bolesti, već također u potpunosti ukloniti neugodne simptome. Glavna stvar je odabrati pravi lijek. Ovisno o podrijetlu, razlikuju se sljedeće vrste inzulina:
- Stoka. Sintetizira se iz stanica gušterače goveda i može izazvati alergijsku reakciju. Ova vrsta uključuje lijekove „Ultralent“, „Insulrap GPP“, „Ultralent MS“.
- Svinjetina. Sastav je najbliži ljudskom, ali još uvijek može da izazove alergijske simptome. Najčešći lijekovi od svinjskog inzulina su Insulrap SPP, Monodar Long, Monosuinsulin.
- Genetski inženjering. Dobiva se iz gušterače svinja ili E. coli. Većina hipoalergenih. Koristi se u sredstvima "Humulin", "Insulin Actrapid", "Protafan", "Novomiks".
Vratite se na sadržaj
Da li je moguće odbiti injekcije tokom liječenja?
 Sa povišenim šećerom u krvi ljudi često osjećaju bolove u zglobovima.
Sa povišenim šećerom u krvi ljudi često osjećaju bolove u zglobovima.
Što je viša razina glukoze u krvi, neugodniji i svjetliji izraženi su simptomi bolesti: osjećaj žeđi, suha usta, prekomjerno povećavanje kilograma ili nenormalno mršavljenje, glavobolja i bolovi u zglobovima. Injekcije inzulina gotovo odmah uklanjaju ove manifestacije i čini se da doista zacjeljuju, mada samo privremeno olakšavaju tijek bolesti.
Potreba za inzulinom nakon početka primjene stvarno se smanjuje, a efekt iscjeljenja može trajati i do 30 dana. Ovaj se period tajno naziva "medeni mesec".No, uprkos lijepom imenu, ova faza bolesti može dovesti do ozbiljnih komplikacija i patologija ukoliko pacijenti ne nastave injekcije na vrijeme.
Korištenjem pravilne prehrane s niskim udjelom ugljikohidrata, medeni se mjesec može produžiti na 60 ili više dana, a ako kombinirate dijetu sa smanjenim dozama inzulina, bolest već godinama neće iznervirati neugodne simptome. Ispravna prehrana i doza se odabiru i zatim stalno ažuriraju od strane liječnika. Dužnost dijabetičara je stalno nadzirati razinu šećera uz pomoć posebnih kućnih brzih testova, strogo se pridržavati dijeta i ne propustiti injekcije. Potpuno biste trebali napustiti „sportske“ dodatke prehrani, poput Dekstroze. Ti se dodaci (aditivi u hrani) brzo apsorbuju, pretvarajući se u dodatni šećer ili glukozu. U zdravih ljudi „Dekstroza“, kada se prekorači doza, može izazvati gojaznost, a kod dijabetičara može izazvati teške komplikacije koje mogu dovesti do nepovratnih patologija organa.
Vratite se na sadržaj
Brzina koncentracije inzulina
Za odraslu zdravu osobu norma inzulina kreće se od 3 do 30 µU / ml (ili do 240 pmol / l). Za djecu mlađu od 12 godina, ovaj pokazatelj ne smije prijeći prag od 10 µU / ml (ili 69 pmol / l). Dijabetičari žive s niskim nivoom inzulina i umjetno nadoknađuju to. Imunomodulatori mogu takođe olakšati proizvodnju inzulina, posebno tokom prehlade i zaraznih bolesti, što može poboljšati imunitet. Stoga, zajedno sa inzulinom, dijabetičari tijekom pridruženih bolesti ubrizgavaju "Timalin" ili bilo koji drugi modulator u obliku injekcija.
Vratite se na sadržaj
Kako čuvati inzulin?
 Razvijene bočice s lijekom treba čistiti daleko od direktne sunčeve svjetlosti.
Razvijene bočice s lijekom treba čistiti daleko od direktne sunčeve svjetlosti.
Neotvorene bočice i ampule s insulinom čuvaju se u hladnjaku. Kada se lijek otvorio ili iz nekog drugog razloga izgubio nepropusnost pakiranja, mora se čuvati na sobnoj temperaturi, na suhom mjestu, zaštićenom od direktne sunčeve svjetlosti. Ako se injekcija vrši iz posuda koje su upravo izvađene iz hladnjaka, morate pričekati 10-15 minuta dok lijek ne postigne sobnu temperaturu, u protivnom njegov učinak može biti nepravilan.
Vratite se na sadržaj
Kako dati injekcije dijabetičarima?
Mnogi pacijenti dobivaju komplikacije ne zbog svoje nesklonosti ubrizgavanja inzulina, već zbog straha od injekcija kao vrste terapije. Ako se injekcije ubrizgavaju pogrešno, tada se pored bolova dobivaju i hematomi na mjestu ubrizgavanja. Da bi se to spriječilo postoji posebna tehnika davanja inzulina. Pogodan je za dijabetičare tipa 1, jer su ovisniji o insulinu, pa su korisni kod dijabetesa tipa 2, kada pacijent ima prehladu ili druge infekcije koje povećavaju opterećenje beta stanicama u gušterači. Za dijabetes je potrebno ubrizgati injekcije bez obzira na starosnu dob, tako da je važno da naučite kako to pravilno raditi od djetinjstva.
Inzulin se daje supkutano. Dobra mjesta za injekcije, zbog brze apsorpcije lijeka, su:
- vanjske strane bedara
- vanjske površine ramena
- želudac i pupčana regija,
- gornji glutealni segment.
 Izvođenje manipulacija na trbuhu.
Izvođenje manipulacija na trbuhu.
Ovi dijelovi tijela sadrže najveći sloj masnog tkiva, što znači da su optimalno prilagođeni za potkožne injekcije jer je rizik od ulaska u mišićno tkivo minimiziran. Zbog toga je za dijabetičara bolje dati injekcije u želudac. Za pravilno davanje lijeka potrebno je palcem i kažiprstom uhvatiti pregib kože, umetnuti iglu u nju i brzo uvesti lijek pritiskom na klip špriceva. Bolje je ukloniti iglu ne odmah, već nakon nekoliko sekundi, tada neće biti hematoma. Ako se opazi bol, uzmite lijekove protiv bolova, na primjer, "Ali Shpa". Špricevi za jednokratnu upotrebu sa kratkom iglom su najprikladniji.Pri ponovnoj upotrebi šprice, polimerizacija inzulina je velika, lijek možda neće raditi.
Ne možete miješati više lijekova u jednoj dozi, jer će rezultat takve injekcije biti nepredvidiv.
Vratite se na sadržaj
Datum isteka
Ovisno o vremenu djelovanja, razlikuje se nekoliko vrsta inzulina - od ultrabrzih do produženih. Inzulin bez vrha popularan je u grupi lijekova dugog djelovanja. Ne uzrokuje neugodnosti pacijentima koji su osjetljivi na injekcije i praktično ne izaziva nuspojave. Popularni lijekovi ove vrste su Levemir, Lantus. Pacijentima koji teško podnose injekcije pripisuju kombinirana sredstva, čiji učinak počinje nakon 30 minuta i traje do 15 sati. Općenito postoje četiri glavne vrste inzulina po vremenu aktivacije:
| Nema štetnih efekata na jetru s bubrezima Dobre anaboličke performanse Kratki kurs s brzim rezultatima Nema androgeni uticaj na ljudsko telo Visok kvalitet prodanog hormona, minimalan broj falsifikata na tržištu droga Dobro djeluje sa anaboličkim steroidima i peptidima. Ne utiče na potenciju Široka dostupnost sredstava Uzimanje lijeka nema posljedice za tijelo, sportaš ne treba naknadnu terapiju Manje nuspojave ako se pravilno uzima Slaba manifestacija odstupanja nakon hormonalnog kursa | Doprinosi debljanju Provocira hipoglikemiju kod koje koncentracija šećera u krvi opada na vrijednosti ispod 3,5 mmol / l Za alat je predviđen kompliciran postupak prijema |
Proizvod ima 4 puta više prednosti u odnosu na nedostatke, što ga čini najučinkovitijim pri izradi bodibildinga.
Nuspojava
Često je nuspojava uzimanja inzulina kod bodybuilders hipoglikemija.
- obilno znojenje

- grčevi u udovima
- poremećaji u prostornoj orijentaciji,
- u obliku zamagljene svijesti
- poremećena koordinacija
- u obliku snažnog osjećaja gladi,
- u obliku nesvesti.
Uz ove simptome potreban je hitan unos glukoze u bilo kojem obliku. Dovoljno je da čovjek pojede slatkiše. Sportaši koji koriste lijek moraju stalno pratiti koncentraciju šećera u krvi i održavati ga na istoj razini.
U rijetkim slučajevima, osoba može osjetiti alergiju na inzulin. U recenzijama nekih sportaša o uzimanju inzulina naznačeni su periodično manji slučajevi jakog svrbeža na mjestu uboda.
Dugotrajno uzimanje tvari s vremenom izaziva značajno smanjenje njezine proizvodnje od strane gušterače kod ljudi. Do toga dolazi i zbog visokih hormonskih doza. Iz tog razloga, sportašima se ne preporučuje ubrizgavanje inzulina s produženim djelovanjem.
Kurs za upis
 Kako uzimati inzulin? Kurs injekcija inzulina predviđen je za najviše jedan ili dva mjeseca. Nakon toga sportaš mora napraviti pauzu. Za to vrijeme, obnavljaće se njegova vlastita proizvodnja hormona u tijelu.
Kako uzimati inzulin? Kurs injekcija inzulina predviđen je za najviše jedan ili dva mjeseca. Nakon toga sportaš mora napraviti pauzu. Za to vrijeme, obnavljaće se njegova vlastita proizvodnja hormona u tijelu.
Uz pravilno poštivanje režima za cjelovite mjesečne ili dvomjesečne tečajeve pitchinga, dobije se do 10 kg mišićne mase.
Prilikom uzimanja tvari ne može prijeći propisanu granicu. Tokom dana dopuštena je maksimalna doza od 20 jedinica inzulina. Prekoračenje ovog pokazatelja prepuno je ozbiljnih posljedica po zdravlje ljudi.
Prijem hormona se vrši prema pravilima:
- svaki tečaj započinje minimalnom dozom od 1-2 jedinice,
- doziranje se postepeno povećava bez oštrog povećanja jedinica (zabranjeno je odmah prebacivanje sa 2 jedinice na 4 ili više),
- postepeno povećanje doze trebalo bi završiti na oko 20 jedinica,
- unošenje više od 20 jedinica lijeka tokom dana zabranjeno je.
Primjena hormona u prvim fazama provodi se s pomnim praćenjem vlastitog zdravlja i šećera u krvi.
Za hormon je utvrđeno nekoliko opcija za učestalost njegove primjene:
- uzima se svaki dan
- injekcije se rade svaka 2 dana,
- injekcije se rade dva puta dnevno.
Sva tri oblika tečaja u sportu su dozvoljena. Svaka od njih razlikuje se u količini dane supstance i ukupnom trajanju kursa. Uz dnevni prijem, trajanje kursa nije duže od mjesec dana. Isto trajanje utvrđeno je injekcijama dva puta dnevno. Dvomjesečni kurs je optimalan ako bodybuilder svaki drugi dan ubrizgava neki hormon.
Dodatni pozitivni učinak hormonske injekcije odmah nakon treninga rezultat je znatnog smanjenja šećera u krvi. Tjelesna aktivnost dovodi do hipoglikemije, njezin učinak pojačan je ubrizgavanjem inzulina. Kao rezultat svega toga, sportaš aktivno proizvodi hormon rasta koji ima blagotvorno djelovanje na mišićnu masu.
U druge sate ne preporučuje se unošenje tvari u tijelo.
Ako se trening propisuje svaki drugi dan, tada je shema davanja lijekova sljedeća:
- na dan slobodnog od treninga, injekcija se radi ujutro prije doručka,
- na dan treninga se daje injekcija odmah nakon treninga snage,
- slobodnog dana daje se injekcija hormona Actrapid, koji ima kratko djelovanje,
- na dan treninga - hormon Novorapid, koji ima ultrahortni efekat.
Detaljnije o šemama recepcije isulina u video materijalu:
Potreba za inzulinom izračunava se na temelju omjera: 1 jedinica hormona odgovara 10 grama ugljikohidrata.
Zabranjeno je ubrizgavati tvar prije povećane fizičke aktivnosti i prije spavanja.Nakon unošenja supstance, sportašu je potrebna velika količina proteina zajedno sa ugljenim hidratima.

 Insulin se koristi u izgradnji tijela kao hormon s jakim anaboličkim učinkom.
Insulin se koristi u izgradnji tijela kao hormon s jakim anaboličkim učinkom.