Infuzijski rastvor glukoze 200 mg
Indikacije za primenu:izračunajte dozu inzulina uvođenjem otopine glukoze.
Cilj treninga
- izračunati dozu inzulina količinom glukoze u otopini.
Oprema materijala:
- letak za intenzivno posmatranje pacijenta,
- boca sa 20% -tnom otopinom glukoze,
Hitna pomoć kod hiperglikemijske kome
Indikacije za primenu: hitna pomoć.
Oprema materijala:
1. Set protiv sprečavanja
2. Sterilne špriceve za injekcije, jednokratni sustavi za intravenozno davanje tekućine, bi-x sa sterilnim materijalom i instrumentima.
3. Insulin kratko delujućeg insulina.
4. Izotonični rastvor.
5. Metazon ili norepinefrin.
6. Uložak, salvete, pincete, pelene, krzno.
Hitna pomoć kod uremičke kome
Indikacije za primenu: hitna pomoć.
Oprema materijala:
1. Set protiv sprečavanja
2. Sterilne špriceve za injekcije, jednokratni sustavi za intravenozno davanje tekućine, bi-x sa sterilnim materijalom i instrumentima.
3. Nosač, pincete, maramice, gumene rukavice, gumeni jastuk, jastuk.
4. Lijekovi: glukoza 40%, 5%, vitamin C, prednizon, otopina sode, izotonična otopina natrijum-hlorida, atropin, droperidol.
5. Oprema za ispiranje želuca, postavljanje klistira za čišćenje.
Karotidni otkucaji srca
Indikacije za primenu: otkriti znakove kliničke smrti
Cilj treninga
Biti u stanju
- utvrditi prisustvo pulsa na karotidnoj arteriji
| № | Etapi | Zmist | Obrazloženje |
| 1. | Početna priprema za akciju | 1. Žrtva leži na tvrdoj podlozi. 2. Izbjegavati kontakt s krvlju i drugim sekrecijama žrtve | Vodite računa o ličnoj sigurnosti. |
| 2. | Glavni | 3. Postavite četiri prsta duž bočne površine zahvaćenog vrata, u utor između sakosa i sternokleidomastoidnog mišića i odredite puls | Pronađite projekciju karotidne arterije |
| 3. | Konačni završetak | 4. Uočite odsutnost pulsa |
Niste pronašli ono što tražite? Koristite pretragu:
Najbolje izreke:Samo san dovodi studenta do kraja predavanja. Ali tuđe hrkanje odlaže ga. 8567 - | 7389 - ili pročitajte sve.
Onemogući adBlock!
i osvježite stranicu (F5)
stvarno treba
Infuzijska otopina glukoze, 200 mg / ml i 400 mg / ml
Hemijsko ime. D - (+) - glukopiranoza
Opće karakteristike. Lijek je bezbojna ili blago žućkasta bistra otopina
Sastav lijeka.
200 mg / ml
400 mg / ml
0,1 M rastvor solne kiseline
Voda za injekcije
Obrazac za puštanje Infuzijski rastvor
Farmakoterapijska grupa. Rastvori za intravensku primenu. Rješenja za parenteralnu prehranu.
PBX kod. B05BA03
Farmakološka svojstva
Farmakodinamika Zamjena plazme, rehidratacija, metabolizam i detoksikacija. Mehanizam djelovanja je rezultat ugradnje glukoze u supstrat u procesima metabolizma energije (glikoliza) i plastike (transaminacija, lipogeneza, sinteza nukleotida).
Sudjeluje u različitim metaboličkim procesima u tijelu, pojačava redoks procese u tijelu, poboljšava antitoksičnu funkciju jetre. Glukoza, ulazeći u tkiva, fosforilira, pretvarajući se u glukoza-6-fosfat, koji je aktivno uključen u mnoge dijelove tjelesnog metabolizma. Uz metabolizam e-glukoze u tkivima
oslobađa se značajna količina energije koja je potrebna za život tijela.
400 mg / ml otopine glukoze je hipertonično u odnosu na krvnu plazmu, a ima povećanu osmotsku aktivnost. Kada se daje intravenski, povećava izlaz tkivne tekućine u vaskularni krevet i zadržava ga u njemu. Povećava diurezu, povećava izlučivanje toksičnih tvari mokraćom, poboljšava antitoksičnu funkciju jetre.
Kada se razredi u izotonično stanje (50-100 mg / ml rastvora), on nadoknađuje volumen izgubljene tečnosti, održava volumen cirkulirajuće plazme.
za rastvor od 200 mg / ml - 1278 mOsmol / kg,
za rastvor od 400 mg / ml - 2989 mOsmol / kg.
Farmakokinetika Kada se daje intravenski, rastvor glukoze brzo napušta vaskularni krevet. Transport do ćelije reguliše insulin. Tijelo se podvrgava biotransformaciji
duž heksofosfatnog puta - glavnog puta energetskog metabolizma s stvaranjem makroergičnih spojeva (ATP) i pentos fosfatnog puta - glavnog puta plastičnog metabolizma s stvaranjem nukleotida, aminokiselina, glicerola.
Molekuli glukoze koriste se u procesu snabdijevanja energijom tijela.
Glukoza koja ulazi u tkiva fosforilira, pretvarajući se u glukoza-6-fosfat, koji se nakon toga uključuje u metabolizam (krajnji proizvodi metabolizma su ugljični dioksid i voda). Lako prodire kroz histohematološke barijere u svim organima i
U potpunosti se apsorbuje u tijelu, ne izlučuje bubrezima (pojava u urinu je patološki znak).
Indikacije za upotrebu
Doziranje i primjena
Prije uvođenja, liječnik je dužan obaviti vizualni pregled polimernog spremnika s lijekom. Otopina treba biti prozirna, ne sadrži suspendovane čestice ili sediment. Lijek se smatra prikladnim za upotrebu u prisutnosti etikete i održavanju nepropusnosti paketa.
Hipertonične otopine se daju intravenski.
Doziranje ovisi o dobi, tjelesnoj težini i stanju pacijenta.
200 mg / ml rastvor se daje intravenski, kap po kap, brzinom do 30-40 kapi / min (1,5-
2 ml / min), što odgovara otprilike 120 ml / sat. Maksimalna dnevna doza za odrasle je 500 ml.
400 mg / ml otopina ubrizgava se intravenski brzinom do najviše 30 kapi / min
(1,5 ml / min), što odgovara otprilike 48 ml / sat. Maksimalna dnevna doza za odrasle je 250 ml.
Kad se razrijedi do 100 mg / ml otopine, najveća brzina infuzije je do 60 kapi / min,
zapremina - 500 ml / dan. Kad se razrijedi do 50 mg / ml otopine, najveća brzina infuzije je do 150 kapsula / min, zapremina primjene je do 2 l / dan.
Za potpuniju asimilaciju glukoze koja se daje u velikim dozama, inzulin se propisuje istodobno s njom u količini od 1 jedinice inzulina na 4-5 g glukoze. Bolesnicima sa dijabetesom glukoza se daje s oprezom pod nadzorom šećera u krvi i urina.
Neželjene reakcije
Neželjene reakcije koje se mogu javiti uslijed unošenja otopine glukoze od 200 i 400 mg / ml,
Nuspojave na mjestu ubrizgavanja: bol na mjestu ubrizgavanja, iritacija vena, flebitis, venska tromboza,
Poremećaji iz endokrinog sistema i metabolizma: hiperglikemija, hipokalemija, hipofosfatemija, hipomagnezemija, acidoza,
Poremećaji probavnog trakta: polidipsija, mučnina,
Opće reakcije tijela: hipervolemija, alergijske reakcije (vrućica, kožni osipi, angioedem, šok).
U slučaju neželjenih reakcija, primjenu otopine treba prekinuti, procijeniti stanje pacijenta i pružiti pomoć. Ostalo rješenje treba zadržati za naknadnu analizu.
Kontraindikacije
Otopina glukoze od 200 i 400 mg / ml kontraindicirana je kod pacijenata sa:
- intrakranijalna i intraspinalna krvarenja, osim stanja povezanih sa hipoglikemijom,
- jaka dehidracija, uključujući alkoholni delirijum,
- preosjetljivost na dekstrozu i druge komponente lijeka,
- Dijabetes melitus i druga stanja praćena hiperglikemijom.
Nemojte davati lijek istovremeno sa lijekovima u krvi.
Trudnoća i dojenje
Upotreba lijeka za trudnice s normoglikemijom može uzrokovati fetalnu hiperglikemiju, metaboličku acidozu. Ovo posljednje je važno uzeti u obzir, pogotovo kada je fetalni poremećaj ili hipoksija već posljedica drugih perinatalnih faktora.
Uticaj na sposobnost upravljanja vozilima i potencijalno opasnim mašinama.
Predoziranje
Uz predoziranje lijeka, razvija se hiperglikemija, glukozurija, porast osmotskog krvnog pritiska (do razvoja hiperglikemijske hiperosmolarne kome), hiperhidratacija, neravnoteža elektrolita. U tom se slučaju lijek ukida i propisuje se brzo djelovanje inzulina brzinom od 1 jedinice za svakih 0,45 - 0,9 mmol glukoze u krvi dok se ne dosegne razina glukoze u krvi od 9 mmol / l.
Nivo glukoze treba postepeno smanjivati. Istovremeno s imenovanjem inzulina provodi se infuzija uravnoteženih fizioloških otopina.
Po potrebi se propisuje simptomatsko liječenje.
Posebna uputstva
Pri korištenju lijeka potrebno je pratiti vodno-elektrolitnu ravnotežu i nivo glukoze u krvnom serumu.
Uz dugotrajnu intravensku upotrebu lijeka, potrebno je kontrolirati nivo šećera u krvi.
Ne preporučuje se propisivanje otopine glukoze u akutnom periodu teške traumatične ozljede mozga, u slučaju akutnog poremećaja moždane cirkulacije, jer lijek može povećati oštećenje moždanih struktura i pogoršati tok bolesti (osim slučajeva korekcije hipoglikemije).
Uz hipokalemiju, uvođenje otopine glukoze mora se kombinirati sa korekcijom nedostatka kalija (za opasnost od povećane hipokalemije).
Za bolji unos glukoze u normoglikemijskim uvjetima, preporučljivo je kombinirati primjenu lijeka s primjenom (potkožnog) brzo djelujućeg inzulina brzinom od 1 jedinice na 4-5 g glukoze (suhe tvari).
Ne koristite otopinu supkutano i intramuskularno.
Rastvor glukoze se ne sme primenjivati brzo ili duže vreme. Ako se tijekom primjene pojave zimice, primjenu treba odmah prekinuti. Da biste spriječili tromboflebitis, treba polako ući kroz velike vene.
S zatajivanjem bubrega, dekompenziranim zatajivanjem srca, hiponatremijom, potrebna je posebna pažnja prilikom propisivanja glukoze, praćenja centralne hemodinamike.
Sadržaj spremnika može se koristiti samo za jednog pacijenta, nakon kršenja nepropusnosti spremnika, neiskorišteni dio sadržaja u spremniku treba odbaciti.
Interakcija s drugim lijekovima
Otopine glukoze 200 i 400 mg / ml ne smiju se davati u istoj štrcaljki s heksametilenetraminom, jer je glukoza snažno oksidirajuće sredstvo. Ne preporučuje se miješanje alkalnih otopina u istoj štrcaljki: s općim anesteticima i hipnoticima, jer se smanjuje njihova aktivnost, otopine alkaloida, inaktivira streptomicin, smanjuje učinkovitost nistatina.
Pod utjecajem tiazidnih diuretika i furosemida, tolerancija na glukozu opada. Inzulin potiče ulazak glukoze u periferna tkiva, potiče stvaranje glikogena, sintezu proteina i masnih kiselina. Otopina glukoze smanjuje toksične efekte pirazinamida na jetru. Uvođenje velike količine otopine glukoze doprinosi razvoju hipokalemije, što povećava toksičnost istodobno korištenih lijekova digitalisa.
Pravila i uslovi skladištenja. Čuvati na temperaturama od 5 ° C do 30 ° C. Čuvati van dohvata dece.
Datum isteka. 2 godine Ne koristiti nakon isteka roka valjanosti.
Uvjeti odmora. Po receptu.
Pakovanje. 100 ml, 250 ml i 500 ml u polimernim posudama za infuzijske otopine.
Svaki polimerni spremnik, zajedno s uputama za medicinsku upotrebu, stavlja se u prozirnu plastičnu vrećicu.
Za bolnice: svaki polimerni spremnik stavi se u prozirnu plastičnu vrećicu i stavi zajedno s uputama za medicinsku primjenu u količini koja odgovara broju polimernih spremnika, u valovite kartonske kutije od 100 ml u 80 ili 100 pakovanja, 250 ml u 40 ili 55 pakovanja, 500 ml 25 ili 30 pakovanja.
Firma - proizvođač, država
Bjelorusko-nizozemsko zajedničko ulaganje Društvo sa ograničenom odgovornošću Farmland, Republika Bjelorusija
222603, Minska regija, Nesvizh, ul. Leninski, 124-3
Tel./faks 8 (017) 2624994, tel. 8 (01770) 63939
Pol u lečenju dijabetesa
 Polarizaciona smeša se široko koristi za lečenje kritično niskih nivoa glukoze u krvi - hipoglikemije. Ovo se stanje najčešće razvija kod pacijenata s dijabetesom tipa 1 koji koriste injekcije inzulina za liječenje tegobe.
Polarizaciona smeša se široko koristi za lečenje kritično niskih nivoa glukoze u krvi - hipoglikemije. Ovo se stanje najčešće razvija kod pacijenata s dijabetesom tipa 1 koji koriste injekcije inzulina za liječenje tegobe.
Oštar pad šećera kod dijabetesa može biti posljedica prekomjerno velike doze inzulina, slučajnog ubrizgavanja u venu ili mišićno tkivo (a ne u potkožno tkivo), kao i značajan prekid unosa hrane ili ozbiljne fizičke aktivnosti.
Naročito je efikasno upotrebljavati ovaj sastav kod hipoglikemije, kada je pacijent u nesvijesti. U tom se slučaju smjesa glukoza-inzulin-kalij uvodi u krv pacijenta pomoću kapalica. Stup vam omogućava brzo povećanje šećera u krvi na normalnu razinu i sprečavanje smrti mozga.
Uprkos sadržaju glukoze, supstanca je i među lijekovima koji se koriste u liječenju hiperglikemijske dijabetičke kome i ketoacidoze. Smjesa glukoza i inzulin pomaže u sprečavanju razvoja niza komplikacija kojima su ljudi sa visokim šećerom u krvi skloni.
To je zbog činjenice da je povećanje koncentracije glukoze u krvi usko povezano s nedovoljnom količinom inzulina, koja igra presudnu ulogu u apsorpciji glukoze. U tom stanju ugljikohidrati prestaju apsorbirati tijelo i ćelije na tijelu počinju doživljavati snažni energetski deficit.
Da bi se to nadoknadilo pokreće se proces glikoneogeneze, sinteza glukoze iz proteina i masti u organizmu pacijenta sa dijabetesom. Ali s metabolizmom proteina i lipida, ogromna količina ketonskih tijela ulazi u pacijentovu krv koja ima toksičan učinak na tijelo.
Najopasniji proizvod glikoneogeneze je aceton, čiji povećani sadržaj u krvi i urinu doprinosi razvoju ketoacidoze. Za zaustavljanje nastanka ove nevjerojatne komplikacije dijabetesa potrebno je osigurati opskrbu šećera stanicama, za šta se upotrebljava otopina u medicini koja sadrži i glukozu i inzulin.
 Šećerna bolest izuzetno je korisna i zbog drugih komponenti mješavine, a to su kalijum i magnezijum. Kalijum je neophodan za normalno funkcionisanje kardiovaskularnog sistema i prevenciju moždanog udara. Doprinosi proširenju krvnih žila, pa manjak kalijuma često uzrokuje hipertenziju.
Šećerna bolest izuzetno je korisna i zbog drugih komponenti mješavine, a to su kalijum i magnezijum. Kalijum je neophodan za normalno funkcionisanje kardiovaskularnog sistema i prevenciju moždanog udara. Doprinosi proširenju krvnih žila, pa manjak kalijuma često uzrokuje hipertenziju.
Jedan od glavnih znakova dijabetesa je prekomjerna proizvodnja urina, zbog koje tijelo dijabetičara gubi značajan dio kalijuma. Stoga tretman mješavinom glukoza-inzulin-kalij pomaže nadoknaditi nedostatak ovog vitalnog elementa i time sniziti krvni tlak.
Magnezijum takođe ima značajnu ulogu u održavanju normalnog krvnog pritiska. A u kombinaciji sa kalijem ima najpovoljniji učinak na srce i krvne sudove, koji često pate od hiperglikemije.
Uz to, magnezijum poboljšava rad nervnog sistema i pomaže u sprečavanju razvoja neuropatije.
Prednosti parenteralnog puta primjene
Parenteralna primjena lijekova ima niz očiglednih prednosti u odnosu na oralnu primjenu sličnih lijekova.Tu spadaju sledeći faktori:
Vezani članciParenteralna prehrana Mliječna acidoza Lijekovi holinolitika
- Postaje moguće liječiti pacijente u nesvjesnom stanju.
- Sposobnost pomoći pacijentima s jakim povraćanjem i drugim poremećajima probavnog sustava, kada postoji rizik od odbijanja lijeka koji se uzima oralno.
- Poboljšanje bioraspoloživosti aktivnih sastojaka lijekova (povećava njihovu probavljivost).
- Povećava se brzina početka terapijskog učinka uz parenteralnu primjenu, što je posebno važno u kritičnim uvjetima.
- Sposobnost lakog postizanja konstantnih terapijskih koncentracija lijeka u krvi.
- Moguće je koristiti lijekove koji se slabo apsorbiraju prilikom prolaska kroz gastrointestinalni trakt ili imaju iritantan učinak na njega, spojeve koji su uništeni kiselinama i enzimima želučanog soka (na primjer, adrenalin ili inzulin).
- Zbog velikih pora u membrani endotelnih ćelija, brzina difuzije za neke vrste parenteralne primjene ne ovisi o topljivosti lijeka u mastima.
- Probavljivost sastojaka lijeka ne ovisi o rasporedu obroka, učincima želučanog soka, žuči, probavnih enzima.
- Parenteralna prehrana je sastavni dio terapije kod težih bolesti jetre i bubrega.
Prozerin - upute za upotrebu, sastav, oblik oslobađanja, indikacije, nuspojave, analozi i cijena Diuretici - što je to, klasifikacija lijekova, upotreba kod hipertenzije, edema i srčanih bolesti Cereton - upute za uporabu, indikacije, sastav, oblik otpuštanja, strana efekti, analozi i cena
Kako uzeti polar
 Tradicionalno se pol daje pacijentu intravenskim kapanjem, ali ponekad se otopina isporučuje pacijentu pomoću intravenske injekcije. Smatra se da padajući direktno u pacijentovu krv, stup ima najizraženiji terapeutski efekat na njega.
Tradicionalno se pol daje pacijentu intravenskim kapanjem, ali ponekad se otopina isporučuje pacijentu pomoću intravenske injekcije. Smatra se da padajući direktno u pacijentovu krv, stup ima najizraženiji terapeutski efekat na njega.
U rijetkim slučajevima pacijentu je dopušteno oralno (kroz usta) uzimati glukozu i kalijeve soli, a inzulin se kapaljkom ubrizgava u krv. Ova se metoda smatra manje pouzdanom, jer stupanj apsorpcije glukoze i kalija u ljudskom crijevu ovisi o mnogim faktorima i može se značajno razlikovati kod različitih ljudi.
Dozu lijekova određuje dežurni ljekar na osnovu težine pacijentovog stanja i karakteristika tijeka njegove bolesti. Zbog toga se ovaj postupak preporučuje izvesti samo u bolnici i pod nadzorom stručnjaka. Nepravilno izračunavanje doze može naštetiti pacijentu i uzrokovati ozbiljne posljedice.
Što se još može koristiti za liječenje dijabetesa, stručnjaci će opisati u videu u ovom članku.
Vrste inzulina
Uz dijabetes tipa 1, ukupna količina inzulina opada. Kod bolesti tipa 2 smanjuje se osjetljivost tkiva na hormon. U prvom slučaju injekcijski tretman je jedini način da se pomogne. Kao drugo, propisana je terapija insulinom za napredovanje bolesti.
Svaki pacijent ima odabranu vrstu i količinu lijeka.
Po načinu dobivanja inzulina dijeli se na 4 vrste:
- ljudska - dobijena iz ljudskog tela pomoću Escherichia coli,
- svinjetina - dobijena iz gušterače gušterače,
- iz goveda - sintetizovan iz pankreasa velikih životinja,
- kit - dobiven iz gušterače,
- genetski inženjering - sintetizira se iz svinjskog gušterače, zamjenjujući aminokiselinu koja nije identična osobi sa odgovarajućom.
Genetski modificirani inzulin identičan je ljudskom. Najčešće se koristi u liječenju dijabetesa. Serum od goveda ima tri različite aminokiseline, propisuje se u rijetkim slučajevima zbog alergijskih reakcija na lijek. Hormon kitova se još više razlikuje od ljudskog i propisuje se izuzetno rijetko.

Nedostaci
Glavne fiziološke komplikacije nakon zahvata su nekroza, apscesi, pojedinačne alergijske reakcije. Parenteralni put primjene lijekova provodi medicinsko osoblje. Kvaliteta i sigurnost injekcija ovisi o poštivanju standarda sterilizacije instrumenata i dezinfekcije ruku, specijalističke kvalifikacije, usklađenosti s pravilima i tehnikama primjene lijekova. Ako prekršite ove zahtjeve u roku od jednog dana nakon postupka davanja, može se primijetiti formiranje infiltrata s istodobnom upalom.
Saznajte kako postati prehrambeni čovjek za 30 dana i zaraditi dodatnih 50.000 rubalja. mesečno!
Druga uobičajena komplikacija koja krši tehniku ubrizgavanja je embolija zraka ili ulja - mala količina zraka ili ulja koja ulazi u krvne žile. Ovo stanje može uzrokovati nekrozu, provocirati vensku trombozu. Redovne injekcije inzulina kod dijabetes melitusa doprinose razvoju lipodistrofije inzulina - atrofiji ili hipertrofiji baze kože na mjestima stalne primjene lijeka.
Nesterilni ili slabo obrađeni alat koji se koristi tijekom postupaka može uzrokovati da se pacijent zarazi ozbiljnom virusnom bolešću (hepatitis, HIV (virus ljudske imunodeficijencije) itd.). Nuspojava parenteralne infuzije je endoflebitis, oblik upale venskog zida koji se razvija uslijed oštećenja unutarnje sluznice vene ili ozljede žila nakon kateterizacije ili dužeg izlaganja igle u šupljinu.
Prema statističkim podacima, jake alergijske reakcije na lijek, na primjer, anafilaktički šok, razvijaju se češće kod parenteralnih injekcija nego nakon oralne primjene. Dakle, stroga kontraindikacija za ovu metodu primjene lijeka je netolerancija pacijenta na bilo koju komponentu njegovog sastava.
Parenteralni put primjene lijekova razlikuje se prema mjestima kroz koja lijek ulazi u sistemsku cirkulaciju. Injekcije u tkiva provode se intrakutano (dijagnostički), supkutano (otopina ulazi u potkožne krvne žile), intramuskularno (lijek ulazi u limfne i krvne žile u mišićima) i intraozno (injekcija se vrši ako intravenska ili intramuskularna injekcija nije moguća).
Druga metoda parenteralne primjene je izravno u posude (intravenski, intraarterijalno i u limfne žile). Zadnja vrsta ubrizgavanja indicirana je u situacijama kada je potrebno izbjeći prolazak lijeka kroz jetru i bubrege. U nekim kliničkim slučajevima potrebno je direktno davanje lijeka u šupljinu (trbušnu, pleuralnu, zglobnu). Neke posebne vrste parenteralne primjene su:
Rumalon - upute za uporabu i oblik oslobađanja, indikacije, sastav i cijene Platifillin - upute za uporabu, oblik oslobađanja, indikacije, sastav, nuspojave, analozi i cijena Analgin - upute za uporabu za djecu i odrasle
- Intratelni (subarahnoidni ili epiduralni) put: kroz cerebrospinalnu tečnost.
- Subkonjuktivni put: uz lokalnu terapiju očnih bolesti, kroz konjuktivu oka.
- Intranazalni put: kroz nosnu šupljinu.
- Intratrahealni (inhalacijski): udisanjem isparenja zasićenih lekovitim sastojcima preko inhalatora.
- Transdermalno: penetracija komponenti lijeka nastaje kroz kožu.
Kada bih trebao preći na pumpu inzulinske terapije?
Odluku o prelasku na pumpu donose zajednički roditelji, dete i lekar koji prolazi. Ne postoje starosna ograničenja prilikom prebacivanja na pumpu, uključujući novorođenčad.
U većini slučajeva, prebacivanje na pumpu vrši se ne ranije od 3-6 mjeseci od početka bolesti, kada ljudi koji boluju od dijabetesa i njihovi roditelji ne samo nauče teorijsko znanje o dijabetesu, već steknu i dovoljno praktičnog iskustva. Naravno, ljudi koji imaju dijabetes mogu prebaciti na pumpu, bez obzira na trajanje dijabetesa, pa čak i odmah nakon što im je dijagnosticirana.
Međutim, prelazak na terapiju inzulinskom pumpom odmah nakon pojave dijabetesa može biti povezan s nizom poteškoća. Potrebno je ne samo dovoljno poznavanje principa terapije insulinskim pumpama, već i dobro poznavanje dijabetes melitusa uopšte. Kao i kod svake vještine, razumijevanje mnogih karakteristika dijabetesa dolazi s iskustvom.
Uz to, prvi put nakon bolesti, doza inzulina može se značajno smanjiti, što će zahtijevati često samo prilagođavanje doze inzulina. U prvoj godini bolesti mala djeca sa inzulinskom terapijom na bazi pumpa imaju određene karakteristike bazne doze, što je samo 10-30% dnevne doze, a gotovo polovici male djece možda neće trebati bazalna doza inzulina.
U nekim slučajevima se uz vrlo jaku želju adolescenata i roditelja i brzo svladavanje vještina samokontrole prebacivanje na pumpnu terapiju može provesti i ranije, s kratkim trajanjem dijabetesa. Stoga se liječnik odluči o vremenu prelaska na pumpnu terapiju inzulinom, na osnovu individualnih karakteristika svake osobe koje imaju dijabetes.
Algoritam za parenteralnu primjenu lijekova
Parenteralne injekcije različitih vrsta provode se prema određenim algoritmima koji osiguravaju sigurnost i efikasnost postupaka. Ova pravila uključuju pripremu pacijenta, liječnika i potrebne alate, način injekcije, niz završnih mjera nakon završetka injekcije. Za različite lijekove brzina i tehnika njihove primjene razlikuju se.
Uslovi prelaska pumpe
Iako je terapija pumpama sve popularnija među djecom koja imaju dijabetes, ne preporučuje se svima. Da bi terapija pumpama bila uspješna, dijete i njegovi roditelji to sigurno moraju poželjeti. Mnogi stručnjaci za dijabetes vjeruju da je samo-praćenje (potreban broj mjerenja glikemije dnevno, vođenje dnevnika samo-nadgledanja, korekcija inzulinske terapije itd.) Najvažniji uvjet za prelazak na pumpu. Mnogi pedijatri zahtijevaju strogo pridržavanje samokontrole ljudi koji boluju od dijabetesa kako bi započeli s pumpnom terapijom, jer to nije samo osnova za postizanje rezultata, već je potrebno i za sprječavanje mogućih komplikacija.
Ugradnjom inzulinske pumpe ne štedite samokontrolu! Da bi vrijednosti glukoze u krvi na pumpi bile dobre i da se ne pojavi ketoacidoza, trebat će vam redovno i pažljivo samopregledovanje: mjerenje glukoze, davanje inzulina, vođenje dnevnika, brojanje ugljikohidrata.
Razlozi za prelazak na pumpu inzulinske terapije:
- Visoki nivoi HbA1c nisu povezani s lošom samokontrolom
- Djeca i adolescenti s fenomenom "jutarnje zore"
- Smanjena kvaliteta života (negativan stav o potrebi davanja inzulina kod stranaca, potreba da se poštuje stroga dijeta, želja za što većom raznolikošću hrane)
- Česta ili jaka hipoglikemija
- Mala djeca s niskim potrebama inzulina
- Djeca sa strahom od injekcija
- Redovna vežba
- Želja za poboljšanjem kvalitete života
Nedostaci terapije pumpama mogu dovesti do napuštanja njegove upotrebe. Međutim, osobe s dijabetesom i timom za dijabetes često ne odbijaju nastaviti terapiju pumpama. Analiza ljudi koji imaju dijabetes na terapiji pumpama u Njemačkoj i Austriji pokazala je da je samo oko 4% ljudi odbilo pumpu.
Glavni faktori odbijanja pumpne terapije su: nedostatak raspoloženja za liječenje, smanjenje fleksibilnosti načina života i pogoršanje glukoze u krvi. Stoga je potrebno uzeti u obzir ove faktore prilikom odlučivanja o prelasku na terapiju pumpom.
Proračun inzulina pri prelasku na pumpu
Pri prelasku na pumpu, dnevna doza inzulina (kratki inzulin + dugi inzulin dnevno) obično se smanjuje za 10-25%. Smanjenje doze inzulina prvenstveno ovisi o stupnju kompenzacije metabolizma ugljikohidrata, odnosno o pokazateljima glukoze u krvi, kao i o tome koliko često nastaju epizode hipoglikemije. U slučaju visokog nivoa glukoze u krvi, doza inzulina može ostati nepromijenjena ili čak povećati.
Tabela 1. Promjena dnevne doze inzulina (SDI) tokom prelaska na terapiju pumpom

Nakon izračuna dnevne doze inzulina na pumpnoj terapiji prelaze na izračun bazalnih i bolusnih doza.
Proračun bazne doze
Većina ljudi koji koriste pumpu imaju nižu bazalnu dozu inzulina od bolusne doze. U ovom slučaju, omjer između bazne i bolusne doze na pumpi u velikoj mjeri ovisi o dobi djeteta. Pri izračunavanju bazne doze možete upotrijebiti sljedeće pravilo - što je dijete manje, manji je postotak baznog inzulina u procentima. Kod male djece doza baznog inzulina može biti 30% dnevne doze, dok kod adolescenata i mlađih osoba obično iznosi oko 50%. Međutim, kod odraslih osoba bazna doza može biti primjetno manja od doze bolusa.
Udio bazne doze:
- Djeca 0-6 godina - oko 30-35% dnevne doze inzulina
- Djeca 6-12 godina - oko 35-40% dnevne doze inzulina
- Adolescenti i odrasli - oko 40-50% dnevne doze inzulina
Nakon izračuna dnevne bazne doze potrebno je utvrditi koliko će se bazalnog inzulina davati na svakih sat vremena. Količina bazalnog inzulina primijenjena na sat naziva se bazalnom stopom, jer se mjeri u jedinicama na sat - jedinici / sat (UI / h). Postoje dvije mogućnosti izračunavanja satne bazne stope.
U prvom slučaju dnevna bazalna doza može se ravnomjerno rasporediti tokom dana. Da biste to učinili, trebate samo podijeliti primljenu dnevnu baznu dozu na 24 sata.
Druga mogućnost je izračunati bazalnu stopu, uzimajući u obzir pojedinačne karakteristike. Obično tokom dana postoji različita potreba za bazalnim inzulinom, što je više zavisno od starosti deteta. Mala djeca obično imaju veću potrebu u kasnim večernjim satima i u prvoj polovini noći, a nisku potrebu za dnevnim.
Omjer bazalnog i bolusnog inzulina ovisi o dobi djeteta.
Kako dijete postaje starije, ono počinje prevladavati fenomen jutarnje zore - velika potražnja za inzulinom u ranim jutarnjim časovima. Ove karakteristike promjena potreba za bazalnim inzulinom povezane su s dobnim razlikama u izlučivanju kontra-hormonskih hormona poput hormona rasta, kortizola i spolnih hormona. Na primjer, u maloj djeci veća potreba za bazalnim inzulinom u kasnim večernjim satima može biti povezana sa povećanjem razine hormona rasta odmah nakon što zaspi.
Tabela 3. Starosne karakteristike bazalnog profila

Tabela 4. Primjer izračuna bazalne doze prilikom prelaska na pumpu

Izračun doze bolusa
Kada koristite pumpu, osoba s dijabetesom ili roditelji sami može izračunati bolusnu dozu za obrok ili za visoku glukozu u krvi ili pomoću bolus kalkulatora (ili bolus asistenta). Bolus kalkulator je program ugrađen u pumpu koji izračunava dozu inzulina u skladu s programiranim postavkama. Bolus asistent ne daje inzulin, već samo preporučuje dozu. Odluku o uvođenju ove doze donosite na osnovu vašeg vlastitog iskustva.
Bolus asistent ne daje inzulin, već samo preporučuje dozu inzulina!
Potreba za inzulinom i, prema tome, količina inzulina koji se daje, mijenja se s vremenom. To je zbog rasta djeteta, promjena životnog stila itd.Stoga, čak i ako koristite bolus asistenta kojeg je konfigurirao vaš liječnik, važno je biti u mogućnosti sami izračunati dozu, jer u slučaju pogoršanja glukoze u krvi, uvijek možete prilagoditi postavke bolus asistenta.
Bolus inzulin daje se tokom obroka (bolus za hranu) ili radi korekcije glukoze u krvi (korektivni bolus).
Za izračun bolusa za hranu koristite omjer ugljikohidrata (UK).
Koeficijent ugljikohidrata - Ujedinjeno Kraljevstvo
CC je količina inzulina koja pokriva 1 jedinica za hleb - XE (za one koji broje ugljikohidrate u XE) ili broj grama ugljikohidrata koji je pokriven 1 U inzulina (za one koji broje ugljikohidrate u gramima).
Koeficijent ugljikohidrata, faktor osjetljivosti na inzulin i ciljni nivo glikemije obično se razlikuju kod djece različite dobi i u različito doba dana.
Veći koeficijent - više inzulina po obroku.
Kod izračunavanja koristi se korektivni bolus faktor osjetljivosti na inzulin (PSI) i ciljni nivo glikemije.
Faktor osetljivosti na inzulin - PSI
PSI je koliko smanjuje nivo glukoze u krvi unošenjem jedne jedinice inzulina.
Više koeficijenta - manje inzulina po opadanju.
Tabela 5. Primjer izračuna koeficijenta ugljikohidrata i faktora osjetljivosti na inzulin

Ako se CC i PSI dobiveni na različite načine ne poklapaju, možemo uzeti srednju vrijednost između njih.
Cilj glukoze u krvi - pojedinačnu vrijednost glukoze u krvi koju će pumpa ciljati uz pomoć korektivnog bolusa. Razina ciljane glikemije određuje se pojedinačno za svaku osobu zajedno sa liječnikom i ovisi o dobi, sklonosti hipoglikemiji itd.
Koristeći koeficijent ugljikohidrata, možete odrediti bolus za hranu-inzulin da bi apsorbovao prihvaćene ugljikohidrate.
Food Bolus (BE) = Broj XE x UK
Koristeći faktor osjetljivosti na inzulin i ciljanu glikemiju, možete odrediti korektivni bolus - inzulin, potreban za postizanje ciljane razine glukoza u krvi (HA).
Korektivni bolus (KB) = (GK sada - GK target) / PSI
Korektivni bolus može biti pozitivan (smanjiti se) - ako je nivo glukoze u krvi viši od ciljanog, ili negativan (na povećanje) - ako je razina glukoze u krvi niža od ciljane. Da biste izračunali ukupni bolus, morate dodati korektivni i bolus hrane. Ako je korektivni bolus negativan, tada će se ukupna doza inzulina smanjiti kako bi se povećala glukoza u krvi do ciljanih vrijednosti.
Total Bolus (OB) = Food Bolus + Corrective Bolus
Tabela 6. Primjeri izračunavanja bolusne doze

Bazalni profil, koeficijent ugljikohidrata i faktor osjetljivosti na inzulin izračunati nakon prelaska na pumpu nisu uvijek optimalni. U budućnosti će, najvjerovatnije, biti potrebna njihova pojedinačna korekcija ovisno o glikemijskim pokazateljima.
Postavke baznog profila i bolus asistenta izračunati nakon prelaska na pumpu daleko su od uvijek optimalnih. Ubuduće će biti potrebna njihova pojedinačna korekcija.
I.I. Dedov, V.A. Peterkova, T.L. Kuraeva D.N. Laptev
Intravenska administracija
Priprema za intravensku injekciju uključuje postupke u skladu sa sanitarnim pravilima - pranje i dezinfekciju ruku lekara, steriliziranje rukavica (ako je potrebno), ispitivanje ampule lijeka, prikupljanje špriceva, stavljanje otopine lijeka u nju i stavljanje pripremljenog instrumenta u sterilnu posudu. Tada se izvodi priprema za injekciju pacijenta koja se sastoji u sledećim radnjama:
- Pacijentova ruka položena je na čvrstu, fiksnu površinu.
- Pregledom ljekar odabire venu za injekciju.
- Tanjur se nanosi na srednju trećinu ramena, nakon čega pacijent treba stisnuti i stisnuti šaku tri do četiri puta kako bi vena postala jasno vidljiva i lako se osjeti prstima.
Intravenska injekcija se vrši prema jasnom algoritmu, mijenja se samo brzina primjene lijeka. Slijed akcija za ovu vrstu parenteralne injekcije je sljedeći:
- Pamučni tampon namočen alkoholom koristi se za liječenje procijenjene površine injekcije i područja kože koja su uz njega.
- Poklopac se skida s igle štrcaljke, štrcaljka se uzima u desnu ruku, kanila se fiksira kažiprstom. Pacijentovu podlakticu steže lijeva ruka, koža je ispružena palcem i lijepi se za venu. Prije uvođenja igle, pacijent treba stisnuti šaku.
- Koža i posuda se probijaju pod kutom od 15 °, a zatim igla napreduje 15 mm prema naprijed. S lijevom rukom klip se malo povuče, dok se krv treba pojaviti u šprici (to znači da je igla unutar vene).
- Zatim se lijevak otima panikom, pacijent otkida dlan, a nakon još jedne provjere igle u venu, liječnik polako pritiska klip dok injekcija ne primijeni u potpunosti.
Za vrijeme ubrizgavanja medicinski radnik mora pažljivo nadzirati promjene u pacijentovom stanju (blijedica kože, vrtoglavica itd.). Nakon ubrizgavanja, igla se brzo uklanja iz vene, mjesto uboda se pritiska alkoholiziranom pamučnom kuglicom. Pacijent treba sjediti 7-10 minuta sa rukom savijenom u laktu. Nakon toga, na mjestu ubrizgavanja ne bi se trebala pojaviti krv.
Algoritam za pripremu za supkutanu primjenu parenteralne primjene ne razlikuje se od intravenskog. Ruke i instrumenti se steriliziraju (ako je potrebno), ampula se pregleda, otopina lijeka se uvuče u štrcaljku. Mesto ubrizgavanja i susedna koža tretirani su alkoholom. Injekcija se vrši na sljedeći način:
- Lijevom rukom nabora se koža.
- Igla se ubacuje pod kutom od 45 °, u dnu nabora, ispod kože, do dubine od 15 mm.
- Prsti ruke koji su fiksirali nabora kože polako pritiskaju klip špriceva.
- Nakon završetka davanja lijeka, igla se uklanja, na mjesto ubrizgavanja nanosi se alkoholizirana pamučna kugla.
Klasifikacija brzine
Ovisno o tijeku bolesti, razlikuje se 5 vrsta lijekova prema brzini i trajanju izlaganja:
- Ultra kratka akcija. Učinkovitost se javlja 10 minuta nakon injekcije. Daje se prije ili neposredno nakon obroka, potkožno. Vrijedi ne više od 3 sata.
- Kratka akcija. Vrijedi nakon 30 minuta. Uzima se prije jela. Izlaganje traje 6 sati.
- Srednje dejstvo. Lijek se primjenjuje 2 puta dnevno u isto vrijeme. Učinak počinje nakon 1,5 sata i traje ne više od 20 sati.
- Dugo glume. Efekat se javlja 3 sata nakon primene. Trajanje efekta je 24 sata. Daje se 1-3 puta dnevno.
- Kombinovani lijekovi. Kombinujte brzinu i prosječno trajanje efekta.
Lijekovi ultra kratkog i kratkog djelovanja oponašaju gušteraču nakon jela.
Nakon jela, tijelo proizvodi anabolik koji rezultirajući šećer može pretvoriti u energiju. Srednje i dugoročne injekcije oponašaju rad probavnog organa izvan unosa hrane. Između obroka tijelo neovisno proizvodi glukozu, čija obrada zahtijeva određenu količinu inzulina. Sa potpunim neuspjehom gušterače, istovremena primjena kratkog i dugog lijeka nadoknadit će rad tijela.

Kako izračunati dozu inzulina
Pogrešno izračunata doza inzulina uzrokuje smrt. Kada se prekorači norma hormona, razina šećera u tijelu naglo pada, što izaziva glikemijsku komu. Dozu anabolika izračunava liječnik pojedinačno, ali dijabetičar može pomoći u ispravnom određivanju doze:
Inovacija u dijabetesu - piti samo svaki dan.
- Morate kupiti glukometar, on određuje količinu šećera bilo gdje, bez obzira na vrijeme. Šećer treba mjeriti tokom sedmice: ujutro na prazan stomak, prije jela, nakon obroka, ručka, uveče. U prosjeku se dnevno izvrši najmanje 10 mjerenja. Svi podaci se zapisuju u bilježnicu.
- Posebne vage kontrolirat će količinu konzumirane hrane i pomoći će u izračunavanju potrošenih proteina, masti i ugljikohidrata. Kod dijabetesa dijeta je jedna od važnih komponenti liječenja. Količina hranjivih sastojaka trebala bi biti u istoj količini dnevno.
Maksimalna vrijednost inzulina prilikom izračuna doze iznosi 1 jedinica na 1 kilogram tjelesne težine. Povećanje maksimalne vrijednosti ne doprinosi poboljšanju i dovodi do hipoglikemije. Približne doze u različitim fazama bolesti:
- Za otkrivanje kompliciranog dijabetesa tipa 2, koristi se 0,3 jedinice / 1 kg težine.
- Ako se utvrdi stupanj bolesti ovisan o insulinu, propisuje se 0,5 jedinica / 1 kg težine.
- Tokom godine, uz pozitivnu dinamiku, doziranje se povećava na 0,6 jedinica / 1 kg.
- U slučaju teškog tijeka i nedostatka nadoknade, doza je 0,7-0,8 jedinica / 1 kg.
- Kada se pojave komplikacije, propisane su 0,9 jedinica / 1 kg.
- Tokom trudnoće doza raste na 1 jedinicu / 1 kg težine.

1 doza lijeka - ne više od 40% dnevne norme. Također, količina injekcije ovisi o težini tijeka bolesti i vanjskim faktorima (stres, fizička aktivnost, uzimanje drugih lijekova, komplikacije ili prateće bolesti).
- Za pacijenta težine 90 kilograma, kod dijabetesa tipa 1, sa pozitivnom dinamikom, doza inzulina je 0,6 jedinica. dnevno (90 * 0,6 = 54 jedinice - dnevna norma inzulina).
- Hormon dugog djelovanja primjenjuje se 2 puta dnevno i čini polovinu dnevne doze (54/2 = 27 - dnevna doza inzulina dugog djelovanja). Prva doza lijeka je 2/3 ukupne zapremine ((27 * 2) / 3 = 18 - jutarnja norma lijeka s dugim izlaganjem). Večernja doza je 1/3 ukupne zapremine (27/3 = 9 - večernja doza inzulina dugog djelovanja).
- Inzulin kratkog dejstva takođe čini polovinu ukupne norme hormona (54/2 = 27 - dnevna doza brzo delujućih lekova). Lijek se uzima prije jela 3 puta dnevno. Jutarnji unos iznosi 40% ukupne norme kratkog inzulina, ručak i večernji unos 30% (27 * 40% = 10,8 - jutarnja doza, 27 * 30% = 8,1 jedinica - večernja i ručna doza).
S visokim sadržajem glukoze prije jela, proračun uzimanja brzih inzulina se mijenja.
Merenja se rade u jedinicama za hleb. 1XE = 12 grama ugljenih hidrata. Doza lijekova kratkog djelovanja odabire se ovisno o vrijednosti XE i doba dana:
- ujutro 1XE = 2 jedinice,
- na ručku 1XE = 1,5ed,
- u večernjim satima 1XE = 1 jedinica.
Ovisno o težini bolesti, proračuni i doze variraju:
- Kod dijabetesa tipa 1, ljudsko tijelo ne proizvodi inzulin. U liječenju hormona koriste se brzo djeluju i dugo djeluju. Za proračun, ukupna dopuštena vrijednost jedinica inzulina dijeli se na pola. Lijek je trajnijeg učinka primjenjuje se 2 puta dnevno. Kratki inzulin se daje 3-5 puta dnevno.
- Kod teškog dijabetesa drugog tipa daje se lijek dugog djelovanja. Injekcije se rade 2 puta dnevno, ne više od 12 jedinica po injekciji.
1 jedinica inzulina snižava šećer u krvi u prosjeku 2 mmol / L. Za tačnu vrijednost preporučuje se kontinuirano mjerenje šećera u krvi.

Terapija inzulinom i njegove vrste
Zadatak inzulinske terapije je unošenje količine lijeka koja je bliska fiziološkoj normi pacijenta. Tokom dana se daje do 80% hormona, a ostatak se daje noću. Ovaj način primjene lijeka je blizak fiziološkoj proizvodnji hormona kod zdrave osobe.
Svaka osoba metabolizira glukozu na svoj način. Za obradu 1 jedinice hljeba potrebno je od 0,5 do 4 jedinice inzulina. Da biste saznali pravu dozu otopine, trebate izmjeriti razinu šećera nakon jela.
Vrste terapije
Za lečenje dijabetesa koriste se 2 metode terapije insulinom:
- Tradicionalna terapija. Tijekom liječenja koriste se kratkotrajni i dugo djelujući inzulini. Do 60% nastaje upotrebom dugoročnog hormona, 40% zbog brzog inzulina. Prehrana i vrijeme ubrizgavanja strogo se poštuju. Izuzeti grickalice, preskakanje obroka, sportovi izvan rasporeda, stres.
- Intenzivna nega U liječenju inzulina koriste se kratko i dugo izlaganje. Unos hormona kratkog djelovanja izračunava se na osnovu konzumirane hrane. Nije potrebna stroga dijeta, dozvoljeni su sport i grickalice.
Uprava za lijekove
Za praktičnost primjene inzulina stvoreni su posebni uređaji koji se koriste brzo i lako. Postoje tri metode davanja lekova:
- Inzulinska špric.
- Olovka za špricu je kompaktan uređaj koji bezbolno primenjuje lek. Koristi se uglavnom u Rusiji.
- Dispenzer-pumpa - uređaj koji automatski uvodi lijek. Prilagođava ih ljekar ili pacijent, ovisno o načinu primjene hormona. Koristi se uglavnom u Evropi i SAD-u.
Hronično predoziranje lijeka dovest će do Somogy sindroma, hipoglikemije ili dijabetičke kome. Ako osjetite mučninu, povraćanje, vrtoglavicu, opće slabost, potrebno je izmjeriti šećer u krvi. Uz povećane cijene, odmah biste trebali pozvati hitnu pomoć. Da biste izbjegli nagli porast glukoze, trebali biste slijediti sve upute liječnika, davati inzulin na vrijeme i pridržavati se dijeta.

Dijabetes uvijek dovodi do fatalnih komplikacija. Prekomjerni šećer u krvi je izuzetno opasan.
Aronova S.M. dao objašnjenja o liječenju dijabetesa. Pročitajte u cijelosti
Intramuskularno
Priprema za intramuskularnu parenteralnu primjenu provodi se prema sličnom algoritmu. Pacijent leži na kauču licem prema dolje, za injekciju je odabrano mjesto u gornjem dijelu glutealnog mišića. Leči se alkoholom. Injektiranje se vrši prema slijedećim pravilima:
- Šprica se drži desnom rukom, prstima leve malo ispružite kožu na mestu budućeg uboda.
- Oštrim pokretom igla se ubacuje u gluteusni mišić približno 2/3 njegove dužine, pod uglom od 90 °.
- Lijevom rukom provjeravaju ima li udarca u mišićima - malo povuku klip na sebe, ne bi trebalo biti krvi.
- Lijek se ubrizgava, mjesto uboda se sterilizira alkoholiziranim pamučnim tamponom.
Intraarterijski
Za provođenje intraarterijske injekcije odabrane su arterije koje se nalaze blizu površine kože - cervikalna, lakatna, aksilarna, radijalna ili bedrena. Priprema za injekciju vrši se prema opštim pravilima. Točku ubrizgavanja određuje liječnik u području najveće pulsacije. Koža i arterija se probijaju po istim pravilima kao i kod intravenske injekcije, u smjeru kretanja arterijskog toka. Nakon postupka, na mjesto uboda se nekoliko minuta nanosi zavoj za pritisak.
Intrahekalno
Parenteralno davanje lijekova u cerebrospinalnu tekućinu je složen i bolan postupak u kojem pacijent leži na boku, s nogama pritisnutim u stomak, a glavom u prsa. Mjesto ubrizgavanja bira se između kralježaka lumbalnog dijela, ne liječi se samo antiseptikom, već se anestezira i lokalnim analgetskim lijekovima supkutanom injekcijom. Igla se ubacuje direktno u kičmeni kanal, nakon zahvata pacijent mora ostati nepomičan 20-30 minuta.
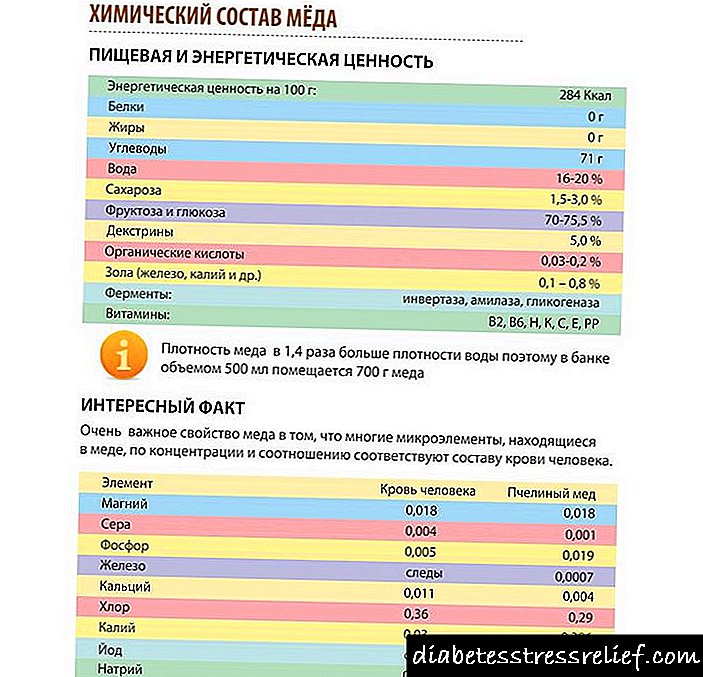
Svojstva glukoze
Supstancu je prvi izolovao i opisao britanski lekar W. Praouth početkom 19. veka. To je slatko jedinjenje (ugljeni hidrat), čiji je molekul 6 ugljikovih atoma.
Nastaje u biljkama putem fotosinteze, u svom čistom obliku je samo u grožđu. Normalno ulazi u ljudsko tijelo hranom koja sadrži škrob i saharozu, a oslobađa se tokom probave.
Tijelo formira "stratešku rezervu" ove tvari u obliku glikogena, koristeći je kao dodatni izvor energije za podršku životu u slučaju emocionalnih, fizičkih ili mentalnih preopterećenja, bolesti ili drugih ekstremnih situacija.
Za normalno funkcioniranje ljudskog tijela, nivo glukoze u krvi trebao bi biti približno 3,5-5 mmol po litri. Nekoliko hormona djeluju kao regulatori količine tvari, a najvažniji su inzulin i glukagon.
Glukoza se stalno troši kao izvor energije za neurone, mišiće i krvne ćelije.
Potrebno je za:
- obezbeđivanje metabolizma u ćelijama,
- normalan tijek redox procesa,
- normalizacija jetre,
- dopuna energetskih rezervi,
- održavanje ravnoteže tečnosti,
- pojačavajući eliminaciju toksina.
Upotreba glukoze intravenski u medicinske svrhe pomaže obnovi tijela nakon trovanja i bolesti, hirurških intervencija.
Uticaj na organizam
Norma dekstroze je individualna i diktira je i značajkama i vrstom ljudske aktivnosti.
Najveća dnevna potreba za njim je kod ljudi koji se bave intenzivnim mentalnim ili teškim fizičkim radom (zbog potrebe za dodatnim izvorima energije).
Tijelo pati jednako od manjka i od viška šećera u krvi:
- višak izaziva intenzivni gušterača na proizvodnju inzulina i dovođenje glukoze u normalu, što uzrokuje prerano trošenje organa, upale, degeneraciju ćelija jetre u masnoću, remeti srce,
- nedostatak uzrokuje izgladnjivanje moždanih stanica, iscrpljivanje i slabljenje, izazivajući opću slabost, anksioznost, konfuziju, nesvjesticu, smrt neurona.
Glavni uzroci nedostatka glukoze u krvi su:
- nepravilna prehrana čovjeka, nedovoljna količina hrane koja ulazi u probavni trakt,
- trovanje hranom i alkoholom,
- poremećaji u tijelu (bolest štitne žlijezde, agresivne novotvorine, gastrointestinalni poremećaji, razne infekcije).
Neophodna razina ove tvari u krvi mora se održavati da bi se osigurale vitalne funkcije - normalno funkcionisanje srca, centralnog nervnog sistema, mišića, optimalna tjelesna temperatura.
Normalno, potrebna količina tvari nadoknađuje se hranom, a u slučaju patološkog stanja (trauma, bolest, trovanje), propisana je glukoza za stabiliziranje stanja.
Uslovi za dekstrozu
Za medicinske svrhe, kapaljka sa dekstrozom koristi se za:
- snižavanje šećera u krvi
- fizička i intelektualna iscrpljenost,
- dug tijek niza bolesti (zarazni hepatitis, gastrointestinalne infekcije, virusne lezije sa intoksikacijom središnjeg živčanog sustava) kao dodatnog izvora energije za nadopunu energije,
- poremećaji u radu srca,
- šok uslovi
- nagli pad krvnog pritiska, uključujući nakon gubitka krvi,
- akutna dehidracija zbog intoksikacije ili infekcije, uključujući droge, alkohol i droge (praćeni prolivom i obilnim povraćanjem),
- trudnoća za održavanje razvoja fetusa.
Glavni oblici doze koji se koriste u medicini su otopine i tablete.
Oblici doziranja
Rješenja su najoptimalnija, njihova upotreba pomaže u održavanju i normalizaciji pacijentovog tijela što je brže moguće.
U medicini se koriste dvije vrste otopina Dekstroze koje se razlikuju u shemi primjene:
- izotonični 5%, koji se koristi za poboljšanje rada organa, njihovu parenteralnu ishranu, održavanje vodene ravnoteže, omogućava vam davanje dodatne energije za život,
- hipertonična, normalizira metabolizam i rad jetre, osmotski krvni pritisak, pojačava pročišćavanje od toksina, ima različitu koncentraciju (do 40%).
Najčešće se glukoza daje intravenski, kao injekcija hipertonične otopine visoke koncentracije. Kapljično davanje koristi se ako je potrebno neko vrijeme u protoku lijeka neko vrijeme.
Nakon intravenskog unosa dekstroze, pod utjecajem kiselina razgrađuje se u ugljični dioksid i vodu oslobađajući energiju potrebnu ćelijama.
Glukoza u izotoničnoj otopini
Koncentracija dekstroze 5% dostavlja se u pacijentovo tijelo na sve moguće načine, jer odgovara osmotskoj krvnoj vrijednosti.
Najčešće se ukapavanje uvodi sistemom od 500 ml ili više. do 2000 ml. dnevno. Radi jednostavnije upotrebe, glukoza (otopina za kapaljku) se pakuje u prozirne polietilenske vrećice od 400 ml ili staklene boce istog kapaciteta.
Izotonična otopina koristi se kao osnova za razrjeđivanje drugih lijekova potrebnih za liječenje, a učinak takve kapaljke na tijelo bit će rezultat kombiniranog djelovanja glukoze i specifične ljekovite tvari u njegovom sastavu (srčani glikozidi ili drugi lijekovi s gubitkom tekućine, askorbinska kiselina).
U nekim su slučajevima moguće nuspojave s kapanjem:
- kršenje metabolizma tečne soli,
- promjena težine zbog nakupljanja tečnosti,
- pretjerani apetit
- groznica
- krvnih ugrušaka i hematoma na mjestu ubrizgavanja,
- povećanje volumena krvi,
- višak šećera u krvi (u teškim slučajevima koma).
To može biti uzrokovano pogrešnim određivanjem količine tekućine koju je tijelo izgubilo i količine kapalice potrebne da se napuni. Regulacija prekomerno unesene tečnosti vrši se diureticima.
Hipertonični rastvor dekstroze
Glavni put primjene rastvora je intravenski. Za kapljice, lijek se koristi u koncentraciji koju je propisao ljekar (10-40%) na bazi ne više od 300 ml dnevno uz oštar pad šećera u krvi, veliki gubitak krvi nakon ozljeda i krvarenja.
Unošenje koncentrovane glukoze u kapi vam omogućava da:
- optimizirati rad jetre,
- poboljšati rad srca
- vratiti ispravnu ravnotežu tečnosti u tijelu,
- pojačava izbacivanje tečnosti iz organizma,
- poboljšava metabolizam tkiva,
- širi krvne sudove.
Brzina infuzije tvari na sat, volumen koji se daje intravenski tokom dana, određuje se prema dobi i težini pacijenta.
- odrasli - ne više od 400 ml.,
- djeca - do 170 ml. na 1000 grama težine, odojčad - 60 ml.
Uz hipoglikemijsku komu, kapaljka sa glukozom postavlja se kao sredstvo za reanimaciju, za koji se, prema uputstvima lekara, neprestano nadgleda nivo šećera u krvi pacijenta (kao odgovor organizma na lečenje).
Značajke lijeka
Hormon inzulin je protein-peptidni lijek koji se koristi za specifično liječenje dijabetesa melitusa. U stanju je aktivno utjecati na metaboličke procese u tijelu, a posebno na ugljikohidrate.
Zahvaljujući inzulinu, glukoza u krvi i stupanj njene apsorpcije u tkivima mogu se značajno smanjiti. Uz to, hormon potiče proizvodnju glikogena i zaustavlja pretvorbu lipida i aminokiselina u ugljikohidrate.
Glavna aktivna jedinica inzulina uzima aktivnost smanjenja šećera u obliku 0,045 mg kristalnog inzulina.
Terapeutski učinak na tijelo dijabetičara prvenstveno je povezan s uklanjanjem prekida u dnevnom metabolizmu lipida i ugljikohidrata. Inzulin poboljšava zdravstveno stanje pacijenata zbog činjenice da:
- smanjuje se glukoza u krvi
- eliminiraju se glukozurija (glukoza u urinu) i acetonurija (nakupljanje acetona u krvi),
- manifestacija mnogih komplikacija dijabetesa (poliartritis, furunculosis, polineuritis) je smanjena.
Kome je indiciran insulin?
Glavna indikacija za uporabu lijeka je bolest šećerne bolesti tipa 1 (ovisna o inzulinu). Ako ubrizgavate hormon u malim dozama (od 5 do 10 jedinica), tada će vam pomoći da se riješite:
- neke bolesti jetre
- acidoza
- gubitak vitalnosti
- iscrpljenost
- furunculosis,
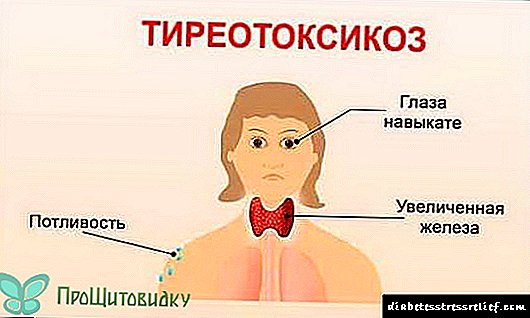
- tireotoksikoza.
Široko se može upotrijebiti u dermatologiji. Inzulin se može efikasno boriti protiv dijabetičke toksidemije, akni, ekcema, psorijaze, urtikarije, hronične pioderme i oštećenja kvasaca na koži.
Ponekad je moguće koristiti inzulin u psihološkim i neuropsihijatrijskim praksama. Pored toga, hormon se koristi za liječenje ovisnosti o alkoholu i problemima nervnog sistema.
Danas se neki od oblika šizofrenije prilično uspješno liječe zahvaljujući terapiji inzulinokomatozom. Omogućuje unošenje lijeka u takvim dozama koje mogu izazvati hipoglikemijski šok.
Pravila aplikacije
U većini slučajeva, inzulin uključuje subkutanu i intramuskularnu injekciju posebnom štrcaljkom. U izuzetnim situacijama, na primjer u komi, može se davati intravenski. Suspenzija inzulina daje se samo ispod kože.
Dnevno doziranje potrebno je procijediti 2-3 puta i to uvijek prije jela (30 minuta). Efekat prve injekcije počinje nakon 30-60 minuta i traje od 4 do 8 sati.
Kada se daje intravenski, lek dostiže vrhunac nakon 20-30 minuta, a nakon 60 minuta koncentracija hormona u pacijentovoj krvi dostiže početni nivo.
Skupljajući suspenziju produljenog izlaganja u štrcaljku, sadržaj bočice treba temeljito protresti dok se ne stvori jednolika suspenzija.
Kad se riješite dijabetesa s inulinom, važno je pridržavati se posebne prehrane. Doziranje lijeka u ovom slučaju treba odabrati strogo pojedinačno. To će u potpunosti ovisiti o:
- ozbiljnost bolesti,
- koliko glukoze ima u urinu
- opšte stanje pacijenta.
Standardna zapremina varira od 10 do 40 jedinica dnevno. U liječenju dijabetičke kome doziranje hormona treba značajno povećati:
- s potkožnom primjenom do 100 PIECES,
- intravenski do 50 jedinica.
Dijabetička toksidermija pruža dozu inzulina, koja će se razlikovati ovisno o težini temeljnog oboljenja. Svi ostali klinički slučajevi ne trebaju povećane količine dane supstance.
Ko ne bi trebao da mu ubrizgava insulin?
Postoje strogo definisane kontraindikacije za upotrebu inzulina. Ovi uslovi uključuju bolesti:
- hepatitis
- čir na želucu i dvanaestopalačnom crevu,
- žad
- pankreatitis
- bubrežna kamena bolest
- dekompenzirana bolest srca.
Neželjeni efekti na organizam
U pravilu se neželjene reakcije razvijaju samo zbog prevelike doze inzulina. Kao rezultat intravenske ili subkutane primjene, njegova koncentracija u krvi značajno se povećava. Štoviše, ako glukoza nije ušla u organizam, onda je vjerovatnoća za razvoj hipoglikemijskog šoka velika (kada glukoza padne na neprihvatljiv nivo).
Tipično visok inzulin uzrokuje:
- izuzetno česti otkucaji srca
- opća slabost mišića
- kratkoća daha
- znojenje
- pljuvačka.
U posebno teškim situacijama, porast inzulina bez nadoknade ugljikohidrata (ako glukoza nije konzumirana) uključuje gubitak svijesti, konvulzije i hipoglikemijsku komu.
Da biste brzo uklonili ovo stanje, potrebno je hraniti pacijenta 100 g bijelog pšeničnog hljeba, slatkog crnog čaja ili dvije žlice granuliranog šećera pri prvim manifestacijama hipoglikemije.
S teškim simptomima dijabetičkog šoka, glukoza u venu kaplje. Ako je potrebno, glukoza se može dati supkutano ili se koristi epinefrin.
Kako ubrizgati injekcije?
Intravenska injekcija propisana je u područjima zasićenim otečenim venama: na podlaktici, u ulnarnoj fosi i na ruci. Algoritam ubrizgavanja uključuje sljedeće radnje:
- otkrivanje punih vena
- umetanje igle probijanjem u venu,
- savijanje u lakatnom zglobu ruke osobe da se zaustavi krv sa mesta uboda.
- Pripremite pacijenta za injekciju - sedi na stolici ili na kauču.
- Stavite lakat savijen ruku prije ubrizgavanja u venu na tijesan valjak.
- Pokupite lijek u štrcaljku.
- Učvrstite venski štapić iznad lakta kako biste postigli dotok krvi u vene.
- Zatražite od pacijenta da radi šakom u trenutku kada osjeća venu ispunjenu krvlju.
- Lijekovi će se primjenjivati na predviđenom mjestu.
- Dezinficirajte alkoholom dva puta mjesto ubrizgavanja.
- Umetnuta je igla (sa rezom), štapić je otkopčan, šaka je neistegnuta.
- Lijek se daje polako, nekoliko desetina ml ostaje u šprici.
- Igla se vadi iz vene, na mjesto ubrizgavanja nanosi se pamučni tampon, ruka je savijena.
- U savijenom položaju preporučuje se držati ruku pet minuta (modrica se ne formira).
Važno! Moguće je zaštititi pacijenta od infekcije u krvi ako se poštuje sanitarna higijena: rukavice za jednokratnu upotrebu od strane medicinske sestre, sterilne igle i ubrizgani lijekovi predviđeni u tvorničkim uvjetima pakiranja. Na kraju postupka mjesto ubrizgavanja se zatvara pamučnim tamponom s alkoholom.
Uzorkovanje krvi iz vene i bilo kakvo ubrizgavanje lijekova u venu vrši obučeno medicinsko osoblje.
Manipulacije, pravila i detalji intravenske injekcije od početka do kraja demonstrira video
Tehnika provođenja intravenske injekcije
Trajanje unošenja lijekova u venu traje deset minuta. Tehnika ubrizgavanja omogućava iskusnoj medicinskoj sestri da ubrizgava u venu bezbolno i tako brzo da se nemate vremena uplašiti. Obično se lijek ubrizgava u venu na laktu. Ako na ovom području nije moguće pronaći krvne vene, tada se i druge vene koje se nalaze na stražnjoj strani ruke uzimaju za injekciju. Lijek se ne ubrizgava u vene na nogama iz razloga što se povećava opasnost od ugruška u krvi. Ispravan algoritam ubrizgavanja sadrži sljedeću proceduru:
- Šprica se uzima desnom rukom, kanilu igle drži kažiprst.
- Šipka šprice stisne se drugim prstima.
- Ponovno se palpira vena, mesto buduće injekcije tretira se novim brisom, leva ruka popravlja kožu.
- Pacijent stisne šaku.
- Ruka drži špricu gotovo paralelno (pod uglom od 15 stepeni) prema mestu ubrizgavanja, igla - sa rezom.
- Napravi se probijanje, igla prođe jednu trećinu između kože i vene, a zatim se probije zid vene, ova se akcija kontrolira osjećajem "neuspjeha".
- Lagano ispružite klip šprice, u cilindru će se pojaviti krv, što dokazuje prisustvo igle u veni.
- Vodnjak se skida, šaka se opusti
- Ponovna provjera igle u veni.
- Sporo davanje lijeka, dio lijeka ostaje u boci - ne ubrizgava se.
- Šprica se izvadi, nanese se pamučni tampon s alkoholom, savijte ruku.
- U savijenom položaju, držite ruku 5 minuta, neće biti modrica.