Koja je opasnost od oslabljene tolerancije na glukozu?
Smanjena tolerancija na glukozu stanje je pri kojem postoji povećana razina glukoze u krvi, ali ovaj pokazatelj ne dostiže nivo na kojem se postavlja dijagnoza dijabetesa. Ovaj stadij poremećaja metabolizma ugljikohidrata može dovesti do razvoja šećerne bolesti tipa 2, stoga se obično dijagnosticira kao predijabetes.
| ICD-10 | R73.0 |
|---|---|
| ICD-9 | 790.22 |
| Mrežica | D018149 |
U početnim fazama patologija se razvija asimptomatski i otkriva se samo zahvaljujući testu za toleranciju na glukozu.
Opće informacije
Smanjena tolerancija na glukozu povezana sa smanjenjem apsorpcije šećera u krvi iz tkiva u tijelu ranije se smatrala početnim stadijem dijabetesa (latentni dijabetes melitus), ali nedavno se izdvojila kao zasebna bolest.
Taj je prekršaj sastavni dio metaboličkog sindroma, koji se očituje i povećanjem mase visceralne masti, arterijske hipertenzije i hiperinzulinemije.
Prema postojećim statistikama, oslabljena tolerancija na glukozu otkrivena je u oko 200 miliona ljudi, dok se ova bolest često otkriva u kombinaciji s pretilošću. Prediabetes u Sjedinjenim Državama opaža se kod svakog četvrtog djeteta s puninom u dobi od 4 do 10 godina, a kod svakog petog punog djeteta u dobi od 11 do 18 godina.
Svake godine 5-10% osoba s oslabljenom tolerancijom na glukozu doživi prijelaz ove bolesti u dijabetes melitus (obično se takva transformacija primijeti u bolesnika s prekomjernom težinom).
Razlozi razvoja
Glukoza kao glavni izvor energije osigurava metaboličke procese u ljudskom tijelu. Glukoza ulazi u organizam uslijed potrošnje ugljikohidrata, koji se nakon propadanja apsorbiraju iz probavnog trakta u krvotok.
Inzulin (hormon koji proizvodi gušterača) potreban je za apsorpciju glukoze u tkivima. Zbog povećanja propustljivosti plazma membrana, inzulin omogućava tkivima da apsorbiraju glukozu, snižavajući njezin nivo u krvi 2 sata nakon jela na normalnu vrijednost (3,5 - 5,5 mmol / l).
Uzroci oslabljene tolerancije na glukozu mogu biti posljedica nasljednih faktora ili načina života. Čimbenici koji doprinose razvoju bolesti jesu:
- genetska predispozicija (prisutnost dijabetes melitusa ili predijabetesa u bliskim srodnicima),
- gojaznost
- arterijska hipertenzija
- povišeni lipidi u krvi i ateroskleroza,
- bolesti jetre, kardiovaskularnog sistema, bubrega,
- gihta
- hipotireoza
- otpornost na inzulin, kod koje se smanjuje osjetljivost perifernih tkiva na učinke inzulina (posmatrano kod metaboličkih poremećaja),
- upala pankreasa i drugi faktori koji doprinose smanjenoj proizvodnji inzulina,
- povišen holesterol
- sjedilački način života
- bolesti endokrinog sustava kod kojih se prekomorni hormoni proizvode u višku (Itsenko-Cushingov sindrom, itd.),
- zloupotrebu hrane koja sadrži značajnu količinu jednostavnih ugljenih hidrata,
- uzimanje glukokortikoida, oralnih kontraceptiva i nekih drugih hormonskih lekova,
- starost nakon 45 godina.
U nekim se slučajevima otkriva i kršenje tolerancije na glukozu u trudnica (gestacijski dijabetes, koji se opaža u 2,0-3,5% svih slučajeva trudnoće). Faktori rizika za trudnice uključuju:
- prekomjerna tjelesna težina, posebno ako se višak kilograma pojavio nakon 18 godina,
- genetska predispozicija
- stariji od 30 godina
- prisutnost gestacijskog dijabetesa u prethodnim trudnoćama,
- sindrom policističnih jajnika.
Smanjena tolerancija na glukozu rezultat je kombinacije oslabljene sekrecije inzulina i smanjene osjetljivosti tkiva.
Stvaranje inzulina stimulira se unosom hrane (ne moraju biti ugljikohidrati), a njegovo oslobađanje nastaje kada poraste razine glukoze u krvi.
Izlučivanje inzulina pojačano je djelovanjem aminokiselina (arginina i leucina) i određenih hormona (ACTH, HIP, GLP-1, kolecistokinin), kao i estrogena i sulfonilureje. Povećava izlučivanje inzulina i uz povećani sadržaj kalcija, kalija ili slobodnih masnih kiselina u plazmi.
Smanjena sekrecija inzulina nastaje pod uticajem glukagona, hormona gušterače.
Inzulin aktivira transmembranski inzulinski receptor, koji se odnosi na složene glikoproteine. Sastavni dijelovi ovog receptora su dvije alfa i dvije beta podjedinice povezane disulfidnim vezama.
Alfa podjedinice receptora nalaze se izvan ćelije, a beta podjedinice transmembranskih proteina usmjerene su unutar ćelije.
Povećana razina glukoze obično uzrokuje porast aktivnosti tirozin kinaze, ali s predijabetesom postoji lagano kršenje vezivanja receptora za inzulin. Osnova ovog kršenja je smanjenje broja receptora inzulina i proteina koji osiguravaju transport glukoze u ćeliju (transporteri glukoze).
Glavni ciljni organi izloženi insulinu uključuju jetru, masno tkivo i mišićno tkivo. Stanice ovih tkiva postaju neosjetljive (otporne) na inzulin. Kao rezultat toga, unos glukoze u periferna tkiva opada, smanjuje se sinteza glikogena i razvija se predijabetes.
Latentni oblik dijabetesa može biti uzrokovan drugim faktorima koji utječu na razvoj inzulinske rezistencije:
- kršenje propustljivosti kapilara, što dovodi do kršenja transporta inzulina kroz vaskularni endotel,
- nakupljanje izmenjenih lipoproteina,
- acidoza
- nakupljanje enzima klase hidrolaze,
- prisutnost hroničnih žarišta upale itd.
Inzulinska rezistencija može biti povezana sa promjenom molekule inzulina, kao i sa povećanom aktivnošću kontransularnih hormona ili hormona trudnoće.
Kršenje tolerancije na glukozu u početnim fazama razvoja bolesti se klinički ne manifestuje. Pacijenti su često pretili ili gojazni, a pregled otkriva:
- normoglikemija na testu (glukoza u perifernoj krvi je normalna ili malo viša od normalne),
- nedostatak glukoze u urinu.
Prediabetes može biti praćen:
- furunculosis,
- krvarenje desni i parodontalna bolest,
- svrbež kože i genitalija, suva koža,
- nezdravljujuće lezije na koži
- seksualna slabost, menstrualne nepravilnosti (moguća je amenoreja),
- angioneuropatija (lezije malih žila koje su popraćene poremećenim protokom krvi, u kombinaciji sa oštećenjem živaca, što je praćeno poremećajem provođenja impulsa) različite težine i lokalizacije.
Kako se kršenja pogoršavaju, klinička slika može se dopuniti:
- osjećaj žeđi, suha usta i povećan unos vode,
- učestalo mokrenje
- padom imuniteta, što je praćeno učestalim upalnim i gljivičnim bolestima.
Dijagnostika
Pogoršanje tolerancije na glukozu u većini slučajeva otkriva se slučajno, jer pacijenti ne podnose nikakve pritužbe. Osnova za dijagnozu obično je rezultat krvne pretrage na šećer, koja pokazuje porast glukoze u postu na 6,0 mmol / L.
- anamneza (podaci o popratnim bolestima i srodnicima koji boluju od dijabetesa navode se)
- opći pregled, koji u mnogim slučajevima otkriva prisustvo prekomerne telesne težine ili gojaznosti.
Osnova dijagnoze predijabetesa je test tolerancije na glukozu koji procenjuje sposobnost tela da apsorbuje glukozu. U prisustvu zaraznih bolesti, pojačane ili smanjene fizičke aktivnosti tokom dana prije ispitivanja (ne odgovara uobičajenoj) i uzimanja lijekova koji utječu na razinu šećera, test se ne obavlja.
Prije uzimanja testa, preporučuje se ne ograničiti svoju prehranu na 3 dana, tako da je unos ugljikohidrata najmanje 150 g dnevno. Fizička aktivnost ne smije prelaziti standardna opterećenja. Uveče, prije nego što prođete analizu, količina konzumiranih ugljikohidrata treba biti od 30 do 50 g, nakon čega se hrana ne pije 8-14 sati (dozvoljena je voda za piće).
- na brzinu test šećera u krvi
- prijem otopine glukoze (za 75 g glukoze potrebno je 250-300 ml vode),
- ponovljeno uzorkovanje krvi za analizu šećera 2 sata nakon uzimanja otopine glukoze.
U nekim slučajevima se uzimaju dodatni uzorci krvi svakih 30 minuta.
Za vrijeme testa zabranjeno je pušenje kako se rezultati analize ne bi iskrivili.
Povreda tolerancije na glukozu kod dece takođe se određuje ovim testom, ali "opterećenje" glukoze na dete izračunava se na osnovu njegove težine - 1,75 g glukoze uzima se po kilogramu, ali ukupno ne više od 75 g.
Smanjena tolerancija na glukozu tokom trudnoće provjerava se oralnim testom između 24. i 28. tjedna trudnoće. Ispitivanje se provodi po istoj metodologiji, ali uključuje dodatno mjerenje razine glukoze u krvi sat vremena nakon uzimanja otopine glukoze.
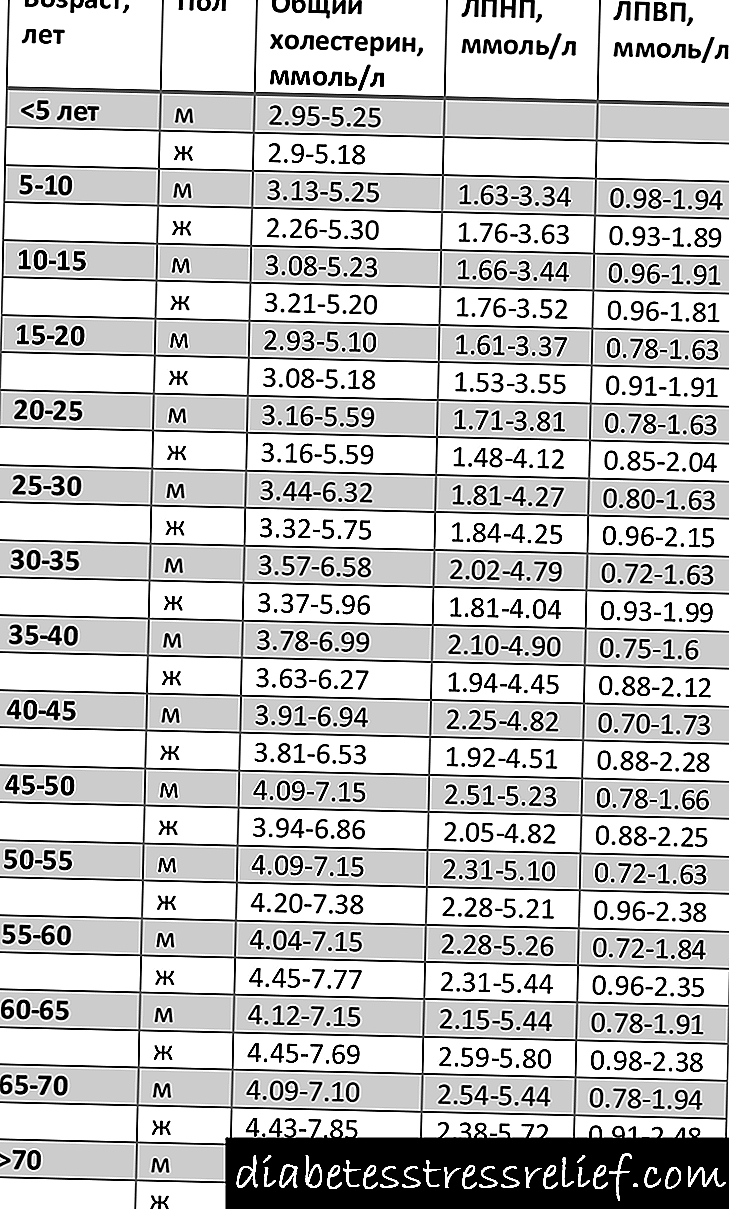
Normalno, razina glukoze tokom ponovljenog uzimanja krvi ne smije prelaziti 7,8 mmol / L. Razina glukoze od 7,8 do 11,1 mmol / L ukazuje na oslabljenu toleranciju na glukozu, a razina iznad 11,1 mmol / L znak je dijabetesa.
S ponovnom detektiranom razinom glukoze na glavi iznad 7,0 mmol / L, test nije praktičan.
Test je kontraindiciran kod osoba čija koncentracija glukoze na glavi prelazi 11,1 mmol / L, kao i kod onih koji su nedavno imali infarkt miokarda, operativni zahvat ili porođaj.
Ako je potrebno odrediti sekretornu rezervu inzulina, liječnik može provesti određivanje razine C-peptida paralelno s testom tolerancije na glukozu.
Liječenje predijabetesa temelji se na ne-lijekovima. Terapija uključuje:
- Prilagođavanje prehrane Dijeta za oslabljenu toleranciju na glukozu zahtijeva isključenje slatkiša (slatkiša, kolača, itd.), Ograničeni unos lako probavljivih ugljikohidrata (brašno i tjestenina, krompir), ograničena potrošnja masti (masno meso, maslac). Preporučuje se frakcijski obrok (male porcije oko 5 puta dnevno).
- Jačanje fizičke aktivnosti. Preporučena dnevna fizička aktivnost, u trajanju od 30 minuta - sat vremena (sportovi se trebaju provoditi najmanje tri puta sedmično).
- Kontrola telesne težine
U nedostatku terapijskog učinka, propisani su oralni hipoglikemijski lijekovi (inhibitori a-glukozidaze, sulfoniluree, tiazolidindioni, itd.).
Mjere liječenja također se provode kako bi se uklonili faktori rizika (štitnjača se normalizira, metabolizam lipida se ispravlja itd.).
Kod 30% osoba s dijagnozom oslabljene tolerancije na glukozu, nivo glukoze u krvi nakon toga se vraća u normalu, ali kod većine bolesnika postoji visoki rizik da ovaj poremećaj postane dijabetes tipa 2.
Prediabetes može doprinijeti razvoju bolesti kardiovaskularnog sistema.
Prevencija
Prevencija predijabetesa uključuje:
- Pravilna prehrana, kojom se eliminira nekontrolisana upotreba slatke hrane, brašna i masne hrane i povećava broj vitamina i minerala.
- Odgovarajuća redovita fizička aktivnost (bilo koji sport ili duge šetnje. Opterećenje ne smije biti pretjerano (intenzitet i trajanje fizičkih vježbi postepeno se povećavaju).
Također je potrebna kontrola tjelesne težine i nakon 40 godina redovna (svaka 2-3 godine) provjera razine glukoze u krvi.
Uzroci bolesti
NTG (oslabljena tolerancija na glukozu) ima vlastiti kod ICD 10 - R 73.0, ali nije neovisna bolest. Takva je patologija čest pratilac gojaznosti i jedan od simptoma metaboličkog sindroma. Povredu karakteriše promjena količine šećera u krvnoj plazmi, koja prelazi dozvoljene vrijednosti, ali ipak ne doseže hiperglikemiju.
 To se događa zbog neuspjeha procesa apsorpcije glukoze u stanice organa zbog nedovoljne osjetljivosti staničnih receptora na inzulin.
To se događa zbog neuspjeha procesa apsorpcije glukoze u stanice organa zbog nedovoljne osjetljivosti staničnih receptora na inzulin.
Ovo se stanje naziva i predijabetesom i ako se ne liječi, osoba s NTG-om prije ili kasnije će se suočiti s dijagnozom šećerne bolesti tipa 2.
Kršenje se otkriva u bilo kojoj dobi, čak i kod djece i kod većine bolesnika bilježe se različiti stupnjevi pretilosti. Prekomjerna težina često je praćena smanjenjem osjetljivosti ćelijskih receptora na inzulin.
Pored toga, sljedeći faktori mogu izazvati NTG:
- Mala fizička aktivnost. Pasivan način života u kombinaciji s prekomjernom težinom dovodi do poremećaja cirkulacije, što zauzvrat, stvara probleme sa srcem i vaskularnim sistemom, te utječe na metabolizam ugljikohidrata.
- Hormonski tretman. Takvi lijekovi dovode do smanjenja staničnog odgovora na inzulin.
- Genetska predispozicija. Mutirani gen utječe na osjetljivost receptora ili funkcionalnost hormona. Takav gen se nasljeđuje, ovo objašnjava otkrivanje oslabljene tolerancije u djetinjstvu. Dakle, ako roditelji imaju problema s metabolizmom ugljikohidrata, tada dijete ima i visok rizik od razvoja NTG.
Potrebno je proći krvni test na toleranciju u takvim slučajevima:
- trudnoća sa velikim plodom,
- rođenje velikog ili mrtvog djeteta u prethodnim trudnoćama,
- hipertenzija
- uzimanje diuretika
- patologija pankreasa,
- niski nivo lipoproteina u plazmi u krvi,
- prisutnost Cushingovog sindroma,
- osobe nakon 45-50 godina,
- visoki trigliceridi,
- napadi hipoglikemije.
Simptomi patologije
Dijagnoza patologije je teška zbog nepostojanja izraženih simptoma. NTG se češće otkriva pretragom krvi tokom liječničkog pregleda na drugu bolest.
U nekim slučajevima, kada patološko stanje napreduje, pacijenti obraćaju pažnju na takve manifestacije:
- apetit se značajno povećava, posebno noću,
- jaka je žeđ i suši se u ustima,
- učestalost i količina mokrenja se povećavaju,
- javljaju se napadi migrene
- vrtoglavica nakon jela, temperatura raste,
- smanjene performanse zbog povećanog umora, osjeća se slabost,
- probava je poremećena.
 Kao rezultat činjenice da pacijenti ne obraćaju pažnju na takve simptome i ne žuri kod liječnika, sposobnost ispravljanja endokrinih poremećaja u ranim fazama oštro se smanjuje. Ali vjerojatnost razvoja neizlječljivog dijabetesa, naprotiv, raste.
Kao rezultat činjenice da pacijenti ne obraćaju pažnju na takve simptome i ne žuri kod liječnika, sposobnost ispravljanja endokrinih poremećaja u ranim fazama oštro se smanjuje. Ali vjerojatnost razvoja neizlječljivog dijabetesa, naprotiv, raste.
Nedostatak pravovremenog lečenja, patologija i dalje napreduje. Glukoza, nakupljajući se u plazmi, počinje utjecati na sastav krvi, povećavajući njezinu kiselost.
Istovremeno, kao rezultat interakcije šećera sa komponentama krvi mijenja se i njegova gustoća. To dovodi do kršenja cirkulacije krvi, kao posljedica toga nastaju bolesti srca i krvnih sudova.
Kršenja metabolizma ugljikohidrata ne prolaze bez traga i za ostale tjelesne sisteme. Oštećeni bubrezi, jetra, probavni organi.Pa, posljednje nekontrolisano kršenje glukozne tolerancije je dijabetes.
Dijagnostičke metode
Ako se sumnja na NTG, pacijenta se upućuje na savjetovanje kod endokrinologa. Specijalist prikuplja informacije o životnom stilu i navikama pacijenta, pojašnjava pritužbe, prisutnost popratnih bolesti, kao i slučajeve endokrinih poremećaja među rođacima.
Sljedeći korak će biti imenovanje analiza:
- biohemija krvi
- opšti klinički test krvi,
- analiza urina za mokraćnu kiselinu, šećer i holesterol.
Glavni dijagnostički test je test tolerancije.
Prije testa moraju biti ispunjeni brojni uvjeti:
- zadnji obrok prije darivanja krvi treba biti 8-10 sati prije ispitivanja,
- treba izbegavati nervni i fizički stres,
- tri dana pre testa ne pijte alkohol,
- ne možete pušiti na dan studije,
- ne možete darovati krv za virus i prehlade ili nakon nedavne operacije.
Ispitivanje se provodi na sljedeći način:
- uzorkovanje krvi za test uzima se na prazan stomak,
- pacijentu se daje otopina glukoze koju pije ili se daje intravenska otopina,
- nakon 1-1,5 sati ponavlja se krvni test.
Kršenje se potvrđuje takvim pokazateljima glukoze:
- krv uzeta na prazan stomak - više od 5,5 i manje od 6 mmol / l,
- krv uzeta 1,5 sata nakon opterećenja ugljikohidrata veća od 7,5 i manja od 11,2 mmol / L.
NTG tretman
Šta učiniti ako se potvrdi NTG?
Obično su kliničke preporuke sledeće:
- redovno pratiti šećer u krvi,
- pratiti krvni pritisak
- povećati fizičku aktivnost
- slijedite dijetu, postižući gubitak kilograma.
Uz to, mogu se propisati lijekovi koji pomažu smanjenju apetita i ubrzavaju razgradnju masnih ćelija.
Važnost pravilne ishrane
Pridržavanje principa pravilne prehrane korisno je čak i potpuno zdravim osobama, a kod pacijenta s kršenjem metabolizma ugljikohidrata promjena prehrane je glavna točka postupka liječenja, a prehrana treba biti način života.
Pravila prehrane su sljedeća:
- Frakcijski obrok. Treba jesti češće, barem 5 puta dnevno i u malim obrocima. Posljednja užina trebala bi biti nekoliko sati prije spavanja.
- Svakodnevno pijte od 1,5 do 2 litra čiste vode.
 To pomaže u razrjeđivanju krvi, smanjenju oteklina i ubrzavanju metabolizma.
To pomaže u razrjeđivanju krvi, smanjenju oteklina i ubrzavanju metabolizma. - Proizvodi od pšeničnog brašna, kao i krem deserti, slatkiši i slatkiši isključeni su iz upotrebe.
- Ograničite unos škrobastog povrća i alkoholnih pića na minimum.
- Povećajte količinu povrća bogatog vlaknima. Takođe su dozvoljene mahunarke, zelje i nezaslađeno voće.
- Smanjite unos soli i začina u ishrani.
- Šećer zamijenjen prirodnim zaslađivačima, med je dozvoljen u ograničenim količinama.
- Izbjegavajte izbornik jela i proizvoda s visokim postotkom sadržaja masti.
- Dopušteni su mliječni i kiselo-mliječni proizvodi, ribe i nemasno meso.
- Hljebni proizvodi moraju se izrađivati od integralnog brašna ili raženog brašna ili s dodatkom mekinja.
- Od žitarica preferirati biserni ječam, heljdu, smeđu rižu.
- Značajno umanjite tjesteninu s visokim udjelom ugljikohidrata, kašu, zobene pahuljice, oguljenu rižu.
Izbjegavajte gladovanje i prejedanje, kao i niskokaloričnu prehranu. Dnevni unos kalorija trebao bi biti u rasponu od 1600-2000 kcal, gdje složeni ugljikohidrati čine 50%, masti oko 30% i 20% proteinske proizvode. Ako postoji bolest bubrega, tada se smanjuje količina proteina.
Fizičke vježbe
 Druga važna tačka terapije je fizička aktivnost. Da biste smanjili težinu, treba da izazovete intenzivnu potrošnju energije, osim toga, to će pomoći u smanjenju razine šećera.
Druga važna tačka terapije je fizička aktivnost. Da biste smanjili težinu, treba da izazovete intenzivnu potrošnju energije, osim toga, to će pomoći u smanjenju razine šećera.
Redovno vježbanje ubrzava metaboličke procese, poboljšava cirkulaciju krvi, jača vaskularne zidove i srčani mišić. Ovo sprječava razvoj ateroskleroze i bolesti srca.
Glavni fokus tjelesne aktivnosti trebao bi biti aerobna tjelovježba. Dovode do porasta broja otkucaja srca, što ubrzava razgradnju masnih ćelija.
Za ljude koji pate od hipertenzije i patologija kardiovaskularnog sistema pogodnija je manje intenzivna nastava. Sporo šetanje, plivanje, jednostavne vježbe, odnosno sve ono što ne dovodi do pojačanog pritiska i pojave kratkoće daha ili bola u srcu.
Za zdrave ljude, časove treba odabrati intenzivnije. Pogodno za trčanje, skakanje konopa, bicikl, klizanje ili skijanje, ples, timski sport. Skup fizičkih vježbi trebao bi biti osmišljen tako da većina vježbanja dođe do aerobne vježbe.
Glavni uslov je regularnost nastave. Bolje je izdvojiti 30-60 minuta dnevno za sport, nego raditi dva do tri sata jednom sedmično.
Važno je pratiti dobrobit. Pojava vrtoglavice, mučnine, boli, znakovi hipertenzije trebali bi biti signal za smanjenje intenziteta opterećenja.
Terapija lijekovima
U nedostatku rezultata iz prehrane i sporta preporučuje se liječenje lijekovima.
Mogu se propisati takvi lekovi:
- Glukofag
 - smanjuje koncentraciju šećera i sprječava apsorpciju ugljikohidrata, daje izvrstan učinak u kombinaciji s dijetnom hranom,
- smanjuje koncentraciju šećera i sprječava apsorpciju ugljikohidrata, daje izvrstan učinak u kombinaciji s dijetnom hranom, - Metformin - smanjuje nivo apetita i šećera, inhibira apsorpciju ugljenih hidrata i proizvodnju inzulina,
- Akarboza - snižava glukozu
- Siofor - utiče na proizvodnju inzulina i koncentraciju šećera, usporava razgradnju ugljenih hidratnih spojeva
Ako je potrebno, propisuju se lijekovi za normalizaciju krvnog pritiska i obnavljanje rada srca.
- posjetite liječnika kada se pojave prvi simptomi patologije,
- napraviti test tolerancije na glukozu svakih šest mjeseci,
- u prisustvu policističnih jajnika i u otkrivanju gestacijskog dijabetesa treba redovno obavljati krvni test na šećer,
- isključite alkohol i pušenje,
- pridržavati se pravila ishrane,
- izdvojiti vrijeme za redovnu fizičku aktivnost,
- nadgledajte svoju težinu, ako je potrebno, riješite se viška kilograma,
- nemojte samoliječiti - sve lijekove treba uzimati samo prema uputama liječnika.
Video materijal o predijabetesu i kako ga liječiti:
Promjene koje nastaju pod utjecajem poremećaja metabolizma ugljikohidrata, pravovremenim započinjanjem liječenja i poštivanjem svih propisa liječnika, prilično su podložne korekciji. U suprotnom, rizik od razvoja dijabetesa znatno se povećava.

 To pomaže u razrjeđivanju krvi, smanjenju oteklina i ubrzavanju metabolizma.
To pomaže u razrjeđivanju krvi, smanjenju oteklina i ubrzavanju metabolizma. - smanjuje koncentraciju šećera i sprječava apsorpciju ugljikohidrata, daje izvrstan učinak u kombinaciji s dijetnom hranom,
- smanjuje koncentraciju šećera i sprječava apsorpciju ugljikohidrata, daje izvrstan učinak u kombinaciji s dijetnom hranom,