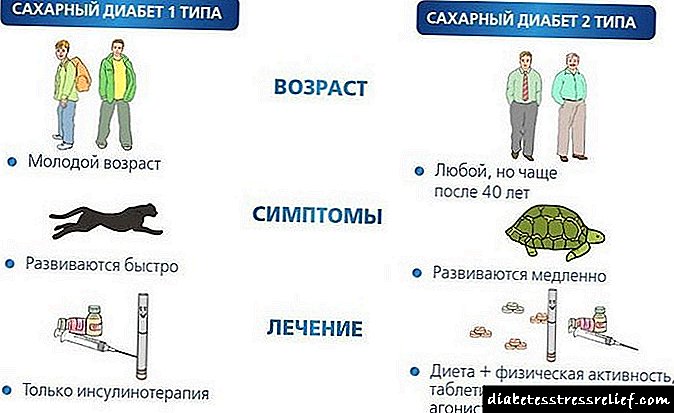
Koje su metode najučinkovitije u liječenju dijabetesa
* Faktor uticaja za 2017. godinu prema RSCI
Časopis je uključen u Listu recenziranih naučnih publikacija Visoke atestne komisije.


Pročitajte u novom broju
Prema riječima stručnjaka Svjetske zdravstvene organizacije: "Dijabetes je problem svih starosnih grupa i svih zemalja." Trenutno dijabetes melitus (DM) zauzima treće mjesto među direktnim uzrocima smrti nakon kardiovaskularnih i onkoloških bolesti, stoga su mnoga pitanja vezana za ovu bolest rješavana na državnom i saveznom nivou u mnogim zemljama svijeta.
Prema riječima stručnjaka Svjetske zdravstvene organizacije: "Dijabetes je problem svih starosnih grupa i svih zemalja." Trenutno dijabetes melitus (DM) zauzima treće mjesto među direktnim uzrocima smrti nakon kardiovaskularnih i onkoloških bolesti, stoga su mnoga pitanja vezana za ovu bolest rješavana na državnom i saveznom nivou u mnogim zemljama svijeta.
Po mom mišljenju, Međunarodni stručni odbor za dijagnozu i klasifikaciju dijabetesa melitusa (1997), dijabetes melitus predstavlja skupinu metaboličkih poremećaja koje karakterizira hiperglikemija, koja je rezultat oštećenja izlučivanja inzulina, djelovanja inzulina ili kombinacije oba ova faktora.
Menadžmentdijabetes tipa 2
Širom svijeta su se sada nakupili dokazi da efikasna kontrola dijabetesa može umanjiti ili spriječiti mnoge komplikacije povezane s tim.
Što se tiče efikasnog upravljanja dijabetesom, postoje ubedljivi dokazi da poboljšanje kontrole glikemije može značajno smanjiti rizik od razvoja mikro- i makroangiopatije.
Analiza desetogodišnje DCCT studije (Kontrola dijabetesa i njegovih komplikacija) pokazala je da je za svaki postotak smanjenja glikoziranog hemoglobina rizik od razvoja mikrovaskularnih komplikacija (retinopatija, nefropatija) smanjen za 35%. Osim toga, rezultati ove studije jasno su pokazali da agresivna kontrola glikemije, uz normalizaciju krvnog pritiska, značajno smanjuje rizik od koronarne srčane bolesti, cerebrovaskularne bolesti i periferne angiopatije kod pacijenata s dijabetesom tipa 2. Na temelju toga, glavni cilj liječenja bolesti je najpotpunija kompenzacija za poremećaje metabolizma ugljikohidrata. Ovaj cilj će postići samo uporaba složene i patogenetički utemeljene terapije, uzimajući u obzir hronični tijek bolesti, heterogenost metaboličkih poremećaja, progresivno smanjenje β-stanične mase, starost pacijenata i rizik od hipoglikemije, kao i potrebu obnove oštećene sekrecije inzulina i postizanje dugotrajne učinkovite glikemijske kontrole.
Danas je nemoguće izliječiti dijabetes tipa 2, ali on se može dobro voditi i živjeti punim životom.
Program upravljanja dijabetesom tipa 2 uključuje sljedeće načine rješavanja glavnih problema:
• promjene životnog stila (dijetalna terapija, fizička aktivnost, smanjenje stresa),
• lijekovi (oralni hipoglikemijski lijekovi, incretinomimetici, terapija inzulinom).
Uprkos brojnim nedavnim publikacijama o liječenju dijabetesa tipa 2, nedavno objavljenim, nemaju svi liječnici algoritam za liječenje ove ozbiljne bolesti. Trenutno se razvija i objavljuje revidirana Harmonizirana uredba Američkog udruženja za dijabetes (ADA) i Europskog udruženja za proučavanje dijabetesa (EASD) koja se odnosi na liječenje hiperglikemije kod dijabetesa tipa 2.
Tablica 1 prikazuje različite moderne antidijabetičke intervencije uzimajući u obzir njihovu učinkovitost, prednosti i nedostatke.
Temeljno je važno objektivne digitalne kriterije za kompenzaciju šećerne bolesti tipa 2. 1999. godine objavljene su smjernice za njegu bolesnika sa šećernom bolešću tipa 2, u kojima su predstavljeni kriteriji za kompenzaciju bolesti. Važno je obratiti posebnu pažnju na potrebu čvršće kontrole ne samo metabolizma ugljikohidrata, već i metabolizma lipida, kao i pokazatelja krvnog pritiska kroz prizmu vaskularnog rizika ili rizika od razvoja smrtnih vaskularnih komplikacija dijabetesa tipa 2 (tablica 2-4).
Izbor terapije i njegova uloga u liječenju dijabetesa tipa 2
Brojne studije širom svijeta usredotočene su na pronalaženje efikasnog liječenja dijabetesa. Međutim, nemojte zaboraviti da pored terapije lijekovima nisu manje važne i preporuke o promjeni životnog stila.
Osnovni principi dijetalne terapije
• frakcijska uravnotežena ishrana 6 puta dnevno, u malim porcijama, istovremeno, što pomaže održavanju težine u granicama normale i sprečava oštre postprandijalne promjene nivoa glikemije
• za prekomjernu težinu, indicirana je niskokalorična dijeta (≤1800 kcal)
• ograničenje jednostavnih, lako probavljivih ugljenih hidrata (šećera i njegovih proizvoda, meda, voćnih sokova)
• povećan unos hrane bogate vlaknima (sa 20 na 40 g dnevno)
• ograničenje unosa zasićenih masti <7,5%, glikemija na post> 8,0 mmol / l s BMI Literaturom
Karakteristike liječenja dijabetesa
Dijabetes je metabolička bolest za čije liječenje je potreban integrirani pristup. Liječenje dijabetesa povezano je prije svega s dnevnim injekcijama inzulina.
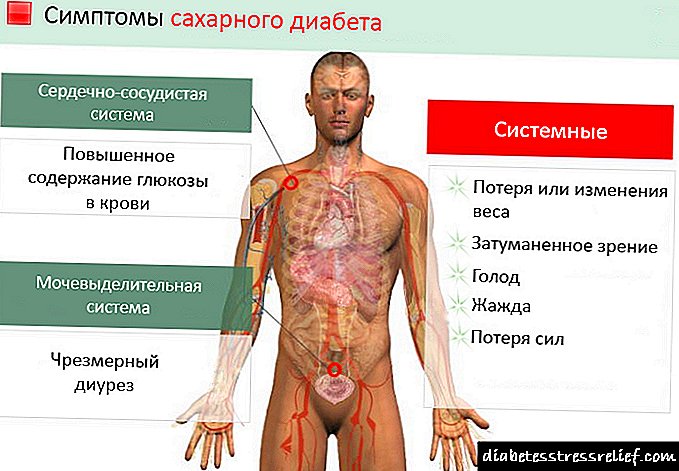
Simptomi dijabetesa.
Ovo je glavni i jedini način da se izbori sa pojavom od samog početka dijabetes melitusa tipa 1. I kod šećerne bolesti tipa 2, glavni tretman, osim nefarmakoloških sredstava tj. dijeta, gubitak težine i redovno vježbanje, je upotreba oralnih antidijabetičkih lijekova.
Liječenje inzulinom koristi se i u skupini bolesnika sa šećernom bolešću tipa 2, međutim, potreba za njegovom primjenom javlja se, u pravilu, u kasnim fazama liječenja.
Za tretmani dijabetesa treba takođe uključiti:
- dijetalni tretman
- tjelesna aktivnost
- hirurško liječenje
- terapijski trening.
Treba naglasiti da je liječenje bez lijekova jednako važno kao i liječenje lijekovima. Ponekad su u početnoj fazi šećerne bolesti tipa 2 dijeta i vježbe dovoljni za kontrolu glikemije (razine glukoze u krvi) bez upotrebe lijekova i inzulina.
Tek nakon nekoliko godina, kad se iscrpe endogeni resursi (koje proizvodi naš vlastiti gušterača), morat ćemo pribjeći farmakoterapiji.
Važan element u liječenju bilo koje vrste dijabetesa je promjena prehrambenih navika. Svrha ovih promjena je:
- poboljšani metabolizam ugljenih hidrata i masti,
- sprečavanje razvoja komplikacija, poput, na primer, dijabetičke retinopatije,
- smanjeni rizik od razvoja ateroskleroze (hiperinzulinemija ubrzava razvoj ateroskleroze).
Da bi se odredile preporuke, potreban je individualni pristup svakom pacijentu i procjena njegovih stvarnih mogućnosti.
Liječenje dijabetesa tipa 1
Ova vrsta dijabetesa pogađa uglavnom djecu i mlade. Njegov uzrok je uništavanje otočića gušterače koji proizvode inzulin vlastitim imunološkim sustavom. Simptomi dijabetesa pojavljuju se tek kada je oštećeno 80-90% beta ćelija (oslobađajući hormon).
Jedini efikasni tretman je popuniti nedostatak hormona ubrizgavanjem inzulina do kraja života. Vrlo važna funkcija obavlja se i pravilno odabranom prehranom i tjelesnim aktivnostima.
Terapija dijabetesa tipa 1 tipa inzulina
Bolest izaziva iscrpljivanje rezervi pankreasa, primjena inzulina mora se rasporediti od samog početka i nastaviti do kraja života. Također je potrebno mijenjati dozu lijeka, ovisno o potrebama pacijenta (u početku postoji rezidualna sekrecija inzulina, pa količina lijeka može biti manja). Osim toga, neka stanja (infekcije, vrućica, vježbanje) mijenjaju potrebe tijela za inzulinom.
Trenutno ih je nekoliko vrste inzulina. Koje se razlikuju u vremenu rada i postizanju najvišeg nivoa koncentracije u krvnom serumu. Inzulin velike brzine počinje djelovati manje od 15 minuta nakon primjene, dostigavši maksimalnu razinu nakon 1-2 sata, a učinak traje oko 4 sata.
Inzulin s intermedijarnim trajanjem djelovanja, koji počinje djelovati otprilike 2-4 sata kasnije, dostiže vrhunac u 4-6 sati nakon primjene, pokazuje slične karakteristike. U slučaju dugotrajnog inzulina učinci su uočljivi tek nakon 4-5 sati, maksimalna koncentracija dostiže se nakon 10 sati, a prestaje djelovati nakon 16-20 sati.
U posljednje vrijeme takozvani vrhunac analozi inzulinakoje počinju djelovati otprilike 2 sata nakon primjene, a razina koncentracije ostaje tijekom sata.
Prisutnost mnogih vrsta inzulina omogućava odabir vrste terapije u skladu s potrebama i životnim stilom pacijenta. Postoji nekoliko mogućih modela terapije insulinom. Međutim, najbolje je oponašati fiziološki obrazac izlučivanja hormona.
Sastoji se u korištenju malih doza inzulina dugog djelovanja ili bezvičnih analoga koji održavaju razinu glukoze 24 sata dnevno. I prije svakog obroka, lijekove koji se brzo djeluju treba davati u količini koja odgovara količini hrane.
Veliki proboj u liječenju dijabetesa Radilo se o stvaranju inzulinskih pumpi, čime je omogućeno višekratno uzimanje hormona tokom dana, bez potrebe za injekcijama. Zbog toga su pacijenti dobili značajnu slobodu u oblasti ishrane i sporta.
Dijabetesna bolest tipa 1
Dijeta dijabeta temelji se na istim pravilima kao i svaka uravnotežena prehrana zdrave osobe. Obroci bi trebali biti redovni, a njihov kalorijski sadržaj je ravnomjerno raspoređen. Obratite pažnju na odgovarajuće proporcije hranjivih sastojaka.
Tokom terapija insulinom uz stalni raspored ubrizgavanja, pacijenti bi trebali jesti hranu najmanje 5 puta dnevno s unaprijed određenim sadržajem kalorija i odgovarajućim omjerom proteina, šećera i masti.
Većinu dnevnih potreba (50-60%) trebali bi činiti ugljikohidrati, jer su oni glavni izvor energije za ljude. Ali morate jesti, prije svega, složene ugljikohidrate koji su prisutni u žitaricama, povrću i voću. I skoro u potpunosti eliminira saharozu, koja je brzo probavljivi ugljikohidrat i vodi do teško upravljanog hiperglikemije nakon jela.
Najmanje 15% energije mora doći iz proteina. In dijeta za dijabetičare treba uključiti, prije svega, kompletne proteine (životinjskog porijekla) koji sadrže sve potrebne vrste aminokiselina, za razliku od većine biljnih proteina.
Unos masti mora biti smanjen na 30% dnevne potrebe za energijom. Važno je da zasićene masti (životinje) ne prelaze 10% isporučene energije. Nezasićene masne kiseline koje se nalaze u biljnoj hrani su mnogo korisnije.
Vježba i dijabetes tipa 1
Tjelesna aktivnost igra važnu ulogu u liječenju dijabetesa, ali može uzrokovati i opasna glikemijska stanja. Zbog toga je važno razumjeti učinak sporta na metabolizam ugljikohidrata. Opterećenje čini stanice da postanu osjetljivije na djelovanje inzulina - kao rezultat, više molekula glukoze prodire kroz stanice, a samim tim se i njegova koncentracija u krvi smanjuje.
Ako ne promijenite terapiju, nivo glukoze koja je zapravo jedini izvor energije za mozak može se opasno smanjiti, što će dovesti do kome. Stoga se vježbanje mora planirati.
Prije nego što započnete vježbanje, morate uzeti dodatnu količinu ugljikohidrata, kao i smanjiti dozu inzulina. Ako su vježbe duge, trebali biste razmisliti o dodatnom obroku tokom treninga.
Informacije o dijabetesu sastavni su dio terapije. Razumijevanje prirode bolesti od strane pacijenta u velikoj mjeri povećava šanse za pravilno liječenje. Pacijent bi trebao biti u mogućnosti mijenjati dozu lijekova u ovisnosti o načinu života i prehrani. To ima ogroman utjecaj na kašnjenje u razvoju komplikacija koje značajno pogoršavaju kvalitetu života.
Transplantacija gušterače ili otočića
To je alternativa savremeno lečenje dijabetesa. Čitava gušterača se presađuje najčešće s bubregom, kod ljudi u kojih je bolest dovela do zatajenja bubrega.
To osigurava neovisnost od opterećujućih dijaliza i inzulina. Nedostatak je potreba za sprečavanjem odbacivanja organa presađenih organa, što ima mnogo nuspojava.
Samo je transplantacija otočića povezana s manjim rizikom. Međutim, nakon nekog vremena ove ćelije slabe i treba ih ponovo presađivati.
Dijabetes tipa 2
To je najčešća vrsta dijabetesa. Odnosi se na 5% društva u našoj zemlji. U ovom se slučaju problem odnosi i na djelovanje inzulina i na njegovo lučenje. Pod utjecajem faktora (uglavnom pretilosti) tjelesne stanice postaju otporne na djelovanje inzulina što dovodi do pojačanog lučenja istog.

Liječenje dijabetesa je vrlo opterećujuće i zahtijeva integrirani pristup.
Gušterača proizvodi više hormona dok se njen kapacitet ne potroši, a otoci propadnu. Pojavljuje se novi problem - nedostatak inzulina uz trajnu otpornost na inzulin. Metabolizam ugljikohidrata je poremećen i razvija se hiperglikemija.
Kod dijabetesa tipa 2, faktori okoliša igraju ogromnu ulogu - to su način života, prehrana, tjelesna težina i volumen trbuha. Liječenje započinje promjenom ovih elemenata. Njihovom odgovarajućom modifikacijom možete se oporaviti od ove užasne bolesti.
Ako to nije moguće, koriste se oralna antidijabetička sredstva. Tek kada gušterača izgubi sposobnost stvaranja hormona, započinje terapija inzulinom.
Dijeta dijabetesa tipa 2
Dijetalni tretman je kritičan u borbi protiv dijabetesa tipa 2. Pretilost, posebno trbušna pretilost, najvažniji je faktor rizika koji dovodi do dijabetesa tipa 2. Procjenjuje se da je preko 75% ljudi kojima je dijagnosticiran dijabetes tipa 2 pretili ili preteški.
U tom je pogledu važan korak liječenje dijabetesa je umjereno kalorična dijeta, što dovodi do gubitka kilograma.Dijeta će vam pomoći u kontroli dijabetesa i također vas zaštititi od negativnih učinaka gojaznosti, poput visokog krvnog pritiska, oštećenja zglobova i iznad svega ateroskleroze.
Smanjenje tjelesne težine od samo 5-10% dovodi do poboljšanja metabolizma ugljikohidrata i masti. Ideja o načinu prehrane izuzetno je važna i obvezna u liječenju dijabetesa. Međutim, uvođenje svih elemenata dijetalnog liječenja u svakodnevni život pacijenta vrlo je teško, a ponekad i nemoguće. Ovaj problem uglavnom pogađa ljude sa dijabetesom tipa 2 koji su dijagnosticirani u starijoj ili srednjoj dobi.
Opći principi „dijabetičke prehrane“ uključuju:
- potreba za redovitim unosom hrane,
- ujednačen kalorijski sadržaj svakog obroka,
- ograničenje kalorijske hrane (u slučaju gojaznih ljudi),
- pravilno odabran sastav prehrane, koji štiti od razvoja komplikacija dijabetesa, na primjer, ateroskleroze.
Kao što vidite, pod sloganom dijabetička dijeta vrijedi zdravog načina života uz pravilan unos hrane sa ograničenim kalorijama. Prije uvođenja prehrane, važno je utvrditi može li pacijent imati odgovarajuću tjelesnu težinu. Kod osoba s prekomjernom težinom, morate smanjiti broj unesenih kalorija, a kod prekomjerne tjelesne težine povećati.
Glavni problem kod ljudi kojima je dijagnosticiran dijabetes tipa 2 je prekomjerna težina. Važno je pravilno izračunati konačnu tjelesnu težinu kojoj biste trebali težiti (maksimalno 2 kg tjedno).
To je takozvana optimalna tjelesna težina:
- Brockovo pravilo: (visina u cm - 100). Na primjer, za pacijente s visinom od 170 cm, optimalna težina je 70 kg,
- Lorentz-ovo pravilo: (visina u cm - 100 - 0,25 * (visina u cm - 150). Na primjer, visina od 170 cm - 65 kg).
Ovisno o tjelesnoj težini i vrsti obavljenog posla, utvrđuje se sljedeći dnevni unos kalorija:
- za ljude koji vode sjedeći način života: 20-25 kcal / kg tjelesne težine,
- za ljude koji rade sa prosječnim opterećenjima: 25-30 kcal / kg,
- za ljude s velikim opterećenjem od 30-40 kcal / kg.
Osobe sa dijabetesom i prekomjernom težinom trebale bi imati smanjeni kalorični dnevni unos od 250-500 kcal / dan. U idealnom slučaju dijetu treba dopuniti umjerenim i redovitim vježbanjem.
Trenutno se ne preporučuju dijeta sa vrlo velikim smanjenjem kalorijskog sadržaja, na primjer, 700 kcal ili čak 1000 kcal dnevno. Ovakva dijeta često je osuđena na neuspjeh zbog pretjeranih ograničenja koja pacijentu uskraćuju osjećaj nade i dovode do gubitka samopouzdanja u dijetetičara.
Osobe sa dijabetesom tipa 2, koje se liječe dijetom ili dijetom i oralnim lijekovima, mogu konzumirati oko 3-4 obroka dnevno. Ljudi koji primaju tretman insulinom trebali bi jesti najmanje 5 puta dnevno. Ova potreba je povezana sa intenzivna terapija inzulinom.
Višestruke injekcije inzulina zahtijevaju odgovarajuću zaštitu u obliku unosa hrane. Zahvaljujući tome može se izbjeći opasna po život akutna hipoglikemija.
Tačan omjer glavnih komponenti prehrane za dijabetes:
Poželjni su proteini iz hrane kao što su biljke, riba i perad.
Masti ne bi trebalo da iznosi više od 30% dnevne doze kalorija. Ovo je posebno važno kod ljudi koji su pretili i takođe imaju komplikacije dijabetesa u obliku ateroskleroze. Trenutno se vjeruje da zasićene masti (štetne) sadržane u mesu i mliječnim proizvodima ne bi trebale prelaziti 10% dnevne prehrane. Preporučuje se upotreba masti iz maslinovog ulja, sjemenki grožđa, ali u ograničenim količinama.
Ugljikohidrati treba da bude 50-60% ukupne doze energije. Uglavnom se preporučuju složeni ugljikohidrati koji se nalaze u žitaricama i ostalim biljnim proizvodima.
Konzumiranje velike količine ugljikohidrata bez istovremenog konzumiranja vlakana može uzrokovati pogoršanje hiperglikemije (povećani šećer u krvi). Šećeri poput saharoze (dio bijelog šećera), fruktoze (šećera koji se nalazi u voću) mogu se konzumirati samo u malim količinama ili potpuno isključiti iz prehrane.
Učinak alkohola na tijek i liječenje dijabetesa može biti ili pozitivan ili negativan. Prednosti konzumiranja umjerene količine alkohola leže u njegovim blagotvornim učincima na kardiovaskularni sistem.
Pozitivan učinak izražava se povećanjem broja HDL frakcija kolesterola, smanjenjem koagulabilnosti krvi, smanjenjem razine inzulina u krvi i povećanjem osjetljivosti na inzulin.
Negativni učinak konzumiranja alkohola povezan je s većim udjelom kalorija (7 kcal / g alkohola), kao i značajnim rizikom od hipoglikemije nakon njegovog pijenja. Ono što je važno, hipoglikemija može nastati nakon konzumiranja male količine alkohola, često čak i nekoliko sati nakon gutanja, a simptomi opijenosti vrlo su slični simptomima hipoglikemije i obje ove situacije se lako zbunjuju. Značajan problem s konzumiranjem alkohola predstavlja rizik od ovisnosti.
Trenutno je dozvoljena maksimalna potrošnja:
- 20-30 g alkohola (2-3 jedinice) za muškarce,
- 10-20 g alkohola (1-2 jedinice) dnevno za žene u smislu čistog etanola.
Jedna jedinica (10 g) čistog alkohola sadržana je u 250 ml piva, 100 ml vina i 25 g votke.
Nedostatak kretanja jedan je od faktora koji predisponiraju razvoj dijabetesa. A redovna fizička aktivnost smanjuje rizik od razvoja bolesti i do 60%. Vježbanje blagotvorno utječe na metabolizam ugljikohidrata, povećava osjetljivost tkiva na inzulin. Pored toga, tokom vežbanja, povećava se potrošnja glukoze i prema tome smanjuje se njegova koncentracija u krvi.
Vrste dijabetesa
Postoje dvije glavne vrste bolesti - dijabetes tipa 1 i 2.
Ostale vrste uključuju:
LADA - autoimuni dijabetes kod odraslih,
rijetke, genetski određene vrste dijabetes melitusa - MODY,
gestacijski dijabetes - može se razviti samo u trudnoći.
Uzroci i faktori rizika za dijabetes
Dijabetes tipa 1
Dijabetes tipa 1 karakterizira apsolutni nedostatak vlastitog inzulina. Razlog je autoimuno uništavanje beta ćelija pankreasa koje proizvode inzulin. Češće se bolest javlja u djetinjstvu (u dobi od 4-6 godina i 10-14 godina), ali može se pojaviti u bilo kojem periodu života.
Trenutno nisu potpuno poznati razlozi razvoja dijabetesa kod svake pojedine osobe. Istovremeno, cjepiva, stres, virusne i bakterijske bolesti nikada nisu uzrok dijabetesa tipa 1, oni se samo ponekad vremenski podudaraju sa trenutkom otkrivanja dijabetesa. Predispozicija za autoimune procese može biti povezana s genetikom, ali nije 100% definirana.
Dijabetes tipa 2
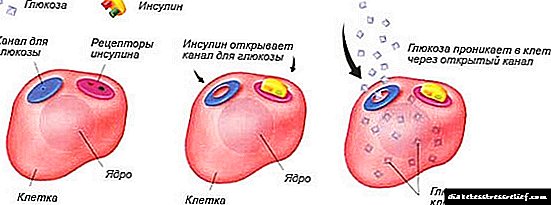
Dijabetes tipa 2 je izvanredan primjer poremećaja metabolizma, naime, kršenja apsorpcije ugljikohidrata (glukoze). Kod šećerne bolesti tipa 2, proizvodnja inzulina ostaje dugo vremena normalna, ali je sposobnost tkiva da prevozi inzulin i glukozu u ćelije smanjena, što izaziva hiperglikemiju - povećanje koncentracije glukoze u krvi.
Za razliku od dijabetesa tipa 1, gdje je deficit proizvodnje inzulina primarni, kod drugog tipa dijabetesa postoji dovoljno inzulina u krvi. Ponekad se inzulin može prekomjerno sintetizirati, zbog pokušaja tijela da riješi problem propadanja „transportnog mehanizma“, povećavajući proizvodnju glukoznog vodiča.
Prekomjerna težina u kombinaciji s genetskom predispozicijom. U pravilu je potrebna kombinacija ova dva uvjeta. U ovom slučaju višak kilograma može biti vrlo mali, ali smješten je uglavnom oko struka. Genetska predispozicija za svaku osobu izračunava se individualno, temeljeno na njegovim vlastitim varijantama gena i prisustvu bliskih srodnika s dijabetesom.
2017. godine pojam remisije i oporavka od dijabetesa tipa 2 prvi put je uveden u SAD, Europu i Rusiju. Ranije se vjerovalo da je to nemoguće. Sada su medicinski istraživači širom svijeta prepoznali da je u nekim slučajevima moguće potpuno izlječenje dijabetesa tipa 2. Put do toga je normalizacija tjelesne težine.
EMC klinika razvila je individualni pristup pacijentima koji imaju dijabetes i gojaznost. S obzirom na normalizaciju lijekova u šećeru u krvi, održavaju se časovi usmjereni na ispravljanje prehrambenih navika u suradnji s nutricionistima i psiholozima.

Kao rezultat integriranog pristupa, uspjeli smo postići stabilan rezultat - normalizirati tjelesnu težinu i razinu šećera.
U Centru za genomsku medicinu EMC provodi se genetska studija o predispoziciji za dijabetes tipa 2. Često se bolest razvija zbog genetski programirane nedovoljne sinteze inzulina kao odgovor na upotrebu hrane s visokim udjelom ugljikohidrata. Poznavanje rizika omogućava vam da započnete s prevencijom i prije pojave prvih odstupanja u pretragama krvi.
Za pretile pacijente važno je poznavanje vlastitih bioloških mehanizama koji mogu utjecati na ponašanje u prehrani. U većini slučajeva genetska studija daje odgovor na uzrok neuspjeha mnogih dijeta i metoda što nam omogućava personalizirati pristup svakom našem pacijentu.
LADA - Autoimuni dijabetes
Ovu vrstu dijabetesa karakteriše kombinirana klinička slika dijabetesa tipa 1 i 2. Bolest se odvija sporije i u početnim fazama može se očitovati simptomima dijabetesa tipa 2. Pacijenti s sumnjom na LADA trebaju precizniju dijagnozu i individualni tretman, što je različito od liječenja dijabetesa tipa 2.
MODY -dijabetes "mlad"
Ovo je monogen, nasljedni oblik dijabetesa koji se obično javlja u adolescenciji ili u dobi od 20-40 godina. Pacijenti s MODY-om obično imaju porodičnu anamnezu kod dijabetesa gotovo u svakoj generaciji, odnosno takve su porodice imale dijabetes u mladosti kod djeda, majke, braće i sestara.
Dijagnoza dijabetesa
Glavna metoda dijagnosticiranja dijabetesa jesu laboratorijski testovi. Najčešće se određuje glukoza u venskoj krvi. U nekim slučajevima, kako bi razjasnio dijagnozu, liječnik može naložiti dodatne testove, na primjer, oralni test tolerancije na glukozu, kontinuirano svakodnevno praćenje glukoze u krvi (CGMS senzor).
Ako se sumnja na nasljedni oblik dijabetesa, Centar za genomsku medicinu EMC provodi molekularno genetsku dijagnostiku koja vam omogućava da postavite tačnu dijagnozu i procijenite prognozu za buduću djecu u vezi s ovom bolešću. Također, pacijenti uvijek mogu podvrgnuti sveobuhvatnom genetskom testiranju skrininga kako bi shvatili svoju genetsku predispoziciju i za dijabetes i za njegove komplikacije (na primjer, dijabetičku kataraktu).
Za ljude koji imaju dijagnosticiran dijabetes melitus, posebno je važno znati koji genetski rizici postoje za ostale bolesti, na primjer, bolesti bubrega ili srca, jer dijabetes može izazvati razvoj mnogih povećanih rizika. Zahvaljujući genetskoj dijagnostici, moguće je na vrijeme planirati volumen redovitih pregleda i dobiti individualne preporuke o načinu života i prehrane.
Dijagnoza dijabetesa u EMC klinikama provodi se što je prije moguće, prema međunarodnim protokolima i pod nadzorom endokrinologa.
Liječenje dijabetesa u EMC-u
EMC pruža sveobuhvatni tretman dijabetesa gdje pacijenti različitih specijalnosti uvijek sudjeluju u upravljanju pacijentima. Nakon dijagnoze, pacijentu se može dodijeliti konsultacija sljedećih specijalista: endokrinologa, oftalmologa, kardiologa. To je potrebno zbog različite brzine bolesti i njenih komplikacija. Prije svega, vaskularne komplikacije u bubrezima i očima. Uz to, dodatne konsultacije povezanih stručnjaka međunarodni su standard u pružanju medicinske skrbi za dijagnosticirani dijabetes.
Moderno liječenje dijabetesa nikad nije bez korekcije životnog stila, što je često najteže za pacijente s viškom kilograma. Potrebno je prilagoditi vrstu hrane, započeti sportski trening koji preporučuje specijalista. Podrška ljekara igra važnu ulogu u ovoj fazi: endokrinologa i ljekara opće prakse, a po potrebi i nutricionista, kardiologa, psihoterapeuta i drugih specijalista. Bez korekcije načina života, efikasnost terapije može se smanjiti.
 Liječenje uvijek uključuje insulinsku terapiju i stalno praćenje razine glukoze u krvi. Prema svjedočenju, liječnik može propisati kontrolu upotrebom glukometra ili kontinuirano svakodnevno praćenje nivoa glukoze nekoliko dana. U potonjem slučaju moguće je otkriti i analizirati uzroke odstupanja nivoa glukoze zbog različitih faktora. To je posebno važno za pacijente s nestabilnom razinom glukoze ili čestom hipoglikemiju, za trudnice s dijabetesom. Prijenosni (mali) uređaj mjeri glukozu svakih pet minuta tokom 7 dana, nošenje na njega ne utječe na naviknut život pacijenta (možete plivati i igrati sportove s njim). Detaljni podaci omogućuju liječniku da dobije rezultat reakcije na terapiju i, ako je potrebno, prilagodi tretman.
Liječenje uvijek uključuje insulinsku terapiju i stalno praćenje razine glukoze u krvi. Prema svjedočenju, liječnik može propisati kontrolu upotrebom glukometra ili kontinuirano svakodnevno praćenje nivoa glukoze nekoliko dana. U potonjem slučaju moguće je otkriti i analizirati uzroke odstupanja nivoa glukoze zbog različitih faktora. To je posebno važno za pacijente s nestabilnom razinom glukoze ili čestom hipoglikemiju, za trudnice s dijabetesom. Prijenosni (mali) uređaj mjeri glukozu svakih pet minuta tokom 7 dana, nošenje na njega ne utječe na naviknut život pacijenta (možete plivati i igrati sportove s njim). Detaljni podaci omogućuju liječniku da dobije rezultat reakcije na terapiju i, ako je potrebno, prilagodi tretman.
Liječenje lijekovima
Liječenje uključuje i terapiju lijekovima sa lijekovima za snižavanje šećera, koji uvijek trebaju biti pod nadzorom liječnika.
Insulin za dijabetes tipa 2 propisan je za iscrpljivanje resursa beta-ćelija pankreasa. Ovo je neophodna mjera da se spriječe različite komplikacije. U nekim slučajevima se terapija insulinom propisuje privremeno, na kraće vremensko razdoblje. Na primjer, prije operacije ili u razdobljima dekompenzacije, kada razina glukoze iz nekog razloga postane visoka. Nakon prelaska "vrha" osoba se ponovo vraća prethodnoj redovnoj terapiji lijekovima.
Liječenje gestacijskog dijabetesa sastoji se uglavnom od korekcije prehrane i načina života trudnice, kao i stroge kontrole razine glukoze. Samo se u nekim slučajevima može propisati terapija insulinom. EMC ljekari i medicinske sestre pružaju obuku i pružaju svakodnevnu podršku pacijentima na terapiji inzulinom.
Pumpe i savremene metode mjerenja glukoze u krvi
Inzulinske pumpe daju vam veću kontrolu nad dijabetesom. Terapija uz pomoć pumpi omogućava vam unos inzulina u dozama i režimu što je više moguće prirodnom radu zdravog gušterače. Još uvijek je potrebna kontrola glukoze, ali učestalost se smanjuje.
Pumpe mogu smanjiti dozu inzulina, broj ubrizgavanja i smanjiti korak doziranja, što je izuzetno važno za djecu i bolesnike s visokom osjetljivošću na inzulin. Inzulinske pumpe su malih dimenzija sa rezervoarom napunjenim insulinom, koji je pričvršćen na pacijentovo telo. Lijek iz pumpi daje se bezbolno: inzulin se isporučuje kroz poseban mikro-kateter. Preduvjet je da se pacijent ili roditelji nauče pravilima brojanja doza inzulina, samokontroliranju razine glukoze u krvi. Spremnost pacijenta da nauči kako da kontroliše pumpu i analizira rezultate je vrlo važno.
Lečenje dijabetesa na klinici EMC u Moskvi izvodi se prema međunarodnim protokolima pod nadzorom iskusnih lekara iz Rusije, Nemačke i SAD.
Peroralna antidijabetička sredstva
Ako dijeta za dijabetičare i tjelesna aktivnost neučinkoviti ili, kao što je najčešće slučaj, teško je provesti, pribjegavaju se farmakoterapiji.
Postoje dvije glavne grupe lijekova za oralni dijabetes: poticanje proizvodnje inzulina u gušterači i smanjenje razine glukoze u krvi. Biraju se ovisno o tome šta prevladava u tijelu: otpornost na inzulin ili nedostatak hormona.
Lijekovi različitih grupa mogu se kombinirati jedan s drugim kako bi se održala glikemijska kontrola. Kad prestanu biti efikasne, daje se inzulin. U početku se mogu koristiti male doze za vrijeme uzimanja tableta. Međutim, na kraju prelaze na potpuno terapiju inzulinom.