Dijabetičko stopalo

Sindrom dijabetičkog stopala (SDS) je komplikacija dekompenziranog dijabetesa melitusa, kojeg karakteriziraju funkcionalne i anatomske promjene u tkivima stopala. Patologija se razvija kao rezultat metaboličkih poremećaja, što povlači za sobom uništavanje zidova krvnih žila i usporavanje protoka krvi u udaljenoj nozi. Njeni simptomi su pukotine u potplatu, hiperkeratoza, bol u nogama, ulcerozna nekrotična lezija.
Suština dijabetičkog stopala i njegov kod prema ICD-10
U endokrinologiji se bolest smatra kompleksom anatomskih i funkcionalnih promjena koje se javljaju na pozadini osteoartropatije, neurotrofičnih poremećaja, makro- i mikroangiopatije. To povlači za sobom gnojno-nekrotične reakcije koje povećavaju rizik od traume kostiju i mekih struktura. U naprednim slučajevima SDS prati gangrena, koja se često proteže ne samo na stopalima, već i na potkoljenice. U ovoj situaciji pacijentima je prikazana amputacija terminalnog dijela donjih ekstremiteta.
Dijabetičko stopalo je generički izraz koji kombinira nekoliko komplikacija dekompenziranog dijabetesa. U slučaju njihovog razvoja uočavaju se patološke promjene u stopalu praćene oštećenjem koštano-zglobnih i mišićno-ligamentnih formacija. Nekrotični procesi očituju se kao rezultat oštećenja funkcija perifernih žila, kože, živaca, zglobova i kostiju.
U Međunarodnoj klasifikaciji bolesti (ICD-10) endokrina patologija je svrstana u dijabetes melitus E10-E14. Dodeliše joj kodiranje E10.5 ili E11.5, što zavisi od etiologije i oblika bolesti.
Razlozi i mehanizam razvoja
Ključne patogenetske veze SDS uključuju infekciju, angiopatiju i neuropatiju. U bolesnika sa šećernom bolešću ponekad postoji produljena nekoribilna hiperglikemija, koja može izazvati patološke promjene na perifernim venama i arterijama, kao i živcima. Angiopatija izaziva smanjenje protočnosti i snage kapilarnih mreža, povećanje stupnja viskoznosti krvi, zbog čega dolazi do kršenja cirkulacije krvi i prehrane ligamentnih mišićnih struktura.
Važnu ulogu u patogenezi bolesti igraju takvi provocirajući faktori kao što su:
- Neuropatija - poremećaji u radu nervnog sistema uzrokovani oštećenjem krvnih žila i nedovoljnom prehranom tkiva.
- Makroangiopatija je smanjenje tonusa vaskularne stijenke zbog poremećenog metabolizma proteina i lipida kod pacijenata sa šećernom bolešću.
- Osteoartropatija je uništavanje kostiju i zglobnih zglobova na pozadini povećanja šećera u krvi i promjena inervacije stopala uslijed razvoja neuropatije.
Dijabetičko stopalo jedna je od prilično rijetkih i strašnih komplikacija endokrinih patologija. Zbog povećane glikozilacije proteina, smanjuje se pokretljivost zglobnih zglobova, mijenja se oblik kostiju i povećava opterećenje na oštećenom stopalu. Kao rezultat smanjene osjetljivosti tkiva, najmanja trauma dovodi do pojave ulceroznih oštećenja koja se ne liječe dugo.
Trofični ulkusi koji se formiraju na koži nogu mogu se zaraziti patogenim bakterijama:
- streptokoki,
- colibacilli
- stafilokoki.
Patogeni proizvode hijaluronidazu koja otpušta tkivo i na taj način razvija nekrozu masnog tkiva, mišićnih vlakana i koštano-ligamentnih struktura. Uz infektivnu upalu kože povećava se rizik od razvijanja difuzne purulentne upale i gangrene stopala.
S dekompenziranim dijabetesom povećava se vjerojatnost lokalnih promjena u udovima. Nazivaju ih "problemima sa malim stopalima":
- rast nokta,
- kalezi
- gljivične lezije kože,
- kukuruz,
- onikomikoza,
- pukotine u petama.
Komplikacije dijabetičkog stopala nastaju nošenjem neudobnih cipela. Zbog smanjenja osjetljivosti tkiva, pacijenti ne osjećaju da kupljene cipele trljaju ili stišću prste i stopala.

Klasifikacija dijabetičkog stopala
Ovisno o prevladavajućim simptomima bolesti mogu se razlikovati tri vrste dijabetičkog stopala:
- Ishemična - javlja se na pozadini angiopatije i javlja se u 7-10% slučajeva. Karakterizira ga poremećen protok krvi u udovima, pogoršanje prehrane i razmjena plinova u tkivima. Ishemični oblik dijabetičkog stopala često je praćen obliteracijom ili uništavanjem vena i arterija. Glavne manifestacije patologije su: oticanje stopala, jaka bol u nogama, hiperpigmentacija kože, umor pri hodu, šepanje.
- Neuropatska - posljedica poremećene inervacije terminalnog režnja. Javlja se u 60-75% slučajeva iz svih oblika SDS. Tipični znakovi neuropatskog oblika dijabetičkog stopala uključuju: anhidrozu, hiperkeratozu i spontane prijelome, smanjenu osjetljivost (temperatura, taktilnost), suhu kožu, deformaciju metatarzusa, ravna stopala.
- Mješovita - kombinira manifestacije gore navedenih oblika SDS-a. Neuroishemični oblik dijabetičkog stopala dijagnosticira se u 25-30% slučajeva.
Ovisno o komplikacijama, u endokrinologiji se koristi druga klasifikacija bolesti prema kojoj se dijeli na pet vrsta:
- patološki prelom
- hronična ishemija udova,
- deformitet stopala
- Kalcificirajuća skleroza Menkeberg,
- čir, lokalizacija, stepen prema Wagneru.
Ozbiljnost VDS
Ovisno o težini simptoma dijabetičnog stopala kod dijabetes melitusa, mogu se razlikovati sljedeće faze patologije:
- 0 - patološke promjene u udovima i dalje su odsutne, međutim, preduslovi za njihovo pojavljivanje javljaju se: deformacija stopala, smanjena osjetljivost tkiva, ljuštenje kože.
- 1 - na površini epiderme nastaju prve trofične rane, ali njihovo širenje ograničeno je samo stopalom.
- 2 - ne samo dermis, već i mišići sa potkožnim tkivom počinju prolaziti. Koštano-zglobne strukture na mjestima u žarištima upale još uvijek nisu pogođene.
- 3 - ligamenti i kosti uključeni su u upalne procese, zbog kojih se povećava rizik od prijeloma stopala.
- 4 - zbog nekrotičnih lezija nogu razvija se gangrena limitiranog tipa.
- 5 - brzo širenje upale dovodi do velikog oštećenja tkiva gangrene, ne samo stopala, već i potkoljenice.
U početnim fazama razvoja dijabetičkog stopala bolesnici sa šećernom bolešću nisu ni svesni prisutnosti komplikacija. Zahvaćeno stopalo izgleda kao i obično, mada osjetljivost na bol i temperaturu u njemu opada. Pacijenti s neuropatskim oblikom bolesti nose neugodnu cipelu koja vrši pritisak na prste i remeti dotok krvi u meka tkiva, ali ne osjeća nelagodu.
Naknadne pukotine na đonu, ogrebotine i puknuća kapljica izazivaju mikotične lezije kože i noktiju.

Simptomi i rizične grupe
Kliničke manifestacije SDS-a određuju se oblikom bolesti i stadijumom razvoja patologije. Prvi znakovi dijabetičkog stopala su:
- oticanje donjih ekstremiteta,
- bol dok hoda
- promena osetljivosti dermisa.
Dijabetičari bi trebali upozoravati na umor i nelagodu u nogama čak i u mirovanju. Pojava dijabetičkog stopala često je naznačena promjenom boje kože povezane s oštećenim protokom krvi i ishemijom tkiva. Također, pacijente bi trebao alarmirati dugo zarastanje sitnih ogrebotina i pukotina.
Znakovi neuropatskog dijabetičkog stopala
Za SDS je karakteristična pojava patoloških reakcija u onim dijelovima stopala koji imaju maksimalan pritisak dok hodate ili stojite. Na lezije utječu prije svega interfalangealna područja, peta i jastuci palca. Glavni znakovi i simptomi dijabetičkog stopala uključuju:
- oticanje nogu ispod skočnog zgloba,
- pojava kukuruza na stopalu,
- zadebljanje kože na potplatu,
- suha dermis
- čirevi na površini stopala,
- deformacija prstiju.
Uz neuropatski oblik SDS-a, trofične rane pojavljuju se na onim mjestima koja su izložena maksimalnom pritisku dok hodate. Kada su kosti oštećene, dolazi do deformacije prstiju i zbog toga one postaju u obliku kuka.
Manifestacije ishemijskog dijabetičkog stopala
Pojavu bolesti karakterizira pojava boli tokom hodanja i brzog umora mišića tokom pokreta. Karakteristična manifestacija ovog oblika patologije je povremena klaudicacija. Zbog nedovoljne opskrbe krvlju tkivima i bolova u nogama, pacijent je prisiljen da hromi kako bi se smanjila težina nelagode.

Stručnjaci razlikuju sljedeće simptome ishemijske vrste dijabetičkog stopala:
- oticanje u gležnju,
- blanširanje kože,
- hiperpigmentacija dermisa,
- ulceracija potplata,
- nedostatak pulsacije u arterijama stopala,
- crno-smeđe kraste na čirima.
Ako je osjetljivost donjih ekstremiteta smanjena, a na površini kože pojave se hiperpigmentacije, to može ukazivati na razvoj ishemijskog oblika SDS-a.
Da biste odredili stadijum bolesti, procijenite udaljenost koju pacijent može prevladati bez pomoći. Ako dužina pređenog puta ne prelazi 200 m, dijagnosticira se 3. stupanj SDS-a. S progresijom bolesti opaža se nekroza tkiva, uslijed koje se naknadno razvija gangrena.
Manifestacije dijabetičke gangrene
Gangrenozna lezija najčešći je komplikacija dekompenziranog dijabetesa i SDS-a. Razvija se zbog poremećenog protoka krvi u donjim ekstremitetima, loše prehrane tkiva i infektivne upale oštećenih područja kože. Moguća posljedica gangrene je smrt bolesnika, stoga, ako se otkrije problem, pribjegavaju amputaciji pogođenih područja udova.
Grupe rizika
Opasnost od strašnih komplikacija postoji kod svih dijabetičara, ali najčešće se SDS javlja kod pacijenata koji pate od:
- arterijska hipertenzija
- polineuropatija
- hiperlipidemija,
- hiperkeratoza
- koronarna bolest srca
- deformitet stopala
- ateroskleroza itd.
Prema statističkim podacima, više od 40% pacijenata sa dijabetesom je pod visokim rizikom. Da biste spriječili opasne komplikacije, preporučuje se podvrgavanje rutinskom pregledu kod specijalista najmanje 1 put godišnje. U dekompenziranom obliku bolesti propisuje se profilaktički tretman usmjeren na poboljšanje cirkulacije krvi u udovima i poboljšanje trofičnog tkiva.

Dijagnostika
Prilikom pregleda pacijenata sa SDS koristi se multidisciplinarni pristup. Dijagnoza dijabetičkog stopala uključuje savjetovanje ne samo s dijabetologom, već i s liječnicima srodnih specijalnosti - endokrinologom, ortopedom, podologom, vaskularnim hirurgom itd. Samopregled igra ključnu ulogu u otkrivanju bolesti, čija je svrha pravovremeno otkrivanje sljedećih patoloških promjena:
- deformitet prsta
- suva koža
- bol pri hodanju,
- mikotična lezija noktiju,
- blanširanje kože.
Dijagnostičke metode za sindrom dijabetičkog stopala određuju se kliničkim manifestacijama bolesti i povezanim komplikacijama. U nedostatku teških simptoma, koriste se sledeće metode ispitivanja:
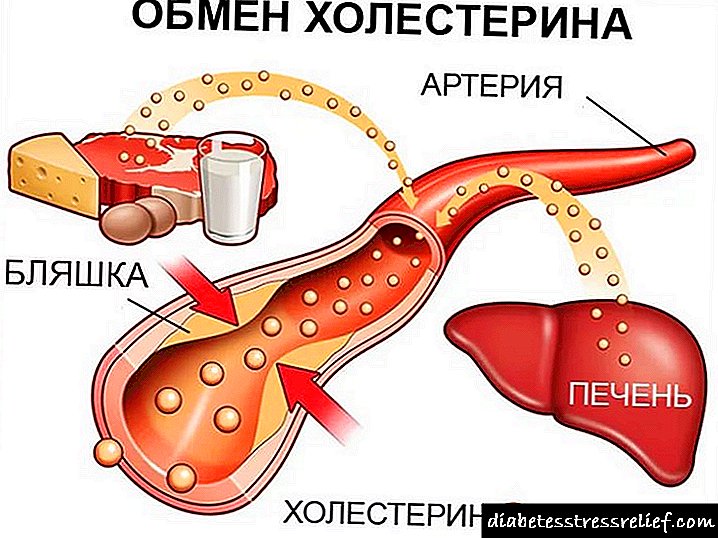
- Krvni test - određuje nivo glukoze, holesterola i lipoproteina u krvnom serumu.
- Fizički pregled - omogućava vam određivanje stupnja boli, vibracija, taktilne i temperaturne osjetljivosti tkiva.
- Analiza mokraće - otkriva koncentraciju ketonskih tijela i šećera.
Stupanj oštećenja mišićno-ligamentnih i koštanih struktura u ishemijskom obliku SDS-a određuje se korištenjem metoda kao što su:
- Rendgenska kontrastna angiografija - procena stanja perifernih arterija u donjim ekstremitetima.
- Ultrazvučna denzitometrija je neinvazivna metoda za mjerenje mineralne gustoće kostiju.
- Periferna CT arteriografija je tomografska pretraga krvnih žila koja se vrši radi otkrivanja stenotičkih lezija.
- Ultrazvuk sudova nogu - procena brzine arterijskog protoka krvi u donjim ekstremitetima
- Zadržavanje gnojnog pražnjenja - definicija uzročnika infekcije nekrotičnim oštećenjem tkiva.
Tokom dijagnoze u obzir se uzimaju rezultati svih gore navedenih hardverskih studija. Ako specijalista posumnja u osteoartropatiju, radi se rendgenski snimak stopala u dvije projekcije.
Liječenje dijabetičkog stopala

Principi terapije ovise o obliku i stupnju razvoja šećerne bolesti u bolesnika sa šećernom bolešću. Sveobuhvatni tretman sindroma dijabetičkog stopala uključuje:
- farmakoterapija
- lokalno liječenje čira,
- pridržavanje dijetalnog programa,
- hirurška intervencija.
Da bi se optimizirala razina šećera u krvi, potrebna je promjena doze inzulina ili prelazak pacijenta na intenzivnu inzulinsku terapiju. U prisustvu ulceroznih oštećenja i gangrenousnih lezija pribjegavaju hirurškoj intervenciji.
Lijekovi
Konzervativni tretman dijabetičkog stopala kod kuće može uključivati osnovne i dodatne mjere. Kako bi se spriječile patološke promjene u ekstremitetima, lijekovi usmjereni na liječenje osnovne bolesti, tj. dijabetes. Kad se pojave trofični ulkusi, antibiotska terapija moguća je upotrebom sljedećih antibiotika:
- Clindamycin, Rifampicin - uništavaju stafijsku infekciju.
- Ertapenem, Ceftriaxone - uništavaju stanične strukture koliformnih bakterija.
- Eritromicin, Amoksicilin - inhibiraju razvoj streptokoka.
- Daptomicin, Linezolid - uništava sojeve mikroba rezistentnih na meticilin.
U težim slučajevima bolesti provodi se intravenska primjena sistemskih lijekova. Smanjenje koncentracije patogena u tijelu potiče zarastanje čira i regeneraciju tkiva. Liječenje dijabetičnih ulkusa stopala uključuje liječenje rana mastima koja sadrže ureu, antioksidante i antiseptike - Diaderm, Vitra, Ureata, Diaultraderm.
Sistematska upotreba lijekova sprječava napredovanje nekrotičnih procesa i upale.
Vježba je dobra profilaksa šećerne bolesti kod pacijenata s dekompenziranom dijabetesom. Umerena opterećenja na nogama doprinose normalizaciji protoka krvi u udovima i trofičnom tkivu. Takve vježbe mogu se koristiti za jačanje mišića i povećanje elastičnosti krvnih žila:
- stiskanje gumene kugle nožnim prstima,
- podizanje nožnih prstiju
- hodanje sa unutrašnje i vanjske strane stopala,
- jahanje nogom cilindričnih predmeta,
- zgrabivši komad krpe s poda prstima.

Za postizanje potrebnog terapeutskog efekta preporučuje se vježbanje svakodnevno u jutarnjim i večernjim satima. Prema praktičnim opažanjima, terapija vežbanjem smanjuje rizik od komplikacija 2,5 puta.
Hirudoterapija
SDS se uspješno liječi pijavicama u medicini. U trenutku usisavanja na površinu kože, počinju lučiti hirudin, koji utječe na hemodinamičke parametre krvi, poboljšavajući na taj način cirkulaciju krvi u udovima. Hirudoterapija nije standard liječenja dijabetesa, ali se često primjenjuje zbog velike učinkovitosti.
Pored hirudina, medicinske pijavice izlučuju i niz terapeutski aktivnih materija koje blagotvorno utiču na stanje dijabetičara:
- viburnum - sprečava prijanjanje krvnih ćelija i stvaranje krvnih ugrušaka u dubokim venama nogu,
- destabilaza - ima bakteriostatski učinak, smanjujući na taj način rizik od infektivne upale rana na stopalu,
- hijaluronidaza - ubrzava odliv međućelijske tečnosti, što sprečava pojavu edema.
u hirudoterapiji koriste se samo određene pijavice blijedo smeđe ili zelenkaste boje, koje luče specifične enzime koji sprečavaju zgrušavanje krvi.
Racionalna prehrana tokom liječenja bolesti ima značajan utjecaj na efikasnost terapije i brzinu oporavka pacijenata. Terapijska dijeta za SDS ima za cilj rješavanje nekoliko problema:
- smanjenje holesterola,
- stabilizacija šećera u krvi
- gubitak težine i opterećenje na udovima,
- nadoknađivanje u tijelu nedostatka vitamina.
Čak i djelomična obnova metaboličkih procesa kod dijabetičara sprečava razvoj vaskularnih komplikacija, ishemije i gangrene. Prema nutricionistima, u ishrani trebaju prevladavati biljni proizvodi. Sprečavaju apsorpciju šećera iz hrane u krvotok, što pomaže obnavljanju razine glukoze u plazmi.
Prema dijetalnom programu, dijabetičari bi trebali uključivati proizvode kao što su:
- zeleni grah
- patlidžan
- krastavci
- zeleni grašak
- kupus
- repe
- rotkvica
- gljive
- Paradajz
- celer
- tikvice
- zeleni čaj.
Stručnjaci preporučuju potpuno isključivanje iz prehrane slastičarskih proizvoda, alkoholnih pića, kaše, životinjskih masti, bijelog hljeba, tjestenine i sojinih proizvoda. U različitim koncentracijama sadrže šećer, što dovodi do povećanja glukoze u krvi.

Narodni lijekovi
Da bi se smanjila ozbiljnost upalnih procesa na koži sa SDS mogu se koristiti lijekovi pripremljeni od ljekovitog bilja i prehrambenih proizvoda. Mnoge od njih imaju antiflogistička svojstva, zaceljivanje rana i antiseptička svojstva.
Liječenje dijabetičkog stopala narodnim lijekovima može se upotrijebiti kao dodatak sistemskoj i lokalnoj terapiji lijekovima.
Najbolji recepti uključuju:
- Losioni sa uljem klinčića: komad gaze presavijeni u nekoliko slojeva navlaži se u tekućini i nanese na zahvaćena područja 2-3 sata. Postupak se izvodi nekoliko puta dnevno kako bi omekšao kožu i ubrzao zacjeljivanje trofičnih čira.
- Tortilja od rižinog brašna: riža je mlevena, a potom je pomešana sa topljenim postupkom. Od guste smjese oblikuje se mali kolač koji se nanosi na stopalo, prekriva se ljepljivim filmom i toplom maramicom.
- Komprimira se serumom: komad pamučne vune ili gaze namoči se u tečnost i nanese na pukotine u petama ili čirima, a potom se omota filmom za lijepljenje. Postupak treba ponavljati 3-4 puta dnevno kako bi se spriječila suppuracija.
Ne biste trebali pribjegavati korištenju narodnih lijekova bez prethodnog savjetovanja s liječnikom.
Ortopedske cipele
Demineralizacija kostiju i smanjenje elastičnosti mišića stopala povećavaju vjerovatnoću od ozljeda. Kako bi se spriječila deformacija koštanih struktura i izbjegli prijelomi, dijabetičarima se preporučuje nošenje samo ortopedske cipele. Prilikom kupovine trebali biste se voditi prema sljedećim kriterijima odabira:
- Minimalni broj unutrašnjih šavova.
- Kruti i neklizajući potplat.
- Istegnite gornji.
- Dovoljna debljina nosača (najmanje 1 cm).
- Mogućnost podešavanja glasnoće pomoću Velcro-a.
Pravilno odabrana cipela pomoći će smanjiti opterećenje nožnih prstiju i pete, kao i sprečiti stiskanje nogu i stvaranje stjenica.
Hirurgija

Potreba za operativnim liječenjem nastaje zbog pojave prilično groznih komplikacija. Indikacije za operaciju mogu obuhvatati:
- nekroza tkiva
- flegmon
- apsces
- blokada krvnih sudova
- povrede.
Ovisno o komplikacijama u liječenju SDS-a, mogu se koristiti sljedeće vrste operacija:
- nekrektomija - ekscizija neživog tkiva,
- angioplastika - otkrivanje zahvaćenih žila u svrhu širenja njihovog unutrašnjeg promjera i normalizacije protoka krvi,
- amputacija - uklanjanje terminalnog režnja u slučaju gangrenousne lezije.
Savremena hirurgija sposobna je ponuditi najmanje 10 različitih minimalno invazivnih tehnika usmjerenih na obnavljanje arterijske opskrbe krvlju stopala. Da bi se normalizirao trofizam tkiva u moskovskim klinikama, mogu se izvršiti vaskularne operacije poput autovenskog bajpasa, tromboembolektomije, endovaskularne dilatacije itd.
Najnoviji tretmani
Već dugi niz godina naučnici razvijaju nove načine kako da se oslobode bolesti, čiji je cilj brzo zacjeljivanje trofičnih čira i sprečavanje gangrene. U Njemačkoj su efikasnije terapije za CDS već započete s uvođenjem, koje uključuju:
- biomehanički tretman
- metoda plazma jet
- tretman faktora rasta
- terapija ekstrakorporalnim šok talasima.
Prema mnogim liječnicima, jedno od najperspektivnijih područja u liječenju dijabetičkog stopala je tehnika kojom se koriste matične ćelije. Njegova upotreba u raznim fazama liječenja bolesti doprinosi samoobnavljanju oštećenih tkiva i zacjeljivanju trofičnih rana.
Njega stopala: Detaljna uputstva

Ako osoba pati od dijabetesa, to znači da automatski spada u rizičnu grupu. Zato dijabetičari trebaju potražiti pomoć ljekara kada se pojave i najmanji znakovi upale stopala. Njega stopala za VDS uključuje nekoliko pravila:
- Svakodnevno pranje. Barem dva puta dnevno morate oprati noge, obraćajući posebnu pažnju na interdigitalno područje. Nakon postupka, kožu je potrebno temeljito osušiti i tretirati antiseptikom.
- Izbjegavanje temperaturnih razlika. Dijabetičari bi trebali paziti na pregrijavanje i hipotermiju ekstremiteta jer to može dovesti do loše cirkulacije u stopalu i do razvoja neuropatije.
- Svakodnevni pregled udova. U slučaju otkrivanja ogrebotina, ogrebotina ili pukotina, potrebno je tretirati kožu dezinfekcijskim i zacjeljujućim mastima za rane.
- Svakodnevna promjena čarapa. Higijena smanjuje rizik od razvoja mikoze kože i noktiju. Zbog toga liječnici preporučuju mijenjanje čarapa ili čarapa najmanje 1 puta dnevno.
- Pravilno podrezivanje noktiju. Kako bi se spriječilo urotanje ploča nokta u meka tkiva, njih treba rezati samo direktno, bez zaobljenja uglova.
Predviđanje i prevencija dijabetičkog stopala
SDS je životno opasna komplikacija. Međutim, pravovremenim prolaskom terapije lijekovima i poštivanjem preventivnih mjera moguće je smanjiti rizik od trofičnih čira i gangrene. Prevencija dijabetičkog stopala uključuje:
- svakodnevno pranje i pregled nogu,
- nošenje samo ortopedskih cipela,
- redovno praćenje nivoa glukoze u krvi,
- upotreba bešavnih čarapa i čarapa,
- odbijanje upotrebe kukuruznih maltera,
- odlazak liječniku radi upale ili traumatičnog oštećenja kože.
Slijedeći jednostavne smjernice za njegu stopala pomaže u izbjegavanju komplikacija u 84% slučajeva. Mora se razumjeti da je SDS jedan od glavnih uzroka amputacije udova. Kako bi se spriječila nekroza tkiva, pacijenti trebaju pratiti svoje zdravlje, liječiti dermatološke bolesti na vrijeme i biti u mogućnosti da spriječe ozljede stopala.
Opće informacije
U endokrinologiji se sindrom dijabetičkog stopala podrazumijeva kao kompleks mikrocirkulacijskih i neurotrofičnih poremećaja u udaljenim dijelovima donjih ekstremiteta, što dovodi do razvoja ulceroznih nekrotičnih procesa na koži i mekim tkivima, oštećenja kostiju i zglobova. Promjene koje karakteriziraju dijabetičko stopalo obično se razvijaju 15-20 godina nakon nastanka dijabetesa. Ova komplikacija se javlja kod 10% pacijenata, dodatnih 40-50% bolesnika s dijabetesom je u riziku. Najmanje 90% slučajeva dijabetičkog stopala povezano je s dijabetesom tipa 2.
Trenutno je organizacija zbrinjavanja pacijenata oboljelih od dijabetičkog stopala daleko od savršene: u gotovo polovini slučajeva liječenje započinje u kasnim fazama, što dovodi do potrebe za amputacijom udova, invalidnosti pacijenata i povećanjem smrtnosti.

Uzroci i mehanizmi razvoja dijabetičkog stopala
Glavne patogenetske veze kod sindroma dijabetičkog stopala su angiopatija, neuropatija i infekcija. Dugotrajna nepomirljiva hiperglikemija kod dijabetes melitusa uzrokuje specifične promjene u krvnim žilama (dijabetička makroangiopatija i mikroangiopatija), kao i perifernih živaca (dijabetička neuropatija). Angiopatije dovode do smanjenja elastičnosti i prohodnosti krvnih žila, povećanja viskoznosti krvi, što je praćeno kršenjem nutrine i normalnog trofičnog tkiva, gubitkom osjetljivosti živčanih završetka.
Pojačana glikozilacija proteina uzrokuje smanjenje pokretljivosti zglobova, što povlači za sobom istovremeno deformaciju kostiju udova i kršenje normalnog biomehaničkog opterećenja na stopalu (dijabetička osteoartropatija, Charcotovo stopalo). Na pozadini izmijenjene cirkulacije krvi, smanjene osjetljivosti i zaštitne funkcije tkiva, svaka, čak i manja trauma stopala (manje modrice, ogrebotine, pukotine, mikropore) dovodi do stvaranja dugotrajnih ne zacjeljujućih trofičnih čireva. Poremećaji peptičkog ulkusa često se zaraze stafilokokom, kolibacilima, streptokokom, anaerobnom mikroflorom. Bakterijska hialuronidaza labavi okolna tkiva, doprinoseći širenju infekcije i nekrotičnih promjena koje obuhvaćaju potkožno masno tkivo, mišićno tkivo i koštano-ligamentni aparat. Uz infekciju čira, povećava se rizik od razvoja apscesa, flegmona i gangrene udova.
Iako potencijalni rizik od nastanka dijabetičkog stopala postoji kod svih bolesnika sa šećernom bolešću, povećana rizična skupina uključuje osobe sa perifernom polineuropatijom, vaskularnom aterosklerozom, hiperlipidemijom, bolesti koronarnih arterija, hipertenzijom, zloupotrebom alkohola i pušenja.
Lokalizirane promjene tkiva - takozvani manji problemi sa stopalima: urasli nokti, gljivične infekcije noktiju, mikoze kože, ždrijela i kukuruza, napukle pete i nedovoljna higijena stopala povećavaju rizik od dubokog oštećenja dijabetesa. Uzrok ovih nedostataka mogu biti nepravilno odabrane cipele (pretjerano uske ili uske). Smanjenje osjetljivosti udova ne dopušta pacijentu da osjeti da cipele previše pritiskaju, trljaju i povrede stopalo.
Klasifikacija oblika dijabetičkog stopala
S obzirom na prevladavanje određene patološke komponente, razlikuju se ishemični (5-10%), neuropatski (60-75%) i miješani - neuroishemijski (20-30%) oblik dijabetičkog stopala. U ishemijskom obliku dijabetičkog stopala prevladava kršenje opskrbe krvlju udova uslijed oštećenja velikih i malih posuda. Koronarni sindrom nastaje sa jakim upornim edemom, povremenom klaudikacijom, bolovima u nogama, umorom nogu, pigmentacijom kože itd.
Neuropatsko dijabetičko stopalo razvija se s oštećenjem živčanog sistema distalnih ekstremiteta. Znakovi neuropatskog stopala su suha koža, hiperkeratoza, anhidroza ekstremiteta, smanjenje raznih vrsta osetljivosti (toplotna, bolna, taktilna i dr.), Deformacija kostiju stopala, ravna stopala, spontani prelomi.
Sa miješanim oblikom dijabetičkog stopala ishemijski i neuropatski faktori su podjednako izraženi. Ovisno o težini manifestacija tijekom sindroma dijabetičkog stopala, razlikuju se faze:
0 - visok rizik za razvoj dijabetičkog stopala: postoji deformitet stopala, korneti, hiperkeratoza, ali nema ulceroznih oštećenja 1 - scenski površinski čirevi, ograničeni na koži 2 - stadij dubokog ulkusa koji uključuje kožu, potkožno masno tkivo, mišićno tkivo, tetive, ali bez oštećenja kostiju 3 - stadij dubokog čira sa oštećenjem kostiju 4 - stadij ograničene gangrene 5 - stadij ekstenzivne gangrene.
Ishemijski oblik
U debiju se ishemični oblik sindroma dijabetičkog stopala manifestuje bolom u nogama pri hodanju, brzim umorom nogu, naizmjeničnim šepanjem, nakon čega se razvija uporni edem stopala. Stopalo je blijedo i hladno na dodir, pulsacija u arterijama stopala je oslabljena ili odsutna. Na pozadini blijede kože često su vidljiva područja hiperpigmentacije.
Tipično je prisustvo kukuruza koji se dugo ne liječe na prstima, petama, bočnoj površini I i V metatarsofalangealnih zglobova, gležnja. Nakon toga na njihovom mjestu nastaju bolni čirevi čiji je dno prekriveno ljuskicom crno-smeđe boje. Prekomjerna eksudacija je atipična (nekroza suve kože).
Tijekom ishemijskog oblika dijabetičkog stopala razlikuju se 4 stupnja: pacijent s prvim stadijom može bezbožno hodati oko 1 km, od drugog - oko 200 m, od trećeg - manje od 200 m, u nekim slučajevima bol se javlja u mirovanju, četvrti stadij karakterizira kritična ishemija i nekroza nožnih prstiju, što dovodi do gangrene stopala ili potkoljenice.
Neuropatski oblik
Neuropatski oblik dijabetičkog stopala može se pojaviti kao neuropatski ulkus, osteoartropatija i neuropatski edem. Neuropatska lezija razvija se u područjima stopala koja su izložena najvećem pritisku - između falangiranja prstiju, na palcu itd. Ovdje se formiraju kalusi, guste regije hiperkeratoze pod kojima se stvara čir. Uz neuropatski ulkus, koža je topla i suha, na stopalu se nalaze ogrebotine, duboke pukotine, bolni ulkusi sa hiperemičnim, edematoznim ivicama.
Osteoartropatiju ili Charcotov zglob, kao oblik dijabetičkog stopala, karakterizira uništavanje osteoartikularnog aparata, što se očituje osteoporozom, spontanim lomovima, oticanjem i deformacijom zglobova (najčešće koljena). S neuropatskim edemom intersticijska tekućina akumulira se u potkožnom tkivu što dodatno pogoršava patološke promjene u stopalima.
Za različite vrste neuropatskog oblika dijabetičkog stopala karakteristično je održavanje pulsacije u arterijama, smanjenje refleksa i osjetljivosti, bezbolna ulcerozna nekrotična lezija tkiva sa značajnom količinom eksudata, lokalizacija ulkusa na mjestima povećanog opterećenja (na prstima, na potplatu), specifične deformacije stopala (u obliku kuke, čekićastog oblika) prsti, izbočene koštane glave).