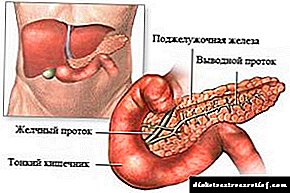
Liječenje dijabetičke neuropatije: teški lijekovi
Dijabetička distalna simetrična senzorno-motorička polineuropatija (DPN) najčešća je varijanta dijabetičke neuropatije koja se otkriva u više od 50% bolesnika sa šećernom bolešću tipa 1 i 2.
Dijabetička distalna simetrična senzorno-motorička polineuropatija (DPN) najčešća je varijanta dijabetičke neuropatije koja se otkriva u više od 50% bolesnika sa šećernom bolešću tipa 1 i 2. DPN je drugi najčešći uzrok neuropatske boli (NI). Prevalencija DPN varira ovisno o dijagnostičkim kriterijima koji se koriste. Učestalost neuropatije dijagnosticirane na temelju simptoma iznosi oko 25%, a kod provođenja elektroneuromiografske studije iznosi 100% u bolesnika s dijabetesom.
Dijagnoza DPN zasniva se na pažljivo prikupljenoj anamnezi, neurološkom pregledu, elektrofiziološkom pregledu. Tipični simptomi su osjećaj „gnojnih guza“, peckanje, bol u nogama i stopalima, noćni grčevi mišića. Neurološki pregled otkriva slabljenje Ahilovih refleksa, oslabljenu osjetljivost tipa "čarapa" i "rukavica", smanjenje proprioceptivne osjetljivosti. S neblagovremenim neuspjehom i liječenjem, razvijaju se komplikacije DPN-a, kao što su čirevi na stopalu, što može dovesti do nekroze, gangrene (dijabetičkog stopala) i često amputacija. Pacijentima koji imaju dijabetes potreban je godišnji neurološki i klinički pregled stopala.
Opšte je poznato da je glavni uzrok razvoja DPN-a povećana razina glukoze. Prema tome, jedina potvrđena metoda liječenja koja može usporiti i čak do neke mjere obrnuti progresiju DPN-a je dobra kontrola glikemije u bolesnika sa dijabetesom ovisnim o inzulinu. U bolesnika s intenzivnom njegom dijabetesa (3 ili više ubrizgavanja inzulina dnevno ili kontinuirana potkožna infuzija inzulina pomoću inzulinskog raspršivača (nivo HbA1c u rasponu od 6,5–7,5)) uočeno je značajno smanjenje rizika od razvoja mikrovaskularnih komplikacija i neuropatije. Intenzivno liječenje sulfonilureama kod pacijenata s dijabetesom koji nije ovisan o insulinu, također je dovelo do smanjenja učestalosti i napredovanja neuropatije. Međutim, samo postizanje normoglikemije nije u stanju brzo ukloniti kliničke manifestacije DPN-a. U tom je pogledu potrebno dodatno patogenetsko i simptomatsko liječenje, posebno za ublažavanje boli.
Alfa-lipoinska (tioktična) kiselina (Espa-lipon, Thioctacid, Thiogamma, Tiolept) spada u patogenetske pripravke. Ovi lijekovi su zlatni standard za patogenetsko liječenje DPN-a. Alfa lipoična kiselina je snažan lipofilni antioksidans. Tioktična kiselina koja se akumulira u živčanim vlaknima smanjuje sadržaj slobodnih radikala, povećava endoneuralni protok krvi, normalizira sadržaj NO, regulatora opuštanja vaskularnog zida (ako ga ima puno, poput dijabetesa, počinje djelovati poput slobodnog radikala), poboljšava endotelnu funkciju, smanjuje razinu ukupne holesterola, povećava nivo antiaterogene frakcije lipoproteina visoke gustoće. Brojna istraživanja pokazala su da uporaba alfa-lipoične kiseline u dozi od 600 mg / dan iv ili oralno u trajanju od tri tjedna do šest mjeseci smanjuje glavne simptome DPN-a u klinički značajnom stupnju, uključujući bol, paresteziju i otečenost 7, 8. Optimalno smatra se imenovanjem na početku liječenja intravenskim kapanjem alfa-lipoične kiseline (600 mg na 200 ml fiziološke otopine) na 3 tjedna (15 kapi), nakon čega slijedi 600 mg lijeka u obliku tableta (jednom dnevno 30-40 minuta prije jela ) u roku od 1-2 meseca.
Pripravci koji poboljšavaju metabolizam pogođenih živčanih struktura tradicionalno uključuju B vitamine zbog svojih neurotropnih svojstava. Vitamin B1 sudjeluje u sintezi acetilkolina i B6 - u sintezi neurotransmitera, prenošenje ekscitacije. Vitamin B12 poboljšava trofične periferne živce. Pokazana je visoka djelotvornost lijeka Milgamma dragee u složenom liječenju DPN-a. Sastoji se od 100 mg benfotiamina i 100 mg piridoksina. Lijek je propisan jednu tabletu 2-3 puta dnevno tokom 3-5 tjedana. Važno je da Milgamma sadrži benfotiamin, čija je topljivost lipida razlog za postizanje visoke koncentracije tiamina u krvi i tkivima.
Podaci o efikasnosti i profilu sigurnosti omogućuju nam da alfa-lipoičnu kiselinu i benfotiamin smatramo lijekovima prve linije za patogenetički orijentirano liječenje dijabetičke polineuropatije.
U dva multicentarna, placebo-kontrolirana ispitivanja na 1335 pacijenata sa DPN-om, pokazalo se da je uzimanje acetil-L-karnitina u dozi od 1000 mg 3 puta dnevno tokom 6 i 12 mjeseci značajno umanjilo simptome DPN-a.
Smjer patogenetske terapije je izuzetno važan i u velikoj mjeri određuje prognozu. Međutim, liječenje se izvodi u dugim tečajevima i ne prati uvijek brzo, očigledno kliničko poboljšanje. Istovremeno, čak i uz blagi DPN, može doći do jakih bolova, što dovodi do poremećaja spavanja, depresije, anksioznosti i socijalne neprilagođenosti. Zbog toga je, paralelno s patogenetskom terapijom, izuzetno važno provesti pravovremenu simptomatsku terapiju NB.
Želim odmah naglasiti da se jednostavni analgetici i nesteroidni protuupalni lijekovi u liječenju bolova DPN-om ne preporučuju zbog njihove neefikasnosti. Nažalost, u svijetu više od 60% pacijenata s NB-om i dalje prima ove lijekove, što je neprihvatljivo i krajnje opasno za dugotrajnu upotrebu (komplikacije gastrointestinalnog trakta (GIT), jetre i krvi). Glavne skupine lijekova za liječenje NB s DPN-om su: antidepresivi, antikonvulzivi, opioidi, antiaritmički lijekovi, lokalni lijekovi.
Triciklički antidepresivi (TCA) bili su jedan od prvih lekova koji su bili efikasni u lečenju pacijenata sa NB. Ipak, u Rusiji je registrovan samo jedan TCA - amitriptilin koji se koristi za lečenje NB (postherpetička neuralgija, DPN). Smatra se da je analgetski učinak TCA povezan s njihovim inhibicijom ponovnog unosa serotonina i norepinefrina, što rezultira povećanjem padne aktivnosti noradrenergičkih i serotonergičkih sustava koji inhibiraju provođenje impulsa boli duž nociceptivnih putova u središnjem živčanom sustavu.
Osim što blokiraju ponovni unos serotonina i norepinefrina, TCA blokiraju alfa1adrenergički, N1-histaminski, M-holinergički receptori, koji uzrokuju brojne kontraindikacije i nuspojave koje ograničavaju njihovu upotrebu. Nuspojave uključuju oštećenje vida, suha usta, sinusnu tahikardiju, zatvor, zadržavanje mokraće, konfuziju i / ili oštećenje pamćenja (antikolinergički efekti), sedaciju, pospanost, debljanje (H1-histaminski efekti), ortostatsku hipotenziju, vrtoglavicu, tahikardija (alfa1adrenergički efekti). TCA su kontraindicirani u bolesnika s akutnim i subakutnim infarktom miokarda, s oslabljenom intraventrikularnom kondukcijom, glaukomom zatvorenog kuta, uzimanjem inhibitora monoaminooksidaze (MAOI). Ovi lijekovi se trebaju koristiti s oprezom kod pacijenata s koronarnom srčanom bolešću (CHD), aritmijom, arterijskom hipertenzijom, nakon moždanog udara, kao i sa zadržavanjem mokraće ili autonomnim zatajenjem. Ova okolnost značajno ograničava upotrebu TCA u opštoj medicinskoj praksi.
Učinkovitost TCA (amitriptilin, desipramin, klomipramin, imipramin) u liječenju bolnog DPN-a prikazana je u velikom broju randomiziranih, placebo-kontroliranih ispitivanja. Najčešći lijekovi ove skupine koji se koriste za liječenje bolnih polineuropatija su amitriptilin i imipramin. Amitriptilin koji se najviše koristi. Početna doza lijeka je 10-12,5 mg noću, a zatim se doza postepeno povećava za 10-25 mg svakih 7 dana dok se ne postigne učinak (maksimalno 150 mg / dan). Dnevna doza uzima se jednom noću ili se drobi na 2-3 doze. S istodobnom depresijom obično se traže veće doze lijeka. Uz netoleranciju na amitriptilin, mogu se propisati drugi TCA, na primjer, imipramin ili klomipramin. Probni tretman antidepresivima trebalo bi da traje najmanje 6-8 nedelja, dok bi pacijent trebalo da uzima maksimalnu tolerisanu dozu najmanje 1-2 nedelje. Iako je amitriptilin učinkovit u oko 70% pacijenata s NB, teške nuspojave ograničavaju njegovu upotrebu. Prije imenovanja bilo kojeg TCA, preliminarni EKG je obavezan, posebno kod osoba starijih od 40 godina.
Ako se TCA slabo podnosi, mogu se koristiti tetraciklički antidepresivi (npr. Maprotilin, 25–100 mg / dan) ili selektivni inhibitori ponovne pohrane serotonina i norepinefrina (SSRI) (venlafaksin, 150–225 mg / dan ili duloksetin, 60–120 mg / dan) ) Učinkovitost venlafaksina više puta je dokazana u studijama koje uključuju bolesnike s DPN 17, 18, dok on nema postinaptičke učinke karakteristične za TCA (djelovanje na M-holinergičke receptore, alfa-adrenergičke i histaminske receptore). Zbog toga je lijek sigurniji od TCA-a. Početak analgetskog učinka zabilježen je već u drugoj sedmici terapije.
Stoga je venlafaksin efikasan, siguran, dobro podnošen lek u lečenju DPN-a. Tri multicentrična, randomizirana, dvostruko slijepa, placebo kontrolirana ispitivanja u trajanju od 12 do 13 tjedana pokazala su efikasnost duloksetina u dozi od 60 do 120 mg / dan u bolesnika s bolnim DPN-om. Kao rezultat ispitivanja, 50% smanjenje intenziteta boli tijekom liječenja duloksetinom (bez obzira na primijenjenu dozu) nađeno je kod 41% pacijenata, u usporedbi sa 24% bolesnika koji su uzimali placebo.
Selektivni inhibitori ponovne pohrane serotonina (SSRI) (fluoksetin, paroksetin, sertralin, citalopram, escitalopram) uzrokuju manje nuspojava, ali imaju manje izražen analgetski učinak, što se može objasniti nedostatkom izravnog utjecaja na noradrenergički prijenos. Indicirane su uglavnom u slučajevima kada je bol povezana s depresijom, a pacijent ne podnosi druge antidepresive.
Budući da je NB često praćena depresijom, izbor lijeka koji efikasno utječe na ovo psihopatološko stanje i ima dobar sigurnosni profil je relevantan. Jedan od tih lijekova je pipofesin (Azafen). Mehanizam antidepresiva zasnovan je na neselektivnoj inhibiciji ponovnog unosa serotonina i norepinefrina, što dovodi do povećanja njihove koncentracije u središnjem živčanom sistemu. Lijek nema kardiotoksična svojstva. Zbog nedostatka antiholinergičkog delovanja, Azafen se može propisati pacijentima s glaukomom i drugim bolestima kod kojih je primjena lijekova s antiholinergičkim djelovanjem, uključujući imipramin i amitriptilin, kontraindicirana. Odsustvo izraženih nuspojava omogućava vam prepisivanje lijeka bolesnicima sa somatskim bolestima i starijim osobama, posebno u ambulantnoj praksi.
Među antikonvulzivima koji se koriste u liječenju bolnog DPN-a, najefikasniji su gabapentin (Neurontin) i pregabalin (Lyric) 22, 23. Mehanizam djelovanja gabapentina i pregabalina, očito se temelji na sposobnosti vezanja na alfa-2-delta podjedinice napon ovisnih kalcijevih kanala periferni senzorni neuroni. To dovodi do smanjenja unosa kalcijuma u presinaptički neuron, što rezultira smanjenjem oslobađanja glavnih posrednika boli (glutamata, norepinefrina i supstance P) od strane prekomjerno aktiviranih neurona, što je praćeno smanjenjem sindroma boli. Oba lijeka imaju dobru toleranciju i visoku efikasnost koja su zabilježena već u prvoj sedmici liječenja. Najčešće nuspojave su vrtoglavica i pospanost. Početna doza gabapentina je 100-300 mg noću. Zatim se dnevna doza postepeno povećava svakih 3–5 dana za 100–300 mg, prelazeći na trostruku dozu.
Prosječna efektivna doza je 1800 mg / dan (600 mg 3 puta dnevno), maksimalna - 3600 mg / dan. Možda će trebati 2 do 8 tjedana da se titra doza gabapentina. Prije nego što se zaključi da je lijek neefikasan, potrebno je uzimati njegovu maksimalnu toleriranu dozu u trajanju od 1-2 tjedna. U pogledu djelotvornosti i sigurnosti, pregabalin približno odgovara gabapentinu, ali za razliku od gabapentina on ima linearnu farmakokinetiku, što osigurava predvidljivost promjena koncentracije lijeka u krvnoj plazmi s promjenom doze. Raspon dnevnih doza preagabalina je 150–600 mg / dan u 2 podijeljene doze.
U liječenju bolnog DPN-a, početna doza može biti 150 mg / dan. Ovisno o efektu i toleranciji, doza se može povećati na 300 mg / dan nakon 3-7 dana. Ako je potrebno, možete povećati dozu do maksimuma (600 mg / dan) nakon intervala od 7 dana. U skladu s iskustvom u korištenju lijeka, ako je potrebno, prestati uzimati preporučuje se postepeno smanjivanje doze tokom jedne sedmice. Pregabalin se brže apsorbuje u krv i ima veću bioraspoloživost (90%) u poređenju s gabapentinom (33–66%). Kao rezultat toga, lijek je efikasan u nižim dozama i ima nižu učestalost i težinu nuspojava, naročito sedaciju 22, 23.
Upotreba opioida za liječenje sindroma boli moguća je samo u nedostatku učinka drugih lijekova. Među opioidima, oksikodon u dozi od 37-60 mg / dan i tramadol (lek niskog afiniteta za opioidne mikro receptore i istovremeno inhibitor ponovne pohrane serotonina i norepinefrina) nađeni su kao najefikasniji u lečenju bolnog DPN-a. Liječenje tramadolom započinje s dozom od 50 mg noću (ili 25 mg 2 puta dnevno), nakon 5-7 dana doza se povećava na 100 mg / dan. Ako je potrebno, povećajte dozu na 100 mg 2–4 puta dnevno. Probno lečenje tramadolom trebalo bi da traje najmanje 4 nedelje. Opioidi se cijene zbog njihovih analgetskih svojstava, ali lijekovi ove klase izazivaju i izuzetno izražene i opasne nuspojave u tijelu.
Kombinacija tramadola i paracetamola (Zaldiar) omogućava vam smanjivanje doze tramadola i na taj način rizik od nuspojava, bez žrtvovanja analgetskog efekta. Sa kombinacijom dvaju lijekova s različitim mehanizmom djelovanja (mehanizam analgetskog učinka paracetamola može biti povezan s inhibicijskim učinkom na središnju sintezu prostaglandina, moguće uslijed inhibicije COX-3), nastaje sinergistički učinak. Adekvatna analgezija tokom uzimanja kompleksa lekova primećuje se 1,5-3 puta češće nego kada se koristi svaki od spojeva u odgovarajućim dozama.
Pored toga, paracetamol i tramadol karakterizira komplementarni farmakokinetički profil, zbog kojeg lijek brzo počinje djelovati - nakon 15-20 minuta (zbog paracetamola) i dugo podupire analgetski učinak (zbog tramadola). Zaldiar sadrži malu dozu tramadola (jedna tableta sadrži 37,5 mg tramadola i 325 mg paracetamola), pa su nuspojave pri njegovoj upotrebi rjeđe nego kod upotrebe tramadola. Svrha lijeka ne zahtijeva dugo titriranje doze, liječenje se može započeti s dozom 1-2 tablete dnevno, u daljnjem dozi se može povećati na 4 tablete dnevno.
Mekeiletin, oralni antiaritmički lek, takođe pripada anesteticima. Vjeruje se da meksiletin blokira natrijumske kanale, stabilizirajući membranu neurona i blokira prijenos impulsa boli. Testovi za upotrebu meksiletina u NB daju oprečne rezultate. U nekim slučajevima meksiletin značajno smanjuje bol, posebno ako se koristi u velikim dozama. Međutim, nuspojave se često javljaju, posebice iz gastrointestinalnog trakta. Lijek treba koristiti s oprezom ako postoji povijest srčane patologije ili ako se otkriju abnormalnosti tokom studije EKG-a.
U brojnim istraživanjima pokazano je da je upotreba lokalnih anestetika (kreme, gelovi i flastera (Versatis) s 5% sadržaja lidokaina ili preparata na bazi ekstrakata ljute paprike - kapsaicin) bila efikasna u liječenju oblika boli DPN 27, 28. Učinak lidokaina temelji se na blokirajući transport iona natrija kroz membranu perifernih neurona, uslijed čega se stanična membrana stabilizira, širenje akcijskog potencijala se usporava, a samim tim se smanjuje i bol. Od nuspojava može se primijetiti lokalna iritacija kože na području primjene koja najčešće lagano i brzo nestaje. Djelovanje preparata kapsaicina zasniva se na iscrpljivanju tvari P u terminalima senzornih vlakana. Izgaranje, crvenilo i svrbež na mjestu primjene su najčešći nuspojave, a bol se često primjećuje prilikom prvog primjene lijeka.
Ipak, nijedan lijek se ne može smatrati jedinim lijekom za liječenje bola kod DPN-a. Česti su slučajevi kada upotreba bilo kojeg od gore navedenih sredstava nije dovoljno učinkovita i postoji potreba za kombinacijom lijekova. Stoga, iako treba pokušati ograničiti broj lijekova koje pacijent istodobno uzima kao opće pravilo, u većini slučajeva NB s DPN može se adekvatno kontrolirati samo kombinacijom dva ili više lijekova. Iracionalno je odmah propisati kombinaciju više lijekova: u početku se treba pokušati s jednim lijekom, a tek nakon što se pobrine da u dozama koje ovaj pacijent tolerira ima samo djelomični učinak, na njega treba dodati sljedeće sredstvo, koje u pravilu ima drugačiji mehanizam djelovanja.
U kliničkoj praksi često se kombinira antidepresiv s antikonvulzivnim lijekom, antikonvulziv s tramadolom ili Zaldiar. Preporučuje se izbjegavati kombinaciju tramadola (posebno velikih doza) s MAOI, SSRI i SSRI, jer takva kombinacija može izazvati serotoninski sindrom. Uz oprez, tramadol treba propisati u kombinaciji s tricikličkim antidepresivima (s obzirom na rizik od serotoninskog sindroma).
Nefarmakološke metode liječenja DPN-om uključuju psihoterapiju, balneoterapiju, hiperbaričnu oksigenaciju (1,2–2 atm.), Fototerapiju, magnetoterapiju, elektroforezu, dijadinamičke struje, električnu stimulaciju paretičkih mišića, perkutanu elektroneurostimulaciju, akupunkturu. Kontraindikacija za njihovu upotrebu je ozbiljno stanje pacijenta zbog somatske patologije i / ili teške dekompenzacije metabolizma. Brojni autori pokazali su visoku efikasnost električne stimulacije leđne moždine koja se koristi za liječenje bolne dijabetičke neuropatije. U pravilu se implantacija stimulansa izvodi kod bolesnika sa sindromima boli koji su vatrostalni na farmakoterapiju.
Zaključno, treba napomenuti da tretman svakog pacijenta treba biti individualan, uzimajući u obzir kliničke karakteristike, kao i prisutnost komorbidnih bolesti (anksioznost, depresija, bolesti unutrašnjih organa itd.). Prilikom odabira lijekova, uz direktno analgetsko djelovanje, moraju se uzeti u obzir i drugi pozitivni efekti odabranog lijeka (smanjenje anksioznosti, depresije, poboljšano spavanje i raspoloženje), kao i njegova tolerancija i mogućnost ozbiljnih komplikacija.
Brojni autori preporučuju lijekove prvog reda za liječenje bolnih oblika polineuropatije TCA i gabapentina ili pregabalina. Lijekovi druge linije uključuju SSRI - venlafaksin i duloksetin. Manje su efikasni, ali sigurniji, imaju manje kontraindikacija nego TCA, pa ih treba dati prednost liječenju bolesnika s kardiovaskularnim faktorima rizika. Lijekovi treće linije uključuju opioide. Lijekovi sa slabijim efektom uključuju kapsaicin, meksiletin, okskarbazepin, SSRI, topiomat, memantin, mianserin.
Literatura
- Strokov I. A., Strokov K. I., Akhmedzhanova L. L., Albekova J. S. Tioktacid u liječenju dijabetičke polineuropatije // Teški pacijent. Arhiva 2008. br. 12. P. 19–23.
- Galieva O. R., Janashia P. Kh., Mirina E. Yu. Liječenje neuropatske neuropatije // International Neurological Journal. 2008. br. 1. S. 77–81.
- Američko udruženje za dijabetes. Preventivna njega stopala kod osoba obolelih od dijabetesa // Diabetes Care. 2002. br. 25 (Suppl. 1). P. 69–70.
- Feldman E. L., Russell J. W., Sullewan K. A., Golovoy D. Novi uvidi u patogenezu dijabetičke neuropatije // Curr. Opin. Neurol. 1999. Vol. 12, br. 5. P. 553-563.
- Retinopatija i nefropatija kod pacijenata s dijabetesom tipa 1 četiri godine nakon suđenja intenzivnoj terapiji. Suđenje za kontrolu dijabetesa i komplikacije / Ep>S. A. Gordeev *, MD
L. G. Turbina **, Doktor medicinskih nauka, profesor
A. A. Zusman **, kandidat medicinskih nauka
*Prvi MGMU njih. I. M. Sechenova, ** MONICA njih. M. F. Vladimirsky, Moskva
Simptomi i vrste dijabetičke neuropatije
Manifestacije bolesti su prilično opsežne.
U početku su simptomi dijabetičke neuropatije blagi, ali nakon nekog vremena problemi se pogoršavaju.
Dijabetička neuropatija ima sljedeće simptome:
- mišićna slabost
- nagli pad krvnog pritiska,
- vrtoglavica
- mali grčevi
- ukočenost i trnce udova,
- problemi s gutanjem hrane,
- smanjen libido
- problemi sa probavnim traktom, česti crevni poremećaji,
- kršenje pokretljivosti oka,
- bolovi u mišićima
- inkontinencija fekalija i mokraće,
- velika količina znoja ili nedostatak istih,
- pad temperature, boli i taktilne osetljivosti,
- poremećena koordinacija pokreta.
Dijabetička neuropatija utječe na nervna vlakna, ali stupanj oštećenja može varirati. Vrsta bolesti ovisi o tome koja su vlakna najviše pogođena. Kada su u pitanju živci u mozgu, klasifikacija takvo kršenje naziva centralnom neuropatijom. Ako su pogođeni drugi pleksusi i živci, to je distalna ili dijabetička periferna neuropatija.
Kad su motorički živci poremećeni, osoba ne može jesti, hodati i razgovarati, s osjetnim nervima je otupljenje. S oštećenjem živčanih vlakana nastaje autonomna neuropatija. U ovoj situaciji karakterističan simptom je kvar nekoliko organa odjednom, uključujući srce.
Sindrom autonomne neuropatije:
- respiratorne
- urogenitalni
- kardiovaskularne
- gastrointestinalni,
- brodski motor.
Najčešći:
- senzorno
- proksimalni
- autonomni
- fokalna neuropatija.
Sa centralnom neuropatijom su karakteristične:
- trajne migrene i vrtoglavica,
- oslabljena memorija, pažnja, koncentracija.
Osoba često pati od nesvjestice, a također se primjećuje učestalo mokrenje.
S senzimotornom neuropatijom smanjuje se osjetljivost, ljudski mišići slabe i koordinacija je narušena. U pravilu se poremećaji ruku ili nogu pogoršavaju uveče. U naprednom stadijumu osoba ne osjeća nelagodu karakterističnu da stane na oštar predmet ili sa drugim oštećenjima.
Simptomi dijabetičke neuropatije takođe uključuju potpuni gubitak osjetljivosti tokom vremena. Tako nastaju čirevi i deformiteti nožnih prstiju i stopala.
Autonomna dijabetička neuropatija pojavljuje se zbog neispravnosti autonomnog sistema. Snabdijevanje kisikom je smanjeno, hranjive tvari se ne probavljaju dovoljno, što dovodi do poremećaja rada:
- creva
- mjehura
- srca i drugih organa.
Često postoje problemi sa seksualnom željom i količinom izlučenog znoja. Kod genitourinarne neuropatije osoba se uznemiruje osjećajem urina koji ostaje u mjehuru. U nekim slučajevima, urin teče u kapi nakon akta mokrenja, primećuje se i impotencija.
Otkrivene su urodinamičke smetnje - usporavanje protoka urina. Vrijeme mokrenja također se povećava i prag refleksa na mokrenje raste. Mokraćni mjehur opsesivno signalizira potrebu za mokrenjem. Sve to značajno komplicira uobičajeni način života.
Proksimalna neuropatija ogleda se u bolovima u stražnjici i kukovima, a zahvaćeni su i zglobovi kuka. Osoba počinje primjećivati da mu mišići ne slušaju, a oni se s vremenom atrofiraju.
Fokalna neuropatija često se pojavljuje naglo i pogađa pojedine živce trupa, nogu ili glave. Osoba ima dvostruki vid, pojavljuje se lokalizirana bol u tijelu, može doći do paralize polovine lica. Dijabetička neuropatija je nepredvidiva bolest, čija se prognoza često ne zna.
Dijabetička optička neuropatija je patologija koja može dovesti do gubitka vida privremeno ili trajno. Neuropatija donjih ekstremiteta kompleks je nekoliko bolesti, koje su ujedinjene prisutnošću problema nervnog perifernog sistema nogu.
Uzroci dijabetičke neuropatije
 Patologija se pojavljuje polako, na pozadini produženog tijeka dijabetesa tipa 1 ili 2. Ljekari kažu da se bolest može očitovati 15-20 godina nakon dijagnoze dijabetesa.
Patologija se pojavljuje polako, na pozadini produženog tijeka dijabetesa tipa 1 ili 2. Ljekari kažu da se bolest može očitovati 15-20 godina nakon dijagnoze dijabetesa.
U pravilu se to dešava s neadekvatnim liječenjem bolesti i nepoštivanjem preporuka liječnika o zdravom načinu života. Glavni razlog pojave patologije su česti skokovi nivoa glukoze u krvi, kada norma nestane, što dovodi do poremećaja funkcioniranja unutrašnjih organa, kao i živčanog sistema.
Nervna vlakna zasićuju krvne žile, a pod negativnim učinkom šećera, poremećaj ishrane je poremećen i počinje gladovanje kisikom. Tako se javljaju prvi simptomi bolesti.
Ako je prehrana osobe sa dijabetesom zasićena elementima u tragovima i vitaminima, tada zbog problema s metaboličkim procesima nervna vlakna mogu dobiti te tvari za život.
Pravovremenim liječenjem dijabetičke neuropatije postoji šansa da se zaustavi bolest i spriječe razne opasne komplikacije. Ali samo liječnik zna kako liječiti patologiju. Samo-liječenje je strogo zabranjeno.
Ako se terapija ne provede u potpunosti i nema preventivnih mjera, tada se bolest može vratiti u težem obliku.
- trajanje dijabetesa
- stalno visoku glukozu
- povećana razina lipida
- upala živaca
- loše navike.
Poznati algoritam bolesti: visoka glukoza počinje oštećivati male posude koje hrane živce. Kapilare gube propusnost, a živci počinju "gušiti" od manjka kisika, uslijed čega živac gubi funkciju.
Istovremeno, šećer negativno utječe na proteine i oni počinju obavljati svoj posao nepravilno, razgrađuju se s vremenom i otpad postaje otrov za tijelo.
Dijagnostika
 Bolest ima mnogo vrsta sa karakterističnim simptomima. Za vreme vizuelnog pregleda lekar pregledava stopala, zglobove i dlanove, čija deformacija ukazuje na neuropatiju. Utvrđuje se postoji li suhoća, crvenilo ili drugi znakovi bolesti na koži.
Bolest ima mnogo vrsta sa karakterističnim simptomima. Za vreme vizuelnog pregleda lekar pregledava stopala, zglobove i dlanove, čija deformacija ukazuje na neuropatiju. Utvrđuje se postoji li suhoća, crvenilo ili drugi znakovi bolesti na koži.
Objektivnim pregledom osobe se otkriva iscrpljenost, kao i druge važne manifestacije bolesti. Dijabetička kaheksija ekstremni je stupanj patologije, kada osobi potpuno nedostaje potkožno masno tkivo i naslage u trbušnoj regiji.
Nakon pregleda donjih i gornjih udova, pomoću posebnog aparata provodi se ispitivanje vibracijske osjetljivosti. Ispitivanje treba obaviti tri puta.
Za određivanje vrste tegobe i određivanje režima liječenja potrebne su određene dijagnostičke mjere koje mogu utvrditi patologiju. Otkrivena osetljivost:
Osim toga, dijagnostički kompleks uključuje procjenu nivoa refleksa.
Raznovrsni tijek karakterističan je za neuropatiju, pa se u većini slučajeva donosi odluka za provođenje čitavog niza dijagnostičkih postupaka.
Bolest se može s vremenom izliječiti samo pravilnim odabirom lijekova.
Također postoje razlike u terapiji za prvi ili drugi tip dijabetesa.
Značajke liječenja
 Dijabetička neuropatija čija je patogeneza poznata zahtijeva medicinski tretman.
Dijabetička neuropatija čija je patogeneza poznata zahtijeva medicinski tretman.
Liječenje dijabetičke neuropatije temelji se na tri područja. Potrebno je smanjiti koncentraciju glukoze u krvi, ublažiti ljudsko stanje, smanjiti bol i vratiti deformirana nervna vlakna.
Ako osoba ima dijabetičku neuropatiju, tada liječenje započinje s korekcijom glukoze u krvi. Glavni zadatak je normalizirati šećer i stabilizirati ga na pravoj razini. U tim se slučajevima preporučuju agensi koji snižavaju šećer u ljudskom tijelu.
Tablete za snižavanje glukoze u krvi dolaze u nekoliko skupina. Prva kategorija uključuje lijekove koji povećavaju proizvodnju inzulina u tijelu.
U drugu grupu spadaju lijekovi koji povećavaju osjetljivost mekih tkiva - Metformin 500. U trećoj grupi tablete koje djelomično blokiraju apsorpciju ugljikohidrata u probavnom traktu, govorimo o Miglitolu.
Sa ovom genezom lekar bira lekove strogo pojedinačno. Doze i učestalost primjene lijekova za dijabetes tipa 1 mogu se uvelike razlikovati.
Kada je moguće stabilizirati nivo glukoze u krvi pacijenta, može doći do pogoršanja neuropatije. Simptome je potrebno ukloniti lijekovima protiv bolova. Manifestacije ukazuju da su promjene reverzibilne. Dijabetička neuropatija koja se liječi na vrijeme može se izliječiti i obnoviti živčana vlakna.
Za poboljšanje nervnih funkcija i analgeziju koriste se razni lijekovi. Prije svega, valja napomenuti da Tiolept reguliše metaboličke procese, štiteći živčane ćelije od djelovanja slobodnih radikala i toksičnih supstanci.
Kokarnit je kompleks vitamina i materija koje utiču na metabolizam čovjeka. Supstance u sastavu uspešno ublažavaju bol i pokazuju neurometabolički efekat. Lijek se daje nekoliko ampula dnevno intramuskularno. Trajanje liječenja ovisi o specifičnoj kliničkoj situaciji.
Nimesulid ublažava oticanje nerava, a takođe smanjuje bol. Mexiletin blokira natrijum kanale, stoga je prijenos impulsa boli poremećen i rad srca se normalizuje.
Uz dijabetičku neuropatiju potrebni su lijekovi za postizanje potrebnog terapijskog učinka. Bolni oblik dijabetičke neuropatije zahtijeva upotrebu analgetika, antikonvulzivi se koriste i u kombinaciji.
Neuropatiju donjih udova potrebno je lečiti vazoaktivnim lekovima:
- Pentoksifilin
- Instenon
- Nikotinska kiselina
- Saksija za cvijeće.
Koriste se sledeći antioksidanti:
Preventivne akcije
 Kad je neuropatija već prisutna, važno je sistematski uzimati lijekove. Ali da se ovo ne bi dogodilo, treba koristiti profilaktičke metode. Prije svega, morate kontrolirati pritisak, jer hipertenzija može izazvati grčeve kapilara što također dovodi do gladovanja živčanih vlakana.
Kad je neuropatija već prisutna, važno je sistematski uzimati lijekove. Ali da se ovo ne bi dogodilo, treba koristiti profilaktičke metode. Prije svega, morate kontrolirati pritisak, jer hipertenzija može izazvati grčeve kapilara što također dovodi do gladovanja živčanih vlakana.
S egzacerbacijama se morate strogo pridržavati dijeta za kontrolu tjelesne težine. Gojaznost negativno utječe na stanje nervnih završetaka. Važno je osloboditi se loših navika, jer alkohol i nikotin uništavaju nervne završetke.
Treba voditi sportski i aktivan životni stil, ovo normalizuje metaboličke procese i povećava nivo imuniteta. Uz dijabetes, ne morate vježbati bosonogo hodanje da biste spriječili mehanička oštećenja kože. Oštećenu nogu treba odmah tretirati posebnim spojevima, to može biti mast ili krema.
Kod dijabetesa tipa 2, ljekari savjetuju da redovno izvodite poseban set vježbi. Potrebno je održavati aktivnu cirkulaciju krvi u nogama i spriječiti pojavu ateroskleroze. Trebali biste odabrati isključivo udobne i pogodne cipele od prave kože. Vaš lekar vam takođe može propisati ortopedsku obuću dijabetičarima.
Informacije o neuropatiji nalaze se u videu u ovom članku.
Članci medicinskih stručnjaka
Glavna mjera za prevenciju i liječenje dijabetičke neuropatije je postizanje i održavanje ciljnih glikemijskih vrijednosti.
Preporuke za patogenetsko liječenje dijabetičke neuropatije (benfotiamin, inhibitori aldolazoreduktaze, tioktična kiselina, faktor rasta živaca, aminoguanidin, inhibitor protein kinaze C) su u fazi izrade. U nekim slučajevima ovi lijekovi ublažavaju neuropatsku bol. Liječenje difuznih i žarišnih neuropatija uglavnom je simptomatsko.
Tioktična kiselina - intravenski, kap po kap (u roku od 30 minuta), 600 mg u 100-250 ml 0,9% otopine natrijum hlorida 1 put dnevno, 10-12 injekcija, zatim unutra, 600-1800 mg / dan, u 1-3 prijem, 2-3 mjeseca.
Benfotiamin - unutar 150 mg, 3 puta dnevno, 4-6 nedelja.
Analgetska i protuupalna terapija
Za bolove, pored NSAID-a, koriste se lokalni anestetici:
- Diklofenak oralno, 50 mg 2 puta dnevno, trajanje terapije određuje se pojedinačno ili
- Ibuprofen unutar 600 mg 4 puta dnevno, trajanje terapije određuje se pojedinačno ili
- Ketoprofen unutar 50 mg 3 puta dnevno, trajanje terapije određuje se individualno.
- Lidokain 5% gel, lokalno se nanosi u tankom sloju na koži do 3-4 puta dnevno, trajanje terapije određuje se pojedinačno ili
- Kapsaicin, 0,075% mast / krema, lokalno se nanosi u tankom sloju na koži do 3-4 puta dnevno, trajanje terapije određuje se pojedinačno.
, , , , , ,
Terapija antidepresivima i antikonvulzijama
Ako su NSAID neučinkoviti, antidepresivi (triciklički i tetraciklični, selektivni inhibitori ponovne pohrane serotonina) mogu imati analgetske učinke:
- Amitriptilin unutar 25-100 mg jednom dnevno (noću), trajanje terapije određuje se pojedinačno.
- Maprotilin oralno 25-50 mg 1-3 puta dnevno (ali ne više od 150 mg / dan), trajanje terapije određuje se pojedinačno ili
- Fluoksetin oralno 20 mg 1-3 puta dnevno (početna doza 20 mg / dan, povećajte dozu za 20 mg / dan u trajanju od 1 tjedna), trajanje terapije određuje se pojedinačno ili
- Citalopram oralno 20-60 mg jednom dnevno, trajanje terapije određuje se individualno.
Moguća je i upotreba antikonvulzivnih lijekova:
- Gabapentin oralno 300-1200 mg 3 puta dnevno, trajanje terapije određuje se pojedinačno ili
- Oralni karbamazepin 200-600 mg 2-3 puta dnevno (maksimalna doza 1200 mg / dan), trajanje terapije određuje se pojedinačno.
Ostali tretmani
Za liječenje autonomne dijabetičke neuropatije koriste se metode liječenja bez lijekova i lijekova.
Kod autonomne neuropatije gastrointestinalnog trakta, hrana se preporučuje u malim obrocima; ako postoji opasnost od razvoja postprandijalne hipoglikemije, poželjno je piti piće koje sadrži šećer prije jela. Koristite lijekove koji normaliziraju pokretljivost probavnog trakta, atonijom želuca, dodatno se propisuju antibiotici:
- Domperidop unutar 10 mg 3 puta dnevno, trajanje terapije određuje se pojedinačno ili
- Metoklopramid unutar 5-10 mg 3-4 puta dnevno, trajanje terapije određuje se pojedinačno.
- Eritromicin unutar 0,25-4 puta dnevno, 7-10 dana.
Za dijareju povezanu s dijabetičkom enteropatijom koriste se antibiotici širokog spektra i lijekovi koji inhibiraju pokretljivost gastrointestinalnog sustava:
- Doksiciklin oralno 0,1-0,2 g jednom dnevno, 2-3 dana svakog meseca (u nedostatku disbioze).
- Loperamid unutar 2 mg, zatim 2-12 mg / dan do učestalosti stolice 1-2 puta dnevno, ali ne više od 6 mg / 20 kg tjelesne težine pacijenta dnevno.
Uz autonomnu dijabetičku neuropatiju kardiovaskularnog sustava s ortostatskom hipotenzijom, preporučuje se obilno pijenje, kontrastni tuš, nošenje elastičnih čarapa, savjetuje se malo povećati unos jestive soli. Pacijent treba polako ustajati iz kreveta i stolice. Ako takve mjere nisu uspješne, propisuju se mineralokortikoidni pripravci:
- Fludrocortisone unutar 0,1-0,4 1 put dnevno, trajanje terapije određuje se pojedinačno.
S poremećajima srčanog ritma
Meksiletin unutar 400 mg, zatim 200 mg svakih 8 sati, nakon postizanja učinka, 200 mg 3-4 puta dnevno, trajanje terapije određuje se pojedinačno.
Prilikom propisivanja terapije antiaritmičkim lijekovima preporučljivo je liječiti pacijenta zajedno s kardiologom.
Kod autonomne dijabetičke neuropatije s oslabljenom funkcijom mjehura, koristi se kateterizacija, lijekovi koji normaliziraju funkciju detruzora <лечение проводят="" совместно="" с="">
S erektilnom disfunkcijom moguće je koristiti alprostadil prema standardnim shemama (u nedostatku kontraindikacija).
Pogreške i nerazumni sastanci
Prilikom propisivanja NSAID-a potrebno je zapamtiti njihov mogući nefrotoksični učinak, dok odsustvo analgetskog učinka ne zahtijeva povećanje doze lijeka, već procjenu razloga neučinkovitosti NSAID-a.
Naša država ima tradiciju široke upotrebe pomoćnih lijekova u liječenju dijabetesa <водорастворимых витаминов="" группы="" в,="" антиоксидантов,="" препаратов="" магния="" и="">
Ipak, podaci velikih međunarodnih studija o učinkovitosti takvih lijekova su nedovoljni, pa su, prema većini stručnjaka, potrebne dodatne međunarodne studije o ovom pitanju. Treba također imati na umu da nijedan adjuvans ne može zamijeniti dobru kompenzaciju za dijabetes.
, ,
Dijabetička neuropatija pogoršava prognozu oboljelih od dijabetesa. To se posebno odnosi na autonomnu dijabetičku neuropatiju; oštećenje autonomne inervacije kardiovaskularnog sustava povećava rizik od ventrikularnih aritmija (uključujući ventrikularnu tahikardiju i ventrikularnu fibrilaciju) za 4 puta, odnosno iznenadnu smrt.
Kompenzacija šećerne bolesti - pojačana terapija inzulinom, edukacija pacijenata i održavanje dobre kompenzacije za metabolizam ugljikohidrata - smanjuju rizik od razvoja kliničkih i elektrofizioloških manifestacija periferne neuropatije za oko 50-56%. Dokazano je i da održavanje normoglikemije, kontrola kolesterola u krvi, krvni tlak u kombinaciji s primjenom enzima koji pretvaraju angiotenzin pretvara rizik za razvoj autonomne dijabetičke neuropatije za oko 3 puta.
, ,
Normalna očitanja glukoze
Glavni problem dijabetesa je porast glukoze u krvi. Zbog toga nastaju sve ostale komplikacije, a dijabetička neuropatija nije izuzetak. Ako se koncentracija glukoze u krvi održava u granicama normale, tada neće doći do komplikacija dijabetesa. Da bi se to postiglo, primjenjuju se odgovarajući lijekovi za različite vrste dijabetesa. Dakle, za dijabetes melitus tipa 1 ovo je inzulinska terapija, a za dijabetes melitus tipa 2 - tablete za snižavanje šećera (sulfoniluree, biguanidi, meglitinidi, inhibitori alfa-glukozidaze i drugi). Ponekad se kod dijabetesa tipa 2 koristi i inzulin.
Normalizacija razine šećera u krvi pomaže zaustaviti razvoj dijabetičke neuropatije, ali ne dovodi do nestanka postojećih simptoma. Ponekad, čak i nakon postizanja normalne razine glukoze, nakon nekog vremena, simptomi dijabetičke neuropatije se povećavaju. To je zbog činjenice da u živčanim vlaknima s normalnom razinom šećera započinju procesi oporavka. Ova je situacija privremena, nakon nekoliko tjedana ili mjeseci simptomi nestaju. Pacijent treba shvatiti da je to prolazno pogoršanje zdravlja, koje će biti zamijenjeno pozitivnim promjenama blagostanja, i imati strpljenja.
Da bi se nervna vlakna potpuno oporavila potrebno je koristiti druge skupine lijekova - antioksidante i neurotrofne supstance.
Antioksidanti i neurotrofni lijekovi
Te tvari doprinose obrnutom razvoju strukturnih promjena u živčanim vlaknima koje su nastale pod utjecajem šećerne bolesti. Potpun oporavak moguć je uz pravovremeno dijagnosticirane poremećaje. To znači da ako se dijabetička neuropatija ne liječi duže vrijeme, tada će potpuni oporavak biti nemoguć.
Postoji prilično puno antioksidantnih lijekova, poput neurotrofnih. Međutim, samo je nekoliko njih pogodno za liječenje dijabetičke neuropatije. Fokusirat ćemo se na one čiji je blagotvorni učinak u ovoj bolesti dokazao službenom medicinom.
 Možda najvažniji antioksidans za dijabetičku neuropatiju je tioktična kiselina (alfa lipoična). Proizvode ga velike farmaceutske kompanije pod takvim imenima kao Berlition, Espa-lipon, Tiogamma, Thioctacid, Oktolipen, Neuroleepone. Svi lijekovi su identični u osnovnom aktivnom sastojku i razlikuju se samo po pomoćnim aditivima i cijeni.
Možda najvažniji antioksidans za dijabetičku neuropatiju je tioktična kiselina (alfa lipoična). Proizvode ga velike farmaceutske kompanije pod takvim imenima kao Berlition, Espa-lipon, Tiogamma, Thioctacid, Oktolipen, Neuroleepone. Svi lijekovi su identični u osnovnom aktivnom sastojku i razlikuju se samo po pomoćnim aditivima i cijeni.
Tioktična kiselina poboljšava ishranu nervnih vlakana, obnavlja protok krvi oko nervnih ćelija i sprečava stvaranje slobodnih radikala koji uništavaju nervna vlakna. Učinak daje samo kursnom upotrebom lijeka. Standardna shema podrazumijeva u početku intravenoznu kapljičnu infuziju, 10-20 dana, 600 mg lijeka, nakon čega slijedi prelazak na tablete. U obliku tableta potrebno je nastaviti uzimati tioktičnu kiselinu još 2-4 mjeseca (lijek se uzima u dozi od 600 mg pola sata prije jela).
Ukupno trajanje tijeka liječenja određuje se pojedinačno, uzimajući u obzir težinu simptoma dijabetičke neuropatije. Trenutno se testira drugi režim liječenja primjenom znatno većih doza lijeka (1800 mg dnevno). Tioktična kiselina, pored antioksidacijskog efekta, posredno smanjuje i ozbiljnost boli kod dijabetičke neuropatije, poboljšavajući na taj način kvalitet života.
Među neurotrofičnim supstancama treba napomenuti ulogu B vitamina (B1, B6, B12). Omogućuju se oporavku živčanih vlakana (kako sama jezgra, tako i njena oplata), smanjuju intenzitet boli, poboljšavaju vodljivost impulsa i eliminiraju senzorne i motoričke poremećaje. Postoje neke karakteristike upotrebe ove grupe lijekova. Dokazano je da, na primjer, vitamin B1 mora imati oblik topivog u masti (benfotiamin) kako bi mogao prodrijeti u živčano tkivo u dovoljnoj količini. Uz to, vitamine B za dijabetičku neuropatiju treba koristiti u dovoljno velikim dozama. Koriste se i u kursevima.
 Za jednostavniju upotrebu, kompleks vitamina B skupine dostupan je odmah u obliku jedne tablete (dražeja). Ovo je, na primjer, Milgamma, Kombilipen, Vitagamma, Compligam V. Milgamma se propisuje 1 tableta 3 puta dnevno tokom 2-4 tjedna, a zatim 1 tableta 1-2 puta dnevno tokom nekoliko sedmica. S bolnim oblikom dijabetičke neuropatije, liječenje može započeti injekcijskim oblicima s naknadnim prijelazom na tabletirane.
Za jednostavniju upotrebu, kompleks vitamina B skupine dostupan je odmah u obliku jedne tablete (dražeja). Ovo je, na primjer, Milgamma, Kombilipen, Vitagamma, Compligam V. Milgamma se propisuje 1 tableta 3 puta dnevno tokom 2-4 tjedna, a zatim 1 tableta 1-2 puta dnevno tokom nekoliko sedmica. S bolnim oblikom dijabetičke neuropatije, liječenje može započeti injekcijskim oblicima s naknadnim prijelazom na tabletirane.
Vitamini grupe B trebaju biti oprezni, jer ako se koriste u velikim dozama mogu izazvati alergijske reakcije. U takvim slučajevima treba odustati od njihove upotrebe (ako se pouzdano zna koji vitamin B uzrokuje netoleranciju, tada se samo on ukida, a ostale bi ostavile).
Drugi lijek s neurotrofičnim učinkom je Actovegin. Počinje se upotrebljavati u obliku intravenskih injekcija od 5-10 ml tokom 2-3 tjedna, a potom nastavlja da se uzima u obliku dražeja (1 tableta 3 puta dnevno u trajanju do 2 mjeseca). Actovegin se može koristiti istovremeno sa tioktičnom kiselinom i vitaminima grupe B.
Kao neurotrofični lijekovi mogu se navesti Pentoksifilin (Vasonite, Trental). Ovo je supstanca koja poboljšava mikrocirkulaciju, odnosno protok krvi u zoni kapilara. Posredno, zahvaljujući poboljšanom protoku krvi, Pentoksifilin pomaže obnavljanju živčanih vlakana, zbog čega se koristi u liječenju dijabetičke neuropatije. Pripravak od 5 ml daje se intravenski, razrjeđuje se u fiziološkoj fiziološkoj otopini natrijum-hlorida, 10 dana, a zatim nastavlja sa terapijom u obliku tableta (200 mg 3 puta dnevno). Tečaj lečenja je 1 mesec.
Problem ublažavanja bola kod dijabetičke neuropatije
Bol u dijabetičkoj neuropatiji jedan je od glavnih problema koji zasjenjuju ionako težak život pacijenata. Stvar je u tome što je sindrom boli bolan (obično peče, peče) i ne smanjuje se prilikom uzimanja konvencionalnih lijekova protiv bolova (određeni broj analgina i sličnih lijekova). Noću se bol pojačava, ometa pravilan odmor, koji iscrpljuje bolesne.
 Nekoliko skupina lijekova koristi se za suzbijanje boli kod dijabetičke neuropatije. Neki se koriste već duže vrijeme (triciklički antidepresivi), drugi - tek posljednje decenije. Posljednjih godina naglasak je na lijekovima nove generacije - Gabapentinu i Pregabalinu. Međutim, njihova visoka cijena postaje razlog što ranije korišteni lijekovi ne gube na važnosti.
Nekoliko skupina lijekova koristi se za suzbijanje boli kod dijabetičke neuropatije. Neki se koriste već duže vrijeme (triciklički antidepresivi), drugi - tek posljednje decenije. Posljednjih godina naglasak je na lijekovima nove generacije - Gabapentinu i Pregabalinu. Međutim, njihova visoka cijena postaje razlog što ranije korišteni lijekovi ne gube na važnosti.
Dakle, u borbi protiv bolova kod dijabetičke neuropatije mogu se koristiti:
- antidepresivi
- antikonvulzivi (antikonvulzivi),
- nadražujuće lijekove i lokalne anestetike,
- antiaritmički lekovi
- opojne supstance (opioidi).
Antidepresivi - ovo je jedna od najstarijih (odnosi se na iskustvo upotrebe) metoda lijekova za borbu protiv bolova kod dijabetesa. Obično se koristi amritriptilin. Potrebna doza odabire se postepeno prema rastućem obrascu. Počnite s 12,5 mg jednom dnevno, postepeno povećavajući dozu za 12,5 mg. Dnevna doza može doseći 150 mg, dijeli se na nekoliko doza.
Ovaj lijek ima dosta nuspojava, koje često postaju razlog nemogućnosti njegove upotrebe. Između ostalih antidepresiva, može se boraviti na selektivnim inhibitorima ponovne pohrane serotonina i norepinefrina (duloksetin, Venlafaksin, Sertralin i tako dalje). Imaju nešto manje nuspojava, ali troškovi su zaredom veći.Za postojan analgetski učinak, antidepresivi se moraju primjenjivati duže vrijeme (najmanje mjesec dana, a često i mnogo duže).
 Antikonvulzivi se već dugo vremena upotrebljavaju i kao lijekovi protiv bolova kod dijabetičke neropatije. Prvi iz ove grupe počeo je koristiti karbamazepin (Finlepsin). Međutim, ovaj lijek ima izražen sedativni efekat. Jednostavno rečeno, pomoću njegove upotrebe pacijenti postaju pospani, letargični, dobro misle. Prirodno, niko ne voli ovu nuspojavu. Zato se u posljednje vrijeme ovi antikonvulzivi pokušavaju ne propisati.
Antikonvulzivi se već dugo vremena upotrebljavaju i kao lijekovi protiv bolova kod dijabetičke neropatije. Prvi iz ove grupe počeo je koristiti karbamazepin (Finlepsin). Međutim, ovaj lijek ima izražen sedativni efekat. Jednostavno rečeno, pomoću njegove upotrebe pacijenti postaju pospani, letargični, dobro misle. Prirodno, niko ne voli ovu nuspojavu. Zato se u posljednje vrijeme ovi antikonvulzivi pokušavaju ne propisati.
Trenutna generacija antikonvulziva nema takve nuspojave. Među njima se najčešće koriste Gabapentin i Pregabalin. Gabapentin (Gabagamma, Neurontin) zahtijeva titraciju doze. Šta ovo znači? Titracija uključuje postepeno postizanje potrebne doze lijeka. Prvog dana prijema pacijent uzima 300 mg noću, drugog - 300 mg ujutro i uveče, trećeg - 300 mg 3 puta dnevno. Tako se sve više povećava potrebna doza analgetika (vođena je pacijentovim osjećajima). Obično je dovoljno 1800 mg dnevno. Na ovoj dozi se zaustavljaju i uzimaju neko vrijeme.
Pregabalin (lirski) ne zahteva titraciju doze. Propisana mu je 75-150 mg 2 puta dnevno. Vreme upotrebe varira ovisno o težini sindroma boli kod određenog pacijenta, međutim, također je nemoguće stalno koristiti te lijekove.
Lokalni anestetici dokazali su se u bolovima. Obično se koriste u obliku kreme, masti, pa čak i gipsa (na primjer, Versatis flaster sadrži 5% lidokaina). Flasteri vam omogućavaju da odjeću čuvate čistom, držite se 12 sati, što je vrlo zgodno za ljude koji vode aktivni stil života.
Pripravci s lokalno nadražujućim učinkom nisu prikladni za sve bolesnike s dijabetičkom neuropatijom.  Činjenica je da se njihov mehanizam djelovanja temelji na iscrpljivanju impulsa boli, odnosno da se nakon njihove primjene bol isprva intenzivira, a tek nakon toga započinje faza olakšanja. Ali ovaj vremenski period, kada se bol pojačava, može biti različit. Niko ne može predvidjeti koliko će trajati. Kako će pacijent prenijeti ovu grupu lijekova, može se ustanoviti samo pokušajem upotrebe sličnih lijekova. Uključuju masti poput Capsaicin, Capsicam, Finalgon, Viprosal, Apizartron.
Činjenica je da se njihov mehanizam djelovanja temelji na iscrpljivanju impulsa boli, odnosno da se nakon njihove primjene bol isprva intenzivira, a tek nakon toga započinje faza olakšanja. Ali ovaj vremenski period, kada se bol pojačava, može biti različit. Niko ne može predvidjeti koliko će trajati. Kako će pacijent prenijeti ovu grupu lijekova, može se ustanoviti samo pokušajem upotrebe sličnih lijekova. Uključuju masti poput Capsaicin, Capsicam, Finalgon, Viprosal, Apizartron.
Antiaritmički lijekovi nisu najčešći lijekovi u borbi protiv bolova kod dijabetičke neuropatije. Među njima je uobičajeno koristiti lidokain (u obliku intravenskih sporih infuzija u dozi od 5 mg po kg tjelesne težine) i meksiletin (u obliku tableta u dnevnoj dozi od 450-600 mg). Ograničenja njihove upotrebe povezana su s njihovim utjecajem na rad srca.
Narkotički lijekovi su posljednja karika u liječenju bolova kod dijabetičke neuropatije. Oni su, naravno, vrlo efikasni, ali zaražuju kod duže upotrebe. Zato se pribegavaju poslednjem, kad druga sredstva nisu delotvorna. Najčešći iz te grupe lijekova su oksikodon i tramadol. Postoji kombinacija Tramadola i konvencionalnog paracetamola (Zaldiar), koji vam omogućava korištenje manjih doza lijeka s istom jačinom analgetskog učinka. Naravno, opioide propisuje samo liječnik (propisuju se posebni recepti).
Iskreno, vrijedno je napomenuti da, nažalost, nije uvijek moguće pomoći pacijentu koji ima dijabetičku neuropatiju u potpunosti da se oslobodi boli. Ponekad su vrlo tvrdoglavi i podložni terapiji samo uz imenovanje dva, pa čak i tri lijeka. Zato se potraga za učinkovitim lijekovima protiv bolova nastavlja u današnje vrijeme.
Terapija lijekovima za dijabetičku neuropatiju često se kombinira s fizioterapeutskim tehnikama. Spektar je prilično širok i raznolik, kao i simptomi dijabetičke neuropatije. U liječenju ove bolesti može se primijeniti gotovo svaka fizioterapeutska tehnika. Najčešće pribjegavaju magnetoterapiji, akupunkturi, elektroforezi, električnoj stimulaciji.
Alternativne metode lečenja
Uz tradicionalne metode liječenja, pacijenti često koriste tradicionalnu medicinu. Što iscjelitelji ne preporučuju! Neke od ovih preporuka imaju određeni efekat. Većina tradicionalnih metoda može se kombinovati sa tradicionalnim tretmanom (prvo, naravno, posle konsultacije sa lekarom).
Najčešći narodni lijekovi za borbu protiv dijabetičke neuropatije su infuzija od nevena, koprive, cvjetova kamilice, decokcije eleutrokoka, lovorov list, tinkture ruzmarina i leduma, limunova korica, zelena i plava glina. Nešto se koristi iznutra, nešto lokalno u obliku losiona i kompresa. Naravno, efekat takvog tretmana, kao i tradicionalnog, nije odmah vidljiv. Ipak, u borbi protiv dijabetičke neuropatije, kao u ratu, sva su sredstva dobra.
Stoga je liječenje dijabetičke neuropatije vrlo težak zadatak. Prvo, da bi se postiglo barem neko poboljšanje stanja potrebno je terapiju od najmanje nekoliko mjeseci. Drugo, nije uvijek moguće u prvom pokušaju pronaći lijekove protiv bolova koji su potrebni za određenog pacijenta. Treće, korekcija nivoa glukoze sama po sebi kako bi se spriječilo dalje napredovanje neuropatije prilično je teška. Ali uprkos svim poteškoćama, borba protiv dijabetičke neuropatije mora se stalno voditi kako bi se spriječile još ozbiljnije komplikacije dijabetesa.
Kojem doktoru se obratiti
Osoba koja boluje od dijabetesa treba biti registrirana kod endokrinologa. Potrebno je na vrijeme obavijestiti liječnika o pojavi boli u ekstremitetima, oslabljenoj osjetljivosti, mišićnoj slabosti i drugim simptomima novim pacijentu. U tom slučaju endokrinolog mora preduzeti mjere za liječenje neuropatije. Potrebna je konsultacija neurologa. Često je indiciran fizioterapeutski tretman.
Prvi kanal, emisija "Zdravo uživo" s Elenom Malyshevom, u odjeljku "O medicini", govori o dijabetičkoj neuropatiji (od 32:10):
Medicinska animacija o mehanizmu razvoja neuropatije kod dijabetesa: