Statistika o dijabetesu
U posljednjih nekoliko decenija incidencija i rasprostranjenost dijabetesa stalno se povećavaju. U aprilu 2016., Svjetska zdravstvena organizacija objavila je Globalni izvještaj o dijabetesu na 6 jezika, potvrdivši razmjere problema. Poligraf.Media analizirao je situaciju s dijabetesom u regiji Voronjež. Ukratko - skoro svaki četvrti stanovnik regije je bolestan od toga.
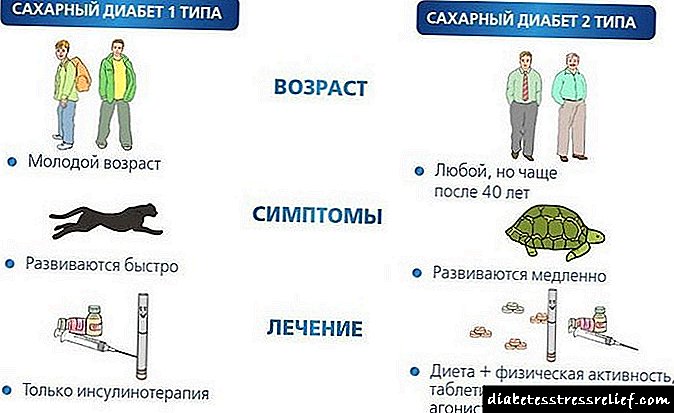
Šta je dijabetes?
Dijabetes melitus opći je naziv za skupinu bolesti povezanih sa oštećenim unosom glukoze u organizam. Najčešći dijabetes tipa 2 je kada telo ne može efikasno da koristi insulin koji proizvodi. Pored njega, postoji šećerna bolest tipa 1 (kada gušterača nije u stanju proizvesti dovoljno inzulina), gestacijski dijabetes (kada se povišen nivo glukoze u krvi razvije ili otkrije tokom trudnoće) i neke druge sorte.
Koja je opasnost od dijabetesa?
U Globalnom izvještaju o dijabetesu, WHO izvještava da je u 2012. milion i pol smrti prouzročio sam dijabetes, a više od dva milijuna smrti povezano je s povišenom razinom glukoze u krvi.
Globalni plan djelovanja za prevenciju i kontrolu nezaraznih bolesti 2013.-2020. Kaže da je rizik od smrti za dijabetičare barem dvostruko veći od smrti kod ljudi iste dobi, ali bez dijabetesa.
Prema studiji prognoze 2006. od strane stručnjaka WHO-a, do 2030. godine dijabetes će biti sedmi vodeći uzrok smrti (nakon koronarne srčane bolesti, cerebrovaskularne bolesti, HIV / AIDS-a, hronične opstruktivne bolesti pluća, donjih respiratornih infekcija puteva i rak pluća, sakosa i bronha).
Kao što je predstavnik Odjela za zdravstvo Voronezh prokomentirao Polygraph.Media, porast incidencije dijabetesa povezan je s nekoliko razloga:
1. Prvi je opće starenje stanovništva Zemlje. Ljudi su počeli duže živjeti i jednostavno su živjeli od dijabetesa. Što starija osoba postaje, to je veći rizik od nastanka dijabetesa.
2. Drugo - prekomjerna težina i gojaznost, i to je faktor razvoja dijabetesa. Statistički podaci potvrđuju da broj ljudi na planeti koji su pretili i gojazni dramatično raste. I, na primjer, ako je žena starija od 50 godina pretila, tada se rizik od razvoja dijabetesa udvostručuje.
3. Treće je poboljšanje otkrivanja. „Sada smo bolji u otkrivanju dijabetesa i to je sjajno. Zaista, što prije pronađemo dijabetes kod pacijenta, to je lakše spriječiti razvoj komplikacija. Naravno, rano otkrivanje bolesti posebno je utjecalo na stope rasta statistika. Kampanje skrininga omogućile su prepoznavanje bolesti kod ljudi koji to nisu ni bili svjesni “, zaključila je regionalna zdravstvena služba.
Kakva je situacija u Rusiji?
Prema Federalnom registru dijabetes melitusa od 1. jula 2018. godine, u Ruskoj Federaciji ima 4.264.445 pacijenata s dijabetesom. Ovo je 3% stanovništva Ruske Federacije. Prevalencija dijabetesa tipa 2 značajno je veća od ostalih (92,2% naspram 5,6% i 2,2%).
Kakva je situacija u regiji Voronjež?
Od 1. srpnja 2018. prema regionalnom registru:
Za proteklih 17 godina broj oboljelih od dijabetesa u regiji porastao je za 47.037 osoba. Prevalencija dijabetesa u regiji Voronezh sada je 3,8%. Drugim riječima, od stotine ljudi u regiji, gotovo svaki četvrti pati od dijabetesa.
Kada treba biti na oprezu i šta raditi?
Znakovi dijabetesa u pravilu nisu jako izraženi, zbog čega osoba možda neće dugo sumnjati u svoju dijagnozu. Možete biti upozoreni ako imate sljedeće simptome: suha usta, žeđ, svrbež, umor, prekomjeran unos tekućine, pojava rana koje ne zacjeljuju, nemotivirana kolebanja težine.
Faktori rizika za najčešći dijabetes tipa 2 su:
Ključno istraživanje u dijagnozi dijabetesa je određivanje nivoa glukoze u plazmi. Jednostavno rečeno, krvni test za glukozu koji je potrebno uraditi:
1. Kada se pojave gornji simptomi - u bilo kojoj dobi.
2. Uz prisustvo faktora rizika - u bilo kojoj životnoj dobi godišnje.
3. Nakon 45 godina - godišnje.
4. Do 45 godina - sa lekarskim pregledom.
S povećanjem glukoze u krvi potrebno je konzultirati ljekara - endokrinologa.
Kako smanjiti rizike?
Uz pomoć dvije zajedničke istine: odgovarajuća tjelesna aktivnost i pravilna prehrana:
Povećanje incidencije dijabetesa u svijetu
Dijabetes melitus je globalni medicinski, socijalni i humanitarni problem 21. vijeka, koji je danas zahvatio cijelu svjetsku zajednicu. Ova hronična neizlečiva bolest danas zahteva medicinsku pomoć tokom čitavog života pacijenta. Dijabetes može dovesti do ozbiljnih komplikacija koje zahtijevaju skupo liječenje.


Prema Svjetskoj zdravstvenoj organizaciji (WHO), svakih 10 sekundi u svijetu umire 1 pacijent s dijabetesom, odnosno više od 3,5 milijuna pacijenata godišnje - više nego od AIDS-a i hepatitisa.
Dijabetes se nalazi na trećem mjestu na listi uzroka smrti, a drugi je tek od kardiovaskularnih i onkoloških bolesti.
Štaviše, dijabetes se često ne spominje u slučajevima kada je neposredni uzrok smrti bila jedna od kasnih komplikacija: infarkt miokarda, moždani udar ili zatajenje bubrega. Dijabetes melitus neprestano postaje sve mlađi, zahvaćajući sve više i više ljudi radne dobi svake godine.
Dijabetes melitus prva je nezarazna bolest u kojoj je usvojena posebna Rezolucija UN-a kojom se pozivaju sve države da "poduzmu hitne mjere za borbu protiv dijabetesa i razviju nacionalne strategije za prevenciju i liječenje ove bolesti". Osnova ovih strategija trebala bi biti učinkovita primarna prevencija dijabetesa, rana dijagnoza bolesti i uporaba najmodernijih metoda liječenja.
U odnosu na druge, najčešće, ozbiljne bolesti, dijabetes, naročito dijabetes tipa II, je skrivena prijetnja. U ranim fazama razvoja ne manifestira se ni na koji način, jer nema izražene simptome, a ljudi žive godinama, a da ne sumnjaju da su bolesni. Nedostatak adekvatnog liječenja dovodi do razvoja ozbiljnih komplikacija - često se dijagnoza postavlja čak i kada se u ljudskom tijelu pojave nepovratne promjene. Prema stručnjacima, jedan registrovani pacijent s dijabetesom tipa II ima 3-4 neprijavljena.
Dijabetes je izuzetno skupa bolest. Prema podacima Međunarodne federacije protiv dijabetesa (IDF), procijenjeni troškovi borbe protiv dijabetesa u svijetu 2010. godine iznosit će 76 milijardi, a do 2030. godine povećat će se na 90 milijardi.
Samo direktni troškovi borbe protiv dijabetesa i njegovih komplikacija u razvijenim zemljama predstavljaju najmanje 10-15% zdravstvenih proračuna.
Što se tiče indirektnih troškova povezanih s dijabetesom (gubitak produktivnosti rada zbog privremene nesposobnosti, invalidnosti, prijevremenog umirovljenja, preuranjena smrt), teško je procijeniti.
Situacija sa dijabetesom u Rusiji
Rusija je dugo i uspješno implementirala u praksi preporuke Rezolucije UN-a o dijabetes melitusu u vezi s razvojem nacionalnih strategija za borbu protiv ove bolesti. Izrazita karakteristika domaće državne politike u ovom području je sveobuhvatan i sistematski pristup rješavanju ovog izuzetno važnog problema. Ali istovremeno, porast obolijevanja od dijabetesa u Rusiji, kao i u cijelom svijetu, još nije zaustavljen.
Službeno je u zemlji službeno registrirano više od 3 milijuna pacijenata, ali prema procjenama Međunarodne federacije protiv dijabetesa (IDF), njihov broj nije manji od 9 milijuna
Još prijeteći podaci dobijeni su 2006. godine, prema rezultatima kliničkog pregleda 6,7 milijuna Rusa koji rade u socijalnoj sferi kao dio nacionalnog projekta „Zdravlje“. Dijabetes melitus otkriven je kod više od 475 hiljada ljudi, odnosno u 7,1% ispitanih.
Objavljeni 2009. godine, rezultati općeg medicinskog pregleda stanovništva Rusije u 2006.-2008. potvrdio je da pojava dijabetesa u našoj zemlji i dalje raste alarmantnom brzinom. Među novo dijagnosticiranim slučajevima dijabetes melitusa s velikom maržom zauzima prvo mjesto.
Osim toga, oko 6 miliona Rusa je u stanju predijabetesa, odnosno s velikim stepenom verovatnoće da se razbole nakon nekoliko godina ako ne promijene način života. Zbog toga je danas izuzetno važno obratiti pažnju na prevenciju, ranu dijagnozu, kao i informisanje stanovništva o ovoj bolesti.
Šta je dijabetes?
Dijabetes melitus je ozbiljna endokrina bolest povezana sa nedostatkom ili nedostatkom hormona inzulina u pacijentovom tijelu ili kršenjem mogućnosti njegove upotrebe, što dovodi do visokog sadržaja šećera (glukoze) u krvi.
Inzulin proizvode beta ćelije gušterače. U zdrave osobe metabolički proces se odvija na sljedeći način. Ugljikohidrati koji ulaze u tijelo s hranom razgrađuju se na jednostavne šećere. Glukoza se apsorbuje u krv, a ovo služi kao signal za beta ćelije za proizvodnju inzulina. Inzulin prenosi krvotok i "otključava vrata" ćelija unutarnjih organa osiguravajući prodiranje glukoze u njih.
Ako gušterača ne može proizvesti inzulin zbog smrti beta ćelija, nakon jela obroka bogatog ugljikohidratima razina glukoze u krvi raste, ali on ne može ući u stanice. Kao rezultat toga, ćelije „gladuju“, a nivo šećera u krvi u tijelu ostaje stalno visok.
Ovo stanje (hiperglikemija) za nekoliko dana može dovesti do dijabetičke kome i smrti. Jedini tretman u ovoj situaciji je primjena inzulina. Ovo je dijabetes tipa I, koji obično pogađa djecu, adolescente i ljude mlađe od 30 godina.
Šećerna bolest tipa II - dio inzulina proizveden u tijelu nije u stanju da igra ulogu „ključa“. Tako zbog nedostatka inzulina nivo šećera u krvi ostaje iznad normalnog, što s vremenom dovodi do razvoja komplikacija. Prije su dijabetesi tipa II pogađali uglavnom osobe u poodmaklim godinama, ali posljednjih godina sve ih više pogađaju ljudi radne dobi, pa čak i djeca (posebno oni koji imaju višak kilograma).
Način liječenja dijabetesa tipa II ovisi o stanju pacijenta: ponekad je dovoljna jedna dijeta ili dijeta s lijekovima za snižavanje šećera. Trenutno najprogresivnija i sprječava razvoj komplikacija je kombinirana terapija (tablete za snižavanje šećera i inzulin) ili potpuni prijelaz na inzulin. Međutim, u svim slučajevima neophodna je dijeta i povećanje motoričke aktivnosti.
Komplikacije dijabetesa
Kao što je gore spomenuto, bez inzulina glukoza ne ulazi u ćelije. Ali postoje takozvana ne-inzulinska neovisna tkiva koja uzimaju šećer iz krvi, bez obzira na prisustvo inzulina. Ako u krvi ima previše šećera, onda on pretjerano prodire u ta tkiva.
Male krvne žile i periferni nervni sistem pate zbog toga u prvom redu. Prodirejući u njihove zidove, glukoza se pretvara u tvari toksične za ta tkiva. Kao rezultat, pate organi u kojima ima puno malih posuda i živčanih završetaka.
Mreža malih krvnih žila i perifernih živčanih završetaka najrazvijenija je na mrežnici i bubrezima, a nervni su završeci prikladni za sve organe (uključujući srce i mozak), ali posebno ih ima u nogama. Upravo su ti organi najosjetljiviji na dijabetičke komplikacije koji su uzrok rane invalidnosti i visokog stupnja smrtnosti.

Rizik od moždanog udara i srčanih bolesti u bolesnika sa šećernom bolešću je 2-3 puta veći, sljepoća 10-25 puta, nefropatija 12-15 puta, a gangrena donjih ekstremiteta gotovo 20 puta veća nego među općom populacijom.
Postojeće mogućnosti kompenzacije dijabetesa
Nauka još uvijek ne zna zašto beta ćelije gušterače počinju umirati ili proizvode nedovoljno inzulina. Odgovor na ovo pitanje sigurno će biti najveće dostignuće medicine. U međuvremenu dijabetes se ne može izliječiti u potpunosti, ali ga je moguće nadoknaditi, odnosno osigurati da pacijentova glukoza u krvi bude što bliža normalnoj. Ako pacijent održava šećer u krvi unutar prihvatljivih vrijednosti, tada može izbjeći razvoj dijabetičkih komplikacija.
Jedan od prvih ljekara koji je istaknuo presudnu ulogu nadoknade još u 1920-ima bio je Amerikanac Elliot Proctor Joslin.
Američka fondacija Jocelyn pacijente sa šećernom bolešću koji su živjeli 50 i 75 godina bez komplikacija nagrađuje medaljom koja kaže "Pobjeda".
Danas za potpunu kompenzaciju dijabetesa postoji sav potreban set lijekova. Ovo je čitava paleta inzulina za genetski inženjering kod čovjeka, kao i najmoderniji analozi ljudskog inzulina, dugoročnog i miješanog i ultra-kratkog djelovanja. Inzulin se može davati pomoću jednokratnih štrcaljki sa iglom, čija je injekcija gotovo neprimetna, olovke za štrcaljke, pomoću kojih možete napraviti injekciju kroz odjeću u bilo kojoj situaciji. Prikladno sredstvo za primenu inzulina je inzulinska pumpa - programirljivi inzulinski raspršivač koji ga dovodi u ljudsko tijelo bez prekida.
Takođe su razvijeni oralni lijekovi za snižavanje šećera nove generacije. Istovremeno, naravno, da bi se efikasno nadoknadili dijabetes, i dalje ostaje na snazi zahtjev za poštivanjem pravila zdravog načina života, prije svega prehrane i fizičke aktivnosti. Korisno sredstvo za kontrolu bolesti je glukometr koji vam omogućuje brzo mjerenje šećera u krvi i odabir prave doze lijeka koji vam je propisao ljekar.
Danas, uz pomoć inzulinskih preparata, ljudi koji imaju dijabetes, uz adekvatnu nadoknadu za svoju bolest, mogu živjeti pun život. Međutim, to nije uvijek bio slučaj. Radikalni lijek za efikasnu kompenzaciju dijabetesa, inzulin, otkriven je prije manje od stotinu godina.
Lijek koji je promijenio svijet
Otkriće inzulina jedno je od najveličanstvenijih otkrića u historiji svjetske nauke, pravi revolucionarni pomak u medicini i farmakologiji.
Izuzetna potražnja za novim lijekom naglašena je činjenicom da se njegovo uvođenje u medicinsku praksu desilo neviđenom brzinom - u tome se može uporediti samo sa antibioticima.
Od sjajnog uvida do ispitivanja lijeka na životinjama prošla su samo tri mjeseca. Osam mjeseci kasnije, uz pomoć inzulina, izbavili su prvog pacijenta od smrti, a dvije godine kasnije, farmaceutske kompanije već su proizvodile inzulin u industrijskim razmjerima.
Iznimna važnost rada koja se odnosi na proizvodnju inzulina i daljnje studije njegovih molekula potvrđuje činjenica da je za ta djela dodijeljeno šest Nobelovih nagrada (vidjeti dolje).
Započnite upotrebu inzulina
Prva injekcija inzulina osobi napravljena je 11. januara 1922. Bio je to 14-godišnji dobrovoljac Leonard Thompson, koji je umro od dijabetesa. Injekcija nije bila posve uspješna: ekstrakt nije bio dovoljno pročišćen, što je dovelo do razvoja alergija. Nakon napornog rada na poboljšanju lijeka, dječaku je 23. januara data druga injekcija inzulina, što ga je vratilo u život. Leonard Thompson, prvi čovjek koji se spasio inzulina, živio je do 1935. godine.
Ubrzo je Bunting spasio svog prijatelja, doktora Joea Gilchrista, od približavanja smrti, kao i tinejdžerku koju je majka, doktorica po profesiji, dovela iz SAD-a, slučajno saznajući o novom lijeku. Bunting je upucao djevojčicu pravo na platformi platforme koja je do tada već bila u komi. Kao rezultat toga, bila je u stanju živjeti više od šezdeset godina.
Vijest o uspješnoj upotrebi inzulina postala je međunarodna senzacija. Bunting i njegove kolege doslovno su oživeli stotine dijabetičara s teškim komplikacijama. Mnoga pisma su mu napisana tražeći spas od bolesti, stigla su u njegovu laboratoriju.
Iako pripravak inzulina nije bio dovoljno standardiziran - nije bilo načina samokontrole, nije bilo podataka o točnosti doza, što je često dovodilo do hipoglikemijskih reakcija - započelo je široko uvođenje inzulina u medicinsku praksu.


Bunting je Univerzitetu u Torontu prodao patent za inzulin za nominalni iznos, nakon čega je univerzitet počeo izdavati dozvole raznim farmaceutskim kompanijama za njegovu proizvodnju.
Prvo odobrenje za proizvodnju lijeka dobili su kompanije Lily (SAD) i Novo Nordisk (Danska), koje su sada vodeće pozicije u području liječenja dijabetesa.
1923. F. Bunting i J. MacLeod dobili su Nobelovu nagradu za fiziologiju ili medicinu, koju su podijelili s C. Bestom i J. Collipom.
Zanimljiva je priča o stvaranju kompanije Novo Nordisk, koja je danas svjetski lider u liječenju dijabetesa i čiji su inzulinski pripravci prepoznati kao referentni. 1922., nobelovac za medicinu 1920., Dane August Krog pozvan je da drži predavanja na univerzitetu Yale. Putujući sa suprugom Marijom, ljekarom i metaboličkim istraživačem koji je imao dijabetes, naučio je o otkriću inzulina i planirao svoje putovanje na način da posjeti kolege u Torontu.
Nakon ubrizgavanja inzulina stanje Marije Krog značajno se poboljšalo. Inspiriran Krogom, dobio je dozvolu za upotrebu metode pročišćavanja inzulina i u decembru 1922. započeo proizvodnju u postrojenju u blizini Kopenhagena (Danska).
Dalji razvoj pripravaka životinjskog inzulina
Već više od 60 godina sirovine za proizvodnju inzulina su pankreas goveda i svinja, od kojih se pravi goveđi ili svinjski inzulin. Neposredno nakon otkrića inzulina postavilo se pitanje njegovog poboljšanja i postavljanja industrijske proizvodnje. Kako su prvi ekstrakti sadržavali mnogo nečistoće i uzrokovali nuspojave, najvažniji zadatak bilo je pročišćavanje lijeka.
1926. godine naučnik medicine s Univerziteta u Baltimoreu J. Abel uspio je izolovati inzulin u kristalnom obliku. Kristalizacijom je omogućeno povećanje čistoće topljivog inzulina i pogodnost za različite modifikacije. Od ranih 1930-ih kristalizacija je postala uobičajena u proizvodnji inzulina, što je smanjilo učestalost alergijskih reakcija na inzulin.
Daljnji napori istraživača bili su usmjereni na smanjenje sadržaja nečistoće u pripravku kako bi se smanjio rizik od inzulinskih antitijela u pacijentovom tijelu. To je dovelo do stvaranja monokomponentnog inzulina. Utvrđeno je da se kod liječenja visoko pročišćenim inzulinom doza lijeka može smanjiti.
Prvi preparati inzulina imali su samo kratkog djelovanja, pa je postojala hitna potreba da se stvore lijekovi dugog djelovanja. 1936. u Danskoj X. K. Hagedorny primio je prvi preparat inzulina dugog delovanja koji je koristio protaminski protein. Kako je godinu dana kasnije napisao priznati autoritet u dijabetologiji, E. Johnson (USA) je „protamin najznačajniji korak naprijed u liječenju dijabetesa od otkrića inzulina“.
D. A. Scott i F. M. Fisher iz Toronta, dodajući intalid i protamin i cink, dobili su lijek dužeg djelovanja, protamin-cink-inzulin. Na osnovu tih studija 1946. godine skupina naučnika pod vodstvom X. K. Hagedorn kreirala je NPH inzulin ("neutralni Hagedorn protamin"), koji do danas ostaje jedan od najčešćih inzulinskih pripravaka na svijetu.

1951-1952 Dr R. Mjeller otkrila je da se insulin može produžiti miješanjem inzulina i cinka bez protamina. Dakle, stvoreni su insulini serije Lente, koji su uključivali tri lijeka različitog trajanja djelovanja. To je omogućilo liječnicima da propisuju pojedinačni režim doziranja inzulina u skladu s potrebama svakog pacijenta. Dodatna prednost ovih inzulina je manji broj alergijskih reakcija.
U prvim godinama proizvodnje lijeka pH svih insulina je bio kiseo, jer je samo to osiguralo zaštitu inzulina od uništavanja nečistoćom enzima pankreasa. Međutim, ova generacija "kiselih" insulina imala je nedovoljnu stabilnost i sadržavala je veliku količinu nečistoća. Tek 1961. godine stvoren je prvi neutralni topljivi inzulin.
Ljudski (genetski inženjering) inzulin
Sljedeći temeljni korak naprijed bilo je stvaranje inzulinskih pripravaka, u molekularnoj strukturi i svojstvima identičnih ljudskom inzulinu. 1981. godine kompanija Novo Nordisk prvi put u svijetu započela je masovnu proizvodnju humanog polsintetičkog inzulina dobivenog kemijskom modifikacijom svinjskog inzulina. Alternativa ovoj metodi bila je biosintetska metoda kojom se koristi tehnologija genetskog inženjeringa rekombinantne DNK. 1982. kompanija "Eli Lilly" prvi put u svijetu počela je proizvoditi ljudski inzulin primjenom metode genetskog inženjeringa. Koristeći ovu tehnologiju, gen odgovoran za sintezu ljudskog inzulina uvodi se u DNK nepatogenih bakterija E. coli.
Godine 1985. Novo Nordisk je predstavio ljudski inzulin dobiven tehnologijom genetskog inženjeringa koristeći stanice kvasca kao proizvodnu bazu.


Metoda biosintetike ili genetskog inženjeringa trenutno je glavna u proizvodnji ljudskog inzulina, jer omogućava ne samo dobijanje inzulina identičnog hormonu proizvedenom u ljudskom tijelu, već i izbjegavanje teškoća povezanih s nedostatkom sirovina.
Od 2000. godine, u svim zemljama svijeta preporučuju se upotrebe genetski inženjernih inzulina.
Nova era u dijabetologiji - analozi inzulina
Razvoj analoga inzulina, čija je upotreba u medicinskoj praksi značajno proširila mogućnosti liječenja dijabetes melitusa i dovela do poboljšanja kvalitete života i bolje nadoknade bolesti, postao je nova važna prekretnica u liječenju dijabetesa. Analozi inzulina su genetski modificirani oblik ljudskog inzulina u kojem je molekula inzulina malo izmijenjena da bi se ispravili parametri početka i trajanja djelovanja inzulina. Nadoknada dijabetesa uz pomoć analoga inzulina omogućava vam postizanje gotovo takve regulacije metabolizma ugljikohidrata, što je karakteristično za zdrave osobe.
Iako su analozi nešto skuplji od klasičnih inzulina, njihove prednosti su bolja nadoknada dijabetesa, značajno smanjenje učestalosti teških hipoglikemijskih stanja, poboljšana kvaliteta života pacijenata, jednostavnost upotrebe - više nego što pokrivaju ekonomske troškove.
Prema riječima stručnjaka Ministarstva zdravlja i socijalnog razvoja Ruske Federacije, liječenje bolesnika sa šećernom bolešću je 3-10 puta jeftinije od godišnje njege za pacijente s ozbiljnim komplikacijama bolesti koje su se već razvile.
Trenutno analoge prima 59% svih pacijenata s dijabetesom u svijetu, a u Evropi - više od 70%. Analozi inzulina aktivno se uvode u medicinsku praksu u Rusiji, iako je prosječna prevalencija analoga inzulina u zemlji samo 34%. Međutim, danas su osigurali 100% djece s dijabetesom.
Nobelove nagrade i inzulin

1923. godine, Nobelovu nagradu za fiziologiju ili medicinu dodijelili su F. Bunting i J. MacLeod, koje su podijelili s C. Bestom i J. Collipom. Istovremeno, pioniri inzulina nominirani su za ovu najprestižniju nagradu u svijetu nauke samo godinu dana nakon prve objave o puštanju inzulina.
Godine 1958. F. Senger je dobio Nobelovu nagradu za određivanje hemijske strukture inzulina čija je metodologija postala opći princip izučavanja strukture proteina. Nakon toga uspio je utvrditi slijed fragmenata u strukturi čuvene DNK dvostruke spirale, za koju je 1980. dobio drugu Nobelovu nagradu (zajedno s W. Gilbertom i P. Bergom). Upravo je ovo djelo F. Sangera tvorilo osnovu tehnologije koja je nazvana "genetičkim inženjeringom".
Američki biohemičar W. Du Vigno, koji je nekoliko godina proučavao inzulin, učeći o radu F. Sengera, odlučio je pomoću svoje tehnike dešifrirati strukturu i sintezu molekula drugih hormona. Taj je rad naučnika 1955. dobio Nobelovu nagradu i zapravo je otvorio put sintezi inzulina.
1960. američki biohemičar R. Yulow izumio je imunohemijsku metodu za mjerenje inzulina u krvi, za šta je dobila Nobelovu nagradu. Yulowov izum omogućio je procjenu izlučivanja inzulina kod različitih oblika dijabetesa.
1972. engleski biofizičar D. Crowfoot-Hodgkin (dobitnik Nobelove nagrade 1964. za utvrđivanje strukture biološki aktivnih tvari pomoću X-zraka) uspostavio je trodimenzionalnu strukturu neobično složenog kompleksa molekula inzulina.
1981. godine kanadski biohemičar M. Smith pozvan je na naučne suosnivače nove biotehnološke kompanije Zimos. Jedan od prvih ugovora kompanije zaključen je s danskom farmaceutskom kompanijom Novo kako bi se razvila tehnologija za proizvodnju humanog inzulina u kulturi kvasca. Kao rezultat zajedničkih napora, inzulin koji je dobijen novom tehnologijom dospio je u prodaju 1982. godine.
Godine 1993. M. Smith je zajedno sa C. Mullisom dobio Nobelovu nagradu za ciklus rada na ovom polju. Trenutno inzulin dobiven genetskim inženjeringom aktivno izbacuje životinjski inzulin.
Dijabetes i stil života
U skoro svim zemljama svijeta, zdravstvena zaštita je usmjerena prvenstveno na pružanje medicinske njege već bolesnoj osobi. Ali očito je da je mnogo efikasnije i ekonomski korisnije održati zdravlje ljudi ili otkriti bolest u ranoj fazi prije pojave ozbiljnih simptoma, smanjujući rizik od invaliditeta i prerane smrtnosti.
Prema Svjetskoj zdravstvenoj organizaciji (WHO), zdravlje ljudi samo 25% ovisi o kvaliteti medicinskih usluga. Ostalo je određeno kvalitetom i načinom života, nivoom sanitarne kulture.
Danas je vodeće rukovodstvo Rusije u jednom od prioritetnih područja medicine istaknuto najvažnije pitanje preventivne medicine, a ljudska odgovornost za vlastito zdravlje. Dakle, u „Strategiji nacionalne sigurnosti Ruske Federacije do 2020. godine“, odobrenoj dekretom predsjednika Ruske Federacije D.A. Medvedev od 12. maja 2009. br. 537, u odeljku Zdravstvo, navodi da državna politika Ruske Federacije u oblasti javnog zdravlja i zdravlja nacije treba da bude usmerena na sprečavanje i sprečavanje rasta društveno opasnih bolesti, jačanje preventivne orijentacije zdravstvene zaštite i orijentacije očuvati zdravlje ljudi.
"Ruska Federacija u srednjoročnom roku utvrđuje glavne pravce osiguranja nacionalne bezbednosti u oblasti javnog zdravlja i zdravlja nacije: jačanje preventivne orijentacije javnog zdravlja, fokusiranje na održavanje zdravlja ljudi."
Ruska strategija nacionalne sigurnosti do 2020
S tim u vezi, efikasna prevencija dijabetesa treba biti dobro razvijen i dobro funkcionirajući sistem. Ovaj sistem treba da uključuje:
- efikasno informiranje javnosti,
- primarna prevencija dijabetesa
- sekundarna prevencija dijabetesa,
- pravovremena dijagnoza
- adekvatan tretman korišćenjem najsavremenijih metoda.
Primarna prevencija dijabetesa uključuje promociju zdravog načina života, što prije svega znači uravnoteženu prehranu u kombinaciji sa umjerenim fizičkim naporima. U ovom slučaju rizik od razvoja dijabetesa tipa II je minimiziran. Sekundarna prevencija uključuje stalno praćenje i kompenzaciju dijabetesa kod već oboljelih kako bi se spriječio razvoj komplikacija. Stoga je rana dijagnoza bolesti vrlo važna za njeno pravovremeno otkrivanje i adekvatno liječenje.
U 80% slučajeva dijabetes tipa II može se spriječiti, ali i razvoj njegovih ozbiljnih komplikacija može se spriječiti ili značajno odgoditi. Dakle, objavljeno 1998. godine, rezultati istraživanja iz UKPDS-a provedenog u Velikoj Britaniji skoro 20 godina, pokazali su da smanjenje nivoa glikoziranog hemoglobina od samo 1% dovodi do smanjenja komplikacija na očima, bubrezima i živcima za 30-35%, a također smanjuje rizik razvoj infarkta miokarda za 18%, moždani udar - za 15%, a 25% smanjuje smrtnost povezana s dijabetesom.
Istraživanje američkih stručnjaka 2002. o programu prevencije dijabetesa za prevenciju dijabetesa pokazalo je da ljudi koji imaju predijabetes mogu spriječiti razvoj dijabetesa tipa II, mijenjanjem prehrane i povećanjem tjelesne aktivnosti u kombinaciji s terapijom lijekovima. Svakodnevno 30-minutno vježbanje umjerenog intenziteta i gubitak tjelesne težine za 5-10% smanjuju rizik od dijabetesa za 58%. Sudionici studije stariji od 60 godina uspjeli su umanjiti taj rizik za 71%.
Outreach
Zasad samo stručnjaci znaju o prijetnji epidemije dijabetesa, kao i potrebi i mogućnostima njegove prevencije. Poziv Rezolucije UN-a da podigne svijest ljudi o dijabetesu i njegovim komplikacijama uzrokovan je nedostatkom elementarnih ideja o ovoj bolesti i kako se ona može spriječiti u ogromnoj većini stanovništva naše planete. Jedinstvena karakteristika dijabetesa leži u činjenici da njegova primarna prevencija nužno uključuje praćenje zdravog načina života. Dakle, promovirajući prevenciju dijabetesa, promoviramo zdrav način života, i obrnuto. Danas je važno ne samo poboljšati kvalitetu medicinske skrbi, već i promicati formiranje u ljudima osobne odgovornosti za vlastito zdravlje, osposobljavati ih za vještine zdravog načina života i prevenciju bolesti.
Brz porast obolijevanja od dijabetesa tipa II prvenstveno je povezan s troškovima moderne civilizacije, poput urbanizacije, sjedilačkog načina života, stresa i promjene strukture prehrane (sveprisutnost brze hrane). Danas je ljude karakteriziran ravnodušnim odnosom prema svom zdravlju, što se jasno izražava, posebno kod nas, u nevoljnosti za bavljenje sportom, u prepuštanju pretjeranom pijenju i pušenju.
Živjeti osvajajući dijabetes!
Borba protiv dijabetesa znači čovjeku prestrukturiranje njegovog životnog stila i svakodnevan mukotrpan rad na sebi. Još je nemoguće oporaviti se od dijabetesa, ali u toj borbi čovjek može pobijediti, živjeti dug, ispunjen život i realizirati se u svom području djelovanja. Međutim, ova borba zahtijeva visoku organizaciju i samodisciplinu, nažalost, nisu svi sposobni za to.
Najbolja podrška ljudima koji imaju dijabetes, a posebno mladima, je priča o onima koji su uspjeli prevladati svoju bolest. Među njima su poznati političari, naučnici, pisci, putnici, popularni glumci, pa čak i poznati sportaši, koji uprkos dijabetesu ne samo da su preživjeli do naprednih godina, već su dostigli i najviše vrhove u svom polju.
Na dijabetes su utjecali takvi čelnici SSSR-a kao N.S. Hruščov, Yu.V. Andropov. Među vođama stranih država i poznatim političarima mogu se imenovati egipatski predsjednici Gamal Abdel Nasser i Anwar Sadat, sirijski predsjednik Hafiz Assad, izraelski premijer Men-Hem Begin, jugoslavenski vođa Joseph Broz Tito i bivši čileanski diktator Pinochet. Inventor Thomas Alva Edison i dizajner aviona Andrei Tupolev, pisci Edgar Poe, Herbert Wells i Ernst Hemingway, umjetnik Paul Cezanne također su patili od ove bolesti.
Najpoznatiji ljudi s dijabetesom za Ruse među umjetnicima ostat će Fedor Chaliapin, Yuri Nikulin, Faina Ranevskaya, Lyudmila Zykina, Vyacheslav Nevinniy. Za Amerikance, Britance, Talijane, ekvivalentne brojke bit će Ella Fitzgerald, Elvis Presley, Marcello Mastroiani. Filmske zvijezde Sharon Stone, Holy Bury i mnogi drugi imaju dijabetes.
Danas ljudi sa dijabetesom postaju olimpijski prvaci, sudjeluju u biciklističkim maratonima na hiljadama kilometara, osvajaju najviše planinske vrhove, sleću na Sjeverni pol. U stanju su da savladaju najnepredvidivije prepreke, dokazujući da mogu voditi punim životom.
Upadljiv primer profesionalnog sportaša koji boluje od dijabetesa je kanadski hokejaš Bobby Clark. On je jedan od retkih profesionalaca koji nije skrivao tajne od svoje bolesti. Clark se razbolio od dijabetesa tipa I u dobi od trinaest godina, ali nije odustao od nastave i postao profesionalni hokejaš, zvijezda Nacionalne hokejaške lige, dva puta je osvajao Stanley Cup. Clark ozbiljno prati svoju bolest. Dakle, on je bio jedan od prvih ljudi s dijabetesom koji su počeli stalno koristiti brojilo. Prema Clarkovim riječima, sport i najstroža kontrola dijabetesa pomogli su mu da porazi bolest.
Reference
- IDF dijabetes Atlas 2009
- Međunarodna dijabetička federacija, Ljudski, socijalni i ekonomski utjecaj dijabetesa, www.idf.org
- C. Savona-Ventura, C.E. Mogensen. Istorija šećerne bolesti, Elsevier Masson, 2009
- Suntsov Yu.I., Dedov I.I., Shestakova M.V.Skrining komplikacija dijabetesa kao metoda za procjenu kvalitete medicinske skrbi za pacijente. M., 2008
- Dedov I.I., Shestakova M. V. Algoritmi specijalizirane medicinske skrbi za bolesnike sa šećernom bolešću, M., 2009.
- Materijali za pripremu Izvještaja Vlade Ruske Federacije "O provođenju saveznih ciljanih programa i provođenju Federalnog ciljanog programa ulaganja za 2008. godinu"
- Materijali Izvještaja Vlade Ruske Federacije "O provođenju saveznih ciljanih programa i provođenju Saveznog ciljanog programa ulaganja za 2007. godinu"
- Uredba Vlade Ruske Federacije br. 280 od 10.10.2007. "O saveznom ciljnom programu" Prevencija i kontrola društveno značajnih bolesti (2007-2011) "
- Astamirova X., Akhmanov M., Velika enciklopedija dijabetičara. EXMO, 2003
- Chubenko A., Istorija jedne molekule. "Popularna mehanika", br. 11, 2005
- Levitsky M. M., Insulin - najpopularniji molekul XX vijeka. Izdavačka kuća "Prvi septembar", br. 8, 2008
DIJABETI ŠEĆERA je skupina bolesti koja se manifestuje konstantno visokim nivoom glukoze u krvi zbog nedovoljne količine hormona pankreasa INSULIN i / ili imunosti tkiva na inzulin.
Šta kaže statistika?
Budući da se vodi statistika o incidenciji dijabetesa (a počela je još u 19. stoljeću) uvijek je donosila loše vijesti.
Prema podacima Svjetske zdravstvene organizacije, u 2014. godini 8,5% odrasle populacije oboljelo je od dijabetesa i to je skoro dvostruko više nego u 1980. - 4,7%. Apsolutni broj pacijenata raste još brže: udvostručio se u posljednjih 20 godina.
Iz godišnjeg izvještaja WHO-a o šećernoj bolesti za 2015. godinu: ako su se u XX vijeku dijabetesi nazivali bolešću bogatih zemalja, sada to nije. U XXI stoljeću to je bolest srednjih i siromašnih zemalja sa srednjim dohotkom.
Zadnjih godina incidencija dijabetesa i dalje raste u svim zemljama. Ipak, u svom godišnjem izvještaju o dijabetesu za 2015. godinu, stručnjaci WHO-a istaknuli su novi trend. Ako se u 20. stoljeću dijabetes melitus nazivao bolešću bogatih zemalja (SAD, Kanada, zemlje zapadne Europe, Japan), to sada nije tako. U XXI stoljeću to je bolest srednjih i siromašnih zemalja sa srednjim dohotkom.
Evolucija pogleda na prirodu dijabetesa
Dijabetes melitus (latinski: diabetes mellitus) poznat je medicini od davnina, iako su njegovi uzroci iscjeliteljima već stoljećima nejasni.
Najraniju verziju ponudili su ljekari drevne Grčke. Vodeći simptomi dijabetesa - žeđ i pojačano mokrenje smatrali su ih "inkontinencijom vode". Odatle potječe prvi dio naziva dijabetesa: "dijabetes" na grčkom znači "proći".
Iscjelitelji srednjeg vijeka otišli su dalje: imajući naviku kušati sve, otkrili su da je mokraća kod pacijenata s dijabetesom slatka. Jedan od njih, engleski doktor Thomas Willis, okusivši takvu mokraću 1675. godine, oduševio se i izjavio da je "mellitus" - na starogrčkom. "slatko kao med". Vjerovatno ovaj iscjelitelj nikad prije nije okusio med. Ipak, laganom rukom SD je počeo tumačiti kao "šećernu inkontinenciju", a riječ "mellitus" zauvijek se pridružila njegovom nazivu.
Krajem 19. stoljeća pomoću statističkih studija bilo je moguće utvrditi blizak, ali nerazumljiv odnos između tadašnje pojave dijabetesa i pretilosti.
Već početkom 20. stoljeća primijećeno je da kod mladih ljudi dijabetes karakterizira agresivniji tok u usporedbi s dijabetesom u odrasloj dobi. Ovaj oblik dijabetesa nazvan je "maloljetnik" ("maloljetnik"). Ovo je dijabetes tipa 1.
Otkrivanjem inzulina 1922. godine i pojašnjenjem njegove uloge u metabolizmu glukoze, ovaj hormon je proglašen krivim za dijabetes. Ali, praksa je išla protiv teorije. Pokazalo se da samo kod maloljetničkog oblika dijabetesa davanje inzulina daje dobar učinak (zbog toga je maloljetnički dijabetes preimenovan u "ovisan o inzulinu"). Istovremeno se pokazalo da je kod većine bolesnika s dijabetesom nivo inzulina u krvi normalan ili čak povećan. Istovremeno, čak i velike doze ubrizgavanog inzulina nisu u stanju radikalno smanjiti nivo glukoze. Dijabetes je kod takvih bolesnika nazvan "inzulinski neovisnim", ili "inzulinsko rezistentnim" (danas se naziva dijabetesom tipa 2). Sumnjala je da problem nije u samom insulinu, već u činjenici da tijelo odbija da ga posluša. Zašto se to događa, medicina je morala razumjeti nekoliko desetljeća.
Tek krajem 20. stoljeća ta su misterija razriješila opsežna istraživanja. Pokazalo se da masno tkivo nije samo ostava za skladištenje masnih rezervi. Sama regulira zalihe masnoće i nastoji ih dovesti u normalu aktivnim miješanjem u metabolički proces vlastitim hormonima. Kod tankih osoba potiče djelovanje inzulina, a u potpunosti, naprotiv, suzbija ga. To potvrđuje praksa: mršavi ljudi nikada ne pate od dijabetesa tipa 2.
Kao naučni podaci o dijabetesu nagomilani tokom 20. stoljeća, shvatili smo da se ne bavimo jednom ili čak drugom bolešću, već cijelom skupinom različitih bolesti, koje su ujedinjene jednom zajedničkom manifestacijom - povećanom razinom glukoze u krvi.
Vrste dijabetesa
Tradicionalno se dijabetes i dalje dijeli na tipove, mada je svaka njegova vrsta zasebna bolest.
U ovoj fazi dijabetes se obično dijeli na 3 glavne vrste:
- Dijabetes tipa 1 (dijabetes ovisan o insulinu). Gušterača nije u stanju da organizmu pruži dovoljno inzulina (apsolutni nedostatak inzulina). Njegov uzrok je autoimuna lezija beta ćelija otočnog pankreasnog aparata, koje proizvode inzulin. Broj oboljelih od dijabetesa tipa 1 iznosi 5-10% od ukupnog broja.
- Dijabetes tipa 2 (dijabetes koji nije ovisan o inzulinu ili inzulin rezistentan). Kod ove bolesti postoji relativni nedostatak inzulina: gušterača izlučuje dovoljnu količinu inzulina, ali njegov učinak na ciljne stanice blokiraju hormoni prekomjerno razvijenog masnog tkiva. To je, na kraju, uzrok dijabetesa tipa 2 prekomjerna težina i pretilost. Javlja se najčešće među svim vrstama dijabetesa - 85-90%.
- Gestacijski dijabetes (dijabetes trudnica) obično se pojavljuje u 24. do 28. trudnoće i prelazi odmah nakon porođaja. Ovom dijabetesom pogađa 8-9% trudnica.
Pored gore spomenute 3 glavne vrste dijabetesa, otkrivene su njegove rijetke vrste koje su se prethodno pogrešno smatrale posebnim varijantama dijabetesa tipa 1 ili tipa 2:
- MODY-dijabetes (skraćenica s Engleza). sazrevanje dijabetesa kod mladih ) - dijabetes, koji je uzrokovan genetskim oštećenjem beta-stanica pankreasa. Ima obilježja dijabetesa i prvog i drugog tipa: počinje u mladosti s apsolutnim nedostatkom inzulina, ali ima spor tok.
- LADA-dijabetes (skraćenica s Engleza) latentni autoimuni dijabetes kod odraslih ) - latentni autoimuni dijabetes kod odraslih. Osnova ove bolesti, kao dijabetes tipa 1, je autoimuna lezija beta ćelija. Razlika je u tome što takav dijabetes počinje u odrasloj dobi i ima povoljniji tok.
U posljednje vrijeme su otkriveni drugi egzotični oblici dijabetesa, posebno povezani s genetskim oštećenjima u strukturi inzulina ili staničnim receptorima preko kojih on realizira svoj učinak. U naučnom svijetu se još raspravlja kako klasificirati ove bolesti. Po završetku, popis vrsta dijabetesa vjerovatno će se proširiti.
Simptomi dijabetesa
Klasični simptomi dijabetesa bilo koje vrste su sljedeći:
- učestalo i obilno mokrenje (poliurija)
- žeđ i povećan unos vode (polidipsija)
- stalan osećaj Gododa
- gubitak kilograma, uprkos konzumiranju velike količine hrane (tipično za dijabetes tipa 1)
- stalni osjećaj umora
- zamagljen vid
- bol, trnce i utrnulost u udovima (što je tipičnije za dijabetes tipa 2)
- loše zarastanje manjih oštećenja kože
Važno je znati da izostanak ovih simptoma nije dokaz odsutnosti dijabetesa tipa 2, koji se počinje postepeno i dugi niz godina gotovo da se ne očituje. Činjenica je da se žeđ i poliurija pojavljuju ako šećer u krvi dosegne 12-14 mmol / l i više (norma je do 5,6). Ostali simptomi, poput oštećenja vida ili bolova u udovima, povezani su s vaskularnim komplikacijama dijabetesa koji se takođe pojavljuju nakon dužeg vremena.
Dijagnoza dijabetesa
Dijagnoza na temelju gore opisanih simptoma može se smatrati pravovremenom samo u slučaju dijabetesa tipa 1, koji je po pravilu vrlo silovit od samog početka.
Suprotno tome, dijabetes tipa 2 je veoma tajna bolest. Ako vidimo bilo kakve simptome - takva je dijagnoza više nego kasna.
Kako se nije moguće osloniti na kliničke simptome u dijagnostici dijabetesa tipa 2, kao gestacijskog dijabetesa, laboratorijski testovi dolaze u prvi plan.
Test glukoze u krvi uključen je u popis obaveznih standardnih pregleda. Izvodi se iz bilo kojeg razloga - hospitalizacija, preventivni pregled, trudnoća, priprema za manje operacije itd. Mnogi ljudi ne vole ove navodno nepotrebne punkcije kože, ali to daje svoj rezultat: većina slučajeva dijabetesa prvo se otkriva tokom pregleda na drugačiji način. otprilike.
Jedna od pet odraslih osoba starijih od 40 godina ima dijabetes, ali polovina pacijenata ne zna za to. Ako imate više od 40 godina i imate prekomjernu težinu - jednom godišnje napravite test krvi na šećer.
U medicinskoj praksi su najčešći sledeći laboratorijski testovi glukoze:
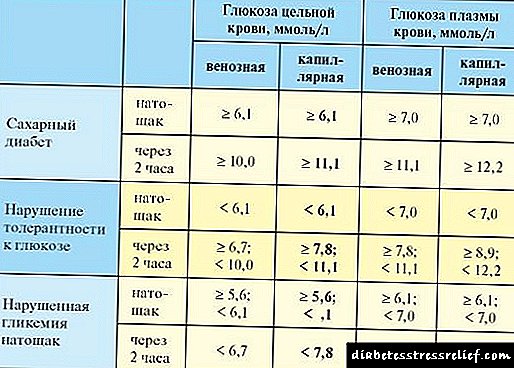
- Postna glukoza u krvi je analiza koja se koristi u masovnim pregledima i u svrhu praćenja efikasnosti liječenja bolesnika sa šećernom bolešću. Nedostaci ove metode su: izloženost slučajnim fluktuacijama i nizak sadržaj informacija u ranim fazama dijabetesa.
- Test tolerancije na glukozu - omogućava vam prepoznavanje početne faze dijabetesa (prediabetes), kada glukoza na glavi i dalje održava normalnu razinu. Glukoza u krvi se mjeri na prazan stomak, a potom pod testnim opterećenjem - 2 sata nakon uzimanja 75 g glukoze.
- Glikovani hemoglobin - pokazuje prosečnu nivo glukoze tokom 3 meseca. Ova analiza je vrlo korisna za razvoj dugoročne strategije liječenja dijabetesa.
Dijabetes melitus (DM) je stanje "hronične hiperglikemije". Tačan uzrok dijabetesa još uvijek nije poznat. Bolest se može pojaviti u prisustvu genetskih oštećenja koja ometaju normalno funkcioniranje stanica ili nenormalno utječu na inzulin. Uzroci dijabetesa uključuju i teške kronične lezije gušterače, hiperfunkciju određenih endokrinih žlijezda (hipofiza, nadbubrežna žlijezda, štitna žlijezda), učinak otrovnih ili infektivnih faktora. Već duže vrijeme dijabetes je prepoznat kao ključni faktor rizika za nastanak kardiovaskularnih (SS) bolesti.
Zbog učestalih kliničkih manifestacija arterijskih, srčanih, moždanih ili perifernih komplikacija koje nastaju na pozadini slabe kontrole glikemije, dijabetes se smatra pravom vaskularnom bolešću.
Statistika dijabetesa
U Francuskoj je broj pacijenata s dijabetesom otprilike 2,7 milijuna, od kojih je 90% bolesnika sa dijabetesom tipa 2. Oko 300 000-500 000 ljudi (10-15%) pacijenata s dijabetesom uopće ne sumnja u prisutnost ove bolesti. Štaviše, trbušna pretilost javlja se kod gotovo 10 milijuna ljudi, što je preduvjet za razvoj T2DM. SS komplikacije otkrivaju se 2,4 puta više kod ljudi koji imaju dijabetes. Oni utvrđuju prognozu dijabetesa i doprinose smanjenju očekivanog trajanja života pacijenata za 8 godina za osobe stare 55-64 godine i za 4 godine za starije starosne grupe.
Otprilike u 65-80% slučajeva uzrok smrtnosti kod dijabetičara su kardiovaskularne komplikacije, naročito infarkt miokarda (MI), moždani udar. Nakon revaskularizacije miokarda, srčani događaji najčešće se javljaju kod pacijenata s dijabetesom. Mogućnost 9-godišnjeg preživljavanja nakon plastične koronarne intervencije na žilama je 68% za dijabetičare i 83,5% za obične ljude, zbog sekundarne stenoze i agresivne ateromatoze pacijenti koji boluju od dijabetesa imaju ponovljeni infarkt miokarda. Udio pacijenata s dijabetesom na kardiološkom odjelu konstantno raste i čini više od 33% svih pacijenata. Stoga je dijabetes prepoznat kao važan odvojeni faktor rizika za nastanak SS bolesti.

DIABETES MELLITUS STATISTIKA U RUSIJI
Početkom 2014. u Rusiji je dijagnosticirano 3,96 miliona ljudi, dok je stvarna brojka mnogo veća - samo prema neslužbenim procjenama broj oboljelih je veći od 11 milijuna.
Studija koja se provodila dvije godine prema riječima direktorice Instituta za dijabetes Federalne državne budžetske ustanove endokrinološkog istraživačkog centra Ministarstva zdravlja Rusije Marine Šestakove, od 2013. do 2015. godine dijabetes tipa II otkriven je kod svakog 20. učesnika studije u Rusiji, a faza predijabetesa u svaki 5. Istovremeno, prema Nation studiji, oko 50% pacijenata sa dijabetesom tipa II nije svjesno svoje bolesti.
Marina Vladimirovna Šestakova u novembru 2016. godine napravili izvještaj o prevalenciji i otkrivanju dijabetesa, a koji je citirao tužne statistike iz epidemiološke studije Nation: danas više od 6,5 milijuna Rusa ima dijabetes tipa 2, a gotovo polovina ih nije svjestan, a svaki peti Rus je faze predijabetesa.
Prema riječima Marina Shestakova, tokom studije su prvi put dobijeni objektivni podaci o stvarnoj prevalenciji dijabetesa tipa II u Ruskoj Federaciji, koja je 5,4%.
343 hiljade pacijenata s dijabetesom registrovano je u Moskvi početkom 2016. godine.
Od toga, 21 tisuću je dijabetes prvog tipa, preostalih 322 hiljade je dijabetes drugog tipa. Prevalencija dijabetesa u Moskvi iznosi 5,8%, dok je dijagnosticiran dijabetes otkriven u 3,9% stanovništva, a nije dijagnosticiran u 1,9% stanovništva, izjavio je M. Antsiferov. - Oko 25-27% rizikuje razvoj dijabetesa. 23,1% stanovništva ima predijabetes. Na ovaj način
29% stanovništva Moskve već je bolesno od dijabetesa ili je pod visokim rizikom za njegov razvoj.
"Prema najnovijim podacima, 27% odrasle populacije u Moskvi ima pretilost jednog ili drugog stepena, što je jedan od najznačajnijih faktora rizika za dijabetes melitus tipa 2", naglasio je M.Anziferov, glavni specijalista za slobodne bolesti endokrinologa moskovskog Ministarstva zdravlja, dodajući da U Moskvi je za dva pacijenta s već postojećom dijabetesom tipa 2 samo jedan pacijent s neodređenom dijagnozom. Dok je u Rusiji - taj omjer je na nivou 1: 1, što ukazuje na visok nivo otkrivanja bolesti u glavnom gradu.
IDF predviđa da će, ako se nastavi trenutna stopa rasta, do 2030. godine ukupan broj premašiti 435 miliona - to je mnogo više ljudi od trenutnog stanovništva Sjeverne Amerike.
Dijabetes sada pogađa sedam posto odrasle svjetske populacije. Područja s najvećom prevalencijom su Sjeverna Amerika, gdje 10,2% odrasle populacije ima dijabetes, a slijede Bliski Istok i Sjeverna Afrika sa 9,3%.
- Indija je zemlja s najvećim brojem oboljelih od dijabetesa (50,8 miliona),
- Kina (43,2 miliona)
- Sjedinjene Države (26,8 miliona)
- Rusija (9,6 miliona),
- Brazil (7,6 miliona),
- Njemačka (7,5 miliona),
- Pakistan (7,1 miliona)
- Japan (7,1 miliona)
- Indonezija (7 miliona),
- Meksiko (6,8 miliona).
- Vrijedno je napomenuti da su te vrijednosti vrlo podcijenjene - slučajevi bolesti u oko 50 posto pacijenata oboljelih od dijabetesa nisu dijagnosticirani, navodi WHO. Ovi pacijenti, iz očitih razloga, ne prolaze različite terapije koje doprinose snižavanju šećera u krvi. Takođe, ovi pacijenti zadržavaju najviši nivo glikemije. Potonji je uzrok razvoja vaskularnih bolesti i svih vrsta komplikacija.
- Do danas se broj pacijenata sa šećernom bolešću u svijetu udvostručio svakih 12-15 godina. Procenat pacijenata sa dijabetesom tipa 1 ili tipa 2 u cjelini na planeti je oko 4%, u Rusiji je taj pokazatelj, prema različitim procjenama, 3-6%, u Sjedinjenim Državama je taj procenat maksimalan (15-20% stanovništva zemlje).
- Iako je u Rusiji, kao što vidimo, pojava dijabetesa i dalje daleko od procenta koji opažamo u Sjedinjenim Državama, naučnici već signaliziraju da smo blizu epidemiološkog praga. Danas broj Rusa službeno dijagnosticiranih dijabetesom iznosi više od 2,3 miliona ljudi. Prema nepotvrđenim podacima, stvarni broj može iznositi do 10 miliona ljudi. Svakodnevno uzima više od 750 hiljada ljudi.
- Ekstrapoliranje prevalencije dijabetesa u zemljama i regionima: Sljedeća tablica pokušava ekstrapolirati stopu prevalencije dijabetesa među stanovništvom u različitim zemljama i regijama. Kao što je gore spomenuto, ove ekstrapolacije prevalencije dijabetesa odnose se na čitave procjene i mogu imati ograničen značaj za stvarnu prevalenciju dijabetesa u bilo kojoj regiji:
Država / regija Ako ekstrapolirate Prevalenciju Procijenjena iskorištena populacija Dijabetes u Sjevernoj Americi (ekstrapoliran statistikom) SAD 17273847 293,655,4051 Kanada 1912227 32,507,8742 Dijabetes u Evropi (ekstrapolirana statistika) Austrija 480868 8,174,7622 Belgija 608722 10,348,2762 Velika Britanija 3545335 60270708 za UK2 Češka republika 73304 1,0246,1782 Danska 318434 5,413,3922 Finska 306735 5,214,5122 Francuska 3554365 60,424,2132 Grčka 626325 10,647,5292 Nemačke 4848506 82,424,6092 Island 17292 293,9662 Mađarska 590139 10,032,3752 Lihtenštajn 1966 33,4362 Irska 233503 3,969,5582 Italija 3415145 58,057,4772 Luksemburg 27217 462,6902 Monako 1898 32,2702 Holandija (Holandija) 959894 16,318,1992 Poljska 2272138 38,626,3492 Portugal 619067 10,524,1452 Španija 2369457 40,280,7802 Švedska 528611 8,986,4002 Švajcarska 438286 7,450,8672 UK 3545335 60,270,7082 Wales 171647 2,918,0002 Dijabetes na Balkanu (ekstrapolirana statistika) Albanija 208518 3,544,8082 Bosna i Hercegovina 23976 407,6082 Hrvatska 264521 4,496,8692 Makedonija 120004 2,040,0852 Srbije i Crne Gore 636817 10,825,9002 Dijabetes u Aziji (ekstrapolirana statistika) Bangladešu 8314145 141,340,4762 Butan 128562 2,185,5692 Kina 76402799 1,298,847,6242 Timor Leste 59955 1,019,2522 Hong Kong 403242 6,855,1252 Indija 62651210 1,065,070,6072 Indonezija 14026643 238,452,9522 Japan 7490176 127,333,0022 Laos 356948 6,068,1172 Makao 26193 445,2862 Malezija 1383675 23,522,4822 Mongolija 161841 2,751,3142 Filipini 5073040 86,241,6972 Papua nova Gvineja 318839 5,420,2802 Vijetnam 4862517 82,662,8002 Singapuru 256111 4,353,8932 Pakistan 9364490 159,196,3362 Sjeverna Koreja 1335150 22,697,5532 Južna Koreja 2837279 48,233,7602 Šri Lanka 1170892 19,905,1652 Tajvan 1338225 22,749,8382 Tajlandu 3815618 64,865,5232 Dijabetes u istočnoj Europi (ekstrapoliran statistikom) Azerbejdžan 462846 7,868,3852 Bjelorusija 606501 10,310,5202 Bugarska 442233 7,517,9732 Estonija 78921 1,341,6642 Gruzije 276111 4,693,8922 Kazahstana 890806 15,143,7042 Letonija 135665 2,306,3062 Litvanija 212229 3,607,8992 Rumunija 1315032 22,355,5512 Rusija 8469062 143,974,0592 Slovačka 319033 5,423,5672 Slovenija 118321 2,011,473 2 Tadžikistan 412444 7,011,556 2 Ukrajina 2807769 47,732,0792 Uzbekistan 1553553 26,410,4162 Dijabetes u Australiji i Južnom Tihom okeanu (ekstrapolirana statistika) Australija 1171361 19,913,1442 Nova zelandija 234930 3,993,8172 Dijabetes na Bliskom Istoku (ekstrapoliran statistikom) Afganistan 1677275 28,513,6772 Egipat 4477495 76,117,4212 Pojas Gaze 77940 1,324,9912 Iran 3970776 67,503,2052 Irak 1492628 25,374,6912 Izraela 364647 6,199,0082 Jordan 330070 5,611,2022 Kuvajt 132796 2,257,5492 Libanon 222189 3,777,2182 Libija 331269 5,631,5852 Saudijska Arabija 1517408 25,795,9382 Sirije 1059816 18,016,8742 Turska 4052583 68,893,9182 Ujedinjeni Arapski Emirati 148465 2,523,9152 Zapadna obala 135953 2,311,2042 Jemen 1177933 20,024,8672 Dijabetes u Južnoj Americi (ekstrapoliran statistikom) Belize 16055 272,9452 Brazil 10829476 184,101,1092 Čile 930820 15,823,9572 Columbia 2488869 42,310,7752 Gvatemala 840035 14,280,5962 Meksiko 6174093 104,959,5942 Nikaragva 315279 5,359,7592 Paragvaj 364198 6,191,3682 Peru 1620253 27,544,3052 Portoriko 229291 3,897,9602 Venezuela 1471610 25,017,3872 Dijabetes u Africi (ekstrapolirana statistika) Angola 645797 10,978,5522 Bocvana 96425 1,639,2312 Centralnoafrička Republika 220145 3,742,4822 Čad 561090 9,538,5442 Kongo Brazzaville 176355 2,998,0402 Kongo Kinshasa 3430413 58,317,0302 Etiopija 4196268 71,336,5712 Gana 1221001 20,757,0322 Kenija 1940124 32,982,1092 Liberija 199449 3,390,6352 Niger 668266 11,360,5382 Nigerija 1044138 12,5750,3562 Ruanda 484627 8,238,6732 Senegal 638361 10,852,1472 Sierra leone 346111 5,883,8892 Somalija 488505 8,304,6012 Sudan 2302833 39,148,1622 Južna Afrika 2614615 44,448,4702 Svazilend 68778 1,169,2412 Tanzanija 2121811 36,070,7992 Uganda 1552368 26,390,2582 Zambija 648569 11,025,6902 Zimbabve 215991 1,2671,8602
Od danas, dijabetes ima tužne statistike, jer njegova prevalenca u svijetu neprestano raste. Iste su podatke objavili domaći dijabetolozi - za 2016. i 2017. broj novo dijagnosticiranih dijabetesa povećao se u prosjeku 10%.
Statistika dijabetesa pokazuje stalni porast bolesti u svijetu. Ova bolest dovodi do kronične hiperglikemije, lošeg kvaliteta života i prerane smrti. Na primjer, šesnaest stanovnika Francuske dijabetičari, a desetina njih pati od prve vrste patologije. Otprilike isti broj pacijenata u ovoj zemlji živi bez saznanja o prisutnosti patologije. To je zbog činjenice da se dijagnoza u ranoj fazi ni na koji način ne očituje, s čime je povezana njegova glavna opasnost.
Glavni etiološki faktori do danas nisu dovoljno proučavani. Međutim, postoje pokretači koji mogu doprinijeti razvoju patologije. To pre svega uključuje genetsku predispoziciju i hronične patološke procese gušterače, zarazne ili virusne bolesti.
Trbušna gojaznost zahvatila je preko 10 miliona ljudi. Ovo je jedan od ključnih pokretačkih faktora za razvoj druge vrste dijabetesa. Važno je da takvi bolesnici imaju veću vjerojatnost za kardiovaskularne patologije, od kojih je stopa smrtnosti 2 puta veća nego u bolesnika bez dijabetesa.
Statistika dijabetesa
Statistika za zemlje sa najvećim brojem pacijenata:
- U Kini je broj slučajeva dijabetesa dostigao 100 miliona.
- Indija - 65 miliona
- SAD je zemlja s najrazvijenijom pažnjom za dijabetičare, zauzima treće mjesto - 24,4 miliona,
- Preko 12 miliona pacijenata sa dijabetesom u Brazilu,
- U Rusiji je njihov broj premašio 10 miliona,
- Meksiko, Nemačka, Japan, Egipat i Indonezija periodično „menjaju mesta“ u rangu, broj pacijenata dostiže 7-8 miliona ljudi.
Novi negativni trend je pojava drugog tipa dijabetesa kod djece, što može poslužiti kao korak povećanja smrtnosti od kardiovaskularnih katastrofa u mladoj dobi, kao i do znatnog smanjenja kvalitete života. WHO je 2016. godine objavio trend razvoja patologije:
- 1980. godine 100 miliona ljudi imalo je dijabetes
- do 2014. njihov se broj povećao 4 puta i iznosio je 422 miliona,
- više od 3 miliona pacijenata umre svake godine od komplikacija patologije,
- smrtnost od komplikacija bolesti je u porastu u zemljama gdje je dohodak ispod prosjeka,
- Prema istraživanju države Nation, dijabetes do 2030. godine prouzročit će jednu sedmu svih smrti.
Statistika u Rusiji
U Rusiji dijabetes postaje epidemija, jer je zemlja jedan od "lidera" po broju slučajeva. Službeni izvori kažu da postoji oko 10-11 milijuna dijabetičara. Otprilike isti broj ljudi ne zna za prisustvo i bolest.
Prema statističkim podacima, dijabetes melitus ovisan o insulinu pogodio je oko 300 hiljada stanovnika zemlje. Oni uključuju i odrasle i decu. Štoviše, u djece ovo može biti urođena patologija koja zahtijeva posebnu pažnju već od prvih dana bebinog života. Dijete s takvom bolešću nužno treba redoviti pregled kod pedijatra, endokrinologa, kao i korekciju inzulinske terapije.
Zdravstveni proračun za treći dio sastoji se od sredstava namijenjenih liječenju ove bolesti. Važno je da ljudi shvate da biti dijabetičar nije rečenica, ali patologija zahtijeva ozbiljan pregled njihovog načina života, navika i prehrane. Uz pravi pristup liječenju, dijabetes neće predstavljati ozbiljne probleme, a razvoj komplikacija uopće se neće dogoditi.

Patologija i njeni oblici
Najčešći oblik bolesti je drugi tip kada pacijentima nije potrebna redovna primjena egzogenog inzulina. Međutim, takva se patologija može komplicirati iscrpljenjem gušterače, tada je potrebno ubrizgati hormon koji snižava šećer.
Obično se ova vrsta dijabetesa javlja u odrasloj dobi - nakon 40-50 godina. Ljekari tvrde da dijabetes koji nije ovisan o insulinu postaje sve mlađi, jer se prije smatrao bolešću penzione dobi. Međutim, danas ga možemo pronaći ne samo kod mladih, već i kod djece predškolske dobi.
Značajka bolesti je da 4/5 bolesnika ima ozbiljnu prehrambenu pretilost s prevladavajućim taloženjem masti u struku ili trbuhu. Prekomjerna težina djeluje kao okidač u razvoju dijabetesa tipa 2.
Još jedna karakteristična karakteristika patologije je postepeno, jedva primetno ili čak asimptomatsko javljanje. Ljudi možda neće osjetiti gubitak blagostanja, jer je proces spor. To dovodi do činjenice da je nivo otkrivanja i dijagnoze patologije smanjen, a otkrivanje bolesti događa se u kasnim fazama, što može biti povezano sa komplikacijama.
Pravodobno otkrivanje dijabetesa tipa 2 jedan je od glavnih medicinskih problema. U pravilu se to odjednom događa tijekom stručnih pregleda ili pregleda zbog patologija povezanih sa šećernom bolešću.
Prva vrsta bolesti karakterističnija je kod mladih. Najčešće potječe od djece ili adolescenata. Zauzima desetinu svih slučajeva dijabetesa u svijetu, međutim u različitim se zemljama statistički podaci mogu mijenjati, što povezuje njegov razvoj s virusnim invazijama, bolestima štitnjače i nivoom stresnog opterećenja.
Naučnici smatraju da je nasljedna predispozicija jedan od glavnih okidača za razvoj patologije. Pravovremenom dijagnozom i adekvatnom terapijom životni standard pacijenata približava se normalnom, a životni vijek je malo lošiji od zdravih pojedinaca.

Kurs i komplikacije
Statistički podaci pokazuju da su žene sklonije ovoj bolesti. Pacijenti s takvom patologijom rizikuju razvoj mnogih drugih popratnih patologija, što može biti ili samorazvijeni proces ili bolest povezana s dijabetesom. Štaviše, dijabetes na njih uvijek djeluje negativno. Tu spadaju:
- Vaskularne nesreće - ishemijski i hemoragični moždani udari, infarkt miokarda, aterosklerotski problemi malih ili velikih žila.
- Smanjen vid zbog pogoršanja elastičnosti malih žila očiju.
- Poremećena bubrežna funkcija uslijed vaskularnih oštećenja, kao i redovita upotreba lijekova sa nefrotoksičnošću. Mnogi pacijenti s dugotrajnim dijabetesom imaju zatajenje bubrega.
Dijabetes se takođe negativno prikazuje na nervnom sistemu. Ogromnoj većini bolesnika dijagnosticirana je dijabetička polineuropatija. Utječe na nervne završetke udova, što dovodi do različitih osjećaja boli, smanjenja osjetljivosti. Također dovodi do pogoršanja tonusa krvnih žila, zatvarajući začarani krug vaskularnih komplikacija. Jedna od najstrašnijih komplikacija bolesti je stopalo s dijabetesom, što dovodi do nekroze tkiva donjih ekstremiteta. Ako se ne leči, pacijentima će možda trebati amputacija.
Da biste povećali dijagnozu dijabetesa, kao i pravovremeno započeli liječenje ovog procesa, godišnje treba uzimati godišnji test šećera u krvi. Prevencija bolesti može poslužiti kao zdrav način života, održavanje normalne tjelesne težine.