Što se razvija kod hipofunkcije i hiperfunkcije gušterače
Hipofunkcija i hiperfunkcija gušterače su vrlo ozbiljne bolesti koje u nedostatku odgovarajućeg liječenja mogu čak dovesti do smrti. Pojava takve bolesti povezana je s disfunkcijom nervnog sistema i hipoglikemijom (padom na minimalni nivo glukoze u tijelu). Za borbu protiv ove bolesti potrebno je davati glukozu intravenski, što je u mogućnosti da normalizuje pacijentovo stanje i blokira simptome bolesti.

Hipofunkcija može dovesti do razvoja dijabetesa. U tom slučaju pacijent mora ubrizgati inzulin kako bi održao normalno funkcioniranje tijela. Pravovremeno liječenje hipo- i hiperfunkcije gušterače pomoći će u suočavanju sa bolešću i povećati šanse za brži oporavak.
Uzroci hipofunkcije
Endokrini dio gušterače sposoban je da formira posebnu staničnu grupu, koja se obično naziva otočići Langerhansa. Akumulacija ćelija koje proizvode endokrine hormone je lokalizirano u repu žlijezde. Zahvaljujući ovoj grupi ćelija, gušterača može proizvesti tri vrste hormona:
- glukagon - povećava nivo glukoze u krvi,
- insulin - reguliše nivo glukoze,
- lipokain - reguliše metabolizam masti u jetri.
Poraz otočića Langerhansa može dovesti do hipofunkcije gušterače. Priroda ove lezije može varirati.
Simptomi hipofunkcije
Ne zaboravite da su simptomi ove bolesti isključivo individualne prirode i da mogu varirati ovisno o stanju pacijenta. Smanjena funkcija pankreasa očituje se sljedećim glavnim simptomima:
- stalna žeđ, dehidracija,
- osjećaj suvoće i nelagode u ustima,
- često mokrenje (poliurija)
- brzo i drastično mršavljenje,
- osjećaj mučnine, povraćanja,
- bol lokalizovan u trbuhu
- umor i slabost,
- zbrka.
Takvi simptomi mogu dovesti do dijabetičke kome. Ako primjetite prisutnost gore navedenih simptoma i pogoršanje općeg stanja, tada odmah potražite pomoć stručnjaka.
Vrijedno je obratiti pažnju na činjenicu da visoka razina glukoze u krvi može dovesti do uništavanja nekih tkiva i krvnih žila. Ponekad ti procesi mogu dovesti do gangrene, sljepoće, poremećaja kardiovaskularnog sistema i šloga. Da biste spriječili takve manifestacije bolesti, morate pratiti svoje dobrobit i često ići na liječničke preglede.

Uzroci hiperfunkcije pankreasa
Identifikacija glavnog uzroka hiperfunkcije žlijezde vrlo je važna za daljnje liječenje. Do hiperfunkcije može doći uslijed smanjenja glukoze u krvi. Kao odgovor na ovu pojavu, tijelo počinje dramatično povećavati proizvodnju inzulina, što na kraju nije sposobno neutralizirati.
Hiperfunkcija gušterače distribuira se prema spolu, jer je ova bolest mnogo češća kod žena nego kod muškaraca.Razlog ove pojave je diferencijacija endokrinog sistema, kao i posebne karakteristike ženskog tela (bolest može napredovati u kraćem vremenskom intervalu, ali u velikom obimu).
Poznato je da hipoglikemija potiče od hiperfunkcije pankreasa.

Da biste mogli pratiti prve simptome bolesti, morate biti posebno pažljivi u pogledu:
- dijeta
- opšte stanje organizma,
- nivo glukoze u krvi.
Kako se manifestuje hiperfunkcija pankreasa?
Simptomi hiperfunkcije
Simptomi ove bolesti nisu izraženi. Upravo zbog toga pacijentima je teško primijetiti bilo kakve promjene u dnevnom ritmu života, a još više konzultirati se s liječnikom. Početni znakovi povećanja glukoze više su poput normalnog umora i nervoznih iskustava. Sa hiperfunkcijom pankreasa, razvija se:
- opći umor i slabost tijela,
- nerazuman umor,
- pospanost, gubitak snage,
- stanje apatije
- grčevi nogu i ruku
- nesvijest.

Što prije pravilno odgovorite na simptome hiperfunkcije gušterače, to će brži, efikasniji i efikasniji tretman biti. Nedostatak pravodobnog lečenja hiperfunkcije pankreasa dovodi do nepopravljivih posledica, do zaustavljanja vitalnih funkcija organizma.
Simptomatologija ove bolesti s vremenom postaje sve izraženija, pacijent počinje doživljavati veliku nelagodu, uslijed čega mu je poremećen uobičajeni način života.
Savjet: cijenite i zaštitite svoje zdravlje, obavezno posjetite stručnjake za zakazane preglede, uključujući i popis dodatnih testova. To će značajno povećati vjerojatnost brzog oporavka.
Bolesti sa hiperfunkcijom gušterače mogu biti vrlo ozbiljne.
Dijagnoza bolesti
Dijagnoza bolesti zaključuje se u nekoliko faza, što omogućava ljekaru u svakoj od njih da dobije opsežne informacije o stanju određenog organa i tijela u cjelini. Dijagnoza bolesti je:
- određivanje nivoa glukoze,
- određivanje nivoa insulina,
- određivanje nivoa proinzulina,
- funkcionalni test koji se uzima nakon svakodnevnog posta,
- računarska tomografija određenih područja pacijentovog tijela.
Kako izliječiti hiperfunkciju gušterače?

Akutni napadi bolesti se, po pravilu, neutraliziraju zbog unošenja glukoze intravenski. Pacijent ima pravo odbiti ovu metodu i početi uzimati sve izvore glukoze tijekom oštrog pogoršanja. Hiperfunkcija gušterače može biti praćena pojavom tumora na ovom organu. U takvoj situaciji liječenje bolesti sastoji se u hirurškoj intervenciji i uklanjanju neoplazme.
Ponekad je, zbog individualnih karakteristika pacijenta, takva operacija strogo kontraindicirana. Tada pacijent mora slijediti posebnu dijetu, uzimati posebne lijekove i jasno slijediti medicinske recepte.
Ali nemojte zaboraviti da se takav konzervativni tretman smatra manje učinkovitim, za razliku od pravovremenog uklanjanja tumora.
U zaključku
I dalje mislite da je vrlo teško izliječiti ovu bolest? Ako vam takve misli padnu u glavu, onda pobjeda u borbi protiv bolesti gušterače očito još nije na vašoj strani. Ili već razmišljate o operaciji? Ovo nije iznenađujuće, jer je pankreas vrlo važan organ, čije se pravilno funkcionisanje smatra ključnim za dobro zdravlje i sveukupno zdravlje. Pazite na sebe i budite zdravi!
Pažnja, ovaj je članak samo u informativne svrhe.Ne bavite se medikamentima, jer je taj pristup vrlo opasan, pogotovo kada su u pitanju bolesti gušterače.
Struktura pankreasa
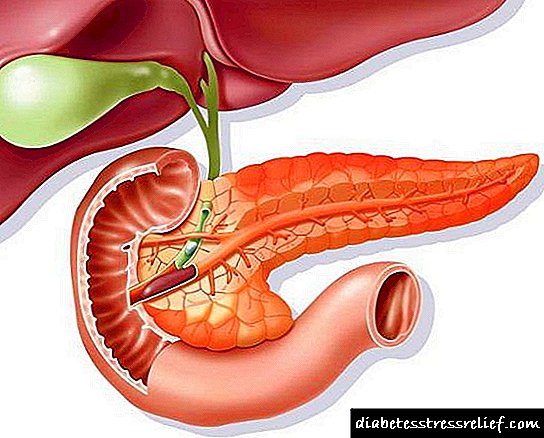
Gušterača igra ključnu ulogu u funkcionisanju tijela. Teži ne više od 70 grama, a njegova veličina varira od 16 do 22 cm. Ovaj izduženi organ, "skrivajući se" iza stomaka, sastoji se od tijela, glave i repa.
Trokutasto tijelo žlijezde ima prednje, stražnje, donje površine. Konusni rep doseže do slezine. Glava se nalazi na zavoju dvanaestopalačnog creva.
Unutar organa su otočići Langerhans. Njihove ćelije su ispletene krvnim kapilarima, autonomno opremljenim nervnim vlaknima. Otoci sadrže:
Stvaranje inzulina događa se u beta ćelijama.
Dijagnostičke metode za hipersekretornu aktivnost
Za otkrivanje prisutnosti povećane sekrecije koriste se različite metode dijagnosticiranja patologije. Prije svega provodi se analiza pritužbi pacijenata i anamneza.
Nakon primanja primarnih informacija, dežurni liječnik propisuje specijalizirane dijagnostičke mjere. Za ispitivanje se koriste i laboratorijske i instrumentalne metode istraživanja.
Kao laboratorijske metode se koriste:
- određivanje količine glukoze u organizmu na prazan stomak,
- određivanje količine inzulina u krvnoj plazmi, za tu svrhu se koristi jedna od najinformativnijih metoda - radioimunološka,
- krvni test za šećer s opterećenjem,
- određivanje proinsulina i C-peptida u krvi,
- provođenje funkcionalnih testova s postu.
Kao instrumentalne metode za dijagnosticiranje povećanja aktivnosti ćelija pankreasa koriste se sljedeće:
- Kompjuterska tomografija.
- Angiografija.
- Kateterizacija portalne vene za otkrivanje imunoreaktivnog inzulina.
Nakon provedenih svih potrebnih studija i potvrde dijagnoze, lekar propisiva tečaj liječenja čiji je cilj normalizacija gušterače.
Terapija stanja hiperfunkcije žlijezde u akutnom periodu sastoji se od unošenja otopine glukoze intravenski u organizam.
Liječenje otkrivanja insulinoma u tkivima žlijezde uključuje kiruršku intervenciju. Operacijom se uklanja tumor. U slučaju otkrivanja maligne prirode žarišta tumora, uklanja se s dijelom tkiva žlijezde.
Ako je operacija iz objektivnih razloga nemoguća provesti, tada je pacijentu propisan medicinski tijek terapije, koji se sastoji od lijekova koji suzbijaju sintezu hormona inzulina.
Pri identificiranju bolesti za pacijente, pridržavanje posebne prehrane od posebnog je značaja. Takva prehrana uključuje konzumiranje hrane bogate ugljikohidratima.
Pridržavanje dijetalne prehrane uključuje odbijanje upotrebe masne i začinjene hrane, pored toga, pacijent treba da odbije upotrebu proizvoda od brašna u ishrani.

U slučaju povećane sekretorne aktivnosti tkiva gušterače treba pratiti nivo šećera i inzulina u krvi, a u slučaju smanjenja količine ugljikohidrata potrebno je povećati njihov sadržaj konzumiranjem hrane koja sadrži veliku količinu ove komponente.
Konzumiranje takve hrane može povećati šećer u krvi i sniziti nivo inzulina.
Funkcije gušterače opisane su u videu u ovom članku.
Gušterača igra važnu ulogu u radu gastrointestinalnog trakta. Ima osebujan oblik sa glavom, tijelom i repom. Ovaj organ ima 2 sekretorne funkcije: unutrašnju i vanjsku.
Hiperfunkcija pankreasa može se razviti u bilo kojoj životnoj dobi. Ova je bolest usko povezana s proizvodnjom inzulina. Bolest je rijetka, ali može dovesti do fatalnih, nepovratnih procesa u tijelu.
Hipofunkcija i hiperfunkcija gušterače usko su povezani s pojavom i napredovanjem patologija u tkivima organa.
Najčešće se razvija hipofunkcija, ali u nekim situacijama i aktivnost organskih stanica raste. Ova situacija dovodi do činjenice da je pacijent otkrio hiperfunkciju gušterače. Takvo kršenje nastaje vrlo rijetko i u pravilu prati napredovanje ozbiljnih bolesti u tijelu.
U osnovi, hiperfunkcija organa očituje se u povećanom sadržaju inzulina u krvi.
Razlozi koji izazivaju porast aktivnosti žlijezda gušterače gušterače ne moraju uvijek biti povezani sa poremećajima u radu organa.
Porast aktivnosti žljezdanog tkiva može biti posljedica nepravilnog ili neadekvatnog liječenja dijabetes melitusa, kada se u unutarnji okoliš tijela unese više inzulina nego što zahtijeva postupak korekcije.
Ova situacija nastaje kada je izračunavanje doze lijekova netačno ili nakon primjene lijekova na prazan stomak.
Uz to, uzrok pojačane sekretorne aktivnosti može biti razvoj insuloma.
Insloma je tumorska tvorba koja se razvija s otočića Langerhans. Takav tumor u tkivu gušterače dovodi do povećane proizvodnje inzulina. Takav je tumor benigni i ne tvori metastaze, ali rezultirajuća hiperfunkcija gušterače dovodi do razvoja teških komplikacija u tijelu koje mogu nanijeti značajnu štetu organizmu u nedostatku odgovarajuće terapije.
Stvaranje određenih vrsta tumora u mozgu takođe dovodi do povećanja sekretorne aktivnosti ćelija.
Navedite svoj šećer ili odaberite spol za preporuke. Pretraživanje. Nije pronađen. Prikaži. Pretraživanje. Nije pronađen. Prikaži. Pretraživanje.

Koji se simptomi pojavljuju kod pojačane sekretorne aktivnosti, a šta se razvija hipofunkcijom gušterače?
Pojava karakterističnih simptoma s povećanjem aktivnosti ćelija gušterače povezana je s nastankom i napredovanjem hipoglikemije u tijelu pacijenta.
Hipoglikemija je glavna manifestacija sekretorne hiperaktivnosti u tkivu organa.
Simptomi karakteristični za ovo patološko stanje u trenutku pogoršanja prekršaja su sledeći znakovi:
- Ujutro je pacijentu teško navigacija, često u takvim trenucima ponavlja iste pokrete i riječi, a može i nasumično odgovarati na postavljena pitanja.
- Manifestacija psihomotora izražena je, pacijent često ne nalazi mjesto za sebe, to često druge dovodi do ideje da je osoba pijana.
- Pacijent može imati napadaje koji su po izgledu slični epileptičarima, ali traju mnogo duže.
- Osoba ima pojačano znojenje, dolazi do naglih skokova krvnog pritiska i može se poremetiti ritam srčanih kontrakcija.
- Napredovanje hipoglikemije dovodi do oslabljene svijesti, sve dok osoba ne padne u hipoglikemijsku komu.
Između razdoblja pogoršanja kod osobe otkrivaju se simptomi hronične hipoglikemije:
- oštećenja jezgara živca lica i glosofaringealnog živca i kao rezultat oštećenja izazivaju paralizu mišića lica,
- poremećaji tetivanskih refleksa i pojava patrefleksije,
- dolazi do smanjenja pamćenja i mentalnih performansi.
Simptomi smanjene sekretorne aktivnosti ovise o individualnim karakteristikama pacijentovog tijela.
Osnovni znakovi takvog kršenja su:
- Dehidracija.
- Osjećaj suhoće u usnoj šupljini.
- Pojačano mokrenje.
- Brzo mršavljenje.
- Pojava osjećaja mučnine i nagon za povraćanjem.
- Pojava boli lokalizirane u trbuhu.
- Pojava zbrke.
- Pojava brzog umora i općeg sloma.
Ovi simptomi mogu biti prethodnici nastanka i napredovanja pacijenta koji ima dijabetičku komu.
Poremećaji sekretorne aktivnosti nastaju u tkivima pankreasa najčešće kao posljedica pankreatitisa.
Kršenja intracekretorne aktivnosti najčešće su praćena kršenjima egzokrine aktivnosti žljezdanog tkiva, što je praćeno kršenjima u radu probavnog trakta.
Gušterača igra ogromnu ulogu u životu ljudskog tijela. Obavlja dvije glavne funkcije. Prvo, gušterača proizvodi glukagone i inzulinske hormone koji normaliziraju razinu glukoze u krvi, i drugo, zahvaljujući njoj, stvaranje enzima koji utječu na metabolizam proteina, ugljikohidrata i masti u našem tijelu.
Ukoliko se u radu ovog tijela pojave problemi, narušava se funkcija normalne prerade hrane što, sa svoje strane, dovodi do razvoja velikog broja bolesti upalne ili onkogene prirode.
U slučaju kada se enzimska komponenta ovog organa počne proizvoditi u povećanoj količini, dijagnosticira se hiperfunkcija gušterače. Ova patologija je vrlo rijetka kod ljudi, a povezana je s kršenjem metabolizma ugljikohidrata u tijelu.
Najčešće, povećanje proizvodnje pankreasne sekrecije ukazuje na to da je osoba započela proces malignog tumora. Zato je vrlo važna rana dijagnoza u slučaju takvih patoloških promjena u funkcioniranju organa.
Kao što je već spomenuto, ovaj bič se dijagnosticira u izoliranim slučajevima, ali niko nije siguran od njegove pojave. Zato treba biti svjestan glavnih manifestacija koje ukazuju na razvoj patologije, što će vam pomoći da ne propustite prve alarmantne znakove i pravodobno se posavjetujete sa stručnjakom.
Gastroenterolozi, kao odgovor na pitanja ljudi o tome kako se hiperfunkcija pankreasa manifestira, obično primjećuju da su prve manifestacije koje karakteriziraju hipersekreciju pankreasa nespecifične.
Vrlo je teško sumnjati na nepravilnosti u radu organa, jer su to znakovi općih abnormalnosti u tijelu - povećanog umora, slabosti, lošeg stanja, stalne pospanosti i apatije. Primjećuju se i epizodni gubitak svijesti i konvulzije.
- Jutarnji gubitak orijentacije, izražen u poteškoćama u komunikaciji s drugima, o čemu svjedoče stereotipne fraze i pokreti.
- Gotovo neprestano prisutna psihomotorna napetost, podsjećajući na stanje opijenosti umjerene težine.
- Pojava konvulzivnih napadaja slična epileptičnim napadima, čija je karakteristična razlika što su duže.
U slučaju kada je hiperfunkcija gušterače, povezana u kliničkoj praksi sa vrlo opasnom bolešću inzulinoma, zloćudna, osoba ima znake onkologije - akutne bolove u trbušnoj šupljini, pretilost i stolicu.
- određivanje količine glukoze u organizmu na prazan stomak,
- određivanje količine inzulina u krvnoj plazmi, u tu svrhu se koristi jedna od najinformativnijih metoda - radioimunološka,
- krvni test za šećer s opterećenjem,
- određivanje proinsulina i C-peptida u krvi,
- provođenje funkcionalnih testova s postu.
Navedite svoj šećer ili odaberite spol za preporuke
Navedite starost muškarca
Navedite starost žene
Hiperfunkcija pankreasa - kliničke manifestacije i metode liječenja

Najčešća lokalizacija insulinoma je tumor koji dovodi do hiperfunkcije žlijezde
Simptomi dotične patologije mogu varirati ovisno o tumoru. U većini slučajeva početak bolesti je asimptomatski.Kako se lučenje hormona povećava s tkivom neoplazme, pacijent može osjetiti pospanost, umor, smanjene performanse, oštećenje pamćenja i pretilost. Volumetrijski procesi dovode do pojave svijetlog kompleksa znakova bolesti.
Pacijent otkriva:
- znojenje
- tahikardija
- pogoršanje orijentacije terena
- psihomotorna agitacija,
- umanjenje ukusa.
Masivni insulinomi često uzrokuju kritičnu hipoglikemiju (manju od 3 mmol / L). U tom slučaju pacijent gubi svijest, pada u komu i umire prilikom neblagovremenog pružanja medicinske njege.
Dijagnoza bolesti zasniva se na krvnoj pretrazi šećera, funkcionalnim testovima, instrumentalnim i hardverskim metodama (CT, MRI). Hirurško liječenje tumora u kombinaciji s hemoterapijskim ili zračenjem tehnikama.
Olakšanje napada hipoglikemije moguće je intravenskom primjenom glukoze ili obrokom bogatim ugljikohidratima. Ako je potrebno za stalno suzbijanje sinteze inzulina, koriste se farmakološka sredstva za korekciju.

Dijabetes melitus najčešća je manifestacija hipofunkcije pankreasa.
Glavna bolest koja se pojavljuje uz smanjenje lučenja pankreasa je dijabetes. Patologija nastaje zbog nedovoljne iskorišćenosti glukoze od strane somatskih ćelija, što dovodi do povećanja njegove koncentracije u krvi.
Manjak inzulina razvija se sa:
- gojaznost
- autoimune reakcije
- infekcije
- toksični efekti
- tireotoksikoza.
Jedan od prvih simptoma dijabetesa je žeđ. Pacijent može piti do 10 litara vode dnevno. Diureza se takođe prirodno povećava, što je drugi simptom bolesti. Pacijenti s dijabetesom skloni su prejedanju, ali čak i uz veliku količinu hrane, i dalje gube kilograme.
Kako se bolest razvija kod pacijenata, dolazi do oštećenja intimalnog krvožilnog sustava, što uzrokuje mnoge kliničke znakove (retinopatija, trofični čir, hromost, kvarovi unutrašnjih organa). Primjećuje se pad intenziteta zaštitnih reakcija tijela.
Uništavanje otočića Langerhansa i povezana hipofunkcija gušterače neizlječiva je bolest. Terapija se provodi u potpornom režimu. Pacijent je prisiljen primiti sintetički hormon u obliku injekcije kroz cijeli život.
Hipo i hiperfunkcija gušterače zahtijeva obavezan pregled i liječenje od endokrinologa. Recepti tradicionalne medicine ovdje nisu primjenjivi. Zato se kod prvih znakova bolesti preporučuje proći kompletan pregled i započeti tijek terapije indiciran za otkrivenu bolest.
Pojava takve bolesti povezana je s disfunkcijom nervnog sistema i hipoglikemijom (padom na minimalni nivo glukoze u tijelu).
Za borbu protiv ove bolesti potrebno je davati glukozu intravenski, što je u mogućnosti da normalizuje pacijentovo stanje i blokira simptome bolesti.

Hipofunkcija može dovesti do razvoja dijabetesa. U tom slučaju pacijent mora ubrizgati inzulin kako bi održao normalno funkcioniranje tijela. Pravovremeno liječenje hipo- i hiperfunkcije gušterače pomoći će u suočavanju sa bolešću i povećati šanse za brži oporavak.
Endokrini dio gušterače sposoban je da formira posebnu staničnu grupu, koja se obično naziva otočići Langerhansa. Akumulacija ćelija koje proizvode endokrine hormone je lokalizirano u repu žlijezde. Zahvaljujući ovoj grupi ćelija, gušterača može proizvesti tri vrste hormona:
- glukagon - povećava nivo glukoze u krvi,
- insulin - reguliše nivo glukoze,
- lipokain - reguliše metabolizam masti u jetri.
Poraz otočića Langerhansa može dovesti do hipofunkcije gušterače. Priroda ove lezije može varirati.
Ne zaboravite da su simptomi ove bolesti isključivo individualne prirode i da mogu varirati ovisno o stanju pacijenta. Smanjena funkcija pankreasa očituje se sljedećim glavnim simptomima:
- stalna žeđ, dehidracija,
- osjećaj suvoće i nelagode u ustima,
- često mokrenje (poliurija)
- brzo i drastično mršavljenje,
- osjećaj mučnine, povraćanja,
- bol lokalizovan u trbuhu
- umor i slabost,
- zbrka.
Takvi simptomi mogu dovesti do dijabetičke kome. Ako primjetite prisutnost gore navedenih simptoma i pogoršanje općeg stanja, tada odmah potražite pomoć stručnjaka.
Vrijedno je obratiti pažnju na činjenicu da visoka razina glukoze u krvi može dovesti do uništavanja nekih tkiva i krvnih žila. Ponekad ti procesi mogu dovesti do gangrene, sljepoće, poremećaja kardiovaskularnog sistema i šloga.
Hipofunkcija gušterače
Uz disfunkciju pankreasa, njegovo normalno funkcionisanje je poremećeno. Postoje dvije vrste takve disfunkcije - hipofunkcija i hiperfunkcija - stanje smanjenog i povećanog lučenja hormona od strane gušterače.
Hipofunkcija pankreasa patološko je stanje pri kojem gušterača ne proizvodi potrebnu količinu svojih hormona, posebno inzulina, a uzrokovano je uništenjem otočića Langerhans.
Promjene antigenih svojstava otočkih stanica mogu biti posljedica različitih faktora. Vodeći među njima je virusna infekcija, faktori okoliša, uključujući nervni stres i lošu prehranu. Uloga virusne infekcije dokazuje čestim otkrivanjem visokih titra antitijela na određene viruse kod pacijenata. Smatra se da su neki virusi vjerovatno uključeni u patogenezu hipofunkcije pankreasa i, posebno, njegov ekstremni oblik - dijabetes melitus tipa 1:
Postavite pitanje specijalistima i javite se
odgovor za 15 minuta!
- Coxsackie virus VZ i B4,
- Reovirusi tip 3,
- citomegalovirus,
- zaušnjaka
- kongenitalna rubeola
- encefalomiokarditis,
- infektivna mononukleoza.
Dijabetes tipa 1 kao ekstremni slučaj hipofunkcije pankreasa
Akutna hipofunkcija gušterače nije ništa drugo do dijabetes melitus tipa 1, što je autoimuna bolest. Šećerna bolest tipa 1 može biti izazvana virusnom infekcijom, kao i različitim faktorima stresa u okruženju na pozadini nasljedne predispozicije. Ovu vrstu dijabetesa karakteriše sezonalnost obolijevanja s povećanjem posljednje jeseni i zime (vrhunska incidencija se javlja u oktobru i januaru).
Kod dijabetesa tipa 1, težina i veličina gušterače su manje nego kod osoba bez dijabetesa ili kod pacijenata s dijabetesom tipa 2. Broj otočića, kao i količina inzulina izvađenog iz gušterače kod pacijenata s dijabetesom tipa 1 mnogo je manji u poređenju s normom.
U etiopatogenezi dijabetesa melitusa tipa 1 preporučljivo je razlikovati genetsku predispoziciju povezanu s određenim antigenima HLA leukocitnog antigena (humani leukocitni antigeni - humani leukocitni antigeni) koji je povezan sa genima imunološkog odgovora. Antigeni HLA sustava nalaze se na malom dijelu šestog autosomnog kromosoma, gdje je identificirano 5 lokusa: A, B, C, D, DR. Antigeni lokusa A, B, C nalaze se u svim jezgrovim ćelijama u tijelu, antigeni lokusa D (DR, DRW) - u B-limfocitima i makrofazima. Utvrđeno je da je genetska predispozicija za dijabetes tipa 1 povezana s antigenima HLA B8 i B15 (vjerovatnoća za razvoj bolesti je 2,5-3 puta veća nego u osoba bez ovih antigena, a istodobnom prisutnošću B8 i B15 rizik od bolesti raste 8-9 puta).
U bolesnika s dijabetesom tipa 2, distribucija antigena ne razlikuje se od one u općoj populaciji.Ispitivanje lokusa D pokazalo je da se prisutnost dijabetes melitusa tipa 1 uglavnom kombinira s prisustvom antigena DW3, DRW3, DR4 i DRW4, dok je antigen DRW2 marker relativno malog rizika od šećerne bolesti tipa 1 (izaziva zaštitni i zaštitni učinak).
Znakovi i simptomi
Klasični simptomi dijabetesa tipa 1 uključuju: poliurija (pretjerano mokrenje), polidipsija (pojačana žeđ), suha usta, polifagija (pojačana glad), umor i gubitak tjelesne težine.
Mnogi dijabetičari tipa 1 dijagnosticiraju se kada su prisutni s dijabetičkom ketoacidozom. Znakovi i simptomi dijabetičke ketoacidoze uključuju suhu kožu, ubrzano duboko disanje, pospanost, pojačanu žeđ, učestalo mokrenje, bolove u trbuhu i povraćanje. Oko 12% ljudi koji imaju dijabetes tipa 1 imaju kliničku depresiju.
Oko 6 posto ljudi koji imaju dijabetes tipa 1 imaju celijakiju, ali u većini slučajeva nema probavnih simptoma ili se pogrešno pripisuju lošoj kontroli dijabetesa, gastroparezu ili dijabetičkoj neuropatiji. U većini slučajeva celijakija se dijagnosticira nakon pojave dijabetesa tipa 1. Povezivanje celijakije s dijabetesom tipa 1 povećava rizik od komplikacija poput retinopatije i smrtnosti. To povezivanje može se objasniti zajedničkim genetskim faktorima, kao i upalom ili neuhranjenošću uzrokovanom neliječenom celijakijom, čak i ako se prvo dijagnosticira dijabetes tipa 1.
Neki ljudi sa dijabetesom tipa 1 imaju iznenadne i opetovane fluktuacije nivoa glukoze, koje se često javljaju bez očitih razloga, to se naziva „nestabilni dijabetes“ ili „labilni dijabetes“, a ponekad i „lomljivi dijabetes“, mada se taj termin više ne koristi. Rezultat takvih fluktuacija može biti nepravilna i nepredvidiva hiperglikemija, ponekad povezana s ketoacidozom, a ponekad s ozbiljnom hipoglikemijom. Krhki dijabetes javlja se ne češće nego kod 1% do 2% dijabetičara.
Nismo pronašli odgovor
na vaše pitanje?
Samo napiši što ti
treba pomoć
Liječenje hipofunkcije
Test urina koji pokazuje glukozu u krvi pomoći će vam da pratite vaš gušterača. Nakon prolaska analize potrebno je odmah započeti s liječenjem. Liječnik propisuje davanje umjetnog inzulina intravenski radi održavanja normalne razine glukoze u krvi.
Identifikacija glavnog uzroka hiperfunkcije žlijezde vrlo je važna za daljnje liječenje. Do hiperfunkcije može doći uslijed smanjenja glukoze u krvi. Kao odgovor na ovu pojavu, tijelo počinje dramatično povećavati proizvodnju inzulina, što na kraju nije sposobno neutralizirati.
Hiperfunkcija gušterače distribuira se prema spolu, jer je ova bolest mnogo češća kod žena nego kod muškaraca. Razlog ove pojave je diferencijacija endokrinog sistema, kao i posebne karakteristike ženskog tela (bolest može napredovati u kraćem vremenskom intervalu, ali u velikom obimu).
Poznato je da hipoglikemija potiče od hiperfunkcije pankreasa.
Da biste mogli pratiti prve simptome bolesti, morate biti posebno pažljivi u pogledu:
- dijeta
- opšte stanje organizma,
- nivo glukoze u krvi.

Kako se manifestuje hiperfunkcija pankreasa?
Simptomi ove bolesti nisu izraženi. Upravo zbog toga pacijentima je teško primijetiti bilo kakve promjene u dnevnom ritmu života, a još više konzultirati se s liječnikom. Početni znakovi povećanja glukoze više su poput normalnog umora i nervoznih iskustava. Sa hiperfunkcijom pankreasa, razvija se:
- opći umor i slabost tijela,
- nerazuman umor,
- pospanost, gubitak snage,
- stanje apatije
- grčevi nogu i ruku
- nesvijest.
Što prije pravilno odgovorite na simptome hiperfunkcije gušterače, to će brži, efikasniji i efikasniji tretman biti. Nedostatak pravodobnog lečenja hiperfunkcije pankreasa dovodi do nepopravljivih posledica, do zaustavljanja vitalnih funkcija organizma.
Simptomatologija ove bolesti s vremenom postaje sve izraženija, pacijent počinje doživljavati veliku nelagodu, uslijed čega mu je poremećen uobičajeni način života.
Savjet: cijenite i zaštitite svoje zdravlje, obavezno posjetite stručnjake za zakazane preglede, uključujući i popis dodatnih testova. To će značajno povećati vjerojatnost brzog oporavka.
Bolesti sa hiperfunkcijom gušterače mogu biti vrlo ozbiljne.
Dijagnoza bolesti zaključuje se u nekoliko faza, što omogućava ljekaru u svakoj od njih da dobije opsežne informacije o stanju određenog organa i tijela u cjelini. Dijagnoza bolesti je:
- određivanje nivoa glukoze,
- određivanje nivoa insulina,
- određivanje nivoa proinzulina,
- funkcionalni test koji se uzima nakon svakodnevnog posta,
- računarska tomografija određenih područja pacijentovog tijela.
Kako izliječiti hiperfunkciju gušterače?
Akutni napadi bolesti se, po pravilu, neutraliziraju zbog unošenja glukoze intravenski.

Pacijent ima pravo odbiti ovu metodu i početi uzimati sve izvore glukoze tijekom oštrog pogoršanja.
Hiperfunkcija gušterače može biti praćena pojavom tumora na ovom organu. U takvoj situaciji liječenje bolesti sastoji se u hirurškoj intervenciji i uklanjanju neoplazme.
Ali nemojte zaboraviti da se takav konzervativni tretman smatra manje učinkovitim, za razliku od pravovremenog uklanjanja tumora.
Uzroci bolesti
- greške u liječenju dijabetesa. Injekcija inzulina radi se na prazan stomak ili je stopa lekova previsoka,
- insulomi - tumori izazvani hormonima. Te neoplazme nisu zloćudne, ne formiraju metastaze,
- tumori mozga.
- gubitak svijesti
- opća slabost
- manifestacije apatije,
- grčevi u udovima
- stalna pospanost.
- Velike količine inzulina.
- Razvoj insuloma.
- Pojava tumora mozga.
Kratke informacije o paratireoidnim žlijezdama i njihovim funkcijama

Hiperparatiroidizam, simptomi i liječenje kod žena, sekundarni hiperparatireoidizam, hiperkalcemijska kriza uvjeti su s kojima se pacijenti često susreću. Ali prije nego što shvatite uzroke i simptome bolesti, vrijedno je razmotriti neke anatomske značajke ljudskog tijela.
Većina ljudi ima dva para paratireoidnih žlijezda, koji se obično nalaze na stražnjoj površini štitne žlijezde (ponekad su čak uronjeni u njeno tkivo). Usput, 15-20% stanovništva ima od 3 do 12 žlijezda. Njihov broj i lokacija mogu se razlikovati. Žlijezde su male, nekoliko milimetara, teške od 20 do 70 mg.
Paratiroidne žlezde luče aktivnu biološku supstancu, naime paratireoidni hormon, koji reguliše metabolizam fosfora i kalcijuma u tijelu. S nedovoljnom količinom kalcijuma u krvi, hormon započinje proces svog oslobađanja iz kostiju, poboljšava apsorpciju ovog minerala u crevnim tkivima, a takođe smanjuje količinu koja se obično izlučuje urinom. Paratiroidni hormon takođe povećava oslobađanje fosfora iz tijela.
Šta je hiperparatiroidizam? Epidemiologija

Hiperparatiroidizam je bolest kod koje dolazi do povećanog lučenja paratireoidnih žlezda. Ovo je hronična bolest endokrinog sustava koja je često povezana s hiperplazijom samih žlijezda ili stvaranjem tumora u njihovim tkivima.
Korisni članak? Podijelite vezu
Vrijedi reći da se simptomi hiperparatiroidizma kod žena bilježe tri puta češće nego kod jačeg spola. Danas se patologija smatra vrlo uobičajenom. Ako govorimo o endokrinim bolestima, tada hiperparatiroidizam po prevalenciji zauzima treće mjesto (nakon hipertireoze i šećerne bolesti).
Patološke promjene usljed bolesti
Kao što je već spomenuto, s povećanjem razine paratireoidnog hormona u krvi, dolazi do kršenja metabolizma kalcija u tijelu - ovaj mineral počinje se isprati iz kostiju. Istovremeno, nivo kalcijuma u krvi raste. Skeletno koštano tkivo zamjenjuje se vlaknastim tkivom, što, naravno, dovodi do deformacije potpornog aparata.
Simptomi hiperparatiroidizma povezani su ne samo s kršenjem strukture kostiju. Povećavanje nivoa kalcijuma u krvi često dovodi do stvaranja kalcifikacija u tkivima unutrašnjih organa. Prije svega, vaskularni zidovi i bubrezi pate od pojave takvih neoplazmi. Osim toga, na pozadini kalcijuma, dolazi do povećanja krvnog pritiska, pojačanog lučenja u želucu (često dovodi do ulceracija) i poremećenog provođenja u živčanim tkivima, što je praćeno poremećenom memorijom, slabošću mišića i depresivnim stanjima.
Hiperparatiroidizam: simptomi i uzroci primarnog oblika

U modernoj klasifikaciji razlikuje se nekoliko grupa ove patologije. Često se pacijentima dijagnosticira primarni hiperparatiroidizam. Njeni simptomi povezani su s primarnim oštećenjem žlijezda, a u 85% slučajeva uzrok razvoja bolesti je adenom (benigni tumor).
Znatno rjeđe se prilikom dijagnoze otkriju više tumora. Rijetko, razlog sekrecije je rak koji se u većini slučajeva razvija nakon ozračenja vrata i glave. Početne faze bolesti prate nespecifični znakovi - slabost, umor, pospanost, razdražljivost. Zato pacijenti rijetko traže pomoć. Bolest se može razviti tokom godina. Prema statistikama, primarni oblik bolesti u većini slučajeva razvija se kod žena na pozadini menopauze, kao i u starijih ljudi.
Sekundarni oblik bolesti i njegove karakteristike
Sekundarni hiperparatiroidizam je bolest koja se razvija primarno sa zdravim žlijezdama. Pojačano lučenje paratireoidnog hormona događa se u pozadini smanjenja nivoa kalcijuma u krvi što je obično povezano s drugim patologijama.
U većini slučajeva hipokalcemija je povezana ili s teškom kroničnom bubrežnom bolešću, ili sa malapsorpcijom hranljivih sastojaka (uključujući kalcijum) po crevnim zidovima. Nivo paratireoidnog hormona raste nakon resekcije želuca, kao i na pozadini hemodijalize. Uzroci uključuju rahitis i teška oštećenja jetre koja su praćena kršenjem metabolizma vitamina D.
Uzroci
Postoje tri globalna uzroka razvoja povećane endokrine funkcije pankreasa:
- Pogreške u taktikama liječenja dijabetes melitusa ili liječenja: predoziranje inzulina ili njegovo unošenje na prazan stomak.
- Tumor gušterače - insuloma. Ovo je opšti koncept koji objedinjuje sve neoplazme s otočića Langerhans. Uključuje razvoj inzulina, glukagonoma, gastrinoma, somatostatinoma i drugih. Najčešće se razvija inzulinoma, ali izuzetno je rijedak među populacijom - 1 slučaj na 250 hiljada ljudi godišnje. Preostali insulomi javljaju se s još nižom frekvencijom.
- Tumori sa lokalizacijom u mozgu.
Najčešće različite vrste ćelija sudjeluju u razvoju i rastu insuloma. Oko 60% tumora proizvodi inzulin, ali izlučivanje gastrina, somatostatina, polipeptida pankreasa može preovlađivati. Insloma se razvija kao adenom, benigna neoplazma ili kao adenokarcinom, maligni, brzo napredujući tumor.U potonjem slučaju smrtni ishod moguć je zbog komplikacija koje nastaju uslijed izlaganja u tijelu velike količine inzulina i širenja tumora.
Prema statističkim podacima, među onima kojima je dijagnostikovan insulin, otkrivaju se:
- 80% - benigni adenomi,
- 9% - sa znakovima zloćudnosti,
- 11% su maligni adenokarcinomi.
Tumor se razvija u dobi od 35-50 godina, 2 puta je vjerojatnije da će biti otkriven kod žena nego kod muškaraca, kod djece se gotovo nikada ne javlja. Nije nasledna bolest.
Vrste inzulina
- Insulinoma - Ovo je insuloma sa povećanom proizvodnjom inzulina (kada su u proces uključene samo β-ćelije pankreasa). U slučaju insulinoma: 70% je adenom, 30% je adenokarcinom.
- Glucagon (vrsta insuloma) izuzetno je rijetka. Potječe iz α-stanica gušterače, a njihovim rastom se razvija šećerna bolest sa svim svojim znakovima. Objašnjava to činjenica da glukagon svojom prekomjernom sekrecijom može značajno povećati razinu šećera u krvi, razbijajući zalihe glikogena u mišićima i jetri. Tumor je sklon malignosti, nakon čega stječe nekontrolirani rast.
- Gastrinoma iz g-ćelija koje proizvode gastrin. Hormon utječe na stanje želuca. U 90% pacijenata manifestuje se kao teška lezija želuca u obliku Zollinger-Ellison sindroma (ulcerogeni sindrom). Otkriva se kod muškaraca od 50 godina. On je najviše zloćudan (u 70%) među tumorima pankreasa. Klinički simptomi su čir i proliv. Nenormalno visoke razine gastrina stimuliraju parietalne stanice. Stvara se velika količina želučanog soka s velikim sadržajem klorovodične kiseline, što uzrokuje stvaranje peptičnih čireva.
- Somatostatin - tumor iz δ-ćelija pankreasa. Najrjeđi među insulomima. Somatostatin, proizveden u prekomjernim količinama, inhibira lučenje hormona rasta (STH - hormon rasta, proizveden u hipofizi), tirotropni (hormon štitnjače), inzulin, glukagon, gastrin. Edukacija je sklona višestrukim metastazama (u 74%), genetski je poremećaj. Klinika je raznolika, nema određene slike (žučna kamenačka bolest nastaje zbog antispazmodijskog učinka somatostatina na glatke mišiće žučnog mjehura, dijabetes melitusa, anemije, proljeva s brzom dehidracijom, gubitka kilograma). Oštar pad STH (hormona rasta) dovodi do blokiranja unosa glavnog hormona timusa (drugi naziv je timusna žlijezda) - timozina. Utječe na metabolizam kalcija i neuromuskularni prijenos. U djetinjstvu to usporava seksualni razvoj i rast djeteta.
Primarni simptomi bolesti
Simptomi patologije ovise o učestalosti izlučivanja određenog hormona. Najčešće se povećava proizvodnja inzulina.
Klinička slika je individualna, ali ima niz poremećaja u stanju po kojem se može sumnjati na patologiju. Ovo je Whipple Triada - simptomi povezani sa padom šećera u krvi:
- Spontana hipoglikemija (nizak šećer se utvrđuje nakon noćnog sna, napornog rada ili nakon gladi uz gubitak svijesti).
- Autonomne manifestacije (pojačano znojenje, oštra slabost i drhtanje u tijelu, palpitacije, tjeskoba, strah, mučnina, vrtoglavica, povraćanje, osjećaj jake gladi, u težim slučajevima - koma).
- Brzo poboljšanje nakon primjene glukoze.
Vremenom se pridružuju neurološki simptomi, oštećenje sluha i vida. Češće se pojavljuju:
- dezorijentacija ujutro,
- dugotrajni konvulzivni napadi nalik epileptičnim,
- vegetativni poremećaji napreduju i postaju učestaliji: hiperhidroza (pretjerano znojenje), jaka slabost, crvenilo lica, letargija, povišeni krvni pritisak (BP), napadi tahikardije ili aritmije,
- psihomotorna uznemirenost nekoherentnim govorom i beznačajnim pokretima, slično stanju opijenosti,
- oslabljena svijest do kome.
Bolest je opasna jer u početnim fazama nema specifičnih simptoma. Stanje podseća na duboki umor, astenski sindrom ili se javlja kao vegetovaskularna distonija. U mnogim se slučajevima klinika razvija postepeno: pojavljuje se distrakcija, nedostatak koncentracije, ponekad se osoba ne može koncentrirati i pravilno odgovoriti na jednostavno pitanje.
U budućnosti, kako nivo šećera u krvi pada, pojavljuju se slučajevi psihomotorne agitacije (bacanje, besmislena pretraga, nekoordinirani pokreti, nemogućnost komuniciranja). Pojavljuju se elementi zbrke svijesti s dezorijentacijom orijentacije, koji postaju sve češći i progresivniji, stanja koja nalikuju snu: osoba odlazi negdje ili izvršava radnje neobjašnjive i nesvjesne. Vegetativni napadi takođe mogu postati učestaliji: nagli porast krvnog pritiska na visoki broj, srčani udari, znojenje. Stanje prati suha usta, mučnina, povraćanje. Nakon godinu dana razvijaju se nepovratne promjene u psihi zbog čestih epizoda hipoglikemije.
Unatoč čestim napadima gladi, pretilost se može razviti među njima zbog prekomjerne prehrane. U većini slučajeva s produljenim tokom bolesti dolazi do iscrpljenosti i atrofije mišića.
Pogoršanje bolesti
Uz hiperfunkciju gušterače povezanu sa povećanom proizvodnjom inzulina, javljaju se hipoglikemijska stanja i koma. Pogoršanje povezano sa niskim šećerom u krvi ne odvija se uvijek postepeno. To se često događa iznenada i manifestuje se stuporom, konvulzijama ili akutnim oblikom psihoze.
Znakovi početne faze su akutna glad, drhtanje ruku, autonomni poremećaji. Ako odmah ne zaustavite razvoj hipoglikemije s ugljikohidratima (hrana ili glukoza), napad će se nastaviti razvijati. Pojaviće se:
- obilno znojenje,
- drhtanje u tijelu
- diplopija (dvostruki vid)
- fiksni pogled
- hemiplegija.
Možda razvoj mentalnog stanja nalik alkoholnoj intoksikaciji: nemogućnost plovidbe, halucinacije. Ako se stanje ne normalizuje, dolazi do povraćanja, konvulzivnog sindroma sa kloničnim i toničnim konvulzijama, konfuzije, kome. Ponovljeni napadi dovode do degradacije ličnosti.
Simptomi hronične hipoglikemije
Hronična hipoglikemija očituje se slabošću, apatijom, osjećajem bezrazložnog umora, slabosti, stalne pospanosti tokom uobičajenog režima spavanja, glavobolje i nemogućnosti koncentracije. Simptomi su blagi, klinička slika podseća na hipotireozu. Obično pacijent ne odlazi liječniku, početak bolesti se preskoči. Patologija postaje hronična. Svaki simptom se vremenom povećava.
Predstojnici hipoglikemijskog napada su znojenje, drhtanje, tjeskoba, palpitacije, pad krvnog pritiska, jak osjećaj gladi. Stanje se može prekinuti uzimanjem glukoze.
Simptomi hipofunkcije
Manifestacija smanjene funkcije pankreasa je dijabetes. Karakteriziraju ga:
- stalno suha usta
- intenzivna žeđ
- poliurija (velika količina urina)
- gubitak kilograma
- stalni umor i slabost.
Ako se ne provede adekvatno liječenje ili se dijeta prekrši, bolest napreduje, razvijaju se komplikacije: gotovo svi organi i sustavi su pogođeni. Pogotovo su pogođeni bubrezi, oči (može se pojaviti slepilo), kardiovaskularni i nervni sistem, poremećena je dostava krvi u noge, razvija se dijabetičko stopalo, razvija se gangrena. Najopasnija komplikacija je dijabetička koma.
Dijabetes melitus sa hipofunkcijom inzulina, uzimajući u obzir mehanizam oštećenja, dijeli se na 2 vrste:
- inzulinski ovisan (tip I) - uzrokovan razaranjem β-stanica, karakteriziran apsolutnim nedostatkom inzulina (u 10% bolesnika),
- ne-inzulinski ovisan (tip II) - razvija se kod pretilih ljudi, s fizičkom neaktivnošću, stresom, postojećom genetskom predispozicijom, povezan je s oslabljenom osjetljivošću inzulinskih receptora.
Hipofunkcija hormona
Hipofunkcija hormona s oštećenjem gušterače promatra se češće i manifestuje se kršenjem proizvodnje inzulina, kao rezultat - dijabetes melitusom. Trenutno se proučava struktura i svojstva inzulina, on se sintetiše i široko koristi u liječenju ove patologije. To omogućava produljenje života pacijenata. Ali pacijenti moraju uzimati zamjensku inzulinsku terapiju i cijeli život slijediti posebnu dijetu.
Dijagnostičke metode za disfunkciju pankreasa
Ako se sumnja na disfunkciju gušterače, neophodan je temeljit pregled. Od laboratorijskih metoda propisane su za insulinoma:
- krv i urin testovi na šećer,
- ako je potrebno - dodatni stres testovi ugljikohidratnim doručkom, inzulinom,
- prilikom spontanog napada insulinoma određuje se nivo inzulina u krvi.
Koriste se funkcionalne metode:
- Ultrazvučni OBP i ZP - za otkrivanje tumora i promjena u susjednim organima, ako postoje,
- CT skeniranje - ako imate dvojbe prilikom provođenja ultrazvučne pretrage.
Kada dijagnosticirate glukanome:
- krv i šećer u urinu
- glukagon u krvi.
- natašte krvi za gastrin,
- Rendgenski i endoskopski pregled za otkrivanje čira na sluzokoži želuca i creva,
- želučane kiselosti.
Lokacija tumora se određuje standardno, kao i kod insulinoma.
Liječenje bolesti
Tumori (insuliomi) liječe se hirurškim putem sljedećim metodama:
- enukleacija - uspješno se koristi u ranim fazama bolesti,
- distalna pankreatktomija,
- laparoskopija.
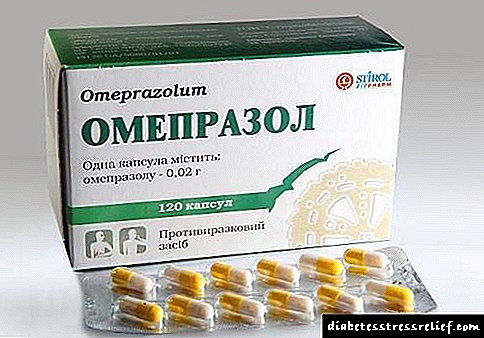
Gastrinum se liječi lijekovima koji suzbijaju lučenje klorovodične kiseline:
- PPI (inhibitori protonske pumpe) - Pantaprazol, Rabeprazol, Omeprazol,
- Blokatori receptora H2 - cimetidin, ranitidin, famotidin.
U težim slučajevima koristi se operacija - gastrektomija.
Za liječenje hipofunkcije, koja se očituje niskim šećerom u krvi, prehranom ugljikohidratima, potrebno je unošenje glukoze, u dijagnostici tumora - hirurško liječenje, tečaj kemoterapije. Moguće je propisati lijekove za suzbijanje inzulina - diazoksid, oktoreotid i hormon gušterače - glukagon. Lijekovi za snižavanje inzulina pogoršavaju egzokrino djelovanje gušterače, pa se istovremeno preporučuje enzimska terapija.
U liječenju šećerne bolesti koristi se inzulin, lijekovi za snižavanje šećera, stroga dijeta - tablica broj 9 prema Pevznerovoj. Kada se propisuje inzulin, pacijenta se uči da koristi posebnu tablicu u kojoj se navodi sadržaj ugljikohidrata u proizvodima, broj konvencionalnih jedinica kruha, pomoću kojih se može izračunati potrebna doza inzulina za pothranjenost.
Šta se razvija kod hipofunkcije i hiperfunkcije gušterače?
Hipoglikemija je glavna manifestacija sekretorne hiperaktivnosti u tkivu organa.
Razvoj ove patologije u većini slučajeva nastaje zbog kvara nervnog sistema, kao i smanjenog nivoa glukoze u ljudskoj krvi.
Svaku vrstu funkcionalne neispravnosti žlijezde treba razmatrati pojedinačno.
Gušterača - organ koji obavlja egzokrinu i intracekretornu funkciju
Tercijarni oblik bolesti
Tercijarni hiperparatiroidizam javlja se kod pacijenata koji su podvrgnuti transplantaciji bubrega, a transplantacija je bila uspješna.
Kao što je već spomenuto, bolest bubrega često je praćena povećanjem razine paratiroidnih hormona. Činjenica je da su takve patologije praćene pojačanim izlučivanjem kalcijuma iz tijela. Produljena hipokalcemija može dovesti do trajnih promjena paratireoidnih žlijezda.Čak i nakon potpune obnove bubrežnih parametara, pacijenti i dalje imaju poremećaj rada žlijezda i pojačano lučenje paratireoidnog hormona.
Komplikacije hormonske disfunkcije
Ako se smanji funkcija gušterače, smanjuje se proizvodnja inzulina i razvija dijabetes, u nedostatku odgovarajućeg liječenja ili kršenja prehrane, bolest napreduje. Nastaju komplikacije kod kojih su pogođeni sudovi i tkiva gotovo svih organa i sistema. Bubrezi, oči (može se pojaviti sljepoća), kardiovaskularni i živčani sustav su jako pogođeni, dovodi se do krvotoka u nogama, razvija se dijabetičko stopalo, razvija se gangrena. Najozbiljnija komplikacija je dijabetička koma.
Nemoguće je potpuno izliječiti disfunkciju gušterače, ali pravovremenim liječenjem i ranim terapijskim ili kirurškim liječenjem moguće je poboljšati kvalitetu života, a u nekim slučajevima i održavati ga.
Klinička slika s hiperparatiroidizmom

Simptomi hiperparatiroidizma su razni, jer pogađa mnoge organe. Štoviše, klinička slika ovisi o raznolikosti bolesti, stadijumu njenog razvoja, prisutnosti popratnih patologija, dobi, pa čak i spolu pacijenta.
Prvi simptomi su obično nespecifični. Pacijenti primjećuju pojavu letargije i slabosti, smanjenje apetita, periodičnu pojavu mučnine. Postoji i bol u zglobovima. Budući da porast nivoa kalcijuma mijenja prijenos živčano-mišićnog impulsa, pacijenti osjećaju i bolove u mišićima - tako se razvija i hiperparatiroidizam. Simptomi starijih pacijenata po pravilu uključuju mišićnu slabost. Pacijentima je teško ustati se sa stolice, posrću dok hodaju, često padaju.
Zbog slabosti mišića stopala, često se razvijaju ravna stopala, bolovi u nogama prilikom hodanja. Zbog oštećenja bubrežnih tubula mogući su drugi poremećaji, naročito povećanje količine mokraće. U teškim slučajevima pacijenti dramatično gube na težini zbog slabog apetita i dehidracije. Manjak tečnosti u organizmu utiče na stanje kože - ona postaje suva, dobija zemljanu boju. Gubitak kalcijuma često dovodi do labavljenja i gubitka zdravih zuba.
Kosti stalno gube kalcijum i fosfor. Štoviše, na pozadini ove tegobe opaža se aktiviranje osteoklasta, ćelija koje su sposobne da rastvaraju kosti. Posljedica povećanja razine paratiroidnih hormona je progresivna osteoporoza.
Zbog smanjenja gustoće kostiju, prelomi nisu rijetkost kod pacijenata. Štaviše, čak i mali fizički napor ili šok mogu ozlijediti kost. Kosti često ne rastu zajedno, formirajući takozvane "lažne zglobove". Primjećuju se i deformacije skeleta, posebno kralježnice (kifoza, skolioza), grudnog koša i zdjelice. To, naravno, utiče na dobrobit i mobilnost osobe. Hiperparatiroidizam je često praćen taloženjem kristala mokraćne kiseline u zglobovima (giht).
Višak kalcijuma utiče na rad bubrega. Često unutar pielokalicealnog sistema formiraju se kamenje u obliku koralja. U nedostatku liječenja, često se razvije zatajenje bubrega, što je, nažalost, nepovratno - pacijentu je često potrebna transplantacija bubrega.
Bolest utječe na probavni trakt. Pacijenti se žale na smanjeni apetit, nadutost, zatvor, mučninu i bolove u trbuhu. Uz višak kalcijuma u krvi, nije isključeno stvaranje kamenja u žučnom mjehuru i gušterači, što dovodi do razvoja holecistitisa i pankreatitisa. Usput, simptomi hiperparatiroidizma kod žena često se pogoršavaju tokom trudnoće, što je vrlo opasno ne samo za majku, već i za bebu.

Povećanje nivoa kalcijuma utiče na funkcionisanje nervnog sistema i često izaziva mentalne promene.Pacijenti mogu primijetiti apatiju, anksioznost i ponekad depresiju različite težine. Pojavljuju se pospanost, oslabljeno pamćenje i kognitivne sposobnosti. U najtežim slučajevima, bolest je praćena konfuzijom i akutnim psihozama.
Često roditelje zanimaju pitanja o tome kako izgleda hiperparatiroidizam u djece. Simptomi, liječenje i komplikacije u ovom slučaju su isti. Ali ako govorimo o primarnom obliku bolesti, onda je to obično povezano s genetskom nasljednošću. Ako se bolest pojavila u prvim mjesecima ili godinama života, primjećuje se zastoj u fizičkom i mentalnom razvoju djeteta.
Hiperparatiroidizam: dijagnoza
U ovom slučaju izuzetno je važna dijagnostika. Simptomi hiperparatiroidizma rastu polako, a ponekad i potpuno izostaju. Zbog toga se za početak provode laboratorijske pretrage krvi i urina. Tijekom ispitivanja u uzorcima krvi, možete primijetiti porast razine kalcija i smanjenje količine fosfata. Kada se analizira urin, otkriva se povećana količina oba elementa. Ovo se istraživanje provodi dva puta - ako daju iste rezultate, provodi se krvna pretraga na paratiroidni hormon.

Povećanje nivoa hormona ukazuje na prisutnost hiperparatiroidizma, ali važno je ne samo utvrditi prisustvo bolesti, već i utvrditi njen uzrok. Prvo se radi ultrazvučni pregled koji stručnjaku pomaže da vidi povećanje veličine paratireoidne žlijezde ili prisutnost tumora. Uz to se rade magnetska rezonanca i računalna tomografija - ti postupci daju preciznije informacije.
Obavezno pregledajte bubrege i skeletni sistem da biste utvrdili ima li pacijent komplikacije.
Hiperkalcemijska kriza i njeno liječenje
Hiperkalcemijska kriza je akutno stanje koje se razvija pri naglom povećanju nivoa kalcijuma u krvi. Takva patologija dovodi do opasnog oštećenja tijela i u 50-60% slučajeva dovodi do smrti.
Srećom, kriza se smatra rijetkom komplikacijom hiperparatiroidizma. Različiti faktori mogu ga izazvati, uključujući infekcije, masne prijelome kostiju, infekcije, intoksikacije. Faktori rizika uključuju trudnoću, dehidraciju i upotrebu određenih lijekova, uključujući proizvode koji sadrže kalcijum i vitamin D, tiazidne diuretike. Bolesnici s hiperparatiroidizmom trebaju pažljivo nadzirati svoju prehranu, isključujući hranu s visokim sadržajem kalcijuma i vitamina D. Najmanje ulogu u razvoju krize igra nedostatak adekvatne terapije i pogrešna dijagnoza.
Hiperkalemička kriza razvija se naglo. Prvo, pacijenti imaju poremećaje u probavnom sistemu, uključujući i akutne oštre bolove u trbuhu, intenzivno povraćanje. Primjećuje se povećanje tjelesne temperature. Pacijenti se žale na bolove u kostima i slabost mišića. Pojavljuju se i poremećaji iz nervnog sistema, počevši od depresije i depresije, završavajući psihozama. Koža bolesne osobe postaje suha, pojavljuje se svrab.
Zbog poremećaja krvarenja, moguće je razviti DIC. Možda razvoj šokovnog stanja. Pacijent umire kao posljedica srčanog zastoja ili paralize respiratornih mišića.
Načini liječenja hiperparatiroidizma

Već smo se pozabavili pitanjima o tome šta je hiperparatiroidizam. Simptomi i liječenje u ovom su slučaju usko povezani. Ako govorimo o primarnom obliku bolesti povezanom s stvaranjem tumora, tada je moguće kirurško uklanjanje neoplazme. Operacija se ne provodi uvijek. Činjenica je da se bolest može razvijati desetljećima, a da pacijentu ne nanese određene neugodnosti. Da i uglavnom pate od toga stariji ljudi, što stvara dodatne poteškoće.
Odluku o potrebi operacije donosi liječnik.Smatra se da je operacija potrebna uz snažno povećanje nivoa kalcijuma u krvi (više od 3 mmol / l) i ozbiljno narušavanje funkcije bubrega. Indikacije za postupak su kamenje u izlučujućem sistemu, značajan gubitak kalcijuma zajedno s urinom, povijest hiperkalcemijske krize, kao i jaka osteoporoza.
Ako je liječnik odlučio da ne obavi uklanjanje tumora ili žlijezde (njegovom hipertrofijom), pacijente i dalje treba redovito pregledavati - važno je provoditi studije bubrega i koštanih aparata barem 1-2 puta godišnje. Važno je stalno praćenje kalcija i krvnog pritiska u krvi.
Što se tiče sekundarnog oblika, liječenje hiperparatiroidizma se svodi na eliminiranje primarnih bolesti. Manjak kalcijuma u krvi može se eliminirati medicinski - pacijentima se propisuju lijekovi koji sadrže ovaj mineral, kao i vitamin D. U slučaju da uzimanje lijekova ne daje očekivani učinak, može se izvršiti kirurška ekscizija dijelova žlijezde.
Pseudohiperparatiroidizam i njegove karakteristike
Savremena medicina poznata je i po takozvanom pseudohiperparatiroidizmu. To je prilično rijetka bolest koja je praćena istim simptomima. Ipak, patologija nije povezana s radom većine paratireoidnih žlijezda.
Pacijent ima maligne novotvorine koje se mogu lokalizirati u bubrezima, plućima, mliječnim žlijezdama i drugim organima. Ovi tumori sadrže ćelije koje su sposobne proizvesti aktivne tvari slične u svom mehanizmu djelovanja na paratireoidni hormon. S takvom bolešću primjećuje se porast razine kalcijuma u krvi uslijed otapanja koštanog tkiva. Ovo je izuzetno opasna bolest koja može dovesti do smrti.
Predviđanja za pacijente
Sada znate kako se razvija hiperparatiroidizam. Simptomi i liječenje kod žena, posebno tijek bolesti u djece su važna pitanja. Ali na koje se prognoze može računati? Rezultati ovise o tome u kojoj fazi razvoja je bolest otkrivena.
Ako govorimo o ranom primarnom hiperparatireoidizmu, onda je, uz pravovremeno liječenje, prognoza povoljna. Simptomi iz unutrašnjih organa i nervnog sistema nestaju nakon nekoliko tjedana. Koštana struktura može se obnoviti za nekoliko godina. U naprednim slučajevima pacijenti mogu zadržati skeletne deformacije koje utječu na kvalitetu života, ali nisu opasne.
Ako dođe do oštećenja bubrega, čak i nakon operacije bubrežni zastoj može napredovati. U svakom slučaju, trebali biste pažljivo nadzirati svoje dobrobit i podvrći se preventivnim liječničkim pregledima.
Nadbubrežne žlezde su upareni organ ljudskog endokrinog sistema. Najčešći problemi povezani sa njihovim kršenjem su hipofunkcija i hiperfunkcija. U prvom slučaju upareni endokrini žlijezde gube sposobnost sintetizacije dovoljne količine hormona, a u drugom, naprotiv, stvaraju previše.
Šta su nadbubrežne žlezde?
Ovaj endokrini organ je mali par žlijezda koji se nalazi neposredno iznad gornjih dijelova bubrega. Desna nadbubrežna žlijezda je u obliku trokuta, a lijeva je polumjesec.
Hormoni koje proizvodi ovaj upareni organ ulaze u krvotok i važni su za život tijela. Svaka nadbubrežna žlijezda sastoji se od dva različita dijela: unutarnjeg moždanog i vanjskog kortikalnog sloja. Određene okolnosti mogu dovesti do poremećaja funkcioniranja ovih žlijezda kako u smjeru opadanja aktivnosti, tako i povećanja.
Klasifikacija nadbubrežne hiperfunkcije
Korteks ovih uparenih žlijezda sastoji se od moždanog sloja, mrežnice, glomerularne i snopne zone. Svaki nadbubrežni korteks proizvodi hormone. Sljedeći poremećaji mogu dovesti do poremećaja u njihovom funkcioniranju:
- višak mineralokortikoida koji kontroliraju broj elektrolita u krvi,
- adrenalni hipendrondrogenizam,
- prekomjerni kateholamin, koji nastaju iz malignog tumora ili pod stresom,
- višak glukokortikoida, koji je odgovoran za održavanje normalnog krvnog pritiska, imuniteta i metabolizma.

Nadbubrežne žlijezde: hiperfunkcija i hipofunkcija
Upareni organ endokrinog sistema obilno se opskrbljuje krvlju. Bez njegove aktivnosti život je nemoguć. Na primjer, životinja umre nekoliko dana nakon uklanjanja nadbubrežne žlijezde.
Hiperfunkcija i hipofunkcija ozbiljan su poremećaj u tijelu. Pad aktivnosti nadbubrežne žlijezde je primarno i sekundarno. Primarni oblik nastaje tokom destruktivnih ireverzibilnih procesa u kortikalnoj supstanci žlijezda, a sekundarni nastaje zbog kršenja hipotalamo-hipofiznog sistema.
Glavni simptom nadbubrežne insuficijencije je pigmentacija kože. Počinje tamniti, u pravilu, u sljedećim dijelovima tijela: vratu, rukama i licu.
Hiperfunkcija nadbubrežne kore je povreda aktivnosti organa, praćena kod djece ranom pojavom spolnih hormona. Sve to može dovesti do preranog puberteta. Opisani su slučajevi kada su dječaci starosti 4-6 godina imali seksualnu želju, brada je rasla, a genitalije dostigle veličine, kao u odraslih.
Hiperfunkcija nadbubrežne žlijezde uz povećanu proizvodnju glukokortikoida može se javiti tumorima, što provocira razvoj Itsenko-Cushingova sindroma. Ovo je prilično ozbiljna bolest.
Hiperfunkcija nadbubrežne žlijezde, kao i hipofunkcija, najčešće ukazuju na prisutnost ozbiljne patologije u tijelu, zato nemojte zanemariti prve znake bolesti, ali je bolje konzultirati stručnjaka.

Pankreasni hormoni
hiperfunkcija insulina pankreasa
Endokrini dio gušterače formira 3 hormona:
Inzulin je odgovoran za sintezu glikogena i povezan je s oksidacijom šećera u mišićima. Kad otočići Langerhansa prestanu funkcionirati, koncentracija šećera u krvi naglo raste. Ovo stanje se naziva hiperglikemija.
Kad se šećer pojavi u urinu, nastaje glukozurija. Ako se njegova koncentracija u krvi smanji, razvija se hipoglikemija. Regulacija lučenja hormona vrši se neuro-humoralnim i neuronskim mehanizmima.
Glukagon je antagonist inzulina. To prati razvoj hiperglikemije, smanjuje koncentraciju glikogena u jetri. Lipokain je povezan s uklanjanjem masnoća iz ovog organa. Aktivnost hormona pomaže inhibirati transformaciju ugljikohidrata u masti.
Postoji nekoliko načina kako hormoni žlijezde mogu utjecati na metabolizam ugljikohidrata. Zahvaljujući inzulinu, glukoza prodire kroz staničnu membranu. Ovaj hormon potiče sintezu enzima. Oni sintetišu glikogen, oksidiraju glukozu. Zbog aktivnosti glukagona povećava se sadržaj enzima koji razgrađuje glikogen.
Kako slabiji spol pokazuje nadbubrežnu hiperfunkciju?
Simptomi kod žena s prekomjernim stvaranjem hormona su sljedeće:
- akne,
- pigmentacija kože,
- depresivno stanje.
Ako je trudnici dijagnosticiran hipendrondrogenizam, drugim riječima, povećana proizvodnja muških hormona, tada ju mora stalno nadzirati ginekolog kako bi se izbjegao pobačaj. Najčešće se za liječenje takve bolesti propisuje primjena umjetnih analoga kortizola, koji suzbijaju proizvodnju androgena. Da bi se normalizovao aktivnost ovog uparenog organa mogu se propisati vitamini i mikroelementi B i C.
Pored toga, u slučaju kršenja aktivnosti uparenih žlijezda kod žena, mogu se javiti problemi sa začećem i rađanjem djeteta.Hiperfunkcija nadbubrežne žlijezde kod žena se često očituje proliferacijom klitorisa, bolovima u grudima, menstrualnim nepravilnostima, pa čak i smanjenjem veličine maternice.
Žena koja uzima kontraceptive morat će ih prestati uzimati kako bi normalizirala rad uparenih žlijezda. Generalno, ako dama ima hiperfunkciju nadbubrežne žlezde, moraće da promeni svoj životni stil, izbegne stresne situacije i, naravno, dobro se odmori. Budite sigurni da jedete pravilno s takvim prekršajem. Pored toga, potrebno je saznati koja druga opterećenja mogu imati nadbubrežne žlijezde kod ove bolesti. Simptomi bolesti, dijagnoza i pravovremeno liječenje hiperfunkcije uparene žlijezde mogu brzo vratiti zdravlje.
Uzroci patologije
Hiperfunkcija nadbubrežne kore nastaje kao rezultat prekomerne aktivnosti žlezdastih ćelija. Ova se značajka pojavljuje kod funkcionalnih poremećaja ili zbog razvoja upalnih procesa. Kod djece je adrenalna hiperfunkcija rijetka.

Razlozi za njegovo nastajanje mogu biti različiti, ali najčešći su:
- Hiperplazija je promjena veličine uparene žlijezde.
- Funkcionalni poremećaji tijela: dijabetes, gojaznost, rađanje djeteta, stres.
- Tumori koji utiču na nadbubrežne žlijezde.
Simptomi bolesti
Dijagnoza je otkrivanje upale i drugih patologija nadbubrežne žlijezde, ali neki znakovi čak i bez nje ukazuju na postojeće poremećaje u tijelu. Na primjer, svojom hiperfunkcijom pacijent može osjetiti bol u trbuhu, patiti od opstipacije ili proljeva.
Addisonova bolest se manifestuje smanjenjem tonusa glatkih i skeletnih mišića, slabošću mišića, hiperpigmentacijom sluznice i kože. Melanoza se u ranoj fazi događa na nivou brazda i nabora kože, a zatim poprima difuzni karakter. Ova se patologija razvija uslijed smanjenja proizvodnje nadbubrežne žlijezde kortizona i aldosterona i povećanja sekrecije melanoformnog hormona hipofize.

Ali kod Cushingovog sindroma, očigledni simptomi su mjesečevo okruglo lice sa crvenkastim nijansom, prorjeđivanje kože i taloženje masti na vratu. U većini slučajeva dijabetes melitus nastaje zbog povećanja koncentracije glukoze u krvi, jer gušterača ne proizvodi potrebnu količinu inzulina. Uz pretjerano izlučivanje muških spolnih hormona kod djece i žena, primjećen je snažan rast kose i povišen krvni pritisak.
Nedostatak glukokortikosteroida u tijelu izaziva pojavu hipoglikemije, gubitak težine, hipotenziju, oslabljen kardiovaskularni sistem i probavu. Štoviše, zbog arterijske hipotenzije moguće je smanjenje veličine srca.
Dijagnoza adrenalne hiperfunkcije
Prije nego što postavi dijagnozu, liječnik prvo pregleda pacijenta i prikupi anamnezu. Zatim ga šalje po krv i urin da procijeni hormonalni status i razinu kortizola. Uz to, pacijent se podvrgava ultrazvuku i MRI.

Kako normalizirati rad uparenih endokrinih žlijezda?
Liječenje nadbubrežne hiperfunkcije može varirati. Na primjer, ako je uzrok poremećaja njihove aktivnosti u tumoru, tada će, najvjerovatnije, biti propisano hirurško uklanjanje. Obično nakon takve operacije većina simptoma nestane sama od sebe bez dodatne terapije.
Medicinski tretman ove bolesti zasnovan je na različitim kombinacijama glukokortikoida: kortizon acetat, hidrokortizon, deksametazon. Nadalje, mogu se propisati ženski i muški spolni hormoni poput estrogena i androgena. Osim toga, preporučuje se smanjenje unosa soli.
Biljna suplementacija sa prekomjernom proizvodnjom hormona
Ne biste se trebali uznemiriti i odustati ako ste dobili dijagnozu nadbubrežne hiperfunkcije.Liječenje narodnim lijekovima pomoći će poboljšati funkcioniranje ovih uparenih endokrinih organa.
U terapeutske svrhe možete koristiti ljekoviti lungort, čije se lišće i stabljike mogu konzumirati svježi. Sadrži mnogo korisnih minerala i vitamina. Od ove biljke se priprema dekolte za liječenje nadbubrežne adrenalne funkcije, koja stimuliše proizvodnju hormona.
Za pripremu tinkture potrebno je pripremiti 30 grama suhe trave. Prelije se kipućom vodom i ostavi da se potpuno ohladi. Potom se dobijena smeša dobro filtrira. Uzimajte juhu najmanje 4 puta dnevno, 250 ml, najbolje 30 minuta prije jela. Trajanje lečenja je 2-3 meseca.
Čak i kod nadbubrežne hiperfunkcije, korisno je koristiti dekokt crne i bijele šljiva. Za stvaranje ovog pića trebat će vam listovi šljiva. Prvo ih treba dobro oprati, a potom sitno nasjeckati. U 1 litru vode dodajte 4 kašike nasjeckanog lišća i kuhajte na laganoj vatri 15 minuta. Ohlađena smjesa će samo procijediti. Pijenje se preporučuje, kao i obični čaj. Da biste poboljšali ukus, u napitak dodajte kašičicu meda.
Kako bi se spriječio razvoj hiperfunkcije nadbubrežne kore, neophodno je pridržavati se određenih pravila u ishrani. Vrijedno je napustiti upotrebu graška, čokolade, pasulja, kakaa, jakog čaja i oraha. Bolje je dati prednost sirovim pilećim žumanjcima, luku, svježem bilju, domaćem siru i pečenim jabukama.
Hipotireoza i hipertireoza najčešće su patologije štitnjače. Prema statističkim podacima, češće od toga, žene nakon 30 godina pate od ovih stanja. U ranim fazama bolesti mogu se uspješno liječiti, dok kasna dijagnoza može dovesti do ozbiljnih komplikacija. Važno je razlikovati hipotireozu i hipertireozu. Značajke tečaja karakteriziraju živopisne kliničke slike, znajući koje bolesti možete na vrijeme prepoznati i održati svoje zdravlje.
Štitna žlijezda je smještena na nivou hrskavice štitnjače na prednjem dijelu vrata. Traheja, grkljan, karotidne arterije i živci usko su joj blizu. Štitna žlijezda se sastoji od lijeve i desne režnjeve, koja se može proširiti do 6. hrskavice sapnika. Postoji i isthmus koji povezuje režnjeve. Nalazi se na nivou 3. hrskavice sapnika. Dovod krvi je preko gornjih i donjih arterija štitnjače. Prodirejući u stromu organa, dijele se na brojne grane koje njeguju svaku ćeliju. Na stražnjoj je površini još jedna žlijezda, paratireoidna. Zato su tokom operacija uklanjanja izuzetno pažljivi u svom odvajanju. Napokon, uklanjanje takvih stanica paratiroidnih hormona može dovesti do smrti čovjeka.
Kakva je razlika između hipotireoze i hipertireoze? Usporedba lokacije štitne žlijezde u ovim uvjetima je beskorisna - i u prvom i u drugom slučaju ona će biti povećana.

Funkcija štitnjače
Glavna radna konja i strukturna jedinica štitne žlijezde je ćelija štitnjače. To je ova ćelija koja hvata negativno nabijene jone iz krvi i stvara protein, tiroglobulin, koristeći poseban enzim. A on, pak, sudjeluje u sintezi dva glavna hormona: trijodtironina i tiroksina koji se nakon toga izlučuju u krv.
Mete njihovog delovanja su apsolutno sve ćelije našeg tela. Trijodtironin i tiroksin uključeni su u regulaciju metabolizma u tijelu, pospješuju razvoj mišića i izgradnju proteina te su odgovorni za razmjenu vitamina A i B12.
Pored ćelija štitne žlijezde, štitna žlijezda sadrži još dvije vrste ćelija. Neki proizvode kalcitonin, dok drugi služe kao svojevrsna rezerva za zamjenu izgubljenih radnika koji proizvode dva glavna hormona.Hipotireoza i hipertireoza, njihovi simptomi ovise ne samo o količini tiroksina i trijodtironina u krvi, već i od prisustva specifičnih receptora na tkivima do njih.

Princip povratne informacije
U ljudskom tijelu postoji kralj svih endokrinih žlijezda - hipofiza. To je on koji uz pomoć svojih hormona kontrolira rad nadbubrežne žlijezde, jajnika i štitne žlijezde.
Ali se kontrolira i funkcija hipofize. Hipotalamus uz pomoć svojih hormona liberina i statina može inhibirati ili aktivirati lučenje hipofize. Potonji zauzvrat izlučuje hormon koji stimuliše štitnjaču, a koji stimulira štitnjaču.
U slučaju smanjenja sadržaja tiroksina i trijodtironina u krvi, signal ulazi u hipofizu i aktivira se sinteza tirotropina. Povećava aktivnost štitne žlijezde, a razina hormona se vraća u prvobitnu normu. Ako nivo tiroksina i trijodtironina poraste u krvi, tada hipotalamus luči statine koji inhibiraju lučenje hipofize. Hormon koji stimuliše štitnjaču ne izlučuje se, a štitna žlijezda prestaje lučiti hormone. Tako se nivo tiroksina i trijodtironina vraća na prvobitni nivo.
Hipotireoza, hipertireoza štitne žlijezde stanja su u kojima hormonalni poremećaji koji se javljaju preokrenu princip povratne informacije protiv ljudskog tijela.
Hipertiroidizam: definicija, oblici i prvi simptomi
Hipotireoza i hipertireoza. Razlike između ovih sindroma pomoći će brzo dijagnosticiranju patologije. Prije svega, treba uzeti u obzir prekomjerne funkcije tiroksina i trijodtironina. Hipertiroidizam je stanje tijela povezano sa prekomjernom količinom štitnih hormona. Ova bolest može biti primarna u patologiji štitne žlijezde, sekundarna - u kršenju hipofize - i tercijarna - u slučaju zatajenja hipotalamusa.
Razlikuju se tri oblika toka hipertireoze: asimptomatski, manifestni, komplikovani. Prvi oblik karakteriziraju izbrisane manifestacije bolesti, a dijagnoza se može postaviti samo laboratorijskim i instrumentalnim studijama. Manifestativni oblik razlikuju se živopisni klinički simptomi. Hipertireoza se smatra kompliciranom kada se vežu patološki poremećaji iz drugih organa i sistema. Na primjer: pojava aritmija, pojava edema.
Prvi simptom na koji biste trebali obratiti pažnju je nagli pad tjelesne težine. Pacijenti takođe osećaju rijetko treptanje, povećan broj otkucaja srca, velike oči, znojenje, neprestani osjećaj žeđi i epizode prejedanja. Nesanica i razdražljivost postaju stalni pratitelji. U žena se javljaju menstrualne nepravilnosti.

Hipotireoza: prvi simptomi
Hipotireoza je stanje tijela povezano sa nedostatkom hormona štitnjače. Ova bolest može biti i primarna, sekundarna i tercijarna. Prema kliničkim simptomima dijeli se i na subkliničke, manifestne i komplicirane oblike. Pacijenti su primijetili smanjenje raspoloženja, umor, pospanost, debljanje. Suva koža, lomljiva kosa, zatvor, spori rad srca, snižavanje krvnog pritiska - sve bi to trebalo da potakne ideju hipotireoze i postane razlog za rani posjet lekaru. Kakva je razlika između hipotireoze i hipertireoze?
Kliničke manifestacije hipotireoze i hipertireoze, njihovi simptomi su polarno različiti. U dijagnostici ih nije teško razlikovati, osim subkliničkih oblika koji se mogu otkriti samo uz pomoć laboratorijskih tekstova. Za dijagnozu se koristi određivanje razine slobodnog tiroksina, trijodtironina i hormona koji stimuliraju štitnjaču.
Hipotireoza, hipertireoza: tablica simptoma
Prepoznavanje i liječenje nevolja
Kao što je već spomenuto, ovu je patološku pojavu vrlo važno identificirati u početnim fazama razvoja.Samo se u tom slučaju može zajamčiti uspjeh iz tečaja liječenja koje procijeni specijalista. Dijagnostičke studije provode se u nekoliko faza, od kojih svaki liječnik prima određene informacije koje ukazuju na patološko stanje gušterače. Za dijagnozu se obično koriste sljedeće metode:
- postupno određivanje sadržaja u krvi proinzulina, inzulina i glukoze,
- provođenje funkcionalnog testa, prije uzimanja pacijenta mora gladovati jedan dan,
- računarska tomografija izvedena na određenim dijelovima tijela.
U slučaju da postoji sumnja na onkologiju, vrši se krvni test na prisustvo tumorskih markera (proteina određenog tipa, koji stvaraju abnormalne ćelije). Glavni zadatak dijagnoze nije samo identifikacija hiperfunkcije, zbog koje se hormoni u probavnom organu stvaraju u prekomjernim količinama, nego i utvrđivanje faktora koji su provocirali ovu neravnotežu.
Simptomi karakteristični za patološko stanje žlijezde
- umor,
- apatija
- slabost
- pospanost
- konvulzivno trzanje,
- gubitak svijesti.
S vremenom se simptomi samo pogoršavaju. Slabije konvulzivno trzanje se sve češće primjećuje. Tada nastaju dugi, bolni napadi. Osoba može neočekivano izgubiti svijest, što predstavlja ozbiljnu opasnost za njegov život. Još jedan specifičan simptom je oštro, neutemeljeno debljanje.
Klinička manifestacija hiperfunkcije pankreasa posljedica je hipoglikemije. Tijekom pogoršanja bolesti simptomi su izraženiji.
Nakon buđenja osoba doživljava poteškoće s orijentacijom u vremenu i prostoru. Izvodi isti pokret nekoliko puta, usputno odgovara na pitanja.
Psihomotorna agitacija vrlo je izražena. Pacijentovo ponašanje u mnogočemu je slično reakcijama jako pijane osobe. Počinju se razvijati neurovegetativni poremećaji. Karakteriziraju ih poremećaji srčanog ritma, pojačano znojenje i crvenilo kože. Primjećuju se oštre fluktuacije tlaka.
Najteži stupanj oslabljene svijesti je hipoglikemijska koma. Ponekad je pacijent u stanju "snova". Kreće se nesvjesno, a nakon "buđenja" ne može razumjeti kako je tamo završio. Ovo stanje se naziva retrogradna amnezija.
- paraliza lica,
- kršenje tetivnih refleksa,
- gubitak ukusa
- slabljenje memorije
- oslabljen intelektualni učinak,
- gubitak profesionalnih vještina.
Kada se razvije maligni insulinoma, pacijent pati od proliva i jakih trbušnih bolova.
sa hiperfunkcijom pankreasa, razvija se dijabetes
Slika zrcala patologije
Bolest ima zrcalnu sliku - ovo je smanjenje funkcionisanja ovog organa za varenje. Hipofunkcija i hiperfunkcija gušterače su vrlo ozbiljne patološke promjene, a teško je reći koja je od njih velika opasnost.
Ali ako uzmemo za usporedbu, može se reći da se hipofunkcija javlja kod ljudi s upalnim problemima gušterače prilično često. Njegova suština leži u činjenici da žlijezda počinje proizvoditi hormone i enzime u nedovoljnim količinama, što također dovodi do razvoja ozbiljnih bolesti, od kojih je najpoznatija dijabetes.
Stručnjaci toplo preporučuju da se sjetite da su hiper- i hipofunkcija gušterače vrlo opasne bolesti koje dovode do ozbiljnih posljedica za tijelo.
Zato je najlakše spriječiti njihovu pojavu, nego kasnije uključiti se u dugo i često neefikasno liječenje.Štaviše, vrlo je jednostavno upozoriti na razvoj bolesti - dovoljno je samo započeti zdrav način života, riješiti se loših navika i spriječiti prehrambene poremećaje u načinu ishrane i prehrane.
Hiperfunkcionalni tretmani
Hiperfunkcija je prilično rijetka patologija. Naučnici su dokazali da žene pate od ove bolesti mnogo češće od muškaraca. To je zbog nekih strukturnih značajki tijela i hormonskog sustava.
Da bi se identificirala bolest ove prirode koriste se sljedeće dijagnostičke metode:
- određivanje nivoa glukoze u krvi,
- određivanje količine proizvedenog insulina,
- određivanje nivoa proinzulina,
- funkcionalno uzorkovanje sprovedeno svakodnevnim postom,
- provođenje računarske tomografije specifičnih područja u tijelu.
Ako su otkrivene neoplazme različite lokalizacije, vrši se krvni test na prisustvo stanica raka i tumorskih markera (specifičnih proteina koji nastaju zloćudnim tumorima).
Glavni zadatak dijagnoze nije samo identificirati pojačanu sekreciju, nego i razjasniti čimbenike koji su provocirali njen razvoj. Terapija bolesti ove prirode treba biti usmjerena prvenstveno na uklanjanje uzroka patologije, jer će se u protivnom bolest vraćati iznova i iznova.
Liječenje povećane sekrecije gušterače u akutnom obliku provodi se primjenom intravenske otopine glukoze. Ako pacijent počne osjećati pogoršanje svoga tijela, tada može pojesti nešto slatko ili piti gazirano piće.
Ako je otkriven insulinoma u tijelu, tada se terapija provodi uz pomoć hirurške intervencije, tijekom koje se tumor u potpunosti uklanja. U slučaju zloćudne prirode neoplazme, odrezava se određeni dio žlijezde, najčešće njen rep.
Vrlo važna stvar u liječenju hiperfunkcije je dijeta. Uključuje piće puno tekućine i često jelo malih obroka. Preporučuje se da u svoju prehranu uvrstite više hrane s visokim sadržajem ugljikohidrata.