Kako roditi od dijabetesa

Rođenje djece s dijabetesom postupak je koji se sve češće susreće u medicinskoj praksi. U svijetu postoje 2-3 žene na 100 trudnica koje imaju oslabljen metabolizam ugljikohidrata. Budući da ova patologija izaziva niz akušerskih komplikacija i može negativno utjecati na zdravlje buduće majke i bebe, kao i dovesti do njihove smrti, trudnica se tijekom cijelog razdoblja gestacije (gestacije) nalazi pod strogim nadzorom ginekologa i endokrinologa.
Vrste dijabetesa tokom trudnoće
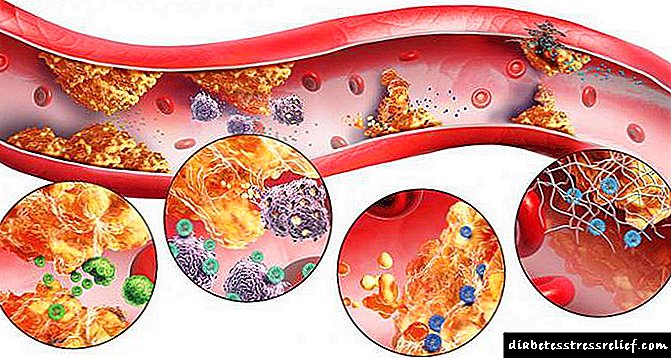
Kod dijabetes melitusa (DM) povećava se nivo glukoze u krvi. Taj se fenomen naziva hiperglikemija, javlja se kao posljedica neispravnog rada gušterače, pri čemu je poremećena proizvodnja hormona inzulina. Hiperglikemija negativno utječe na organe i tkiva, narušava metabolizam. Dijabetes se može pojaviti kod žena mnogo prije trudnoće. U ovom slučaju se kod budućih majki razvijaju sljedeće vrste dijabetesa:
- Šećerna bolest tipa 1 (o inzulinu ovisna). Javlja se kod devojčice u detinjstvu. Ćelije njenog gušterače ne mogu proizvesti pravu količinu inzulina, a da bi preživjele, potrebno je svakodnevno nadoknađivati nedostatak ovog hormona ubrizgavajući ga u želudac, lopaticu, nogu ili ruku.
- Dijabetes tipa 2 (ne ovisi o insulinu). Čimbenici koji su ga uzrokovali su genetska predispozicija i pretilost. Takav dijabetes se javlja kod žena nakon 30. godine života, pa osobe koje su predisponirane za to i odgađaju trudnoću do 32-38 godina, već imaju ovu bolest kada nose svoje prvo dijete. Ovom patologijom nastaje dovoljna količina inzulina, ali njegova interakcija s tkivima je poremećena, što dovodi do viška glukoze u krvotoku.
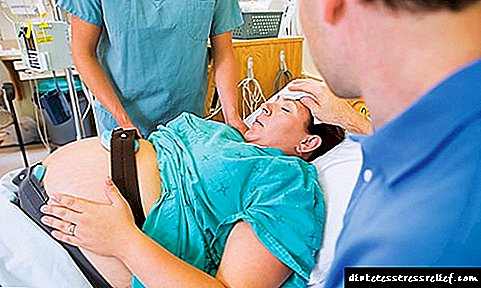
Rođenje djece s dijabetesom postupak je koji se sve češće susreće u medicinskoj praksi.
Kod 3-5% žena bolest se razvija u periodu gestacije. Ova vrsta patologije naziva se gestacijski dijabetes melitus ili GDM.
Gestacijski dijabetes
Ovaj oblik bolesti karakterističan je samo za trudnice. Javlja se u 23-28 tjedana termina i povezuje se s proizvodnjom placente hormona potrebnih fetusu. Ako ovi hormoni blokiraju rad inzulina, tada se povećava količina šećera u krvi buduće majke i razvija se dijabetes.
Nakon porođaja, nivo glukoze u krvi vraća se u normalu i bolest prolazi, ali često se pojavljuje tijekom sljedeće trudnoće. GDM povećava rizik od budućeg razvoja kod žene ili njene dijete dijabetesa tipa 2.

Gestacijski dijabetes javlja se od 23. do 28. tjedna termina i povezan je s proizvodnjom placente hormona potrebnih fetusu.
Utječe li oblik bolesti na sposobnost rađanja?
Svaka trudnoća odvija se drugačije, jer na nju utiču faktori kao što su starost i zdravstveno stanje majke, njene anatomske osobine, stanje fetusa, koje imaju obje patologije.
Život sa dijabetesom u trudnica je težak i ona često ne može obavijestiti dijete prije kraja termina. Uz oblik bolesti ovisan o inzulinu ili o inzulinu, kod 20-30% žena može doći do pobačaja u roku 20-27 gestacije. Kod ostalih trudnica, uključujući a oni koji pate od gestacijske patologije mogu imati prerano rođenje. Ako specijalnu majku neprestano prate majku i slijedi sve njihove preporuke, ona može spasiti dijete.
Uz nedostatak inzulina u ženskom tijelu, fetus može umrijeti nakon 38-39 tjedana trudnoće, dakle, ako se prirodno prijevremeno rođenje nije dogodilo prije ovog vremena, umjetno su uzrokovane u 36-38 tjedana gestacije.
Glavne kontraindikacije za trudnoću i porođaj
Ako žena koja ima dijabetes planira imati dijete, ona se mora unaprijed posavjetovati s liječnikom i konsultirati se s njim u vezi s tim pitanjem. Postoji nekoliko kontraindikacija za začeće:
- Teški oblik bolesti kompliciran retinopatijom (oštećenjem očnih jabučica) ili dijabetičkom nefropatijom (oštećenje bubrežnih arterija, tubula i glomerula).
- Kombinacija dijabetesa i plućne tuberkuloze.
- Patologija otporna na inzulin (liječenje inzulinom je neučinkovito, tj. Ne vodi poboljšanju).
- Prisutnost žene s malformacijom.
Ne preporučuju da imaju djecu za supružnike, ako oboje imaju bolest tipa 1 ili 2, jer može ga naslediti beba. Kontraindikacije su slučajevi kada je prethodno rođenje završilo rođenjem mrtvog deteta.

Budući da trudnice mogu razviti GDM, sve buduće majke moraju imati test šećera u krvi nakon 24 tjedna gestacije.
Ako ne postoje ograničenja u začeću, žena nakon njegovog postanka treba stalno posjećivati stručnjake i slijediti njihove preporuke.
Budući da trudnice mogu razviti GDM, sve buduće majke moraju nakon 24 tjedna gestacije napraviti test šećera u krvi kako bi potvrdile ili pobijale činjenicu o prisutnosti bolesti.
U medicinskoj praksi postoje slučajevi kada biste trebali prekinuti trudnoću prije 12 tjedana. To se ponekad radi s Rh senzibilizacijom (sukob negativnog Rhesus faktora majke i pozitivnog djeteta, kad majka razvije antitijela na plod). Zbog osjetljivosti, dijete se ili rodi s abnormalnostima i teškim bolestima srca i jetre ili umire u maternici. Odluku o prekidu trudnoće donosi na savjetovanju više stručnjaka.
Koja je opasnost dijabetesa za razvoj fetusa?
Na početku trudnoće, hiperglikemija negativno utječe na formiranje i razvoj fetalnih organa. To dovodi do urođenih srčanih oštećenja, crijevnih abnormalnosti, teških oštećenja mozga i bubrega. U 20% slučajeva razvija se pothranjenost fetusa (zaostajanje u mentalnom i fizičkom razvoju).
Mnoge žene s dijabetesom rađaju djecu velike tjelesne težine (od 4500 g), jer Kod dojenčadi tijelo sadrži puno masnog tkiva. U novorođenčadi zbog masnih naslaga dolazi do zaobljenog lica, oticanja tkiva, a koža ima plavkastu boju. Dojenčad se polako razvija u prvim mjesecima života, mogu izgubiti tjelesnu težinu. U 3-6% slučajeva bebe razviju dijabetes ako ga ima jedan od roditelja, u 20% slučajeva dijete naslijedi bolest, ako i otac i majka pate od patologije.
Upravljanje trudnoćom za dijabetes
S početkom trudnoće svaka je buduća majka potrebna posebna pažnja i praćenje stanja, jer postoji rizik od komplikacija za majku i bebu.
Dijabetes tipa 1 (o inzulinu ovisan) smatra se kontraindikacijom za rađanje djece. Stoga je nakon primanja pozitivnog rezultata važno brzo se registrirati. Pri prvom posjetu ljekaru, buduća majka je odmah upućena da dariva krv za utvrđivanje nivoa glukoze.
Kod dijabetesa tipa 2 pacijenti mogu imati djecu. Trudnoća nije zabranjena. Mami sa ovom dijagnozom će trebati i individualni program liječenja trudnoće.

Žene sa dijabetesom hospitalizirane su 2-3 puta u 9 mjeseci. To će ljekaru pomoći da utvrdi moguće komplikacije i njihovu težinu. Hospitalizacija je potrebna kako bi se odlučilo da li žena može roditi dijete ili je bolje prekinuti trudnoću.
Treba ga promatrati od opstetričara-ginekologa (posjeta je potrebna 1 put mjesečno, moguće češće svaka tri tjedna), endokrinolog posjeti 1 put u 2 tjedna, a terapeut 1 put po trimestru.
Dijabetes tipa 2 je pod kontrolom pravilne prehrane i fizičke aktivnosti kako bi se spriječilo pretilost i pogoršanje.
Dijabetes tipa 1 zahtijeva upotrebu inzulina. Budući da se hormonska pozadina u iščekivanju mrvica mijenja, potrebno je češće izmjeriti nivo glukoze i prilagoditi dozu hormona. Stoga je potrebno češće posjećivati endokrinologa.
Inovacija u dijabetesu - piti samo svaki dan.
Sa rastom ploda u maternici buduća majka će morati povećati dozu inzulina. Toga se ne treba bojati, jer će na ovaj način biti moguće održavati zdravlje bebe.
Uz inzulinsku terapiju, žena je dodatno hospitalizirana. 6 tjedana prije očekivanog datuma poroda, trudnica je obvezna započeti ambulantno nadgledanje. Ona će proći potrebni pregled i odabrati optimalan način porođaja.
Upravljanje trudnoćom kod gestacijskog dijabetesa
GDM se razvija kod 5% trudnica u periodu od 16-20 nedelja. U ranijoj se fazi bolest ne očituje, jer placenta nije u potpunosti formirana.
GDM nakon trudnoće ne prolazi kod svih. Kod nekih prelazi u dijabetes tipa 2. Ali u većini slučajeva gestacijski oblik bolesti prođe s rođenjem djeteta.

Liječenje trudnoće s gestacijskim dijabetesom:
- Propisana je dodatna opomena endokrinologa. Ljekari posjećuju svake dvije sedmice do kraja trudnoće.
- Za otkrivanje nivoa glukoze potrebno je uzimati urin i krv 2 puta mesečno.
- Važno je održavati pravilnu prehranu kako šećer u krvi ne bi skočio. To će pomoći da se izbegne gojaznost i razvoj komplikacija kod deteta.
- Terapija inzulinom nije potrebna. Injekcije se daju samo ako glukoza poraste na kritične vrijednosti.
Da bi se porođaj s GDM-om mogao normalno odvijati, sve što kaže endokrinolog i ginekolog treba učiniti. Uz pravilno upravljanje trudnoćom, vjerovatnost rođenja mrvica s dijabetesom je mala.
Učinci dijabetesa na majku na zdravlje fetusa
DM može negativno uticati na zdravlje nerođenog deteta. GDM nije uzrok prirođenih malformacija. Dijete sa gestacijskim oblikom bolesti može se roditi preveliko, sa respiratornim distresom. Novorođenče je smješteno u posebne kvove, gdje ga pedijatri, endokrinolozi i medicinske sestre promatraju tjedan ili duže.

Ako postoje dokazi, beba je prebačena na mehaničku ventilaciju dok ne može da diše.
Ako je majci dijagnosticiran GDM, to se odražava na dijete:
- razvoj dijabetičke fepatije,
- žutica
- hipoglikemija ili hiperglikemija,
- prerana isporuka
- niska razina kalijuma i magnezijuma u krvi.
Dijabetes dijagnosticiran prije trudnoće, u 20-30% slučajeva završava mrtvorodjenjem. Fetoplacentalna insuficijencija, mitralna ili aortna bolest, reumatska bolest srca, nerazvijenost gušterače, poremećaji mozga (anencefalija, makrofefalija, hipoplazija) mogući su kod rođenog djeteta.
Verovatnoća da će imati dijete s dijabetesom vrlo je velika ako endokrina patologija nije samo majka, već i oca.
Kako su rođeni kod dijabetesa
Moguće je prirodno rođenje. Izvodi se u bolnici. Ne možete roditi kod kuće, u kupaonici ili u drugim uvjetima ako majka ima dijabetes. Dozvoljeno ako:
Čitateljima naše stranice nudimo popust!
- voće manje od 4 kg
- nema hipoksije
- nema gestoze i eklampsije,
- nivo šećera je normalan.

Kod GDM-a isporuka je propisana dvije sedmice prije roka. Ženi se daje anestetik, potom joj se probija amnijski mjehur. U procesu porođaja su akušer-ginekolog, pedijatar, anesteziolog (u slučaju da je potreban carski rez), nekoliko medicinskih sestara, hirurg.
Uz dobru nadoknadu za endokrinu patologiju, prirodna isporuka se vrši pravovremeno. Također, kod dijabetesa tipa 1 i 2 često se propisuje carski rez.
Rano porođaj započinje s nefropatijom, koronarnom srčanom bolešću, progresivnom retinopatijom i oštrim pogoršanjem stanja fetusa.
Postporođajni oporavak
Liječenje majki nakon porođaja ovisi o vrsti dijabetesa. Ako je dijabetes tipa 1, injekcija inzulina. Doziranje hormona smanjuje se za više od 50% od rođenja posteljice. Odmah smanjiti inzulin na pola je nemoguće, to se radi postepeno.

Uz GDM, potreba za inzulinskom terapijom odmah nestaje. Glavna stvar ovdje je pridržavati se pravilne prehrane i nekoliko mjeseci zaredom raditi glukozni test. Doista, ponekad GDM pređe u dijabetes tipa 2.
Ako je trudnoća tekla na pozadini dijabetesa ovisnog o inzulinu, tada se, dok postoji laktacija, ubrizgavaju hormoni. Nakon prestanka dojenja žena prelazi na lijekove za snižavanje šećera.
Važno je da se posavjetujete s endokrinologom koji će vam propisati određenu dozu hormona i dati preporuke o ishrani u vrijeme dojenja.
Kontraindikacije
Nisu sve žene dozvoljene rađanju. Ponekad je to kontraindicirano, jer porođaj može biti opasan po život, a trudnoća može dovesti do ozbiljnih malformacija fetusa.


Prekid se preporučuje ako oba roditelja imaju dijabetes. Također, ne možete roditi dijabetes koji je rezistentan na inzulin sa sklonošću ketoacidozi. Trudnoća se prekida kod žena s aktivnim oblikom tuberkuloze, akutnim bubrežnim patologijama i gastroenteropatijom.
Verovatnoća da će se roditi dijete koje nije sposobno za dijabetičku nefropatiju kod majke je 97%, karlične vaskularne lezije - 87%, dijabetes traje više od 20 godina - 68%. Stoga je kontraindicirano rađanje s ovim patologijama.
Prema Svjetskoj zdravstvenoj organizaciji, uspješan ishod trudnoće kod dijabetesa moguć je uz pravilno upravljanje. To nije lako postići, ali možda slijedeći preporuke ljekara.

Dijabetes uvijek dovodi do fatalnih komplikacija. Prekomjerni šećer u krvi je izuzetno opasan.
Aronova S.M. dao objašnjenja o liječenju dijabetesa. Pročitajte u cijelosti
Kako se odražava povećanje glukoze u plodu?
S povećanjem ili smanjenjem šećera u krvi također pati i dijete koje se razvija u maternici. Ako se šećer naglo povisi, fetus također prima prekomjernu količinu glukoze u tijelu. Uz nedostatak glukoze, patologija se također može razviti zbog činjenice da se intrauterini razvoj događa s jakim kašnjenjem.
Posebno je opasno za trudnice, kada se nivo šećera naglo poveća ili smanji, to može izazvati pobačaj. Takođe, sa dijabetesom, višak glukoze koji se nakuplja u tijelu nerođene bebe, pretvara se u tjelesnu masnoću.
Kao rezultat toga, majka će morati roditi mnogo duže zbog toga što je dijete preveliko. Takođe postoji povećan rizik od oštećenja humerusa kod novorođenčadi tokom rođenja.
Kod takve djece gušterača može proizvesti visoku razinu inzulina kako bi se mogla nositi s viškom glukoze u majci. Nakon rođenja, beba često ima snižen nivo šećera.
Kako jesti trudne s dijabetesom
Ako su ljekari utvrdili da žena može roditi, trudnica mora učiniti sve što je potrebno za kompenzaciju dijabetesa. Prije svega, liječnik propisuje terapijsku dijetu broj 9.
 Kao dio prehrane dozvoljeno je konzumirati do 120 grama proteina dnevno uz ograničavanje količine ugljikohidrata na 300-500 grama, a masti na 50-60 grama.Pored toga, to bi trebala biti dijeta s visokim šećerom.
Kao dio prehrane dozvoljeno je konzumirati do 120 grama proteina dnevno uz ograničavanje količine ugljikohidrata na 300-500 grama, a masti na 50-60 grama.Pored toga, to bi trebala biti dijeta s visokim šećerom.
Iz prehrane je potrebno potpuno isključiti med, slastičarne, šećer. Unos kalorija dnevno ne bi trebao biti veći od 3000 Kcal. Istovremeno je potrebno u prehranu uključiti proizvode koji sadrže vitamine i minerale koji su neophodni za cjelovit razvoj fetusa.
Uključujući važno je promatrati učestalost unosa inzulina iz hrane u organizam. Budući da trudnice ne smiju uzimati lijekove, ženama s dijabetesom treba ubrizgati hormon inzulin.
Hospitalizacija trudnica
Budući da se potreba za inzulinom za hormonom tijekom razdoblja gestacije mijenja, trudnice s dijagnozom dijabetesa hospitalizirane su najmanje tri puta.
- Žena bi prvi put trebala biti podvrgnuta hospitalizaciji nakon prve posjete ginekologu.
- Drugi put su hospitalizirani za trudnice s dijabetesom u 20. do 24. tjednu, kada se potrebe za inzulinom često mijenjaju.
- U 32-36 tjedana postoji prijetnja od kasne toksikoze, koja zahtijeva pažljivo praćenje stanja nerođenog djeteta. U ovom trenutku ljekari odlučuju o trajanju i načinu akušerske njege.
Ako pacijent ne prođe hospitalizaciju, redovito se mora pregledati akušer i endokrinolog.
Što trebate znati budućoj majci
Želja pacijenta koji ima dijabetes trebalo bi imati dijete ne bi smjela zaustaviti ljekare. Ipak, potrebno ju je pripremiti za ovaj važan događaj što je prije moguće, najbolje iz djetinjstva. Roditelji djevojčica koje imaju ovu bolest ili imaju preduvjet za to bi trebale direktno sudjelovati u tome.
To će vam omogućiti da se napunite čvrstim znanjem o budućoj izgradnji vašeg životnog stila sa ovom bolešću pre ulaska devojčice u period rađanja. Zaista, u situaciji kada žena dugi niz godina koja je prethodila začeću djeteta ne prati nivo šećera, teško se nadati da će ona imati zdravo dijete. Zbog toga trebate biti veoma reagirani na to i misliti da će i dijete imati dijete, a isto tako će poželjeti da mu rodi dijete. Roditelji bi trebali stalno pratiti nivo glikemije kod djevojčica koje imaju dijabetes, to će joj pomoći da stekne određenu granicu za buduće rađanje i rađanje zdrave bebe.
Šta da radim
Stručnjaci preporučuju da se odrasle žene koje planiraju trudnoću pridržavaju sljedećih pravila:
- Za razliku od običnih pacijenata, izmerite nivo šećera osam puta dnevno, a ne četiri puta.
- Strogo planirajte trudnoću. U vezi s tim, najmanje trideset dana prije začeća, žena mora postići idealne vrijednosti glukoze, odnosno one koje odgovaraju potpuno zdravom pacijentu.
- Cijelo ovo razdoblje trudna majka mora nužno biti pod nadzorom ginekologa i endokrinologa.
- Terapiju inzulina treba provoditi samo po potrebi. Doziranje lijeka, ovisno o pokazateljima, mora biti strogo individualno, - povećano ili, obrnuto, smanjeno.
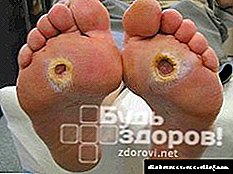
Ako pacijent ne poštuje ovaj režim, tada se sve može završiti pobačajem ili će se dijete roditi s ozbiljnim patologijama vidnog organa, središnjeg živčanog sustava, kostiju i mišićnog tkiva. Budući da visoki nivo glukoze u majci nužno utječe na ove organe bebe koje je nosi.
Stoga bih još jednom želio podsjetiti da bi žene i djevojčice s dijabetesom trebale biti vrlo ozbiljne u vezi s pitanjima koja se odnose na buduće planove za dijete. Ako to još nije u planovima, vrijedi se zaštititi, osim toga, kontracepcijske lijekove treba odabrati kod specijalista, jer nisu dozvoljeni svi lijekovi i metode za žene s dijabetesom. Ako se žena još uvijek odlučila postati majka, tada treba znati ne samo o tome je li moguće roditi dijabetes, nego i
o toku trudnoće. O ovoj priči u nastavku.
Dijabetes: trudnoća, porođaj
Rješenje problema trudnoće kod pacijenata s dijabetesom relevantno je ne samo kod nas. U pravilu su trudnoća i porod vrlo teški s ovom bolešću. Sve to na kraju može utjecati i na razvoj fetusa, visoki perinatalni morbiditet i smrt.
Trenutno se dijabetes melitus klinički dijeli na tri glavne vrste:
- Tip I je inzulinsko zavisan,
- Tip II - ne-inzulinski zavisan,
- Tip III - gestacijski dijabetes. U većini slučajeva manifestuje se tokom trudnoće, nakon dvadeset i osam nedelja. Karakterizira ga prolazno oslabljena upotreba glukoze.
 Najčešće se primjećuje bolest prvog tipa. Bolest se manifestuje kod djevojčica tokom puberteta. Starije žene pate od dijabetesa tipa II, tok joj je manje težak. Gestacijski dijabetes se rijetko dijagnosticira.
Najčešće se primjećuje bolest prvog tipa. Bolest se manifestuje kod djevojčica tokom puberteta. Starije žene pate od dijabetesa tipa II, tok joj je manje težak. Gestacijski dijabetes se rijetko dijagnosticira.
Tok dijabetesa ovisnog o insulinu karakterizira visoka labilnost i prolazi u talasima. Istodobno, dolazi do porasta simptoma dijabetesa, gotovo 50 posto ih formira angiopatije.
Prve sedmice karakterizira tok bolesti bez ikakvih promjena, čak se opaža i stabilizacija tolerancije na ugljikohidrate, to aktivira gušteraču da luči inzulin. Primjećuje se apsorpcija glukoze na perifernom nivou. Sve to pomaže u smanjenju razine glikemije, pojavljuje se hipoglikemija, što zahtijeva smanjenje doze inzulina kod trudnica.
U drugoj polovici trudnoće pogoršava se tolerancija na ugljikohidrate, što pojačava pritužbe dijabetičke prirode, a razina glikemije postaje veća. U tom periodu je potrebno više inzulina.
Posljednje sedmice trudnoće karakterizira poboljšanje tolerancije na ugljikohidrate, smanjenje doze inzulina.
U početnom postporođajnom periodu dolazi do smanjenja nivoa glikemije, a zatim se do kraja nedelje povećava.
U prvoj polovini trudnoće mnoge žene s dijabetesom nemaju ozbiljnijih komplikacija. Međutim, mogući su spontani pobačaj.
U drugoj polovini trudnoće može biti komplicirana infekcijom mokraćnih putova, polihidramnija, hipoksije fetusa i drugih.
Porođaj može biti kompliciran zbog velikog ploda, a to povlači za sobom i mnoge druge komplikacije, uključujući povrede žene u porodu i ploda.
Bolest prisutna u majke itekako utječe na razvoj fetusa i zdravlje novorođenčeta. Postoji nekoliko karakteristika koje su svojstvene djeci rođenoj ženama sa dijabetesom:
- višestruka krvarenja na licu i udovima,
- prisutnost jakog oticanja,
- malformacije su često prisutne
- razvoj potkožnog masnog tkiva,
- velika masa
- nerazvijenost funkcija organa i sistema.
Najozbiljnija posljedica dijabetičke fetoppatije je prisustvo velikog broja perinatalne smrtnosti novorođenčadi. Može dostići i do osamdeset posto žena koje nisu bile uključene u liječenje tokom trudnoće. Ako su žene oboljele od dijabetesa dobili propisan medicinski nadzor, broj smrtnih slučajeva značajno se smanjuje. Trenutno je ta brojka manja od 10 posto.
Novorođenčad kod dijabetičara polako se prilagođava životnim uvjetima izvan maternice. Oni su spori, imaju hipotenziju i hiporefleksiju, bebe polako oporavljaju kilograme. Takva djeca imaju povećanu osjetljivost na složene respiratorne poremećaje. Nadoknada dijabetesa trebala bi ostati važan uvjet za trudnice. Čak i najneznačajniji oblici bolesti moraju imati terapiju inzulinom.
Pravilno upravljanje trudnoćom
Neophodno je u ranim fazama prepoznati skrivene i otvorene oblike dijabetesa.
- na vrijeme utvrditi stupanj rizika kako bi se naknadno odlučilo o očuvanju trudnoće,
- trudnoća treba planirati
- pridržavati se stroge kompenzacije dijabetesa u svim periodima - od vremena prije trudnoće do postporođajnog razdoblja,
- preventivne mjere, kao i liječenje komplikacija,
- vrijeme i način rješavanja rada,
- oživljavanje i nega beba rođenih u svetu,
- pažljiva kontrola bebe u postporođajnom periodu.
Trudnice sa dijabetesom prate se i ambulantno i u bolnici. Istovremeno se preporučuju oko tri hospitalizacije u bolnici:
Prvi - kako bi se pregledala trudnica u pravilu se provodi u početnim fazama trudnoće. Na osnovu rezultata nadoknađuje se pitanje daljnjeg očuvanja trudnoće, preventivnih postupaka, ali i dijabetes melitusa.
Planiranje isporuke
U pravilu se vrijeme porođaja određuje u strogo individualnom redoslijedu, uzimajući u obzir težinu tijeka bolesti i druge faktore. Kod dijabetesa nije isključeno kasno sazrijevanje funkcionalnih sustava fetusa, u vezi s tim treba obratiti posebnu pažnju na pravovremenu isporuku. Ali zbog manifestacije mnogih komplikacija na kraju trudnoće, potrebno je rješavanje porođaja u roku od najviše trideset osam tjedana.
Prilikom planiranja rođenja fetusa kod trudnice koja boluje od dijabetesa potrebno je procijeniti stepen zrelosti. Najbolja opcija za ženu i plod smatra se rezolucijom rađanja na prirodan način. Treba ih izvoditi pod neumornom kontrolom glikemije, koristeći odgovarajuću anesteziju i inzulinsku terapiju.
S obzirom na karakteristike čina rađanja koji su tipični za dijabetes, preporučljive su sljedeće mjere:
- Temeljito pripremite porođajni kanal.
- Dok ste spremni da započnete s započinjanjem porođaja, počevši s amniotomijom. Ako porođaj normalno funkcionira, koristite prirodni porođajni kanal koristeći antispazmodike.
- Kako bi spriječili sekundarnu slabost porođajnih snaga, kada se maternica otvori sedam do osam centimetara, dajte oksitocin i ne prestanite davati ga, prema indikacijama, dok se dijete ne rodi.
- Treba poduzeti mjere za sprečavanje hipoksije fetusa, kontrolu nad ostalim pokazateljima za trudnicu.
- Obavezna prevencija dekompenzacije dijabetesa. Potrebno je sat ili dva da se izmjeri pokazatelj nivoa glikemije kod porođaja.
- Kako bi se izbjegla slabost pokušaja, kada se kod fetusa pojavi masivan pojas u ramenu, potrebno je aktivirati proces uz pomoć oksitocina.
- Ako se otkrije sekundarna slabost porođajnih snaga ili hipoksija fetusa, tada je neophodna hirurška intervencija u procesu porođaja uz pomoć akušerskih pinceta nakon epiziotomije.
- U slučaju nedostupnosti porođajnog kanala, nema rezultata pokretanja porođaja ili se otkrivaju znakovi povećane hipoksije fetusa, provodi se carski rez.
Danas sa dijabetesom ne postoje bezuslovne indikacije za izborni carski rez. Istovremeno, tokom trudnoće specijalisti ukazuju na takve indikacije:
- Prisutnost sve većih efekata dijabetesa i trudnoće.
- Uz karličnu prezentaciju fetusa.
- Trudnica ima veliki plod.
- Povećava se hipoksija fetusa.
Oživljavanje novorođenčadi
Glavni cilj ovog događaja, koji se održava s novorođenčadi od žena s dijabetesom, je adekvatan izbor mjera oživljavanja, uzimajući u obzir stanje bebe. U pupkovinu se ubrizgava deset posto glukoze odmah nakon rođenja. Tada se provode svi potrebni postupci prema dostupnim indikacijama.