Što je steroidni dijabetes: opis, simptomi, prevencija
Steroidni dijabetes je sekundarni oblik dijabetesa tipa 1 ovisnog o inzulinu. Njen razvoj nastaje zbog viška kortikosteroida u krvi pacijenata koje proizvodi nadbubrežna kora ili nakon uzimanja lijekova koji se temelje na njima. Propisani su za liječenje niza bolesti i pružaju priliku za smanjenje intenziteta boli. Patologija nije povezana s disfunkcijom β-stanica otočića Langerhansa gušterače.

Osnova razvoja bolesti
Dijabetes kod lijekova razvija se pod utjecajem nekoliko faktora. Tu spadaju:
- Predoziranje lijekova na bazi glukokortikoida, što dovodi do dijagnoze blagog steroidnog dijabetesa kod pacijenata koji nisu otkrili kršenje metabolizma ugljikohidrata.
- Prelazak dijabetesa koji nije ovisan o insulinu u njegov oblik ovisan o insulinu.
- Neravnoteža u hormonskoj pozadini zbog oslabljene aktivnosti hipotalamusa i hipofize i smanjenja otpornosti ćelija i tkiva na inzulin.
- Dijagnoza toksičnog guša, što ukazuje na hipertrofiju štitne žlezde i ometanje prerade monosaharida u tkivima u pacijentovom telu.
- Otkrivanje neravnoteže između hormona, što postaje i razlog nedostatka reakcije tjelesnih tkiva na inzulin.
- Gojaznost pacijenta, kao i pretjerana proizvodnja hidrokortizona u tijelu - hormona koji proizvodi kore nadbubrežne kore.
Blagi oblik patologije, čiji je razvoj povezan s predoziranjem glukokortikoida, može nestati sam od sebe nakon otkazivanja njihovog unosa. Ovakvi faktori stvaraju povoljnu pozadinu za razvoj steroidnog dijabetesa, dijagnosticiranog zbog odstupanja u razini monosaharida u krvi.
Pravodobnim liječenjem bolesti uklanja se rizik od komplikacija koje predstavljaju ozbiljnu prijetnju zdravlju i životu pacijenta.
Široko korišteni glukokortikoidni lijekovi, čija predoziranje dovodi do razvoja šećerne bolesti, imaju protuupalni učinak. Propisani su za rješavanje problema reumatoidnog artritisa, bronhijalne astme, niza autoimunih patologija. Pored glukokortikoida, steroidni dijabetes može biti uzrokovan i upotrebom diuretika u obliku Nefriksa, Navidreksa, Hipotiazida, Diklotiazida i nekih vrsta hormonskih kontracepcijskih pilula.
Manifestacije bolesti
Steroidni dijabetes kombinira simptome dijabetesa tipa 1 i 2. Tu spadaju:
- Pojava žeđi i svraba na površinskom sloju epiderme.
- Velika učestalost mokrenja.
- Kršenje emocionalne pozadine, smanjenje razine fizičkog napora, što uzrokuje jak umor, umor pacijenta.
- Rijetki su slučajevi otkrivanja visoke koncentracije šećera, acetona u krvi i urinu.
- Sporo mršavljenje.
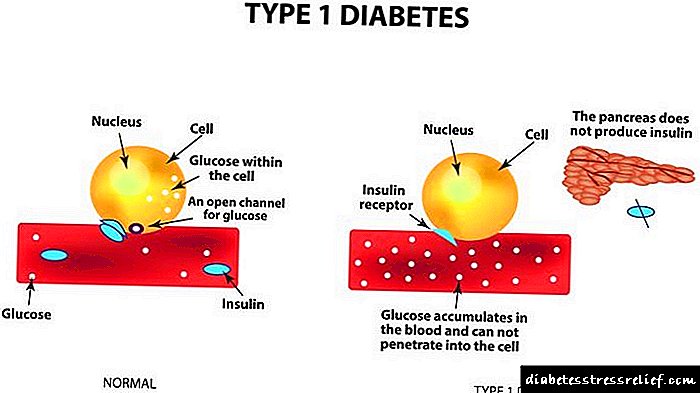
Ključni simptomi patologije ne razlikuju se u izrazitoj slici manifestacije. Nastaju zbog oštećenja β-stanica otočića Langerhansa gušterače velikim brojem kortikosteroida. Količine inzulina u pacijentovom tijelu su smanjene, a osjetljivost tkiva na njega smanjuje se. Kao rezultat toga, usled uništavanja β-ćelija zaustavlja se proizvodnja hormona proteinskog porekla, koji proizvodi gušterača. Razvoj bolesti se ne razlikuje od tijeka dijabetesa tipa 1 i određuje simptome zajedničke s njim.
Taktike za otklanjanje patologije
Složeno liječenje šećerne bolesti vrlo je slično rješenju problema dijabetesa koji nije ovisan o inzulinu. Propisuje se individualno, u skladu sa karakteristikama pacijentovog tela, pokazateljima nivoa monosaharida u njegovoj krvi. Steroidni dijabetes se liječi bez većih poteškoća. Strogo pridržavanje preporuka, savjeta endokrinologa je ključ za postizanje pozitivnih rezultata. Terapija uključuje određene terapijske mjere. Tu spadaju:

Da bi se izbjegle komplikacije koje mogu biti opasne po život i zdravlje pacijenta, potrebno je na vrijeme otkriti bolest i započeti liječenje pod nadzorom liječnika!
- Organizacija pravilne ishrane zasnovane na dijeti sa malo ugljenih hidrata.
- Uzimanje lijekova za snižavanje šećera.
- Uvođenje insulinske terapije u nedostatku očekivanog hipoglikemijskog učinka uzimanja tableta propisanih za normalizaciju šećera u krvi.
- Korekcija prekomerne težine.
- Otkazivanje lijekova na bazi kortikosteroida koji su uzrokovali razvoj patologije.
Ponekad se može propisati hirurgija za uklanjanje viška tkiva nadbubrežne žlijezde i smanjenje njihove proizvodnje kortikosteroida.
Liječenje bolesti ima nekoliko ciljeva. Nakon njegove primjene moguće je normalizirati nivo monosaharida, kao i otkloniti uzroke koji su odredili povećanje koncentracije hormona koje proizvodi kore nadbubrežne kore. To povećava šansu za obnavljanje funkcija β-stanica otočića Langerhansa gušterače, odgovornih za proizvodnju prirodnog inzulina. Slijedeći preporuke liječnika o pozadini prehrane s niskim udjelom ugljikohidrata, aktivni način života, odricanje od loših navika pruža priliku za postizanje zajamčeno pozitivnog rezultata i isključenje razvoja komplikacija dijabetesa.
Lijekovi za steroidni dijabetes
Glukokortikoidni lekovi, poput deksametazona, prednizona i hidrokortizona, koriste se kao protivupalni lekovi za:
- Bronhijalna astma,
- Reumatoidni artritis,
- Autoimune bolesti: pemfigus, ekcem, lupus eritematozus.
- Multipla skleroza.
Medicinski dijabetes može se pojaviti uz upotrebu diuretika:
- tiazidni diuretici: diklotiazid, hipotiazid, nefriks, Navidrex,
- kontracepcijske tablete.
Velike doze kortikosteroida koriste se i kao dio protuupalne terapije nakon operacije transplantacije bubrega.
Nakon transplantacije pacijenti trebaju uzimati sredstva za suzbijanje imuniteta za život. Takvi ljudi skloni su upalama, što, prije svega, prijeti upravo presađenom organu.
Medicinski dijabetes ne nastaje kod svih bolesnika, međutim, uz stalnu upotrebu hormona, vjerovatnost njegove pojave veća je nego kada liječe druge bolesti.
Znakovi dijabetesa koji proizlaze iz steroida ukazuju na to da su ljudi u riziku.
Kako se ne bi razboljeli, ljudi s prekomjernom težinom trebaju gubiti kilograme; oni koji imaju normalnu težinu trebaju vježbati i mijenjati način prehrane.
Kad osoba sazna za njegovu predispoziciju za dijabetes, ni u kojem slučaju ne smije uzimati hormonske lijekove na temelju vlastitih razmatranja.
Značajke bolesti i simptomi
 Steroidni dijabetes poseban je po tome što kombinira simptome i dijabetesa tipa 2 i dijabetesa tipa 1. Bolest počinje kada veliki broj kortikosteroida počne oštećivati beta stanice pankreasa.
Steroidni dijabetes poseban je po tome što kombinira simptome i dijabetesa tipa 2 i dijabetesa tipa 1. Bolest počinje kada veliki broj kortikosteroida počne oštećivati beta stanice pankreasa.
To je u skladu sa simptomima dijabetesa tipa 1. Međutim, beta ćelije neko vrijeme nastavljaju da proizvode inzulin.
Kasnije se smanjuje volumen inzulina, također je poremećena osjetljivost tkiva na taj hormon, što se javlja i kod dijabetesa 2.
Vremenom se beta ćelije ili neke od njih uništavaju, što dovodi do zaustavljanja proizvodnje inzulina. Stoga se bolest počinje odvijati slično kao i uobičajeni dijabetes 1. ovisan o inzulinu. Demonstriranje istih simptoma.
Ključni simptomi dijabetes melitusa isti su kao i kod bilo koje vrste dijabetesa:
- Pojačano mokrenje
- Žeđ
- Umor
Uobičajeno, navedeni simptomi ne pokazuju mnogo, pa se na njih rijetko obraća pažnja. Pacijenti ne gube dramatično, kao i kod dijabetesa tipa 1, krvni testovi ne omogućuju uvijek postavljanje dijagnoze.
Koncentracija šećera u krvi i urinu je rijetko neuobičajeno visoka. Pored toga, rijetko se primjećuje prisustvo graničnog broja acetona u krvi ili urinu.
Dijabetes kao faktor rizika za steroidni dijabetes
Količina hormona nadbubrežne žlijezde povećava se kod svih ljudi na različite načine. Međutim, nemaju svi ljudi koji uzimaju glukokortikoide steroidni dijabetes.
Činjenica je da s jedne strane kortikosteroidi djeluju na gušteraču, a s druge strane smanjuju učinak inzulina. Da bi koncentracija šećera u krvi ostala normalna, gušterača je prisiljena da radi s velikim opterećenjem.
Ako osoba ima dijabetes, tada je osjetljivost tkiva na inzulin već smanjena, a žlijezda se 100% ne nosi sa svojim dužnostima. Liječenje steroidima treba obaviti samo kao krajnje sredstvo. Rizik se povećava sa:
- upotreba steroida u velikim dozama,
- dugotrajna upotreba steroida,
- pacijent s prekomjernom težinom.
 Morate biti oprezni pri donošenju odluka s onima koji povremeno imaju visoke razine šećera u krvi iz neobjašnjivih razloga.
Morate biti oprezni pri donošenju odluka s onima koji povremeno imaju visoke razine šećera u krvi iz neobjašnjivih razloga.
Koristeći glukokortikoide, manifestacije dijabetesa povećavaju se i to je čovjeku iznenađenje, jer jednostavno nije mogao znati o svom dijabetesu.
U ovom slučaju dijabetes je bio blag prije uzimanja glukokortikoida, što znači da će takvi hormonski lijekovi brzo pogoršati stanje i mogu čak izazvati stanje poput dijabetičke kome.
Prije propisivanja hormonskih lijekova potrebno je pregledati starije ljude i žene s prekomjernom težinom na latentni dijabetes.
Liječenje dijabetesa
Ako tijelo već ne proizvodi inzulin, tada postoji dijabetes kod lijekova, poput dijabetesa tipa 1, ali ima značajke dijabetesa tipa 2, odnosno otpornost tkiva na inzulin. Takav dijabetes se tretira poput dijabetesa 2.
Liječenje, između ostalog, ovisi upravo o tome koje točno poremećaje ima pacijent. Na primjer, za ljude s prekomjernom težinom koji i dalje proizvode inzulin, navedena je dijeta i lijekovi za snižavanje šećera, poput tiazolidindiona i glukofaga. Pored toga:
- Ako postoji smanjena funkcija gušterače, tada će joj unošenje inzulina pružiti priliku da smanji opterećenje.
- U slučaju nepotpune atrofije beta ćelija, tokom vremena funkcija pankreasa počinje se oporavljati.
- U istu je svrhu propisana dijeta sa malo ugljikohidrata.
- Za ljude s normalnom težinom, preporučuje se dijeta br. 9, ljudi s prekomjernom težinom trebaju se pridržavati dijeta br. 8
 Ako gušterača ne proizvodi inzulin, onda mu se propisuje injekcijom i pacijent će morati znati kako pravilno da ubrizgava inzulin. Kontrola nad šećerom u krvi i liječenje vrše se slično dijabetesu 1. Štaviše, mrtve beta ćelije se ne mogu obnoviti.
Ako gušterača ne proizvodi inzulin, onda mu se propisuje injekcijom i pacijent će morati znati kako pravilno da ubrizgava inzulin. Kontrola nad šećerom u krvi i liječenje vrše se slično dijabetesu 1. Štaviše, mrtve beta ćelije se ne mogu obnoviti.
Zasebni slučaj liječenja dijabetesa izazvanog lijekovima je situacija kada je nemoguće odbiti hormonsku terapiju, ali osoba razvije dijabetes. To može biti nakon transplantacije bubrega ili u slučaju teške astme.
Ovdje se održava nivo šećera na temelju sigurnosti gušterače i razine osjetljivosti tkiva na inzulin.
Kao dodatna podrška, pacijentima se mogu propisati anabolički hormoni koji uravnotežuju učinke glukokortikoidnih hormona.
Steroidni dijabetes - šta je to?
Steroidni ili lijek, dijabetes, je bolest koja dovodi do hiperglikemije. Razlog tome je nuspojava glukokortikoidnih hormona, koji se naširoko koriste u svim granama medicine. Smanjuju aktivnost imunološkog sistema, imaju protivupalna dejstva. Glukokortikosteroidi uključuju hidrokortizon, deksametazon, betametametazon, prednizolon.
Ubrzo, ne više od 5 dana, terapija ovim lekovima je propisana za bolesti:
- maligni tumori
- bakterijski meningitis
- KOPB je hronična bolest pluća
- gihta u akutnom stadiju.
Dugoročno, više od 6 mjeseci, liječenje steroidima može se koristiti za intersticijsku pneumoniju, autoimune bolesti, upale crijeva, dermatološke probleme i transplantaciju organa. Prema statističkim podacima, učestalost dijabetesa nakon upotrebe ovih lijekova ne prelazi 25%. Na primjer, u liječenju plućnih bolesti hiperglikemija se primjećuje kod 13%, kožni problemi - kod 23,5% bolesnika.
Rizik od steroidnog dijabetesa povećava se za:
- nasljedna predispozicija za dijabetes tipa 2, rođaci prvog reda s dijabetesom,
- gestacijski dijabetes tokom najmanje jedne trudnoće,
- predijabetes
- gojaznost, posebno trbušna
- policistični jajnik,
- starije dobi.
Što je veća doza uzimanih lijekova, veća je vjerovatnoća za steroidni dijabetes:
| Doza hidrokortizona, mg na dan | Povećani rizik od bolesti, puta | |||||||||||||
| Za samo 147 rubalja!
Simptomi šećerne bolesti možda nisu prisutni, tako da je uobičajena kontrola glukoze u krvi prva dva dana nakon primjene glukokortikoida. Uz dugotrajnu upotrebu lijekova, na primjer, nakon transplantacije testovi se daju svakog tjedna tijekom prvog mjeseca, zatim nakon 3 mjeseca i šest mjeseci, bez obzira na prisutnost simptoma. Kako lečiti steroidni dijabetesSteroidni dijabetes uzrokuje dominantno povećanje šećera nakon jela. Noću i ujutro prije jela, glikemija je prvi put normalna. Zbog toga, korišteni tretman trebao bi tijekom dana smanjiti šećer, ali ne izazivati noćnu hipoglikemiju. Za liječenje šećerne bolesti koriste se isti lijekovi kao i za druge vrste bolesti: hipoglikemijski agensi i inzulin. Ako je glikemija manja od 15 mmol / l, liječenje započinje lijekovima koji se koriste kod dijabetesa tipa 2. Veći broj šećera ukazuje na značajno pogoršanje funkcije pankreasa, takvim se pacijentima propisuju injekcije inzulina. Djelotvorni lijekovi:
PrevencijaPrevencija i pravovremeno otkrivanje steroidnog dijabetesa važan je dio liječenja glukokortikoidima, posebno kad se očekuje njihova dugoročna primjena. Iste mjere koje se koriste kod dijabetesa tipa 2 - dijeta s malo ugljikohidrata i pojačana fizička aktivnost - smanjuju rizik od poremećaja metabolizma ugljikohidrata. Nažalost, ovu je profilaksu teško postići, jer steroidi povećavaju apetit, a mnoge bolesti koje ih liječe isključuju ili značajno ograničavaju sport. Stoga u prevenciji steroidnog dijabetesa glavna uloga pripada dijagnosticiranju poremećaja i njihovoj korekciji na početnoj razini uz pomoć lijekova koji smanjuju šećer. Obavezno naučite! Mislite li da je cjeloživotna primjena tableta i inzulina jedini način da se šećer drži pod kontrolom? Nije istina! To možete sami potvrditi počevši s korištenjem. čitaj dalje >> Opće informacijeSteroidni dijabetes melitus (SJS) može se pokrenuti dugotrajnim povećanjem sekrecije kortikosteroida ili uzimanjem istih u obliku lijekova. U drugom slučaju bolest ima sinonimni naziv - dijabetes sa lijekovima. U početku nije povezano s funkcionalnim stanjem gušterače, razvija se u pozadini hormonskog liječenja i može proći sam nakon povlačenja lijeka. SSD, provociran povećanjem prirodnih hormona, najčešće se primjećuje kod Itsenko-Cushingove bolesti. U ovoj grupi bolesnika, epidemiološki pokazatelji dostižu 10-12%. Ne postoje točne informacije o rasprostranjenosti SJS-a među općom populacijom.
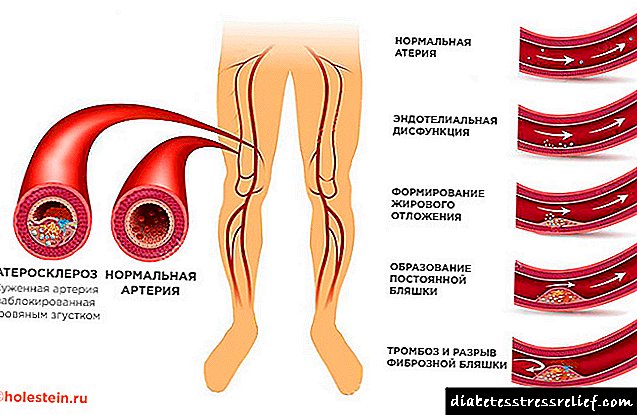
Prema etiološkoj karakteristici steroidni dijabetes dijeli se na endogeni i egzogeni. U endogenom obliku poremećaji rada pankreasa uzrokovani su primarnim ili sekundarnim hiperkortizmom. Razlozi ove grupe uključuju:
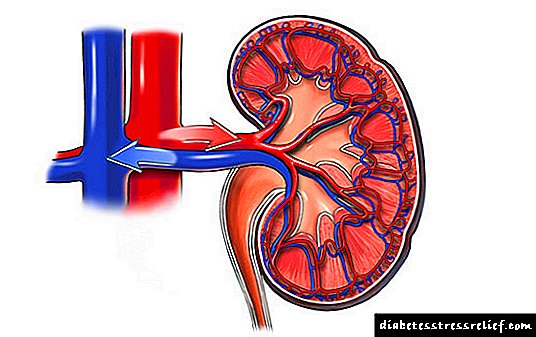
Druga varijanta podrijetla steroidnog dijabetesa je egzogena. Grupa s povećanim rizikom uključuje bolesnike s autoimunim patologijama, hroničnim zatajivanjem bubrega i arterijskom hipertenzijom. Dijabetes se razvija produljenom terapijom lijekovima koji inhibiraju lučenje inzulina beta ćelijama u gušterači. Takvi lijekovi su glukokortikoidi, tiazidni diuretici, hormonski kontraceptivi. Osnova za razvoj SJS je produljeni učinak povećane koncentracije glukokortikoida na unutarnje organe i metaboličke procese. Steroidni hormoni inhibiraju sintezu i pojačavaju razgradnju proteina. Oslobađanje aminokiselina iz tkiva povećava se, u jetri, ubrzavaju se reakcije njihove transaminacije i deaminacije, što uzrokuje porast brzine glukoneogeneze - sinteze glukoze iz ne-ugljikohidratnih spojeva. U ćelijama jetre glikogen se aktivnije odlaže. Učinak kortikoida na metabolizam ugljikohidrata očituje se povećanjem aktivnosti glukoze-6-fosfataze koja je odgovorna za reakciju stvaranja glukoze i fosfatne skupine te inhibicijom aktivnosti glukokinaze, odnosno usporavanjem prerade glukoze u glikogen. Na periferiji se smanjuje iskorištavanje šećera u tkivima. Promjena metabolizma masti predstavljena je stimulacijom lipogeneze, stoga ne dolazi do gubitka težine karakterističnog za dijabetes tipa 1 i 2. Antiketogeni učinak steroida prepreka je oksidaciji piruične kiseline, povećanju krvotoka mliječne kiseline. Po prirodi tijeka SJS-a u ranim fazama sličan je dijabetesu tipa 1: utječu β-stanice, smanjuje se proizvodnja inzulina. S vremenom povećava se inzulinska rezistencija tkiva, što je tipično za dijabetes tipa II. Simptomi steroidnog dijabetesaKlinička slika predstavljena je dijabetesom od dijabetesa - polidipsija, poliurija i umor. Općenito, simptomi su manje izraženi nego kod dijabetesa tipa 1. Pacijenti primjećuju porast žeđi, stalna suha usta. Količina potrošene tečnosti povećava se nekoliko puta, do 4-8 litara dnevno. Žeđ ne jenjava ni noću. Apetit se povećava, težina ostaje ista ili se povećava. Nagon za mokrenje. Dnevno se izluči 3-4 litre urina, a kod djece i starijih osoba razvija se noćna enureza. Mnogi pacijenti pate od nesanice, osjećaju se umor tokom dana, ne mogu se nositi sa svojim uobičajenim aktivnostima i osjećaju pospanost. Na početku bolesti simptomi se brzo povećavaju, kao i kod dijabetesa tipa 1: pogoršava se opće dobro, javljaju se glavobolje, razdražljivost, vrućica. Produljeni tijek bolesti popraćen je pojavom svrbeža kože i sluzokože. Najčešće postoje lezije apscesa, osip, rane ne zarastaju dugo. Kosa postaje suha, nokti se odvajaju i odvajaju. Pogoršanje protoka krvi i živčanog prijenosa očituje se kršenjem termoregulacije u udovima, trncem, peckanjem, peckanjem u stopalima, rjeđe u prstima. KomplikacijeProduljena hiperglikemija dovodi do dijabetičke angiopatije - oštećenja velikih i malih žila. Poremećaj cirkulacije u kapilarama mrežnice očituje se smanjenjem vida - dijabetičkom retinopatijom. Ako vaskularna mreža bubrega pati, tada se njihova funkcija filtriranja pogoršava, javlja se oticanje, diže se krvni tlak i razvija se dijabetička nefropatija. Promjene u velikim žilama predstavljene su aterosklerozom. Najopasnije aterosklerotske lezije arterija srca i donjih ekstremiteta. Neravnoteža elektrolita i nedovoljno snabdevanje krvi živčanim tkivom izazivaju razvoj dijabetičke neuropatije. Može se manifestirati konvulzijama, trncima stopala i prstiju na rukama, nepravilnostima u radu unutrašnjih organa, bolovima različite lokalizacije. DijagnostikaU riziku za razvoj steroidnog oblika dijabetesa nalaze se pojedinci s endogenim i egzogenim hiperkortizmom. Periodična ispitivanja razine glukoze radi otkrivanja hiperglikemije indicirana su za bolesnike s Cushingovom bolešću, tumorima nadbubrežne žlijezde, ljudima koji uzimaju glukokortikoide, tiazidne diuretike, hormonske kontraceptive. Potpuni pregled obavlja endokrinolog. Specifične metode istraživanja uključuju:
Liječenje dijabetesa steroidimaEtiotropna terapija je za uklanjanje uzroka hiperkortizma. Istovremeno se provode mjere usmjerene na obnavljanje i održavanje normoglikemije, povećanje osjetljivosti tkiva na djelovanje inzulina i poticanje aktivnosti sačuvanih β-stanica. Uz integrirani pristup medicinska se skrb za pacijente provodi na sljedećim područjima:
Prognoza i prevencijaSteroidni dijabetes u pravilu se odvija u blažem obliku i lakši je za liječenje od dijabetesa prvog i drugog tipa. Prognoza ovisi o uzroku razvoja hiperkortizma, u većini slučajeva je povoljna. Prevencija uključuje pravovremeno i adekvatno liječenje Cushingove bolesti i bolesti nadbubrežnog tumora, pravilnu upotrebu glukokortikoida, tiazidnih diuretika i oralnih kontraceptiva. Kod osoba koje su izložene riziku trebalo bi redovito pregledati glukozu u krvi. To vam omogućava da prepoznate poremećaje metabolizma ugljikohidrata u fazi predijabetesa, prilagodite glavni tretman, počnete da se pridržavate principa dijetalne prehrane. Simptomi steroidnog dijabetesaKao što smo već rekli, simptomi u ovom patološkom procesu nemaju nikakvu specifičnost. Međutim, u pravilu se one ne izražavaju tako intenzivno kao kod dijabetesa tipa 1 ili 2. Prije svega, bolesna osoba obraća pažnju na činjenicu da mu se žeđ povećala. Količina tekućine koja se pije dnevno, znatno se povećava, u nekim slučajevima dostiže pet i više litara. No, uprkos obilnom opijanju, suha usta umalo nisu oslabljena. Na pozadini pojave smetnji dodaje se simptom kao što je pojačani nagon za mokrenjem. Zapremina dnevne mokraće dostiže tri ili četiri litre. U djetinjstvu je moguće nehotično mokrenje noću. Pacijent se žali na umor, pospanost i bezrazložnu razdražljivost. Apetit mu raste, ali težina mu ostaje gotovo nepromijenjena. Često se klinička slika nadopunjuje glavoboljom. Karakteristični simptomi se primjećuju i sa strane pojave. Koža bolesne osobe postaje vrlo suva. Ploče za nokte se eksfoliraju i lome, a kosa ispada. Često postoje osjetljivi poremećaji u donjim ili gornjim ekstremitetima. Pogledajte video: INTERVJU: Petar Čelik - Doping je velika opasnost za zdravlje sportista i mladih ljudi! (Novembar 2024). |