Gestacijski dijabetes melitus (GDM): opasnost od „slatke“ trudnoće
U nekim slučajevima, trudnice imaju gestacijski dijabetes melitus (GDM). Ovaj oblik bolesti može se pojaviti isključivo tokom trudnoće i nestati neko vrijeme nakon porođaja. Ali ako ne izvršite pravodobno liječenje, onda se bolest može razviti u dijabetes tipa 2, što ima složene posljedice.
Na početku trudnoće trebalo bi biti registrirana svaka žena, gdje će pod nadzorom specijalista biti kontrola dobrobiti buduće majke i razvoja ploda.

Svaka trudnica trebala bi redovno pratiti šećer prolazeći testove urina i krvi. Izolirani slučajevi povećane razine glukoze u analizama ne bi trebali paničariti, jer se takvi skokovi smatraju normalnim fiziološkim procesom. No, ako se tijekom polaganja testova primjećuje povišeni šećer u dva ili više slučajeva, tada to već signalizira prisustvo gestacijskog dijabetesa tijekom trudnoće. Primjećuje se da se povišena razina otkriva kada se materijal isporučuje na prazan stomak (povećanje šećera u krvi nakon jela je normalno).
Opasnost od GDM za plod
Što prijeti ozbiljnom dijabetesu fetusu u razvoju? Budući da ova patologija ne predstavlja izravnu opasnost po život buduće majke, već može biti opasna samo za bebu, liječenje je usmjereno na sprečavanje perinatalnih komplikacija, kao i komplikacija tijekom porođaja.
Posledice za dete sa dijabetesom kod trudnica izražavaju se u negativnom uticaju na mikrocirkulaciju krvi u tkivima trudnice. Svi složeni procesi uzrokovani oslabljenom mikrocirkulacijom u konačnici dovode do hipoksičnih učinaka na fetus.
Takođe, nije bezazleno primiti veliku količinu glukoze u bebu. Zapravo, inzulin koji proizvodi majka ne može proći kroz placentarnu barijeru, a dječji gušterača još nije u stanju proizvesti potrebnu količinu hormona.
Kao posljedica utjecaja dijabetesa, metabolički procesi u plodu su poremećeni i on počinje dobivati masu uslijed rasta masnog tkiva. Nadalje, beba ima sljedeće promjene:
- dolazi do povećanja ramenog pojasa,
- značajno povećava trbuh,
- povećava veličinu jetre i srca,
Sve ove promjene odvijaju se u pozadini činjenice da glava i udovi ostaju iste (normalne) veličine. Sve to može utjecati na razvoj situacije u budućnosti i uzrokovati sljedeće posljedice:
- zbog povećanja ramenog pojasa fetusa teško je proći tokom porođaja kroz porođajni kanal,
- povrede organa bebe i majke moguće su tokom porođaja,
- prerano rođenje može započeti, zbog velike mase ploda, koja se još nije u potpunosti razvila,
- u plućima bebe u maternici se smanjuje proizvodnja surfaktanata, što im ne omogućava da se spoje. Kao rezultat toga, nakon rođenja beba može imati problema sa disanjem. U ovom slučaju dijete se spašava uz pomoć aparata za umjetno disanje, te se postavlja u poseban inkubator (couvez), gdje će neko vrijeme biti pod budnim nadzorom ljekara.
Također, ne može se zaboraviti posljedica gestacijskog dijabetesa melitusa: djeca rođena majkama s GDM-om mogu imati urođene manjkavosti organa, a neka mogu razviti dijabetes drugog stupnja kod odraslih.
Posteljica, koja se takođe ima svojstvo povećavanja s GDM-om, počinje nedovoljno obavljati svoje funkcije i može postati edemata. Kao rezultat toga, fetus ne prima pravu količinu kisika, hipoksija se postavlja. Naime, na kraju trudnoće (treće tromjesečje) postoji opasnost od fetalne smrti.
Budući da je bolest uzrokovana visokim sadržajem šećera, logično je pretpostaviti da je za liječenje i sprečavanje patologije potrebno kontrolirati da li je taj pokazatelj u granicama normale.

Glavni faktor koji utječe na tijek liječenja dijabetesa tokom trudnoće je strogo pridržavanje prehrambenih pravila:
- proizvodi za pečenje i konditorski proizvodi koji mogu utjecati na razinu šećera isključeni su iz prehrane. Ali ne bi trebali u potpunosti odustati od ugljikohidrata, jer oni služe kao izvor energije. Potrebno je samo ograničiti njihov broj tokom dana,
- ograničite unos voća bogatog slatkim ugljikohidratima,
- izuzeti rezance, pire krompir i instant žitarice, kao i razne poluproizvode,
- iz prehrane uklonite dimljeno meso i masti (puter, margarin, majonez, slanina),
- proteinska hrana je neophodna za jelo, ona je važna za organizam majke i djeteta,
- za kuhanje preporučuje se korištenje: pirjanje, kuvanje, parenje, pečenje u rerni,
- hranu uzimajte svaka 3 sata, ali u malim porcijama.
Uz to, dokazano je pozitivno djelovanje na zdravlje trudnice:
- kompleks fizičkih vježbi namijenjenih trudnicama. Tokom vježbanja dolazi do smanjenja koncentracije šećera u krvi, poboljšanja metaboličkih procesa u tijelu i općeg blagostanja trudnice,
- redovne šetnje autoputem.
U težim slučajevima bolesti ljekar može propisati pripravke od inzulina. Ostali lijekovi koji smanjuju šećer su zabranjeni.
Lijekovi koji sadrže inzulin su prema preporukama FDA podijeljeni u 2 kategorije:
- U kategoriji. Uključuje sredstva u čijem opisu piše da prilikom ispitivanja na životinjama nisu primijećeni štetni učinci na plod. Učinak lijeka na trudnoću nije testiran.
- C je kategorija. Uključeni su lijekovi koji, ako se testiraju, imaju utjecaja na razvoj ploda u životinja. Takođe, na trudnicama nisu sprovedeni testovi.
Stoga bi sve lijekove trebao propisati samo kvalificirani liječnik, uz obveznu oznaku trgovačkog naziva lijeka.
Hospitalizacija s GDM-om je relevantna samo ako postoji sumnja na pojavu složenih akušerskih komplikacija.
GDM nije razlog za poticanje prijevremenog porođaja ili carskog reza.
Postpartum
Nakon poroda, žena treba redovno provjeravati razinu šećera, pratiti prisustvo simptoma i njihovu učestalost (žeđ, mokrenje itd.) Dok potpuno ne nestanu. Provjere obično propisuju ljekari nakon 6 i 12 tjedana nakon rođenja. Do ovog trenutka ženski šećer u krvi trebao bi se vratiti u normalu.
Ali, prema statistici, u 5-10% žena koje su rodile nivo šećera se ne normalizuje. U tom je slučaju potrebna medicinska pomoć, koju ne treba zanemariti, jer u suprotnom jednostavan hormonalni poremećaj može prerasti u ozbiljnu neizlječivu bolest.
Trudnoća je provokator?
Američka udruga za dijabetes navodi dokaze da 7% trudnica razvija gestacijski dijabetes. U nekim od njih se nakon poroda glukozemija vrati u normalu. Ali u 60% nakon 10-15 godina manifestuje se dijabetes tipa 2 (T2DM).
Gestacija djeluje kao provokator poremećenog metabolizma glukoze. Mehanizam razvoja gestacijskog dijabetesa bliži je T2DM. Trudnica razvija otpornost na inzulin pod utjecajem sljedećih faktora:
- sinteza steroidnih hormona u placenti: estrogena, progesterona, placentnog laktogena,
- povećanje stvaranja kortizola u kore nadbubrežne žlijezde,
- kršenje metabolizma inzulina i smanjenje njegovog učinka u tkivima,
- pojačano izlučivanje inzulina kroz bubrege,
- aktivacija insulinaze u placenti (enzim koji razgrađuje hormon).

Stanje se pogoršava kod onih žena koje imaju fiziološku otpornost (imunitet) na inzulin, što se nije klinički očitovalo. Ti faktori povećavaju potrebu za hormonom, beta ćelije gušterače ga sintetiziraju u povećanom iznosu. Postepeno, to dovodi do njihovog iscrpljivanja i održive hiperglikemije - povećanja nivoa glukoze u krvi.
Koje su vrste dijabetesa u trudnoći
U trudnoći mogu pratiti različite vrste dijabetesa. Klasifikacija patologije prema vremenu nastanka podrazumijeva dva oblika:
- dijabetes koji je postojao prije trudnoće (dijabetes tipa 1 i dijabetes tipa 2) je pre gestacijski,
- gestacijski dijabetes (GDM) kod trudnica.
Ovisno o potrebnom tretmanu za GDM, postoje:
- kompenzira prehranom
- kompenzirano dijetalnom terapijom i inzulinom.
Dijabetes može biti u fazi nadoknade i dekompenzacije. Ozbiljnost pre-gestacijskog dijabetesa ovisi o potrebi primjene različitih metoda liječenja i težini komplikacija.
Hiperglikemija, koja se razvila tokom trudnoće, nije uvijek gestacijski dijabetes. U nekim slučajevima ovo može biti manifestacija dijabetesa tipa 2.
Ko je u riziku od razvoja dijabetesa tokom trudnoće?
Hormonske promjene koje mogu poremetiti metabolizam inzulina i glukoze događaju se kod svih trudnica. Ali ne prelaze svi na dijabetes. Ovo zahtijeva predisponirajuće faktore:
- prekomjerna težina ili gojaznost,
- postojeća oslabljena tolerancija na glukozu,
- epizode porasta šećera prije trudnoće,
- Dijabetes tipa 2 kod trudnica
- stariji od 35 godina
- sindrom policističnih jajnika,
- povijest pobačaja, mrtvorođenih,
- rođenje djece u prošlosti teže od 4 kg, kao i s malformacijama.
Ali koji od tih razloga u većoj mjeri utječe na razvoj patologije, nije u potpunosti poznato.
Šta je gestacijski dijabetes
GDM se smatra patologijom koja se razvila nakon 15-16 tjedana rađanja djeteta. Ako se hiperglikemija dijagnosticira ranije, tada postoji latentni dijabetes melitus, koji je postojao i prije trudnoće. No, najveća učestalost uočena je u 3. tromjesečju. Sinonim za ovo stanje je gestacijski dijabetes.

Manifestni dijabetes tokom trudnoće razlikuje se od gestacijskog dijabetesa po tome što nakon jedne epizode hiperglikemije šećer postepeno raste i nema tendenciju stabiliziranja. Ovaj oblik bolesti s velikom vjerovatnoćom prelazi u dijabetes tipa 1 ili 2 nakon porođaja.
Da bi se utvrdila buduća taktika, svim postporođajnim majkama s GDM-om u postporođajnom razdoblju određena je razina glukoze. Ako se ne normalizira, onda možemo pretpostaviti da se razvio dijabetes tipa 1 ili 2.
Uticaj na plod i posledice po bebu
Opasnost za dijete u razvoju ovisi o stupnju kompenzacije patologije. Najteže posljedice posmatraju se u nekompenziranom obliku. Učinak na plod izražava se u sledećem:
- Malformacije ploda s visokim nivoom glukoze u ranim fazama. Njihovo nastajanje usled nedostatka energije. U ranim fazama dječiji gušterača još nije formiran, pa bi matični organ trebao raditi za dvoje. Poremećaj rada dovodi do energetskog gladovanja ćelija, poremećaja njihove diobe i stvaranja oštećenja. Na ovo stanje se može posumnjati prisustvom polihidramnija. Nedovoljan unos glukoze u ćelije očituje se intrauterinim usporavanjem rasta, malom težinom deteta.
- Nekontrolirana razina šećera u trudnica sa gestacijskim dijabetes melitusom u 2. i 3. tromjesečju dovodi do dijabetičke fetoppatije. Glukoza prelazi placentu u neograničenim količinama, višak se taloži u obliku masti. Ako postoji višak unutarnjeg inzulina, dolazi do ubrzanog rasta ploda, ali primjećuje se nesrazmjer dijelova tijela: veliki trbuh, rameni pojas, mali udovi. Povećavaju se i srce i jetra.
- Visoka koncentracija inzulina ometa proizvodnju surfaktanata - supstance koja pokriva alveole pluća. Stoga se respiratorne tegobe mogu javiti nakon rođenja.
- Zavojem pupčane vrpce novorođenčeta ometa se unos viška glukoze, djetetova koncentracija glukoze naglo pada. Hipoglikemija nakon porođaja dovodi do neuroloških poremećaja, kršenja mentalnog razvoja.
Također, djeca rođena majkama s gestacijskim dijabetesom imaju povećan rizik od rođenih trauma, perinatalne smrti, kardiovaskularnih bolesti, patologije dišnog sistema, metaboličkih poremećaja kalcija i magnezijuma i neuroloških komplikacija.
Zašto je visoki šećer opasan za trudnicu
GDM ili postojeći dijabetes povećava mogućnost kasne toksikoze (gestoze), manifestuje se u različitim oblicima:
- kapljica trudnica
- nefropatija 1-3 stepena,
- preeklampsija,
- eklampsija.
Posljednja dva stanja zahtijevaju hospitalizaciju na odjelu intenzivne njege, oživljavanje i rano porođaj.
Imuni poremećaji koji prate dijabetes dovode do infekcije genitourinarnog sistema - cistitisa, pijelonefritisa, kao i do rekurentne vulvovaginalne kandidijaze. Svaka infekcija može dovesti do zaraze bebe u maternici ili tokom porođaja.
Glavni znakovi gestacijskog dijabetesa tokom trudnoće
Simptomi gestacijskog dijabetesa nisu izraženi, bolest se razvija postepeno. Neki znakovi žene uzimaju se za normalne promjene stanja tokom trudnoće:
- umor, slabost,
- žeđ
- učestalo mokrenje
- nedovoljno debljanje sa izraženim apetitom.
Često je hiperglikemija slučajni nalaz tokom obaveznog provera glukoze u krvi. To služi kao pokazatelj za daljnje dubinsko ispitivanje.
Razlozi dijagnoze, testovi na latentni dijabetes
Ministarstvo zdravlja postavilo je vremenski okvir za obavezno testiranje šećera u krvi:
Ako su prisutni faktori rizika, test tolerancije na glukozu vrši se u periodu od 26 do 28 nedelja. Ako se simptomi dijabetesa pojave tokom trudnoće, naznačeno je testiranje glukoze.
Jedna analiza koja otkriva hiperglikemiju nije dovoljna za postavljanje dijagnoze. Kontrola je potrebna nakon nekoliko dana. Nadalje, uz ponovljenu hiperglikemiju, propisano je savjetovanje endokrinologa. Ljekar utvrđuje potrebu i vrijeme testa tolerancije na glukozu. Obično je to najmanje 1 tjedan nakon fiksne hiperglikemije. Ispitivanje se takođe ponavlja kako bi se potvrdila dijagnoza.
Sljedeći rezultati ispitivanja govore o GDM-u:
- glukoza na glasu veća od 5,8 mmol / l,
- sat vremena nakon unosa glukoze - iznad 10 mmol / l,
- dva sata kasnije, iznad 8 mmol / l.
Pored toga, prema indikacijama, provode se i studije:
- glikozilirani hemoglobin,
- urin test za šećer,
- profil holesterola i lipida,
- biohemijski test krvi,
- koagulogram
- hormoni u krvi: progesteron, estrogen, placentološki laktogen, kortizol, alfa-fetoprotein,
- analiza urina prema Nechiporenko, Zimnitsky, Rebergovom testu.
Trudnicama s pre-gestacijskim i gestacijskim dijabetesom je ultrazvuk fetusa iz 2. tromjesečja, dopplerometrija posuda posteljice i pupčane vrpce, redovita CTG.
Upravljanje trudnicama sa dijabetesom i lečenje
Tok trudnoće s postojećim dijabetesom ovisi o nivou samokontrole od strane žene i korekciji hiperglikemije. Oni koji su imali dijabetes prije začeća trebali bi proći kroz „Školu dijabetesa“ - posebne časove koji ih podučavaju kako pravilno jesti, kako samostalno kontrolirati nivo glukoze.
Bez obzira na vrstu patologije, trudnicama je potrebno sljedeće promatranje:
- poseta ginekologu svake dve nedelje na početku gestacije, nedeljno od druge polovine,
- konsultacije endokrinologa jednom u dve nedelje, sa dekompenzovanim stanjem - jednom nedeljno,
- promatranje terapeuta - svakog tromjesečja, kao i u otkrivanju ekstragenitalne patologije tj.
- oftalmolog - jednom u trimestru i nakon porođaja,
- neurolog - dva puta za trudnoću.
Obavezna hospitalizacija radi pregleda i korekcije terapije za trudnice sa GDM-om:
- 1 put - u prvom tromesečju ili u dijagnostici patologije,
- 2 puta - u 19-20 tjedana da popravite stanje, odredite potrebu za promjenom režima liječenja,
- 3 puta - sa dijabetesom tipa 1 i 2 - u 35. sedmici, GDM - u 36. sedmici kako biste se pripremili za porođaj i odabrali način porođaja.
Učestalost studija, lista ispitivanja i učestalost ispitivanja određuju se pojedinačno. Svakodnevno praćenje zahtijeva kontrolu mokraće za šećer, glukozu u krvi i kontrolu krvnog pritiska.
Potreba za injekcijama inzulina određuje se pojedinačno. Nije svaki slučaj GDM-a potreban takav pristup, za neke je dovoljna terapijska dijeta.
Indikacije za početak inzulinske terapije su sljedeći pokazatelji šećera u krvi:
- natašte glukoza u krvi sa dijetom većom od 5,0 mmol / l,
- sat vremena nakon jela iznad 7,8 mmol / l,
- 2 sata nakon gutanja, glikemija iznad 6,7 mmol / L.
Pažnja! Trudnicama i dojiljama zabranjeno je koristiti bilo koje lijekove za snižavanje šećera, osim inzulina! Insulini dugog djelovanja se ne koriste.
Osnova terapije su pripravci inzulina kratkog i ultra kratkog djelovanja. Kod dijabetesa tipa 1 provodi se osnovna bolus terapija. Za dijabetes tipa 2 i GDM također je moguće koristiti tradicionalnu shemu, ali s nekim pojedinačnim podešavanjima koja endokrinolog odredi.
U trudnica sa slabom kontrolom hipoglikemije mogu se koristiti inzulinske pumpe, koje pojednostavljuju davanje hormona.
Dijeta kod gestacijskog dijabetesa tokom trudnoće
Prehrana trudnice sa GDM-om treba da bude u skladu sa sljedećim principima:
- Često i malo po malo. Bolje je raditi 3 glavna obroka i 2-3 mala zalogaja.
- Količina složenih ugljenih hidrata je oko 40%, proteina - 30-60%, masti do 30%.
- Pijte najmanje 1,5 litara tečnosti.
- Povećajte količinu vlakana - ona je u stanju da apsorbuje glukozu iz creva i ukloni je.
Šta je dijabetes?

p, blok citat 4,0,0,0,0,0 ->
Dijabetes melitus je endokrino bolest s izraženim kršenjem u prvom redu metabolizma ugljikohidrata. Njegov glavni patogenetski mehanizam je apsolutna ili relativna insuficijencija inzulina - hormona kojeg proizvode posebne ćelije gušterače.
p, blok citat 5,0,0,0,0 ->
Osnova nedostatka inzulina može biti:
p, blok citati 6,0,0,0,0,0 ->
- smanjenje broja β-ćelija otočića Langerhansa u gušterači, odgovornih za lučenje inzulina,
- kršenje procesa pretvaranja neaktivnog proinsulina u zreli aktivni hormon,
- sinteza nenormalnog molekula inzulina sa modificiranom sekvencom aminokiselina i smanjenom aktivnošću,
- promjena osjetljivosti ćelijskih receptora na inzulin,
- povećana proizvodnja hormona čije djelovanje je suprotno učincima inzulina,
- neusklađenost količine glukoze koja je isporučena nivou hormona kojeg proizvodi gušterača.
Učinak inzulina na metabolizam ugljikohidrata nastaje zbog prisutnosti specifičnih receptora glikoproteina u tkivima ovisnim o insulinu. Njihova aktivacija i kasnije strukturne transformacije dovode do povećanog transporta glukoze u ćelije sa smanjenjem šećera u krvi i međućelijskim prostorima. Također, pod djelovanjem inzulina stimuliraju se i iskorištavanje glukoze uz oslobađanje energije (proces glikolize) i njegova akumulacija u tkivima u obliku glikogena. Glavno skladište u ovom slučaju su jetra i skeletni mišići. Oslobađanje glukoze iz glikogena događa se i pod uticajem inzulina.
p, blok citati 7,0,0,0,0 ->
Ovaj hormon utiče na metabolizam masti i proteina. Ima anabolički efekat, inhibira razgradnju masti (lipolizu) i podstiče biosintezu RNA i DNK u svim ćelijama zavisnim od insulina. Zbog toga, s malom proizvodnjom inzulina, dolazi do promjene njegove aktivnosti ili smanjenja osjetljivosti tkiva, dolazi do višestrukih metaboličkih poremećaja. Ali glavni znakovi dijabetesa su promjene u metabolizmu ugljikohidrata. Istovremeno dolazi do povećanja osnovne razine glukoze u krvi i pojava prekomjernog vrha njene koncentracije nakon jela i punjenja šećerom.
p, blok citati 8,0,0,0,0 ->
Nekompenzirani dijabetes melitus dovodi do vaskularnih i trofičnih poremećaja u svim tkivima. U ovom slučaju pate čak i organi neovisni o insulinu (bubrezi, mozak, srce). Kiselost osnovnih bioloških tajni se mijenja, što doprinosi razvoju disbioze vagine, usne šupljine i creva. Barijerska funkcija kože i sluznica opada, aktivnost lokalnih čimbenika imunološke obrane se potiskuje. Kao rezultat toga, kod dijabetes melitusa znatno se povećava rizik od pojave zaraznih i upalnih bolesti kože i genitourinarnog sistema, gnojnih komplikacija i oslabljenih procesa regeneracije.
p, blok citati 9,0,0,0,0 ->
p, blok citati 10,0,0,0,0 ->
Vrste bolesti
Postoji nekoliko sorti dijabetesa. Oni se međusobno razlikuju u etiologiji, patogenetskim mehanizmima nedostatka inzulina i vrsti tečaja.
p, blok citati 11,0,0,0,0 ->
- šećerna bolest tipa 1 s apsolutnim nedostatkom inzulina (inzulinsko stanje neizlječivo stanje), uzrokovano smrću otočića Langerhansovih stanica,
- šećerna bolest tipa 2, koju karakterizira tkivna inzulinska rezistencija i oslabljena sekrecija inzulina,
- gestacijski dijabetes melitus, a hiperglikemija se prvi put otkriva tokom trudnoće i obično nestaje nakon porođaja,
- druge oblike dijabetesa uslijed kombiniranih endokrinih poremećaja (endokrinopatije) ili disfunkcije gušterače infekcijama, intoksikacijama, učincima lijekova, pankreatitisa, autoimunim stanjima ili genetski utvrđenim bolestima.
Trudnice bi trebale razlikovati gestacijski dijabetes i dekompenzaciju ranije postojećeg (pre-gestacijskog) dijabetesa.
p, blok citati 12,0,1,0,0 ->
p, blok citati 13,0,0,0,0 ->
Značajke gestacijskog dijabetesa
Patogeneza razvoja dijabetesa u trudnica sastoji se od nekoliko komponenti. Najvažniju ulogu igra funkcionalna neravnoteža između hipoglikemijskog učinka inzulina i hiperglikemijskog učinka grupe drugih hormona. Postepeno povećavanje inzulinske rezistencije tkiva pogoršava sliku relativne insuficijencijske insuficijencije. I neaktivnost, debljanje s povećanjem postotka masnog tkiva i često primijećeni porast ukupnog kalorijskog sadržaja hrane postaju provocirajući faktori.
p, blok citati 14,0,0,0,0 ->
Pozadina endokrinih poremećaja tokom trudnoće su fiziološke metaboličke promjene. Već u ranoj fazi gestacije metabolizam je preuređen. Kao rezultat, pri najmanjem znaku smanjenja unosa glukoze u plod, glavni put razmjene energije ugljikohidrata brzo se prebacuje na rezervni lipid. Ovaj zaštitni mehanizam naziva se fenomenom brzog posta. Omogućuje kontinuirani transport glukoze preko fetoplacentne barijere čak i kada su iscrpljene raspoložive rezerve glikogena i supstrata za glukogenezu u majčinoj jetri.
p, blok citati 15,0,0,0,0 ->
Na početku trudnoće, takvo je metaboličko preuređivanje dovoljno da zadovolji energetske potrebe bebe u razvoju. Nakon toga, za prevladavanje inzulinske rezistencije, razvija se hipertrofija β-stanica otočića Lagnergansa i povećanje njihove funkcionalne aktivnosti. Povećanje količine proizvedenog inzulina nadoknađuje se ubrzavanjem njegovog uništavanja, zbog povećane funkcije bubrega i aktiviranja placentalne insulinaze. Ali već u drugom tromjesečju trudnoće, dozrijeva posteljica počinje ispunjavati endokrinu funkciju, koja može utjecati na metabolizam ugljikohidrata.
p, blok citata 16,0,0,0,0 ->
Antagonisti inzulina su steroidni i steroidni hormoni slični placenti (progesteron i placentni laktogen), estrogeni i kortizol koji izlučuju majke nadbubrežne žlijezde. Smatra se da su potencijalno dijabetogeni, pri čemu najveći utjecaj imaju fetoplacentalni hormoni. Njihova koncentracija počinje da se povećava od 16-18 trudnoće. Obično do 20. tjedna trudnica s relativnom insuficijencijskom insuficijencijom pojavi se prvi laboratorijski znakovi gestacijskog dijabetesa. Najčešće se bolest otkriva u 24-28 tjedana, a žena možda ne daje tipične pritužbe.
p, blok citati 17,0,0,0,0,0 ->
Ponekad se dijagnosticira samo promjena tolerancije na glukozu, što se smatra predijabetesom. U ovom se slučaju nedostatak inzulina manifestuje samo pretjeranim unosom ugljikohidrata iz hrane i sa nekim drugim provokativnim trenucima.
p, blok citati 18,0,0,0,0 ->
Prema trenutnim podacima, dijabetes trudnica ne prati smrt ćelija gušterače ili promjena molekula inzulina. Zato su endokrini poremećaji koji se javljaju kod žena reverzibilni i najčešće prestaju samostalno ubrzo nakon porođaja.
p, blok citati 19,0,0,0,0 ->
p, blok citati 20,0,0,0,0 ->
p, blok citati 21,0,0,0,0 ->
Šta je gestacijski dijabetes opasan za dijete?
Kada se kod trudnice otkrije gestacijski dijabetes, uvijek se postavljaju pitanja: kakav učinak ima na dijete i je li liječenje zaista neophodno. Zaista, najčešće ta bolest ne predstavlja trenutnu prijetnju životu buduće majke i ne mijenja značajnije ni njeno blagostanje. Ali tretman je nužan prvenstveno da se spriječe perinatalne i akušerske komplikacije trudnoće.
p, blok citat 22,0,0,0,0 ->
Dijabetes melitus dovodi do kršenja mikrocirkulacije u tkivima majke. Spazam malih žila prati oštećenje endotela u njima, aktiviranje peroksidacije lipida i izaziva kronični DIC. Sve to doprinosi hroničnoj fetoplacentnoj insuficijenciji s fetalnom hipoksijom.
p, blok citati 23,0,0,0,0 ->
Prekomjerni unos glukoze djetetu takođe nije bezazlena pojava. Uostalom, njegov gušterača još ne proizvodi potrebnu količinu hormona, a majčinski inzulin ne prodire kroz fetoplacentalnu barijeru. A neprilagođena razina glukoze dovodi do poremećaja discirkulacije i metabolizma. Sekundarna hiperlipidemija postaje uzrok strukturnih i funkcionalnih promjena staničnih membrana, pogoršava hipoksiju fetalnog tkiva.
p, blok citat 24,0,0,0,0 ->
Hiperglikemija kod djeteta izaziva hipertrofiju β-stanica pankreasa ili njihovo ranije iscrpljivanje. Kao rezultat toga, novorođenče može imati teške poremećaje metabolizma ugljikohidrata s kritičnim životnim stanjima. Ako se gestacijski dijabetes ne popravi ni u 3. tromjesečju trudnoće, kod fetusa se razvija makrosomija (velika tjelesna težina) s displastičnom gojaznošću, splenitisom i hepatomegalijom. Osim toga, nezrelost respiratornog, kardiovaskularnog i probavnog sustava najčešće se primjećuje pri rođenju. Sve se to odnosi na dijabetičku fetepatiju.
p, blok citati 25,1,0,0,0 ->
Glavne komplikacije gestacijskog dijabetesa uključuju:
p, blok citati 26,0,0,0,0 ->
- fetalna hipoksija sa intrauterinim usporavanjem rasta,
- prerana isporuka
- fetalna smrt ploda,
- visoka smrtnost dojenčadi među djecom rođenim ženama s gestacijskim dijabetesom,
- makrosomija, koja dovodi do kompliciranog tijeka porođaja i povećava rizik od porođajnih ozljeda kod djeteta (fraktura ključne kosti, Erb-ova paraliza, paraliza frenke, trauma lubanje i grlića kralježnice) i oštećenja porođajnog kanala majke,
- preeklampsija, preeklampsija i eklampsija u trudnica,
- često ponavljajuće infekcije mokraćnih puteva tokom trudnoće,
- gljivične lezije sluznice (uključujući genitalije).
Neki doktori odnose komplikacije gestacijskog dijabetesa kao spontani pobačaj u ranim fazama. No najvjerojatnije je uzrok pobačaja dekompenzacija prethodno nedijagnosticiranog pre-gestacijskog dijabetesa.
p, blok citati 27,0,0,0,0 ->
p, blok citata 28,0,0,0,0 ->
Simptomi i dijagnoza
Trudnice s dijabetesom rijetko imaju pritužbe specifične za bolest. Tipični simptomi su obično blagi, a žene ih obično smatraju fiziološkim manifestacijama 2. i 3. tromjesečja. Dizurija, žeđ, svrbež kože, nedovoljno debljanje mogu se pojaviti ne samo kod gestacijskog dijabetesa. Zbog toga su glavne u dijagnostici ove bolesti laboratorijski testovi. A akušerski ultrazvuk pomaže razjasniti ozbiljnost placentalne insuficijencije i identificirati znakove patologije razvoja fetusa.
p, blok citati 29,0,0,0,0 ->
Screening studija je utvrditi nivo glukoze u krvi trudnice na prazan stomak. Provodi se redovno počevši od 20. tjedna gestacije. Nakon primitka pragova pokazatelja glikemije propisuje se test za utvrđivanje tolerancije na glukozu. A u trudnica iz grupe visokog rizika za razvoj gestacijskog dijabetesa preporučljivo je takav test provesti pri prvom pojavljivanju na recepciji i opet u periodu od 24 do 28 tjedana, čak i s normalnom glukozom na glasu.
p, blok citata 30,0,0,0,0 ->
Glikemija od 7 mmol / L na prazan stomak u celokupnoj kapilarnoj krvi ili od 6 mmol / L na prazan stomak u venskoj plazmi dijagnostički su pouzdani laboratorijski parametri za gestacijski dijabetes. Takođe znak bolesti je i otkrivanje hiperglikemije iznad 11,1 mmol / l slučajnim merenjima tokom dana.
p, blok citata 31,0,0,0,0 ->
Provođenje testa tolerancije na glukozu (test tolerancije glukoze) zahtijeva pažljivo poštovanje uvjeta. U roku od 3 dana žena treba slijediti svoju uobičajenu prehranu i tjelesnu aktivnost, bez ograničenja koja se preporučuju za dijabetes. Večera uoči testa treba da sadrži 30-50 g ugljenih hidrata. Analiza se vrši strogo na prazan stomak, nakon 12-14 sati posta. Tokom testa isključeno je pušenje, uzimanje bilo kakvih lijekova, fizička aktivnost (uključujući penjanje stepenicama), hrana i piće.
p, blok citati 32,0,0,0,0 ->
Prvi test je krv na post. Nakon toga, trudnici se daje piće svježe pripremljene otopine glukoze (75 g suhe tvari na 300 ml vode). Da bi se procijenila dinamika glikemije i utvrdili njeni skriveni vrhovi, poželjno je uzimati ponovljene uzorke svakih 30 minuta. Ali često se određuje samo razina glukoze u krvi, 2 sata nakon uzimanja testne otopine.
p, blok citati 33,0,0,0,0 ->
Normalno, 2 sata nakon opterećenja šećerom, glikemija ne bi smjela biti veća od 7,8 mmol / L. Smanjenje tolerancije prikazano je brzinom 7,8-10,9 mmol / L. Dijagnosticira se gestacijski dijabetes s rezultatom 11,0 mmol / L.
p, blok citata 34,0,0,0,0 ->
Dijagnoza gestacijskog dijabetesa melitusa ne može se zasnivati na određivanju glukoze u mokraći (glukozurija) ili na mjerenju nivoa glukoze pomoću kućnih mjerača glukoze u krvi pomoću test traka. Samo standardizovani laboratorijski testovi krvi mogu potvrditi ili isključiti ovu bolest.
p, blok citata 35,0,0,0,0 ->
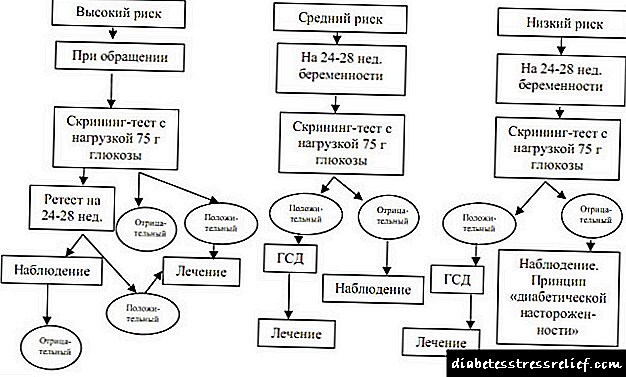
Algoritam screeninga i dijagnostike za GSD
p, blok citata 36,0,0,0,0 ->
Terapija inzulinom
Neophodno je samo praćenje nivoa glukoze u perifernoj venskoj krvi pomoću glukometra. Trudnica analizu vrši sama na prazan stomak i 1-2 sata nakon jela, upisujući podatke, zajedno s unosom kalorija u hranu, u poseban dnevnik.
p, blok citati 38,0,0,0,0 ->
Ako hipokalorična dijeta s gestacijskim dijabetesom ne dovede do normalizacije glikemije, liječnik odlučuje o imenovanju inzulinske terapije. Istovremeno se propisuju insulini kratkog i ultrazlog djelovanja u režimu ponovljenih injekcija vodeći računa o kalorijskom sadržaju svakog obroka i nivou glukoze.Ponekad se koriste i inzulini prosječnog trajanja djelovanja. Pri svakom imenovanju liječnik prilagođava režim liječenja, uzimajući u obzir podatke samokontrole, dinamiku ploda i ultrazvučne znakove dijabetičke fetoppatije.
p, blok citata 39,0,0,0,0 ->
p, blok citati 40,0,0,0,0 ->
Injekcije inzulina izvode se posebnim špricama potkožno. Najčešće, ženi ne treba pomoć izvana za to, obuku vodi endokrinolog ili osoblje škole za dijabetes. Ako potrebna dnevna doza inzulina prelazi 100 jedinica, može se odlučiti ugraditi trajnu potkožnu inzulinsku pumpu. Zabranjena je upotreba oralnih hipoglikemijskih lijekova tokom trudnoće.
p, blok citata 41,0,0,0,0 ->
Kao dodatna terapija, lekovi se mogu koristiti za poboljšanje mikrocirkulacije i lečenje insuficijencije placente, Hofitol, vitamine.
p, blok citata 42,0,0,0,0 ->

p, blok citati 43,0,0,0,0 ->
p, blok citat 44,0,0,0,0 ->
Prehrana za gestacijski dijabetes
Tijekom trudnoće dijetalna terapija je temelj liječenja dijabetesa i oslabljene tolerancije na glukozu. To uzima u obzir tjelesnu težinu i fizičku aktivnost žene. Prehrambene preporuke uključuju korekciju prehrane, sastava hrane i njenog kalorijskog sadržaja. Jelovnik trudnice s gestacijskim dijabetesom trebao bi, osim toga, osigurati snabdijevanje esencijalnim hranjivim tvarima i vitaminima i doprinijeti normalizaciji gastrointestinalnog trakta. Između 3 glavna obroka potrebna su organiziranja zalogaja, a glavni kalorijski sadržaj trebao bi biti u prvoj polovici dana. Ali zadnji zalogaj prije noćnog sna treba sadržavati i ugljikohidrate u količini od 15-30 g.
p, blok citat 45,0,0,0,0 ->
Šta mogu jesti sa trudničkim dijabetesom? To su niskokalorične vrste peradi, mesa i ribe, hrana bogata vlaknima (povrće, mahunarke i žitarice), bilje, nemasni mliječni i kiselo-mliječni proizvodi, jaja, biljna ulja, orasi. Da biste odredili koju vrstu voća možete unijeti u prehranu, morate procijeniti brzinu porasta razine glukoze u krvi ubrzo nakon njihovog unosa. Obično su dozvoljene jabuke, kruške, šipak, citrusno voće, breskve. Prihvatljivo je konzumirati svježi ananas u malim količinama ili sok od ananasa bez dodavanja šećera. Ali bolje je isključiti banane i grožđe iz jelovnika, sadrže probavljive ugljikohidrate i doprinose brzom vršnom rastu glikemije.
p, blok citata 46,0,0,0,0 ->
p, blok citat 47,0,0,0,0 ->
Isporuka i prognoza
Porođaj kod gestacijskog dijabetesa može biti prirodan ili carskim rezom. Taktike ovise o očekivanoj težini ploda, parametrima karlice majke, stepenu kompenzacije bolesti.
p, blok citat 48,0,0,0,0 ->
Uz neovisno rođenje, nivo glukoze prati se svaka 2 sata, i sa sklonošću ka hipoglikemijskim i hipoglikemijskim stanjima, na svakih sat vremena. Ako je žena bila na terapiji inzulinom tokom trudnoće, lijek se daje infusomatom tijekom porođaja. Ako joj je dijetska terapija bila dovoljna, odluka o korištenju inzulina donosi se u skladu s razinom glikemije. Carskim rezom glikemijski nadzor je potreban prije operacije, prije uklanjanja djeteta, nakon uklanjanja placente, a potom svaka 2 sata.
p, blok citata 49,0,0,0,0 -> p, blok-citata 50,0,0,0,1 ->
Uz pravovremeno otkrivanje gestacijskog dijabetesa i postizanje stabilne nadoknade bolesti tokom trudnoće, prognoza za majku i dete je povoljna. Ipak, novorođenčad je u riziku od smrtnosti novorođenčadi i zahtijeva pažljivo praćenje od neonatologa i pedijatra. Ali za ženu posljedice dijabetesa u trudnoći mogu se pojaviti nekoliko godina nakon uspješnog porođaja u obliku dijabetesa tipa 2 ili predijabetesa.
Kako nastaje gestacijski dijabetes?
Ne postoje nedvosmislena mišljenja o tome zašto se dijabetes razvija u periodu rađanja djeteta. Vjeruje se da glavnu ulogu u tome igra prestrukturiranje ženskog tijela, povezano s potrebom za održavanjem života i razvoja fetusa.

Gestacijski dijabetes tokom trudnoće zahtijeva strogu dijetu.
U ovom periodu beba se hrani placentom. Ovo tijelo proizvodi hormone koji pospješuju rast i razvoj ploda, kao i blokira djelovanje inzulina kod buduće majke. Kao rezultat toga, nisu razgrađeni svi šećeri koji se isporučuju hranom. Gušterača nije u stanju da proizvede više inzulina. To dovodi do razvoja hiperglikemije, karakteristične za dijabetes.
Rizici GDM-a određeni su faktorima:
- povećana tjelesna težina
- debljanje tokom gestacije, iznad normalnih vrijednosti,
- stariji od 25 godina
- prisutnost GDM-a tokom prethodnih trudnoća,
- dijabetes u bliskoj rodbini.
Vjerovatnoća razvoja nedostatka inzulina nije određena samo ovim uvjetima. Postoje i drugi faktori koji doprinose nastanku GDM-a.
Kako je gestacijski dijabetes
Simptomi GDM-a ne razlikuju se od manifestacija šećerne bolesti prvog ili drugog tipa. Možete posumnjati na prisustvo ovog stanja pomoću sljedećih znakova:
- brzo debljanje bez vidljivog razloga,
- stalna žeđ
- povećana količina urina
- smanjen apetit
- opšte pogoršanje blagostanja.
Kada se ovi simptomi pojave, trudnica se treba što prije obratiti svom ljekaru.
Dijagnoza dijabetesa kod trudnica
Žene tokom porođaja djeteta trebale bi redovito podvrgavati ispitivanju koje uključuje utvrđivanje razine glukoze u krvi. Naročito su važni rezultati ove analize u periodu od 24-28 sedmica. Pacijentima koji imaju predispoziciju za razvoj GDM-a, ljekari propisuju dodatne neplanirane razine šećera u krvi.
Krv se uzima na prazan stomak, nakon čega se ženi daje čaša kandirane vode. Drugi put uzimaju krv nakon sat vremena. Ako razina glukoze u krvi u ova dva testa premaši dozvoljene vrijednosti, pacijentu se dijagnosticira gestacijski dijabetes.
Mogući efekti GDM-a
Pri prepoznavanju ovog stanja potrebno je što prije poduzeti mjere usmjerene na suzbijanje hiperglikemije. Inače, neispravljeni dijabetes u trudnica može dovesti do posljedica:
- Rođenje djeteta s tjelesnom težinom većom od 4 kg predstavlja makrosomiju. Zbog toga je porođaj mnogo teži, postoji velika opasnost od ozljeda što može zahtijevati carski rez.
- Preuranjeni početak porođaja, razvoj sindroma respiratornog tegoba kod djeteta povezan s nedovoljnim razvojem respiratornog sustava u prijevremenoj dobi.
- Hipoglikemija nakon rođenja kod beba.
- Povećana vjerovatnoća za razvoj preeklampsije i drugih komplikacija kod žena tijekom trudnoće. Ovi uvjeti takođe predstavljaju rizik za plod.

Dijagnoza gestacijskog dijabetesa temelji se na analizi šećera u krvi nakon posta i nakon jela.
Navedene komplikacije mogu se sprečiti samo slijedeći upute lekara.
Liječenje gestacijskog dijabetesa
Ispravljanje hiperglikemije u trudnica počinje metodama koje nisu lekovi:
- dijeta
- vežba
- kontrola šećera u krvi.
Dijetalna terapija glavni je smjer u liječenju gestacijskog dijabetesa. Podrazumeva:
- Potpuno isključenje iz prehrane lako probavljivih ugljikohidrata - slatkiša, šećera, sokova, meda, pekarskih proizvoda.
- Odbijanje zaslađivača, uključujući proizvode koji sadrže fruktozu, jer su zabranjeni u trudnoći i dojenju.
- Žene sa prekomjernom težinom su ograničene u unosu masti, potpuno odbacujući prerađenu hranu, majonezu i kobasice.
- Frakcijska prehrana - preporučuje se jesti hranu u malim porcijama od 4 do 6 puta dnevno. Ne bi trebalo dozvoliti gladovanje.
Fizička aktivnost dopuštena je onim pacijentima koji nemaju kontraindikacije. Da biste normalizirali nivo šećera u krvi, dovoljno je da svaki dan 30 minuta hodate svježim zrakom, da radite vodenu gimnastiku. Vježbe za povećanje krvnog pritiska su zabranjene, jer mogu izazvati hipertoničnost maternice.
Uz ovo, preporučuje se svakodnevno vođenje dnevnika, u kojem treba navesti:
- Nivo glukoze u krvi prije jela, sat vremena nakon obroka tokom dana. Također je potrebno registrirati ovaj indikator prije odlaska u krevet.
- Prehrana i hrana koja se konzumira.
- U prisustvu posebnih test traka - određuje se nivo ketona u urinu ujutro.
- Krvni pritisak ujutro i uveče - ovaj pokazatelj ne sme prelaziti 130/80 mm RT. Čl.
- Motorna aktivnost fetusa.
- Telesna masa žene.
Vođenje takvog dnevnog dnevnika pomoći će u praćenju mogućih odstupanja u zdravstvenom stanju čak i prije pojave simptoma. Takođe je neophodno da lekar bolje kontrolira tok trudnoće.
U slučaju nedovoljne efikasnosti liječenja bez lijekova, ženu treba uputiti na savjetovanje kod endokrinologa. Ako i dalje postoji visoka razina glukoze u krvi, naznačeni su pripravci inzulina. Pravilno odabrana doza lijeka je sigurna za žene. Inzulin ne prelazi preko placente, tako da ne šteti plodu.
Dostava u GDM
Nakon dijagnoze gestacijskog dijabetesa melitusa, svaka žena odabire najprikladniji način porođaja. Završni pregled provodi se najkasnije u 38 tjedana, prema njegovim rezultatima liječnik utvrđuje moguće izglede za porođaj.
Uz GDM, ne preporučuje se produžavanje trudnoće duže od 40 tjedana. To značajno povećava vjerojatnost komplikacija za dijete, jer se u ovo vrijeme rezerve placente smanjuju, a njegova ruptura može se dogoditi pri rođenju. Iz tog razloga se period od 38 do 40 nedelja smatra najpovoljnijim periodom za isporuku.
Preporuke nakon isporuke
Nakon poroda, žene s GDM-om trebaju:
- Ako je izvedena inzulinska terapija, otkaži je.
- Još mjesec i pol dana da slijedite dijetu.
- Pratite nivo glukoze u krvi tri dana nakon rođenja.
- U razdoblju od 6-12 tjedana nakon porođaja - posavjetujte se s endokrinologom, provedite dodatni pregled kako biste procijenili metabolizam ugljikohidrata.
Žene kojima je dijagnosticiran gestacijski dijabetes melitus treba poduzeti mjere prilikom planiranja naknadnih trudnoća kako bi se smanjila vjerojatnost ponovnog razvoja ovog patološkog stanja.

Kako bi se spriječile ozbiljne posljedice GDM-a, žena bi trebala redovno pratiti razinu glukoze u krvi.
Djeca rođena majkama s GDM-om imaju veću vjerojatnost da će razviti dijabetes tipa 2. Stoga bi se tijekom života trebali pridržavati dijeta s niskim sadržajem šećera, promatrala ih je endokrinolog.
Prevencija dijabetesa kod trudnica
Znajući prisutnost faktora koji doprinose razvoju nedostatka inzulina, možete smanjiti vjerojatnost ovog patološkog stanja.
Kako bi se spriječio razvoj GDM-a, svim ženama tokom porođaja djeteta preporučuje se pridržavati se preventivnih mjera:
- Dijeta koja isključuje lako probavljive ugljikohidrate, ograničavajući upotrebu masti, soli.
- Normalizacija tjelesne težine - poželjno je to učiniti prije trudnoće.
- Redovna fizička aktivnost, šetnje na svežem vazduhu.
- Ako imate rođake s dijabetesom, jednom godišnje kontrolirajte razinu glukoze u krvi i nakon jela.
Gestacijski dijabetes melitus je bolest koja se može razviti samo u razdoblju gestacije. Hiperglikemija je opasna za razvoj mnogih komplikacija i za majku i za plod. Zbog toga je važno poduzeti mjere usmjerene na normalizaciju razine glukoze u krvi. Ako su dijeta i druge metode bez lijekova neučinkovite, indicirano je korištenje inzulina ovisno o količini konzumiranog ugljikohidrata.
Što je opasna gestacijski dijabetes u trudnoći? Dijagnoza GDM i tretman.
U trudnoći se hronične bolesti mogu pogoršati ili se mogu pojaviti znakovi prethodno nepoznatih problema. Gestacijski dijabetes može biti problem.

Prema klasifikaciji Svjetske zdravstvene organizacije, „gestacijski dijabetes“ je dijabetes melitus otkriven tokom trudnoće, kao i oslabljena tolerancija na glukozu (percepcija glukoze u tijelu), takođe otkrivena u ovom periodu. Njegov razlog je smanjena osjetljivost stanica na vlastiti inzulin (otpornost na inzulin), koja je povezana s velikim sadržajem hormona trudnoće u krvi. Nakon porođaja nivo šećera u krvi najčešće se vraća u normalu. Međutim, ne može se isključiti verovatnoća razvoja dijabetesa tipa 1 i 2 tokom trudnoće. Dijagnoza ovih bolesti vrši se nakon porođaja.
Kada su analizirali podatke iz više studija, liječnici su zaključili da više od 50% trudnica s gestacijskim dijabetesom kasnije razvija pravi dijabetes melitus kasnije u životu.
Koji su faktori rizika za razvoj GDM-a?
- Prekomjerna težina, gojaznost
- Relativni dijabetes u neposrednoj porodici
- Trudnoća starija od 30 godina
- Opterećena akušerska istorija:
- Prethodno dijete rođeno je s težinom većom od 4000 grama
- GDM u prethodnoj trudnoći
- Hronični pobačaj (rani i kasni pobačaj)
- Polihidramnios
- Mrtvorođenje
- Malformacije u prethodne djece
Što je opasna gestacijski dijabetes?
Gestacijski dijabetes u većini kliničkih situacija razvija se između 16. i 32. tjedna trudnoće. Povrede metabolizma ugljikohidrata, ranije identificirane, u pravilu, govore o prethodno neprimijećenom pre gestacijskom ("trudničkom" dijabetesu.
Naravno, o kroničnim bolestima je bolje naučiti prije trudnoće, a tada ćete ih moći nadoknaditi u što većem broju. Iz tog razloga, ljekari snažno preporučuju planiranje trudnoće. U pogledu priprema za trudnoću, žena će proći sve osnovne pretrage, uključujući identifikaciju dijabetesa. Ako se otkriju kršenja metabolizma ugljikohidrata, liječnik će propisati liječenje, dati preporuke i buduća trudnoća proteći će sigurno i beba će se roditi zdrava.
Glavni uvjet za upravljanje trudnoćom kompliciranom dijabetesom (kako gestacijskim tako i ostalim oblicima) je održavanje razine glukoze u krvi unutar normalnih granica (3,5-5,5 mmol / L). Inače su majka i beba u vrlo teškim uvjetima.
Šta prijeti mami? Moguće su prijevremeno rođenje i mrtvorođenje. Visok rizik od razvoja gestoze (kod dijabetesa se javlja češće i ranije - do 30. tjedna), hidramniona, te stoga fetoplacentne insuficijencije i pothranjenosti ploda. Možda je razvoj dijabetičke ketoacidoze (stanje u kojem dolazi do naglog povećanja glukoze i koncentracije ketonskih tijela u krvi), infekcije genitalnog trakta, koje se bilježe 2 puta češće i uzrokuju infekciju ploda i prerano rođenje. Također je moguće napredovanje mikroangiopatija s ishodom kod oslabljenog vida, rada bubrega, poremećenog protoka krvi kroz posude placente i drugih. Žena može razviti slabost porođaja, što će u kombinaciji s klinički uskom karlicom i velikim plodom učiniti neizbježnost porođaja carskim rezom. U žena sa šećernom bolešću infektivne komplikacije u postporođajnom periodu češće su.
Opasnost za bebu
Značajke metabolizma ugljikohidrata između majke i djeteta su takve da fetus prima glukozu od majke, ali ne prima inzulin.Tako hiperglikemija (prekomjerna glukoza), posebno u prvom tromjesečju, kada fetus još nema vlastiti inzulin, izaziva razvoj različitih malformacija fetusa . Nakon 12 tjedana, kada tijelo buduće bebe razvija svoj inzulin, razvija se hiperinsulinemija koja prijeti razvoju asfiksije i ozljeda kod porođaja, respiratornog distresa (respiratornog distres sindroma) i hipoglikemijskih stanja novorođenčadi.
Postoji li način da se te poteškoće spriječe? Da Glavna stvar je svjesnost problema i njegovo pravovremeno otklanjanje.
Dijagnoza GDM-a tokom trudnoće
Prva tačka u dijagnozi gestacijskog dijabetesa je procjena rizika od njegovog razvoja. Prilikom prijavljivanja žene za prijavu u predporodnu kliniku procjenjuje se niz pokazatelja, primjerice, dob i težina trudnice, akušerska povijest (prisutnost gestacijskog dijabetesa tokom proteklih trudnoća, rođenje djece težine više od 4 kg, mrtvorođenost i drugi), porodična anamneza (prisutnost dijabetesa u rodbina) i tako dalje. Sljedeća je tablica popunjena:
| Parametri | Visok rizik | Umeren rizik | Nizak rizik |
| Žena starija od 30 godina | Da / ne | da | Manje od 30 |
| Dijabetes tipa 2 u bliskoj rodbini | da | ne | ne |
| Istorija GDM-a | da | ne | ne |
| Poremećena tolerancija na glukozu | da | ne | ne |
| Glukozurija tokom prethodne ili date trudnoće | da | Da / ne | ne |
| Istorija hidramniona i krupnog voća | Da / ne | da | ne |
| Rođenje djeteta sa težinom većom od 4000 g ili mrtvorođenje u povijesti | Da / ne | da | ne |
| Brzo debljanje tokom ove trudnoće | Da / ne | da | ne |
| Prekomjerna težina (> 20% od idealnog) | Da | da | ne |
Obratimo pažnju na parametar „Rođenje djeteta teže od 4 kg“. Nije slučajno što je uključeno u procjenu rizika od gestacijskog dijabetesa. Rođenje takve bebe može ukazivati na razvoj istinskog dijabetesa i gestacijskog dijabetesa u budućnosti. Zbog toga je u budućem trenutku začeća potrebno planirati i stalno pratiti nivo šećera u krvi.
Odredivši rizik od razvoja dijabetesa, liječnik odabire taktiku upravljanja.
Drugi korak je uzorkovanje krvi radi utvrđivanja razine šećera, što bi trebalo učiniti nekoliko puta tokom trudnoće. Ako barem jednom premaši sadržaj glukoze od 5 mmol / l, provodi se daljnje ispitivanje, odnosno test tolerancije na glukozu.
Kada se test smatra pozitivnim? Prilikom provođenja testa s opterećenjem od 50 g glukoze, razina glikemije procjenjuje se na prazan stomak i nakon 1 sata. Ako glukoza na post premašuje 5,3 mmol / L, a nakon 1 sata vrijednost je veća od 7,8 mmol / L, tada treba propisati test sa 100 g glukoze.
Gestacijski dijabetes melitus dijagnosticira se ako je glukoza na post veća od 5,3 mmol / l, nakon 1 sata veća je od 10,0 mmol / l, nakon 2 sata veća je od 8,6 mmol / l, nakon 3 sata je iznad 7,8 mmol / l. Važno: porast samo jednog od pokazatelja ne daje dijagnozu. U ovom slučaju test se mora ponoviti nakon 2 tjedna. Dakle, porast 2 ili više pokazatelja ukazuje na dijabetes.
Pravila ispitivanja:
- 3 dana prije pregleda, trudnica je na uobičajenoj prehrani i pridržava se svoje uobičajene fizičke aktivnosti
- Test se izvodi ujutro na prazan stomak (nakon noćnog posta najmanje 8 sati).
- Nakon uzimanja uzorka krvi na prazan stomak, pacijent treba piti otopinu glukoze, koja se sastoji od 75 grama suhe glukoze otopljene u 250-300 ml vode, tokom 5 minuta. Drugi uzorak krvi za utvrđivanje šećera u krvi uzima se 2 sata nakon punjenja glukozom.
Normalne vrijednosti glikemije:
- glikemija na dan - 3,3-5,5 mmol / l,
- glikemija prije jela (bazalna) 3,6-6,7 mmol / l,
- glikemija 2 sata nakon jela 5,0-7,8 mmol / l,
- glikemija prije odlaska u krevet 4,5-5,8 mmol / l,
- glikemije na 3,00 5,0-5,5 mmol / L
Ako su rezultati ispitivanja normalni, tada se test ponavlja u 24-28 tjedana trudnoće, kada se hormonska pozadina promijeni. U ranijim fazama GDM se često ne otkrije, a dijagnoza nakon 28 tjedana ne spriječava uvijek razvoj komplikacija kod ploda.
Ipak, trudnice se ne suočavaju samo sa visokim šećerom u krvi. Ponekad krvni test "pokazuje" hipoglikemiju - nizak šećer u krvi. Najčešće se hipoglikemija razvija tokom posta. Tokom trudnoće povećava se unos glukoze u ćelijama, pa stoga ne treba dozvoliti duge pauze između obroka i ni u kojem slučaju ne treba „sjesti“ na dijetu čiji je cilj gubitak kilograma. Također, ponekad se u analizama mogu naći granične vrijednosti koje uvijek uvijek ukazuju na veći rizik od razvoja bolesti, stoga je potrebno strogo nadzirati krvnu sliku, pridržavati se preporuka liječnika i slijediti dijetu koju je propisao specijalist.
Nekoliko riječi o liječenju gestacijskog dijabetesa
Trudnica koja ima dijabetes mora savladati metodu samokontrole glikemije. U 70% slučajeva gestacijski dijabetes se ispravlja prehranom. Doista dolazi do stvaranja inzulina i nema potrebe za terapijom inzulinom.
Glavni principi prehrane za GDM:
- Dnevna prehrana mora biti podijeljena između ugljikohidrata, masti i bjelančevina -35-40%, 35-40% i 20-25%, respektivno.
- Sadržaj kalorija u uvjetima prekomjerne težine treba biti 25 kcal na 1 kg težine ili 30 - 35 kcal na 1 kg s normalnom težinom. Ženama s prekomjernom težinom daju se preporuke kako ih smanjiti ili stabilizirati. Potrebno je s posebnom pažnjom smanjiti unos kalorija, ne poduzimajući stroge mjere.
- Lako probavljivi ugljikohidrati, to jest bilo koji slatkiši, isključeni su iz dnevnog izbornika.
Da li bi zdrava žena trebala alarmirati ako želi slatkiše? "Ljubav prema slatkišima" trebala bi upozoriti ako postoje promjene u analizama. Ali u svakom slučaju se treba pridržavati prehrambenih preporuka i ne pretjerujte sa slatkišima ili bilo čim drugim. Morate se sjetiti da želite češće pojesti "nešto slatko" iz želje da se samo pojedite. Stoga se „slatko“ može zamijeniti voćem. - Količinu masti koja se konzumira smanjite obogaćujući prehranu vlaknima (voće i povrće) i bjelančevinama na 1,5 g / kg.
U slučaju da nije moguće korigirati nivo glikemije jednom dijetom, potrebna je terapija inzulinom, koju liječnik izračunava i titrira (prilagodi).
Gestacijski dijabetes naziva se ne samo zato što se manifestuje (manifestuje) tokom trudnoće. Još jedna od njegovih karakteristika je to da njeni simptomi nestaju nakon porođaja. Međutim, ako je žena patila od gestacijskog dijabetesa tokom trudnoće, rizik od nastanka istine povećava se 3-6 puta. Zbog toga je važno pratiti ženu nakon porođaja. 6 tjedana nakon rođenja, istraživanje stanja metabolizma ugljikohidrata majke je obavezno. Ako se ne nađu promjene, kontrola se dodjeljuje jednom u 3 godine, a u slučaju oštećene tolerancije na glukozu - izdavanje preporuka o hranidbi i promatranje jednom godišnje.
U tom slučaju sve naredne trudnoće treba strogo planirati.
Što je opasna gestacijski dijabetes?
Opasnost od bolesti je dvostruka. Prvo se morate sjetiti utjecaja na tijelo samog pacijenta. Još je važniji faktor učinak na plod. Gestacijski dijabetes u trudnica može uzrokovati gestozu (trudnoćnu toksikozu), sindrom preeklampsije (povišen krvni pritisak i oštećenje bubrežne funkcije). Inače, gestacijski dijabetes ne predstavlja ozbiljnu prijetnju za majku. Vrijednosti pokazatelja šećera tokom trudnoće obično nisu toliko visoke kao kod dijabetesa tipa 2, a trudnoća je prilično kratko razdoblje u kojem se ozbiljne, po život opasne komplikacije rijetko uspijevaju razviti. Ali ako se ne bavite liječenjem gestacijskog dijabetesa, onda on nosi takvu opasnost kao degeneracija u punopravni dijabetes tipa 2. A ovo je bolest koja će proganjati osobu cijeli život, i od koje se neće biti lako riješiti.
Posledice za dete
Ali glavna opasnost je učinak na plod. Činjenica je da glukoza u nju slobodno teče kroz placentnu barijeru. Na početku trudnoće, fetus još nije formirao vlastiti gušterača. Zbog toga, beta ćelije gušterače majke rade u dvostrukom volumenu, proizvodeći inzulin i za sebe i za bebu. S vremenom se situacija mijenja, jer na kraju trudnoće dječje vlastite ćelije koje proizvode inzulin počinju raditi. Međutim, ako u krvi fetusa ima previše glukoze, tada djeluju s prenaponom. Kao rezultat toga, novorođenče može razviti insuficijenciju gušterače i dijabetes tipa 1.
Prekomjerna glukoza isporučena plodu može prouzrokovati druge neugodne posljedice. Takva višak glukoze pretvara se u masno tkivo, a masa djeteta počinje prelaziti normalnu vrijednost. On može uvelike povećati neke dijelove tijela, dok će drugi ostati normalni. A to prijeti majci teškim rođenjem, a djetetu urođenu povredu. Najopasnije ozljede lubanje i kralježnice. Ponekad trudnica ne može sama roditi takvu bebu i mora imati carski rez. Moguće su i takve abnormalnosti u razvoju fetusa kao njegova hipoksija, nerazvijenost kardiovaskularnog, probavnog sustava i odsutnost surfaktanata (tvari koja štiti dišni sustav). Na taj način se smrtnost među novorođenčadima rođenim majkama s gestacijskim dijabetesom naglo povećava.
Uz to, za novorođenče dijete je trudnoća koju GDM opterećuje:
- kršenje proporcija tijela,
- oticanje tkiva,
- žutica
- hipoglikemija.
Dijagnoza dijabetesa kod trudnica
Znakovi gestacijskog dijabetesa povezani s hormonskim promjenama u tijelu obično se počinju pojavljivati ne odmah nakon početka trudnoće, već od 20. tjedna. Istina, ako je trudnica prije začeća sakrila dijabetes melitus, to također može negativno utjecati na razvoj fetusa.
Postoji samo jedan način da se otkrije prisustvo gestacijskog dijabetesa - krvni test na šećer. Doista, tijekom trudnoće, simptomi dijabetesa često mogu izostati jer su prisutni samo relativno mali porasti šećera u krvi. A ako su prisutni simptomi (na primjer, žeđ, učestalo mokrenje, umor, svrab na koži, povećan apetit), onda se oni obično pripisuju manifestacijama toksikoze, poremećajima prehrane, hormonskim promjenama, stresu itd.
Da biste otkrili latentni dijabetes u trudnica, potrebni su testovi krvi na šećer. Krvni testovi na šećer tokom trudnoće obično se rade tri puta. Prvi put - prilikom registracije, drugi - u drugom tromjesečju (tokom 24-28 sedmice), treći - malo prije rođenja. Ako su pokazatelji prvog testa izvan normalnog raspona, radi se drugi test.
Krv se uzima ujutro na prazan stomak. Prije testa potrebno je izbjegavati fizičke napore, uzimanje lijekova.
Krv za šećer tijekom trudnoće obično se uzima iz vene, jer su rezultati dobiveni tijekom uzorkovanja prsta neinformativni.
Vrijednost norme glukoze za trudnice manja je od 5,1 mmol / l. Sa pokazateljima od 5,1-7,0 mmol / l dijagnosticira se GDM. Uz veće odstupanje od norme (više od 7,0 mmol / l), postoji razlog za sumnju na manifestni (tj. Prvi put dijagnosticirani) dijabetes tipa 2.
Pored toga, može se obaviti i test tolerancije na glukozu. Ovim testom pacijentu se na prazan želudac daje čaša glukoze (obično 75 g glukoze na 300 g vode), a krv se vrši nakon 2 sata.U tom periodu pacijentu su takođe kontraindicirana hrana, piće i vježbanje. GDM se dijagnosticira brzinom iznad 8,5 mmol / L.
Ostali testovi na dijabetes:
- analiza glikovanog hemoglobina,
- za holesterol
- šećera u urinu
- biohemijski test krvi,
- analiza urina prema Nechiporenku,
- analiza nivoa ženskih hormona.
Može se izvesti i ultrazvuk i CT fetusa, placentna dopplerografija.
Dijeta kod gestacijskog dijabetesa
Međutim, pribjegavaju inzulinu samo ako je druga metoda liječenja, dijeta, neučinkovita. Kao i kod ostalih vrsta dijabetesa, cilj prehrane kod GDM-a je prije svega snižavanje glukoze u krvi. Dopuštena je samo „meka“ dijeta, sa umjerenim ograničenjem ugljikohidrata, jer postoji povećan rizik od ketoacidoze, što može izazvati dijetu bez ugljikohidrata. Ne treba zaboraviti da razvoj fetusa mora biti normalan, a za to treba dobiti sva potrebna hranjiva. Stoga ishrana treba biti uravnotežena.
Konditorski proizvodi, šećer, slatkiši, slatka peciva, sokovi s visokim udjelom šećera, slatko voće, proizvodi koji sadrže zasićene masti - margarin i jela pripremljena na njemu, slatki napici (uključujući kavu i čaj sa šećerom) su zabranjeni. Tjesteninu, krumpir (čak i kuhan) treba ograničiti. Od mesa i peradi preporučljivo je odabrati sorte s niskim udjelom masti (teletina, ćuretina). Preporučuje se povećati unos hrane bogate vlaknima, posebno povrća.
Ukupni dnevni unos kalorija ne smije prelaziti 1800 kcal. Optimalni omjer ugljikohidrata, masti i bjelančevina je 45%, 30% i 25%. Morate popiti dovoljno - najmanje 1,5 litara dnevno.
Prehrana je takođe važna. Treba biti često i malo po malo (3 glavna obroka i 2-3 užine), nemojte prejesti.
U slučaju hipoglikemije (za one koji su podvrgnuti insulinskoj terapiji) preporučuje se slatki proizvod, na primjer, jabuka ili boca soka koji bi pomogli da se vrijednost šećera vrati u normalu.
Nadzor ljekara
Liječenje gestacijskog dijabetesa provodi se uglavnom kod kuće. Međutim, obvezna hospitalizacija radi pregleda također se radi - u prvom tromjesečju, u 19-20 i 35-36 tjedana. U ovom slučaju utvrđuje se stanje majke i njenog ploda.
Pacijent treba periodično davati urin kako bi utvrdio sadržaj ketonskih tijela. Prisutnost ketonskih tela znači da dolazi do dekompenzacije bolesti.
Trudnoću s dijabetesom treba nadzirati ljekar. U tu svrhu je potrebno svake dvije sedmice ili jednom sedmično posjetiti ginekologa i endokrinologa sa dekompenzacijom dijabetesa.
Samokontrola
Treba imati na umu da primjena inzulina podrazumijeva stalni nadzor pacijenta. Odnosno, trudnica treba tokom dana pratiti koncentraciju glukoze u krvi. Preporučuje se da to učinite najmanje 7 puta dnevno (jedan sat i sat nakon doručka, ručka i večere i prije spavanja). U suprotnom postoji veliki rizik od hipoglikemijskih stanja. Ako je pacijent samo na dijeti, mjeri se glukoza ujutro i sat vremena nakon jela na prazan stomak.
Osim toga, potrebno je stalno nadzirati krvni pritisak, tjelesnu težinu.
Fizičke vježbe
Pacijentu s gestacijskim dijabetesom mogu se propisati fizičke vježbe koje pomažu u sagorjevanju viška glukoze i smanjenju tjelesne težine. Međutim, treba imati na umu da trudnoća ne dopušta nikakve traumatične sportove, jer mogu biti opasni za plod. Vježbe u trbuhu se također ne preporučuju.
Ako se dobije ispravan tretman, onda negativne posledice obično izostaju. Rođenje djeteta s dijabetesom obično ide dobro, ali nisu isključene različite komplikacije. Ako je potrebno, rani porod, carski rez.
Većina pacijenata toleriše bolest bez posljedica i riješi se dijabetesa odmah nakon završetka trudnoće. Međutim, GDM je alarmantno zvono koje ukazuje na visoki rizik (preko 50%) od razvoja dijabetesa tipa 2 u budućnosti (tokom narednih 15 godina).To se posebno odnosi na one majke koje malo prate svoju težinu i imaju višak kilograma. Međutim, ponekad GDM nakon porođaja postaje punopravan dijabetes tipa 2. Ovo se događa kod 10% pacijenata. Puno rjeđe se opaža transformacija gestacijskog dijabetesa u bolest tipa 1. Ako se trudnoća ponovo pojavi, s velikom vjerovatnoćom doći će do ponovnog pojavljivanja GDM-a.