Dijabetes metabolički sindrom
Članak iz monografije "Dijabetes: od djeteta do odraslih".
Rizik od razvoja kardiovaskularnih bolesti, koji je glavni uzročnik obolijevanja odraslih, invalidnosti i smrtnosti, povezan je s takozvanim metaboličkim sindromom (MS).
Do danas je poznato da ovaj simptomski kompleks uključuje kršenje tolerancije na ugljikohidrate ili dijabetes melitus tipa 2 (DM 2), dislipidemiju, hemostatske poremećaje sa tendencijom ka trombozi, arterijsku hipertenziju (AH) i centralni tip pretilosti.
Odvojeni nakupini metaboličkog sindroma mogu biti odsutni ili prisutni, međutim, svaki od njih je neovisan faktor u razvoju kardiovaskularnih bolesti. Patofiziološka veza koja kombinira različite manifestacije metaboličkog sindroma je otpornost na inzulin (IR).
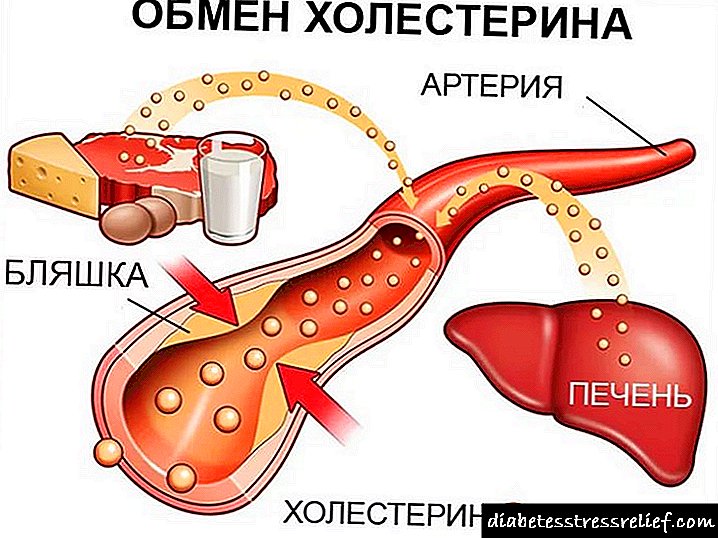
U 2005. IDF je redefinirao metabolički sindrom, prema kojem se radi o kombinaciji trbušne pretilosti, inzulinske rezistencije, hiperglikemije, arterijske hipertenzije, oslabljene hemostaze i hronične subkliničke upale (slika 3.3).

Sl. 3.3. Trenutno razumijevanje metaboličkog sindroma (IDF, 2005)
Pod otpornošću na inzulin misli se kršenje upotrebe glukoze posredovane insulinom u tri organa (skeletni mišić, masno tkivo i jetra), gdje patofiziološke promjene ovise o prirodi djelovanja inzulina. Nepravilni način života (prejedanje s prevladavanjem životinjskih masti i lako probavljivih ugljikohidrata u prehrani, tjelesna neaktivnost, učestali psiho-emocionalni stres), što dovodi do prevladavanja potrošnje energije nad potrošnjom energije kod ljudi s „mršavim“ genotipom (ili genetskom predispozicijom), doprinosi taloženju masnog tkiva s pretežnom distribucijom u abdomenu (ili visceralno) područje tijela.
U ovoj fazi inzulinska rezistencija se nadoknađuje proizvodnjom dovoljne količine inzulina, nema odstupanja u iskorištavanju glukoze. Dalje, aktivacija simpatodadrenalnog sistema dovodi do porasta srčanog iznosa i otkucaja srca, što izaziva vazospazam i porast ukupnog perifernog vaskularnog otpora.
Sistematično povećanje krvnog pritiska (BP) povećava i stupanj otpornosti na inzulin, što doprinosi povećanju poremećaja metabolizma lipida. Lipoliza se javlja u masnoj ćeliji, što dovodi do oslobađanja velike količine slobodnih masnih kiselina (FFA) i povećane sinteze lipoproteina vrlo male gustoće (VLDL).
Metabolički sindrom nekoliko godina (oko 5) može se pojaviti bez kliničke manifestacije poremećaja metabolizma ugljikohidrata.
Hiperglikemija u metaboličkom sindromu dovodi do povećanja otpornosti na inzulin na pozadini početnog smanjenja izlučivanja inzulina. Stalno visoka koncentracija FFA dovodi do povećane proizvodnje glukoze u jetri i do poremećaja transporta glukoze unutar ćelije.
U prosjeku nastaje cjelokupna skupina metaboličkog sindroma oko 10 godina. Povećanje ozbiljnosti MS dovodi do pojačane aktivnosti upalnih markera, tromboze i endotelne disfunkcije.
Glavni klinički znak koji omogućava upućivanje pacijenta u rizičnu skupinu zbog nastanka metaboličkog sindroma jeste gojaznost. Utvrđeno je da je pretilost u ranoj dobi povezana s kardiovaskularnom patologijom, kršenjem psihološke prilagodbe i kvalitete života. Oko polovine tinejdžera i trećina gojazne djece imat će gojaznost u odrasloj dobi.
2004. godine, WHO je registrirao oko 22 miliona djece mlađe od 5 godina s prekomjernom težinom ili pretilom težinom. Trenutno, prema podacima Međunarodne grupe za gojaznost (IOTF), najmanje 10% dece između 5 i 17 godina ima prekomernu težinu ili pretilo, što iznosi oko 155 miliona ljudi. Od toga, oko 30-45 miliona (2-3%) ima fizičku karakteristiku androidne gojaznosti. Ova se situacija s vremenom pogoršava.
U američkoj populaciji u posljednjih 20 godina udio pretilosti kod djece i adolescenata starih 6 do 18 godina gotovo se udvostručio. Prema ruskim naučnicima, gojaznost se bilježi kod 8% dječaka starih 12 do 18 godina i otprilike 10% djevojčica iste dobi. Među pretilom decom, 53% ima znakove MS.
Na ovaj način dečja gojaznost je faktor koji provocira nastanak različitih bolesti i preranu smrtnost. Otkriveno je da je kod djece s visceralnom pretilošću i velikom vrijednošću omjera struka i bokova (OT / OB) osjetljivost na inzulin niža nego u bolesnika s nižim vrijednostima potonjeg.
Kao i kod odraslih, u djetinjstvu i adolescenciji abdominalna pretilost smatra se objektivnim i neovisnim kriterijem IR zbog specifičnosti receptora adipocita Glu T4 koji pružaju inzulinske učinke.
Metabolički sindrom u prvim godinama djetetovog života nastaje od različitih faktora, od kojih neki još uvijek utječu na fetus.
Prema modernim konceptima, možemo razlikovati sljedeće mehanizmi nastanka metaboličke kaskade u djetinjstvu.
- Predisponirajući faktori:
- gojaznost bez obzira na genezu,
- genetska oštećenja asocijacije lipoproteina,
- oštećenja gušterače u različitim fazama ontogeneze,
- genetske oštećenja inzulinskih receptora ili njihov poraz kao rezultat intrauterine izloženosti.
- Realizacija (rešavanja) faktora:
- prekomjeran unos ugljikohidrata i lipida,
- sjedilački način života
- česta izloženost stresu.
Nesumnjivo da je ključna tačka u nastanku metaboličkog sindroma otpornost na inzulin, što pokreće začarani krug simptoma, što u konačnici vodi do ispoljavanja teških kardiovaskularnih komplikacija.
Postoji teorija razvoja sindroma otpornosti na inzulin, koja postulira da se kod djece koja pate od nedovoljnog unosa hranjivih sastojaka i rođena s masom manjom od 2,5 kg, nedovoljnom kapilarizacijom tkiva i organa, oštećenom osjetljivošću tkiva na inzulin već formira utero.
Prema drugoj teoriji, otpornost na inzulin je genetski određena, o čemu svjedoče slučajevi prisutnosti ove patologije u više članova porodice.
Aterosklerotske promjene počinju u djetinjstvu i adolescenciji, očituju se u stanjivanju intime aorte i karotidne arterije, kao i u obliku prigušene ateroskleroze koronarnih arterija, dijagnosticirane intravaskularnim ultrazvukom (ultrazvuk). U ovom slučaju muta ateroskleroza koronarnih arterija u djece i adolescenata usko je povezana s kvalitetom kontrole glikemije (nivo dokaza A).
Postoje nesporni dokazi o genetskoj predispoziciji za aterosklerotsku vaskularnu bolest. Prisustvo rođaka s kardiovaskularnom patologijom u dobi manjoj od 55 godina, poremećaji metabolizma lipida, dijabetesom 2, hipertenzijom, kao i pušenjem, stavljaju pacijenta u visoki rizik.
Na ovaj način metabolički sindrom je hitan problem moderne medicine, koji se određuje njegovom velikom prevalencijom (20-25%) u općoj populaciji i progresivnom tendencijom „podmlađivanja“. S kliničkog stajališta, glavni cilj prevencije metaboličkog sindroma je izolacija bolesnika s visokim kardiovaskularnim rizikom u populaciji u kojoj provedba preventivnih mjera, uključujući izmjenu načina života i upotrebu odgovarajućih lijekova, može značajno utjecati na glavne pokazatelje zdravlja. Ovo stanje može biti reverzibilno, odnosno odgovarajućim liječenjem možete postići nestanak ili barem smanjiti ozbiljnost njegovih glavnih manifestacija.
Zbog ekstremnog kliničkog i društvenog značaja problema, IDF je 2006. godine usvojio Konsenzus o MS-u, koji je odredio simptome ove bolesti, strategiju upravljanja takvim pacijentima i ciljne parametre liječenja. Dijagnostički kriteriji za metabolički sindrom prikazani su u tabeli. 3.1.
Centralna pretilost (definirana u skladu s opsegom struka s etničkim karakteristikama)
Kod BMI> 30 kg / m 2, mjerenje opsega struka nije potrebno
+ Bilo koja od gore navedenih faktora:
Povećani trigliceridi
≥ 1,7 mmol / L (≥ 150 mg / dL) ili specifičan tretman za dislipidemiju
Smanjeni lipoprotein holesterola visoke gustoće (HDL)
Muškarci:
2, RT - 106,60 ± 10,20 cm. Lijek je propisan jednom ujutro u dozi od 0,4 mg / dan tokom 12 tjedana. Ako je potrebno, nakon tjedan dana, doza moksonidina povećana je na 0.8 mg / dan. Kriterij za djelotvornost lijeka smatran je smanjenjem krvnog tlaka (BP) manjim od 140/90 mm RT. Čl. ili ne manje od 10% početnog nivoa.
Monoonidinska monoterapija bila je efikasna u 63% pacijenata, a kod 58% pacijenata u dozi od 0,4 mg. Lijek su dobro podnosili pacijenti. Samo su četvorica pacijenata imala suha usta (u dozi od 0,8 mg / danu), ali nije bilo potrebe da se lijek ukida ili smanji njegova doza. S obzirom na njegovu efikasnost, monoterapija moksonidinom provedena je 12 tjedana. Pacijentima kod kojih je monoterapija moksonidinom u dozi od 0,8 mg bila neučinkovita, propisana je kombinirana antihipertenzivna terapija.
Sindromi dijabetesa

Dugi niz godina neuspješno se bore sa DIJABETOM?
Voditeljica Instituta: „Bićete zapanjeni koliko je lako izliječiti dijabetes uzimajući ga svakodnevno.
Danas ćemo govoriti o dijabetes sindromima. Mnogi ljudi zbunjuju pojmove „sindrom“ i „simptom“. U stvari su slični. Samo je sindrom kombinacija više simptoma odjednom koji su međusobno povezani istim uzrokom pojave (etiologijom) i procesima u tijelu (patogeneza).
- Sindromi dijabetesa
- Moriakov sindrom
- Metabolički sindrom
- Somoji sindrom
- Sindrom jutarnje zore
- Nefrotski sindrom
- Sindrom boli
- Koronarni sindrom
Naravno, prisutni su i sindromi sa dijabetesom, jer bez njih nijedna bolest ne može proći. Patološki proces u tijelu, koji se razvija kao posljedica dijabetesa, čini svoje promjene u radu svih sistema.
Sindromi dijabetesa
Glavne vrste sindroma dijabetes melitusa tipa 1 i 2 su sljedeće:
- Moriakov sindrom
- metabolički
- somoji sindrom
- sindrom jutarnje zore
- nefrotski
- bolno
- koronarna
Razmotrimo ih malo detaljnije, kako se svako od njih karakterizira i što je opasno za dijabetičare?
Moriakov sindrom
Patologija je dobila ime po francuskom doktoru koji ju je identifikovao. Ovo se stanje javlja samo kod djece i to uglavnom kod onih kojima je dijabetes dijagnosticiran u ranoj dobi.
Karakterizira ga usporavanje rasta kod beba, kao i mjesečevo lice sa crvenim obrazima. Ta djeca imaju prekomjerno taloženje masti u trbuhu, grudima i bedrima, ne kao u ostatku tijela.

Moriakov sindrom nastaje zbog neadekvatnog liječenja. Drugim riječima, kada se inzulin daje na pogrešnom mjestu, u pogrešnoj dozi, ili je taj lijek jednostavno loše kvalitete. Zahvaljujući dobrim modernim lijekovima koji podržavaju život takvih pacijenata, ovaj sindrom u posljednje vrijeme sve je rjeđi.
Metabolički sindrom
Sindromi dijabetesa povezani su sa promjenama u organizmu. Metabolička je, na primjer, povezana s metaboličkim poremećajima. U ovom slučaju ćelije jednostavno prestaju da opažaju inzulin, pa samim tim hormon ne može obavljati svoje funkcije. To utiče na sve telesne sisteme.
Uz prisustvo ovog patološkog stanja (što, uzgred, nije zasebna bolest), osoba pati od više bolesti istovremeno. Naime:
- Od gojaznosti
- Od dijabetes melitusa koji nije ovisan o insulinu,
- Od hipertenzije
- Od ishemije.
Patologija je opasna, jer je uzalud lekari zvati „smrtonosnim kvartetom“. Dovodi do neuspjeha prehrane, neaktivnosti, stresnih situacija i neadekvatne terapije za visoki krvni pritisak.
Somoji sindrom
Drugim riječima, to je redovna primjena dugotrajno velikih doza inzulina, odnosno duga predoziranja hormona. Sindrom je dobio ime po američkom naučniku. Naziva se i hiperglikemija.
Somoji sindrom karakterizira stalna želja za jelom i debljanje, tijekom dana razina glukoze neprestano fluktuira, postajući ili preniska ili previsoka, a pokušaj povećanja doze inzulina samo pogoršava pacijentovo stanje.
Sindrom jutarnje zore
Kada je u pitanju dijabetes sindrom, ovaj fenomen se ne može zanemariti. Nazvali su ga tako precizno jer se u tom slučaju razina šećera u krvi kod bolesne osobe uglavnom podiže uglavnom rano ujutro. Ova pojava se javlja kod dijabetesa tipa 1 i 2.

Uzroci njegove pojave nisu tačno razjašnjeni. Smatra se da je sindrom jutarnje zore individualna manifestacija tijela. Međutim, prilično je česta.
Nefrotski sindrom
Karakteriše ga velika izlučivanje proteina zajedno sa urinom. Za referencu: u normalnom stanju protein u urinu se praktično ne događa. Nefrotski sindrom znak je oštećenja bubrega.
Ovo patološko stanje javlja se kod jedne trećine bolesnika sa šećernom bolešću. Opasno je za ljudski život, jer je liječenje bubrega u ovom slučaju prilično komplikovan zadatak. Pored toga, u početku se bolest odvija latentno, a dijagnosticira se, u pravilu, već u kasnoj fazi.
Vjeruje se da je priroda pojave ovog sindroma imuno-upalna.
Sindrom boli
Sindromi dijabetesa potpuno su različiti. Čak i oni koji ne pripadaju ovoj bolesti. Sama bolest ne može uzrokovati bol, ali prateće patologije sposobne su za to. Najčešće se radi o leziji krvnih sudova donjih ekstremiteta.
Uzroka boli kod dijabetesa nije malo, ali glavno ostaje jedno - voditi pravi životni stil. Jedini način da se izbjegnu komplikacije i simptom poput boli.
Koronarni sindrom
Akutni koronarni sindrom za vrijeme dijabetes melitusa je klinički znak koji omogućava sumnju pacijenta sa srčanim udarom ili anginom pektoris.
Njenom razvoju podstiču poremećaji u metaboličkim procesima u tijelu, oštra fluktuacija šećera u krvi, oštećenja krvnih sudova srca, bubrega, mozga i unošenje velikih doza hormona inzulina.

Za otklanjanje ovog sindroma pacijentu se propisuje stroga dijeta, izračunava se idealna doza inzulina i, naravno, poduzimaju se mjere za liječenje kardiovaskularnog sistema.
Što je metabolički sindrom: opis, simptomi i prevencija dijabetesa
Danas su vodeći po broju smrtnih slučajeva bolesti kardiovaskularnog sistema (moždani udar, infarkt miokarda) i dijabetes tipa 2, stoga se čovječanstvo dugo i tvrdoglavo borilo s tim tegobama. U središtu preventivnih mjera protiv bilo koje bolesti je uklanjanje faktora rizika.
Metabolički sindrom je pojam koji se koristi u medicinskoj praksi za rano otkrivanje i uklanjanje faktora rizika za dijabetes i kardiovaskularne bolesti. U osnovi je metabolički sindrom skupina faktora rizika za dijabetes i kardiovaskularne bolesti.
Kršenja koja spadaju u okvir metaboličkog sindroma duže vrijeme ostaju neotkrivena. Često se počinju oblikovati u djetinjstvu ili adolescenciji i formiraju uzroke dijabetesa, aterosklerotskih bolesti, arterijske hipertenzije.
Često se pacijenti s pretilošću, blago povišenom razinom glukoze u krvi, krvnom tlaku, koji se nalazi na gornjoj granici norme, ne pridaju odgovarajuću pažnju. Pacijent prima medicinsku pomoć samo kad kriteriji rizika podrazumijevaju razvoj ozbiljne bolesti.
Važno je da takve čimbenike identificiramo i ispravimo što je prije moguće, a ne kada srčani
 Radi praktičnosti samih liječnika i pacijenata uspostavljeni su jasni kriteriji koji su omogućili dijagnosticiranje metaboličkog sindroma minimalnim pregledom.
Radi praktičnosti samih liječnika i pacijenata uspostavljeni su jasni kriteriji koji su omogućili dijagnosticiranje metaboličkog sindroma minimalnim pregledom.
Danas se većina medicinskih stručnjaka pribjegava jedinstvenoj definiciji koja karakterizira metabolički sindrom kod žena i muškaraca.
Predložila ga je Međunarodna dijabetička federacija: kombinacija trbušne pretilosti s bilo koja dva dodatna kriterija (arterijska hipertenzija, poremećen metabolizam ugljikohidrata, dislipidemija).
Simptomatski znaci
Za početak, vrijedno je razmotriti metabolički sindrom, njegove kriterije i simptome detaljnije.
Glavni i obavezni pokazatelj je pretilost u trbuhu. Šta je ovo Kod trbušne pretilosti, masno se tkivo taloži uglavnom u trbuhu. Takva gojaznost se također naziva "android" ili "vrsta jabuke". Važno je napomenuti pretilost kod dijabetesa.
Gojaznost „ginoidna“ ili „vrsta kruške“ karakterizira taloženje masnog tkiva u bedrima. Ali ova vrsta pretilosti nema tako ozbiljne posljedice kao prethodna, stoga se ne primjenjuje na kriterije metaboličkog sindroma i neće se razmatrati u ovoj temi.
Da biste odredili stepen pretilosti u trbuhu, morate uzeti centimetar i izmjeriti volumen struka na sredini udaljenosti između krajeva iliumusa i rebrenih lukova. Veličina struka muškarca koji pripada kavkaskoj rasi, veći je od 94 cm, pokazatelj je trbušne pretilosti. Žena ima volumen struka više od 80 cm, signalizira isto.
Stopa pretilosti za azijsku državu je stroža. Za muškarce je dozvoljena zapremina 90 cm, za žene ostaje ista - 80 cm.
Obratite pažnju! Uzrok pretilosti može biti ne samo prejedanje i pogrešan način života. Ozbiljne endokrine ili genetske bolesti mogu prouzrokovati ovu patologiju!
Stoga, ako su sljedeći simptomi prisutni pojedinačno ili u kombinaciji, što prije trebate kontaktirati medicinski centar radi pregleda kod endokrinologa koji će isključiti ili potvrditi sekundarne oblike pretilosti:
- suva koža,
- oticanje
- bol u kostima
- zatvor
- strije na koži,
- oštećenje vida
- promene boje kože
- Arterijska hipertenzija - patologija se dijagnosticira ako je sistolni krvni pritisak jednak ili veći od 130 mm Hg. Čl., A dijastolna je jednaka ili veća od 85 mm RT. Čl.
- Kršenja lipidnog spektra. Da bi se utvrdila ova patologija, potreban je biohemijski test krvi koji je neophodan da bi se utvrdio nivo holesterola, triglicerida i lipoproteina visoke gustoće. Kriteriji za sindrom definirani su kako slijedi: brzina triglicerida veća je od 1,7 mmol / l, pokazatelj lipoproteina visoke gustoće manji je od 1,2 mmol kod žena i manji od 1,03 mmol / l kod muškaraca, ili utvrđena činjenica liječenja dislipidemije.
- Kršenje metabolizma ugljikohidrata. O ovoj patologiji svjedoči činjenica da razina šećera u krvi naglo prelazi 5,6 mmol / l ili upotreba lijekova koji snižavaju šećer.
Dijagnoza
Ako su simptomi neodređeni, a patologija nije jasna, liječnik propisuje dodatni pregled. Dijagnoza metaboličkog sindroma je sljedeća:
- EKG pregled
- svakodnevno praćenje krvnog pritiska,
- Ultrazvuk krvnih sudova i srca,
- određivanje lipida u krvi,
- određivanje šećera u krvi 2 sata nakon obroka,
- istraživanje funkcije bubrega i jetre.
Kako postupati
Prije svega, pacijent mora radikalno promijeniti svoj životni stil. Na drugom mestu je terapija lekovima.
Za liječenje zglobova naši čitaoci su uspješno koristili DiabeNot. Uvidjevši popularnost ovog proizvoda, odlučili smo ga ponuditi vašoj pažnji.
Promjene u načinu života su:
- promjena prehrane i prehrane,
- odustajanje od loših navika,
- pojačana fizička aktivnost uz fizičku neaktivnost.
Bez ovih pravila, liječenje lijekovima neće donijeti opipljive rezultate.
Preporuke nutricionista
Ne preporučuje se vrlo stroga dijeta i, posebno, post s metaboličkim sindromom. Tjelesna težina bi trebala postepeno opadati (5 -10% u prvoj godini). Ako se težina brzo smanjuje, pacijentu će biti vrlo teško održati ga na dostignutom nivou. Izgubljeni oštri kilogrami u većini slučajeva ponovno se vraćaju.
Promjena prehrane bit će mnogo korisnija i efikasnija:
- zamjena životinjskih masti biljnim mastima,
- povećanje broja vlakana i biljnih vlakana,
- smanjen unos soli.
Soda, brza hrana, peciva, bijeli hljeb treba isključiti iz prehrane. Treba prevladati povrtna supa, a kao mesne prerađevine koriste se nemasne mesne sorte govedine. Perad i riba trebaju se kuhati na pari ili kuhati.
 Od žitarica se preporučuje upotreba heljde i zobene kaše; dozvoljena je riža, proso i ječam. Ali kašu je poželjno ograničiti ili eliminirati u potpunosti. Možete precizirati glikemijski indeks žitarica da biste ispravno izračunali sve.
Od žitarica se preporučuje upotreba heljde i zobene kaše; dozvoljena je riža, proso i ječam. Ali kašu je poželjno ograničiti ili eliminirati u potpunosti. Možete precizirati glikemijski indeks žitarica da biste ispravno izračunali sve.
Povrće poput: repe, mrkve, krumpira, nutricionisti preporučuju jesti ne više od 200 gr. dnevno. Ali tikvice, rotkvice, zelena salata, kupus, paprike, krastavci i paradajz mogu se jesti bez ograničenja. Ovo povrće je bogato vlaknima i zbog toga je vrlo korisno.
Jagode i voće mogu se jesti, ali ne više od 200-300 gr. dnevno. Mlijeko i mliječni proizvodi trebaju biti minimalnog sadržaja masti. Skut ili kefir dnevno možete jesti 1-2 čaše, ali masnu kremu i pavlaku treba konzumirati samo povremeno.
Od pića možete piti slabu kafu, čaj, sok od rajčice, sokove i pirjano kiselo voće bez šećera, a po mogućnosti domaće.
Liječenje lijekovima
Da biste izliječili sindrom, morate se riješiti pretilosti, arterijske hipertenzije, poremećaja metabolizma ugljikohidrata, dislipidemije.
Danas se metabolički sindrom liječi primjenom metformina, čija se doza odabire prilikom kontrole razine glukoze u krvi. Obično na početku liječenja iznosi 500-850 mg.
Obratite pažnju! Za starije osobe lijek se propisuje s oprezom, a bolesnicima s oštećenom funkcijom jetre i bubrega metformin je kontraindiciran.
Obično se lijek dobro podnosi, ali nuspojave u obliku probavnih smetnji i dalje su prisutne. Zbog toga se preporučuje upotreba metformina nakon obroka ili u toku njega.
Uz kršenje prehrane ili prekomjernom dozom lijeka, može se razviti hipoglikemija. Simptomi stanja izraženi su drhtanjem i slabošću u cijelom tijelu, anksioznošću, osjećajem gladi. Zato se mora pažljivo pratiti nivo glukoze u krvi.
 U idealnom slučaju, pacijent bi kod kuće trebao imati glukometar, koji vam omogućava redovito praćenje razine šećera u krvi kod kuće, na primjer, možete koristiti glukotar Aychek.
U idealnom slučaju, pacijent bi kod kuće trebao imati glukometar, koji vam omogućava redovito praćenje razine šećera u krvi kod kuće, na primjer, možete koristiti glukotar Aychek.
U liječenju gojaznosti Orlistat (Xenical) je danas prilično popularan. Uzimajte ga ne više od tri puta dnevno, za vrijeme glavnog obroka.
Ako hrana u ishrani nije masna, možete preskočiti uzimanje lijeka. Učinak leka zasnovan je na smanjenju apsorpcije masti u crevima. Iz tog razloga, s povećanjem masnoće u ishrani, mogu se pojaviti neugodne nuspojave:
- česte želje da se isprazne
- nadutost
- masni tok iz anusa.
Pacijentima s dislipidemijom, s neučinkovitošću produžene dijetalne terapije, propisuju se lijekovi za snižavanje lipida iz skupina fibrata i statina. Ovi lijekovi imaju značajna ograničenja i ozbiljne neželjene efekte. Stoga ih treba propisati samo lekar.
Lijekovi za snižavanje krvnog tlaka koji se koriste u metaboličkom sindromu sadrže inhibitore enzima koji pretvaraju angiotenzin (lizinopril, enalapril), agoniste imidosalinskih receptora (moksonidin, rilmenidin), blokatore kalcijevih kanala (amlodipin).
Odabir svih lijekova provodi se pojedinačno.