Sindrom dijabetičkog stopala Šta treba da znate
Sindrom dijabetičkog stopala je patološko stanje stopala kod dijabetes melitusa, koje se pojavljuje na pozadini oštećenja perifernih živaca, kože i mekih tkiva, kostiju i zglobova i manifestuje akutnim i hroničnim čirima, koštano-zglobnim lezijama i gnojno-nekrotičnim procesima.
Postoje tri oblika sindroma dijabetičkog stopala:
mešovita (neuroishemijska). 60–70% slučajeva sindroma dijabetičkog stopala je neuropatski oblik.
Neuropatski oblik. U početku, s razvojem dijabetičke neuropatije, pogađaju se distalni nervi i najduži živci. Kao rezultat oštećenja vegetativnih vlakana koja čine ove živce, nastaje nedostatak trofičnog impulsa na mišiće, tetive, ligamente, kosti i kožu, što dovodi do njihove hipotrofije. Rezultat pothranjenosti je deformacija zahvaćenog stopala. U tom se slučaju opterećenje stopala preraspodijeli, što je praćeno prekomjernim povećanjem istog u određenim područjima. Takva područja mogu biti glavice metatarzalnih kostiju što će se očitovati zadebljanjem kože i stvaranjem hiperkeratoza na tim područjima. Kao rezultat činjenice da ta područja stopala podliježu stalnom pritisku, meka tkiva ovih područja podliježu upalnoj autolizi. Svi ovi mehanizmi u konačnici dovode do stvaranja peptičnog čira. Budući da postoji kršenje funkcije znojnih žlijezda, koža postaje suha, a na njoj se lako pojavljuju pukotine. Kao rezultat povrede osjetljivosti na tip boli, pacijent to možda neće primijetiti. U budućnosti dolazi do infekcije pogođenih područja što dovodi do pojave čira. Imunodeficijencija koja nastaje dekompenzacijom dijabetesa doprinosi njihovom nastanku. Patogeni mikroorganizmi koji u većini slučajeva inficiraju male rane su stafilokoki, streptokoki i bakterije crevne grupe. Razvoj neuropatskog oblika dijabetičkog stopala prati kršenje tonusa žila donjih ekstremiteta i otvaranje arteriovenoznih šantova. To se događa kao rezultat neravnoteže između inervacije žila adrenergičke i kolinergičke prirode. Kao rezultat proširenja žila stopala, razvija se njegovo oticanje i porast temperature.
Zbog otvaranja šantera, razvija se hipoperfuzija tkiva i pljačkaški fenomen. Pod utjecajem edema stopala može doći do povećanja kompresije arterijskih žila i ishemije distalnih dijelova stopala (simptom plavog prsta).
Klinika je karakterističnatri vrste lezija. Oni uključuju neuropatski ulkus,osteoartropatija i neuropatski edem. Čirevi se najčešće nalaze u području potplata, kao i u razmacima između nožnih prstiju. Neuropatska osteoartropatija razvija se kao rezultat osteoporoze, osteolize i hiperostoze, tj. Pod utjecajem distrofičnih procesa u osteoartikularnom aparatu stopala. Kod neuropatije mogu se javiti spontani prijelomi kostiju. U nekim slučajevima su ovi prijelomi bezbolni. U tom se slučaju palpacijom stopala primjećuje njegovo oticanje i hiperemija. Destrukcija koštano-ligamentnog aparata može trajati prilično dugo. Ovo je obično praćeno stvaranjem jakog deformiteta kosti, što se naziva Charcotov zglob. Neuropatski edem nastaje kao rezultat oštećene regulacije tonusa u malim žilama stopala i otvaranja šantova.
Liječenje uUključuje nekoliko mjera: postizanje nadoknade za dijabetes melitus, antibiotsku terapiju, liječenje rana, odmor i rasterećenje stopala, uklanjanje mjesta hiperkeratoze i nošenje posebno odabrane cipele.
Nadoknada metaboličkih procesa kod dijabetesa postiže se velikim dozama inzulina. Takva terapija za dijabetes tipa II je privremena.
Terapija bakterijskim lijekovima provodi se kao opći princip. U većini slučajeva infekciju oštećenja stopala provode gram-pozitivni i gram-negativni koki, ešerihija coli, klostridija i anaerobni mikroorganizmi. U pravilu je propisan antibiotik širokog spektra ili kombinacija više lijekova. To je zbog činjenice da se obično patogena flora miješa.
Trajanje ove vrste terapije može biti i do nekoliko mjeseci, što je određeno dubinom i rasprostranjenošću patološkog procesa. Ako se antibiotska terapija provodi duže vrijeme, tada je potrebno ponovno provesti mikrobiološka istraživanja, čija je svrha otkriti rezultirajuće sojeve koji su rezistentni na ovaj lijek. Uz neuropatsko ili miješano dijabetičko stopalo, potrebno ga je istovariti do oporavka.
Ovom tehnikom čirevi se mogu zaliječiti u roku od nekoliko sedmica. Ako pacijenti imaju prijelome ili Charcotov zglob, tada je potrebno iskrcati ud dok se kosti potpuno ne spoje.
Uz ove metode, obavezno se provesti lokalno liječenje rane, što uključuje liječenje rubova čira, uklanjanje nekrotičnog tkiva unutar zdravog, kao i osiguranje aseptike rane na površini. Prilično raširena otopina dioksidina iznosi 0,25 - 0,5% ili 1%. Takođe možete da koristite otopinu hlorheksidina. Ako se na površini rane nalazi plak koji se sastoji od fibrina, tada se koriste proteolitičari.
Ishemični oblik sindroma dijabetičko stopalo razvija se pri kršenju glavnog protoka krvi u udovima, što nastaje s razvojem aterosklerotskih lezija arterija.
Koža na zahvaćenom stopalu poprima blijedu ili cijanotičku nijansu. U rijetkim slučajevima, kao rezultat širenja površnih kapilara, koža poprima ružičasto-crveni ton. Širenje ovih žila događa se sa ishemijom.
Uz ishemični oblik dijabetičkog stopala koža postaje hladna na dodir. Čirevi nastaju na vrhovima nožnih prstiju i na ivici pete. Pri palpaciji arterije stopala, kao i u poplitealnoj i bedrenoj arteriji, puls postaje oslabljen ili može uopšte izostati, što se primjećuje kod stenoze posude koja prelazi 90% njenog lumena. Uz auskultaciju velikih arterija u nekim se slučajevima odredi sistolički šum. U mnogim slučajevima ovaj oblik komplikacije dijabetesa karakterizira pojava simptoma boli.
Instrumentalne metode studije se koriste za utvrđivanje stanja arterijskog protoka krvi u žilama donjih ekstremiteta. Korištenjem metode dopplerografije vrši se mjerenje indeksa ljestvice i brahija. Ovaj pokazatelj mjeri se omjerom sistolnog pritiska arterije stopala i brahijalne arterije.
Ovaj omjer je obično 1,0 ili više. U slučaju aterosklerotskih lezija arterija donjih ekstremiteta, opaža se smanjenje ovog pokazatelja na 0,8. Ako je indikator jednak 0,5 ili manji, to ukazuje na veliku vjerojatnost razvoja nekroze.
Uz dopplerografiju, ako je potrebno, provode se i angiografija žila donjih ekstremiteta, računalna tomografija, snimanje magnetnom rezonancom, kao i ultrazvučno skeniranje ovih žila.
Baš kao i kod neuropatskog oblika, za dijabetes je potrebno postići kompenzaciju. Oštećenja na donjem udu kod ovog oblika dijabetičkog stopala mogu biti različite težine.
Ozbiljnost procesa obično određuje tri faktora, uključujući ozbiljnost arterijske stenoze, stepen razvoja kolateralnog protoka krvi u udovima i stanje sistema zgrušavanja krvi.
Uobičajena metoda liječenja, koja se preferira kod ishemijskog oblika dijabetičkog stopala, predstavlja revaskularizacijsku operaciju. Takve operacije uključuju: stvaranje obilaznih anastomoza i trombendarterektomiju.
Minimalno invazivne operacije se također mogu koristiti, uključujući lasersku angioplastiku, perkutanu transluminalnu angioplastiku i kombinaciju lokalne fibrinolize s perkutanom transluminalnom angioplastikom i aspiracionom trombektomijom. U slučaju da su nekrotične i ulcerozne lezije odsutne, preporučuje se hodanje, koje traje 1-2 sata dnevno, što doprinosi razvoju kolateralnog protoka krvi u udu (ergoterapija). Za prevenciju tromboze preporučuje se upotreba aspirina u dozi od 100 mg dnevno i antikoagulansa. Ako su krvni ugrušci već prisutni, upotrebljavaju se fibrinolizici. U slučaju kada je gnojno-nekrotični proces s bilo kojom varijantom dijabetičkog stopala prilično opsežan, postavlja se pitanje amputacije donjeg udova.
Glavna metoda za sprečavanje razvoja sindroma dijabetičkog stopala jest adekvatan tretman šećerne bolesti i održavanje metaboličke kompenzacije na optimalnoj razini. Pri svakom posjetu liječniku neophodan je pregled donjih udova pacijenta.
Takve preglede treba provoditi najmanje 1 puta u 6 mjeseci. Takođe je važno educirati pacijente sa dijabetesom, što uključuje i pravila o njezi stopala. Potrebno je održavati čistoću i suhoću stopala, provoditi tople kupke za stopala, nanositi kreme za sprečavanje pojave pukotina na koži.
Lista kratica
DPN - Dijabetička polineuropatija
DOAP - dijabetička osteoartropatija
DR - Dijabetička retinopatija
DN - Dijabetička nefropatija
ZANK - Bolest arterija donjih udova
CINC - kritična ishemija donjih udova
LPI - gležanj-brahijalni indeks
MRI - snimanje magnetnom rezonancom
MSCT - Multispiralna računarska tomografija
PPI - indeks prstiju ramena
Dijabetes melitus
T1DM - dijabetes tipa 1
T2DM - dijabetes tipa 2
SDS - sindrom dijabetičkog stopala
SCF - brzina glomerularne filtracije
UZDS - Ultrazvučno dvostrano skeniranje
CKD - hronična bolest bubrega
TSRO2 - Transkutana oksimetrija / Perkutano mjerenje kisika
TOD - negativna terapija pritiskom
HbA1c - Glicirani hemoglobin A1c
Pojmovi i definicije
Dijabetička polineuropatija - oštećenje perifernog nervnog sistema povezano s poremećenim metabolizmom ugljikohidrata.
Senzorno-motorna neuropatija - oštećenje somatskog nervnog sistema, praćeno smanjenjem različitih vrsta osjetljivosti, atrofijom interosseznih mišića, ukočenim zglobovima i karakterističnom deformitetom stopala.
Autonomna neuropatija - poraz simpatičke i parasimpatičke podele perifernog nervnog sistema.
Neuropatski čir - povreda integriteta kože, razvija se uglavnom na mjestima prekomjernog pritiska opterećenja stopala i povezano je s povredom osjetljivosti na pozadini dijabetičke polineuropatije.
Neuro-ishemijski čir - povreda integriteta kože povezana s kršenjem glavne cirkulacije krvi u arterijama donjih ekstremiteta na pozadini dijabetičke polineuropatije.
Ishemija - Znakovi i simptomi povezani sa smanjenjem opskrbe arterijskom krvlju, otkriveni tokom kliničkog i / ili instrumentalnog pregleda.
Kritična ishemija donjih udova - stanje u kojem dolazi do izraženog smanjenja protoka krvi duž glavnih arterija donjih ekstremiteta, što dovodi do hipoksije mekih tkiva i prijeti njihovoj vitalnosti.
Dijabetička osteoartropatija (neuroartropatija, Charcotovo stopalo) je bezbolno, progresivno uništavanje jednog ili više zglobova stopala na pozadini neuropatije.
1.1 Definicija
Sindrom dijabetičkog stopala (CDS) definirani kao infekcija, čir i / ili uništavanje dubokih tkiva povezanih s neurološkim poremećajima i / ili smanjenim glavnim protokom krvi u arterijama donjih ekstremiteta različite težine (Consensus o dijabetičkom stopalu International Diabetic Foot Study Group, 2015).
1.2 Etiologija i patogeneza
Glavni uzrok čira na stopalima kod dijabetesa je neuropatija, ishemija i infekcije. Ozljede na pozadini senzorno-motorne neuropatije i / ili bolesti perifernih arterija, s kršenjem integriteta kože, prate nastanak infektivne upale. U bolesnika s teškim oštećenjima perifernog živčanog sustava vjerovatnoća da se prvi put formiraju čirevi na stopalima iznosi 5% godišnje, što je sedam puta veće nego u bolesnika s dijabetesom bez dijabetičke polineuropatije (DPN). Oštećenje autonomnog živčanog sustava dovodi do suhe kože, pucanja kože, u nedostatku značajnog smanjenja periferne cirkulacije, pojačane cirkulacije stopala kao posljedice “autosimpatektomije”. Stopalo je toplo na dodir, izgubljena osjetljivost je izuzetno ranjiva na rizik od rana. Pad motoričke funkcije u kombinaciji s kršenjem propriocepcije dovodi do stvaranja područja na potplatu stopala s visokim pritiskom opterećenja dok hodate i u stojećem položaju. Na tim područjima dolazi do zadebljanja epiderme, stvaranja hiperkeratoze, potkožnog krvarenja, autolize mekih tkiva i stvaranja peptičnog čira. Još jedan krajnje opasan etiološki faktor u nastanku čira na stopalima kod dijabetesa je ZPA, koji dovodi do ishemije tkiva, te u prisutnosti simultane senzorne neuropatije, ostaje asimptomatski i neprimijećeno 1, 2, 6, 7.
1.3 Epidemiologija
Prevalencija kroničnih oštećenja rana mekih tkiva donjih ekstremiteta u bolesnika sa šećernom bolešću iznosi od 4 do 15% 1, 2, 5, 6, 9, 10, 53. Pacijenti s dijabetičnim trofičnim čirima na stopalima čine 6-10% svih hospitaliziranih osoba s dijabetesom, a njihova duljina boravka u bolnici je 60% duža nego u osoba bez integriteta kože. SDS može biti prva manifestacija dijabetesa tipa 2, a u vezi s prisutnošću ulceroznih oštećenja stopala nepoznate etiologije potrebno je provesti istraživanje na prisustvo poremećaja metabolizma ugljikohidrata. Najistaknutija posljedica SDS-a je amputacija donjeg ekstremiteta 24, 32, 34. Pacijenti sa šećernom bolešću imaju visoki rizik obolijevanja i smrtnosti, što je ekvivalentno nekim oblicima raka, posebno za pacijente nakon amputacije donjih ekstremiteta i podvrgnutih renalnoj nadomjesnoj terapiji.
1.4 Kodiranje prema ICD-10
E10.4 - dijabetes melitus ovisan o inzulinu sa neurološkim komplikacijama,
E10.5 - dijabetes melitus ovisan o insulinu sa poremećajima periferne cirkulacije,
E10.6 - dijabetes melitus ovisan o insulinu s drugim određenim komplikacijama,
E 10.7 - dijabetes melitus ovisan o inzulinu sa višestrukim komplikacijama,
E11.4 - dijabetes melitus neovisan o insulinu sa neurološkim komplikacijama,
E11.5 - dijabetes melitus neovisan o insulinu sa poremećajima periferne cirkulacije,
E11.6 - dijabetes melitus neovisan o insulinu sa drugim određenim komplikacijama,
E 11.7 - dijabetes melitus neovisan o insulinu sa višestrukim komplikacijama,
E13.4 - Ostali specificirani oblici dijabetes melitusa sa neurološkim komplikacijama,
E13.5 - Ostali specificirani oblici dijabetesa s poremećajima periferne cirkulacije,
E13.6 - Ostali specificirani oblici dijabetes melitusa sa drugim određenim komplikacijama,
E13.7 - Ostali specificirani oblici dijabetes melitusa sa višestrukim komplikacijama,
E14.4 - Nedefinirani dijabetes melitus sa neurološkim komplikacijama,
E14.5 - Nedefinisani dijabetes melitus sa poremećajem periferne cirkulacije,
E14.6 - Nedefinisani dijabetes melitus sa drugim određenim komplikacijama,
E14.7 - Neodređeni dijabetes melitus sa višestrukim komplikacijama.
1.5 Klasifikacija
Preporučuje se upotreba klasifikacije lezija stopala kod dijabetes melitusa koja ispunjava sljedeće zahtjeve: jednostavna upotreba, koja omogućava razlikovanje vrste lezije, na temelju podataka objektivnog pregleda pacijenta, ponovljiva.
Trenutno su predložene brojne klasifikacije sindroma dijabetičkog stopala, koje se temelje na idejama o glavnim patogenetskim mehanizmima razvoja ove komplikacije dijabetesa, uzimajući u obzir težinu oštećenja perifernog živčanog sustava, perifernog arterijskog sloja, procjenu veličine oštećenja rane i težinu infekcijskog procesa.
Klasifikacija koju je predložila Grupa za dijabetičko stopalo i odobrila Konsenzus za dijabetičko stopalo iz 2015. godine temelji se na razumijevanju patogeneze oštećenja rane stopala kod dijabetes melitusa. Prema njenim riječima, razlikuju se sljedeći klinički oblici sindroma dijabetičkog stopala:
- Neuropatski oblik SDS-a
- Ishemijski oblik VDS
- Neuroishemijski oblik
Prema dubini ulceroznog oštećenja, lezije se mogu podijeliti u 5 stupnjeva (Wagnerova klasifikacija):
0 stepen - netaknuta netaknuta koža
I stepen - površni čir (proces zahvata epidermu, dermis)
II stepen - zarazni proces zahvata kožu, potkožno tkivo, mišiće
III stepen - duboki čir, apsces, osteomijelitis, septički artritis
IV stepen - suha / vlažna gangrena: nekroza svih slojeva kože pojedinih delova stopala (na primer, dela prsta / prsta)
V stepen - suva / vlažna gangrena dela stopala / čitavog stopala
Neke od klasifikacija SDS-a korištene u modernoj kliničkoj praksi uzimaju u obzir nekoliko parametara koji karakteriziraju ulcerozni defekt.
Klasifikacija Univerziteta u Teksasu (TU) temelji se na procjeni dubine peptičkog čira (stepena), stepena infekcije, prisustva i težine smanjenja protoka krvi (stadij) (tabela 1).
Tabela br. 1. Klasifikacija peptičnih ulkusa u SDS-u Univerziteta u Teksasu
Stepen
0
Ja
II
III
Pre - ili post-ulkusne lezije u fazi potpune epitelizacije
Površinske rane bez zahvatanja tetiva, kapsula zglobova ili kostiju
Rane, uzbudljive tetive ili zglobovi kapsule
Rane koje uključuju kosti ili zglobove
Pre- ili post-ulkusne lezije u fazi potpune epitelizacije sa znakovima infekcije
Površinske rane bez zahvatanja tetiva, kapsula zglobova ili kostiju sa znakovima infekcije
Rane koje uključuju tetive ili kapsule zglobova sa znakovima infekcije
Rane koje uključuju kosti ili zglobove sa znakovima infekcije
Pre- ili post-ulkusne lezije u fazi potpune epitelizacije na pozadini ishemije udova
Površinske rane bez zahvatanja tetiva, kapsula zglobova ili kostiju na pozadini ishemije udova
Rane, uzbudljive tetive ili kapsule zglobova na pozadini ishemije udova
Rane koje uključuju kosti ili zglobove protiv ishemije udova
Pre- ili post-ulkusne lezije u fazi potpune epitelizacije na pozadini ishemije udova sa znakovima infekcije
Površinske rane bez zahvatanja tetiva, kapsula zglobova ili kostiju na pozadini ishemije udova sa znakovima infekcije
Rane, uzbudljive tetive ili kapsule zglobova na pozadini ishemije udova s znakovima infekcije
Rane koje uključuju kosti ili zglobove protiv ishemije udova sa znakovima infekcije
PEDIS klasifikacija (perfuzija, jačina, dubina, infekcija, senzacija), predložena 2003. godine. i revidiran 2011. godine, uzima u obzir ne samo dubinu oštećenja mekog tkiva (kao što je to slučaj s ranije razvijenim klasifikacijama), već i stanje perifernog protoka krvi, inervaciju i težinu infekcijskog procesa (tablica 2). Njegova upotreba pruža detaljne podatke o porazu liječnika različitih specijalnosti uključenih u liječenje pacijenta sa sindromom dijabetičkog stopala u različitim fazama (hirurška i endokrinološka bolnica, klinika).
Tabela br. 2. Klasifikacija PEDIS ulceroznih oštećenja.
Strerfuzija - perfuzija
Nema znakova PPS-a na zahvaćenom udu (1). U ovom slučaju:
pulpacija na paltarnoj i stražnjoj tibijalnoj arteriji
-TsRO 2 (4)> 60 mmHg
Postoje znaci PPP-a na zahvaćenom udu (1), ali nema kritične ishemije.
- zabrinut zbog povremene klaudikacije
- PLI (2) (3) 30 mm Hg
- TSRO 2 (4) 30-60 mm Hg
- ostale promjene neinvazivnih testova
Kritična ishemija pogođenog uda, koja uključuje sledeće simptome:
- sistolički tlak u gležnju 2 (4) 2 (mjereno nakon početnog tretmana od jednog ruba netaknute kože do drugog)
Ddubina epth
Površni ulkus koji oštećuje dermis
Dubok čir koji oštećuje dermis i potkožne strukture, uključujući fascije, mišiće i tetive
Dubok čir koji oštećuje dermis, potkožne strukture, kosti i / ili zglobove
Janfection - infekcije
Nema znakova infekcije
Infektivni proces oštećuje kožu i potkožno tkivo (bez uključivanja dubokih struktura i bez znakova generalizacije procesa). Najmanje 2 od sledećih simptoma moraju biti prisutni:
- lokalni edem ili indukcija
eritem oko čira> 0,5-2 cm
- lokalna napetost ili bol u tkivu
- lokalni porast temperature
Eritem> 2 cm u kombinaciji sa znakovima koji se odnose na II čl. ili infektivni proces koji se širi dublje od kože i potkožnog tkiva, na primjer, apsces, osteomijelitis, septički artritis, fasciitis bez znakova generalizacije procesa.
proces pješice uz prisustvo generalizacije procesa:
telesna temperatura> 38 0 C
- otkucaji srca (5)> 90 otkucaja u minuti
- NPV (6)> 20 na min.
10% nezrelih ćelija
Sensation - osjetljivost
Gubitak zaštitne osjetljivosti na zahvaćenom udu, definiran kao
- nedostatak dodira 10 g monofilamenta u 2 od tri ispitivane točke (kako je opisano u praktičnom vodiču Međunarodnog sporazuma o dijabetičkom stopalu),
- nedostatak osjetljivosti na vibracije na palcu kada se ispituje vilicom za frekvenciju od 128 Hz ili osjetljivost na vibracije na palcu> 25 V kada se pregleda bioteziometrom (polukvantitativna metoda)
(1) PPS - periferna vaskularna patologija
(2) PLI - indeks brahio-gležnja (arterijski pritisak na proučenoj arteriji / arterijski pritisak na brahijalnoj arteriji)
(3) PPI - indeks brahio-prsta (arterijski pritisak na arteriji palca / arterijski pritisak na brahijalnoj arteriji)
(4) TcRO2 - transkutana napetost kiseonika
(5) Otkucaji srca - otkucaji srca
(6) NPV brzina disanja
WIFI klasifikacija (rana, ishemija, infekcija stopala) predstavljena u tablicama uzima u obzir dubinu rane, stanje perifernog krvotoka i težinu infektivnog procesa (tablica 3).
Tabela br. 3. WIFI klasifikacija
Klinički znaci infekcije
Stepen (ozbiljnost)
Nema simptoma ili znakova infekcije.
Zarazno je ako su primijećena 2 od navedenih simptoma:
- lokalni edem ili infiltracija
- eritem> 0,5 do? 2 cm oko čira
- lokalna napetost ili bol
- lokalna hipertermija
- gnojni iscjedak
Lokalna infekcija hiperemijom> 2 cm ili uključivanjem struktura dubljih od kože i potkožnog tkiva (apsces, osteomijelitis, septički artritis, fasciitis).
Nedostatak sistemskih znakova upale
2 (umjereno)
Lokalna infekcija sa znakovima sistemske upale (prisutnost dva od navedenih simptoma ili više)
- tjelesna temperatura> 380 ° C ili 90 o / min
- BH> 20 na min. ili RASO2 12.000 ili 6 po gramu tkiva ili otkrivanje p-hemolitičkog streptokoka (nivo dokaza 1B). Identifikacija uzročnika infekcije rane provodi se bakteriološkim pregledom materijala iz rane. Materijal za istraživanje može se dobiti biopsijom ili curetacijom dna rane. Manje informativna je studija eksudata ili brisa rane sa prethodno očišćenog i ispranog sterilnom fiziološkom otopinom dna rane.
% 11 2.4.2. Identifikacija poremećaja arterijskog protoka krvi (makroangiopatija donjih ekstremiteta)
- Preporučuje se dijagnosticirati ishemiju udova primjenom ultrazvučne dopplerografije (Doppler ultrazvuk) s određivanjem gležnjačko-brahijalnog indeksa (LPI), koji normalno prelazi 0,9. LPI> 1.3 ukazuje na krutost stijenke arterija. 47, 48, 49, 50
Klasa preporuke I (nivo dokaza A)
- Preporučuje se potvrditi stanje arterijskog protoka krvi u bolesnika s ABI> 1,2 mjerenjem krvnog tlaka u digitalnoj arteriji (vrijednost indeksa prsti-brahijalnog indeksa, IPI) ili podacima transkutane oksimetrije (TcpO2> 40 mmHg). 47, 48, 49, 50
Klasa preporuke I (nivo dokaza A)
- Preporučuje se upotreba transkutane oksimetrije radi utvrđivanja težine ishemije udova kod pacijenata sa šećernom bolešću.
Preporuke klase I (nivo dokaza B)
Komentari:Transkutana oksimetrija omogućava procjenu ozbiljnosti ishemije udova u bolesnika s kliničkim simptomima SAD-a, prognozu zacjeljivanja ulkusa, djelotvornost konzervativnog liječenja i ishode revaskularizacije i određivanje stupnja amputacije udova. Ultrazvučno dupleksno skeniranje arterija potvrđuje arterijsku okluziju, otkriva njegovu anatomsku lokalizaciju i opseg.
- Preporučuje se dijagnosticiranje kritične ishemije donjih udova na temelju barem jednog od sljedećih simptoma:
1) stalna ishemijska bol u mirovanju, koja zahteva redovnu analgeziju duže od dve nedelje,
2) prisutnost čira ili gangrene prstiju ili stopala na pozadini sistolnog pritiska u tibialnim arterijama? 50 mmHg ili pritiskom prsta? 30 mmHg
Preporuke klase I (nivo dokaza A) 11%
2.4.3. Dijagnoza oštećenja kosti
- Radiografska slika zglobova stopala i gležnja preporučuje se u dvije projekcije svim pacijentima sa sindromom dijabetičkog stopala. 9, 10, 38, 45
Klasa preporuka I (nivo dokaza B)
Komentari:Radiografija ostaje glavna metoda za procjenu stanja kostiju i zglobova, što omogućava prepoznavanje žarišta osteolize (osteomijelitis) s velikom pouzdanošću.
- MSCT stopala i gležnjeva preporučuje se bolesnicima sa dugotrajnim zaceljenjem rana i dijabetičkom osteoartropatijom. 9, 10, 38, 45
Klasa preporuka I (nivo dokaza B)
Komentari:Multispiralna računarska tomografija omogućava vam da razjasnite lokalizaciju i veličinu fokusa osteomijelitisa pri planiranju volumena hirurške intervencije.
4. Rehabilitacija
- Obavezna konsultacija ortopeda svih pacijenata sa sindromom dijabetičkog stopala nakon zarastanja oštećenja rane. 9, 10, 43, 53
Klasa preporuke I (nivo dokaza B)
Komentari:Kako bi se spriječilo ponovno pojavljivanje rana kod osoba oboljelih od dijabetesa nakon zarastanja rana, pacijenta treba pregledati ortoped za odabir pojedinačnog ortopedskog pomagala (terapeutska obuća, RPI, izrada krila ili ortoza, krojenje pojedinačne ortopedske cipele).
- Preporučuje se da se pacijenti i njihove porodice obuče o pravilima njege stopala i kod prisustva oštećenja rane u pravilima o promjeni presvlake i njezi kože pogođenog udova. 15, 35, 47
Klasa preporuke I (nivo dokaza B)
Komentari:Neophodan uvjet za prevenciju recidiva trofičnih čira i moguće amputacije udova u bolesnika sa sindromom dijabetičkog stopala je osiguranje kontinuiteta i multidisciplinarni pristup u organizaciji dugoročnog praćenja ove kategorije bolesnika.
Preventivna uloga igra se individualnim usavršavanjem pacijenata s postojećim oštećenjima rana i / ili visokim rizikom za njihov razvoj, kao i (ako je potrebno) njihovim rođacima i prijateljima, pravilima njege stopala (nivo dokaza 2C). Cilj treninga je formulisati pravilno ponašanje pacijenta u svakodnevnoj njezi stopala i povećati pridržavanje terapije koju je propisao ljekar. Posebnu pažnju treba posvetiti osobama starije starosne grupe, posebno onima sa oštećenjem vida. U pravilu ne mogu sami brinuti o nogama i zahtijevaju vanjsku stručnu pomoć.
Mora se imati na umu da pacijenti bilo koje dobi s trofičnim čirima donjih ekstremiteta ne podliježu obuci u grupi. Časovi sa njima održavaju se samo individualno.
- Stalno nošenje posebne ortopedske cipele za dijabetičare preporučuje se svim pacijentima koji su pod visokim rizikom od razvoja trofičnih čira na stopalu (značajna arterijska insuficijencija, jaka neuropatija, čir na stopalu i amputacija u anamnezi), a bolesnicima koji imaju amputaciju unutar stopala, složene ortopedske cipele 9, 10, 17, 27, 53
Klasa preporuke I (nivo dokaza B)
Komentari:Indikacija za imenovanje složene ortopedske cipele je hronični stadij dijabetičke osteoartropatije, amputacije dovoljno velikog volumena (prednji dio stopala, nekoliko prstiju). Adekvatnost proizvedene ortopedske cipele treba redovno ocenjivati od strane lekara (endokrinolog, hirurg, specijalista kabineta za dijabetičko stopalo) i menjati ih najmanje 1 put godišnje.
5. Prevencija i praćenje
Učestalost recidiva rana donjih ekstremiteta smanjuje se svakodnevnim pregledom stopala od strane pacijenta (ili njegovog rođaka), poštivanjem pravila o nezi stopala. Važnu ulogu igraju postupci profesionalne podijatrijske njege, koje bi trebala provoditi posebno obučena medicinska sestra u kabinetu za dijabetičko stopalo.
- Preporučuje se sljedeća lista preventivnih mjera:
- identifikacija pacijenata visokog rizika za čireve na stopalu,
- redovan pregled i pregled pacijenata sa visokim rizikom od ulceracije,
- obuka pacijenata, njihovih porodica i medicinskog osoblja o pravilima nege stopala,
- izbor ili izrada odgovarajuće obuće,
liječenje istodobne patologije, koja nije direktan uzrok ulceroznih oštećenja, ali doprinosi progresiji SDS-a (na primjer, kontrola arterijske hipertenzije, dislipidemija). 1, 2, 15, 16, 53
Preporuke klase I (nivo dokaza B)
- Za pravovremeno otkrivanje poremećaja perifernog krvotoka i inervacije preporučuje se skrining pregled svih bolesnika sa šećernom bolešću. Najveći rizik od nastanka hroničnih rana donjih ekstremiteta je kod pacijenata s poviješću čira i amputacija (posebno unutar stopala).
Klasa preporuke I (nivo dokaza B)
Komentari:Prema rezultatima ispitivanja, pacijent se može svrstati u određenu kategoriju rizika. Zauzvrat, stupanj (ili kategorija) identificiranog rizika sugerira odgovarajuću višestruku posjetu (tablica 5).
Tabela br. 5 Višestruka posjeta kancelariji dijabetičkog stopala, ovisno o kategoriji rizika za razvoj SDS-a
dolazi do kršenja osetljivosti
1 put u 6 meseci
postoji kršenje osjetljivosti u kombinaciji sa znakovima kršenja glavnog protoka krvi i / ili deformiteta
1 put u 3 meseca
istorija čireva i amputacija
- svaka 1-3 meseca
6. Dodatne informacije koje utječu na tok i ishod bolesti
Dijabetička osteoartropatija, sažetak
6.1.1. Definicija
Dijabetička osteoartropatija (DOAP), neuroartropatija ili Charcotovo stopalo - bezbolno, progresivno uništavanje jednog ili više zglobova stopala na pozadini neuropatije. Kao rezultat demijelinizacije motornih vlakana razvija se slabost ligamentnog aparata stopala, što dovodi do nestabilnosti zglobova. Autonomna neuropatija dovodi do denervacije vaskularnog zida i, kao posljedica toga, do razvoja arteriovenskih šantova i, kao rezultat, pojačanog protoka krvi, što dovodi do aktivacije resorpcije kosti i osteopenije. Kost gubi ne samo gustoću, već i elastičnost, što kost stopala čini manje otpornim na ozljede. U pravilu, pokretački faktor DAP je manja mehanička povreda koju pacijent ne primijeti. Neznatna vanjska sila dovodi do lomova kostiju, subluksacije i dislokacije zglobova. Situaciju pogoršava nedostatak zaštitne osjetljivosti na bol. Pacijent se i dalje oslanja na oštećeni ud, što dovodi do uključivanja novih kostiju i zglobova u proces. Razvijaju se osteohondralna fragmentacija i teška degeneracija zglobova. U težim slučajevima stopalo može u potpunosti izgubiti funkciju potpore, što može zahtijevati amputaciju. Pored traume, svaki upalni proces u osteoartikularnom aparatu stopala (na primjer dugo postojeći trofični čir kompliciran osteomijelitisom donje kosti) koji se javlja na pozadini neuropatije može dovesti do razvoja DAP-a zbog povećanog protoka krvi tijekom upale.
6.1.2 Etiologija i patogeneza
6.1.3. Epidemiologija
6.1.4. ICD kodiranje - 10
6.1.5. Klasifikacija
U kliničkoj slici Charcotovog stopala razlikuju se akutni i hronični stadiji. Akutna faza karakterizirana prevladavanjem upalnih procesa kao odgovor na postojeća oštećenja
Tipična pritužba u akutnom stadiju komplikacije je prisustvo edema jednog stopala. Ponekad je, kad se dovede u pitanje, moguće utvrditi jasan odnos između pojave edema stopala i vanjskog traumatičnog faktora, ali češće pacijent ne može reći što je prethodilo pojavi edema.
Pregledom se otkrivaju edemi i hipertermija pogođenog udova. Hipertermija je marker tekućeg destruktivnog i upalnog procesa. U pravilu, lokalna temperatura pogođenog režnja je 2-5 ° C viša od kontralateralne. Deformacija stopala određuje se mjestom i trajanjem procesa. Dakle, u ranim fazama otkrivaju se lagani natečenost stopala i hipertermija. Deformacije stopala i karakteristične radiografske promjene po pravilu nisu. Posljedica toga može biti greška ili kašnjenje u liječenju, što će dovesti do deformacije stopala.
Tablica br. 8. Klasifikacija neuroosteartropatije prema klinici, MRI / MSCT slikama (E.A. Shantelau, G. Crutzner, 2014).
Umjereno jaka upala (edemi, lokalna hipertermija, ponekad bol, povećan rizik od traume prilikom hodanja), nema izraženih deformiteta
Obavezno: oticanje koštane srži i mekih tkiva, nema kršenja kortikalnog sloja.
Moguće: subhondralne trabekularne mikropukotine, oštećenje ligamenta.
Jake upale (edemi, lokalna hipertermija, ponekad bol, povećani rizik od traume prilikom hodanja), teške deformacije
Obavezno: prijelomi s kršenjem kortikalnog sloja, edemom koštane srži i / ili edemom mekog tkiva.
Moguće: osteoartritis, ciste, oštećenje hrskavice, osteohondroza, intraartikularni izliv, nakupljanje tekućine u zglobovima, erozija kosti / nekroza, liza kostiju, uništavanje i fragmentacija kosti, dislokacija / subluksacija zglobova, oštećenje ligamenta, tenosynovitis, dislokacija kostiju.
Nema znakova upale, nema deformacija
Nedostatak promjena ili blagi edem koštane srži, subhondralna skleroza, koštane ciste, osteoartroza, oštećenje ligamenta.
Nema upale, trajne teške deformacije, ankiloze
Preostali edemi koštane srži, kortikalni kalus, izliv, subhondralne ciste, razaranje i dislokacija zglobova, fibroza, formiranje osteofita, pregradnja kostiju, poremećaji hrskavice i ligamenata, ankiloza, pseudoartroza.
6.2 Dijagnostika
6.2.3 Žalbe i istorija bolesti
- Preporučuje se dijagnoza DAP-a formulisati na osnovu kliničkog i instrumentalnog pregleda.
Klasa preporuke I (nivo dokaza A)1,48,49
Komentari:Dijagnoza DAPA postavlja se na osnovu karakteristične anamneze, pritužbi i kliničke slike (hipertermija, deformacija, edem pogođenog režnja), rezultata instrumentalnih i laboratorijskih metoda istraživanja. U tipičnim slučajevima dijagnoza je izravna.
6.2.4 Laboratorijske metode
Trenutno ne postoje specifični markeri metabolizma kostiju i laboratorijski dijagnostički testovi specifični za osteoartropatiju.
6.2.5 Instrumentalne metode
- Radiografija stopala i gležnja preporučuje se svim pacijentima sa sumnjom na ADA.
Klasa preporuke I (nivo dokaza A)9, 10, 38, 45
- MRI zgloba stopala i gležnja preporučuje se za verifikaciju akutne faze dijabetičke osteoartropatije.
Klasa preporuke I (nivo dokaza B)9, 10, 38, 45
Komentari:Glavna metoda instrumentalne dijagnostike Charcotovog stopala je radiografija. U ovom se slučaju na radiografiji odražavaju hipertrofične ili atrofične promjene koje nastaju kao odgovor na oštećenje. U uobičajenim slučajevima, za dijagnozu u hroničnom stadiju DOAP-a, nisu potrebne druge dodatne instrumentalne metode ispitivanja. Glavne poteškoće nastaju u dijagnostici akutnog stadija komplikacija, kada u prisustvu tipične kliničke slike nema radiografskih promjena, kao ni u diferencijalnoj dijagnozi Charcotovog stopala i osteomijelitisa. S tim u vezi, posebnu pažnju treba obratiti na činjenicu da izostanak promjena na radiografu u prisutnosti kliničke slike (edem, hipertermija, deformitet stopala) ne znači odsustvo neuroosteoartropatije.
Nesklad između kliničke i radiološke slike uočava se u ranim fazama razvoja komplikacija („preliminarna faza“, „stadija 0“). U takvoj situaciji pažljivo prikupljena anamneza, klinički pregled s neurološkim testovima i procjena glavnog protoka krvi pomoći će s velikom vjerojatnošću dijagnoze Charcotovog stopala.
- Magnetna rezonanca (MRI) stopala preporučuje se za instrumentalnu potvrdu neuroosteoartropatije.
Klasa preporuke II (nivo dokaza B)9, 10, 38, 45
6.2.3 Ostala dijagnostika
- Preporučuje se fistulografija i / ili multispiralna računalna tomografija tokom diferencijalne dijagnoze DAPA i osteomijelitisa.
Klasa preporuke II (nivo dokaza B)9, 10, 38, 45
Komentari:U prisutnosti osteoartropatije sa plantarnim čirom, potrebno je postaviti diferencijalnu dijagnozu između akutnog stadija Charcotovog stopala i osteomijelitisa. Ovo je ključno za propisivanje adekvatne antibiotske terapije i odabir taktike hirurške korekcije. Za dijagnostičku pretragu prikazane su dodatne metode ispitivanja (fistulografija, multispiralna računarska tomografija). Kombinacija pozitronske emisione tomografije i računalne tomografije (PET / CT) omogućava s visokom preciznošću otkrivanje lokalizacije procesa u najranijim fazama, praćenje faza razvoja i kvantificiranje metaboličke aktivnosti procesa za kontrolu napredovanja komplikacije.
6.3 Liječenje
6.3.1. Konzervativni tretman
- Preporučuje se da se pogođeni ud preoptereti pomoću pojedinačnog istovarnog preljeva (IRP, TSS) ili ortoze kod svih bolesnika s akutnim stadijem DOAP-a.
Klasa preporuke I (nivo dokaza B)3, 27, 46
Komentari:Kompleks terapijskih mjera za DOAP određen je fazom komplikacije. Glavni cilj liječenja u oštar faza procesa je zaustavljanje napredovanja destruktivnih procesa u osteoartikularnom aparatu stopala, sprječavajući razvoj daljnje deformacije i traume stopala. Da bi se postigao taj cilj, primjenjuju se metode maksimalnog iskrcavanja pogođenog ekstremiteta - primjena pojedinačnog istovarnog preljeva (IRP) ili uporaba ortopedskog aparata (ortoza). Imobilizacija udova treba započeti što je ranije moguće. U prisustvu kliničke slike koja odgovara akutnom stadiju Charcotovog stopala (edem, hipertermija stopala) i odsutnosti instrumentalne potvrde (negativni stadijum rendgenskih zraka, nemogućnost MRI), taktike liječenja trebaju biti iste kao i kod utvrđene dijagnoze osteoartropatije.
Relativna kontraindikacija za nametanje neodvojive IRP opcije za Charcotovo stopalo je prisustvo peptičnog čira koji zahtijeva svakodnevno nadgledanje i promjenu presvlake. Apsolutna kontraindikacija za primjenu IRP-a (i ne-uklonjivih i uklonjivih opcija) je postojanje opsežnog gnojno-destruktivnog procesa koji zahtijeva obavezno hirurško liječenje.
- Preporučuje se upotreba IRP-a prije prelaska akutnog stadija neuroosteoartropatije u hronični. Prosječno trajanje imobilizacije iznosi 4-8 mjeseci. Ovaj period ovisi o lokalizaciji i opsegu procesa.
Klasa preporuke II (nivo dokaza B)3, 27,28 46
Trenutno ne postoje ubedljivi dokazi o efikasnosti upotrebe lekova za lečenje neuroosteartropatije (bisfosfonati, kalcitonin). Uz to, bisfosfonati su kontraindicirani u slučajevima oštećene funkcije izlučivanja dušika u bubrezima, što se često otkriva u bolesnika sa dugotrajnom i slabo kontroliranom dijabetesom.
- Stalno nošenje složenih ortopedskih cipela preporučuje se svim pacijentima koji imaju hronični stadij DAP-a.
Klasa preporuke II (nivo dokaza B)
Komentari:Cilj liječenja i profilaktičke mjere u fazi konsolidacije (kronični stadij) je sprječavanje trauma stopala, novih prijeloma i stvaranje plantarnih ulceroznih oštećenja. U ovoj fazi nema potrebe za maksimalnom trajnom imobilizacijom udova. Nakon uklanjanja IRP-a preporučuje se postepeno širenje motoričkog režima. Kao posredne metode učvršćivanja i iskrcavanja stopala možete upotrijebiti prijenosni IRP ne cijeli dan, kao ni ortopedske uređaje. Od temeljnog značaja u kroničnoj fazi je odabir cipela. Zahtjevi za obuću ovise o vrsti lezije i rezultirajućoj deformaciji stopala. Ako je deformacija stopala minimalna, dovoljno je stalno nositi preventivnu obuću pacijentima koji imaju dijabetes. Ako se pojavila izražena deformacija stopala ili deformacija tipa "ljuljanja stopala", tada je neophodna konzultacija ortopeda i izrada složene ortopedske cipele.
6.3.2 Hirurško liječenje
- Savjetovanje ortopedskog hirurga preporučeno je za sve pacijente s jakom deformacijom udova zbog DAP-a kako bi se riješilo pitanje kirurške korektivne intervencije.
Klasa preporuka II (nivo dokaza C)29.
Komentari:U posljednje vrijeme sve je rasprostranjenija rekonstruktivna operacija stopala Charcot. Glavna indikacija za kirurške intervencije na stopalu je neučinkovitost konzervativnih metoda liječenja, koja se očituje ponavljajućim ulcerativnim defektima plantarne osi i / ili nemogućnošću održavanja stabilnosti stopala tijekom hodanja. Hirurgija bi trebala jasno odgovarati zadatku. Ako nestabilnost prevladava u gležnju ili drugim zglobovima, primjenjuje se artrodeza s krutom unutrašnjom fiksacijom. U slučaju recidiva ulceroznih oštećenja obavlja se egzostektomija, nakon čega slijedi kirurško liječenje rane. Ako je peptički ulkus kompliciran osteomijelitisom, provodi se antimikrobna terapija, egzostektomija i hirurško liječenje rane. Dosta često se otkriva skraćenje Ahilove tetive što dovodi do dodatne deformacije stopala i povećanja pritiska opterećenja na prednjem dijelu stopala. Takvim se pacijentima prikazuje operacija na produljenju Ahilove tetive.
Terapijska taktika u postoperativnom razdoblju potpuno je u skladu s upravljanjem pacijenta s akutnim stadijom Charcotovog stopala: imobilizacija, uključujući proizvodnju IRP-a, dozirano proširenje motoričkog režima nakon izlječenja.
Šta je sindrom dijabetičkog stopala
Ako ste vi, vaša voljena osoba čuli dijagnozu "diabete", ne očajavajte. S ovom bolešću ljudi žive dugi niz godina i decenija. Ali morate slijediti sve preporuke liječnika, kontrolirati količinu šećera u krvi, i obratiti veliku pažnju na svoje zdravlje. I, naravno, ne biste trebali „zakopati glavu u pijesak“: ako na stvarnost gledate objektivnim, kritičkim pogledom, moći ćete razumjeti šta vas čeka. Sjećate se izreke: "Ko je upozoren, naoružan je"?
Dijabetičko stopalo - patološko stanje stopala kod dijabetičara, koje izaziva promjene perifernih živaca, krvnih žila, praćeno je različitim lezijama (od trofičnih ulkusa, gnojnih nekrotičnih procesa i završavajući koštano-zglobnim deformitetima) kožnih integriteta, zglobova i kostiju. Ta je definicija bolesti data 1987. na Ženevskom simpozijumu WHO.
Važno je napomenuti da rizik od komplikacija ne određuje vrsta dijabetesa, već njegovo trajanje. Prema WHO, oko petnaestak posto dijabetičara sa „iskustvom“ od pet godina iskustva ima SDS. Ako je „iskustvo“ 15-20 godina, tada je gotovo nemoguće izbjeći ovu komplikaciju - 90% takvih pacijenata nalazi flegmone, čireve i apscese na nogama.
Uzroci sindroma
Ako ste se morali suočiti s tako ozbiljnim problemom kao što je dijabetičko stopalo, uzroke komplikacija treba što prije otkriti. Samo njihovim uklanjanjem možete očekivati da bolest može biti poražena (ili barem usporiti njen tok), a oštećenja na koži nogu mogu se eliminirati.
Kao što je već spomenuto, oštećenja stopala kod dijabetesa prilično su česta pojava. Razlozi komplikacija mogu izazvati razne razloge:
- autonomna i periferna senzorna neuropatija (dijabetičari često pate od ove bolesti),
- hronična arterijska insuficijencija nogu, što često prati aterosklerozu,
- deformacija stopala,
- razne povrede nogu
- istorija amputacija i / ili čira,
- socijalno-psihološki razlozi (u riziku - stariji pacijenti),
- koji pripadaju nekim rasama,
- neudobne, trljaju cipele,
- dugo "iskustvo" dijabetesa.
Ozbiljan uticaj na mehanizam razvoja bolesti imaju:
- periferna neuropatija
- lezije krvnih sudova nogu pacijenta,
- sekundarna infekcija
- osteoartropatija (popratne zglobne lezije) na pozadini oštećenja sitnih živaca.
Ovisno o tome koji je određeni uzrok izazvao VDS, nastaju različite promjene u tkivu stopala. Upravo taj faktor, u kombinaciji s drugima (priroda i dubina promjena tkiva), određuje izbor metoda liječenja, dalje ljudsko ponašanje.
Vrste sindroma dijabetičkog stopala
Imajte na umu da je klasifikacija oštećenja stopala u modernoj medicini predstavljena u nekoliko oblika (u skladu s idejama svjetske medicinske zajednice):
- ishemijski oblik, karakteriziran kršenjem opskrbe krvlju u žilama nogu,
- neuropatski (i s osteoartropatijom i bez nje) oblik. Može utjecati na živčano tkivo zajedno s kostima ili odvojeno,
- neuro-ishemijske (kombinira znakove oba oblika).
Prije propisivanja liječenja, liječnik mora utvrditi obrazac - za to se obavlja pregled i propisuju se testovi.

Postoje dodatne klasifikacije potrebne da liječnik utvrdi taktike liječenja:
- sistematizacija, procjena rizika od čira, potrebe za amputacijom,
- sistem dijabetičnih čira, vodeći računa o stepenu i stadijumu peptičnog čira.
Prvo se otkrivaju vanjski znakovi dijabetičkog stopala, a zatim se dijabetičar šalje na MRS ili rendgenski snimak stopala radi otkrivanja promjena u unutrašnjim tkivima, kostima. Ako pacijent ima čireve na nogama, specijalist će uzeti bris i poslati ga u laboratoriju kako bi se utvrdila vrsta bakterija i propisala efikasna antibiotska terapija.
Zatim se faza određuje na osnovu Wagnerove klasifikacije (od nula do pete) i propisuje se liječenje.
Stadiji dijabetičkog stopala
Oštećenje stopala kod dijabetesa komplikacija je koja se može brzo razvijati. Problem leži i u činjenici da ponekad stopala izgube osjetljivost (senzorna neuropatija) - stopala morate pregledavati svaki dan: ako primijetite prve promjene, odmah se obratite kirurgu ili pedijatru.
Ovisno o stupnju, fazi, stručnjaci nude različite terapijske i hirurške metode. Jasno je da što prije primijetite razvoj bolesti, to će lakše zaustaviti njezin napredak.
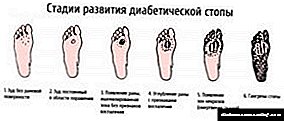
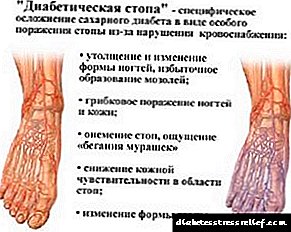
- U ovoj fazi pacijent može primijetiti blijedu kožu, vidjeti velike korne, prepoznati deformaciju stopala. Imate li ove simptome? Posavjetujte se s liječnikom - šanse za uklanjanje bolesti su sada veće nego ikad.
- Ako već vidite čir na stopalu - to je početna faza (fotografije su predstavljene na našoj web stranici). Nije kasno da potrčimo doktoru.
- Do trenutka kada se čir već proširio unutar stopala, zahvaćajući mišićno tkivo i tetive, sa sigurnošću možemo reći da je liječenje ozbiljno.
- U trećem stadiju čir dovodi do deformacije kostiju.
- U četvrtoj fazi počinje se razvijati gangrena. Malo je područje još uvijek prekriveno, ali nemojte se zavaravati - ova bolest se širi vrlo brzo.
- Konačno, peti stadij karakterizira opsežna lokalizacija gangrene - cijelo stopalo počinje truliti, a ako se ne poduzmu nikakve mjere, ugroženo je cijelo područje nogu.
Na fotografijama ćete vidjeti kako stopalo izgleda u svim fazama - slike ilustriraju različite vrste VDS-a. Naša stranica predstavlja razne fotografije dijabetičkog stopala - od početne faze do finalne. Da bi se izbjegle takve oštećenja tkiva, potrebno je stalno nadzirati endokrinologa, podijatra i hirurga.
Simptomi i liječenje
Još jedan problem može se formulirati na sljedeći način: često su kod dijabetičkog stopala simptomi zamućeni - zbog gubitka osjetljivosti u donjim ekstremitetima, dijabetičari jednostavno ne primjećuju čireve, ogrebotine, posjekotine na nogama.
Želite li smanjiti rizik od razvoja bolesti? Potrebno je posmatrati stanje njihovih stopala. U slučaju bilo kakvih deformacija kože potrebno je konzultirati stručnjaka (terapeuta, ortopeda, specijaliziranog podijatra). Danas postoje jasno provjereni standardi za liječenje šećerne bolesti, SDS-a, pa pravovremeno liječenje omogućava nam da se nadamo se s velikim stupnjem vjerovatnoće za potpuno izliječenje oštećenja stopala.
Dijagnostika
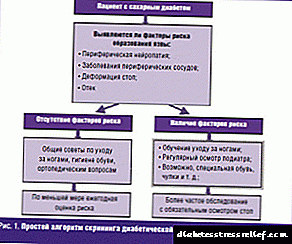
Na prvi znak CDS-a potrebno je posavjetovati se s specijaliziranim liječnikom. Najbolji izlaz je posjet postiologu. Postoji li jedan? Zakažite sastanak sa terapeutom, endokrinologom ili hirurgom.
Dobro je kada u bolnici postoji ordinacija za dijabetičko stopalo u kojoj vas nadziru, ako je nemate, ne očajavajte i paničite: nadležni ljekar u bilo kojem od gore navedenih smjernica imenovat će vam testove kako bi otkrio izvor problema i odabrao odgovarajući tretman.
U svakom slučaju, specijalista će provesti opća klinička ispitivanja, pregledati nervni sistem, procijeniti protok krvi u nogama, pregledati čireve i rendgenski snimiti zahvaćena područja. Sve ove analize i studije omogućit će liječniku da dobije potpunu sliku vašeg stanja i propiše odgovarajuću terapiju.
Prije nekoliko godina, dijagnoza „dijabetičkog stopala“ zvučala je kao rečenica - gotovo uvijek je pojava čira na stopalu dijabetičara završena amputacijom. Danas se situacija drastično promijenila: ako pacijent prati stanje stopala, obavlja sve preventivne radnje, upute liječnika, prati razinu šećera u krvi, tada je prognoza povoljna. Pažljivo pratite stanje kože na stopalima, ne dozvolite pojavu korna i kurjeza, rana. Na prve znake VDS-a potražite ordinaciju profilnog ljekara i moći ćete izbjeći ozbiljne probleme.
Ne obraćajući pažnju na stanje vaših stopala, možete propustiti trenutak kada se bolest još uvijek može terapijski izliječiti. Kako se može razviti gori scenarij? U procesu hodanja pacijent može nanijeti malu ozljedu (npr. Trljanje s cipela). Neadekvatna cirkulacija krvi u stopalu dovest će do pojave čira koji prvo zahvaća meka tkiva, a potom i kosti, sve će više rasti. Infekcija se širi vrlo brzo, tako da postoji opasnost da će se nogu morati amputirati.
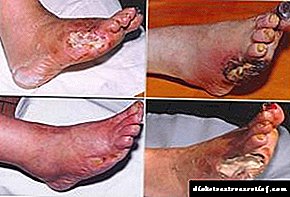
Mokra gangrena
Dijabetička gangrena za stopala može biti suva ili mokra. Ako suha gangrena ne prijeti životu pacijenta (obično se proteže do nožnih prstiju i amputacija se radi, u kozmetičke svrhe), tada vlažna dovodi do katastrofalnih posljedica: nekroza gangrenom stopala prati pojava produkata raspadanja koji truju tijelo, što rezultira trovanjem krvi. to može biti fatalno. Tretman vlažnom gangrenom uključuje amputaciju pogođenog organa i terapiju antibioticima. U posebno naprednim slučajevima lekari su primorani da im amputiraju ne samo stopalo, već i nogu u nivou kolena, pa čak i bedara.
Profilaksa stopala protiv dijabetesa

Najbolji način liječenja bilo koje bolesti je prevencija. SDS nije bio izuzetak. Ako ne želite postati čest gost ordinacije hirurga, poduzmite mjere predostrožnosti i možda nikad nećete znati kako je liječiti čireve stopala kod dijabetesa.
Najvažnije pravilo je utvrditi da li riskirate razvoj VDS-a. Ako vam je dijagnosticirana neuropatija, opažaju se aterosklerotske lezije žila na nogama, ako je specijalist otkrio destruktivne promjene na stopalima, probleme s bubrezima zbog dijabetesa, ako ste smanjili oštrinu vida ili imate povijest bolesti donjih udova, postoji rizik od pojave SDS-a.
Samo uzmite u obzir ove informacije i uključite se u prevenciju bolesti. Kontaktirajte stručnjaka, on će vas naučiti pratiti i kontrolirati šećer u krvi (uz pomoć dijete, inzulina, upotrebe lijekova za snižavanje šećera), odabrati programe s optimalnom fizičkom aktivnošću, odrediti režim dana. Pažnju treba obratiti na izbor svakodnevnih cipela - poželjno je da se cipele naruče u posebnoj ortopedskoj radionici.
Pedijatura dijabetesa
Pedikura za dijabetičko stopalo prikazana je isključivo neobrađeno - bilo koji, čak i manji rez, može dovesti do katastrofalnih posljedica. Maksimalno što majstor salona može učiniti za vas je oblikovati nokte na noktima (datoteku za nokte), obložiti ploče nokta lakom, ukloniti mrtve dijelove kože, korijene sa pecinom ili kozmetički file.
Značajke higijene stopala za dijabetičare
Kožu stopala uvijek treba održavati u savršeno čistom i suhom stanju. Svakodnevno perite noge, pri čemu pažljivo pazite na praznine između prstiju i vrlo nježno obrišite ručnikom za kupanje. Svakodnevno mijenjajte čarape i čarape, kontrolirajte temperaturu donjih ekstremiteta (izbjegavajte pregrijavanje i hipotermiju). Ne budite lijeni svakodnevno pregledavati stopala kako biste na vrijeme uočili pukotinu, ogrebotinu, posjekotinu ili bilo kakvo drugo oštećenje.
Metode liječenja
Pravovremeno upućivanje stručnjaku ne samo da će zaustaviti razvoj CDS-a, već će i izliječiti pacijenta. Narodni lijekovi u liječenju dijabetičkog stopala neće pomoći (mogu čak i naštetiti) - samo pravilno provedenim liječenjem lijekova postići ćete željeni rezultat.
- Pranje, masti. U vrlo ranoj fazi pomoći će zavoji i masti: liječnik će ukloniti mrtvo tkivo, što će spriječiti širenje infekcije, ispirati ranu fiziološkom otopinom ili blagim antisepticima. Takođe, specijalista će definitivno propisati antibiotike koji sprečavaju širenje infekcija - trebat će ih uzimati duže vrijeme.
- Hirurgija Kirurg može predložiti različite hirurške mjere: na primjer, drenažu nakon čega slijedi čišćenje čireva. Ako pacijent ima slabe kosti, mora ih se ukloniti. Ponekad su naznačeni plastični zahvati i mazanje. I najekstremniji slučaj, kada se pacijent okrenuo vrlo kasno i noga se više ne može spasiti, naznačena je amputacija stopala.
- Olakšanje, izraženo liječenjem pratećih bolesti, takođe daje veliki doprinos uklanjanju SDS-a. Stručnjaci posebnu pažnju posvećuju liječenju jetrenih bolesti, zloćudnih tumora, a potrebno je ispraviti i neuhranjenost i depresivna stanja kod pacijenata - sve su to faktori koji usporavaju zacjeljivanje čira na čiru, povećavajući rizik od gangrene. Ljekari pamte: terapija ne bi trebala biti samo efikasna, već bi trebala biti i udobna.
- Istovar udova. Konstantni pritisak na čireve dovodi do poteškoća u zacjeljivanju rana. Nažalost, kod mnogih dijabetičara udovi imaju smanjenu osjetljivost, pa opterećenje na nogama često prelazi tražene granice. Ljekari preporučuju da se minimizira vrijeme koje pacijent provodi stojeći, a također biste trebali pokušati izbjegavati cipele na otvorenom.
- Kontrola šećera u krvi. Prekoračenje norme u ovom parametru ne samo da usporava proces ozdravljenja čira, već i provocira pojavu novih. Liječnik će odabrati pravu dozu inzulina i propisati sigurne hipoglikemijske lijekove.
Zapamtite, SDS nije razlog za očaj. Slijedite preporuke, pogledajte svog liječnika, a šanse da ovaj članak bude jedini podsjetnik na DS će se značajno povećati.