Imam dijabetes, mogu li zatrudnjeti sada?

Da li već dugi niz godina pokušavate izliječiti BIJELE?
Šefica Instituta za nefrologiju: „Bićete zapanjeni koliko je lako izliječiti bubrege jednostavno uzimajući ga svakodnevno.
Pijelonefritis je zapaljenska bolest bubrega pretežno bakterijske prirode, raznolika u manifestacijama i brzini razvoja. Bez adekvatne terapije ima progresivnu prirodu i niz komplikacija koje narušavaju rad ne samo bubrežnog tkiva.
Glavni rizici bolesti:
- razvoj lokalnih i zajedničkih gnojnih procesa,
- transformacija akutnog toka bolesti u hronični,
- neblagovremeno prepoznavanje patologije,
- trajno povećanje krvnog pritiska,
- pojava akutnog i hroničnog zatajenja bubrega.
Pijelonefritis može biti akutni i hronični, ovisno o trajanju bolesti i stupnju oštećenja različitih bubrežnih funkcija. Akutni proces po pravilu prethodi hroničnom, ali moguć je i primarni hronični tok, koji ima niz karakteristika.
Purulentne komplikacije i njihove posljedice
Kompliciranim tokom, na mjestu lezije mogu se formirati gnojni žarišta. Kada se pojave, stanje pacijenta se oštro narušava.
- tjelesna temperatura može preći 40 ° C, učinak lijekova za smanjenje je zanemariv,
- opažaju se jaka zimica i gust znoj,
- teška malaksalost
- oštra bol u donjem dijelu leđa.
S kasnom dijagnozom i neučinkovitom terapijom prognoze za život i oporavak naglo se pogoršavaju.
Opcije za gnojno oštećenje bubrega:
- mnogo malih apscesa (apostematoza),
- šupljina s gustim, jasnim granicama, ispunjena gnojem (apsces),
- veliki gnojni fokus, koji se sastoji od nekoliko malih pustula (karbuna),
- sepsa.
Moguće je u proces uključiti i drugi, prethodno neizlječeni bubreg.
Gnojno spajanje bubrežnog tkiva može se proširiti na okolno perinefrično masno tkivo. Kao rezultat toga, razvija se paranefritis. Uz daljnje širenje gnojnog upalnog procesa, moguća je sepsa. Reakcija tijela na patološki proces može se očitovati u obliku bakteriotoksičnog šoka. Sva ova stanja predstavljaju direktnu opasnost po život i zahtijevaju hitnu medicinsku intervenciju. Važno je na vrijeme primijetiti pojavu i porast simptoma i hitno potražiti medicinsku pomoć.
Učinak pijelonefritisa na trudnoću
Akutni proces i pogoršanja hronične bolesti utiču na rađanje deteta na različite načine, ovisno o periodu. U početnom periodu glavne manifestacije bolesti nalikuju ranoj toksikozi.
- vrtoglavica
- mučnina, povraćanje,
- neugodni potezi povlačenja u donjem dijelu leđa
- smanjen apetit
- opća slabost, letargija.
Prehlada i groznica su takođe mogući.
Dakle, vjerovatno će propustiti simptome bolesti pripisujući ove manifestacije toksikozi. Rezultat bolesti u ovom periodu u najtežim slučajevima može biti pobačaj, pobačaj. Stoga je, u prisustvu ovih znakova, posebno kod kolebanja temperature, potrebno konzultirati liječnika. Kao rezultat pregleda, lekar će razlikovati manifestacije rane toksikoze i bubrežne patologije, isključiti ili potvrditi razvoj pijelonefritisa. Samo pravovremeno liječenje spriječit će daljnje napredovanje oštećenja bubrežnog tkiva.
Uz bolest koja se dogodila u drugoj polovini trudnoće, vjerojatnije je da kasna toksikoza, porast krvnog pritiska, stvaranje značajnih edema, anemije. Najopasnija opcija za plod je gnojna, uobičajena, bilateralna varijanta bolesti kod žena (mogući su prerano rođenje i mrtvorođenje).
Pilonelonefritis koji je majka prenijela tokom gestacije može uzrokovati da dijete ima intrauterinu infekciju i hipoksiju.
Značajke različitih obrazaca protoka i njihove posljedice
Hronični pijelonefritis neprestano napreduje s periodičnim pogoršanjima. Patološki proces se postepeno širi na tkiva organa, hvatajući nova područja tokom svakog recidiva. Pogođene strukture postepeno gube svoje funkcije. Susjedna, neoštećena područja djeluju u aktivnijem načinu rada, što negativno utječe na rad bubrega u cjelini. U početku bolesnik može primijetiti prekršaje samo s povećanim opterećenjem (značajna količina pijane tekućine, vruće sezone, velika količina proteina u hrani). U budućnosti se kompenzacijske mogućnosti smanjuju, razvija se stanje koje liječnici nazivaju zatajenje bubrega.
- akutno zatajenje bubrega koje zahtijeva oporavak,
- hronična, što sugerira dugoročnu složenu terapiju pod nadzorom nefrologa.
Razvoj bubrežne insuficijencije mijenja ukupnu sliku bolesti, ukazuje na nepovratne promjene i zahtijeva specifičnu terapiju.
U hroničnom toku često se razvija trajno povećanje krvnog pritiska (nefrogena arterijska hipertenzija). Značajke ove patologije su mali broj simptoma u određenim fazama razvoja, gdje visoki broj krvnog tlaka ne osjeća pacijent. U nekim se slučajevima dijagnosticira prvi put samo razvojem komplikacija (hipertenzivna kriza, cerebrovaskularna nesreća ili moždani udar).
Primarno hronični pijelonefritis često ima male manifestacije u ranim fazama, što može biti razlog za njegovo kasno otkrivanje.
Vjerojatnost za lošu sliku bolesti povećava se u takvim slučajevima:
- sa dijabetesom
- sa primarnim i sekundarnim imunodeficijencijama,
- u starosti.
Znakovi bolesti pojavljuju se i mogu se vidjeti u vrijeme kada je volumen oštećenja bubrežnog tkiva dovoljno velik, a liječenje lijekovima ne može uvijek dramatično promijeniti situaciju.
Dakle, pijelonefritis ima odlike tijeka različitih opcija, napredovanje u nedostatku terapije, razvoj komplikacija i opasnih posljedica. To zahtijeva pažljivu pažnju na moguće manifestacije bolesti, praćenje dijagnosticirane bolesti i složeno liječenje pod nadzorom liječnika.
Naši čitatelji uspješno su koristili Renon Duo za liječenje problema s bubrezima. Uvidjevši popularnost ovog proizvoda, odlučili smo ga ponuditi vašoj pažnji.
Opasnost od zakržljalog bubrega i liječenje ovog stanja
Iscrpljeni bubreg ozbiljna je komplikacija bolesti koje utječu na parenhim organa. Terminalna faza bubrežnog zatajenja, koja je posljedica nefroskleroze, jedan je od glavnih uzroka smrti. Podmuklost bolesti leži u činjenici da pacijent dugo vremena možda ne može promatrati nikakve patološke promjene u svom tijelu. Često se dijagnoza postavlja već u poodmakloj fazi, kada se pacijentu može pomoći samo transplantacijom organa.
Šta je bubrenje bubrega?
Bubrežna nefroskleroza je hronični progresivni proces u kojem su oštećena tkiva organa. Manifestira se kao zamjena bubrežnog parenhima vlaknima vezivnog tkiva. Ovisno o uzroku razvoja patologije, glavna veza u patogenezi bolesti može biti fatalni strukturni poremećaj:
- arteriole koje dovode krv u nefron (morfofunkcionalna jedinica bubrega),
- bubrežni glomeruli (pleksus malih kapilara),
- interstitium - tkivo koje čini osnovu organa.
Na pozadini akutnog ili kroničnog oštećenja bubrega nastaju uzastopne promjene u strukturi organa. To dovodi do potpune skleroze, a to je nabora bubrega.
Nefroskleroza je rezultat takvih uzastopnih poremećaja.
- Uticaj na strukturu štetnog faktora (vaskularne ili upalne promjene).
- Ishemija je nedostatak opskrbe krvlju.
- Progresivna smrt tkiva (atrofija).
- Klijanje strome vlaknima vezivnog tkiva.
- Organ puckering.
- Hronično zatajenje bubrega.
Perestrojka se odvija ne samo na mikro nivou, već se i izgled bubrega značajno mijenja. Postaju gnojni, sjaj se izgubi, a boja postane siva. Na rezu bubrega nestaju uobičajeni karakteristični obrisi. Tkanine imaju staničnu strukturu, su bez krvi.
Bolesti koje mogu uzrokovati sklerozu bubrežnog tkiva su različite, a u mnogim slučajevima primarna lezija je izvan bubrega. Ovisno o tome u kojoj je fazi oštećen vaskularni sustav, razlikuje se primarno ili sekundarno naboravanje.
Primarno pucanje
Osnova ovog patološkog stanja je primarna lezija vaskularnog aparata, u kojoj se javlja nefrocirhosis. Uzroci su takve uobičajene patologije kao što su hipertenzija, druga arterijska hipertenzija i ateroskleroza.
S hipertenzijom, stalno povećanje krvnog tlaka uzrokuje refleksni produljeni vazospazam, preustroj mišićnog skeleta arteriola, njihovu hipertrofiju (zadebljanje) i smanjenje očistka. S kritičnom vazokonstrikcijom, hipertenzivna nefroskleroza nastaje uslijed stalnog nedostatka kisika i tvari neophodnih za normalno funkcioniranje.
Arteriolosklerotska nefroskleroza može se javiti ne samo s esencijalnom hipertenzijom, nego i sa sekundarnom hipertenzijom izazvanom oštećenjem nervnog, endokrinog i krvožilnog sistema.
Sa aterosklerozom su zahvaćene arterije bilo kojeg organa. Naslage holesterola u bubrezima češće se formiraju na mjestu ulaska u bubrežnu arteriju. Postepeno, lumen posude blokiran je plakom, postaje uzak. U zidovima arterija opskrbe dolazi do restrukturiranja strukture, a bubreg počinje patiti od nedostatka kisika i hranjivih sastojaka. Formira se aterosklerotska nefroskleroza.
Sekundarno pucanje
Sekundarno iscrpljeni bubreg predstavlja komplikaciju bolesti koje pogađaju sam organ. U većini slučajeva faktor koji izaziva glomerulosklerozu - zamjena glomerularnog aparata vezivnim tkivom - je upala.
Nefroskleroza nastaje kao ishod patološkog procesa: pijelo- ili glomerulonefritis je češće infektivne etiologije.
Čest problem u nefrologiji i jedan od uzroka skleroze je stvaranje kamena.
Iscrpljeni bubreg nastaje kao rezultat distrofičnih promjena koje neminovno utječu na organ tijekom urođenih metaboličkih patologija, dijabetes melitusa i autoimunih sistemskih bolesti.
Sa sekundarnim bora, patološki fokus stvara upalnu reakciju. Nakon što akutni proces nestane, započinje zamjena mjesta uništenja vezivnim tkivom.
Predisponirajući faktori za razvoj nefroskleroze su dugotrajne somatske bolesti, hronične infekcije, patologija endokrinog sustava i promjene povezane s godinama.
Ovisno o stupnju oštećenja organa, razlikuje se primarno oštećenje bubrežnih žila, a razlozi su takva stanja:
- hipertenzija
- bubrežna arterioskleroza,
- arterijska tromboza i bubrežni infarkt,
- sekundarna arterijska hipertenzija,
- kršenja venskog odliva.
Uzroci sekundarne nefroskleroze su sledeće patologije:
Naši čitatelji uspješno su koristili Renon Duo za liječenje problema s bubrezima. Uvidjevši popularnost ovog proizvoda, odlučili smo ga ponuditi vašoj pažnji.
- pijelonefritis,
- hronični glomerulonefritis,
- amiloidoza
- gihta
- sifilitska nefropatija,
- tubulo-intersticijski nefritis,
- sistemski vaskulitis,
- reumatizam
- tuberkuloza bubrega,
- dijabetes melitus
- disfunkcija paratireoide,
- nefrolitijaza - stvaranje kamenja,
- zračenje.
Vrlo često se na pozadini trudnoće kod žena predisponiranih za patologiju javlja nefropatija. Njezin ishod u nepovoljnom toku je natezanje bubrega s razvojem bubrežne insuficijencije.
Simptomi i znakovi
Vrlo često osoba nauči o prisutnosti ove ozbiljne bolesti na rutinskom pregledu ili pregledu iz drugog razloga. To je zbog činjenice da kompenzacijski mehanizmi djeluju duže vrijeme i funkcionalna aktivnost drugog netaknutog bubrega raste.
Liječenje pritužbi mokraćnog sustava s arteriosklerotskom nefrocirrhozom događa se kada je bubreg već naguran, a promjene u njemu nepovratne.
Simptomi koji ukazuju na patološki proces u bubrezima:
- tupa ili vučna bol u donjem dijelu leđa, nije povezana s fizičkim naporom,
- povećana učestalost i količina noćnog mokrenja,
- povećanje količine urina dodijeljene dnevno,
- nečistoće vidljive u urinu (zamućenost, pena, krv),
- porast krvnog pritiska, uključujući dijastolički ("niži"), koji je loše zaustavljen uobičajenim sredstvima,
- poremećaji rada srca (bolovi u grudima, aritmije),
- jutarnje oticanje na licu,
- slabost, pospanost,
- glavobolje.
Ako se pronađu opisani simptomi, neophodna je konsultacija lekara. Ako se bolest dijagnosticira u početnim fazama, prognoza za život će biti povoljna.
Dijagnostika
Ako se utvrde simptomi koji ukazuju na nepravilnosti u bubrezima, potrebno je da se obratite nefrologu ili urologu. Lekar će prikupiti detaljnu istoriju bolesti, obaviti objektivni pregled, propisati laboratorijski i instrumentalni pregled.
Prilikom prikupljanja anamneze važno je da ljekar otkrije sljedeće tačke:
- pretpostavljeni uzrok bolesti
- trajanje bolesti i njena priroda (učestalost pogoršanja, trajanje remisije),
- priroda pritužbi i simptomi, njihova dinamika,
- kontinuirano lečenje i njegova efikasnost,
- prisutnost hroničnih bolesti
- rezultati prethodnog istraživanja.
Screening metoda kojom se identificira patologija mokraćnog sustava je opći test urina. Promjene u njoj s nefrosklerozom su sljedeće:
- smanjenje gustine
- puno proteina
- mikro i makrohematurija (nečistoće krvi),
- prisustvo ketonskih tela, acetona,
- sluz, bakterije, bijela krvna zrnca u velikom broju,
- promena boje
Uz detaljnu sliku nefroskleroze pojavljuju se odstupanja u biohemijskom sastavu krvi:
- smanjenje nivoa ukupnog proteina i njegovih frakcija,
- povećani kreatinin,
- smanjenje endogenog gvožđa,
- neravnoteža elektrolita (kalijuma, natrijuma, hlora, magnezijuma),
- povećana urea i zaostali azot.
Dugim tokom bolesti otkrivaju se sledeće promene u kliničkom testu krvi:
- smanjenje hemoglobina, crvenih krvnih zrnaca,
- povećanje bijelih krvnih zrnaca,
- spuštanje trombocita,
- povećan broj neutrofila,
- Rast ESR-a.
Pored toga, propisane su takve metode laboratorijskog ispitivanja:
- određivanje klirensa kreatinina,
- praćenje dnevne diureze,
- određivanje brzine glomerularne filtracije,
- Rebergov test,
- analiza urina prema Nechiporenku.
Uz nefrosklerozu instrumentalna dijagnoza je obavezna. Omogućuje vam da vizualizirate bubreg i odredite stepen oštećenja. Ljekari pribjegavaju ovim standardnim metodama:
- ultrazvučni pregled
- renografija s kontrastnim sredstvom
- pregledna radiografija trbušnih organa,
- arteriografija žila bubrega,
- angiografija
- scintigrafija,
- računarska tomografija,
- snimanje magnetnom rezonancom
Pored instrumentalnih i laboratorijskih istraživanja neophodne su i konsultacije sa oftalmologom, kardiologom, hirurgom, endokrinologom.
Liječenje nefroskleroze određuje se stupnjem zatajenja bubrega. U početnim fazama odabir tretmana provodi se u bolnici, nakon čega se terapija može nastaviti ambulantno pod nadzorom lokalnog terapeuta i nefrologa.
Posljednje faze insuficijencije zahtijevaju gotovo stalan medicinski nadzor. Ovisno o očuvanju funkcija organa, terapija se bira pojedinačno.
Radikalni i ujedno efikasan način liječenja nefroskleroze je nefrektomija - uklanjanje oštećenog bubrega. Savremena nefrologija ima sledeće hirurške tehnike:
- tradicionalna šupljina (otvaranje retroperitonealnog prostora za pristup organu),
- laparoskopska nefroektomija (uklanjanje bubrega laparoskopskom tehnikom),
- minimalno invazivna retroperitoneoskopska nefrektomija.
Dijeta za nefrosklerozu uključuje se u sklopu održavanja i nefroprotektivne terapije. Prehrana se bira u skladu sa funkcionalnom aktivnošću tijela. Principi dijetalne terapije:
- ograničenje unosa proteina,
- smanjenje dnevnog unosa tečnosti,
- probavljiva dijeta
- odbijanje masne, pržene, dimljene hrane,
- oštro ograničenje kobasica, iznutrica, konzervirane hrane, marinade,
- upotreba vitaminskih premiksa, dijetalnih vlakana,
- rafinirano ograničenje ugljikohidrata
- uključivanje u prehranu voća i povrća bogatog kalijumom,
- umjereno ograničenje soli.
Ovisno o kliničkim manifestacijama, propisuju se lijekovi. Indicirana je terapija antihipertenzivnim lijekovima, enterosorbentima, vitaminima, diureticima i antioksidansima. Dijaliza je efikasan način produženja života pacijenta.
Komplikacije
Bubrezi su vitalni organ koji regulira rad mnogih tjelesnih sistema, održava vodenu ravnotežu i krvni pritisak. Uz to, bubrezi uklanjaju otpadne materije iz organizma.
Nefrogena hipertenzija jedna je od najčešćih komplikacija nefroskleroze.
Postoji porast krvnog pritiska, uglavnom dijastoličkog. Sa zloćudnim tokom nastaje stalna hipertenzija, koju lijekovi praktično ne zaustavljaju. Oštećenje vida brzo se razvija, sve do njegovog potpunog gubitka i kardiovaskularne komplikacije (srčani udar, moždani udar).
Hronično zatajenje bubrega posljedica je dugog patološkog procesa u kojem se bubreg smanjuje. Pacijent razvija edeme, disuricke poremećaje i krvni pritisak. Bubrezi se ne mogu nositi sa svojom funkcijom, postoji uremija - ulazak dušičnih tvari u krvotok. Dolazi do endognog trovanja tijela, koje može prouzrokovati smrt.
Skupljanje bubrega je složen putomorfološki proces koji dovodi do zatajenja funkcionalnog organa. Da bi se to izbjeglo, potrebno je pravodobno prepoznati i liječiti bolesti koje mogu dovesti do zamjene bubrežnog tkiva.
Hronični zatajenje bubrega što je to
Hronično zatajenje bubrega je progresivna bolest koja se razvija sporo, ali dovodi do oslabljene funkcije bubrega. S razvojem ove bolesti, nefroni odumiru u potpunosti ili ih zamjenjuju vezivnim tkivom, što sprečava bubrege da u potpunosti pročišćavaju krv, uklanjajući višak tekućine i soli iz tijela. Kao rezultat bubrežne insuficijencije dolazi do poremećaja elektrolita, kiseline, vode, dušične ravnoteže, što utječe na rad svih organa, a u slučaju termičkog zatajenja bubrega dovodi do smrti. Dijagnoza ove bolesti vrši se više od mjesec dana, tokom kojih se bilježe utvrđene povrede.
Znaci hroničnog zatajenja bubrega utiču na izgled pacijenata:
- zapažena blijeda
- koža se suši i svrbi, smanjuje se njena elastičnost,
- postepeno koža i sluznica požute,
- modrice i krvarenja se pojavljuju bez vidljivog razloga,
- nastaje oticanje
Pored vanjskih znakova, otkrivaju se i drugi simptomi hroničnog zatajenja bubrega:
- smanjen tonus mišića, memorija,
- razvijaju se nesanica i dnevna pospanost,
- udovi se smrzavaju, peckanje,
- motoričke sposobnosti se postepeno narušavaju,
- količina urina u prvim fazama bolesti povećava se i naglo smanjuje ili potpuno nestaje s razvojem bolesti,
- stalni osjećaj žeđi i suha usta
- otkucaji srca nestaju
- pojavljuje se paraliza mišića
- disanje je poremećeno
- kosti omekšavaju, povećava se rizik od prijeloma.
Kao rezultat razvoja ove patologije, kada je SFC indeks ispod 40 ml / min, postoji rizik od uništenja tankog i debelog crijeva, naduvivanje, bolovi i labava stolica (razvija se enterokolitis). Loš zadah postaje amonijak.
Srce se ne može nositi, krvni pritisak raste, pogođeni su srčani mišići. Poremećaji u radu kardiovaskularnog sistema manifestiraju se u obliku tupih bolova u predjelu srca, poremećaja srčanog ritma, kratkoće daha, oticanja nogu. Ako ne uzimate odgovarajuće lijekove, pacijent može umrijeti od akutnog zatajenja srca.
Manjak eritropoetina dovodi do usporavanja formiranja krvi, zbog čega se razvija anemija i povezana letargija i umor.
Pluća pate već u kasnim fazama hroničnog zatajenja bubrega. Razvija se intersticijski edem, a smanjenje imuniteta dovodi do bakterijske upale.
U bolesnika s ovom bolešću smanjuje se apetit, javljaju se mučnina, povraćanje i sluznica usta i pljuvačnih žlijezda se upaljuju. U stomaku i crevima pojavljuju se erozije i čirevi, koji izazivaju krvarenje.
Uzrok razvoja hroničnog zatajenja bubrega može biti svaka bubrežna bolest, ako se ne liječi. Bolest izaziva nefrosklerozu i pad normalnog funkcioniranja bubrega. Pacijenti s kroničnim bolestima kao što su glomerulonefritis, pijelonefritis, tubulointersticijski nefritis, hidronefroza, nefrolitijaza, tuberkuloza, policistični i bubrežni karcinom trebaju pažljivo pratiti svoje zdravlje. Međutim, ne smijemo zaboraviti druge čimbenike koji također izazivaju hronično zatajenje bubrega:
- kardiovaskularne patologije,
- prekidi u endokrinom sistemu,
- sistemske bolesti
- patologije mokraćnog sustava.
Uzroci hroničnog zatajenja bubrega su različiti, pa morate provesti dug i sveobuhvatan pregled i procijeniti oštećenje bubrega.
Faze razvoja CRF-a
Uporedo sa nadomještanjem dijela bubrežnih glomerula s ožiljnim tkivom, hronično zatajenje bubrega izaziva funkcionalne promjene u ostalim organima. Budući da je ovaj proces postepen, postoji nekoliko faza hroničnog zatajenja bubrega. Kad se filtracija u glomerulu bubrega smanji, nastaju patološke promjene u tijelu. Normalno je da je ovaj indikator 100-120 ml / min. U laboratorijskim studijama određuje se po nivou kreatinina u krvi.
U prvoj fazi bolesti GFR opada do 90 ml / min, što se ponekad smatra normom. To se događa na pozadini oštećenja bubrega.
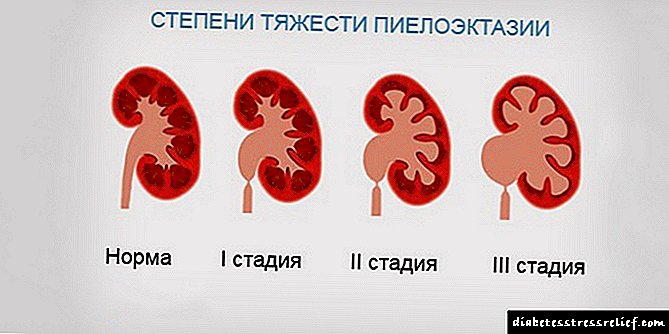
U drugom stadijumu oštećenje bubrega napreduje, a stopa filtracije smanjuje se na granice od 89-60 ml / min, što je pravilo za osobe starije životne dobi.
Za treću fazu je karakterističan pad SFC-a na 60-30 ml / min, ali oštećenje bubrega je i dalje slabo i nema živopisne simptome. Možete primijetiti smanjenje broja crvenih krvnih zrnaca i anemiju, razvija se opća slabost, radna sposobnost opada, koža i sluznica postaju blijedi, nokti su lomljivi, kosa opada i smanjuje se apetit. U ovom stadijumu bolesti, gotovo 50% pacijenata ima povišen dijastolički (niži) pritisak.
Četvrti ili konzervativni stadij hroničnog zatajenja bubrega može se kontrolirati lijekovima. Nivo GFR-a je u rasponu od 29-15 ml / min. Noćno mokrenje se povećava, jer se volumen urina značajno povećava, razvija se hipertenzija.
Završna peta faza hroničnog zatajenja bubrega naziva se terminalna. Glomerularna filtracija pada ispod 15 ml / min, volumen mokraće se smanjuje, a u početnom stanju potpuno nestaje. Zbog kršenja vodeno-elektrolitne ravnoteže, dolazi do intoksikacije tijela dušičnim šljakama. Prvo pate srce i nervni sistem. Samo dijaliza može spasiti pacijenta u terminalnoj fazi. Ako ne presadite bubreg ili ne izvršite hemodijalizu na vrijeme, pacijent će umrijeti.
Dijagnoza
Dijagnoza hroničnog zatajenja bubrega je dug proces. Potrebno je tokom tri meseca pratiti stanje pacijenta i popraviti otkrivene povrede u radu organa. Zatajenje bubrega karakteriziraju dvije varijante promjena:
- Kršenje strukture bubrega i njihovih funkcija. Takve promjene otkrivaju se tijekom laboratorijskih studija ili instrumentalnom dijagnostičkom metodom. Brzina glomerularne filtracije ne smanjuje se uvijek, ali može ostati u granicama normale.
- Promjena nivoa CFC ispod 60 ml / min sa ili bez oštećenja bubrega. Ova stopa filtracije ukazuje na smrt gotovo polovine bubrežnih nefrona.
Nužno je započeti liječenje kroničnog zatajenja bubrega dijetom. Trebat ćete smanjiti količinu unesenih proteina na 60 g dnevno i dati prednost biljnim proteinima. Govedina, jaja i riba s niskim udjelom masti preporučuju se za faze 3-5 kroničnog zatajenja bubrega, no ukupna količina proteina smanjuje se na 30-40 g. Pacijenti s ovom bolešću trebaju se odreći bijelog hljeba, riže, gljiva i mahunarki, smanjiti crni hljeb, krompir, datume u prehrani , grožđice, banane, peršun. Ukupna količina sve konzumirane tekućine ne smije prelaziti 2-2,5 litara dnevno.
Uz dijetu, liječnik može propisati lijekove koji zamjenjuju aminokiseline. Količina soli smanjuje se samo pojavom hipertenzije i edema.
Osim toga, propisani su lijekovi koji smanjuju uremiju. Najjednostavniji enterosorbent je aktivni ugljen. Proizvodnja crvenih krvnih zrnaca podstiče se davanjem eritropoetina, a različiti preparati gvožđa nadopunjuju terapiju.
Ako je kronični zatajenje bubrega praćen razvojem sekundarnih infekcija, moraju se uzimati antibiotici, antivirusna ili antifungalna sredstva.
Lijekovi Tiklopedin, Klopidogrel i Aspirin poboljšavaju koagulaciju krvi, dok Enalapril i Lisinopril pomažu kod visokog krvnog pritiska.
Pacijentima s kroničnim zatajivanjem bubrega propisan je kalcijev karbonat za obnavljanje fosfora, a pripravci vitamina D propisani su za nedostatak kalcija.
Da biste održali ravnotežu vode i elektrolita, potrebno je smanjiti količinu potrošene vode i soli. Takođe u ove svrhe koriste se lijekovi sa citratima i bikarbonatima.
U terminalnoj fazi hroničnog zatajenja bubrega neophodna je hemodijaliza, veza sa “umjetnim bubregom”. Za djecu dijaliza započinje kada je nivo CFC ispod 15 ml / min, a kod dijabetes melitusa - manje od 10 ml / min.
Ali hemodijaliza ima kontraindikacije: ne može se provesti u slučaju poremećaja koagulacije krvi, prisutnosti tumora s metastazama, aktivne zarazne bolesti i s mentalnim poremećajima.
Šta dijabetes treba učiniti prije trudnoće?
Trudnoća može proći bez komplikacija ukoliko normalizirate šećer u krvi prije nego što počne s normalnim tlakom i nema problema s bubrezima. Kontrola šećera u krvi smanjuje rizik od rođenja djeteta s urođenim oštećenjima, prijevremenog rođenja i drugim mogućim komplikacijama. Stručnjaci savjetuju vraćanje razine u normalu 3-6 mjeseci prije trudnoće. Da biste to učinili, trebali biste se aktivno baviti sportom, jesti zdravu hranu, ako je potrebno, smršaviti i uzimati lijekove koje je propisao ljekar.
O čemu biste trebali razgovarati sa svojim ljekarom?
Vrlo je važno reći svom ljekaru da ćete uskoro zatrudnjeti. Ako uzimate lijekove za dijabetes, liječnik ih može zamijeniti inzulinom ili drugim lijekovima. Ako uzimate inzulin, posavjetujte se s liječnikom kako bi on mogao promijeniti doziranje ili način primjene ako je potrebno (dozator ili injekcija inzulina). Takođe trebate da kažete svom lekaru lekove koje koristite za lečenje drugih bolesti. Raspravite o svemu tome sa svojim liječnikom prije trudnoće, tako da on može prilagoditi tijek liječenja ili zabraniti njihovu upotrebu kako bi se izbjeglo štete nerođenoj bebi.
Ako imate dijabetes, redovito trebate posjećivati doktora radi preventivnih pregleda. To je posebno važno učiniti prije planirane trudnoće. Screening test uključuje:
- Dijagnoza vida za znakove retinopatije (lezija mrežnice neinvalistične prirode).
- Krvni i mokraćni test za utvrđivanje bolesti bubrega.
- Merenje krvnog pritiska. Visoki krvni pritisak može izazvati komplikacije tokom trudnoće i naštetiti nerođenoj bebi, kao i izazivati prerano rođenje (jer je posteljica poremećena).
- Krvni test za šećer. Ako je potrebno, liječnik će dati preporuke za praćenje razine šećera u krvi prije i tokom trudnoće.
Nekontrolirani dijabetes i kako se može pojaviti tokom trudnoće.
Nekontrolirani dijabetes povećava rizik od komplikacija tokom trudnoće i za majku i za bebu.
Moguće komplikacije
- Rođeni defekti
- Prerano rođenje
- Nizak šećer u krvi
- Žutica
- Imati bebu težinu više nego inače, što dovodi do komplikacija u zdravlju novorođenčeta.
- Rođenje djeteta s niskom težinom, uzrokovanim povišenim krvnim pritiskom, bubrežnim bolestima i poremećenim funkcioniranjem posteljice.
- Fatalno, iako se to događa u vrlo rijetkim slučajevima, jer većina trudnica koristi inzulin za kontrolu šećera u krvi.
Čimbenici rizika za buduću majku:
- Prerano rođenje.
- Bolest bubrega ako je nivo kreatinina 2,0 mg / dl.
- Povišen krvni pritisak tokom trudnoće.
- Smanjenje vida, koje se može normalizovati ubrzo nakon rođenja bebe.
Izdvajamo
- Ako imate dijabetes i planirate trudnoću, vratite šećer u krvi u normalu. To će pomoći da se izbjegne rizik od preranog rođenja, urođenih mana kod beba i očuvanja zdravlja.
- Često provjeravajte šećer u krvi.
- Redovno vježbajte i jedite zdravu prehranu. To će pomoći u održavanju zdrave težine ili će po potrebi izgubiti suvišne kilograme prije početka trudnoće.
- Prije trudnoće uzmite suplemente koji sadrže folnu kiselinu. To će umanjiti rizik od oštećenja neuronske cijevi kod djeteta.
- Ako uzimate lijekove bez recepta, obavezno se prije početka trudnoće posavjetujte s liječnikom o prekidu njihove upotrebe ili zamjeni njih drugim.
- Ako pušite, pokušajte da se odreknete ove fatalne navike sami ili uz pomoć liječnika, jer duhan negativno utječe na bebu i povećava rizik od komplikacija tokom trudnoće.
- Ako imate bolest bubrega i slab vid, obavezno se obratite svom ljekaru, jer se te bolesti mogu pogoršati tokom trudnoće.
, , ,
Kako planirati trudnoću za dijabetes?
Ako imate dijabetes i planirate postati majka, poduzmite mjere za poboljšanje zdravlja neposredno prije začeća. Ovo će pomoći vama i vašoj bebi da izbjegnete komplikacije tokom trudnoće i nakon porođaja. Prvo što trebate učiniti je da se šećer u krvi vrati u normalu.Redovno vježbanje, dobra prehrana i skromno mršavljenje mogu vam pomoći.
Imate dijabetes. O čemu bih trebao razmišljati u trudnoći?
U prvim nedeljama trudnoće dečji organi počinju da se formiraju. Povišeni šećer u krvi utiče na njihov razvoj i beba se može roditi s urođenim manama. Ali ako kontrolirate dijabetes, rizik od rođenja djeteta s odstupanjima znatno je smanjen. Većina žena sazna da je trudna, tek nakon nekoliko tjedana. Ako u ovom periodu nivo šećera u krvi nije normalan, rizik od preranog rođenja kod takvih žena znatno se povećava. Zato je toliko važno prilikom planiranja trudnoće osigurati da dijabetes ne nanese štetu vama i vašoj nerođenoj bebi.
Visoki krvni pritisak takođe može izazvati:
- Porođaj viška kilograma. Ako je majka tokom trudnoće imala visok šećer u krvi, to se može prenijeti na bebu. Dijete je prekomjerno tjelesno i stoga je porođaj komplikovan.
- Rođenje djeteta sa niskim šećerom u krvi. To se događa kada bebino tijelo proizvodi više inzulina kako bi eliminiralo višak šećera u krvi tijekom trudnoće. U nekim slučajevima se detetovo telo nastavlja proizvoditi i posle rođenja. To, sa svoje strane, dovodi do niskog šećera u krvi. Ako ostane tako kako je, zdravlje djeteta će biti ugroženo.
Žutica, uslijed koje su koža i sklere očiju ikterični. Razvoj žutice povezan je s povećanim sadržajem u krvi posebne tvari iz skupine žučnih pigmenata zvanih bilirubin. Ima karakterističnu zlatno žutu boju i produkt je raspada hemoglobina i nekih drugih krvnih sastojaka. Ova se bolest često nalazi kod djece rođene ženama s visokim šećerom u krvi.
Kako normalizirati šećer u krvi prije trudnoće?
Prije svega, i sami bi vas trebali zanimati. Razgovarajte sa svojim liječnikom i pokušajte normalizirati razinu šećera u krvi prije nego što započnete trudnoću. Da biste to učinili:
- Izbalansirana za jelo. Ako imate prekomjernu težinu prije početka trudnoće, trebali biste smršati, izgubiti 5-10 kg i normalizirati šećer u krvi. Postoji mnogo načina da kontrolirate kada i koliko pojedete. Nutricionista i dežurni ljekar mogu vam pomoći u tome.
- Redovno vježbajte. Omogućite najmanje 30 minuta svakodnevnog vježbanja. Za vrijeme vježbanja tijelo kontrolira šećer u krvi apsorbirajući ga tijekom i nakon intenzivnog vježbanja. Sport pomaže u održavanju zdrave težine, snižava visoki holesterol i povećava lipoprotein visoke gustoće (dobar holesterol), a takođe snižava visoki krvni pritisak. Šetanje, trčanje, vožnja biciklom i plivanje su pogodni za oboljele od dijabetesa. Prije početka vježbanja posavjetujte se s liječnikom.
- Uzimajte lijekove ili inzulin prema uputama liječnika. Obavezno obavestite lekara da planirate da postanete majka. Trebali biste razgovarati i o drugim lijekovima koje uzimate, uključujući OTC.
- Sustavno provjeravajte šećer u krvi. Na taj ćete način utvrditi kako lijekovi, sport i prehrana utječu na šećer u krvi. Važno je i uzimati folnu kiselinu prije i tokom trudnoće, što će zauzvrat spriječiti razvoj defekta neuronske cijevi kod djeteta.
- Ako pušite, pokušajte se odreći ove loše navike. Duhan može naštetiti djetetu i povećati rizik od pogoršanja bolesti.
- Ako imate bolest bubrega i slab vid, obavezno se obratite svom ljekaru, jer se te bolesti mogu pogoršati tokom trudnoće.