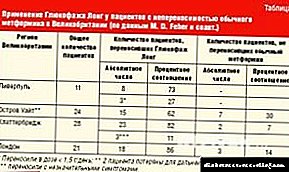
Liječenje neizlječivih rana na nozi kod dijabetesa
Ljudi koji imaju dijabetes trebali bi biti oprezni da ne oštete kožu, posebno na nogama. To se događa uslijed lošeg zacjeljivanja rana, što je karakteristično za ovu bolest.
Purulentne rane predstavljaju veliku opasnost kod dijabetes melitusa: proces ozdravljenja je dug i težak za liječenje.
To je zbog činjenice da je imunitet kod dijabetičara smanjen, i tijelo ne može odoljeti upalnom procesu i isušivanju kože. Isprva rana počinje zacjeljivati, zatim se ponovo pukne, u nju ulazi infekcija i počinje gnojiti.
Proces oporavka spriječava se oticanje nogu, što je često sa ovom bolešću. Pored toga, rana koja se nalazi na drugom mestu može se imobilizirati, ali s nogama je to vrlo teško napraviti.
Dijabetes je bolest koju karakterizira dugotrajno povećanje razine šećera u krvi, što negativno utječe na stanje organizma u cjelini, a posebno na stanje malih žila, što dovodi do povećanja njihove propustljivosti i uništava ih.
To je zbog pogoršanja cirkulacije krvi (posebno u donjim ekstremitetima) i pojave problema u opskrbi hranjivim tvarima ćelijama kože.

Upravo su ti procesi uzrok pojave rana koje dugo ne zarastaju. Ako ne započnete pravodobno liječenje, moguće je pretvaranje rana na nogama u žarišta teške zarazne upale.
Lanirane rane mogu dovesti do gangrene i naknadne amputacije, kao i do komplikacija poput osteomijelitisa i flegmona.
Izaziva uništavanje nervnih završetaka, što vodi kršenju osjetljivosti kože, posebno na nogama. Izostaju se živčani završeci odgovorni za izlučujuće funkcije kože, uslijed čega ona postaje suha i vrlo slabo zacjeljuje. Koža se često pukne, pružajući infekcijama lak put u tijelo kroz pukotine.
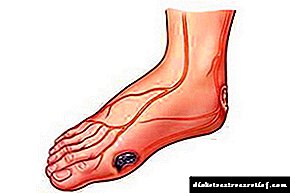 Osoba može slučajno ozlijediti nogu i ne primijetiti je bez pravovremenog liječenja rane (na primjer, trljanje kukuruza ili ozljeđivanje dok hoda bosi). Razlog za to je kršenje osjetljivosti na bol uzrokovano oštećenjem živčanih završetaka.
Osoba može slučajno ozlijediti nogu i ne primijetiti je bez pravovremenog liječenja rane (na primjer, trljanje kukuruza ili ozljeđivanje dok hoda bosi). Razlog za to je kršenje osjetljivosti na bol uzrokovano oštećenjem živčanih završetaka.
Ispada da dijabetičar ne primjećuje probleme na vlastitim nogama, jer ne osjeća nelagodu zbog oslabljenog osjeta, ne vidi ranu zbog smanjenog vida i ne može je ispitati zbog pretilosti, što je uobičajeno s ovom bolešću.
Ako se rana ne zaceli za nekoliko dana, može se pretvoriti u čir. Za dijabetes je karakterističan sindrom dijabetičkog stopala, odnosno ne zacjeljivanje rana na nogama.
Šta tretirati?
Svaka osoba koja boluje od dijabetesa mora pratiti stanje na svojoj koži i posavjetovati se s liječnikom ako se pojave bilo kakve greške, jer je vrlo teško liječiti zaraženu ranu.
 Brzom ozdravljenju kože doprinosi pravilna prehrana, koja sadrži dovoljnu količinu vitamina.
Brzom ozdravljenju kože doprinosi pravilna prehrana, koja sadrži dovoljnu količinu vitamina.
Ljekari preporučuju da tokom liječenja rana u svakodnevnu prehranu uključe sljedeće proizvode: riba, meso, jetra, orasi, jaja, zobene pahuljice, kao i svježe voće i povrće.

Svaku ranu kod dijabetičara treba tretirati antiseptikom.
Ako pacijent ima temperaturu, ozlijeđeno područje je grlo, natečeno i crvenilo, rana se vlaži i ne zacjeljuje, liječenju treba dodati masti s antibioticima, koji istodobno povlače vlagu iz rana (Levomekol, Levosin i drugi).
Obično se propisuje kurs antibiotika (grupe B i C). Kako bi se poboljšala prehrana kože tokom zarastanja tkiva, koriste se metiluracil i solkocerilne masti, kao i masti na bazi masnih kiselina (Trofodermin).
Za kontrakciju i epitelizaciju (prerastanje) rane potrebno je stvoriti optimalne uslove. Treba ga očistiti od mikroorganizama, mrtvog tkiva i stranih tijela. Vodikov peroksid i jodori mogu samo pogoršati zacjeljivanje.
Najbolji način čišćenja je ispiranje rana jednostavnom sterilnom fiziološkom otopinom. Upotreba lokalnih kupki s burnim kretanjem vode u njima može se preporučiti nekim bolesnicima sa čirima na nogama.
Kada gornje metode ne daju očekivane rezultate, uklanjanje nekroze ekscizijom može biti jedina metoda čišćenja dugo zarastalih rana.
Liječenje narodnim lijekovima
U liječenju ozljeda bolesnika s dijabetesom pomoći će tradicionalna medicina.

Listovi celandina. Bolje je koristiti svježe, ali pogodne su i suhe, samo ih prvo morate pariti. Listove je potrebno zavojiti na ranu ili čir.
Korijen repe i celandina. Potrebno je da napravite mješavinu usitnjenog korijena celandina (20 grama), burdoka (30 grama) i suncokretovog ulja (100 mililitara). Kuhajte 15 minuta na laganoj vatri i procijedite. Podmazujte rane koje ne zarastaju dobro tjedan dana 2-3 puta dnevno.
Sok od svježeg krastavca. Sok od krastavca ima vrlo snažno antimikrobno djelovanje. Oni bi trebali podmazati gnojne rane, a od njih praviti i komprese nekoliko sati. Kada se rana očisti sokom, trebalo bi koristiti sredstva koja je propisao ljekar.
Prevencija
Kao profilaksa i liječenje dijabetičkih neuropatija i angiopatija najčešće se uzimaju antioksidativni lijekovi, poput Glucberry-a. Svrha njihove upotrebe je sprječavanje oštećenja krvnih sudova, poboljšanje i poboljšanje stanja živaca.
Da biste izbjegli pojavu rana i čireva koji ne zarastaju, morate slijediti pravila:
- Ne hodajte bosi i pažljivo pregledajte cipele prije cipela.
 Svakodnevno pregledajte noge da biste otkrili bilo kakve povrede.
Svakodnevno pregledajte noge da biste otkrili bilo kakve povrede.- Svakodnevno perite noge koristeći proizvode koji se ne isušuju.
- Prestanite pušiti, jer nikotin ometa cirkulaciju krvi, a ovo komplicira proces regeneracije ćelija i zarastanje gnojnih rana.
- Pridržavajte se sigurnosnih mjera opreza pri korištenju kamina, radijatora ili grijaće ploče kako se ne biste opekli.
- U mraznom vremenu, nužno je ugrijati cipele i ostati na ulici najviše 20 minuta.
- Ljeti ne koristite cipele sa skakaonicama između nožnih prstiju.
- Nosite nekoliko pari cipela, naizmjenično ih.
- Ne uklanjajte korne, bradavice i kukuruzne površine sa površine kože sami.
- Koristite samo udobne cipele i posteljinu koji ne zatežu kožu neškrobnim šavovima i elastičnim trakama.
Nije potrebno dugo se tuširati ili tuširati, jer pod utjecajem vode koža postaje labava i nabubri, što povećava rizik od ozljeda.
Ne biste trebali koristiti vazelin i bilo koje proizvode na bazi mineralnih ulja za omekšavanje kože, jer ih koža ne apsorbira.
Ako koža postane vrlo suha, trebali biste se posavjetovati s liječnikom koji će propisati hipotonične lijekove bez beta blokatora koji narušavaju izlučujuću funkciju kože.
Bilo koje, čak i najnenajnije rane na koži treba liječiti. Najbolje rješenje bi bilo konzultirati stručnjaka koji će objektivno procijeniti situaciju i ponuditi adekvatan tretman.

Komentari i recenzije
Moja majka S.D. protrljala je prst na nozi. Rana je bila toliko ogromna da je hirurg rekao da će mu verovatno morati amputirati prst. Odlučili smo se boriti prstom do poslednjeg, samo da ga spasimo. I sada, 6,5 meseci kasnije, naš dečak ozdravio. nego što smo ga lečili. Prvo smo ranu tretirali s otopinom Dikasana, a zatim je na sam ranu sipao antibiotik Ceftriaxone. To je jedino što je pomoglo
Bravo, to nije odustalo. Pokušajte da ne trljate stopala - budite sigurni da kupujete mama posebne obuće, medicinske!
5. dan: nožni prst ne zaraste.Leko oštećen.Ljekar je savjetovao Baneocin, ali ne pomaže.Reci mi šta da radim. I sve to zbog dijabetesa. Možda će neko napisati savjet.
Baneocin je dobar antibiotik, ali ne može uticati na zarastanje. Jeste li isprobali Eplan mast?
Ne, nisam probao.
Moja majka ima rane na nožnim prstima, koje nisu zarastale mesec dana, što možete savetovati, veoma se brine zbog bolova, podvrgnuta je operaciji zgloba na nozi, ali iz nekog razloga rana ne zaraste, šećer joj ponekad doseže 13. Molim vas da mi pomognete da date savet
A šta je sa lijekom Berberex? Čini se da Amerikanci to rade. Njegovi prijatelji su me jako pohvalili, možda je neko probao to?
Olga, gdje si kupio lijek Dikasan? Pitam u ljekarnama i niko ne zna što je to. Reci mi.
Sulfargin sam koristio za dijete od ogrebotina. Dobar proizvod ugodnog mirisa. Pomaže prilično brzo. Možete ga koristiti za opekotine, imao sam slučaj.
Molim vas za pomoć, od oktobra 2014. rana na potplatu, blizu prstiju desnog stopala, ne zaraste. Potom je operisana, a nakon dva meseca amputiran je veliki nožni prst istog stopala. U bolnici je proveo šest mjeseci. Dijagnoza je prvo utvrđena: dijabetes melitus tipa 2, dekompenzirana, dijabetička mikroangiopatija 3 žlice i neuropatija 4. Nedjeljno posmatrano kod liječnika, kod kućnih preljeva s betodinom i tirozurom (prethodno livomokol)
Moja mama je imala problem sa nožnim zglobom šteneta već pola godine, nismo išli kod doktora, mislili da će proći i kad je došao hirurgu rekao da ga treba oprati kalijevim permanganatom i poslao je kardiologu, ovo je bio naš put znati pomoć
Dekasan (ovo je Ukrajina, kod nas je malo vjerojatno da će biti u ljekarnama) - u Rusiji - 41 rublje.
ANALOGUES
Miramistin - 267 rubalja.
Okomistin - 162 rubalja.
Klorheksidin - 14 rubalja.
Hexicon - 44 rubalja.
Dobar dan Moj otac ima dijabetes već 19 godina, bolelo ga je stopalo pre godinu dana, rana ne zaraste, endokrinolozi ga odbijaju gledati, ima visok šećer, molim vas pomozite?
Dima, probaj oflomelidnu masti. I takođe inzulin na rani.
Pozdrav, moja mama je bolesna 15 godina u skladu sa drugom vrstom inzulina, to ovisi o stopalu, truljenje prsta se ne može izliječiti, ne možemo leći u bolnici iako se dogodi da šećer ima 20, liječnici kažu da prvo pomognete izliječiti prst, molim vas, pomozite puno savjeta
Pao me je pauk prije 3 mjeseca. Imao sam fosu na gležnju. Prije se nisam liječio, iako se nisam razbolio, ali sad me boli veličina, ne znam što liječiti. Šećerna bolest tipa 2 do 23
Probajte stellanin mast. Preporučuje se za brzo zarastanje rana kod dijabetičara. Pročitajte o masti na Internetu. Kupila sam ga danas za svog muža (dijabetes melitus tipa 2) po preporuci vrlo dobrog doktora, moj muž je povredio nogu u zemlji prije nekoliko dana, mi ćemo se liječiti. Sretno svima, oporavite se.
Uz duge rane koje ne zacjeljuju, toplo savjetujem da kimopsin, posebno onima koji pate od dijabetes melitusa, pomaže puno, kao i gnojne rane, Stelanin Peg mast, s čistim upravo Stelaninom, ovo je inovativna metoda liječenja, u ovom trenutku s ovim lijekovima za liječenje vrlo dubokih potkrovlja u krevetu kod ležećeg pacijenta , Samo želim pomoći takvim pacijentima. Želim brz oporavak!
Uzroci loše zarastanja kod dijabetesa
Uz dijabetes vrlo su pogođeni živci i krvni sudovi. Osjetljivost kože je naglo smanjena ili potpuno odsutna. Prehrana mekih tkiva i njihova opskrba kisikom su otežani zbog smanjene propusnosti krvnih žila.
Sve to vodi do nepovratnih posljedica. Najčešće su to zahvaćene noge i na njima se razvijaju duge zacjeljujuće rane. Postoji nekoliko razloga za duge ne zacjeljujuće rane na nozi s dijabetesom:
- Manja oštećenja kože nogukoje se ne osjete zbog neuropatije (oštećenja živčanih završetaka) i mogu proći neopaženo neko vrijeme (nekoliko sati ili dana). U tom slučaju infekcija prodire u ranu i u njoj se aktivno množi u nedostatku adekvatne pomoći i liječenja,
- Nošenje neudobnih, nepravilno odabranih cipela. U ovom slučaju nastaju kalusi. Svakodnevno nošenje takvih cipela ozlijedi noge, doprinosi još većoj pothranjenosti,
- Smanjena odbrana organizma. Oslabljen imunitet s razvojem dijabetesa, pa tijelo nije u stanju boriti se protiv infekcije koja je prodrla na površinu rane,
- Parenteralna primena. Ako se ne poštuju pravila asepsije i antiseptika, probijanje kože iglama zarasta i dugo ne zaraste,
- Nožni teret (dugo trčanje, hodanje, stajaći rad),
- Loša pedikura (nesanitarni uvjeti, trauma kože),
- Ugrizi insekata i češljevi.
Glavni tretman gnojnih rana kod dijabetesa
Liječenje bolesnika s dijabetesom treba biti sveobuhvatno. Promatranje provodi nekoliko ljekara: hirurg i endokrinolog. Liječenje rana protiv dijabetesa sastoji se od sljedećih aktivnosti:
- Pregled i utvrđivanje dubine oštećenja mekih tkiva. Merenje glukoze u krvi
- Ako je glukoza u krvi naglo povećana, zatim korekcija osnovne bolesti. Endokrinolog prepričava dozu inzulina,
- Primarna hirurgija rana donosi se 1 put nakon lečenja pacijenta. Površina rane se ispere antisepticima iz gnojnih sadržaja. Po potrebi se vrši ekscizija nekrotičnog tkiva,
- Obrada rane 2 do 4 puta dnevno, što uključuje pranje rane antisepticima, sušenje njene površine i nanošenje antibakterijskih, protivupalnih i zaceljivanje rana,
- Anestezija Propisane su masti s analgeticima, za jake bolove, koriste se pripravci u obliku tableta i otopine za injekcije. U težim slučajevima koristite opojne droge,
- Jačanje imuniteta (imunostimulansi i imunomodulatori).
Plitke rane se mogu liječiti ambulantno. Sa suppuracijom i dubokim oštećenjima mekih tkiva, terapija se provodi u bolnici. U težim slučajevima se izvodi operacija (na primjer, amputacija nožnih prstiju ili čitavog stopala i tako dalje).
Zacjeljivanje rana od stopala
Neliječiteljsku ranu nogu kod dijabetesa karakteriše: sledeći patološki znakovi:
- Crvenilo kože oko rane,
 Fotografija neiscjeljujuće rane kod dijabetesa
Fotografija neiscjeljujuće rane kod dijabetesa - Oteklina mekog tkiva,
- Lokalna i opća hipertermija (groznica)
- Intenzivna bol
- Odjeljenje seroznog ili gnojnog eksudata,
- Opšte pogoršanje
- Rana se ne liječi dobro. Rana na površini postaje vlažna duže od tjedan dana.
Liječenje neizlječivih rana na nogama kod dijabetesa treba nadgledati ljekar. Obavit će pregled, procijeniti stanje i odlučiti o potrebi hospitalizacije u hirurškoj bolnici. Ako se rana na nozi ne zaraste dobro, tada se mora učiniti sljedeće:
- Isprati ranu i rukovati ivice su antiseptici koji ne sadrže alkohol (vodonik peroksid, miramistin, hlorheksidin i drugi),
- Za čišćenje rane od gnojnih i nekrotičnih masa,
- Koristite antibakterijske lijekove u obliku masti, tableta i otopina za parenteralnu primjenu,
- Nanesite masti za zarastanje rana kada se površina oštećenja osuši.
Trajanje liječenja dugih nezacjeljujućih rana na nogama je individualno i kreće se u prosjeku od 30 do 60 dana.
Neuropatske komplikacije
Neuropatija je kršenje osjetljivosti tkiva uslijed smrti živčanih završetka. Kod pacijenata se ovo stanje javlja prilično često. Predisponirajući faktori su:
- Pretjerano visoka glukoza u krvi
- Povišen krvni pritisak
- Prisutnost loših navika,
- Prisutnost popratnih bolesti koje dodatno slabe imunološki sustav.
Rane koje nastaju na pozadini neuropatije su karakteristične za:
- Napukla koža
- Čirevi na zahvaćenom području,
- Pogođeno je tkivo stopala
- Dubina rane dopire do mišićnog tkiva i kostiju,
- Nedostatak jakih bolova zbog smanjene osetljivosti.
Količina tretmana ovisi o težini oštećenja mekog tkiva:
- Za plitke pukotine i čireve bez nabora, u terapiji se koristi kamforovo ulje. Nanosi se na površinu rane pod zavojem.
- S dubokim i / ili suppurirajućim ranama na pozadini neuropatije provodi se antibakterijska i protuupalna terapija.
- U težim slučajevima razvija se gangrena, koja zahtijeva hitnu hiruršku intervenciju. U ovom je slučaju potrebna amputacija stopala. Ako se tretman ne izvede, gangrena će se proširiti više prema nozi. Zbog toga će biti potrebna visoka amputacija.
Značajke dijabetičkog stopala
Kod dijabetesa je potrebno pažljivo pratiti stanje stopala i donjih ekstremiteta uopšte. Početni simptomi razvoja sindroma dijabetičkog stopala: otečenost kože stopala, peckanje i peckanje. Jasni simptomi dijabetičkog stopala:
- Ulcerozne lezije stopala koje mogu biti pojedinačne ili višestruke. Ne liječe dugo,
- Opskrba površine rane,
- Pukotine na koži calcaneal regije,
- Svrab kože
- Deformacija oblika stopala, naime zakrivljenost prstiju, pojava konusa,
- Česte gljivične bolesti nogu,
- Promjena boje ploča nokta,
- Promjena ploča nokta (njihovo zadebljanje, zakrivljenost), rast u meka tkiva.
Sa dijabetičkim stopalom odumire meko tkivo naspram kojeg se razvija gangrena. Liječenje se provodi antibioticima različitih oblika, protuupalnim i antigljivičnim sredstvima.
Izrezano nekrotično tkivo. U težim slučajevima amputacija udova provodi se na različitim visinama. Zbog toga ne vrijedi odgađati žalbu hirurgu.
Kako liječiti rane kod dijabetesa
Sredstva za zarastanje rana kod šećerne bolesti imaju kompleksan učinak:
- Otklanjanje upale,
- Sušenje rane površine,
- Eliminacija bakterijske infekcije,
- Ubrzanje metaboličkih procesa u zoni oštećenja,
- Regeneracija
- Eliminacija boli.
Mast za zacjeljivanje rana kod dijabetes melitusa:
| Naziv lijeka | Ljekovita svojstva | Način primjene |
| Mast Levomekol | Antibakterijski učinak, uklanjanje upale, poboljšanje regenerativnih procesa u oštećenim tkivima | Mast se koristi tijekom suppuracije. Zadržava iscjeljujuću aktivnost čak i u prisutnosti gnoja. Mast se nanosi na čireve i rane do 2 puta dnevno pod zavojem. |
| Vishnevsky mast | Dezinfekcija rana, ubrzano zarastanje | Prije nanošenja masti, ranu morate očistiti antisepticima. Mast se stavlja pod zavoj na 9 - 10 sati. Nakon toga zavoj se mijenja. |
| Solcoseryl mast | Regeneracija oštećenih tkiva, poboljšava metaboličke procese u predjelu rane | Mast se nanosi na očišćenu ranu. |
| Ichthyol mast | Antiseptički učinak na ranu, uklanja upale tkiva, smanjuje bol, regeneraciju, poboljšava metaboličke procese. | Mast se nanosi nekoliko puta dnevno na ranu površinu pod zavojem. |
| Baneocin mast i puder | Uništavanje patogenih bakterija. | Masti i prah koriste se u aktivnoj fazi suppuracije. Lijek se primjenjuje strogo na ranu 2 do 4 puta dnevno. |
Da bi se poboljšalo izlečenje pacijent treba pratiti ishranu i uzima vitaminski kompleks koji je propisao lekar.
Primjena tradicionalne medicine
Tradicionalna medicina, kao i tradicionalna, nudi razne lijekove za liječenje neizlječivih rana kod dijabetesa.Međutim, takve metode liječenja treba koristiti s oprezom i samo kao nadopunu glavnom liječenju lijekovima.
Liječenje ne zacjeljujućih rana na nogama narodnim lijekovima:
- Celandine. Ova biljka ima dobar antiseptički efekat. U liječenju ne zacjeljujućih rana koristi se biljni sok ili osušena trava. Sok od celandina mora se naneti na površinu rane. Postupak se provodi nekoliko puta dnevno. Iz osušene biljke možete pripremiti dekociju koja se koristi za liječenje rana.
- Svježe lišće lovora. Moraju se dobro oprati i zdrobiti do stanja grudića. Dobivena smjesa se nanosi na površinu rane, prethodno je stavljajući u sterilnu gazu ili zavoj. Ovaj alat možete koristiti do 3 puta dnevno.
- Uklonite simptome upala je moguća uz pomoć jogurta. Treba joj namočiti sterilni zavoj i napraviti losione. Jogurt možete koristiti do 4 puta dnevno.
- Losioni s dekocijom kalendule pomoći će otkloniti upalu i patogene.
Ljekovite biljke su u mogućnosti i da sniže glukozu u krvi. Sjemenke lana koriste se kao hrana, a listovi jagoda mogu se gajiti kipućom vodom. Ispada biljni čaj koji se može piti i do 2 puta dnevno.
Pravilna prehrana
Kod dijabetes melitusa potrebno je strogo kontrolirati prehranu. Pravilna prehrana pomoći će u snižavanju glukoze u krvi i spriječiti razvoj raznih komplikacija. Principi dobre prehrane za dijabetes:
- 6 obroka dnevno, pauze između kojih ne bi trebalo biti više od 3 sata. Porcije trebaju biti male. Prejedanje je isključeno,
- Prehrana mora biti uravnotežena, odnosno količina proteina, masti i ugljikohidrata odgovara fiziološkim potrebama tj.
- Slijedite režim pijenja. Tijekom dana pijete čistu pitku vodu
- Odbijte od prekomjernog konzumiranja soli i šećera i slatkiša (bolje ih je potpuno napustiti),
- Mora se računati „Jedinice za hljeb“ u svakom proizvodu koji se jede. Tabela i izračun "jedinica hljeba" daje polaznom endokrinologu,
- Odbijte masnu, prženu i visokokaloričnu hranu.
Njega kože djece sa dijabetesom
Uz dijabetes kod djece, koži nedostaje tekućine. Postaje suv i nestabilan na mikro oštećenja. Njega kože je pridržavanje sljedećih pravila:
- Pije puno tekućine. Dijete treba piti čistu vodu, a ne sokove i sodu,
- Svakodnevno do 3 puta dnevno, posebno nakon vodenih postupaka koristite hidratantne dječje kreme. Treba ih obogatiti vitaminima A, E, grupe B. S obzirom da su djeca osjetljiva na razne mirise i boje, krema bi trebala biti bez mirisa, bijela,
- Za vrijeme izlaganja suncu potrebno je koristiti kreme za sunčanje (sprejevi i kreme),
- Pažljivo pregledajte bebinu kožu za bilo kakve rane i ogrebotine. Posebnu pažnju treba posvetiti donjim udovima,
- Za pranje koristite tekući, hipoalergenski i hidratantni sapun,
- Obavljajte svakodnevne higijenske postupke, temeljito perite noge i pažljivo trljajte bebine nokte.
Upotreba penicilina za liječenje
Penicilin je antibakterijski lijek poznat mnogima. Aktivan je protiv mnogih patogenih bakterija. Rane se u ovom slučaju često zarastaju i zacjeljuju duže vrijeme. Zbog toga je indicirana upotreba antibiotika. Prije početka liječenja antibakterijskim agensima potrebno je uzeti mrlju rane na mikrofloru i osjetljivost na antibiotike.
Penicilin u obliku praha može se nanijeti na površinu rane kada se iz nje izbaci gnojni eksudat. Penicilin se meša sa sulfonamidnim antibioticima i poprska se njima ranom površinom. Ako je rana svježa i čista, tada se penicilin može koristiti kao injekcija. Naime, pomoću ovog alata možete napraviti losione.
Koliko dugo zaraste kvrga u nozi?
Izlomljene i duboke rane kod pacijenata sa šećernom bolešću zarastaju vrlo dugo. U nekim slučajevima liječenje traje 3 mjeseca ili duže. Trajanje izlječenja ovisi o sljedećim faktorima.:
- Starost pacijenta. Kod djece i mladih regeneracija kože se odvija brže nego u starijih osoba,
- Šećer u krvi. Ako pacijent ne prati razinu glukoze, tada je rizik od naglog povećanja visok. Što je ovaj pokazatelj veći, to rana sporije zarasta. Razvija povoljne uslove za život i razmnožavanje patogene mikroflore,
- Stanje imunološkog sistema pacijenta. Osoba mora da se pridržava svih preporuka lekara, jer zbog dijabetesa obrambene snage organizma su pod velikim stresom. Ako postoje prehlade i druge upalne bolesti, to dodatno slabi imunološki sistem.
Kada treba posjetiti ljekara
Treba imati na umu da treba konzultirati liječnika kada postoji bilo kakvo pitanje o liječenju rana. Čak i ako je površina rane čista, ali znaci upale ostaju dugo, onda je vrijedno posavjetovati se s kirurgom.
Bolje je još jednom brinuti nego kasnije liječiti kompliciranu ranu. Pomoć ljekara je neophodna u sljedećim slučajevima:
- Duboko oštećenje donjih ekstremiteta, ubodne rane su posebno opasne. Obično ih karakteriše mali ulaz i dugačak hod. U takvoj se rani patogeni mikrobi i gljivice brzo i aktivno množe,
- Velika rana
- Duga nezaceljujuća rana. Ne zarastajuća rana predstavlja posebnu opasnost iz koje je počeo isticati gnojni eksudat,
- Razdvajanje
- Usitnjeno meko tkivo,
- Svaka rana ako osoba ne zna da se nosi s tim.
Moguće komplikacije
Ako se rana ne liječi duže vrijeme, provodi se nepravilno liječenje ili je potpuno odsutna, Mogu se pojaviti sljedeće komplikacije:
- Purulentne nekrotične promjene mekog tkiva. U tom se slučaju povećava područje nekroze, rana postaje duboka, gnoj se izlučuje. U tom slučaju je potrebno ekscizija nekrotičnog tkiva,
- Gangrena - Ovo je ozbiljna komplikacija dugih nezacjeljujućih rana. Javlja se masivna nekroza mekih tkiva do kostiju.Kada gangrena dolazi do poremećaja cirkulacije krvi, što dodatno pogoršava patološki proces. U ovom slučaju se obavlja kirurško liječenje, u težim slučajevima amputira se ud
- Sepsa - opšte trovanje krvi. Imunitet pacijenta je oslabljen i tijelo nije u mogućnosti samostalno se nositi s infekcijom. Stoga se počinje širiti protokom krvi po cijelom tijelu. To dovodi do višestrukih infekcija unutrašnjih organa, zatajenja više organa. Često dolazi do smrtnog ishoda.
Preventivne mjere
Izbegavajte ranu koja nije zacelila pridržavanje jednostavnih preventivnih pravila:
- Odaberite odgovarajuću obuću. Trebao bi biti u veličini, ni manje ni više. Materijali od kojih su izrađene cipele trebaju biti mekani, šavovi ne bi trebali trljati,
- Odbacite loše navike (pušenje, konzumiranje alkohola), jer još više narušavaju cirkulaciju krvi u donjim ekstremitetima,
- Svakodnevno pregledajte noge na oštećenja,
- Koristite ovlaživače,
- Higijenu svakodnevno i temeljito perite noge,
- Napustiti obrezan pedikura,
- Nosite čarape od prirodnih tkanina,
- Ne hodaj bosonog
- Upotrijebite bezalkoholne antiseptike za liječenje rana,
- U slučaju raznih ozljeda, odmah se obratite i obratite se ljekaru radi savjeta,
- Ne sušiti kožu,
- Koristite kremu za sunčanje na otvorenom, sunčanog dana,
- Ne ostanite dugo u vodi jer koža postaje manje otporna na rane.
Victor Sistemov - stručnjak u kompaniji 1Travmpunkt
Liječenje rana protiv dijabetesa
Dijabetes melitus je hronična bolest koja nepovoljno utječe na stanje tijela u cjelini, a također se suočava s mnogim komplikacijama, poput dijabetičke gastropareze, dijabetičke fetoppatije, dijabetičkog stopala i mnogih drugih neugodnih pojava.
Negativni učinak ove bolesti ima i na koži. Koža pacijenata sa šećernom bolešću postaje hrapava i suha, na njoj se mogu pojaviti pukotine. Koža stopala i ruku više je pogođena.
Čak i najmanja rana kod dijabetičara zaraste vrlo dugo, može gnojiti, uzrokovati puno problema i nelagode.
Ako osoba duže vrijeme ne liječi rane na nogama, onda je to ozbiljan razlog odlaska liječniku. Necjeljujuće rane su među glavnim simptomima dijabetesa.
Problemi s kožom su izražene u sledećim bolestima:
- hiperaktoza - prekomjerni broj ožiljaka i pukotina u stopalu, infekcija rana, trofični ulkusi koji nastaju kao rezultat nepravilnog liječenja zaraženih rana, gljivica na koži i noktima kod ljudi koji imaju dijabetes pojavljuju se dvostruko češće nego kod zdravih ljudi. Trofični čirevi nastaju kao rezultat ćelijske smrti, u situacijama kada su pogođeni mali žile na nogama. Razlog za to je loša cirkulacija krvi.
Trofični čir kod dijabetesa ima neke karakteristike:
- izvana, čirevi su mali, mali su, čir ne nestaje sam, potreban je poseban tretman ako se ne poduzmu odgovarajuće mjere, trofični čir se može razviti u gangrenu. Rane sa šećernom bolešću zarastaju mnogo duže, odnosno liječenje rana s dijabetesom bit će nešto drugačije nego kod zdravih ljudi.
Uzroci problema sa kožom kod pacijenata sa dijabetesom
Zbog povećanja šećera u krvi krv postaje gusta, postoje poteškoće u transportu hranjivih sastojaka u organe i tkiva.
Ova činjenica izaziva dugo zarastanje rana. U isto vrijeme, postoji veliki rizik da se rana pretvori u upalu.
Drugi ozbiljan uzrok koji dovodi do problema sa zarastanjem rana je dijabetička neuropatija. Ova komplikacija dovodi do smanjenja osjetljivosti kože. Iz tog razloga, pacijent s dijabetesom jednostavno ne može osjetiti ili primijetiti da je rana povrijeđena na bilo kojem mjestu.
Za dijabetičku angiopatiju je karakteristično oštećenje krvnih žila i kapilara, kao rezultat slabe atrofije mišića. Udovi postaju hladni i postaju plavi. A taj faktor također sprečava normalan proces zarastanja rana i mikrotrauma.
Koje mjere treba poduzeti kada se otkrije rana
Rana koja se nalazi na tijelu, prije svega, mora se liječiti antiseptikom. To se radi kako bi se izbjegla njegova supputacija. Furacilin ili kalijev permanganat u ovom slučaju jako dobro pomažu.
Strogo je zabranjeno dijabetičarima da koriste jod, sjajno zelenu boju, hidrogen peroksid za liječenje pogođenog područja. Ovi lijekovi mogu oštetiti kožu i pogoršati situaciju.
Pravovremenom obradom ne bi trebalo doći do komplikacija. Ako se koža oko rane pocrveni, primjećuje se oticanje, tada će biti potreban tretman antibakterijskom mazivom. Takva rana će se morati pokazati ljekaru kako bi se spriječile ozbiljne komplikacije.
U fazi zarastanja rana koristi se mast koja sadrži masnoću za negu kože. Istovremeno, trebate uzimati kompleks vitamina da bi ojačali tijelo i njegove zaštitne funkcije.
Liječenje rana kod pacijenata sa šećernom bolešću
Kod dijabetesa, liječenje treba provoditi s krajnjim oprezom. Rane moraju biti dezinficirane. Za postupak koristite:
- sterilni zavoji, antibakterijske masti, tamponi za vlaženje rane, hranjiva masna krema, antiseptici, sterilna pamučna vuna.
Ako se na nozi pojavi rana, opterećenje na nozi treba smanjiti. Važno je osigurati da prljavština ne prodre u već formirane rane. Ako je šteta manja, sami se možete nositi s tim tretmanom.
Za liječenje gnojnih rana bit će potrebna pomoć stručnjaka. Liječenje rana za dijabetes provodi se sljedećim terapijska sredstva i metode:
- antibakterijska terapija, kompleks vitamina B, C, E, dijeta sa visokim sadržajem proteina, ljekovito bilje, hirurške metode, fizioterapeutske metode: laser, magnetno polje, ultrazvuk, povećavaju imunitet.
Liječenje neuropatskih rana
Neuropatija dovodi do nekroze nervnog tkiva, što uzrokuje gubitak osjetljivosti. Pacijent ne osjeća primljene mikrotraume, stoga mu nedostaje povoljno vrijeme za njihovo liječenje.
Dijabetes melitus često prati bolest poput neuropatije. Da biste smanjili njegovo štetno djelovanje, trebali biste:
- kontrolirajte šećer u krvi jer se živčana vlakna ne oporavljaju dobro s visokim sadržajem šećera, pratite krvni tlak, jer visoki krvni tlak može uništiti krvne žile, pušenje je kontraindicirano dijabetičarima, jer ono slabi organizam, pogoršava stanje krvnih žila i značajno smanjuje regenerativnu funkciju.
Oštećenje stopala neuropatijom javlja se na mjestima koja su, prilikom hodanja, najviše izložena stresu. Takve lezije su pukotine u koje infekcija lako prodire. U procesu zakompliciranja formiraju se vrlo duboke čireve, mogu doći do tetiva, pa čak i kostiju.
Za liječenje ekstremnog stadija bolesti bit će potrebna amputacija stopala. Pravovremenim započinjanjem liječenja može se izbjeći hirurška intervencija u 80% slučajeva.
Mali ulkusi koji nastaju zbog neuropatije mogu se liječiti kamfornim uljem. Lijek se nanosi na zahvaćeno područje, nakon čega se to mjesto zavija.
Dijabetičko stopalo
Dijabetičko stopalo je komplikacija neliječenih čira, pri kojima dolazi do razaranja krvnih žila i, kao rezultat, nekrotičnih lezija kože. Rane karakteristične za dijabetičko stopalo su prilično duboke, kod kuće ih je vrlo teško liječiti. Zbog toga često morate potražiti pomoć hirurga.
Da bi tretman bio efikasniji pacijent Treba poštovati neka pravila:
- smanjite opterećenje stopala, obucite udobnu obuću, normalizirajte nivo glukoze, ograničite unos ugljikohidrata, uzmite antispazmodične lijekove.
Ako postoji takva bolest kao dijabetičko stopalo, liječenje se ne smije odgađati. Tijek terapije propisuje liječnik, liječenje treba biti pod njegovom strogom kontrolom. Inače, vrlo je velika šansa da dobije ozbiljnu bolest kao što je gangrena kao komplikaciju.
Komplikacije zaceljenja rana
Ako se primljena rana ili rez ne zaraste vrlo dugo - ovo je prilika da se posavjetuje s liječnikom. U slučajevima kada se ne poduzmu odgovarajuće mere na vreme, postoji rizik od komplikacija. Bolesti kod dijabetesa su pogođene, imuni sistem je oslabljen. Ovi i neki drugi faktori kompliciraju proces ozdravljenja.
Rane sledeće prirode mogu poslužiti kao uzrok komplikacija:
- posjekotine, proboji, opekotine, kukuruzovice.
Ako imate ove mikrotraume, treba odmah djelovati i posavjetovati se s endokrinologom.
Kako mogu liječiti rane kod dijabetesa?
Kako liječiti rane kod dijabetesa? Ovo pitanje brine mnoge, budući da se vrlo slabo liječe od ove bolesti. Najveća prijetnja su gnojna oštećenja kože. Proces zacjeljivanja gnojnih rana je složen i dugotrajan. Razlog ove pojave je taj što se imunološki sustav dijabetičkog pacijenta ne nosi s njegovom funkcijom.
Rane na nogama ili gležnju smatraju se vrlo opasnim. U nekim slučajevima ljekari moraju pribjeći radikalnoj mjeri, odnosno amputaciji jednog ili dva donja udova.
Šta je dijabetes?
Dijabetes melitus je bolest koja se razvija usljed nedostatka inzulina u tijelu. Ovaj hormon kontroliše nivo glukoze u krvi. Ako gušterača prestane proizvoditi inzulin, razina šećera u krvi naglo raste.
Ovom bolešću dolazi do kršenja metabolizma ugljikohidrata. Takav dijabetes klasificiran je kao ovisan o insulinu ili dijabetesu tipa I. Ako gušterača proizvodi inzulin, ali tijelo na to ne reaguje pravilno, to znači da je osoba razvila dijabetes tipa II, ili dijabetes koji nije ovisan o inzulinu.
Dijabetes tipa I zahtijeva kontinuiranu injekciju inzulina. Daje se istovremeno s hranom. Insulin u tabletama sa ovom vrstom dijabetesa ne daje efekat, jer se uništava u probavnom traktu. Stoga pacijent sam napravi injekciju, nakon čega treba odmah jesti.
Kod dijabetesa tipa I morate slijediti strogu dijetu uz potpuni izuzetak slatkiša, masnih i prženih namirnica. Šećerna bolest tipa II razvija se neprimjetno, budući da inzulin postoji u tijelu i djelomično obavlja svoju funkciju kontrole šećera u krvi.
Simptomi se ne javljaju izrazito, pa se često ova vrsta dijabetesa otkriva slučajno, tokom pregleda zbog drugih pritužbi. Tablete insulina nisu uvek potrebne.
Prvo, pacijentu je propisana dijeta za smanjivanje težine i eliminaciju povećane razine hranjivih sastojaka u tijelu. Ako to nije dovoljno, tada liječnik određuje koju dozu inzulina treba uzeti u ovom slučaju.
Zašto se dijabetesne rane slabo zacjeljuju?
Zbog povećanja šećera, krv postaje gusta i ne može isporučiti kisik i hranjive sastojke kako je planirano. Kao rezultat toga, svi organi i tkiva pate. Ovom bolešću narušavaju se metabolički procesi, utječe krvožilni sistem. Mala posuda gube elastičnost. Sve to dovodi do poremećaja cirkulacije.
Sve to negativno utječe na zarastanje rana. Pogotovo su pogođeni stopala. Na pozadini loše cirkulacije krvi, nervna regulacija je poremećena. Pacijent možda neće osjetiti mnogo bola prilikom posjekotine ili druge ozljede nogu. Najčešće komplikacije dijabetesa su:
- dijabetička neuropatija, dijabetička angiopatija, gangrena.
Dijabetičku neuropatiju karakterizira uništavanje nervnih završetaka. Zbog toga koža gubi elastičnost i osjetljivost. Zbog suve kože, rane ili posjekotine nagnječene duže vrijeme. Koža na nogama pukne, otvarajući put za razne infekcije.
Čak i zato što će pacijent trljati kukuruz neudobnim cipelama, može se formirati rana, koju će biti potrebno liječiti određeno vrijeme. Osoba može primijetiti problem samo kad se stanje rane već pogoršalo zbog gubitka osjetljivosti.
Dijabetička angiopatija je lezija krvnih žila, uglavnom kapilara. U zidovima krvnih žila poremećen je trombocitni vaskularni proces. Ova patologija uzrokuje dijabetičare bolove u stopalu dok hodaju. Razvija se mišićna atrofija, koža poprima plavkast izgled.
Zbog lošeg protoka krvi, udovi ostaju hladni, a nastale rane ne mogu zaceliti. Vremenom se zglobovi i hrskavice oštećuju. Gangrena se može razviti zbog:
- rane, opekotine, promrzline, gljivične infekcije, urasli nokti, kukuljice.
Patologiju prate vrlo jaki bolovi, a u uznapredovalom stanju zahtijeva amputaciju udova. Zato se dijabetičarima preporučuje da odmah tretiraju bilo kakve ogrebotine, sprečavajući dalje širenje infekcije.
Liječenje dijabetičkih rana
Liječenje rane protiv dijabetesa zahtijeva hitnost i tačnost. Kada se pojavi i najmanja ogrebotina, morate je odmah dezinficirati antiseptikom.
Ako pacijent ima porast temperature, a oko rane se stvori oteklina ili crvenilo, tada su potrebne dodatne mjere. Kada se pojavi gnoj, propisani su antibiotici i vitamini. Važno je koristiti alate koji će pomoći sušiti ranu.
Za liječenje rana trebat će vam:
- sterilni zavoj, antibiotska mast, tamponi za ispiranje rana, antiseptička sredstva (furatsilin, kalijev permanganat, miramistin, dioksidin 1%), sterilna pamučna vuna.
Nakon što se rana osuši, mogu se koristiti ljekovite kreme na bazi uljnih ulja. Purulentne rane se ponekad liječe hirurškim otvaranjem. Ali takav postupak može dovesti do ponovne infekcije i sepse.
Ako je noga oštećena, potrebno je smanjiti opterećenje na njoj. To će pomoći ublažiti nadutost i spriječiti prodiranje prašine i prljavštine u pukotine. Pored hemikalija, liječenje rana kod dijabetičara može se raditi i na alternativni način.
Koje se biljke koriste za dijabetes?
Dijabetičke rane se mogu liječiti biljem. Celandin djeluje dobro. Ako je moguće, sakupljajte ga tokom cvatnje i osušite. Suvu zbirku biljaka preliti kipućom vodom i pustiti da ključa. U ohlađenu infuziju spustite oboljeli ud i držite 20 minuta. Takvu biljnu kupku treba raditi 3-4 puta dnevno. Liječenje treba trajati najmanje 14 dana.
Protivupalno dejstvo ima kamilica, neven. Pomiješajte bilje u jednakim omjerima i skuhajte. Kad se juha ohladi, isperite je pogođenim udovima. Pored ljekovitog bilja, dopušteno je koristiti naknade koje snižavaju razinu šećera i poboljšavaju cirkulaciju krvi.
Takva dvostruka upotreba ljekovitog bilja značajno će poboljšati stanje dijabetičara i doprinijeti zacjeljivanju posjekotina ili čireva. Niži šećer u krvi:
- listovi jagode, hrenovka poljski, biljka luka, laneno sjeme, cvijeće lipe, knotweed, matičnjaka.
Stabiliziranje šećera u krvi značajno će smanjiti rizik od nastanka rana. Biljke koje pomažu u poboljšanju cirkulacije krvi uključuju glog, plavi kukuruz, listove čaja od bubrega, koprivu i listove borovnice.
Kako sprečiti pojavu rana?
Duge rane koje ne zacjeljuju ne samo što uzrokuju nelagodu bolesniku s dijabetesom, već postaju i potencijalno opasne. Zbog toga ljekari preporučuju da ljudi koji pate od ove bolesti poštuju sigurnosne mjere. Ne nosite uske cipele. Ne hodajte bosi, pogotovo duž plaže. Nošenje flip flops-a nije preporučljivo.
Dijabetičari svakodnevno trebaju pregledati udove. Najmanje modrice, ogrebotine treba liječiti. Ne kuvajte se dugo. Dugo izlaganje vodi dovodi do oticanja kože i malih oštećenja.
Dijabetičari bi se trebali odreći loših navika. Iako dijabetes može prouzrokovati mnogo problema, pacijent ispravnim ponašanjem može olakšati tok bolesti.
Lijek za zarastanje rana kod dijabetesa
Mnogi su čuli s problemom zarastanja rana kod dijabetesa, koji često čak i male ogrebotine zarastaju, a gnojni su uzrokovali velike neprijatnosti. I svi su čuli za učestalo stvaranje čireva koji mogu dovesti do amputacije.
Loše zarastanje rana kod dijabetes melitusa nastaje zbog kršenja opskrbe krvlju, što smanjuje prehranu tkiva udova i usporava proces njihove regeneracije. To pitanje je posebno akutno kod povreda donjih ekstremiteta.
Sada ovaj problem rješavaju izraelski naučnici koji su kreirali lijek za zarastanje rana posebno za pacijente sa dijabetesom. Ovaj lijek se zasniva na nanočesticama, dizajniran za liječenje rana, posjekotina, hroničnih čira.
Sada je droga uspješno prošla testove na životinjama. U eksperimentima sa miševima koji imaju dijabetes, ovaj lijek je pokazao odlične rezultate - regeneracija tkiva, a samim tim i zarastanje rana, dogodila se dva do tri puta brže nego bez liječenja ovim lijekom.
U skoroj budućnosti lijek će morati proći klinička ispitivanja, a zatim ući na farmaceutsko tržište.
Uzroci dijabetičkih rana
Dijabetes je bolest koju karakterizira dugotrajno povećanje razine šećera u krvi, što negativno utječe na stanje organizma u cjelini, a posebno na stanje malih žila, što dovodi do povećanja njihove propustljivosti i uništava ih.
To je zbog pogoršanja cirkulacije krvi (posebno u donjim ekstremitetima) i pojave problema u opskrbi hranjivim tvarima ćelijama kože. Dijabetes melitus uzrokuje trofične čireve u 3% slučajeva. Dijabetični ulkusi nastaju kao rezultat oštećenja arterijskog korita, a mogu biti i posljedica oštećenja dijabetičkog živca - polineuropatije.
Često otkrivaju istovremena gljivična oštećenja noktiju i kože stopala. Kod dijabetesa često se formiraju osebujne žitke (corns) na potplatu, čija oštećenja dovode do stvaranja čira.
Njihova je osobitost neusklađenost lokalnih manifestacija (čirevi mogu dostići značajne veličine i dubine) ozbiljnosti sindroma boli (kao rezultat istodobne dijabetičke polineuropatije ona može izostati).
Ako se rana ne zaceli za nekoliko dana, može se pretvoriti u čir. Za dijabetes je karakterističan sindrom dijabetičkog stopala, odnosno ne zacjeljivanje rana na nogama.
Liječenje dijabetičkog stopala
Dijabetičko stopalo je nekroza ili suppuracija mekih tkiva stopala i prstiju na pozadini vaskularnih i nervnih lezija povezanih sa dijabetesom. Dijabetes uzrokuje specifična oštećenja arterija i perifernih živaca. Uz to, na pozadini dijabetesa, često se ubrzava i razvoj obliteracijske ateroskleroze.
Uz pretjeranu prisutnost šećera u krvi, dijabetičar počinje pretjerano mokreti, dolazi do gubitka tekućine u tijelu. Koža počinje dehidrirati, a s vremenom postaje suva i ljuskava.
Takođe su poremećene znojne i lojne žlijezde. Tada nastaje peckanje, pukotina koja vodi do infekcija. Hodanje s pukotinama čini pacijenta neugodnim, pogotovo na petama.
Pacijenti s dijabetesom trebali bi nositi udobne i meke cipele kako bi se spriječile korne i korneti. Uz nastali kukuruz zabranjeno ga je rezati i pariti u vrućoj vodi, kao i nanositi flaster. Najbolje je koristiti omekšavajuću mast s ureom 3 puta dnevno. Proizvod se mora nanijeti na čistu površinu.
S oslabljenim imunološkim sustavom kod dijabetičara gljiva se aktivno razmnožava ako dođe do mikoze patogena. U zdravih ljudi takva je infekcija mnogo rjeđa nego u osoba koje imaju dijabetes. Kad mikoza padne na nokatnu ploču, njegova boja počinje da se mijenja, nokti postaju gusti i eksfoliraju.
U vrijeme nošenja cipela, zbog zadebljanja ploče, može se pojaviti trofični čir zbog dodatnog pritiska na prst. Da bi se spriječile komplikacije, pacijent treba proizvesti redovito smanjenje sloja zahvaćenog nokta. Ploča nokta mora biti tretirana mahunama ili filetom.
Trofičnim čirima zaražene su rane koje nisu izliječene na vrijeme. Ako dođe do čira, pacijent prolazi tečaj terapije u ordinaciji dijabetičkog stopala. Liječenje se sastoji u liječenju rana antibakterijskim sredstvima bez alkohola, kao i u upotrebi antibiotika i modernih preliva.
Kod dijabetičara najozbiljnija lezija je SDS (sindrom dijabetičkog stopala) koji može dovesti do amputacije donjeg ekstremiteta. Kada na pacijenta utiču nervni završeci, osoba ne osjeća bol. Može se zapaliti, nagaziti na nešto oštro, protrljati nogu, ali neće to osjetiti.
Purulentne rane ne bi se trebale liječiti jodom, hidrogen peroksidom ili salicilnom kiselinom, jer je to opasno za kožu osoba koje imaju dijabetes.Ako koža postane vrlo suha, trebate koristiti hipotonične agense bez beta blokatora koji narušavaju izlučujuću funkciju kože.
Bilo koje, čak i najnenajnije rane na koži treba liječiti. Ako pacijent ima temperaturu, ozlijeđeno područje je grlo, natečeno i crvenilo, rana se vlaži i ne zacjeljuje, liječenju treba dodati masti s antibioticima, koji istodobno povlače vlagu iz rana (Levomekol, Levosin i drugi).
Za kontrakciju i epitelizaciju (prerastanje) rane potrebno je stvoriti optimalne uslove. Treba ga očistiti od mikroorganizama, mrtvog tkiva i stranih tijela. Vodikov peroksid i jodori mogu samo pogoršati zacjeljivanje. Najbolji način čišćenja je ispiranje rana jednostavnom sterilnom fiziološkom otopinom.
Upotreba lokalnih kupki s burnim kretanjem vode u njima može se preporučiti nekim bolesnicima sa čirima na nogama.
Tretmani dijabetičke rane
Brzom ozdravljenju kože doprinosi pravilna prehrana, koja sadrži dovoljnu količinu vitamina. Preporučuje se da u svakodnevnu prehranu tokom liječenja rana uključuje sljedeću hranu: riba, meso, jetra, orasi, jaja, zobene pahuljice, kao i svježe voće i povrće.
Pored terapije lijekovima, liječenje rana je efikasno narodnim lijekovima:
Liječenje rana za dijabetes melitus sa suncokretom. Recept je prilično učinkovit i danas se široko koristi. Usred cvatnje suncokreta morate pažljivo iskopati njegov korijen, bolje je to učiniti nakon kiše. Tada će biti više vlasi koje se protežu od korijena.
Zamotajte staklenku i ostavite 40 minuta da insistira. Za liječenje rana kod dijabetesa treba piti ovu infuziju u neograničenim količinama tokom dana, umjesto vode, čaja, kompota, itd. Sutradan, pripremite svježu infuziju. Suncokret nije otrovan, ali s obzirom na to da snižava šećer u krvi, svake sedmice se mora napraviti analiza.
Već nakon mjesec dana bit će rezultata. Rane će početi zacjeljivati jer će se jedinice šećera smanjivati. S puno šećera morate biti strpljivi. Možda ćete trebati lečenje šest meseci. Oni koji će u mladosti piti infuziju od suncokreta trebali bi ponoviti liječenje u starosti.
Sok od svježeg krastavca. Kod gnojnih rana pomaže sok od krastavca. Ima antimikrobna svojstva. Uz pomoć soka podmazuje se bolno mjesto ili se pravi kompres, a zatim zahvaćeno područje treba liječiti lijekovima koje je propisao liječnik.
Listovi celandina. Celandin se može primijeniti na čir ili ranu - lišće i stabljike, a zatim zavoj nogu.
Korijen repe i celandina. Za slabo zacjeljujuće rane napravite decokciju korijena celandina i burdoka. Da biste to učinili, trebate samljeti 30 g repinca, 20 g celandina, dodati 100 ml suncokretovog ulja. Treba smjesu kuhati na laganoj vatri 15 minuta, procijediti. Rane treba mazati 3 puta dnevno tokom jedne sedmice.
Zacjeljivanje rana i dijabetes
Prema WHO, broj pacijenata sa dijabetesom je 3-5% svjetske populacije, a svake sekunde je potencijalni pacijent na hirurškom odjeljenju. Dakle, pacijenti sa dijabetesom čine od 6 do 20% u bilo kojoj bolnici u Sjedinjenim Državama.
Značajne poremećaje metabolizma ugljikohidrata u 80% bolesnika sa šećernom bolešću dovode do razvoja dijabetičkih angiopatija s prevladavajućom lokalizacijom u donjim ekstremitetima i stvaranja kroničnih, polako zacjeljujućih čira.
Nakon otkrića inzulina, rezultati liječenja hirurških bolesti kod pacijenata sa šećernom bolešću značajno su se poboljšali. No, nivo postoperativnih komplikacija rana kod ove kategorije pacijenata i dalje je od 6 do 40%.
Smatra se da kod pacijenata sa šećernom bolešću postoji kršenje procesa zacjeljivanja rana, iako do sada nisu u potpunosti proučene sve značajke dijabetesa temeljene na ovoj predispoziciji.
Nedostatak jasnoće dijelom je posljedica metodoloških razlika u istraživanjima koje utječu na interpretaciju rezultata i otežavaju usporedbu podataka.
Brojni autori ograničeni su na proučavanje zarastanja rana kod pacijenata sa samo jednom vrstom dijabetes melitusa, dok se drugi kombiniraju u studijama bolesnika sa dijabetesom tipa I i tipa II (nedostatak inzulina, otpornost na inzulin).
Procjena rezultata istraživanja komplicirana je upotrebom različitih lijekova za liječenje dijabetesa (inzulin, oralni hipoglikemijski lijekovi, dijeta).
Čimbenici rizika ne uzimaju se uvijek u obzir - starost, gojaznost pacijenata, pridružene bolesti itd. Za određivanje razine glukoze u krvi koriste se različite metode što utječe na tačnost rezultata.
Dijabetes tipa I razvija se u mladoj dobi, odlikuje se brzim razvojem i povezan je s nedovoljnom proizvodnjom inzulina. Bolest se temelji na autoimunim, virusnim i drugim faktorima. Kod dijabetesa mogu se proizvesti antitijela izazvana lijekovima.
U ovom se slučaju inzulin proizvodi manje od potrebne razine, kao rezultat toga metabolizam glukoze je poremećen i razvija se hiperglikemija. U bolesnika sa dijabetesom tipa I ćelije imaju veći od normalnog broja inzulinskih receptora, što je kompenzacijski mehanizam, ali nije dovoljno za sprečavanje hiperglikemije.
Kao rezultat hiperglikemije razvijaju se glukozurija, poliurija, ketoza, dehidracija i gubitak tjelesne težine - klasični simptomi maloljetničkog dijabetesa. Pacijentima sa dijabetesom tipa I potreban je egzogeni inzulin.
Dijabetes tipa II obično se nalazi kod pretilih osoba i odlikuje se sporim nastankom, obično nakon 40. godine. Nije poznato koji je osnovni uzrok razvoja bolesti, međutim, kod ove vrste dijabetesa razvija se inzulinska rezistencija i primjećuje se povećana tvorba masti.
Ciljne ćelije imaju smanjeni broj inzulinskih receptora i nižu brzinu metabolizma. Kod pacijenata s dijabetesom tipa II, primjećuje se smanjenje reakcije gušterače nakon punjenja glukozom. Dakle, ne postoji adekvatan odgovor inzulina potreban za regulaciju opterećenja glukozom.
Upotreba dijeta i aktivnosti koje pospješuju mršavljenje mogu povećati osjetljivost na inzulin. Upotreba oralnih hipoglikemijskih lekova (OGA) kod 80–90% pacijenata sa dijabetesom tipa II može biti efikasna, a primjena egzogenog inzulina nije uvek potrebna.
Hiperglikemija i glukozurija nisu nužno simptomi dijabetesa. Oni mogu biti simptomatski kao odgovor na stresnu situaciju. Već 1892. E. Smith i T. Durham identificirali su te bolesnike u svojoj klasifikaciji dijabetesa. Trenutno su takvi pacijenti sve češći.
Većina operativnih pacijenata razvije intoleranciju na glukozu izazvanu anestezijom i hirurškim stresom. Pod stresom (trauma, anestezija, operacija) u organizmu se povećava nivo „stresnih“ hormona - adrenalina, glukagona, kortizola i hormona rasta.
Ovi hormoni suprotstavljaju se utjecaju inzulina, pomažući povećati razinu glukoze u krvi. Kao rezultat toga, pacijentima je potrebno više inzulina. U tom slučaju su bolesnici sa dijabetesom tipa II, u normalnom stanju samo na dijeti ili primaju OGA, privremeno zahtijevaju unošenje egzogenog inzulina za ispravljanje hiperglikemije.
Takve situacije mogu doprinijeti početnom otkrivanju dijabetesa kod nekih bolesnika u pre- ili postoperativnom periodu.
Tipične komplikacije kod pacijenata s obje vrste dijabetesa uključuju vaskularne i neuropatske bolesti. Makrovaskularne komplikacije povezane su s ubrzanim razvojem ateroskleroze i povećanom tendencijom oštećenja perifernih žila, infarktom miokarda i cerebrovaskularnim poremećajima.
U posljednjim desetljećima planirana hirurška skrb za bolesnike sa šećernom bolešću neprestano se širi, a trenutno je njihov operativni rizik uporediv s onim kod pacijenata bez dijabetesa. Prvi korak u tom pravcu bilo je uvođenje preoperativne prehrane, kada je 1914. F.M. Allen je počeo popularizirati gladovanje.
Preporučena količina unosa ugljikohidrata prije operacije odgovarala je razini na kojoj je glukozurija nestala kod pacijenta. Ova metoda pripreme pacijenata u predoperativnom periodu brzo je stekla popularnost.
Otkriće inzulina 1922. revolucioniralo je liječenje dijabetesa i značajno proširilo kiruršku njegu bolesnika, uključujući one kod kojih se bolest nije mogla kontrolirati samo prehranom. Literatura narednih 10 godina ukazuje na brzo uvođenje terapije insulinom.
Do 1940. J.A. Green i dr. izvještavaju o operacijama kod 324 pacijenta s dijabetesom, čiji su rezultati liječenja bili usporedivi s onima u pacijenata koji ne boluju od ove bolesti. Treba napomenuti da se u to vrijeme nisu koristili antibiotici i nisu provedene rekonstruktivne vaskularne operacije radi poboljšanja protoka krvi u donjim ekstremitetima.
Međutim, i pored značajnih dostignuća, pacijenti s dijabetesom i sada u nekim slučajevima imaju višu razinu komplikacija rana. P.J.E. Cruse i R. Foord, analizirajući rezultate liječenja 23649 pacijenata, otkrili su da je s dijabetesom rizik od razvoja zaraznih komplikacija nakon "čistih" operacija 5 puta veći nego u bolesnika bez dijabetesa.
Smatra se da pacijenti oboljeli od dijabetesa s adekvatnim liječenjem i dobro korigiranom hiperglikemijom imaju isti rizik od razvoja postoperativnih komplikacija rana kao i obični bolesnici.
Eksperimentalne studije procesa zarastanja rana kod dijabetesa u većini slučajeva se izvode na modelu dijabetesa dobivenom od laboratorijskih životinja koje koriste aloksan ili streptozotocin.
Kod proučavanja zarastanja rana kod laboratorijskih životinja (miševa, hrčaka, štakora) sa dijabetesom tipa I, ustanovljeno je smanjenje broja polimorfonuklearnih leukocita (PNL), porast edema, smanjenje broja fibroblasta, sinteza kolagena, snaga rane i smanjenje stvaranja granulacijskog tkiva.
Kod životinja liječenih insulinom svi pokazatelji bili su bolji. Štoviše, prilikom propisivanja inzulina tijekom prvih 8 sati nakon primjene rane, zarastanje rana se poboljšalo (povećao se broj PMN-a, fibroblasta i stvaranje kolagena u rani) čak i pod uvjetima nepotpune normalizacije razine glukoze u krvi u životinja.
Istovremeno, proučavanjem jačine rana 8 tjedana nakon ozljede utvrđeno je da obnavljanje sinteze kolagena kod životinja koje imaju hiperglikemiju zahtijeva blizu normalne razine glukoze u krvi.
S. Rosenthal i dr., A. Prakash i dr. su izvijestili o smanjenju jačine rana kod životinja sa nedostatkom inzulina. W.H. Goodson i T.K. Hunt je otkrio smanjenje sadržaja kolagena u ranama kod životinja sa dijabetesom u koje su implantirane posebne boce.
W.H. Goodson i T.K. Hunt je pokazao da je životinjama oboljelim od dijabetesa važnija primjena inzulina u ranim fazama zarastanja rana. Ako se inzulin davao odmah nakon nanošenja rane, količina granulacijskog tkiva formiranog u ranama kod životinja bila je gotovo normalna, čak i ako je primjena inzulina bila prekinuta od 11 do 21 dana.
Suprotno tome, ako je inzulin propisan 10 dana nakon nanošenja rane, to nije dovelo do povećanja količine granulacijskog tkiva. Rana faza ozdravljenja, tokom koje je primjena inzulina kritična, je period inflamatorne reakcije.
Otkrivanje poremećaja u ovoj fazi kod životinja s dijabetesom povezano je s poznatim podacima o oslabljenoj funkcionalnoj aktivnosti leukocita u bolesnika s dijabetesom. U ovom slučaju dolazi do smanjenja hemotaksije, fagocitoze i intracelularnog ubijanja.
Dakle, loše zarastanje rana kod pacijenata sa šećernom bolešću može biti povezano sa oštećenjem upalnog odgovora. Činjenica da manjak inzulina ima veći učinak u fazi upale i manje utiče na sintezu kolagena, potvrđuju rezultati istraživanja na kulturama ćelijskog tkiva.
Inzulin stimulira sintezu RNA i sintezu proteina bez kolagena fibroblastima u eksplantatima tkiva, minimalno utječući na sintezu kolagena i DNK. D.B. Villie i M.L. Powers je pokazao da je sinteza kolagena pomoću fibroblasta u kulturi tkiva proporcionalna prisutnosti glukoze u tkivnom supstratu i da prisutnost inzulina ne utiče na taj proces.
Sinteza kolagena povećana je povećanjem koncentracije glukoze sa 1 na 7%. Postoje klinička izvješća o ubrzanom zacjeljivanju rana lokalnim inzulinom. Međutim, prividni nedostatak izloženosti inzulinu sintezi kolagena sam po sebi sumnja u rezultate ovih studija.
Tako se, kod nedostatka inzulina, opaža kršenje procesa zarastanja rana kod životinja. Inzulin pomaže u obnovi procesa zacjeljivanja rana, ali samo kad je propisan prije početka upalne faze.
Kod miševa starih 6-8 tjedana sa dijabetesom odraslog tipa i gojaznošću utvrđeno je i kršenje zarastanja rana. Konkretno, formirao se manje kolagena. Štaviše, primjena inzulina u dozi koja je adekvatna za korekciju hiperglikemije nije poboljšala proces zarastanja rana.
Ovi su podaci od velikog značaja za razvoj metoda za adekvatno liječenje bolesnika s dijabetesom u postoperativnom razdoblju. Ne bi trebalo da kontrolirate samo hiperglikemiju, nego i otkrijete da li pacijent ima nedostatak inzulina ili inzulinsku rezistenciju.
Izveštaji o povećanoj sklonosti dijabetičara da razviju infekciju pokrenuli su studije o istraživanju zarastanja rana kod ove patologije.
Prvu fazu procesa zarastanja rana (upalnu) karakteriziraju vaskularne i stanične reakcije koje služe za ograničavanje područja ozljede i zaštitu rane od bakterijske infekcije. Za normalan tijek ove faze potrebni su adekvatni trombociti, PNL i monociti.
Drugu fazu zacjeljivanja rana (regenerativnu) karakterizira rast tek formiranih kapilara, epitelnih ćelija i stvaranje kolagenih vlakana. U ovoj fazi potrebna je odgovarajuća proliferacija fibroblasta za sintezu kolagena.
Budući da PNL-ovi pružaju prvu liniju obrane od infekcija rana, sugeriralo se da je povećanje učestalosti infekcija rana kod pacijenata s dijabetesom povezano s oštećenjima u funkcioniranju PNL-a.
Proučena su izolovana svojstva PNL-a, uključujući adheziju na vaskularni endotel, hemotaksiju, fagocitozu i uništavanje intracelularnih bakterija.
U istraživanju prve faze procesa zacjeljivanja rana mogu se pratiti dva glavna pristupa. U jednom od njih se in vitro proučava funkcija PNL-ova izoliranih od dijabetesnih bolesnika i bolesnika u kontrolnoj skupini.
PNP su stavljeni u različite uvjete - u bakterijske suspenzije (za proučavanje fagocitoze), u serumu sa različitim supstancama (za proučavanje hemotaksije) i u kapilare s najlonskim vlaknima (za ispitivanje adhezije).
Unatoč velikom broju studija o funkciji PNL-ova, većina njih posvećena je fagocitozi i unutarćelijskom ubijanju.
Autori u svojim radovima najčešće kombiniraju bolesnike s dijabetesom tipa I i II. Rezultati većine studija pokazuju da s hiperglikemijom postoji kršenje sposobnosti PNL-a da izvode efikasnu fagocitozu i intracelularno ubijanje.
Istovremeno, utvrđeno je da se fagocitni i mikrobicidni efekti mogu optimizirati korekcijom nivoa glukoze u krvi prilikom upotrebe egzogenog inzulina, kao i kod upotrebe OGA.
Moguće je da je deficit unutarćelijske formacije makroergičnih spojeva, oslabljena bakterijska opsonizacija i smanjena sinteza lecitina, neophodnog za obnovu staničnih membrana tokom fagocitoze, osnova za poremećaje funkcije PNL.
Manje studija se fokusiralo na adheziju PNL-a i hemotaksiju, reakcije koje prethode fagocitozi. Kao rezultat povrede, tokom faze upale bela krvna zrnca se pridržavaju vaskularnog endotela. J.D. Bagdade i dr. pokazali su in vitro povredu adhezije PNL-a koja je eliminirana smanjenjem nivoa glukoze u krvi.
Ovaj efekat je postignut i kod pacijenata koji su primali inzulin (dijabetes tipa I) i kod pacijenata sa dijabetesom tipa II koji su primali tolazamid (OGA). Zabilježeno je oštećenje hemotaksije PNL-a kod pacijenata s dijabetesom zbog nedostatka određenih ćelijskih i serumskih faktora.
Izloženost inzulinu i glukozi in vitro i in vivo poboljšava hemotaksiju PNL-a, međutim ti efekti nisu konzistentni. D.M. Molenaar i dr. proučavali hemotaksiju kod pacijenata sa dijabetesom tipa I i njihove zdrave rodbine i otkrili kršenje hemotaksije u potonjem, što ukazuje na prisutnost urođene genetske oštećenja u PNL-u kod pacijenata s dijabetesom i njihove rodbine.
R.H. Drachman i dr. otkrili su porast in vivo osjetljivosti na pneumokok tipa 25 kod štakora sa aloksan dijabetesom. In vitro, autori su otkrili smanjenje aktivnosti fagocitoze pneumokoka s leukocitima dijabetičnih štakora u usporedbi sa zdravim životinjama.
Istovremeno, pokazano je da leukociti eksperimentalnih životinja funkcioniraju kao normalno kada su smješteni u serum zdravih štakora. Kada je dodana glukoza normalnom serumu, kao rezultat toga što se povećala njena osmolarnost, opet je došlo do smanjenja fagocitne aktivnosti leukocita dobivenih i od eksperimentalnih i kod zdravih štakora.
Čimbenici rizika koji doprinose razvoju komplikacija rana kod pacijenata sa šećernom bolešću uključuju starost, gojaznost, vaskularne bolesti i neuropatiju. Postoji obimna literatura o okluzivnim bolestima krvnih sudova donjih ekstremiteta kod bolesnika sa šećernom bolešću.
Iako nisu jasni točni mehanizmi na kojima se temelji ubrzanje razvoja ateroskleroze kod dijabetesa, razvoj hipoksije i pothranjenosti povezane sa vaskularnim patologijama kod pacijenata s dijabetesom predstavljaju dodatni rizik i doprinose razvoju komplikacija rana.
Mikrovaskularnu patologiju (bolest malih krvnih žila) koja se primjećuje kod bolesnika s dijabetesom karakterizira zadebljanje bazne membrane kapilara, što dovodi do povećanja njihove propusnosti.
Nastali poremećaj mikrocirkulacije doprinosi kršenju zarastanja rana smanjenjem migracije leukocita, isporukom hranljivih sastojaka i kisika. S. Goldenberg i dr. opisali su endotelnu proliferaciju i intrafuralne naslage pozitivne na schiff u arteriolama kod 92% pregledanih bolesnika sa šećernom bolešću.
Otkrili su i periferniju formaciju gangrene donjih udova u bolesnika s dijabetesom u usporedbi s pacijentima bez dijabetesa, te sugerisali da je ta značajka povezana s opisanim vaskularnim promjenama. Depoziti u arteriolama bili su slični naslagama koje se nalaze u bubrezima kod pacijenata s dijabetesom.
Istovremeno, utvrđeno je da se s godinama bazalna membrana kapilara zadebljava kod zdravih ljudi. Pored toga, zadebljanje bazne membrane u kapilarima ne postoji kod svih bolesnika sa šećernom bolešću. Dakle, pronađen je samo kod 30% pacijenata sa maloljetničkim dijabetesom.
Odnosno, još nije u potpunosti utvrđeno je li dijabetička angiopatija uzrok ili posljedica kršenja zarastanja rana.
Studije pokazuju da mikrovaskulatura kod dijabetesa može adekvatno funkcionirati. Povećanje vaskularne propusnosti 131I i 51Cr EDTA dokazano je prilikom mjerenja kapilarne difuzije na podlaktici kod pacijenata sa šećernom bolešću.
Difuzija u posude 133Xe ubrizgana u mišić prednje površine potkoljenice bila je veća kod pacijenata sa šećernom bolešću. Slični rezultati su dobijeni u studijama koje su koristile 131I i označeni albumin.
Pretpostavlja se da porast propustljivosti može biti glavni prekršaj zbog zadebljanja bazne membrane kapilara, što je vjerovatno posljedica povećanja ultrafiltracije plazme.
Kada se proučava perfuzija kože u predjelu rane nakon lokalne injekcije 133Xe u prednji i zadnji dio kožnih režnjeva prije i poslije amputacije ispod zgloba koljena, ustanovljeno je povećanje perfuzije nakon operacije kod pacijenata bez dijabetesa. Iako je nivo perfuzije kod pacijenata s dijabetesom bio nešto niži, kod njih je uočeno i povećanje perfuzije.
G. Rayman i dr. koristio je Dopplerov senzor za procjenu mikrocirkulacije u površinskim slojevima kože nakon ranjavanja kod pacijenata s dijabetesom tipa I koji nisu imali velike bolesti krvnih žila, te u bolesnika bez dijabetesa.
Razina povećanja protoka krvi obrnuto je proporcionalna trajanju dijabetesa. Međutim, kod pacijenata nije postojala povezanost između glukoze i protoka krvi u koži. Pretpostavlja se da smanjenje hiperemije kože kod pacijenata s dijabetesom može biti povezano s oštećenom proizvodnjom lokalnih vazoaktivnih medijatora.
W.H. Goodson i T.K. Hunt je otkrio da je povećanje propusnosti kapilara povezano s mikroangiopatijom fiziološki odgovor u ranim fazama inflamatorne faze zarastanja rana.
Budući da je zadebljanje bazne membrane kapilara povezano s trajanjem dijabetesa, ovaj se defekt možda neće otkriti u novoformiranim kapilarama rana pacijenata s dijabetesom.
Učinak se može postići čak i ako postoje znakovi vaskularnih lezija mrežnice, što obično ukazuje na prisustvo sličnih glomerularnih lezija. Međutim, prisustvo histoloških promjena u žilama ne mora nužno biti u korelaciji s funkcionalnim poremećajima, a funkcionalni poremećaji mogu se ispraviti dodatnom primjenom inzulina.
Potrebne su daljnje studije kako bi se utvrdio značaj mikrovaskularne patologije u procesu zacjeljivanja rana i utvrdila uloga vazoaktivnih lijekova u optimizaciji zacjeljivanja rana kod dijabetesa.
To doprinosi nepažljivom stavu prema traumi i zaraznim manifestacijama kada još uvijek nisu vrlo izražene. Kao rezultat toga, povećanje postojećeg oštećenja i često stvaranje hronične ulceracije na stopalu.
U vezi sa poremećajem procesa zarastanja rana, pacijenti s dijabetesom imaju povećanu sklonost razvoju infektivnog procesa ekstremiteta, često nižih.
Mnogi autori navode visoku učestalost gram-negativnih i anaerobnih bakterija izoliranih iz gnojnih žarišta kod ovih bolesnika. U mnogim su slučajevima uočene asocijacije na gram-pozitivne i gram-negativne mikroorganizme, međutim čiste kulture stafilokoka ili streptokoka gotovo nikada ne nalazimo.
Dakle, specifični metabolički poremećaji, neuropatija, aterosklerotska okluzija velikih žila, angiopatija malih žila i povećana osjetljivost na infekciju imaju štetan utjecaj na proces zarastanja rana kod pacijenata s dijabetesom.
Međutim, adekvatno liječenje osnovne bolesti uz pojašnjenje specifičnih značajki njegovog tijeka kod određenog pacijenta i korekciju hiperglikemije može optimizirati proces zarastanja rana i značajno smanjiti rizik od postoperativnih komplikacija rana kod pacijenata sa šećernom bolešću.
Mast za zarastanje rana kod dijabetesa
Osobe sa šećernom bolešću trebale bi se pridržavati najstrožih mjera opreza kako ne bi narušili integritet kože, naročito donjih ekstremiteta, jer se dinamika zarastanja rana na nogama značajno razlikuje od zarastanja rana na drugim dijelovima tijela.
Loše ožiljci oštećenih područja jedan su od karakterističnih znakova dijabetesa. Imuni sistem kod pacijenata s ovom bolešću vrlo je slab, i to je razlog što tijelo nije u stanju oduprijeti se upalnim procesima i neželjenoj suhoj koži.
Ozbiljna je opasnost od ozljede, koja zadobiva infekciju, uslijed čega počinje proces suppuracije. Oticanje nogu, koje je često prisutno kod dijabetičara, također šteti procesu ozdravljenja.
Uzroci integriteta kože i loše zarastanje rana kod dijabetesa
Glavni simptom dijabetesa je visoki šećer u krvi. Upravo ovaj faktor izaziva kršenje svih sistema ljudskog tijela, uključujući i vaskularni. Ovim efektom mala posuda značajno povećavaju propusnost, a to zauzvrat dovodi do njihovog uništavanja.
Taj proces utječe na pogoršanje cirkulacije krvi i nedostatak hranjivih sastojaka u ćelijama kože. Ovi se poremećaji mogu prepoznati kao glavni uzroci narušavanja integriteta kože i dugi period zarastanja rana. Ako se mjere ne poduzmu na vrijeme, situaciju može komplicirati jaka zarazna upala koja se ponekad završi nekrozom živih tkiva (gangrene) i amputacijom.
Pacijenti gube osjetljivost na koži, posebno donjim ekstremitetima. Stoga dijabetičari mogu ozlijediti nogu bez da osjećaju bol. I mrtvi nervni završnici izazivaju isušivanje kože i loše zarastanje rana.
Ako se ozlijeđeno područje ne liječi na vrijeme, može doći do infekcije kroz pukotine nastale kao rezultat suhe kože. Prekomjerna težina i loš vid, koji su suputnici dijabetičara, također vam ne omogućuju uvijek da pravilno razmotrite integritet kože donjih ekstremiteta.
U tom se slučaju mala rana može razviti u gnojni čir. Zbog toga je vrlo važno svakodnevno obavljati pregled i pri najmanjoj rani provesti potrebno liječenje ozlijeđenog područja.
Koji lijekovi doprinose liječenju
S najmanje znakova oštećenja na koži, pacijent s dijabetesom treba konzultirati liječnika, jer postupak liječenja traje vrlo dugo i često s komplikacijama. Izuzetno je važno da dijabetes održava pravilnu prehranu vitamina, to doprinosi brzom zacjeljivanju ozljeda.
Oni ublažavaju znakove upale i izvlače višak vlage. Odličan lijek za medicinski preljev bit će masti "Levosin" ili "Levomekol". Terapija treba da uključuje unos vitamina (najbolje grupe C i B). Da bi se poboljšala prehrana ozlijeđene kože, dijabetičari moraju imati masti u svom kućištu za lijekove (Solcoseryl, Metyluracil i Trofodermin).
Nepoželjno je koristiti proizvode koji uključuju mineralna ulja (primjerice vazelin), jer ih koža ne apsorbira. Za čišćenje rane od mikroba i kontaminacija koristite običnu sterilnu fiziološku otopinu.
Ako navedena sredstva ne donose željeni rezultat, a rana ne zaraste dugo, tada je neophodna hirurška intervencija. Doktor uklanjanjem mrtvog tkiva ekscizijom. U težim slučajevima - to je jedini izlaz za zarastanje rana.
Tradicionalna medicina
Svi znamo za čudesne osobine lijekova tradicionalne medicine. U mnogim slučajevima to su popularni recepti koji efikasno utiču na period zarastanja rana kod dijabetičara. Sledeći recepti će biti korisni ovoj kategoriji ljudi. Učinkovito čisti ranu klica soka od običnog krastavca.
Može se koristiti i u obliku kompresa. Kada se povređeno područje leči, morate nanijeti medicinsku mast koja vam je propisao lekar. Listovi celandina imaju antimikrobno dejstvo. Trebate samo pričvrstiti biljku na upaljeno područje kože.
Listove možete popraviti medicinskim zavojem. Domaća mast, koja uključuje bordo (30 g), korijen celandina (20 g), suncokretovo ulje (100 ml), takođe pomaže u brzom vraćanju integriteta kože.
Treba smjesu kuhati na laganoj vatri 15 minuta. Filtriranom otopinom, tretirajte ranu 2-3 puta dnevno.
Zacjeljivanje postoperativnih rana kod pacijenata sa šećernom bolešću
Učestalost suppuration, vreme i brzina regeneracije postoperativnih aseptičnih i inficiranih rana proučavani su u 310 bolesnika sa šećernom bolešću.
Hirurške intervencije su izvođene hitno i planski na način hirurške patologije - bolesti trbušnih organa, tirotoksičnog guša, dijabetička gangrena itd.
Već smo napomenuli da se prema EJoslinu biološka starost takvih pacijenata izračunava kalendarskom dobi plus godinama dijabetesa. Dakle, njihov operativni rizik je podjednako visok kao i kod osoba starijih starosnih grupa.
Prije prijema u bolnicu, 43% pacijenata redovno se ubrizgavalo inzulin ili su uzimali lijekove za snižavanje šećera. 28,4% pacijenata je periodično lečeno, a 1,8% nije lečeno. Po prvi put dijabetes je dijagnosticiran kod 26,2% pacijenata.
Blagi dijabetes dijagnosticiran je u 27,7% bolesnika, umjeren u 52,3%, a težak u 20%. U prekomu ili komu isporučeno je 6% pacijenata, što je zahtijevalo trenutno provođenje intenzivne inzulinske terapije i infuzijske detoksikacijske terapije.
Na dan prijema, u operiranih bolesnika sa šećernom bolešću, sadržaj glukoze u krvi kretao se od 9,9 do 35 mmol / L, u mokraći - od 55,5 do 388,5 mmol / L.
Proučavali smo učinak odgovarajuće inzulinske terapije na proces zarastanja rana pacijenata liječenih u našoj klinici i u bolnicama gradskih i okružnih bolnica. Utvrđene su značajne razlike u ishodima aseptičnog zarastanja rana kod pacijenata iz obje skupine.
U isto vrijeme, kod pacijenata sa šećernom bolešću, operiranih u okružnim ili gradskim bolnicama, gnojna rana bila je jednako uobičajena i u planiranim i u hitnim hirurškim intervencijama.
Primjećujući relativno visoku učestalost gnojenja rana u bolesnika sa šećernom bolešću s akutnim purulentno-upalnim bolestima koja su operirana na našoj klinici (13,3%), a posebno u okružnim bolnicama (62,5%), treba naglasiti da je prema literaturi učestalost suppuration nakon čistih i potencijalno zaraženih operacija kod pacijenata sa sličnim hirurškim bolestima, ali bez dijabetesa, u različitim se godinama kretao od 1,8 do 2,1%, te od 2,5 do 4,1%.
Analiza vremena zarastanja gnojnih postoperativnih rana pokazala je da su amputacijski panjevi donjih ekstremiteta zarastali najduže vrijeme (do 70 dana) zbog nepodudarnosti između nabora kože nakon uklanjanja šavova i rana nakon otvaranja dubokih flegmona.
Dugo vremena (35-50 dana) zarastale su gnojne rane nastale nakon otkrivanja opsežnih apscesa, apendektomija (u akutnom destruktivnom apendicitisu), rektalna ekstirpacija i druge.
Ako usporedimo trajanje zarastanja gnojnih rana kod ljudi i djece oboljele od dijabetesa koji su liječeni u okružnim bolnicama s navedenim bolestima, tada su termini regeneracije rana u njima bili 2-3 puta duži (od 80 do 180 dana) od ulica na kojima je liječeno naša klinika.
Broj bakterija u 1 g ranog tkiva povećan je sa 103-104 na 10s-106, tj. dostigao kritični nivo, što je prijetilo razvoju sepse.
Nastanak i razvoj mikroflore rezistentne na antibiotike, kao što je poznato, povezan je s nekontroliranom i čestom upotrebom. Stoga bi se trebalo izbjegavati "šablonsko" propisivanje antibiotika za pacijente s dijabetesom.
Potrebno je uzeti u obzir činjenicu da kod dugotrajne upotrebe ovi lijekovi imaju vazotoksični učinak na granulaciju, usporavajući proces ozdravljenja.
Kao i u eksperimentu, tok procesa regeneracije postoperativnih rana usporio je metaboličku acidozu koja je pronađena u bolesnika sa šećernom bolešću 1. - 2. dana nakon operacije.
Negativni utjecaj acidoze na zarastanje rana potvrđuju ne samo rezultati naših studija, već i literatura.Dakle, V. A. Alekseenko i suradnici, proučavajući pH gnojne rane, otkrili su da što je izraženija acidoza (pH 5,6 ± 0,2) ranskog pražnjenja, što je duže trajao proces ozdravljenja. R. Regshe i dr. Pokazali su da su dulja ketonska tijela (acidoza) pronađena u eksudatu gnojnih rana pacijenata sa šećernom bolešću, pri čemu se polako formira tkivo za granulaciju.
Regeneraciju rana kod dijabetesa usporila je ne samo nedostatak inzulina, acidoza i infekcija, već i starost pacijenata (starijih od 50 godina bilo je oko 50% pacijenata), kao i njihova pretilost. Dakle, kod 23 (21,3%) od 108 pretilih pacijenata nakon operacije, zabilježena je gnojna rana.
Istovremeno, s normalnom ili lagano smanjenom tjelesnom težinom, ova je komplikacija zabilježena kod 3 (5,7%) od 52 pacijenta oboljelih od dijabetesa. U literaturi postoje dokazi da se inzulinska aktivnost u pretilosti naglo smanjuje, uzrokujući relativni nedostatak ovog hormona.
Dakle, A. S. Efimov i sur., Proučavajući pokazatelje humoralnog i staničnog imuniteta kod osoba sa šećernom bolešću tijekom dekompenzacije bolesti, otkrili su smanjenje relativnog i apsolutnog broja T-limfocita - odnosno, na 39,4 ± 0,37 (normalno 52,7 ± 6,13) i 759,7 ± 144,7 (normalno 1052,9 ± 169,56).
Istovremeno, detektirano je povećanje relativnog i apsolutnog broja B-limfocita - do 25,5 + 4,3 (normalno 17,0 ± 1,96) i 535,2 ± 13,4 (normalno 318,0 ± 61, respektivno). 47).
Razina euglobulina u serumu porasla je na 972,7 ± 77,1 (s normom 224,3 ± 88,65), komplementacija seruma - do 275,5 ± 35,5 jedinica (s normom od 179,2 ± 12,9). Značajnije promjene u imunitetu primijećene su kod pacijenata s inzulinskom rezistencijom.
Stanje periferne cirkulacije takođe ima značajan uticaj na proces regeneracije rana kod pacijenata sa šećernom bolešću.
To se uglavnom odnosi na bolesnike s kliničkim manifestacijama mikroangiopatije kod kojih, prema više istraživača, u početku dolazi do sužavanja, a zatim do tromboze i obliteracije mikrovaskulacije, što dovodi do degenerativnih promjena u tkivima.
Doista, kod dekompenziranog dijabetesa dolazi do povećanja funkcije hipofize - nadbubrežne kore. Kako se dijabetes nadoknađuje, izlučivanje 17 - CS i 17 - ACS smanjuje se. U ovom periodu poboljšava se regeneracija rana. Ostali uzroci (hipovitaminoza, hipoksija itd.) Usporavaju zarastanje rana.
Štaviše, svi napori liječnika u postoperativnom periodu trebali bi biti usmjereni na obnovu sustava homeostaze i normalizaciju procesa regeneracije rana kod pacijenta koji boluje od dijabetesa.
Zbog činjenice da učestalost gnojenja rana neprestano raste i broj pacijenata sa šećernom bolešću raste, pitanje predviđanja tijeka procesa rane je vrlo relevantno. Poznato je da postojeće metode praćenja toka cjelokupnog procesa zarastanja rana nisu uvijek informativne i tačne.
Mi smo prvi koji su u tu svrhu predložili upotrebu metode za utvrđivanje regionalnog protoka krvi. U pred- i postoperativnim periodima, regionalni protok rane laparotomije određen je klirenjem vodonika.
Kao rezultat studija, pokazalo se da regionalni protok krvi kod zdravih pojedinaca (15 osoba) na prednjem trbušnom zidu iznosi (83,58 + 5,21) ml / min / 100 g tkiva.
Da bi se utvrdila kritična vrijednost regionalnog protoka krvi, pregledano je 5 pacijenata s gnojnim postoperativnim ranama.
Prije otvaranja apscesa dotok krvi u području gnojne rane i oko nje (na udaljenosti od 5-6 cm) smanjen je za gotovo 4 puta i iznosio je (21,96 + 1,05) ml / min / 100 g tkiva.
Utvrđeno je da regionalni indeksi protoka krvi ovise o težini hirurške povrede i prirodi upalnog procesa u mekim tkivima „prednjeg trbušnog zida“ i organa trbušne šupljine.
Ova razina regionalnog protoka krvi smatra se kritičnom, ispod koje se gotovo uvijek opažaju komplikacije procesa zarastanja rana.
Naši rezultati omogućuju nam ne samo da prosudimo tijek zarastanja postoperativne rane, već i da predvidimo ishod procesa rane kada nema kliničkih manifestacija njegovih komplikacija. Navedena metoda istraživanja vrlo je informativna i manje traumatična.

 Svakodnevno pregledajte noge da biste otkrili bilo kakve povrede.
Svakodnevno pregledajte noge da biste otkrili bilo kakve povrede. Fotografija neiscjeljujuće rane kod dijabetesa
Fotografija neiscjeljujuće rane kod dijabetesa