Sredstva za liječenje klasifikacije dijabetesa
Danas postoje lijekovi za snižavanje šećera za oralnu upotrebu koji pomažu osobi koja boluje od dijabetesa da izbjegne ubrizgavanje inzulina čak i kada ima prekomjernu težinu. Ljekarne nude ogroman izbor lijekova koji pomažu pacijentu da održi potrebnu razinu glikemije. Korisnicima koji koriste inzulin koji se proizvodi u nedovoljnim količinama korisno je upoznati svojstva i učinke lijekova koji se uzimaju. To će pomoći njihovoj svjesnoj borbi protiv bolesti.
Lijekovi za snižavanje šećera u krvi
Godine 2016., prema statističkim podacima Svjetske zdravstvene organizacije osoba s dijabetesom među odraslim stanovništvom planete, bilo je 8,5%. Nije slučajno što su se svjetski naučnici udružili kako bi stvorili efikasne lijekove protiv ove bolesti. Lijekovi stvoreni na bazi hemikalija koje mogu aktivirati lučenje inzulina pomoću gušterače, usporiti proizvodnju glukoze u jetri ili aktivirati upotrebu šećera u ljudskim tkivima nazivaju se lijekovi za snižavanje šećera.
Klasifikacija lijekova
Da bismo razumjeli veliki broj antidijabetičkih lijekova koje nudi farmakologija, uporedna tablica glavnih klasa hipoglikemijskih lijekova pomoći će:
Trgovački nazivi za lijekove
Koriste se za dijabetes melitus tipa 1 i 2, kompatibilni su u kombinaciji s dozama inzulina ili lijekova za snižavanje šećera drugih klasa, neki se izlučuju u crijevima, imaju učinak snižavanja šećera i do 2%, lijekovi treće generacije brzo dosežu vrhunac izlučivanja inzulina
Oni izazivaju osjećaj gladi, doprinose povećanju tjelesne težine, lijekovi druge generacije povećavaju rizik od infarkta miokarda kada se uzimaju, imaju nuspojave u obliku hipoglikemije
U roku od pola sata nakon uzimanja lijeka, oni izazivaju lučenje inzulina, ne doprinose povećanju koncentracije inzulina između obroka, ne izazivaju razvoj infarkta miokarda
Oni imaju kratko trajanje djelovanja, doprinose povećanju težine kod dijabetičara,
ne daju efekat dugotrajnom upotrebom, imaju hipoglikemijski efekat do 0,8%, imaju hipoglikemiju kao nuspojave
Ne provocirajte osjećaj gladi, aktivirajte razgradnju masti, razrijedite krv, imate učinak sagorijevanja šećera od 1,5-2%, smanjite kolesterol
Doprinosi stvaranju mliječne kiseline, što dovodi do trovanja organizma
Avandamet, Glucophage, Siofor, Metfogamma
Smanjena količina masnih kiselina u krvi, efikasno smanjuje otpornost na inzulin
Imaju hipoglikemijski efekat do 1,4%, povećavaju rizik od smrti od vaskularnih i srčanih bolesti i doprinose povećanju tjelesne težine pacijenta
Actos, Avandium, Pioglar, Roglit
Ne dovodi do razvoja hipoglikemije, smanjuje težinu pacijenta, smanjuje vaskularnu aterosklerozu
Imati hipoglikemijsku aktivnost do 0,8%
Ne ugrožavajte hipoglikemiju, nemojte uticati na tjelesnu težinu pacijenta i umjereni krvni pritisak
Imaju nisku hipoglikemijsku aktivnost (do 1%)
Onglisa, Galvus, Januvius
Sulfonilureje
Lijekovi za snižavanje šećera za dijabetes tipa 2, dobiveni od sulfamida, svojim djelovanjem stimulišu stanice pankreasa na proizvodnju inzulina, spadaju u skupinu sulfonilureje. Lijekovi na bazi sulfaida imaju antiinfektivni učinak, no pri njihovoj primjeni primjećuje se učinak snižavanja šećera. Ovo svojstvo postalo je razlogom kojim su naučnici razvili lijekove derivata sulfoniluree koji mogu smanjiti glikemiju. Može se razlikovati nekoliko generacija lijekova ove klase:
- 1. generacija - Tolbutamid, Acetohexamid, Chlorpropamid itd.,
- 2. generacija - Glibenklamid, Glisoksepid, Glipizid itd.,
- 3. generacija - Glimepirid.

Antidijabetički lijekovi nove generacije razlikuju se od prethodne dvije u različitim stupnjevima djelovanja glavnih tvari, što može značajno smanjiti dozu tableta i smanjiti vjerojatnost nepoželjnih terapijskih manifestacija. Mehanizam delovanja preparata sulfonilureje je sledeći:
- pojačavaju delovanje inzulina,
- povećati osjetljivu aktivnost tkivnih receptora na inzulin i njihov broj,
- povećati brzinu upotrebe glukoze u mišićima i jetri, inhibirajući njen izlaz,
- aktiviraju apsorpciju, oksidaciju glukoze u masnom tkivu,
- suzbijaju alfa ćelije - antagoniste inzulina,
- doprinose povećanju plazme mikroelemenata u tragovima.
Dugo se ne preporučuje upotreba tableta klase sulfonilureje koja smanjuje šećer zbog mogućnosti razvoja pacijentove rezistencije na lijek, što smanjuje terapeutski učinak. Međutim, kod dijabetesa tipa 1, ovaj će pristup poboljšati tijek bolesti i dovesti do sposobnosti smanjenja dnevnih potreba tijela za inzulinom.
Lijekovi za snižavanje šećera propisuju se ako:
- pacijent ima povećanu ili normalnu tjelesnu težinu,
- ne možete se sami riješiti bolesti dijetom,
- bolest traje manje od 15 godina.
Kontraindikacije za upotrebu lekova:
- anemija
- trudnoća
- patologija bubrega i jetre,
- zarazne bolesti
- preosjetljivost na komponente sadržane u lijeku.
Neželjeni efekti koji se javljaju kod uzimanja ove vrste tableta za snižavanje šećera:
- rizik od hipoglikemije,
- disbioza,
- hiponatremija,
- kolestatski hepatitis,
- glavobolja
- osip
- kršenje krvi.
Lijekovi kratkog djelovanja koji mogu brzo povećati lučenje inzulina kroz funkcioniranje gušterače, čime učinkovito kontroliraju šećer u krvi nakon jela, spadaju u klasu gline. Ukoliko se hiperglikemija manifestuje na prazan stomak, upotreba gline je neprimjerena, jer je neće moći zaustaviti. Ovi lijekovi za snižavanje šećera propisuju se pacijentu ako se koncentracija glukoze u njegovoj krvi ne može normalizovati samo uz fizičku aktivnost i dijetu.
Lijekove ove klase treba uzimati prije obroka kako bi se spriječio nagli porast glikemije tokom probave hrane. I iako se lijekovi koji se odnose na glinide moraju se uzimati često, oni učinkovito potiču lučenje inzulina u tijelu. Kontraindikacije za upotrebu ovih sredstava uključuju:
- prva vrsta dijabetesa
- hronična bolest bubrega
- trudnoća i dojenje
- teška kršenja u radu jetre,
- preosjetljivost na komponente lijeka,
- starost pacijenta je do 15 godina i više od 75 godina.
Uz terapiju glinidom, postoji šansa da se razvije hipoglikemija. Poznati su slučajevi oštećenja vida kod pacijenta sa fluktuacijama glukoze u krvi tijekom duže upotrebe ovih tableta za snižavanje šećera. Neželjeni efekti u lečenju glinida uključuju:
- osjećaj mučnine i povraćanja,
- osip na koži, kao manifestacija alergije,
- proliv
- bolovi u zglobovima.

Meglitinidi
Lijekovi meglitinidne skupine pripadaju klasi glina i predstavljeni su preparatima tableta repaglinid (Novonorm) i nateglinid (Starlix). Mehanizam djelovanja ovih tableta zasnovan je na njihovom djelovanju na posebne receptore koji otvaraju kalcijeve kanale u membrani beta ćelija, pri čemu priliv kalcijuma inicira pojačanu sekreciju inzulina. To dovodi do smanjenja glikemije nakon jela. Vjerojatnost nastanka hipoglikemije između dva obroka je smanjena.
Upotreba Novonorm ili Starlix tableta za liječenje dijabetesa doprinosi snažnijoj proizvodnji inzulina nego kad pacijent uzima tablete za snižavanje šećera derivata sulfonilureje. Početak delovanja Novonorma događa se za 10 minuta, što sprečava apsorpciju glukoze u višku nakon pacijentovog obroka. Starlixova aktivnost se brzo gubi i razina inzulina postaje ista nakon 3 sata. Pogodnost upotrebe ovih lijekova je u tome što ih nije potrebno uzimati bez jela.
Hipoglikemijski preparati biguanida su derivati guanidina. Oni, za razliku od sulfonilureje i glinida, ne izazivaju otpuštanje inzulina zbog prenapučenosti gušterače. Biguanidi mogu usporiti stvaranje glukoze u jetri, pojačati proces upotrebe šećera u tjelesnim tkivima, što smanjuje otpornost na inzulin. Ova grupa lijekova za snižavanje šećera utječe na metabolizam ugljikohidrata tako što usporava apsorpciju glukoze u ljudskim crijevima.
Metformin pripada klasi biguanida. Doktorica propisuje tablete za snižavanje šećera ove klase pacijentima koji imaju komplikacije kod dijabetesa i potrebu za gubitkom kilograma. U tom se slučaju doza metformina postepeno povećava odabirom do željenog rezultata. Pacijentima sa dijabetesom tipa 1 propisuje se metformin zajedno s potrebnom dozom inzulina. Ovaj lijek je zabranjen za upotrebu sa:
- kardiovaskularne bolesti
- mlađi od 15 godina
- konzumiranje alkohola
- bolesti bubrega i jetre
- trudnoća i dojenje,
- hipovitaminoza B,
- respiratorni zastoj
- akutne zarazne bolesti.
Među kontraindikacijama ovog hipoglikemijskog sredstva su:
- probavni poremećaji
- mučnina
- anemija
- acidoza
- trovanje mliječnom kiselinom,
- s predoziranjem - hipoglikemija.
Pripravci Glitazone
Sledeća klasa hipoglikemijskih agenasa je glitazon. Njihova hemijska struktura temelji se na tiazolidinskom prstenu, zbog čega ih zovu i tiazolidindioni. Od 1997. godine, kao antidijabetička sredstva iz ove klase, tablete se koriste za smanjenje pioglitazona i rosiglitazona u šećeru u krvi. Njihov mehanizam djelovanja isti je kao i kod biguanida, odnosno zasniva se na povećanju osjetljivosti perifernih tkiva i jetre na inzulin i smanjenju sinteze lipida u stanicama. Glitazoni u većoj mjeri snižavaju otpornost na inzulin tkiva nego metformin.
Ženama koje uzimaju glitazone preporučuje se povećavanje kontracepcije, jer ovi lijekovi potiču pojavu ovulacije već u početnoj fazi menopauze. Maksimalna koncentracija aktivnih tvari ovih lijekova u tijelu pacijenta uočena je 2 sata nakon oralne primjene. Neželjeni efekti ovog leka su:
- hipoglikemija,
- rizik od loma cevastih kostiju,
- zatajenje jetre
- hepatitis
- zadržavanje tečnosti u tijelu,
- zatajenje srca
- anemija
Glitazon nije dozvoljen za:
- bolesti jetre
- oteklina bilo kojeg porijekla,
- trudnoća i dojenje
- Dijabetes tipa 1.
Incretinomimetici
Druga klasa novih lekova za snižavanje šećera su incretinomimetici. Njihov mehanizam djelovanja temelji se na blokiranju funkcioniranja enzima koji razgrađuju biološki aktivne tvari inkretina, koji doprinose proizvodnji inzulina od strane gušterače. Kao rezultat toga, produžuje se lučenje hormona izlučivanja, proizvodnja glukoze u jetri smanjuje se, a pražnjenje želuca se usporava.
Postoje 2 grupe inkretinskih mimetika: glukagonski polipeptid - 1 receptorski agonisti (GLP-1 agonisti) i inhibitori dipeptidil peptidaze 4. GLP-1 agonisti uključuju sredstva kao exenatid, liraglutid. Ovi lekovi su pogodni za pacijente koji su pretili, jer njihovo lečenje ne utiče na telesnu težinu pacijenta. Uz monoterapiju ovim hipoglikemijskim tabletama postoji mali rizik od hipoglikemije.
Upotreba inkretinomimetika je zabranjena za hronične bolesti creva, bubrega i trudnice. Među neželjenim efektima tableta su zapaženi:
- bolovi u stomaku
- proliv
- mučnina
- osip na koži
- glavobolje
- nazalna kongestija.

DPP inhibitori 4
Inhibitori hipeglikemije dipeptidil peptidaza 4 spadaju u klasu inkretinskih mimetika. Predstavljaju ih vildagliptin, sitagliptin, saksagliptin. Njihova vrijedna kvaliteta je poboljšanje glikemije zbog obnove pacijenta normalne funkcije pankreasa. Kontraindikacije i nuspojave tih lijekova iste su kao kod inkreinomimeticija.
Kombinovani lijekovi
Liječnici pribjegavaju imenovanju kombiniranih hipoglikemijskih sredstava ako monoterapija dijabetesa ne dovede željeni učinak. Jedan lijek se ponekad ne može nositi s nekoliko pacijentovih zdravstvenih problema koji prate ovu bolest. U ovom slučaju, jedno kombinirano hipoglikemijsko sredstvo zamjenjuje nekoliko lijekova za snižavanje razine glukoze u krvi pacijenta. U tom se slučaju rizik od nuspojava značajno smanjuje. Liječnici smatraju da su kombinacija tiazolidindiona i metformina u tabletama za snižavanje šećera najefikasnija.
Druga najefikasnija je kombinacija sulfonilureje i bigvanida. Primjer takve kombinacije su Glibomet tablete. Propisan je kad monoterapija jedne od komponenti (bigvanid ili sulfonilureja) nije donijela odgovarajući rezultat. Ovaj lijek je kontraindiciran djeci i trudnicama, osobama sa oštećenom funkcijom bubrega i jetre. Hipoglikemijski učinak javlja se 1,5 sat nakon uzimanja lijeka i traje do 12 sati. Uzimanje ovog lijeka ne utječe na težinu pacijenta.
Sredstva i pripravci za snižavanje šećera
Za liječenje zglobova naši čitaoci su uspješno koristili DiabeNot. Uvidjevši popularnost ovog proizvoda, odlučili smo ga ponuditi vašoj pažnji.
Antidijabetičke tablete su lijekovi koji smanjuju šećer. Propisani su onim pacijentima čije tijelo samostalno proizvodi inzulin kako bi kontroliralo razinu šećera u krvi. Takvi lijekovi za snižavanje šećera koriste se za dijabetes u kombinaciji s posebnom dijetnom hranom i različitim fizičkim aktivnostima (ali ne prevelikim). Prije nego što počnete sa vježbanjem, morate se posavjetovati s endokrinologom i, naravno, nutricionisticom. Samo će oni moći da sugerišu potrebne medicinske komplekse.

Osoba sa dijabetesom tipa 2 ima dva problema koja mogu povećati razinu šećera:
- Proizvodnja male količine inzulina, tako da glukoza ne ulazi u ćelije. Ovakav problem danas je najčešći.
- Ćelijska rezistencija na inzulin. Ne percipiraju glukozu. Taj se problem javlja, ali nije tako uobičajen kao prvi.
Ako se ovaj proces ne kontrolira, tada se može razviti stanično oštećenje, što je nesigurno. Osoba mora raditi redovne injekcije inzulina. Ako to ne pomogne, onda je potrebno liječiti kombiniranjem tableta koje smanjuju inzulin i šećer ili ih uzimati kao zasebnu terapiju.
Klasifikacija antidijabetičkih tableta
 Oralni lekovi za snižavanje šećera mogu se podeliti u nekoliko vrsta. Svaka od predstavljenih vrsta ima svoj princip djelovanja na ljudske organe:
Oralni lekovi za snižavanje šećera mogu se podeliti u nekoliko vrsta. Svaka od predstavljenih vrsta ima svoj princip djelovanja na ljudske organe:
- Lijek je sulfinil urea. Ove hipoglikemijske tablete stimuliraju gušteraču na proizvodnju više inzulina. Lijekovi prve generacije sada se praktično ne koriste, jer nisu imali snage i njihovo trajanje je bilo kratko. Sada koriste maninil, minidiab, amaril. Ove tablete mogu sniziti sadržaj šećera za nekoliko posto, što je vrlo značajno u položaju pacijenta.
- Biguanides.Ove tablete za dijabetes dobili su sposobnost poboljšanja sposobnosti inzulina za prebacivanje glukoze u ćelije. Blokiraju izlučivanje šećera pomoću jetre. Postoje kontraindikacije za upotrebu biguanida. Ne mogu se propisati ljudima koji imaju bolest srca ili bubrega.
- Tiazolidindioni. Razmatrani oralni hipoglikemijski lijekovi mogu povećati učinak inzulina u mišićnom tkivu. Djelovanje lijekova počinje 7 dana nakon prve doze. Potrebno je kontrolirati jetru prilikom upotrebe ovih lijekova.
- Inhibitori alfa glukozidaze. Blokiraju one čestice koje omogućuju apsorpciju škroba i dobro doprinose usporavanju rasta šećera. Nuspojave uključuju dijareju i nadimanje. Treba naglasiti da možda nema nuspojava. Sve pojedinačno.
- Starlix tablete i novonorm. Stimulirajte gušteraču, uslijed čega se oslobađa velika količina inzulina. Sve zavisi od toga koliko glukoze ima u krvi.
- Postoje lijekovi koji mogu jetri signalizirati veliku količinu šećera, pojačati lučenje inzulina. Kontroliraju porast razine šećera, ali ne utječu na težinu pacijenta. Mogu se uzimati samostalno ili u kombinaciji s drugim lijekovima.
- Kombinovani tretman. Postoje lijekovi koji u jednoj ljusci sadrže nekoliko lijekova. Međutim, ova vrsta terapije uvijek je dozvoljena strogo nakon prolaska niza testova pacijentima, koje zauzvrat propisuje isključivo lekar.
 Uporedo s postojećim lijekovima pojavila se i nova vrsta lijekova koji djeluju na hormone probavnog trakta (inreatine). Odgovaraju na unos hrane i sposobni su povećati nivo inzulina, odnosno doprinose sljedećim procesima:
Uporedo s postojećim lijekovima pojavila se i nova vrsta lijekova koji djeluju na hormone probavnog trakta (inreatine). Odgovaraju na unos hrane i sposobni su povećati nivo inzulina, odnosno doprinose sljedećim procesima:
- Značajno povećavaju sadržaj inzulina i usporavaju proizvodnju glukagona od strane gušterače.
- Značajno povećavaju razinu inzulina i na taj način pomažu u iskorištavanju glukoze u perifernim tkivima.
- Glukoza u jetri kontrolirana je kombinacijom visokog inzulina i niskog glukagona.
Uzimanje lijekova ove vrste mobilizira sve rezerve u tijelu i djeluje ne samo za vrijeme obroka, već i nakon konzumiranja hrane, a to je prilično važan aspekt u liječenju dijabetesa.
Različite vrste tableta nove generacije mogu ne samo sniziti razinu šećera, već i spriječiti nastanak dijabetes melitusa i različitih komplikacija njegovog razvoja (koje uzrokuje). Vrlo dobro, pomaže u pridržavanju pravila zdravog i racionalnog načina života: pravilna prehrana, prihvatljive fizičke vježbe.
Predispozicija i simptomi
Većina svih ljudi je u riziku od dijabetesa 2:
- vođenje pasivnog načina života,
- pretilo i prejesti,
- koje su genetski predisponirane taloženju masnih rezervi prema visceralnom tipu (trbušna pretilost) - višak masti se taloži u gornjem dijelu tijela i u trbuhu, a lik postaje poput jabuke.
Dugotrajna dehidracija i česte zarazne bolesti također doprinose razvoju dijabetesa tipa 2.
Dodatni simptomi, pored prekomerne težine (20% od norme), su:
- visok krvni pritisak
- bolna ovisnost o ugljenim hidratima iz hrane,
- proganjani napadi prejedanja,
- učestalo mokrenje
- neodoljiva žeđ
- slabost
- stalni osjećaj umora.
U uznapredovalom obliku dijabetesa tipa 2, pacijenti sa prekomjernom težinom počinju neprimjetno gubiti kilograme.
Prema statističkim podacima, više od 80% ljudi s dijabetesom tipa 2 su starije osobe.
Dijagnostika
Dijabetes melitus u potpunosti opravdava njegovo "slatko" ime. U stara vremena liječnici su ovaj faktor koristili kao dijagnozu - tanjir sa dijabetičkim mokraćom privlačio je ose i pčele. Savremena dijagnostika zasniva se na istoj definiciji nivoa šećera:
- krvni test za prazan stomak pokazuje nivo glukoze u krvotoku,
- analiza mokraće daje sliku razine ketonskih tijela i šećera.
Obavlja se dodatni test tolerancije na glukozu (GTT) - 3 dana prije analize iz prehrane se isključuju proizvodi s visokim udjelom ugljika, zatim se nakon 8 sati posta, pije otopina od 250 g vode i 75 g posebne bezvodne glukoze. Neposredno prije i nakon 2 sata uzima se venska krv radi utvrđivanja kršenja metabolizma ugljikohidrata.
Liječenje Biguanidom
Lijekovi ove grupe, posebno biguanidi, ne dopuštaju oslobađanje glukoze iz jetre, istovremeno osiguravajući bolju probavljivost i transport šećera na staničnoj razini i u mekim tkivima ljudskog tijela.
Dijabetes melitus postao je vrsta dodatnog faktora prirodne selekcije - lijeni umiru, a disciplinirano i marljivo žive sretno ikad. Ali u liječenju dijabetesa tipa 2 kod starijih pacijenata liječnici se suočavaju ne samo sa socijalnim problemima: slabim socioekonomskim statusom i, često, usamljenim životom, već i sa kombiniranim kroničnim patologijama.
Osim toga, stariji i stariji pacijenti u pravilu nisu uključeni u klinička ispitivanja, a režimi liječenja razvijaju se ne uzimajući u obzir karakteristike tih dobnih skupina.
Taktika liječenja dijabetesa 2 trebala bi biti agresivna, kombinirana i trebala bi imati za cilj smanjivanje nedovoljnog biološkog odgovora tjelesnih stanica na inzulin te vraćanje funkcije p-stanica pankreasa. Terapija dijabetesa 2 je sljedeća:
- prvi nivo je dijetalna hrana,
- druga razina je metforminska dijeta (Siofor),
- treća razina je dijetalni lijek s metforminskom vježbenom terapijom,
- četvrti nivo - terapija za vežbanje dijeta složeno lečenje lekovima.
Visoka glukoza u krvi može dovesti do ozbiljnih komplikacija:
- hronične vaginalne infekcije kod žena i impotencija kod muškaraca,
- srčani udar, moždani udar, glikemijska koma,
- gangrena praćena amputacijom donjeg udova,
- dijabetička neuropatija
- sljepoća
- duboko fatalno zatajenje bubrega.
Ako pronađete simptome dijabetesa, odmah se obratite stručnjaku.
Strateški cilj liječenja je postizanje normalnog šećera u krvi, koji je 4,6 mmol / l, za zaustavljanje skoka šećera i sprečavanje komplikacija.
Moderni program liječenja sastoji se od četiri glavne točke:
- Uravnotežena prehrana.
- Uravnotežena prehrana i aktivni fizički odgoj.
- Tjelesna edukacija su lijekovi za dijabetes koji povećavaju osjetljivost tijela na inzulin.
- Dijetalni inzulinski lijekovi za dijabetes (u rijetkim slučajevima liječenje se odvija bez takvih lijekova).
Najčešće liječenje dijabetesa tipa 2 započinje monoterapijom. To je obično dijeta ili lagani lijek.
Dodatne metode liječenja bit će propisane samo kada elementarne ne daju odgovarajući terapeutski učinak. Glavni problem je što jedan lijek obično ne može riješiti sve probleme, pa su liječnici primorani da propisuju kombinirani tretman s nekoliko lijekova.
Međutim, moderni naučnici uspjeli su razviti lijekove koji mogu zamijeniti nekoliko efikasnih lijekova odjednom. Kombinirani hipoglikemijski agensi obično su mnogo sigurniji od svojih pojedinačnih primjeraka, jer ne dovode do stvaranja nuspojava.
Jedan od najpopularnijih kombiniranih lijekova smatra se "Glibomet". Propisuje se ako liječenje gore opisanim lijekovima nije bilo uspješno. Ovakvi lijekovi se obično ne propisuju pacijentima koji imaju dijabetes tipa 1, kao i djeci i onima koji imaju zatajenje bubrega i jetre. Takođe se ovi lekovi ne mogu koristiti tokom trudnoće i dojenja.
Ni u kojem slučaju se ne bavite liječenjem, ne prilagođavajte doziranje i ne prelazite na druge lijekove. Pouzdajte se u iskusnog stručnjaka i vaše će se stanje poboljšati.
- Slična hipoglikemijska sredstva kod dijabetesa pomažu aktivnijoj proizvodnji i dostavljanju inzulina u krv.
- Takođe, ovaj lijek povećava osjetljivost organskih tkiva, što vam omogućava da dobijete potrebnu dozu inzulina.
- Sulfanilamidi povećavaju količinu inzulinskih receptora na stanicama.
- Lijekovi za snižavanje šećera pomažu pri razgradnji i smanjenju stvaranja glukoze u jetri.
Dugo vremena dijabetičari su koristili lijekove prve generacije. Kako bi nadoknadili dnevnu potrebu za lijekom, pacijenti su morali uzimati od 0,5 do 2 grama sulfonamida, što je prilično velika doza. Danas su razvijene lijekove druge generacije koji su mnogo efikasniji.
Njihova doza je mnogo manja, što dovodi do manjih nuspojava.
U pravilu takvi lijekovi imaju utjecaj na tijelo 6-12 sati. Uzimaju se po 0,5 tableta prije ili nakon obroka dva puta dnevno.
U nekim slučajevima ljekar propisuje uzimanje lijeka tri puta dnevno kako bi se postiglo postepeno smanjenje glukoze u krvi.
Osim što snižavaju šećer u krvi, takvi lijekovi blagotvorno djeluju na krvne žile, poboljšavaju protok krvi i sprječavaju oštećenja malih žila. Uključujući tablete za smanjenje šećera druge generacije, brzo se eliminiraju iz tijela i ne vrše pritisak na bubrege, štiteći unutrašnje organe od razvoja komplikacija zbog dijabetesa tipa 2.
U međuvremenu, hipoglikemijska sredstva kao sulfanilamidi imaju svoje nedostatke:
- Ovaj lijek možda nije pogodan za sve pacijente.
- Oni se trude da ga ne prepisuju starijim osobama, koje polako uklanjaju lijekove iz tijela. Inače, lijek se može nakupljati u tijelu, što često dovodi do hipoglikemijskog stanja i kome.
- Sulfanilamidi mogu postati ovisni nakon nekog vremena zbog činjenice da pet godina nakon upotrebe lijeka smanjuje se osjetljivost tkivnih receptora na njihovo djelovanje. Kao rezultat, receptori gube svoju efikasnost.
Uključujući negativne karakteristike lijeka je činjenica da sulfonamidi dramatično smanjuju razinu glukoze u krvi što može dovesti do hipoglikemijske reakcije. Teški oblik hipoglikemije uzrokovan je lijekovima hlorpropamidnih i glibenklamidnih skupina. Iz tog razloga se mora strogo poštovati doziranje koje propiše liječnik, a ne samoliječenje.
Važno je zapamtiti da glikemija može dovesti do učestalog gladovanja, upotrebe alkoholnih pića, intenzivne fizičke aktivnosti i aspirina. Stoga, prije nego što počnete koristiti lijek, morate se posavjetovati sa svojim liječnikom o postojanju kontraindikacija.
Slični lijekovi za snižavanje šećera imaju drugačiji učinak na tijelo, zbog čega šećer brže apsorbira mišićno tkivo. Izloženost biguanidima povezana je s učinkom na ćelijske receptore, što poboljšava proizvodnju inzulina i pomaže normalizaciji šećera u krvi.
Tablete za dijabetes tipa 2 propisane su za održavanje koncentracije šećera u krvi unutar fizioloških granica. Stroga kompenzacija metabolizma ugljikohidrata omogućava vam da usporite smanjenje mase beta ćelija gušterače i smanjite vjerojatnost komplikacija.
Američki fakultet za endokrinologiju i Američko udruženje za kliničku endokrinologiju postavili su cilj glikovani hemoglobin od 6,5% ili manje. Glikemija na glavi ne bi trebala biti veća od 5,5 mmol / L, a dva sata nakon jela, 7,8 mmol / L.
Biguanidi za snižavanje šećera u krvi
Jedini lijek biguanida odobren za upotrebu u različitim zemljama je Metmorfin (Glucofage). Svojstvo lijeka za snižavanje šećera povezano je s inhibicijom glukoneogeneze i glikogenolize u jetri zbog čega se smanjuje proizvodnja glukoze.
Metmorfin smanjuje otpornost na inzulin u ćelijama jetre i perifernim tkivima (masnoj masi i mišićima). Taj se efekat postiže pojačavanjem djelovanja inzulina.
Alat uzrokuje porast broja hormonskih receptora u stanicama tkiva i povećava njihovu osjetljivost.
Terapija inzulinom
Mehanizam djelovanja ove kategorije lijekova je za stimuliranje proizvodnje hormona u žlijezdama. Učinkovitost lijeka direktno je povezana s koncentracijom šećera. Što je veći, to će se proizvesti više hormona.
Glavni predstavnici ove grupe su NovoNorm i Starlix, koji se odnose na tablete posljednje generacije, a odlikuje ih kratak efekat. Lijek morate uzeti nekoliko minuta prije jela.
U pravilu se u velikoj većini slučajeva ovi lijekovi preporučuju kao dio složenog liječenja. Oni imaju manje nuspojave poput bolova u trbuhu, proliva, alergijskih reakcija.
Karakteristike upotrebe i doziranja lijekova:
- Doziranje NovoNorma uvijek se bira pojedinačno. Obično se propisuje da se uzima 3 do 4 puta dnevno, neposredno prije obroka. Lijek djeluje nesmetano, tako da je vjerovatnoća za nagli pad glukoze svedena na nulu.
- Maksimalna koncentracija aktivne tvari Starlixa uočena je u krvi 1 sat nakon uzimanja tableta. U ovo vrijeme se bilježi marginalni učinak lijeka koji traje do osam sati.
Uz dijabetes 2, posebno kod starijih bolesnika, ne odustajte od ubrizgavanja inzulina. Uravnotežena terapija inzulinom ne samo da će pomoći u postizanju brže kompenzacije metabolizma ugljikohidrata, već će i periodično dati jetru i gušteraču na odmor.
Pacijentima sa dijabetesom tipa 2 potrebno je dati injekcije inzulina tokom zaraznih bolesti da dijabetes tipa 2 ne pređe u dijabetes 1.
Kao što smo već napomenuli, pravilno odabran tretman značajno smanjuje rizik od razvoja komplikacija drugih bolesti protiv dijabetesa. Stoga vaš izbornik načina rada i napajanja treba u potpunosti biti u skladu sa svim normama i pravilima.
Efikasan program prehrane za dijabetes tipa 2:
- barem 5-6 puta dnevno jesti hranu u malim obrocima i pokušajte osigurati da svaki sljedeći obrok bude nešto manji od prethodnog. To će započeti prirodne procese raspada masnog tkiva i kao rezultat toga će višak kilograma nestati,
- onima sa ozbiljnom pretilošću savjetuje se da sjede na niskokaloričnoj dijeti i ne primaju više od 1800 kcal,
- što je više moguće ograničiti potrošnju brzih i lako probavljivih ugljikohidrata (med, slatko voće i šećer),
- povećati potrošnju grubih vlakana. Poželjno je maksimalno - od 20 do 40 g dnevno,
- izuzeti zasićene masti iz prehrane, konzumirajte mononezasićene masti,
- bjelančevina u dnevnoj prehrani trebala bi biti najmanje 0,8 g / kg težine (ako postoji patologija bubrega, ta se količina mora dodatno smanjiti),
- ograničite unos soli (do 3 g dnevno). To će pomoći da se izbjegne rizik od razvoja nefropatije i hipertenzije,
- prehranu obogatite proizvodima koji sadrže veliki broj minerala i elemenata u tragovima, a zimi i proljeće koristite multivitamine.
Uz dijetalnu terapiju, pacijentima se propisuje ista vrsta tjelesne aktivnosti - šetnje na svježem zraku, šetnja, plivanje, lagano trčanje, vožnja biciklom itd.
Osim što poboljšava stanje dijabetesa i njegov tijek, tjelesna aktivnost doprinosi pozitivnoj dinamici bolesti poput kardiovaskularnog, krvnog pritiska, poboljšanju metabolizma, ateroskleroze.
Imajte na umu da se ne samo tijekom vježbi tjelesnog odgoja događaju pozitivne promjene - još nekoliko sati nakon vježbanja vaše će se dobrobit poboljšati i stabilizirati - razina šećera u krvi može se značajno smanjiti ako je razina glikemije manja od 14 mmol / l.
Ako je ova razina veća od naznačene, tada je fizički stres kontraindiciran, jer pacijent prima suprotno očekivanom rezultatu - pojačava se ketogeneza i povećava količina šećera.
U slučaju da je nivo glikemije 5,0 mmol / l, također se ne biste trebali baviti fizičkim odgojem.
Oni koji svoje pokazatelje mogu koristiti za vođenje aktivnog načina života, trebaju mjeriti šećer u krvi i krvni tlak prije, za vrijeme i nakon nastave.
Dijagnoza dijabetesa tipa 2
Kako bi spriječili nastanak i razvoj ove vrste dijabetesa, ljekari preporučuju skrining test svima onima koji:
- stariji od 40 godina, kada se poveća rizik od pojave dijabetesa tipa 2,
- sa sjedilačkim načinom života,
- one trudnice koje su rodile dijete teže od 4 kg,
- pati od arterijske hipertenzije,
- kardiovaskularne bolesti
- ima glikemiju na testu.
Unatoč činjenici da suvremeno farmaceutsko tržište nudi pacijentima sa šećernom bolešću tipa 2 puno lijekova za snižavanje šećera, oni rijetko pomažu u postizanju dugoročnih vrijednosti glikemije. Terapija inzulinom pomaže u održavanju razine šećera u dužem periodu.
U pravilu se terapija propisuje ako ishranom ne postignu željene rezultate liječenja.
Inzulinska rezistencija i metode njenog liječenja
Jedna od manifestacija šećerne bolesti tipa 2 je otpornost na inzulin - gubitak osjetljivosti ćelija i tjelesnih tkiva na inzulin.
- povećati gojaznost,
- pogoršanje profila holesterola i stvaranje holesterolnih plakova na zidovima krvnih žila,
- da povećate rizik od nastanka krvnih ugrušaka,
- sužavanje lumena arterije.
Ako pacijent očituje inzulinsku rezistenciju, obavezno se pridržavati dijeta s niskim udjelom ugljikohidrata, što će dovesti do poboljšanja dobrobiti nakon 5-6 tjedana, a testovi bi trebali pokazati da je razina dobrog kolesterola porasla, a lošeg opala, količina triglicerida također je opala, što ne pokazuje rizik od ateroskleroze.
U ovom ćete članku naučiti detaljne informacije o dijabetes melitusu tipa 2, naime, uzrocima ove bolesti, metodama i učinkovitosti liječenja http://pro-diabet.com/tipy-diabeta/diabet-2-tipa/saxarnyj-diabet- 2-tipa.html
Metode kategorički uspostavljenog liječenja otpornosti na inzulin ne postoje, ali ako slijedite dijetu, redoviti fizički napor, možete vratiti stanje tijela u normalu. Često se koristi i terapija lijekovima.
Danas farmaceutski proizvodi mogu ponuditi efikasne lijekove za poticanje proizvodnje inzulina.
Stimulans izlučivanja inzulina
Za efikasnije liječenje dijabetesa tipa 2, praćeno umjerenim ili laganim porastom glukoze na testu, često se koriste različiti stimulansi izlučivanja inzulina dugog i kratkog djelovanja. Ponekad se takvi lijekovi primjenjuju kod akutnih bolesti koje se javljaju na pozadini dijabetesa i na početnim razinama dijabetesa.
Sve lijekove treba propisati liječnici na temelju karakteristika tijeka bolesti i postojanja povijesti komplikacija. Prilikom propisivanja određenih lijekova može se povećati učestalost mjerenja razine glukoze u krvi.
Glavni lijekovi za liječenje dijabetesa tipa 2:
- Derivati sulfonilureje (glimepirid, glibenklamid, hlorpropamid, tolbutamid itd.). Danas su to vrlo široko korišteni lijekovi, ali sa dvostrukim svojstvom: stimulišu proizvodnju inzulina gušterača, ali i smanjuju njegovu otpornost na periferna tkiva. Svi derivati pacijenata pozitivno podnose, ali ponekad uzrokuju hipoglikemiju.
- Biguanidi ili metformin - povećavaju osjetljivost perifernog tkiva (jetre, mišića i masnog tkiva) na hormon. Zbog pozadine upotrebe metformina kod pacijenta, potreba za inzulinom opada i to dovodi do smanjenja tjelesne težine i poboljšanja metabolizma masti. Ali neki pacijenti prilikom uzimanja lijeka pate od želučanih i crijevnih poremećaja.
- Tiazolidinonski derivati povećavaju aktivnost receptora za inzulin i time smanjuju razinu glukoze i doprinose normalizaciji lipidnog profila.
- Inhibitori dipeptidylleptidiase povećavaju osjetljivost beta ćelija na glukozu, što poboljšava lučenje inzulina.
- Inkreti poboljšavaju funkciju beta ćelija i lučenje inzulina.
Liječnici često propisuju program kombiniranog liječenja bolesnicima sa šećernom bolešću tipa 2, propisuju dva lijeka (ponekad i više od dva), što izaziva manje komplikacija i daje dugoročnu pozitivnu dinamiku.
Razvoj terapije lijekovima u pravilu počinje monoterapijom - imenovanjem jednog lijeka i, ovisno o rezultatima tijeka liječenja, dodaju se drugi lijekovi.
Lijekovi nove generacije
Farmaceutska industrija ne miruje, svake godine se sintetišu novi lijekovi za borbu protiv dijabetesa tipa 2. U posljednje vrijeme pojavili su se takozvani inhibitori dipeptidil peptidaze, koji pomažu u pojačanju sinteze inzulina, ali istodobno se usmjeravaju prema količini šećera u krvi.
U bilo kojem zdravom tijelu, više od 75% hormona proizvodi se pod utjecajem specifičnih hormona, koji su kombinirani u klasi inkretena.
Takve tvari pokreću proces, koji pomaže oslobađanju glukoze iz jetre i stvaranju hormona ćelijama gušterače. Najnoviji lijekovi se mogu koristiti kao monoterapija i mogu se uključiti u kompleksni tretman.
Lijek se mora uzimati tokom obroka ili nakon njega. Pacijenti ih dobro podnose. Sjajni predstavnici ove grupe su takve tablete:
- Januvia je lijek sa obloženim tabletama. Tablete se uzimaju jednom dnevno, ne izazivaju porast tjelesne težine, pomažu u održavanju normalnog šećera na glasu, a također i nakon jela. Primijećeno je da lijek inhibira napredovanje patologije, smanjuje vjerojatnost komplikacija.
- Galvus je lijek koji potiče funkcionalnost gušterače. Preporučuje se kao monoterapeutski tretman, nadopunjuje wellness dijetu i optimalnu fizičku aktivnost. Može se propisati u kombinaciji.
Cijena tableta Januvius kreće se od 3000 rubalja, ovisno o proizvođaču i broju tableta u pakovanju, cijena može porasti. A na Galvusu je cijena 800-1600 rubalja.
diabetik.guru
U nekim slučajevima dijabetesa tipa 2, prehrana i redovita fizička aktivnost dovoljni su za optimalnu kontrolu razine glukoze u krvi. Ali velika većina treba lijekove za snižavanje šećera, uključujući inzulin, kako bi se nivo glukoze u krvi održao unutar ciljanih vrijednosti.
Imajte na umu da iako ovaj dio ukratko opisuje lijekove za snižavanje šećera, to nikako ne bi trebao biti vodič za djelovanje za vas. Da biste odabrali lijek koji vam je potreban, ove informacije apsolutno nisu dovoljne.
Samo vaš liječnik koji posjeduje sveobuhvatne informacije o svojstvima lijekova i njihovim nuspojavama, kao i o značajkama tijeka vašeg dijabetesa, može donijeti ispravnu odluku o propisivanju lijeka koji je pogodan za vas.
U ovom su odjeljku informacije o lijekovima koji se koriste samo za dijabetes tipa 2.
O preparatima s inzulinom raspravljat će se u posebnom odjeljku. Lijekovi za snižavanje šećera, koji se koriste samo za dijabetes tipa 2, podijeljeni su u 6 grupa. Lijek svake skupine primjenjuje specifičan terapijski cilj, kojim se uklanjaju određeni metabolički poremećaji karakteristični za dijabetes tipa 2. S tim u vezi, prvo se zaustavimo na karakteristikama dijabetesa tipa 2 kao metaboličke bolesti.
4.1. Značajke manifestacije dijabetesa tipa 2 koji određuju njegovo liječenje
Kod dijabetesa tipa 2, glavni poremećaj s kojim sve započinje je kršenje osjetljivosti tkiva ovisnog o inzulinu - jetra, masno tkivo i mišići. U ovom slučaju gušterača proizvodi inzulin čak i više nego što je normalno da bi prevladala inzulinsku neosjetljivost.
Ali ako je razina glukoze u krvi povišena (to je znak dijabetesa), to znači da inzulin još uvijek nije dovoljan da bi prevladao neosjetljivost na njega. Usput, inzulinsku neosjetljivost ljekari nazivaju jednom riječju "inzulinska rezistencija".
Kao rezultat toga, u vrijeme otkrivanja dijabetesa tipa 2, postoji i inzulinska rezistencija i nedovoljna proizvodnja inzulina (što, kao što je već naznačeno, može biti normalno ili čak premašiti normu).
Kad se proizvodnja inzulina ne smanji, ali još uvijek nije dovoljno za normalizaciju glukoze u krvi, to se naziva "relativni nedostatak inzulina".
1. Jetra počinje u većim količinama dostavljati glukozu krvi.
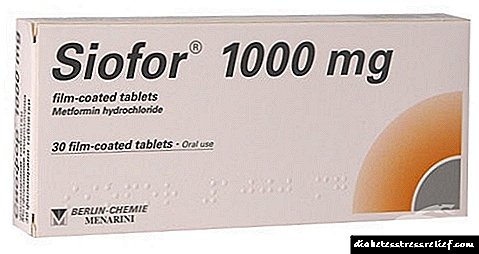
Najpopularnije i dugo dokazano pilule za gojaznost su lijekovi na bazi metformina - Siofor, Glucofage i drugi. Rana dijagnoza dijabetesa tipa 2, pridržavanje načela prehrane s malo ugljikohidrata i redovita uporaba metformina osiguravaju odbacivanje dodatnih lijekova i hormonskih injekcija.
Pored toga, Siofor savršeno snižava sistolički i dijastolički pritisak, a ne samo kod dijabetičara. Također, tablete s metforminom uspješno se nose s normalizacijom ženskog ciklusa, doprinose obnovi ženske reproduktivne funkcije.
Najpopularnije i najpovoljnije tablete s metforminom u zemljama ZND. Izrađuje ih Menarini-Berlin Chemie (Njemačka) i analog je Glucofage-u. Starijem osobama starijem od 65 godina i osobama koje rade s velikim fizičkim naporima preporučuje se imenovanje Siofora s oprezom - postoji visok rizik od razvoja laktacidoze.
Glucophage i Glucofage® Long
- Originalni i prvi lijek na bazi metformina (dimetilbigvanid). Njezin tvorac, pariški farmakolog Jean Stern, izvorno (1960. godine) je svoj lijek nazvao glukofag, u doslovnom prijevodu - glukozarom. Proizvodnja metformina zasniva se na galeginu, koji je vrsta ekstrakta francuskog ljiljana.
- Ekstrakt galeginice:
- smanjuje apsorpciju ugljikohidrata u probavnom traktu,
- smanjuje proizvodnju glukoze u jetri,
- povećava osjetljivost perifernih tkiva na inzulin,
- povećava iskorištavanje šećera od strane telesnih stanica.
Prema statističkim podacima, 25% dijabetičara metformin izaziva neželjene reakcije iz gastrointestinalnog trakta:
- mučnina
- ukus metala u ustima
- povraćanje, crevne kolike,
- nadutost
- proliv.
Samo polovina pacijenata može se nositi sa ovim stanjima. Stoga je stvorena tehnologija - GelShield difuzijski sustav (GelShield) koji nam je omogućio početak proizvodnje tableta s produljenim oslobađanjem bez nuspojava - Glucofage® Long.
Zahvaljujući „posebnom uređaju“, ove kapsule se mogu uzimati jednom dnevno, pružaju sporiju, ravnomerniju i dužu opskrbu metforminom, bez početnog povećanja koncentracije u plazmi u koraku.
Kontraindikacije
Kontraindikacije za uzimanje Siofora i glukofaga:
- trudnoća
- zatajenje bubrega i jetre,
- hipoksija respiratornog i / ili kardiovaskularnog sistema,
- srčani udar, angina pektoris, srčane aritmije,
- cerebrovaskularna nesreća,
- depresivni stresni uslovi,
- postoperativni period
- teške infekcije i povrede
- stanja nedostatka folna i gvožđa,
- alkoholizam.
Lijekovi nove generacije
Pozdrav, redovni čitaoci i gosti bloga! Tema liječenja šećerne bolesti vrlo je opsežna i nije ograničena na terapiju lijekovima, ali često je to veliki problem.
Danas ću govoriti o oralnim lijekovima koji snižavaju šećer u krvi, dobit ćete kompletnu klasifikaciju sa imenima najboljih tableta za dijabetes.
Ovaj je članak pregled, jer ne mogu detaljno govoriti o svemu na jednoj stranici. Stoga sam se odlučio na ovo: ukratko razgovaram o određenom lijeku i odmah dajem link na članak u kojem je sve detaljno opisano. Slijedite vezu i dobiti ćete više informacija o hipoglikemiji.
Lijekovi za snižavanje šećera igraju ogromnu ulogu u životu osobe s dijabetesom tipa 2. Kako se ne zbuniti u takvoj raznolikosti i odabrati prave lijekove za snižavanje šećera? Moj članak će vam pomoći da shvatite "ko je gde" i "šta je ono" u ovom pitanju.
Kako razumjeti imena lijekova koji snižavaju šećer u krvi
Osnova terapije su lijekovi za snižavanje šećera za dijabetes tipa 2. Lista alata je prilično široka.
Uglavnom se koriste za bolest kao što je dijabetes tipa 2. Omogućuju vam održavanje normalne glikemije kod takvih bolesnika.
Uz ove lijekove, ljekari propisuju i druge mjere koje također snižavaju šećer. Odnosno, tretman je složen i uključuje hipokaloričnu dijetu, fizičku aktivnost.
Treba napomenuti da plan liječenja treba izraditi isključivo liječnik na temelju tijeka bolesti i individualnih karakteristika pacijenta.
Lijekovi incretin, poznati i kao GLP-1, su nova generacija lijekova za liječenje dijabetesa tipa 2. Ovi lijekovi su vrlo efikasni za glikemijsku kontrolu glukoze u krvi.
Lijekovi koji sadrže inkretin GLP-1 moderan su oblik terapije za liječenje dijabetesa tipa 2. Ispod je lista lijekova za snižavanje šećera za dijabetes tipa II nove generacije.
Lijekovi za smanjenje dijabetesa za dijabetes - inkretin (GLP-1)
Šećerna bolest tipa 2 često ima problema s usklađivanjem postprandijalne glukoze. U ovom slučaju, lijekovi koji sadrže inkretin smanjuju glukozu u krvi nakon jela, a da ne uzrokuju hipoglikemiju.
Porast lijekova relativno je novi oblik terapije za liječenje šećerne bolesti tipa 2 - prvi put su odobreni za upotrebu u Sjedinjenim Državama 2005. godine. 2014. godine pojavio se u Rusiji i Ukrajini.
Ponekad se inhibitori DPP-4 pogrešno nazivaju inkretinskim lekovima, ali inhibitori DPP-4 pripadaju klasi lekova koji se nazivaju gliptynami.
Lijekovi i lista dijabetes melitusa tipa 2
Razmotrimo detaljnije svrhu i učinak preparata koji sadrže inkretene.
Lijekovi incretin koriste se u liječenju dijabetesa tipa 2, kada dijeta i vježbanje, kao i drugi lijekovi za snižavanje šećera ne daju željeni učinak. Obično se koriste u kombinaciji s drugim antidijabetičkim lijekovima - metforminom i tiazolidindionom.
Lijekovi incretin koriste se u kombinaciji s inzulinom kratkog i srednjeg djelovanja. Ovo su lijekovi za potkožne injekcije, međutim nisu inzulin.
Novi lijek za snižavanje šećera - šta su hormoni inkretina
Pripravke incretina prisutne na domaćem tržištu odobravaju države EU.
Danas takvi lijekovi nisu rašireni u Rusiji, jer imaju visoku cijenu.U međuvremenu, u inostranstvu su ovi lijekovi vrlo popularni među dijabetičarima zbog visoke učinkovitosti. Najpoznatiji je lijek glukobai.
Lijek poput Manilina za dijabetes uzima se pola sata prije obroka. Glukobaj se uzima samo prije jela, može se jesti s prvim komadom hrane. Ako je pacijent zaboravio uzeti lijek prije jela, dozvoljeno je uzimati lijek nakon obroka, ali najkasnije 15 minuta kasnije.
U svakom slučaju, kada pacijent zaboravi da uzima lijekove za snižavanje šećera, zabranjeno je u budućnosti povećavati dozu lijeka. Morate piti samo dozu lijeka koju vam je propisao ljekar.
Metformin se najčešće koristi za lečenje dijabetesa. Trenutno je to "zlatni standard" za liječenje "slatke bolesti". Provedene su desetine ozbiljnih međunarodnih studija koje su pouzdano pokazale ogromnu učinkovitost lijeka.
Njegove glavne prednosti u odnosu na druge lijekove su:
- Izraženi hipoglikemijski efekat. Zbog smanjenja otpornosti perifernih tkiva na inzulin, lijek omogućava normalno lučenje glukoze od strane stanica, što smanjuje njegovu koncentraciju u krvi.
- Mali broj neželjenih reakcija. Ipak, ne može se govoriti o njihovoj potpunoj odsutnosti.
- Dobra tolerancija pacijenta.
- Jednostavnost i praktičnost u primjeni.
Lijek je dostupan u tabletama od 500 mg. Dnevna doza je 1000 mg u 2 podijeljene doze nakon obroka. Važno je piti proizvod s najmanje 200 ml vode.
Popis lijekova koji se koriste za „slatku bolest“ zapravo je mnogo duži, ali naučnici i dalje stalno traže svježe hemijske formule.
Primer su novi lekovi za snižavanje šećera za dijabetes tipa 2:
- Agonisti glukagonskog peptida-1 (GLP-1). Liraglutid uglavnom utječe na metabolizam masti i smanjuje težinu pacijenta. Dakle, moguće je povećati osjetljivost tkiva na inzulin. U ovoj se fazi ne uključuje u standardne protokole o kliničkom liječenju, ali brzo dobiva na popularnosti kao dodatak tradicionalnim lijekovima. Uvodi se poput hormona pankreasa pomoću posebne olovke za špriceve. Početna količina lijeka je 0,6 mg dnevno s prvom potkožnom injekcijom. Dalje prema uputstvima lekara.
- Inhibitori dipeptidil peptidaze-4 (DPP-4). Sitagliptin povećava broj specifičnih inkretinskih supstanci, koje aktiviraju rad B-ćelija s porastom sinteze vlastitog hormona. Zbog toga se glikemija smanjuje. Dostupno u tabletama od 25-50 mg. Dnevna vrijednost - 100 mg u 2 podijeljene doze, bez obzira na unos hrane.
Kao što vidite, broj efikasnih lijekova za dijabetes tipa 2 je zaista velik. Glavna stvar je da se ne zbunite i slijedite sve upute liječnika. Dobrim izborom lijekova moguće je potpuno kontrolirati nivo glukoze u krvi i omogućiti izvrsnu kvalitetu života.
U liječenju šećerne bolesti tipa 2 prehrana i tjelesna aktivnost igraju važnu ulogu. Ako ti fondovi pomognu preživjeti barem prvih nekoliko godina nakon otkrivanja bolesti, postoji šansa za život bez uzimanja lijekova za snižavanje šećera.
Naravno, nisu svi u stanju da održavaju normalnu razinu glukoze u krvi kroz dijetu i vježbanje. Neki su primorani koristiti posebne lijekove odmah nakon potvrde dijagnoze.
To se događa kada se bolest otkriva kasno, jer se dijabetes tipa 2 ponekad javlja dugo vremena bez simptoma. Zbog toga je vrlo važno dijagnosticirati patološki proces u ranim fazama i koristiti dijetu, fizički trening i lijekove za normalizaciju svog stanja.
Ko je indiciran za uzimanje sulfa lijekova?
Lijekovi za snižavanje šećera ove vrste propisani su u sljedećim slučajevima:
- U liječenju šećerne bolesti prvog tipa, ako terapijska dijeta ne dopušta smanjenje razine glukoze u krvi, a pacijent ne pati od prekomjerne težine.
- Uz dijabetes melitus prvog tipa, ako pacijent ima pretilost.
- Uz nestabilni dijabetes melitus prvog tipa.
- Ako pacijent ne osjeti učinak liječenja inzulinom za dijabetes tipa 1.
U nekim slučajevima su sulfonamidi propisani u kombinaciji s inzulinom. Ovo je potrebno kako bi se poboljšao učinak inzulina na tijelo i preveo nestabilni dijabetes u stabilan oblik.
Sulfanilamidi prve generacije mogu se uzimati prije, za vrijeme i nakon obroka. U ovom slučaju doziranje se propisuje pojedinačno. Prije nego što počnete uzimati lijek, morate pažljivo proučiti upute.
Oni uzimaju lijekove za snižavanje šećera ove vrste s izuzetnim oprezom u strogoj dozi, jer uzimanje pogrešne doze lijeka može dovesti do naglog smanjenja glukoze u krvi, alergija, mučnine, povraćanja, poremećaja u želucu i jetri i smanjenja broja leukocita i hemoglobina.
Nuspojave antipiretskih lijekova
Mogu se uzeti u obzir nuspojave većine ovih lijekova:
- Nedopustivo smanjenje šećera u krvi.
- Gastrointestinalni poremećaj.
- Osip na koži (retko se pojave).
- Nagli porast težine.
Ovo se odnosi na preparate sulfanilureje.
Nuspojave biguanida su pojava osjećaja mučnine i proliva, neugodan metalik ukus prisutan je u ustima.
 Što se tiče tiazolidindioda, njihova nuspojava su pojava zatajenja jetre i povećanje razine jetrenih enzima.
Što se tiče tiazolidindioda, njihova nuspojava su pojava zatajenja jetre i povećanje razine jetrenih enzima.
Lijekovi su podijeljeni ne samo po izgledu, već i po osnovnim svojstvima. Uključuju jačinu lijeka, apsorpciju u crijevima, period povlačenja iz organizma, toleranciju na lijek i je li ovisnost ovisna. Obilježene su i sve nuspojave: mogu biti korisne, štetne i neutralne.
Jedna te ista vrsta lijekova ima različit učinak na svaku osobu. Dijabetes je različit i zato su potrebni lijekovi širokog spektra djelovanja, ovisno o trenutnoj situaciji. Možete ih uzeti kombinirajući jedan s drugim. To doprinosi povećanju proizvodnje inzulina i smanjenju odgovora tkiva. Treba imenovati ljekar.
Postoje ne samo nuspojave lijekova, već i kontraindikacije. Glavna kontraindikacija je dijabetes tipa 1. Možete zabraniti njihovu upotrebu kod dijabetesa tipa 2, sa pojavom infekcija, upale, povreda, ozbiljnim operativnim zahvatima, uz pojačanu reakciju na lijek.
Korisni savjeti
 Malo ljudi s dijabetesom tipa 2 zna koje lijekove uzeti za snižavanje šećera u krvi.
Malo ljudi s dijabetesom tipa 2 zna koje lijekove uzeti za snižavanje šećera u krvi.
Višak znanja nikome nije naštetio. Nakon čitanja podataka osoba će sama moći razumjeti koje su lijekove i zašto ih je propisao lekar. Svi propisani lijekovi uzimaju se u prisutnosti dijabetesa drugog tipa, ali još uvijek postoji takav lijek koji se može propisati za dijabetes melitus tipa 1. Ovo je akarboza.
Lijek ima utjecaj na zavarivanje složenih crijevnih ugljikohidrata. Dakle, trebali biste saznati kada trebate propisati lijekove za snižavanje šećera u obliku tableta. Prvi razlog za imenovanje takvih lijekova je prisutnost dijabetes melitusa tipa 2, odsutnost patologija i alergijskih reakcija.
Ako postoji potreba za konsultacijom s endokrinologom, ali nema mogućnosti da posjetite kliniku, morate sami proučiti problem. Ali treba se sjetiti da u tom položaju ne možete samo-liječiti. Dakle, uzimanje lijekova koje ste sami sebi propisali može biti ne samo neučinkovito, već i opasno po vaše zdravlje.
Tretman može vremenom izgubiti svoju efikasnost. To znači da bolest polako napreduje i morate pribjeći kombiniranom liječenju. Neke od farmaceutskih kompanija već proizvode lijekove u kombinaciji s drugima. Radi se o proizvođačima iz Švicarske, Njemačke, SAD-a. Rusija ne zaostaje svaki put kada nudi modernije i efikasnije lijekove.
Uloga masti u ishrani dijabetičara
Svakog dana određeno vrijeme posvećujemo jednoj od najvažnijih stvari - ishrani. Mnogi od nas često ne razmišljaju o sastavu i količini hrane. Ali jednog dana liječnici mogu dijagnosticirati bolest koja će zahtijevati posebnu dijetu. Nekome je potrebno više vlakana, nekome manje ugljikohidrata. U nekim slučajevima morate ograničiti masti. Glavno je da svaka dijeta zaista treba biti korisna.
Šta su masti za čovjeka?
- Zašto tanki ljudi često smrzavaju, dok su puni ljudi često vrlo vrući? Sve je u pitanju potkožne masti. Ovo je svojevrsna toplotna izolacija našeg tijela. A sloj masti štiti naše unutrašnje organe od jakog šoka tokom udara.
- Ako osoba iz nekog razloga propusti obrok, tijelo koristi rezerve masti. Zahvaljujući unutrašnjim masnoćama, ne padamo odmah od slabosti i umora ako ne možemo jesti na vrijeme. Istina, tada naše tijelo počinje obnavljati izgubljene rezerve masnoće i ponekad to čini u višku.
- Za šta su još zdrave masti? Sadrže najvažnije vitamine A, D i E. Neophodni su za zdrave kosti, kožu i kosu. Pored toga, masti su zasićene hranom kiselinama, koje su neophodne u metaboličkim procesima.
Povratak na sadržaj
Metabolizam masti i dijabetes
 Jestive masti nisu rastvorljive u vodi ili želučanom soku. Za njihovo cijepanje potreban je žuč. Vrijedno je jesti masnu hranu - a tijelo jednostavno ne može proizvesti pravu količinu žuči. Tada će se višak masnoće početi taložiti po tijelu. Oni kompliciraju metabolizam, narušavaju normalnu propusnost kože, dovode do prekomjerne težine.
Jestive masti nisu rastvorljive u vodi ili želučanom soku. Za njihovo cijepanje potreban je žuč. Vrijedno je jesti masnu hranu - a tijelo jednostavno ne može proizvesti pravu količinu žuči. Tada će se višak masnoće početi taložiti po tijelu. Oni kompliciraju metabolizam, narušavaju normalnu propusnost kože, dovode do prekomjerne težine.
Od starih vremena do danas, glavna, najvažnija metoda liječenja dijabetesa je dijeta. Otkrivanje i sinteza inzulina omogućili su dugi niz godina produžiti život pacijentima koji imaju dijabetes. Ipak, najznačajnija uloga ostaje za pravilnu ishranu, posebno kod dijabetesa tipa II (ne ovisi o inzulinu).
Dijabetička dijeta sastoji se u preciznom izračunavanju sadržaja kalorija i hemijskog sastava hrane. Za mnoge pacijente računanje izgleda nepremostivo teško. Pravilno, pravilno određivanje sastava i količine hrane doista zahtijeva znanje i vještine. Zato prvu dijetu mora izračunati ljekar. U budućnosti dijabetičari uče samo-obračunu.
Povratak na sadržaj
Klasifikacija masti
- suncokretovo, kukuruzno, maslinovo, laneno ulje itd.,
- orasi: bademi, lješnjaci, orasi
- avokado
No, jesu li sva biljna ulja jednako zdrava? Nažalost, ne.
U kuhanju se široko koristi metoda poput hidrogenacije. Ovo je biljno ulje sa mehurićima vodonika. Ovim postupkom je tekuće ulje čvrsto i povećava se i njegov rok trajanja. Nažalost, istovremeno se korisna svojstva proizvoda praktično svode na nulu. Trans masti su "prazne" masti, beskorisne su i u velikim količinama mogu ozbiljno naštetiti. Klasičan primjer trans-masnog proizvoda je margarin. Kao i sve vrste čipsa i kolačića.
Što doktor znači kada pacijentu kaže da "nije debeo":
- odbijanje trans masti,
- ograničenje životinjskih (zasićenih) masti,
- razumne količine upotrebe biljnih (mononezasićenih i polinezasićenih) masti kao preljev za salatu, a ne kao „gorivo“ za tavu i / ili duboku masnoću.
Povratak na sadržaj
Stopa masti
Precizno izračunavanje dopuštene količine masti u ishrani je naporan i složen proces.
Istovremeno, uzima se u obzir da se masti nalaze i u proteinskim i ugljikohidratnim namirnicama. Dakle, idealna količina preostale, „čiste“ masti dnevno jednaka je samo jednoj žlici biljnog ulja. Pod uslovom da se obuku sa povrćnom salatom.
Povratak na sadržaj
Zdrave masti
Koja su hrana prvaci dobrih, zdravih masti? Lista ispod:

- Losos
- Losos
- Ovsena kaša od pune kaše
- Avokado
- Ekstra djevičansko maslinovo ulje
- Ostala biljna ulja - sezamovo, laneno, kukuruzno, suncokretovo
- Orasi
- Bademi
- Leća
- Crveni pasulj
- Laneno seme, suncokret, semenke bundeve
- Kozice
Moderni lijekovi u kombinaciji s dijetom mogu značajno olakšati tijek dijabetesa i produžiti život dijabetičarima. Pacijenti s dijabetesom rijetko su živjeli do trideset godina. Sada žive sa ovom bolešću već mnogo godina. I ovaj je život pun i stvaran.
Ali nije toliko liječnik koji ju mora načiniti, već dijabetičar. Na primjer, razumna upotreba zdravih masti jedna je od ključnih komponenti dijabetičke prehrane. Ako pravilno organizirate prehranu, negativni učinci dijabetesa mogu se praktično smanjiti na nulu.
Povratak na sadržaj
Uzroci, simptomi, liječenje i dijagnoza hiperinzulinizma u djece i odraslih
- Koja je opasnost od hiperinzulinizma?
- Simptomi bolesti
- Uzroci
- Klasifikacija hiperinzulinizma
- Patološka dijagnostika
- Liječenje i ishrana
- Prevencija i prognoza
Hiperinsulinizam se inače naziva hipoglikemijska bolest. Patološko stanje može biti stečeno ili urođeno. U drugom slučaju bolest je izuzetno rijetka, to je jedan slučaj na 50 000 novorođenčadi. Stečeni oblik hiperinzulinizma obično se formira u dobi između 35 i 50, a najčešće pogađa žene.
Koja je opasnost od hiperinzulinizma?
Opasno predstavljeno stanje nastaje uslijed njegovih komplikacija, koje se mogu podijeliti na rane i kasne. Prva kategorija uključuje one koje su formirane u nekoliko narednih sati nakon napada, a to su:
- moždani udar
- infarkt miokarda
- oštro pogoršanje metabolizma srčanog mišića i mozga,
- u najtežim situacijama formira se hipoglikemijska koma.
Kasne komplikacije povezane s hiperinzulinemijom razvijaju se nekoliko mjeseci ili čak godina nakon početka bolesti. Karakteriziraju ih brojni kritični simptomi, a to su: oslabljeno pamćenje i govor, parkinsonizam, encefalopatija (oslabljena funkcija mozga).
Manjak dijagnoze i liječenja patologije izaziva pogoršanje gušterače i nastanak dijabetesa, kao i metabolički sindrom i pretilost.
Kongenitalni oblik hiperinzulinizma u 30% slučajeva izaziva hronični oblik hipoksije mozga, kao i pogoršanje kompletnog mentalnog razvoja dece. Dakle, hiperinzulinizam je stanje koje je prepun komplikacija i kritičnih posljedica.
Simptomi bolesti
Napad počinje poboljšanjem apetita, pojavom znojenja i slabosti kao i tahikardije, jakom gladi. Tada se pridružuju neka stanja panike: strah, anksioznost, razdražljivost i drhtanje u udovima. Kako se napada hiperinsulinemije razvija, prepoznaju se:
Za liječenje zglobova naši čitaoci su uspješno koristili DiabeNot. Uvidjevši popularnost ovog proizvoda, odlučili smo ga ponuditi vašoj pažnji.
- dezorijentacija u prostoru,
- diplopija (bifurkacija vidljivih predmeta),
- parestezije (ukočenost, trnce) u udovima, sve do pojave napadaja.
 Ako liječenje nije dostupno, može doći do gubitka svijesti i čak hipoglikemijske kome. Period između napadaja povezan je s pogoršanjem pamćenja, emocionalnom nestabilnošću, apatijom i drugim neugodnim simptomima.Na pozadini čestih obroka zasićenih lako probavljivim ugljikohidratima, raste povećanje tjelesne težine, pa čak i pretilost.
Ako liječenje nije dostupno, može doći do gubitka svijesti i čak hipoglikemijske kome. Period između napadaja povezan je s pogoršanjem pamćenja, emocionalnom nestabilnošću, apatijom i drugim neugodnim simptomima.Na pozadini čestih obroka zasićenih lako probavljivim ugljikohidratima, raste povećanje tjelesne težine, pa čak i pretilost.
Stručnjaci identificiraju tri stupnja simptoma hiperinzulinizma koji ovise o težini tijeka: blagi, umjereni i teški. Najlakša je povezana s nepostojanjem manifestacija u razdoblju između napadaja i organskog oštećenja moždane kore. Pogoršanje bolesti se pojavljuje rjeđe nego jednom mjesečno. Brzo se zaustavlja lijekovima ili slatkom hranom.
Uz umjerenu ozbiljnost, napadaji se javljaju češće od jednom mjesečno, mogući su gubitak vidne funkcije i koma. Period između napada očituje se kršenjima u smislu ponašanja, na primjer, zaboravnošću ili smanjenim razmišljanjem. Teški stupanj razvija se kao rezultat nepovratnih promjena u kore mozga. Napadi se dešavaju dovoljno često i rezultiraju gubitkom svijesti. U razdoblju između napada pacijent gubi orijentaciju u prostoru, pamćenje se pogoršava, identificira se tremor ekstremiteta. Karakteristična je promjena raspoloženja i visok stupanj razdražljivosti. S obzirom na sve to potrebno je detaljnije razumjeti uzroke, liječenje i dijagnozu stanja.
Uzroci
Kongenitalni oblik nastaje zbog intrauterinih abnormalnosti u razvoju, zbog kašnjenja u razvoju fetusa. Nasljedna bolest može se razviti i mutacijama u genomu. Uzroci pojave stečenog oblika bolesti kod osobe dijele se na:
- pankreasa, koji dovode do stvaranja apsolutne hiperinzulinemije,
- ne-pankreas, izazivajući relativno povećanje nivoa inzulina,
- oblik pankreasa javlja se kod malignih ili benignih neoplazmi, kao i hiperplazije beta ćelija gušterače.
 Ne-pankreasni oblik hiperinzulinizma kod djece i odraslih može se razviti kao posljedica poremećaja prehrane (dugotrajno gladovanje, proljev i dr.), Oštećenja jetre (onkologija, ciroza, masna hepatoza). Prilikom odgovora na pitanje zašto se patologija razvila, skreće se pažnja na nekontroliranu upotrebu imena koja smanjuju šećer, određenih endokrinih patologija. Na primjer, miksemi, Addisonova bolest ili patuljasti hipofiza.
Ne-pankreasni oblik hiperinzulinizma kod djece i odraslih može se razviti kao posljedica poremećaja prehrane (dugotrajno gladovanje, proljev i dr.), Oštećenja jetre (onkologija, ciroza, masna hepatoza). Prilikom odgovora na pitanje zašto se patologija razvila, skreće se pažnja na nekontroliranu upotrebu imena koja smanjuju šećer, određenih endokrinih patologija. Na primjer, miksemi, Addisonova bolest ili patuljasti hipofiza.
Drugi faktor može biti nedostatak enzima koji su uključeni u metabolizam glukoze (hepatična fosforilaza, bubrežna insulinaza, glukoza-6-fosfataza).