Koji su znakovi insuloma, uzroci, simptomi i liječenje
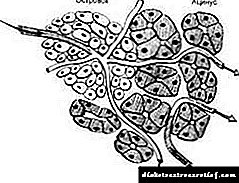
Insulinoma je aktivni hormonalni tumor uzrokovan b ćelijama, otočićima Langerhansa, gušterače, lučeći prekomjerni inzulin, što neminovno dovodi do razvoja hipoglikemije.
Postoje benigni (u 85-90% slučajeva) ili maligni insulinomi (u 10-15% slučajeva). Bolest je češća kod ljudi između 25 i 55 godina. Za one mlađe bolest nije opasna.
Žene imaju veću vjerojatnost da dobiju insulinom od muškaraca.

Insulinomi se mogu pojaviti u bilo kojem dijelu gušterače, u nekim se slučajevima pojavljuju u zidu želuca. Dimenzije su joj 1,5 - 2 cm.
Značajke bolesti
Insulinoma ima sledeće karakteristike:
- porast inzulina dovodi do još većeg porasta inzulina i smanjenja šećera u krvi. Insulinoma ga sintetiše stalno, čak i kada mu tijelo nije potrebno,
- ćelije mozga se smatraju osjetljivijim na hipoglikemiju, za njih je glukoza glavna energetska supstanca,
- s insulinomom javlja se neuroglikopenija, a s dugotrajnom hipoglikemijom očituju se konfiguracije CNS-a, s velikim kršenjima.
- glukoza u krvi normalno se smanjuje, ali smanjuje se i sinteza inzulina. To je posljedica normalne regulacije metabolizma. U tumoru, uz smanjenje šećera, sinteza inzulina se ne smanjuje,
- s hipoglikemijom, hormoni noradrenalina ulaze u krvotok, pojavljuju se adrenergički znakovi,
- insulinoma sintetizuje, štiti i odvaja inzulin na različite načine. Hrani se ostatkom ćelija žlezde,
- oblik tumora je sličan obliku zahvaćene ćelije,
- insulinoma je vrsta insuloma gušterače i navedena je u ICD-u,
- 1 osoba od 1,25 milijuna ljudi zaražena je ovim tumorom.
Uzroci insulinoma
Uzroci insulinoma potpuno su nepoznati. Pronašao je samo sličnost inzulina s endokrinom adenomatozom, pridonoseći nastanku tumora koji sintetišu hormone. U 80% slučajeva bolest se pojavljuje u gušterači.
Insulinoma se ne nasljeđuje i pojavljuje se prilično rijetko, ali mnogo češće od ostalih vrsta insuloma gušterače.
U tijelu je sve povezano međusobno i kad se tijelo ažurira, veze se odmah aktiviraju zbog obrade, izlučivanja i metabolizma. Kad postoji očigledan nedostatak nekih komponenti, tada se oni regulišu i sve se radi ako se otkrije višak bilo koje supstance.
Teoretski, uzroci stvaranja inzulina kriju se u kvaru u radu probavnog trakta kod bolesti. Tada dolazi do poremećaja u radu svih organa u ljudskom tijelu, jer je to osnovni organ od kojeg ovisi obrada svih tvari koje ljudi koriste zajedno s hranom.
Navodni uzroci bolesti:
- nemoć
- dug post
- oštećenja unosa ugljikohidrata kroz zidove probavnog trakta,
- akutno ili hronično delovanje enterokolitisa,
- artrotomija želuca,
- efekat toksina na jetru,
- bubrežna glukozurija,
- anoreksija, zajedno sa neurozom,
- nedostatak hormona štitnjače u krvi,
- zatajenje bubrega sa snižavanjem šećera u krvi,
- smanjenje funkcija dijela hipofize koji smanjuje rast.
Istraživanje uzroka ove bolesti za njegovo uspješno liječenje trenutno je jedan od najtežih zadataka medicine.
Simptomi insulinoma

Kod insulinoma simptomi su sljedeći:
- pacijent ima nepromišljene i isprekidane pokrete,
- postoji agresija prema drugima,
- kada razgovaramo, uzbuđenje govora, često besmislene fraze ili zvukovi,
- povećanje pljuvačke i pljuvačke
- bolovi nerazumne zabave i emocionalnog uzbuđenja,
- pojavi se konfuzija
- javljaju se halucinacije
- neočekivano visokog duha
- nedostaje adekvatnosti u procjeni njihovog vlastitog stanja,
- slabost mišića ili drugi poremećaji pokreta mišića (ataksija),
- kršenje refleksa udova tijekom njihove fleksije i produženja,
- smanjuje se oštrina vida
- postoji ubrzan rad srca,
- postoji stanje anksioznosti, straha,
- oštra jaka glavobolja,
- prolazna paraliza
- bol, nelagoda u vreme pomeranja očnih jabučica,
- asimetrija lica, gubitak izraza lica, nedostatak ukusa.
Liječnik često otkriva pojavu patologija koje nisu prisutne kod zdravih ljudi. Pacijenti primjećuju pomak u lošijoj strani pamćenja i zanimanja, ne mogu raditi uobičajeni posao, postoji ravnodušnost prema onome što se događa. To se očituje i u malim tumorima.
Tvrdnje i anamneza:
- gubitak svijesti ujutro na prazan stomak,
- debljanje od trenutka kada su počeli napadi.
Pokazatelji prije napada:
Glavni simptomi napada uklanjaju se intravenskom primjenom 40% glukoze.
Dijagnostika
Zbog jasnih pokazatelja mentalnih poremećaja, inzulin se često pogriješi s drugim bolestima. Pogrešno dijagnosticirana epilepsija, krvarenje, psihoza. Poznavajući ljekar sa sumnjom na inzulin obavlja brojne laboratorijske pretrage, a zatim vizualno dijagnosticira insulinoma.
Često ljekari, koristeći uobičajene metode pregleda, ni na koji način ne mogu otkriti inzulin. Stoga se pogrešno dijagnosticiraju insulinomi i liječe se potpuno različite bolesti.
Koriste se sledeće dijagnostičke metode:
- Angiografija - Najproduktivniji način dijagnosticiranja insulinoma. Pomaže u pronalaženju krvnih žila koje opskrbljuju krv krvlju. Količinom velikih i malih posuda dobiva se ideja o položaju i promjeru tumora.
- Radioimunološka analiza za otkrivanje količine inzulina.
- Kompjuterska tomografija pomaže u pronalaženju velikih inzulina. Njegova efikasnost kreće se u rasponu od 50-60%.
- Provociranje hipoglikemije. U roku od 3 dana, klijenti ne jedu u bolnici, koristeći samo vodu. Nakon 6 sati, test se izvodi, a zatim se ponovo, nakon istog vremena, ponovi. Kada nivo šećera padne na 3 mmol / L, intervali se smanjuju. S padom šećera na 2,7 i pojavom znakova hipoglikemije zaustavlja se. Blokirani su ubrizgavanjem glukoze. Ispitivanje se obično završava nakon 14 sati. Kada klijent izdrži 3 dana i noći u nedostatku rezultata, dijagnoza insulinoma se ne postavlja.
- Procjena nivoa proinzulina. Proinsulin je prekursor inzulina. Normalna količina proinzulina u svim insulinama iznosi 22%. S mirnim stanjem je više od 24%, u opasnoj fazi - više od 40%. To vam omogućava da brzo dijagnosticirate pogoršanje bolesti i poduzmete odgovarajuće mjere.
- C peptidna analiza. Slučajevi davanja insulina ubrizgavanjem izračunavaju se bez odobrenja lekara. Kod hronične upotrebe ovaj test ne daje tačan rezultat.
O potrebi ovih instrumentalnih studija odlučuje liječnik.
U većini slučajeva, kratkotrajni edin inzulina ne prati kršenje funkcije unutrašnjih organa. Nakon nekoliko dana edem inzulina prolazi sam po sebi, ne zahtijevajući poseban tretman, ne računajući privremeni prekid uzimanja dodatne doze inzulina. U nekim utjelovljenjima su propisani diuretici.
Prevencija
Za sprečavanje bolesti može se preporučiti sledeće:
- ne pijte jaka pića,
- Jedite samo zdravu hranu
- ne brinite i budite mirni
- na vrijeme otkriti i liječiti sve endokrine bolesti,
- izmerite šećer u krvi
- stalni pregledi kod lekara, sledite njegove preporuke.
Ljudi koji prate njihovo zdravlje, prije svega trebaju obratiti pažnju na prehranu, jer izgled i razvoj ove bolesti u velikoj mjeri ovise o tome. Treba izbjegavati tešku hranu i ugostiteljske objekte. Težite stalno, svakodnevno vježbajte.
Važno je pravilno naučiti, očistiti svoje tijelo i sve njegove organe, što mnogi zaboravljaju da urade.
65-80% pacijenata nakon operacije se oporavlja. Pravovremena dijagnoza i hirurška intervencija pomažu obnovi centralnog nervnog sistema.
Prognoza pacijenata nakon operacije o činjenici takvog:
- smrtnost nakon operacije - 5-10%,
- recidivi (recidiv bolesti) - 3%,
- s bolešću u posljednjem stadijumu, preživi više od 60% ljudi,
- u 10% kliničkih slučajeva dolazi do modifikacije koju karakterizira opasan rast tumora i pojava metastaza u organima i sustavima. Kod ovog oblika bolesti praćenje je samo negativno. Liječenje u takvim slučajevima usmjereno je na uništavanje pojedinih znakova bolesti,
- pravovremenom operacijom 96% pacijenata povrati zdravlje.
Nakon terapije, tijelo se suoči sa promjenama u samom centralnom nervnom sustavu, one nestaju nakon par mjeseci.
Ispada da se pozitivni rezultati postižu kod gotovo 80% pacijenata. U otprilike 3% slučajeva relaps je moguć. Razvojem medicine ovaj omjer će se poboljšati ne samo kvantitativno, već i kvalitativno, uz smanjenje komplikacija nakon operacije.
Insulinoma pankreasa: značajke razvoja i rasta
Insulinoma gušterače
Neoplazma je aktivni hormon koji stvara tumor sekretorno-probavnog organa, stvarajući prekomjerne količine inzulina. Ovaj se proces smatra vrlo opasnim za ljude, jer povećanje razine inzulina u krvi izaziva povećanu potrošnju glukoze, a njegov nedostatak dovodi do razvoja hipoglikemije, praćene ozbiljnim zdravstvenim problemima. Uz to, inzulin gušterače u nedostatku odgovarajuće terapije sposoban je za aktivno maligno oboljenje.
| Video (kliknite za reprodukciju). |
Kod ove vrste tumora stručnjaci primjećuju nekoliko morfoloških karakteristika koje pomažu u njegovoj identifikaciji:
- neoplazma ima oblik gustog čvora koji se nalazi u kapsuli, što otežava prepoznavanje njegove dobroćudnosti ili malignosti,
- boja tumora varira od svijetlo ružičaste do smeđe,
- veličina tumorske strukture ne prelazi 5 cm.
Neoplazma koja proizvodi povećanu količinu inzulina može se pojaviti u bilo kojem dijelu žlijezde, ali najčešće se nalazi u tijelu gušterače. Činjenica da se dogodila malignost ćelija gušterače i da se onkologija počela razvijati ukazat će pojavom hormonalno aktivnih metastaza u limfnim čvorovima, plućima, čvorovima i jetri.
Za odabir terapijske taktike potrebno je tačno određivanje prirode neoplazme.
U tu se svrhu u kliničkoj praksi primjenjuje klasifikacija bolesti:
- Prije svega, tumor na insulinoma dijeli se prema stupnju malignosti. U 90% slučajeva pacijentima se dijagnosticira benigna neoplazma, a preostalih 10% je karcinom gušterače.
- Prema stupnju distribucije u parenhimu organa, nenormalne strukture mogu biti solitarne (jednostruke) i višestruke. Prvi su uvijek krupni i nisu skloni malignom oboljenju, a posljednji su mali gusti čvorići sakupljeni u grozdovima koji počinju maligni početkom.
- Ovisno o tome koji je dio gušterače oštećen, izlučuje se inzulinoma glave, repa i tijela. Za svaku vrstu neoplazme prikladna je određena vrsta medicinske taktike koja može zaustaviti ili potpuno ukloniti patološki proces.
Ovo patološko stanje, koje uvijek prati tumor gušterače koji izlučuje inzulin, javlja se u pozadini naglog smanjenja razine glukoze u krvi. U tijelu zdrave osobe, uz smanjenje razine glukoze u krvi, smanjuje se i proizvodnja inzulina, potrebnih za njegovu preradu. Ukoliko su stanice koje luče inzulin oštećene tumorom, prirodni proces se prekida, a sa smanjenjem šećera u krvi, izlučivanje inzulina ne prestaje.
Razvoj hipoglikemije inzulinomom izravno je povezan s ovom patološkom pojavom, odnosno pretjerana i nekontrolirana proizvodnja inzulina od oštećenih tumorskih struktura u odsustvu dovodi do opasnog stanja. Napad hipoglikemije događa se u trenutku kada tumor koji luči hormon oslobađa novu porciju inzulina u krv.
Napad opasnog stanja možete odrediti po sljedećim znakovima:
- glad,
- tahikardija i drhtanje cijelog tijela,
- neobjašnjiva konfuzija i strah,
- poremećaji govora, vida i ponašanja,
- ispuštanje velike količine hladnog, ljepljivog znoja (znojenje na čelu).
U teškim slučajevima inzulin gušterače, praćen hipoglikemijom, može izazvati pojavu napadaja i kome.
Stručnjaci ne mogu navesti pouzdan razlog koji provocira pojavu tumora koji luči hormone, međutim, prema većini onkologa, hormonska ovisnost je glavni faktor koji predisponira njegov razvoj. Insulinoma dovodi do razaranja beta ćelija u probavnom organu, uslijed čega postaje izrazit nedostatak određenih tvari. Pojava takvog nedostatka i pokreće proces mutacije ćelije.
Među velikim brojem rizičnih čimbenika, stručnjaci primjećuju sljedeće uzroke insulinoma, koji su glavni:
- poremećaji u radu endokrinog sistema povezani sa nepravilnostima u radu nadbubrežne žlezde i hipofize,
- akutni oblik čira na želucu ili dvanaestopalačnom crevu,
- mehaničko ili hemijsko oštećenje žlijezde,
- hronične bolesti probavnog trakta,
- izloženost otrovnim supstancama
- kaheksija (jaka iscrpljenost),
- poremećaji prehrane.
Simptomi i manifestacija bolesti
Manifestacija znakova neugodnog patološkog stanja izravno ovisi o razini hormonske aktivnosti tumora. Bolest se može odvijati potajno, bez otkrivanja negativnih simptoma ili ima izražene manifestacije. Pacijenti s insulinomom doživljavaju stalni osjećaj gladi, što ih izaziva da konzumiraju velike količine ugljikohidrata (slatkiši, čokolada). Preporučuje se da ove slatkiše nosite sa sobom stalno, kako bi se na vrijeme zaustavio početak napada.
Sledeći znakovi insulinoma smatraju se specifičnim:
- mučnina, izražena slabošću i stalnim bezrazložnim umorom,
- pojačano lučenje hladnog, lepljivog znoja,
- tremor (kvas) udova,
- blijeda koža,
- tahikardija.
Ovi simptomi inzulinoma nadopunjuju se znakovima oštećenja lijeve hemisfere mozga: mentalni se procesi usporavaju, pažnja se smanjuje, često se javljaju propusti u pamćenju. U težim slučajevima primjećuje se pojava amnezije i mentalni poremećaj.
Svaka specifična manifestacija insulinoma neosporni je razlog za kontaktiranje stručnjaka. Da bi se utvrdio pravi uzrok koji je izazvao razvoj ozbiljnog stanja, ljekar prije svega pravi anamnezu bolesti. Da bi to postigao, otkriva stupanj utjecaja nasljednog faktora (prisutnost patologija gušterače u krvnim srodnicima) i određuje početak tumorskog procesa po kliničkim znacima.Dalje, pacijentima se dodjeljuje laboratorijska dijagnoza insulinoma koja se sastoji u provođenju testa posta: bolesna osoba namjerno se izaziva napadom hipoglikemije i utvrđuje može li se ona ukloniti intravenskim davanjem ili oralnom primjenom glukoze.
Daljnja dijagnoza insulinoma je provođenje instrumentalnih studija:
- Ultrazvučno snimanje. Ako se razvije inzulinoma, ultrazvuk može pokazati veličinu i lokaciju neoplazme.
- Selektivna anografija sa kontrastnim sredstvom. Ova metoda se koristi za procjenu protoka krvi kojim se hrani tumor.
- MRI
Najtačnija dijagnostička tehnika, koja omogućava prepoznavanje bilo kakvih sorti i oblika strukture tumora, kao i njegovu prirodu i lokalizaciju u najranijim fazama razvoja. MRI insulinoma izgleda kao hipo- ili hiperintenzivni fokus.
Sprovođenje cjelovite dijagnostičke studije omogućava stručnjacima da postave tačnu dijagnozu, uzimajući u obzir sve karakteristike karakteristične za tumor koji luči pankreasni hormon koji luči i da odaberu najprikladniji protokol liječenja u određenom slučaju.
Ponekad se patološki proces ne događa samo u stanicama koje proizvode inzulin, već i u staničnoj strukturi koja proizvodi druge vrste hormona. U tom se slučaju dijagnoza postavlja po imenu obje bolesti, na primjer, s povećanom proizvodnjom inzulina i gastrina, u anamnezi bolesnika pojavljuje se zapis: insulinoma gastrinoma. U ovom će slučaju terapijske mjere biti usmjerene na uklanjanje oba tumora.
U osnovi se inzulin gušterače eliminiše operativnim zahvatom.
Hirurško liječenje insulinoma može se provesti na sljedeće načine:
- Enukulacija (ispiranje) tumora sa površine žlijezde. Najsigurniji kirurški tretman za insulinom koristeći minimalno invazivnu laparoskopiju.
- Distalna pankreatktomija. Uklanjanje tijela ili repa organa za probavu sa tumorskom strukturom lokaliziranom na njemu.
- Operacija Whipple-a (resekcija pankreatoduodenala). Ova vrsta hirurške intervencije uključuje uklanjanje inzulinama iz glave žlezde.
Važno! Operacija gušterače nije samo komplicirana, nego je i prilično opasna, pa ih treba izvesti samo kvalificirani i iskusni hirurg. Liječnik s velikim iskustvom pobrinut će se da se inzulinoma potpuno ukloni i može spriječiti razvoj mogućih postoperativnih komplikacija.
Nakon hirurškog uklanjanja insulinoma, pacijent zadržava znakove hiperglikemije nekoliko dana. To je zbog postoperativnog, direktno povezano s traumom, upalom i edemom organa.
Ako kirurška intervencija iz medicinskih razloga (opće dobro pacijenta, velika veličina tumora, prisustvo metastaza) nije moguća, pacijentima se propisuju lijekovi za insulinom. Izvodi se upotrebom fenitoina i diazoksida. Ali ovi lijekovi imaju jednu zajedničku nuspojavu - zadržavaju hiperglikemijske simptome inzulina. Kako bi ih smanjili, pacijentima se dodatno propisuje hidroklorotiazid te se preporučuje česta upotreba namirnica s ugljikohidratima.
Uspješno liječenje insulinoma moguće je samo uz promjenu prehrane. Jela koja su uključena u dnevni meni trebaju imati minimalni kalorijski sadržaj kako bi se spriječio razvoj pretilosti, minimizirajući rezultate terapijskih mjera.
Dijeta za insulinoma temelji se na sljedećim pravilima:
- Ishrana bi trebala biti nježna. Pacijentima s anamnezom oteklina koje izlučuju inzulin preporučuje se prestati jesti slanu, dimljenu, začinjenu, masnu i prženu hranu i minimizirati gazirana pića i kafu.
- Dnevni meni treba sadržavati veliki broj namirnica koje sadrže vlakna.
- Prehrana inzulinom uključuje minimiziranje potrošnje složenih ugljikohidrata sadržanih u žitaricama, tjestenini, integralnom brašnu te potpuno isključivanje jednostavnih (rafiniranih slatkiša, koji uključuju šećer, kolače, peciva, čokoladu).
- Pojačajte režim pijenja - pijte najmanje 2 litre čiste vode dnevno, ali ni u kojem slučaju ne pijte kafu i slatku soda.
Prehrana za inzulinoma gušterače uključuje isključivanje iz prehrane hrane koja ima visoki inzulin i glikemijski indeks (krompir, integralno mlijeko, peciva od maslaca, bijeli hljeb).
Oporavak pacijenata s insulinomom moguće je tek nakon uspješne hirurške intervencije. Neoperabilni insulinoma, čak i uz kurs liječenja lijekovima, značajno smanjuje šanse pacijenata za produljenje života.
U kliničkoj praksi postoje sledeće statistike predviđanja za ovu bolest:
- Više od 90-95% patologija u trenutku otkrivanja su benigni insulinoma. U ovom slučaju, pravovremeno kirurško liječenje daje povoljne rezultate - gotovo 99% tumora potpuno nestaje.
- 5-10% tumora je maligni insulinoma. Smatra se prognostički nepovoljnim. Period produžene postoperativne remisije javlja se samo u 65% kliničkih slučajeva. Rani smrt se javlja kod 10% bolesnika. Preostala skupina oboljelih od karcinoma, kako pokazuje medicinska statistika, pati od čestih relapsa bolesti i također ne živi do kritične petogodišnje vrijednosti.
Mjere za sprečavanje razvoja inzulina u gušterači ne postoje. Jedina prevencija bolesti je godišnji test krvi za otkrivanje nivoa glukoze. Također, ako postoji barem jedan simptom koji može biti popraćen insulinomom, hitno je potražiti savjet specijaliste i proći potrebne dijagnostičke testove za prepoznavanje bolesti.
Ne zanemarujte preventivne mjere koje mogu zaštititi gušteraču od oštećenja:
- potpuno odustati od zavisnosti - zloupotreba alkohola i nikotina,
- pravovremeno lečiti sve upalne bolesti organa za varenje,
- pridržavati se pravilno planiranog dnevnog režima i uravnotežene prehrane.
Ako pronađete grešku, samo je označite i pritisnite Shift + Enter ili kliknite ovdje. Hvala puno!
Hvala na poruci. U bliskoj budućnosti ćemo ispraviti grešku
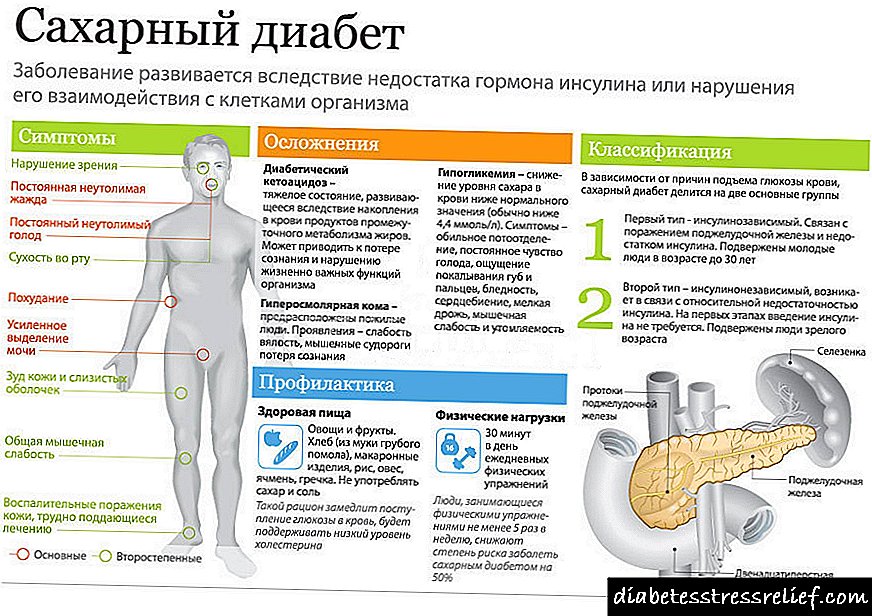
Insulinoma - hormon-aktivan tumor β-ćelija otoka pankreasa, koji luči inzulin u višku i dovodi do razvoja hipoglikemije. Hipoglikemijske napade inzulinoma prate drhtanje, hladan znoj, glad i strah, tahikardija, parestezije, poremećaji govora, vida i ponašanja, u težim slučajevima - konvulzije i koma. Dijagnoza insulinoma provodi se funkcionalnim testovima, kojom se određuje nivo inzulina, C-peptida, proinzulina i glukoze u krvi, ultrazvuk gušterače, selektivna angiografija. Uz insulinomu indicirano je kirurško liječenje - enukleacija tumora, resekcija pankreasa, resekcija pankreatoduodenala ili totalna pankreatktomija.
Insulinoma je benigni (u 85-90% slučajeva) ili maligni (u 10-15% slučajeva) tumor koji potiče iz β-ćelija otočića Langerhansa, sa autonomnom hormonalnom aktivnošću i dovodi do hiperinzulinizma. Nekontrolirano lučenje inzulina prati razvoj hipoglikemijskog sindroma - kompleksa adrenergičkih i neuroglikopeničnih manifestacija.
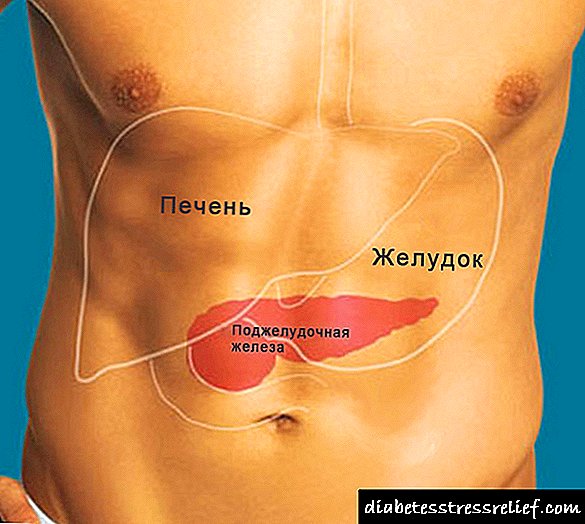
Među hormonalno aktivnim tumorima gušterače, insulinomi čine 70-75%, u otprilike 10% slučajeva oni su komponenta multiple I endokrine adenomatoze tipa I (zajedno s gastrinomom, tumorima hipofize, adenomom paratireoide itd.). Insulinomi se češće otkrivaju kod ljudi starih 40-60 godina, kod djece su rijetki. Insulinoma može biti locirana u bilo kojem dijelu gušterače (glava, tijelo, rep), u izoliranim slučajevima lokalizirana je ekstrapankreasno - u zidu želuca ili dvanaestopalačnog crijeva, omentuma, vrata slezine, jetre i drugih područja. Tipično je veličina insulinoma 1,5 - 2 cm.
Razvoj hipoglikemije u insulinomu nastaje zbog prekomernog, nekontroliranog lučenja inzulina tumorskim b-stanicama. Normalno, kada nivo glukoze u krvi padne dolazi do smanjenja proizvodnje inzulina i njegovog ulaska u krvotok. U tumorskim ćelijama je poremećen mehanizam regulacije proizvodnje inzulina: smanjenjem nivoa glukoze njegova sekrecija nije potisnuta, što stvara uslove za razvoj hipoglikemijskog sindroma.
Najosjetljivije na hipoglikemiju su moždane stanice za koje je glukoza glavni energetski supstrat. U vezi s tim, neuroglikopenija se opaža s insulinomom, a distrofične promjene u središnjem živčanom sustavu razvijaju se s produljenom hipoglikemijom. Hipoglikemijsko stanje potiče oslobađanje u krv kontransularnih hormona (norepinefrina, glukagona, kortizola, hormona rasta) koji izazivaju adrenergičke simptome.
U toku insuloma razlikuju se faze relativnog blagostanja, koje se periodično zamjenjuju klinički izraženim manifestacijama hipoglikemije i reaktivne hiperadrenalinemije. U latentnom periodu jedine manifestacije insulinoma mogu biti gojaznost i povećan apetit.
Akutni hipoglikemijski napad posljedica je raspada adaptivnih mehanizama središnjeg živčanog sustava i kontrinsularnih faktora. Napad se razvija na prazan stomak, nakon dužeg prekida unosa hrane, što češće ujutro. Tokom napada, glukoza u krvi pada ispod 2,5 mmol / L.
Neuroglikopenički simptomi insulinoma mogu ličiti na različite neurološke i psihijatrijske poremećaje. Pacijenti mogu osjetiti glavobolju, slabost mišića, ataksiju i zbunjenost. U nekim slučajevima, hipoglikemijski napad u bolesnika s insulinomom prati stanje psihomotorne agitacije: halucinacije, siloviti krikovi, motorička anksioznost, nemotivirana agresija, euforija.
Reakcija simpatičko-nadbubrežnog sistema na tešku hipoglikemiju je pojava drhtavice, hladnog znoja, tahikardije, straha, parestezije. S progresijom napada može se razviti epileptični napadaj, gubitak svijesti i koma. Obično se napad zaustavi intravenskom infuzijom glukoze, međutim nakon oporavka pacijenti se ne sjećaju što se dogodilo. Tijekom hipoglikemijskog napada može se razviti infarkt miokarda zbog akutnih poremećaja prehrane srčanog mišića, znakova lokalnog oštećenja živčanog sustava (hemiplegija, afazija), što može biti pogrešno pretvoreno u moždani udar.
Kod hronične hipoglikemije kod pacijenata sa inzonomom, rad centralnog i perifernog nervnog sistema je poremećen, što utiče na tok faze relativnog blagostanja. U interiktalnom periodu javljaju se prolazni neurološki simptomi, slabljenje vida, mialgija, smanjeno pamćenje i mentalne sposobnosti, te apatija. Čak i nakon uklanjanja inzulina, opadanje inteligencije i encefalopatije obično traje, što dovodi do gubitka profesionalnih veština i prethodnog socijalnog statusa. Kod muškaraca, s često ponavljanim napadima hipoglikemije, može se razviti impotencija.
Neurološki pregled u bolesnika s insulinomom otkriva asimetriju periostealnih i tetivnih refleksa, neujednačenost ili smanjenje trbušnih refleksa, patološke reflekse Rossolimova, Babinskog, Marinescu-Radovića, nistagmusa, pareza uspravnih pogleda itd. Zbog polimorfizma i nespecifičnosti kliničkih manifestacija pacijent može postati čista bolest. pogrešne dijagnoze epilepsije, tumora mozga, vegetovaskularne distonije, moždanog udara, diencefalnog sindroma, akutne psihoze, neurastenije, zaostalih efekata nisu infekcije infekcijama itd.
Skup laboratorijskih testova, funkcionalnih testova, vizualizacija instrumentalnih studija omogućava nam utvrđivanje uzroka hipoglikemije i razlikovanje inzulina od ostalih kliničkih sindroma. Test posta postiže cilj provociranju hipoglikemije i izaziva Whipple-ovu trijadu koja je patognomonična za insulinoma: smanjenje glukoze u krvi na 2,78 mmol / L ili niže, razvoj neuropsihijatrijskih manifestacija tijekom posta, mogućnost zaustavljanja napada oralnom primjenom ili intravenskom infuzijom glukoze.
Da bi se izazvalo hipoglikemijsko stanje može se koristiti inzulinski supresijski test sa uvođenjem egzogenog inzulina. U tom se slučaju primjećuju neadekvatno visoke koncentracije C-peptida u krvi na pozadini ekstremno niskih vrijednosti glukoze. Provođenjem testa provokacije inzulina (intravenska primjena glukoze ili glukagona) potiče se oslobađanje endogenog inzulina, čija razina kod bolesnika s insulinomom postaje značajno viša nego u zdravih pojedinaca, dok omjer inzulina i glukoze prelazi 0,4 (normalno manji od 0,4).
Uz pozitivne rezultate provokativnih testova, provode se topikalne dijagnoze inzulinoma: ultrazvuk gušterače i trbušne šupljine, scintigrafija, MRI gušterače, selektivna angiografija sa uzorkovanjem krvi iz portalnih vena, dijagnostička laparoskopija, intraoperativna ultrasonografija pankreasa. Insulin se mora razlikovati od hipoglikemije lijekova i alkohola, insuficijencije hipofize i nadbubrežne žlijezde, raka nadbubrežne žlijezde, damping sindroma, galaktozememije i drugih stanja.
U endokrinologiji koja se odnosi na insulinom, preferira se hirurška taktika. Zapremina rada određena je lokacijom i veličinom formacije. U slučaju insulinoma može se izvesti i enukleacija tumora (insulinomektomija) i različite vrste resekcije pankreasa (distalna, glava resekcija, pankreatoduodenalna resekcija, totalna pankreatktomija). Učinkovitost intervencije procjenjuje se dinamičkim određivanjem razine glukoze u krvi tijekom operacije. Među postoperativnim komplikacijama može se razviti pankreatitis, nekroza pankreasa, pankreasna fistula, trbušni apsces ili peritonitis.
U slučaju neoperabilnih inzulina, provodi se konzervativna terapija čiji je cilj zaustavljanje i sprečavanje hipoglikemije hiperglikemijskim sredstvima (adrenalin, norepinefrin, glukagon, glukokortikoidi i dr.). Sa malignim insulinomima provodi se hemoterapija (streptozotocin, 5-fluorouracil, doxorubicin itd.).
U 65-80% pacijenata nakon operativnog uklanjanja insuloma dolazi do kliničkog oporavka. Rana dijagnoza i pravovremeno kirurško liječenje inzulina dovode do regresije promjena u središnjem živčanom sustavu prema podacima EEG-a.
Pooperativna smrtnost je 5-10%. Relaps inzulinoma razvija se u 3% slučajeva. Prognoza za maligne insulinomi je loša - preživljavanje 2 godine ne prelazi 60%. Pacijenti s insulinomom u anamnezi registrirani su kod endokrinologa i neurologa.
Simptomi inzulina
Uprkos činjenici da je insulinoma najčešće benigna, veoma je podmukao. Nekontrolirana proizvodnja inzulina tumorom dovodi do izrazitog smanjenja koncentracije glukoze u krvi (hipoglikemija), to uzrokuje simptome bolesti.To izravno ovisi o broju, veličini i aktivnosti žarišta tumora. Ne treba zaboraviti da hormon i dalje sintetišu zdrave ćelije gušterače.
Napadaji hipoglikemije

Glavni, najupečatljiviji znak bolesti su napadi akutne hipoglikemije koji se mogu očitovati na različite načine. U velikoj većini slučajeva napad se razvija rano ujutro, na prazan stomak, kad je prošlo dosta vremena nakon posljednjeg obroka i nivo šećera u krvi je nizak.
Teško je probuditi osobu ujutro tokom napada, nakon što se probudi on može ostati dezorijentiran duže vrijeme, teško može odgovoriti na jednostavna pitanja i izvodi neprimjerene pokrete. To su znakovi poremećaja svijesti izazvani izgladnjivanjem ugljikohidrata središnjeg živčanog sustava.
Napadi se mogu primijetiti ne samo ujutro, nego i tokom dana, posebno ako je proteklo puno vremena između obroka, uz fizički i psiho-emocionalni stres. Akutna hipoglikemija može biti popraćena napadom psihomotorne agitacije. Pacijenti mogu pokazati agresiju, psovati, nešto vikati, neadekvatno odgovarati na pitanja, spolja to može izgledati kao stanje jake alkoholske opijenosti.
Pored toga, pacijenti često imaju epileptiformne napade, produljeni konvulzivni sindrom, nenamjeran pokret u različitim mišićnim skupinama i drhtanje prstiju. Pacijenti se mogu žaliti da su „bačeni“ na vrućicu, zatim prehladu, glavobolju, palpitacije, osjećaj nedostatka zraka, obilno znojenje, neobjašnjiv osjećaj straha.
Napredovanje hipoglikemije može dovesti do dubokog narušavanja svijesti, a bez pružanja medicinske njege pacijent može čak umrijeti.
Interictal period
Simptomi koji se mogu otkriti u bolesnika sa inzulinom tokom interictalnog perioda apsolutno nisu specifični i u većini slučajeva su neurološke prirode, što otežava postavljanje ispravne dijagnoze.
Uz produljenu hipoglikemiju trpe kranijalne živce, naime facijalni i glosofaringealni. To se može očitovati asimetrijom lica, glatkoćom nasolabijalnih nabora, drobljenjem uglova usta, gubitkom izraza lica, solzenjem, poremećajem ukusa, pojavom bolova u predelu korijena jezika i krajnika. Nakon pregleda lekar može otkriti pojavu nekih patoloških refleksa kod zdravih ljudi. Pacijenti primjećuju i pogoršanje pamćenja i pažnje, postaje im teško raditi uobičajeni posao, postoji ravnodušnost prema onome što se događa. Takvi neurološki simptomi se mogu primijetiti i s malim neaktivnim tumorima.
Zbog takvih nespecifičnih simptoma bolesti pacijenti često dugo neuspješno liječe neuropathologe i psihijatre.
Insulinoma: lečenje
U većini slučajeva pribegavaju hirurškom tretmanu insulinoma, uklanjanje tumora dovodi do potpunog oporavka pacijenta.
Ako kirurško liječenje nije moguće, pacijentima se propisuje terapija lijekovima koja imaju za cilj smanjenje lučenja inzulina i usporavanje rasta tumora i njegovih metastaza. Takođe se preporučuje česti unos ugljikohidratne hrane ili unošenje glukoze kako bi se spriječili napadi hipoglikemije.
Kojem doktoru se obratiti
Ako osoba periodično ima akutni osjećaj gladi, podrhtavanje mišića, razdražljivost, glavobolju, praćenu letargijom ili čak gubitkom svijesti, mora se obratiti endokrinologu. Pored toga, možda će biti potrebna konsultacija neurologa. Liječenje inzulinomima često provodi kirurg.
Patogeneza hipoglikemije sa insulinomom
Insulinoma je tumor koji proizvodi hormon. Zbog činjenice da ćelije raka sa insulinom imaju nepravilnu strukturu, funkcionišu na nestandardni način, zbog čega nivo glukoze u krvi nije regulisan. Tumor proizvodi puno inzulina, što zauzvrat smanjuje koncentraciju glukoze u krvi. Hipoglikemija i hiperinzulinizam su glavne patogenetičke veze u bolesti.
Patogeneza insulinoma kod različitih bolesnika može biti slična, ali simptomi razvoja bolesti prilično su raznoliki. Takvi pokazatelji su zbog činjenice da svaka osoba ima različitu osjetljivost na inzulin i hipoglikemiju. Prije svega, nedostatak glukoze u krvi osjeti moždano tkivo. To je zbog činjenice da mozak nema opskrbu glukozom, a također ne može koristiti masne kiseline kao zamjenu za izvor energije.
Prognoza za insulinoma
Ako je tumor benigni, pacijent se nakon prenosa radikalne metode liječenja (operacija uklanjanja tumora) oporavlja. Kad tumor ima paraendokrinu lokalizaciju, liječenje inzulinomom također će biti uspješno.
Kada je tumor zloćudan, prognoza lečenja biće ozbiljnija. To ovisi o lokaciji tumora i broju lezija. Uspjeh kemoterapijskih lijekova je vrlo važan - ovisi o svakom konkretnom slučaju bolesti i osjetljivosti tumora na lijekove. Često je 60% pacijenata osjetljivo na streptozocton, ako tumor nije osjetljiv na ovaj lijek, koristi se adriamicin. Kao što praksa pokazuje, uspjeh hirurškog liječenja inzulinomima postiže se u 90% slučajeva, dok smrt tijekom operacije nastupa u 5-10%.
Mehanizam hipoglikemije u insulinomu
Razvoj ovog stanja objašnjava se činjenicom da dolazi do nekontrolisanog lučenja inzulina od strane b-ćelija tumora. Normalno, ako nivo glukoze u krvi opadne, tada se smanjuje i proizvodnja inzulina i njegovo oslobađanje u krvotok.
 U tumorskim ćelijama ovaj mehanizam je oslabljen, a smanjenjem koncentracije šećera izlučivanje inzulina nije inhibirano, što dovodi do razvoja hipoglikemijskog sindroma.
U tumorskim ćelijama ovaj mehanizam je oslabljen, a smanjenjem koncentracije šećera izlučivanje inzulina nije inhibirano, što dovodi do razvoja hipoglikemijskog sindroma.
Najatnija hipoglikemija osjećaju moždane stanice koje koriste glukozu kao glavni izvor energije. S tim u vezi s razvojem tumora započinje neuroglikopenija, a dugotrajnim procesom u središnjem živčanom sistemu nastaju distrofične promjene.
Uz hipoglikemiju, kontransularni spojevi se oslobađaju u krvotok - hormoni glukagon, norepinefrin, kortizol, što dovodi do pojave adrenergičkih simptoma.
Terapija insulinomom
 Obično insulinom zahtijeva hirurško liječenje. Opseg operacije ovisi o veličini inzulinoma i njegovoj lokaciji. U nekim slučajevima radi se inzulinektomija (enukleacija tumora), a ponekad i resekcija gušterače.
Obično insulinom zahtijeva hirurško liječenje. Opseg operacije ovisi o veličini inzulinoma i njegovoj lokaciji. U nekim slučajevima radi se inzulinektomija (enukleacija tumora), a ponekad i resekcija gušterače.
Uspjeh operacije ocjenjuje se dinamičkim određivanjem koncentracije glukoze tokom intervencije.
Među postoperativne komplikacije spadaju:
pankreasna nekroza gušterače, a ako se dijagnosticira hemoragična nekroza gušterače, uzrok smrti sa komplikacijom je upravo u njoj. ,
- trbušni apsces
- fistula pankreasa
- peritonitis.
Ako je insulinoma neoperabilna, tada se liječenje provodi konzervativno, spriječava se hipoglikemija, zaustavljaju se napadi uz pomoć glukagona, adrenalina, glukokortikoida, norepinefrina. U početnim fazama pacijentima se obično preporučuje uzimanje povećane količine ugljikohidrata.
Za zloćudne insulinome, kemoterapija se radi doksorubicinom ili streptozotocinom.
Radikalni tretman
Radikalno lečenje odnosi se na operaciju za uklanjanje tumora. Pacijent može dobrovoljno odbiti operativni zahvat za uklanjanje tumora. Također se kirurško liječenje ne primjenjuje u prisustvu istodobnih somatskih manifestacija teške prirode.
Kada se tumor nalazi u repu gušterače, operacija se obavlja rezanjem dijela tkiva organa i uklanjanjem tumora. U slučajevima kada je insulinoma benigna i nalazi se u tijelu ili glavi štitne žlijezde, provodi se enukleacija (lučenje tumora). Kada je tumor zloćudan s višestrukim lezijama i kad ga je nemoguće potpuno ukloniti, koristi se metoda liječenja lijekovima. Liječenje lijekovima uključuje uzimanje lijekova kao što su diazoksid (proglycem, hiperstat) ili octreatide (sandostatin). Uzimanje ovih lijekova rezultira smanjenjem proizvodnje inzulina, kao i inhibicijom napada hipoglikemije.
Konzervativni tretman
Uz konzervativno liječenje inzulina, slijede sljedeći rezultati: olakšanje i sprečavanje hipoglikemije, kao i efekti na tumorski proces.
U slučajevima kada radikalno liječenje nije moguće, na primjer, maligni tumor s višestrukim lezijama, propisana je simptomatska terapija. Takva terapija uključuje čest unos ugljikohidrata. Ako nije moguće normalizirati razinu proizvodnje inzulina lijekovima, pacijentu se određuje kemoterapija, a zatim za polikemoterapiju.
Na našoj web stranici možete lako saznati koje klinike liječe insulinom u Moskvi.