Kako obnoviti gušteraču s dijabetesom
Otoci pankreasa, koji se nazivaju i Langerhansovi otočići, su maleni nakupci ćelija difuzno razbacanih po gušterači. Gušterača je organ koji ima uzdužni oblik duljine 15-20 cm, a koji se nalazi iza donjeg dijela želuca.
Otoci pankreasa sadrže nekoliko vrsta ćelija, uključujući beta ćelije koje proizvode hormon inzulin. Gušterača takođe stvara enzime koji pomažu tijelu da probavi i upije hranu.

Kada nivo glukoze u krvi poraste nakon jela, gušterača reagira otpuštanjem inzulina u krvotok. Inzulin pomaže ćelijama u cijelom tijelu da apsorbiraju glukozu iz krvi i koriste je za stvaranje energije.
Dijabetes melitus nastaje kada gušterača ne proizvodi dovoljno inzulina, tjelesne stanice ne koriste ovaj hormon s dovoljnom efikasnošću ili iz oba razloga. Kao rezultat toga, glukoza se nakuplja u krvi, a stanice tog tijela ne apsorbuju.
Kod dijabetesa tipa 1, beta ćelije gušterače zaustavljaju proizvodnju inzulina, jer imunološki sistem tijela napada i uništava ih. Imuni sistem štiti ljude od infekcija otkrivanjem i uništavanjem bakterija, virusa i drugih potencijalno štetnih stranih supstanci. Osobe sa dijabetesom tipa 1 trebale bi svakodnevno uzimati inzulin.
Šećerna bolest tipa 2 obično započinje stanjem zvanim inzulinska rezistencija, u kojem tijelo ne može učinkovito koristiti inzulin. S vremenom smanjuje se i proizvodnja ovog hormona, pa će mnogi pacijenti s dijabetesom tipa 2 na kraju morati uzimati inzulin.
Što je transplantacija otoka gušterače?
Postoje dvije vrste presađivanja (transplantacija) otočića gušterače:
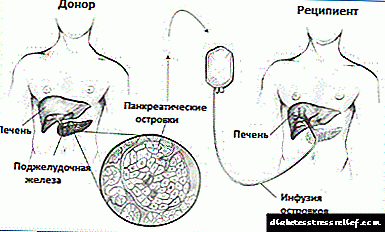
Alotransplantacija otočića Langerhansa postupak je tokom kojeg se otočići iz gušterače preminulog davaoca čiste, obrađuju i presađuju drugoj osobi. Trenutno se alotransplantacija otočića gušterače smatra eksperimentalnim postupkom, jer tehnologija njihove transplantacije još nije dovoljno uspješna.
Za svaku alotransplantaciju otočića gušterače naučnici koriste specijalizirane enzime kako bi ih uklonili iz gušterače umrlog davatelja. Tada se otočići čiste i broje u laboratoriji.
Uobičajeno primatelji primaju dvije infuzije, od kojih svaka sadrži 400.000 do 500.000 otočića. Nakon implantacije beta ćelije ovih otočića počinju proizvoditi i lučiti inzulin.
Langerhansova otočna alotransplantacija izvodi se za bolesnike s dijabetesom tipa 1 koji imaju loše kontroliranu razinu glukoze u krvi. Svrha transplantacije je pomoći ovim pacijentima u postizanju relativno normalne razine glukoze u krvi sa ili bez dnevnih injekcija inzulina.
Smanjiti ili eliminirati rizik od nesvjesne hipoglikemije (opasnog stanja u kojem pacijent ne osjeća simptome hipoglikemije). Kada osoba osjeća pristup hipoglikemije, može poduzeti mjere da podigne nivo glukoze u krvi na normalne vrijednosti za njega.
Alotransplantacija otočića pankreasa provodi se samo u bolnicama koje su dobile odobrenje za klinička ispitivanja ove metode liječenja. Transplantacije često rade radiolozi - ljekari koji su specijalizirani za medicinsko snimanje.Radiolog koristi rendgenske zrake i ultrazvuk da usmjeri umetanje fleksibilnog katetera kroz mali rez u gornjoj trbušnoj stijenki u portalnu venu jetre.
Portalna vena je velika krvna žila koja prenosi krv u jetru. Otoci se polako uvode u jetru putem katetera ubačenog u portalnu venu. Ovaj se postupak u pravilu izvodi pod lokalnom ili općom anestezijom.
Pacijentima su često potrebne dvije ili više transplantacija kako bi se postiglo dovoljno otočića kako bi se smanjila ili eliminirala potreba za inzulinom.
Autotransplantacija otočića gušterače provodi se nakon totalne pankreatktomije - hirurškog uklanjanja cijelog gušterače - kod bolesnika s teškim kroničnim ili dugotrajnim pankreatitisom, što nije podložno drugim metodama liječenja. Ovaj postupak se ne smatra eksperimentalnim. Autotransplantacija otočića Langenhans ne provodi se kod pacijenata s dijabetesom tipa 1.
Postupak se odvija u bolnici pod općom anestezijom. Najprije hirurg ukloni gušteraču, iz koje se zatim izvlače otočići pankreasa. U roku od sat vremena, pročišćeni otočići se uvode putem katetera u pacijentovu jetru. Cilj takve transplantacije je pružiti tijelu dovoljno Langerhansovih otočića za proizvodnju inzulina.
Što se događa nakon transplantacije otočića pankreasa?
Otočići Langerhansa počinju otpuštati inzulin ubrzo nakon transplantacije. Međutim, njihovo puno funkcionisanje i rast novih krvnih žila iziskuju vrijeme.
Primatelji moraju nastaviti s injekcijama inzulina prije nego što započne puni rad transplantiranih otočića. Također mogu uzimati posebne pripravke prije i nakon transplantacije koji pridonose uspješnom zahvatanju i dugoročnom funkcioniranju otočića Langerhans.
Međutim, autoimuni odgovor koji uništava pacijentove beta ćelije može ponovo napasti transplantirane otočiće. Iako je jetra tradicionalno mjesto infuzije donora, naučnici istražuju alternativna mjesta, uključujući mišićno tkivo i druge organe.
Koje su prednosti i nedostaci alotransplantacije otoka pankreasa?
Prednosti Langerhansovih alotransplantacija otočića uključuju poboljšanu kontrolu glukoze u krvi, smanjene ili eliminirane injekcije inzulina za dijabetes i prevenciju hipoglikemije. Alternativa presađivanju otočića pankreasa je presađivanje cijelog gušterače, što se najčešće obavlja transplantacijom bubrega.
Prednosti presađivanja cijelog gušterače su manja ovisnost o inzulinu i duža funkcija organa. Glavni nedostatak transplantacije gušterače je da je to vrlo složena operacija s velikim rizikom od komplikacija, pa čak i smrti.
Alotransplantacija otočića pankreasa može također pomoći da se izbjegne nesvjesna hipoglikemija. Naučna istraživanja pokazala su da čak i djelomično funkcionalni otočići nakon transplantacije mogu spriječiti ovo opasno stanje.
Poboljšanje kontrole glukoze u krvi putem alotranspolacije otočića također može usporiti ili spriječiti napredovanje problema povezanih s dijabetesom, poput bolesti srca i bubrega, oštećenja živaca i očiju. Istraživanja su u toku kako bi se istražila ta mogućnost.
Nedostaci alotransplantacije otočića pankreasa uključuju rizike povezane sa samim postupkom - posebno krvarenjem ili trombozom. Transplantirani otočići mogu djelomično ili potpuno prestati s radom.Ostali rizici povezani su s nuspojavama imunosupresivnih lijekova koje su pacijenti prisiljeni poduzeti kako bi spriječili imunološki sustav da odbaci transplantirane otočiće.
Ako pacijent već ima transplantirani bubreg i već uzima imunosupresivne lijekove, jedini rizici su infuzija otoka i nuspojave imunosupresivnih lijekova koji se primjenjuju tijekom alotransplantacije. Ovi lekovi nisu potrebni za autotransplantaciju jer se uvedene ćelije uzimaju iz pacijentovog tela.
Kakva je efikasnost transplantacije otočića Langerhansa?
Od 1999. do 2009. u Sjedinjenim Državama izvršena je alotransplantacija otočića pankreasa na 571 pacijentu. U nekim slučajevima ovaj se postupak obavljao zajedno s transplantacijom bubrega. Većina pacijenata primila je jednu ili dvije infuzije otoka. Na kraju dekade prosječan broj otočića dobivenih tokom jedne infuzije bio je 463.000.
Prema statističkim podacima, tokom godine nakon transplantacije oko 60% primalaca dobilo je neovisnost od inzulina, što znači zaustavljanje injekcija inzulina na najmanje 14 dana.
Na kraju druge godine nakon transplantacije, 50% primatelja moglo bi zaustaviti injekcije najmanje 14 dana. Međutim, dugoročnu neovisnost t-inzulina teško je održavati i u konačnici je većina pacijenata bila prisiljena ponovo uzimati inzulin.
Identifikovani su faktori koji su povezani sa najboljim rezultatima alografta:
- Starost - 35 godina i stariji.
- Niži nivo triglicerida u krvi prije transplantacije.
- Niže doze inzulina prije transplantacije.
Međutim, naučni dokazi upućuju na to da čak i djelomično funkcionirani transplantirani otočići Langerhansa mogu poboljšati kontrolu glukoze u krvi i smanjiti doze inzulina.
Kakva je uloga imunosupresiva?
Imunosupresivni lijekovi su potrebni da se spriječi odbacivanje, što je čest problem u bilo kojoj transplantaciji.
Naučnici su posljednjih godina postigli mnoge uspjehe na polju transplantacije otočića Langerhans. 2000. godine kanadski naučnici objavili su svoj protokol o transplantaciji (Edmonton Protocol), koji su prilagodili medicinski i istraživački centri širom svijeta i nastavlja da se usavršava.
Edmonton protokol uvodi upotrebu nove kombinacije imunosupresivnih lijekova, uključujući daclizumab, sirolimus i takrolimus. Naučnici i dalje razvijaju i proučavaju modifikacije ovog protokola, uključujući poboljšane režime liječenja koji pomažu u povećanju uspjeha transplantacije. Te sheme u različitim centrima mogu biti različite.
Primjeri ostalih imunosupresiva koji se koriste u transplantaciji otočića Langerhans uključuju antitimocitni globulin, belatacept, etanercept, alemtuzumab, basaliksimab, everolimus i mofetil mikofenolata. Naučnici također istražuju lijekove koji ne spadaju u skupinu imunosupresiva, poput exenatida i sitagliptina.
Imunosupresivni lijekovi imaju ozbiljne neželjene efekte, a njihovi dugoročni efekti još uvijek nisu u potpunosti razumljivi. Neposredne nuspojave uključuju oralne čireve i probavne tegobe (kao što su uznemireni želudac i proliv). Pacijenti takođe mogu razviti:
- Povećan holesterol u krvi.
- Povišen krvni pritisak.
- Anemije (smanjenje broja crvenih krvnih zrnaca i hemoglobina u krvi).
- Umor
- Smanjena količina belih krvnih zrnaca.
- Oštećenje bubrežne funkcije.
- Povećana osjetljivost na bakterijske i virusne infekcije.
Uzimanje imunosupresiva takođe povećava rizik od razvoja određenih vrsta tumora i raka.
Znanstvenici i dalje traže načine postizanja tolerancije imunološkog sustava na presađene otočiće u kojima ih imunološki sustav ne prepoznaje kao vanzemaljce.
Imunološka tolerancija podržavala bi funkcioniranje presađenih otočića bez uzimanja imunosupresivnih lijekova. Na primjer, jedna metoda je presađivanje otočića zatvorenih u posebnom premazu koji može pomoći u sprečavanju reakcije odbacivanja.
Koje su prepreke s kojima se susreće alotransplantacija otočića pankreasa?
Nedostatak odgovarajućih donatora glavna je prepreka širokoj upotrebi alotransplantacije otočića Langerhans. Uz to, nisu svi donorski gušterači pogodni za vađenje otočića, jer ne ispunjavaju sve kriterije za odabir.
Treba imati na umu i da tijekom pripreme otočića za transplantaciju oni često oštećuju. Stoga se vrlo malo transplantacija obavlja svake godine.
Naučnici proučavaju različite metode za rješenje ovog problema. Na primjer, koristi se samo dio gušterače od živog davatelja, koriste se otočići pankreasa svinja.
Naučnici su transplantirali otočiće svinja drugim životinjama, uključujući majmune, ukapajući ih u poseban premaz ili koristeći droge kako bi se spriječilo odbacivanje. Drugi pristup je stvaranje otočića od ćelija drugih vrsta - na primjer, iz matičnih ćelija.
Uz to, financijske prepreke sprječavaju široku alotransplantaciju otočića. Na primjer, u SAD-u se tehnologija transplantacije smatra eksperimentalnom, pa se financira iz istraživačkih fondova, jer osiguranje takve metode ne pokriva.
Prehrana i dijeta
Osoba koja je podvrgnuta transplantaciji otočića pankreasa trebala bi slijediti dijetu koju su razvili ljekari i nutricionisti. Imunosupresivni lijekovi uzeti nakon transplantacije mogu izazvati debljanje. Zdrava prehrana je važna za kontrolu tjelesne težine, krvnog pritiska, holesterola u krvi i razine glukoze u krvi.
Dijabetesne osnove
Dijabetes je prepoznat kao epidemija 21. vijeka. Prema statističkim podacima, stopa incidencije je 8,5% među odraslim pacijentima. U 2014. godini registrirana su 422 milijuna pacijenata, za poređenje, 1980. broj oboljelih bio je samo 108 milijuna. Dijabetes melitus je bolest koja se širi ogromnim tempom, što ide ukorak s pretilošću.
Razvoj patologije započinje poremećajem endokrinog sustava. Istovremeno, još nisu precizirani tačni uzroci pojave dijabetesa. Međutim, postoji mnogo faktora koji povećavaju rizik od razvoja bolesti: spol, starost, nasljednost, prekomjerna težina, patološka trudnoća itd.
Poznata su dva glavna oblika bolesti - prvi (inzulinski ovisan) i drugi (neinzulinski ovisan) tip.
Prva vrsta dijabetesa dijagnosticira se uglavnom u ranoj dobi. Patologiju karakterizira potpuni prestanak proizvodnje inzulina pomoću gušterače, hormona koji normalizira glukozu u krvi. U ovom slučaju je indicirana inzulinska terapija - redovna primena injekcija insulina.
Druga vrsta bolesti javlja se u dobi od 40-45 godina. U pravilu, zbog prekomjerne težine ili genetske predispozicije, inzulin prestaje da ulazi u ciljne ćelije, jer počinju na njega pogrešno reagirati. Taj se proces naziva inzulinska rezistencija. Kao rezultat toga, gušterača se iscrpljuje i nije u stanju da proizvede potrebnu količinu hormona koji snižava šećer. S pravodobnom dijagnozom možete pratiti glukozu bez upotrebe lijekova, za to je dovoljno pratiti pravilnu prehranu i vježbanje.U naprednijim slučajevima morate uzimati hipoglikemijske tablete ili raditi injekcije insulina.
Glavni simptomi bolesti su poliurija i intenzivna žeđ. To je povezano sa funkcijom mokraćnog sustava. Višak šećera se izlučuje bubrezima, a za to im treba više tekućine, koja se uzima iz tkiva. Kao rezultat toga, osoba počne piti više vode i češće posjećivati toalet. Takođe, dijabetičar može osetiti sledeće simptome:
- trnce u donjim i gornjim udovima,
- jak umor, smanjene performanse,
- oštećenje vida,
- ukočenost ruku i nogu,
- glavobolja i vrtoglavica,
- razdražljivost, loš san,
- dugotrajno zarastanje rana.
Pored toga, mogu se javiti i kožne infekcije.
Operacija gušterače za dijabetes: trošak transplantacije
Dijabetes tipa 1 je bolest ovisna o insulinu i najčešći oblik bolesti u svijetu.
Prema medicinskoj statistici, danas u svijetu ima oko 80 miliona pacijenata koji pate od ovog oblika bolesti. U tom razdoblju postoji trajan trend povećanja broja pacijenata koji pate od dijabetesa melitusa ovisnog o inzulinu.
Trenutno stručnjaci iz oblasti medicine prilično uspješno uspijevaju se nositi sa posljedicama razvoja bolesti koristeći klasične metode liječenja.
| Video (kliknite za reprodukciju). |
Unatoč značajnom napretku u liječenju dijabetesa, pojavljuju se problemi povezani s pojavom komplikacija u progresiji šećerne bolesti tipa 1, što može zahtijevati transplantaciju gušterače.
Prema medicinskim statistikama, ljudi koji pate od dijabetesa ovisnog oblika o inzulinu, češće od ostalih:
- oslijepiti
- pate od zatajenja bubrega,
- potražiti pomoć u liječenju gangrene,
- potražiti pomoć u liječenju poremećaja u funkcionisanju srca i krvožilnog sistema.
Pored ovih problema, utvrđeno je da je prosječni životni vijek dijabetičara oboljelih od dijabetesa tipa I gotovo 30% kraći nego kod osoba koje nemaju ovu bolest i ne pate od povišene razine šećera u krvi.
U sadašnjem stadiju medicine najčešća je metoda liječenja za liječenje dijabetesa ovisnog o inzulinu. Upotreba zamjenske terapije primjenom lijekova koji sadrže inzulin možda nije uvijek dovoljno učinkovita, a cijena takve terapije je prilično velika.
Nedovoljna efikasnost upotrebe zamjenske terapije rezultat je složenosti odabira doza, lijekova koji se koriste. Takve doze bi trebale biti odabrane u svakom slučaju, uzimajući u obzir sve pojedinačne karakteristike pacijentovog tijela, što je teško iskusnim endokrinolozima.
Sve su te okolnosti provocirale ljekare da traže nove načine liječenja bolesti.
Glavni razlozi koji su naterali naučnike da traže nove metode lečenja su sledeći:
- Težina bolesti.
- Priroda ishoda bolesti.
- Postoje poteškoće u prilagođavanju komplikacija u procesu razmjene šećera.
Najsavremenije metode lečenja bolesti su:
- hardverske metode liječenja,
- transplantacija pankreasa
- transplantacija gušterače
- transplantacija otočnih ćelija tkiva gušterače.
Kod šećerne bolesti prvog tipa tijelo pokazuje pojavu metaboličkih pomaka koji nastaju zbog kršenja u funkcioniranju beta ćelija. Metabolički pomak može se eliminirati presađivanjem ćelijskog materijala otočića Langerhansa.Ćelije ovih područja tkiva pankreasa odgovorne su za sintezu hormona inzulina u tijelu.
Operacija dijabetesa gušterače može ispraviti rad i regulisati moguća odstupanja u metaboličkim procesima. Osim toga, operacija može spriječiti daljnje napredovanje bolesti i pojavu u tijelu komplikacija povezanih s dijabetesom.
Operacija za dijabetes tipa 1 je opravdana.
Otočne ćelije duže vremena nisu u stanju da budu odgovorne za prilagodbu metaboličkih procesa u tijelu. Iz tog razloga, najbolje je koristiti alotransplantaciju donozne žlezde koja je zadržala svoje funkcionalne mogućnosti u najvećoj mogućoj mjeri.
Provođenje sličnog postupka uključuje osiguravanje uvjeta pod kojima se osigurava blokiranje neuspjeha metaboličkih procesa.
U nekim slučajevima nakon operacije postoji realna mogućnost postizanja obrnutog razvoja komplikacija koje izazivaju razvoj šećerne bolesti tipa 1 ili zaustavljanje njihove progresije.
Transplantacija gušterače kod dijabetesa rijetko se propisuje za transplantaciju drugih organa. Ovi hirurški tretmani su ogromna prijetnja. Često se koristi hirurgija ako druga sredstva za uticaj nisu dovoljna. Takve hirurške intervencije sastoje se u odvojenim tehničkim i organizacijskim poteškoćama u vezi s ponašanjem.
U medicinskoj praksi razlikuju se savremene metode uklanjanja bolesti.
- Hardverske metode lečenja.
- Operacija gušterače.
- Transplantacija gušterače.
- Transplantacija otoka gušterače.
Zbog činjenice da je kod dijabetičke patologije moguće identificirati metaboličke pomake koji su se razvili zbog promjena prirodne aktivnosti beta ćelija, terapija patologije bit će unaprijed određena postupkom zamjene otočića Langerhansa.
Ovaj kirurški tretman pomaže da se riješe nedosljednosti u metaboličkim pojavama ili da se zajamči stvaranje teških ponovljenih komplikacija manifestacije dijabetesa koja je podložna glukozi, bez obzira na velike cijene hirurškog liječenja.
Kod dijabetesa je ta odluka dobro utemeljena.
Otočke ćelije u tijelu duže vrijeme nisu u mogućnosti da budu odgovorne za regulaciju metabolizma ugljikohidrata kod pacijenata. Stoga se upotrebljavaju alotgrafski zamjenjivi otočići Langerhansa donatorske žlijezde u kojima je njihova aktivnost sačuvana do maksimuma. Ovaj fenomen očekuje dostupnost okolnosti za normoglikemiju i još jednu blokadu metaboličkih mehanizama.
U nekim je situacijama moguće postići suprotno stvaranje razvijenih komplikacija dijabetičke bolesti ili ih zaustaviti.
Transplantacija gušterače kod dijabetičke patologije je opasan postupak, jer se takve intervencije provode samo u najekstremnijim situacijama.
Transplantacija organa gušterače često se obavlja kod ljudi koji pate od dijabetesa tipa 1 i drugog s bubrežnom inferiornošću koji se već očituju prije nego što pacijent počne doživljavati nepovratne komplikacije u obliku:
- retinopatija s potpunim gubitkom sposobnosti vida
- bolesti velikih i malih posuda,
- neuropatija
- nefropatija,
- endokrina inferiornost.
Transplantacija žlijezda provodi se i u slučaju sekundarne dijabetičke bolesti koja je provocirana pankreasnom nekrozom, a koja je postala komplikacija pankreatitisa u akutnoj fazi i slabom stvaranju gušterače, ali ako je bolest u fazi formiranja.
Često je faktor transplantacije hemokromatoza, kao i imunitet žrtve na šećer.
U prilično rijetkim situacijama transplantacija žlijezde za dijabetes propisuje se pacijentima s nizom patologija.
- Nekroza tkiva pankreasa.
- Oštećenje žlijezde stvaranjem tumora benignog ili malignog toka.
- Purulentna upalna pojava u peritoneumu, što dovodi do razvoja teškog oštećenja tkiva pankreasa, što ne reaguje ni na jednu terapiju.
Često, s pojavom bubrežne inferiornosti, pacijentu će uz transplantaciju gušterače trebati i operacija bubrega koja se odmah izvodi s gušteračom.
Pored indikacija, transplantacija gušterače neće biti izvediva iz različitih razloga.
- Prisutnost i stvaranje novotvorina inferiornog toka.
- Srčana bolest, karakterizirana teškom vaskularnom insuficijencijom.
- Komplikacije dijabetesa.
- Prisutnost patologija pluća, moždani udar, zarazni tok.
- Ovisnost o alkoholu, drogama.
- Poremećaji teške mentalne manifestacije.
- Slabe zaštitne funkcije tijela.
- AIDS
Hirurško liječenje je moguće ako je pacijentovo stanje zadovoljavajuće. U suprotnom, postoji rizik od smrti.
Prije nego što se utvrdi mogućnost hirurške intervencije i slučajevi koji uključuju transplantaciju, provodi se skup pregleda. Studija uključuje sljedeće dijagnostičke mjere:
- analiza krvne grupe,
- računarska tomografija,
- elektrokardiogram
- krvni test na biohemijskom nivou,
- ultrazvučna dijagnostika srčanog mišića, peritoneuma,
- krvna serologija,
- analiza urina i krvi,
- ispitivanje antigena kompatibilnosti tkiva,
- X-zraka sternuma.
Pacijent će trebati kompletan pregled od strane terapeuta, hirurga, gastroenterologa. Ponekad vam je potreban pregled kod takvih ljekara:
Zahvaljujući sveobuhvatnoj dijagnozi, moguće je prepoznati prijetnju odbacivanja presađenog organa. Ako su svi pokazatelji utvrđeni tijekom razdoblja analize normalni, tada liječnici planiraju presađivati gušteraču i potražiti donora.
Uzorkovanje tkiva vrši se kod žive osobe i one čiji se mozak utvrdio mrtvim.
Na osnovu rezultata testova, opšteg dobrog stanja, kao i koliko loše utječe na gušteraču, liječnik će odabrati intervenciju za transplantaciju gušterače.
- Hirurgija uključuje presađivanje celog organa.
- Transplantacija repa ili drugog režnja žlijezde.
- Potrebno je eliminirati organ i dio dvanaesnika.
- Intravenska injekcija Langerhansovih ćelija.
Pri presađivanju cijelog gušterače uzmite ga sa dijelom dvanaesnika 12. Međutim, žlijezda može biti povezana sa tankim crijevima ili mjehurom. Ako se transplantira samo djelić gušterače, tada se hirurška intervencija sastoji u uklanjanju soka pankreasa. Da biste to učinili, koristite 2 metode.
- Blokiranje izlaznog kanala pomoću neoprena.
- Uklanjanje organskih sokova u tanko crijevo ili mjehur. Kad se sok izbaci u mjehur, smanjuje se rizik od razvoja infekcije.
Transplantacija gušterače, poput bubrega, vrši se u iliaksnoj fosi. Postupak je komplikovan i dug. Često se operacija izvodi pod općom anestezijom, što smanjuje rizik od ozbiljnih komplikacija.
Događa se da oni uspostave kralježničnu cijev, zbog koje se nakon transplantacije anestezija dovodi u svrhu ublažavanja stanja.
Hirurško liječenje žlijezde u fazama:
- Davatelju se daje lijek za antikoagulaciju kroz materničnu arteriju, a zatim se koristi otopina konzervansa.
- Zatim se organ uklanja i hladi hladnom fiziološkom otopinom.
- Izvršite zakazanu operaciju.Računa se disekciji primatelja, zatim se zdrava žlijezda ili dio presađuje u područje ilealne fossa.
- Arterije, vene i ispusni kanal organa kombiniraju se u fazama.
Ako se pacijent promijeni u radu bubrega protiv šećerne bolesti, tada je moguća dvostruka operacija. To će povećati šanse za povoljan ishod.
Uspješnom transplantacijom pacijent će se brzo vratiti u normalan metabolizam ugljikohidrata, dakle, nije mu potrebno redovito ubrizgavati inzulin, mijenjajući se na imunosupresivne tablete. Njihova upotreba neće dopustiti odbacivanje presađenog gušterače.
Imunosupresivna terapija se provodi uz primjenu 2-3 lijeka koji imaju različit mehanizam djelovanja.
Kao i svako kirurško rješenje problema, implantacija može izazvati razvoj takvih komplikacija dijabetesa, čiji lijekovi ne mogu riješiti problem.
- Stvaranje zarazne pojave u peritoneumu.
- Prisutnost tečnosti u krugu presađenog organa.
- Razvoj krvarenja na različitim nivoima intenziteta.
Događa se da odbije transplantiranu žlijezdu. To ukazuje na prisustvo amilaze u urinu. A takođe se to otkriva ako se obavlja biopsija. Gvožđe će početi da se povećava u veličini. Ultrazvučni pregled je gotovo nemoguće otkriti, jer tijelo ima mutne ivice.
Transplantacijsko hirurško liječenje uključuje dugu i tešku rehabilitaciju za pacijenta. U to vrijeme mu se propisuju imunosupresivni lijekovi, tako da se organ dobro otjerao.
Može li se gušterača izliječiti nakon transplantacije?
Prema statističkim podacima, preživljavanje nakon transplantacije gušterače uočeno je kod 80% pacijenata u periodu koji ne prelazi 2 godine.
Ako je gušterača presađena od zdravog davatelja, prognoza je povoljnija, a gotovo 40% pacijenata živi više od 10 godina, a 70% onih koji žive ne više od 2 godine.
Uvođenje telesnih ćelija intravenskom metodom pokazalo se da nije s najbolje strane, tehnika se sada finalizira. Složenost ove metode leži u nedovoljnosti jedne žlezde da se iz nje dobije željeni broj ćelija.
Transplantacija gušterače za dijabetes
Jedan od najvažnijih organa ljudskog tijela je gušterača.
Smješten je u trbušnoj šupljini i obavlja čitav niz funkcija, od kojih su najvažnija sinteza enzima koji sudjeluju u probavi (egzokrin) i stvaranje hormona koji sudjeluju u metabolizmu ugljikohidrata. Nepravilna aktivnost organa može uzrokovati prilično ozbiljne posljedice - razvoj nekroze gušterače, dijabetes melitus, a u nekim slučajevima i smrt. Ponekad, iz više različitih razloga, željezo prestaje da svoje funkcije obavlja djelomično ili u potpunosti, pa se postavlja pitanje njegove transplantacije.
Trenutno se operacije transplantacije izvode u mnogim zemljama, što nam omogućava da govorimo o stalnom razvoju medicine u tom pravcu. Jedan od uzoraka transplantacije gušterače za dijabetes tipa 1 napravljen je još 1891. godine, što je bilo trideset godina prije otkrića inzulina, međutim, takva operacija prvi put je obavljena 1966. u Americi.
Danas je medicina napravila značajan korak na polju transplantacije pankreasa, što dolazi zbog upotrebe ciklosporina A u kombinaciji sa steroidima.
Dijagnoza, indikacije i kontraindikacije za operaciju
Učinkovitost i uspješnost završetka operacije ovisi o mnogim faktorima, jer je ovaj postupak prikazan samo u ekstremnim slučajevima i ima prilično visoke troškove. Svaki pacijent mora proći niz pregleda i dijagnostike, na temelju rezultata kojih liječnik odlučuje o prikladnosti postupka.Postoji nekoliko vrsta dijagnostike, među kojima su najznačajnije sljedeće:
- Temeljit pregled terapeuta i konsultacija visoko specijalizovanih lekara - gastroenterologa, hirurga, anesteziologa, stomatologa, ginekologa i drugih,
- Ultrazvučni pregled srčanog mišića, peritonealnih organa, rendgen prsa, elektrokardiogram, računarska tomografija,
- Različiti uzorci krvi
- Posebna analiza kojom se utvrđuje prisutnost antigena koji je važan za kompatibilnost tkiva.
Budući da je svaka hirurška manipulacija za pacijenta prilično opasan postupak, postoje brojne indikacije pod kojima je transplantacija gušterače jedina moguća opcija za osiguranje normalne ljudske aktivnosti:
- Transplantacija pankreasa kod šećerne bolesti tipa 1 prije pojave ozbiljnih komplikacija ove bolesti, poput retinopatije, koja se može razviti u sljepoću, vaskularne patologije, razne vrste nefropatije, hiperlabilnost,
- Sekundarni dijabetes melitus koji može nastati posebnim tokom pankreatitisa kod kojeg se razvija nekroza pankreasa, rak gušterače, imunitet pacijenta na inzulin, hemohromatoza i dr.
- Prisutnost strukturnih lezija tkiva organa, uključujući maligne ili benigne novotvorine, opsežna smrt tkiva, razne vrste upale u peritoneumu.
Svaka od gore navedenih indikacija je poprilično kontradiktorna, pa se pitanje izvedivosti transplantacije razmatra za svakog pacijenta pojedinačno, a odlučuje liječnik koji procijeni sve rizike i moguće negativne posljedice postupka.
Pored indikacija, postoje brojne kontraindikacije kod kojih je strogo zabranjeno obavljanje transplantacije gušterače:
- Prisutnost i razvoj malignih novotvorina,
- Razne srčane bolesti kod kojih je izražena vaskularna insuficijencija,
- Komplikacije dijabetesa
- Prisutnost plućnih bolesti, moždanog udara ili zaraznih bolesti,
- Ovisnost ili alkoholizam,
- Teški psihički poremećaji,
- Oslabljeni imunitet.
Važno je zapamtiti da se operacije transplantacije žlijezde obavljaju samo ako je pacijent u zadovoljavajućem stanju i dobrobiti. U suprotnom, postoji opasnost od smrti za pacijenta.
Transplantacija gušterače rijetko je izvedena hirurška procedura, čija je svrha obnavljanje pravilnog izlučivanja inzulina u tijelu.
Uzrok operacije može biti progresivan dijabetes (sa simptomatskim ili prijetećim zatajenjem bubrega) i druga stanja u kojima organ prestaje funkcionirati.
Gušterača ima dvije glavne funkcije. Prvo je proizvodnja folikularnih ćelija probavnih enzima koji prolaze kroz organski kanal do zajedničkog žučnog kanala i dvanaesnika. Tamo igraju važnu ulogu u probavi bjelančevina i masti.
Unutrašnja sekrecija je složeniji mehanizam koji vam omogućava da regulišete nivo glukoze u tijelu.
Ovaj trbušni organ obavlja sekretornu funkciju. Zbog njegove strukture, vaskularizacije i lokacije, operativni zahvati na njegovoj lokaciji teško su se izvoditi.
Ipak rade se transplantacije gušterače, jer pacijent s dijabetesom nakon transplantacije može postati neovisan o potrebi stalnog praćenja razine šećera i upotrebe inzulina. Dugoročno izbjegavajte ozbiljne komplikacije opasne po život.
Za hirurge je takva operacija pravi izazov. Gušterača se inaktivira iz tri arterije:
- superiorna mezenterijska arterija,
- slezalna arterija,
- gastro duodenalna arterija.
Istodobnom transplantacijom gušterače i bubrega implantiraju se u karličnom predjelu, na unutrašnjoj strani iliakalnih kostiju, a arterije oba organa povezane su sa unutrašnjim bedrenim arterijama.
Pisma naših čitalaca
Moja baka duže vrijeme je bolesna od dijabetesa (tip 2), ali nedavno su komplikacije prešle na njene noge i unutrašnje organe.
Slučajno sam na internetu pronašao članak koji mi je bukvalno spasio život. Bilo mi je teško vidjeti muku, a gadni miris u sobi izluđivao me je.
Kroz tretman, baka joj je čak promijenila raspoloženje. Rekla je da joj noge više ne bole, a čirevi ne napreduju; sljedeći tjedan idemo u liječničku ordinaciju. Širite vezu na članak
Transplantacija gušterače vrši se kod dijabetesa tipa 1 ili 2. Transplantacija žljezdanog organa probavnog sustava jedini je način da se danas potpuno izliječi dijabetes, što dovodi do normoglikemije bez potrebe za egzogenim inzulinom.
Transplantacija egzokrinog i endokrinog sekreta organa izuzetno je složen postupak, koji prati relativno visok rizik.
Razlog invazivne intervencije može biti:
Kako održati šećer normalnim u 2019. godini
- otvorene dijabetičke promene
- tijek bolesti, pri kojem se brzo razvijaju komplikacije koje mogu dovesti do teške invalidnosti ili smrti.
Najčešća indikacija je dijabetes sa zatajenjem bubrega. Takav bolesnik prolazi inzulinsku terapiju i ujedno redovnu dijalizu. Transplantacija pankreasa takvim pacijentima događa se ili zajedno s bubregom, ili nakon transplantacije bubrega. To pacijentu s dijabetesom pruža mogućnost da se potpuno oporavi.
Bolesnici s još uvijek nerazvijenim bubrežnim komplikacijama dijabetesa, ali s jasnim znakovima insuficijencije gušterače, kvalificiraju se za takozvanu proaktivnu transplantaciju. Ako je transplantirani organ pravilno transplantiran i transplantacija nije odbijena, tada je zdravstveno stanje pacijenta normalno:
- ne treba da uzima insulin,
- on se može vratiti normalnom životu i radu.
Žene nakon uspješnih transplantacija, usprkos potrebi korištenja imunosupresiva (kako bi se spriječile mutacije transplantacija), u stanju su zatrudnjeti i roditi djecu.
Preostale (iako vrlo rijetke) indikacije za transplantaciju su:
- ekstrakorporaalna insuficijencija gušterače,
- ciroza pankreasa,
- stanje nakon efikasnog uklanjanja raka pankreasa, bez ponovnog pojavljivanja karcinoma.
Ova stanja uzrokuju nedostatak inzulina i sekundarne simptome dijabetesa (sa svim pratećim komplikacijama).
Transplantacija žljezdanog organa probavnog sustava može pomoći normalizaciji fiziološke i metaboličke ravnoteže. Omogućuje vam i da se borite protiv komplikacija opasnih po život, prije svega teške hipo- i hiperglikemije, koje se mogu javiti acidozom ili dovesti do kome.
Dokazan je i učinak transplantacije gušterače na faktore rizika za kardiovaskularne bolesti i kašnjenje u razvoju nekih kroničnih komplikacija.
Transplantacija gušterače je efikasan tretman za dijabetes. Operacija transplantacije može se izvesti na tri glavna načina:
- transplantaciju samog žljezdanog organa,
- implantacija gušterače istovremeno s bubrezima,
- transplantacija gušterače nakon presađivanja bubrega.
Transplantacija samog gušterače (tzv. Napredna transplantacija) vrši se kod pacijenata s normalno radnim bubrezima, kod kojih su uočena značajna kolebanja glikemije, i pored ispravnog liječenja inzulinom.
Ovo stanje može dovesti do razvoja ozbiljnih komplikacija dijabetesa i operacija to može spriječiti.
Čitateljima naše stranice nudimo popust!
Ipak, sama transplantacija gušterače provodi se samo kod nekih bolesnika, jer često dijabetes uspijeva uništiti bubrege i dovesti do drugih komplikacija. Zbog toga se više preporučuje provesti istodobnu transplantaciju bubrega i gušterače. To je najčešće vrsta transplantacije organa kod dijabetesa.
Možete izvršiti i presađivanje gušterače s prethodno presađenim bubrezima, ali tada takvi organi dva različita davatelja smanjuju šanse pacijenta za oporavak.
Alternativa navedenim metodama je transplantacija otoka gušterače gušterače. Suština postupka je transplantacija donorskih stanica kroz kateter. Međutim, ova tehnika je manje efikasna od transplantacije cijelog organa.
Transplantacija pankreasa (u kombinaciji s transplantacijom bubrega) postupak je koji pacijentu može vratiti sposobnost normalnog funkcioniranja bez potrebe za inzulinom ili redovitom dijalizom.
Takav postupak pomoći će u sprečavanju gubitka vida, amputacije udova s sekundarnim gangrenousnim promjenama. Zahvaljujući dostignućima moderne medicine, to se događa u 60-70% operacija.
Ipak, operaciju je teško izvesti, moguće su komplikacije. Najčešći su:
- upala presađenog organa (nastala usled ishemije ili intenzivnih manipulacija tokom operacije),
- presađena nekroza organa (usljed tromboembolijskih komplikacija u vaskularnim anastomozama),
- odbacivanje transplantacije (što čak može zahtijevati i objašnjenje - uklanjanje implantiranih organa),
- krvarenje, infekcije i postoperativne fistule.
U nekim je slučajevima također moguće da dobro cijepljeni transplantat (bez znakova neuspjeha) ne obavlja sekretornu funkciju. Stoga kvalifikacija pacijenta za transplantaciju pankreasa nije jednostavan proces. Zahtijeva individualnu procjenu pacijentovog stanja od strane mnogih stručnjaka.
Procenat komplikacija je prilično visok. Čak i u centrima u kojima rade visoko kvalifikovani stručnjaci, komplikacije nastaju kod 31-32% pacijenata. Tečaj postoperativne rehabilitacije ovisi o ispravnom odabiru davatelja za primatelja.
Glavni faktori rizika za postoperativne komplikacije kod pacijenta:
Oko 10-20 posto postoperativnih komplikacija uključuje transplantacijsku trombozu. U 70 posto se otkriva u roku od sedam dana nakon operacije (obično je potrebno uklanjanje presađenog organa).
Krvarenje se smatra jednim od uzroka komplikacija nakon transplantacije organa. Može biti povezan sa curenjem vaskularne anastomoze, intra-abdominalnim krvarenjem i krvarenjem u gastrointestinalnom traktu.
Upala pankreasa često je posljedica ishemijskog oštećenja uzrokovanog transplantacijom. To može trajati i do 3-4 nedelje nakon operacije. Crijevna fistula - obično se javlja tokom prva tri mjeseca nakon implantacije, manifestuje se akutnim bolovima u trbuhu. Većina pacijenata zahtijeva brzu hiruršku intervenciju.
U roku od tri mjeseca nakon operacije, mogu se razviti intra-abdominalne infekcije. Faktori koji doprinose su:
- starost davaoca,
- upotreba peritonealne dijalize prije transplantacije,
- dugo vremena hladne ishemije,
- upala pankreasa i imunosupresija upotrebom sirolimusa.
Intraperitonealne gljivične infekcije - povećavaju postoperativni smrtnost pacijenata.
Prije provođenja postupka transplantacije sekretornog organa gušterače, razmatraju se faktori kod kojih je operacija kontraindicirana:
- maligni tumori
- progresivna ishemijska kardiopatija,
- mentalni poremećaji
- oslabljeni imunološki sistem ili AIDS,
- napredne aterosklerotske promene,
- hronični respiratorni zastoj,
- hronične virusne i bakterijske infekcije koje se ne mogu lečiti,
- dob (operacija se ne preporučuje osobama starijim od 45 godina).
Glavna zabrana postupka transplantacije je kada postoje zloćudni karcinomi u tijelu, kao i teški psihički poremećaji. Svaka bolest u akutnom obliku trebalo bi otkloniti prije operacije.
Dijabetes uvijek dovodi do fatalnih komplikacija. Prekomjerni šećer u krvi je izuzetno opasan.
Alexander Myasnikov u decembru 2018. godine dao je objašnjenje o liječenju dijabetesa. Pročitajte u cijelosti
Transplantacija gušterače za dijabetes
Jedno alternativno liječenje je transplantacija gušterače za dijabetes. Operacija pomaže u uklanjanju ovisnosti o dnevnoj primjeni inzulina, takva terapija je relevantna za pacijente s dijabetesom tipa 1, međutim, i tip 2 može ukazivati na indikacije za takvu intervenciju. Ali od pacijenata se traži da uzmu u obzir sve moguće rizike povezane s operacijom i činjenicu da je u većini slučajeva potrebna doživotna podrška lijekovima kako bi se izbjeglo odbacivanje.
Transplantacija pankreasa provodi se kod pacijenata koji pate od kompliciranog tijeka osnovne bolesti. Gušterača je vrlo krhak organ i njegova transplantacija povezana je s mnogim rizicima i komplikacijama, stoga se provodi samo kad je apsolutno neophodno. Indikacije za upotrebu biće sljedeće vrste komplikacija bolesti:
- ozbiljno zatajenje bubrega ili prelazak na hemodijalizu za pacijente sa šećernom bolešću,
- prisutnost implantata bubrega kod pacijenata kojima je dijagnosticiran dijabetes,
- nedostatak reakcije na tretman insulinom,
- teški oblici poremećaja ugljenih hidrata.
Vratite se na sadržaj
U medicinskoj praksi koristi se potpuna ili djelomična transplantacija gušterače. Kada presađuju donorski organ, ljekari ne uklanjaju gušteraču pacijenta, kao što je uobičajeno za transplantaciju srca ili bubrega. Vežbajte simultanu ili sekvencijalnu transplantaciju slezine, istovremeno s bubregom. Takva operacija daje pozitivan rezultat u velikom procentu slučajeva. Medicinska praksa provodi takve vrste operacije pankreasa:
Smatra se da je efikasna tehnika liječenja bolesti persadna stanica otočića Langerhans.
- Transplantacija od davatelja - operacija se izvodi s disekcijom trbušne šupljine.
- Langerhansova transplantacija ćelija - otočići ćelija se uzimaju od jednog ili više davalaca i ugrađuju se u portalnu venu pacijentove jetre pomoću katetera.
- Istodobnom transplantacijom slezine i bubrega, ovaj postupak je povezan sa povećanim rizikom, ali ima veći procenat pozitivne dinamike.
- Transplantacija ćelija donora pomoću posebnog aparata koji ih hrani kisikom i sprečava proces odbacivanja (u studiji).
- Transplantacija beta ćelija koje proizvode inzulin.
Vratite se na sadržaj
Operacija gušterače povezana je s velikim rizikom, jer je ovaj organ prilično osjetljiv i oštećene ćelije se ne mogu obnoviti, poput ćelija jetre. Nakon transplantacije donora, u većini slučajeva potrebna je doživotna primjena lijekova za suzbijanje imunološkog odgovora na strano tijelo - odbacivanje.
Transplantacija otočnih stanica Langerhansa nije povezana s ozbiljnim stresom za tijelo i ne zahtijeva naknadnu primjenu imunosupresivnih lijekova. Pošto se stanice implantiraju izravno u krvožilni sustav, efekt postupka primjećuje se odmah nakon zahvata. U narednim danima funkcija ćelije se povećava.
Pacijent koji se odluči na transplantaciju mora osigurati da rizik za njegov život opravdava opasnosti povezane s operacijom i posljedice koje će morati preživjeti kao rezultat operacije.
Novi razvoj izraelskih naučnika je poseban aparat u koji se postavljaju ćelije zdravog davaoca, pričvršćuju se na pacijentovo telo posebnim cevima i stvaraju pravu dozu inzulina u njegovoj krvi. Prema istom sistemu ćelije primaju kiseonik, dok su ostale zaštićene od imunog odgovora, ali su takvi uređaji još u razvoju. Poput transplantacije beta ćelija, koja također može revolucionirati liječenje dijabetičke bolesti.
Kontraindikacije za transplantaciju gušterače kod dijabetesa
Operacija je kontraindicirana kod raka. Transplantaciju ne treba obavljati kod pacijenata koji imaju psihoze ili ozbiljne poremećaje u radu nervnog sistema. Druga kontraindikacija biće prisustvo teških kardiovaskularnih bolesti. Operacija se ne obavlja i ako postoje teške zarazne bolesti, dok se one ne eliminišu.
Yurkov, I.B. Priručnik o hormonskim poremećajima i bolestima / I. B. Yurkov. - M .: Phoenix, 2017. - 698 str.
Moroz B. T., Khromova E. A., Shustov S. B. i dr. Nove tehnologije u operativnoj parodontici u složenom liječenju bolesnika sa šećernom bolešću tipa 2, Nauka tiskara - M., 2012. - 160 str.
Malakhov G.P. Iscjeljujuća praksa, knjiga 1 (dijabetes i druge bolesti). SPb., Izdavačka kuća "Genesha", 1999., 190 str., Lok. 11.000 primjeraka- Zholondz M.Ya. Novo razumijevanje dijabetesa. Sankt Peterburg, izdavačka kuća „Doe“, 1997, 172 stranice. Ponovni tisak iste knjige pod nazivom „Dijabetes. Novo razumevanje. " SPb., Izdavačka kuća "All", 1999., 224 stranice, tiraž od 15.000 primjeraka.
- Vinogradov V. V. Tumori i ciste gušterače, Državna izdavačka kuća medicinske literature - M., 2016. - 218 str.

Dozvolite da se predstavim. Moje ime je Elena. Radim kao endokrinolog više od 10 godina. Vjerujem da sam trenutno profesionalac u svojoj oblasti i želim pomoći svim posjetiteljima stranice da riješe složene i ne baš tako zadatke. Svi materijali za stranicu prikupljaju se i pažljivo obrađuju kako bi se što više prenijeli svi potrebni podaci. Prije primjene onoga što je opisano na web mjestu, uvijek je potrebno obavezno savjetovanje sa stručnjacima.
Indikacije za transplantaciju
U medicinskoj praksi razlikuju se savremene metode uklanjanja bolesti.
- Hardverske metode lečenja.
- Operacija gušterače.
- Transplantacija gušterače.
- Transplantacija otoka gušterače.
Zbog činjenice da je kod dijabetičke patologije moguće identificirati metaboličke pomake koji su se razvili zbog promjena prirodne aktivnosti beta ćelija, terapija patologije bit će unaprijed određena postupkom zamjene otočića Langerhansa.
Ovaj kirurški tretman pomaže da se riješe nedosljednosti u metaboličkim pojavama ili da se zajamči stvaranje teških ponovljenih komplikacija manifestacije dijabetesa koja je podložna glukozi, bez obzira na velike cijene hirurškog liječenja.
Kod dijabetesa je ta odluka dobro utemeljena.
Otočke ćelije u tijelu duže vrijeme nisu u mogućnosti da budu odgovorne za regulaciju metabolizma ugljikohidrata kod pacijenata. Stoga se upotrebljavaju alotgrafski zamjenjivi otočići Langerhansa donatorske žlijezde u kojima je njihova aktivnost sačuvana do maksimuma. Ovaj fenomen očekuje dostupnost okolnosti za normoglikemiju i još jednu blokadu metaboličkih mehanizama.
U nekim je situacijama moguće postići suprotno stvaranje razvijenih komplikacija dijabetičke bolesti ili ih zaustaviti.
Transplantacija gušterače kod dijabetičke patologije je opasan postupak, jer se takve intervencije provode samo u najekstremnijim situacijama.
Transplantacija organa gušterače često se obavlja kod ljudi koji pate od dijabetesa tipa 1 i drugog s bubrežnom inferiornošću koji se već očituju prije nego što pacijent počne doživljavati nepovratne komplikacije u obliku:
- retinopatija s potpunim gubitkom sposobnosti vida
- bolesti velikih i malih posuda,
- neuropatija
- nefropatija,
- endokrina inferiornost.
Transplantacija žlijezda provodi se i u slučaju sekundarne dijabetičke bolesti koja je provocirana pankreasnom nekrozom, a koja je postala komplikacija pankreatitisa u akutnoj fazi i slabom stvaranju gušterače, ali ako je bolest u fazi formiranja.
Često je faktor transplantacije hemokromatoza, kao i imunitet žrtve na šećer.
U prilično rijetkim situacijama transplantacija žlijezde za dijabetes propisuje se pacijentima s nizom patologija.
- Nekroza tkiva pankreasa.
- Oštećenje žlijezde stvaranjem tumora benignog ili malignog toka.
- Purulentna upalna pojava u peritoneumu, što dovodi do razvoja teškog oštećenja tkiva pankreasa, što ne reaguje ni na jednu terapiju.
Često, s pojavom bubrežne inferiornosti, pacijentu će uz transplantaciju gušterače trebati i operacija bubrega koja se odmah izvodi s gušteračom.
Kontraindikacije transplantacije
Pored indikacija, transplantacija gušterače neće biti izvediva iz različitih razloga.
- Prisutnost i stvaranje novotvorina inferiornog toka.
- Srčana bolest, karakterizirana teškom vaskularnom insuficijencijom.
- Komplikacije dijabetesa.
- Prisutnost patologija pluća, moždani udar, zarazni tok.
- Ovisnost o alkoholu, drogama.
- Poremećaji teške mentalne manifestacije.
- Slabe zaštitne funkcije tijela.
- AIDS
Hirurško liječenje je moguće ako je pacijentovo stanje zadovoljavajuće. U suprotnom, postoji rizik od smrti.
Dijagnoza prije transplantacije
Prije nego što se utvrdi mogućnost hirurške intervencije i slučajevi koji uključuju transplantaciju, provodi se skup pregleda. Studija uključuje sljedeće dijagnostičke mjere:
- analiza krvne grupe,
- računarska tomografija,
- elektrokardiogram
- krvni test na biohemijskom nivou,
- ultrazvučna dijagnostika srčanog mišića, peritoneuma,
- krvna serologija,
- analiza urina i krvi,
- ispitivanje antigena kompatibilnosti tkiva,
- X-zraka sternuma.
Pacijent će trebati kompletan pregled od strane terapeuta, hirurga, gastroenterologa. Ponekad vam je potreban pregled kod takvih ljekara:
- endokrinolog
- kardiolog
- ginekologa
- stomatologa.
Zahvaljujući sveobuhvatnoj dijagnozi, moguće je prepoznati prijetnju odbacivanja presađenog organa. Ako su svi pokazatelji utvrđeni tijekom razdoblja analize normalni, tada liječnici planiraju presađivati gušteraču i potražiti donora.
Uzorkovanje tkiva vrši se kod žive osobe i one čiji se mozak utvrdio mrtvim.
Kako se obavlja operacija transplantacije?
Na osnovu rezultata testova, opšteg dobrog stanja, kao i koliko loše utječe na gušteraču, liječnik će odabrati intervenciju za transplantaciju gušterače.
- Hirurgija uključuje presađivanje celog organa.
- Transplantacija repa ili drugog režnja žlijezde.
- Potrebno je eliminirati organ i dio dvanaesnika.
- Intravenska injekcija Langerhansovih ćelija.
Pri presađivanju cijelog gušterače uzmite ga sa dijelom dvanaesnika 12. Međutim, žlijezda može biti povezana sa tankim crijevima ili mjehurom.Ako se transplantira samo djelić gušterače, tada se hirurška intervencija sastoji u uklanjanju soka pankreasa. Da biste to učinili, koristite 2 metode.
- Blokiranje izlaznog kanala pomoću neoprena.
- Uklanjanje organskih sokova u tanko crijevo ili mjehur. Kad se sok izbaci u mjehur, smanjuje se rizik od razvoja infekcije.
Transplantacija gušterače, poput bubrega, vrši se u iliaksnoj fosi. Postupak je komplikovan i dug. Često se operacija izvodi pod općom anestezijom, što smanjuje rizik od ozbiljnih komplikacija.
Događa se da oni uspostave kralježničnu cijev, zbog koje se nakon transplantacije anestezija dovodi u svrhu ublažavanja stanja.
Hirurško liječenje žlijezde u fazama:
- Davatelju se daje lijek za antikoagulaciju kroz materničnu arteriju, a zatim se koristi otopina konzervansa.
- Zatim se organ uklanja i hladi hladnom fiziološkom otopinom.
- Izvršite zakazanu operaciju. Računa se disekciji primatelja, zatim se zdrava žlijezda ili dio presađuje u područje ilealne fossa.
- Arterije, vene i ispusni kanal organa kombiniraju se u fazama.
Ako se pacijent promijeni u radu bubrega protiv šećerne bolesti, tada je moguća dvostruka operacija. To će povećati šanse za povoljan ishod.
Uspješnom transplantacijom pacijent će se brzo vratiti u normalan metabolizam ugljikohidrata, dakle, nije mu potrebno redovito ubrizgavati inzulin, mijenjajući se na imunosupresivne tablete. Njihova upotreba neće dopustiti odbacivanje presađenog gušterače.
Imunosupresivna terapija se provodi uz primjenu 2-3 lijeka koji imaju različit mehanizam djelovanja.
Kao i svako kirurško rješenje problema, implantacija može izazvati razvoj takvih komplikacija dijabetesa, čiji lijekovi ne mogu riješiti problem.
- Stvaranje zarazne pojave u peritoneumu.
- Prisutnost tečnosti u krugu presađenog organa.
- Razvoj krvarenja na različitim nivoima intenziteta.
Događa se da odbije transplantiranu žlijezdu. To ukazuje na prisustvo amilaze u urinu. A takođe se to otkriva ako se obavlja biopsija. Gvožđe će početi da se povećava u veličini. Ultrazvučni pregled je gotovo nemoguće otkriti, jer tijelo ima mutne ivice.
Prognoza nakon operacije transplantacije
Transplantacijsko hirurško liječenje uključuje dugu i tešku rehabilitaciju za pacijenta. U to vrijeme mu se propisuju imunosupresivni lijekovi, tako da se organ dobro otjerao.
Može li se gušterača izliječiti nakon transplantacije?
Prema statističkim podacima, preživljavanje nakon transplantacije gušterače uočeno je kod 80% pacijenata u periodu koji ne prelazi 2 godine.
Ako je gušterača presađena od zdravog davatelja, prognoza je povoljnija, a gotovo 40% pacijenata živi više od 10 godina, a 70% onih koji žive ne više od 2 godine.
Uvođenje telesnih ćelija intravenskom metodom pokazalo se da nije s najbolje strane, tehnika se sada finalizira. Složenost ove metode leži u nedovoljnosti jedne žlezde da se iz nje dobije željeni broj ćelija.
Vrste transplantacija žlijezda
Radikalni tretman može se provesti u različitim količinama. Tokom operacije, transplantirani su:
- pojedinačni segmenti žlijezde (rep ili tijelo),
- pankreatoduodenalni kompleks (potpuno sva žlezda sa segmentom dvanaestopalačnog creva koji je odmah pored nje),
- potpuno gvožđe i bubrezi istovremeno (90% slučajeva),
- gušterača nakon preliminarne transplantacije bubrega,
- kultura donorskih ćelija koje proizvode inzulin.
Opseg operacije ovisi o stupnju oštećenja tkiva organa, općem stanju pacijenta i podacima ankete. Odluku donosi hirurg.
Operacija je planirana, jer zahtijeva ozbiljnu pripremu pacijenta i transplantaciju.
Da bi se pacijent mogao efikasno liječiti pankreasnim lijekom za dijabetes, potrebno je saznati koju vrstu bolesti je razvio. To zavisi od mnogih faktora. Glavnu ulogu igra dob i patogeneza bolesti.
Dijabetes melitus odnosi se na patologiju endokrinog gušterače. Predstavljen je otočićima Langerhans i zauzima samo 2% volumena čitavog organa.
Otoke formiraju ćelije različite strukture i funkcije. Ujedinjuje ih izlučivanje hormona - aktivnih sastojaka koji kontroliraju različite vrste metabolizma, probavu i rast.
Općenito se razlikuje 5 vrsta endokrinih stanica koje imaju značajnu ulogu u proizvodnji hormona. Među njima su povezani s metabolizmom ugljikohidrata:
- beta ćelije (60%) koje proizvode inzulin i u malim količinama - amilin, takođe uključene u regulaciju nivoa šećera,
- alfa ćelije (25%) koje luče glukagon - antagonist inzulina (razgrađuje masti, povećavajući količinu glukoze u krvi).
Cijela raznolikost operacija na gušterači podijeljena je u skupine, ovisno o volumenu i načinu intervencije. Po volumenu oni mogu sačuvati organe ili uklanjanjem žlijezde ili njenog dijela.
Operacije očuvanja organa
Većina operacija transplantacije gušterače obavlja se istovremeno s transplantacijom bubrega kod pacijenata s dijabetesom tipa I i istodobnim zatajivanjem bubrega. Druga najveća grupa obuhvaća pacijente koji su izvršili transplantaciju gušterače nakon presađivanja bubrega.
Posljednja skupina uključuje bolesnike koji nemaju zatajenje bubrega, a koji samo prolaze transplantaciju gušterače. Procenat jednogodišnjeg preživljavanja od transplantacije u grupi izolirane transplantacije gušterače iznosi 70-75%, u usporedbi s 80-85% među pacijentima nakon istodobne i ne istovremene transplantacije gušterače i bubrega.
Simptomi odbacivanja transplantata nakon izolovane transplantacije gušterače, u pravilu se manifestuju primarno oštećenjem bubrega. U bolesnika sa šećernom bolešću tipa I, dodatak presađenog gušterače transplantaciji bubrega ne značajno povećava broj nuspojava i za pacijenta i za transplantaciju.
Više od dvije trećine pacijenata nakon istodobne transplantacije gušterače i bubrega više ne ovisi
Slijedi opis anestezijskih postupaka za transplantaciju gušterače kod dijabetes melitusa.
Transplantolozi mogu obaviti sljedeće vrste operacija presađivanja gušterače:
- Transplantacija cijelih žlijezda
- Transplantacija žlijezda repa
- Transplantacija dijela tijela žlijezde,
- Transplantacija pankreo-dvanaestopalačnog kompleksa (žlezde i dela dvanaestopalačnog creva),
- Intravenozna primena beta ćelijske kulture žlezde.
Definicija vrste operacije transplantacije gušterače utvrđuje se nakon analize svih podataka dobivenih tijekom dijagnostičkog pregleda pacijenta. To ovisi o karakteristikama oštećenja tkiva žlijezde i općenitom stanju pacijentovog tijela.
Sama operacija se izvodi nakon pripreme pacijenta za opštu anesteziju i isključivanja pacijentove svesti. Trajanje takvih hirurških intervencija određuje se složenošću kliničkih slučajeva, spremnošću transplantacijskog hirurga i anesteziološkog tima.
Ovisno o razvoju patološkog stanja, dijabetes ima različite manifestacije. Prvo pacijent osjeća bol, trpi probavne smetnje, a zatim se dijagnosticira dijabetes.
U početnoj fazi razvoja opaža se primarni poremećaj metabolizma ugljikohidrata, što se očituje smanjenjem koncentracije šećera. Ovako se manifestuje dijabetes tipa pankreasa.Manjak inzulina dovodi do dijabetičke ketoacidoze, velika, srednja i mala posuda su pogođena u rijetkim slučajevima.
Obnova gušterače kod ove vrste bolesti provodi se upotrebom preparata sulfonilureje, pravilne prehrane i fizičke aktivnosti.
Kod dijabetesa tipa 2 povećava se nivo glukoze. Patologiju prate akutni bolovi u gornjem dijelu trbuha i kršenje probave hrane. Bolest se razvija u nekoliko stadija:
- Periodi pogoršanja upalnog procesa u žlijezdi izmjenjuju se remisijama.
- Iritacija beta ćelija uzrokuje poremećaj metabolizma ugljikohidrata.
- Dijabetes tipa 2 počinje da se formira.
S početkom razvoja bolesti, osoba pati od:
- stalno suha usta
- nemogućnost ugađanja žeđi
- povećanje količine proizvedenog urina,
- smanjenje ili oštro povećanje tjelesne težine,
- jak svrbež i suvoća kože,
- preosjetljivost na pojavu apscesnog osipa na koži,
- slabost i znojenje,
- loše zarastanje rana.

To su znakovi koji ukazuju na početak razvoja bolesti. Ne možete ih ignorisati. Potrebno je konsultovati ljekara i obaviti pregled.
Laboratorijska istraživanja
Pri provjeri dijagnoze potrebna je laboratorijska dijagnostika. Analize omogućuju procjenu stupnja funkcionalnog oštećenja organa.
Nadalje, određuje se kršenje izlučujućih (nivo proizvedenih probavnih enzima) i inkretornih (šećera u krvi i urinu) funkcija žlijezde, kao i upalne promjene u susjednim organima koji uvijek prate pankreatitis (razina transaminaza, bilirubina i njegovih frakcija, ukupni protein s njegovim komponentama).
- opšti test krvi - utvrđuje prisustvo upalnog procesa u trenutku ispitivanja (povećan ESR, leukocitoza),
- biohemijska ispitivanja: dijastaza krvi i urina, šećera i urina u krvi, koprogram.
U slučaju povremenog porasta šećera u krvi ili s normalnim brojem, ali s pritužbama na žeđ, ponekad i suha usta, potrebno je odrediti šećer u krvi ugljikohidratnim doručkom ili TSH-om (test tolerancije glukoze kada se utvrdi glukoza u postu i nakon 2 sati nakon doručka s ugljikohidratima). Tako se otkriva latentni dijabetes.
Instrumentalna dijagnostika
Najčešće se koristi ultrazvuk retroperitonealnog prostora, gdje se nalazi gušterača, i trbušne šupljine.
Ultrazvučni pregled gušterače i trbušnih organa najsigurnija je i najpovoljnija dijagnostička metoda, koja ne oduzima puno vremena, ne zahtijeva posebnu pripremu, osim posta prije provođenja manipulacije.

Ultrazvuk omogućava praćenje stanja u pankreasu i njihovo praćenje u dinamici, čak i dijete bilo koje dobi to može podnijeti. Zbog toga je potrebno raditi ultrazvuk jednom u šest mjeseci kako bismo vidjeli kako se željezo obnavlja nakon tretmana.
Ako je proces akutan, opaža se oticanje žlijezde, povećava se njegova veličina i mijenja se gustoća tkiva.
Dugim tijekom dijabetesa na ultrazvuku se vide ultrazvučni uređaji, uglavnom u glavi gušterače, veličina samog organa postaje mnogo manja od uobičajene.
Promjene gušterače, koje se vizualiziraju kod dijabetes melitusa, imaju sliku karakterističnu za poremećaje pankreatitisa. Štoviše, istovremeno se određuju promjene u susjednim organima: jetra i žučni mjehur.
Rendgenske metode uključuju:
- Anketna radiografija s uvođenjem kontrasta omogućava vam da vidite velike kalkule u kanalima, područja kalcifikacije, sužavanja ili proširenja Wirsungova kanala, što je indirektan znak promjene organskih tkiva ili kompresije velike ciste, tumora, kalkulusa.
- Endoskopska retrogradna holangiopankreatografija - kontrastno sredstvo ubrizgava se iz dvanaesnika u kanale žlezde pomoću endoskopa.
- Koristi se i angiografija - kontrast (u žilama).
- CT pretraga trbušne šupljine i retroperitonealnog prostora, što može značajno povećati vjerovatnoću dijagnoze patoloških promjena.
Instrumentalna dijagnostika, osim ultrazvuka, uključuje:
- EFGDS (ezofagofibrogastroduodenoskopija) za proučavanje stanja sluzokože dvanaestopalačnog creva i želuca - često je ova patologija indirektan znak upale gušterače ili njene komplikacije,
- MRI - snimanje magnetnom rezonancom.
Liječenje dijabetesa gušterače
Dijabetes melitus u većini slučajeva nastaje na pozadini pankreatitisa. Te su dvije bolesti povezane jer inzulin, koji je uključen u metabolizam ugljikohidrata, proizvode beta ćelije otočića Langerhansa koje su okružene posebnim žljezdanim strukturama - acinima koji stvaraju probavne enzime.
U upalnom procesu u gušterači zahvaća ne samo žljezdano tkivo s njegovom egzokrinskom funkcijom, nego i otočić, s razvojem šećerne bolesti.
Zbog toga je propisan kompleksni tretman, koji uključuje:
- modifikacija životnog stila
- dijetalna hrana
- terapija lijekovima
- hirurške metode u teškim slučajevima.
Endokrinolog može propisati recepte za alternativnu medicinu sa niskom glikemijom koristeći ljekovito bilje koje utiče na nivo šećera.
Terapija lijekovima
Sveobuhvatna terapija lijekovima za pankreatitis kod dijabetesa glavna je metoda liječenja. Pacijenta promatraju gastroenterolog i endokrinolog, prima lijekove za snižavanje šećera, kao i kompleks vitamina, vaskularnih, nootropnih u vezi s lezijama nervnog i krvožilnog sistema. Količina liječenja ovisi o glikemiji i komplikacijama dijabetesa.
- Enzimska nadomjesna terapija - doza i trajanje primjene ovise o stupnju oštećenja organa. Ponekad se ovi lijekovi propisuju doživotno, kao i hipoglikemijski.
- Antispazmodici i lijekovi protiv bolova u prisustvu simptoma boli i njegove težine.
- Antisekretorni lijekovi različitog mehanizma djelovanja: PPI (inhibitori protonske pumpe), blokatori receptora H2-histamina, antacidi. Takva se terapija pripisuje pacijentu za liječenje kod kuće. U akutnom pankreatitisu ili pogoršanju hroničnog liječenja provodi se u bolnici, započinje u odjelu intenzivne njege, gdje se koriste dodatne otopine za infuziju, antifermentna sredstva, opojni analgetici.
Transplantacija gušterače kao metoda oporavka
Kada se koristi zamjenska terapija, učinak od nje možda neće biti kod svih bolesnika, a ne mogu svi priuštiti troškove takvog liječenja. To se lako može objasniti činjenicom da je lijekove za liječenje i njegovu ispravnu dozu prilično teško odabrati, posebno jer je potrebno samostalno proizvoditi.
Ljekari su gurnuti u potragu za novim metodama liječenja:
- ozbiljnost dijabetesa
- priroda ishoda bolesti,
- poteškoća u ispravljanju komplikacija metabolizma ugljikohidrata.
Savremenije metode uklanjanja bolesti uključuju:
- hardverske metode lečenja,
- transplantacija gušterače,
- transplantacija gušterače
- transplantacija otočnih stanica.
Zbog činjenice da se kod šećerne bolesti mogu otkriti metabolički pomaci koji se pojavljuju zbog neispravnosti beta ćelija, liječenje bolesti može biti posljedica presađivanja otočića Langerhansa.
Takva kirurška intervencija može pomoći u reguliranju odstupanja u metaboličkim procesima ili postati garancija sprečavanja razvoja ozbiljnih sekundarnih komplikacija tijeka dijabetes melitusa, ovisnog o inzulinu, i pored visokih troškova operacije, s dijabetesom je ta odluka opravdana.
Otočne ćelije duže vrijeme nisu u stanju biti odgovorne za prilagodbu metabolizma ugljikohidrata kod pacijenata. Zato je najbolje pribegavati alotransplantaciji donornog pankreasa, koja je svoje funkcije zadržala u najvećoj mjeri.Sličan postupak uključuje stvaranje uslova za normoglikemiju i kasniju blokadu kvarova metaboličkih mehanizama.
U nekim slučajevima postoji realna prilika da se preokrene razvoj komplikacija koje su započele ili ih zaustave.
- Transplantacija ćelije gušterače
- Zaključci
Progresija iz faze djelomične remisije u hroničnu fazu doživotne ovisnosti o inzulinu obično se karakterizira postupnim smanjenjem rezidualne funkcije β-stanica. Ali s kliničkog stajališta može se povećati kada se pridruži interkurentna bolest.
Trenutno je egzogena nadomjesna terapija inzulinom jedini oblik zamjenske terapije za djecu i adolescente s dijabetesom tipa 1. Iako su neke druge eksperimentalne terapije, poput transplantacije ćelija gušterače, pod istragom.
Transplantacija ćelije gušterače
Transplantacija gušterače je eksperimentalni tretman za dijabetes tipa 1. Transplantacija otoka podrazumijeva alotransplantaciju izoliranih ćelija od davaoca do pacijenta infuzijom u jetru.
Nakon ovog postupka obično se propisuju imunosupresivni lijekovi. Do danas, uspjeh ovog liječenja se opaža kod 60% pacijenata.
Uspješnom implantacijom dovoljnog broja Lagergansovih otočića, odbijanje inzulina moguće je za godinu dana.
Transplantacija otoka postala je uspješnija nakon uvođenja imunosupresivnih agensa manje toksičnih za beta ćelije i poboljšane tehnologije za prikupljanje adekvatnog broja održivih beta ćelija uzgojenih u kulturi.
Broj ispitanika koji ostaju ovisni o inzulinu opada s dinamičkim promatranjem. Potrebno je nekoliko donora pankreasa da bi se postigao odgovarajući broj beta ćelija u transplantaciji.
Trenutno je glavna indikacija liječenje neosjetljivosti na nadolazeću hipoglikemiju, koja se ne može liječiti drugim metodama. Kao što je dugotrajna potkožna infuzija inzulina kod odraslih s dijabetesom tipa 1.
Budući da postoji rizik od nefrotoksičnosti prilikom uzimanja imunosupresivnih lijekova, većina terapijskih programa uključuje bolesnike starije od 18 godina s adekvatnim trajanjem šećerne bolesti kako bi se procijenila predispozicija za razvoj dijabetičke nefropatije.
Uvođenje u kliničku praksu imunološke tolerancije bez potrebe za kroničnom imunosupresivnom terapijom glavni je cilj buduće terapije. Moguća terapija hematopoetskim matičnim ćelijama za indukciju tolerancije i regeneraciju otočnih ćelija in vivo i in vitro neogeneza brzo se razvijaju područja istraživanja.
Transplantacija gušterače omogućava postizanje visokog nivoa preživljavanja transplantata za 1 godinu. Ali postoje značajni kirurški rizici i potreba za dugotrajnom imunosupresijom bez istodobne transplantacije bubrega, što ne dopušta upotrebu ove metode u djece i adolescenata.
Uprkos uspjehu gore navedenih studija, danas postoje mnoge kontraindikacije i ograničenja. Glavna prepreka širokoj upotrebi ove metode liječenja dijabetesa je nedostatak materijala za implantaciju i nedostatak sredstava za poboljšanje preživljavanja.
Ali istraživači širom svijeta rade na ovom problemu. Konkretno, jedna od najboljih metoda za poboljšanje preživljavanja, razvijen je poseban premaz otočića pankreasa.
Koji ih štiti od imunološkog sustava i ne ometa oslobađanje inzulina. Visoka cijena transplantacije otoka gušterače također sprečava masovnu implantaciju.
Od glavnih komplikacija ističe se mogućnost nastanka malignih tumora i infuzija imunosupresiva na funkciju bubrega.
Šta je dijabetes
Dijabetes melitus je metabolički poremećaj u tijelu koji se razvija uslijed visokog šećera u krvi. Prema WHO (Svjetskoj zdravstvenoj organizaciji), svaki peti stanovnik planete ima dijabetes. Danas je dijabetes klasificiran kao neizlječiva bolest. Odgovor na pitanje je li to istina ili ne leži u razumijevanju razlike između dvije vrste dijabetesa.
Da li se dijabetes može izliječiti?
Postoje dvije vrste dijabetesa: dijabetes tipa I (mršav dijabetes, mladi dijabetes) i dijabetes tipa II (dijabetes starije dobi, dijabetes s prekomjernom težinom). Uprkos sličnim simptomima, ove bolesti izazivaju različite uzroke i procese koji se događaju u tijelu, te se prema njima liječi na različite načine.
Ako je dijabetes tipa II više povezan s fizičkom neaktivnošću, prekomjernom težinom, povećanim kolesterolom, s promjenama povezanim s godinama koje dovode do manje efikasnog gušterače, tada je liječenje usmjereno na otklanjanje tih problema.
Liječenje dijabetesa tipa II je prije svega uklanjanje loših navika, a pacijentova sudbina je u njegovim rukama.
Dijabetes tipa I trenutno se smatra neizlječivom bolešću. U zdrave osobe se održava normalna razina šećera u krvi uz pomoć hormona inzulina, koji proizvode beta ćelije gušterače.
U bolesnika sa šećernom bolešću, zbog kvara na imunološkom sistemu, gušterača prestaje proizvoditi inzulin u pravim količinama. Proces se nastavlja do potpune smrti beta ćelija.
Zbog toga su pacijenti svakodnevno primorani da ubrizgavaju inzulin ili hodaju sa inzulinskom pumpom. Uz to, pacijenti rade testove na šećer u krvi nekoliko puta dnevno.
Operations Technologies
Uravnotežena prehrana jedna je od glavnih komponenti u održavanju normalne razine šećera i rada pankreasa.
Promjena prehrane za dijabetes tipa 2 pomoći će vam da izbjegnete lijekove.
Dijabetičarima je zabranjeno jesti lako probavljive ugljikohidrate i masti.
Organ donora postavljen je u iliakalnu fosu (bubreg je također smješten tamo) kroz rez u sredini, duž bijele linije trbuha. Dobiva arterijsku cirkulaciju krvi kroz svoje žile iz primaočeve aorte.
Venski izliv je putem sistema portalnih vena (ovo je najfiziološki put) ili inferiorne vene kave. Gušterača je povezana sa stijenkom tankog crijeva ili mjehura pacijenta sa strane.
Najfiziološka i relativno sigurna metoda s najboljom prognozom preživljavanja je istodobna transplantacija gušterače i bubrega. Trošak takve operacije znatno prelazi sve druge mogućnosti, treba dugo vremena da se pripreme i provedu i visokokvalificirani hirurg.
Operacija transplantacije organa i njezin ishod izravno ovise o nekoliko faktora. Važno je uzeti u obzir:
- volumen funkcija transplantacije obavljenih u vrijeme operacije,
- starost i opšte stanje davaoca u trenutku smrti,
- kompatibilnost tkiva davatelja i primatelja u svakom pogledu,
- hemodinamička stabilnost pacijenta.
Prema postojećim statistikama, stopa preživljavanja nakon transplantacije gušterače od davaoca leša je:
- dvije godine - u 83% slučajeva,
- oko pet godina - sa 72%.
Kako liječiti gušteraču s dijabetesom, odlučuje liječnik. Ovisno o stanju pacijenta, propisani su lijekovi ili hirurške metode terapije za podršku radu tijela
Ako podržane metode liječenja nisu dale rezultate, gušterača se kod dijabetesa može poboljšati samo presađivanjem zdravog organa pacijentu.Ovakva operacija je često potrebna osobama sa bilo kojom vrstom patologije. Obično se transplantiraju stanice otočića Langerhansa koje su odgovorne za sintezu inzulina. Transplantacija dijabetesa vrši se ako:
- očituje se otpornost na ubrizgani inzulin,
- metabolički poremećaj
- dijabetes je doveo do ozbiljnih komplikacija.
Pravilnim radom osiguravamo potpunu obnovu žlijezde. Najbolji učinak može se postići ako se transplantacija provede u početnim fazama razvoja bolesti, jer će se u budućnosti sekundarne bolesti pridružiti dijabetesu, što će onemogućiti proces oporavka.
Ovisno o tehnologiji operacije na gušterači, postoje 3 vrste:
Minimalno invazivna hirurgija
Ovo su laparoskopske operacije na pankreasu, koje se izvode nekoliko malih rezova na koži trbuha. Kroz njih se uvodi video laparoskop i posebni instrumenti. Hirurg nadgleda napredak operacije na ekranu. Nakon takvih intervencija rehabilitacija je puno kraća, a trajanje boravka u bolnici skraćeno je na nekoliko dana.
Operacije bez krvi
Koriste se uglavnom za uklanjanje tumora žlijezde. Oni uključuju radiohirurgiju - uklanjanje pomoću ciljanog moćnog zračenja (cyber-nož), kriohirurgiju - zamrzavanje tumora, fokusirani ultrazvuk, lasersku operaciju. Ako cyber-nož uopće ne zahtijeva kontakt s tijelom, druge tehnologije se izvode putem sonde koja se ubacuje u dvanaesnik.
Nakon operacije gušterače, prognoza ovisi o toku postoperativnog perioda, kvaliteti rehabilitacije, razvoju komplikacija, a nisu neuobičajene. Među komplikacijama se najčešće razvijaju:
- Intra-abdominalna krvarenja.
- Tromboza i tromboembolija.
- Infekcija, razvoj apscesa, peritonitis.
- Stvaranje fistule pankreasa.
Gotovo uvijek neizbježna posljedica operacije gušterače je nedostatak enzima i probavni poremećaji, a dijabetes melitus se razvija prilikom resekcije repa. Ti se fenomeni mogu kompenzirati imenovanjem enzimskih preparata-zamjena i hipoglikemijskih sredstava.
U svakom slučaju, život nakon operacije pankreasa se mijenja i treba ga preispitati. Prije svega, potrebno je odvojiti se od loših navika i strogo se pridržavati dijeta: isključiti alkohol, masna i začinjena jela, slastičarne.
Šta se može uraditi nakon operacije pankreasa? Dijeta treba uključivati dovoljnu količinu bjelančevina (nemasno meso, riba, skuta), vlakana i vitamina: žitarice žitarica, povrće, voće, bilje, čajevi od ljekovitog bilja. Hranu treba uzimati najmanje 5 puta dnevno u malim porcijama.
Važno! Nepoštivanje dijeta nakon operacije može poništiti njegove rezultate i nanijeti nepopravljivu štetu zdravlju.
Također je potrebno voditi zdrav način života, kombinirati fizičku aktivnost s dobrim odmorom i redovito se promatrati od strane liječnika.
Sam dijabetes melitus nije indikacija za transplantaciju. Hirurgija se može preporučiti za:

neefikasnosti konzervativnog tretmana,
Ako je operacija uspješna, sve se funkcije organa u potpunosti vraćaju. Transplantacija je najučinkovitija u ranoj fazi bolesti jer se u budućnosti sekundarni poremećaji koji onemogućavaju prirodni oporavak pridružuju glavnoj tegobi.
Na pozadini progresivne retinopatije, rezultat kirurškog liječenja može biti suprotan, međutim, rizik od komplikacija ne prelazi vjerojatnost pogoršanja nakon neuspjeha operacije.
Šećerna bolest tipa I, liječenje inzulinom nastavlja se do transplantacije.Ako se pacijent podvrgne medicinskom tretmanu neophodnom za održavanje zdravlja u optimalnom stanju, tada plan liječenja ostaje nepromijenjen u cijeloj fazi pripreme.
Bez obzira na vrstu bolesti, pacijent prolazi pregled kardiovaskularnog sistema, prolazi opće testove, posjećuje endokrinologa i nefrologa, kao i druge specijalizirane specijaliste u slučaju komplikacija šećerne bolesti. Liječnik za transplantaciju trebao bi procijeniti stanje gušterače i upoznati se s rezultatima studija dobivenih u fazi pripreme.
Neposredno prije operacije morate prestati uzimati sredstva za razrjeđivanje krvi. Najmanje 8 sati prije operacije prekida se hrana i tekućina.
U roku od dan nakon operacije, pacijent ne smije napustiti bolnički krevet. Nakon jednog dana dozvoljena je upotreba tečnosti, nakon tri dana - upotreba hrane je dozvoljena.
Gušterača počinje funkcionirati u normalnom režimu odmah nakon transplantacije. Međutim, povratak u svakodnevni život moguć je najkasnije tjedan dana nakon operacije.
U roku od dva mjeseca dolazi do potpunog oporavka. Pacijentu se nude lijekovi za suzbijanje imunološkog sistema kako bi se izbjeglo odbacivanje. U ovom periodu trebali biste ograničiti kontakt sa drugim ljudima i ostati na javnim mjestima zbog visokog rizika od zaraze.
Bez obzira na vrstu transplantacije, pacijenti bi trebali za život uzimati imunosupresivne lijekove, koji će oslabiti njihov imunitet, zaštititi od mogućeg odbacivanja i povećati rizik od određenih vrsta karcinoma. Zato pacijentima treba ponuditi lijekove usmjerene na prevenciju karcinoma, uglavnom probavnih organa.
Da bi se utvrdile indikacije za transplantaciju gušterače, pacijent mora proći sveobuhvatni pregled, čiji se protokol utvrđuje općim zdravstvenim stanjem. Vrste instrumentalne i laboratorijske dijagnostike mogu biti uključene u plan pregleda pacijenta:
- Pregled od strane lekara, gastroenterologa ili abdominalnog hirurga,
- Savjetovanja specijalista uske specijalizacije: endokrinologa, anesteziologa, kardiologa, stomatologa, ginekologa itd.,
- Ultrazvuk trbušnih organa, krvnih sudova i po potrebi drugih organa,
- Klinička ispitivanja krvi i urina
- Serološki testovi krvi,
- Krvni test
- Rentgen grudi,
- EKG
- Ultrazvuk srca,
- Biohemijska ispitivanja krvi,
- CT
- Analiza antigena kompatibilnosti tkiva.
U praksi se u većini slučajeva takva hirurška intervencija propisuje pacijentima sa šećernom bolešću tipa I ili tipa 2 prije razvoja takvih komplikacija ovih bolesti kao što su:
- Hiperlabilni dijabetes
- Retinopatija s prijetnjom sljepoće,
- Terminalni stadij nefropatije,
- Neuropatija
- Endokrini ili egzokrini nedostatak,
- Teške patologije velikih žila ili mikrovesela.
Transplantacija žlijezde može se propisati i za sekundarni dijabetes. Ovu patologiju mogu uzrokovati sljedeći razlozi:
- Teški pankreatitis s razvojem nekroze pankreasa,
- Rak pankreasa
- Hemohromatoza
- Inzulinska rezistencija izazvana Cushingovim sindromom, akromegalijom i gestacijskim dijabetesom.
U izuzetno rijetkim slučajevima transplantacija gušterače propisuje se pacijentima s patologijama koje su popraćene strukturnim oštećenjem ovog organa. Tu spadaju:
- Obimno oštećenje tkiva žlijezde zloćudnim ili benignim tumorima,
- Ekstenzivna nekroza tkiva žlezde,
- Gnojna upala u trbušnoj šupljini, što dovodi do oštećenja tkiva žlijezde i ne može se liječiti.
Transplantacija gušterače u takvim slučajevima izuzetno je rijetka zbog financijskih, tehničkih i organizacijskih poteškoća povezanih s takvom hirurškom intervencijom.
Indikacije za operaciju
Transplantacija gušterače indicirana je za sve bolesnike s dijabetesom tipa 1, ali to nije moguće iz više razloga. Državne kvote omogućuju operaciju pacijentima koji slabo podnose injekcije inzulina, djeci, osobama koje nisu u mogućnosti da konstantno koriste inzulinsku pumpu, da prave injekcije.
Gušterača treba presađivati kod pacijenata koji se ne odlikuju obavezom nadomjesne terapije i koji imaju visoki rizik razvoja bolesti povezanih s povišenom razinom glukoze u krvi.
Prema istraživačkom centru. Shumakova, operacija se ne izvodi u sljedećim uvjetima:
- neizlječive infekcije (virusni hepatitis, HIV),
- maligni tumori
- terminalna stanja
- ovisnost o drogama i alkoholu,
- antisocijalno ponašanje
- neispravljive malformacije i poremećaji u radu vitalnih organa.
Pored navedenog, intervencija se ne provodi kod osoba koje slabo podnose imunosupresivnu terapiju.
Napomena: operacija transplantacije gušterače ne uključuje standarde medicinske skrbi i ne plaća se obaveznim medicinskim osiguranjem. Postupak možete platiti sami, ali skupo je. Većina pacijenata transplantirana je prema kvoti Ministarstva zdravlja.
Operacija je potrebna uglavnom kod ozbiljno bolesnih pacijenata, kad standardni tretman za dijabetes nije učinkovit i već postoje komplikacije. Stoga su kontraindikacije za operaciju relativne:
- starost - više od 55 godina
- prisutnost malignih novotvorina u tijelu,
- anamneza ili infarkt miokarda,
- vaskularne i srčane patologije usljed teških aterosklerotskih promjena (komplicirani oblici koronarne srčane bolesti, duboko oštećenje ateroskleroze aorte i iliaksa, prošla operacija koronarnih arterija),
- kardiomiopatija sa malim izbacivanjem,
- Teške komplikacije dijabetesa
- aktivna tuberkuloza
- zavisnost, alkoholizam, AIDS.
Ne preporučuje se transplantacija gušterače s postojećom zloćudnom novotvorinom.
Glavna zabrana provođenja takve operacije su oni slučajevi kada su u tijelu prisutni zloćudni tumori koji se ne mogu ispraviti, kao i psihoze. Svaka bolest u akutnom obliku trebala je biti otklonjena prije operacije. Ovo se odnosi na slučajeve kada bolest uzrokuje ne samo dijabetes melitus ovisan o insulinu, već takođe govorimo o bolestima zarazne prirode.
Dijetoterapija - kao metoda oporavka
Prevencija poremećaja gušterače je odbacivanje alkohola i pušenje, dijeta (isključenje masne hrane, ograničenje slatkiša). Kod dijabetes melitusa propisan je dijetalni stol br.9, koji isključuje lako probavljive i ograničavaju probavljive ugljikohidrate.
Uz pankreatitis, posmatra se tablica broj 5: osim masti, zabranjeno je začinjeno, prženo, slano, dimljeno. Ograničenja u ishrani ovise o težini bolesti i stanju gušterače, propisuje liječnik koji ih ispravlja.
Preporučuje se fizioterapeutski tretman koji uključuje fizičku aktivnost, hodanje, sistematsko vježbanje i posebnu masažu za gušteraču. To je kompleks vježbi disanja usmjerenih na promjenu tonusa prednjeg trbušnog zida, stimuliranje aktivnosti susjednih organa i samog gušterače.
Važno je ukloniti ili minimizirati nervni stres i psiho-emocionalno preopterećenje.
Ako se osjećate gore, preporučuje se posavjetovati se s liječnikom, ne bavite se liječenjem.U tom slučaju možete spasiti gušteraču: pravovremeno spriječiti razvoj detaljne kliničke slike bolesti i njenih komplikacija.
Galina, 43, Kazan
Za bol u gušterači najbolje pomažu hladnoća, glad i mir. Barem u prva 2-3 dana nakon pojave simptoma bolesti, to se pravilo mora strogo pridržavati.
Tada možete postepeno preći na štedljivu dijetu, početi uzimati lijekove - enzime, antisekretorne lijekove. Ali moramo biti spremni na činjenicu da se ovo tijelo ne brzo obnavlja.
Proći će nekoliko mjeseci, ništa manje. I sama sam to doživjela.
Bilo je teško pridržavati se svih pravila, ali sada se stanje puno popravilo.
Šta utiče na rad pankreasa?
Gušterača je organ s izuzetno složenom i finom strukturom, koji istovremeno obavlja probavne i endokrine funkcije. Uticaj različitih vanjskih i unutrašnjih faktora može poremetiti njegov rad i uticati na stanje samog organa. U slučaju oštećenja funkcije žlijezda odgovornih za lučenje, najčešće se pojavljuje upalni proces u obliku pankreatitisa. Ako patološke promjene utječu na endokrinu aktivnost, razvija se dijabetes sa svim karakterističnim simptomima.
Upala gušterače remeti proizvodnju inzulina i njegova količina postaje nedovoljna za razgradnju i probavu hrane. Ovo stanje odgovara dijabetesu prvog tipa, s dijabetesom drugog tipa, funkcionalnost žlijezde se ne mijenja i inzulin se proizvodi u normalnim količinama, ali tijelo nije u stanju normalno percipirati ovaj hormon.
Glavni faktori koji utječu na rad gušterače i izazivaju promjenu nivoa glukoze u krvi su:
- Bolest cistične fibroze i druge nasljedne patologije,
- Upala koja pogađa tkivo gušterače u obliku pankreatitisa i njegovih komplikacija, poput nekroze pankreasa s razvojem fibroze,
- Veliki tumor benigne prirode, kao i drugi tumori koji komprimiraju telo žlezde,
- Hirurške intervencije i ozljede gušterače,
- Bolesti koje utječu na nadbubrežne žlijezde
- Kršenje cirkulacije krvi i ishrane žlijezde kao rezultat razvoja ateroskleroze,
- Bolesti nastale rođenjem, ali nisu povezane sa genetskim poremećajima,
- Uticaj vanjskih uzroka u vidu neuhranjenosti i prisutnosti loših navika,
- Upotreba velike količine ugljikohidratnih proizvoda, kao rezultat toga hipoglikemijska koma može biti pokrenuta kršenjem proizvodnje inzulina.
- Period trudnoće.
Pored ovih unutrašnjih faktora, postoje i vanjski uzroci koji mogu utjecati na rad pankreasa i narušiti njegovu funkciju:
- Gojaznost
- Patološki poremećaji u stanju drugih organa probavnog sustava direktno vezani uz gušteraču, najčešće se to odnosi na žučni mjehur i njegove kanale, tj.
- Penetracija i širenje virusnih infekcija u pankreasu,
- Prisutnost helmintičkih infestacija,
- Infekcija gušterače bakterijskim patogenima koji doprinose razvoju gnojnih procesa,
- Dugotrajna upotreba određenih lijekova u obliku estrogena, tetraciklinskih antibiotika, kortikosteroida i nesteroidnih lijekova,
- Dugotrajna upotreba kontraceptiva,
- Prisutnost autoimunih bolesti.

Takvi uvjeti možda neće dovesti do patoloških procesa u gušterači, međutim, stvaranjem povoljnih uvjeta i slabljenjem vlastitih zaštitnih snaga, ova mogućnost postoji tokom cijelog života.
Kako se razvija dijabetes pankreasa?
Još uvijek ne postoji konsenzus u vezi s etiologijom dijabetesa gušterače.Svojim se razvojem smatra postupno uništavanje i sklerotacija u otočnom aparatu, čime se reagira na upalu ćelija koje proizvode probavne enzime. Kao što je već napomenuto, za gušteraču je karakteristično miješano lučenje, koje se sastoji u proizvodnji enzima za probavu, a djeluje i kao organ za proizvodnju hormona koji reguliraju šećer u krvi zbog njegove upotrebe.
Prisutnost hroničnog oblika pankreatitisa ili upale izazvane zloupotrebom alkohola često doprinosi činjenici da se patološke promjene događaju ne samo u samom organu, već i u inzulinskom aparatu, smještenom u žlijezdi, u obliku otočića, koji se nazivaju Langerhans.
Poticaj za razvoj bolesti poput dijabetesa mogu biti druge promjene u endokrinom sustavu, one najčešće mogu poslužiti kao:
- Ischenko-Cushingova bolest,
- Pheochromocytoma bolest,
- Prisutnost glukagonoma,
- Wilson-Konovalov patologija,
- Razvoj hemohromatoze.
Simptomi dijabetesa mogu se pojaviti kao rezultat Cohnovog sindroma, kad je bolesnikov metabolizam kalijuma poremećen. Kao rezultat nedostatka ovog elementa, hepatociti jetre ne mogu u potpunosti iskoristiti šećer, što dovodi do hiperglikemijskog stanja u tijelu.
Napominje se da dijabetes obično prati pankreatitis, jer se dijabetes gušterače počinje razvijati pod utjecajem uništenja inzulinskog aparata, što može biti uzrokovano autoimunim poremećajima.
Dijabetes se svrstava u dvije vrste, prvu i drugu. Dijabetes gušterače duguje svoj razvoj autoimunim neuspjesima, razvija se prema pravilima dijabetesa tipa 1, ali ima i neke razlike od ove bolesti za koje je potreban poseban pristup:
- Uz upotrebu inzulina kod dijabetesa gušterače, može se razviti akutna hiperglikemija.
- Nedovoljne količine inzulina često uzrokuju ketoacidozu.
- Ovaj oblik dijabetesa lako se ispravlja prehranom s ograničenom količinom probavljivih ugljikohidrata.
- Tip dijabetesa gušterače dobro reagira na terapiju upotrebom dijabetičkih lijekova.
Glavna razlika između dijabetesa gušterače i njegovog klasičnog tipa nije nedostatak hormona inzulina, već direktno oštećenje beta ćelija žlezde putem probavnih enzima. Štaviše, sama bolest pankreatitisa, na pozadini šećerne bolesti, drugačije se razvija, upala u žlijezdi odvija se sporo, ima kroničnu prirodu bez pogoršanja.

S razvojem bolesti možete primjetiti njegove karakteristične manifestacije:
- Bolni simptomi različite težine
- Postoje probavne smetnje,
- Pacijenti osjećaju nadimanje, pojavu žgaravice, proliv.
Dugotrajni hronični pankreatitis u gotovo polovini slučajeva dovodi do dijabetesa melitusa, što je dvostruko češće od dijabetesa uzrokovanog drugim uzrocima.
Vrste dijabetesa
Da bi liječenje bilo efikasnije, prvo je potrebno saznati kakvu vrstu dijabetesa razvija pacijent. Dijabetes melitus utječe na endokrini sustav, a stanice koje su uključene u ovom smjeru imaju različitu strukturu, obavljaju različite funkcije i ujedinjuju se na otočićima Langerhans, koji zauzimaju oko dva posto ukupnog gušterače. Izlučivanje hormona proizvedenih u tim ćelijama sastoji se od aktivnih komponenti uključenih u metabolizam, u probavu i rast.
Od ukupnog broja, razlikuje se nekoliko vrsta endokrinih ćelija povezanih sa hormonima uključenim u metabolizam ugljikohidrata:
- Beta ćelije - proizvodnju inzulina i male količine amilina, neophodnih za regulaciju šećera u krvi,
- Alfa ćelije - proizvodnju glukagona, koji sudjeluje u razgradnji masti i povećanju razine glukoze.
Razlikuju dijabetes po mehanizmu njegovog razvoja kao i u vezi sa različitim kliničkim manifestacijama bolesti:
- Dijabetes tipa 1. To je bolest ovisna o insulinu, obično se razvija u mladoj dobi, iako je u posljednje vrijeme povećana i bolest se dijagnosticira kod ljudi u dobi od 40 do 45 godina. Tok bolesti pogoršava se nakon smrti većine beta ćelija, što se događa s autoimunim stanjima tijela, kada započne pojačana proizvodnja antitijela protiv vlastitih stanica. Rezultat je smrt ćelija koje proizvode inzulin i njegov kritični nedostatak.
- Dijabetes tipa 2. Bolest koja nije ovisna o inzulinu karakterizirana relativno niskom razinom inzulina. Obično od toga pate starije osobe. Mehanizam razvoja sastoji se u normalnoj proizvodnji inzulina, ali u nemogućnosti njegovog kontakta sa ćelijama radi njihovog zasićenja glukozom. Ćelije zauzvrat imaju manjak ugljikohidrata i počinju signalizirati da povećavaju proizvodnju ovog hormona. Kako se takav rast ne može nastaviti u nedogled, dolazi do naglog pada proizvedenog inzulina.
- Latentni dijabetes melitus. Pojavljuje se tajno, uz normalnu proizvodnju inzulina, gušterača u ovom slučaju nije oštećena i zdrava, a tijelo ne opaža ovaj hormon.
- Simptomatski dijabetes. To je sekundarna bolest koja nastaje kao rezultat patologija gušterače. To dovodi do naglog smanjenja proizvodnje inzulina, poput dijabetesa tipa 1 i sa kliničkom slikom razvoja - kao i kod dijabetesa tipa 2.
- Gestacijski dijabetes. Javlja se u trudnica u drugoj polovici gestacijskog perioda. Rijetka je i manifestuje se proizvodnjom hormona od strane ploda koji blokiraju apsorpciju inzulina u majčinom tijelu. Šećer u krvi žene raste zbog neosjetljivosti ćelija majke na normalne razine inzulina.
- Dijabetes melitusrazvijajući se kao odgovor na pothranjenostprouzrokovana gladovanjem. Obično se javlja kod ljudi različitih dobnih skupina koji žive u zemljama tropika i suptropija.
Bez obzira na etiologiju dijabetes melitusa, sve njegove vrste prate teške hiperglikemije, povremeno komplikacije izazvane ovim stanjem u obliku glukozurije. U tom slučaju masti postaju izvor energije, praćen procesima lipolize, uslijed čega nastaje veliki broj ketonskih tijela. Oni, sa svoje strane, imaju toksični učinak na tijelo s metaboličkim poremećajima.
Simptomi dijabetesa gušterače
Dijabetes gušterače obično pogađa pacijente s povećanom nervnom ekscitabilnošću i normalno ili blizu tijelu. Bolest je često praćena simptomima kršenja gastrointestinalnog trakta s razvojem dispepsije, proljeva, kao i napada mučnine, žgaravice i nadimanja. Kao simptome treba uzimati bolne senzacije u epigastričnoj regiji i koje imaju vrlo različit intenzitet. Razvoj hiperglikemije sa upalom gušterače je postepen, obično se ozbiljnost ovog simptoma uočava nakon pet do sedam godina od početka bolesti.
Dijabetes ove vrste obično napreduje blagi stepen i praćen je umjerenim porastom glukoze u krvi i često ponovljenim napadima hipoglikemije. Obično se pacijenti osjećaju zadovoljavajuće zbog hiperglikemije, koja doseže 11 mmol / l, i ne osjećaju izražene simptome bolesti. Ako se ovaj pokazatelj još više poveća, onda pacijenti počinju doživljavati karakteristične manifestacije dijabetesa gušterače u obliku stalne žeđi, poliurije, suve kože itd.Obično ga prate razne infekcije i kožne bolesti tokom tijeka bolesti.
Razlike između dijabetesa gušterače i drugih vrsta su efikasnost njenog liječenja primjenom lijekova koji sagorijevaju šećer i prehrambene potrebe.
Kako se pankreatitis manifestuje kod dijabetesa tipa 2?
Tipično je uzrok dijabetesa tipa 2 upala pankreasa s razvojem hroničnog pankreatitisa. Razlog za to je povećanje glukoze u krvi u vrijeme upalnog procesa na ovom organu. Bolest se manifestuje kao akutna bol u lijevom hipohondriju i kršenje probavnih procesa.
Postoji nekoliko perioda razvoja bolesti:
- Postoje naizmjenični stadiji pogoršanja pankreatitisa i periodi remisije,
- Kao rezultat iritacije beta-ćelija dolazi do poremećaja metabolizma ugljikohidrata,
- Dalji razvoj pankreatitisa uzrokuje dijabetes tipa 2.
Obe ove bolesti, manifestujući se zajedno, povećavaju negativan uticaj na pacijentovo telo. Stoga se pacijenti s pankreatitisom ne liječe samo od osnovne bolesti, već se pridržavaju određenih prehrambenih potreba.
Bolni simptomi nastali kao posljedica pankreatitisa, praćeni dijabetesom tipa 2, obično se lokaliziraju u lijevoj strani ispod rebara. U prvim mesecima razvoja bolesti bol obično ne traje dugo, nakon čega nastaju dugačka zatišja. Ako su pacijenti neozbiljni zbog ovih napada i ne pridržavaju se dijeta, tada pankreatitis poprima hronični oblik, praćen simptomima gastrointestinalnih poremećaja.
Bol u pankreasu povezan s dijabetesom
Dijabetes melitus uvijek završava različitim patologijama u gušterači koje ometaju proizvodnju inzulina. Sve to vrijeme u ovom organu i dalje se događaju distrofične promjene, uslijed kojih endokrine stanice pate i narušava se rad žlijezde. Mjesto mrtvih endokrinih stanica zauzima vezno tkivo, što narušava funkcionalnost preostalih zdravih stanica. Patološke promjene u stanju žlijezde mogu dovesti do potpune smrti ovog organa, a njihov razvoj kako bolest napreduje popraćen je sve izraženijom manifestacijom boli, čiji intenzitet direktno ovisi o stupnju oštećenja.
Mehanizam boli
Obično početni stadijum dijabetesa nije praćen jakim bolovima, najčešće se sindrom boli razvija kao posljedica oštećenja gušterače upalnim procesom u njemu u obliku pankreatitisa. Početna faza tokom koje dolazi do promjene bolnih simptoma u periodima smirenja može trajati i do deset godina ili duže. U budućnosti bol postaje intenzivniji i pridružuju se drugi simptomi, što ukazuje na promjenu u probavnom sustavu.
Sa prelaskom pankreatitisa u hronični oblik, brzina uništavanja ćelija u pankreasu povećava se, uz formiranje tolerancije na glukozu. Unatoč činjenici da nivo šećera u krvi raste tek nakon jela, a na prazan želudac ostaje normalan, bol koji prati proces uništenja postaje intenzivniji. U većini slučajeva nastaju nakon jela, u vrijeme ispuštanja soka pankreasa. Lokalizacija bolnog simptoma direktno ovisi o tome koji je dio gušterače zahvaćen. Sa potpunim oštećenjem organa pacijent doživljava snažnu konstantnu bol u pojasu koji se teško može eliminirati moćnim lijekovima.
Beta Cell Enhancement
Moguće je riješiti problem smanjenja vernalne pankreasne sekrecije kod dijabetesa povećanjem broja beta ćelija čija je funkcija stvaranja inzulina.U tu svrhu se kloniraju vlastite ćelije, nakon čega se implantiraju u žlijezdu. Zahvaljujući tim manipulacijama dolazi do potpune obnove funkcija koje organ gubi i poboljšanja metaboličkih procesa proizvedenih u njemu.
Zahvaljujući posebnim proteinkim preparatima, pruža se podrška za prijenos presađenih ćelija, koje su u osnovi samo transplantacijski materijali, u punopravne zrele beta ćelije koje mogu proizvesti dovoljno inzulina. Ovi lekovi takođe povećavaju proizvodnju inzulina ostajući netaknuti beta ćelija.
Kako obnoviti organ imunomodulacijom?
U slučaju oštećenja gušterače kao posljedice njegove upale, određeni broj beta ćelija u svakom slučaju ostaje sačuvan. Međutim, tijelo, dok je i dalje pod utjecajem negativnih promjena stanja gušterače, nastavlja proizvoditi antitijela usmjerena na uništavanje preostalih struktura. Moguće je spasiti situaciju uz pomoć nove metode uvođenjem posebnog lijeka koji sadrži aktivne tvari koje mogu uništiti antitijela. Kao rezultat toga, stanice žlijezde ostaju netaknute i počinju aktivno povećavati svoj broj.
Liječenje narodnim lijekovima
Za veću efikasnost terapije, možete je nadopuniti liječenjem narodnim lijekovima. U ovoj kvaliteti koriste se decokcije i infuzije na bazi ljekovitih biljaka koje imaju svojstva potrebna za obnovu gušterače.

Posebna reducirajuća svojstva koja povoljno djeluju na stanje gušterače u slučaju upale je jednostavan, a ujedno i efikasan decokcija zobnih žitarica u mlijeku. Za njegovu pripremu 0,5 šalica cjelovitih zobenih žitarica kuhano je u 1,5 litara mlijeka 45 minuta, nakon čega se zrnje drobi i nastavlja pirjati još 15 minuta. Juha se filtrira i uzima u pola čaše do četiri puta na dan.
Postoje mnoge druge učinkovite metode temeljene na popularnom iskustvu koje doprinose obnovi gušterače. Međutim, bolje ih je koristiti nakon što dobijete odobrenje vašeg ljekara.
Dijeta i prevencija bolesti
Prehrambene potrebe za dijabetesom jedan su od odlučujućih faktora u liječenju ove bolesti. U osnovi se sastoje od maksimalnog ograničenja potrošnje lakih proizvoda koji sadrže ugljikohidrate u obliku muffina, konditorskih proizvoda, slatkih peciva, itd. Osnova prehrane trebala bi biti proteinska hrana s niskim udjelom masti, s izuzetkom pržene hrane, ljutih začina, mahunarki, koncentriranih bogatih juha.
Kao preventivna mjera protiv razvoja dijabetesa gušterače, potrebno je kontrolirati stanje vašeg pankreasa i brinuti se o njegovom zdravlju. Prije svega, morate napustiti bilo koji alkohol, pridržavati se dijeta i stalno, a ne samo u doba pogoršanja, i s prvim simptomima pogoršanja stanja ovog tijela, ne odlagati posjet liječniku.
Dragi čitatelji, da li je ovaj članak bio koristan? Što mislite o tretmanu gušterače za dijabetes? Ostavite povratne informacije u komentarima! Vaše mišljenje nam je važno!

Valery:
Čini mi se da je glavno mjesto u liječenju dijabetesa dijeta. Koji god lijek uzmete, a ako jedete nepravilno, onda ništa neće pomoći, sav će tretman krenuti u odvod.
Inga:
Dijeta je, naravno, važna, ali enzimi su u mnogim slučajevima potrebni. Oni će pomoći gušterači u obavljanju njegovih funkcija.