Klasifikacija hipertenzije prema stupnjevima i stepenima: tabela
Hipertenzija (esencijalna arterijska hipertenzija, primarna arterijska hipertenzija) je hronična bolest koju karakterizira dugotrajno uporno povećanje krvnog pritiska. Hipertenzija se obično dijagnosticira isključenjem svih oblika sekundarne hipertenzije.
Prema preporukama Svjetske zdravstvene organizacije (WHO) krvni pritisak se smatra normalnim i ne prelazi 140/90 mm Hg. Čl. Višak ovog pokazatelja je preko 140-160 / 90-95 mm RT. Čl. u mirovanju uz dvostruko mjerenje tokom dva liječnička pregleda ukazuje na prisutnost hipertenzije kod pacijenta.
Hipertenzija čini oko 40% ukupne strukture kardiovaskularnih bolesti. Kod žena i muškaraca događa se istom učestalošću, rizik od razvoja povećava se s godinama.
Pravodobno pravilno odabran tretman hipertenzije može usporiti napredovanje bolesti i spriječiti razvoj komplikacija.
Uzroci i faktori rizika
Među glavnim faktorima koji doprinose razvoju hipertenzije nazivaju kršenjem regulatorne aktivnosti viših dijelova centralnog nervnog sistema koji kontroliraju rad unutrašnjih organa. Stoga se bolest često razvija na pozadini ponovljenog psiho-emocionalnog stresa, izloženosti vibracijama i buci, kao i noćnog rada. Važnu ulogu igra genetska predispozicija - vjerojatnost nastanka hipertenzije povećava se u prisustvu dvije ili više bliskih rodjaka koje pate od ove bolesti. Hipertenzija se često razvija na pozadini patologija štitne žlijezde, nadbubrežne žlijezde, dijabetes melitusa i ateroskleroze.
Faktori rizika uključuju:
- menopauza kod žena,
- pretežak
- nedostatak fizičke aktivnosti
- starost
- loše navike
- prekomjerna potrošnja natrijum-hlorida, što može prouzrokovati grč krvnih žila i zadržavanje tečnosti,
- nepovoljni uslovi okoline.
Klasifikacija hipertenzije
Postoji nekoliko klasifikacija hipertenzije.
Bolest može poprimiti benigni (sporo napreduje) ili maligni (brzo napredujući) oblik.
Ovisno o nivou dijastoličkog krvnog pritiska, može se razlikovati hipertenzija pluća (dijastolički krvni tlak manji od 100 mm Hg), umjerena (100–115 mm Hg) i teška (više od 115 mm Hg).
Ovisno o nivou porasta krvnog pritiska, razlikuju se tri stupnja hipertenzije:
- 140–159 / 90–99 mm Hg. Čl.,
- 160–179 / 100–109 mm Hg. Čl.,
- više od 180/110 mm RT. Čl.
Klasifikacija hipertenzije:
Krvni pritisak (BP)
Sistolni krvni pritisak (mmHg)
Dijastolni krvni pritisak (mmHg)
Dijagnostika
Prilikom prikupljanja pritužbi i anamneze kod pacijenata sa sumnjom na hipertenziju posebna se pažnja posvećuje izloženosti pacijenta štetnim faktorima koji doprinose hipertenziji, prisutnosti hipertenzivnih kriza, nivou porasta krvnog pritiska, trajanju simptoma.
Glavna dijagnostička metoda je dinamičko mjerenje krvnog pritiska. Da biste dobili neiskrivljene podatke, pritisak treba izmjeriti u mirnom okruženju, prestati fizičku aktivnost, jesti, kafu i čaj, pušiti, kao i uzimati lijekove koji za sat vremena mogu uticati na krvni pritisak. Merenje krvnog pritiska može se provesti u stojećem položaju, sjedeći ili ležeći, dok ruka na koju je manžetna postavljena treba da bude na istom nivou sa srcem. Kada prvi put vidite ljekara, mjeri se krvni tlak na obje ruke. Ponovljeno merenje vrši se nakon 1-2 minuta. U slučaju asimetrije arterijskog pritiska žive više od 5 mm žive. Čl. naknadna mjerenja provode se na ruci gdje su dobijene veće vrijednosti. Ako se podaci ponovljenih mjerenja razlikuju, aritmetička srednja vrijednost uzima se kao istinita. Osim toga, od pacijenta se traži da neko vrijeme mjeri krvni pritisak kod kuće.
Laboratorijski pregled uključuje opću analizu krvi i urina, biohemijski test krvi (određivanje glukoze, ukupnog holesterola, triglicerida, kreatinina, kalijuma). Za proučavanje bubrežne funkcije, možda je preporučljivo vršiti uzorke urina u skladu s Zimnitskim i prema Nechiporenko.
Instrumentalna dijagnostika uključuje snimanje magnetskom rezonancom žila mozga i vrata, EKG, ehokardiografiju, ultrazvuk srca (određuje se povećanje lijevog odjela). Aortografija, urografija, računarska ili magnetna rezonanca bubrega i nadbubrežne žlijezde također mogu biti potrebni. Izvodi se oftalmološki pregled radi utvrđivanja hipertenzivne angioretinopatije, promjena u glavi optičkog nerva.
Produljenim tijekom hipertenzije u nedostatku liječenja ili u slučaju malignog oblika bolesti oštećuju se krvne žile ciljnih organa (mozak, srce, oči, bubrezi).
Liječenje hipertenzije
Glavni ciljevi liječenja hipertenzije su snižavanje krvnog pritiska i sprečavanje komplikacija. Potpuno izliječenje hipertenzije nije moguće, međutim, adekvatno liječenje bolesti omogućava zaustavljanje napredovanja patološkog procesa i minimiziranje rizika od hipertenzivnih kriza, prepunih razvoja ozbiljnih komplikacija.
Liječenje hipertenzije lijekovima uglavnom je uporaba antihipertenzivnih lijekova koji inhibiraju vazomotornu aktivnost i proizvodnju norepinefrina. Takođe, pacijentima sa hipertenzijom mogu se propisati antiagregaciona sredstva, diuretici, sredstva za snižavanje lipida i hipoglikemijska sredstva, sedativi. Uz nedovoljnu efikasnost liječenja, može biti prikladna kombinirana terapija s nekoliko antihipertenzivnih lijekova. S razvojem hipertenzivne krize, krvni tlak treba smanjiti na sat vremena, u suprotnom povećava se rizik od razvoja ozbiljnih komplikacija, uključujući smrt. U tom slučaju se antihipertenzivni lijekovi ubrizgavaju ili u kapaljku.
Bez obzira na stadij bolesti, jedna od važnih metoda liječenja pacijenata je dijetska terapija. Hrana bogata vitaminima, magnezijumom i kalijem uključena je u ishranu, upotreba kuhinjske soli je oštro ograničena, alkoholna pića, masna i pržena hrana isključena su. U slučaju gojaznosti, kalorijski sadržaj u dnevnoj prehrani treba smanjiti, šećer, konditorski proizvodi i peciva isključeni su iz jelovnika.
Pacijentima je prikazana umjerena fizička aktivnost: fizioterapijske vježbe, plivanje, hodanje. Terapijska efikasnost ima masažu.
Pacijenti s hipertenzijom trebaju prestati pušiti. Takođe je važno da smanjite izloženost stresu. U tu svrhu preporučuju se psihoterapeutske prakse koje povećavaju otpornost na stres, treniranje tehnika opuštanja. Dobar učinak daje balneoterapija.
Učinkovitost liječenja ocjenjuje se postizanjem kratkoročnih (snižavanje krvnog pritiska na razinu dobre tolerancije), srednjoročnih (sprečavanje razvoja ili napredovanja patoloških procesa u ciljanim organima) i dugoročnih (sprečavanje razvoja komplikacija, produljenje života pacijenta).
Moguće komplikacije i posljedice
Produljenim tijekom hipertenzije u nedostatku liječenja ili u slučaju malignog oblika bolesti oštećuju se krvne žile ciljnih organa (mozak, srce, oči, bubrezi). Nestabilno opskrba krvlju ovim organima dovodi do razvoja angine pektoris, cerebrovaskularne nesreće, hemoragičnog ili ishemijskog moždanog udara, encefalopatije, plućnog edema, srčane astme, odvajanja mrežnice, disekcije aorte, vaskularne demencije itd.
Pravodobno pravilno odabran tretman hipertenzije može usporiti napredovanje bolesti i spriječiti razvoj komplikacija. U slučaju debija hipertenzije u mladom dobu, brzog napredovanja patološkog procesa i teškog toka bolesti, prognoza se pogoršava.
Hipertenzija čini oko 40% ukupne strukture kardiovaskularnih bolesti.
Prevencija
Da bi se spriječio razvoj hipertenzije preporučuje se:
- korekcija prekomerne težine
- dobra ishrana
- odustajanje od loših navika,
- adekvatna fizička aktivnost
- izbjegavanje fizičkog i mentalnog stresa,
- racionalizacija rada i odmora.
Patogeneza hipertenzije

Hipertenzija nije rečenica!
Dugo je čvrsto vjerovano da je nemoguće u potpunosti riješiti se hipertenzije. Da biste osjećali olakšanje, morate stalno piti skupe lijekove. Je li to zaista tako? Da razumemo kako se hipertenzija liječi ovdje i u Evropi.
Do porasta pritiska, koji je glavni uzrok i simptom hipertenzije, dolazi zbog povećanja srčanog iznosa krvi u vaskularni krevet i povećanja perifernog vaskularnog otpora. Zašto se ovo događa?
Postoje određeni stresni faktori koji utječu na veće centre mozga - hipotalamus i obolgata medule. Kao rezultat toga, dolazi do kršenja tonusa perifernih žila, na periferiji postoji grč arteriola - uključujući bubrege.
Razvija se diskinetički i discirkulatorni sindrom, povećava se proizvodnja aldosterona - to je neurohormon koji sudjeluje u vodeno-mineralnom metabolizmu i zadržava vodu i natrij u vaskularnom dnu. Tako se volumen krvi koji cirkulira u žilama još više povećava, što pridonosi dodatnom povećanju pritiska i oticanju unutarnjih organa.
Svi ovi faktori takođe utiču na viskozitet krvi. Deblja se, dolazi do poremećaja u ishrani tkiva i organa. Zidovi žila postaju gušći, lumen postaje uži - rizik od nastanka nepovratne hipertenzije značajno se povećava i pored tretmana. S vremenom to dovodi do elastofibroze i arterioloskleroze, što zauzvrat izaziva sekundarne promjene u ciljanim organima.
Pacijent razvija sklerozu miokarda, hipertenzivnu encefalopatiju, primarnu nefroangiosklerozu.
Klasifikacija arterijske hipertenzije prema stepenu
Ovakva klasifikacija trenutno se smatra relevantnijom i prikladnijom nego etapom. Glavni pokazatelj je pacijentov pritisak, njegova razina i stabilnost.
- Optimalno - 120/80 mm. Hg. Čl. ili niže.
- Normalno - gornjem indikatoru se može dodati najviše 10 jedinica, donjem do 5.
- Blizu normalnoj - indikatori se kreću od 130 do 140 mm. Hg. Čl. i od 85 do 90 mm. Hg. Čl.
- Hipertenzija I stepena - 140-159 / 90-99 mm. Hg. Čl.
- Hipertenzija II stepena - 160 - 179 / 100-109 mm. Hg. Čl.
- Hipertenzija III stepena - 180/110 mm. Hg. Čl. i više.
Hipertenzija trećeg stepena u pravilu je praćena lezijama drugih organa, takvi su pokazatelji karakteristični za hipertenzivnu krizu i zahtijevaju hospitalizaciju pacijenta radi provođenja hitnog liječenja.
Stratifikacija rizika od hipertenzije
Postoje faktori rizika koji mogu dovesti do povećanja krvnog pritiska i razvoja patologije. Glavni su:
- Pokazatelji starosti: za muškarce je stariji od 55 godina, za žene - 65 godina.
- Dislipidemija je stanje kod kojeg je poremećen spektar lipida u krvi.
- Dijabetes melitus.
- Gojaznost
- Loše navike.
- Nasljedna predispozicija.
Čimbenici rizika uvijek uzimaju u obzir liječnika prilikom pregleda pacijenta kako bi pravilno postavila dijagnozu. Primijećeno je da je najčešće uzrok skokova krvnog pritiska nervozna preopterećenost, pojačan intelektualni rad, posebno noću, i hronični prekomjerni rad. To je glavni negativni faktor prema WHO.
Drugo je zloupotreba soli. Napomene WHO - ako konzumirate više od 5 grama dnevno. soli, rizik od razvoja hipertenzije povećava se nekoliko puta. Razina rizika se povećava ako u obitelji postoje rođaci koji pate od visokog krvnog pritiska.
Ako se više od dvoje bliskih rođaka podvrgne liječenju hipertenzije, rizik postaje još veći, što znači da potencijalni pacijent mora strogo slijediti sve preporuke liječnika, izbjegavati brige, napustiti loše navike i pratiti dijetu.
Ostali faktori rizika, prema WHO, su:
- Hronična bolest štitne žlijezde,
- Ateroskleroza,
- Zarazne bolesti hroničnog toka - na primjer, tonzilitis,
- Period menopauze kod žena,
- Patologija bubrega i nadbubrežne žlijezde.
Upoređujući gore navedene faktore, pokazatelje pritiska pacijenta i njihovu stabilnost, rizik je stratificiran za razvoj takve patologije kao što je arterijska hipertenzija. Ako se identificiraju 1-2 nepovoljna faktora s hipertenzijom prvog stupnja, tada se postavlja rizik 1, prema preporuci WHO.
Ako su nepovoljni faktori isti, ali AH je već drugog stupnja, tada rizik od niskog postaje umjeren i označava se kao rizik 2. Dalje, prema preporuci WHO-a, ako se dijagnosticira AH trećeg stupnja i primijete 2-3 štetna faktora, utvrđuje se rizik 3. 4 podrazumijeva dijagnozu hipertenzije trećeg stepena i prisutnost više od tri štetna faktora.
Komplikacije i rizici hipertenzije
Glavna opasnost bolesti su ozbiljne komplikacije na srcu koje ga daje. Za hipertenziju u kombinaciji s teškim oštećenjem srčanog mišića i lijeve komore postoji definicija WHO - hipertenzija bez glave. Liječenje je složeno i dugotrajno, hipertenzija bez glave uvijek je teška, s čestim napadima, s tim oblikom bolesti već su se dogodile nepovratne promjene u krvnim žilama.
Zanemarujući porast pritiska, pacijenti se stavljaju u rizik od razvoja takvih patologija:
- Angina pectoris,
- Infarkt miokarda
- Ishemijski moždani udar
- Hemoragični moždani udar,
- Plućni edem
- Piling aneurizme aorte,
- Odvajanje mrežnice,
- Uremia.
Ako se pojavi hipertenzivna kriza, pacijentu je potrebna hitna pomoć, u protivnom može umrijeti - prema WHO, upravo to stanje s hipertenzijom u većini slučajeva dovodi do smrti. Rizik je posebno velik za one ljude koji žive sami, a u slučaju napada niko nije pokraj njih.
Treba napomenuti da je nemoguće u potpunosti izliječiti arterijsku hipertenziju. Ako hipertenzija prvog stepena u samom početnom stadiju počne strogo kontrolirati pritisak i prilagoditi način života, možete spriječiti razvoj bolesti i zaustaviti je.
Ali u drugim slučajevima, posebno ako su se pridružene patologije pridružile hipertenziji, potpuni oporavak više nije moguć. To ne znači da pacijent treba da stavi sebi kraj i odustane od lečenja. Glavne mjere imaju za cilj sprečavanje oštrih skokova krvnog pritiska i razvoj hipertenzivne krize.
Važno je i izlečiti sve pridružene ili pridružene bolesti - to će značajno poboljšati kvalitetu života pacijenta, pomoći mu da ostane aktivan i raditi sve dok ne ostari.Gotovo svi oblici arterijske hipertenzije omogućuju vam bavljenje sportom, vođenje ličnog života i dobar odmor.
Izuzetak su 2-3 stepena uz rizik od 3-4. Ali pacijent je u stanju spriječiti tako ozbiljno stanje uz pomoć lijekova, narodnih lijekova i revizije svojih navika. Specijalist će popularno raspravljati o klasifikaciji hipertenzije u videu u ovom članku.
Klasifikacija bolesti
U cijelom svijetu koristi se jedinstvena moderna klasifikacija hipertenzije prema nivou krvnog pritiska. Njegova široka primjena i upotreba zasniva se na podacima studija Svjetske zdravstvene organizacije. Klasifikacija hipertenzije je neophodna kako bi se utvrdilo dalje liječenje i moguće posljedice za pacijenta. Ako se dotaknemo statistike, tada je hipertenzija prvog stepena najčešća. Međutim, s vremenom se povećava nivo pritiska, koji pada na 60 i više godina. Stoga ovoj kategoriji treba posvetiti veću pažnju. 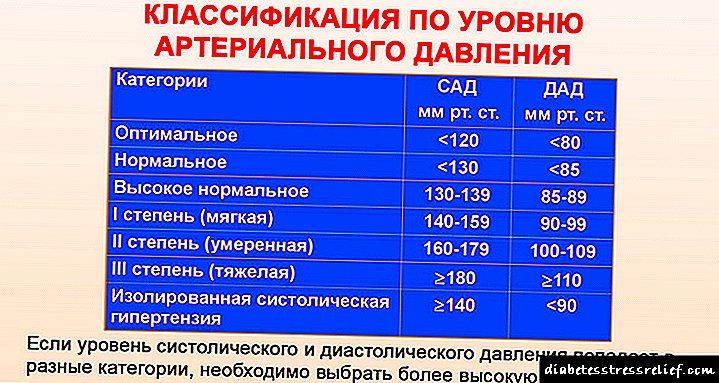
Podjela na stupnjeve u svojoj biti sadrži i različite pristupe liječenju. Na primjer, u liječenju blage hipertenzije možete se ograničiti na dijetu, vježbanje i isključenje loših navika. Dok liječenje trećeg stepena zahtijeva upotrebu antihipertenzivnih lijekova dnevno u značajnim dozama.
Klasifikacija nivoa krvnog pritiska
- Optimalni nivo: pritisak u sistoli je manji od 120 mm Hg, a u dijastoli - manji od 80 mm. Hg
- Normalno: dijabetes u rasponu od 120 - 129, dijastolički - od 80 do 84.
- Povišeni nivoi: sistolni pritisak u rasponu 130 - 139, dijastolički - od 85 do 89.
- Nivo pritiska vezan za arterijsku hipertenziju: DM iznad 140, DD iznad 90.
- Izolovana sistolna varijanta - DM iznad 140 mm Hg, DD ispod 90.
Klasifikacija po stepenu bolesti:
- Arterijska hipertenzija prvog stepena - sistolni pritisak u rasponu od 140-159 mm Hg, dijastolički - 90 - 99.
- Arterijska hipertenzija drugog stepena: dijabetes od 160 do 169, pritisak u dijastoli 100-109.
- Arterijska hipertenzija trećeg stepena - sistolička iznad 180 mm Hg, dijastolička - iznad 110 mm Hg
Klasifikacija po porijeklu
Prema klasifikaciji hipertenzije WHO, bolest se dijeli na primarnu i sekundarnu. Za primarnu hipertenziju je karakteristično uporno povećanje pritiska, čija etiologija ostaje nepoznata. Sekundarna ili simptomatska hipertenzija javlja se kod bolesti koje utječu na arterijski sistem i na taj način uzrokuju hipertenziju.
Postoji 5 varijanti primarne arterijske hipertenzije:
- Patologija bubrega: oštećenje žila ili parenhima bubrega.
- Patologija endokrinog sistema: razvija se kod bolesti nadbubrežne žlijezde.
- Oštećenja nervnog sistema, dok dolazi do porasta intrakranijalnog pritiska. Intrakranijalni pritisak može biti posljedica ozljede ili tumora mozga. Kao rezultat ovoga, povređuju se delovi mozga koji su uključeni u održavanje pritiska u krvnim žilama.
- Hemodinamička: s patologijom kardiovaskularnog sistema.
- Ljekoviti: karakteriziran je trovanjem organizma velikim brojem lijekova koji pokreću mehanizam toksičnog djelovanja na sve sisteme, posebno krvožilni krevet.
Klasifikacija stadijuma razvoja hipertenzije
Početna faza. Odnosi se na prolazno. Važna karakteristika toga je nestabilan pokazatelj povećanog pritiska tokom dana. U ovom su slučaju periodi porasta normalnih vrijednosti tlaka i periodi naglog skoka u njemu. U ovom stadijumu bolest se može preskočiti, jer pacijent ne može uvijek posumnjati u klinički povišen pritisak, navodeći vrijeme, loš san i prenaprezanje. Oštećenja na ciljnim organima neće biti. Pacijent se osjeća dobro.
 Stabilna pozornica. Štaviše, indikator se neprestano povećava i tokom dugog vremenskog perioda. Uz ovaj pacijent žaliće se na loše zdravlje, zamagljene oči, glavobolje. Tokom ove faze, bolest počinje pogađati ciljne organe, s vremenom napreduje. U ovom slučaju srce prije svega pati.
Stabilna pozornica. Štaviše, indikator se neprestano povećava i tokom dugog vremenskog perioda. Uz ovaj pacijent žaliće se na loše zdravlje, zamagljene oči, glavobolje. Tokom ove faze, bolest počinje pogađati ciljne organe, s vremenom napreduje. U ovom slučaju srce prije svega pati.
Sklerotični stadij. Karakterišu ga sklerotični procesi u arterijskom zidu kao i oštećenja drugih organa. Ovi procesi opterećuju jedni druge, što dodatno usložnjava situaciju.
Klasifikacija rizika
Klasifikacija po faktorima rizika temelji se na simptomima vaskularnih i srčanih oštećenja, kao i uključivanju ciljnih organa u proces, oni su podijeljeni u 4 rizika.
Rizik 1: Karakterizira ga nepostojanje drugih organa u procesu, vjerovatnost smrti u sljedećih 10 godina je oko 10%.
Rizik 2: Verovatnoća smrti u narednoj deceniji je 15-20%, postoji lezija jednog organa koja je povezana sa ciljanim organom.
Rizik 3: Rizik od smrti je 25-30%, prisustvo komplikacija koje pogoršavaju bolest.
Rizik 4: Životna opasnost usled angažovanja svih organa, rizik smrti više od 35%.
Klasifikacija po prirodi bolesti
Tečajem hipertenzije dijeli se na sporo protočnu (dobroćudnu) i malignu hipertenziju. Te dvije mogućnosti se međusobno razlikuju ne samo po tijeku, već i po pozitivnom odgovoru na liječenje.
Benigna hipertenzija se javlja dugo vremena s postupnim porastom simptoma. U ovom slučaju se osoba osjeća normalno. Mogu se pojaviti razdoblja pogoršanja i remisija, međutim s vremenom razdoblje pogoršanja ne traje dugo. Ova vrsta hipertenzije podložna je terapiji.
Maligna hipertenzija je lošija prognoza za život. Brzo se razvija, akutno, brzim razvojem. Maligni oblik je teško kontrolirati i teško se liječi.
Arterijska hipertenzija prema WHO godišnje ubije više od 70% pacijenata. Najčešće je uzrok smrti disekcijska aneurizma aorte, srčani udar, zatajenje bubrega i srca, hemoragični moždani udar.
Prije 20 godina, arterijska hipertenzija je bila ozbiljna i teško liječiti bolest koja je odnijela život velikog broja ljudi. Zahvaljujući najnovijim dijagnostičkim metodama i modernim lijekovima, možete dijagnosticirati rani razvoj bolesti i kontrolirati njen tijek, kao i spriječiti niz komplikacija.
Pravovremenim složenim tretmanom možete smanjiti rizik od komplikacija i produžiti život.
Komplikacije hipertenzije
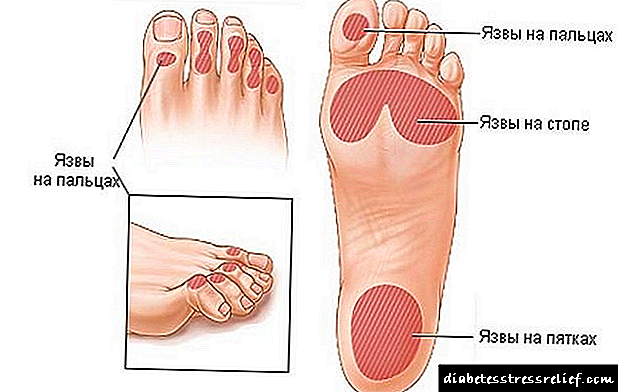
Komplikacije uključuju uključivanje u patološki proces srčanog mišića, vaskularnog kreveta, bubrega, očne jabučice i krvnih žila mozga. S oštećenjem srca može doći do srčanog udara, plućnog edema, aneurizme srca, angine pektoris, srčane astme. U slučaju oštećenja oka dolazi do odvajanja mrežnice, uslijed čega se može razviti sljepilo.
 Mogu se pojaviti i hipertenzivne krize, koje se odnose na akutna stanja, bez kojih je medicinska pomoć čak moguća i smrt osobe. To izaziva njihov stres, naprezanje, duže fizičko vježbanje, promjenu vremena i atmosferskog pritiska. U ovom stanju opažaju se glavobolje, povraćanje, poremećaji vida, vrtoglavica, tahikardija. Kriza se naglo razvija, moguć je gubitak svijesti. Tokom krize mogu se razviti druga akutna stanja, kao što su infarkt miokarda, hemoragični moždani udar, plućni edem.
Mogu se pojaviti i hipertenzivne krize, koje se odnose na akutna stanja, bez kojih je medicinska pomoć čak moguća i smrt osobe. To izaziva njihov stres, naprezanje, duže fizičko vježbanje, promjenu vremena i atmosferskog pritiska. U ovom stanju opažaju se glavobolje, povraćanje, poremećaji vida, vrtoglavica, tahikardija. Kriza se naglo razvija, moguć je gubitak svijesti. Tokom krize mogu se razviti druga akutna stanja, kao što su infarkt miokarda, hemoragični moždani udar, plućni edem.
Arterijska hipertenzija je jedno od najčešćih i najozbiljnijih bolesti. Svake godine broj pacijenata stalno raste. Najčešće su to starije osobe, većinom muškarci. Klasifikacija hipertenzije ima mnogo principa koji pomažu u dijagnozi i liječenju bolesti na vrijeme. Međutim, treba imati na umu da je bolest lakše spriječiti nego liječiti. Iz toga slijedi da je prevencija bolesti najjednostavniji način prevencije hipertenzije. Redovno vježbanje, odricanje od loših navika, uravnotežena prehrana i zdrav san mogu vas spasiti od hipertenzije.
Mehanizam povećanja krvnog pritiska
 Prije toga napisali smo „gornji“, „donji“, „sistolički“, „dijastolički“ pritisak, šta to znači?
Prije toga napisali smo „gornji“, „donji“, „sistolički“, „dijastolički“ pritisak, šta to znači?
Sistolički (ili "gornji") pritisak je takva sila kojom krv pritisne na zidove velikih arterijskih žila (tamo se ona izbacuje) tijekom kompresije srca (sistole). Zapravo, te arterije promjera 10-20 mm i duljine 300 mm ili više trebale bi „stisnuti“ krv koja se izbacuje u njih.
Samo sistolni pritisak raste u dva slučaja:
- kada srce izbaci veliku količinu krvi, što je tipično za hipertireozu - stanje u kojem štitna žlijezda proizvodi povećanu količinu hormona zbog kojih se srce snažno i često sažima,
- kada se smanji elastičnost aorte što se opaža kod starijih osoba.
Dijastolni („donji“) je pritisak tečnosti na stijenke velikih arterijskih žila koji se javlja tokom opuštanja srca - dijastole. U ovoj fazi srčanog ciklusa događa se sljedeće: velike arterije moraju krv koja je ušla u sistolu prenijeti u arterije i arteriole manjeg promjera. Nakon toga, aorta i velike arterije trebaju spriječiti zagušenje srca: dok se srce opušta, uzimajući krv iz vena, velika bi posuda trebala imati vremena da se opusti u iščekivanju svoje kontrakcije.
Nivo arterijskog dijastoličkog pritiska ovisi o:
- Tonus takvih arterijskih žila (prema Tkachenko B.I. "Normalna ljudska fiziologija."- M, 2005), koji se nazivaju plovila otpornosti:
- uglavnom oni koji imaju promjer manji od 100 mikrometara, arteriole - posljednje posude ispred kapilara (to su najmanje posude iz kojih tvari prodiru izravno u tkiva). Imaju mišićni sloj kružnih mišića koji se nalaze između različitih kapilara i vrsta su "slavine". Ovisno o prebacivanju ovih „slavina“, koji će dio tijela sada primiti više krvi (tj. Ishrana), a koji - manje,
- u maloj mjeri igra ton srednjih i malih arterija („distributivne posude“) koje nose krv do organa i nalaze se unutar tkiva.
- Kontrakcije srca: ako se srce prečesto stegne, posude i dalje nemaju vremena za isporuku jedne porcije krvi, jer će dobiti sljedeću,
- Količina krvi koja je uključena u krvotok,
- Viskoznost krvi
Izolirana dijastolička hipertenzija je vrlo rijetka, uglavnom kod bolesti rezistentnih žila.
Najčešće raste i sistolički i dijastolički krvni pritisak. Dešava se na sledeći način:
- aorta i velika posuda koja pumpa krv, prestani opuštati,
- da bi se u njih gurnula krv, srce mora naprezati
- pritisak raste, ali to može samo naštetiti većini organa, pa posude pokušavaju to spriječiti,
- Da bi to postigli, oni povećavaju svoj mišićni sloj - tako da će krv i krv doći do organa i tkiva ne u jednom velikom toku, već u „tankom toku“,
 rad napregnutih vaskularnih mišića ne može se dugo održavati - tijelo ih zamjenjuje vezivnim tkivom koje je otpornije na štetni utjecaj pritiska, ali ne može regulirati lumen žile (kao što su to činili mišići),
rad napregnutih vaskularnih mišića ne može se dugo održavati - tijelo ih zamjenjuje vezivnim tkivom koje je otpornije na štetni utjecaj pritiska, ali ne može regulirati lumen žile (kao što su to činili mišići),- zbog toga se pritisak, koji su se ranije pokušavali nekako regulirati, sada neprestano povećavati.
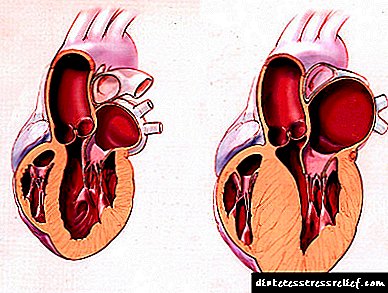
Kada srce počne raditi protiv visokog krvnog pritiska, gurajući krv u žile sa zadebljanom mišićnom stijenkom, povećava se i njegov mišićni sloj (ovo je zajedničko svojstvo svih mišića). To se naziva hipertrofija, a pogađa uglavnom lijevu klijetku srca, jer komunicira s aortom. Koncept "hipertenzije lijeve komore" u medicini nije.
Primarna arterijska hipertenzija
Službena zajednička verzija kaže da se uzroci primarne hipertenzije ne mogu utvrditi. Ali fizičar Fedorov V.A. a grupa lekara je objasnila porast pritiska takvim faktorima:
 Neadekvatna rad bubrega. Razlog za to je porast „šljake“ tijela (krvi), što se bubrezi više ne mogu nositi, čak i ako je s njima sve u redu. Događa se:
Neadekvatna rad bubrega. Razlog za to je porast „šljake“ tijela (krvi), što se bubrezi više ne mogu nositi, čak i ako je s njima sve u redu. Događa se: - zbog nedovoljne mikrovibracije cijelog organizma (ili pojedinih organa),
- neblagovremeno čišćenje proizvoda propadanja,
- zbog povećane štete za organizam (kako od vanjskih faktora: ishrane, stresa, stresa, loših navika itd., tako i od unutrašnjih: infekcije itd.),
- zbog neadekvatne motoričke aktivnosti ili pretjeranog korištenja resursa (treba se opustiti i učiniti kako treba).
- Smanjena sposobnost bubrega da filtriraju krv. To nije samo zbog bolesti bubrega. U ljudi starijih od 40 godina smanjuje se broj radnih jedinica bubrega, a do dobi od 70 godina ostaju (kod ljudi bez bolesti bubrega) samo 2/3. Optimalan, prema tijelu, način za održavanje filtracije krvi na pravom nivou je povećanje tlaka u arterijama.
- Razne bolesti bubrega, uključujući autoimunu prirodu.
- Volumen krvi raste zbog većeg zadržavanja tkiva ili vode u krvi.
- Potreba da se poveća dotok krvi u mozak ili kičmenu moždinu. To se može dogoditi i kod bolesti ovih organa centralnog nervnog sistema i do propadanja njihove funkcije, što je s godinama neizbježno. Potreba za povećanjem pritiska pojavljuje se i kod ateroskleroze krvnih žila kroz koju krv teče do mozga.
- Edemi u torakalnoj kralježnicizbog hernije diska, osteohondroze, ozljede diska. Ovdje prolaze živci koji reguliraju lumen arterijskih žila (formiraju krvni pritisak). A ako blokirate njihov put, naredbe iz mozga neće stići na vrijeme - koordinirani rad živčanog i krvožilnog sistema će biti poremećen - krvni pritisak će porasti.
 Vešto proučavajući mehanizme tijela, Fedorov V.A. s doktorima su vidjeli da posude ne mogu hraniti svaku ćeliju tijela - uostalom, nisu sve stanice blizu kapilara. Shvatili su da je stanična ishrana moguća zahvaljujući mikrovibraciji - talasnoj kontrakciji mišićnih ćelija koja čini više od 60% tjelesne težine. Takva periferna „srca“, koje je opisao akademik N. I. Arincin, omogućavaju kretanje supstanci i samih ćelija u vodenom medijumu međućelijske tečnosti, što omogućava sprovođenje ishrane, uklanjanje supstanci razrađenih tokom životnog procesa i provođenje imunih reakcija. Kada mikrovibracija na jednom ili više područja postane nedovoljna, javlja se bolest.
Vešto proučavajući mehanizme tijela, Fedorov V.A. s doktorima su vidjeli da posude ne mogu hraniti svaku ćeliju tijela - uostalom, nisu sve stanice blizu kapilara. Shvatili su da je stanična ishrana moguća zahvaljujući mikrovibraciji - talasnoj kontrakciji mišićnih ćelija koja čini više od 60% tjelesne težine. Takva periferna „srca“, koje je opisao akademik N. I. Arincin, omogućavaju kretanje supstanci i samih ćelija u vodenom medijumu međućelijske tečnosti, što omogućava sprovođenje ishrane, uklanjanje supstanci razrađenih tokom životnog procesa i provođenje imunih reakcija. Kada mikrovibracija na jednom ili više područja postane nedovoljna, javlja se bolest.
U svom radu mišićne ćelije koje stvaraju mikrovibraciju koriste elektrolite dostupne u tijelu (supstance koje mogu provoditi električne impulse: natrijum, kalcijum, kalijum, neke bjelančevine i organske tvari). Ravnotežu ovih elektrolita održavaju bubrezi, a kad bubrezi postanu bolesni ili se volumen radnog tkiva smanjuje s godinama, mikrovibracija počinje nedostajati. Tijelo, što može, pokušava taj problem otkloniti povećanjem krvnog pritiska - tako da više krvi doliva do bubrega, ali zbog toga pati cijelo tijelo.
Manjak mikrovibracije može dovesti do nakupljanja oštećenih ćelija i produkata raspada u bubrezima. Ako ih dugo ne uklonite odatle, oni se prenose u vezivno tkivo, odnosno smanjuje se broj radnih ćelija. Prema tome, produktivnost bubrega opada, iako njihova struktura ne pati.
Bubrezi nemaju vlastita mišićna vlakna i mikrovibracija se dobiva iz susjednih radnih mišića leđa i trbuha. Zbog toga je fizička aktivnost potrebna prije svega za održavanje mišićnog tonusa leđa i trbuha, zbog čega je pravilno držanje potrebno čak i u sjedećem položaju.Prema V. Fedorovu, „stalna napetost mišića leđa pravilnim držanjem značajno povećava zasićenost mikrovibracijom unutrašnjih organa: bubrega, jetre, slezine, poboljšavajući njihov rad i povećavajući resurse organizma. Ovo je vrlo važna okolnost koja povećava važnost držanja. " ("Resursi tijela su imunitet, zdravlje i dugovječnost."- Vasiliev A.E., Kovelenov A.Y., Kovlen D.V., Ryabchuk F.N., Fedorov V.A., 2004
Izlaz iz situacije je prijavljivanje bubrega o dodatnoj mikrovibraciji (što je optimalno u kombinaciji sa termičkim izlaganjem): njihova se ishrana normalizuje i oni vraćaju elektrolitnu ravnotežu u krv u „početne postavke“. Hipertenzija je stoga dozvoljena. U početnoj fazi takav je tretman dovoljan da se prirodno snizi krvni pritisak, bez uzimanja dodatnih lijekova. Ako je bolest neke osobe „otišla daleko“ (na primer, ima stepen 2-3 i rizik od 3-4), onda osoba ne može bez uzimanja lekova koje je propisao lekar. Istovremeno, poruka dodatne mikrovibracije pomoći će smanjenju doze uzimanih lijekova, a samim tim i smanjenju njihovih nuspojava.
 Učinkovitost prijenosa dodatne mikrovibracije pomoću medicinskih uređaja "Vitafon" za liječenje hipertenzije potkrepljena je rezultatima istraživanja:
Učinkovitost prijenosa dodatne mikrovibracije pomoću medicinskih uređaja "Vitafon" za liječenje hipertenzije potkrepljena je rezultatima istraživanja:
Vrste sekundarne hipertenzije
Sekundarna arterijska hipertenzija je:
- Neurogeni (nastaju usled bolesti nervnog sistema). Podijeljeno je na:
- centrifugalno - javlja se zbog poremećaja u radu ili strukturi mozga,
- refleksogeni (refleksni): u određenoj situaciji ili uz stalnu iritaciju organa perifernog nervnog sistema.
- Hormonski (endokrini).
- Hipoksična - javlja se kada organi poput kičmene moždine ili mozga pate od nedostatka kiseonika.
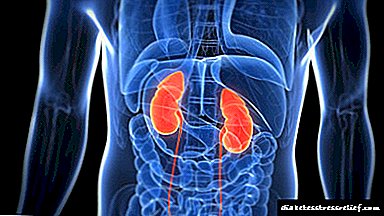
- Bubrežna hipertenzija, ona također ima svoju podjelu na:
- Renovaskularno, kada se arterije koje dovode krv do bubrega sužu,
- repoparenhim, povezan s oštećenjem bubrežnog tkiva, zbog čega tijelo treba povećati pritisak.
- Hemične (zbog krvnih bolesti).
- Hemodinamička (zbog promjene „rute“ kretanja krvi).
- Ljekovite
- Uzrokovano unosom alkohola.
- Mješovita hipertenzija (kad je bila uzrokovana iz više razloga).
Hajde da kažemo još malo.
Neurogena hipertenzija
 Glavna zapovijed velikim brodovima, prisiljavajući ih na kontrakciju, povećanje krvnog pritiska ili opuštanje ili spuštanje dolazi iz vazomotornog centra koji se nalazi u mozgu. Ako je njegov rad poremećen, razvija se centrogena hipertenzija. To se može dogoditi zbog:
Glavna zapovijed velikim brodovima, prisiljavajući ih na kontrakciju, povećanje krvnog pritiska ili opuštanje ili spuštanje dolazi iz vazomotornog centra koji se nalazi u mozgu. Ako je njegov rad poremećen, razvija se centrogena hipertenzija. To se može dogoditi zbog:
- Neuroza, odnosno bolesti kada struktura mozga ne pati, ali pod uticajem stresa u mozgu se formira žarište ekscitacije. Koristi glavne strukture, "uključujući" porast pritiska,
- Lezije mozga: ozljede (potresi, modrice), tumori mozga, moždani udar, upale područja mozga (encefalitis). Za povećanje krvnog pritiska treba:
- ili su oštećene strukture koje direktno utječu na krvni tlak (vazomotorni centar u obdužnici medula ili jezgra hipotalamusa ili pridružena retikularna formacija),
- ili se povećava opsežno oštećenje mozga s porastom intrakranijalnog pritiska, kada će tijelo za pružanje krvi ovom vitalnom organu trebati povećati krvni tlak.
Refleksna hipertenzija se takođe odnosi na neurogene. Oni mogu biti:
- uvjetovani refleks, kad se na početku nalazi kombinacija nekog događaja s uzimanjem lijeka ili pića koje povećava pritisak (na primjer, ako osoba pije jaku kafu prije važnog sastanka). Nakon mnogih ponavljanja, pritisak se počinje povećavati samo pri samoj pomisli na sastanak, bez uzimanja kafe,
- bezuvjetno refleksna, kad se pritisak povećava nakon prestanka konstantnih impulsa koji dugo vremena idu u mozak iz upaljenih ili ukočenih živaca (na primjer, ako mu je uklonjen tumor koji je pritisnut na išijas ili bilo koji drugi živac).
Nadbubrežna hipertenzija
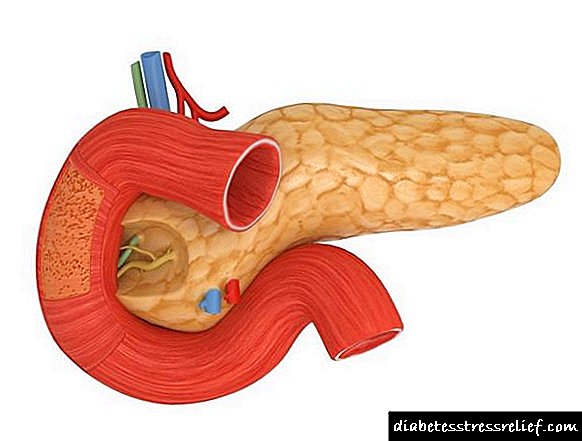
 U tim žlijezdama, koje leže iznad bubrega, stvara se veliki broj hormona koji mogu utjecati na tonus krvnih žila, jačinu ili učestalost srčanih kontrakcija. Može izazvati porast pritiska:
U tim žlijezdama, koje leže iznad bubrega, stvara se veliki broj hormona koji mogu utjecati na tonus krvnih žila, jačinu ili učestalost srčanih kontrakcija. Može izazvati porast pritiska:
- Prekomjerna proizvodnja adrenalina i norepinefrina, koja je karakteristična za takav tumor kao što je feokromocitom. Oba ova hormona istovremeno povećavaju snagu i rad srca, povećavaju vaskularni tonus,
- Velika količina hormona aldosterona, koji ne oslobađa natrijum iz tijela. Ovaj element, koji se u krvi pojavljuje u velikim količinama, "privlači" vodu iz tkiva do sebe. U skladu s tim, povećava se količina krvi. To se događa s tumorom koji ga stvara - zloćudnim ili benignim, s ne-tumorskim rastom tkiva koje stvara aldosteron, a također i sa stimulacijom nadbubrežne žlijezde kod težih bolesti srca, bubrega i jetre.
- Povećana proizvodnja glukokortikoida (kortizon, kortizol, kortikosteron) koji povećavaju broj receptora (to jest, posebnih molekula na ćeliji koji djeluju kao "bravica" koja se može otvoriti "ključem") do adrenalina i norepinefrina (oni će biti pravi "ključ" za " zamak ”) u srcu i krvnim žilama. Takođe stimulišu proizvodnju hormona angiotenzinogena od strane jetre, koji ima ključnu ulogu u razvoju hipertenzije. Povećanje broja glukokortikoida naziva se Itsenko-Cushingov sindrom i bolest (bolest - kada hipofiza zapovijeda nadbubrežnoj žlijezdi da proizvodi veliku količinu hormona, sindrom - kada su pogođene nadbubrežne žlijezde).
Hipertiroidna hipertenzija
Povezana je s prekomjernom proizvodnjom štitnjače svojih hormona - tiroksina i trijodtironina. To dovodi do porasta otkucaja srca i količine krvi koju srce izbaci u jednoj kontrakciji.
Proizvodnja hormona štitnjače može se povećati autoimunim bolestima poput Gravesove bolesti i Hashimotovog tiroiditisa, s upalom žlijezde (subakutni tiroiditis), kao i nekim od njegovih tumora.
Prekomjerno oslobađanje antidiuretskog hormona od strane hipotalamusa
Ovaj hormon se proizvodi u hipotalamusu. Drugo ime mu je vazopresin (u prevodu s latinskog znači „stiskanje posuda“), i djeluje na ovaj način: vezanje za receptore na žilama unutar bubrega uzrokuje njihovo sužavanje, što rezultira sa manje stvaranja urina. Prema tome, povećava se i količina tekućine u posudama. Više krvi teče u srce - to se više proteže. To dovodi do povećanja krvnog pritiska.
Hipertenzija može biti uzrokovana i porastom proizvodnje aktivnih tvari u tijelu koje povećavaju vaskularni tonus (to su angiotenzini, serotonin, endotelin, ciklični adenozin monofosfat) ili smanjenjem broja aktivnih tvari koje bi trebale razgraditi krvne žile (adenozin, gama-amino-maslačna kiselina, dušični oksid, neki prostaglandini).
Hipotenzija u menopauzi
 Gašenje funkcije genitalnih žlijezda često je praćeno stalnim porastom krvnog tlaka. Starost ulaska u menopauzu kod svake žene različita je (to ovisi o genetskim karakteristikama, životnim uslovima i stanju organizma), ali njemački su ljekari dokazali da je stariji od 38 godina opasan za razvoj arterijske hipertenzije. Nakon 38 godina, broj folikula (iz kojih se formiraju jajašca) počinje se smanjivati ne u 1-2 svakog mjeseca, već u desetinama. Smanjenje broja folikula dovodi do smanjenja proizvodnje hormona u jajnicima, uslijed čega se razvijaju vegetativni (znojenje, paroksizmalni osjećaj vrućine u gornjem dijelu tijela) i vaskularni (crvenilo gornje polovine tijela tokom toplotnog napada, porast krvnog pritiska).
Gašenje funkcije genitalnih žlijezda često je praćeno stalnim porastom krvnog tlaka. Starost ulaska u menopauzu kod svake žene različita je (to ovisi o genetskim karakteristikama, životnim uslovima i stanju organizma), ali njemački su ljekari dokazali da je stariji od 38 godina opasan za razvoj arterijske hipertenzije. Nakon 38 godina, broj folikula (iz kojih se formiraju jajašca) počinje se smanjivati ne u 1-2 svakog mjeseca, već u desetinama. Smanjenje broja folikula dovodi do smanjenja proizvodnje hormona u jajnicima, uslijed čega se razvijaju vegetativni (znojenje, paroksizmalni osjećaj vrućine u gornjem dijelu tijela) i vaskularni (crvenilo gornje polovine tijela tokom toplotnog napada, porast krvnog pritiska).
Vasorenalna (ili renovikularna) hipertenzija
To je uzrokovano pogoršanjem opskrbe bubrega zbog suženja arterija koje hrane bubrege. Oni pate od stvaranja aterosklerotskih plakova u njima, povećanja mišićnog sloja u njima zbog nasljedne bolesti - fibromuskularne displazije, aneurizme ili tromboze ovih arterija, aneurizme bubrežnih vena.
Temelj bolesti je aktiviranje hormonskog sustava, zbog čega su sudovi spazmatični (komprimirani), natrij se zadržava i povećava se tekućina u krvi te se stimulira simpatički živčani sustav. Simpatički živčani sustav, pomoću svojih posebnih ćelija smještenih na žilama, aktivira njihovu još veću kompresiju, što dovodi do povećanja krvnog tlaka.
Renoparenhimska hipertenzija
 Ono čini samo 2-5% slučajeva hipertenzije. Javlja se zbog bolesti kao što su:
Ono čini samo 2-5% slučajeva hipertenzije. Javlja se zbog bolesti kao što su:
- glomerulonefritis,
- oštećenje bubrega kod dijabetesa,
- jedna ili više cista u bubrezima,
- povreda bubrega
- tuberkuloza bubrega,
- oticanje bubrega.
Sa bilo kojom od ovih bolesti, smanjuje se broj nefrona (glavnih radnih jedinica bubrega kroz koje se filtrira krv). Tijelo pokušava ispraviti situaciju povećavajući pritisak u arterijama koje dovode krv do bubrega (bubrezi su organ zbog kojeg je krvni tlak vrlo važan, pri niskom tlaku prestaju raditi).
I. Stadiji hipertenzije:
- Hipertenzija (GB) I faza sugerira odsustvo promjena u "ciljanim organima".
- Hipertenzija (GB) II faza uspostavljaju u prisustvu promjena od jednog ili više "ciljnih organa".
- Hipertenzija (GB) III faza utvrđene u prisustvu povezanih kliničkih stanja.
II. Stupnjevi arterijske hipertenzije:
Stupnjevi arterijske hipertenzije (razine krvnog pritiska (BP)) prikazani su u tablici br. 1. Ako vrijednosti sistolnog krvnog pritiska (BP) i dijastoličkog krvnog pritiska (BP) spadaju u različite kategorije, tada se uspostavlja viši stupanj hipertenzije (AH). Najpreciznije, stepen arterijske hipertenzije (AH) može se utvrditi u slučaju prve dijagnosticirane arterijske hipertenzije (AH) i kod pacijenata koji ne uzimaju antihipertenzivne lijekove.
Tabela broj 1. Definicija i klasifikacija nivoa krvnog pritiska (BP) (mmHg)
Klasifikacija je predstavljena prije 2017. i nakon 2017. (u zagradama)| Kategorije krvnog pritiska (BP) | Sistolički krvni pritisak (BP) | Dijastolički krvni pritisak (BP) | ||||||||||||||||||||||||||
| Optimalni krvni pritisak | = 180 (>= 160*) | >= 110 (>= 100*) | ||||||||||||||||||||||||||
| Izolovana sistolna hipertenzija | >= 140 | * - nova klasifikacija stupnja hipertenzije iz 2017. (ACC / AHA hipertenzijske smjernice).I. Faktori rizika:a) Osnovni: b) Dislipidemija e) C-reaktivni protein: e) Dodatni faktori rizika koji negativno utječu na prognozu pacijenta s arterijskom hipertenzijom (AH): g) Dijabetes melitus: II. Poraz ciljnih organa (hipertenzija 2 faza):a) Hipertrofija lijeve komore: b) Ultrazvučni znakovi zadebljanja stijenke arterija (karotidni sloj intima-medija debljina> 0,9 mm) ili aterosklerotski plakovi c) Neznatno povećanje serumskog kreatinina 115-133 μmol / L (1,3-1,5 mg / dl) za muškarce ili 107-124 μmol / L (1,2-1,4 mg / dl) za žene d) Mikroalbuminurija: 30-300 mg / dan, omjer albumina / kreatinina u urinu> 22 mg / g (2,5 mg / mmol) za muškarce i> 31 mg / g (3,5 mg / mmol) za žene III. Pridružena (istodobna) klinička stanja (hipertenzija 3 faze)a) Glavni: b) Dislipidemija: e) C-reaktivni protein: e) Dodatni faktori rizika koji negativno utječu na prognozu pacijenta s arterijskom hipertenzijom (AH): g) Hipertrofija lijeve komore h) Ultrazvučni znakovi zadebljanja stijenke arterija (karotidni sloj intima-medija debljina> 0,9 mm) ili aterosklerotski plakovi i) Neznatno povećanje serumskog kreatinina 115-133 μmol / L (1,3-1,5 mg / dl) za muškarce ili 107-124 μmol / L (1,2-1,4 mg / dl) za žene k) Mikroalbuminurija: 30-300 mg / dan, omjer albumina / kreatinina u urinu> 22 mg / g (2,5 mg / mmol) za muškarce i> 31 mg / g (3,5 mg / mmol) za žene l) Cerebrovaskularna bolest: m) Bolesti srca: m) Bolest bubrega: o) Bolest periferne arterije: n) Hipertenzivna retinopatija: Tabela broj 3. Stratifikacija rizika bolesnika sa arterijskom hipertenzijom (AH)Skraćenice u donjoj tablici:
Skraćenice u gornjoj tabeli: Medicinska hipertenzijaTakvi lijekovi mogu uzrokovati porast pritiska:
Hemodinamička hipertenzijaNazivaju se hipertenzijom koja se temelji na promjeni hemodinamike - odnosno kretanja krvi kroz žile, obično kao posljedica bolesti velikih žila. Glavna bolest koja izaziva hemodinamičku hipertenziju je koarktacija aorte. Ovo je urođeno sužavanje aortne regije u njenom torakalnom (nalazi se u grudnoj šupljini) delu. Kao rezultat, da bi se osigurala normalna opskrba krvlju vitalnim organima grudne i kranijalne šupljine, krv mora do njih dospjeti kroz prilično uske žile koje nisu dizajnirane za takvo opterećenje. Ako je protok krvi velik, a promjer žila malen, u njima će se povećati pritisak, što se događa tijekom koarktacije aorte u gornjoj polovici tijela. Tijelu su potrebni donji udovi manje od organa navedenih šupljina, pa krv već dopire do njih "ne pod pritiskom". Stoga su noge takve osobe blijede, hladne, tanke (mišići su slabo razvijeni zbog nedovoljne prehrane), a gornja polovica tijela ima „atletski“ izgled. Alkoholna hipertenzija
Određene vrste hipertenzije koje nisu uključene u klasifikaciju
Plućna hipertenzija nije vrsta arterijske hipertenzije. Ovo je po život opasno stanje u kojem raste pritisak u plućnoj arteriji. Takozvane 2 posude u koje je podijeljen plućni trup (posuda koja istječe iz desne komore srca). Desna plućna arterija prenosi krv siromašnu kisikom u desno pluće, a lijeva u lijevo. Plućna hipertenzija se najčešće razvija kod žena u dobi od 30-40 godina i, postepeno napredujući, predstavlja životno opasno stanje, što dovodi do poremećaja desne komore i prerane smrti. Nastaje zbog nasljednih uzroka i zbog bolesti vezivnog tkiva i oštećenja srca. U nekim slučajevima se ne može utvrditi njegov uzrok. Manifestira se nedostatkom daha, nesvjesticom, umorom, suhim kašljem. U težim fazama srčani ritam je poremećen, pojavljuje se hemoptiza. Stadiji hipertenzijeStadiji hipertenzije pokazuju koliko su unutrašnji organi patili od stalno povišenog pritiska: Oštećenja na ciljanim organima, koja uključuju srce, krvne žile, bubrege, mozak, mrežnicu Srce, krvni sudovi, bubrezi, oči, mozak još nisu zahvaćeni |
| |||||||||||||||||||||||||
Broj krvnog pritiska u bilo kojoj fazi je iznad 140/90 mm RT. Čl.
Liječenje početne faze hipertenzije uglavnom je usmjereno na promjenu životnog stila: promjenu prehrambenih navika, uključujući obaveznu fizičku aktivnost, fizioterapiju u dnevnom režimu. Dok hipertenzija stadija 2 i 3 već treba liječiti primjenom lijekova. Njihova se doza i, sukladno tome, nuspojave mogu smanjiti ako pomognete tijelu da prirodno obnovi krvni tlak, na primjer, tako što mu kažete dodatnu mikrovibraciju pomoću medicinskog proizvoda Vitafon.
Stepen hipertenzije
Stepen razvoja hipertenzije ukazuje na to koliko je visok krvni pritisak:
Vršni pritisak, mmHg Čl.
Niži pritisak, mmHg Čl.
Stupanj se uspostavlja bez uzimanja lijekova za smanjenje pritiska. Zbog toga, osoba koja je prisiljena da uzima lijekove koji snižavaju krvni pritisak treba da smanji svoju dozu ili se potpuno povuče.
O stupnju hipertenzije procjenjuje se po vrijednosti tlaka ("gornjoj" ili "donjoj"), koja je veća.
Ponekad je izolirana hipertenzija od 4 stepena. Interpretira se kao izolovana sistolna hipertenzija. U svakom slučaju, mislimo na stanje kada je povišen samo gornji tlak (iznad 140 mm Hg), dok je donji u granicama normale - do 90 mm Hg. Ovo se stanje najčešće bilježi u starijih osoba (povezano je sa smanjenjem elastičnosti aorte). Nastanak mlade, izolovane sistolne hipertenzije ukazuje na to da trebate ispitati štitnu žlezdu: ovako se ponaša „štitnjača“ (povećanje količine proizvedenih hormona štitnjače).
Identifikacija rizika
Postoji i klasifikacija rizičnih skupina. Što je veći broj naveden nakon reči „rizik“, to je veća verovatnoća da će se opasna bolest razviti u narednim godinama.
Postoje 4 nivoa rizika:
- Uz rizik od 1 (nizak) vjerovatnoća da će razviti moždani ili srčani udar u sljedećih 10 godina je manja od 15%,
- Uz rizik od 2 (prosjek), ova vjerovatnost u sljedećih 10 godina iznosi 15-20%,
- Uz rizik od 3 (visok) - 20-30%,
- Uz rizik od 4 (vrlo visok) - više od 30%.
|

 rad napregnutih vaskularnih mišića ne može se dugo održavati - tijelo ih zamjenjuje vezivnim tkivom koje je otpornije na štetni utjecaj pritiska, ali ne može regulirati lumen žile (kao što su to činili mišići),
rad napregnutih vaskularnih mišića ne može se dugo održavati - tijelo ih zamjenjuje vezivnim tkivom koje je otpornije na štetni utjecaj pritiska, ali ne može regulirati lumen žile (kao što su to činili mišići), Neadekvatna rad bubrega. Razlog za to je porast „šljake“ tijela (krvi), što se bubrezi više ne mogu nositi, čak i ako je s njima sve u redu. Događa se:
Neadekvatna rad bubrega. Razlog za to je porast „šljake“ tijela (krvi), što se bubrezi više ne mogu nositi, čak i ako je s njima sve u redu. Događa se:  Naučnici još uvijek nije jasno kako pića na bazi etilnog alkohola uzrokuju porast krvnog tlaka, no u 5-25% ljudi koji stalno piju alkohol, njihov krvni tlak raste. Postoje teorije koje sugeriraju da etanol može djelovati:
Naučnici još uvijek nije jasno kako pića na bazi etilnog alkohola uzrokuju porast krvnog tlaka, no u 5-25% ljudi koji stalno piju alkohol, njihov krvni tlak raste. Postoje teorije koje sugeriraju da etanol može djelovati: Službeni koncept "maloljetničke hipertenzije" ne postoji. Povećanje krvnog pritiska u djece i adolescenata uglavnom je sekundarne prirode. Najčešći uzroci ovog stanja su:
Službeni koncept "maloljetničke hipertenzije" ne postoji. Povećanje krvnog pritiska u djece i adolescenata uglavnom je sekundarne prirode. Najčešći uzroci ovog stanja su: