Nadbubrežni dijabetes
Ljudska bolest koja se razvija na pozadini prekomjerne razine hormona u korelaciji nadbubrežne kore naziva se steroidni dijabetes melitus. U medicini se ova bolest naziva i sekundarno ovisna o inzulinu šećerna bolest tipa 1.
Ova vrsta dijabetesa je teški oblik bolesti ovisne o insulinu.
Glavni uzroci bolesti i faktori rizika
Steroidni dijabetes u početku je bolest koja nije povezana sa problemima u funkcionisanju gušterače.
Ljudi s normalnim metabolizmom ugljikohidrata pate od ove vrste bolesti u primarnom obliku ako se u tijelu pojavi prevelika doza glukokortikosteroida. Nakon normalizacije nivoa ovih hormona u tijelu, njegovo funkcioniranje se normalizira i simptomi bolesti nestaju.
Unos određenih vrsta lijekova negativno utječe na procese metabolizma proteina i ugljikohidrata, uslijed negativnog učinka dolazi do poremećaja u njihovom normalnom toku, što dovodi do povećanja razine dušika u krvnoj plazmi.
Endokrinolozi dijagnosticiraju dijabetes u slučaju kada testovi otkriju prisustvo šećera u tijelu na razini od 11,5 mmol / L, a osim toga u urinu se otkriva prisutnost glukoze.
Patologija sporo napreduje. Iz tog razloga, početni stadij, to je stadija pre dijabetesa, na kojoj se manifestuje tolerancija na glukozu, teško je otkriti.
Glavni faktori rizika koji mogu izazvati razvoj dijabetes melitusa ovisnog o inzulinu u tijelu pacijenta su sljedeći:
- dugo uzimati lekove na bazi kortikosteroida,
- upotreba u procesu provođenja terapijskog tečaja steroidnih lijekova u povećanom doziranju,
- pojava u tijelu pacijenta skokove razine šećera, koji su izazvani neidentificiranim razlozima,
- razvoj u pacijenta gojaznosti bilo kojeg stepena.
Prisutnost bilo kojeg od ovih faktora kod pacijenta uvelike povećava vjerovatnoću za razvoj steroidnog dijabetesa u pacijentovom tijelu.
Simptomi razvoja steroidnog dijabetesa
 Liječenje steroidnog dijabetesa značajno je komplicirano činjenicom da se ova bolest ne pojavljuje odmah u ljudskom tijelu s izraženim karakterističnim znakovima.
Liječenje steroidnog dijabetesa značajno je komplicirano činjenicom da se ova bolest ne pojavljuje odmah u ljudskom tijelu s izraženim karakterističnim znakovima.
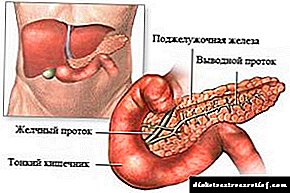
Najčešće, glavni uzrok razvoja ove vrste dijabetesa je kršenje rada nadbubrežne žlijezde, što se očituje kao posljedica pojave određenih tegoba koje utječu na funkcioniranje ovih žlijezda.
U nekim slučajevima steroidni dijabetes može biti potaknut pojavom povećanog sadržaja hormona ovih endokrinih žlijezda u ljudskoj limfi.
Najčešći simptomi koji signaliziraju pojavu patološkog poremećaja i razvoj steroidnog dijabetesa melitusa kod osobe su sljedeći:
- Pojava stalne i nezamislive žeđi i želje da se pojede što više tečnosti.
- Povećanje broja posjeta toaleta i pojava prekomjernog mokrenja.
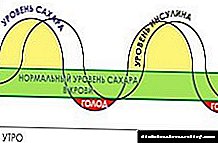
- Razvoj glikemijske neravnoteže u tijelu.
- Pojava slabosti u cijelom tijelu.
- Pojava osjećaja brzog umora.
- Pogoršanje općeg stanja organizma i dobrobiti čovjeka.
Poteškoća u dijagnosticiranju bolesti leži u činjenici da se ovi znakovi pojavljuju kada se u ljudskom tijelu razviju mnoge bolesti povezane s radom endokrinog sustava.Dakle, na primjer, ovi znakovi su karakteristični za pojavu kvarova u tijelu, koji su povezani s kršenjem normalnog funkcioniranja nadbubrežne kore.
S razvojem steroidnog oblika dijabetesa u tijelu se najčešće ne primjećuje razvoj ketoacidoze.
U izuzetnom slučaju, kada bolest napreduje u ljudskom tijelu u dužem vremenskom periodu, pacijent s ovom vrstom bolesti može osjetiti karakterističan miris acetona iz usta, a pri analizi sastava urina u njemu se otkriva prisutnost ketona.
Medicinska statistika pokazuje da je oko 60% obolelih od dijabetesa tipa 2 sklono prebacivanju u skupinu bolesnika koji su inzulinski ovisni kada se steroidni oblik bolesti razvije u tijelu.
Najčešće, antiinzulinska terapija ne dovodi do željenog pozitivnog rezultata. U takvim slučajevima dijabetičari su potrebni upotrebi stroge prehrane s malo hrane s ugljikohidratima.
Osim toga, bolesniku sa šećernom bolešću preporučuje se dodatni aktivni odmor i set posebnih fizičkih vježbi.
Liječenje i prevencija dijabetesa kod problema s nadbubrežnom žlijezdom
 Izbor sredstava za liječenje steroidnog oblika dijabetesa sličan je izboru lijekova za liječenje dijabetesa koji ovise o insulinu.
Izbor sredstava za liječenje steroidnog oblika dijabetesa sličan je izboru lijekova za liječenje dijabetesa koji ovise o insulinu.
Izbor metoda ovisi o obliku bolesti i karakteristikama ljudskog tijela koji pati od bolesti.
Samo liječnik koji ima liječenje ima pravo propisati potreban kompleks svih mjera i lijekova za liječenje.
Liječenje steroidnog dijabetesa uključuje upotrebu sljedećih kompleksa mjera:
- provođenje injekcija preparata koji sadrže inzulin, takve injekcije pomažu normalizirati rad gušterače,
- prelazak osobe koja boluje od steroidnog tipa dijabetes melitusa u posebnu dijetalnu prehranu, proizvodi koji se koriste za prehranu trebaju sadržavati malu količinu ugljikohidrata,
- upotreba hipoglikemijskih lekova za normalizaciju nivoa šećera u organizmu pacijenta,
- u slučaju razvoja bolesti u složenom obliku, izvodi se operacija za uklanjanje suvišnog tkiva nadbubrežne žlijezde, što smanjuje štetne učinke na pacijentovo tijelo nadbubrežnih hormona, koji se stvaraju u velikim količinama,
- prestanak uzimanja lijekova koji provociraju pojavu metaboličkih poremećaja u tijelu bolesne osobe.
Većina medicinskih stručnjaka iz oblasti endokrinologije vjeruje da se primjenom kombinacija metoda liječenja može postići željeni pozitivni učinak.
Zato se za efikasnije liječenje i postizanje pozitivnog rezultata terapije uporedo sa oralnim lijekovima istodobno propisuju i injekcije lijekova koji sadrže inzulin.
Injekcije lijekova koji sadrže inzulin propisane su u slučaju kada primjena talentiranih hipoglikemijskih lijekova ne daje željeni pozitivni učinak.
Treba imati na umu da injekcija lijekova koji sadrže inzulin nije jedini postojeći način normalizacije razine glukoze u tijelu pacijenta.
Hirurgija za uklanjanje dijela nadbubrežnog tkiva je ekstremna mjera i provodi se samo u izuzetnim slučajevima. Kada upotreba drugih metoda liječenja nije donijela željeni pozitivni rezultat.
Izvođenje kirurške intervencije u tijelu kod koje se vrši djelomično uklanjanje nadbubrežnog tkiva povezano je s pojavom brojnih rizika po zdravlje ljudi, pa je upotreba ove metode liječenja krajnje nepoželjna.
Dijeta sa niskim udjelom ugljenih hidrata
 Ključni cilj terapijskih mjera u liječenju dijabetesa je normalizacija razine glukoze u tijelu bolesne osobe. Drugi cilj liječenja dijabetesa je odgađanje pojave mogućih komplikacija koje nastaju u tijelu protiv dijabetesa, i to za najduže moguće vrijeme.
Ključni cilj terapijskih mjera u liječenju dijabetesa je normalizacija razine glukoze u tijelu bolesne osobe. Drugi cilj liječenja dijabetesa je odgađanje pojave mogućih komplikacija koje nastaju u tijelu protiv dijabetesa, i to za najduže moguće vrijeme.
Usklađivanje prehrane najlakši je način za sprečavanje nastanka i liječenja steroidnog oblika dijabetesa. Ova metoda je, uprkos svojoj jednostavnosti, veoma efikasna i po svojoj efikasnosti nije inferiorna od ubrizgavanja inzulina.
Pozitivan učinak prehrane sa malo ugljikohidrata na nadbubrežne žlijezde i na cijelo tijelo karakterizira više znakova.
Glavni znakovi pozitivnog djelovanja na dijetu dijeta bez ugljikohidrata su sljedeći:
- Smanjenje potrebe tijela za inzulinom ili hipoglikemijskim lijekovima.
- Normalizacija glukoze nakon jela tokom dužeg vremenskog perioda.
- Poboljšanje općeg blagostanja pacijenta i nestanak simptoma karakterističnih za dijabetes melitus.
- Rizik od pojave i napredovanja daljih akutnih komplikacija dijabetesa značajno je smanjen.
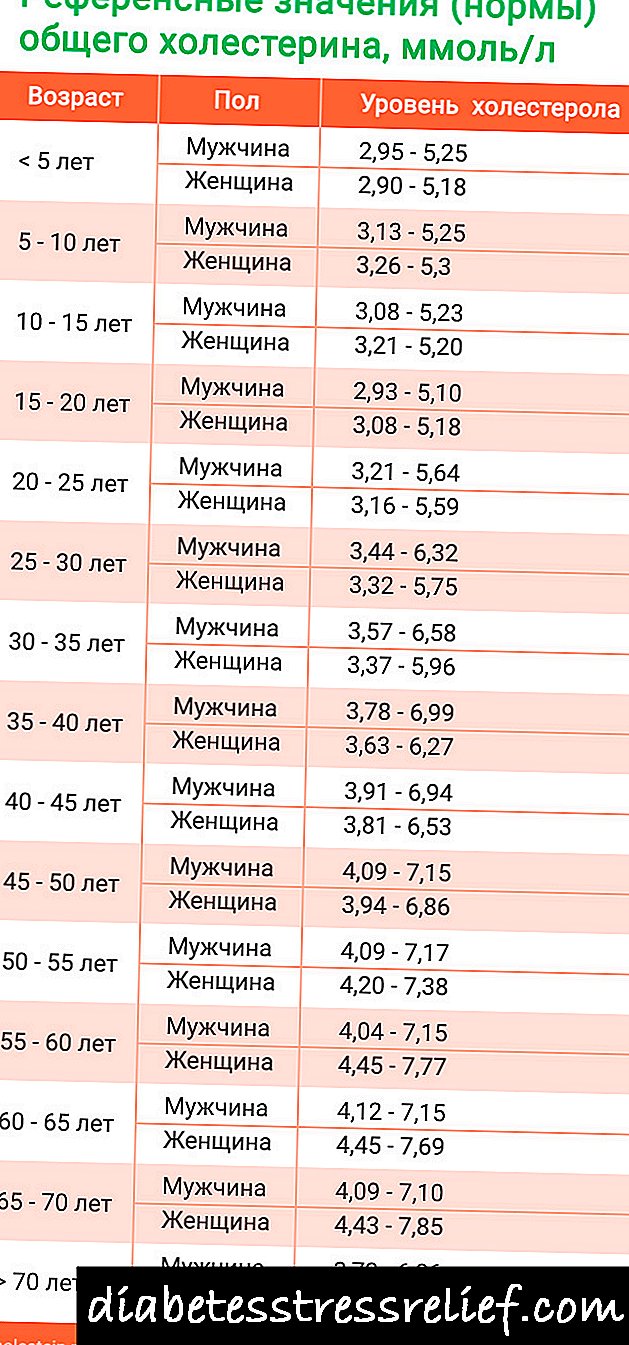
- Znatno smanjen holesterol u organizmu pacijenta.
Dijeta sa niskim ugljikohidratima je posebna dijeta koja se temelji na povrću, voću i svježem bilju. Kada koristite ovu dijetu, meso i mliječni proizvodi se konzumiraju u ograničenim količinama.
Ako osoba ima pogoršani oblik gojaznosti i višak šećera u plazmi više od 2–3 puta, pacijentima se savjetuje da u ishrani slijede dijetu bez ugljikohidrata - dijetu broj 8.
Prehrambene preporuke
 Specifična prehrana razvijena je kao način da se spriječi razvoj steroidnog dijabetesa.
Specifična prehrana razvijena je kao način da se spriječi razvoj steroidnog dijabetesa.
Učestalost unosa hrane izravno ovisi o vrsti hipoglikemijskog lijeka koji uzima bolesna osoba.
Pri korištenju posebne prehrane morate se pridržavati određenih pravila i zahtjeva.
Osnovna pravila koja se moraju pridržavati prilikom upotrebe dijetalne hrane su sljedeća:
- osnova svakodnevne prehrane treba biti hrana bogata vlaknima,
- glavne metode toplinske obrade proizvoda dok slijede dijetu trebale bi biti kuhanje, kuhanje ili parna obrada proizvoda,
- crveno meso u prehrani treba zamijeniti ribom ili jesti nemasno meso poput, na primjer, piletine ili zeca,
- piti najmanje 1,5 litara čiste vode dnevno,
- ograničenje upotrebe proizvoda poput tjestenine, peciva, šećera, konditorskih proizvoda, riže, pekarskih proizvoda.
Kao dodatni lijek pacijentu su propisani hormoni koji imaju analgetska svojstva. Zadatak upotrebe ovih lijekova je uravnotežiti nivo glukokortikoidnih hormona.
Tokom terapije redovno biste trebali pratiti nivo glukoze u tijelu i pridržavati se zdravog i aktivnog načina života. Pravilno izvedena terapija za vježbanje dijabetesa neće ometati.
Informacije o steroidnom dijabetesu nalaze se u videu u ovom članku.
Uzroci i faktori rizika
U početku, bolest nije direktno povezana sa oslabljenom funkcijom pankreasa. Kod ljudi koji imaju normalan metabolizam ugljikohidrata, ovaj oblik dijabetesa može se pojaviti u primarnom obliku u slučaju prekomjerne doze glukokortikoida.Nakon što ih uklonite iz tijela, simptomi nestaju. Lijekovi negativno utječu na metabolizam proteina i ugljikohidrata u tijelu, što rezultira kršenjem njihovog prirodnog metabolizma, tada osoba podiže razinu dušika u krvi.
Uzimanje lijekova u velikim dozama narušava metabolizam proteina i ugljikohidrata.
Endokrinolozi službeno utvrđuju dijagnozu kada testovi pokažu da je prisutnost šećera u krvi na nivou od 11,5 mmol, a glukoza u mokraći je potvrđena. Patologija napreduje prilično sporo, pa je početni stadij pre-dijabetes stadij, kada postoji kršenje tolerancije na glukozu. Tek tada liječnik postavlja konačnu dijagnozu.
Čimbenici rizika koji mogu dovesti do steroidnog dijabetesa:
- dugi kurs uzimanja kortikosteroida,
- uzimanje steroidnih lijekova u povećanoj dozi,
- porast šećera u krvi iz nepoznatih razloga,
- gojaznost bilo kog stepena.
Glukokortikoidni preparati
Događa se da upotreba glukokortikoida stvara uslove za razvoj dijabetesa, što ranije nije bilo poznato zbog slabe manifestacije simptoma bolesti. U takvom slučaju postoji mogućnost neočekivanog pogoršanja općeg dobrobiti pacijenta, do kome. Zbog toga ljekari preporučuju da se prije uzimanja steroida (na primjer, kontrola rađanja ili diuretika) posavjetujete s ljekarom i uzmete testove na dijabetes. Ova preporuka posebno je važna za starije osobe, kao i ljude koji imaju višak tjelesne masti.
Lijekovi, čija upotreba izaziva steroidni dijabetes:
- glukokortikoidni lijekovi koji se propisuju kod upale ili astme (na primjer „Deksametazon“, „Prednizolon“),
- diuretičke tablete ("Hipotiazid", "Navidrex", "Diklotiazid"),
- hormonski kontraceptivi.
Ovi lijekovi posebno su opasni za pretile ljude koji su u riziku od dijabetesa.
Glukokortikoidi su posebna vrsta hormona koju nadbubrežna žlijezda proizvodi tokom rada. U pravilu, velike doze ovih lijekova propisuju se pacijentu koji se oporavlja od operacije transplantacije bubrega. Imenovanje glukokortikoidnih lekova takođe se vrši kada pacijent ima takve bolesti:
- bronhijalna astma,
- artritis
- razne autoimune bolesti
- multipla skleroza
Itsenko-Cushingova bolest
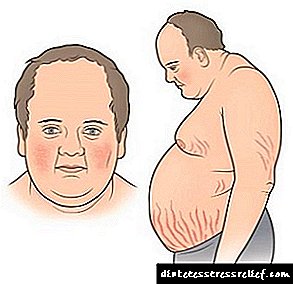
Drugi naziv bolesti je hiperkortizam, koji pogađa žene u uzrastu od 25 do 40 godina. Pripada jednoj od najtežih u skupini neuroendokrinih bolesti. Neuspjeh u normalnom funkcioniranju nadbubrežne žlijezde, hipofize i hipotalamusa su glavni uzrok. Glavni simptom je gojaznost, a prekomjerna težina koncentrirana je u trbuhu, leđima, vratu i licu. Dodatni znakovi:
- iscrpljeni mišići i nedostatak želje za vježbanjem,
- kožne lezije, epitel lica može poprimiti karakterističan grimizni ton,
- oborio puls srca
- nervni poremećaji - depresija, hronični umor, nagle promjene raspoloženja.
Uticaj ove bolesti na ljudski organizam je neopozivo. Prema statistici, oko 30-50% slučajeva je kobno, pa je pravovremena dijagnoza i pravilno liječenje ključ za očuvanje pacijentovog života. Liječenje se izvodi zračenjem ili operativnim zahvatom. Uspjeh u potpunom oporavku osigurava se nizom posebnih postoperativnih mjera.
Simptomi steroidnog dijabetesa
Liječenje steroidnog dijabetesa dodatno usložnjava činjenica da se ne očituje izraženim znakovima. U pravilu je glavni osnovni uzrok prisutnosti bolesti kršenje u radu nadbubrežne žlijezde. Ponekad je bolest potaknuta povećanjem količine hormona nadbubrežne žlijezde u limfi.
Uobičajeni simptomi koji signaliziraju razvoj steroidnog dijabetesa:
- stalna želja za pićem i pićem puno tečnosti,
- povećana putovanja u toalet s pretjeranim mokrenjem,
- glikemijska neravnoteža
- slabost
- umor,
- pogoršanje ukupnog zdravlja.
Poteškoća je u tome što su to znakovi koji karakterišu većinu poznatih bolesti. Na primjer, takvi neuspjesi mogu ukazivati na kršenje normalnog funkcioniranja nadbubrežne kore. Uz steroidni oblik dijabetesa, ketoacidoza se ne očituje značajno. U izuzetnim slučajevima, kada se bolest razvija već duže vreme, pacijent može imati karakterističan miris acetona iz usta. Ponekad testovi urina pokazuju ketone.
Prema statističkim podacima, oko 60% osoba obolelih od dijabetesa tipa 2 ima tendenciju da prelazi u grupu bolesnika ovisnih o insulinu sa steroidnim oblikom bolesti. U većini slučajeva anti-inzulinska terapija ne donosi željeni rezultat, pa je pacijentima propisana zdrava prehrana s malim sadržajem ugljikohidratnih proizvoda, aktivnosti na otvorenom i niz fizičkih vježbi.
Liječenje i prevencija dijabetesa kod problema s nadbubrežnom žlijezdom
Izbor terapija za steroidni dijabetes sličan je liječenju dijabetesa ovisnog o inzulinu. Tehnika ovisi o obliku bolesti i individualnim karakteristikama pacijentovog tijela. Potreban skup mjera i lijekova za oporavak može propisati samo iskusni liječnik.
Skup potrebnih radnji uključuje sljedeće mjere:
- injekcije insulina za normalizaciju funkcije pankreasa,
- prebaciti se na posebnu dijetu sa malo ugljenih hidrata,
- upotreba lijekova za snižavanje šećera,
- u teškim slučajevima je potrebna hirurška intervencija radi uklanjanja viška tkiva nadbubrežne žlijezde i smanjenja štetnog djelovanja hormona,
- prekid lijekova koji uzrokuju metaboličke poremećaje u tijelu.
Ogromna većina ljekara vjeruje da će kombinacijom metoda liječenja postići željeni učinak. Dakle, pored oralnih lekova, propisane su i injekcije insulina.
Uvođenje inzulina propisano je u slučaju kada se lijekovi za snižavanje šećera ne mogu nositi sa zadatkom. Treba napomenuti da primjena inzulina nije jedini postojeći način normalizacije razine šećera u krvi. Uklanjanje dijela nadbubrežne žlijezde ekstremna je mjera i provodi se u slučaju kad druge metode ne pomažu. Operacija uklanjanja tkiva ovog organa povezana je s mnogim rizicima po zdravlje ljudi.
Dijeta sa niskim udjelom ugljenih hidrata
Ključni cilj koji sebi postavlja liječenje dijabetesa je normalizacija pacijentovog stanja i odgađanje mogućih komplikacija za što je duže moguće. Prilagođavanje prehrane najjednostavnija je metoda za prevenciju i liječenje steroidnog dijabetes melitusa, ali to je manje efikasno od uvođenja inzulina ili operacije. Pozitivan učinak prehrane sa malo ugljikohidrata na nadbubrežne žlijezde i cijelo tijelo u cjelini karakteriziraju takvi znakovi:
- smanjena potreba za inzulinom ili lijekovima za snižavanje šećera,
- normalizacija šećera nakon jela,
- opće dobro i nedostatak simptoma dijabetesa,
- rizik od daljnjih komplikacija je smanjen,
- nivo holesterola u organizmu opada.
Dijeta sa niskim udjelom ugljikohidrata posebna je dijeta koja se temelji na jedenju puno povrća, voća i svježeg bilja. Mliječni proizvodi i meso mogu se jesti u ograničenim količinama. Uz pogoršani oblik pretilosti i 2-3 puta višak šećera u krvi, pacijentima se savjetuje da slijede dijetu bez ugljikohidrata (dijeta 8).
Prehrambene preporuke
Posebna prehrana razvijena je kao način da se spriječi steroidni dijabetes. Osnovna pravila:
- osnova dnevne prehrane je dijeta bogata vlaknima,
- načini prerade proizvoda - pirjanje, kuvanje ili parenje,
- crveno meso treba zamijeniti ribom ili nemasnim mesom piletine, zeca,
- najmanje 1,5 litara čiste vode,
- ograničenje "praznih" ugljenih hidrata - tjestenine, peciva, šećera, konditorskih proizvoda, riže, peciva i kruha.
Učestalost obroka ovisi o vrsti lijeka za snižavanje šećera koji pacijent uzima.
Kao dodatno sredstvo pacijentu se propisuju anabolički hormoni čiji je zadatak uravnotežiti glukokortikoidne hormone. Steroidni dijabetes melitus ne očituje se u tako živopisnim znakovima kao što je redoviti dijabetes, ali to ne znači da ga treba zanemariti i ne treba poduzeti mjere za oporavak. Na kraju se moraju liječiti svi oblici šećera kako bi se održalo stabilno dobro zdravstveno stanje pacijenta. Važno je pratiti preventivne mjere, pratiti nivo glukoze, vježbati i održavati zdravu prehranu.
Nadbubrežni dijabetes

Steroidni dijabetes - dijabetes ovisan o inzulinu.
Bolest se razvija zbog neispravnog rada nadbubrežne žlijezde i produljenog viška koncentracije hormona izlučenih nadbubrežne kore.
Ova vrsta dijabetesa izaziva se postojećim patologijama u tijelu ili uzimanjem određenih lijekova. Dijabetički simptomi se razvijaju postepeno i nemaju izražene manifestacije.
Akutna insuficijencija nadbubrežne žlijezde

Akutna adrenalna insuficijencija (Addisonova kriza) je akutno ozbiljno stanje koje je rezultat naglog pada ili prestanka proizvodnje hormona od strane nadbubrežne kore.
Akutna insuficijencija nadbubrežne frekvencije najčešće se javlja kod pacijenata sa hroničnom insuficijencijom nadbubrežne žlijezde.
Na primjer, ako prestanu uzimati kortikosteroidne hormone kako bi nadoknadili vlastiti nedostatak.
Ista stvar može se dogoditi na pozadini ozljeda, operacija, akutnih zaraznih bolesti, kada se klimatske promjene, teški fizički napor, jak psiho-emocionalni stres.
Pored toga, događa se kriza sa dodatkom:
- Kod akutnog krvarenja u nadbubrežnoj žlezdi ili sa razvojem srčanog udara u njima (nekroza tkiva),
- Uz meningitis, sepsu, teški gubitak krvi (rane, porođaj), opekotinu.
ŠTA SE ČOVJE?
Nadbubrežne žlijezde gotovo potpuno prestaju proizvoditi hormone što dovodi do kršenja svih vrsta metabolizma. Prije svega, dolazi do oštre dehidratacije tijela i smanjuje se volumen cirkulirajuće krvi.
Kršenje metabolizma kalija dovodi do činjenice da se srčani mišić počinje sve gore stezati. Istovremeno, metabolizam ugljikohidrata pati: nivo šećera u krvi se smanjuje, osjetljivost stanica na inzulin raste.
Rad bubrega je poremećen.
Stanje osobe se iznenada i vrlo brzo pogoršava:
Nadbubrežna kriza razvija se od nekoliko sati do nekoliko dana. U razdoblju prije krize, mišićna slabost se povećava, apetit nestaje, javljaju se bolovi u mišićima.
Simptomi akutne adrenalne insuficijencije (krize):
- Krvni pritisak naglo pada, što se očituje obilnim znojem, hlađenjem ruku i nogu, iznenadnom slabošću,
- Rad srca je poremećen, razvija se aritmija,
- Mučnina i povraćanje, jaki bolovi u trbuhu, proliv,
- Izlaz mokraće naglo se smanjuje (oligoanurija),
- Svesnost je uznemirena. U početku je pacijent bio umoran, sa poteškoćama u glasu, glas mu je bio tih, prigušen. Tada nastaju halucinacije, nesvjestica, koma
Ako se pojave takvi simptomi, potrebna je hitna hospitalizacija.
DIJAGNOZA I LIJEČENJE
Za dijagnozu akutne insuficijencije nadbubrežne tablete odrediti:
- Opšti test krviDolazi do porasta broja crvenih krvnih zrnaca (eritrocitoza) i hemoglobina (zbog zgrušavanja krvi), povećanja broja leukocita i ESR-a,
- Krvni test za šećer: hipoglikemija (pad nivoa šećera),
- Biohemijska analiza krvi: dolazi do povećanja nivoa kalijuma i kreatinina, pad nivoa natrijuma, hlorida,
- Analiza mokraće: određeni protein, crvena krvna zrnca, ponekad aceton,
- Ispitivanje nivoa hormona nadbubrežne žlijezde u mokraći i krvi: otkriven je nagli pad broja kortikosteroida (kortizola, aldosterona itd.)
- EKG: znaci hiperkalemije.
Liječenje se provodi u odjelu intenzivne njege ili odjelu intenzivne njege. Osnova liječenja su kapljice kortikosteroidima i posebnim otopinama. Preduzimaju se i mjere uklanjanja pacijenta iz šoka.
Ako se liječenje započne na vrijeme, povećavaju se šanse da se pacijent izvuče iz krize.
Nakon oporavka pacijenti i dalje pokazuju znakove poremećaja rada nadbubrežne žlijezde, pa im je potrebna doživotna zamjenska terapija sintetskim analogima hormona kore nadbubrežne kore.
PREVENCIJA
Kako bi se spriječila nadbubrežna kriza, potrebno je provoditi odgovarajuću nadomjesnu hormonsku terapiju za hroničnu insuficijenciju korteksa nadbubrežne žlijezde i druge bolesti koje zahtijevaju stalnu upotrebu kortikosteroida.
Ni u kojem slučaju ne smijete samostalno prestati uzimati kortikosteroide ili smanjivati njihovu dozu.
Potrebno je stalno održavati kontakt s endokrinologom, koji prilagođava dozu lijeka u ovisnosti o fizičkoj aktivnosti i zdravstvenom stanju pacijenta.
Ovaj članak možete pročitati na web stranici Medportal.ru
Pitanje uloge nadbubrežne žlijezde u vaskularnim procesima kod dijabetesa
Zanimljivo je pitanje uloge nadbubrežne žlijezde u vaskularnim procesima u šećernoj bolesti.
U 6 bolesnika sa šećernom bolešću i retinopatijom nadbubrežne žlijezde su uklonjene, što je rezultiralo poboljšanjem dijabetesa melitusa i retinopatije.
Indikacije za takvu operaciju, prema Melinsu, su vaskularni poremećaji, hipertenzija, glomeruloskleroza i albuminurija.
Headstrom i Wertham (Headstrem A.
Wortham), povezujući degenerativne promjene krvnih žila u bolesnika sa šećernom bolešću s nadbubrežnom funkcijom, obavio je bilateralnu adrenalektomiju kod 7 bolesnika s teškim dijabetesom melitusom i značajnim vaskularnim poremećajima.
Prije operacije i slijedećih dana, pacijentima su davani kortizon. Autori nisu promatrali pojave adrenalne insuficijencije. U svih bolesnika smanjena je potreba za inzulinom i snižen krvni pritisak, a zabilježen je i pad kalijuma i zaostalog azota u krvi.
U mokraći se smanjila količina proteina i oteklina je nestala. Neki su pacijenti poboljšali oštrinu vida i poboljšali dobrobit. Međutim, kako autori napominju, kod nekih pacijenata stanje mrežnice se nije promijenilo i pojačale su se pojave bubrežnog zatajenja.
Ovi klinički eksperimenti pokazali su da uklanjanje nadbubrežne žlijezde može umanjiti tijek dijabetesa. Štaviše, indicirano je za hiperfunkciju nadbubrežne kore, za nadbubrežni sindrom, pogoršan šećernom bolešću.
Dakle, u slučaju Spreg, Priestley i Doketi (Spraque, Pristley a. A.
Dockety) bolesniku sa šećernom bolešću prije 3 godine uklonjen je maligni tumor koji potiče iz kore nadbubrežne žlijezde što je dovelo do potpunog oporavka.
Tumor je dostigao veličinu fudbalske lopte i težio je 1550 g. Šećer u krvi prije operacije 252 - 375 mg%, 3. dana nakon operacije smanjen je na 107 mg%, zatim - na 88 mg%. Tolerancija na ugljikohidrate postala je normalna.
S obzirom na izuzetnu rijetkost tumora nadbubrežne žlijezde, što krši metabolizam ugljikohidrata, smatramo da je potrebno izvještavati o pacijentima koje promatramo.
Sumnja u hipofunkciju nadbubrežne kore i prvi simptomi bolesti
Disfunkcija nadbubrežne kore je sindrom koji nastaje zbog kršenja proizvodnje hormona vitalne supstance, koji se nalaze na vrhu svakog bubrega. Disfunkcija kore nadbubrežne žlijezde može biti:
Te tajne ispunjavaju svoju hipofunkciju tokom života čoveka. Rad nadbubrežne žlijezde kod žena ne razlikuje se od njihovog funkcioniranja ovih organa kod muškaraca. Nedostatak korteksa nadbubrežne žlijezde može biti uzrokovan različitim razlozima. Da bi se tačno utvrdilo, u klinici se provodi dijagnostika.
Opće odredbe
Kod djece se može javiti i primarna insuficijencija nadbubrežne žlijezde. Istovremeno, funkcije nadbubrežne žlijezde smanjuju se. Sumnja u patologiju uzrokuje hiperkortiku, što ukazuje na nedostatak hormona u tijelu.
Hiperfunkcija se može pojaviti i kod novorođenčadi. Odstupanja od norme tokom fetalnog razvoja dovode do kršenja. Znak može biti nedovoljna proizvodnja hormona, što će uticati na rad metaboličkih procesa u djetetu.
To može uzrokovati nedostatak VCD-a. U ovom slučaju, nadbubrežne žlijezde prestaju pravilno obavljati svoj posao. Simptomi nadbubrežne insuficijencije mogu biti različiti.
On također mora provesti različite dijagnostičke mjere za utvrđivanje patologije. Ispravna dijagnoza omogućava preciznije utvrđivanje uzroka bolesti i propisivanje ispravnog liječenja.
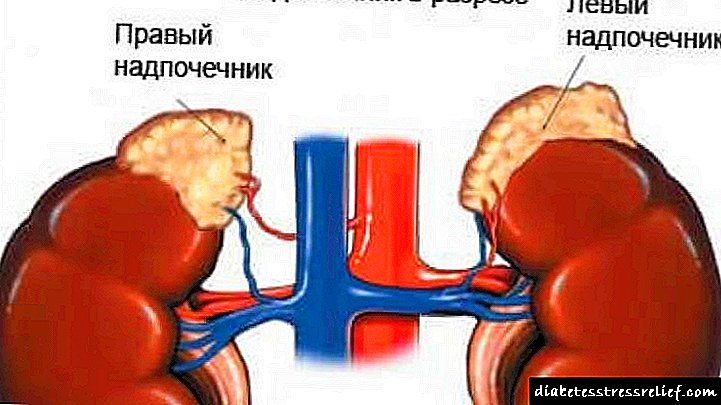
Nadbubrežne žlijezde: šta je to?
Do poremećaja rada nadbubrežne kore može doći usled poremećenog lučenja. Te žlezde su od velikog značaja za ljudsko telo. Podržavaju stabilan rad mnogih sistema. Gvožđe se sastoji od dva sloja koji igraju različitu ulogu.
Kortikalna supstanca proizvodi u prosjeku 30 vrsta hormona, koji su možda odgovorni za:
- Ljudski seksualni razvoj.
- Inhibicija upale.
- Metabolizam ugljikohidrata.
- Bilans soli i vode.
Supstanca u mozgu odgovorna je za proizvodnju CNS medijatora. Ovo je:
Hormoni iz ovih žlijezda također utječu na funkcioniranje drugih sustava. Konkretno, oni su odgovorni za takve procese:
- Dovedite normu krvnog pritiska.
- Osigurajte normu soli i vode u tijelu.
- Zaštitite ljude od stresa.
- Uticati na imunitet.
Hipofunkcija nadbubrežne kore: uzroci
Ako postoji kršenje nadbubrežne žlijezde, tada to uzrokuje ozbiljne komplikacije i patologije koje su povezane s činjenicom da u tijelu neće biti dovoljne količine hormona.
Na osnovu kako bolest prolazi, ljekari je dijele na:
Također se patologija može klasificirati ovisno o stupnju oštećenja. Ovo je:
- Primarno Može se pojaviti nakon porođaja ili zbog genetske bolesti.
- Sekundarni Nastaje kada je oštećena hipofiza.
- Tercijar. Sinteza hormona je pogrešna. Što može dovesti do začepljenja nadbubrežne žlijezde.
Simptomatologija
Sa nadbubrežnom bolešću simptomi mogu biti različiti. To je zbog činjenice da se u tijelu događaju razni negativni procesi. Među njima su:
- Mala količina aldosterona uzrokuje nedostatak vode, što negativno utječe na centralni nervni sistem, gastrointestinalni trakt i srce.
- Mala količina kortizola izaziva poremećaje metabolizma. Tijelo prestaje apsorbirati ugljikohidrate.
Manifestacije patologije
Na početku razvoja bolesti čovjek može osjetiti:
- Smanjen apetit.
- Smanjene performanse.
- Gubitak kilograma.
- Kršenja probavnog trakta.
- Boja epiderme u žutoj boji.
- Žudnja za slanim.
Pigmentacija kože nastaje zbog činjenice da se u tijelu proizvodi puno kortizola. To dovodi do činjenice da se hormon počinje proizvoditi u velikim količinama, koji je odgovoran za boju stanica kože. Ozbiljnost ove manifestacije zavisi od razine takvog hormona u organizmu.
S razvojem bolesti osoba se može žaliti i na:
- Oštećenje memorije.
- Brz rad miokarda.
- Smanjenje krvnog pritiska.
- Depresija
- Gubitak kose u perineumu.
- Brza emisija urina.
Određeni simptomi se mogu javiti i sa sekundarnom vrstom patologije. To mogu biti nespecifični simptomi. Na ovo stanje utječe činjenica da će u krvi biti malo glukoze. Do toga može doći:
- Znojenje
- Slabost.
- Glavobolja.
- Prehlada.
- Okretanje glave.
- Pojačana funkcija miokarda.
- Blijeda epiderma.
- Glad.
- Poremećena koordinacija.
Hronični tip patologije ima i svoje specifične simptome zbog kojih ljekar može pravilno dijagnosticirati prilikom pregleda. Obično se ova vrsta bolesti očituje zbog upotrebe velikih doza lijekova na bazi hormona.
Dijagnostičke metode
Dijagnoza se danas obično vrši modernim metodama. Da bi se tačno zaključio, pacijent će morati proći neke instrumentalne i laboratorijske testove, naime:
Ali s takvom patologijom, kako kažu stručnjaci, dijagnosticiranje laboratorijskim metodama može biti teško. Obično se pacijentu ubrizga hormon u venu, a potom prate stanje njegovog tijela. Karakterističan znak patologije nakon unošenja hormona biće:
- Smanjena količina kortizona u krvi.
- Povećanje kalijuma u krvi.
- Smanjenje glukoze
Točna dijagnoza uključuje test za HIV. Tokom pregleda obavezno se provjerava rad štitne žlijezde i imunitet.
Hipokortika: lečenje i njegove metode
Danas ljekari mogu koristiti razne moderne metode za provođenje terapije za takvu bolest. Tijekom liječenja glavni zadatak liječnika je ukloniti uzroke manifestacije patologije i vratiti količinu hormona u normalu.
Za uklanjanje uzroka bolesti koriste se sljedeće metode:
- Lijekovi.
- Hirurški
- Zračenje.
U početnoj fazi bolesti pacijentu su propisani lijekovi koji sadrže hormone i minerale. Kod sekundarne vrste bolesti propisana je samo upotreba glukokortikoida. Kod hroničnog tipa patologije propisana je upotreba spolnih hormona.
Takođe, tokom procesa sprovođenja lečenja uz pomoć lekova, lekar redovno procenjuje pacijentovo stanje. On je definiše:
- Normalizirajte težinu.
- Krvni pritisak.
- Poboljšanje boje epiderme.
- Nestanak depresije.
- Poboljšanje dobrobiti
Kada dođe do relapsa, za pacijenta je potrebna hitna pomoć. Da bi to postigao, potrebne su mu:
- Nadoknadite ravnotežu vode u tijelu.
- Uzimajte hormone.
- Uklonite simptome.
U raznim stresnim situacijama preporučuje se povećavanje doze hormona tri puta kako se ne bi pojavili negativni simptomi. Ali tokom trudnoće dozu ne treba povećavati.
Prevencija
Ako se nakon identifikacije bolesti pravilno liječi, tada liječnici predlažu povoljnu prognozu. Dalji život osobe nakon tretmana neće se razlikovati od prethodnog.
Također se primjećuje da trenutno ne postoje posebne preporuke za prevenciju. Glavne metode prevencije su smanjenje konzumacije alkohola i nikotina.
Sa takvom patologijom, osoba mora nužno biti registrirana na klinici i stalno ih pregledati ljekar. Ova se preporuka odnosi i na one u riziku. Adrenalna insuficijencija kod novorođenčadi razlog je za registraciju bebe.
Zaključak
Kao što se može suditi iz prethodnog, adrenalna insuficijencija je prilično opasna i nepredvidiva bolest i zato osoba koja boluje od nje mora stalno pratiti svoje zdravlje.
Hipertiroidizam Bolesti štitne žlijezde dio 2 Gastrointestinalna disfunkcija u kontekstu funkcionalne medicine i PreventAge medicine Adaptogenovi za funkciju nadbubrežne žlijezde Adrenalna insuficijencija. Addisonova bolest Adrenalna insuficijencija i florevitis.Sustav aktivne dugovječnosti govori o flourevitisu .. Disfunkcija nadbubrežne žlijezde Disfunkcija nadbubrežne žlijezde znakovi zatajenja bubrega + kod žena
Endokrinolog hirurg Sergej Čerenko: „Tumori nadbubrežne žlijezde stalno se povećavaju.
Postoji mišljenje da je endokrinolog lekar koji se bavi štitnom žlezdom i leči dijabetes. Čini se da ponekad i sam doktor tako misli.
Što još može objasniti situaciju kada se pacijent koji sumnja u problem sa nadbubrežnom žlijezdom, suoči s nesporazumom endokrinologa? Bilo je slučajeva kada je žena koja je došla na jednu od regionalnih klinika za endokrinologiju morala potražiti druge klinike u kojima bi se mogli pregledati kako bi potvrdili dijagnozu.
Međutim, čak i nakon što je vidio pouzdane rezultate, specijalista je inzistirao na svom: nema bolesti, jer je to izuzetno rijetko ... O toj sjajnoj epizodi neprofesionalnosti govorio je tijekom izravne linije ČINJENICA endokrinolog hirurg, šef odeljenja za endokrinu hirurgiju ukrajinskog naučnog i praktičnog centra za endokrinu hirurgiju, transplantaciju endokrinih organa i tkiva, doktor medicinskih nauka profesor Sergej Čerenko. Koje su poteškoće u dijagnosticiranju bolesti nadbubrežne žlijezde? Kako ih tretirati? Kada je potrebna operacija? Pročitajte odgovore na ova i druga pitanja danas.
* - Zdravo, Sergej Makarovič! Zabrinuti ste zbog Nadežde Mihajlovne iz Kijeva. Sada imam 45 godina i pritisak je počeo rasti kada je imao 32. Sada dostiže 180 do 110. Što da radim?
- Potražite uzrok trajne hipertenzije i za to - pažljivo pregledajte. Pojačani pritisak koji je nastao u mladoj i srednjoj dobi, signalizira kršenje u organizmu - bolest srca, krvnih sudova, bubrega.
Simptomatska hipertenzija je često prilično direktno povezana s lezijama nadbubrežne žlijezde.
Gotovo svi tumori koji se pojavljuju u ovim endokrinim žlijezdama mogu uzrokovati hipertenziju: stvara se višak hormona - a žile se sužavaju.
Dokazano je da je najčešći uzrok hipertenzije prekomjerna količina hormona aldosterona.
Da biste razjasnili dijagnozu bolesti (naziva se hiperaldosteronizam), morate proći poseban test krvi koji će vam propisati endokrinolog i podvrgnuti se računarskoj tomografiji.
Ako tretman propisan rezultatima pregleda normalizuje nadbubrežne žlijezde, pritisak će se također sniziti. Učinak u velikoj mjeri ovisi o duljini bolesti: ako osoba pati više od pet do šest godina, postizanje dobrog rezultata je teže.
* - ČINJENICE? Ovo je Olga iz žitomirskog kraja, stara 47 godina. Prošle godine mi je krvni pritisak počeo da skače. Verujem da je to možda posledica nadbubrežne žlezde. Kako provjeriti?
- Da biste saznali da li je to tako, konsultujte endokrinologa. Ispitivanje započinje analizom odnosa aldosterona u enzimu koji stvaraju bubrezi (renin).
Savjetujem vam da upozorite liječnika ako uzimate antihipertenzivne lijekove: neki od njih mogu iskriviti rezultat.
Specijalist, usmjeravajući pacijenta na analizu, trebao bi prije vremena povući diuretik (veroshpiron) i privremeno zamijeniti beta blokatore i ACE blokatore drugim lijekovima.
Još jedan važan test koji je potrebno uraditi je nivo kalijuma u krvi. Ovo je prilično jednostavna studija koja se izvodi pomoću automatskog analizatora.
Ponekad se nedostatak kalijuma javlja kod nekih bolesti bubrega, teškog oštećenja creva (obično ga prate povraćanje, proliv), ali češće još ukazuje na povećani aldosteron. Ako doktor uoči hipertenziju ispred sebe, u kojoj je snižen kalijum, mora potražiti uzrok u nadbubrežnoj žlijezdi.
Dakle, usput, u inostranstvu je uobičajeno: osoba koja razvije slabost, paralizu mišića na pozadini visokog pritiska, ima problem sa crevima, bezuspješno prođe analizu na kalijum u krvi.
Problem nekih ukrajinskih endokrinologa je što oni smatraju da su adrenalne bolesti izuzetno rijetke. U mojoj praksi bio je sjajan slučaj kada je žena koja je radila u Poljskoj počela da razvija hiperaldosteronizam, a ona je, nakon konsultacija sa poljskim lekarima, otišla kući na lečenje.
Ali u endokrinološkoj klinici jednog od regionalnih centara, lekar "nije video" problem. Pacijentica je bila prisiljena sama potražiti laboratoriju kako bi obavila potrebne testove kako bi se uradila CT pretraga u komercijalnom centru. Međutim, ovo nije moglo uvjeriti stručnjaka za tugu.
U pravcu s kojim je došla na savjetovanje u Kijev, postavila se potpuno drugačija (pa i upitna) dijagnoza.
* - Dobar dan! Ivan Romanovich zove, 51 godina. Čitala sam u „ČINJENICAMA“ da nedostatak kalijuma u organizmu uzrokuje slabost, vrtoglavicu, pojačanu žeđ i učestalo mokrenje. Koja je hrana potrebna da bih dobila više kalijuma?
- Mnogo kalijuma se nalazi u sušenom voću: suhe marelice, grožđice, suve šljive, kao i u banani, pečeni krompir. Ali zdrava osoba i uz uobičajenu hranu dobija dovoljnu količinu svih potrebnih elemenata u tragovima.
Ako ste zabrinuti zbog ovih simptoma, savjetujem vam da provjerite nadbubrežne žlijezde: neka kršenja njihove funkcije dovode do nedostatka kalija, pa dolazi do hipokalemije. Potrebno je uzeti test krvi za elektrolite (kalijum, kalcijum, hlor).
U idealnom slučaju, to treba činiti redovno, kao, recimo, opšti test krvi ili test šećera u krvi. Ako je potrebno, liječnik će propisati još jednu posebnu analizu (na hormon aldosteron).
Ali kako bi njegovi rezultati bili pouzdani, specijalista će preporučiti kako unaprijed normalizirati nivo kalijuma u tijelu. Obično trebate uzimati lijekove koji sadrže kalijum i sredstvo za zadržavanje mikrohranjivih sastojaka.
* - Ravna linija? Moje ime je Natalia. Živim u Yagotin, Kijevska oblast. Deset godina su pritisci uznemiravajući, a ponekad se smanjuje i tjelesna temperatura. Mislim da je razlog u štitnoj žlijezdi. Je li tako?
- Savjetujem vam da napravite analizu na štitnjače-stimulirajući hormon hipofize (TSH). Na osnovu rezultata endokrinolog će, ako se smatra potrebnim, propisati dodatna ispitivanja. Generalno, mislim da štitna žlijezda ima malo utjecaja na pritisak.
Čak i jaka tirotoksikoza često uzrokuje lagani porast gornjeg pritiska, a donji ostaje u granicama normale.
Ali u slučaju suprotne situacije - s hipotireozom - moguće je ubrzano napredovanje ateroskleroze, zbog čega nastaje trajna hipertenzija.
* - Dobar dan! Nina iz Kirovograda kontaktira s vama. Ako vas žeđ muči povišenim krvnim pritiskom - jesu li to problemi s nadbubrežnom žlijezdom ili trebam tražiti dijabetes?
- Nedvosmisleno je odgovoriti na vaše pitanje moguće tek nakon što se vide rezultati ankete. Neprestano ponavljam hipertenzivnim pacijentima: ako je bolest počela prije 40. godine i teško se liječi, preporučljivo je provjeriti nadbubrežne žlijezde.
Prvi korak je polaganje testova koje će vam propisati endokrinolog, drugi korak je uraditi računarsku tomografiju.
Takav redoslijed potreban je jer tomograf pokazuje jasno vidljive tumore i ne može „stvoriti“ male formacije ili neznatno povećanje žlijezde.
Međutim, ne smijemo zaboraviti: visoki krvni tlak je simptom drugih bolesti. Hipertenzija često ide u korak sa dijabetesom. Povišeni tlak kod dijabetičara javlja se zbog toga što su krvne žile oštećene zbog prekomjernog šećera u krvi, podoksidovanih produkata metabolizma ugljikohidrata.
Zbog toga se osoba koja pati i od dijabetesa i od hipertenzije treba temeljno ispitati. Praksa pokazuje da svaki sedmi do deseti dijabetičar stvara adrenalne hormone u višku.
Ako se kršenje otkloni, mnogo je lakše kontrolirati obje bolesti, što znači da se poboljšava kvaliteta života pacijenta, a njegovo trajanje povećava.
* - Zdravo! Ovo je Inna Vyacheslavovna iz Melitopola. Moj suprug je hipertenzivni pacijent sa dvadeset godina iskustva. Sada uzima tri lijeka odjednom, a pritisak je ponekad i povišen.Muž traži od liječnika da ga pošalje na pregled, ali tvrdi da je glavna stvar uzeti tablete ... Što trebamo učiniti?
- Situacija o kojoj govorite nije neuobičajena. Mogu samo pretpostaviti zašto je „nezanimljivo“ da stručnjaci traže uzrok visokog krvnog pritiska.
Ako je trajna hipertenzija povezana s prekomjernim brojem hormona nadbubrežne aldosteronom, u velikoj većini slučajeva pacijent mora radikalno promijeniti taktiku liječenja.
Oko 70 posto pacijenata s ovim poremećajem pomaže vrlo jeftin lijek koji blokira aldosteronske receptore.
Savjetujem suprugu da se obrati specijalistima koji imaju dobro iskustvo u dijagnosticiranju i liječenju nadbubrežnih bolesti. Možete se savjetovati u našem ukrajinskom naučnom i praktičnom centru za endokrinu hirurgiju, transplantaciju endokrinih organa i tkiva Ministarstva zdravlja Ukrajine.
Da biste ga pregledali, nazovite: 0(44) 564-09-20 ili 0(44) 560-75-46 ili dođite na kliniku koja se nalazi na adresi: Kijev, Klovsky silazak, 13a. Pitanja postavljajte putem Interneta na www.endosurg.com.ua.
- U kojim je slučajevima potrebna operacija?
- Uobičajeno je mišljenje da hirurg uvijek nedvosmisleno zagovara operaciju, ali to je greška. Oko 30 posto pacijenata koji pate od povišenog aldosterona, na primjer, jednim tumorom ili jakom nadbubrežnom hiperplazijom, treba operirati.
Operacija se ne može dugo odgađati: u naprednim slučajevima, kad su žile već natečene, sklerotični, pritisak se možda neće vratiti u normalu.
No, događa se da se pacijent ne usudi intervenirati ili liječnik ne želi riskirati iz medicinskih razloga - tada vam može propisati lijek koji blokira hormone osjetljive receptore.
Ali bez obzira na metodu - terapijsku ili hiruršku - ne možete odbiti lečenje. Snižava krvni pritisak i sprečava moždani udar, a štiti i srce.
Višak aldosterona ne samo da oštećuje krvne sudove, već također dovodi do povećanja srčanog mišića. Ako srce pati od nedostatka kisika, koronarna bolest arterija, dolazi do srčanog udara.
Zbog povišenog pritiska oštećen je vid, bubrezi pate i s vremenom dolazi do zatajenja bubrega.
* - Dobar dan! Uznemirujuća Dina Dmitrievna iz Melitopola. 2008. godine dijagnosticiran mi je kortikosteroma na desnoj nadbubrežnoj žlezdi. Sada se tumor malo smanjio, ali hormon kortizol je više nego normalan. Koji tretman preporučujete?
- Dijagnoza tumora poput vašeg treba biti histološki potvrđena.
Ako formacija ne naraste, pa čak i kako kažete, opada, to je dobar znak: s veličinom tumora većim od četiri centimetra, povećava se rizik od maligne degeneracije.
Uzrok anksioznosti u vašem slučaju je povećana hormonska aktivnost tumora - povećanje kortizola ukazuje na to. Da biste odredili tretman, morate uraditi takozvani noćni test na deksametazon.
Obratite se svom endokrinologu - on će zakazati studiju. To je jednostavno, ali pouzdano i precizno. Noću, u jedanaest sati uveče, popićete jedan miligram leka koji se zove deksametazon, a ujutro u laboratoriji izvršite test krvi na kortizol.
Ako je norma prekoračena, mislim da se morate odlučiti na operaciju. Ne treba se bojati takve intervencije, posebno jer se nadbubrežne žlijezde sada operiraju uglavnom nježnom metodom, bez urezivanja.
Treba biti oprezan kod produženog viška kortizola, zbog čega trpi vezivno tkivo, kosti i zglobovi.
- Da, imam artrozu ...
- Najvjerovatnije, to je posljedica prekomjernog kortizola. Bolest od koje bolujete opasna je jer osobu čini ranjivom na infekcije, povećava rizik od dijabetesa, doprinosi debljanju.Moguće je da ste povećali proizvodnju drugih hormona nadbubrežne žlijezde, zato savjetujem da se dobro pregledate i liječite.
* - Sergej Makarovič, zdravo! Vladimir Aleksandrovič, Kijevčanin, zove vas. Našao sam kataraktu. Da li je to povezano sa nadbubrežnom bolešću?
"Ne mislim tako." Ali, oslabljen vid može biti jedan od simptoma oštećenja nadbubrežne žlijezde. U pravilu, osoba pati od hipertenzije. Morate kontaktirati endokrinologa i pitati ga da vam predloži krvni test na hormone i provjeru nivoa kalija.
* - Zovem se Liliya Viktorovna, ja sam iz regije Kijev. Ponekad iz nekog nepoznatog razloga postane loše: glava oštro boli, pritisak jako skače. Doktor kaže da trebate provjeriti nadbubrežne žlijezde na prisustvo feokromocitoma. Koji su znakovi ove bolesti?
- Drhtaš tokom napada?
- Ponekad se desi.
- Ovo je posledica oslobađanja hormona adrenalina. Obično se izdvaja ako se osoba mora izvući iz opasnosti - pobjeći od bijesnog psa, kako bi izbjegla napad huligana.
No, s navodno nerazumnom pojavom drhtaja u tijelu, koju prate napad glavobolje i porast pritiska, treba potražiti tumor iz nadbubrežne medule koji proizvodi adrenalin - feokromocitom.
Upravo višak adrenalina i sličnih tvari uzrokuje naglo sužavanje krvnih žila, podižući pritisak u samo sekundu. Nakon napada osoba često osjeća slom, slabost, želju da legne - to uzrokuje nedostatak adrenalina i vazodilatacije.
Važno je znati da feokromocitom obično raste sporo, a osoba primjećuje problem kada tumor, koji doseže dva do tri centimetra, počne proizvoditi puno adrenalina, čime izaziva porast pritiska.
Većina svih feokromocita pronađena je slučajno - ultrazvukom, računarskom tomografijom ili MRI kralježnice.
Ako imate znakove o kojima sam govorio, morate biti pregledani u specijalizovanom endokrinološkom centru.
U 95 posto slučajeva feokromocitom je benigan, a nakon njegovog uklanjanja čovjek se vraća svom uobičajenom načinu života. Čak i ako se ukloni jedna nadbubrežna žlijezda, nema problema sa drugom.
- Napravite operaciju kroz dvije "rupe"?
- Primjenjujući laparoskopiju, u slučaju tumora s lijeve strane napravimo tri punkcije, s desne strane - četiri. Dodatna „rupa“, kao što ste rekli, potrebna je za „pomicanje“ jetre.
Laparoskopska operacija je najnežalnija intervencija koja ne oštećuje mišiće i ne traumatizira prednji trbušni zid.
Za pacijenta je također važno odsustvo rizika od krvarenja, jer pod nadzorom minijaturne video kamere kirurg može točno iscijediti posude kopčama ili posebnim uređajima (ultrazvukom ili električnim). Obično uveče nakon operacije, osoba ustaje i nakon par dana odlazi od kuće.
Koji su simptomi bolesti?
Steroidni dijabetes razvija se postepeno. Pogoršanje pacijentovog blagostanja očituje se kombinacijom određenih simptoma bez jasne kliničke slike, osobito s razvojem osnovne bolesti. Laboratorijski testovi krvi i urina nemaju značajna odstupanja, vrijednosti šećera graniče s normom, aceton nije prisutan.
Glavni simptomi bolesti:
- žeđ, pijenje prevelikih količina tečnosti,
- brzo i obilno mokrenje,
- umor,
- slabost, letargija,
- pogoršanje općeg stanja.
Pojedinačne manifestacije bolesti:
- česta glad
- neznatno smanjenje tjelesne težine,
- seksualna disfunkcija,
- bockanje i utrnulost u udovima,
- poremećaji vida - pogoršanje, zamagljen vid,
- osjetljivost žena na vaginalne infekcije,
- miris acetona iz usta.
Liječenje nadbubrežne žlijezde uz dijabetes
U slučaju predoziranja lijekovima i mogućnosti njihovog povlačenja, steroidni dijabetes prolazi bez posljedica. S pojavom simptoma tijekom liječenja osnovne bolesti razmatra se zamjena lijekova sličnim lijekovima koji djeluju bez nuspojava. Sledeće metode se koriste za lečenje steroidnog dijabetesa:
- korekcija ishrane s prelaskom na dijetu s niskim udjelom ugljikohidrata,
- održavanje zdravog načina života uz dovoljno vremena za odmor i fizičke aktivnosti,
- lijekovi koji uzimaju u obzir osnovnu bolest i manifestacije steroidnog dijabetesa,
- injekciona terapija
- hirurško uklanjanje nadbubrežnog tkiva radi normalizacije hormonalnog nivoa.
Osnovna terapija lijekovima
Terapija lijekovima je pod nadzorom endokrinologa. Izbor lijekova ovisi o općem zdravstvenom stanju i dobrobiti pacijenta, prisutnosti popratnih bolesti, težini simptoma bolesti. Terapija lijekovima uključuje:
- Antidijabetički - antipiretski lijekovi. Regulirajte nivo šećera, poboljšajte opće blagostanje, povećajte efikasnost.
- Injekcija insulina. Koristi se za normalizaciju šećera u krvi, poboljšanje aktivnosti pankreasa.
- Anabolički lekovi. Koriste se za poboljšanje metabolizma, apsorpciju i preradu glukoze u tkivima i za smanjenje učinka hormonskih lijekova.
Preventivne mjere
Prevencija za sprječavanje razvoja bolesti ili postojećom patologijom smanjivanje negativnih utjecaja na organizam sastoji se u sljedećim pravilima: održavanje zdravog načina života s prihvatljivim fizičkim naporom, dijeta, kontrola tjelesne težine, odbacivanje svih loših navika. Potrebni su stalni medicinski nadzor i redovno mjerenje šećera u krvi.
Adrenalna hiperplazija i dijabetes
Nadbubrežne žlijezde obavljaju brojne bitne funkcije u tijelu, uključujući, doprinose proizvodnja određenih hormona (adrenalin, norepinefrin, hormoni kortikoidne grupe, polni hormoni).
Kršenje nadbubrežnih žlijezda, na primjer, svojom hiperplazijom, negativno utječe na stanje hormonalne pozadine, opće stanje tijela, svih njegovih organa i sistema.
Šta je: osobine bolesti
Nadbubrežna žlijezda sastoji se od žljezdanog tkiva, medule i kore.
Kada se pojavi hiperplazija proliferacija tkiva organa, što zauzvrat dovodi do povećanja njegove veličine. U ovom slučaju, karakteristični oblik organa ostaje nepromijenjen.
Rast nadbubrežnog tkiva dovodi do kršenja njihove hormonske funkcije, uslijed čega se u tijelu stvara prekomjerna količina različitih hormona, što negativno utječe na funkcioniranje cijelog organizma.
Nadalje, nadbubrežna hiperplazija može uzrokovati narušenu reproduktivnu funkciju.
Proces proizvodnje hormona ovisi o obliku bolesti. Dakle, sa androgeni oblik dolazi do pojačanog lučenja hormona androgena i mineralnih kortikoida, što negativno utiče na stanje vaskularnog sistema u tijelu.
Oblik soli karakterizira proizvodnja prevelikih količina androgena, dok je količina ostalih proizvedenih hormona znatno smanjena. Kao rezultat toga, osoba ima dehidraciju i gubitak kilograma.
At viralna forma proizvodnja adrenalina još je aktivnija, što dovodi do poremećaja reproduktivnih organa.
Bolest se može razviti kod ljudi različitih dobnih skupina, bez obzira na njihov spol. Kod djece se najčešće javlja urođeni oblik patologije, mada može imati i stečeni karakter.
Adrenalna hiperplazija se razlikuje od drugih oblika oštećenja organa.Konkretno, stvara se hipoplazija ili displazija manje hormona, što takođe negativno utiče na funkcionisanje organizma u cjelini.
Klasifikacija i vrste patologije
Razlikuju se različiti oblici bolesti koji se međusobno razlikuju u nizu karakterističnih znakova, u različitim obrascima protoka.
Ovaj oblik bolesti karakterizira pojava organa u tkivu. specifične nodulekoji mogu biti pojedinačni ili višestruki.
Patologija ima bilateralni oblik, odnosno odmah pogađa desnu i lijevu nadbubrežnu žlijezdu. Najčešće se dijagnosticiraju u starijih osoba. Čvorići mogu biti homogeni ili imati rebrastu strukturu.
Bolest se manifestuje kao karakteristični simptomi poput:
- Znakovi povišenog krvnog pritiska,
- Oslabljena funkcija bubrega,
- Disfunkcija nervnih ćelija u mišićnom tkivu, što se očituje u obliku napadaja, mišićne slabosti.
Ovaj oblik karakterizira održavanje izgleda nadbubrežne žlijezde, dok veličina organa se značajno povećava. Specifične hipoehoične strukture trokutastog oblika okružene masnim tkivom u tkivu nadbubrežne žlijezde.
Nodularni čvor
Sa ovim oblikom patologije dolazi pojačano lučenje hormona kortizola, što doprinosi pojavi takvih kliničkih znakova bolesti kao što su:

Hiperplazija korteksa
Ovaj je oblik patologija u kojoj proizvodnja kortizona je prekinuta. Kao rezultat toga, postoje karakteristični znakovi kao što su:

Uzroci pojave
Različiti razlozi mogu dovesti do pojave i razvoja patologije, koja uključuje prateći nepovoljne faktore:
- Anomalije u intrauterinom razvoju žljezdanog tkiva ploda,
- Nasljedna predispozicija i razne nepravilnosti na genetskom nivou,
- Teška trudnoća povezana sa stresom buduće majke, razvojem toksikoze, drugim negativnim faktorima,
- Česti stres, depresija, pretjerano emocionalno preopterećenje,
- Imati loše navike poput pušenja ili konzumiranja alkohola
- Dugotrajna upotreba moćnih lijekova
- Kršenje metaboličkih procesa u tijelu,
- Cushingova bolest.
Simptomi i kliničke manifestacije
Veliki je broj specifični znakovičije prisustvo može ukazivati na razvoj nadbubrežne hiperplazije. Među ove kliničke manifestacije spadaju:
Dijagnostika
Da bi se prepoznalo prisustvo bolesti, potrebno je izvršiti anketu pacijenta, njegov vizuelni pregled kao i brojne laboratorijske i instrumentalne studije.
Osobito pacijent mora:
- uzeti urin i krvne testove na hormone koji stvaraju nadbubrežne žlijezde,
- podvrgnuti rendgenskom pregledu bubrega i nadbubrežne žlezde,
- CT
- MRI
- radionuklidna studija.
Kako čitaju CT nadbubrežne žlijezde pročitajte u našem članku.
Lijekovi
Najpopularniji je tretman hormonska nadomjesna terapija upotrebom određenih lijekova. Najčešće se pacijentu propisuju hormonalni lijekovi kao:

U nekim slučajevima je naznačen čitav kompleks hormonskih lijekova, kao što je gore navedeno. Uzimaju se lijekovi 3 puta dnevno u dozi koju odredi liječnik pojedinačno za svakog pacijenta.
Budući da hormonalni lijekovi često daju negativne nuspojave, pacijent treba uzimati lijekove koji smanjuju njihovu manifestaciju.
Osim toga, ovisno o spolu, pacijentu su propisani lijekovi koji sadrže određene polni hormoni (za žene, estrogeni preparati, za muškarce - androgeni).
Hirurgija
U težim slučajevima, pacijentu je propisana operacija nadbubrežne žlezde. Izvodi se hirurška intervencija laparoskopija. Ova metoda se smatra najnježnijom, minimalno invazivnom.
Zdrava tkiva praktično nisu pogođena, gubitak krvi je minimalan. Samim tim će i rehabilitacijski period nakon operacije biti što kraći.
Pa ipak, odmah nakon operacije pacijent bi se trebao pridržavati određenih pravila.
Konkretno, tokom dana nakon operacije ne možete jesti hranu, pokazati bilo kakvu fizičku aktivnost.
Tradicionalna medicina
Kao dodatnu terapiju, komplementarnu liječenju lijekovima, možete koristiti recepti tradicionalne medicine.
Konkretno, upotreba biljnih dekocija ima pozitivan uticaj na rad nadbubrežne žlezde. Za njihovu pripremu možete koristiti biljke kao što su listovi murve, nijanse, medunica.
Treba uzeti 2 žlice. suhe sirovine, prelijte ga čašom ključale vode, ugrijte u vodenoj kupelji 10-15 minuta. Nakon toga, pripremljeni čorb ohladimo, filtriramo. Dobiveni juha se nadopunjuje kipućom vodom do prvobitnog volumena, podijeljenom u 2 doze. Alat se uzima 2 puta dnevno, ujutro i uveče.
Adrenalna hiperplazija je opasna bolest koja može dovesti do niza ozbiljnih komplikacija. Kršenje nadbubrežne žlijezde često postaje uzrokovati rak. Iako je, uz pravovremeno otkrivanje i liječenje, prognoza oporavka vrlo povoljna.
Da biste vidjeli liječnika na vrijeme i započeli s liječenjem, morate pažljivo pratiti vlastito zdravlje, obratiti pažnju na bilo kakve promjene stanja. To će omogućiti vrijeme da se utvrdi prisutnost kliničkih manifestacija patologije.
Saznajte više o prirođenoj nadbubrežnoj hiperplaziji i njenim posledicama iz videa:
Nadbubrežni dijabetes
Bolest, koja se javlja kao rezultat prekomjerne razine hormona u krvi nadbubrežne kore, naziva se steroidnim dijabetesom. Drugi medicinski izraz za bolest je sekundarni dijabetes melitus ovisan o inzulinu 1.Odnosi se na teški oblik šećerne bolesti ovisne o insulinu.
Dijabetes tipa 2
Dijabetes tipa 2 - Hroničnu endokrinu bolest koja se razvija kao rezultat inzulinske rezistencije i disfunkcije beta ćelija pankreasa, karakterizira stanje hiperglikemije.
Manifestira se pretjeranim mokrenjem (poliurija), pojačanom žeđi (polidipsija), svrbežom kože i sluznica, pojačanim apetitom, vrućicama, slabošću mišića. Dijagnoza se zasniva na laboratorijskim nalazima.
Provodi se krvni test za koncentraciju glukoze, razinu glikoziliranog hemoglobina, test tolerancije na glukozu. U liječenju se koriste hipoglikemijski lijekovi, dijeta s niskim udjelom ugljikohidrata i pojačana fizička aktivnost.
Riječ "dijabetes" u prijevodu s grčkog je "istječe, curi", u stvari, naziv bolesti znači "odljev šećera", "gubitak šećera", što definira ključni simptom - pojačano izlučivanje glukoze u urinu.
Dijabetes melitus tipa 2, ili dijabetes melitus koji nije ovisan o inzulinu, razvija se u pozadini povećane otpornosti tkiva na djelovanje inzulina i kasnijeg smanjenja funkcija ćelija otočića Langerhansa.
Za razliku od dijabetesa tipa 1, kod kojeg je nedostatak inzulina primarni, kod bolesti tipa 2, nedostatak hormona rezultat je produžene inzulinske rezistencije. Epidemiološki podaci vrlo su raznoliki, ovisno o etničkim karakteristikama, socijalno-ekonomskim uvjetima života.
U Rusiji je procijenjena prevalenca 7%, što je 85-90% svih oblika dijabetesa. Incidencija je velika kod ljudi starijih od 40-45 godina.
Uzroci dijabetesa tipa 2
Razvoj bolesti izaziva kombinacija nasljedne predispozicije i faktora koji utječu na tijelo tijekom života. Do odrasle dobi štetni egzogeni efekti smanjuju osjetljivost tjelesnih stanica na inzulin, zbog čega prestaju primati dovoljnu količinu glukoze. Uzroci dijabetesa tipa II mogu biti:
- Gojaznost Masno tkivo smanjuje sposobnost ćelija da koriste inzulin. Prekomjerna težina je ključni faktor rizika za razvoj bolesti, određuje se u 80-90% pacijenata.
- Hipodinamija. Manjak motoričke aktivnosti negativno utječe na rad većine organa i pomaže usporiti metaboličke procese u stanicama. Hipodinamički način života prati manja potrošnja glukoze u mišićima i njeno nakupljanje u krvi.
- Nepravilna prehrana. Glavni uzrok pretilosti kod osoba s dijabetesom je prejedanje - prekomjerni unos kalorija. Drugi negativni faktor je upotreba velike količine rafiniranog šećera, koji brzo ulazi u krvotok, uzrokujući „skokove“ u izlučivanju inzulina.
- Endokrine bolesti. Manifestacija dijabetesa može biti potaknuta endokrinskim patologijama. Postoje slučajevi incidencije protiv pankreatitisa, tumora pankreasa, hipofize, hipo- ili hiperfunkcije štitne žlijezde ili nadbubrežne žlijezde.
- Zarazne bolesti. Kod ljudi koji imaju nasljedni teret primarna manifestacija dijabetesa zabilježena je kao komplikacija virusne bolesti. Najopasniji su grip, herpes i hepatitis.
Osnova dijabetesa tipa 2 je kršenje metabolizma ugljikohidrata zbog povećane otpornosti stanica na inzulin.
Smanjuje se sposobnost tkiva da uzimaju i iskoriste glukozu, razvija se stanje hiperglikemije, povećana razina šećera u plazmi, aktiviraju se alternativne metode za proizvodnju energije iz slobodnih masnih kiselina i aminokiselina.
Kako bi kompenzirao hiperglikemiju, tijelo intenzivno uklanja višak glukoze putem bubrega. Njegova količina u urinu raste, razvija se glukozurija.
Velika koncentracija šećera u biološkoj tekućini uzrokuje porast osmotskog tlaka što izaziva poliuriju - obilno učestalo mokrenje s gubitkom tekućine i soli, što dovodi do dehidracije i neravnoteže vode i elektrolita. Većina simptoma dijabetesa objasnjena je ovim mehanizmima - ekstremna žeđ, suva koža, slabost, aritmije.
Hiperglikemija mijenja procese metabolizma peptida i lipida.
Ostaci šećera pričvršćeni su na molekule proteina i masti i narušava njihove funkcije, dolazi do hiperprodukcije glukagona u gušterači, aktivira se raspad masti kao energenta, pojačava se reapsorpcija glukoze putem bubrega, oštećuje se predajnik u živčanom sustavu, a crijevna tkiva upaljena. Dakle, patogenetski mehanizmi dijabetesa izazivaju vaskularne patologije (angiopatija), nervni sistem (neuropatija), probavni sistem i žlijezde s endokrinom sekrecijom. Kasniji patogenetski mehanizam je nedostatak inzulina. Nastaje postepeno tokom više godina, zbog iscrpljivanja i prirodne programirane smrti β-ćelija. Vremenom, umjereni nedostatak inzulina zamjenjuje se izraženim. Razvija se sekundarna ovisnost o inzulinu, pacijentima se propisuje inzulinska terapija.
Komplikacije
Dekompenzirani tijek dijabetesa tipa 2 prati razvoj akutnih i hroničnih komplikacija. Akutna stanja su ona koja se javljaju brzo, iznenada i povezana su s rizikom od smrti - hiperglikemijska koma, koma mliječne kiseline i hipoglikemijska koma.
Hronične komplikacije nastaju postepeno, uključujući dijabetičke mikro- i makroangiopatije, koje se manifestuju retinopatijom, nefropatijom, trombozom, vaskularnom aterosklerozom.
Otkrivaju se dijabetičke polineuropatije, naime polineuritis perifernih živaca, pareza, paraliza, autonomni poremećaji u radu unutrašnjih organa.
Primjećuju se dijabetičke artropatije - bolovi u zglobovima, ograničenja pokretljivosti, smanjenje volumena sinovijalne tekućine, kao i dijabetička encefalopatija - mentalni poremećaji koji se očituju depresijom i emocionalnom nestabilnošću.
Dijabetes tipa 2
U endokrinologiji je uobičajen sistematski pristup terapiji. U ranoj fazi bolesti, glavni fokus je na promjeni životnog stila pacijenata i savjetovanja gdje specijalist govori o dijabetesu i načinima kontrole šećera. Uz perzistentnu hiperglikemiju rješava se pitanje upotrebe lijekova. Potpuni niz terapijskih mjera uključuje:
- Dijeta Osnovni princip prehrane je smanjenje količine hrane s visokim udjelom masti i ugljikohidrata. Posebno su opasni proizvodi od rafiniranih šećera - konditorski proizvodi, slatkiši, čokolada, slatka gazirana pića. Ishrana pacijenata sastoji se od povrća, mliječnih proizvoda, mesa, jaja, umjerene količine žitarica. Potrebna je frakcijska dijeta, male količine obroka, odbijanje alkohola i začina.
- Redovna fizička aktivnost. Pacijentima bez težih dijabetičkih komplikacija prikazane su sportske aktivnosti koje pojačavaju oksidacijske procese (aerobna tjelovježba). Njihova učestalost, trajanje i intenzitet određuju se pojedinačno. Većini bolesnika dopušteno je hodanje, plivanje i hodanje. Prosječno vrijeme jednog predavanja je 30-60 minuta, učestalost 3-6 puta sedmično.
- Terapija lijekovima. Korišteni lijekovi nekoliko grupa. Upotreba biguanida i tiazolidindiona, lijekova koji smanjuju inzulinsku rezistenciju, apsorpciju glukoze u probavnom traktu i njegovu proizvodnju u jetri, je rasprostranjena. Uz njihovu nedovoljnu efikasnost, propisani su lekovi koji pojačavaju aktivnost inzulina: inhibitori DPP-4, sulfoniluree, meglitinidi.
Prognoza i prevencija
Pravovremenom dijagnozom i odgovornim stavom pacijenata na liječenje dijabetesa može se postići stanje održive nadoknade u kojem normoglikemija traje dugo, a kvaliteta života pacijenata i dalje je visoka.
Za prevenciju bolesti potrebno je pridržavati se uravnotežene prehrane s velikim sadržajem vlakana, ograničenja slatke i masne hrane, frakcijskog režima obroka. Važno je izbjegavati tjelesnu neaktivnost, pružiti tijelu tjelesne aktivnosti u obliku hodanja svakog dana, baviti se sportom 2-3 puta tjedno.
Redovno praćenje glukoze potrebno je ljudima koji su u riziku (prekomjerna težina, zrelost i starost, slučajevi dijabetesa među rođacima).
Hormoni i dijabetes
Ljudsko tijelo sadrži veliki broj hormona od kojih svaki obavlja svoju funkciju. Melatonin kod dijabetesa je podjednako važan koliko i inzulin ili hormon rasta. Odgovoran je za metaboličku aktivnost i bioritme.
Nedostatak hormona može dovesti do razvoja dijabetes melitusa ili drugih patologija u organima i sistemima. Zbog toga je potrebno pratiti stanje organizma i na prve znake bolesti, posavjetovati se sa stručnjakom.
Liječnik će odrediti prirodu bolesti i propisati kompetentno liječenje koje će pomoći u sprječavanju razvoja bilo koje bolesti.
Razlozi razvoja patologije
Steroidni dijabetes melitus je sekundarna vrsta patologije ovisna o insulinu. Kortikosteroidi, koji proizvodi kore nadbubrežne žlijezde, dizajnirani su za kontrolu metaboličkih i zaštitnih procesa u tijelu.
U suvišku, steroidni hormoni mogu negativno djelovati na organe i izazivati razvoj bolesti.
Međutim, osnovni razlog za razvoj bolesti je uporaba hormonskih lijekova, zbog čega se pojavljuje dijabetes tipa.
Može izazvati steroidni dijabetes:
- Protivupalni lekovi. Koristi se u razvoju bronhijalne astme, autoimunih bolesti. Uključuju deksametazon, hidrokortizon, prednizolon.
- Hormon rasta. Pomaže u ubrzavanju sinteze proteina i aktivno eliminira potkožne masne naslage. Koriste ga sportaši koji se bave modeliranjem svog tijela. Njegov višak u tijelu utječe na stvaranje dijabetesa.
- Diuretici. Tiazidni diuretici: „Diklotiazid“, „Hipotiazid“, „Nefriks“ mogu izazvati dijabetes.
- Tvari koje poboljšavaju san. Posebno je lijek "Melaxen", koji izaziva povećanje ili smanjenje nivoa glukoze.
Dijabetes steroidnog tipa nije dio pankreasne grupe i nije povezan sa oštećenom funkcijom štitnjače.
Simptomi razvoja bolesti
Na početku razvoja bolesti funkcioniraju beta ćelije.
Steroidni dijabetes melitus objedinjuje osobine manifestacije patologije tipa 1 i 2. Prvo, dolazi do deformacije beta ćelija koje formiraju gušterača.
Kod dijabetesa tipa 1 ćelije nastavljaju funkcionirati neko vrijeme. Napredujući, bolest dovodi do smanjenja inzulina i kršenja osjetljivosti tkiva, razvija se 2. vrsta bolesti. Tada dolazi do potpunog prestanka proizvodnje inzulina, što je karakteristično za dijabetes ovisan o insulinu.
Klinička slika sa dijabetes melitusom identična je drugim vrstama:
- mokrenje se povećava
- potreba za vodom je sve veća
- dolazi do brzog umora organizma.
Inzulin i njegov nedostatak u organizmu
Broj hormona koje proizvode nadbubrežne žlijezde povećava se pojedinačno. Nakon upotrebe glukokortikoida, kod svih ljudi se ne razvija dijabetes.
Takve tvari istovremeno djeluju na gušteraču i smanjuju proizvodnju inzulina. Da bi održao normalnu razinu glukoze, tijelo mora napornije raditi.
Istovremeno, dijabetičar je već oslabio metabolizam ugljikohidrata i željezo ne djeluje nepotpunom silom, što dovodi do komplikacija kod nepažljivog korištenja steroida.
Patološki testovi
Na recepciji će endokrinolog sastaviti listu potrebnih pregleda.
Ako se pojave znakovi patologije, obratite se endokrinologu. Napravit će primarnu anamnezu bolesti i propisati sljedeće dijagnostičke mjere:
- ispitivanja krvi i urina
- istraživanje koncentracije glukoze u krvi prije jela,
- krvni test za glukozu nakon jela,
- provera nivoa ketonskih tela,
- hormonski testovi.
Koji lijekovi pomažu povećanju razine inzulina u tijelu
Nedostatak hormona proizvedenog kod šećerne bolesti mora se nadoknaditi. Da biste to učinili, možete koristiti:
- Rastvorljivi inzulin je nezamjenjivo sredstvo u borbi protiv bolesti. Njegova prednost je mogućnost potkožne, intravenske i intramuskularne primjene. Nakon primjene počinje djelovati u roku od 15-30 minuta, a završava za 6-8 sati.
- Analozi rekombinantnog oblika. Pripisuje se ako je za lečenje potrebna kontinuirana subkutana primena. Jedinstvenost takvih sredstava leži u mogućnosti njihove upotrebe neposredno prije jela. Vrijeme izlaganja tijelu nije duže od 3 sata.
- "Isofan-Insulin PE" - mijenja membranski transport glukoze i jona.
- Mješavine raznih ljekovitih supstanci. Dostupne su u posebnim ulošcima za olovke za špriceve. Vrlo jednostavan za upotrebu.
Koje vrste patologije postoje i koje su njihove karakteristike?
Hormonski poremećaji u bolesti imaju svoje razlike. Razlikuju se sledeće vrste:
Bolest tipa MODY prenosi se genetski s velikom vjerovatnoćom.
- MODY dijabetes. Ovo je devijacija 2. tipa, koja se manifestuje u mladoj dobi (između 15-30 godina). Glavni faktor koji utječe na njegov razvoj jesu genetski poremećaji izlučivanja inzulina. Autosomno je dominantan (rizik od razvoja je 75% ako jedan od roditelja pati od bolesti) i mitohondrijalni (samo majka može prenijeti gen patologije).
- LADA dijabetes. Autoimunska patologija koja pogađa odraslu populaciju (35–45 godina). Dijagnosticira se uglavnom kod ljudi koji nisu osjetljivi na višak kilograma i hipertenziju tijekom bolesti. Za liječenje je potrebna aktivna inzulinska terapija, jer oralni agensi ne donose željeni učinak i često su potpuno beskorisni.
Melatonin kod dijabetesa, kao i svaki hormon, treba koristiti oprezno. Uz kratkotrajnu upotrebu, lijek aktivno pomaže u borbi protiv nesanice i poboljšava pacijentovo stanje.
Ali njegov dugoročni učinak smanjuje glikovani hemoglobin i može izazvati komplikacije.
Stoga se pri prvim manifestacijama hormonske neravnoteže trebate obratiti svom liječniku koji će dijagnosticirati i propisati individualno liječenje, uzimajući u obzir karakteristike bolesti.