Zamjenice inzulina: analozi za ljude u liječenju dijabetesa
Najvažnije dostignuće posljednjih godina u poboljšanju inzulinske terapije bilo je uvođenje u kliničku praksu fundamentalno novih inzulinskih pripravaka treće generacije - analoga inzulina. Trenutno se inzulinski analozi ultrazvučnog i produljenog djelovanja uspješno primjenjuju u dijabetologiji, njima se daje značajna prednost u odnosu na genetski modificirane ljudske pripravke inzulina. Farmakodinamičke i farmakokinetičke karakteristike analoga inzulina pružaju najcjelovitiju imitaciju učinaka endogenog inzulina, uključujući bazalnu insulinemiju i insulinemiju kao odgovor na hranu, pomažući postizanje optimalne kompenzacije kod pacijenata sa šećernom bolešću i poboljšanje prognoze bolesti. Analiza nedavnih studija predstavljena u pregledu karakterizira visoku efikasnost i obećanje korištenja ultrazvučnih analoga inzulina i produženog djelovanja u liječenju šećerne bolesti tipa 1 i 2.
INSULIN ANALOGU U LIJEČENJU DIJABETE MELLITUSA
Uvođenje analoga inzulina - treća generacija bitno novih inzulinskih pripravaka - u kliničku praksu najznačajniji je razvoj u liječenju dijabetesa melitusa posljednjih godina. Trenutno se analogija inzulina dugog djelovanja uspješno primjenjuje u dijabetologiji, što daje superiorne rezultate u usporedbi s ljudskim inzulinom. Farmakodinamičke i farmakokinetičke karakteristike analoga inzulina daju potpunu imitaciju efekata endogenog inzulina, uključujući bazalnu razinu inzulina i reakciju inzulina na unos hrane, postižući zadovoljavajuću glikemijsku kontrolu kod pacijenata sa šećernom bolešću tipa 1 i 2 i poboljšavajući prognozu za bolest. Analiza studija nedavno predata na pregled ukazuje na visoku efikasnost i izglede za upotrebu rapidand analoga produženog djelovanja inzulina u liječenju dijabetesa melitusa
Kako zamijeniti inzulin?

Osobe sa dijabetesom trebaju lijekove koji snižavaju šećer u krvi. U tu svrhu su predviđeni analozi humanog inzulina. Cilj im je održavati normalno zdravlje i regulirati unos glukoze. Insulin se dijeli na ljudski i životinjski. Različite tvari mogu dati isti rezultat, iako je njihov učinak različit.
Vrste inzulina
Razlikovati glavne vrste lijekova ovisno o njihovom vremenu djelovanja i djelotvornosti. Vrijedi napomenuti da postoji mnoštvo kombiniranih lijekova koji mogu zamijeniti određene lijekove odabirom prave doze. Supstance za snižavanje šećera dijele se na sljedeće vrste:
- kratka akcija
- srednje trajanje
- velike brzine
- dugotrajno djelovanje
- kombinirana (mješovita) sredstva.
Razvijene su supstance koje najviše odgovaraju ljudskom insulinu. Svoju akciju mogu započeti samo 5 minuta nakon ubrizgavanja u krv.
Zamjena verzije bez vrha može se provesti ravnomjerno i ne pridonijeti pojavi hipoglikemije. Preparati za inzulin razvijaju se isključivo na osnovu biljnog porijekla.
Sredstva se odlikuju njihovim prelaskom iz kiselih u normalne tvari, potpuno rastvarajući.
Naučnici su koristili rekombinantnu DNK za dobivanje novih lijekova. Analozi inzulina dobiveni su korištenjem inovativnih tehnologija, uključujući rekombinantnu DNK.
Višestruko su stvoreni visokokvalitetni analozi kratkog inzulina i druge radnje, koji su se temeljili na najnovijim farmakološkim svojstvima.
Lijekovi vam omogućavaju da postignete povoljan balans između rizika od pada šećera i postignute ciljne glikemije. Nedostatak proizvodnje hormona može dovesti pacijenta u dijabetičku komu.
Analozi inzulinskih supstanci
Zamjena lijekova je neophodna kako bi se isključilo prisustvo nedostataka lijekova. Inzulin kratkog djelovanja ušao je u masovnu proizvodnju, kao najpovoljniji lijek za snižavanje šećera. Analozi inzulina mogu promijeniti trajanje djelovanja kako bi se pružile sve udobnosti ljudima koji pate od dijabetesa.
Lijek za primjenu u potkožnim masnoćama, namijenjen poboljšanju unosa glukoze, a svojstva su slična ljudskom inzulinu. Lijek je dizajniran za kontrolu hipoglikemijskog djelovanja. Uporedo sa glavnim funkcijama, lijek provodi filtraciju glukoze u jetri.
Akcija započinje gotovo odmah nakon unošenja tvari. Lijek trebaju koristiti osobe koje pate od dijabetesa tipa 1 i 2, kao i za smanjenje prekomjerne težine, kako bi se spriječila hiperglikemijska koma.
Trebali biste prebaciti na drugi lijek ako ste alergični na barem jednu dodatnu supstancu ili ako postoji hipoglikemija.
Humalog nižeg šećera
Humalog počinje snižavati šećer u krvi 5 minuta nakon primjene.
Lijek razvijen na bazi ljudskog inzulina. Njegovo dejstvo počinje 5 minuta nakon što je lek ušao u krvotok.
Humalog je analog ultrazvučnog inzulina koji je namijenjen samo vraćanju porasta razine šećera u tijelu. Možda je upotreba lijekova svakodnevno u preventivne svrhe. Često se inzulin uzima na prazan stomak prije jela.
Osobe koje pate od dijabetesa tipa 1 i 2 mogu ubrizgati inzulin uz podizanje šećera u krvi. Lijek je bolje koristiti u slučajevima:
- povećati nivo šećera kod dijabetesa,
- individualna netolerancija na druge lijekove,
- prisutnost neizliječene hipoglikemije,
- prisutnost dijabetesa koji nije ovisan o insulinu, kod kojeg postoji kršenje topljivosti drugih inzulina,
- hirurške operacije, nakon kojih može doći do komplikacija.
Insulin aspart
Analog ultrazvučnog djelovanja humanog inzulina. Svoje djelovanje provodi zajedno sa specifičnim receptorima vanjske membrane citoplazme u stanici. Kao rezultat, nastaju kompleksi receptora za inzulin.
Taj proces potiče sintezu enzima, uključujući heksokinazu, piruvat kinazu i sintetiku glikogena. Učinak kratkog inzulina ovisi o povećanju unutarćelijskog transporta i o povećanoj apsorpciji glukoze u potkožnu masnoću.
Lijek počinje obavljati svoj posao čim tvar uđe pod kožu. Smanjenje glukoze u krvi događa se tokom pauze od 3,5 sata nakon obroka.
Aspart može biti uboden u bedro.
Mogućnost noćne hipoglikemije svedena je na minimum. Supstanca aspart mora se ugurati u trbuh, bedra, ramena ili stražnjicu, i svaki put kad trebate promijeniti mjesto ubrizgavanja. Na lijeku mogu se primijetiti reakcije povećane individualne osjetljivosti ili na dodatne tvari u sastavu.
"Aspartam" ili dodatak hrani E951
Ovaj je proizvod umjetna zamjena za šećer ili zaslađivač proizvoda. Sastav i struktura lijeka razlikuje se od šećera. Sadrži fenilalanin i asparaginsku aminokiselinu.
Aditiv E951 ne pokazuje otpornost na toplinu, pri visokim temperaturama supstanca se može razgraditi i izgubiti svoj prijašnji oblik. Zbog ovog kvaliteta, Aspartame se koristi kao aditivi u prehrambenim proizvodima koji nisu podvrgnuti termičkoj obradi.
Supstanca može imati nuspojave, pa upotrebu treba ograničiti i obratiti se liječniku.
S posebnom pažnjom vrijedi uzimati lijekove za trudnice, jer fetus može patiti.
Novomiks i drugi
Novomix se daje putem injekcijske olovke.
Univerzalni lijek koji je namijenjen unošenju rastvorljive tvari s posebnom olovkom za špriceve.
Ispravnu dozu obično izračunava lekar, ali norma je oko 50 jedinica. Doziranje treba povremeno mijenjati. Koristite samo 8 mm igle za jednokratnu upotrebu. Bolje je ponijeti sa sobom rezervne olovke za špriceve.
Alat je homogena suspenzija bijele boje, koja ne sadrži grudvice.
Proces povećanja intracelularnog transporta prati smanjenje količine glukoze koja se oslobađa u jetri i krvi. Redovito se primjećuje porast individualne osjetljivosti na tvari koje se nalaze u olovci štrcaljke. Djeci mlađoj od šest godina bolje je da ne primjenjuju Novomix jer mogu doći do kvara u tijelu zbog činjenice da klinička ispitivanja za djecu nisu provedena.
Zaključak
Postoji ogroman broj različitih tvari za sprečavanje komplikacija dijabetesa. Liječnik bi trebao propisati insulin jer u budućnosti možete dobiti hipoglikemiju. Sve posljedice dijabetesa povezane su s visokom glukozom u krvi. Stoga, ne oklijevajte s odabirom pravog lijeka, bolje je slijediti savjet i inzistiranje liječnika.
Tablete za zamjenu inzulina
Inzulin je hormon koji obavlja više funkcija odjednom - razgrađuje glukozu u krvi i dostavlja je do stanica i tkiva u tijelu, nasiđujući ih energijom potrebnom za normalno funkcioniranje.
Kada ovom hormonu nedostaje organizma, ćelije prestaju primati energiju u pravoj količini, uprkos činjenici da je razina šećera u krvi mnogo viša od normalne.
A kad se kod čovjeka otkrije takav poremećaj, prepisuju mu se pripravci od inzulina.
Imaju nekoliko sorti, a da bismo shvatili koji je inzulin bolji, potrebno je detaljnije razmotriti njegove vrste i stupnjeve izloženosti organizmu.
Opće informacije
Insulin igra važnu ulogu u organizmu. Upravo zahvaljujući njemu ćelije i tkiva unutrašnjih organa primaju energiju, zahvaljujući kojoj mogu normalno funkcionirati i obavljati svoj posao. Gušterača je uključena u proizvodnju inzulina.
A s razvojem bilo koje bolesti koja dovodi do oštećenja njegovih ćelija, to postaje uzrok pada sinteze ovog hormona. Kao rezultat toga, šećer koji u tijelo ulazi s hranom direktno ne podliježe i taloži se u krvi u obliku mikrokristala.
I tako počinje dijabetes melitus.
Ali postoje dvije vrste - prva i druga. A ako kod dijabetesa 1 postoji djelomična ili potpuna disfunkcija gušterače, tada se kod dijabetesa tipa 2 javljaju nešto drugačiji poremećaji u tijelu.
Gušterača i dalje proizvodi inzulin, ali stanice tijela gube osjetljivost na njega, zbog čega prestaju apsorbirati energiju u potpunosti.
Na toj pozadini šećer se ne razgrađuje do kraja i taloži se u krvi.
Ali u nekim situacijama, čak i kod dijabetesa melitusa tipa 2, sledenje dijetom ne daje pozitivne rezultate, jer gušterača se „istroši“ s vremenom i prestaje proizvoditi hormon u pravoj količini. U ovom slučaju se koriste i inzulinski pripravci.
Dostupni su u dva oblika - u tabletama i otopinama za intradermalno davanje (injekcije).
A govoreći o tome koji je bolji, inzulin ili tablete, treba napomenuti da injekcije imaju najveću stopu izloženosti tijelu, jer se njihove aktivne komponente brzo apsorbuju u sistemsku cirkulaciju i počinju djelovati. A inzulin u tabletama najprije ulazi u želudac, nakon čega prolazi proces odvajanja i tek nakon toga ulazi u krvotok.
Primjena inzulinskih pripravaka trebala bi se pojaviti tek nakon konsultacije sa stručnjakom
Ali to ne znači da inzulin u tabletama ima malu efikasnost. Takođe pomaže i snižavanju šećera u krvi i pomaže u poboljšanju općeg stanja pacijenta. Međutim, zbog sporog djelovanja, nije prikladno za uporabu u hitnim slučajevima, na primjer, kod pojave hiperglikemijske kome.
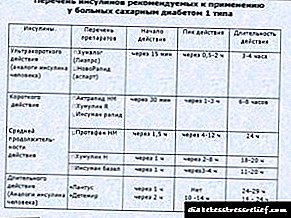
Inzulin kratkog djelovanja
Inzulin kratkog djelovanja je otopina kristalnog cinkovog inzulina. Njihova karakteristična karakteristika je što djeluju u ljudskom tijelu mnogo brže od ostalih vrsta pripravaka inzulina. Ali istovremeno, njihovo vrijeme djelovanja završava se onoliko brzo koliko počinje.
Takvi lijekovi ubrizgavaju se supkutano pola sata prije jela dvije metode - intrakutano ili intramuskularno. Maksimalni učinak njihove upotrebe postiže se nakon 2-3 sata nakon primjene. U pravilu se lijekovi kratkog djelovanja koriste u kombinaciji s drugim sortama inzulina.
Srednji inzulin
Ti se lijekovi otapaju mnogo sporije u potkožnom tkivu i apsorbiraju se u sistemsku cirkulaciju, zbog čega imaju trajniji učinak od inzulina kratkog djelovanja.
Najčešće se u medicinskoj praksi koristi inzulin NPH ili inzulinska traka.
Prva je otopina kristala cink-inzulina i protamina, a druga je miješano sredstvo koja sadrži kristalni i amorfni cink-inzulin.
Mehanizam delovanja preparata inzulina
Srednji inzulin je životinjskog i ljudskog porijekla. Imaju različitu farmakokinetiku. Razlika između njih je u tome što inzulin ljudskog porijekla ima najveću hidrofobnost i bolje komunicira s protaminom i cinkom.
Da bi se izbjegle negativne posljedice upotrebe inzulina srednjeg trajanja, mora se koristiti strogo prema shemi - 1 ili 2 puta dnevno.
A kao što je već spomenuto, ovi lijekovi često se kombiniraju sa inzulinom kratkog djelovanja.
To je zbog činjenice da njihova kombinacija doprinosi boljoj kombinaciji proteina i cinka, zbog čega se apsorpcija inzulina kratkog djelovanja značajno usporava.
Dugo delujuće insuline
Ova farmakološka grupa lijekova ima spor nivo apsorpcije u krvi, pa djeluju jako dugo.
Ova sredstva za snižavanje inzulina u krvi omogućavaju normalizaciju nivoa glukoze tokom dana. Uvode se 1-2 puta dnevno, doziranje se bira pojedinačno.
Mogu se kombinovati sa kratkim i srednjim djelovanjem inzulina.
Načini primjene
Kakvu vrstu inzulina uzeti i u kojim dozama, odlučuje samo liječnik, uzimajući u obzir individualne karakteristike pacijenta, stepen napredovanja bolesti i prisustvo komplikacija i drugih bolesti. Da bi se utvrdila tačna doza inzulina, potrebno je stalno pratiti nivo šećera u krvi nakon njihove primjene.
Najoptimalnije mjesto inzulina je potkožni nabor masti na trbuhu.
Kada govorimo o hormonu koji bi trebao proizvoditi gušterača, njegova količina trebala bi biti oko ED dnevno. Ista norma je potrebna i za dijabetičare. Ako ima potpunu disfunkciju pankreasa, doza inzulina može dostići ED dnevno.Istovremeno, 2/3 njega treba koristiti ujutro, a ostatak večeri, prije večere.
Najbolji režim za uzimanje lijeka smatra se kombinacijom kratkog i srednjeg inzulina. Naravno, shema upotrebe lijekova u velikoj mjeri ovisi i o tome. U takvim se situacijama najčešće koriste sljedeće sheme:
- istodobna upotreba inzulina kratkog i srednjeg djelovanja na prazan stomak prije doručka, a uveče se stavlja samo lijek kratkog djelovanja (prije večere) i nakon nekoliko sati - srednjo djelujući,
- lijekovi karakterizirani kratkim djelovanjem koriste se tijekom dana (do 4 puta dnevno), a prije odlaska u krevet primjenjuju se injekcije lijeka dugog ili kratkog djelovanja,
- u 5-6 sati ujutro primjenjuje se inzulin srednjeg ili dužeg djelovanja, a prije doručka i svakog sljedećeg obroka - kratko.
U slučaju da je liječnik pacijentu propisao samo jedan lijek, tada ga se mora koristiti strogo u pravilnim intervalima. Tako se, na primjer, inzulin s kratkim djelovanjem stavlja 3 puta dnevno (zadnji prije spavanja), srednji - 2 puta dnevno.
Izvodljiva nuspojava
Ispravno odabran lijek i njegova doza gotovo nikada ne izaziva pojavu nuspojava. Međutim, postoje situacije kada sam insulin nije pogodan za osobu, pa u tom slučaju mogu nastati neki problemi.
Pojava nuspojava pri korištenju inzulina najčešće je povezana s predoziranjem, nepravilnim davanjem ili skladištenjem lijeka
Često ljudi sami prilagođavaju dozu, povećavajući ili smanjujući količinu ubrizgavanog inzulina, što rezultira neočekivanom reakcijom oranizma.
Povećanje ili smanjenje doziranja dovodi do fluktuacija glukoze u krvi u jednom ili drugom smjeru, što izaziva razvoj hipoglikemijske ili hiperglikemijske kome, što može dovesti do iznenadne smrti.
Drugi problem s kojim se dijabetičari često susreću su alergijske reakcije koje se obično javljaju na inzulin životinjskog porijekla.
Njihovi prvi znakovi su pojava svraba i peckanja na mjestu uboda, kao i hiperemija kože i njihovo oticanje.
U slučaju da se pojave takvi simptomi, odmah biste trebali potražiti pomoć liječnika i preći na inzulin ljudskog porijekla, ali istovremeno smanjiti njegovu dozu.
Atrofija masnog tkiva podjednako je čest problem kod dijabetičara uz dugotrajnu upotrebu inzulina. To se događa zbog učestale primjene inzulina na istom mjestu. To ne nanosi veliku štetu zdravlju, ali treba promijeniti područje ubrizgavanja, jer je njihova razina apsorpcije narušena.
Uz dužu upotrebu inzulina može doći i do predoziranja, što se očituje hroničnom slabošću, glavoboljom, smanjenim krvnim pritiskom itd. U slučaju predoziranja potrebno je i odmah konzultirati ljekara.
Pregled lijekova
U nastavku ćemo razmotriti popis lijekova na bazi inzulina koji se najčešće koriste u liječenju dijabetesa melitusa. Predstavljane su samo u informativne svrhe, ne možete ih koristiti bez znanja liječnika ni u kojem slučaju. Da bi sredstva funkcionirala optimalno, moraju ih odabrati strogo pojedinačno!
Najbolji preparat inzulina kratkog djelovanja. Sadrži ljudski inzulin. Za razliku od drugih lijekova, on počinje djelovati veoma brzo. Nakon njegove upotrebe primjećuje se smanjenje razine šećera u krvi nakon 15 minuta i ostaje unutar normalnih granica još 3 sata.
Humalog u obliku šprice
Glavne indikacije za upotrebu ovog lijeka su sljedeće bolesti i stanja:
- dijabetes ovisan o insulinu
- alergijska reakcija na druge inzulinske pripravke,
- hiperglikemija
- otpornost na upotrebu lijekova za snižavanje šećera,
- dijabetes ovisan o insulinu prije operacije.
Doza lijeka odabire se pojedinačno. Njegovo uvođenje može se izvesti i supkutano i intramuskularno i intravenski. Međutim, kako bi se izbjegle komplikacije kod kuće, preporučuje se davanje lijeka samo supkutano prije svakog obroka.
Moderni lijekovi kratkog djelovanja, uključujući Humalog, imaju nuspojave. I u ovom slučaju se kod pacijenata uz njegovu upotrebu najčešće javlja prekoma, smanjenje kvalitete vida, alergije i lipodistrofija.
Da bi lijek bio efikasan s vremenom, mora se pravilno skladištiti.
I to treba učiniti u hladnjaku, no ne smije se smrznuti, jer u tom slučaju proizvod gubi svoja ljekovita svojstva.
Insuman Rapid
Drugi lijek povezan sa kratko djelujućim insulinama na bazi ljudskog hormona. Učinkovitost lijeka dostiže svoj vrhunac 30 minuta nakon primjene i daje dobru potporu tijelu tokom 7 sati.
Insuman Rapid za potkožno davanje
Proizvod se koristi 20 minuta prije svakog obroka. U tom se slučaju mjesto ubrizgavanja mijenja svaki put. Ne možete stalno davati injekciju na dva mjesta. Potrebno ih je stalno menjati. Na primjer, prvi put se obavlja u regiji ramena, drugi u stomaku, treći u stražnjici, itd. Tako ćete izbjeći atrofiju masnog tkiva, što ovaj agent često provocira.
Biosulin N
Lijek srednjeg djelovanja koji stimulira lučenje gušterače. Sadrži hormon identičan ljudskom, koji se mnogim pacijentima lako podnosi i rijetko izaziva pojavu nuspojava. Djelovanje lijeka se javlja sat vremena nakon primjene i dostiže svoj vrhunac nakon 4-5 sati nakon injekcije. Ostaje efikasan satima.
U slučaju da osoba ovaj lijek zamijeni sličnim lijekovima, tada može doći do hipoglikemije. Takvi čimbenici kao što je jak stres ili preskakanje obroka mogu izazvati njegovu pojavu nakon uporabe Biosulina N. Zbog toga je vrlo važno kada ga koristite redovno mjerenje nivoa šećera u krvi.
Gensulin N
Odnosi se na srednje djelujuće insuline koji povećavaju proizvodnju hormona pankreasa. Lijek se daje supkutano. Njegova efikasnost dešava se i sat vremena nakon primene i traje satima. Rijetko provocira pojavu nuspojava i lako se može kombinirati sa kratkotrajnim ili dugotrajnim inzulinama.
Sorte lijeka Gensulin
Dugotrajni inzulin, koji se upotrebljava za povećanje sekrecije inzulina pankreasa. Vrijedi satima. Njegova maksimalna efikasnost postiže se 2-3 sata nakon primene. Daje se 1 put dnevno. Ovaj lijek ima svoje analoge, koji imaju sljedeća imena: Levemir Penfill i Levemir Flexpen.
Još jedan lijek dugog djelovanja koji se aktivno koristi za kontrolu šećera u krvi kod dijabetesa.
Njegova djelotvornost postiže se 5 sati nakon primjene i traje kroz cijeli dan.
Karakteristike lijeka, opisane na službenoj web stranici proizvođača, sugeriraju da se ovaj lijek, za razliku od drugih inzulinskih pripravaka, može primjenjivati čak i kod djece starije od 2 godine.
Postoji puno dobrih pripravaka inzulina. A teško je reći koji je najbolji. Treba razumjeti da svaki organizam ima svoje karakteristike i na svoj način reagira na određene lijekove. Prema tome, izbor preparata za inzulin treba provesti pojedinačno i samo liječnik.
Analozi inzulina i njihov opis

Inzulin je hormon koji se prirodno proizvodi u tijelu. Gušterača luči velike količine inzulina dnevno kada dolazi do povećanja šećera u krvi. Nivo šećera u krvi obično raste nakon jela. Naše tijelo, probavljajući hranu, "pretvara" je u šećer, što se ponekad naziva i glukoza.
Insulin u vašem tijelu djeluje poput ključa koji otključava ćelije kako bi se isporučio šećer u krvi. Svaka ćelija u tijelu ima blokadu na svojoj staničnoj stijenci, koja se naziva receptor. Insulin se uklapa u ovu bravu poput ključa, omogućavajući šećeru da uđe u ćelije.
Kada tijelo ne može proizvesti dovoljno inzulina, šećer u krvi se blokira iz stanica. Kad se šećer u krvi blokira iz ćelija, on ostaje u krvi.
Ovaj dodatni šećer tjera ljude da osjećaju simptome dijabetesa, poput ekstremnog umora ili stalne žeđi, pa su se dovoljno često takvi ljudi pitali sami sa čim može zamijeniti inzulin?
Vrste inzulinske terapije
Prva generacija umjetnog inzulina, stvorena 1980-ih. U novije vrijeme razvijeni su analozi inzulina. Djeluju na različite načine. Neke vrste analoga inzulina djeluju brže od drugih.
Nedavno razvijena vrsta inzulina naziva se „analog insulina“. Analog inzulina dostupan je u ovim vrstama:
- Dugo glume. Ova vrsta je sporija. On duže radi na kontroli šećera u krvi između obroka i spavanja. Inzulin dugog djelovanja uzima se jednom ili dva puta dnevno, u isto vrijeme (prije spavanja) kako bi se inzulin dobio vrijeme djelovanja od 24 sata. Ovaj lijek je propisan prvenstveno za liječenje dijabetesa tipa 2.
- Brzo djelujući analozi inzulina. Ovu vrstu treba uzimati neposredno prije jela. Djeluje brzo za kontrolu brzog porasta šećera u krvi nakon jela. Brzi analog inzulina oponaša prirodnu proizvodnju inzulina sa hranom sa tijelom.
- Gotove mješavine. Za neke pacijente se brzo miješajući i dugo djelujući inzulin miješa.
Svaka vrsta inzulina pomaže kontrolirati dijabetes. Svakom pacijentu je inzulin potreban različito. I potreba za inzulinom svake osobe može se s vremenom mijenjati.
Šta može zamijeniti inzulin?
Analozi inzulina razvijeni su za simuliranje oslobađanja inzulina u ljudskom tijelu.
Znate li da aminokiselinski slijed životinjskog inzulina može biti sličan ljudskom inzulinu? Svinjski inzulin ima samo promjenu jedne aminokiseline iz ljudske raznolikosti, a goveđi inzulin ovisi o tri aminokiseline.
Insulin iz nekih vrsta riba može biti efikasan i kod ljudi. Na primjer, u Japanu se inzulin morskih pasa široko koristi za biosintezu ljudskog inzulina.
Insulin glulisin
Glulisin je novi brzi analog inzulina odobren za redovitu upotrebu špricom - olovkom ili inzulinskom pumpom. Špricevi za jednokratnu upotrebu se takođe mogu koristiti u ovoj realizaciji. Na etiketi na pakovanju piše da se lijek razlikuje od običnog ljudskog inzulina po brzom početku i kratkom trajanju djelovanja.
Insulin aspart
Brzo djelujući analog inzulina.
Nastala je korištenjem rekombinantne DNK tehnologije, tako da je B28 aminokiselina, koja je obično supstituirana ostatkom aspartanske kiseline, sekvencijalno ubačena u genom kvasca, kvasca i proizvela analog inzulina koji je tada sastavljen iz bioreaktora. Ovaj analog također sprečava stvaranje heksamera kako bi se stvorila brža funkcija inzulina. Namijenjen je za uporabu u PPII pumpama (uređajima za potkožno ubrizgavanje).
Insulinska glargin
Nastao je modificiranjem tri aminokiseline. Mala količina istaloženog materijala kretat će se u otopini krvi, a bazni nivo inzulina će se održavati do 24 sata.
Kada međućelijska tekućina uđe u slabo alkalnu sredinu, Glargin se brzo taloži, a zatim razgrađuje, postepeno osiguravajući stalnu isporuku inzulina u krvotok.
Napad potkožnog inzulina je nešto sporiji od NPH humanog inzulina.
Dakle, shvatili smo kako se inzulin može zamijeniti, međutim, u usporedbi s prirodnim ljudskim inzulinom, analogni inzulini mogu dovesti do neželjenih nuspojava, poput gubitka svijesti, letargije i debljanja, što se ne može primijetiti kod uzimanja inzulina životinjskog porijekla.
Inzulin u liječenju dijabetesa

Dobar dan svima! Konačno su mi ruke dohvatile hormon inzulin. Ne, danas neću govoriti o ljudskom hormonu i zašto je potreban, ali reći ću o inzulinskim preparatima za liječenje osoba koje imaju dijabetes.
Prije sam pisao više o tabletama koje sadrže tablete za snižavanje šećera, na primjer, članak „Obećavajući smjer u liječenju dijabetesa melitusa“ o Januviji, Galvusu, Baetu i Viktozi i članku „Lijek metformin - upute za upotrebu“ - o Sioforu, Glucofageu i drugim analogama metformina.
Informacije u ovom članku zasigurno će biti korisne i za osobe s dijabetesom tipa 1 i za osobe s dijabetesom tipa 2 na terapiji inzulinom. Ukratko ću vam reći o historiji inzulina.
Inzulin - hormon gušterače, koji se relativno nedavno naučio koristiti kao lijek za liječenje dijabetesa.
Da bi simulirali normalno funkcioniranje gušterače, koriste se injekcije inzulina, a postoje različite vrste inzulina i svaka ima svoju ulogu, ali o tome nešto kasnije.
Tekst znanstvenog rada na temu "Primjena analoga inzulina u liječenju dijabetesa"
PRIMENA ANSULINSKIH ANALOGA U LIJEČENJU DIJABETE MELLITUSA
E. B. Bashnina, N. V. Vorokhobina, M. M. Sharipova
Sankt Peterburg Medicinska akademija poslijediplomskog obrazovanja, Rusija
INSULIN ANALOGU U LIJEČENJU DIJABETE MELLITUSA
E. B. Bashnina, N. V. Vorohobina, M. M. Sharipova
Sankt Peterburg Medicinska akademija za postdiplomske studije, Rusija
Najvažnije dostignuće posljednjih godina u poboljšanju inzulinske terapije bilo je uvođenje u kliničku praksu fundamentalno novih inzulinskih pripravaka treće generacije - analoga inzulina. Trenutno se inzulinski analozi ultrazvučnog i produljenog djelovanja uspješno primjenjuju u dijabetologiji, njima se daje značajna prednost u odnosu na genetski modificirane ljudske pripravke inzulina. Farmakodinamičke i farmakokinetičke karakteristike analoga inzulina pružaju najcjelovitiju imitaciju učinaka endogenog inzulina, uključujući bazalnu insulinemiju i insulinemiju kao odgovor na hranu, pomažući postizanje optimalne kompenzacije kod pacijenata sa šećernom bolešću i poboljšanje prognoze bolesti. Analiza nedavnih studija predstavljena u pregledu karakterizira visoku efikasnost i obećanje korištenja ultrazvučnih analoga inzulina i produženog djelovanja u liječenju šećerne bolesti tipa 1 i 2. Ključne riječi: dijabetes melitus, terapija inzulinom, analozi inzulina.
Uvođenje analoga inzulina - treća generacija bitno novih inzulinskih pripravaka - u kliničku praksu najznačajniji je razvoj u liječenju dijabetesa melitusa posljednjih godina. Trenutno se brzo i dugo djelujući analog inzulina uspješno primjenjuje u dijabetologiji, što daje superiorne rezultate u odnosu na uporabu ljudskog inzulina. Farmakodinamičke i farmakokinetičke karakteristike analoga inzulina daju potpunu imitaciju efekata endogenog inzulina, uključujući bazalnu razinu inzulina i reakciju inzulina na unos hrane, postižući zadovoljavajuću glikemijsku kontrolu kod pacijenata sa šećernom bolešću tipa 1 i 2 i poboljšavajući prognozu za bolest. Analiza studija nedavno predata na pregled pokazuje visoku efikasnost i izglede za upotrebu brzog i produženog analoga inzulina u lečenju dijabetesa melitusa. Ključne riječi: dijabetes melitus, inzulinska terapija, analog inzulina.
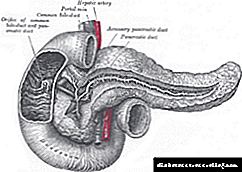
Od 1921. - vrijeme otkrića i prve upotrebe inzulina - struktura njegovih pripravaka pretrpjela je značajne promjene. Moderni inzulinski pripravci kratkog, srednjeg i dugog djelovanja, uvedeni u različite načine, uprkos visokom stepenu pročišćavanja i stabilnosti, ne mogu imitirati dnevni profil inzulina u krvi zdravih pojedinaca, naime njegove fiziološke vrhove nakon jela i bazalnu sekreciju.
Jedan od najnovijih napretka u optimizaciji inzulinske terapije bio je razvoj brzo djelujućih i baznih analoga inzulina. Nedavni napredak u rekombinantnoj tehnologiji DNA omogućio je takve promjene u molekuli humanog inzulina koje su poboljšale farmakokinetiku supkutanom primjenom ovih inzulina 1-8.
U posljednjih 20 godina sintetizirano je više od hiljadu analoga inzulina, ali je samo 20 testirano u kliničkim uvjetima. Do danas je iz njih proučeno 5 analoga inzulina ultra kratkog djelovanja - V28ʹu8V29Rgo (insulin lyspro), V9A8rV2701i, VUAer, V28Aer (dio inzulina), V3ʹu8V2901i (NOE 1964, gluin-zin insulina) i 2 - dugotrajna analoga
Sulin Glargin (NOE 901) i inzulin detemir (YoooBo1, NN304) 9, 10.
Klinička učinkovitost analoga inzulina određena je sljedećim kriterijima:
- vezivanje na inzulinske receptore u ciljanim tkivima,
- odnos metaboličke i mitogene aktivnosti,
- biohemijsku i fizičku stabilnost,
Klinička praksa je uključivala analoge ultra kratkog inzulina - inzulin lispro (humalog), inzulin aspart (novorapid), insulin glulisin (apidra). Prilikom stvaranja ovih analoga inzulina naučnici su slijedili sljedeće ciljeve:
- povećati brzinu apsorpcije i pojavu inzulina, stvarajući uslove za pogodnost primjene lijeka neposredno prije obroka i smanjujući rizik od postprandijalne hiperglikemije,
- smanjiti trajanje djelovanja inzulina i ubrzati eliminaciju lijeka iz seruma u krvi, čime se smanjuje mogućnost razvoja postabsorpcijske hipoglikemije kod pacijenata sa šećernom bolešću.
Promjena prirodnog slijeda aminokiselina u strukturi molekule gensko proizvedenog ljudskog inzulina kemijskom modifikacijom, zahvaljujući najnovijim dostignućima DNA rekombinantne tehnologije, pridonijela je povećanju disocijacije heksamera, čime je povećana brzina apsorpcije i početak djelovanja kratko djelujućih analoga inzulina 5, 11, 12.
Učinkovitost ultra-kratkog djelovanja inzulina inzulina određena je u mnogim studijama, oni su procijenjeni u svim dobnim skupinama s dijabetesom tipa 1 i 2, kao lijekova za potkožnu injekciju i kontinuiranu potkožnu infuziju inzulina - CSII (Kontinuirana potkožna infulzija inzulina). pomoću inzulinske pumpe. Pokazano je da ovi analozi imaju slična farmakodinamička i farmakokinetička svojstva, iako su primjetne razlike vidljive u analizi nekih kliničkih ispitivanja.
Nakon supkutane primjene, kratkodjelujući analozi inzulina apsorbiraju se plazmom brže nego genetski inženjerirani humani inzulini, imaju kraće trajanje djelovanja. Maksimalne koncentracije humaloga, novorapida i glulisina koji se daju supkutano mnogo su veće, a vrh koncentracije dostignut je mnogo ranije u usporedbi s ljudskim inzulinama, primjećeno je glatko vraćanje koncentracije lijeka na baznu razinu. Osim toga, brzina apsorpcije i hipoglikemijski učinak analoga neovisni su o mjestu njihove primjene. Lijekove se preporučuje davati tokom obroka ili odmah nakon njega 13-18.
Utvrđeno je da analozi inzulina ultra kratkog djelovanja smanjuju postprandijalni porast razine glukoze mnogo bolje nego humani inzulini, bez rizika od razvoja hipoglikemije postabsorpcije. Broj slučajeva nezadovoljavajućih pokazatelja postprandijalne glikemije prilikom upotrebe analoga smanjen je za 21-57% 12, 19-21.
Smanjenje postprandijalnog porasta glikemije zabilježeno je u kliničkim studijama korištenjem humalog, Novorapid i glulisin u inzulinskim pumpama. Ovi lijekovi pokazali su se efikasnim i sigurnim kada su korišteni u SSII 11, 12, 22. Na primjer, kada smo uspoređivali humalog, Novorapid i ljudski inzulin kod pacijenata liječenih analozima, bilo je manje nepoželjnih trenutaka (začepljenja pumpe itd.) Nego u skupini pacijenti koji primaju humani inzulin.
Primjena analoga inzulina kratkog djelovanja smanjuje učestalost hipoglikemijskih stanja, uključujući noćnu i tešku hipoglikemiju.
kemija, omogućava stabilniji nivo glikemije tokom dana i stabilniji tijek bolesti 4, 12. Ova prednost prikazana je u istraživanju u kojem je sudjelovalo više od 1000 pacijenata s dijabetesom tipa 1 i tipa 2, a koja je pokazala da je učestalost hipoglikemije tijekom liječenja insulinom lispro iznosila 12% rjeđe. Rezultati 8 velikih kliničkih ispitivanja pokazuju da se učestalost teške hipoglikemije kod pacijenata s dijabetesom tipa 1 smanjuje za oko 30% kada se koristi inzulin lispro. Kod asparticnog liječenja pacijenata s dijabetesom tipa 1 u pojačanom režimu, rizik od razvoja teške noćne hipoglikemije smanjen je za 72% u usporedbi s terapijom ljudskim inzulinom. Ovaj pokazatelj postignut je istovremeno održavanjem stroge kontrole glikemije.
Rezultati brojnih kliničkih ispitivanja pokazali su prednost sva tri ultrazvučna analoga u odnosu na glicirani hemoglobin (HL1e) u usporedbi s ljudskim genetski inženjernim inzulinama.
Podaci iz istraživačke skupine kliničkih ispitivanja o kontroli i komplikacijama dijabetesa (BSST) pokazuju da smanjenje nivoa HL1c s 8 na 7,2% smanjuje relativni rizik od mikrovaskularnih komplikacija za 25-53%, ovisno o vrsti komplikacije.
Prva i najuvjerljivija dvostruko slijepa randomizirana studija koja je uspoređivala lispro i ljudski inzulin sa SBP pokazala je da je upotreba analoga praćena značajno nižom glukozom u krvi nakon jela (1 sat nakon svakog obroka glukoza u krvi je bila niža od više od 1 mmol / L), niža razina HL1C (8,35 nasuprot 9,79%) s nižom učestalošću hipoglikemijskih stanja. Ovi su podaci potvrđeni naknadnim studijama. U studiji koja je koristila višestruki režim ubrizgavanja kod 66 bolesnika sa šećernom bolešću tipa 1, nivo HL1c nakon prebacivanja bolesnika iz ljudskog inzulina na redovni inzulin lispro i prilagođavanje baznog režima ubrizgavanja inzulina smanjen je sa 8,8 na 8%. Na kraju studije nivo HL1c u bolesnika koji su primali inzulin lispro bio je u prosjeku 0,34% niži nego u bolesnika koji su primali obični humani inzulin.
U bolesnika sa dijabetesom tipa 2 koji su primali preparate sulfoniluree s uvođenjem liz-pro inzulina (0,08-0,15 U / kg) uočeno je kvalitativno poboljšanje stanja metabolizma ugljikohidrata prije svakog obroka. Ova optimizacija liječenja pridonijela je poboljšanju glikemije nakon i nakon obroka. Nivo NL1 za 4 mjeseca smanjio se sa 9 na 7,1%.
Smanjenje HbA1c postignuto lizpro insulinom u poređenju s ljudskim inzulinom smanjuje rizik od kasnih komplikacija za oko 15-25%.
Dvije velike dugoročne studije zabilježile su poboljšanje glikiranog hemoglobina prilikom upotrebe inzulina aspart, uzimajući u obzir adaptaciju baznih injekcija inzulina u odnosu na humani inzulin za 0,12%, odnosno 0,16%. Postignute poboljšane vrijednosti HbA1c stabilno su se održavale više od tri godine u proširenom istraživanju ovog analoga provedenom na više od 750 pacijenata.
Ispitivanje učinkovitosti primjene ultra-kratko djelujućih analoga inzulina kod gestacijskog dijabetesa. Lyspro inzulin je najviše proučavan u ovoj oblasti dijabetologije. Analiza nekih studija sugerira da inzulin lispro doprinosi efikasnoj kontroli postprandijalne glikemije, što smanjuje potrebu za endogenom sekrecijom inzulina kod žena s gestacijskim dijabetesom. Činjenica da vam upotreba ovog analoga omogućava postizanje željene razine postprandijalne glikemije važna je u liječenju trudnica s dijabetesom, jer je visoka razina postprandijalne glikemije jedan od uzroka makrosomije ploda.
Istraživanje provedeno 60-ih godina. Dvadeseto stoljeće proučavajući sposobnost inzulina da prođe kroz hematoplacentalnu barijeru, svjedočilo je da molekuli inzulina ne prodiraju u krvotok fetusa. Naknadno je inzulin (1-5%) pronađen u maloj količini u pupčanoj arteriji i stigao do cirkulacijskog sistema fetusa. Nedavno istraživanje in vitro pokazalo je da lyspro inzulin ne prelazi krvno-placentnu barijeru sa standardnim dozama inzulina. Ova karakteristika lizpro inzulina je veoma važna, iako zahtijeva daljnju potvrdu jer postoji rizik od razvoja neonatalne hiperinzulinemije i hipoglikemije ako inzulin uđe u krvotok fetusa. U studijama na životinjama uočeno je da hipoglikemija može biti uzrok razvoja teratogenih promjena na plodu.
U bolesnika s kroničnim bolestima kvaliteta života je važan i neovisan kriterij za ocjenu učinkovitosti liječenja. Na kraju kliničkih ispitivanja, velika većina pacijenata preferirala je nastavak liječenja analozima inzulina kratkog djelovanja. Glavni razlog ove preferencije bilo je smanjenje vremena između ubrizgavanja i unosa hrane. Uz to, aplikacija
novi pripravci inzulina omogućavaju pacijentima da smanje broj intermedijarnih obroka i mogu da smanje rizik od hipoglikemijskih stanja.
Prema mitogenoj aktivnosti, insulini lypro, aspart i glulisin ne razlikuju se od jednostavnog ljudskog inzulina, što ukazuje na mogućnost njihove duge i sigurne primjene u kliničkoj praksi 11, 12.
Utvrđeno je da inzulinski glulisin ima jedinstveno svojstvo aktiviranja supstrata inzulinskog receptora-2 (SIR-2, ili IRS-2), koji ne sudjeluje samo u mehanizmu inzulinske signalizacije, tj. u modulaciji mehanizama prenošenja biološkog signala djelovanja, ali također igra odlučujuću ulogu u rastu i preživljavanju b-stanica gušterače. U kliničkim ispitivanjima očekuje se daljnja potvrda ove koristi glulisina 29, 30.
Analozi inzulina kratkog djelovanja koriste se i u gotovim mješavinama. Takozvani dvofazni pripravci inzulina proizvode se prethodno miješanjem brzo djelujućeg analoga inzulina s protaminiranim (dugo djelujućim) analogom inzulina. Komponenta bifaznog inzulina koja brzo djeluje dovodi do bržeg i predvidljivijeg početka djelovanja i bržeg uklanjanja u skladu s fiziološkim postprandijalnim vrhom, dok protaminirana komponenta dugog djelovanja daje glatki bazalni profil inzulina.
Prije toga, tradicionalne gotove smjese („slabe smjese“) pripravljene su miješanjem 30% humanog inzulina kratkog djelovanja i 70% inzulina dugog djelovanja. Uvedeni su prije doručka i prije večere. NPH inzulin (neutralni Hagedorn protamin) je uobičajeni oblik inzulina dugog djelovanja koji se koristi dugi niz godina, čija se tehnologija Hagedorn razvio miješanjem jednakih količina (izofanska smjesa) inzulina i protamina uz stvaranje suspenzije.
Trenutno su se pojavile gotove analogne smjese s visokim sadržajem brzo djelujuće komponente (High Mix), koje vam omogućuju pojedinačni odabir režima liječenja gotovim smjesama inzulina. Primjerice, smjese inzulina 50/50, 70/30 i 75/25 sadrže 50, 70 i 75% ultra kratkog analoga.
Prema Bolli G. et al. pravilno odabran režim liječenja gotovim analognim mješavinama s visokim sadržajem brzo djelujuće komponente može pružiti pacijentima dijabetes tipa 1 s glikemijskom kontrolom jednakom ili
ponekad čak i bolji od tradicionalnog režima sa bolnom primjenom inzulina kratkog djelovanja i injekcijama bazalnog inzulina NPH. Gotove smjese zasnovane na analogima inzulina velike brzine sposobnije su smanjiti razinu postprandijalne hiperglikemije nego smjese pripremljene na osnovi humanog inzulina 32-34. U bolesnika koji su primali gotove analogne smjese 50 i 70 (tri injekcije dnevno), razina glikemije bila je značajno bolja u usporedbi s skupinom bolesnika koji su primali gotovu smjesu humanog inzulina (dvije injekcije dnevno, 70% NPH inzulina). Primjena High Mix tri puta na dan dovela je do značajnog poboljšanja razine HbAlc u bolesnika s dijabetesom tipa 2. Treba pretpostaviti da primjena gotovih analognih mješavina otvara nove alternativne mogućnosti u inzulinskoj terapiji šećerne bolesti.
Jasno je da preparati inzulina dugog djelovanja sintetizirani do danas nisu u stanju u potpunosti oponašati učinke bazalnog inzulina. Produljeni oblici inzulina (NPH, Lente, Ultralente) imaju brojne nedostatke, među kojima je nemogućnost brzog vraćanja nisko-vršnog profila inzulina koji odgovara fiziološkom profilu. Maksimalna koncentracija u serumu u krvi dostiže se za 4-10 sati, nakon čega slijedi pad. Apsorpcija u određenoj mjeri ovisi o uvjetima na mjestu ubrizgavanja. Uz to, stopa apsorpcije smanjuje se neproporcionalno i povećava se s vremenom, 2, 7, 36. Ove farmakokinetičke i farmakodinamičke karakteristike povećavaju rizik od hipoglikemije, posebno noću.
Jedno od važnih pitanja s kojim se moderna farmaceutska industrija susreće bio je razvoj potpuno novih inzulina koji bi mogli dovoljno oponašati učinke bazalnog inzulina.
Rezultat 15 godina rada usmjerenog na poboljšanje bazalne podrške inzulina bilo je stvaranje dugotrajnih analoga inzulina - inzulina glargin i inzulina detemir.
Insulin glargin (lantus) je prvi ne-vrhunski analog dugog djelovanja inzulina, analog treće generacije, dobiven upotrebom DNK rekombinantne tehnologije upotrebom nepatogenih sojeva Esherichia coli. U strukturi molekule glargina glicin je zamijenio asparagin na 21. mjestu lanca A, a dva ugljena spojena su pričvršćena na ugljični ostatak lanca B. Takva modifikacija molekula humanog inzulina dovodi do promjene u izoelektričnoj tački molekule i
stvaranje stabilnog spoja, rastvorljivog na pH 4,0, koji formira amorfni mikroprecipitat u potkožnom masnom tkivu, postepeno oslobađajući male količine inzulina glargin. Stoga je profil djelovanja analognog u prosjeku 24 sata (pojedinačno varira od 16 do 30 sati) i besprijekoran je. Ovo vam omogućuje da koristite glargin kao bazalni inzulin 1 puta dnevno. Pokazano je da profil farmakodinamičke aktivnosti karakteriše usporeno delovanje analoga, kada se on daje supkutano, u usporedbi s NPH inzulinom, kao i relativno konstantna koncentracija hormona u krvnoj plazmi.
U klinički značajnim koncentracijama kinetika vezanja glargina na receptor za inzulin je slična kinetikama običnog ljudskog inzulina, a glikemija se smanjuje stimuliranjem perifernog unošenja glukoze i suzbijanjem jetrenog glukoze. Fiziološki i biohemijski procesi koji dovode do smanjenja glukoze izazvanih inzulinom glargin kod pacijenata s dijabetesom tipa 1 i kod zdravih dobrovoljaca slični su onima s unošenjem humanog inzulina 37, 39.
Apsorpcija analognog osigurava bazalnu razinu inzulina, koja ostaje konstantna najmanje 24 sata. Apsorpcija nakon supkutane primjene inzulina glargina označena s 123I bila je znatno sporija kod zdravih dobrovoljaca u usporedbi s NPH-inzulinom, uz smanjenje radioaktivnosti od 25%, bila je 8, 8 i 11,0 nasuprot 3,2 sati Značajno je da je kod zdravih dobrovoljaca apsorpcija lijeka koja sadrži standardnu količinu cinka - 30 µg / ml - bila neovisna o mjestu ubrizgavanja. Održavane koncentracije glargina postignute su 2-4 dana nakon prve injekcije od 37-39. Prema Heise T. i sur. Manjak kumulacije lijeka eliminira potrebu za smanjenjem doze glargina nakon početka liječenja. Insulin glargin se delimično razgrađuje u potkožnom tkivu u dva aktivna metabolita, a nepromijenjeni lijek i njegovi metaboliti prisutni su u plazmi.
Klinička učinkovitost inzulina glargin u usporedbi s ljudskim insulinom NPH u bolesnika s dijabetesom tipa 1 i 2 ocijenjena je u brojnim kliničkim ispitivanjima, uključujući 12 višecentričnih randomiziranih „otvorenih“ i 5 malih jednocentričnih ispitivanja. U svim studijama lijek se primjenjivao 1 put dnevno prije spavanja, a NPH-inzulin se u pravilu primjenjuje jednom (prije spavanja) ili dva puta (ujutro i prije spavanja), rijetko 4 puta dnevno. Insulini kratkog djelovanja davani su prema ranije utvrđenim režimima. Prikazuje se izraženije poboljšanje pokazatelja nivoa.
glikemije u liječenju inzulinom glargin u usporedbi s NPH inzulinom kod pacijenata s dijabetesom tipa 1. Slučajevi simptomatske hipoglikemije bili su češći kod primjene inzulina NPH, a udio slučajeva noćne hipoglikemije bio je veći kod terapije NPH-insulinom 37, 39.
Studija faze STA - „Upoređivanje efikasnosti i sigurnosti Lantusa kod dece sa dijabetesom tipa 1 jednom dnevno pre spavanja u poređenju sa NPH-insulinom jedanput ili dva puta dnevno tokom 24 nedelje lečenja“, sprovedena u 12 zemalja i u 30 centara u koje je uključeno 349 djece uzrasta od 5 do 16 godina, pokazao je statistički značajan pad glikemije na glavi kod djece koja su primala glargin u usporedbi s djecom koja su ubrizgana s ljudskim NPH-inzulinom. Prosječno smanjenje glukoze u krvi bilo je 1,2 mmol / L u odnosu na 0,7 mmol / L. S nižom razinom glukoze u krvi, naglo se smanjio broj epizoda noćne hipoglikemije, posebno kod djece mlađe od 11 godina.
Prosječne vrijednosti glikoziranog hemoglobina smanjile su se jednako s terapijom glarginom (s -0,35 na -0,8%) i s liječenjem inzulinom NPH (od -0,38 do -0,8%).
Kliničko ispitivanje koje su proveli nemački naučnici nije otkrilo vezu između doba dana za svakodnevno ubrizgavanje analoga (ujutro, ručak ili prije spavanja) i glikemije.
Trenutno nema nikakve sumnje da produljena upotreba inzulina s malim dozama pored oralne terapije može jednostavno i pouzdano održati ciljanu razinu nadoknade za dijabetes tipa 2.
U većini studija koje su uključivale pacijente sa dijabetesom tipa 2 tokom liječenja insulinom glarginom i NPH-insulinom u kombinaciji sa preparatima sulfonilureje, nivo glikemije značajno je poboljšan uz značajno smanjenje učestalosti hipoglikemije, posebno noću - u rasponu od 10,0-31,3 % prema 24,0-40,2%, respektivno. Pacijenti koji su uspjeli postići ciljnu glukozu u krvi na glasu također su imali znatno manju vjerojatnost da će imati slučajeve simptomatske hipoglikemije terapijom inzulinom glarginom nego sa NPH-inzulinom (33,0% prema 50,7%). Klinička ispitivanja pokazala su statistički značajno veće smanjenje razine HL1c (za 1,24%) u bolesnika s dijabetesom tipa 2 s inzulinom glargin u usporedbi s NPH-inzulinom (0,84%) 7, 11, 37.
U komparativnim studijama pacijenata sa dijabetesom tipa 2, povećanje tjelesne težine glarginom nije bilo više nego sa
s NPH-inzulinom, štoviše, u jednom ispitivanju pokazano je manje povećanje tjelesne težine tokom terapije analogom. Autori se slažu da nema klinički značajnog povećanja tjelesne težine kod pacijenata s dijabetesom tipa 2 koji su primali inzulin glargin. Podaci prikupljeni tijekom razdoblja do 36 mjeseci kod pacijenata s dijabetesom tipa 1 dok su koristili glargin pokazali su prosječno minimalno povećanje tjelesne težine (za 0,75 kg) 41, 42.
Prema riječima vodećih dijabetologa, farmakokinetičke i farmakodinamičke prednosti inzulina glargin u usporedbi s ljudskim inzulinama s produljenim djelovanjem također olakšavaju prijelaz bolesnika sa šećernom bolešću tipa 2 na kombiniranu terapiju (inzulin plus oralni hipoglikemijski lijekovi), čija je najranija primjena, prema modernim idejama, najperspektivnija. način za poboljšanje kontrole glikemije, smanjenje učestalosti i sprečavanje razvoja vaskularnih komplikacija. Autori vjeruju da je ovaj analog inzulina obećavajuće sredstvo u liječenju bolesnika sa šećernom bolešću tipa 2, 7, 41.
Postoje izvještaji o visokoj učinkovitosti kombinirane uporabe analoga inzulina produljenog i kratkog djelovanja, uvedenih u različite režime za liječenje šećerne bolesti tipa 1, uzimajući u obzir rezultate nekih kliničkih i metaboličkih parametara. Prilično su zanimljivi zaključci izvučeni iz rezultata nekih kliničkih ispitivanja. Dakle, u studiji provedenoj na 57 bolesnika sa šećernom bolešću tipa 1 u trajanju od 6 mjeseci, efikasnost upotrebe glargina u kombinaciji s lispro inzulinom, koja se daje po intenziviranoj shemi, uspoređena je sa terapijom lizpro inzulinom koja se daje kontinuiranom potkožnom injekcijom. I u skupini bolesnika koji su primali navedene analoge inzulina prema optimalnom režimu, kao i u skupini bolesnika kojima su ubrizgani Lyspro inzulin pomoću SBI metode, broj hipoglikemijskih stanja smanjio se jednako, glikovani hemoglobin i glikemija u različito doba dana poboljšavali se.
Randomizirana crossover studija na 26 adolescenata sa dijabetesom tipa 1 pokazala je veću djelotvornost 16-tjednog liječenja glarginom u kombinaciji s pre-prandialnom primjenom humaloga u usporedbi s kombinacijom NPH-inzulina i ljudskog redovitog inzulina. Kombinacija glargina sa lizpro inzulinom smanjila je učestalost asimptomatske noćne hipoglikemije u odnosu na kombinaciju insulina / redovitog inzulina NPH za 43%. Uz to, na pozadini upotrebe inzulina glargin najviše
Manje izraženo poboljšanje glukoze u krvi na glasu.
Druga klinička studija, provedena tokom 32 tjedna sa 48 bolesnika sa šećernom bolešću tipa 1, u cilju proučavanja kvalitete života pacijenata koji koriste kombinaciju analoga inzulina glargin i lispro u usporedbi s ljudskim NPH-om i redovnom terapijom inzulinom, pokazala je da su pacijenti zadovoljni liječenjem bio je značajno veći kod onih koji su primali analoge inzulina nego kod pacijenata kojima su davani humani inzulin. Mnogi autori vjeruju da bazalni inzulinski glargin inzulina u kombinaciji sa ultra-kratko djelujućim pre-randijskim analogima može pružiti bolju kontrolu glikemije uz značajno smanjenje učestalosti hipoglikemije u usporedbi s režimima liječenja ljudskim inzulinom.
U randomiziranim kliničkim ispitivanjima, učestalost nuspojava pri primjeni inzulina glargin bila je slična onoj u liječenju inzulinom NPH. Reakcije na mjestu ubrizgavanja, obično beznačajne, bile su glavni neželjeni efekti tokom terapije glarginom, zabilježeni su u 3-4% bolesnika.
Trenutno dostupni podaci pokazuju da inzulin glargin nije imunogeniji od NPH-inzulina, a nema izvještaja o klinički značajnom povećanju razine antitijela na Escherichia coli. Pacijenti s krajnjim stadijem dijabetičke nefropatije liječeni inzulinom glargin nisu pokazali specifičnu toleranciju na lijek. Studije na životinjama nisu pokazale štetan utjecaj na razvoj embrija i ploda i nisu ukazale na kancerogenost lijeka. Mitogena aktivnost glargina slična je onome ljudskog insulina.
Doziranje inzulina glargin određuje se za svakog pacijenta i prilagođava se u skladu s nivoom glikemije. U kliničkim ispitivanjima za pacijente koji nisu primali inzulin prije ispitivanja, liječenje je započeto s jednom pojedinačnom dozom od 10 IU i nastavljeno s jednom pojedinačnom injekcijom u rasponu od 2 do 100 IU. Pacijentima koji su primali inzulin NPH i Ultralente jednom dnevno prije pregleda dobili su glargin u dozi ekvivalentnoj ljudskom insulinu. Međutim, u slučajevima kada je bazalni humani inzulin ranije davan pacijentima dva puta dnevno, doza analoga je smanjena za oko 20%, a zatim je broj jedinica lijeka bio prilagođen u skladu s razinom glukoze u krvi.
Rezultati brojnih istraživanja ukazuju na veliko zadovoljstvo pacijenata s dijabetesom tipa 1 i 2 s liječenjem glarginom.
Još jedan analog inzulina dugog djelovanja je inzulin detemir (NN304). Molekuli nedostaje aminokiselina treonin na položaju B30, umjesto toga, lizin aminokiseline na položaju B29 je povezan acetilacijom na ostatak masne kiseline koji sadrži 14 atoma ugljika. Nakon potkožne primjene u prisustvu cinka i fenola, de-temir formira heksamere, bočni lanac ostataka masnih kiselina pojačava agregaciju heksamera, što usporava disocijaciju heksamera i apsorpciju inzulina. U monomernom stanju 14-C, lanac masnih kiselina na položaju B29 veže se za albumin u potkožnoj masti. Produljenje djelovanja analoga nastaje zbog združivanja heksamera sa albuminom. Cirkulirajući detemir je više od 98% vezan za albumin i samo njegova slobodna (nevezana) frakcija je u mogućnosti da djeluje sa inzulinskim receptorom. Detemir u prisustvu cinka je topiv pri neutralnom pH, pa potkožno ležište analoga ostaje tečno, za razliku od inzulina NPH i glargina koji imaju kristalno depo.
Analog produžuje svoje djelovanje i zbog sporije apsorpcije u krvotok i sporijeg prodiranja inzulina vezanog za albumin u ciljne ćelije 13, 47. Uprkos visokom afinitetu analoga prema albuminu, detemir nije pokazao relevantne interakcije s drugim srodnim sa albuminskim lekovima. Pokusi in vitro pokazali su da je mitogenost detemira niža od one endogenog inzulina.
U usporedbi s NPH-inzulinom, detemir se apsorbira s mjesta ubrizgavanja sporije i s manje izraženim vrhom. Primijećena je značajno niža intra-individualna varijabilnost svih farmakokinetičkih parametara u usporedbi s inzulinom NPH 50, 51 i inzulinom glarginom. Rizik od hipoglikemijskih stanja kada se koristi detemir u usporedbi s NPH-inzulinom značajno je niži na istoj razini glikemije. Bila je tendencija smanjenja broja slučajeva glikemije tokom dana i smanjenje udjela slučajeva po pacijentu. Kod upotrebe Detemira, glađa regulacija razine glukoze, stabilnija razina glukoze na glasu i noćni glikemijski profil bili su konstantniji u odnosu na profil NPH-inzulina 11, 13.
U fazi III kliničkih ispitivanja primijećeno je malo, ali klinički značajno poboljšanje razine HbA1c, a farmakokinetičke prednosti inzulina osiguravaju daljnje poboljšanje kontrole glikemije i, shodno tome, HbA1c.
Na osnovu materijala koji su predstavljeni u pregledu, preporučuje se da se metode moderne terapije inzulinom uz pomoć analoga inzulina uvedu u praksu porodičnog lekara. Klinički
Prednosti upotrebe analoga inzulina kod dijabetesa tipa 1 i 2 prate poboljšanje kvalitete života pacijenata i smanjenje rizika od razvoja komplikacija bolesti.
1. Dedov I.I., Kuraeva V.A., Peterkova V.A., Shcherbacheva L.N. Dijabetes kod djece i adolescenata. - M.,
2. Peterkova V.A., Kuraeva T.L., Andrianova E.A., Shcherbacheva L.N., Maksimova V.P., Titovich E.V., Prokofiev S.A. Istraživanje učinkovitosti i sigurnosti primjene prvog bezvičnog analoga ljudskog inzulina dugog djelovanja Lantus (glargin) u djece i adolescenata / / Dijabetes melitus.- 2004. - br. 3. - str. 48-51.
3. Peterkova V.A., Kuraeva T.L., Titovich E.V. Suvremena inzulinska terapija šećerne bolesti tipa 1 kod djece i adolescenata // Gostujući ljekar - 2003. - br. 10. - C. 16-25.
4. Kasatkina EP Aktualni trendovi u terapiji inzulinom šećerne bolesti tipa 1 // Farmateka.—
2003.— br. 16.— C. 11-16.
5. Smirnova O. M., Nikonova T. V. Liječenje šećerne bolesti tipa 1 // Vodič za liječnike, ur. Dedova I.I. - 2003.— C. 55-65.
6. Koledova E. Savremeni problemi terapije inzulinom // Dijabetes melitus. - 1999. - № 4. - C. 35-40.
7. Poltorak V.V., Karachencev Yu.I., Gorhunskaya M.Yu. Gululinski inzulin (Lantus) je prvi bazalni inzulin bez dugog djelovanja: farmakokinetika, farmakodinamika i potencijal za kliničku upotrebu. // Ukrajinska medicinska hronika. - 2003. - br. 3 (34). - C. 43-57.
8. Koivisto V.A. Analozi inzulina // Dijabetes melitus. - 1999. - br. 4.— S. 29-34.
9. Brange J. Nova era analoga biotehnološkog inzulina // Diabetologia.— 1997.— No. 40. - Suppl. 2.— P. S48-S53.
10. Heise T, Heinemann L. Brzi i dugo djelujući analozi kao pristup poboljšanju terapije inzulinom: procjena lijekova zasnovana na dokazima // Trenutni farmaceutski dizajn. - 2001. - br. 7. - str. 1303-1325.
11. Lindholm A. Novi inzulini u liječenju šećerne bolesti // Best Practice & Research Clinical Gastroenterology.— 2002.— Vol. 16.— No. 3. - P. 475-492.
12. Oiknine Ralph, Bernbaum Marla, Mooradian Arshag D. Kritička ocjena uloge amplitude inzulina u liječenju dijabetesa // Lijekovi. - 2005. - Vol. 65.— No. 3.— P. 325-340.
13. Brange J., Volund A. Analozi inzulina s poboljšanim farmakokinetičkim profilima // Asv. Dostava lijekova Rev. - 1999. - No. 35. - P. 307-335.
14. Ter Braak E.W., Woodworth J.R., Bianchi R, et al. Uticaj mesta infekcije na farmakokinetiku i glucodamiku insulina lispro i redovitog inzulina // Dijabetes Care.– 1996. - No. 19.—P. 1437-1440.
15. Lindholm A., Jacobsen L.V. Klinička farmakokinetika i farmakodinamika inzulina aspart // Klinička farmakokinetika.- 2001. - br. 40. - str. 641-659.
16. Mortensen H. B., Lindholm A., Olsen B. S., Hylleberg B. Brza pojava i početak djelovanja inzulina aspart kod pedijatrijskih subjekata sa dijabetesom tipa 1 // Europski časopis za pedijatriju 2000. - Vol. 159.— P. 483-488.
17. Becker R, Frick A., Wessels D i dr. Farmakodinamika i farmakokinetika novog, brzo djelujućeg analoga inzulina, insulina glulisin // Dijabetes.— 2003.— No. 52. - Suppl. 1.— P. S471.
18. Werner U., Gerlach M., Hoffman M. i dr. Insulin glulisine je nov, parenteralni, humani analog insulina s profilom brzog djelovanja: crossover, studija euglikemijske stezanja kod normoglikemijskih pasa // Dijabetes. - 2003. - No. 52. - Suppl. 1.— P. S590.
19. Home P. D., Lindholm A., Riis A. i dr. Insulin aspart vs. humani inzulin u upravljanju dugoročnom kontrolom glukoze u krvi kod šećerne bolesti tipa 1: randomizirano kontrolirano ispitivanje // Dijabetesna medicina. - 2000. - br. 17. - str. 762-770.
20. Lindholm A., McEwan J., Riis A.P. Poboljšana kontrola glikemije sa inzulinom aspart. Nasumično dvostruko slijepo unakrsno ispitivanje dijabetesa tipa 1 // Diabetes Care.- 1999. - No. 22.— P. 801-805.
21. Tamas G., Marre M., Astorga R. i dr. Glikemijska kontrola kod dijabetičara tipa 1 koji koriste optimizirani inzulin aspart ili ljudski inzulin u randomiziranom multinacionalnom istraživanju // Istraživanje dijabetesa i klinička praksa. - 2001. - br. 54. - str. 105-114.
22. Zinman B., Tildesley H., Chiasson J. L. i dr. Insulin lispro u CSII: rezultati dvostruko slijepe crossover studije // Dijabetes. - 1997. - Vol. 446.— P. 440-443.
23. Bode B.W., Weinstein R., Bell D. i dr. Učinkovitost i sigurnost inzulina u usporedbi s puferiranim redovitim inzulinom i inzulinom lispro za kontinuiranu potkožnu infuziju inzulina // Dijabetes - 2001. - br. 50. - Suppl. 2.— P. S106.
24. Colagiuri S., Heller S., Vaaler S. i dr. Insulin aspart smanjuje učestalost noćne hipoglikemije kod pacijenata sa dijabetesom tipa 1 // Diabetologia.— 2001.— No. 44. - Suppl. 1.— P. A210.
25. DCCT Research Group. Nepostojanje glikemijskog praga za razvoj dugoročnih komplikacija: perspektiva suđenja za kontrolu i komplikacije dijabetesa // Dijabetes. - 1996. - br. 45. - str. 1289-1298.
26. Hermans M.P., Nobels F.R., De Leeuw I. Insulin lispro (HumalogT), novi brzo djelujući analog inzulina za liječenje dijabetes melitusa: pregled farmakoloških kliničkih podataka // Acta Clinica Belgica.- 1999. - Vol. 54.- P. 233-240.
27. Amiel S., Home P. D., Jacobsen J. L., Lindholm A. Insulin aspart siguran za dugotrajno liječenje // Diabetologia.— 2001.— No. 4. Suppl. 1.— P. A209.
28. Bošković R, Feig D, Derewlany L i dr. Prijenos inzulina lispro preko ljudske placente // Dijabetes skrb.— 2003.— Vol. 26. - P.1390-1394.
29. Rakatzi I., Ramrath S., Ledwig D, et al. Novi analog inzulina s jedinstvenim svojstvima, LysB3, GluB29 insulin inducira istaknutu aktivaciju supstrata 2 receptora za inzulin, ali marginalnu fosforilaciju supstrata receptora inzulina1 // Dijabetes.— 2003. –Vol. 52.- P. 2227-2238.
30. Rakatzi I., Seipke G, Eckel J. LysB3, GluB29 inzulin: novi analog inzulina s pojačanim zaštitnim djelovanjem beta-ćelija // Biochem Biophys Res Commun.— 2003.— Vol. 310.- P. 852-859.
31. Bolli G, Roach P. Intenzivna terapija s HumalogT mješavinama vs odvojeno ubrizganim insulinom lispro i NPH // Diabetologia.— 2002.— Vol. 45. - Suppl. 2.— P. A239.
32. Malone J.K., Yang H, Woodworth J.R., et al. Humalog Mix 25 nudi bolju kontrolu glikemije tokom obroka u bolesnika sa dijabetesom tipa 1 ili 2 // Dijabetes i metabolizam. - 2000.— Vol. 26.- P. 481-487.
33. Roach P., Strack T, Arora V., Zhao Z. Poboljšana kontrola glikemije upotrebom samopripremljenih mješavina inzulina lispro i suspenzije protamin inzulina lispro kod pacijenata s dijabetesom tipa 1 i 2 // Međunarodni časopis za kliničku praksu . - 2001. - Vol. 55.- P. 177-182.
34. Jacobsen L.V., Sogaard B., Riis A. Farmakokinetika i farmakodinamika pomiješanog pripravka topljivog i protamin-intardiranog inzulina aspart // Europski časopis za kliničku farmakologiju.– 2000.— Vol. 56.- P. 399-403.
35. Thivolet C., Clements M., Lightelm R. J. i dr. High-Mix pukovina dvofaznog inzulina aspart poboljšava kontrolu glikemije u bolesnika s dijabetesom // Diabetologia.— 2002.— Vol. 45. - Suppl. 2.— P. A254
36. Početna P. Insulin glargin: prvi klinički koristan inzulin s produljenim djelovanjem u pola stoljeća? // Mišljenje stručnjaka o istražnim drogama. - 1999. - br. 8. - str. 307-314.
37. Dunn C., Plosker G, Keating G, McKeage K, Scott H. Insulin Glargine. Ažurirani pregled njegova ispitivanja u liječenju dijabetes melitusa // Lijekovi. - 2003.— Vol. 63.— No. 16.— P. 1743-1778.
38. Dreyer M., Pein M., Schmidt B., Helftmann B., Schlunzen M., Rosskemp R. Poređenje farmakokinetike / dinamike GLY (A21) -ARG (B31, B32) -humanog inzulina (HOE71GT ) s NPH-inzulinom nakon supkutane injekcije primjenom euglycemic clamp tehnike // Diabetologia.— 1994. - Vol. 37. - Suppl. - P. A78.
39. Mc Keage K., Goa K.L. Insulin glargin: pregled njegove terapijske upotrebe kao dugotrajno djelovanje za liječenje dijabetesa tipa 1 na 2 // Lijekovi. —2001.— Vol. 61.- P. 1599-1624.
40. Heise T., Bott S., Rave K., Dressler A., Rosskamp R., Heinemann L. Nema dokaza za nagomilavanje insulina glargin (LANTUS): studija višestruke injekcije kod pacijenata sa dijabetesom tipa 1 / / Dijabetes. Med. - 2002. - br. 19. - str. 490-495.
41. Rosentstock J., Schwartz S. L., Clark C. i sur. Bazalna terapija inzulinom kod dijabetesa tipa 2: poređenje inzulina glargin (H0E901) i NPH inzulina u trajanju od 28 tjedana // Dijabetes skrb. - 2001. - br. 4. —Vol. 24. - P. 631-636.
42. Rosenstock J., Park G., Zimmerman J. i dr. Bazalni inzulin glargin (H0E901) nasuprot NPH inzulinu kod pacijenata sa dijabetesom tipa 1 u višestrukim dnevnim režimima inzulina // Dijabetes skrb. - 2000. - br. 23. - str. 1137-1142.
43. Bolli G.B., Capani F., Kerr D., Tomas R., Torlone E., Selam J.L., Sola-Gazagnes A., Vitacolonna E. Comparison of a multiple daily injection regimen with once-daily insulin glargine basal infusion: a randomized open, parallel study // Diabetologia.— 2004.— Vol. 837.— Suppl. 1.— P. A301.
44. Wittaus E., Johnson P., Bradly C. Quality of life is improved with insulin glargine plus lispro compared with NPH insulin plus regular human insulin in patients with Type 1 diabetes // Diabetologia.— 2004.— Vol. 849.— Suppl. 1.— P. А306.
45. Pscherer S., Schreyer-Zell G, Gottsmann M. Experience with insulin glargine in patients with end-stage renal disease abstract N 216-OR // Diabetes.— 2002.— Jun.— Vol. 51.— Suppl 1.— P. A53.
46. Stammeberger I., Bube A., Durchfeld-Meyer B., et al. Evaluation of the carcinogenic potential of insulin glargine (LANTUS) in rats and mice // Int. J. Toxicol.— 2002.— № 3.— Vol. 21.— P. 171-179.
47. Hamilton-Wessler M., Ader M., Dea M., et al. Mechanism of protacted metabolic effects of fatty acid acylated insulin, NN304 in dogs: retention of NN304 by albumin // Diabetologia.— 1999.— Vol. 42.— P. 1254-1263.
48. Kurtzhals P., Havelund S, Jonassen I., Markussen J. Effect of fatty acids and selected drugs on the albumin binding of long-acting, acylated insulin analogue // Journal of Pharmaceutical Sciences.— 1997.— Vol. 86.— P. 1365-1368.
49. Heinemann L., Sinha K., Weyer C., et al. Time-action profile of the soluble, fatty acid acylated, long-acting insulin analogue NN304 // Diabetic Medicine.— 1999.— № 16.— P. 322-338.
50. Strange P., McGill J., Mazzeo M. Reduced pharmacokinetic variability of a novel, long-acting insulin analogue NN304 // Diabetic Medicine.— 1999.— № 16.— P. 322-338.
51. Heise T., Draeger E., et al. Lower within-subject variability of insulin detemir in comparison to NPH insulin and insulin glargine in subjects with type 1 diabetes // Diabetes.— 2003.— Vol. 52.— Suppl. 1.— P. A121.
Адрес для контакта: 192257, Россия, Санкт-Петербург, ул. Вавиловых, 14, больница Св. преподобномученницы Елизаветы.