Glavne metode operacije pankreasa
S pankreatitisom, akutnom ozljedom gušterače i brojnim drugim opasnim stanjima povezanim sa ovim tijelom provodi se hirurška operacija. Prognoza takvog tretmana određuje se stadijom bolesti i opštim stanjem organizma. Operacija pankreasa smatra se jednom od najtežih. Razlog je taj što nije poznato kako će se ovaj organ ponašati tijekom ove ili one hirurške intervencije. Operacija gušterače karakterizira najveći broj smrtnih slučajeva, stoga se tijekom rehabilitacijskog razdoblja mora poštovati brojna posebna pravila.
Indikacije za operaciju pankreasa
Hirurška intervencija na gušterači (gušterača) provodi se strogo prema vitalnim indikacijama, kada nijedna druga metoda liječenja ne može pomoći ublažiti pacijentovo stanje ili spasiti ga od smrti. Takvi slučajevi uključuju sljedeće patologije i bolesti:
- pogoršanje hroničnog pankreatitisa, praćeno jakim bolovima,
- ozljede pankreasa sa krvarenjem,
- apscesi
- maligne novotvorine,
- nekrotični pankreatitis sa suppuracijom,
- pseudociste i ciste, praćeni smanjenim odljevom i bolom,
- akutna upala gušterače sa peritonitisom i nekroza pankreasa.
Poteškoće gušterače
Funkcija gušterače je proizvodnja posebnih enzima koji su potrebni za probavu, te hormona inzulina i glukagona koji reguliraju metabolizam ugljikohidrata. Žlijezda ima složenu strukturu: formirana je žljezdanim i vezivnim tkivom, ima gustu mrežu žila i kanala. Gušterača se odnosi na parenhimske organe, tj. Sastoji se od strome koja tvori okvir i parenhima (glavne tvari).
Žlezda se nalazi u gornjoj trbušnoj šupljini - duboko iza peritoneuma, iza stomaka. Razlikuju se tri dela ove žlijezde: rep, tijelo i glava. Kompleksna nije samo struktura i funkcionalnost, već i mjesto gušterače. Duodenum se savija oko glave, a zadnja površina organa usko je povezana s aortom, nadbubrežnom žlijezdom i desnim bubregom. Ljekari paze na pacijente s pankreasnim bolestima iz slijedećih razloga:
- tijek patologija povezanih s ovim organom teško je predvidjeti zbog činjenice da se on malo razumije u odnosu na patogenezu i etiologiju,
- nezgodan položaj i složena struktura žlijezde vodi do poteškoća u hirurškom liječenju,
- s bilo kojom intervencijom u gušterači, mogu se razviti komplikacije, uključujući krvarenje i suppuration.

Kako se izvodi operacija pankreasa?
Uz potrebnu hitnu pomoć pacijentu, planira se kirurška intervencija na gušterači. Tijekom operacije, osoba je pod općom anestezijom i mišićnim relaksantima. Operacija uključuje sljedeće korake:
- otvaranje pankreasa
- Izuzimanje krvi od vreća za punjenje
- zalijevanje površinskih suza,
- otvaranje i mazanje hematoma,
- kada puknu organi, na njega se postavljaju šavovi, a istovremeno se svodi kanal pankreasa,
- kada se glavni poremećaji koncentrišu u repu žlezde, uklanja se zajedno s delom slezine,
- u slučaju oštećenja glave organa, izvodi se i njegova resekcija, ali uz zarobljavanje dijela dvanaesnika,
- drenaža vrećice za punjenje radi naknadnog uklanjanja sadržaja rane.
Hirurgija za akutni pankreatitis
U slučaju akutnog pankreatitisa, ljekari ne daju jasne indikacije za hiruršku intervenciju. Potreban je za razvoj opasnih komplikacija bolesti, koje će dovesti do smrti pacijenta. Takve indikacije uključuju sljedeće uvjete:
- apscesi pankreasa,
- gnojni peritonitis,
- nedostatak efikasnosti od konzervativne terapije dva dana,
- gnojno spajanje tkiva žlezde - inficirana nekroza pankreasa.
Poslednja komplikacija se javlja u 70% slučajeva pankreatitisa i najopasnija je, jer bez radikalnog lečenja smrtnost je 100%. Sledeće vrste operacija pomažu u sprečavanju smrti:
- Otvorena laparotomija. Ovim postupkom secira prednji trbušni zid. U otprilike 40% slučajeva pacijentu je potrebna ponovljena laparotomija kako bi se uklonila područja nekroze koja su nastala tokom relapsa. Iz tog razloga trbušna šupljina često nije sišana, već je ostavljena otvorena.
- Nekrektomija Ova operacija pankreasa za pankreatitis jeste uklanjanje nekroze - mrtvog tkiva. Nekrektomija se kombinira s intenzivnim postoperativnim ispiranjem: nakon uklanjanja mrtvog tkiva silikonske drenažne cijevi ostaju u kirurškom polju. One su neophodne za ispiranje tjelesne šupljine otopinama antibiotika i antiseptika. Istovremeno se vrši aspiracija - usisavanje formiranog gnoja.
- Kolecistektomija Izvodi se kada je pankreatitis provociran žučnom kamenom bolešću. Kako bi otklonili problem, žučni mjehur se uklanja.
Sa pseudocistima
Izraz "pseudocista" je šupljina ispunjena pankreasnim sokom i nema formiranu membranu. Takve se formacije pojavljuju na kraju akutnog upalnog procesa. Promjer pseudociste može doseći 5 cm. Formacije predstavljaju sljedeću opasnost:
- može gnojiti i dovesti do apscesa,
- iscijediti kanale i okolna tkiva,
- dovode do hroničnog bola
- može probiti u trbušnu šupljinu,
- zbog agresivnih probavnih enzima u svom sastavu izazivaju vaskularnu eroziju i krvarenje.
Ako su pseudociste popraćene jakim bolovima, zbijaju kanale i velike su, tada ih je potrebno ukloniti. Resekcija formacije se vrši sljedećim metodama:
- Unutrašnja odvodnja. Sastoji se u obavljanju pankreatogastroanastomoze kada je cista spojena sa želucem preko svog stražnjeg zida. Tako se sadržaj neoplazme kroz umjetno formiranu fistulu izbacuje u želučanu šupljinu. Ako se cista nalazi u blizini želuca, tada se anastomoza (veza pojedinih elemenata) provodi s tankim crijevima - operacijom cistejunostomije.
- Ekscizija ciste. Sastoji se u otvaranju ciste, njenom tretmanu antisepticima i naknadnom šivanju.
- Perkutana vanjska drenaža ciste. Pomoću nekoliko rupa u trbušnom zidu, cijevi su povezane u formacije kroz koje njihov sadržaj izlazi.
Resekcija pankreasa
U nekim je slučajevima potrebno uklanjanje gušterače, ali ne u potpunosti, nego samo dijelovi, jer bez ovog organa osoba ne može živjeti. Ovaj tretman naziva se resekcija. Indikacije za takvu hiruršku intervenciju su sljedeće patologije:
- Rak gušterače
- povrede žlezde
- hronični pankreatitis.
Tijekom resekcije, hirurg uzima u obzir značajke opskrbe gušterače krvlju. Imajući to u vidu, možete ukloniti samo određene dijelove ovog tijela:
- glave s dijelom dvanaesnika - Whippleova operacija,
- trup i rep, tj. distalni presjek - distalna resekcija.
Pancreatoduodenal
Ovu vrstu operacije naziva se i Whippleova hirurgija. Tijekom nje, glava gušterače se uklanja zajedno sa elementom ovojnice dvanaestopalačnog crijeva, dijelom želuca, žučnog mjehura i susjednim limfnim čvorovima. Indikacije za takvu hiruršku intervenciju:
- tumori smješteni u glavi gušterače,
- Karcinom papile Vater
- hronični pankreatitis.
Operacija se odvija u dvije faze: ekscizija fragmenta gušterače i susjednih organa, rekonstrukcija kanala žučnog mjehura kako bi se stvorio normalan odljev žuči, a također i obnova kanala probavnog sustava. Potonji se, kao da je ponovno sastavio stvaranjem nekoliko anastomoza:
- zajednički s crijevima žučnih kanala,
- izlaz želuca pomoću jejunuma,
- pankreasni stubni kanal sa crevnom petljom.
Whippleova operacija je laparoskopija gušterače, u koju kirurg kroz kratke rezove ubacuje laparoskop i ispituje operirano područje. Postupak se izvodi pod općom anestezijom. Nakon takvih operacija većina pacijenata ima malapsorpciju hranljivih sastojaka. To je posledica ekscizije tijela koje proizvodi probavne enzime.
Distalno
U slučaju oštećenja kaudalnog dijela ili tijela gušterače, vrši se distalna pankreotomija. Vrijedno je napomenuti da se takva operacija izvodi s benignim tumorima, jer maligni koji se nalaze u takvim dijelovima žlijezde nisu uvijek operirani. Dio gušterače se uklanja zajedno sa slezinom, ako je zahvaćen i neoplazmom. Nakon operacije pacijenti mogu razviti dijabetes melitus zbog uklanjanja dijela otočnog tkiva žlijezde. Iz tog razloga je upotreba distalne resekcije ograničena. Provodi se prema slijedećim pokazateljima:
- pseudociste tijela i repa žlijezde,
- teški pankreatitis s začepljenjem glavnog kanala na nivou isthmusa gušterače,
- fistule nakon traumatičnog kanala u isthmusu.
Transplantacija gušterače
Ovo je operacija pankreasa za dijabetes koja je prvi put izvedena 1967. godine. Primatelj je uspio postići normoglikemiju i neovisnost od inzulina, ali žena je umrla nakon 2 mjeseca zbog odbacivanja organa. Kroz istoriju najduži životni vijek nakon transplantacije operacije gušterače bio je 3,5 godine. Iz tog razloga, takva operacija se ne radi ni kada je dijagnosticiran zloćudni tumor žlijezde, iako je u posljednje vrijeme medicina mnogo napredovala na ovom području.
Zahvaljujući upotrebi ciklosporina sa steroidima nakon operacije, bilo je moguće povećati preživljavanje pacijenata. Općenito, transplantacija gušterače kod pacijenata sa šećernom bolešću u fazi terminalnog zatajenja bubrega ostaje stvar ličnog izbora. Poteškoće u operaciji su povezane sa sljedećim faktorima:
- gušterača nije upareni organ, pa može uzeti samo mrtvu osobu,
- organ izdržava protok krvi izdrži samo pola sata, a kad se smrzne, ne čuva se više od 5 sati,
- žlijezda je preosjetljiva - lako ju je oštetiti čak i dodirom prsta,
- prilikom presađivanja potrebno je zašiti veliki broj posuda,
- Gušterača ima visoku antigenost, pa će ako nedostaje terapija nakon transplantacije, donorski organ biti odbijen za nekoliko dana.
Komplikacije nakon operacije pankreasa
Budući da je operacija na pankreasu teška, može izazvati ozbiljne komplikacije. Najčešći je postoperativni pankreatitis. Indiciran je povećanjem tjelesne temperature, epigastričnom boli, leukocitozom, visokim nivoom amilaze u urinu i krvi. Takva komplikacija češće se primjećuje s edemom gušterače i kasnijim razvojem akutne opstrukcije glavnog kanala organa. Među ostalim opasnim posljedicama operacije pankreasa jesu sljedeće:
- peritonitis i krvarenje,
- zastoj cirkulacije
- pogoršanje šećerne bolesti
- nekroza pankreasa,
- zatajenje bubrega,
- neuspjeh anastomoza,
- apscesi, sepsa,
- sindromom malapsorpcije - kršenje probave hrane i apsorpcija hranljivih sastojaka.
Postoperativni tretman
U prvim mesecima nakon operacije tijelo se prilagođava novim uvjetima. Zbog toga osoba gubi na težini, osjeća nelagodu i težinu u trbuhu nakon jela, labave stolice i nelagode. Pravilnom rehabilitacijom ovi simptomi postepeno nestaju. Bez gušterače, uz adekvatnu nadomjesnu terapiju, čovjek može živjeti mnogo godina. Da bi se to učinilo, nakon operacije u pankreasu, pacijent mora učiniti sljedeće:
- strogo slijediti dijetu do kraja života,
- potpuno eliminirati alkohol
- kontrolirajte nivo šećera, jer se u polovici slučajeva nakon operacije pankreasa razvija dijabetes melitus,
- uzimati enzimske pripravke koje je propisao vaš ljekar za poboljšanje probave,
- pridržavati se režima terapije insulinom koji je propisao endokrinolog - ako se nakon operacije otkrije dijabetes.

Prehrana nakon operacije pankreasa
Jedna od glavnih komponenti rehabilitacije nakon operacije pankreasa je medicinska ishrana. Pravila prehrane razlikuju se ovisno o vremenu koje je proteklo nakon operacije:
- Prva 2 dana. Indicirano je terapijsko postenje.
- Treći dan. Dozvoljeno je koristiti supe od pire, čaj bez šećera, kašu od riže i heljdinog mlijeka, krekere, skute, pari proteinske omlete, malo putera. Prije odlaska u krevet možete popiti čašu jogurta ili vode sa medom.
- Sledećih 5-7 dana - medicinska ishrana br. 0 Uključuje upotrebu lako probavljive tekuće i polutečne hrane bogate vitaminima. Pacijentu su dozvoljene slabe mesne juhe, žele, voćni i bobica sokovi, meko kuhana jaja. Dnevno treba piti najmanje 2 litre vode. Dnevna kalorična količina iznosi 1000 kcal. Ponekad se umjesto dijeta koristi parenteralna prehrana putem sonde, tj. zaobilazeći probavni trakt.
- Sledećih 5-7 dana - dijeta broj 1a. Proizvode je potrebno kuhati ili kuhati na pari. Korisna jela od pire i pire. Pretpostavlja se frakcijska prehrana, u kojoj trebate jesti najmanje 6 puta dnevno u malim obrocima. Dnevni sadržaj kalorija iznosi 1800-1900 kcal. Preporučuje se upotreba juha od kaše, ovsa ili riže, maslaca, mlijeka, omlet s proteinima na pari, mršavog mesa i ribe u obliku parnog sufle ili pire krumpira. Slatki dozvoljeni žele i prirodni sokovi.
Vrste operacija
Šivanje Ozljede gušterače proizvode se s malim regionalnim oštećenjima žlijezde koje ne narušavaju integritet GLP-a. Nanesite nodalne šavove ili šavove u obliku slova U. Drenaža se dovodi do mjesta šava gušterače.
Nekrektomija Nekrektomija pankreasa provodi se kod nekroze pankreasa, gnojnog pankreatitisa u slučajevima kada postoji opsežna parapankreatična purulentna upala koja uključuje želudac, poprečno OK, a kada teško pacijentovo teško opće stanje ne dopušta radikalne operacije (pankreatktomija). Svježom pankreasnom nekrozom nekrotično područje žlijezde ispitne konzistencije je dosadno, posude ne krvare. Kasnije se nekrotična i nepromijenjena (zdrava) tkiva jasno ocrtavaju.
Nekrektomija pankreasa zahtijeva visoku operativnu tehniku, jasnu orijentaciju u topografskim i anatomskim promjenama. Nepridržavanje ovih uvjeta može uzrokovati ozljede glavnih žila pankreatoduodenalne zone masovnim intraoperativnim krvarenjem, ostavljajući nekrotična područja gušterače praćena suppuracijom, vaskularnom arrozijom, nekrozom stjenke želuca i crijeva AL. Shalimov, 1988, M.M. Mamakeev i dr., 1999.
Cystenterostomy (slika 4). Indiciran je za pseudociste pankreasa s dobro oblikovanim zidovima i odsutnošću suppuracije sadržaja. Ako se u šupljini ciste nalaze džepovi, pregrade ih eliminiraju, pretvarajući ih u jednu šupljinu. Nekrotično tkivo iz šupljine ciste uklanja se. Za anastomozu s cistom, petlja jejunuma isključena duž Ru duga je 20-25 cm ili Brownova anastomoza A.A. Kurygin i dr., 1998.

Marsunializacija gušterače. Indicirana je za tanke, neformirane zidove ciste, kao i u slučajevima suppulacije njenog sadržaja. Cista se otvara, njen sadržaj se evakuira, uklanjaju se svi džepi i particije koje se nalaze u šupljini ciste i tvore jednu jedinstvenu šupljinu. Zidovi ciste se prišije na parietalni peritoneum i drenažne cevi se ubacuju u šupljinu ciste.
Kroz drenažu u postoperativnom periodu isprana je šupljina ciste. Nakon ove operacije obično se formira uporna vanjska fistula pankreasa.
Transduodenalna sfinkterovirusungoplastika (slika 5). Izvodi se stenozijom BDS-a uz stenozu usta pankreasnog kanala. Prvo se izvodi papilosfinkterotomija. Usta Wirsung-ovog kanala nalaze se na medijalnom zidu seciranog BDS-a. Prednji zid potonjeg secira duž pankreasnog kanala do dužine 3 mm. Secirani zidovi Wirsung-ovog kanala i BDS-a prošarani su zasebnim šavovima s atraumatskom iglom. U dvanaestopalačnom crijevu, ispod vaterove papile, vrši se transnazalna sonda, koja se drži sve dok ne nastupi aktivna crijevna pokretljivost.

Wirsungoduodenostomy (slika 6). Izvršite u slučaju opstrukcije GLP-a u području glave pankreasa 1,5-3 cm. Nakon što se provede transduodenalna sfinkteroplastika, GLP se reže zajedno s parenhimom gušterače i zidom dvanaesnika. Disekcija stijenke gušterače i dvanaestopalačnog creva šiva se dvorednim šavom.

Papillotomy. Postupak s benignim tumorima BDS-a i s malim malignim tumorima kod pacijenata koji, općenito, ne mogu tolerirati resekciju pankreatoduodenala. KDP i glava gušterače mobiliziraju se prema Kocheru. Na nivou vater-papile izvodi se longitudinalna duodenotomija. Granicni rez unutar zdravih tkiva izrezuje tumor. OSHP i GLP su ušiveni u zid KDP-a isprekidanim šavovima. Preostali defekt u zadnjem zidu dvanaestopalačnog creva šiva se dvorednim šavom. Otvor duodenotomije ušiven je dvorednim šavom u poprečnom smjeru.
Longitudinalna pankreatojejunostomija. Ova se operacija izvodi u slučaju hroničnog endoskopskog pankreatitisa s kršenjem propusnosti GLP-a. Nakon disekcije GLP-a duž cijele dužine njegovog suženog dijela, formira se dvoredna anastomoza između odsječenih stijenki kanala i TC petlje. Petlja crijeva namijenjena pankreatojejunoanastomozi (duljine 20-25 cm) isključuje se iz prehrambenog prolaza duž Ru ili Brownove anastomoze (Slika 7).

a) gušterača treba preći unutar zdravih tkiva u područjima žlezde koja su dobro snabdevena krvlju - mesta gde arterijske grane dospevaju iz slezinske arterije, direktno desno ili levo od eksploziva,
b) osigurati slobodan protok PS-a kroz BDS,
c) GLP treba ligirati zasebnom ligaturu, a štapić žlijezde temeljito peritonizirati zbog okolnih tkiva, uglavnom iz ligamentnog aparata ili mezenterija poprečnog OC.
Resekcija pankreatoduodenala (slika 8). Nastaje s tumorima i znatnim destruktivnim promjenama glave gušterače, ne šireći se do isture i tijela žlijezde.

Razlikuju se sledeće faze operacije:
1. Mobilizacija glave dvanaestopalačnog creva i gušterače prema Kocheru, tup i akutna odvojenost pregiba žlezde od eksploziva. Kada se ova tehnika izvodi, provjerava se odsutnost invazije tumora u donji rerni i portalnu venu te se utvrđuje mogućnost radikalne operacije za karcinom gušterače.
2. Mobilizacija pankreatoduodenalnog kompleksa: želudac se ukršta na nivou 1/2 holedoka - na nivou infuzije PP, dvanaestopalačno crevo - na mestu svog prelaza u mršavu s leve strane BB-a, gastro-duodenalna arterija se ukršta između stezaljki i ligira. Proces u obliku kuke, zajedno s žilama koje spajaju glavu pankreasa i superiorne mezenterijske žile, ukrštaju se nakon što ih uprskate UKL aparatom ili zasebnim šavovima. Uz izolaciju pregiba i tijela žlijezde, slezinske žile se zadržavaju i prelaze samo grane koje idu u tkivo žlijezde.
3. Faza oporavka od operacije: uzastopna primjena pankreasa, holedohoe i gastroenteroanastomoze na jednoj petlji TC-a s razmakom od 25-30 cm između anastomoza.
U tumorima glave pankreasa, koji se protežu do prevlake i tijela, potonji se ukršta u repu žlijezde - subtotalna resekcija pankreatoduodena. Nakon toga, AA se smatra valjanom. Šalimov, 1988., ne primjenjuju pankreatojejunoanastomozu ako postoje značajne fibrotske promjene u žljezdanom stršljenu s oštrom inhibicijom egzokrinih funkcija.
U takvim se slučajevima tanki kateter ubacuje u GLP gušterače kako bi se ispitao odliv PS-a u ranom postoperativnom razdoblju, rana površina štitne žlijezde šiva. 7-10 dana nakon operacije kateter se uklanja, fistula pankreasa se sama zatvara. Moguće je uvesti 1-1,5 ml neoprena u GLP pankreasnog panja, dok su svi kanali pankreasa začepljeni i ne dolazi do stvaranja fistule.
Totalna duodenopankreatktomija. Izvodi se u slučaju povreda gušterače drobljenjem njenog značajnog dijela i višestrukih ruptura dvanaestopalačnog crijeva, totalne pankreatonekroze sa nekrozom dvanaestopalačnog zida: tumora koji zahvaćaju cijeli gušterača, u nedostatku metastaza.
Kompleks pankreatoduodena mobilizira se na isti način kao i kod pankreatoduodenalne resekcije, s tim što je jedina razlika što gušterača ne prelazi, već se mobilizira zajedno sa slezinom. U fazi oporavka od operacije, holedohojejuno-i gastroenteroanastomoza se sekvencijalno nanosi na jednu petlju TC. U postoperativnom razdoblju potrebna je temeljita korekcija metabolizma ugljikohidrata.
Lijevo-sided splanchnectectomy (Slika 9) s resekcijom lijevog čvora solarnog pleksusa. Upotrebljava se za CP s jakom žlezdnom fibrozom i bolovima. Istovremeno se secira gastrointestinalni ligament ili mali omentum, a gornji rub gušterače je široko izložen. Pulsacijom se celijakični trup nalazi i izlučuje, lijevi čvor solarnog pleksusa nalazi se na lijevoj strani, neposredno pored debla i aorte celijakije. Izlučuje se i uzdiže, vuče i podiže čvor, izdvajaju velike i male celijakijske živce smještene između medijalnih i medijalnih nogu dijafragme. Na izlazu iz dijafragme odrezani su celijakiji velikih i malih živaca i uklonjeni zajedno s čvorom solarnog pleksusa. Tijekom ove operacije prekida se glavni put živčanog prijenosa impulsa boli iz tijela i repa pankreasa.

Prava splanchnectektomija (slika 10). Svrha ove operacije je prekinuti prijenos impulsa boli iz bilijarnog trakta i glave pankreasa. Živci celijakije i čvor graničnog debla izlučuju se između OA, celijakijskog trupa i aorte i uklanjaju.

Postganglionska neurotomija (Operacija Yoshioka-Wakabayashi). Tijekom ove operacije seciraju se postganglionska nervna vlakna koja seciraju gušteraču na medijalnom rubu kukanog procesa žlijezde.
Marginalna neurotomija pankreasa prema Napalkov - Trunin. Istovremeno, nervni trupovi prelaze duž perimetra gušterače.
Idite na popis uvjetnih skraćenica
Indikacije za operaciju
Operacija gušterače se izvodi prema strogim indikacijama, koje se određuju pojedinačno za svakog pacijenta:
- pankreatitis, pretvarajući se u nekrozu pankreasa,
- apsces ili flegmonski organ,
- stvaranje kamenja koje blokira lumen kanala,
- gnojni pankreatitis s razvojem peritonitisa,
- ogromne povrede sa nezaustavljivim krvarenjem,
- maligni tumor
- više cista koje izazivaju uporne bolove.
Ovi se uvjeti smatraju apsolutnim indikacijama za hiruršku intervenciju - planiranu ili hitnu. Radite li druge bolesti na pankreasu, zavisi od karakteristika patologije, zdravstvenog stanja pacijenta.
U akutnom pankreatitisu
Sam pankreatitis nije indikacija za operaciju pankreasa. Oni pokušavaju da ovu bolest liječe konzervativno, čak i sa akutnim oblikom. Hirurška intervencija za pankreatitis je neophodna u slučaju komplikacija:
- suppuracija tkiva
- fuzija organa,
- upala u trbušnoj šupljini, direktno ovisna o oštećenju gušterače,
- stvaranje apscesa.
Najopasniji u prognostičkom smislu je gnojno-nekrotični pankreatitis. Operacija gušterače izvodi se kao nekrektomija. To uključuje sljedeće korake:
- srednja laparotomija - sekcija prednjeg trbušnog zida,
- uklanjanje mrtvog tkiva,
- pranje šupljine antisepticima,
- instalacija za odvodnju,
- zašivanje rane.
Drenaža je potrebna za odljev upalne tekućine, kroz njih se šupljina ispire otopinama antibiotika.
Život nakon resekcije ili uklanjanja žlezde
Operacija na organu direktno uključenom u probavu ostaviće posljedice u prethodnom životnom stilu čovjeka. Gušterača je izuzetno osjetljiva na mehanička oštećenja. Zbog toga, operacija gušterače uzrokuje različite posljedice i komplikacije, čiji su simptomi povezani s probavnim smetnjama.
Da bi se osjećala relativno dobro nakon operacije pankreasa, osoba treba da napravi promjene u svom načinu života. Trajanje poštivanja ograničenja ovisi o vrsti izvedene operacije. Važno je pratiti dijetu. Preporučuje se jesti u malim obrocima - odmjerite ih prema količini šake pacijenta. Učestalost primjene je 5-6 puta dnevno, strogo na vrijeme. Sledeća hrana je isključena iz ishrane:
- masno meso i riba,
- mlijeko, pavlaka, pavlaka,
- konzervirana hrana
- dimljeno meso, delicije,
- gljive
- začini.
Alkohol je isključen. Hrana se treba lako probaviti, sadržavati dovoljno vitamina. Unos ugljenih hidrata je ograničen.
Za održavanje sekretorne funkcije tijela propisani su enzimski pripravci: pankreatin, Mezim. Prihvata se dugo vremena, istovremeno uklanjanje žlezde - kontinuirano. Pacijentima visokog rizika za razvoj dijabetesa prikazan je redovan nadzor od strane endokrinologa. Ako je potrebno, propisujte hipoglikemijsku terapiju.
Odmah nakon pražnjenja tokom dvije sedmice primjećuje se maksimalan odmor - odmor u krevetu, stroga dijeta i uzimanje lijekova koje je preporučio ljekar. Potpuni oporavak se primećuje nakon 3-5 meseci. Teška fizička aktivnost je ograničena. Pacijent je pod nadzorom terapeuta i gastroenterologa. Godišnje se radi ultrazvučni pregled trbušne šupljine, redovno se prate opšti klinički testovi krvi i urina.
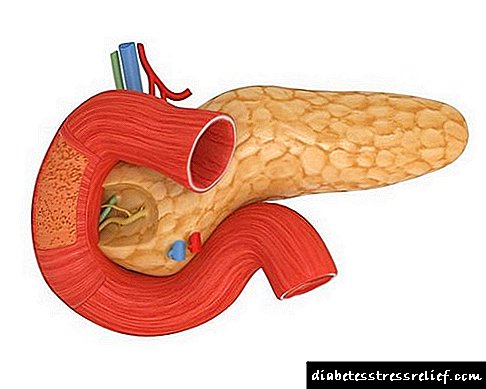
Malo o anatomiji pankreasa
Gušterača je organ dužine oko 15 cm, spolja nalikuje kruški. Razlikuje tri dijela: glavu, tijelo i rep. Gušterača se nalazi u gornjem dijelu trbuha iza stomaka. Ona se nalazi retroperitonealno, odnosno prekriven je peritoneumom samo na jednoj strani. Glava organa prekriva dvanaesnik.
Gušterača se sastoji od dvije vrste tkiva od kojih svako obavlja svoje funkcije:
- Egzokrino tkivo Proizvodi sok s enzimima, koji kroz kanal ulazi u dvanaestopalačno crijevo i sudjeluje u probavi.
- Endokrino tkivo smješten u debljini tijela u obliku malih otoka, on proizvodi inzulin i neke druge hormone.
Gastropancreatoduodenalna resekcija za karcinom gušterače: učiniti ili ne raditi?
Da li je vredna operacije? Da li će to dovesti do produženja života? Ili je dijagnoza karcinoma gušterače rečenica, i ništa ne treba raditi. Koje se komplikacije razvijaju nakon operacije? Koliko će se povećati životni vijek nakon operacije pankreasa?
Učiniti ili ne učiniti DA / DAG? Zašto takvo pitanje postoji u glavi kod pacijenata s karcinomom gušterače? Nažalost, u našoj zemlji je niska kvaliteta hirurške nege u ovoj određenoj kategoriji pacijenata. Degradacija hirurških škola u većini akademskih obrazovnih ustanova naše zemlje dovodi do visokog intra- i postoperativnog smrtnosti, kao i do nezadovoljavajućih dugoročnih rezultata operacije. To vrlo često služi kao osnova za odbijanje onkologa od radikalnih intervencija za karcinom gušterače. Slične poglede imaju i saveznički ljekari - endokrinolozi, endoskopi, samo kirurzi. Neslaganje u stranoj i domaćoj naučnoj štampi u vezi s prognozom preživljavanja pacijenata s karcinomom gušterače nakon radikalne hirurgije nameće se tome.
Zašto? Kriteriji dijagnoze, klasifikacija tumora gušterače, stadija razlikuju se u Japanu, SAD-u i zapadnoj Europi.
Najteži podaci o pacijentima i njihovim rođacima su rezultati preživljavanja pacijenata s karcinomom gušterače nakon radikalne operacije. U prosjeku, prema različitim izvorima, od 30 do 70% pacijenata živi prosječno godinu dana nakon operacije, prosječni životni vijek nakon GPD-a je, prema domaćim podacima, 12-15 mjeseci, petogodišnje preživljavanje čak i nakon operacija u najboljim svjetskim centrima i kombinirano terapija ne prelazi 3,5-15,7%. Stoga, izvoditi operaciju ili ne - izbor je na vama!
Šta je ključno za uspješno poslovanje?
Dakle, pošto treba da imate pankreatoduodenalnu resekciju raka pankreasa, kako i gde to učiniti?

Pre svega. NCCN standardi određuju da je potrebna gastropankreatoduodenalna resekcija odmah nakon dijagnoze karcinoma gušterače, čak i bez histološke ili citološke provjere, a na temelju PET-CT i magnetske rezonancije. Ovaj zahtjev nastaje zbog činjenice da čak i tokom laparoskopske intraoperativne biopsije gušterače, učestalost lažno negativnih odgovora prelazi 10%. Nažalost, to se otkriva već kasno, nakon prelaska bolesti u neoperativnu fazu. Stoga smatramo opravdanim nakon provođenja PET-CT i MRI operacije izvesti PDE.
Drugo. Karcinom gušterače, zbog specifičnosti pogođenog organa, gotovo odmah pogađa mikrometastazama celokupno vezivno tkivo koje okružuje gušteraču, tumorske ćelije formiraju mikrometastaze duž neurovaskularnih snopova duž limfnih žila, u najbližim limfnim čvorovima, u paraaortnim limfnim čvorovima, u portalima i splenu slezene vene. Mikrometastaze formiraju čak i male - od 0,4 do 3,5 cm pojedinačnih primarnih tumorskih žarišta raka prostate.
Istodobno se konačna odluka o volumenu PD-a donosi intraoperativno, tijekom vizualnog pregleda trbušnih organa s izuzetkom udaljenih metastaza i lokalnog rasprostranjenosti procesa. U ostalim se slučajevima situacija smatra neoperabilnom (neresektibilnu), jer se vjeruje da tumorska infiltracija retroperitonealnog tkiva, uključujući živčane pleksuse i metastaze regionalnih limfnih čvorova, operaciju tehnički čini nemogućom. Zato se tijekom operacije trudimo pod bilo kojim okolnostima izvršiti najveći mogući volumen resekcije resekcijom regionalnih limfnih čvorova, kao i u nekim slučajevima s vaskularnom resekcijom, što zapravo povećava preživljavanje naših pacijenata.
Prema našem iskustvu, najbolji petogodišnji preživljavanje nakon proširenog HDR-a uočava se s malim tumorima glave pankreasa (duktalni adenokarcinom), bez vizualno utvrđene mezenterijske invazije žila, limfnih čvorova jukstaregijskog kolektora i udaljenih metastaza.
Treće. U većini bolesnika s karcinomom glave gušterače nisu otkrivene metastaze na limfnim čvorovima oko repa gušterače, kao ni metastaze na vratima slezine, medijastinalnom tkivu.Zanimljivo je da se u pravilu ne otkrije lezija tumora u udaljenom smjeru duž pankreasnog kanala.
Zbog toga je važno uzeti u obzir prirodu lezije u opsegu operacije. U idealnom slučaju je histološka verzija tumora, jer određuje preživljavanje pacijenata. Dakle, standardni PDR za duktalni adenokarcinom glave gušterače daje idealne trenutne rezultate (intra- i postoperativni smrtnost od 0-5%), nezadovoljne dugoročne rezultate (srednji životni vijek nakon operacije 10-18 mjeseci, bez 5-godišnjeg preživljavanja). Istovremeno, operativni zahvat za cistadenokarcinom glave gušterače daje 5-godišnju stopu preživljavanja do 60-78%. Stoga ne koristimo klasičnu operaciju Whipple, koja je predložena još početkom 20. stoljeća, već njezine različite varijacije s djelomičnim očuvanjem nekih organa, ako je moguće.
Četvrto. Budući da klinika "Medicina 24/7" provodi prošireni DPR, najčešće reseciramo glavu i tijelo gušterače, pilorični želudac zajedno s malim omentumom i desnom polovicom omentuma, 12 dvanaestopalačnog crijeva, žučnog mjehura, distalno kao jedinstveni kompleks dio zajedničkog jetrenog kanala i potpuno zajedničkog žučnog kanala. Tkiva uklonjena jednim jedinim kompleksom uključuju susjedno vezivno tkivo, limfne žile i čvorove, živčane pleksuse, fasciono-stanične slučajeve svih velikih žila u području operacije. Pored toga, ako postoji sumnja na invaziju tumora gornje mezenterične vene, portalne vene, potonje se reseciraju. Uz to provodi se i skeletiranje svih velikih arterija i vena.
Peto. Naši vlastiti podaci, kao i podaci naših japanskih i američkih kolega, ukazuju na to da je stvarna stopa preživljavanja od 5 godina veća od 15%, a u granicama s neuroendokrinim tumorima - 85% postiže se s maksimalno proširenim DDR-om, nakon čega slijedi temeljiti histološki pregled cijelog hirurškog kompleksa, u kojem otkrivene ili otkrivene pojedinačne metastaze na limfnim čvorovima jukstaregionalnog kolektora. Međutim, velika količina operacija suočena je sa još jednim problemom - prenosivosti naprednog DPR-a. Što je širi opseg HDR-a, to je veća učestalost komplikacija - postoperativni dijareja, zastoj pankreaticoeunoanastomosis. Iznenađujuće, dijareja koja traje nekoliko mjeseci nakon operacije indirektno ukazuje na volumen operacije i predviđa pozitivan dugoročni rezultat proširenog DDR-a.
Šesto. U Rusiji, budući da je vanjskim rakom prostate najčešće izveden standardni HDR, većina pacijenata umire u prvoj godini nakon operacije, bez obzira na učestalost tumorskog procesa, pojedinačni pacijenti prežive 3 godine. Važno je znati da se podaci predstavljeni u većini, čak i znanstvenih radova, temelje na takozvanim tablicama preživljavanja, koje gotovo četiri puta premašuju petogodišnje preživljavanje u usporedbi s direktnim podacima, dok mi, imamo iskustvo praćenja stotina pacijenata od 1996., koristimo samo izravne podatke zapažanja. Velika većina pacijenata umire od napredovanja raka gušterače zbog razvoja lokalnih relapsa bez metastaza u jetri nakon standardnog HDR-a.
Glavne vrste operacija za rak gušterače
U kliničkoj se praksi razlikuju glavne radikalne operacije raka prostate, uključujući standardni PDR (Whipple operacija), gastropancreatoduodenalnu resekciju, proširenu HDR, pankreatktomiju, distalnu kombiniranu resekciju pankreasa, produženu ukupnu pankreatoduodenektomiju. Sve ove operacije izuzetno su tehnički složene, jer zahtjevi za kvalifikaciju hirurga uključuju sposobnost ne samo utvrđivanja volumena resekcije tijekom operacije, nego i izvođenja, već i provođenja niza rekonstruktivnih postupaka u određenom redoslijedu - pankreatojejunostomije, bilijarne probavne anastomoze, gastrojejunostomije i međuintestinalne anastomoze. Zbog toga se tim obično sastoji od 4-5 hirurga, a prosječno trajanje operacije je oko 6-8 sati.
Operacija Whipple-a (pankreatoduodenal resection)
Reakcija pankreasa je najčešća operacija za karcinom gušterače koji se razvija iz vanjskih ćelija. Kirurg uklanja glavicu gušterače (ponekad tijelom), dio tankog crijeva, žučni kanal, žučni mjehur, regionalne limfne čvorove, ponekad dio želuca. Tako velika količina intervencije pomaže ukloniti sve tumorsko tkivo s najvećom vjerojatnošću i smanjiti rizik od ponovne pojave.

Preostali dijelovi crijeva i želuca povezani su, gušterača i preostali dio žučnog kanala usisavaju se u tanko crijevo. Dakle, nakon operacije žuč i probavni sok i dalje curi u crijeva.
Klasično, Whippleova operacija se izvodi kroz veliki rez koji se odvija u sredini trbuha. Ali u nekim klinikama oprema i vještine ljekara omogućuju laparoskopsku intervenciju.
Anatomski dijelovi gušterače
Gušterača se nalazi iza stomaka, malo levo od nje. Ima izduženi oblik zarezom u koji su razdeljeni njegovo tijelo, glava žlijezde i rep. Glavom od željeza povezuje se s dvanaesnikom, a granica između njih definirana je udubljenjem s portalnom venom koja teče duž nje.
- Tijelo žlijezde može se uporediti u obliku trokutaste prizme, čija je prednja strana usmjerena prema stražnjem zidu želuca.
- Stražnji dio organa usmjeren je prema kralježnici i u izravnom je kontaktu s celijakijskim pleksusom, kao i sa inferiornom venom kave i abdominalnom aortom koja se nalazi tamo.
- Donji dio ove osebujne prizme usmjeren je lagano prema naprijed i prema dolje, smješten ispod mezenterija debelog crijeva.
Rep žlezde ima oblik kruške koja je uz slezenu.
Kroz cijelu gušteraču prolazi kanal, zvan Virsungova, koji se ulijeva u šupljinu dvanaesnika.
Karakteristika gušterače je obilna opskrba krvlju, jer se njenom hranom istodobno provodi kroz nekoliko arterija: glava s pankreatoduodenalnim granama i rep i tijelo s slezalnim granama.
Odliv krvi vrši se pomoću pankreatoduodenalne vene, koja je jedan od dijelova sistema portalnih vena.
Gušterača ima složenu strukturu, koja se sastoji od sitnih lobula, između kojih prolazi mreža sitnih žila, živaca, kao i manjih kanala, koji sakupljaju tajnu kako bi je prenijeli u glavni glavni kanal.
Čitav gušterača se može podijeliti u dva dijela, od kojih je svaki odgovoran za određene funkcije, i to:
- Exocrine - sastoji se od akina smještenih u lobulama, iz kojih se odvode kanali, uzastopno prelazeći iz intralobularnog u interlobularni, zatim u glavni kanal pankreasa i dvanaesnik,
- Endokrini - u obliku otočića Langerhansa koji se sastoji od insulocita podjeljenih u β-ćelije, α-ćelije, Δ-stanice, D-ćelije, PP-stanice.
Nužnost i kontraindikacije za hirurško lečenje
Tijekom operacije na gušterači, nastaju različite kritične situacije koje mogu pratiti pacijenta nakon operacije, stoga je ova vrsta liječenja indicirana samo u slučaju hitne potrebe i treba je provoditi samo visoko kvalificirani specijalist.
Potreba za operativnim zahvatom može biti uzrokovana sljedećim stanjima:
- Povreda žlezde
- Periodična pogoršanja hroničnog oblika pankreatitisa,
- Maligna neoplazma,
- Nekroza pankreasa i destruktivni oblik pankreatitisa,
- Hronična cista i pseudocista.
Operacija je propisana i ne smatra se teškom kad se formira cista u gušterači, kada se cista ukloni zajedno s nekim dijelom organa. Kamenjem se seciraju tkiva žlijezde, a po potrebi i zidovi kanala. Najteža operacija je u slučaju razvoja tumorskih procesa, jer se neoplazmom u repu organa i njegovog tijela uklanja slezina zajedno sa žlijezdom. Kada se maligni tumor ukloni, uklanjanje dvanaestopalačnog creva dodaje se navedenim organima.
Koliko ih živi nakon operacije pankreasa?
Očekivano trajanje života pacijenta nakon operacije na gušterači ovisi o mnogim razlozima, od kojih su glavni:
- Stanje pacijenta pre operacije,
- Metoda koja se koristi za hiruršku intervenciju
- Kvalitet dispanzerskih mera,
- Usklađenost s pravilnom prehranom.
Dakle, patologija koja je poslužila kao razlog za hiruršku intervenciju uklanjanjem dijela gušterače, nastavit će utjecati na stanje pacijenta u postoperativnom razdoblju. Ako je uzrok resekcije bio rak, tada postoji velika vjerovatnost da će se javiti ponovni nastanak. U tom slučaju, u prisustvu bilo kakvih manifestacija problema, odmah trebate konzultirati liječnika kako biste isključili stvaranje metastaza. Tjelesni napor u ovom periodu, nedostatak discipline u provođenju propisanih terapijskih postupaka i loša prehrana mogu utjecati na pacijentovo stanje nakon operacije. Od toga kako će se pratiti pregledi hirurga i u kojoj fazi je operacija izvedena, koliko pacijent živi i kako će se osjećati ovisit će u mnogim aspektima.
Operacija pankreasa za dijabetes
Operacija gušterače za dijabetes provodi se samo u slučaju hitne potrebe i prema indikacijama, što je jedina opcija liječenja. U pravilu je ova metoda prihvatljiva prije nego što oštećenje gušterače bude popraćeno teškim komplikacijama, poput:
- Nefropatije,
- Progresivna retinopatija,
- Ozbiljni problemi u stanju velikih i malih plovila.
U ovoj situaciji, kada je žlijezda dijabetičkog bolesnika toliko zahvaćena da nije u stanju ispuniti funkcije koje su joj dodijeljene, može se preporučiti transplantacija organa. Također, takva mjera koristi se kod razvoja komplikacija koje počinju ozbiljno ugroziti život dijabetičara. Transplantacija organa vrši se u sljedećim uvjetima pacijenta:
- Brzo napredovanje patoloških promena na žlezdi obolelih od dijabetesa obe vrste,
- Organska onkologija,
- Cushingov sindrom
- Brzo kršenje hormonalnog nivoa.
Pored ovih stanja, preporučuje se liječenje kirurškim metodama u slučaju poremećaja povlačenja probavnog enzima kod pacijenta koji boluje od dijabetesa, što uzrokuje razaranje gušterače.
Pacijentima sa dijabetesom obično se preporučuje nekoliko metoda transplantacije pogođenog organa, i to:
- Istovremena transplantacija gušterače sa bubregom. Ova se opcija provodi s razvojem dijabetičke nefropatije, prisustva bubrežnog zatajenja ili oštećenja bubrega zbog njihove disfunkcije.
- Transplantacija izolirano. Primjenjuje se na pacijente s dijabetesom tipa 1 i u nedostatku teških komplikacija.
- Transplantacija jednog od bubrega, koja omogućava daljnju transplantaciju žlijezde. Izvodi se uz prijetnju nefropatije i drugih ozbiljnih komplikacija izazvanih dijabetesom.
Poteškoće s transplantacijom su u potrazi za donornim organom, budući da je gušterača neparni organ, ne može ga se uzeti za transplantaciju od bliskog rođaka, pa čak ni od žive osobe, tako da sa svim slijedećim radnjama morate pričekati prikladan slučaj. Drugi problem je rok trajanja uzetih organa, željezo za transplantaciju može postojati najviše pola sata od trenutka kada mu je kiseonik prestao pristupati. Čuvanje hladnoće može produžiti taj period, ali ne duže od tri do šest sati od datuma povlačenja.
Problemi sa stanjima gušterače i dijabetesom usko su povezani, ali uprkos poteškoćama, održavanje ovog tijela u dobrom stanju i sa sposobnošću obavljanja svih funkcija sasvim je moguće. Važno je pravovremeno se konzultirati s liječnikom, slijediti sve njihove preporuke, pregledati prehranu i voditi zdrav način života.
Vrste hirurških intervencija na gušterači
Hirurške intervencije mogu se izvesti na otvoren način, kada se pristup operiranom organu vrši rezom u trbušnom zidu ili u lumbalnoj regiji. Ovisno o mjestu nastanka lezije, mogu se primijeniti manje invazivne kirurške mjere pomoću laparoskopske hirurgije ili metode odvodnjavanja punkcija pri svim radnjama koje se izvode pomoću punkcija u peritoneumu.
U slučaju razvoja kolelitijaze tijekom pogoršanja, operacija se može izvesti s uklanjanjem žučnog mjehura, jer u tom slučaju žuč može prodrijeti u kanale pankreasa i stagnirati u njoj, uzrokujući upalu koja prijeti životu.
U zavisnosti od vrste bolesti koja je izazvala hirurško lečenje, postoji nekoliko hirurških metoda:
- Uklanjanje mrtvog tkiva pomoću nekrektomije.
- Resekcija koja podrazumijeva uklanjanje određenog dijela žlijezde. Ako je potrebno, uklonite glavu organa, primijenite pankreatoduodenalnu resekciju, s lezijom koja se proteže na tijelu ili repu - distalno.
- Ukupna vrsta pankreatktomije.
- Izvođenje drenaže cista ili apscesa.
Bez obzira koja se metoda koristi za hiruršku pomoć, ostaje visok rizik od daljnjih komplikacija. Sužavanje lumena u kanalima žlezde može se pojaviti zbog tendencije prerastanja ožiljnog tkiva. Ostaje velika vjerojatnost razvoja apscesa nakon operacije zbog hroničnog oblika pankreatitisa, kako bi se spriječila maksimalna temeljita drenaža na mjestu upale.
Minimalno invazivne metode
Jedno od modernih dostignuća medicine jesu napredne metode hirurške intervencije u pankreasu koristeći minimalno invazivne operacije bez krvi:
- Metoda radiohirurgije je upotreba moćnog zračenja u obliku cyber noža,
- Metoda kriohirurgije zamrzavanjem formacije tumora,
- Upotreba laserske hirurgije,
- Upotreba fiksnog ultrazvuka.
Sve nabrojane tehnologije, osim radiohirurške, izvode se pomoću sonde koja se ugrađuje u žlijezde žlijezde. Nakon takvih zahvata, izvedenih malim urezićima na koži trbušne površine, period oporavka je znatno kraći, a boravak u bolnici uglavnom se skraćuje na nekoliko dana.
Najnovija tehnologija
Medicina ne miruje i nastoji ublažiti stanje pacijenata s patologijama gušterače koji zahtijevaju hiruršku intervenciju. Dakle, stručnjaci Nacionalnog instituta za hirurgiju i transplantologiju Šalimov razvijaju minimalno invazivne operacije na ovom organu i na kanalima žučnog mjehura. Za to se predlaže upotreba endoskopske metode X-zraka, koja traje kratko vrijeme, od petnaestak minuta do jednog i pol sata. Operacija je bezkrvna, jer se provodi pomoću visokotehnoloških instrumenata u obliku duodenfibroskopa uz prisustvo bočne optike koja se ubacuje kroz usnu šupljinu.Mogućnost krvarenja eliminira električni nož koji prilikom rezanja tkiva odmah stvara kauterizaciju. U slučaju suženja kanala, u nju se uvodi stenten koji se širi od nitenola, što takođe može povećati životni vijek pacijenta s tumorom kanala do tri godine.
Hirurške intervencije koje se izvode u lumenima malih kanala pomoću ehoendoskopa mogu otkriti i ukloniti zloćudne tumore u najranijim fazama, a ovaj postupak se lako podnosi ne samo odraslim pacijentima, nego i djeci.
Tehnološka NAPOMENA može ukloniti ciste i tumore u žlijezdi tako da im pristupi kroz prirodne otvore tijela. U ovom se slučaju ne prave nikakvi rez, međutim, značajan nedostatak metode je visoka cijena potrebne opreme, što si do sada mogu priuštiti samo neke velike klinike.
Hirurgija za akutni pankreatitis
Ako pacijent ima akutni pankreatitis, hitno se odvodi na hirurško odeljenje bolnice, gde se, ako je potrebno, obavlja rana hirurška intervencija. Štaviše, akutna priroda napada nije uvek indikacija za operaciju, sledeći je apsolutni slučaj za uklanjanje organa:
- Poreklo nekroze organskih tkiva,
- Liječenje ne donosi očekivani rezultat, a nakon dva dana intenzivnih terapijskih metoda, pacijentovo se stanje i dalje pogoršava,
- Uporedo s akutnim pankreatitisom, edem se počeo povećavati s mogućnošću razvoja enzimskog peritonitisa, a u slučaju gnojnog procesa obavlja se hitna ili hitna operacija.
Možete odgoditi operaciju za deset dana do dvije sedmice u slučaju da dođe do topljenja i odbacivanja tkiva s nekrozom. Kod progresivne nekroze pankreasa, odugovlačenje uz hiruršku pomoć je fatalno.
Da bi se spasio život pacijenta sa patologijom pankreasa, izvode se sledeće hirurške intervencije:
- Distalna pankreatktomija
- Corpuscaudal resekcija obavljena u slučaju uklanjanja zloćudne neoplazme,
- Nekrektomija koja uključuje uklanjanje mrtvog tkiva,
- Izvođenje drenaže područja sa gnojnicom,
- Pankreatktomija - sa potpunim uklanjanjem celog organa,
- Resekcija jedne glave žlezde.
Ne samo naknadno stanje tijela, već i trajanje daljnjeg postojanja ovisi o pravovremenosti izvedene hirurške intervencije.
Operacija pseudociste pankreasa
Stvaranje lažne ciste jedna je od komplikacija akutne prirode pankreatitisa, koja zahteva hirurško lečenje. To je formiranje šupljine punjenjem sokom pankreasa, masama koje nastaju kao rezultat nekrotičnih procesa, a u nekim slučajevima i krvlju. Njeni zidovi formirani su od gustog vezivnog tkiva, a unutra nema sloja epitela, koji mu određuje prirodu kao pseudocista. Ova vrsta formacije sposobna je doseći veličinu do 40 centimetara, može prerasti u veliku posudu s mogućnošću krvarenja koje završava smrću. Male veličine pseudocista - manje od 5 centimetara, ne pokazuju kliničke simptome i mogu se otkriti samo slučajno tijekom pregleda iz drugih razloga.
Kada se pojave pseudociste, praćene bolovima, bolovima mučnine ili težinom u stomaku, uklanja se zajedno s dijelom gušterače. Ovisno o veličini i lokaciji ciste, može se ukloniti enukleacijom ili šupljinom.
Resekcija pankreasa ili potpuno uklanjanje
Operacija zbog patologija probavne žlijezde može se izvesti resekcijom jednog od dijelova ili uklanjanjem cijelog organa, tj. Pancreatectomy. Najveća poteškoća u provođenju je pankreatoduodenalni tip resekcije, što predstavlja visoko traumatičnu operaciju s povećanim rizikom od postoperativnih komplikacija i smrti. Najčešće se ovom metodom operacije pribjegava karcinomu žlijezde glave, kojom se organi u susjedstvu odstranjuju kao dio želuca, žučnog mjehura ili dvanaesnika. Preporuka za pankreatktomiju uz potpuno uklanjanje pankreasa je:
- Širenje nekroze pankreasa,
- Formiranje više cista,
- Maligni proces koji zauzima ogromno područje,
- Zadobije teške ozljede žlijezde s dubokim prodorom.
Operacija nježnijim metodama je Freyova resekcija koja omogućava obnavljanje opstrukcije zajedničkog pankreasnog kanala u tkivima glave. Uz pomoć hirurške intervencije, glava se odvaja disekcijom glavnog kanala s njegovim daljnjim podupiranjem u petlju dvanaesnika. To omogućava slobodan protok soka pankreasa u tanko crijevo.
Hirurgija kod hroničnog pankreatitisa
Nekoliko hirurških metoda se koristi za pacijente s kroničnim pankreatitisom, čija priroda i provođenje ovise o organima koji su uključeni u kirurški proces i obimu same operacije. Da biste to učinili, koristite:
- Direktne metode za uklanjanje samog razloga kašnjenja ulaska sekreta pankreasa u lumen dvanaestopalačnog crijeva. Kao takva, koristi se sfinkterotomija ili ekscizija kamenja iz tijela ili iz kanala žlijezde.
- Istovar pankreasnih kanala u obliku gastrostome, virsungoduodenostomy, umetanja stenta.
- Indirektne hirurške metode sa resekcijom želuca s mogućom kombinacijom selektivne vagotomije, holecistektomije u bilijarnom traktu, kao i vagotomije s disekcijom određenih živaca.
Kod hroničnog oblika pankreatitisa pankreatktomija se često izvodi kao desnostrana, lijeva strana ili totalna duodenopankreatktomija.
Poteškoće u hirurgiji
Gušterača je povjerena provedbi mnogih funkcija važnih za tijelo. Poteškoće tokom operacije na ovom organu nastaju zbog strukture ove žlijezde, kao i njezinog položaja u odnosu na druge organe. Glava mu je savijena oko dvanaesnika, a leđa je usko povezana s tako važnim dijelovima tijela kao što su aorta, desni bubreg i nadbubrežna žlijezda. Zbog ove bliske veze teško je predvidjeti tok i prirodu razvoja patologija u gušterači. Svaka hirurška intervencija u takvim uvjetima može izazvati komplikaciju ne samo u samoj žlijezdi, već i u susjednim organima, uključujući ne isključivanje mogućnosti suppuracije i stvaranja krvarenja.
Postoperativni period
U prvim mjesecima postoperativnog oporavka, tijelo će se prilagoditi novim uvjetima svog postojanja. S tim u vezi pacijent gubi na težini nakon operacije, ima osjećaj nelagode i težine u trbuhu nakon jela bilo koje hrane, pojavljuju se poremećaji stolice u obliku proljeva i opće slabosti. Pravilno provedena rehabilitacija ubrzo uklanja ove neugodne simptome, a pacijent bez gušterače uz pomoć zamjenske terapije može preživjeti dugi niz godina.
Da bi se osiguralo puno postojanje nakon operacije na pankreasu, od pacijenta će se morati pridržavati slijedećih pravila do kraja života:
- Jedite u strogom skladu s dijetom,
- Prestanite potpuno konzumirati alkohol
- Držite šećer u krvi pod nadzorom, jer se u 50% slučajeva nakon uklanjanja žlezde razvija dijabetes,
- Uzimajte lijekove koje vam je propisao ljekar i sadrže enzime za poboljšanje probave,
- S povećanjem šećera pridržavajte se režima inzulina.
Zdravstveno stanje s daljnjom prognozom života pacijenta u postoperativnom razdoblju ovisi o stupnju poteškoće intervencije, kvaliteti rehabilitacije i ozbiljnosti nastalih komplikacija. Tu spadaju:
- Obilno krvarenje
- Apscesi ili peritonitisi nastali zbog širenja infekcije,
- Formiranje fistule,
- Pojava tromboze ili tromboembolije,
- Resekcijom repa žlijezde - razvoj dijabetesa,
- Mogućnost fermentopatije.
U slučaju stvaranja nedostatka enzima ili za otkrivanje dijabetesa, dugo vremena propisivati lijekove koji sadrže enzime ili inzulinsku terapiju.
Bolnička bolnica
Trajanje perioda oporavka i boravak u bolnici ovise o primijenjenoj operativnoj metodi. U slučaju složenih abdominalnih operacija, pacijenti ne samo da su dugo u bolnici, već i nakon otpuštanja iz nje ostaju pod nadzorom liječnika i nastavljaju terapiju. Ako je izvršena minimalno invazivna intervencija, pacijenta se već drugi ili treći dan otpušta kući, a nakon par dana postaje radno sposoban i može započeti uobičajene dužnosti.
Nakon operacije pacijent ostaje na odjelu intenzivne njege 24 sata pod nadzorom ljekara i uz potrebne postupke, prva tri dana ne daju im nikakvu hranu, ograničenu samo na vodu. Hranjiva se u ovom trenutku isporučuju pomoću posebnih rastvora na parenteralni način. Ako je pacijentovo stanje stabilno, daljnje liječenje provodi se u odjelu hirurškog odjela.
Pacijent je prebačen na kućno liječenje tek nakon 45-60 dana, ovaj nalaz trebao bi osigurati odmor u krevetu, odmor, nedostatak emocionalnog i fizičkog stresa, stroga dijeta i disciplinirano liječenje lijekovima. Pješačenje počinje samo dvije sedmice nakon ovog perioda. U nekim će slučajevima pacijent morati provesti propisanu terapiju za život i pridržavati se ograničenja u prehrani.
Moguće komplikacije i posljedice
Operacija gušterače je posebno teška, tako da se nakon obavljanja mogu pojaviti ozbiljne komplikacije. Najčešće je takvo stanje postoperativni pankreatitis, sa svim simptomima koji mu odgovaraju u obliku groznice, bolnih napada na mjestu epigastije, povećanja razine leukocita u krvi i amilaze u urinu. Iste manifestacije prate edem žlijezde s naknadnom začepljenjem njenog glavnog kanala.
Sledeća stanja se takođe mogu pojaviti kao opasne posledice nakon operacije:
- Mogućnost obilnih krvarenja,
- Zatajenje cirkulacije
- Egzacerbacija dijabetesa,
- Razvoj nekroze pankreasa,
- Nastanak bubrežne jetrene insuficijencije,
- Pojava apscesa ili sepse.
Često kao posljedica hirurške intervencije detektira se razvoj sindroma malabsorpcije u obliku poremećaja u probavi hrane i asimilacije hranjivih sastojaka iz nje.
Sljedeća dijeta je od velikog značaja ne samo u periodu rehabilitacije nakon operacije, već i za osiguravanje dobrog zdravlja i mogućnosti obavljanja funkcija gušterače do kraja života. Prva tri dana nakon operacije gušterača se ne opterećuje i pruža potpuni post, od trećeg dana možete postupno preći na štedljivu dijetu.
U početku morate jesti samo parna jela, a onda postoje samo kuhana hrana. Strogo se napustite od začinjene, pržene hrane, kao i od proizvoda sa visokim udjelom masti.
Lijekovi
Nakon operacije na gušterači, potrebno je uzimati lijekove koji sadrže enzime ili lijekove koji doprinose vlastitoj proizvodnji. Uz pomoć takve terapije moguće je normalizirati funkcije organa koji sudjeluju u probavi i smanjiti mogućnost komplikacija.
Ako odbijete upotrebu ove vrste lijekova, mogu se pojaviti sljedeći probavni poremećaji:
- Povećanje stvaranja gasova
- Došlo je do bolnog natezanja,
- Poremećaj stolice i smetnje žgaravice.
Nakon operacije s transplantacijom žlijezde, pacijentu će biti potrebno da uzme lijekove usmjerene na suzbijanje imuniteta, omogućavajući sprječavanje odbacivanja presađenog organa.
Fizioterapijske vežbe
Vježbe iz posebno dizajniranog kompleksa terapijske gimnastike dio su opće rehabilitacije. Dodijelite ih nakon postizanja konačne remisije. Časovi počinju kratkim šetnjama, jutarnjim vježbama, koje uključuju okretanje tijela, vježbe disanja s unošenjem dubokih udisaja i izdisaja. Posebna masaža uz sudjelovanje trbušnih organa dobra je za stanje organizma. Provedene ciljane akcije poboljšavaju cirkulaciju krvi u žlijezdi, uklanjaju njen edem i također poboljšavaju probavu.
Ove vježbe i tehnike ne zahtijevaju napor, svi su elementi dizajnirani za poboljšanje općeg stanja. Redovno provođenje takvih nastava doprinijet će nastanku dugotrajne remisije.
Život nakon uklanjanja organa ili njegovog dela
Nakon operacije za uklanjanje dijela žlijezde, pa čak i u slučaju totalne resekcije, uz pomoć pravilno postavljenog liječenja primjenom lijekova koje je propisao liječnik i pravilnom prehranom, pacijent je u mogućnosti dugo živjeti.
Nedostajuća količina probavnih enzima i hormona koje proizvodi gušterača može se nadoknaditi korištenjem pojedinačno odabrane zamjenske terapije. Morate samostalno kontrolirati razinu šećera i pravodobno poduzimati mjere kako biste ga normalizirali. U skladu sa svim medicinskim preporukama, pacijentovo se tijelo vremenom prilagođava i navikava na nove uvjete postojanja, a sam će se pacijent moći vratiti uobičajenom načinu života, s malim promjenama u njemu.
Operativni trošak
Trošak operacije na gušterači ovisi o metodi koja se koristi za uklanjanje patologije, kao i o tome koje mjere treba poduzeti tijekom hirurške intervencije. Dakle, operacija sa drenažom apscesa može se procijeniti od 7,5 hiljada do 45 hiljada rubalja.
Uklanjanje različitih cista koštat će u rasponu od 23, 1 hiljade do 134 hiljade rubalja, operacija zbog nekroze pankreasa različitim metodama - od 12 hiljada do 176 hiljada rubalja.
Resekcija pankreasa, ovisno o pogođenom dijelu, koštat će od 19 hiljada do 130 hiljada rubalja, a ukupna pankreatktomija - od 45 hiljada do 270 hiljada rubalja.
Te cijene mogu se malo razlikovati ovisno o kvalifikaciji kirurga i drugim uvjetima, pa se tačna cijena nadolazeće medicinske usluge može Vam najaviti kad odete na kliniku.
Dragi čitatelji, vaše mišljenje nam je veoma važno - stoga ćemo rado pregledati operaciju gušterače u komentarima, bit će korisna i ostalim korisnicima stranice.
Alena:
Nakon operacije pankreasa, tri mjeseca sam slijedio strogu dijetu. Da i sada se ograničim na začinjenu hranu i trudim se da ne jedem masnoću. Kao rezultat toga, stanje se vratilo u normalu, ne doživljavam nikakve simptome nelagode.
Denis:
Dobro je što je prekršaj u gušterači otkriven na vrijeme i izvedena je operacija na proširenju kanala pomoću stentiranja, procesi izolacije enzima su u potpunosti obnovljeni.
Operacija pseudociste pankreasa
Pseudociste u gušterači nastaju nakon rješavanja akutnog upalnog procesa. Pseudocista je šupljina bez formirane membrane ispunjene pankreasnim sokom.

Pseudociste mogu biti prilično velike (promjera više od 5 cm), opasne po tome:
- Mogu komprimirati okolna tkiva, kanale.
- Uzrokuju hroničnu bol.
- Moguća je suppuracija i stvaranje apscesa.
- Ciste koje sadrže agresivne probavne enzime mogu uzrokovati vaskularnu eroziju i krvarenje.
- Napokon, cista može probiti u trbušnu šupljinu.
Tako velike ciste, popraćene bolom ili stiskanjem kanala, podliježu kirurškom uklanjanju ili drenaži.Glavne vrste operacija s pseudocistima:
- Perkutana vanjska drenaža ciste.
- Ekscizija ciste.
- Unutrašnja odvodnja. Princip je stvaranje anastomoze ciste sa želucem ili petljom creva.
Preoperativni i postoperativni periodi
Priprema za operaciju na pankreasu ne razlikuje se puno od pripreme za druge operacije. Posebnost je u tome što se operacije na gušterači provode uglavnom iz zdravstvenih razloga, odnosno samo u slučajevima kada je rizik od ne interferencije mnogo veći od rizika same operacije. Stoga je kontraindikacija za takve operacije samo vrlo ozbiljno stanje pacijenta. Operacija gušterače izvodi se samo pod općom anestezijom.

Nakon operacije na gušterači, prvih par dana provodi se parenteralna prehrana (hranjive otopine ubrizgavaju se u krv kapaljkom) ili se postavlja operacija crijeva tijekom operacije, a posebne smjese hranjivih sastojaka ubrizgavaju se direktno u crijeva kroz nju.
Tri dana kasnije moguće je prvo piti, a zatim trljati polu-tečnu hranu bez soli i šećera.
Život nakon resekcije ili uklanjanja gušterače
Gušterača je, kao što je već spomenuto, vrlo važan i jedinstven organ za naše tijelo. Proizvodi niz probavnih enzima, kao i samo gušterača proizvodi hormone koji regulišu metabolizam ugljikohidrata - inzulin i glukagon.
Međutim, treba napomenuti da se obje funkcije ovog organa mogu uspješno nadoknaditi nadomjesnom terapijom. Čovjek neće moći preživjeti, na primjer, bez jetre, ali bez gušterače s pravim načinom života i adekvatno odabranim liječenjem, možda će živjeti mnogo godina.
Koja su pravila života nakon operacija na gušterači (posebno za resekciju dijela ili cijelog organa)?
 Strogo pridržavanje dijeta do kraja života. Treba jesti u malim porcijama 5-6 puta dnevno. Hrana treba biti lako probavljiva s minimalnim udjelom masti.
Strogo pridržavanje dijeta do kraja života. Treba jesti u malim porcijama 5-6 puta dnevno. Hrana treba biti lako probavljiva s minimalnim udjelom masti.- Apsolutno isključivanje alkohola.
- Primjena enzimskih pripravaka u enteričkom omotaču koje je propisao ljekar.
- Samokontrolacija šećera u krvi. Razvoj dijabetesa resekcijom dijela gušterače uopće nije obavezna komplikacija. Prema različitim izvorima, razvija se u 50% slučajeva.
- Kada se dijagnosticira dijabetes melitus - inzulinska terapija prema shemama koje propisuje endokrinolog.
Obično se prvih meseci nakon operacije telo prilagođava:
- Pacijent u pravilu gubi na težini.
- Osjećaju se nelagoda, težina i bolovi u trbuhu nakon jela.
- Primjećuju se česte olabavljene stolice (obično nakon svakog obroka).
- Primjećuju se slabost, nelagoda i simptomi nedostatka vitamina zbog malapsorpcije i ograničenja prehrane.
- Prilikom propisivanja inzulinske terapije u početku su moguća česta stanja hipoglikemije (stoga se preporučuje držati razinu šećera iznad normalnih vrijednosti).
Ali postepeno se tijelo prilagođava novim uvjetima, pacijent također uči samoregulaciju, a život na kraju ulazi u normalan ritam.


 Strogo pridržavanje dijeta do kraja života. Treba jesti u malim porcijama 5-6 puta dnevno. Hrana treba biti lako probavljiva s minimalnim udjelom masti.
Strogo pridržavanje dijeta do kraja života. Treba jesti u malim porcijama 5-6 puta dnevno. Hrana treba biti lako probavljiva s minimalnim udjelom masti.