Injekcije inzulina za dijabetes tipa 2
Drugi tip dijabetesa razvija se u 90% svih slučajeva poremećaja metabolizma. Uzrok nastanka bolesti je otpornost na inzulin, kada stanice tijela izgube osjetljivost na inzulin. Ali u naprednim slučajevima gušterača može potpuno prestati proizvoditi hormon.
Također, neaktivan način života doprinosi razvoju dijabetesa tipa 2, što dovodi do pretilosti i naknadnog kršenja metabolizma ugljikohidrata. Tada se koncentracija glukoze konstantno povećava, što ima toksični učinak na gušteraču, a njegove beta stanice umiru.
Iz određenih razloga, drugi tip dijabetesa može postati ovisan o inzulinu. Ali u kojim je slučajevima potrebno unošenje hormona?
Kada se dijabetes tipa 2 liječi inzulinom?
 Često se ova vrsta bolesti razvija nakon 40 godina. Štaviše, u procesu razvoja bolesti pacijent brzo dobija na težini. U ovom se trenutku razvija nedostatak inzulina, ali karakteristični simptomi dijabetesa možda se ne mogu manifestirati.
Često se ova vrsta bolesti razvija nakon 40 godina. Štaviše, u procesu razvoja bolesti pacijent brzo dobija na težini. U ovom se trenutku razvija nedostatak inzulina, ali karakteristični simptomi dijabetesa možda se ne mogu manifestirati.
Postepeno, beta ćelije odgovorne za proizvodnju inzulina se iscrpljuju. Stoga liječenje uključuje vještačku primjenu hormona.
Ali u većini slučajeva bolest se kontrolira bez injekcija pomoću hipoglikemijskih sredstava, dijetalne terapije i fizičke aktivnosti. Ali kada se osoba ne pridržava svih ovih pravila, tada s vremenom njegov gušterača više ne može samostalno proizvoditi hormon u potrebnoj količini. A ako ne uzimate injekcije od dijabetesa, tada će se povećati šećer u krvi, što će dovesti do razvoja komplikacija.
Najčešće se inzulin daje pacijentima koji vode pasivan način života. Odnosno, imaju mogućnost izbora ili sporta ili inzulinske terapije.
Međutim, fizička aktivnost je efikasnija metoda borbe protiv bolesti, jer poboljšava osjetljivost stanica na inzulin. Stoga, ako dijabetičar počne voditi ispravan način života, tada će s vremenom doza inzulina opadati ili mu uopšte neće trebati injekcije.
Uz to, injekcija je potrebna osobama koje ne prate dijetu. Takva dijeta podrazumijeva minimalnu količinu unosa ugljikohidrata iz hrane, što će vam omogućiti da odbijete injekcije ili smanjite doziranje na minimum. Međutim, oni koji žele smršati, isto će tako morati da smanje unos proteina.
Ali nekim je dijabetičarima potreban inzulin iz zdravstvenih razloga, jer u protivnom pacijent može umrijeti od komplikacija bolesti. Zatajenje bubrega, gangrene ili srčani udar dovodi do smrti.
Vrste inzulina
Insulini uneseni u ljudsko tijelo mogu varirati u trajanju djelovanja. Lijek se uvijek odabire pojedinačno za svakog pacijenta.
Pored toga, lekovi se razlikuju po poreklu:
- Stoka dobijena iz gušterače goveda. Nedostatak - često izaziva alergije. Takvi fondovi uključuju Ultralente MS, Insulrap GPP, Ultralente.
- Svinjski inzulin sličan je ljudskom, može također izazvati alergiju, ali puno rjeđe. Najčešće se koriste Insulrap SPP, Monosuinsulin, Monodar Long.
- Genetski inženjering inzulina i analozi ljudske IRI. Ove se vrste dobivaju iz Escherichia coli ili iz gušterače. Popularni predstavnici iz grupe su Insulin Actrapid, Novomix i Humulin, Protafan.
 Klasifikacija vremena i trajanja efekta takođe može biti različita. Dakle, postoji jednostavan inzulin koji djeluje nakon 5 minuta, a trajanje efekta je do 5 sati.
Klasifikacija vremena i trajanja efekta takođe može biti različita. Dakle, postoji jednostavan inzulin koji djeluje nakon 5 minuta, a trajanje efekta je do 5 sati.
Kratki inzulin počinje djelovati nakon primjene nakon 30 minuta. Najveća koncentracija postiže se nakon 2,5 sati, a trajanje efekta traje 5-6 sati.
Lijekovi srednjeg djelovanja stabilizuju pacijentovo stanje tokom 15 sati. Njihova koncentracija postiže se nekoliko sati nakon primjene. Na dan potrebno je da napravite 2-3 injekcije od dijabetesa.
Kao bazni hormon koristi se inzulin sa produženim oslobađanjem. Slični lijekovi sakupljaju i akumuliraju hormon. Za 24 sata trebate napraviti do 2 injekcije. Najviša koncentracija dostiže se nakon 24-36 sati.
Među kategorijom lijekova koji imaju dugotrajni učinak, valja istaknuti besklasne insuline, jer oni djeluju brzo i ne uzrokuju velike neugodnosti za upotrebu. Popularni lijekovi iz ove grupe uključuju Lantus i Levemir.
Kombinirana sredstva djeluju pola sata nakon injekcije. U proseku, efekat traje 15 sati. A vršna koncentracija određena je procentom hormona u lijeku.
Doziranje i broj injekcija propisuje lekar. Kod dijabetesa drugog tipa injekcije se mogu raditi u bolnici ili ambulantno, što se određuje stanjem pacijenta.
Upotreba inzulina za liječenje dijabetesa tipa 2

Dugi niz godina neuspješno se bore sa DIJABETOM?
Voditeljica Instituta: „Bićete zapanjeni koliko je lako izliječiti dijabetes uzimajući ga svakodnevno.
Dijabetes tipa 2 obično se naziva inzulinski neovisan. No do danas utvrđeno je da gotovo svi pacijenti koji pate od ove vrste dijabetesa trebaju inzulin u određenoj fazi bolesti. U liječenju dijabetesa tipa 2, glavna stvar je ne propustiti trenutak i propisati inzulin na vrijeme.
Globalno, terapija inzulinom je vodeći tretman dijabetesa. Pomaže značajno poboljšati dobrobit dijabetičara, odgoditi pojavu komplikacija i produžiti život.

Insulin dijabetesa tipa 2 preporučuje se za:
- privremeno - pripremiti pacijenta za operaciju ili u slučaju ozbiljnih zaraznih bolesti,
- stalno - s neučinkovitošću lijekova koji smanjuju šećer u tabletama.
Trajanje razdoblja od prvih simptoma dijabetesa tipa 2 do potrebe za kontinuiranom primjenom inzulina izravno ovisi o 2 čimbenika. Naime, od smanjenja performansi beta ćelija i povećane inzulinske rezistencije. Značajno smanjuje trajanje ovog perioda, stanje stalne hiperglikemije.
Drugim riječima, što lošije kontrolira dijabetes tipa 2 (pridržava se dijeta i uzima lijekove za snižavanje šećera), brži će mu propisati inzulin.
Za dijabetičare postoji niz faktora koji povećavaju otpornost na inzulin: prateće bolesti, upotreba lijekova s negativnim metaboličkim učinkom, debljanje, mala fizička aktivnost, česte zabrinutosti i brige. Zajedno s lipo - i toksičnošću glukoze, ubrzavaju smanjenje performansi beta ćelija kod pacijenata s dijabetesom tipa 2.
Indikacije za terapiju insulinom
Uz sve veće smanjenje izlučivanja beta ćelija i neučinkovitost tabletiranih lijekova za snižavanje šećera, inzulin se preporučuje u režimu monoterapije ili u kombinaciji s tabletiranim lijekovima za snižavanje šećera.

Apsolutne indikacije za primenu insulina:
- znakovi nedostatka inzulina (npr. gubitak težine, simptomi dekompenzacije dijabetesa tipa 2),
- prisutnost ketoacidoze i (ili) ketoze,
- bilo akutnih komplikacija dijabetesa tipa 2,
- egzacerbacije hroničnih bolesti, akutne makrovaskularne patologije (moždani udar, gangrena, srčani udar), potreba za hirurškim tretmanom, teške infekcije,
- novo dijagnosticirani dijabetes tipa 2, koji je praćen visokim šećerom tokom dana i na prazan stomak, ne uzimajući u obzir tjelesnu težinu, starost, procijenjeno trajanje bolesti,
- novo dijagnosticirani dijabetes melitus tipa 2 u prisustvu alergija i drugih kontraindikacija za upotrebu lijekova iz šećera u tabletama. Kontraindikacije: hemoragične bolesti, patologija bubrežnih i jetrenih funkcija,
- trudnoća i dojenje
- teška oštećenja rada bubrega i jetre,
- nedostatak povoljne kontrole šećera u liječenju maksimalnim dozama tabletiranih lijekova za snižavanje šećera u prihvatljivim kombinacijama i dozama, uz dovoljan fizički napor,
- prekoma, koma.
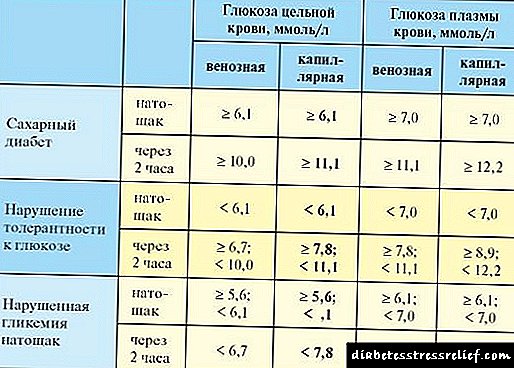
Terapija inzulinom pripisuje se bolesnicima sa šećernom bolešću tipa 2 sa sledećim laboratorijskim parametrima:
- natalno nivo šećera u krvi iznad 15 mmol / L kod pacijenata sa sumnjom na dijabetes
- koncentracija C-peptida u plazmi je ispod 0,2 nmol / l nakon intravenskog testa sa 1,0 mg glukagona,
- i pored upotrebe maksimalnih dnevnih doza tabletiranih šećera, razina glukoze u krvi na glavi viša je od 8,0 mmol / l, nakon jela viša od 10,0 mmol / l,
- nivo glikoziliranog hemoglobina je stalno iznad 7%.
Glavna prednost inzulina u liječenju dijabetesa tipa 2 je njegov utjecaj na sve dijelove patogeneze ove bolesti. Prije svega, on pomaže nadoknaditi nedostatak endogene proizvodnje hormona inzulina, što se opaža s progresivnim padom funkcioniranja beta ćelija.
Mehanizmi djelovanja i djelovanja inzulina
Terapija inzulinom provodi se za uklanjanje toksičnosti glukoze i podešavanje proizvodne funkcije beta ćelija sa prosječnom hiperglikemijom. U početku je disfunkcija beta ćelija koja se nalazi u gušterači i proizvodi inzulin je reverzibilna. Vraća se endogena proizvodnja inzulina smanjenjem razine šećera na normalnu razinu.
Rana primjena inzulina dijabetičarima tipa 2 jedna je od opcija liječenja s neadekvatnom kontrolom glikemije u fazi dijetalne i vježbe terapije, zaobilazeći fazu priprema tableta.
Ova je opcija poželjnija za dijabetičare koji preferiraju insulinsku terapiju, a ne upotrebu lijekova za snižavanje šećera. A također kod pacijenata s gubitkom težine i kod sumnje na latentni autoimuni dijabetes kod odraslih.

Uspješno smanjenje jetrene proizvodnje glukoze kod dijabetesa tipa 2 zahtijeva suzbijanje 2 mehanizma: glikogenolize i glukoneogeneze. Primjena inzulina može smanjiti jetrenu glikogenolizu i glukoneogenezu, kao i povećati osjetljivost perifernih tkiva na inzulin. Kao rezultat toga, postaje moguće efikasno „popraviti“ sve osnovne mehanizme patogeneze dijabetesa tipa 2.
Pozitivni rezultati terapije insulinom za dijabetes
Postoje pozitivni aspekti uzimanja inzulina, i to:
- smanjenje šećera nakon posta i nakon obroka,
- povećana proizvodnja inzulina pankreasa kao odgovor na stimulaciju glukozom ili unos hrane,
- smanjena glukoneogeneza,
- proizvodnja glukoze u jetri
- inhibicija izlučivanja glukagona nakon jela,
- promjene u profilu lipoproteina i lipida,
- suzbijanje lipolize nakon jela,
- poboljšanje anaerobne i aerobne glikolize,
- smanjenje glikacije lipoproteina i proteina.
Liječenje dijabetičara prvenstveno je usmjereno na postizanje i dugoročno održavanje ciljanih koncentracija glikoziliranog hemoglobina, šećera u krvi na glasu i nakon jela. Rezultat će biti smanjenje mogućnosti razvoja i napredovanja komplikacija.
Unošenje insulina izvana ima pozitivan učinak na metabolizam ugljikohidrata, proteina i masti. Ovaj hormon aktivira taloženje i inhibira razgradnju glukoze, masti i aminokiselina. Smanjuje nivo šećera povećanjem njegovog transporta do sredine ćelije kroz staničnu stijenku adipocita i miocita, kao i inhibicijom stvaranja glukoze u jetri (glikogenoliza i glukoneogeneza).
Uz to, inzulin aktivira lipogenezu i inhibira upotrebu slobodnih masnih kiselina u energetskom metabolizmu. Inhibira proteolizu mišića i podstiče proizvodnju proteina.
Izračun doze inzulina
Odabir doze lijeka je strogo individualan. Temelji se na težini dijabetičara, kliničkoj slici i dnevnom profilu glukoze. Potreba za ovim hormonom ovisi o stupnju inzulinske rezistencije i sekretornoj sposobnosti beta ćelija, smanjenim zbog toksičnosti glukoze.
Pacijentima dijabetesa tipa 2 s istodobnom gojaznošću potrebna je veća doza inzulina od ostalih da bi se postigla kontrola. Broj injekcija i doza inzulina dnevno ovise o razini šećera u krvi, općem stanju dijabetičara i prehrani.

Najčešće se preporučuje bolusna terapija insulinom. To je slučaj kada se humani analog insulina (ili inzulin kratkog dejstva) daje više puta dnevno. Moguća je kombinacija kratkog i srednjeg inzulina (2 puta dnevno ili prije spavanja) ili analog produženog inzulina (koristi se prije spavanja).
Bolus inzulinska terapija se najčešće propisuje kada se inzulin kratkog djelovanja (ili humani analog inzulina) koristi nekoliko puta dnevno. Moguć je kompleks kratkog i srednjeg inzulina (prije spavanja ili 2 puta dnevno) ili analog produženog inzulina (prije spavanja).
Primjena inzulina
Otopina insulina daje se supkutano. Mjesto ubrizgavanja prvo se mora dobro masirati. Mjesta ubrizgavanja moraju se mijenjati svaki dan.
Pacijent injekciju obavlja sam, za to se koristi poseban špic sa tankom iglom ili olovkom špriceva. Ako je moguće, prednost treba dati olovci za špriceve.
Prednosti upotrebe olovke za šprice:
- ima vrlo tanku iglu, čija upotreba čini ubrizgavanje inzulina gotovo bezbolnom,
- kompaktnost - uređaj je praktičan i lak za nošenje,
- inzulin u olovci štrcaljke nije uništen, zaštićen je od utjecaja temperature i drugih faktora okoline,
- uređaj vam omogućava da pojedinačno pripremite i koristite mješavinu inzulinskih pripravaka.
Između davanja inzulina i unosa hrane ne bi trebalo da prođe više od 30 minuta. Dozvoljeno je unos ne više od 30 jedinica odjednom.
Vrste lečenja: monoterapija i kombinovana terapija
Za liječenje dijabetesa tipa 2 postoje 2 vrste terapije: monoterapija inzulinom i kombinacija lijekova za snižavanje šećera u tabletama. Izbor može učiniti samo liječnik, na temelju njegova znanja i iskustva, kao i karakteristika općeg stanja pacijenta, prisutnosti popratnih bolesti i medicinskog liječenja.
Kada monoterapija tabletama za snižavanje šećera ne dovede do odgovarajuće kontrole razine šećera u krvi, propisana je kombinirana terapija inzulinom i tabletama. U pravilu se kombiniraju na sljedeći način: inzulin sa sulfonilurejom, inzulin s meglitinidima, inzulin s biguanidima, inzulin s tiazolidindionima.
Plugovi kombiniranih shema uključuju porast osjetljivosti perifernih tkiva na inzulin, brzo uklanjanje toksičnosti glukoze i povećanje endogene proizvodnje inzulina.
Monoterapija dijabetičkim inzulinom tipa 2 prema tradicionalnoj ili pojačanoj šemi. Značajan napredak u endokrinologiji povezan je s ogromnim izborom inzulina, što omogućava zadovoljenje svih potreba pacijenta. Za liječenje dijabetesa tipa 2 prihvatljiv je bilo koji režim davanja inzulina, koji vam omogućava da uspješno kontrolirate razinu šećera u krvi i zaštitite se od neželjene hipoglikemije.
Režimi davanja inzulina
Izbor režima davanja inzulina ovisi o dobi pacijenta, popratnim bolestima, raspoloženju za liječenje, o socijalnom statusu i materijalnim mogućnostima.

Tradicionalna šema podrazumijeva strogu dijetu za dijabetičare, kao i istu hranu svakog dana prema vremenu unosa i količini ugljikohidrata. Davanje injekcija insulina je određeno vremenom i dozom.
U ovom režimu, pacijent možda ne meri često šećer u krvi. Loša strana ove sheme je što nema fleksibilne prilagodbe količine inzulina na promenu nivoa šećera u krvi.Pacijent je privržen režimu prehrane i injekcije koji ga sprečavaju da vodi punopravni način života.
Tradicionalni režim terapije insulinom koristi se u sljedećim kategorijama:
- starijih dijabetičara
- pacijenti koji ne mogu samostalno koristiti mjerač i kontrolirati svoj šećer,
- Dijabetičari koji pate od mentalnih bolesti
- pacijenti kojima je potrebna stalna vanjska njega.
Intenzivirana šema ima za cilj injekcijom oponašati normalnu prirodnu proizvodnju inzulina. Ona ima brojne prednosti upotrebe ovog režima za dijabetičare, ali primjena je nešto teža.
Principi intenzivne primjene inzulina:
- bazična-bolus metoda terapije insulinom,
- lagana dijeta, prilagođavanje svake doze inzulina određenoj hrani i količini pojedenih ugljikohidrata,
- potrebu da se utvrđuje šećer u krvi nekoliko puta dnevno.
Komplikacije inzulinske terapije
Ponekad postoje komplikacije u lečenju dijabetesa tipa 2:
- alergijske reakcije
- hipoglikemijska stanja
- postinsulinska lipodistrofija.
Komplikacije se razvijaju, obično zbog nepoštovanja pravila o primjeni inzulina.
Glavni cilj liječenja dijabetesa tipa 2 je održavanje normalne razine glukoze u krvi, odlaganje komplikacija, povećanje životnog vijeka.
Za liječenje zglobova naši čitaoci su uspješno koristili DiabeNot. Uvidjevši popularnost ovog proizvoda, odlučili smo ga ponuditi vašoj pažnji.
Sve to se može postići pravovremeno propisanom insulinskom terapijom. Savremeni lijekovi dokazali su svoju efikasnost i sigurnost u propisivanju istih čak i kod težih oblika dijabetesa.
Dijabetes inzulin
Inzulin je hormon koji proizvodi gušterača. Zadužen je za regulaciju šećera u krvi. Kada inzulin uđe u tijelo, počinju oksidativni procesi: glukoza se razgrađuje na glikogen, proteine i masti. Ako nedovoljna količina ovog hormona uđe u krvotok, nastaje bolest koja se zove šećerna bolest.
Kod drugog tipa dijabetesa pacijentu je potrebno nadoknaditi stalni nedostatak hormona ubrizgavanjem. Uz pravilnu upotrebu, inzulin je samo koristan, ali je potrebno pažljivo odabrati njegovu dozu i učestalost upotrebe.
Zašto dijabetičari trebaju inzulin?
Insulin je hormon dizajniran da reguliše nivo glukoze u krvi. Ako iz nekog razloga postane mali, nastaje dijabetes. U drugom obliku ove tegobe, nije moguće nadoknaditi nedostatak tabletama samim ili pravilnom prehranom. U tom slučaju su propisane injekcije insulina.

Osmišljeno je da povrati normalno funkcioniranje regulatornog sistema, što oštećeni gušterača više ne može pružiti. Pod utjecajem negativnih faktora, ovaj organ počinje istjecati i više ne može proizvesti dovoljno hormona. U ovom slučaju pacijentu je dijagnosticiran dijabetes tipa 2. Takvo odstupanje može izazvati:
- Nestandardni tijek dijabetesa
- Izuzetno visoka razina glukoze - iznad 9 mmol / L,
- Uzimanje lijekova na bazi sulfonilureje u velikim količinama.
Indikacije za insulin
 Disfunkcija pankreasa glavni je razlog zbog kojeg su ljudi primorani da ubrizgavaju inzulin. Ovaj endokrini organ je vrlo važan za osiguravanje normalnih metaboličkih procesa u tijelu. Ako prestane funkcionirati ili to djelomično djeluje, događaju se kvarovi u drugim organima i sustavima.
Disfunkcija pankreasa glavni je razlog zbog kojeg su ljudi primorani da ubrizgavaju inzulin. Ovaj endokrini organ je vrlo važan za osiguravanje normalnih metaboličkih procesa u tijelu. Ako prestane funkcionirati ili to djelomično djeluje, događaju se kvarovi u drugim organima i sustavima.
Beta ćelije koje liniju gušteraču su dizajnirane za proizvodnju prirodnog inzulina. Pod utjecajem starosti ili drugih bolesti, oni se uništavaju i umiru - više ne mogu proizvoditi inzulin. Stručnjaci napominju da kod ljudi koji imaju prvi tip dijabetesa nakon 7-10 godina također postoji potreba za takvom terapijom.
Glavni razlozi za propisivanje insulina su sljedeći:
- Hiperglikemija pri kojoj šećer u krvi raste iznad nivoa od 9 mmol / l,
- Iscrpljenost ili bolest pankreasa,
- Trudnoća kod žene sa šećernom bolešću
- Prisilna terapija lijekovima koji sadrže sulfonilureju,
- Pogoršanje hroničnih bolesti koje pogađaju gušteraču.
Takođe, ovaj hormon pomaže da bezbolnije prenese upalne procese u organizmu bilo koje prirode. Injekcije inzulina propisuju se osobama sa neuropatijom, koju prate jaki bolovi, kao i sa aterosklerozom. Za održavanje normalnog funkcioniranja tijela, terapija inzulinom indicirana je trudnicama i dojiljama.
Zbog vlastitog neznanja, mnogi pacijenti pokušavaju ne započeti terapiju inzulinom što je duže moguće. Oni smatraju da je to točka povratka, što ukazuje na ozbiljnu patologiju. U stvarnosti, nema ništa loše s ovakvim injekcijama. Inzulin je supstanca koja će vam pomoći da tijelo u potpunosti funkcioniše, a trebalo bi zaboraviti i na svoju hroničnu bolest. Redovnim injekcijama moći ćete zaboraviti na negativne manifestacije dijabetesa tipa 2.
Vrste inzulina
 Moderni proizvođači lijekova lansiraju ogroman broj lijekova na bazi inzulina. Ovaj hormon je namijenjen isključivo za terapiju za održavanje dijabetesa. Jednom u krv veže glukozu i uklanja je iz tijela.
Moderni proizvođači lijekova lansiraju ogroman broj lijekova na bazi inzulina. Ovaj hormon je namijenjen isključivo za terapiju za održavanje dijabetesa. Jednom u krv veže glukozu i uklanja je iz tijela.
Do danas su inzulini sledećih vrsta:
- Ultra kratko djelovanje - djeluje gotovo trenutno,
- Kratko djelovanje - razlikuju se sporije i glađe,
- Srednje trajanje - početi delovati 1-2 sata nakon primene,
- Dugo delujući - najčešći oblik, koji obezbeđuje normalno funkcionisanje organizma u trajanju od 6-8 sati.
Prvi inzulin su ljudi uzgajali 1978. godine. Tada su britanski naučnici primorali E. coli da proizvodi ovaj hormon. Masovna proizvodnja ampula s drogom počela je tek 1982. sa Sjedinjenim Državama. Do tog vremena ljudima sa dijabetesom tipa 2 bili su prinuđeni da unose svinjski inzulin. Takva terapija stalno je izazivala nuspojave u obliku ozbiljnih alergijskih reakcija. Danas je sav inzulin sintetičkog porijekla, tako da lijek ne izaziva nikakve nuspojave.
Zakazivanje inzulinske terapije
 Prije nego što odete liječniku da vam sastavi režim inzulinske terapije, potrebno je provesti dinamično istraživanje šećera u krvi.
Prije nego što odete liječniku da vam sastavi režim inzulinske terapije, potrebno je provesti dinamično istraživanje šećera u krvi.
Da biste to učinili, svaki dan u trajanju od jedne sedmice morate darovati krv za glukozu.
Nakon što primite rezultate studije, možete otići kod stručnjaka. Da biste postigli najistinitije rezultate, prije nekoliko tjedana uzmite krv, počnite da vodite normalan i ispravan način života.
Ako je nakon dijeta gušterača i dalje potrebna dodatna doza inzulina, neće biti moguće izbjeći terapiju. Ljekari, kako bi sastavili ispravnu i efikasnu inzulinsku terapiju, odgovaraju na sljedeća pitanja:
- Trebaju li mi injekcije insulina noću?
- Ako je potrebno, izračunava se doza nakon čega se prilagodi dnevna doza.
- Trebaju li mi injekcije inzulina dugog djelovanja ujutro?
Da bi se to postiglo, pacijent je smešten u bolnicu i podvrgnut je pregledu. Ne daju mu doručak i ručak, proučavaju reakciju tijela. Nakon toga, nekoliko dana ujutro, daje se dugo djelujući inzulin, ako je potrebno, doza se prilagođava. - Potrebne su mi injekcije insulina prije jela? Ako je tako, prije kojih su potrebni, a prije kojih nisu.
- Izračunava se početna doza inzulina kratkog djelovanja prije obroka.
- Provodi se eksperiment kako bi se utvrdilo koliko inzulina trebate unijeti prije jela.
- Pacijenta se uči samostalno davati inzulin.
Veoma je važno da u razvoj inzulinske terapije bude uključen kvalificirani zdravstveni radnik. Tačna doza i vrijeme primjene izračunavaju se pojedinačno za svakog pacijenta. Nekima od njih potrebne su injekcije samo noću ili ujutro, dok druge zahtijevaju stalnu terapiju održavanja.
Kontinuirana terapija inzulinom
Dijabetes tipa 2 je hronična progresivna bolest u kojoj sposobnost beta pankreasnih ćelija da proizvode inzulin postepeno opada. Za održavanje normalne razine glukoze u krvi potrebna je stalna primjena sintetičkog lijeka. Razmislite. Da se doza aktivne tvari mora stalno prilagođavati - obično povećava. S vremenom ćete dostići maksimalnu dozu tableta. Mnogim doktorima ovaj oblik doziranja ne sviđa, jer on stalno izaziva ozbiljne komplikacije u organizmu.
Kad je doza inzulina veća od pilula, liječnik će vas napokon prenijeti na injekcije. Imajte na umu da je ovo trajna terapija koju ćete dobiti cijeli život. Promijenit će se i doza lijeka jer se tijelo brzo navikne na promjene.
 Jedina iznimka je kada se osoba stalno pridržava posebne prehrane.
Jedina iznimka je kada se osoba stalno pridržava posebne prehrane.
U tom će slučaju ista doza inzulina biti učinkovita za njega nekoliko godina.
Obično se ovaj fenomen javlja kod onih ljudi kojima je dijagnoza dijabetes melitusa dovoljno rana. Oni bi također trebali imati normalnu aktivnost pankreasa, a proizvodnja beta-ćelija je posebno važna. Ako je dijabetičar uspio vratiti težinu u normalu, pravilno jede, bavi se sportom, čini sve što je moguće kako bi obnovio tijelo - može to učiniti sa minimalnim dozama inzulina. Jedite dobro i vodite zdrav način života, tada nećete morati stalno da povećavate dozu inzulina.
Visoke doze sulfonilureje
Za vraćanje aktivnosti gušterače i otočića s beta ćelijama propisuju se preparati sulfonilureje. Takav spoj provocira ovaj endokrini organ na proizvodnju inzulina, zbog kojeg se nivo glukoze u krvi održava na optimalnoj razini. To pomaže u održavanju u dobrom stanju sve procese u tijelu. U tu svrhu se obično propisuju sledeći lekovi:
Svi ovi lijekovi imaju snažno stimulativno djelovanje na gušteraču. Veoma je važno pridržavati se doze koju je odabrao ljekar, jer upotreba previše sulfonilureje može dovesti do uništenja gušterače. Ako se terapija inzulinom provodi bez ovog lijeka, funkcija pankreasa u potpunosti će se suzbiti za samo nekoliko godina. Zadržat će svoju funkcionalnost što je duže moguće, tako da ne morate povećavati dozu inzulina.
Lijekovi dizajnirani za održavanje tijela s dijabetesom tipa 2 pomažu obnovi gušterače, kao i zaštitu od patogenih učinaka vanjskih i unutrašnjih faktora. Također, da biste postigli najbolji učinak morate poštovati posebnu dijetu. Pomoću njegove moći će se smanjiti količina šećera u krvi, kao i postići optimalna ravnoteža proteina, masti i ugljikohidrata u tijelu.
Terapeutski učinak inzulina
Inzulin je važan dio života ljudi koji imaju dijabetes tipa 2. Bez ovog hormona počet će doživljavati ozbiljnu nelagodu, što će dovesti do hiperglikemije i ozbiljnijih posljedica. Ljekari su odavno utvrdili da pravilna terapija inzulinom pomaže oslobađanju pacijenta od negativnih manifestacija dijabetesa, kao i značajno produžava njegov život. Uz pomoć ovog hormona moguće je koncentraciju hemoglobina i šećera u glukozi dovesti na pravi nivo: na prazan stomak i nakon jela.
Inzulin dijabetičarima je jedini način da im se pomogne da se osjećaju dobro i da zaborave na svoju bolest. Pravilno odabrana terapija može zaustaviti razvoj bolesti, kao i sprečiti razvoj ozbiljnih komplikacija. Inzulin u pravim dozama ne može naštetiti organizmu, međutim, predoziranjem su moguće i hipoglikemija i hipoglikemijska koma, što zahtijeva hitnu medicinsku pomoć. Terapija ovim hormonom izaziva sledeći terapeutski efekat:
- Snižen šećer u krvi nakon jela i na prazan stomak, oslobađajući se od hiperglikemije.
- Pojačana proizvodnja hormona u gušterači kao odgovor na unos hrane.
- Smanjen metabolički put ili glukoneogeneza. Zbog toga se šećer brže eliminira iz sastojaka bez ugljikohidrata.
- Smanjena lipoliza nakon jela.
- Smanjeni glikovani proteini u telu.
Punopravna terapija inzulinom povoljno utječe na metaboličke procese u tijelu: lipide, ugljikohidrate, proteine. Također, uzimanje inzulina pomaže aktivirati suzbijanje i taloženje šećera, aminokiselina i lipida. Zahvaljujući inzulinu moguće je postići aktivni metabolizam masti. To osigurava normalno povlačenje slobodnih lipida iz tijela, kao i ubrzanu proizvodnju proteina u mišićima.
Tradicionalno dijabetes tipa 2 smatra se oblikom neovisnog o insulinu. U stvarnosti to nije sasvim slučaj. Mnogi pacijenti s takvom dijagnozom nisu samo poželjni, već je nužno i koristiti analoge ljudskog hormona kako bi postigli stabilnu kompenzaciju i minimizirali rizik od ozbiljnih komplikacija.
Kada je potreban dijabetes tipa 2, potreban je inzulin
Trenutno mnogi pacijenti i ljekari snažno odgađaju početak eksterne primjene inzulina. I za to postoje određeni razlozi. Ipak, u ovom trenutku naučnici ozbiljno razmišljaju o izvodljivosti ranog prelaska na hormonsku terapiju za pacijente. Zaista, rezultati praktičnog tretmana pokazuju da pravovremena primjena inzulinske terapije može značajno poboljšati kvalitetu života dijabetičara, omogućujući vam da održavate vlastitu sekreciju važnog hormona dugi niz godina.
Obično se takav tretman primjenjuje kod prilično mladih dijabetičara koji nemaju problema s viškom kilograma, ali prijeti ozbiljna patologija povezana s nepovoljnim tijekom kroničnog oboljenja. Drugi razlog za propisivanje injekcija je neefikasnost hipoglikemijskih sredstava, kada redovan unos lijekova ne dovodi do dobre nadoknade. Štoviše, ova je situacija sve češća.
Supstituciona terapija potrebna je mnogim ljudima koji imaju solidne rezultate sa zaostalom bolešću. Američki istraživači kažu da će nakon 10 godina mnogi ljudi s dijabetesom tipa 2, pitajući doktora: "kako liječiti dijabetes?", Savjetovali da počnu redovito uzimati inzulin. Procjenjuje se da otprilike 30% osoba s dijabetesom tipa 2 duže od 10 godina zapravo ovisi o inzulinu.
Ponekad je glavni razlog imenovanja hormona sklonost ketoacidozi, obično nije karakteristična za ovu kategoriju bolesnika. Važan pokazatelj početka aktivnog liječenja je oštra promjena stanja, pojava izraženih simptoma dijabetesa (žeđ, obilna diureza, suha usta, gubitak težine s povećanim apetitom).
Apsolutne indikacije: hirurške operacije, ozbiljne infektivne lezije, poremećaji cirkulacijskog sistema, zatajenje bubrega i jetre. Trudnice s ranije postavljenom dijagnozom ne mogu koristiti tablete tokom gestacijskog razdoblja (one su kontraindicirane), pa se također privremeno prenose na injekcije.
Zašto pacijenti odbijaju insulinsku terapiju
Glavni razlog odbijanja adekvatnog liječenja je osobni strah.Stereotipi u društvu potiču negativan stav prema inzulinu, čineći vas mislima da nikad neće biti moguće odbiti injekcije. U stvarnosti, ta je izjava istinita samo za dijabetes tipa 1. Dijabetes tipa 2 je drugačije prirode i zbog toga različito reagira na primjenu vanjskog inzulina. Često je takvo liječenje privremena mjera (na primjer, 3 mjeseca) koja omogućava normalizaciju pokazatelja i značajno usporava napredovanje bolesti.
Drugi razlog straha je opasnost od hipoglikemije, koju posjećuju ljudi koji koriste inzulin. Naravno, kod nedovoljne samokontrole postoje rizici, ali su prilično upravljivi i, uz pravi pristup, rijetka su mala nuspojava.
Često stariji pacijenti koji nisu u mogućnosti da adekvatno promijene dozu lijeka, zaboravljajući da prave redovne injekcije ili slabo vide (često imaju problema sa skupom doza u olovkama špriceva) odbijaju insulinsku terapiju. Takođe, ova kategorija pacijenata često ne pokazuje nikakve posebne pritužbe, pripisujući mnoge manifestacije dijabetesa „starosnoj dobi“.
Nedostatak želje za redovitim samokontrolom problem je uobičajen gotovo kod svih bolesnika s dijabetesom tipa 2, jer dobrobit tih ljudi često gotovo ne pati od bolesti, pa im je posebno teško vjerovati u potrebu takvog temeljitog liječenja i kontrole.
Kako je terapija inzulinom za dijabetes 2
U liječenju dijabetesa tipa 2 koriste se isti inzulini kao u liječenju šećerne bolesti tipa 1. Obično preporučuju kratke i ultrazvučne (lispro, aspart) kašice za hranu, od onih sa produženim dijelom, lantus i detemir, jer vam omogućuju brzo normaliziranje metabolizma ugljikohidrata i blagi su.
Trenutno se uspješno primjenjuje nekoliko shema za primjenu vanjskog analoga samog hormona gušterače kod pacijenata sa šećernom bolešću.
• Potpuni prelaz na nadomjesnu terapiju inzulinom, kada se ispostavilo da dijeta, tablete za snižavanje šećera i alternativne metode liječenja dijabetesa nisu insolventni. Shema može uvelike varirati od jedne injekcije 1 put dnevno do intenzivne nadomjesne terapije kao kod dijabetesa tipa 1.
• Kombinovani režim: injekcije i hipoglikemijski lekovi koriste se istovremeno. Ovdje su mogućnosti kombinacije strogo individualne, odabiru se zajedno s liječnikom. Ovaj pristup se smatra najefikasnijim. Obično se kombiniraju produženi inzulin (1-2 puta dnevno) i dnevni unos oralnih lijekova za smanjenje šećera u krvi. Ponekad se prije doručka odabire unošenje miješanog inzulina, jer jutarnju potrebu za hormonima tablete više ne blokiraju.
• Privremeni prijelaz na injekciju. Kao što je već napomenuto, uglavnom je takav pristup opravdan tokom ozbiljnih medicinskih operacija, teških tjelesnih stanja (srčani udar, moždani udar, ozljede), trudnoće, snažnog smanjenja osjetljivosti na vlastiti inzulin i naglog porasta glikoziranog hemoglobina.
Rana terapija inzulinom: opasnost ili jedino pravo rješenje
Budući da dobri rezultati nadoknade šećerne bolesti tipa 2 inzulinom prisiljavaju liječnike da aktivno preporučuju upravo takav pristup liječenju bolesti, mnogi pacijenti i sami liječnici nalaze se u teškoj situaciji: "kada je vrijeme da se propisuju inzulin?". S jedne strane, potpuno razumljiv strah od pacijenta čini da liječnici odgađaju trenutak, s druge strane progresivni zdravstveni problemi ne dozvoljavaju odgodu terapije inzulinom dugo vremena. Odluka se u svakom slučaju donosi pojedinačno.
Zapamtite, bilo koje metode terapije endokrinih patologija mogu se koristiti samo nakon savjetovanja s liječnikom! Samo-lijek može biti opasan.
O izboru inzulina, terapiji inzulinom i njegovoj usporedbi sa tabletama za snižavanje šećera


Za liječenje šećerne bolesti prve i druge vrste često se koristi inzulin. Ovaj hormon nadoknađuje kršenje metabolizma ugljikohidrata, smanjuje vjerojatnost komplikacija.
Pacijentima se propisuju različiti lijekovi prema individualno dizajniranim shemama. Koje su karakteristike inzulina i inzulinske terapije, članak će reći.
Zašto je terapija insulinom potrebna za liječenje dijabetesa?
Ako osoba ima inzulinsku rezistenciju, onda stanice organa gube sposobnost apsorpcije glukoze i počinju doživljavati glad. To se negativno odražava na rad svih sistema: jetra, štitna žlijezda, bubrezi i mozak počinju patiti.
Dijabetes utječe na sve organe
Neliječen dijabetes dovodi do invaliditeta, kome i smrti.. Kod prve vrste bolesti, kada gušterača ne može proizvesti inzulin, neophodna je dodatna primjena hormona.
Koristite lijekove dugog i kratkog djelovanja. Što više injekcija ima, bolje je moguće uspostaviti proces metabolizma ugljikohidrata, koji je sličan fiziološkom.
Apsolutne indikacije i preporuke
Danas se više od 30% pacijenata kojima je dijagnosticiran dijabetes daju injekcije insulina. Apsolutne indikacije za terapiju su:
Mnogi dijabetičari nerado prihvataju inzulinsku terapiju. Ali s prvom vrstom bolesti nema izbora: za normalno zdravlje neophodno je cjeloživotno liječenje.
Pravila i principi terapije insulinom za dijabetes
Bilo koji lek ima nuspojave.
Rizik od pojave neugodnih simptoma na pozadini ubrizgavanja inzulina povećava se kod nepravilno odabrane doze, kršenja uvjeta skladištenja proizvoda.
Pacijent može osjetiti hipoglikemiju, lipodistrofiju, alergije i oštećenje vida. Da biste smanjili negativne efekte terapije insulinom, morate znati principe i slijediti pravila liječenja.
Sa dijabetesom tipa 1
Najbliža moguća fluktuacija šećera u krvi fiziološki normalnom moguća je slijedeći ova pravila i principe:
- prosječna dnevna doza treba odgovarati prirodnoj proizvodnji inzulina od strane gušterače,
- rasporedite dozu prema ovoj šemi: 2/3 ujutro, ručak i uveče, 1/3 u noći,
- kombinujte kratki inzulin sa produženim,
- injekcije se preporučuju pre obroka,
- ne primjenjujte više od 16 jedinica lijeka kratkog djelovanja.
Sa dijabetesom u djece
Da biste maksimalno povećali životni vijek djeteta, kako bi se smanjili negativni efekti bolesti, vrijedno je:
- kombinirati kratki inzulin s lijekom dugog djelovanja,
- obavljati hormonske injekcije dva ili tri puta dnevno,
- djeca starija od 12 godina na intenzivnoj terapiji,
- prilagoditi dozu u fazama,
- s visokom osjetljivošću, razrezane analoge sa ubodom.
Djetetu s dijabetesom je teško dovršiti školski plan: injekcije lijekova moraju se dati u određeno vrijeme. Da biste pojednostavili liječenje, sakrili bolest od druge djece, odaberite terapiju s pumpama. Pumpa automatski oslobađa hormon u organizam kada nivo šećera poraste.
Tokom trudnoće
Tokom trudnoće može doći do gestacijskog dijabetesa. Potreba za inzulinom kod žene u periodu gestacije raste.
Da biste održali normalno zdravlje, vrijedi slijediti ova pravila:
- često prilagođavaju terapiju (u ovom položaju metabolizam karakteriše nestabilnost),
- prelazak na ljudski inzulin (alergijske reakcije na njega javljaju se rjeđe nego na svinje ili goveda),
- da biste sprečili hiperglikemiju, uzimajte dve injekcije dnevno,
- primjenjujte srednje, kratke, kombinirane lijekove,
- tako da se šećer ne diže noću, prije odlaska u krevet, trebate ubrizgati lijek dugog djelovanja,
- Ne možete dalje regulirati tablete šećera.
Pravilni odabir doze i režima davanja inzulina je ključ za dobrobit dijabetičara.
Karakteristike intenzivne terapije bazalnim bolusom i pumpom inzulina
Doktori koriste intenzivne, bazalno-bolusne i pumpasto djelovanje tehnika za davanje hormona pankreasa u liječenju pacijenata. Prva metoda se zasniva na imitaciji fiziološke sekrecije hormona tokom dana.
Intenzivirani metod karakteriziraju takve karakteristike:
- dnevno se napravi nekoliko injekcija,
- uglavnom koriste drogu kratkog djelovanja,
- produljeni lijek ubrizgan u malim dozama u obliku bazalne injekcije,
- vrijeme ubrizgavanja bira se na osnovu toga kada osoba planira jesti.
Posebnost osnovne terapije bolusom je ta što se ujutro ili uveče ubrizgava produženi ili kratki inzulin. Tako se postiže imitacija prirodnog funkcioniranja gušterače. Jedan dio hormona održava optimalnu razinu inzulina, a drugi sprečava navale šećera.
Karakteristike terapije insulinskim pumpama su:
- kombinirajući sve vrste hormona u jednoj injekciji,
- minimizirajući broj injekcija
- automatsko davanje lijekova
- nemogućnost oponašanja prirodnog rada gušterače.
Koji je tretman pogodniji za pacijenta, na osnovu pregleda odlučuje lekar.
Moram li ubrizgati inzulin ako je šećer normalan?
Kod dijabetesa tipa 2, pankreas je sposoban proizvesti određenu količinu vitalnog hormona. Zbog toga ponekad osoba ima normalnu razinu šećera.
Ako glikemija na glasu iznosi 5,9, a nakon jela ne prelazi 7 mmol / l, tada se inzulin može privremeno izostaviti.
Ali istovremeno trebate pratiti stanje i kontrolirati koncentraciju glukoze u krvi pomoću test traka.
Šta učiniti ako propustite injekciju?
Dešava se da je osoba zaboravila ubrizgati inzulin. Algoritam za daljnje postupke ovisi o tome koliko puta dnevno pacijent napravi injekcije:
- ako se propusti jedna doza tijekom injekcija produženog hormona dva puta dnevno, vrijedno je prilagoditi razinu glikemije u sljedećih 12 sati lijekom s kratkim djelovanjem. Ili povećati fizičku aktivnost tako da dolazi do prirodnog iskorištavanja glukoze,
- ako se lijek primjenjuje jednom dnevno, nakon 12 sati od propuštene injekcije napravite injekciju u pola doze,
- kod preskakanja bolusnog inzulina lijek se mora primijeniti odmah nakon obroka. Možete povećati fizičku aktivnost i nadzirati nivo šećera. Ako glukometri pokazuju glikemiju od 13 mmol / l, tada vrijedi uvesti 1-2 jedinice kratkog hormona.
Adrenalin i inzulin su dvije supstancije u djelovanju.
Prema istraživačkom centru za endokrinologiju Rusije, jedinica inzulina smanjuje koncentraciju glukoze za 2 mmol / l, a 1 ml adrenalina u potpunosti zaustavlja hipoglikemijski napad.
Važno je uzeti u obzir da inzulin (adrenalin) djeluje različito na dijabetičare: ukazuje se na ovisnost o dobi, težini i fizičkoj aktivnosti osobe. Dakle, droga jače utječe na mlade i mršave ljude, djecu.
Da biste shvatili koliko jedinica inzulina smanjuje šećer, a koliko povećava njegov adrenalin, moguće je kroz uzorke.
Šta trebam znati o injekcijama za dijabetes?
 Injekcije za dijabetes tipa 2 treba obaviti pomoću posebnih šprica za jednokratnu upotrebu. Na njihovoj površini nalaze se tragovi koji određuju količinu lijeka.
Injekcije za dijabetes tipa 2 treba obaviti pomoću posebnih šprica za jednokratnu upotrebu. Na njihovoj površini nalaze se tragovi koji određuju količinu lijeka.
Međutim, u nedostatku inzulinskih šprica, mogu se koristiti konvencionalne 2 ml šprice za jednokratnu upotrebu. Ali u ovom slučaju injekciju je najbolje učiniti pod vodstvom liječnika.
Nepakirane bočice treba čuvati u hladnjaku, a otvoriti ih na sobnoj temperaturi jer hladnoća slabi djelovanje hormona. Dijabetičarima se mogu dati injekcije u:
Međutim, najbolja apsorpcija nastaje ako se napravi injekcija u trbuh, gdje se krvožilni sistem najviše razvija. Ali mjesta treba promijeniti, odstupajući od područja posljednje injekcije za 2 cm. U suprotnom, na koži će se formirati pečati.
Prije početka postupka, operete ruke sapunom. Područje uvođenja i poklopac za pakiranje obrišu se alkoholom (70%).
Često tokom punjenja štrcaljke ulazi u njega malo zraka što može malo utjecati na doziranje. Stoga je važno proučiti upute za ispravan postupak.
Prvo se odstranjuju čepovi sa šprice, nakon čega se u njemu skuplja zrak u količini koja je jednaka zapremini inzulina. Zatim se igla ubacuje u bočicu s lijekom, a akumulirani zrak se oslobađa. Ovo neće dozvoliti stvaranje vakuuma u boci.
Špricu morate držati uspravno, držeći je malim prstom prema dlanu. Zatim je pomoću klipa potrebno da u štrcaljku uvučete 10 jedinica više od potrebne doze.
Nakon klipa, višak sredstva ponovo se sipa u bocu, i igla se uklanja. U tom slučaju špricu morate držati uspravno.
Vrlo često sa dijabetesom prave injekcije astralnog orisa. Prednost tehnike je nedostatak potrebe za punjenjem špriceva i složeno davanje lijeka.
Ako se koristi Protafan inzulin, metoda punjenja štrcaljke je malo drugačija. Ovaj lijek ima prosječno trajanje djelovanja, dostupan je i u bocama.
NPH-inzulin je prozirna tvar sa sivim talogom. Prije upotrebe, bocu s proizvodom treba udubiti da distribuira sediment u tekućini. U suprotnom, efekat lijeka će biti nestabilan.
Igla je uronjena u posudu s lijekom na gore opisan način. Ali nakon toga, bočicu morate tući oko 10 puta i lijek se mora u špricu odvesti s viškom. Kada se višak tečnosti nanese u bočicu, šprica se uklanja vertikalno.
Plan ishrane i praćenje glukoze u krvi
Važno je da odrasla osoba i dijete s dijagnozom dijabetesa slijede dijetu sa niskim udjelom ugljikohidrata. Primer uzorka ishrane:
- doručak (4 XE) - porcija kaše od žitarica, čaša mleka,
- snack (1 XE) - voće
- ručak (2 XE) - meso, povrće, pire krompir,
- popodnevni čaj (1 XE) - voće
- večera (4 XE) - kaša sa salatom, pečena riba,
- prije spavanja (1 XE) - kriška integralnog hleba sa čajem.
Proizvodi su kontraindicirani:
Latinski recept za inzulin
Svi dijabetičari moraju biti registrovani kod endokrinologa. Oni imaju pravo na besplatan prijem inzulina.
Izdaje se latino recept koji izgleda ovako:
- Rp: Insulini 6 ml (40 ED - 1 ml).
- Da priče doze br. 10.
- Ubrizgavajte 10 ED (0,25 ml) ispod kože 3 puta dnevno 20 minuta prije jela.
Koji su najbolji proizvodi inzulina?
Moderni i najčešće korišćeni lekovi za inzulin su:
- Humalogue. Ovo je najbolji lijek kratkog djelovanja. Smanjuje šećer za 15 minuta. Sadrži ljudski inzulin. Održava optimalnu razinu glukoze u trajanju od 3 sata,
- Gensulin N. Lijek srednjeg djelovanja. Snižava glukozu jedan sat nakon primjene 20 sati. Prema uputama ima najmanje nuspojava,
- Lantus. Ovo je dugotrajna vrsta lijekova. Vrijedi 40 sati.
Injekcije ili tablete inzulina: što je bolje?
Dijabetes tipa 1 liječi se isključivo inzulinom. Pacijenti s drugom vrstom patologije mogu koristiti tablete ili injekcije.
Oblik kapsule je praktičniji za upotrebu i omogućuje prirodnu kontrolu glukoze. Istovremeno tablete negativno utječu na rad jetre i bubrega.
Pogrešnim odabirom doze postoji rizik od nastanka kardiovaskularnih komplikacija. Injekcije su u tom pogledu sigurnije i moći su 100% zamijeniti funkciju gušterače.
Srodni videozapisi
O terapiji inzulinom za dijabetes melitus tip 1 i 2 u videu:
Tako se dijabetes liječi tabletama za snižavanje šećera ili injekcijama inzulina. Prva opcija je pogodna samo za pacijente drugog tipa. Injekciona terapija je jedini izlaz za osobe s prvom vrstom patologije.
Inzulinska terapija i dijabetes tipa 2


Zdravstvena zaštita zvuči ubrzavajućim tempom širenja dijabetesa po cijelom svijetu.Štaviše, zemlje u razvoju i ekonomski razvijene zemlje podjednako prevladavaju bolest.
Osim toga, ne samo odrasli pate od dijabetesa. Sve se više bolest javlja i kod djece i adolescenata.
Ne zaboravite da dijabetes melitus (DM) postaje plodno tlo za razvoj bolesti srca i krvnih žila u budućnosti.
Koliko je štetan visoki šećer u krvi?
Smatra se da povišen šećer u krvi negativno utječe na mikrovaskularni ležaj, a smanjenje ovog pokazatelja može biti značajna pomoć u razvoju dijabetičke nefropatije i retinopatije. Povišeni šećer ili hiperglikemiju ponekad je teško kontrolirati i u mnogim slučajevima se ne postiže normalan broj.
Ova složenost rezultat je neravnomjernog funkcioniranja beta ćelija pankreasa. Zato bolesnici sa bolešću dijabetes tipa 2 nema pozitivnih efekata prilikom uzimanja lijekova za snižavanje šećera.
Veliki broj slučajeva hiperglikemije nije ispravljen, ne provodi se odgovarajuća hipoglikemijska terapija. S tim u vezi rizik od komplikacija bolesti povećava se nekoliko puta.
Šta je klinička inercija?
Izraz "klinička inercija" odnosi se na nedostatak propisivanja i aktiviranja liječenja u prisutnosti kliničkih indikacija. Ova je situacija najizraženija kod primjene inzulinskih pripravaka.
Zbog toga je, radi poboljšanja mogućnosti liječenja i smanjenja vjerojatnosti komplikacija, potrebno aktivnije upravljati glikemijskim statusom.
Stoga rana primjena inzulina može biti vrlo opravdana.
Na šta treba paziti u postizanju normoglikemije?
Postoje tri patofiziološke karakteristike koje se moraju zasnivati na adekvatnoj kontroli glikemije:
- Manjak inzulina
- Inzulinska rezistencija
- Kršenje delovanja inzulina.
Samo inzulin može adekvatno djelovati i eliminirati sve ove tri točke.
Objašnjenje otpornosti na inzulin i istodobna učinkovitost inzulina
Ciljne ćelije, na primjer, masne ili mišićne, otporne su na inzulin zbog neispravnog djelovanja inzulinskih receptora na njihovoj površini ili zbog oštećenja u receptorskom aparatu.
Tako dolazi do povećanja šećera u krvi, a beta ćelije gušterače (gušterače) reagiraju na hiperglikemiju povećanjem inzulina. Međutim, ove akcije ne donose nikakav pozitivan rezultat.
S vremenom se smanjuje količina sintetiziranog inzulina - razvija se relativni nedostatak inzulina. U ovom slučaju hiperglikemija će se samo povećavati.
Ova činjenica sugerira da će pravilno i adekvatno upravljanje glikemije izbjeći mnoge probleme tokom razvoja dijabetesa.
Što je ranije započela terapija inzulinom, to je lakše kontrolirati nivo glikemije u bolesnika sa bolešću dijabetes tipa 2. Postoje burne rasprave i rasprave o vremenu inzulinske terapije.
Još nije moguće doći do nekog savršenog rješenja.
Kako ubrizgati
 Prije nego što napravite injekcije za dijabetes tipa 2, trebate obraditi bočicu s lijekom sa sedamdeset posto alkohola. Takođe bi trebalo da obrišete područje tela na kojem će se injekcija izvršiti.
Prije nego što napravite injekcije za dijabetes tipa 2, trebate obraditi bočicu s lijekom sa sedamdeset posto alkohola. Takođe bi trebalo da obrišete područje tela na kojem će se injekcija izvršiti.
Kožu morate stegnuti prstima kako biste dobili nabora, u koji morate umetnuti iglu. Insulin se daje pritiskom klipa. Ali ne treba odmah uklanjati iglu, jer lijek može procuriti. U tom će se slučaju osjetiti miris Metacrestola.
Međutim, nemojte ponovo unositi lijek. Treba samo zabilježiti gubitak u dnevniku samokontrole. Iako će mjerač pokazati da je šećer povišen, kompenzaciju još uvijek treba izvršiti tek kada je učinak inzulina završen.
Područje kože na kojem je injekcija napravljena može krvariti. Za uklanjanje mrlja od krvi s tijela i odjeće preporučuje se upotreba hidrogen peroksida.
Vrijedi napomenuti da se pored inzulina za dijabetes često propisuju i injekcije Actovegina i vitamina B (intramuskularna ili potkožna injekcija). Potonji se koriste kao dio složene terapije za polineuropatiju. Actovegin je potreban u slučaju dijabetičke encefalopatije koja se daje IM, iv ili se uzima oralno u obliku tableta.
Vrijedi napomenuti da se i / m metoda davanja praktično ne razlikuje od potkožne. Ali u potonjem slučaju, ne trebate raditi pregib kože.
Igla se pod pravim uglom ubacuje u mišićno tkivo na ¾. Što se tiče intravenske metode, takav postupak treba izvesti ljekar ili iskusna medicinska sestra. Ali iv injekcije se rijetko rade kada je pacijent u vrlo ozbiljnom stanju.
Pored toga, kod dijabetesa tipa 2 često se koristi tioktična kiselina. Može se unijeti u tijelo u / kapanjem ili se uzima u obliku tableta.
Otkrivanje inzulina
Insulin je otvoren 1921. godine u gradu Torontu. Ovo je jedno od najvažnijih i najvažnijih otkrića u medicini za sva vremena njenog postojanja.
Nakon otkrića, inzulin je pročišćen i postalo je moguće koristiti ga kod ljudi. Prvi pacijent bio je Leonard Thompson, koji je pročišćeni inzulin primio 11. januara 1922. u bolnici u Torontu.
Nakon toga uspostavljena je proizvodnja lijeka koji je podvrgnut posebnom čišćenju.
Ovaj inzulin bio je životinjskog porijekla, imao je kratko djelovanje, a za normalan terapeutski učinak bilo je potrebno 3 do 4 injekcije dnevno.
1980. godine uspostavljena je proizvodnja humanog inzulina. Međutim, ovaj inzulin još uvijek nije mogao čovječanstvu pružiti potpunu neovisnost u liječenju dijabetesa, pa su stvoreni analozi ljudskog inzulina različitog trajanja djelovanja.
Napredni lijekovi pružali su takve mogućnosti:
- Inzulin kratkog djelovanja trebao je dati vrhunac aktivnosti, koji je bio u kombinaciji s unosom hrane,
- Inzulin dugog djelovanja održavao je bazalni konstantni nivo.
U fiziološkim uvjetima tijela, gotovo polovica izlučenog inzulina je u bazalu dugog djelovanja. Preostalu količinu obezbeđuje kratki inzulin koji se stvara kao odgovor na unos hrane.
Indikacije za terapiju insulinom kod dijabetesa tipa 2
Prema riječima evropskih dijabetologa, terapija inzulinom ne bi trebala započeti veoma rano i ne kasno.
Ne rana, jer sekretorna insuficijencija može biti sekundarna neosjetljivosti na inzulin, a također i zbog rizika od hipoglikemije.
Još nije kasno, jer je potrebno postići potrebnu adekvatnu kontrolu glikemije.
Kako uvesti terapiju inzulinom u proces liječenja?
Dijabetes tipa 2 bolest u svim osjetilima, progresivna primjena inzulina samo je pitanje vremena.
Trenutno se smatra tradicionalnim propisati dva lijeka za snižavanje šećera. Nakon 10-15 godina uzimanja tableta prelaze se na završni stadij - terapiju inzulinom.
Kašnjenje u ovoj tehnici liječenja objašnjava se i činjenicom da su injekcije potrebne, može se razviti hipoglikemija i pacijent može značajno dobiti na težini. Međutim, mnogi pacijenti vjeruju da je rezultat nestabilan, niska efikasnost.
Neuspješno lično iskustvo usporava liječenje kada je nepravilno odabran tretman uzrokovao česte hipoglikemijske uvjete.
Treba napomenuti da imenovanje kratkog tečaja inzulinske terapije na samom početku bolesti može dovesti do produžene remisije i izjednačavanja glikemije bez potrebe za naknadnom primjenom lijekova koji smanjuju šećer.
Međutim, mnogi endokrinolozi iz prakse ne odobravaju ovu tehniku i zagovaraju korak sa terapijom. Naravno, postoje situacije kada je rani početak davanja inzulina najprikladniji.
Primjerice, s neučinkovitom primjenom lijekova za snižavanje šećera u ranim fazama propisan je inzulin. Od ovog lijeka nekoliko se puta povećava kvaliteta života i zadovoljstvo pacijenata liječenjem.
Brojna istraživanja pokazala su da je hiperinzulinemija okidač u razvoju ateroskleroze. Pored toga, rana upotreba inzulina kao lijeka može dovesti do stvaranja koronarne srčane bolesti (CHD). Ali do danas, ne postoje točne i pouzdane informacije o ovoj vezi.
Prije početka terapije inzulinom potrebno je utvrditi i razmotriti nekoliko faktora i karakteristika koji mogu utjecati na ovu tehniku. Iz njih izdvajamo:
- tjelesna težina
- životna prognoza
- prisutnost, ozbiljnost mikrovaskularnih promjena,
- neuspjeh prethodnog liječenja.
Kako bismo osigurali da je terapija inzulinom neophodna, potrebno je utvrditi nivo aktivnosti beta ćelija pankreasa određivanjem količine sintetizovanog C-peptida.
Trebate započeti insulinsku terapiju za dijabetes melitus tipa 2:
- s teškom hiperglikemijom u visokim i maksimalnim dozama lijekova za snižavanje šećera,
- nagli gubitak težine
- nizak nivo C-peptida.
Kao privremeni tretman propisan je inzulin ako je potrebno smanjiti toksičnost glukoze s povećanom razinom u krvi. Studije su pokazale da terapija inzulinom značajno smanjuje verovatnoću razvoja mikrovaskularnih komplikacija.
Prednosti rane inzulinske terapije
Kod dijabetesa tipa 2, insulinska terapija ima sljedeće pozitivne kvalitete i prednosti:
- eliminira toksičnost glukoze u krvi,
- uvođenje inzulina u ranim fazama bolesti može potaknuti razvoj remisije,
- analiza glikemije nakon posta omogućava vam kontrolu njene dnevne razine,
- s progresijom dijabetesa potrebno je obnoviti bazalni i vrhunski nivo inzulina u krvi,
- individualni pristup liječenju inzulinom omogućava pacijentu sigurnost od pojave hipoglikemije i dijabetičke bolesti.
Šećerna bolest tipa 2: liječenje inzulinom


Dijabetes melitus je hronična bolest koja se javlja tokom života. U osoba sa dijabetesom tipa 2, funkcija beta ćelija gušterače koja proizvode inzulin gubi se za oko 5% godišnje od trenutka otkrivanja bolesti.
Stoga se s vremenom smanjuje efikasnost dijetalne terapije, vježbanja i liječenja tabletama za snižavanje šećera, a ljudi dolaze do zaključka da su prisiljeni raditi injekcije inzulina.
Ili započnite s kombinacijom inzulina i oralnih lijekova Metformin ili potpuno pređite na inzulinsku terapiju.
U ovom ćemo članku razmotriti posebno liječenje bolesnika sa šećernom bolešću tipa 2 inzulinom.
Šta učiniti kako bi se smanjila doza primijenjenog inzulina?
 Prekomjerni unos ugljikohidratne hrane uzrokuje visoki šećer u krvi, za koji je potrebna injekcija inzulina. Međutim, velika količina ubrizgavanog hormona može jako sniziti razinu glukoze, što će dovesti do hipoglikemije, koja ima i svoje štetne učinke.
Prekomjerni unos ugljikohidratne hrane uzrokuje visoki šećer u krvi, za koji je potrebna injekcija inzulina. Međutim, velika količina ubrizgavanog hormona može jako sniziti razinu glukoze, što će dovesti do hipoglikemije, koja ima i svoje štetne učinke.
Zbog toga trebate strogo nadzirati količinu konzumiranih ugljikohidrata zbog čega je doza lijeka svedena na minimum. A to će vam omogućiti precizno kontrolu koncentracije šećera u krvi.
Ugljikohidrate treba zamijeniti bjelančevinama, koje su također prilično zadovoljavajući proizvod, i zdravim biljnim mastima. U kategoriju dozvoljenih proizvoda za dijabetes tipa 2 su:
- sir
- pusto meso
- jaja
- plodovi mora
- soje
- povrće, po mogućnosti zeleno, ali ne i krompir, jer je bogato ugljikohidratima,
- orahe
- vrhnje i puter u maloj količini,
- nezaslađeni i nemasni jogurt.
Žitarice, slatkiši, škrobna hrana, uključujući povrće i voće, moraju se ukloniti iz ishrane. Također je vrijedno odustati od sira i punomasnog mlijeka.
Vrijedi napomenuti da i proteini povećavaju koncentraciju glukoze, ali u maloj količini. Stoga se takvi skokovi mogu brzo ugasiti, što se ne može reći o ugljikohidratnoj hrani.
Također važno u životu dijabetičara koji ne želi ovisiti o inzulinu trebao bi biti sport. No, opterećenja treba birati štedljivim, na primjer, posebnom wellness stazom. Također možete plivati, voziti bicikl, tenis ili vježbati u teretani s malom težinom. Kako davati inzulin, reći će i pokazati video u ovom članku.
Glavni pristupi terapiji inzulinom
Cilj liječenja inzulinom je stabiliziranje razine glukoze u krvi kako bi se izjednačila dnevna krivulja glikemije.
Prilikom izračunavanja doze inzulina inicijalno se izračunava dnevna potreba pacijenta za inzulinom. U zdrave osobe dnevna potreba je otprilike 30-70 U / dan, dok je bazna sekrecija inzulina 1 U / h.
Tokom obroka dolazi do bolnog povećanja razine inzulina - otprilike 1-2 jedinice na 10 g pojedenih ugljikohidrata. Istovremeno se primjećuje određena ravnoteža između koncentracije inzulina u krvi i potrebe ljudskog tijela.
U bolesnika sa šećernom bolešću tipa 2, dnevna potreba izračunava se strogo individualno, uzimajući u obzir životni stil osobe.
Slijede primjeri dijagrama:
-u prisutnosti normalne ili lagano smanjene vlastite proizvodnje inzulina, 0,3-0,8 U / kg,
-u prisutnosti minimalne vlastite proizvodnje inzulina kod ljudi sa dugotrajnom bolešću, potreba je 0,7-0,8 U / kg,
- za novo dijagnosticirani dijabetes - 0,5 U / kg,
- nakon kompenzacije, doza se smanjuje na 0,3-0,4 U / kg.
No, još uvijek ponavljamo, da se sve to izračunava strogo individualno.
U liječenju inzulinom mogu se razlikovati dva načina liječenja dijabetesa:
Tradicionalna terapija insulinom uključuje svakodnevne injekcije 2 puta dnevno 2 vrste inzulina (produženo i kratkotrajno) prije doručka i prije večere.
Vreme obroka treba prilagoditi vremenu injiciranja inzulina i treba ga se strogo pridržavati.
U ovom načinu rada pacijenti miješaju kratke i dugo djelujuće insuline i rade injekcije (2/3 dnevne potrebe) 30 minuta prije doručka i 15 minuta prije večere (1/3 dnevne potrebe).
Ako koristite analoge inzulina kratkog djelovanja, injekcije možete raditi neposredno prije jela. Obavezno pogledajte nivo šećera na post.
Ujedno se prilagođavaju način života, prisustvo tjelesne aktivnosti i količina hrane (količina ugljikohidrata u XE).
Ako postoji fizička aktivnost, dozu inzulina mora se smanjiti prije obroka kako bi se izbjegao rizik od hipoglikemije (snižavanja šećera u krvi).
Često, tradicionalna terapija nije dovoljna da ispravi nivo glukoze u krvi, a potom pribjegavaju pojačana terapija. Uz ovu vrstu liječenja, pacijenti se ubrizgavaju inzulinu kratkog djelovanja 3 puta dnevno prije doručka, ručka i večere, a 2 puta dnevno sebi daju injekcije inzulina produženog djelovanja ujutro i prije spavanja (obično u 22-23 sata).
Doza kratkog inzulina bit će različita ovisno o sastavu hrane i razini glukoze prije obroka. Od toga otprilike 60-50% dnevne doze padne na inzuline kratkog djelovanja (podijeljeno proporcionalno unosu hrane), a 40-50% na insuline dugog djelovanja (2/3 ujutro i 1/3 navečer).
Smatra se da intenzivna terapija bolje stabilizuje nivo glukoze u krvi od tradicionalne terapije.
Alternativno, srednje delotvorni inzulini i kratko delujući inzulini mogu se mešati zajedno i davati dva puta dnevno, a obroci se prilagođavaju vremenu ubrizgavanja. Jedna primjena opravdana je stabilnom razinom glukoze i smanjenom dnevnom potrebom za inzulinom (manjom od 30-40 U / dnevno). Obično se 2/3 doze daju prije doručka i 1/3 prije večere.
Postoji puno shema davanja inzulina i liječnik ih bira strogo pojedinačno.
- prije doručka, daje se 7 jedinica inzulina kratkog djelovanja,
- u vrijeme ručka - 10 jedinica kratkog inzulina,
- prije večere ponovo 7 jedinica kratkih inzulina.
Istovremeno se ujutro ubrizgava 10 jedinica srednje djelotvornog inzulina i 6 jedinica istog. U tom slučaju, obavezno pazite na razinu šećera na prazan stomak. Ako su ujutro ustali, onda:
- s glukozom 11-12 mmol / l-na 2U povećati dozu inzulina kratkog djelovanja prije obroka,
- na 13-15 mmol / l-na 4 jedinice kratko delujućeg inzulina,
- sa 16-18 mmol / l na 6 jedinica kratko delujućeg inzulina,
- sa preko 18 mmol / l na 12 jedinica inzulina kratkog djelovanja.
Mora se imati na umu da doza produženog inzulina dnevno treba biti 2 puta veća nego u večernjim satima, kako bi se izbjegla noćna hipoglikemija. Ne idite u krevet s večernjom razinom šećera od 5,6 mmol / L ili nižom - u ovom slučaju velika je vjerovatnoća da ćete osjetiti hipoglikemiju. U tom slučaju bi doza inzulina trebala biti minimalna i nešto za jesti.
Osobe sa dijabetesom tipa 2 trebale bi kontrolirati razinu glukoze jednako često kao i kod dijabetesa tipa 1 - barem 4 puta dnevno (ponekad i češće).
Još jedna praktična preporuka: nakon ubrizgavanja kratko djelujućih inzulina nakon 2-3 sata, trebali biste nešto jesti, a nakon ubrizgavanja dugotrajnih inzulinskih zalogaja treba raditi svaka 4 sata, posljednji put 1-2 sata prije spavanja.
Osnove terapije inzulinom za pacijente s dijabetesom tipa 2 u principu su slične onima u liječenju dijabetesa tipa 1, ali još uvijek postoje razlike uzimajući u obzir još uvijek sačuvanu sekreciju inzulina.
I zapamtite: samo liječnik će vam pomoći da odaberete adekvatan režim liječenja!
Preporuke za samo praćenje dijabetesa razmotrit ćemo u jednom od sljedećih članaka.
Pažljivo pazite na glukozu u krvi i budite zdravi!
Lijekovi protiv dijabetesa


Terapija dijabetesa uključuje imenovanje lijekova lijekovima, upotrebu bilja, vježbanje i dijetu br. 9. Hrana treba biti višekratna i uravnotežena. Hranu treba uzimati najmanje 4 puta dnevno.
Liječenje lijekova za dijabetes
Kod dijabetesa uvijek se propisuje režim višestrukih injekcija inzulina. Ovo se posebno odnosi na dijabetes tipa 1, jer se smatra inzulinski ovisnim. Kod dijabetesa tipa 2, terapija insulinom se ne koristi u svim slučajevima. Samo imenovanjem endokrinologa bavi se imenovanjem inzulina na osnovu razine glukoze, karakteristikama patologije i drugim važnim faktorima.
Osnovni režim inzulina
| Vreme ubrizgavanja | Vrsta inzulina |
| Ujutro, prije jela | Kratko djelovanje i produženo |
| Popodne, prije ručka | Kratka akcija |
| Uveče, prije večere | Kratka akcija |
| Prije odlaska u krevet | Produljeno djelovanje |
Iz video zapisa možete saznati kako pravilno izračunati dozu inzulina za svaki slučaj:
Inzulinska terapija dijabetesa tipa 1
Terapija inzulinom za dijabetes tipa 1 u potpunosti zamjenjuje fiziološku sekreciju hormona koji nastaju u gušterači. U pravilu se bazni inzulin ubrizgava dva puta dnevno, a bolus se uzima prije jela. Postoje preparati inzulina različitog dejstva:
| Vrsta inzulina | Naziv lijekova | Značajke |
| Ultra kratko djelovanje | Humalog, Apidra, Novorapid | Ona počinje djelovati odmah, nakon najviše 20 minuta. Maksimalna efikasnost u jednom satu. Rezultat traje u prosjeku 3-5 sati. |
| Kratka akcija | Regulator humulina, antrapid, brz | Počinje sa radom za pola sata. Maksimalna efikasnost - 2-4 sata. Rezultat traje od 6 do 8 sati. |
| Srednje dugotrajno djelovanje | "Insuman", "Insulatard", "Humulin NPH" | Na snazi nakon 60 minuta. Maksimalna efikasnost nakon 4-12 sati. Rezultat u prosjeku traje 16 sati dnevno. |
| Produljeno djelovanje | Levemir, Lantus | Uticaj je ravnomerno raspoređen tokom 24 sata. Trebate unijeti 1-2 puta dnevno. |
| Kombinovani lijek | Mikstard, Humulin M3, Humalog Mix 50, 25, Insuman-Kombi 25 | Izloženost se javlja nakon 30 minuta. Maksimalna efikasnost nakon 1-2 sata. Rezultat traje u prosjeku od 6 do 18 sati. |
Najčešće, terapija inzulinom uključuje upotrebu 2 lijeka različitog učinka istovremeno tokom dana. To tijelu pruža potreban enzim, zbog kojeg se uspostavlja rad svih sistema. Režim liječenja odabire se na individualnoj razini. Injekcije se provode pomoću tanke igle ili posebne pumpe.
Kod šećerne bolesti tipa 2 terapija inzulinom nije uvijek propisana. Prije svega, pacijent uzima antipiretske lijekove. Ako postoji potreba za inzulinom, on se daje postepeno, u malim dozama.
Obavezno koristite bazalni tip lijeka. Inzulin s dijabetesom tipa 2 može se propisati privremeno - s infekcijom i prije operacije.
Konstantno se propisuje samo ako nema učinka terapije koja smanjuje šećer tabletama.
Doziranje i trajanje inzulinske terapije određuje endokrinolog. Indikacije mogu obuhvatati sljedeće:
- simptomi nedostatka inzulina (nagli pad tjelesne težine itd.),
- prisutnost popratnih patologija,
- komplikacija dijabetesa
- pogoršanje hroničnih bolesti,
- alergijska reakcija na tablete,
- trudnoća i dojenje,
- prekomjerno visok stupanj glukoze u krvi.
Više o značajkama terapije insulinom za dijabetes tipa 1 i 2 možete saznati iz videa:
Tablete za dijabetes tipa 1
Za dijabetičare prvog tipa osnova lečenja je terapija insulinom. Ali u prisutnosti popratnih bolesti, mogu se propisati sljedeći lijekovi:
- Da bi se normalizirao krvni pritisak i spriječili negativni efekti uzimanja drugih lijekova, propisani su ACE inhibitori.
- Pripreme za obnavljanje probavnog trakta. To može biti Tsurekal, Eritromicin itd.
- Levastatin i slično koriste se za snižavanje holesterola i sprečavanje razvoja ateroskleroze.
- Tablete koje jačaju kardiovaskularni sistem. Na primjer, Cardiomagnyl.
- Sredstva protiv bolova
- "Dialek" - za normalizaciju funkcionalnosti gušterače.
Tablete za dijabetes tipa 2
U početnim fazama razvoja šećerne bolesti drugog tipa, postupak liječenja se provodi dijetom. Međutim, dolazi vrijeme kada je potrebno uzimati lijekove za snižavanje šećera, koji su podijeljeni u nekoliko grupa:
- Na bazi sulfonilureje. Ova grupa praktikuje liječenje dijabetesa već 50 godina. Tablete brzo snižavaju nivo glukoze na ćelijskom nivou. Naime, oni djeluju na beta ćelije koje proizvode inzulin. Zbog toga se potonji oslobađa i baca u krvotok. Sulfonilureje takođe aktivno štite bubrežni sistem i krvne žile. Grupa također ima nedostatke: povećati težinu, iscrpiti stanice. Može se pojaviti alergijska reakcija i razviti hipoglikemija. Najpopularniji proizvodi uključuju Maninil, Glycvidon, Amaryl i Diabeton.
- Meglitinidna grupa odnosi se na sredstva nove generacije. Stimulira proizvodnju prirodnog inzulina. Lijekovi mogu izazvati neželjenu reakciju u obliku bola u trbuhu, alergija i proliva. Najpopularnije tablete: Starlix i Novonorm. Doziranje se bira samo na pojedinačnoj razini.
- Biguanide Group sprečava oslobađanje glukoze iz jetre. Pomaže širenju šećera preko ćelija i tkiva, a ne kroz krv. Zbog toga se nivo glukoze u krvnoj tečnosti smanjuje. Kontraindikacije - zatajenje bubrega i srca. Najefikasniji lijekovi: Metformin i Siofor. Dodatno smanjite tjelesnu težinu, apsorbuje šećer u crijevima.
- Tiazolidindioni ponašaju se kao i prethodna grupa, ali se ne koriste zbog pretilosti, jer doprinose povećanju kilograma. Postoji niz kontraindikacija i neželjenih reakcija. Najpopularnije tablete su Avandia i Aktos. Uz to, oni ubrzavaju metabolizam, povećavaju osjetljivost tkiva i stanica na inzulin i usporavaju sintezu šećera u jetri. Imaju jako visoku cijenu.
- Skupina inhibitora alfa-glukozidaze. Glavno djelovanje je blokiranje proizvodnje crijevnih enzima koji rastvaraju složene ugljikohidrate. To dovodi do usporavanja procesa asimilacije polisaharida. Brzo smanjite šećer u krvi, imate minimum nuspojava i kontraindikacija. Grupa pripada novoj generaciji lijekova. Najpopularnije tablete: Miglitol i Glucobay.
- Još jedna grupa nove generacije, Incretini, ima za cilj ubrzati proizvodnju prirodnog inzulina u gušterači. Na drugi način, ova grupa se naziva inhibitorima dipeptidil peptidaze. Tablete pospješuju oslobađanje glukoze iz jetre. Najpoznatiji lijekovi su Januvia, Saxagliptin i Galvus. Tablete su toliko moćne da je dovoljno uzimati ih jednom dnevno. Gotovo da nema kontraindikacija i nuspojava.
Kompletan spisak tableta možete pronaći ovdje.
Kombinovana terapija
Kombinacija se može koristiti za dijabetes melitus (tip 1 i tip 2). Glavni fokus je sprečavanje razvoja komplikacija i poboljšanje općeg zdravlja dijabetičara.
Kod šećerne bolesti tipa 2 potrebno je ako monoterapija nije donijela očekivani rezultat.
U osnovi se koristi posebna kombinacija lijekova koji istovremeno utječu na procese proizvodnje inzulina, smanjenje šećera i razinu osjetljivosti perifernog tkiva na inzulin. Najuspješnija kombinacija lijekova u kombiniranoj terapiji:
- Sulfonilurea preparati i sredstva iz grupe biguanida.
- Derivati sulfonilureje i grupa tiazolidindiona.
- Klinidi i grupa tiazolidindiona.
- Glinidi i biguanidi.
- Biguanidna grupa tableta i tiazolidindiona.
- "Acarbose" i bilo koji lijek iz niza redukcije šećera.
Prije propisivanja kombinirane terapije, endokrinolog povećava dozu lijekova monoterapijom. Ako je učinak nula, postupno se uvodi lijek iz druge grupe, ali u prosječnoj dozi. Ako je u ovom slučaju rezultat negativan, doza se povećava. Ponekad se kombinacija sastoji od 3 lijeka.
Nemoguće je potpuno oporaviti od dijabetesa, pa je obavezno kontaktirati endokrinologa kada se pojave prvi znakovi. To će vam omogućiti da pravilno propisujete lijekove, zaustavite patološki proces i spriječite razvoj komplikacija.