Inzulin: efekti na rast mišića, doziranje i nuspojave

Većina bolesnika sa šećernom bolešću tolerira liječenje inzulinom ako se primjenjuju pravilno odabrane doze. Ali u nekim slučajevima mogu se primijetiti alergijske reakcije na inzulin ili dodatne komponente lijeka, kao i neke druge karakteristike.
Lokalne manifestacije i preosjetljivost, netolerancija
Lokalne manifestacije na mjestu ubrizgavanja inzulina. Te reakcije uključuju bol, crvenilo, oticanje, svrbež, urtikariju i upalne procese.
Većina ovih simptoma je blaga i obično se javljaju nekoliko dana ili nedelja nakon početka terapije. U nekim će slučajevima možda biti potrebno zamijeniti inzulin lijekom koji sadrži druge konzervanse ili stabilizatore.
Neposredna preosjetljivost - takve se alergijske reakcije razvijaju prilično rijetko. Mogu se razviti i na samom inzulinu i na pomoćnim spojevima, a manifestuju se kao generalizirane kožne reakcije:
- bronhospazam,
- angioedem
- pad krvnog pritiska, šok.
Odnosno, svi oni mogu predstavljati prijetnju po život pacijenta. Kod generaliziranih alergija potrebno je zamijeniti lijek inzulinom kratkog djelovanja, a potrebno je provesti i antialergijske mjere.
Loša tolerancija na inzulin zbog pada normalne stope dugotrajne navike visoke glikemije. Ako se pojave takvi simptomi, tada morate održavati razinu glukoze na višem nivou oko 10 dana, kako bi se tijelo moglo prilagoditi normalnoj vrijednosti.
Oštećenje vida i izlučivanje natrijuma
Nuspojave sa strane. Snažne promjene koncentracije glukoze u krvi uslijed regulacije mogu dovesti do privremenog oštećenja vida, jer se vrijednost turgora i refrakcije sočiva mijenja sa smanjenjem refrakcije oka (povećava se hidratacija sočiva).
Takva se reakcija može primijetiti na samom početku primjene inzulina. Ovo stanje ne zahteva lečenje, samo trebate:
- smanjite naprezanje očiju
- koristite manje računara
- čitaj manje
- manje gledajte TV.
Pacijenti bi trebali znati da to ne predstavlja opasnost i za nekoliko tjedana vid će se vratiti.
Stvaranje antitijela na unošenje inzulina. Ponekad je uz takvu reakciju potrebno izvršiti prilagođavanje doze kako bi se uklonila vjerovatnoća za razvoj hiper- ili hipoglikemije.
U rijetkim slučajevima, inzulin odlaže izlučivanje natrijuma, što rezultira oticanjem. Ovo je posebno tačno u slučajevima kada intenzivna terapija inzulinom uzrokuje naglo poboljšanje metabolizma.
Edulin inzulina nastaje na početku procesa liječenja, nije opasan i obično nestaje nakon 3 do 4 dana, iako u nekim slučajevima može trajati i do dvije sedmice. Stoga je toliko važno znati kako ubrizgati inzulin.
Lipodistrofija i reakcije lijekova
Lipodistrofija. Može se očitovati kao lipoatrofija (gubitak potkožnog tkiva) i lipohipertrofija (povećana formacija tkiva).
Ako ubrizgavanje inzulina uđe u zonu lipodistrofije, tada apsorpcija inzulina može usporiti, što će dovesti do promjene farmakokinetike.
Da biste smanjili manifestacije ove reakcije ili spriječili pojavu lipodistrofije, preporučuje se stalno mijenjati mjesto ubrizgavanja unutar granica jednog područja tijela namijenjenog supkutanoj primjeni inzulina.
Neki lijekovi slabe učinak inzulina za snižavanje šećera. Ovi lijekovi uključuju:
- glukokortikosteroidi,
- diuretici
- danazol
- diazoksid
- izoniazid
- glukagon,
- estrogeni i gestageni,
- hormon rasta,
- fenotiazinski derivati,
- hormoni štitnjače,
- simpatomimetičari (salbutamol, adrenalin).
Alkohol i klonidin mogu dovesti do povećanih i oslabljenih hipoglikemijskih efekata inzulina. Pentamidin može dovesti do hipoglikemije, koja se zatim zamenjuje hiperglikemijom, kao sledeće delovanje.
Ostale nuspojave i efekti
Somoji sindrom je posthipoglikemijska hiperglikemija koja nastaje zbog kompenzacijskog djelovanja kontra-hormona (glukagon, kortizol, STH, kateholamini) kao reakcija na nedostatak glukoze u stanicama mozga. Studije pokazuju da kod 30% bolesnika sa šećernom bolešću postoji nedijagnosticirana noćna hipoglikemija, to nije problem s hipoglikemijskom komom, ali ne treba je zanemariti.
Gore navedeni hormoni pojačavaju glikogenolizu, još jednu nuspojavu. Tako podržavajući potrebnu koncentraciju inzulina u krvi.
Ali ti se hormoni u pravilu izlučuju u mnogo većim količinama nego što je potrebno, što znači da je glikemija odgovora također puno veća od troškova.
Ovo stanje može trajati od nekoliko sati do nekoliko dana, a posebno je izraženo ujutro.
Visoka vrijednost jutarnje hiperglikemije uvijek postavlja pitanje: višak ili nedostatak prekotrajno produženog inzulina? Tačan odgovor garantirat će da će se metabolizam ugljikohidrata dobro nadoknaditi, jer u jednoj situaciji dozu noćnog inzulina treba smanjiti, a u drugoj povećati ili rasporediti na drugi način.
Fenomen jutarnje zore je stanje hiperglikemije u jutarnjim satima (od 4 do 9 sati) zbog povećane glikogenolize, u kojoj se glikogen u jetri razgrađuje zbog prekomernog lučenja hormona kontinzulina, bez prethodne hipoglikemije.
Kao rezultat toga, javlja se otpornost na inzulin i povećava se potreba za inzulinom, ovdje se može primijetiti:
- bazalna potreba je na istoj razini od 10 sati do ponoći.
- Smanjivanje za 50% događa se od 12:00 do 16:00.
- Povećanje iste vrijednosti sa 4 na 9 ujutro.
Prilično je teško osigurati stabilnu glikemiju noću, jer ni moderni preparati inzulina s produženim djelovanjem ne mogu u potpunosti oponašati takve fiziološke promjene u izlučivanju inzulina.
U razdoblju fiziološki uzrokovane smanjene noćne potrebe za inzulinom, nuspojava je rizik od noćne hipoglikemije uz unošenje produženog lijeka prije spavanja zbog povećanja aktivnosti produženog inzulina. Novi produženi pripravci (bez vrhunca), na primjer, glargin, mogu pomoći u rješavanju ovog problema.
Do danas ne postoji etiotropna terapija šećerne bolesti tipa 1, iako su pokušaji njenog razvoja u toku.
Opće informacije
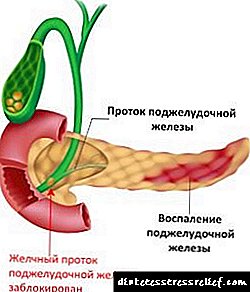
Inzulin je hormon koji stvaraju beta ćelije otočića Langerhansa u gušterači. Sinteza inzulina je uvijek oslabljena sa oštećenjem žlijezde. Istovremeno se narušavaju ne samo ugljikohidrati, već i sve vrste metabolizma.
Kao lijek počeo se koristiti 1922. godine za liječenje dijabetesa tipa 1. Opći uvidi o insulinu Hormon je odgovoran za unos glukoze u stanice tijela razgradnjom glukoze iz hrane.
Zbog toga su ćelije zasićene energijom. Višak glukoze se uvijek taloži u obliku depoa glikogena u jetri i troši se po potrebi. Kasnije se iz ove rezerve formira holesterol. A to se događa i sa inzulinom.
Kao i svakom hormonu, neophodan je u tačnoj dozi, bilo koje fluktuacije u njemu prijete tijelu problemima. S njegovim nedostatkom šećer se nakuplja u posudama, počinje se taložiti na njima.
Pozitivni učinci inzulina:
- stimulira sintezu proteina, čuva njihovu molekularnu strukturu,
- potiče rast mišića
- kroz stvaranje glikogena pomaže u održavanju energije u mišićima.
Nuspojave i djelovanja inzulina, tj. njegova negativna strana:
- potiče nagomilavanje masti sudjelujući u blokiranju lipaze,
- poboljšava proizvodnju LCD-a,
- lišava zidove krvnih žila elastičnost i povećava krvni pritisak,
- koji su uključeni u pojavu atipičnih ćelija.
Normalno, količina inzulina u krvi je u opsegu od 3 do 28 mcED / ml.
Glavni znak dijabetesa tipa 1 je hiper- ili hipoglikemija. Ako nedostaju mere da ih se na vreme eliminiše, ovi uslovi se mogu pretvoriti u komu.
Upotreba inzulina
Inzulin se koristi ne samo za liječenje dijabetičara, već i u mnogim drugim slučajevima, često neopravdanim. Na primjer, bodibilderi ga koriste kao anabolik, iako ljekari nisu potvrdili ovo djelovanje hormona.
Štaviše, takvi ljubavnici to sami imenuju, što ne može bez posljedica. Osim toga, mlade dijabetičke djevojke često mogu koristiti inzulin za regulaciju tjelesne težine, a adolescenti u borbi protiv ovisnosti o drogama.
Doze inzulina od strane liječnika uvijek se biraju pojedinačno za pacijenta, za šta se redovno obavljaju mjerenja šećera u krvi, uzimaju se u obzir opće stanje, starost, nivo poremećaja gušterače.
Uz inzulinsku terapiju, potrebna je stroga samokontrola. Zbog toga pacijent uvijek treba imati pri ruci glukometr. Apsolutno je nemoguće promijeniti dozu lijeka ili odbiti sami ga ubrizgati.
Doziranje inzulina
Sigurna doza lijeka bez komplikacija za zdrave ljude je 2-4 jedinice. Ali kod dijabetičara, povećanje doze lijeka čak za 1 U / kg već daje posljedice. Stoga izračunavanje dnevnih i pojedinačnih doza za njih rade samo liječnici prema posebnim shemama. Tada pacijente uče kako davati i kontrolirati inzulin.
Ne postoje opći obrasci odredišta jer uzimaju u obzir:
- težina, starost pacijenta, njegovo opšte stanje,
- stadijumu bolesti
- vrsta korišćenog insulina,
- doba dana za ubrizgavanje insulina,
- upotreba ovisno o obroku,
- stupanj fizičke aktivnosti, GI proizvodi,
- u trudnica se uzima u obzir tromjesečje trudnoće.
Smrtonosna doza je, takođe, individualna, ali u prosjeku varira od 100 do 500 jedinica.
Nuspojave inzulina, manifestuju se kao napad teške hipoglikemije. A ako obična osoba može izdržati ne više od 4 IU, bodybuilderi će se fanatično voziti do 20 IU dnevno.
Oni ne uzimaju u obzir da se fiziološka hipoglikemija javlja s moćnim opterećenjima, a prisutnost dodatnog inzulina može dovesti do smrti općenito.
Kod dijabetičara doza primenjenog inzulina može biti od 20 do 50 jedinica.
Uzroci predoziranja insulinom
Uzroci predoziranja uključuju:
- Predoziranje nastaje ako se slučajno primijeni na zdravu osobu.
- Pogreška u proračunima i duga upotreba pogrešne doze.
- Promjena vrste i vrste inzulina.
- Nepravilna primjena: umjesto p / dermalno - u / mišićno.
- Fizička aktivnost bez uzimanja ugljikohidrata ili njihove male količine.
- Pogreške samog pacijenta pri uvođenju brzog ili sporog inzulina, posebno za početnike. Pored toga, pacijent može pogrešno ući umjesto 30 jedinica. dugačka i 10 jedinica. ukratko, unesite 30 jedinica. kratak.
- Nakon uzimanja lijeka nije bilo unosa ugljikohidrata.
- Kombinacija kratkog i dugog inzulina istovremeno.
Dijabetičari bi uvijek trebali nositi zalihe brzih ugljikohidrata kako bi se spriječila hipoglikemija - slatkiši, muffini, bomboni, čokolada. Takođe, u određenim periodima tijelo postaje preosjetljivo na lijek. To može uključivati trudnoću (posebno 1 tromjesečje), hronično bubrežno zatajenje, hepatozu.
Ne koristite inzulin kada pijete alkohol. Ali mnogi pacijenti imaju malo veze s tim. Stoga liječnici ukazuju na barem poštivanje određenih pravila konzumacije:
- prije uzimanja alkohola, morate smanjiti dozu,
- prije i poslije alkoholni ugljikohidrati su samo spori,
- samo lagana pića - ne više od 10% alkohola.
- nakon alkohola sljedećeg dana, doza se mora prilagoditi.
Posebno revnosno treba imati na umu da je alkohol u obliku lakih pića dopušten samo u nedostatku dekompenzacije dijabetesa, samo nakon jela i u količini od 330 ml lakog piva ili 150 ml suhog vina.
Smrtnost nije ista za sve i određuje se prema individualnim karakteristikama tijela (tjelesna težina, način života, prehrana, itd.). Postoje pacijenti tolerantni na 300-400 IU inzulina.
Nuspojave inzulina: zašto je opasan?
Ponekad se pacijenti s dijagnozom šećerne bolesti susreću s činjenicom da se očituju različite nuspojave inzulina. Nuspojave inzulina mogu se očitovati alergijskim reakcijama, upalnim procesima i nekim drugim promjenama.
Posljedice injekcija izravno ovise o pojedinačnim karakteristikama osobe, ispravnosti odabrane doze i tehnici davanja lijeka.
Većina ljudi dobro podnosi primenjene lekove.
Koja su glavna svojstva inzulina?
 U ljudskom tijelu hormon inzulin proizvodi gušterača i služi za smanjenje regulacije šećera u krvi. Glavna funkcija ovog hormona je upotreba i očuvanje aminokiselina, masnih kiselina i glukoze na ćelijskoj razini.
U ljudskom tijelu hormon inzulin proizvodi gušterača i služi za smanjenje regulacije šećera u krvi. Glavna funkcija ovog hormona je upotreba i očuvanje aminokiselina, masnih kiselina i glukoze na ćelijskoj razini.
Već dugi niz godina sintetski inzulin široko se koristi u liječenju dijabetesa melitusa, a svoju je primjenu pronašao i u atletici i bodibildingu (poput anaboličkog).
Glavni učinak inzulina su sljedeći efekti:
- pomaže u uklanjanju hranjivih sastojaka iz jetre, masnog tkiva i mišića koji dolaze iz krvi,
- aktivira metaboličke procese tako da tijelo skuplja glavnu energiju zbog ugljikohidrata, čuvajući bjelančevine i masti.
Uz to, inzulin obavlja sljedeće funkcije:
- posjeduje sposobnost zadržavanja i nakupljanja glukoze u mišićima i masnom tkivu,
- omogućava preradu glukoze u stanicama jetre u glikogen,
- pomaže povećati metaboličke procese masti,
- predstavlja prepreku za raspad proteina,
- povećava metaboličke proteinske procese u mišićnom tkivu.
Inzulin je jedan od hormona koji doprinosi rastu i normalnom razvoju djeteta, pa djeci posebno treba potrebna proizvodnja hormona od gušterače.
Nivo inzulina direktno ovisi o hrani osobe i aktivnom načinu života. Stoga se mnoge popularne prehrane razvijaju na ovom principu.
Kod dijabetesa prvog tipa nema proizvodnje inzulina u tijelu, što rezultira pacijentkinjom stalnom potrebom za injekcijama ovog hormona.
Vrste i vrste savremenih droga
 Danas postoje dva glavna načina dobijanja inzulina:
Danas postoje dva glavna načina dobijanja inzulina:
sintetički farmaceutski proizvod koji je dobiven kao rezultat korištenja savremenih tehnologija,
lijek koji nastaje kao rezultat proizvodnje hormona gušterače životinja (rjeđe se koristi u modernoj medicini, relikvija je posljednjih godina).
Zauzvrat, sintetičke droge mogu biti:
- Ultra kratki i kratko djelujući inzulin, koji je već aktivan dvadeset minuta nakon primjene, uključuje actrapid, regulator humulina i nesanicu. Takvi lijekovi su rastvorljivi i daju se potkožno. Ponekad postoji intramuskularna ili intravenska injekcija. Najviša aktivnost primenjenog leka počinje dva do tri sata posle injekcije. Takav se inzulin po pravilu koristi za regulaciju šiljaka šećera u krvi u slučaju kršenja prehrane ili jakog emocionalnog šoka.
- Lijekovi srednjeg trajanja.Takvi lijekovi utječu na tijelo od petnaest sati do dnevno. Zato je za pacijente s dijabetesom dovoljno napraviti dvije do tri injekcije dnevno. U takve lijekove po pravilu se uključuje cink ili protamin koji osiguravaju potrebni nivo apsorpcije u krvi i sporije rastvaranje.
- Lijekovi dugog djelovanja. Njihova glavna karakteristika je da efekat nakon injekcije traje duži vremenski period - od dvadeset do trideset šest sati. Djelovanje inzulina počinje se pojavljivati za sat ili dva od trenutka ubrizgavanja. Najčešće, ljekari propisuju ovu vrstu lijeka pacijentima koji imaju smanjenu osjetljivost na hormon, starijim osobama i onima koji moraju stalno odlaziti na kliniku za injekcije.
Samo dežurni lekar pacijentu može prepisati potrebne lekove, tako da je teško suditi koji je inzulin bolji. Ovisno o složenosti tijeka bolesti, potrebi za hormonom i nizom drugih faktora, bira se optimalni lijek za pacijenta. Važan faktor je i koliko je osoba stara.
Vjerovalo se da oni dobivaju masnoću iz inzulina, ali treba napomenuti da su kod dijabetesa poremećeni mnogi metabolički procesi koji se događaju u tijelu. Stoga se mogu primijetiti problemi s prekomjernom težinom kod pacijenta.
Možete se udebljati kao rezultat mnogih drugih faktora, a nuspojave inzulina imaju i druge karakteristike.
Kako se mogu izraziti negativni efekti terapije insulinom?
 Unatoč važnosti upotrebe hormona, postoji određeni rizik primjene inzulina. Tako, na primjer, neki pacijenti primjećuju dobar učinak od primjene lijeka, koristeći ga više od godinu dana, dok se drugi mogu žaliti na razvoj različitih alergijskih reakcija. U tom slučaju se može pojaviti alergija ne samo na aktivnu komponentu, već i na druge komponente lijeka. Pored toga, zbog konstantnih ubrizgavanja može se pojaviti problem kako riješiti stošca ili stožaca.
Unatoč važnosti upotrebe hormona, postoji određeni rizik primjene inzulina. Tako, na primjer, neki pacijenti primjećuju dobar učinak od primjene lijeka, koristeći ga više od godinu dana, dok se drugi mogu žaliti na razvoj različitih alergijskih reakcija. U tom slučaju se može pojaviti alergija ne samo na aktivnu komponentu, već i na druge komponente lijeka. Pored toga, zbog konstantnih ubrizgavanja može se pojaviti problem kako riješiti stošca ili stožaca.
Koja je opasnost od insulina, koje nuspojave mogu nastati nakon primjene inzulina? Najčešći neželjeni efekti terapije insulinom uključuju:
- Manifestacija alergijskih reakcija na mjestu na kojem se vrši injekcija. Može se manifestirati u obliku raznih crvenila, svrbeža, oteklina ili upalnih procesa.
- Postoji vjerovatnoća da će se razviti alergija kao rezultat preosjetljivosti na jednu od komponenti lijeka. Glavne manifestacije su kožne bolesti, razvoj bronhospazma.
- Individualna netolerancija na lijek kao rezultat produljene hiperglikemije.
- Mogu se javiti problemi sa vidom. U pravilu, takav inzulin uzrokuje privremene nuspojave. Jedna od glavnih mjera je smanjenje bilo kakvog naprezanja očiju i osiguranje mira.
- U nekim slučajevima, ljudsko tijelo je sposobno stvarati antitijela kao odgovor na davanje lijeka.
- U prvo vrijeme nakon početka unosa opasnost od inzulina može se sastojati u pojavi jakog oteklina, koje nestaje u roku od nekoliko dana. Do edema može doći uslijed kašnjenja izlučivanja natrijuma u tijelu. U pravilu se pacijenti koji lijek koriste već duži niz godina ne suočavaju s ovim problemom.
Ako se primjenjuju pripravci inzulina, nuspojave mogu nastati kao rezultat interakcije s drugim lijekovima. Kako bi se izbjegle nuspojave pri uzimanju inzulina, upotrebu svakog novog lijeka potrebno je uskladiti sa liječnikom.
Pri korištenju inzulina nuspojave lijeka se mogu pojaviti samo ako se pacijent strogo pridržava svih preporuka liječnika.
Koje su kontraindikacije za upotrebu lijeka?
 Terapija inzulinom može imati niz kontraindikacija. Direktno uzimanje lijeka ovisi o životnom stilu pacijenta i pravilnoj prehrani.
Terapija inzulinom može imati niz kontraindikacija. Direktno uzimanje lijeka ovisi o životnom stilu pacijenta i pravilnoj prehrani.
Ako strogo slijedite sve preporuke liječnika, možete postići smanjenje doze primijenjenog lijeka. Osim toga, faktori koji mogu utjecati na prisutnost kontraindikacija su broj godina i opće zdravstveno stanje pacijenta.
Terapija inzulinom je zabranjena u sledećim slučajevima:
- razvoj hipoglikemije kod dijabetesa može uzrokovati komplikacije,
- patološki procesi koji se javljaju u jetri, uključujući cirozu i akutni hepatitis,
- bolesti gušterače i bubrega (pankreatitis, nefritis, urolitijaza),
- neke bolesti gastrointestinalnog trakta (čir na želucu ili dvanaestopalačnom crevu),
- ozbiljne srčane bolesti.
Ako pacijent ima bolesti poput koronarne insuficijencije ili problema sa cerebralnom cirkulacijom, sve terapijske postupke treba sprovesti pod nadzorom liječnika. Video u ovom članku govori o nuspojavama uzimanja inzulina.
Hemijska i strukturna formula
Konstruktivni učinak ove tvari povezan je s njegovom molekularnom strukturom. To je ono što je pobudilo interes naučnika od samog početka otkrića ovog hormona. Budući da bi točna hemijska formula ove sintetizirane tvari omogućila njegovu hemijsku izolaciju.
Naravno, samo hemijska formula nije dovoljna da opiše njegovu strukturu. Ali istina je i da nauka ne miruje i danas je njena hemijska priroda već poznata. A ovo nam omogućava da poboljšavamo sve više i više novih lijekova usmjerenih na izliječenje dijabetesa kod ljudi.
Struktura, njegovo hemijsko porijeklo uključuje aminokiseline i svojevrsni je peptidni hormon. Njegova molekularna struktura ima dva polipeptidna lanca, u čije formiranje spadaju aminokiselinski ostaci, čiji je broj ukupno 51. Ovi lanci su povezani disulfidnim mostovima, uslovno definiranim kao "A" i "B". Grupa „A“ ima 21 aminokiselinski ostatak, „B“ 30.
Sama struktura i djelotvornost različitih bioloških vrsta razlikuju se jedna od druge. Kod ljudi ta struktura više podsjeća na onu koja se formira u tijelu majmuna, nego na onu koja je složjena u svinje. Razlike između struktura svinja i ljudi samo su u jednom aminokiselinskom ostatku, koji se nalazi u lancu B. Sljedeća biološka vrsta koja je slične strukture je bik, sa strukturnom razlikom u tri aminokiselinska ostatka. U sisara se molekuli te tvari još više razlikuju u aminokiselinskim ostacima.
Funkcije i šta hormon utiče
Kad jedemo proteine, inzulin se kao peptidni hormon ne probavlja kao i bilo koji drugi u crijevu, ali obavlja puno funkcija. Dakle, ono što ova supstanca čini, uglavnom inzulin, ima ulogu u snižavanju koncentracije glukoze u krvi. Kao i povećava propusnost ćelijskih membrana za glukozu.
Iako obavlja inzulin i druge jednako važne funkcije u tijelu:
- Potiče pojavu glikogena u jetri i mišićima - oblik skladištenja glukoze u životinjskim ćelijama,
- Povećava sintezu glikogena,
- Smanjuje neke enzimske aktivnosti koje razgrađuju masti i glikogene,
- Omogućuje insulinu da poveća sintezu proteina i masti,
- Kontroliše druge ljudske sisteme i utiče na pravilnu apsorpciju aminokiselina u ćelijama,
- Suzbija izgled ketonskih tijela,
- Suzbija razgradnju lipida.
Inzulin je hormon koji regulira metabolizam ugljikohidrata u ljudskom tijelu. Njegova uloga proteinske supstance u krvotoku je da snižava šećer u krvi.
Neuspjeh izlučivanja inzulina u ljudskom tijelu, uzrokovan razgradnjom beta ćelija, često dovodi do potpunog nedostatka inzulina i do dijagnoze dijabetesa tipa 1. Kršenje interakcije ove tvari na tkivu dovodi do razvoja dijabetesa tipa 2.
Na šta ova supstanca miriše? Simptom dijabetesa koji pre svega privlači pažnju je miris acetona iz usta. Zbog insuficijencije opisanog hormona, glukoza ne prodire u stanice. U vezi s onom što počinje prava glad u ćelijama. A nagomilana glukoza preraste u stvaranje ketonskih tijela, u vezi s kojima se povećava miris acetona iz kože i urina. Stoga, kad se takav miris pojavi, treba odmah konzultirati liječnika.
Identifikacija i proizvodnja ove tvari u 20. stoljeću u obliku lijeka za dijabetičare mnogima je pružila priliku ne samo da produže svoj život takvom bolešću, već i da u potpunosti uživaju u njoj.
Formiranje hormona u tijelu
Samo su „B“ ćelije odgovorne za proizvodnju ove supstance u ljudskom telu. Hormon inzulin reguliše šećer i djeluje na procese masti. S kršenjem ovih procesa, dijabetes se počinje razvijati. S tim u vezi, umovi naučnika su suočeni sa zadatkom iz područja kao što su medicina, biohemija, biologija i genetski inženjering da shvate sve nijanse biosinteze i djelovanje inzulina na tijelo za daljnju kontrolu nad tim procesima.
Dakle, za šta su odgovorne „B“ ćelije - proizvodnja inzulina u dvije kategorije, od kojih je jedna stara, a druga napredna, nova. U prvom slučaju formira se proinsulin - nije aktivan i ne obavlja hormonske funkcije. Količina ove supstance određena je na 5% i koja uloga je u tijelu još uvijek nije potpuno jasno.
Hormon inzulin izlučuje „B“ ćelija u početku, kao gore opisan hormon, s jedinom razlikom da on ide u Golgijev kompleks, gde se dalje obrađuje. Unutar ove ćelijske komponente koja je dizajnirana za sintezu i akumulaciju različitih supstanci pomoću enzima, C-peptid je odvojen.
A zatim, kao rezultat toga, nastaje inzulin i njegova akumulacija, pakirajući za bolje očuvanje u sekretornim spremnicima. Zatim, ako postoji potreba za inzulinom u tijelu, što je povezano s povećanjem glukoze, „B“ ćelije brzo otpuštaju ovaj hormon u krv.
Tako ljudsko tijelo formira opisani hormon.
Potreba i uloga opisanog hormona
Zašto nam je potreban inzulin u ljudskom tijelu, zašto i koja uloga u njemu igra ovu supstancu? Ljudsko tijelo za ispravan i normalan rad uvijek sugeriše da je za svaku njegovu ćeliju u određenom trenutku neophodno:
- Zasićen kiseonikom
- Hranljive materije koje su mu potrebne,
- Glukoza.
Tako se podržava njegova vitalna aktivnost.
I glukoza u obliku određenog izvora energije stvara jetra i, ulazeći u tijelo s hranom, potrebna je pomoć da bi u svaku ćeliju stigla iz krvi. U ovom procesu, inzulin za ulazak glukoze u ćelije igra ulogu u ljudskom tijelu kao vozilu, pružajući na taj način transportnu funkciju.
I naravno, nedostatak ove tvari je bukvalno poguban za tijelo i njegove stanice, ali višak može uzrokovati bolesti poput dijabetesa tipa 2, pretilost, poremetiti rad srca, krvnih sudova pa čak i dovesti do razvoja raka.
U vezi s navedenim, nivo inzulina kod osobe s dijabetesom treba provjeravati što je češće moguće, prolazeći testove i tražeći medicinsku pomoć.
Proizvodnja i sastavni materijali
Prirodni inzulin nastaje u gušterači. Lijek opisan u ovom članku, kao vitalni lijek, napravio je pravu revoluciju među ljudima koji pate i pate od dijabetesa.
Pa što je to i kako se inzulin proizvodi u farmaceutskim proizvodima?
Pripravci inzulina za dijabetičare razlikuju se jedan od drugog:
- U jednoj ili drugoj meri,
- Porijeklo (ponekad inzulin - goveđi, svinjski, ljudski),
- Manje komponente
- Koncentracija
- pH - rastvor
- Mogućnost miješanja lijekova (kratkog i produženog djelovanja).
Unošenje inzulina provodi se posebnim štrcaljkama, čija se kalibracija predstavlja sljedećim postupkom: kad 0,5 ml lijeka uzima špricom, pacijent uzima 20 jedinica, 0,35 ml odgovara 10 jedinica i tako dalje.
Od čega se pravi ovaj lek? Sve zavisi kako ste ga dobili. Od sljedećih je vrsta:
- Lijek životinjskog porijekla,
- Biosintetski
- Genetski inženjering,
- Genetski inženjer,
- Sintetički.
Najduže korišteni svinjski hormon. Ali takav sastav inzulina, koji je bio u potpunosti za razliku od prirodnih hormona, nije imao apsolutno efikasan rezultat. U vezi s tim, pravi uspjeh i učinak u liječenju dijabetesa postao je rekombinantni mehanizam djelovanja inzulina, čija su svojstva gotovo 100% zadovoljna za osobe s dijabetesom i različitih dobnih kategorija.
Dakle, djelovanje rekombinantnog inzulina dalo je dobre šanse dijabetičarima da imaju normalan i pun život.
Klikom na gumb "Pošalji" prihvaćate odredbe politike privatnosti i dajete svoj pristanak na obradu osobnih podataka pod uvjetima i u svrhe navedene u njemu.
Zašto je insulin opasan?
Inzulin nije samo hormon koji proizvodi gušterača, već je i lijek neophodan za dijabetes. I sami dijabetičari brinu da li je inzulin štetan i može li ga se izbjeći. Za početak, vrijedi odrediti vrstu bolesti, jer kod dijabetesa tipa 1 nije moguće bez inzulina, a s tipom 2 dozvoljeno je, ali u ograničenoj količini. Uz to, višak inzulina ima i svoje negativne karakteristike.
Prednosti inzulina
Kod šećerne bolesti endokrini sustav nije u stanju proizvesti potrebnu količinu inzulina - hormona potrebnog za normalan metabolizam koji je odgovoran za energetsku ravnotežu. Proizvodi ga gušterača, a potiče proizvodnju hrane. Tijelu je potreban inzulin iz razloga što mu osigurava normalno funkcioniranje. Prednosti hormona očituju se u slijedećem:
- osigurava unos glukoze u ćelije tako da se ne taloži u krvnim žilama i reguliše njegov nivo,
- odgovoran za performanse proteina,
- jača mišiće i sprečava njihovo uništavanje,
- transportuje aminokiseline u mišićno tkivo,
- ubrzava ulazak u ćelije kalijuma i magnezijuma.
Injekcije inzulina kod dijabetesa tipa 1 su od vitalnog značaja, a kod dijabetesa tipa 2 sprečavaju razvoj komplikacija u vidu, bubrezima i srcu.
Uticaj na ljudsko telo
Vrijedno je razmotriti da se kod dijabetesa tipa 1 inzulin ne proizvodi ili se vrlo malo sintetizira. Stoga su injekcije od vitalnog značaja. S tipom 2 stvaraju se hormoni, ali nije dovoljno da osiguraju apsorpciju glukoze u velikim količinama zbog slabe osjetljivosti ćelija. U ovom slučaju injekcije nisu posebno potrebne, ali dijabetičari trebaju strože pratiti ishranu. Dijabetičari bi trebali biti spremni na to da hormon ima utjecaj na metabolizam masti, posebno u prekomjernoj količini. Pod njegovim utjecajem potiče se stvaranje sebuma, a u potkožnoj masti potiče njegovo taloženje. Ova vrsta gojaznosti je teško dijeta. Osim toga, mast se taloži u jetri, što uzrokuje hepatozu. Stanje je bogato zatajenjem jetre, stvaranjem kamenca iz holesterola, koji narušavaju odliv žuči.
Šteta od inzulina
Negativni učinak inzulina na organizam provodi se kako slijedi:
- Hormon ne dopušta pretvaranje prirodne masti u energiju, tako da se ova zadrži u tijelu.
- Pod utjecajem hormona u jetri pojačava se sinteza masnih kiselina, zbog čega se masnoća nakuplja u ćelijama tijela.
- Blokira lipazu - enzim odgovoran za razgradnju masti.
Višak masnoće taloži se na zidovima krvnih žila, uzrokujući aterosklerozu, arterijsku hipertenziju i oslabljenu funkciju bubrega. Ateroskleroza je opasna i za razvoj koronarne bolesti srca. Insulin može izazvati neke neželjene reakcije u obliku:
- zadržavanje tečnosti u tijelu,
- problemi sa vidom
- hipoglikemija (oštar pad šećera),
- lipodistrofija.
Inzulin može jako smanjiti glukozu i izazvati hipoglikemiju.
Lipodistrofično oštećenje smatra se rezultatom duže upotrebe injekcija inzulina. Funkcije tijela ne trpe, ali se primjećuje kozmetički nedostatak. I ovdje je hipoglikemija najopasnija nuspojava, jer hormon može toliko smanjiti glukozu da pacijent može izgubiti svijest ili pasti u komu. Ovaj efekat se može spriječiti slijedeći preporuke ljekara, posebno davanjem hormona pola sata prije obroka.
Da li je moguće odbiti injekcije insulina?
Rečeno je da dijabetes tipa 1 ne može bez injekcija, a tip koji nije ovisan o insulinu koristi hormon kao privremenu mjeru. Tijelo se može samostalno nositi sa svojim funkcijama, pa možete odbiti injekcije, međutim, postoje i uvjeti koji vas obvezuju na korištenje inzulinske terapije:
Na osnovu korisnih i negativnih svojstava hormona očita je njegova upotreba u obliku injekcija, a neki dijabetičari ne mogu bez njega, dok se drugi mogu osjećati nelagodno. Uprkos nuspojavama nakon primjene, one se mogu samostalno eliminirati. Na primjer, da biste izbjegli višak kilograma, trebali biste prilagoditi prehranu.
Informacije su date samo za opšte informacije i ne mogu se koristiti za samo-lijek. Ne liječite se sami, to može biti opasno. Uvek se posavetujte sa lekarom. U slučaju djelomičnog ili potpunog kopiranja materijala s web stranice, potrebna je aktivna veza na njega.
Učinak inzulina na razvoj gojaznosti
Hormon inzulin proizvodi gušteraču kao odgovor na obrok. Pomaže tijelu da koristi energiju iz hrane usmeravajući hranjive sastojke u stanice. Kada probavni trakt razgradi ugljikohidrate do glukoze, inzulin usmjerava glukozu na mjesta skladištenja - mišićni glikogen, glikogen u jetri i masno tkivo.
Slažete se, bilo bi sjajno kada bi naši mišići jeli ugljikohidrate, ali inzulin ne zanima gdje ih usmjeriti. Mršavi ljudi mogu imati koristi od toga - kako bi stimulirali njegovu proizvodnju nakon treninga za izgradnju mišića, ali ljudi koji imaju višak kilograma trebali bi provesti većinu vremena održavajući nivo ovog anaboličkog hormona stabilnim.
Funkcije inzulina u tijelu
Ne plašite se inzulina, jer pored njegovih anaboličkih funkcija (izgradnju mišića i masnih ćelija), on sprečava razgradnju mišićnih proteina, podstiče sintezu glikogena i osigurava isporuku aminokiselina u mišiće. Njegova glavna funkcija je održavanje sigurne razine šećera u krvi.
Problemi počinju kada se smanjuje osetljivost na inzulin. Na primjer, osoba redovno jede slatkiše i deblja se. Ne dobija masnoću zbog inzulina, već zbog viška kalorija, ali inzulin je u njegovom tijelu stalno na visokom nivou - stalno se bavi šećerom u krvi, pokušavajući ga spustiti na siguran nivo. Gojaznost sama po sebi stvara opterećenje na tijelu i mijenja lipidni sastav krvi, ali pojačano lučenje inzulina utječe na gušteraču na taj način da njegove stanice izgube osjetljivost na njega. Ovako se razvija dijabetes tipa 2. To se, naravno, ne događa za tjedan ili dva, ali ako ste pretili i ako zloupotrebljavate slatkiše, riskirate.
Pojačana sekrecija inzulina blokira razgradnju unutarnjih masnih zaliha. Iako ih ima puno - nećete smršavjeti. Takođe smanjuje upotrebu masti kao energenta, preusmjeravajući tijelo na ugljene hidrate. Kako je to povezano sa ishranom? Pogledajmo.
Nivo inzulina i prehrana
Tijelo proizvodi inzulin kao odgovor na unos hrane. Postoje tri koncepta koji pomažu u kontroli njegove razine - to je glikemijski indeks (GI), glikemijsko opterećenje (GN) i indeks inzulina (AI).
Glikemijski indeks određuje kako vam se šećer u krvi podiže nakon što pojedete obrok s ugljikohidratima. Što je viši indeks, brže se povećava šećer i više inzulina tijelo proizvodi. Hranu s niskim GI karakterizira veći udio vlakana (cjelovite žitarice, zelje i ne škrobno povrće), a proizvode s visokim GI karakterizira nizak sadržaj dijetalnih vlakana (prerađene žitarice, krompir, slatkiši). Dakle, u bijelom riži GI je 90, a u smeđoj - 45. Tokom termičke obrade, dijetalna vlakna se uništavaju, što povećava GI proizvoda. Na primjer, GI sirove mrkve je 35, a kuhane - 85.
Glikemijsko opterećenje omogućava vam da saznate kako određeni dio hrane s ugljikohidratima utječe na tijelo. Naučnici sa Harvarda otkrili su da što je veći udio ugljenih hidrata, to je veći i porast inzulina. Zbog toga, kad planirate obroke, trebalo bi kontrolirati porcije.
Za izračunavanje opterećenja koristi se formula:
(Proizvod GI / 100) x sadržaj ugljikohidrata po obroku.
Nizak BN - do 11, srednji - od 11 do 19, visok - od 20.
Na primjer, standardna porcija ovsene kaše od 50 g sadrži 32,7 ugljikohidrata. GI zobena kaša je 40.
(40/100) x 32,7 = 13,08 - prosečna BN.
Slično tome, izračunavamo porciju sladoleda od sladoleda 65 g. Glikemijski indeks sladoleda 60, porcija 65 g, ugljikohidrati po obroku 13,5.
(60/100) x 13,5 = 8,1 - nizak BN.
A ako za proračun uzmemo dvostruku porciju od 130 g, tada dobivamo 17,5 - blizu visokog BN-a.
Indeks inzulina pokazuje kako se ovaj hormon podiže kao odgovor na jedenje proteinske hrane. Najviši AI za jaja, sir, govedinu, ribu i grah. Ali sećate se da je ovaj hormon uključen i u transport ugljenih hidrata i u transport aminokiselina. Stoga bi ovaj parametar trebali imati na umu osobe s dijabetesom. Za ostalo je manje važno.
Koje zaključke iz ovoga možemo izvući?
Proizvodi sa niskim glikemijskim indeksom ne samo da će smanjiti izlučivanje inzulina, već će pružiti i dugotrajni osjećaj sitosti zbog sadržaja vlakana. Takva hrana trebala bi biti osnova dijete za mršavljenje.
Čišćenje vlakana i toplotna obrada povećavaju GI hrane kada vlakna u prehrani i prisustvo masti usporavaju apsorpciju hrane. Sporija je apsorpcija, niži je porast šećera u krvi i manje proizvodnje inzulina. Trudite se jesti proteine i ugljikohidrate zajedno, ne izbjegavajte povrće i ne bojite se masti.
Važno je kontrolirati dijelove. Što je veći udio, veće je opterećenje na gušterači i više inzulina tijelo oslobađa. U ovom slučaju frakcijska prehrana može pomoći. Ako jedete frakcijski, izbjeći ćete veliko glikemijsko opterećenje i hormonalne napade.
Višak bilo koje hrane dovodi do pretilosti, a pretilost često uzrokuje dijabetes. Trebali biste stvoriti kalorijski deficit u svojoj prehrani, uravnotežiti prehranu i kontrolirati kvalitetu i količinu ugljikohidrata u njoj. Osobe sa slabom osjetljivošću na inzulin trebaju konzumirati manje ugljikohidrata, ali više proteina i masti kao dio svog kalorijskog sadržaja.
Svoju osjetljivost možete odrediti subjektivno. Ako se nakon velike porcije ugljikohidrata osjećate budno i energično, tada vaše tijelo normalno proizvodi inzulin. Ako osjećate umor i glad nakon sat vremena, tada vam se izlučuje povećana - trebalo bi više pažnje posvetiti dijeti.
Manjak kalorije, frakcijska ishrana, izbor namirnica s niskim GI, kontrola porcija i ugljikohidrati pomoći će u održavanju stabilne razine inzulina i bržem gubitku kilograma. Međutim, ako postoji sumnja na dijabetes, potrebno je odmah konzultirati liječnika.
Kopiranje ovog članka u cijelosti ili djelomično je zabranjeno.
Šta je inzulin štetan za zdravlje i organizam s dijabetesom?
Inzulin je hormon koji se proizvodi u gušterači. Sudjeluje u različitim metaboličkim vezama i odgovoran je za održavanje energetske ravnoteže u tijelu.
S nedostatkom njegove proizvodnje, razvija se dijabetes tipa 1 i, ako ne počnete ubrizgati inzulin, osoba se suočava sa smrću. Kod dijabetesa tipa 2 proizvodnja inzulina može biti normalna i čak povećana, ali tkivo to ne opaža. U takvim je slučajevima inzulin štetan, njegova primjena nije indicirana i čak je opasna.
Višak inzulina u krvi može uzrokovati razvoj takozvanog metaboličkog sindroma - pretilost, visok krvni pritisak, višak kolesterola, masti i glukoze u krvi. Isti poremećaji mogu pratiti davanje inzulina bez indikacija - na primjer, za rast mišića kod sportaša.
Korisne kvalitete inzulina
Oslobađanje inzulina događa se kada glukoza uđe u krvotok, pa je svaki obrok stimulator oslobađanja ovog hormona.
Normalno, osigurava isporuku hranjivih sastojaka u ćelije, što pruža uslove za njihovo postojanje.
U tijelu inzulin obavlja brojne funkcije koje osiguravaju vitalnu aktivnost. Prednosti inzulina u tijelu očituju se u takvim radnjama:
- Smanjuje nivo glukoze u krvi i pojačava njegovu apsorpciju ćelijama.
- Povećava rast mišićnog tkiva stimulišući proizvodnju proteina u ćelijama.
- Sprječava raspad mišića.
- Prenosi aminokiseline u mišićno tkivo.
- Ubrzava protok kalijuma, magnezijuma i fosfata u ćelijama.
- Stimuliše sintezu glikogena u jetri.
Učinak inzulina na metabolizam masti
Najviše proučena šteta od inzulina u razvoju poremećaja metabolizma masti. Dovodi do razvoja gojaznosti, u kojoj se težina smanjuje s velikim poteškoćama.
Taloženje masti u jetri dovodi do masne hepatoze - nakupljanja masti unutar ćelije jetre s naknadnom nadomještanjem vezivnim tkivom i razvojem zatajenja jetre. Kamenje iz holesterola formira se u žučnoj kesici, što dovodi do kršenja odliva žuči.
Taloženje masti u potkožnoj masti stvara jednu posebnu vrstu pretilosti - prevladavajuće taloženje masnoće u trbuhu. Ovu vrstu gojaznosti karakteriše slaba osjetljivost na dijetu. Pod utjecajem inzulina stimulira se proizvodnja sebuma, pore na licu se šire i nastaju akne.
Mehanizam negativnog djelovanja u takvim se slučajevima provodi u nekoliko smjerova:
- Blokiran je enzim lipaza, koji razgrađuje masnoće.
- Inzulin ne dopušta masnoća da se pretvara u energiju, jer doprinosi sagorijevanju glukoze. Masnoća ostaje u nagomilanom obliku.
- U jetri, pod utjecajem inzulina, pojačava se sinteza masnih kiselina, što dovodi do taloženja masti u ćelijama jetre.
- Pod njegovim djelovanjem povećava se prodiranje glukoze u masne stanice.
- Insulin potiče sintezu holesterola i inhibira njegovo razgrađivanje žučnim kiselinama.
Kao rezultat tih biokemijskih reakcija u krvi povećava se sadržaj masti visoke gustoće, i talože se na zidovima arterija - razvija se ateroskleroza. Uz to, inzulin doprinosi sužavanju lumena krvnih žila, potičući rast mišićnog tkiva u vaskularnoj stijenci. Takođe sprječava uništavanje krvnih ugrušaka koji začepljuju posudu.
S aterosklerozom napreduje koronarna bolest srca, moždano tkivo je zahvaćeno razvojem moždanog udara, javlja se arterijska hipertenzija i oslabljen je rad bubrega.
Učinci povećanog inzulina u krvi
Inzulin je stimulator rasta tkiva, uzrokujući ubrzano dijeljenje stanica.S padom osjetljivosti na inzulin povećava se i rizik od tumora dojke, dok su jedan od faktora rizika prateći poremećaji u obliku dijabetesa tipa 2 i visoke masnoće u krvi, a kao što znate, pretilost i dijabetes uvijek idu zajedno.
Pored toga, inzulin je odgovoran za zadržavanje magnezijuma u ćelijama. Magnezijum ima svojstvo opuštanja vaskularnog zida. U slučaju povrede osjetljivosti na inzulin, magnezijum se počinje izlučivati iz tijela, a natrij, naprotiv, kasni, što uzrokuje sužavanje krvnih žila.
Dokazana je uloga inzulina u razvoju niza bolesti, iako on, nije njihov uzrok, stvara povoljne uvjete za napredovanje:
- Arterijska hipertenzija.
- Onkološke bolesti.
- Hronični upalni procesi.
- Alzheimerova bolest.
- Miopija.
- Arterijska hipertenzija se razvija zbog djelovanja inzulina na bubrege i živčani sustav. Normalno, pod djelovanjem inzulina, dolazi do vazodilatacije, ali u uvjetima gubitka osjetljivosti aktivira se simpatički odjel živčanog sustava, a žile se sužavaju, što dovodi do povišenog krvnog tlaka.
- Inzulin potiče proizvodnju inflamatornih faktora - enzima koji podržavaju upalne procese i inhibira sintezu hormona adiponektina koji ima anti-upalni učinak.
- Postoje studije koje dokazuju ulogu inzulina u razvoju Alzheimerove bolesti. Prema jednoj teoriji, u tijelu se sintetiše poseban protein koji štiti moždane stanice od taloga amiloidnog tkiva. Upravo ta supstanca - amiloid, uzrokuje da moždane stanice izgube svoje funkcije.
Isti zaštitni protein kontrolira i razinu inzulina u krvi. Stoga se pri porastu razine inzulina troše sve snage na njegovo smanjivanje i mozak ostaje bez zaštite.
Visoke koncentracije inzulina u krvi uzrokuju produženje očne jabučice, što smanjuje mogućnost normalnog fokusiranja.
Pored toga, učestalo je napredovala miopija kod šećerne bolesti tipa 2 i kod pretilosti.
Kako povećati osjetljivost tkiva na inzulin
Kako bi se spriječio razvoj metaboličkog sindroma, moraju se poštovati sljedeće preporuke:
- Ograničenje namirnica sa visokim sadržajem holesterola (masno meso, kravlje meso, slanina, brza hrana).
- Smanjenje unosa jednostavnih ugljikohidrata zbog potpunog izbacivanja šećera iz prehrane.
- Ishrana mora biti uravnotežena, jer proizvodnju inzulina ne stimuliraju samo ugljikohidrati, nego i proteini.
- Usklađenost s prehranom i odsutnost čestih grickalica, posebno sa slatkom hranom.
- Posljednji obrok trebao bi biti 4 sata prije spavanja, jer kasna večera izaziva oslobađanje inzulina i šteti u obliku odlaganja masti.
- Uz povećanu tjelesnu težinu, držanje dana posta i kratkotrajno post (samo pod nadzorom liječnika).
- Uvod u prehranu namirnica sa dovoljnim sadržajem vlakana.
- Obavezna fizička aktivnost u obliku dnevnih šetnji ili terapijskih vježbi.
- Unošenje inzulinskih pripravaka može biti samo u nedostatku njegove proizvodnje - kod dijabetesa melitusa tipa 1, u svim ostalim slučajevima to vodi razvoju metaboličkih bolesti.
- Uz terapiju inzulinom, važno je stalno praćenje nivoa glukoze da bi se izbjeglo predoziranje.
Postoje mnogi mitovi oko inzulina - u videu u ovom članku oni će biti uspješno odbijeni.
Proizvodnja inzulina u tijelu
Gušterača je odgovorna za proizvodnju inzulina - za to imaju posebne beta ćelije. U ljudskom tijelu, ovaj hormon regulira metabolizam ugljikohidrata, i stoga je njegovo lučenje od vitalnog značaja. Kako ide ovo? Proces proizvodnje inzulina je više faza:
- Gušterača prvo proizvodi preproinsulin (prekursor inzulina).
- U isto vrijeme proizvodi se signalni peptid (L-peptid), čiji je zadatak pomoći prepuinsulinu da uđe u beta stanicu i pretvori se u proinsulin.
- Nadalje, proinsulin ostaje u posebnoj strukturi beta ćelije - kompleksu Golgi, gdje dugo dozrijeva. U ovoj fazi se proinsulin cepa u C-peptid i inzulin.
- Proizvedeni inzulin reagira sa ionima cinka i u tom obliku ostaje unutar beta ćelija. Da bi mogao ući u krv, glukoza u njemu mora imati visoku koncentraciju. Glukagon je odgovoran za inhibiciju izlučivanja inzulina - proizvode ga alfa ćelije gušterače.
Za šta je insulin?
Najvažniji zadatak inzulina je reguliranje metabolizma ugljikohidrata djelujući na tkiva ovisna o insulinu. Kako ide ovo? Inzulin dolazi u kontakt sa receptorom stanične membrane (membrana) i time započinje rad neophodnih enzima. Rezultat je aktiviranje protein kinaze C, koja sudjeluje u metabolizmu u stanici.
Tijelu je potreban inzulin da bi održavala razinu šećera u krvi konstantnom. To se postiže zbog činjenice da hormon:
- Pomaže poboljšanju unosa glukoze u tkivo.
- Smanjuje aktivnost proizvodnje glukoze u jetri.
- Pokreće rad enzima odgovornih za razgradnju šećera u krvi.
- Ubrzava prelazak viška glukoze u glikogen.
Razina inzulina u krvi utječe i na ostale tjelesne procese:
- Asimilacija aminokiselina, kalijuma, fosfora i magnezijuma ćelijama.
- Konverzija glukoze u jetri i masnim ćelijama u trigliceride.
- Proizvodnja masnih kiselina.
- Pravilna reprodukcija DNK.
- Suzbijanje razgradnje proteina.
- Smanjena količina masnih kiselina koje ulaze u krvotok.
Inzulin i glukoza u krvi
Kako se glukoza u krvi reguliše insulinom? U osobi koja nema dijabetes, šećer u krvi ostaje približno isti, čak i ako nije dugo jeo, jer gušterača proizvodi pozadinu inzulin. Nakon jela, ugljikohidratni proizvodi se razgrađuju u molekule glukoze u ustima i ulaze u krvotok. Razina glukoze raste, a gušterača oslobađa nakupljeni inzulin u krvi, normalizirajući količinu šećera u krvi - ovo je prva faza odgovora na inzulin.
Tada željezo ponovo stvara hormon u zamjenu za potrošeni, i polako šalje nove porcije na razgradnju šećera apsorbiranih u crijevima - druga faza odgovora. Preostali neiskorišteni višak glukoze djelomično se pretvara u glikogen i pohranjuje se u jetri i mišićima, a dijelom postaje mast.
Kad neko vrijeme prođe nakon jela, količina glukoze u krvi se smanjuje i glukagon se oslobađa. Zbog toga se glikogen nakupljen u jetri i mišićima razgrađuje u glukozu i razina šećera u krvi postaje normalna. Jetra i mišići koji su ostali bez opskrbe glikogenom dobivaju novu porciju u sljedećem obroku.
Inzulin u krvi
Nivo inzulina u krvi pokazuje kako tijelo prerađuje glukozu. Norma inzulina kod zdrave osobe je od 3 do 28 µU / ml. Ali ako se visoki šećer kombinira s visokim inzulinom, to može značiti da su stanice tkiva otporne (neosjetljive) na hormon koji proizvodi željezo u normalnim količinama. Visoka glukoza u krvi i niska - inzulina ukazuje da tijelu nedostaje proizvedeni hormon, a šećer u krvi nema vremena da se razgradi.
Povišen nivo
Ponekad ljudi pogrešno vjeruju da je povećana proizvodnja inzulina povoljan znak: prema njihovom mišljenju u ovom slučaju ste osigurani od hiperglikemije. Ali u stvari, prekomjerno oslobađanje hormona nije korisno. Zašto se to događa?
Ponekad je za to kriv tumor ili hiperplazija gušterače, bolesti jetre, bubrega i nadbubrežne žlijezde.Ali najčešće, pojačana proizvodnja inzulina događa se kod dijabetesa tipa 2, kada se hormon proizvodi u normalnim količinama, a stanice tkiva "ne vide" - postoji inzulinska rezistencija. Tijelo nastavlja lučiti hormon i čak povećava njegovu količinu, uzalud pokušavajući dostavljati ugljikohidrate u stanice. Zbog toga je kod dijabetesa tipa 2 nivo inzulina u krvi stalno iznad normalnog.
Razlog zbog kojeg ćelija prestaje apsorbirati inzulin, znanstvenici smatraju genetikom: priroda osigurava da inzulinska rezistencija pomaže tijelu da preživi od gladi, omogućavajući nagomilavanje masnoće u dobrim vremenima. Za moderno društvo razvijenih zemalja glad nije bila relevantna već duže vrijeme, ali organizam, po navici, daje signal da jede više. Akumulacija masti se taloži na stranama, a pretilost postaje pokretački mehanizam metaboličkih poremećaja u tijelu.
Nizak nivo
Smanjeni inzulin može ukazivati na dijabetes tipa 1, kada nedostatak hormona dovodi do nepotpune upotrebe glukoze. Simptomi bolesti su:
- Brzo mokrenje.
- Jaka stalna žeđ.
- Hiperglikemija - glukoza je u krvi, ali zbog nedostatka inzulina nije u stanju preći ćelijsku membranu.
Endokrinolog bi se trebao baviti uzrocima smanjenja ili povećanja proizvodnje inzulina - trebate ga kontaktirati s pretragom krvi.
Glavni razlozi za smanjenje proizvodnje inzulina su:
- Nepravilna prehrana, kada osoba preferira masnu, ugljikohidratnu, visokokaloričnu hranu. Dakle, inzulin koji gušterača proizvodi nije dovoljan da razgradi dolazne ugljikohidrate. Proizvodnja hormona se povećava, a beta stanice odgovorne za njega su iscrpljene.
- Hronično prejedanje.
- Stres i nedostatak sna inhibiraju proizvodnju inzulina.
- Pogoršanje imuniteta kao rezultat hroničnih bolesti i kao posljedica prošlih infekcija.
- Hipodinamija - zbog sjedilačkog načina života povećava se glukoza u krvi, a smanjuje se količina inzulina koju tijelo stvara.
Inzulin proizveden u ćelijama gušterače. On igra presudnu ulogu u svim metaboličkim procesima u tijelu. Međutim, smatra se da je njegova glavna funkcija smanjenje glukoze u krvi. Ovaj hormon se široko koristi u bodibildingu, zbog svojih anaboličkih svojstava.
Uporedo s anaboličkom funkcijom, inzulin ima i anti-katabolička svojstva, inhibirajući proizvodnju enzima koji imaju za cilj razgradnju masti i. Ovaj hormon je transport, odnosno transport glukoze u mišićno i masno tkivo ovisi o njemu.
1. Radnje povezane sa metabolizmom:
- Pojačana apsorpcija glukoze i drugih supstanci u ćelijama
- Stimulacija enzima glikolize
- Povećana proizvodnja glikogena
- Smanjenje intenziteta glukoneogeneze, odnosno smanjenje stvaranja glukoze u jetri iz drugih supstanci.
2. Anaboličke akcije:
- Poboljšanje apsorpcije
- Poboljšanje transporta jona kalijuma, magnezijuma i fosfata
- Poboljšanje sinteze proteina
- Povećana proizvodnja masnih kiselina.
3. Anticataboličke akcije:
- Smanjenje razgradnje proteina
- Smanjeni unos masnih kiselina u krv.
Opasnosti i rizici povezani sa uzimanjem inzulina
Vrlo često na forumima i tematskim portalima pišu kako prekomjerna doza inzulina neizbježno može dovesti do smrti. Međutim, naučnici su dokazali da je najmanja smrtonosna doza inzulina 100 jedinica, količina jednaka punoj špricu. Mnogi su preživjeli nakon uzimanja 3.000 jedinica. U tom slučaju, čak i ako dođe do predoziranja, bit će dovoljno vremena za poziv hitne pomoći.
Prije kome u pravilu prođe nekoliko sati. Zato čak i smrtonosne doze ne uzrokuju smrt, jer ima vremena za osiguravanje pravovremene opskrbe glukozom u krv.
Vrste inzulina koji se koriste u bodybuildingu
U praksi bodibildinga koriste se 2 vrste ovog hormona - kratkotrajne i ultra-kratke.
Inzulin kratkog djelovanja započinje sa svojim djelovanjem 30 minuta nakon injekcije, vrhunac svog djelovanja događa se u roku od 2 sata, a tijelo ga u potpunosti prerađuje nakon 5-6 sati.
Ultra inzulin kratkog djelovanja započinje sa radom nakon 15 minuta, dostiže vrhunac nakon 2 sata, a tijelo se izlučuje nakon 3-4 sata. Ovu vrstu možete uzimati neposredno prije jela ili odmah nakon nje.
Prosječna cijena inzulinskog kursa (2 mjeseca) je 2000-3000 rubalja.
Za i protiv insulina
Sledeći faktori se mogu pripisati pozitivnim aspektima:
- Relativno niski troškovi
- Dostupnost (može se kupiti u bilo kojoj ljekarni)
- Praktično nema (za razliku od steroida)
- Malo nuspojava, netoksično
- Dobar anabolički efekat
- Moguće je kombinirati sa drugim anabolicima
Protiv uključuje:
- Poteškoća sa prijemom
- Očigledan rast masti
- Uzimanje inzulina može dovesti do sledećih negativnih efekata:
- Smanjena glukoza u krvi (hipoglikemija)
- Svrab na mestu ubrizgavanja
- Alergijske reakcije
- Smanjena proizvodnja vlastitog inzulina.
Također je vrijedno napomenuti da inzulin ne djeluje negativno na jetru i bubrege, a također ne utječe na potenciju.
Važno! Prije uzimanja bilo kojeg farmakološkog pripravka u sportske svrhe, posavjetujte se s liječnikom.
Ocijenite korisnost članka:
Većina bolesnika sa šećernom bolešću tolerira liječenje inzulinom ako se primjenjuju pravilno odabrane doze. Ali u nekim slučajevima mogu se primijetiti alergijske reakcije na inzulin ili dodatne komponente lijeka, kao i neke druge karakteristike.
Donosi li dijabetes puno problema?
Dugo sam se spremao i konačno sam odlučio napisati ovaj članak, jer nema više snage šutjeti i promatrati neznanje i zablude koje vladaju ljudima i liječnicima u pitanjima zdravlja i medicine. Tužno je vidjeti kako obmanjuju ljudi koji pate, koji se ne žele prisiliti da otvore oči i pogledaju svijet bez obrazaca i predrasuda, provode barem malo svog dragocjenog vremena kako bi postali inteligentniji, a svoje živote i živote voljenih ljudi barem malo bolji i sigurniji. Umjesto toga, iz navike, mi svoj jedini život i zdravlje sljepo vjerujemo „medicinskoj nauci“, koja stotinama godina svog postojanja još uvijek nije stvarno shvatila uzroke bolesti. Da ne spominjemo njihovo liječenje. Ali u isto vrijeme on tvrdoglavo nastavlja ponavljati da je ona „samo ispravna“ i „sigurna“. Šta u ovom slučaju ostaje običnim ljudima? Ne preostaje ništa drugo nego da slepo verujemo u „čudo“ i da će doktor biti „čarobnjak iz bajke“ sposoban za čuda.
O ovoj "podmukloj" bolesti napisano je mnogo članaka i knjiga, snimljeni su mnogi filmovi i gotovo svi dolaze do zaključka da dijabetes uopće nije izlječiv, a o tome ne biste smjeli ni razmišljati. Nude se različite metode, dijeta i setovi fizičkih vježbi, i u osnovi svega. Naravno, postoje još neke „alternativne“ metode koje više liče na banalni razvod. O uzrocima bolesti malo se zna, ako ne reći da uopće ništa. Naravno, postoje neke pretpostavke i hipoteze koje niko ne opravdava, ali sve je to tema za potpuno drugačiji razgovor. A sada želim razgovarati o tome kako se ta bolest javlja, kako je pokušavaju „liječiti“ i kojim sredstvima. I najvažnije, do čega sve ovo može dovesti i neizostavno vodi naknadno.
„Slatka bolest“ se može pojaviti u bilo kojem dobu. Najopasniji dijabetes melitus nastaje zbog komplikacija koje se razvijaju kako tijekom godina, tako i vrlo brzo. U najgorem slučaju bolest može biti fatalna.Napadaju razni organi i sustavi, koji se postepeno iscrpljuju kao rezultat metaboličkih poremećaja. Evo najčešćih i najopasnijih komplikacija dijabetesa:
- Oštećenja na malim žilama, posebno očima i bubrezima. Ovo može dovesti do sljepoće i, posljedično, do zatajenja bubrega.
- Poremećaji cirkulacije u stopalima. Naknadno to dovodi do stvaranja čira na nogama. Rane ne zarastaju dugo jer zbog poremećaja metabolizma regeneracija tkiva traje izuzetno dugo. U težim slučajevima zahvaćena područja uklanjaju se hirurški - amputiraju se.
- Oštećenje živčanog tkiva. Ono što uzrokuje bol u udovima, osjećaj ukočenosti ili obrnuto, smanjuje prag osjetljivosti, što dovodi do "dijabetičke neuropatije".
- Povećan holesterol, krvni pritisak i drugi.
Do danas, sve liječenje dijabetesa svodi se na dijetu i inzulinsku terapiju, dizajnirane tako da održavaju nisku razinu šećera. Jedini način koji takav pacijent nudi tradicionalnom medicinom je inzulin, tačnije njegova umjetna zamjena, koja navodno ne donosi samo koristi. Vjeruje se da je zahvaljujući ovom velikom pronalasku naučnika pacijent s dijabetesom sposoban da preživi.
Ali je li zaista tako? Niko nikada nije doveo u pitanje ovu tvrdnju, koja je već sama po sebi nenaučna. Zapravo, kako kažu, svaka izjava uvijek ima suprotnu stranu „kovanice“. Jedino je pitanje moći odabrati ispravnu od ovih strana, ili odrediti najmanje dva zla. A da biste to učinili, potrebno je proučiti maksimalnu moguću količinu pouzdanih informacija i biti u mogućnosti analizirati je. I već na temelju ove nepristrane analize izvoditi ispravne zaključke.
Šta je rješenje inzulina, tačnije njegov sintetički analog, i zašto to naglašavam, postat će jasno iz daljnjeg pripovijedanja. Ali prvo ću pokušati ukratko opisati samu bolest, njenu suštinu, uzroke i posljedice.
Dijabetes - suština bolesti, uzroci i posljedice.
Dijabetes melitus dijeli se na dvije vrste:
Dijabetes tipa 1 - o inzulinu ovisnom, u kojem gušterača, iz nekog razloga, proizvodi sve manje i manje inzulina, a tada, kada se osoba ubrizga, funkcije žlijezde nestaju i proizvodnja hormona u potpunosti prestaje. Kao rezultat toga, nivo glukoze (šećera) u krvi raste, a kasnije se pojavljuje u urinu. Ova vrsta bolesti pogađa uglavnom djecu i adolescente.
Dijabetes tipa 2 , (ili dijabetes kod odraslih i starijih osoba) razvija se nešto drugačije. U ovom slučaju gušterača radi normalno, stvara se inzulin, ali ili u nedovoljnoj količini ili inzulin nije dobre kvalitete - nije korektan u strukturi, pa ne može u potpunosti sudjelovati u metabolizmu ili je osjetljivost stanica na taj hormon narušena ili se uzimaju zajedno .
A onda liječnici propisuju tablete za snižavanje šećera koji jednostavno ne dozvoljavaju apsorpciju šećera u crijevima ili druge tablete koje uzrokuju dodatnu iritaciju takozvanih "inzulinskih receptora", tj. pojačavaju učinak hormona na ćeliju. Barem je, na ovaj ili onaj način, napisano u medicinskim imenicima.
Postoje i drugi lijekovi, koji djeluju na drugačijem principu, ali u svakom slučaju svi su usmjereni na blokiranje ili inhibiranje proizvodnje glukoze ili njegovu apsorpciju u krv što nikako ne rješava problem, već ga samo pogoršava i daje čovjeku iluziju da sve je "po redu". Kao rezultat toga, manje šećera se apsorbira u krv, njegova razina opada, a mozak podučava gušterači da smanji količinu inzulina, što opet povećava razinu šećera (glukoze) u krvi.Liječnik je primoran propisati još veću dozu tableta i postupak se iznova ponavlja. I na kraju te tablete prestanu djelovati uopće, a pacijenta se prebacuju na injekcije, a drugog načina nema.
Ispada da u prvom i drugom slučaju dolazimo do istog rezultata: pacijent se sadi na umjetni hormon, tačnije njegovo rješenje, i osoba se pretvara u doživotni rob inzulina, a potom u invalidnu osobu. Ali nakon svega, ne samo i ne toliko inzulin je odgovoran za razinu glukoze u krvi.
Prije svega, nivo šećera u krvi regulira jetru. , a to bi trebalo znati svima koji su u školi predavali anatomiju. Kada ima puno šećera u krvi, jetra prenosi svoj višak u netopljivo stanje (glikogen), i čuva se do pravog trenutka. Kada dođe takav trenutak, jetra vraća glikogen u rastvorljivo stanje i baca ga u krv, te na taj način održava razinu glukoze u količini optimalnoj za određeni organizam. Stoga je jetra direktno uključena u regulaciju šećera u krvi. Inzulin je dodatni mehanizam za raspad molekula glukoze i njegovu apsorpciju od strane ćelija. Ali jetra je odgovorna za koliko će ove glukoze u početku biti u krvi!
Jetra i gušterača rad u parovima, a poremećaj jednog od ovih organa neminovno dovodi do slabljenja funkcija drugog. Zato se za tačnu dijagnozu mora uzeti u obzir ovaj važan faktor. Naročito je važno zapamtiti to, s 2. vrstom bolesti, koju neki ljekari zaslužuju, smatra sindromom, odnosno, privremenim stanjem. Žlindra i toksini (otrovi) nakupljaju se u tijelu svake osobe s godinama, stoga se funkcije sustava „čišćenja“ tijela neminovno smanjuju: bubrezi ne filtriraju krv tako dobro, što dodatno povećava opterećenje jetre, jer ovaj organ, između ostalog, reagira za razgradnju otrova koji u organizam ulaze s hranom, lijekovima, uslijed upalnih procesa. I naravno, pri takvim preopterećenjima funkcije jetre opadaju i može doći trenutak kada jetra više ne može da se nosi s preradom glukoze pa njena razina počne postepeno rasti. U ovom slučaju, čak ni velika količina inzulina koju izlučuje gušterača ne štedi, već upravo suprotno: stvara se više hormona, što uzrokuje konstantan osjećaj gladi, čovjek više jede, uđe više ugljikohidrata.
Osoba dobija na težini, šećer se diže, što dodatno opterećuje jetru. Kada takav porast šećera u krvi postane održiv, osobi se dijagnosticira dijabetes tipa 2 , a tretman je propisan u obliku hipoglikemijskih lijekova.
Opšte je prihvaćeno da količina glukoze u krvi iznosi otprilike 5 mmol / l po praznom stomaku, ali u principu ovaj pokazatelj stalno varira i individualan je za svaku osobu. Nivo glukoze se neprestano mijenja. Ovisno o doba dana, količini i kvaliteti hrane i vode, bilo da je osoba bolesna ili zdrava, u mirovanju ili nakon vježbanja, dobro itd. Istina, u zdravom tijelu nivo šećera sam reguliše - automatski, na osnovu potreba. Bolesna osoba nema takav mehanizam ili je značajno oštećen, tako da "dijabetičar" ne može imati definitivno dobre šećere po definiciji. Na primjer: jeste li jeli nešto - šećer se diže, ubrizgavate inzulin - šećer se smanjuje, odmara se cijeli dan - opet se diže, radili vježbe ili radite fizički - ponovo pada i tako dalje, i tako dalje. Ujutro jedna razina šećera, popodne druga, uveče treća, noću četvrta.
Općenito, apsolutno sve utječe na razinu šećera - ovo je doba dana i doba godine, i vrijeme, i starost, i fizička aktivnost ili njegovo izostajanje, bilo da ste jeli ili ne, te šta ste jeli i kada i koliko, osjećate se dobro ili bolesno ... Šećer će stalno "preskakati", jer se to sada reguliše ručno, uz pomoć ubrizgavanja inzulina.A drugačije ne može biti zbog nedostatka prirodnih propisa! U tome je složenost bolesti, jer sami morate ručno kontrolirati razinu šećera, a kao što sami razumijete, nemoguće je zamijeniti prirodni mehanizam na bilo koji način, pa čak i najsavremeniji. Ista "inzulinska pumpa" ne može pružiti željeni učinak, već samo ravnomjernije i ravnomjerno ubrizgava inzulin u usporedbi s "olovkom štrcaljke", ali doza i lijek ostaju isti. I sada smo glatko pristupili onoj najvažnijoj, a to je priprema inzulina.
"Liječenje" dijabetesa - šta je inzulin?
Prirodni hormon inzulin je dodatni mehanizam za apsorpciju glukoze u ćeliji. Odnosno, on pretvara glukozu u „probavljivo“ stanje tako da ona može ući u ovu ćeliju i to je to. Inzulin ne reguliše nivo šećera, već samo pomaže da ga asimilira!
Dakle, kažu da je inzulin uključen u metabolizam, ali količina tih tvari, tačnije jednog, šećera, kontrolira jetru!
Kada je jetra zdrava i nije preopterećena raznim toksinima i otrovima, kada osoba vodi, nema upalnih procesa u tijelu i imunološki sistem je zdrav kada bubrezi rade svoj posao dobro, naime, uklanjaju toksine i otrove izvan tijela, tada je sve manje ili više u redu . U suprotnom, regulacija glukoze u krvi je poremećena i jetra, nesposobna da drži šećer, počinje je lučiti u krv.
Naravno, tijelo može povećati količinu proizvedenog inzulina kako bi neutraliziralo višak šećera, što se uglavnom događa, ali to je samo privremena mjera i ona ništa temeljno ne rješava, jer jetra i dalje ubaciva glukozu u krv u nenormalnim količinama. Kao rezultat toga, šećer u krvi nastavlja da raste, a kad se dostigne određeni prag, šećer se pojavljuje i u urinu. Osobu počinje savladavati žeđ, slabost, česti nagon za toaletom, a sve to prati ubrzano mršavljenje.
Dakle, ili se čini da se dijabetes tipa 2 razvija. Pacijentu su propisane tablete za snižavanje šećera koje ometaju apsorpciju šećera u crijevima i na taj način postižu smanjenje šećera u krvi. Vrlo pametna odluka, zar ne?
Pošto se šećer prestaje apsorbirati u krv, stanice zapravo počinju gladovati - u krvi ima malo šećera. Posebno štetna "šećerna" gladovanja utječu na nervne ćelije! U principu, ne treba im inzulin i mogu apsorbirati šećer bez njega (ne ovisi o inzulinu), ali glukozi im je potrebno više nego drugima, zbog njihove prvenstvene važnosti za tijelo, za čije upravljanje je potrebna velika količina energije, a najčešći i najpovoljniji nosilac ove energije je glukoza .
Ali natrag na tablete. Uz njihovu pomoć postižu smanjenje šećera u krvi, sprječavajući ga da se apsorbira u crijevima iz hrane ili blokira njegovu proizvodnju u jetri. Kao rezultat toga, gušterača počinje proizvoditi manje inzulina, zbog svoje djelomične neupotrebljivosti, a šećer ponovno raste. Kao odgovor na to, liječnik još jednom povećava dozu lijeka i sve se ponovo ponavlja.
Na kraju, gušterača gotovo prestaje proizvoditi inzulin, iako je u početku djelovala ispravno. Tablete potpuno prestaju davati rezultate i pacijent je prisiljen prebaciti se na injekcije inzulina, što konačno ubija gušteraču i dovodi do njegove kasnije atrofije. Čovjek postaje ovisan o inzulinu za život, tačnije o svom sintetičkom analogu koji se unosi u kožu pomoću "olovke za šprice" ili "inzulinske pumpe", što ne mijenja suštinu stvari. Pumpa vam omogućava samo da glatko unesete dozu istog inzulina tokom dana.
Na ovaj način dijabetes tipa 2 s tim se pristupom neizbježno preliva šećerna bolest tipa 1, vrsta ovisna o insulinu . Neki liječnici smatraju da se dijabetes melitus tipa 2, koji uglavnom pogađa odrasle i starije osobe, smatra sindromom, odnosno, privremenim stanjem, s kojim se u potpunosti slažem. Kompetentnim pristupom, strogom dijetom, umjerenim fizičkim naporom i promjenom načina života općenito, dijabetes tipa 2 može se izliječiti s velikom vjerojatnošću, ili se bolje oporaviti. Na isti način na koji se vraća imunitet, vraća se funkcija jetre.
Jetra je općenito u tom smislu jedinstvena i jedini organ čije su stanice sposobne za regeneraciju (samoizlječenje), uz razuman pristup i zdrav način života! No, očigledno da „naš“ lijek nije zainteresiran za stvarni oporavak ljudi, već samo za njihov cjeloživotni, ponekad i skuplji tretman, koji pacijentu omogućava da na kratko vrijeme zaboravi samo na svoje probleme i napusti zidove klinike kako bi se tamo uskoro mogli vratiti. Ispada da nikoga osim nas ne zanima naše dobro zdravlje: za liječnike je to rad i zarada, za farmaceutske kompanije to je veliki profit. A samo za sebe to su čedne neprijatnosti, boli i razočaranja. Očito je da medicinu ne zanimaju zdravi ljudi: zdrava osoba nikad neće otići u bolnicu na liječenje, a to će ogromnoj armiji ljekara oduzeti prihode. Ne govorim o onim tonama lijekova koje će zdravi ljudi prestati kupovati, a sve one farmaceutske kompanije ostavljaju bez zarade, usput, gotovo svi pripadaju stranim vlasnicima. S obzirom da profit od prodaje lijekova i medicinske opreme značajno premašuje prihod od nezakonite trgovine „opojnim drogama“, postaje jasno da dok smo zdravi, niko nas neće ostaviti na miru.
Sjećam se dobre šale o pacijentu koji pita ljekara koji mu frkne kroz povijest bolesti: hoće li živjeti? Na što on, razmišljajući, odgovara: Hoćete. Ali nije bogat. Pa, opet me nešto odvratilo. Vratimo se „našoj ovci“, insulinu.
Postoji nekoliko vrsta inzulina: to su inzulin životinjskog porijekla (svinjetina, goved), kao i ljudski genetski inženjering, iako su to sve informacije koje se mogu pronaći na umetku. Ni formula, ni opis, ni princip djelovanja, već samo neka nejasna definicija koja ne kaže ništa posebno. U principu, sastav na insertu je svugdje gotovo isti, a sama otopina, koja sadrži hormon, je apsolutno identična u svim inzulinama, što je sa stanovišta organske hemije čudno jer se različite tvari u istom okruženju moraju ponašati drugačije. Ali za sada to pitanje možete ostaviti po strani.
Također, inzulini su podijeljeni na kratkotrajne (7-8 sati), koje se moraju davati prije svakog obroka i dugotrajne (preko 18 sati), jednom ili dvije pojedinačne primjene. A ako su „kratki“ inzulini dizajnirani da zamijene prirodni hormon, onda je kod produženih inzulina situacija potpuno drugačija. Činjenica je da u organizmu postoji mehanizam, kako snižava šećer, tako i suprotno, odnosno povećava ovaj nivo. To je neophodno kako bi se šećer uvijek održavao u strogo potrebnoj količini, i tako da nema naglih skokova. Svakodnevno jedemo različitu količinu ugljikohidrata, a kad ih nema dovoljno, tijelo povećava razinu svoje energije. Tu je uključena jetra, kao i hormon glukagon, koji takođe proizvodi gušterača, samo su druge ćelije („alfa“) odgovorne za taj proces. Glukagon je potreban za proizvodnju vlastite glukoze u jetri, - odgovoran je za povećanje šećera u krvi kad je potrebno.
Dakle, „dugački“ insulini suzbijaju proizvodnju glukagona, to jest, jednostavno sprečavaju rad „alfa“ ćelija, što dovodi i do niže razine šećera u krvi i do atrofije ove grupe ćelija pankreasa. Kao rezultat toga, uništili smo „beta“ ćelije odgovorne za proizvodnju inzulina, a osim toga uništili smo „alfa“ ćelije i potpuno nepodudarnost u mehanizmu kontrole šećera u krvi. Također, pod utjecajem inzulina pati i jetra, zbog poremećene sinteze glukoze.A bez zdrave jetre, normalan metabolizam, posebno metabolizam ugljikohidrata, uglavnom nisu mogući. Zato je opšteprihvaćeno da je upotreba „inzulinske pumpe“ mnogo sigurnija, u smislu komplikacija i samo zato što pumpa koristi samo jedan „kratko djelujući“ inzulin, pa jetra i gušterača pate mnogo manje, pa su destruktivne posljedice takođe treba biti manje.
Kao rezultat toga, inzulini potpuno potiskuju gušteraču, a proces postaje ireverzibilan. Ali to nije sve. A nije najgora stvar koja dovodi do doživotne uporabe inzulina.
Liječenje dijabetesa - pomoćne tvari u lijekovima.
Navest ću samo neka imena inzulina, pošto su po sastavu gotovo svi isti, što je i samo po sebi čudno. Evo nekoliko najčešćih inzulina: Actrapid, Humulin, Lantus i drugi.
Sada ćemo ukratko razmotriti svaki od njih pojedinačno. Od čega su napravljeni? (podaci preuzeti od umetka - upute za lijekove, kao i iz otvorenih službenih izvora na Internetu). U donjoj tablici molim vas da obratite pažnju na isti kemijski sastav pomoćnih sastojaka, te inzulinske pripravke, koji su po mom mišljenju glavni uzrok komplikacija kod dijabetesa.
| № | Naziv inzulina | Aktivna supstanca | Pomoćne tvari |
| 1 | Neutralna, monokomponentna otopina inzulina identična ljudskom insulinu. Ljudski genetski inženjering. | Cink klorid (inzulinski stabilizator), glicerol, metakrezol (sredstvo za sterilizaciju rezultirajuće otopine omogućava vam upotrebu otvorene boce do 6 tjedana), klorovodične kiseline ili natrijum hidroksida (za održavanje neutralne razine pH), vode za injekcije. | |
| 2 | Humani inzulin 100 IU / ml. | U procesu proizvodnje za uspostavljanje pH mogu se koristiti metakrezol, glicerol (glicerin), fenol, protamin sulfat, natrijum hidrogen fosfat, cinkov oksid, voda za injekcije, otopina klorovodične kiseline 10% ili otopina natrijum hidroksida 10%. | |
| 3 | Metakrezol, cink hlorid, glicerol (85%), natrijum hidroksid, hlorovodonična kiselina, voda za injekcije. |
Iz ove tablice nije teško primijetiti da su u sva tri pripravka pomoćne tvari iste. Sa aktivnim supstancama to je potpuna misterija: ni hemijska formula, ni određeni naziv - praktično ništa što bi bar nekako moglo pomoći da se razjasni o čemu se uopšte radi. Ima li štete i / ili koristi od ovih tvari u procesu njihove dugotrajne upotrebe?
Pitam se zašto? Vjerovatno trgovačka tajna. S "pomoćnim" je situacija mnogo "bolja", što se tiče sadržaja informacija, koje ćemo sigurno upotrijebiti, i malo bliže pogledajte što su ove "pomoćne tvari".
Zašto nam ovako pomažu? Pokušat ćemo to shvatiti. Tko je previše lijen da pročita sva obilježja i svojstva ovih kemijskih spojeva navedenih u nastavku, te podatke može čitati tečno, „dijagonalno“, samo obraćajući pažnju na tekst koji sam naglasio. To će biti više nego dovoljno da shvatimo veličinu rizika da ovaj gnoj dođe u tijelo.
|
Nikome nije teško, pa ni najmanje obrazovana osoba, to primijetiti sve gore navedene tvari su vrlo toksične , a na ruskom jeziku - vrlo otrovno je i opasno za ljudsko tijelo, čak i kad dođe u kontakt s kožom, čiji je vanjski sloj prekriven mrtvim ćelijama. A što možemo reći o direktnom gutanju ... Polovica njih je 2. klasu opasnosti od 4, druga samo kod izuzetno opasnih, kao što je kalijum cijanid i živa!
Ovo bi, u načelu, moglo završiti članak, s obzirom da su gornje informacije sasvim dovoljne da bilo koja razumna osoba shvati težinu štete koju ovi otrovi mogu nanijeti, posebno pri doživotnoj uporabi iznutra! A upravo se to događa u slučaju upotrebe inzulina, ko god kaže šta. Ali za one koji su "u cisterni" i koji možda nisu u potpunosti razumjeli što sve to znači za pacijenta s dijabetesom, pokušat ću malo razjasniti situaciju.
Netko može prigovoriti: da doze ovih tvari u lijekovima nisu velike, i „ne mogu nam puno štetiti“, ali nemojmo žuriti sa zaključcima. Prvo, "nije posebna" šteta je i šteta! I drugo, takva je izjava djelomično istinita samo za te lijekove. Koju osobu ne treba dugo, tokom kratkog kursa lečenja. U našem slučaju sa dijabetesom osoba je primorana ubrizgati inzulin svaki dan, i nekoliko puta, cijeli svoj život! Stoga se čini kako se neznatna količina tih toksičnih supstanci dodaje zajedno! U godini ovog kemijskog koktela oko 150 ml, plus ili minus, direktno ulazi u krvotok, ovisno o pojedinačnoj dozi. Uz to, u otopini inzulina nalazi se nekoliko tako toksičnih tvari, pa se njihovi štetni učinci značajno povećavaju! A sve to iscrpljivanje totalno neminovno dovodi do kroničnog trovanja cijelog organizma, do poremećaja rada bubrega i jetre, do hemijskih mikro opeklina zidova krvnih žila i kapilara, što dovodi do mikro krvarenja, a to zauzvrat vodi do atrofije tkiva, hroničnih upalnih procesa i dr. nagomilavanje velike količine toksina i toksina. Konstantna prisutnost otrova u tijelu neminovno uništava rad bubrega, što će izazvati još veći problem sa uklanjanjem toksina iz tijela. Osim toga, bubrezi su direktno odgovorni za krvni pritisak na zidove krvnih žila, reguliraju takozvani "vaskularni tonus".
Naravno, visoki krvni pritisak nema najbolji učinak na krhke i lomljive kapilare te na dobrobit uopće. Ali porast krvnog pritiska je nužna mjera tijela: "začepljeni" bubrezi više ne mogu pravilno očistiti krv od toksina, što prijeti tijelu općim trovanjem, dakle, kako bi se gurnula gusta, "slatka" i "prljava" krv kroz tzv glomerule kapilara, čiji je integritet takođe narušen, tijelo je jednostavno primorano da povećava krvni tlak. Naravno, to prati neugodne posljedice, u vidu manjih krvarenja, povećanja opterećenja na srcu, osjećaja slabosti i glavobolje. Ali to je mnogo manje zla nego trovanje cijelog organizma u kratkom vremenu. Uz visok krvni pritisak, čovjek može dugo živjeti, ostajući fizički aktivan. No, ako se krv ne očisti od toksina i otrova, čovjek će umrijeti vrlo brzo i bolno. Sigurno su mnogi čuli za tako neugodnu pojavu kao što je sepsa - trovanje krvi. U oba slučaja prognoze nisu utješne, ali priroda nema druge mehanizme pročišćavanja krvi! Nijedna priroda nije mogla predvidjeti da će ljudi sami otrovati, pa makar i nenamjerno.
Sve gore opisano, i ne samo, dovodi do ozbiljnog poremećaja u radu svih organa i tkiva, posebno onih koji su najgušće opremljeni krvnim žilama: to su jetra, bubrezi, slezina, mozak i živčano tkivo u cjelini, uključujući optički nerv i mrežnica očiju koja doslovno probijaju male kapilare. Pa, naravno, to su sami posude, posebno posude donjih ekstremiteta, s obzirom na njihovu najudaljeniju lokaciju od srca. Kardiovaskularni sustav igra transportnu ulogu u tijelu, zbog čega je dostava hranjivih sastojaka i kisika u stanice, kao i uklanjanje toksina i otrova iz stanica. Čitav taj proces u celini naziva se "metabolizam". Glavnu ulogu u ovom procesu igraju najtanja žila - kapilare kroz koje se odvija ta razmjena.
Kapilare su vrlo tanke, mikroskopske epruvete koje ne može svaki mikroskop prepoznati. Za referencu: dužina celog krvožilnog sistema osobe u „razmeštenom“ obliku je preko 100 hiljada kilometara, ne metara, već kilometara! Ovo je nekoliko udaljenosti oko Zemlje! Naše tijelo bukvalno probijaju najtanji krvni sudovi. Zidovi tako najboljih kapilara obloženi su jednim slojem ćelija. Takva pojednostavljena struktura omogućava intenzivniji metabolizam između krvi i plazme u kojoj naše stanice lebde. Čak i djelomično oštećenje kapilara uzrokuje krvarenje s ulaskom crvenih krvnih zrnaca u plazmu, što je neprihvatljivo (pojava svima poznata kao modrica).Naravno, tijelo je u stanju popraviti tako oštećenu posudu, ali kada dođe do velike štete i one se nastave gomilati kontinuirano, tijelo jednostavno nije u stanju zakrpiti sve rupe.
Tako oštećeni kapilari tromiraju se, kako bi se izbjegle velike krvarenja i širenje infekcije, koja se uvijek pojavljuje na oštećenim mjestima. Kasnije se i sama „slomljena“ plovila jednostavno zamjenjuju takozvanim „novoformiranim“, grubim. Za vreme „popravka“ i zamene krvnih sudova, ćelije koje su se hranjene iz njih ili su umrle ili ozbiljno izgubile svoje funkcije, i zamenile su ih ćelijama od jednostavnog vezivnog tkiva, koje deluje kao „materijal za popravak“ u našem telu i nema više funkcija.
Živčano tkivo koje je odgovorno za kontrolu svih sistema i organa našeg tela, posebno je osetljivo na gladovanje. Upečatljiv primjer oštećenja takvog tkiva je takozvana "dijabetička retinopatija" - oštećenje i disfunkcija mrežnice radi potpune atrofije optičkog živca, iz gore opisanih razloga. Naravno, takvi destruktivni procesi događaju se u cijelom tijelu, ali na očima su oni uočljiviji. U pravom smislu te reči.
A da bismo vratili vid, potrebno je prije svega zaustaviti unos otrova u organizam, te očistiti bubrege. Zatim vratite funkciju gušterače. Zatim popravite sve žile, zamijenite mrtve i oštećene fotoosjetljive stanice zdravim, uklonite sve toksine i sedimente iz očiju. Fiksirajte sve ove promjene na razini kontrolnih signala mozga i tek nakon toga možete računati na puni rad očiju i ostatka tijela. Da biste postigli sve to, prvo morate očistiti i obnoviti rad svih ostalih krvnih sudova u tijelu, za punu cirkulaciju i metabolizam. Ali da biste proveli opće čišćenje u tijelu, morate prije toga potpuno obnoviti normalno funkcioniranje bubrega. U protivnom, sav taj toks toksina i čestica mrtvih stanica jednostavno će začepiti bubrege, što će dovesti do takozvanog "zatajenja bubrega", trovanja krvi, i na kraju do smrti tijela. A sada, svatko može zaključiti sam, je li moguće da moderna medicina čini barem dio svega navedenog? Mislim da je odgovor očigledan.
Koji je pravi uzrok dijabetesnih komplikacija?
Pravi uzrok svih ovih problema uopće nije šećer, kako kažu ljekari. Preciznije, nije toliko u šećeru koliko u sintetičkom inzulinu, tačnije, u otopini u kojoj se nalazi i koja svakodnevno sagorijeva krvne žile bolesnika s dijabetesom, što zauzvrat dovodi do nepovratnih ozbiljnih posljedica. Jedino je pitanje vremena i „granice sigurnosti“ određenog organizma, ali ishod je još uvijek predvidiv. Sam šećer, ili bolje rečeno molekula glukoze, ne može nanijeti ogromnu štetu tijelu, jer je prirodno univerzalno gorivo za stanice i tijelo je prilagođeno da apsorbuje takve molekule. Druga stvar je da postoji višak tih molekula. Kao i bilo koji drugi, također on također ne utječe na tijelo na najbolji način i ti molekuli sami nisu štetni, ali štetno je da ih tijelo ne može apsorbirati, pa čak ni u tako nenormalnim količinama. Kao rezultat toga, nastaje paradoksalna situacija: u prisustvu prekomjerne količine hranjivih sastojaka, tijelo ih jednostavno ne može apsorbirati i stalno “gladuje”. Tako se postepeno razvija iscrpljivanje i trošenje svih sistema i organa, što na kraju dovodi do smrti tijela.
Da bi pravilno apsorbirao istu glukozu, tijelu je potrebna dovoljna količina i kvaliteta inzulina, po mogućnosti prirodnog porijekla.Sintetički analog može samo djelomično zamijeniti naš vlastiti inzulin. Osim toga, proces samoregulacije šećera u krvi potpuno je poremećen i zamijenjen je "manualnim" i uz svu želju ne može nadoknaditi prirodni metabolizam, a to u principu nije moguće ni za jedan lijek. Ručno davanje hormona insulina daje samo iluziju da je sve u redu. I prije ili kasnije dovodi do ozbiljnih komplikacija, poput sljepoće, poremećenog rada bubrega, kardiovaskularnog sistema, poremećaja cirkulacije u donjim ekstremitetima, itd. A razlog za sve ove sramote nije šećer, tačnije ne toliko šećer kao inzulin, njegova sintetička supstitucija, što onesposobljava vaskularni sistem i bubrege. Pa čak ni sam inzulin, već rastvor u kojem se nalazi, a to je direktno naznačeno u hemijskim karakteristikama nekih "pomoćnih sastojaka" - na primjer, "glicerina".
Općenito, nastaje paradoksalna situacija s ovom komponentom: pripravak inzulina, dizajniran da pomogne u snižavanju glukoze u krvi, sadrži supstancu koja sama po sebi povećava taj nivo, a osim toga znatno pogoršava rad kapilara i dovodi do vaskularnog preopterećenja. I sve to sa dijabetesom ...
Odbijam da razumijem kako se to uopće može uklopiti u okvir zdravog razuma? I na kraju krajeva, ove lijekove ne proizvode u nekim zaostalim zemljama „trećeg svijeta“, već u Europi ozbiljne farmaceutske kompanije sa dugogodišnjim iskustvom. Ne razumiju li što rade? Mislim da su dobro svjesni, a to već podrazumijeva čitav niz drugih pitanja posve drugačije prirode koja su izvan okvira ovog članka.
Ali, vratimo se našoj temi. Ponavljam da uzrok tako ozbiljnih komplikacija ne može biti samo „šećer“. Tijelo je barem nekako prilagođeno velikom broju molekula glukoze, ali naše tijelo definitivno nije spremno za ogromnu količinu takvog hemijskog “koktela”, zvanog “pomoćne tvari”, i definitivno nije dizajnirano za nas od tako groznih stvari. Ali priroda nije mogla pretpostaviti da smo mi to. Dobrovoljno ćemo početi bukvalno zalijevati najjačim otrovima, pa čak i u takvim količinama i s takvom manijakalnom postojanošću.
Prije nego što završim s ovim člankom, želio bih malo pojasniti pitanje i s imunitetom kod dijabetesa . Između ostalog, takozvani antiseptici, koji su u sastavu iste otopine inzulina u velikim količinama, uzrokuju ozbiljna oštećenja imunološkog sustava. Naravno, oni donose u određenom pozitivnom trenutku, ubijajući infekciju u području ubrizgavanja inzulina, zašto na tim mjestima gotovo nikada ne postoje upalni procesi, mada se injekcije rade svakodnevno i koža na tim mjestima nije tretirana alkoholom, pa je čak i višestruka upotreba istih igala dopuštena na špricevima. Ali tu prestaju sve prednosti antiseptika i počinje ozbiljna šteta. Osim što su ove supstance veoma otrovne - otrovne, što stavlja ozbiljan pritisak na limfni sistem, bubrege, jetru, kardiovaskularni, nervni sistem, one takođe "zbunjuju" naš imunitet.
U stvari oni igraju ulogu antibiotika, čija dugotrajna upotreba uzrokuje nepovratne efekte na imunološki sistem tijela. U našem slučaju sa dijabetes melitusom, ova „protuupalna terapija“ traje čitav moj život, tako da moj vlastiti imunitet praktično prestaje normalno raditi, jer sav posao na neutralizaciji bakterija obavlja antisepticima, kojih u preparatu inzulina ima nerazumno mnogo. Izgovor proizvođača da je to potrebno kako bi se otvorena bočica inzulina mogla dugo čuvati ne podnosi nikakvu kritiku. Prvo, takve se bočice, a sada ampule, u principu nikada ne otvore, kao nepotrebne, a sam lijek klipom olovke špriceva istiskuje strogo, i ništa drugo.I takva se ampula brzo završava i zamjenjuje je novom, i ne može biti govora o bilo kojoj „povećanoj“ dezinfekciji. I opet imam pitanje: zašto je onda u pripremi inzulina tako ogromna količina antimikrobnih sredstava? Ljekari prirodno pronalaze odgovor na ovo pitanje, u stilu "tako neophodno" i "to je sigurno" ...
Ipak, iz nekog razloga, niko ne obraća pažnju i ne spominje opterećenje koje limfni sustav doživljava sa šećernom bolešću - sustav koji djeluje u uskoj vezi s kardiovaskularnim sustavom i dopunjava ga, odgovoran je za uklanjanje i neutralizaciju toksina i toksina , održava ravnotežu i čisti sve "tekućine" u našem tijelu, a takođe je sastavni dio imunološkog sistema, što je vrlo važno za dijabetes. Svi znaju da dijabetes ozbiljno oslabljuje imunološki sistem, ali zašto, to zaista niko ne objašnjava. Svaki liječnik uvijek ima jedan odgovor na sva pitanja: "... šta kažete, želite, šećer je i zbog toga su svi problemi ...", što je samo djelomično tačno.
Prema toj logici, upalni procesi trebali bi se odvijati uglavnom u biljkama šećera, pošto imunitet slabi, a svi ostali trebaju biti zdravi i zaštićeni od infekcija. U stvari, promatramo potpuno drugačiju sliku, naime da „radnici na šećeru“ ne pate često od akutnih respiratornih infekcija, a zdravi ljudi, naprotiv, često se razbole, iako imaju potpuni red sa šećerom. Dakle, ne radi se o nivou šećera. A poanta je upravo u onim vrlo antisepticima, koji iako suzbijaju infekciju, sami dovode do smrti velikog broja zdravih stanica! A ako neko pokuša značajno smanjiti dozu inzulina, onda riskira s neugodnim posljedicama, odnosno sa pogoršanjem svih kroničnih bolesti.
Svaki antiseptik ili antibiotik štetno djeluje ne samo na stanice patogena, nego i na sve zdrave stanice, jer se, u načelu, ne razlikuju od prvih. Stoga se ne preporučuje uzimanje antibiotika često i na više načina. Čak i naziv „antibiotik“ (sastoji se od drugih grčkih reči „anti“ i „bio“, što znači „protiv življenja“) govori sam za sebe. Naravno, antibiotici mogu biti korisni i u teškim egzacerbacijama nekih zaraznih bolesti, ali ništa više. U drugim slučajevima, nanose ozbiljnu štetu tijelu, podrivajući funkcioniranje imunološkog sistema i izazivaju ovisnost.
Dakle, uzimajući u obzir sve gore navedeno, dolazi do tužnog zaključka: zajedno sa „lijekom“, dobijamo i čitav niz komplikacija, ponekad i ozbiljnijih od same bolesti, za koju liječimo.
U slučaju inzulina dolazi do potpune katastrofe, kao i sa bilo kojom drugom hemijom. I ne samo to, umjetni inzulin ne pruža kompletan metabolizam ugljikohidrata, već uzrokuje i nepopravljivu štetu cijelom tijelu! Bilo koji, najjednostavniji lijek ima nuspojave čak i kod kratkotrajne upotrebe, a to se obično piše na umetku. Ali, s inzulinom, iz nekog razloga, situacija je potpuno drugačija. Na priloženom umetku nema riječi o bilo kakvim negativnim posljedicama od korištenja ovog lijeka, osim takozvane pojedinačne netolerancije. Može li neko odgovoriti kako je, u principu, to moguće ako u sastavu ima toliko toksičnih supstanci? Da, i uz doživotnu upotrebu? Osim što namjerno prikrivanje podataka to se ne može nazvati ...
Postoji li alternativa inzulinu za dijabetes?
Mislim da će sigurno biti onih koji se žele suprotstaviti i reći da inzulin „spašava život ljudi, a ionako nema ništa drugo za to“. Na ovo se može odgovoriti na sljedeći način: što je moguće i štedi, ali samo da se kasnije pretvori u „noćnu moru“. I izbora uvijek ima, a osobu treba barem upozoriti na opasnosti i posljedice prije nego što se odluči na taj izbor.A, ako dijabetes tipa 1 nije lak, iako dvosmislen, tada osoba s dijabetesom tipa 2 ima sve šanse da ostane zdrava i neozlijeđena. Samo je potrebno ljudima ispravno i razumljivo objasniti sve, a ne zastrašiti neizbježnost komplikacija.
Naravno, jednostavno odbijanje inzulina ne rješava problem, a i nije uvijek moguće, ali sasvim je moguće da to učinite ako imate dovoljno znanja i razuman pristup! Istina, u tom slučaju osoba će morati ozbiljno raditi na sebi:
- odreći se jednom zauvijek svih loših navika i ovisnosti,
- budite vrlo pažljivi u pogledu ishrane,
- šetati vani češće, kao na otvorenom nivou glukoza se lako oksiduje i razgrađuje,
- budite sigurni da bavite svoju svakodnevnu fizičku kulturu,
- Pa, naravno, ispravan psihološki stav i proučavanje svih dostupnih informacija o bolesti.
Općenito, morate u potpunosti promijeniti svoj način života, u zdrav i pravilan. Shvaćam da to uopće nije lako učiniti, ali krajnji je cilj živjeti zdravo i dugo, možda bi trebalo prevladati svaku lijenost i slabost.
Želim naglasiti da ni u kojem slučaju ne pozivam na potpuno i trenutno odbijanje inzulina! Naročito ljudi koji pate od prve vrste bolesti! Želim samo pojasniti onima koji su možda već na rubu ove podmukle bolesti i onima koji o tome uopće ne znaju, ali su i dalje u opasnosti. Stoga smatram svojom dužnošću da upozorim sve na opasnost. Jer, bez znanja, osoba se osuđuje na neizbježne greške, od čijih posljedica tada morate rastaviti ostatak života.
Potrebno je, najzad, shvatiti da, osim sebe, naše zdravlje više nije potrebno nikome na ovom svijetu i nije korisno. Vrijeme je da svi odrastemo i počnemo preuzimati odgovornost za svoje postupke. I ne prebacujte to na tuđe "ujaka" i "tetke". Čak i ako su ljekari. Ne zaboravite da su to isti jednostavni ljudi koji su u stanju pogriješiti kako zbog nedovoljnog znanja koje im ne dopuštaju ispravne i objektivne zaključke, tako i banalnog straha za karijeru i plaću. Ali, bilo da je u svakom slučaju svaka osoba je lično odgovorna za svoje postupke . Čovek sam, ne "Bog", a ne "Kralj" i ne "Glava". I nije važno da li mu se neko sviđa ili ne, razumije li to ili ne. Tek kada osoba to shvati i snosi punu odgovornost za svoje postupke, situacija se konačno može promijeniti na bolje. U međuvremenu, verujemo vlastitom, samo zdravstvenom, strancima, vjerujući kao mala djeca da su u stanju promijeniti nešto u našem pogrešnom životu, od nas se ne očekuje ništa dobro. Stoga, konačno ćemo odrasti i postati inteligentni u najširem smislu te riječi.
Zdravlje ljudskog tijela ovisi o omjeru hormona u njemu, posebno - inzulina. Predoziranje inzulina ima neugodne simptome i posljedice, može uzrokovati nepopravljivu štetu zdravlju.
Posljedice redovitog predoziranja inzulinom
Ako se jednom dogodilo predoziranje velike doze hormona, simptomi su izraženiji, stoga je potreba za mjerama za otklanjanje posljedica očigledna.
Teže je utvrditi prisustvo redovitog predoziranja inzulina, što negativno utječe na cijelo tijelo, pogoršavajući stanje pacijenta.
Znakovi predoziranja
Predoziranje hormona dijagnosticira se ako je razina šećera u krvi manja od 3,3 mmol / L. Opće manifestacije na početku stanja: oštar napad akutne gladi, drhtanje i trnjenje usana i prstiju.
Napad jake herpes zoster cephalgije, vrtoglavica, ubrzan rad srca, kardijalgija, lice je sivo-blijedo, pacijent se znoji, počinje zijevati, opća slabost.
Pojavljuje se razdražljivost, ali ponašanje pacijenata i dalje ostaje odgovarajuće.Ovo je 1. stadij hipoglikemije - kortikalne. U ovoj je fazi sve uzimanje slatkog, vjeruje se da je povišena razina šećera u krvi bolja od snižene.
2. faza - subkortikalno-diencefalna. Ponašanje počinje da postaje neadekvatno, pojavljuju se vegetativne smetnje: obilni znoj, hipersoliranje, drhtanje tijela, dvostruki vid, agresivnost i pokušaji dobijanja hrane. Kod hipoglikemije nema mirisa acetona iz usta.
Treća faza - hipoglikemija: mišićni tonus naglo raste, pojavljuju se epileptiformni napadi. Krvni pritisak je povišen, koža vlažna, mdrijaza, smanjena oštrina vida, tahikardija, Babinskyjev patološki refleks.
Tremor tijela se zadržava, koža je blijeda, osjetljivost u udovima je smanjena. Kad se puls ubrza, pojave se podrhtavanja udova i tijela - ovo je početak kome.
Takođe možete brzo jesti ugljene hidrate i zaustaviti napredovanje procesa.
4. faza - zapravo koma. Šećer smanjen za 5 jedinica. od prvotne vrijednosti. Nema svijesti, refleksi i ton očne jabučice su povećani, zjenice ostaju proširene. Svi ostali simptomi također su zadržani.
5. stadij - duboka koma, hiperhidroza raste. Refleksi nestaju, mišićni tonus opada, znojenje prestaje. Padaju krvni pritisak, otkucaji srca i disanje.
Brzina pojave simptoma ovisi o vrsti inzulina - s kratkom manifestacijom, brzom, s sporom - traje oko nekoliko sati. U prosjeku se simptomi počinju razvijati 2 sata nakon primjene.
Ako nisu preduzete mjere, razvija se gubitak svijesti. Ovdje je pomoć ljudi već potrebna.
Smrt nastupa s smanjenjem osnovnih funkcija disanja i cirkulacije krvi, arefleksije. Otkucaji srca se usporavaju, nema rožnog refleksa. Ako su takvi napadi hipoglikemije učestali, primijećuju se mentalne nepravilnosti, jer su moždane stanice prve koje reagiraju na hipoglikemiju. Kod djece - postoji mentalna zaostalost.
Posledice predoziranja
Predoziranje lijeka: komplikacije i posljedice mogu se pojaviti u obliku MI, moždanog udara, plućnog i cerebralnog edema, meningealnih manifestacija, hipertermije, demencije i smrti. O inzulinu ovisni o inzulinu i nuspojave, posebno u jezgrama, mogu se manifestirati kao krvarenje u mrežnici oka.
Kod hroničnog predoziranja, razvija se Somoji sindrom. Može se razviti akutna ketoacidoza. Bilo koji tretman uvek slabi pacijentovo telo, jer se primenjuje snažniji PSSP i remisija se odlaže.
Učinak viška hormona na mozak
Predoziranje inzulina ima negativne posljedice na funkcioniranje mozga. To je posledica vazokonstriktivnog učinka hormona. Simptomi hiperinsulinemije mogu se pojaviti kod djece i odraslih u obliku hroničnih glavobolja.
Da biste ih eliminirali, dovoljno je promijeniti kulturu hrane, isključujući iz ishrane hranu bogatu brzim ugljikohidratima. Korisno će biti dug boravak na svježem zraku i sport.
Najozbiljnija stanja nastala zbog unošenja prevelike doze inzulina:
Glukoza je izvor ishrane za mozak. Ako pad glukoze u krvi dostigne kritičnu razinu, započinje gladovanje moždanih stanica, koje se inače naziva neuroglikopenija. Na pozadini nedostatka glukoze nastaju neurološki poremećaji, poremećaji svijesti, metabolički procesi u stanicama sive materije mozga.
Najmanje štete ako je izložen višku inzulina, nalazi se na dijelovima mozga koji su odgovorni za disanje i srčanu aktivnost. Stoga se otkucaji srca neko vrijeme zadržavaju, čak i uz razvoj hipoglikemijske kome.
Za prevenciju moždanog edema primjenjuju se sljedeći lijekovi: Furosemid, Piracetam, otopina Mannitol. Za sprečavanje vaskularne hipertenzije koristi se magnezijum sulfat.
Ako se akutni brzi razvoj hipoglikemije eliminira u roku od 30 minuta, posljedice za tijelo pretjeranom dozom Insulina bit će minimalne. U suprotnom, energetska gladovanja dovest će do cerebralnog edema i krvarenja u njegovom tkivu.
Pomoć kod predoziranja inzulina
Ako se dogodi napad hipoglikemije, uvijek ima vremena za djelovanje. Sam dijabetičar na prvi znak može da uzima brze ugljikohidrate. Ali ako propustite vrijeme, hitno biste trebali pozvati hitnu pomoć.
Prije njenog dolaska trebate: položiti pacijenta na njegovu stranu. Zamotajte noge, ne trebaju same injekcije. Jedini mogući lijek su slatki napici.
U pacijentova usta, čak i ako je u nesvijesti, morate staviti komad šećera. U prisustvu svijesti pacijent jede 50-100 g bijelog hljeba. Ako nema smjena, nakon 3-5 minuta - dodatno dajte 2-3 bombone ili 2-3 kašike kašike. šećer. Nakon još 5 minuta, sve se može ponoviti.
Sve injekcije, posebno za konvulzije, obavljaju hitni ljekari - to je, naravno, unošenje glukoze od 40% i hospitalizacija pacijenta.
Bodybuilding inzulin
Inzulin je hormon koji proizvodi gušterača. Zbog povećanih anaboličkih učinaka naširoko se koristi u bodybuildingu od oko 1994. godine. Trenutno je najsigurniji lijek HumilinR (američki proizvođač), koji djeluje odmah nakon davanja, a trajanje izlaganja mu je izuzetno kratko.
Koje su prednosti inzulina?
Nakon što inzulin uđe u tijelo, nivo šećera naglo pada, a somatotropni hormon se oslobađa pet, ili čak sedam puta aktivnije. Kao rezultat toga, anabolizam mišićnog tkiva dramatično raste, što treniranje čini efikasnijim.
Bodybuilderi aktivno koriste kombinaciju steroida i inzulina u kombinaciji sa Somatropinom.
Zašto je HumilinR najsigurniji? Suprotno tome, drugi preparati inzulina djeluju na tijelo mnogo duže, a hipoglikemija "započinje" u organizmu sportaša. Ovo je stanje u kojem nivo glukoze pada na kritično nisku razinu. Prije upotrebe takvih lijekova morate saznati optimalnu dozu za vaše tijelo i također se posavjetovati s ljekarom. Uostalom, hipoglikemija izaziva mnoštvo neugodnih simptoma, uključujući:
- Strah od svetlosti.
- Glavobolja i vrtoglavica.
- Srčana palpitacija.
- Smanjena koncentracija.
- Pospanost, glad i pojačana razdražljivost.
- Delirijum, anksioznost i nesanica.
Ako na sebi osjetite jedan od ovih simptoma, onda morate pojesti nešto što je brže moguće (Hrana sadrži puno ugljikohidrata sa šećerom, što neutralizira napad hipoglikemije). Hipoglikemija je izuzetno opasna za tijelo, može preći i na medicinsku intervenciju.
Profesionalni bodybuilderi koriste inzulin u bodybuildingu s maksimalnom dobrobiti i "optimalnom ravnotežom", u kojem je tijelo stalno u stanju blage hipoglikemije. To se prije svega osigurava kompetentnim jedenjem.
Inzulin
Kao što je već spomenuto - sve ovisi o pojedinačnim karakteristikama tijela. Većina bodybuilders ubrizgava inzulin na kraju vježbanja (dnevna doza se kreće u rasponu od 3-5 jedinica). Imajte na umu da se inzulin u bodybuildingu ubrizgava isključivo posebnom štrcaljkom za ubrizgavanje inzulina (prodaje se u bilo kojoj ljekarni bez recepta). Korištenje običnih špriceva jako je obeshrabreno, jer je gotovo nemoguće odabrati pravu dozu.
Injekcije se daju subkutano. Prvo se koža istegne u abdomenu, ispod koje morate ubrizgati.
Ubrizgavanje inzulina zabranjeno je toplim, to se može učiniti samo prethodnim hlađenjem. Otprilike 15 minuta nakon injekcije trebate pojesti nešto slatko (s visokim udjelom ugljikohidrata), a sat vremena kasnije i proteinsku mješavinu.Ako vas pospanost nakon nanošenja injekcije prekriva, ni u kojem slučaju ne idite u krevet jer se u stanju spavanja može aktivirati jaka hipoglikemija. Lijek je efikasan oko četiri sata.
Za i protiv.
Glavna prednost je pojačan anabolički učinak, uslijed kojeg mišići zamahuju doslovno pred našim očima, zbog čega je inzulin u bodybuildingu tako popularan. Negativna poanta je da može postojati sloj masti (naročito ako ste endomorf, tijelo takvih ljudi odmah prerađuje višak kalorija u masti).
Ako se plašite pojave masnoća, tada morate uzimati inzulin zajedno sa trijodtironinom ili metforminom.
Sada o nuspojavama. Najneugodnija stvar je smrt, kada uzmete veliku dozu, nivo šećera trenutno opada - a to može dovesti do smrti. Budite izuzetno oprezni s ovim lijekom, bez obzira na to koji rezultati mogu pomoći u izgradnji tijela. Zdravlje je važnije.
Je li inzulin štetan: prednosti i nedostaci
Mnogi pacijenti kojima je dijagnosticiran dijabetes melitus veoma se brinu kad ih liječnik suoči s potrebom korištenja inzulina, jer odmah postoji puno pitanja i nedoumica, a glavno glasi: je li inzulin štetan? Naravno, s jedne strane, jasno je da liječnik pokušava održati stabilnost u pacijentovom stanju i prepisuje samo ono što mu treba, ali s obzirom da bilo koji lijek ima svoje nuspojave, ipak ne boli shvatiti prednosti i nedostatke upotrebe ovog lijeka:
- Debljanje U pravilu, na pozadini inzulinske terapije, pacijenti počinju dobijati na težini. Međutim, to se objašnjava ne učinkom samog lijeka, već porastom gladi i povećanjem kalorija apsorbiranih inzulinom. Ovaj se učinak može izbjeći nadgledanjem racionalnosti vaše prehrane.
- Zadržavanje vode u ljudskom tijelu. Obično se takvo oštećenje inzulina primjećuje prvih nekoliko tjedana nakon početka terapije, a prati ga porast krvnog tlaka i edemi povezani s činjenicom da se tekućina ne izlučuje iz tijela.
- Problemi sa vidom. Najčešće se takve posljedice dešavaju u prvih nekoliko tjedana od početka terapije i prolaze same.
- Hipoglikemija - možda ova nuspojava uzimanja lijeka može nanijeti najviše štete ljudskom tijelu, uključujući smrt.
- Alergijska reakcija. To se može nazvati i individualnom reakcijom tijela, jer posljednjih godina praktično nije bilo slučajeva neadekvatnih reakcija na davanje inzulina.
- Lipodistrofija. Međutim, i nije najčešća šteta kod terapije inzulinom, međutim, ona se ponekad nalazi. Obično se opaža na mjestu ponovljene injekcije, a karakterizira ga ili nestajanje potkožnih naslaga masti, ili povećanjem njihovog broja.
Ljekarne još jednom žele unovčiti dijabetičare. Razuman je moderni europski lijek, ali o tome šute. Ovo je.
Dakle, ako su vam propisani inzulin, prednosti i nedostaci, možete, naravno, pokušati da procijenite i uzmete u obzir, ali ne zaboravite da je to najčešće jedini mogući način održavanja zdravlja i, najvjerojatnije, njegova šteta nije uporediva s onom koristi koje će liječenje dijabetesa nesumnjivo donijeti. Naravno, sve je to podložno imenovanju i uporabi lijeka pod strogim nadzorom lekara.
Imao sam dijabetes 31 godinu. Sada je zdrav. Ali, ove su kapsule nedostupne običnim ljudima, ne žele prodavati ljekarne, za njih je to neprofitabilno.
Terapija dijabetesa tipa 2 može učiniti više štete nego koristi
Novo istraživanje sugerira da starijim pacijentima oboljelima od dijabetesa tipa 2 lijekovi za snižavanje šećera u krvi mogu učiniti više štete nego koristi, prema RIA Med Informs. Otprilike 25.8 miliona ljudi u Sjedinjenim Državama ima dijabetes, uključujući šećernu bolest tipa 2, u 90-95% svih slučajeva. Dijabetes tipa 2 karakterizira otpornost na inzulin - nesposobnost tijela da proizvede dovoljno inzulina ili učinkovito koristi hormon, što uzrokuje visoki šećer u krvi.Vremenom, visoki šećer u krvi može prouzrokovati bubrežne, očne ili srčane bolesti, oštećenje živaca ili moždani udar.
Dijagnoza dijabetesa tipa 2 obično se utvrđuje testom krvi koji mjeri nivo hemoglobina A1c u krvi. Ovaj test pokazuje prosječnu pacijentovu razinu glukoze u krvi tijekom posljednja 3 mjeseca. Ponekad se stanje može kontrolirati promjenom prehrane, drugi pacijenti s dijabetesom tipa 2 možda trebaju liječenje - na primjer, inzulin ili metformin - kako bi se smanjio šećer u krvi i, u konačnici, smanjio rizik od komplikacija nakon dijabetesa.
Imenovanje ljekara je apsolutno besplatno. Pronađite odgovarajućeg stručnjaka i zakažite sastanak!
Gdje započeti?
U svakom slučaju, vežbajte. Bićete zapanjeni koliko je to lako. S olovkom za špriceve - ista stvar, sve je jednostavno i bezbolno. Vještina davanja inzulina dobro će doći kada dođe do prehlade, trovanja hranom ili drugog akutnog stanja. U takvim će periodima biti potrebno privremeno injicirati inzulin. Inače se dijabetes može pogoršati za ostatak života.
Pacijenti s dijabetesom tipa 2 koji se liječe insulinom imaju poteškoće:
- obezbediti sebi visokokvalitetne uvezene droge,
- tačno izračunati dozu,
- često merite šećer, vodite dnevnik svakodnevno,
- analizirati rezultate liječenja.
Ali bol zbog injekcija nije ozbiljan problem, jer je praktično nema. Kasnije ćete se smijati svojim prošlim strahovima.
Nakon nekog vremena, tim subvencijama može se dodati čak i potkožna primjena inzulina u malim dozama prema shemi odabranoj pojedinačno. Doze će vam biti 3-8 puta niže od onih na koje su ljekari navikli. U skladu s tim, ne morate da patite od nuspojava terapije insulinom.
Ciljevi i metode liječenja dijabetesa tipa 2, koji su opisani na ovim stranicama, gotovo su u potpunosti različiti od standardnih preporuka. Međutim, metode pomažu, a standardna terapija nije baš dobra, kao što ste vidjeli. Pravi i ostvarivi cilj je održavanje šećera stabilnim 4,0-5,5 mmol / L, kao u zdravih ljudi. Ovo se zajamčeno štiti od komplikacija dijabetesa u bubrezima, vidu, nogama i drugim tjelesnim sistemima.

Zašto se dijabetesu tipa 2 propisuje insulin?
Na prvi pogled, kod dijabetesa tipa 2 nije potrebno ubrizgavati inzulin. Jer je nivo ovog hormona u krvi pacijenata obično normalan ili čak povišen. Međutim, nije sve tako jednostavno. Činjenica je da kod pacijenata s dijabetesom tipa 2 imunološki sustav napada beta ćelije gušterače koje proizvode inzulin. Nažalost, takvi se napadi događaju ne samo kod dijabetesa tipa 1, već i kod T2DM. Zbog njih značajan dio beta ćelija može umrijeti.
Uzroci dijabetesa tipa 2 su gojaznost, nezdrava prehrana i sjedeći način života. Mnogi ljudi srednje i starije dobi imaju višak kilograma. Međutim, ne razvijaju dijabetes tipa 2. Šta određuje da li će se pretilost pretvoriti u dijabetes? Od genetske predispozicije do autoimunih napada. Ponekad su ti napadi toliko ozbiljni da ih samo injekcije inzulina mogu nadoknaditi.

Na koje pokazatelje šećera je potrebno da prebacim sa tableta na inzulin?
Nivo glukoze se meri i 2-3 sata nakon obroka. Može biti redovno povišen nakon doručka, ručka ili večere. U tom slučaju morate prije ovih obroka ubrizgati brzi (kratki ili ultra kratki) inzulin. Ili možete pokušati ubrizgati produženi inzulin ujutro, pored injekcije koju uzimate noću.
Ne pristajte da živite sa šećerom 6,0-7,0 mmol / l, i još više, višim! Jer s ovim pokazateljima, kronične komplikacije dijabetesa razvijaju se, iako polako. Uz pomoć injekcija dovedite svoje pokazatelje na 3,9-5,5 mmol / L.
U težim slučajevima nemoguće je uraditi bez primjene kratkog inzulina prije obroka, pored injekcija produženog inzulina noću i ujutro. Ako vam je metabolizam glukoze teško narušen, istovremeno koristite dvije vrste inzulina, nemojte biti lijeni. Možete isprobati jogging i fizičke vježbe snage. To omogućava značajno smanjenje doza inzulina ili čak otkazivanje injekcija. Pročitajte više u nastavku.
Koliko puta dnevno trebate ubrizgati inzulin?
Odgovor na ovo pitanje strogo je individualan za svakog pacijenta. Mnogi dijabetičari moraju da im ubrizgavaju produženi inzulin preko noći kako bi ujutro na prazan stomak normalizirali svoj šećer. Međutim, nekima ovo nije potrebno. Kod teškog dijabetesa možda će biti potrebno davati brzi inzulin prije svakog obroka. U blagim slučajevima, gušterača bez injekcija čini dobar posao probave hrane.
Potrebno je izmeriti šećer u krvi glukometrom najmanje 5 puta dnevno nedelju dana:
- ujutro na prazan stomak
- 2 ili 3 sata nakon doručka, ručka i večere,
- noću prije odlaska u krevet.
Možete ga dalje mjeriti neposredno prije jela.
Sakupljanjem ovih podataka shvatit ćete:
- Koliko injekcija inzulina trebate dnevno.
- Što sa dozom treba biti.
- Koje vam vrste inzulina trebaju - produženi, brzi ili oba istovremeno.
Može li se pacijent dijabetes tipa 2 liječiti i inzulinom i tabletama?
To je obično ono što trebate učiniti. Pripravci koji sadrže, povećavaju osjetljivost tijela na inzulin, pomažu u smanjivanju doza i broja injekcija. Imajte na umu da fizička aktivnost djeluje nekoliko puta bolje od metformina. A glavni tretman oslabljenog metabolizma glukoze je dijeta sa niskim udjelom ugljikohidrata. Bez njega, inzulin i tablete djeluju loše.
Kakva bi trebala biti prehrana nakon što je započela dijabetes tipa 2 sa inzulinom?
Nakon što se dijabetes tipa 2 počne liječiti inzulinom, trebate nastaviti s poštivanjem. To je jedini način da se dobro kontroliše bolest. Dijabetičari koji sebi dozvoljavaju jesti prisiljeni su da ubrizgavaju ogromne doze hormona. To uzrokuje porast šećera u krvi i stalno se ne osjeća dobro. Što je doza veća, to je veći rizik od hipoglikemije. Takođe, inzulin uzrokuje porast tjelesne težine, vazospazam, zadržavanje tekućine u tijelu. Sve to povećava krvni pritisak.
Pogledajte video o tome kako jestivi proteini, masti i ugljikohidrati utječu na šećer u krvi.
Ograničite ugljene hidrate u svojoj prehrani da biste smanjili doze i izbjegli gore navedene nuspojave.
Pročitajte o proizvodima protiv dijabetesa:
Koju hranu bih trebao jesti nakon što sam počeo ubrizgavati inzulin iz dijabetesa tipa 2?
Proučite i potpuno napustite njihovu upotrebu. Jedi. Oni nisu samo korisni, već su i ukusni i zadovoljavajući. Pokušajte ne prejesti. Međutim, nema potrebe previše ograničavati unos kalorija i iskusiti hronični osjećaj gladi. Štaviše, štetno je.
Službena medicina kaže da možete koristiti ilegalnu hranu koja je preopterećena ugljikohidratima, prekrivajući ih injekcijama visokih doza inzulina. Ovo je loša preporuka, nema potrebe da se je pridržavate. Zbog toga što takva prehrana dovodi do skokova šećera u krvi, razvoja akutnih i hroničnih komplikacija dijabetesa.
Potrebno je 100% odustati od upotrebe zabranjenih proizvoda, ne praveći izuzetak za praznike, vikende, poslovna putovanja, izlete u posjet. Za pacijente sa dijabetesom ciklična dijeta sa malo ugljikohidrata, posebno dijeta Ducan i Tim Ferris, nisu prikladna.
Ako želite, možete pokušati periodično gladovati 1-3 dana ili čak i duže. Međutim, to nije neophodno. Dijabetes tipa 2 se može kontrolirati i šećer može biti stabilno normalan bez gladi. Pre nego što postite, smislite kako prilagoditi dozu inzulina tokom posta.
Mnogi pacijenti s dijabetesom tipa 2 zainteresirani su za ketogenu prehranu LCHF. Prelazak na ovaj način ishrane pomaže u smanjenju doza inzulina ili čak odustajanju od dnevnih injekcija. Pogledajte detaljan video o ketogenoj ishrani. Otkrijte koje su njegove prednosti i nedostaci. U videu, Sergej Kuščenko objašnjava u čemu se ova dijeta razlikuje od ishrane sa malo ugljikohidrata po metodi doktora Bernsteina. Shvatite koliko je realno smršavjeti promjenom prehrane. Saznajte o korištenju keto dijete za prevenciju i lečenje raka.
Hronično predoziranje inzulinom
U liječenju inzulinom može se primijetiti i hronično predoziranje.
S njom se bolest uvijek teže odvija, pacijent ima povećan apetit, šećer i aceton se povećavaju u urinu, pacijent dobija na težini, ima sklonost ketoacidozi, tokom dana skoči u glikemiju s različitim razinama.
Ovaj proces je praćen proizvodnjom takvih kontra-hormonskih hormona kao što su ACTH, STH, adrenalin i kortikosteroidi. Prevrću se i sprečavaju hipoglikemiju, ovaj sindrom naziva se "Somoji sindrom". Uvek zahteva lečenje.
Postoji tzv "Fenomen jutarnje zore" u kojem se hiperglikemija javlja od 5 do 7 ujutro. To je posljedica djelovanja kontra-hormonskih hormona. A kod Somoji sindroma, naprotiv, od 2 do 4 ujutro razvija se hipoglikemija - šećer je manji od 4 mmol / l.
Tijelo u takvim slučajevima pokušava nadoknaditi ovo stanje, ali se brzo troši. Ako takve promjene ne privuku pažnju liječnika, stanje može postati teže, jer se kompenzacijske sposobnosti tijela brzo isušuju.
Izuzeti fluktuacije inzulina može biti samo pažljivo pridržavanje svih preporuka liječnika. Ne upotrebljavajte lijek bez posebnih indikacija.
Šta je manje štetno: ubrizgavanje inzulina ili uzimanje tableta?
I inzulin i tablete ne štete ako se koriste mudro, već pomažu dijabetičarima. Ova terapijska sredstva štite pacijente od komplikacija poremećenog metabolizma glukoze i produžuju život. Njihovu korisnost dokazuju opsežna naučna istraživanja, kao i svakodnevna praksa.
Međutim, primjena inzulina i tableta trebala bi biti kompetentna. Pacijenti s dijabetesom koji su motivirani za život moraju pažljivo razumjeti svoje liječenje. Konkretno, proučite i odmah odbijte da ih uzmete. Prebacite se s uzimanja tableta na injekcije insulina ako imate naznake za to.
Što se događa ako dijabetičar koji sjedi na insulinu pije tabletu metformina?
Ovaj lijek, koji povećava osjetljivost na inzulin, smanjuje potrebnu dozu. Što je manja potrebna doza inzulina, injekcije su stabilnije i veća je vjerojatnost da će izgubiti težinu. Dakle, uzimanje metformina ima značajne koristi.
Pacijenti sa dijabetesom tipa 2 koji se leče insulinom uglavnom imaju smisla uzimati metformin pored injekcija. Međutim, malo je vjerovatno da ćete primijetiti bilo koji efekt jedne pijane tablete. Teoretski, samo jedna tableta metformina uzeta može toliko povećati osjetljivost na inzulin. Međutim, u praksi je to vrlo malo vjerovatno.
Mogu li zamijeniti inzulin tabletama Diabeton MV, Maninil ili Amaryl?
Diabeton MV, Maninil i Amaril, kao i njihovi brojni analozi - to su štetne tablete. Privremeno snižavaju šećer u krvi. Međutim, za razliku od injekcija inzulina, oni ne produžuju život pacijenata sa dijabetesom tipa 2, već čak skraćuju njegovo trajanje.
Pacijenti koji žele dugo živjeti moraju se držati dalje od navedenih lijekova. Aerobatika je osigurati da vaši neprijatelji sa dijabetesom tipa 2 uzimaju štetne tablete i dalje slijede izbalansiranu niskokaloričnu dijetu. Članci iz medicinskih časopisa mogu vam pomoći.
Šta učiniti ako ni tablete ni inzulin ne pomažu?
Pilule prestaju pomagati kada je gušterača potpuno iscrpljena kod pacijenta s dijabetesom tipa 2.U takvim slučajevima bolest zapravo prelazi u dijabetes tipa 1. Hitno je potrebno započeti sa ubrizgavanjem inzulina, sve do oslabljene svijesti.
Inzulin uvijek snižava šećer u krvi, osim ako se ne pokvari. Nažalost, ovo je vrlo krhak lijek. Srušava se od najmanjeg viška temperature skladištenja iznad prihvatljivih granica, i gore i dolje. Takođe, inzulin u olovkama špriceva ili ulošcima je štetan za izravnu sunčevu svjetlost.
U zemljama ZND oštećenje inzulina postalo je katastrofalno. Javlja se ne samo u ljekarnama, već i u veleprodajnim skladištima, kao i tokom transporta i carinjenja. Pacijenti imaju vrlo velike šanse da kupe ili dobiju pokvareni inzulin koji ne radi besplatno. Proučite članak „” i učinite ono što piše.
Zašto šećer u krvi raste čak i nakon prelaska s tableta na inzulin?
Dijabetičar vjerovatno i dalje konzumira. Ili doze inzulina koje prima nisu dovoljne. Imajte na umu da su pretili pacijenti s dijabetesom tipa 2 manje osjetljivi na inzulin. Trebaju im relativno visoke doze ovog hormona da bi postigli pravi učinak injekcija.
Što se događa ako prestanete ubrizgavati inzulin?
Zbog nedostatka inzulina u teškim slučajevima nivo glukoze može dostići 14-30 mmol / L. Takvi dijabetičari zahtijevaju hitnu medicinsku njegu i često umiru. Oslabljena svijest izazvana visokim šećerom u krvi kod pacijenata s dijabetesom tipa 2 naziva se hiperglikemijska koma. Smrtonosno je. Često se događa kod starijih ljudi koji su nemarni u kontroli svoje bolesti.
Za većinu čitatelja ove stranice hiperglikemijska koma nije stvarna prijetnja. Njihov problem mogu biti hronične komplikacije dijabetesa. Imajte na umu da se oni razvijaju pri bilo kojoj vrijednosti glukoze u krvi iznad 6,0 mmol / L. To odgovara nivou glikiranog hemoglobina od 5,8-6,0%. Naravno, što je veći šećer, brže se razvijaju komplikacije. Ali čak i sa pokazateljima od 6,0-7,0, negativni procesi su već u toku.
 Dijabetes inzulin tipa 2: iz dijaloga sa pacijentima
Dijabetes inzulin tipa 2: iz dijaloga sa pacijentima
Često dovode do smrti zbog ranog srčanog udara ili šloga. Ti uzroci smrti obično nisu povezani sa dijabetesom, kako ne bi pogoršali službenu statistiku. Ali u stvari su povezani. Kod nekih dijabetičara kardiovaskularni sistem je toliko izdržljiv da se ne pojavi rani srčani udar ili moždani udar. Ti pacijenti imaju dovoljno vremena da se upoznaju sa komplikacijama bubrega, nogu i vida.
Ne vjerujte ljekarima koji tvrde da je šećer u krvi 6.0-8.0 siguran. Da, zdravi ljudi imaju takve vrijednosti glukoze nakon jela. Ali ne traju duže od 15-20 minuta, a ne nekoliko sati zaredom.
Može li pacijent sa dijabetesom tipa 2 privremeno preći na inzulin?
Pacijenti s dijabetesom tipa 2 trebaju početi ubrizgavati inzulin ako praćenje i uzimanje lijekova ne pomaže dovoljno. Ciljana razina šećera u krvi stabilno iznosi 3,9-5,5 mmol / L 24 sata dnevno. Morate započeti ubrizgavanje inzulina malim dozama, postepeno ih povećavajući sve dok nivo glukoze ne ostane u navedenim granicama.
Značajno povećanje fizičke aktivnosti može pomoći obrnutim injekcijama inzulina. Jogging, kao i trening snage u teretani ili kod kuće, pomaže u postizanju ovog cilja. Pitajte šta je qi-trčanje. Nažalost, fizičko obrazovanje ne pomaže svim dijabetičarima da uskoče iz inzulina. To ovisi o ozbiljnosti vaših poremećaja metabolizma glukoze.
Mogu li se vratiti sa inzulina na tablete? Kako to učiniti?
Pokušajte koristiti fizičku aktivnost da biste povećali osjetljivost tijela na inzulin. Ako uspijete, tada će vam vlastiti hormon, koji gušterača proizvodi, biti dovoljan da bi šećer bio normalan.Norma se odnosi na pokazatelje od 3,9-5,5 mmol / l 24 sata dnevno.
Nivo glukoze treba biti normalan:
- ujutro na prazan stomak
- noću prije odlaska u krevet
- prije jela
- 2-3 sata nakon svakog obroka.
Preporučuje se kombinirati kardio trening s vježbama snage. Jogging je najbolji za jačanje kardiovaskularnog sistema. Pristupačniji je od plivanja, biciklizma i skijanja. Efikasno se možete baviti vježbama snage kod kuće i na otvorenom, a da pritom ne morate ići u teretanu. Ako volite vući željezo u teretanu, to će i uspjeti.

Redovna tjelesna aktivnost ne samo da povećava osjetljivost tijela na inzulin, već donosi i mnoge druge prednosti. Posebno štiti od problema sa zglobovima i drugih tipičnih bolesti povezanih sa godinama.
Pretpostavimo da uspete da povećate osjetljivost svog tijela na inzulin. Postalo je moguće u običnim danima bez injekcija. Međutim, ne smijete bacati olovku injekcijske špice, nego je ostavite u drugi kut. Jer može biti potrebno privremeno nastaviti injekcije tijekom prehlade ili drugih zaraznih bolesti.
Infekcije povećavaju potrebu dijabetičara za inzulinom za 30-80%. Zato što upalni odgovor tijela smanjuje osjetljivost na ovaj hormon. Dok se pacijent sa dijabetesom tipa 2 nije oporavio i upala nije prošla, gušterača treba posebno zaštititi. Ako je potrebno, podržite ga insulinom. Usredsredite se na šećer u krvi. Utvrdite trebaju li privremeno nastaviti s injekcijama. Ako zanemarite ovaj savjet, nakon kratke prehlade tok dijabetesa može se pogoršati za ostatak vašeg života.
Da li će post pomoći da se skoči od injekcija insulina?
Dijabetes tipa 2 nastao je činjenicom da vaše tijelo ne podnosi prehrambene ugljikohidrate, posebno one rafinirane. Da biste bolest uzeli pod kontrolu, morate uspostaviti sistem potpune apstinencije od konzumacije. Jednom kada to učinite, više nećete morati gladovati. - zdravo, ali srdačno i ukusno. Inače, stranica na toj web stranici cijelo vrijeme naglašava kako pacijenti s dijabetesom tipa 2 mogu održati stabilan normalan šećer u krvi bez pribjegavanja gladi.
Neki pacijenti su previše lijeni da misle i grade sistem, ali žele postići postizanje rezultata putem posta. Nakon izlaska iz gladi opet imaju nekontrolisanu žudnju za štetnim ugljikohidratima. Naizmjenično razdoblje posta i gužve s ugljikohidratima je zajamčen način da dijabetičari brzo dođu do groba. U teškim slučajevima može biti potrebna psihoterapija da razbije začarani krug.
Učite i radite ono što u njemu piše. Pređite na dijetu s niskim udjelom ugljikohidrata. Dodajte mu metformin, inzulin i fizičku aktivnost. Nakon što se novi režim stabilizira, možete pokušati s drugim postom. Iako to nije posebno potrebno. Prednosti posta su sumnjive. Potrošit ćete mnogo energije za razvijanje navike za njega. Umjesto toga, bolje je oblikovati naviku redovnog vježbanja.
Hipoglikemijska koma
Ako je doza hormona pogrešno izračunata za pacijenta koji boluje od šećerne bolesti, bolest prolazi u težem obliku. Najčešće se razvija u starijih osoba upotrebom lijekova za snižavanje šećera s dugotrajnim djelovanjem.
Uz lagani višak doze inzulina, povećanje tjelesne težine, pogoršanje dobrobiti, a slučajevi ketoacidoze i acetonurije su češći.
Prije razvoja kome pacijent doživi anksioznost. Ima pojačan rad srca, skok krvnog pritiska i pojačan je osjećaj gladi. Ponekad pacijent postane pretjerano agresivan, razdražljiv, zahtjevan, a njegovo ponašanje ponekad izaziva zaprepaštenje i čini se neadekvatnim.
Kasnije se pojave konvulzije, hipertoničnost mišića i nastaje koma.
Kako bi spriječili ovo stanje, bliski ljudi koji su bliski pacijentu trebali bi shvatiti da uzrok nepravilnog ljudskog ponašanja nije karakter, nego višak inzulina u krvi. To će omogućiti pravovremene mjere kako bi se spriječile komplikacije hipoglikemije: provjeriti razinu glukoze glukometrom, s kritičnim pokazateljem, ubrizgati 40% otopinu glukoze intravenski i pozvati hitnu pomoć.
Uticaj na vid i metabolizam
Neželjeni efekti iz očiju su rijetki i obično nestaju tokom prve sedmice od početka redovne terapije inzulinom. Pacijent može osjetiti privremeni pad vidne oštrine, jer promjena koncentracije glukoze u krvi utječe na turgor (unutarnji pritisak) tkiva.
Leća, kada se razina šećera u krvotoku normalizira, postaje zasićenija vlagom, a to utječe na refrakciju (refrakciju svjetlosnih zraka). Očima je potrebno vrijeme da se prilagode promjenama u metabolizmu pod utjecajem inzulina.
Oštrina vida u pravilu se u potpunosti vraća na svoj prethodni nivo u roku od 7-10 dana od početka tretmana. U ovom periodu reakcija tijela na inzulin postaje fiziološka (prirodna) i svi neugodni simptomi iz očiju odlaze. Da bi se olakšala tranzicijska faza, potrebno je zaštititi organ vida od prenapona. Da biste to učinili, važno je isključiti dugo čitanje, rad sa računarom i gledanje televizije. Ako pacijent ima kronične očne bolesti (na primjer, kratkovidnost), tada bi na početku terapije inzulinom trebao koristiti naočare, a ne kontaktne leće, čak i ako ih je navikao stalno nositi.
Budući da inzulin ubrzava metabolički proces, ponekad na početku liječenja pacijent može razviti ozbiljan edem. Zbog zadržavanja tečnosti, osoba može dobiti 3-5 kg sedmično. Ova prekomjerna težina trebala bi nestati za otprilike 10-14 dana od početka terapije. Ako oteklina ne nestane i zadrži se duže vremensko razdoblje, pacijent treba konzultirati liječnika i provesti dodatnu dijagnozu tijela.
Moderni pripravci inzulina dobijeni metodama biotehnologije i genetskog inženjeringa su visokokvalitetni i rijetko izazivaju alergijske reakcije. No uprkos tome, proteini i dalje ulaze u ove lijekove, a po svojoj prirodi mogu biti antigeni. Antigeni su tvari koje su tijelu strane udjele, a ulazeći u njega mogu izazvati reakcije zaštitne imunosti. Prema statističkim podacima, alergija na inzulin javlja se kod 5-30% pacijenata. Postoji i individualna tolerancija na lijek, jer isti lijek možda nije prikladan za različite pacijente s istim manifestacijama dijabetesa.

Rizik od alergija povećava se ako pacijent ima angiopatiju, neuropatiju i druge komplikacije bolesti
Alergije mogu biti lokalne i opće. Najčešće se radi o lokalnoj alergijskoj reakciji koja se manifestuje upalom, crvenilom, oticanjem i oticanjem na mjestu uboda. Ponekad se ovim simptomima mogu pridružiti mali osip vrste urtikarije i svrbeža.
Najstrašniji oblici općih alergija su Quinckeov edem i anafilaktički šok. Srećom oni su vrlo rijetki, ali morate znati za ova patološka stanja, jer su potrebna hitna pomoć.
Ako se lokalne reakcije na inzulin pojave upravo u području blizu mjesta ubrizgavanja, tada se s uobičajenim oblicima alergije, osip širi po cijelom tijelu. Često mu se dodaju jaka oteklina, problemi sa disanjem, neispravnost u radu srca i pritisci.
Kako pomoći? Potrebno je prekinuti primjenu inzulina, pozvati hitnu pomoć i osloboditi pacijenta iz uske odjeće tako da ništa ne stisne grudi. Dijabetičari trebaju osigurati mir i pristup svježem, hladnom zraku. Kada dispečer hitne pomoći nazove brigadu, može predložiti kako pružiti pomoć u skladu sa simptomima koji su se pojavili kako ne bi naštetili pacijentu.
Kako smanjiti rizik od nuspojava?
Kada koristite pravi lijek i slijedite preporuke liječnika, možete značajno smanjiti rizik od neželjenih učinaka inzulina. Prije uvođenja hormona, uvijek morate obratiti pažnju na izgled otopine (ako ga pacijent skuplja iz bočice ili ampule). Uz zamućenost, promjenu boje i pojavu sedimenta, hormon se ne može ubrizgati.
Da biste se zaštitili od nuspojava inzulina, preporučljivo je pridržavati se takvih preporuka:
- Ne prelazite samostalno na novu vrstu inzulina (čak i ako različite marke imaju istu djelatnu tvar s istom dozom),
- prilagoditi dozu lijeka prije i nakon vježbanja,
- kada koristite olovke za inzulin, uvijek pratite njihovo zdravlje i rok trajanja kertridža,
- ne prekidajte insulinsku terapiju, pokušavajući je zamijeniti narodnim lijekovima, homeopatijom itd.,
- slijedite dijetu i pridržavajte se pravila zdravog načina života.
Savremeni visokokvalitetni lijekovi za dijabetičare mogu umanjiti negativan utjecaj na tijelo. Ali, nažalost, niko nije imun na nuspojave. Ponekad se mogu javiti i nakon dužeg vremena upotrebe istog lijeka. Da biste se zaštitili od ozbiljnih zdravstvenih posljedica, ako se pojave bilo kakvi sumnjivi znakovi, ne treba odgađati posjetu liječniku. Endokrinolog koji će pohađati pomoći će vam da odaberete najbolji lijek, ako je potrebno, prilagoditi dozu i dati preporuke za daljnju dijagnozu i liječenje.
Lantus je jedan od prvih vrhunskih analoga ljudskog insulina. Dobiva se zamjenom aminokiseline asparagin glicinom na 21. mjestu A lanca i dodavanjem dvije aminokiseline arginina u B lancu u terminalnu aminokiselinu. Ovaj lijek proizvodi velika francuska farmaceutska korporacija - Sanofi-Aventis. Tijekom brojnih istraživanja dokazano je da inzulin Lantus ne samo da smanjuje rizik od hipoglikemije u usporedbi s lijekovima NPH, već također poboljšava metabolizam ugljikohidrata. Ispod su kratka uputstva za upotrebu i pregledi dijabetičara.
Djelatna tvar Lantusa je insulin glargin. Dobiva se genetskom rekombinacijom upotrebom k-12 soja bakterije Escherichia coli. U neutralnom okruženju je malo rastvorljivo, u kiselom mediju se rastvara sa stvaranjem mikroprecipitata, koji stalno i sporo oslobađa inzulin. Zbog toga Lantus ima glatki profil djelovanja koji traje do 24 sata.
Glavna farmakološka svojstva:
- Usporavanje adsorpcije i profil vrhunskog djelovanja u roku od 24 sata.
- Suzbijanje proteolize i lipolize u adipocitima.
- Aktivna komponenta veže se na receptore za inzulin 5-8 puta jače.
- Regulacija metabolizma glukoze, inhibicija stvaranja glukoze u jetri.
U 1 ml Lantus Solostar sadrži:
- 3.6378 mg insulina glargin (u smislu 100 IU humanog inzulina),
- 85% glicerola
- voda za ubrizgavanje
- klorovodična koncentrovana kiselina,
- m-krezol i natrijum hidroksid.
Interakcija s drugim lijekovima
 Postoje lijekovi koji utječu na metabolizam ugljikohidrata, istovremeno povećavajući ili smanjujući potrebu za inzulinom.
Postoje lijekovi koji utječu na metabolizam ugljikohidrata, istovremeno povećavajući ili smanjujući potrebu za inzulinom.
Smanjite šećer: oralni antidijabetičari, sulfonamidi, ACE inhibitori, salicilati, angioprotektori, inhibitori monoamin oksidaze, antiaritmički dizopiramidi, opojni analgetici.
Povećajte šećer: hormoni štitnjače, diuretici, simpatomimetici, oralni kontraceptivi, derivati fenotiazina, inhibitori proteaze.
Neke supstance imaju i hipoglikemijski i hiperglikemijski efekat. Tu spadaju:
- beta blokatori i litijumske soli,
- alkohol
- klonidin (antihipertenzivni lijek).
Kontraindikacije
- Zabranjena je upotreba kod pacijenata koji imaju netoleranciju na inzulin glargin ili pomoćne komponente.
- Hipoglikemija.
- Liječenje dijabetičke ketoacidoze.
- Djeca mlađa od 2 godine.
Moguće neželjene reakcije se rijetko pojavljuju, upute kažu da može postojati:
- lipoatrofija ili lipohipertrofija,
- alergijske reakcije (Quinckeov edem, alergijski šok, bronhospazam),
- bolovi u mišićima i odlaganje natrijum jona u telu,
- disgeuzija i oštećenje vida.
Prelazak na Lantus sa drugog inzulina
Ako je dijabetičar koristio inzuline srednjeg trajanja, tada se prilikom prelaska na Lantus mijenjaju doziranje i režim lijeka. Promjenu inzulina treba provoditi samo u bolnici.
U Rusiji su svi dijabetičari ovisni o insulinu prisilno premješteni iz Lantusa u Tujeo. Prema studijama, novi lijek ima manji rizik od razvoja hipoglikemije, ali u praksi se većina ljudi žali da su nakon prelaska na Tujeo njihovi šećeri snažno poskočili, pa su prisiljeni sami kupiti Lantus Solostar inzulin.
Levemir je odličan lijek, ali ima drugačiju aktivnu supstancu, iako je trajanje djelovanja također 24 sata.
Aylar nije naišao na inzulin, upute kažu da je to isti Lantus, ali proizvođač je jeftiniji.
Insulin Lantus tokom trudnoće
 Formalna klinička ispitivanja Lantusa na trudnicama nisu provedena. Prema neslužbenim izvorima, lijek ne utječe nepovoljno na tijek trudnoće i na dijete.
Formalna klinička ispitivanja Lantusa na trudnicama nisu provedena. Prema neslužbenim izvorima, lijek ne utječe nepovoljno na tijek trudnoće i na dijete.
Eksperimenti su vršeni na životinjama, tokom kojih je dokazano da insulin glargin nema toksičan učinak na reproduktivnu funkciju.
U slučaju neefikasnosti inzulina NPH može se propisati trudnica Lantus Solostar. Buduće majke trebale bi nadgledati svoje šećere, jer u prvom tromjesečju potreba za inzulinom može opadati, a u drugom i trećem tromjesečju.
Ne bojte se dojiti dijete, upute ne sadrže podatke da Lantus može preći u majčino mlijeko.
Kako čuvati
Rok trajanja Lantusa je 3 godine. Morate čuvati na tamnom mjestu zaštićenom od sunčeve svjetlosti na temperaturi od 2 do 8 stepeni. Obično je najprikladnije mesto hladnjak. U tom slučaju, pazite na temperaturni režim, jer je zamrzavanje inzulina Lantus zabranjeno!
Od prve upotrebe, lijek se može čuvati mjesec dana na tamnom mjestu pri temperaturi ne većoj od 25 stepeni (ne u hladnjaku). Ne koristite inzulin istekom isteka.
Predoziranje
Akutni višak doze inzulina može izazvati razvoj brzog hipoglikemijskog sindroma, jer višak inzulina veže svu dostupnu glukozu, pa je uočen ozbiljan manjak ove tvari. Karakteristične karakteristike ovog sindroma uključuju:
- oslabljena svest
- mučnina
- proširene zjenice
- povraćanje
- iracionalno jebote
- uslovi nesvesti
- neadekvatna oštećenja
- glavobolje
- pojačano znojenje
- povećana agresivnost.
Nuspojave:
Pomoću potkožne primjene inzulinskih pripravaka, moguće je razviti lipodistrofiju (smanjenje volumena masnog tkiva u potkožnom tkivu) na mjestu ubrizgavanja.
Moderni visoko pročišćeni inzulinski pripravci relativno rijetko uzrokuju pojave alergija, međutim takvi slučajevi nisu isključeni. Razvoj akutne alergijske reakcije zahtijeva trenutno terapiju desenzibilizacijom (sprečavanje ili inhibiranje alergijskih reakcija) i zamjenu lijeka.
Sastav i svojstva:
1 ml rastvora ili suspenzije sadrži 40 komada.
Inzulin šprice dostupan je u staklenim bočicama zabrtvljenim gumenim čepovima sa aluminijskim propadanjem.
Inzulin je specifično sredstvo za snižavanje šećera, ima sposobnost regulacije metabolizma ugljikohidrata, pojačava unos glukoze u tkiva i pospješuje njegovu pretvorbu u glikogen, a također olakšava prodor glukoze u stanice tkiva.
Osim hipoglikemijskog učinka (snižavanja šećera u krvi), inzulin ima i niz drugih učinaka: povećava zalihe glikogena u mišićima, potiče sintezu peptida, smanjuje potrošnju proteina itd.
Izloženost inzulinu prati stimulacija ili inhibicija (supresija) određenih enzima, stimuliraju se glikogen sintetaza, piruvat dehidrogenaza, hekokinaza, inhibira lipaza masne kiseline masnog tkiva, lipoprotein lipaza, smanjuje zamagljivanje krvi nakon obroka bogatog masnoćama.
U pravilu, u jednom mililitru lijeka u obliku otopine ili suspenzije sadrži 40 IU aktivne tvari.
Sastav antidijabetički lekovi može uključivati inzulin izvađen iz gušterače životinje (svinje ili goveda), humani inzulin ili biosintetska supstanca dobivena genetskim inženjeringom.
Sastav pomoćnih komponenata različit je za svaki određeni lijek.
Obrazac za puštanje
Lantus - prozirna otopina za ubrizgavanje sc, dostupan je u obliku:
- patrone za sistem OptiKlik (5kom po pakovanju),
- 5 olovki za špriceve Lantus Solostar,
- Olovka za brizgalicu OptiSet u jednom pakovanju 5 kom. (korak 2 jedinice),
- Bočice od 10 ml (1000 jedinica u jednoj bočici).
Indikacije za upotrebu
- Odrasli i djeca od 2 godine s dijabetesom tipa 1.
- Šećerna bolest tipa 2 (u slučaju neučinkovitosti tableta).
U pretilosti je efikasan kombinirani tretman - Lantus Solostar i Metformin.
Interakcija s drugim lijekovima
 Postoje lijekovi koji utječu na metabolizam ugljikohidrata, istovremeno povećavajući ili smanjujući potrebu za inzulinom.
Postoje lijekovi koji utječu na metabolizam ugljikohidrata, istovremeno povećavajući ili smanjujući potrebu za inzulinom.
Smanjite šećer: oralni antidijabetičari, sulfonamidi, ACE inhibitori, salicilati, angioprotektori, inhibitori monoamin oksidaze, antiaritmički dizopiramidi, opojni analgetici.
Povećajte šećer: hormoni štitnjače, diuretici, simpatomimetici, oralni kontraceptivi, derivati fenotiazina, inhibitori proteaze.
Neke supstance imaju i hipoglikemijski i hiperglikemijski efekat. Tu spadaju:
- beta blokatori i litijumske soli,
- alkohol
- klonidin (antihipertenzivni lijek).
Kontraindikacije
- Zabranjena je upotreba kod pacijenata koji imaju netoleranciju na inzulin glargin ili pomoćne komponente.
- Hipoglikemija.
- Liječenje dijabetičke ketoacidoze.
- Djeca mlađa od 2 godine.
Moguće neželjene reakcije se rijetko pojavljuju, upute kažu da može postojati:
- lipoatrofija ili lipohipertrofija,
- alergijske reakcije (Quinckeov edem, alergijski šok, bronhospazam),
- bolovi u mišićima i odlaganje natrijum jona u telu,
- disgeuzija i oštećenje vida.
Prelazak na Lantus sa drugog inzulina
Ako je dijabetičar koristio inzuline srednjeg trajanja, tada se prilikom prelaska na Lantus mijenjaju doziranje i režim lijeka. Promjenu inzulina treba provoditi samo u bolnici.
U Rusiji su svi dijabetičari ovisni o insulinu prisilno premješteni iz Lantusa u Tujeo. Prema studijama, novi lijek ima manji rizik od razvoja hipoglikemije, ali u praksi se većina ljudi žali da su nakon prelaska na Tujeo njihovi šećeri snažno poskočili, pa su prisiljeni sami kupiti Lantus Solostar inzulin.
Levemir je odličan lijek, ali ima drugačiju aktivnu supstancu, iako je trajanje djelovanja također 24 sata.
Aylar nije naišao na inzulin, upute kažu da je to isti Lantus, ali proizvođač je jeftiniji.
Insulin Lantus tokom trudnoće
 Formalna klinička ispitivanja Lantusa na trudnicama nisu provedena. Prema neslužbenim izvorima, lijek ne utječe nepovoljno na tijek trudnoće i na dijete.
Formalna klinička ispitivanja Lantusa na trudnicama nisu provedena. Prema neslužbenim izvorima, lijek ne utječe nepovoljno na tijek trudnoće i na dijete.
Eksperimenti su vršeni na životinjama, tokom kojih je dokazano da insulin glargin nema toksičan učinak na reproduktivnu funkciju.
U slučaju neefikasnosti inzulina NPH može se propisati trudnica Lantus Solostar. Buduće majke trebale bi nadgledati svoje šećere, jer u prvom tromjesečju potreba za inzulinom može opadati, a u drugom i trećem tromjesečju.
Ne bojte se dojiti dijete, upute ne sadrže podatke da Lantus može preći u majčino mlijeko.
Kako čuvati
Rok trajanja Lantusa je 3 godine. Morate čuvati na tamnom mjestu zaštićenom od sunčeve svjetlosti na temperaturi od 2 do 8 stepeni. Obično je najprikladnije mesto hladnjak. U tom slučaju, pazite na temperaturni režim, jer je zamrzavanje inzulina Lantus zabranjeno!
Od prve upotrebe, lijek se može čuvati mjesec dana na tamnom mjestu pri temperaturi ne većoj od 25 stepeni (ne u hladnjaku). Ne koristite inzulin istekom isteka.
Gdje kupiti, cijena
Lantus Solostar propisuje se besplatno po receptu endokrinologa. Ali dešava se i da dijabetičar mora ovaj lijek kupiti sam u ljekarni. Prosječna cijena inzulina iznosi 3300 rubalja. U Ukrajini se Lantus može kupiti za 1200 UAH.
O lijeku:
Inzulin je specifično sredstvo za snižavanje šećera, ima sposobnost regulacije metabolizma ugljikohidrata, pojačava unos glukoze u tkiva i pospješuje njegovu pretvorbu u glikogen, a također olakšava prodor glukoze u stanice tkiva.
Indikacije i doziranje:
Glavna indikacija za uporabu inzulina je dijabetes melitus tipa I (ovisan o inzulinu), ali pod određenim uvjetima propisan je i za dijabetes melitus tipa II (o inzulinu ovisan).
Predoziranje
Akutni višak doze inzulina može izazvati razvoj brzog hipoglikemijskog sindroma, jer višak inzulina veže svu dostupnu glukozu, pa je uočen ozbiljan manjak ove tvari. Karakteristične karakteristike ovog sindroma uključuju:
- oslabljena svest
- mučnina
- proširene zjenice
- povraćanje
- iracionalno jebote
- uslovi nesvesti
- neadekvatna oštećenja
- glavobolje
- pojačano znojenje
- povećana agresivnost.
Nuspojave:
Pomoću potkožne primjene inzulinskih pripravaka, moguće je razviti lipodistrofiju (smanjenje volumena masnog tkiva u potkožnom tkivu) na mjestu ubrizgavanja.
Moderni visoko pročišćeni inzulinski pripravci relativno rijetko uzrokuju pojave alergija, međutim takvi slučajevi nisu isključeni. Razvoj akutne alergijske reakcije zahtijeva trenutno terapiju desenzibilizacijom (sprečavanje ili inhibiranje alergijskih reakcija) i zamjenu lijeka.
Kontraindikacije:
Kontraindikacije za upotrebu inzulina su bolesti koje se javljaju sa hipoglikemijom, akutnim hepatitisom, cirozom, hemolitičkom žuticom (požutenjem kože i sluznice očnih jabučica uzrokovanom propadanjem crvenih krvnih zrnaca), pankreatitisom (upalom gušterače), nefritisom (upalom bubrega) bolest bubrega povezana s oštećenim metabolizmom proteina / amiloida), urolitijaza, čir na želucu i dvanaestopalačnom crevu, dekompenzirana oštećenja srca (zatajenje srca zbog zatajenja srca) bolesti njegovih zalistaka).
Veliki oprez potreban je u liječenju bolesnika sa šećernom bolešću, koji pate od koronarne insuficijencije (neusklađenost srčane potrebe za kisikom i njegove isporuke) i oštećene moždane cirkulacije. Oprez je potreban kod upotrebe insulina kod pacijenata sa bolešću štitne žlezde, Addisonovu bolešću (nedovoljno nadbubrežno funkcionisanje) i zatajenjem bubrega. Terapijsku terapiju inzulinom treba pažljivo nadgledati. Tijekom prvog tromjesečja trudnoće, potreba za inzulinom obično se blago smanjuje i povećava u drugom i trećem tromjesečju.
Interakcija s drugim lijekovima i alkoholom:
Alfa-adrenergički blokatori i beta-adrenostimulansi, tetraciklini, salicilati povećavaju izlučivanje endogenog (izlučivanje telesnog formiranog) inzulina.Tiazidna diupetika (diuretici), beta blokatori, alkohol mogu dovesti do hipoglikemije.
Sastav i svojstva:
1 ml rastvora ili suspenzije sadrži 40 komada.
Inzulin šprice dostupan je u staklenim bočicama zabrtvljenim gumenim čepovima sa aluminijskim propadanjem.
Inzulin je specifično sredstvo za snižavanje šećera, ima sposobnost regulacije metabolizma ugljikohidrata, pojačava unos glukoze u tkiva i pospješuje njegovu pretvorbu u glikogen, a također olakšava prodor glukoze u stanice tkiva.
Osim hipoglikemijskog učinka (snižavanja šećera u krvi), inzulin ima i niz drugih učinaka: povećava zalihe glikogena u mišićima, potiče sintezu peptida, smanjuje potrošnju proteina itd.
Izloženost inzulinu prati stimulacija ili inhibicija (supresija) određenih enzima, stimuliraju se glikogen sintetaza, piruvat dehidrogenaza, hekokinaza, inhibira lipaza masne kiseline masnog tkiva, lipoprotein lipaza, smanjuje zamagljivanje krvi nakon obroka bogatog masnoćama.
U pravilu, u jednom mililitru lijeka u obliku otopine ili suspenzije sadrži 40 IU aktivne tvari.
Sastav antidijabetički lekovi može uključivati inzulin izvađen iz gušterače životinje (svinje ili goveda), humani inzulin ili biosintetska supstanca dobivena genetskim inženjeringom.
Sastav pomoćnih komponenata različit je za svaki određeni lijek.
Obrazac za puštanje
Preparati za inzulin dostupni su u obliku otopina i u obliku suspenzije u bočicama i posebnim sustavima uložaka (patrone, patrone i sustavi dizajnirani za upotrebu s olovkom za špriceve).
Otopina za ubrizgavanje proizvodi se u sterilnim staklenim bocama zapremine 5 i 10 ml, s aktivnostima, po pravilu, 20 do 100 PIECES u 1 ml otopine.
Supstanca namijenjena za medicinsku upotrebu je vodotopljiv, higroskopski bijeli prah, koji sadrži 3,1% sumpora.
Otopine izgledaju kao bistra, bezbojna ili blago žućkasta tekućina sa kiselinom (pH) od 2,0 do 3,5). Za pripremu rastvora kristalni prah se razblažuje u vodi za injekcije (Aqua pro injectionibus), zakiseljuje se hlorovodoničnom kiselinom (Acidum hydrochloricum) glicerinom (Glycerinum) i 0,25–0,3% rastvorom (Phenolum) ili trirezolom (Tricresolum) radi konzerviranja.
Suspenzije sa produženim otpuštanjem isporučuju se ljekarnama u sterilnim bočicama od 5 i 10 ml. Svaka bočica hermetički je zatvorena gumenim čepom sa aluminijumskim poklopcem.
Najfiziološki profil kontrole hipoglikemija karakterizirana dvofaznim lijekom Novomix, koji je dvofazna suspenzija, koja se sastoji od 30% ultra kratkog djelovanja inzulina aspart i 70% inzulina, kristaliziranog protamina, aspart.
Do danas su naučnici uspjeli riješiti problem prolaska inzulina kroz želudac (jer je supstanca protein, podnosi se uništavanju pod utjecajem probavnih sokova) i stvara također efikasan lijek za dijabetičare u tabletama.
Farmakološko djelovanje
Pripravci inzulina spadaju u grupu lijekova koji djelujuvarenje i tok metaboličkih procesa u tijelu.
Endogeni insulin je neophodan regulator metabolizma ugljikohidrata u tijelu je egzogena specifičnost antipiretik.
Glavne funkcije inzulina:
- regulacija metabolizma ugljikohidrata,
- stimulacija unošenja glukoze u tkivo i procesa njegove pretvorbe u glikogen,
- olakšavajući prodor glukoze u stanice tkiva,
- povećane zalihe glikogena u mišićima,
- stimulacija sinteze,
- smanjenje potrošnje proteina,
- stimulacija glukozil transferaze, multienzimski kompleks piruvat dehidrogenaze, heksokinaza,
- inhibicija lipazečije je djelovanje usmjereno na aktivaciju masnih kiselina masnog tkiva,
- inhibicija lipoprotein lipaze, što smanjuje "zamagljivanje" nakon jela hranu visoku masnoću.
Inzulin utiče metabolizam ugljikohidrata. To je zbog činjenice da supstanca stimulira transport. glukoza kroz ćelijske membranepovećava njegovu upotrebu u tkivima, a takođe doprinosi njegovom biotransformacija glikogena u jetri.
Zbog inhibicija glikogenolize (proces kojim se glikogen razgrađuje do glukoze) i glukoneogeneza (obrazovni proces glukoza iz ne ugljikohidratnih izvora: od aminokiseline, masne kiseline itd.) inzulin suzbija proizvodnju endogena glukoza.
Učinak neke supstance na metabolizam lipida očituje se u suzbijanju lipoliza (raspada masti). Kao rezultat toga, prihod se smanjuje slobodne masne kiseline u sistemski protok krvi.
Inzulin sprečava stvaranje aceton (ketonska) tela u tijelu, stimuliše sinteza masnih kiselina i obrazovanje naknadno esteri. Takođe sudjeluje u protein: poboljšava transport aminokiseline preko ćelijskih membranastimuliše sinteza peptidasmanjuje potrošnju tkiva proteinusporava proces transformacije aminokiseline do oksokarboksilne kiseline.
Farmakodinamika i farmakokinetika
Mehanizam djelovanja inzulina povezan je s njegovom sposobnošću interakcije s određenim receptorom, koji je lokaliziran na membrana ćelije plazmei oblika kompleks receptora inzulina.
U vezi sa inzulinski receptor ulazi u ćeliju, gde utiče na procese fosfolacija staničnih proteina, do danas nema tačnih podataka o daljnjim reakcijama unutar ćelije.
Inzulin djeluje na gotovo sve organe i tkiva u ljudskom tijelu, dok su mu glavne mete jetra, mišića i masnog tkiva.
Koliko će potpuna apsorpcija inzulina biti brzina i koliko će brzo djelovati na njegovu primjenu ovisit će o mjestu ubrizgavanja (točnije, o stupnju opskrbe potkožnom masnoćom na mjestu ubrizgavanja), primijenjenoj dozi (više od 12-16 JEDINICA otopine ne smije se davati na jednom mjestu) suspenzija), koncentracija aktivne tvari u pripravku, poput inzulina, brzina lokalnog protoka krvi, mišićne aktivnosti na mjestu ubrizgavanja.
Profil djelovanja lijeka podliježe značajnim fluktuacijama i kod različitih ljudi, i kod iste osobe.
Pored toga, često su imenovani i kao anabolička sredstva (lijekovi za debljanje) pacijentima koji pate od opće neuhranjenosti i pacijentima koji imaju nedostatak prehrane.
Alat se također može koristiti kao jedna od komponenti "polarizirajućih" rješenja koje se koriste za liječenje akutna koronarna insuficijencija (stanje uzrokovano koronarni spazam).
Značajke uvođenja inzulina
Prema uputama za upotrebu, inzulin se može dati pod kožu, mišiće ili vene. Iz toga slijedi da intravenska primjena može biti isključivo lijek kratkog djelovanja i samo ako pacijent ima simptome prekomatozno stanje ili je upao u.
Uvođenje u venu lijekova koji su dostupni u obliku suspenzije kontraindiciran je. Prije ubrizgavanja, lijek treba zagrijati na sobnu temperaturu. To je zbog činjenice da se hladni inzulin apsorbira mnogo sporije.
Preporučljivo je koristiti plastičnu štrcaljku za injekcije (ne staklenu). Razlog za to je taj što je u „staklenoj štrcaljki“ takozvani „mrtvi“ prostor veći nego u plastičnim štrcaljkama. To zauzvrat smanjuje tačnost doziranja lijeka i dovodi do gubitka inzulina.
Prikladne za upotrebu su olovke za injekcione šprice sa posebnim uložakom napunjenim rastvorom. Koriste se za uvođenje rastvora kratkog, srednjeg i mješovitog (kombiniranog) djelovanja. Pri korištenju takvih sistema, prije davanja lijeka, nije potrebno svaki put kušati ili miješati.
Igle koje se koriste u modernim štrcaljkama i olovkama za injekcije insulina su toliko tanke i kratke da uzrokuju blagu bol tokom injekcije. Debljina igle je obično od 0,3 do 0,4 mm), duljina ne prelazi 12 mm (obično od 8 do 12 mm).
Gdje ubrizgati lijek?
Pitanje „Gdje im ubrizgavaju inzulin?“ Postavlja se prilično često.
Najbrža apsorpcija uprotok krvi zabilježeno nakon potkožne injekcije u prednji trbušni zid, sporije se apsorbuje u tvar krv s ramena i prednjeg dijela bedara, primjećuje se najsporija apsorpcija nakon primjene lijeka u potkožnu masnoću ispod lopatice ili na stražnjici.
Stoga je u kliničkoj praksi subkutana injekcija optimalan put primjene za kontinuiranu terapiju.
S obzirom na činjenicu da se lijek apsorbira u krv različitom brzinom iz različitih dijelova tijela, liječnici preporučuju ubrizgavanje kratkotrajnih lijekova (izgledaju kao bistro rješenje) u trbuh, pritom izbjegavajući pupak, i lijekove s produženim djelovanjem (mutna otopina) u regiju kukova ili zadnjice.
Drugo važno pravilo je da se izmjenjuju područja primjene lijekova, slijedeći strogi poredak u skladu s doba dana (na primjer, ujutro se otopina koja djeluje kratko, ubrizgava se u stomak, danju u područje bedara, a navečer pod kožu stražnjice.
To je zbog činjenice da će za različita mjesta izračun lijeka za količinu XE biti različit (kao u različito doba dana).
Algoritam supkutane injekcije inzulina
Glavna pravila za davanje inzulina: prije nego što napravite injekciju, potrebno je provjeriti valjanost lijeka, njegovu vrstu, trajanje i doziranje, oprati ruke i osigurati čistoću mjesta ubrizgavanja,
Tehnika davanja insulina je sledeća:
- Prije primjene lijek se zagrijava na rukama na sobnoj temperaturi. Boca se ne smije tresti, jer je to prepuno stvaranja mjehurića.
- Poklopac boce obrišemo 70 ° alkoholom.
- U špricu za zrak uvuku potreban broj jedinica inzulina, a zatim ga ubrizgavaju u bočicu, sakupe potrebnu dozu lijeka + do 10 ED više.
- Doza otopine reguliše se držanjem špriceva na nivou očiju (ako promijenite ugao, moguća je vizualna greška 1-5ED)
- Treseći bocu, uklonite mjehuriće.
- Ne liječite kožu na mjestu ubrizgavanja alkoholom, jer alkohol uništava inzulin i, kao rezultat, može doći do pojave pacijenta lipodistrofija. Ako je to potrebno, dovoljno je da samo operete kožu i obrišete suhom. Unošenje lijeka kroz odjeću je dozvoljeno.
- Injekcija se vrši u preporučenim mjestima uzimanja lijeka: 2,5 cm od pupka, 3 cm od ramena, bedara, gornjeg dijela stražnjice. Kožni nabor nastaje palcem i kažiprstom kako ne bi zahvatili mišićni sloj (kada uđe u mišić, lijek se apsorbira u krv brže nego iz potkožnog sloja). Sljedeća ilustracija pokazuje kako pravilno snimiti kožu:
- Otopinu treba davati pola sata pre obroka (inzulin se apsorbuje u roku od sat vremena, tako da obrok treba biti oko 15-30 minuta nakon injekcije).
Kako staviti špricu tokom injekcije
Igla se ubacuje u kožu pod kutom od 45º, ako se ubrizgavanje vrši u pregib kože, pod uglom od 90º, ako se injekcija vrši bez nabora kože.
Nabor se formira ako se lijek treba ubrizgati u rame ili bedro, ne dolazi do nabora ako se lijek ubrizgava u trbuh ili stražnjicu (budući da postoji gusti sloj potkožnog tkiva).
Koji je najbolji insulin?
Na ovo pitanje ne postoji jedinstven odgovor. Početni odabir inzulina (kao i doza i primjena lijeka) provodi se u bolnici, ovisno o težini bolesti i karakteristikama kliničke situacije, općem stanju pacijenta, brzini pojave hipoglikemijski efekat i trajanje njegovog djelovanja.
Proračun doze i primjena inzulina
Doza lijeka se odabire pojedinačno u svakom slučaju.
Lijekovi kratkog djelovanja namijenjeni su primjeni ispod kože ili mišića (u nekim je slučajevima dozvoljeno intravensko davanje). Ova rješenja djeluju brzo, učinak njihove upotrebe je relativno kratak.
Insulini kratkog djelovanja daju se 15-20 minuta prije obroka od jednog do nekoliko puta (ovisno o karakteristikama bolesti) tokom dana. Učinak smanjenja šećera razvija se nakon 15-20 minuta i dostiže svoj maksimum nakon 2 sata (dok ukupno trajanje djelovanja ne prelazi 6 sati).
Lijekovi ove vrste se koriste uglavnom u bolnici kako bi se utvrdila potrebna doza za pacijenta, kao i sa dijabetičar i prekom(stanja koja zahtijevaju brzu promjenu aktivnosti inzulina u tijelu).
Pored toga, koristi se i rješenja kratkog djelovanja kao anabolička sredstva. U tu svrhu se obično koriste u malim dozama (od 4 do 8 jedinica jednom ili dva puta dnevno).
Lijekovi dugog djelovanja (dugotrajno) imaju nekoliko oblika doziranja i odlikuje ih različitim trajanjem učinka (na primjer, inzulin izbacuje semiglono, dugo, ultralong).
U pravilu se efekat primjećuje u roku od 10-36 sati. Upotreba ove vrste lijekova može smanjiti broj dnevnih injekcija.
Najčešće, dugo djelujući insulini su suspenzija. Davaju se pod kožom ili u mišić, intravenska primena je neprihvatljiva. Takođe je zabranjena upotreba droga iz ove grupe kada koma i prekoma.
Prilikom odabira lijeka, morate osigurati razdoblje tokom kojeg efekat snižavanja šećeranajizraženije, po vremenskom podudaranju sa prijemom pisanja.
Ako je to potrebno, dozvoljeno je istovremeno miješati dva lijeka dugog djelovanja u istoj štrcaljki.
U nekim slučajevima pacijenti ne trebaju samo dugotrajno održavanje potrebne razine glukoza, ali i u njegovoj brzoj normalizaciji. Da biste to učinili, propisano im je unošenje lijekova kratkog i dugog djelovanja.
U pravilu se injekcija suspenzije produženog djelovanja vrši ujutro, prije prvog obroka, ali dopuštena je primjena u različito doba dana.
Injekcije preporučuju pacijentima da se kombiniraju s pridržavanjem posebnog za dijabetičare. Energetska vrijednost hrane u svakom slučaju treba odrediti tjelesnu težinu pacijenta tijekom liječenja i stupanj njegove fizičke aktivnosti.
Sa nedostatkom prehrane i povećanom fizičkom aktivnošću pokazano je da pacijent konzumira najmanje 3000 kilokalorija dnevno, a prekomjerna prehrana i fizička neaktivnost broj kalorija ne smije premašiti 2000 (optimalno - otprilike 1700).
Kako staviti lijek u inzulinsku špricu?
Ako želite unijeti jednu vrstu inzulina, klip štrcaljke se povuče do oznake koja odgovara potrebnom broju jedinica, nakon čega se čep iz bočice s lijekom probuši i pritiskom na klip puste zrak u njega.
Probijanje u pluti sa lijekom najbolje je napraviti u samom centru, pomoću debele igle za obične špriceve. Za ubrizgavanje zraka i prikupljanje lijeka već se koristi špric inzulina - njegova igla se umetne u mjesto uboda.
Ako se u injektiranoj štrcaljki vide mjehurići zraka, morate malo kliknuti prstima na štrcaljku i pažljivo pomaknuti klip do oznake željene doze.
Izračun doze inzulina
Proračun i primjena doze lijeka provodi se počevši od činjenice da najveća dnevna doza lijeka ne smije biti veća od 1 jedinice po kilogramu tjelesne težine pacijenta.
Kod dijabetesa I stepena doza je:
- 0,5 PIECES / kg - pacijentima kod kojih je bolest nedavno otkrivena,
- 0,6 PIECES / kg - ako kompenzacija traje godinu dana ili više,
- 0,7 PIECES / kg - u slučaju nestabilne kompenzacije,
- 0,8 PIECES / kg - u slučaju dekompenzacije,
- 0,9 PIECES / kg - ako je bolest komplikovana ketoacidoza,
- 1,0 jedinica / kg za žene u posljednja 3 mjeseca.
Proračun za lijekove dugog djelovanja u dozi od 0,6 PIECES / kg i težinu pacijenta od 75 kg: 0,6 * 75 = 45. Potrebno je uzeti 50% dobivene vrijednosti i zaokružiti je (na 20). Dakle, prije jutarnjeg obroka trebalo bi unijeti 12 jedinica, a preostalih 8 - prije večere.
Ispravan izračun za kratko djelujuće lijekove u dozi od 0,6 PIECES / kg i težinu pacijenta od 75 kg izrađuje se prema formuli: 0,6 * 75 = 45, 45-20 = 25. Stoga se prije jutarnjeg obroka mora unijeti 9 do 11 jedinica , od 6 do 8 jedinica - prije večere, ostatak - od 4 do 6 jedinica - prije večere.
Somoji sindrom
Sindrom hroničnog predoziranja inzulinom jedna je od posljedica stalnog trovanja hormonom. Uz pretjeranu primjenu lijeka, ljudsko tijelo počinje raditi na povećanju razine glukoze u krvi. Nastaje proizvodnja kortikosteroida, adrenalina i glukagona, koji blokiraju djelovanje inzulina.
Prepoznati bolest nije lako, ali je moguće. Razvoj Somoji sindroma ukazuje na:
- Česte migrene.
- Bolesti, vrtoglavica.
- Manjak dubokog sna, pojava noćnih mora.
- Nemogućnost vraćanja snage tokom spavanja.
- Depresija, rezanje promjene raspoloženja, razdražljivost.
- Vizuelne smetnje koje se brzo pojavljuju i prolaze.
- Poboljšanje unosa hrane sa visokim udjelom ugljenih hidrata.
Empirijski je utvrđeno da se vršne vrijednosti niske glukoze u krvi pojavljuju u intervalu od 2 do 4 ujutro, stoga se simptomi manifestacije Somogy sindroma najčešće javljaju ujutro. Da bi se isključio ili potvrdio fenomen Somoji, glukozu je potrebno pratiti u 3 sata tokom noći.
Manifestacije inzulina
Terapija inzulinom nije tako bezazlena. Da, tretman obnavlja nivo glukoze u krvi pacijenta, dobar efekat primećen je iz upotrebe leka. Međutim, inzulin može izazvati neželjene efekte.
- hipoglikemija,
- lipodistrofija,
- efekte na vid i metabolizam,
- alergijska reakcija
- odloženo izlučivanje natrijuma u organizam.
Takođe, neželjena dejstva terapije uključuju proizvodnju antitela od strane pacijentovog tela na primenjenom leku.
Negativni učinak lijeka pojavljuje se pri interakciji s drugim lijekovima, uz pogrešnu injekciju. Da biste izbjegli razvoj nuspojava, važno je koordinirati uporabu novog lijeka sa svojim liječnikom, kao i doziranje.
Hipoglikemija
Stanje karakterizira prenizak šećer u krvi. Može biti opasno za pacijenta i pretvoriti se u smrt.
Hipoglikemija se razvija iz sledećih razloga:
- hrana sa visokim udjelom ugljenih hidrata
- unos alkohola
- gladovanja i neuhranjenosti,
- želučani bajpas
- vježbe ili aktivnosti, posebno intenzivne i neplanirane,
- druge bolesti, uključujući Addisonovu bolest, insulinoma ili probleme sa jetrom, bubrezima, srcem,
- neki lekovi i kinin,
- bolesti nadbubrežne žlijezde i hipofize također mogu dovesti do hipoglikemije.
Hipoglikemija se razvija kod odraslih i djece. Dijete plače noću, muče ga noćne more. Razdražljiv je, stalno umoran, jede loše.
Ako dijete primijete vrtoglavicu, glavobolju, nagle promjene raspoloženja ili mu je postala nespretna, roditelji moraju odmah konzultirati ljekara.
Rani znakovi hipoglikemije:
Šećer u krvi je uvijek 3,8 mmol / L
Kako održati šećer normalnim u 2019. godini
- glad
- hiperhidroza
- trnce kože usana,
- zimica
- vrtoglavica
- osjećaj umora
- tahikardija
- razdražljivost
- blijedost kože.
Hipoglikemija je u osnovi noćna nuspojava. Takva reakcija inzulina izaziva glavobolju i migrene.
Ako ne preduzmete mjere, stanje pacijenta se pogoršava. Postoje slabost, zamagljen vid, zbunjenost, nejasan govor i nespretnost.
Najozbiljnija nuspojava inzulina je gubitak svijesti i koma. Mnogi pacijenti ne primjećuju znakove upozorenja ili jednostavno ne znaju za njih.
Ovo je stanje fatalno. Liječnik mora objasniti pacijentu šta ga čeka i koje nuspojave pacijent može iskusiti.
Alergijska reakcija
Sa pojavom visoko pročišćenih lijekova rizik od alergija naglo je opao. Ali neki pacijenti i dalje pate od ove nuspojave.
Alergijska reakcija na inzulin se očituje u tri oblika:
- Lokalno sa mjehurićima i osipima. Prvi simptomi se javljaju pola sata nakon injekcije. Prvo se pojavljuje upalna reakcija, karakterizirana crvenilom, svrabom. Tada se pronalaze žuljevi. Ne zahtijeva se tretman, nakon 3 sata alergija nestaje.
- Sistemski Kod ove vrste pojavljuje se urtikarija, praćena angioedemom i anafilaktičkim šokom.
- Tuberkulin. Alergijska reakcija počinje 12 sati nakon upotrebe lijeka. Upala oko injekcije ima jasne granice, koža boli i svrbi. U upalu je uključeno potkožno masno tkivo.
Da biste utvrdili uzrok razvoja alergija, potrebno je izmjeriti nivo IgE i IgG antitijela na inzulin. Doktor uzima kožni test. Nakon utvrđivanja uzroka alergije propisani su odgovarajući lijekovi i promijenjeni inzulin drugog proizvođača.
Zakašnjenje izlučivanja natrijuma
Najmanje se vjerovatno javlja ova nuspojava. Problem je zadržavanje natrijuma inzulinom, što doprinosi zadržavanju vode. Kao rezultat toga, tijelo se ne izlučuje, te počinju edemi.
Razlog smanjenog izlučivanja natrijuma može biti dijeta koja sadrži malo ugljikohidrata, kao i kršenje propusnosti zidova kapilara.
Edem inzulina počinje na početku terapije. Prođite 3-4 dana. U nekim slučajevima traju i do 2 tjedna.
Edemi inzulina uklanjaju se diureticima. Lijekovi se propisuju samo za ublažavanje težine simptoma. Diuretici ih neće u potpunosti smanjiti.
Predoziranje inzulinom: nuspojave i posljedice


Predoziranje inzulina je hitno, bez obzira na uzrok koji ga je izazvao, i zahtijeva trenutnu reakciju pacijenta i ako je nemoguće pomoći drugima.
Genitalni poremećaji
Pojačana proizvodnja inzulina događa se pri kršenju inzulinske rezistencije. Ovo stanje karakterizira nizak odgovor tkiva na izloženost inzulinu. To se manifestuje trbušnom gojaznošću, hipertenzijom, visokim holesterolom.
Ako osoba ima inzulinsku rezistenciju, što povećava proizvodnju inzulina, skoro nemoguće je da izgubi kilogram. Masnoća se počinje nakupljati u tijelu, a rezultat viška kilograma je kršenje proizvodnje spolnih hormona.
Hiperinsulinemija kod žena utječe na rast androgenih hormona, koji blokiraju proizvodnju hormona koji stimuliraju folikule i luteinizirajući. Kao rezultat toga, sposobnost žena da zatrudni opada s razvojem sindroma policističnih jajnika.
Dijeta s niskim udjelom ugljikohidrata i uporaba lijekova grupe biguanida pomoći će ispraviti situaciju. Osim toga, potrebno je konzultirati liječnika - endokrinologa koji će propisati terapiju lijekovima.
Video: inzulin - zašto je potreban i kako djeluje?
Kada se droga smatra pokvarenom?
U slučaju kršenja barem jednog uvjeta skladištenja, lijek treba odbaciti. Također, rješenje koje je iz ovog ili onog razloga promijenilo svoju boju, te rješenje u kojem nisu korišteni grudvice, suspenzije i vlakna.
Suspenzija se smatra pokvarenom ako uz miješanje ne formira homogenu bijelu ili bjelkastu suspenziju.
Važno je zapamtiti da samo insulini ultrazvučnog, kratkog i brzog djelovanja trebaju ostati transparentni, a uz to također insulin glargin dugotrajno djelovanje.
Posebna uputstva
Šta je inzulin?
Wikipedia kaže da je hormon inzulin tvar koja ima višestruki učinak na tok metaboličkih procesa u gotovo svim tkivima.
Imunoreaktivni inzulin čini plazma membrane propusnijim za glukozu, što omogućava brži i lakši prijelaz potonjeg iz krvi u unutarćelijski prostor.
Manjak sinteze inzulina izaziva poremećaje metabolizma, što kao rezultat vodi razvoju dijabetes melitusa.
Imunoreaktivni inzulin - šta je to? Koji organ proizvodi inzulin?
Na pitanja „koja žlijezda proizvodi inzulin?“ Ili „gdje se proizvodi inzulin?“ Wikipedia odgovara da hormon inzulin proizvodi β-stanice otočića Langerhans (smještene uglavnom u repugušterače(Gušterača) nakupljanja endokrinih ćelija).
Hormon koji sintetizuje u tijelu naziva se inzulin ili imunoreaktivni inzulin (skraćeno IRI).
Početni izvor za proizvodnju inzulinskih pripravaka, koji pružaju mogućnost da vode normalan način života ljudima čije tijelo ne proizvodi hormon sam u količinama koje su mu potrebne. gušterače svinja i goveda.
Prije nešto više od 30 godina, ljudski inzulin počeo se koristiti za liječenje pacijenata. Da biste ga dobili, pribjegavajte jednoj od dvije metode:
- metoda transformacije svinjskog inzulina, što uključuje zamjenu aminokiselina koje se u njemu nalaze alanin na,
- metoda genetskog inženjeringa, koja uključuje promjenu određenog dijela DNA.
Klasifikacija inzulinskih preparata
Trenutno korišteni lijekovi obično se dijele prema nizu znakova:
- trajanjem akcije,
- prema izvoru porekla,
- ovisno o pH otopine (može biti neutralan ili kiseo)
- prisustvo konzervansa u preparatu (fenol, metil paraben, krezol, fenol-krezol),
- ovisno o koncentraciji inzulina (40, 80, 100, 200, 500 jedinica po ml).
Klasifikacija prema trajanju akcije:
- ultra kratki preparati
- lekovi kratkog dejstva
- lijekovi dugog djelovanja (uključujući srednjovjekovno (srednje) i dugotrajno djelovanje),
- lijekovi dugog djelovanja
- lijekovi kombiniranog djelovanja (dvofazni lijekovi).
Ultrakratko djelovanje karakterizirano lizpro, asparttakođe glulisin.
Inzulin kratkog dejstva, imena:
- rastvorljivi humani genetski inženjering inzulina,
- rastvorljivi ljudski polusintetički,
- rastvorljivi svinjski monokomponent.
Intermedijarni inzulin je insulin izofan (ljudski genetski inženjering), insulin izofan (humani polusintetički) cink inzulina suspenzija suspenzije.
Koje vrste inzulina dugog djelovanja? Ova kategorija uključuje glargin i detemir.
Dvofazni preparati - dvofazni humani polusintetički, dvofazni ljudski genetski inženjering, dvofazni aspart.
U skladu s klasifikacijom, ovisno o stupnju pročišćavanja, pripravci dobiveni iz životinjskog tkiva dijele se na:
Vrste inzulina ovisno o podrijetlu:
- svinjetina (označena slovom C, monopska - SMP, monokomponenta - QMS),
- goveda (govedina, označena slovom G, monopska - GMF, monokomponenta - GMK),
- ljudska (označena slovom H).
Povećan inzulin u krvi - šta to znači?
Inzulin inhibira proces sinteza glukoze iz proteina i lipida. Tako se s povećanjem koncentracije hormona većim od 20 µU / ml (hiperinzulinizam) kod osobe, kao i sa nedostatkom inzulina, počinju pojavljivati simptomi hipoglikemija - povećava se razdražljivost, slabljenje pamćenja i koncentracija pažnje smanjuje, povećava se opći umor (s vremenom postaje hronični), povećava se itd.
Uzroci povećanog inzulina
Ako je inzulin povišen krv, razlog može biti taj da je osoba pojela previše hrane bogate ugljikohidratima (tj. glukozom).
Budući da proizvodi koji sadrže ugljikohidrate doprinose naglom povećanju razine hormona, ne biste trebali jesti prije nego što dajete krv na analizu za inzulinski test (analiza krv radite na prazan stomak).
Disfunkcija može izazvati i porast nivoa hormona. p-ćelije pankreasa (u ovom slučaju oni govore o primarnom, pankreasnom, hiperinzulinizmu), kao i o oštećenom izlučivanju nekih drugih hormona (npr. kateholamini ili kortikotropin), oštećenja nervnog sistemapreosjetljivost inzulinski receptori (u svim ovim slučajevima dijagnoza je "sekundarni ili ekstrapankreatični, hiperinzulinizam").
Uzrok disfunkcije PŽŽiako postaju uzrok visokog inzulina, oni mogu:
- tumori na PŽŽkoji doprinose proizvodnji hormona,
- smanjenje koncentracije proizvedene u tijelu glukagon,
- hiperplazija otočića Langerhans.
Također, povećani inzulin često se primjećuje s viškom kilograma. Povećanje koncentracije hormona ukazuje na to PŽŽradi s dodatnim opterećenjem.
Kako sniziti koncentraciju inzulina u krvi
Prije liječenja povećanog inzulina potrebno je utvrditi uzrok koji ga je izazvao. U pravilu se nakon njegova uklanjanja pacijentovo stanje vrati u normalu.
Da biste izbjegli napad hipoglikemijapojesti nešto slatko ili ubrizgati otopinu glukoza. U teškim slučajevima može biti potrebna primjena. glukagon ili.
Kako sniziti nivo hormona kod kuće? Da biste normalizirali nivo insulina, prvo morate prilagoditi svoju ishranu. Hrana treba biti frakcijska (optimalno je jesti u malim obrocima najmanje pet puta dnevno), a dnevna količina hrane s ugljikohidratima ne smije biti veća od 150 g.
Istovremeno u prehrani treba prevladavati zobena kaša, kaša od heljde, kefir i mlijeko bez masnoće, nezaslađeni sir, mekinje, jaja, povrće, riba, pojedinačno voće.
Normalizacija pokazatelja takođe doprinosi fizičkoj aktivnosti i gubitku težine.
Za koji je šećer propisan insulin?
Analiza kojom se utvrđuje koncentracija hormona za razlikovanje oblika bolesti radi se osobama koje prije nisu primale inzulinske pripravke. To je zbog činjenice da tijelo reagira na unošenje egzogenog hormona proizvodnjom antitijela.
Visoka razina šećera jedan je od simptoma.metabolički sindrom. Uslov se smatra kao predijabetes.
Ako je inzulin povišen, a šećer normalan, razgovarajte o tome inzulinski rezistentan oblik intolerancije na glukozu i dijabetes. To može ukazivati i na niz drugih uvjeti otporni na inzulin.
Visoki nivoi sa niskim šećerom često su pokazatelj patološka hiperinsulinemija. U nekim slučajevima, visoke koncentracije cirkulacije krv hormoni povezani sa hipertenzija,bolesti srca i krvnih žila.
Niska razina normalnog šećera također zahtijeva endokrinologa da utvrdi uzrok ovog stanja i obavi potrebne testove (HLI tipizaciju, testiranje na antitijela na inzulin, određivanje razine antitijela na GAD, analiza za glicirani).
Odluka o potrebi injekcije donosi se, polazeći ne od pokazatelja nivoa šećera, već uzimajući u obzir razloge koji su izazvali takvo povećanje.
U pravilu, unošenje lijeka postaje neizbježno ako se razina šećera u krvi drži duže vrijeme unutar 12 mmol / l, a tablete i stroga dijeta ne vode njihovom smanjenju.
Dešifriranje krvnog testa za inzulin omogućava vam da dobijete podatke potrebne za liječnika.
Norma kod žena i muškaraca je ista. Pokazatelji od 3,3-7,8 mmol / l ukazuju na noormoglikemiju. Norma šećera u krvi na prazan stomak je od 3,3 do 5,5 mmol / l. Nakon obroka brojka koja ne prelazi 7,8 mmol / L smatra se normalnom.
Norma inzulina nakon punjenja glukozom iznosi i do 7,7 mmol / l. Ako je indikator u rasponu od 7,8-11,1 mmol / l, oni govore o oslabljenoj toleranciji na glukozu.
Odgovara za ATX nivo 4 koda:
Prevencija hiperinsulinemije
Ako trebate koristiti injekcije inzulina, važno je zapamtiti da uzimanje alkoholnih pića i trudnoća u prvom tromjesečju zahtijeva prilagođavanje doze inzulina prema rezultatima testova. Ne smijete kombinirati terapiju inzulinom uz uporabu jakih alkoholnih pića, radite injekcije hormona na prazan stomak. Strogo je zabranjeno neovlašteno povlačenje lijeka ili promjena njegove doze bez analize i medicinskog savjeta.
Kako biste spriječili razvoj hiperinzulinemije, treba se suzdržati od pretjerane konzumacije šećera, hrane koja sadrži brze ugljikohidrate. Bolje je napustiti konzerviranu hranu, kobasice, kisele krastavce.
Budući da je proizvodnja inzulina odgovor tijela na unos hrane, da bi se spriječilo pretjerano djelovanje centara za proizvodnju hormona, bolje je podijeliti unos hrane 5-6 puta dnevno i konzumirati ga u malim obrocima.
Upotreba inzulina zahtijeva brigu i poštivanje pravila zdravog načina života. To će vam pomoći da izbjegnete životne situacije, pomoći u održavanju dobrog raspoloženja i dobrobiti.
Početna »Dobro je znati» Nuspojave inzulina: što je opasno? Zašto je insulin opasan?
Nuspojave inzulina u sportu: predoziranje, koma, smrt

Upotreba inzulina u sportu (i profesionalnom i amaterskom) danas je sve popularnija. No, liječnici upozoravaju na opasnost od ozbiljnih nuspojava s prekomjernom dozom inzulina, posebno ako se predozira.
Inzulin je hormon prirodan za tijelo koji luči gušterača i kontrolira nivo glukoze u tijelu.
Za zdravlje su i nedostatak inzulina i njegov višak podjednako opasni. Uz nedostatak, koji je tipičan za dijabetičare, potrebno ga je unijeti izvana, kako bi se sprečilo povećanje nivoa glukoze u krvi. Ako su razine inzulina previsoke, šećer u krvi može pasti na opasno nisku vrijednost, što u konačnici može rezultirati komom ili smrću.
Preporučuje se:
Inzulin u sportu jedan je od najopasnijih lijekova. Do neke mjere je rizik od štete od njegove upotrebe čak i veći nego od anaboličkih steroida.
Posebno aktivno liječnici su počeli govoriti o ozbiljnim posljedicama uzimanja inzulina nakon tragičnog incidenta negdje početkom 2000-ih, kada je mladi 31-godišnji bodibilder hospitaliziran u komi zbog inzulina. Nešto kasnije, 35-godišnji nosilac osam titula za powerlifting iz Škotske također se dva mjeseca našao u komi nakon prekomjerne doze inzulina.
Inzulin je gotovo idealan lijek za povećanje izdržljivosti kod sportaša. Lako je dostupan, jeftin, teško ga je otkriti i uistinu poboljšava performanse. Ali cijena može biti smrt.
S obzirom da prema statističkim podacima, otprilike 10% bodybuilderski koristi ovaj hormon, razmjera opasnosti je očita.
Pogledajte šta kaže jedan od farmakoloških gurua Mick Hart, autor čuvene knjige Vodič za nesteroidne stručnjake:
Razlog štete inzulina leži u njegovom mehanizmu djelovanja
Glavna funkcija inzulina u tijelu daleko je od poticanja rasta mišića. Kontrolira nivo glukoze u krvi, osiguravajući njezinu koncentraciju u rasponu od 80-100 mg / dl.
Kad jedemo slatkiše, razina glukoze raste, inzulin luči gušteraču i transportira višak glukoze iz krvi u zalihe energije (mišićni glikogen, glikogen u jetri i masnoće).
- Šta će se dogoditi ako zdrava osoba ubrizgava inzulin?
Pitanje se odnosi i na sportaše, pa je većina njih zdrava ili barem tako izgledaju
Predoziranje inzulinom: simptomi, posljedice

Zdravlje ljudskog tijela ovisi o omjeru hormona u njemu, posebno - inzulina. Predoziranje inzulina ima neugodne simptome i posljedice, može uzrokovati nepopravljivu štetu zdravlju.
Insulin je rezultat endokrinog sistema. Hormon stvaraju stanice gušterače, nazvane "otočići Langerhansa".
Kad glukoza uđe u krv iz hrane i njena razina postane pretjerano visoka, pokreću se mehanizmi proizvodnje inzulina. Što je viša razina glukoze u hrani, to je potrebno više hormona za njegovu pretvorbu u glikogen.
Promjena proizvodnje inzulina tokom poremećaja rada endokrinog sustava dovodi do kršenja metabolizma ugljikohidrata u tijelu, što rezultira razvojem dijabetesa tipa 1, hiperinzulinemije, hipoglikemijskog sindroma, sindroma policističnih jajnika.
Pretjerana sinteza hormona nije ništa manje prijetnja organizmu. Prirodni uzroci zbog kojih postoji višak Insulina u tijelu:
- Insulinomi (benigne novotvorine) u tkivima gušterače.
- Rast otočića Langerhans.
- Smanjena proizvodnja hormona - glukagona.
- Bolesti jetre, hipofize, nadbubrežne kore.
- Maligni tumori u trbuhu.
- Sindrom policističnih jajnika povezan s oštećenom proizvodnjom androgena.
- Prekomjerna vježba.
- Prekomjerna emocionalnost i stres.
Moguće su situacije kada je višak Insulina nastao kao rezultat pogrešnih radnji kada su neophodne injekcije hormona:
- Pogrešno davanje doze zdravoj osobi.
- Netačna doza inzulina od strane endokrinologa uz medicinski tretman.
- Došlo je do pogreške prilikom kucanja lijeka u novu vrstu šprice.
- Nepoštivanje tehnike davanja lekova.
- Kršenje prehrane i fizičke aktivnosti prilikom upotrebe Insulina.
- Pijenje alkohola dok uzimate hormon.
- Nedostatak prilagodbe doza inzulina za žene u 1. tromjesečju trudnoće.
Da ne biste propustili uvjete koji su potencijalno opasni po život, trebali biste znati glavne simptome i znakove predoziranja inzulinom.
Najveća šansa predoziranja kod ljudi koji imaju dijabetes. Još jedna pojava predoziranja moguća je kod sportaša. Oni uzimaju Insulin kako bi povećali izdržljivost tijela i brzi oporavak nakon treninga, ubrzali sintezu glikogena i razgradili masne ćelije.
Međunarodna oznaka aktivnosti inzulina je ED, ME. Prema odobrenom standardu, 1ME je uporediv sa 1/24 mg insulina u kristalima. Za zdravu osobu doza od 2 do 4 IU smatra se normalnom za percepciju. Maksimalna doza za bodybuilders koji slijede dijetu s ugljikohidratima je 20 IU.
Trovanje inzulinom povlači za sobom značajno smanjenje glukoze u krvi. Ako se ovaj pokazatelj smanji na razinu od 3,8 mmol / l, postoji nuspojava Inzulina - hipoglikemija. Kada indikator dostigne 3,3 mmol / l, postoji rizik od hipoglikemijske kome.
Pogoršanje pacijentovog blagostanja prolazi kroz nekoliko faza:
- U prvoj je fazi teško prepoznati uzrok te bolesti, jer su slični simptomi prisutni i kod dijabetesa.To uključuje: sve veći osjećaj gladi i žeđi, slabost, stanje bezrazložnog umora, pogoršanje koncentracije. Ako ne preduzmete mjere za otklanjanje uzroka tegobe (dajte pacijentu šalicu čaja sa šećerom ili medom), pacijentovo se stanje pogoršava.
- Drugi stadijum karakteriziraju pojačani simptomi koji su praćeni blijedošću kože, trncima udova i oštećenjem vida. Uklanjanje simptoma i dalje je moguće ako pijete slatki čaj ili jedete hranu koja sadrži brze ugljikohidrate.
- U trećem stadijumu je pacijent toliko slab da nije u stanju samostalno poduzimati mjere za otklanjanje simptoma. Ima tremor ekstremiteta, palpitacije, zamagljivanje uma, pretjeranu mentalnu aktivnost ili inhibirano stanje. Ovu fazu karakterizira pojava napadaja. Pomoć pacijentu treba odmah pružiti u obliku unošenja glukoze intravenski, u protivnom je vjerovatno da će se razviti hipoglikemijska koma.
- Četvrti je posljednji stadij hipoglikemije. Razina šećera u krvi je kritično snižena, srce kuca polako, zjenica ne reagira na izlaganje svjetlu.
Osim što se ne osjećate dobro, uz predoziranje insulinom moguć je i smrtni ishod. Smrtonosna doza inzulina za svaku osobu je individualna. Kreće se od 100 IU do 500 IU, ovisno o tjelesnoj težini osobe, prehrani i načinu života.
Ako se jednom dogodilo predoziranje velike doze hormona, simptomi su izraženiji, stoga je potreba za mjerama za otklanjanje posljedica očigledna.
Teže je utvrditi prisustvo redovitog predoziranja inzulina, što negativno utječe na cijelo tijelo, pogoršavajući stanje pacijenta.
Predoziranje inzulina ima negativne posljedice na funkcioniranje mozga. To je posledica vazokonstriktivnog učinka hormona. Simptomi hiperinsulinemije mogu se pojaviti kod djece i odraslih u obliku hroničnih glavobolja.
Da biste ih eliminirali, dovoljno je promijeniti kulturu hrane, isključujući iz ishrane hranu bogatu brzim ugljikohidratima. Korisno će biti dug boravak na svježem zraku i sport.
Najozbiljnija stanja nastala zbog unošenja prevelike doze inzulina:
Glukoza je izvor ishrane za mozak. Ako pad glukoze u krvi dostigne kritičnu razinu, započinje gladovanje moždanih stanica, koje se inače naziva neuroglikopenija. Na pozadini nedostatka glukoze nastaju neurološki poremećaji, poremećaji svijesti, metabolički procesi u stanicama sive materije mozga.
Najmanje štete ako je izložen višku inzulina, nalazi se na dijelovima mozga koji su odgovorni za disanje i srčanu aktivnost.
Stoga se otkucaji srca neko vrijeme zadržavaju, čak i uz razvoj hipoglikemijske kome.
Za prevenciju moždanog edema primjenjuju se sljedeći lijekovi: Furosemid, Piracetam, otopina Mannitol.
Za sprečavanje vaskularne hipertenzije koristi se magnezijum sulfat.
Ako se akutni brzi razvoj hipoglikemije eliminira u roku od 30 minuta, posljedice za tijelo pretjeranom dozom Insulina bit će minimalne. U suprotnom, energetska gladovanja dovest će do cerebralnog edema i krvarenja u njegovom tkivu.
Ako je doza hormona pogrešno izračunata za pacijenta koji boluje od šećerne bolesti, bolest prolazi u težem obliku. Najčešće se razvija u starijih osoba upotrebom lijekova za snižavanje šećera s dugotrajnim djelovanjem.
Uz lagani višak doze inzulina, povećanje tjelesne težine, pogoršanje dobrobiti, a slučajevi ketoacidoze i acetonurije su češći.
Prije razvoja kome pacijent doživi anksioznost. Ima pojačan rad srca, skok krvnog pritiska i pojačan je osjećaj gladi.Ponekad pacijent postane pretjerano agresivan, razdražljiv, zahtjevan, a njegovo ponašanje ponekad izaziva zaprepaštenje i čini se neadekvatnim.
Kasnije se pojave konvulzije, hipertoničnost mišića i nastaje koma.
Kako bi spriječili ovo stanje, bliski ljudi koji su bliski pacijentu trebali bi shvatiti da uzrok nepravilnog ljudskog ponašanja nije karakter, nego višak inzulina u krvi.
To će omogućiti pravovremene mjere kako bi se spriječile komplikacije hipoglikemije: provjeriti razinu glukoze glukometrom, s kritičnim pokazateljem, ubrizgati 40% otopinu glukoze intravenski i pozvati hitnu pomoć.
Sindrom hroničnog predoziranja inzulinom jedna je od posljedica stalnog trovanja hormonom.
Uz pretjeranu primjenu lijeka, ljudsko tijelo počinje raditi na povećanju razine glukoze u krvi. Nastaje proizvodnja kortikosteroida, adrenalina i glukagona, koji blokiraju djelovanje inzulina.
Prepoznati bolest nije lako, ali je moguće. Razvoj Somoji sindroma ukazuje na:
- Česte migrene.
- Bolesti, vrtoglavica.
- Manjak dubokog sna, pojava noćnih mora.
- Nemogućnost vraćanja snage tokom spavanja.
- Depresija, rezanje promjene raspoloženja, razdražljivost.
- Vizuelne smetnje koje se brzo pojavljuju i prolaze.
- Poboljšanje unosa hrane sa visokim udjelom ugljenih hidrata.
Empirijski je utvrđeno da se vršne vrijednosti niske glukoze u krvi pojavljuju u intervalu od 2 do 4 ujutro, stoga se simptomi manifestacije Somogy sindroma najčešće javljaju ujutro. Da bi se isključio ili potvrdio fenomen Somoji, glukozu je potrebno pratiti u 3 sata tokom noći.
Pojačana proizvodnja inzulina događa se pri kršenju inzulinske rezistencije. Ovo stanje karakterizira nizak odgovor tkiva na izloženost inzulinu. To se manifestuje trbušnom gojaznošću, hipertenzijom, visokim holesterolom.
Ako osoba ima inzulinsku rezistenciju, što povećava proizvodnju inzulina, skoro nemoguće je da izgubi kilogram. Masnoća se počinje nakupljati u tijelu, a rezultat viška kilograma je kršenje proizvodnje spolnih hormona.
Hiperinsulinemija kod žena utječe na rast androgenih hormona, koji blokiraju proizvodnju hormona koji stimuliraju folikule i luteinizirajući.
Kao rezultat toga, sposobnost žena da zatrudni opada s razvojem sindroma policističnih jajnika.
Dijeta s niskim udjelom ugljikohidrata i uporaba lijekova grupe biguanida pomoći će ispraviti situaciju.
Osim toga, potrebno je konzultirati liječnika - endokrinologa koji će propisati terapiju lijekovima.
Video: inzulin - zašto je potreban i kako djeluje?
Ako trebate koristiti injekcije inzulina, važno je zapamtiti da uzimanje alkoholnih pića i trudnoća u prvom tromjesečju zahtijeva prilagođavanje doze inzulina prema rezultatima testova.
Ne smijete kombinirati terapiju inzulinom uz uporabu jakih alkoholnih pića, radite injekcije hormona na prazan stomak.
Strogo je zabranjeno neovlašteno povlačenje lijeka ili promjena njegove doze bez analize i medicinskog savjeta.
Kako biste spriječili razvoj hiperinzulinemije, treba se suzdržati od pretjerane konzumacije šećera, hrane koja sadrži brze ugljikohidrate. Bolje je napustiti konzerviranu hranu, kobasice, kisele krastavce.
Budući da je proizvodnja inzulina odgovor tijela na unos hrane, da bi se spriječilo pretjerano djelovanje centara za proizvodnju hormona, bolje je podijeliti unos hrane 5-6 puta dnevno i konzumirati ga u malim obrocima.
Upotreba inzulina zahtijeva brigu i poštivanje pravila zdravog načina života. To će vam pomoći da izbjegnete životne situacije, pomoći u održavanju dobrog raspoloženja i dobrobiti.
Nuspojave inzulina - portal hitne pomoći i medicine

Nuspojave terapije inzulinom uključuju lokalne kožne reakcije, sistemske alergijske reakcije, otpornost na inzulin i lipidatrofiju nakon injekcije (lipoatrofiju i lipo-pertrofiju).
Uz to, inzulin uzrokuje hipoglikemiju, debljanje i natečenost, međutim, mnogi liječnici ne smatraju ove efekte nuspojavama, već ih smatraju manifestacijama farmakološkog djelovanja inzulina.
Hipoglikemija se može razviti prekomjernom dozom inzulina kod bilo kojeg bolesnika sa šećernom bolešću, metode njegovog rješavanja detaljno su opisane u pogl. 6 i 9.
Porast kilograma primjećuje se kod pacijenata s dekompenziranom šećernom bolesti nakon početka inzulinske terapije ili prelaska na efikasniji režim terapije inulinom i prvenstveno je posljedica činjenice da se kalorije prethodno izgubljene glukozurijom (na pozadini teške hiperglikemije) počinju nakupljati pod utjecajem inzulina u tkiva u obliku masti | glikogen. Ove „uštedene“ kalorije čine 70-100% povećanja kilograma od 22.28. Još jedan razlog za debljanje inzulinskom terapijom je zadržavanje tekućine. Povremeno je toliko značajno da se pojavljuju lokalni ili generalizirani inzulinski edemi 29, 30. Edinski inzulin obično nestaje bez liječenja za nekoliko tjedana, ponekad i mjesec dana. Kako bi se ubrzala resorpcija edema, mogu se propisati male doze diuretika, a uz uporni edem i mala doza efedrina. Smatra se da je edem inzulina posljedica povećanja reapsorpcije natrija u proksimalnim bubrežnim tubulima pod utjecajem viška inzulina (iako inzulin normalno stimulira reapsorpciju natrija). Oteklina inzulina češće se javlja kod pacijenata s dekompenziranim dijabetes melitusom.
Da bismo razumjeli prirodu inzulinske rezistencije i alergijske reakcije na inzulin, potrebno je minimalno znanje o strukturi i biosintezi inzulina u p ćelijama, kao i procjena čistoće inzulinskih pripravaka.
Inzulin je peptidni hormon koji se sastoji od dva lanca aminokiselina (A i B) povezanih dva disulfidna veza (Sl. 5.5). Druga di-sulfidna veza nalazi se između 6. i 11. aminokiseline lanca A. Molekulska masa ljudskog inzulina je 5734.
Biosinteza inzulina uključuje sljedeće korake: 1) sinteza predproinsulina, dugog jednolančanog peptida, 2) cijepanje signalnog peptida N-terminala iz prepinsulina i zatvaranje rezultirajućeg lanca u dezinulfidne veze u proinsulinu, trodimenzionalni molekul s molekularnom težinom od 9000, koji se sastoji od 86 aminokiseline, 3) proinsulinska obrada - cijepanje vezivnog peptida (C-peptida) koji sadrži 31 aminokiselinu i stvaranje samog inzulina.
Insulin i C-peptid čuvaju se u sekretornim granulama (3 ćelije) i zajedno se puštaju u krv u ekvimolarnim količinama.
Fiziološka uloga C-peptida nije potpuno razumljiva, ali poznato je da utječe na funkciju endotela i bubrežnih tubula 32, 33.
C-peptid služi kao najvažniji pokazatelj funkcije (3-stanice u slučajevima kada mjeri nivo inzulina u krvi kod osoba bez šećerne bolesti na terapiji inzulinom) ili je težak (na primjer, ako postoje antitijela na inzulin).
Standardni način za procjenu čistoće inzulinskih pripravaka, bez obzira na njihov izvor, je mjerenje masenog udjela proinzulina u insulinskom pripravku.
Maseni udio proinsulina izražava se u mikrogramima na gram inzulina.
U posljednjih 25 godina tehnologija proizvodnje inzulina toliko je poboljšana da udio proinzulina u visoko pročišćenim preparatima ne prelazi 10 µg / g, a u čistim - 1 µg / g.
Mnogi pacijenti liječeni inzulinom pokazuju antitijela na inzulin (IgG i IgE), ali samo u rijetkim slučajevima ta antitijela igraju kliničku ulogu. IgE su specifični za inzulin i otkrivaju se u visokom titru u slučaju sistemskih alergijskih reakcija na inzulin. Priroda IgG je manje jasna.
U jednom trenutku pretpostavljalo se da se IgG formira kao odgovor na sam inzulin, onda su počeli razmišljati da nečistoće u preparatima inzulina (proinzulin i druge komponente lijekova velike molekulske težine) uglavnom ili čak isključivo posjeduju imunogena svojstva. Međutim, kasnije je otkriveno da se IgG također pojavljuje kao odgovor na davanje visoko pročišćenih, pa čak i čistih preparata.
Tako inzulin u sastavu samih preparata ima imunogenost, a nečistoće mogu poboljšati proizvodnju IgG.
Nuspojave inzulina

Pri korištenju inzulina može se javiti i opšta i lokalna alergijska reakcija. Za razliku od pojave stvaranja antitijela na inzulin, ovu reakciju ne prati smanjenje učinka primijenjenog hormona.
Opća alergijska reakcija očituje se urtikarijom, svrbežom kože i, u nekim slučajevima, njenim edemom, kao rijetka pojava može se primijetiti porast temperature. Lokalna reakcija sastoji se u pojavi na mjestu ubrizgavanja oteklina, zadebljanje, hiperemija, svrab, svrbež.
U rijetkim slučajevima, čak je i anafilaktički šok moguć inzulinom.
Za suzbijanje alergijske reakcije može se koristiti desenzibilizacija ponovnom primjenom vrlo malih doza inzulina i laganim povećanjem doza istog dana ili davanjem 2-6 jedinica intradermalno (inzulin se otapa vrlo sporo).
Istovremeno se mogu koristiti antihistaminici (difenhidramin i drugi). U jakim alergijskim reakcijama i nemogućnosti udaljavanja od upotrebe inzulina neophodno je koristiti kortizon, prednizolon itd.
Treba napomenuti da ovi lijekovi mogu povećati hiperglikemiju i glikozuriju i zahtijevaju veće doze inzulina.
Komplikacije koje često otežavaju liječenje inzulinom uključuju razvoj lipoatrofije (lipodistrofija) na mjestu ubrizgavanja. Mehanizam njihovog razvoja nije jasan.
Jedno moguće objašnjenje je sustavna trauma nervnih završetaka kao rezultat opetovanih ubrizgavanja, što dovodi do razvoja trofičnih poremećaja. Sa stajališta ovog stajališta, lipodistrofija je neurotrofni proces.
Ranije razumijevanje uloge u razvoju ovog procesa fenola ili trirezola, dodanih inzulinskim pripravcima ili alkoholu koji se koristi za dezinfekciju kože i igala, nije potvrđeno.
U rijetkim slučajevima, tijekom terapije inzulinom tijekom početka kompenzacije u prethodno dekompenziranih bolesnika s padom hranjivih vrijednosti, može se pojaviti prolazni edem kao rezultat uklanjanja dehidracije i kao rezultat prekomjerne rehidratacije.
| Hipoglikemijska stanja |
Podaci s web stranice www.vip-doctors.ru ne smiju se koristiti za dijagnosticiranje i liječenje bolesti
Što je inzulin u ljudskom tijelu (pankreasni hormon)

Želja za razumijevanjem kako inzulin djeluje i kakav je učinak njegove upotrebe pojavljuje se ako liječnik propiše ovaj lijek kako bi se liječio dijabetes (uglavnom) ili druge bolesti povezane sa nedostatkom ovog elementa u tijelu.
Šta je inzulin? Njegove funkcije u tijelu
U skladu sa strukturalnom formulom i principom djelovanja inzulina, to je peptidni hormon koji proizvodi gušterača - beta ćelije otočića Langerhansa.
Ime je dobila po latinskoj riječi Indula, što u prevodu znači "otok". Normalno, inzulin u organizmu utječe na metaboličke procese, ali njegov dominantni učinak je pomaganje u smanjenju koncentracije glukoze.
Često se koristi u sportu, jer ima anabolički efekat.
Zahvaljujući izumu inzulina, mnogi ljudi koji razviju dijabetes imaju stvarne šanse za podršku životu, dok su bez ovog lijeka bili osuđeni.
Popis zadataka koji se rješavaju inzulinom uključuje sljedeće funkcije:
- isporuka aminokiselina, glukoze, kao i kalijuma i masti ćelijama,
- održavanje stabilne koncentracije glukoze u krvi,
- regulacija ravnoteže ugljenih hidrata.
To nije ograničeno na funkcije inzulina u tijelu, jer on i dalje povećava propusnost plazma membrana, potiče stvaranje glikogena u jetri i mišićnom tkivu i utječe na sintezu masti i proteina.
Kako to funkcionira
Uvođenje inzulina u dijagnozu dijabetesa tipa 1 postaje vitalna potreba. Ako se razvije dijabetes tipa 2, tada se ovaj hormon koristi prema indikacijama.
Delovanje inzulina povezano je sa strukturom njegove molekule, u kojoj su dva polipeptidna lanca koja sadrže ukupno 51 aminokiselinski ostatak: A-lanac - 21 i B-lanac - 30.
Imaju vezu u obliku disulfidnih mostova.
Aktivacija mehanizma produkcije inzulina gušterače u ljudskom tijelu događa se ako koncentracija glukoze postane veća od 100 mg / dl. Hormon koji ulazi u krv veže višak glukoze i transportira je u tkiva - masnoće (gde se pretvara u masnoću) ili mišiće (uz pretvaranje u energiju).
Važno djelovanje inzulina u ljudskom tijelu je ubrzavanje transporta glukoze kroz stanične membrane s učinkom na regulaciju proteina sadržanih u membrani. Takođe, ovaj hormon pankreasa deluje na različite vitalne procese.
- Inzulin aktivira ribosome koji su uključeni u sintezu proteina - glavnog građevnog materijala za mišićno tkivo, doprinoseći njihovom nakupljanju.
- Ovaj hormon ima antikatabolička svojstva koja mogu odoljeti uništavanju mišićnih vlakana, doprinoseći ne samo njihovom očuvanju, već i obnavljanju.
Uz ograničene količine inzulina, javljaju se i niz negativnih manifestacija:
- gojaznost
- kvarovi u radu kardiovaskularnog sistema.
Povećani inzulin blokira lipazu, enzim koji je odgovoran za razgradnju masti, što dovodi do brzog nakupljanja masne mase. Uz to, pojačava sintezu masnih kiselina - lipogenezu. Kao rezultat, zbog povećanja triglicerida aktivira se aktivnost lojnih žlezda. Koža postaje masna, dolazi do začepljenja pora, stvaraju se akne.
Također, povišeni inzulin postaje uzrok razvoja vaskularne ateroskleroze uz mogući razvoj koronarne srčane bolesti. Druga negativna manifestacija je povećani pritisak, kao i podsticanje razvoja malignih ćelija.
Vrste inzulina
Ovisno o trajanju izlaganja, postoje sljedeće sorte:
- ultra kratka
- kratak
- srednja
- produženo.
Tabela pripravaka inzulina
Prema stepenu pročišćavanja:
U skladu sa specifičnostima vrsta, koristi se prilično širok izbor lijekova:
- humani inzulin
- bikovski
- svinjetina
- genetički inženjering i drugi
Nedavno su pacijenti propisani lijekovi proizvedeni na osnovi genetskog inženjeringa koji ne izazivaju alergije, jer se zbog lijekova koji su primljeni od goveda primjećuju nuspojave inzulina u obliku lipodistrofije, alergije i otpornosti na inzulin. Izračun doze, intervale između injekcija utvrđuje stručnjak pojedinačno za svakog pacijenta.
Postoje i dvije kategorije hormona kojima se daje za snižavanje koncentracije šećera.
- Bolni inzulin nekoliko sati. Karakterizira ga neujednačen učinak na smanjenje razine šećera, koji imaju vrhunsku vrijednost tokom jela.
- Bazalni inzulin, kod koga je trajanje djelovanja jedan dan. Pogodniji je od prethodnog analoga jer se nanosi nakon 24 sata. On nema vrhunski utjecaj, odnosno razina koju je stvorio smanjenjem šećera ostaje stabilna tokom cijelog tijeka primjene.
Postoje različiti oblici oslobađanja inzulina:
- Bočice od 10 ml
- Uložak od 3 ml namenjen za olovke za špriceve.
Načini upotrebe: šprica, olovka, pumpa, druge metode
Inzulin se ubrizgava supkutano kroz nekoliko metoda.
- Najčešća je inzulinska šprica. Ovaj proizvod, napravljen od prozirne plastike, sadrži četiri komponente: tijelo u obliku cilindra sa oznakom, štap koji se kreće unutar njega, igla i kapa koja ga zatvara. Igla se možda fiksira na nekim modelima, ali je mogućnost uklanjanja češća.
Jednokratne sterilne špriceve sa standardnom zapreminom od 1 ml koriste se u koncentraciji inzulina od 40 U / ml. Označavanje na slučaju označeno je jedinicama insulina. Postoje špriceve od 2 ml namijenjene osobama kojima je potrebno više od 40 jedinica inzulina za jednu injekciju.
- Želja za poboljšanjem postupka primjene inzulina omogućila je Novo Nordisk-u da do 1983. izmisli špric za olovku koja je posljednjih godina u Rusiji sve raširenija. Ovaj dizajn po dizajnu liči na olovku za tintu.
Među prednostima olovke za šprice je i mogućnost davanja inzulina bilo gdje bez skidanja odjeće. Zbog prisutnosti vrlo tanke igle, bol tokom injekcije gotovo da se ne oseti, a koža ne ozleđuje.
Rukav ispunjen insulinom ubačen je u šupljinu špriceva. Točnost primijenjene doze regulira se posebnim mehanizmom koji, kada se pritisne gumb okidača, emitira klik, što ukazuje na unošenje jedne jedinice lijeka.
Olovka za štrcaljku je smeštena u futrolu i sadrži detaljna uputstva za upotrebu.
- Inzulinska pumpa se uglavnom primjenjuje u zapadnoj Europi i SAD-u. Mali broj ljudi koristi ovaj uređaj zbog nekih problema, koji uključuju složenost uređaja, potrebu da se popravi na tijelu, moguće komplikacije zbog stalnog postavljanja igle koja unosi hormon u organizam. Određene poteškoće nastaju pri odabiru načina rada koji je optimalan za određenu osobu.
Među prednostima takve inovativne metode nalazi se stalni protok inzulina u krv, nepostojanje potrebe za primjenom samog hormona, jer pravu količinu kontrolira pumpa. Ovom metodom primjećuju se manje komplikacija.
Lokacije tijela za injekcije
Da bi inzulin djelovao na način potreban za postizanje terapijskog efekta, na ljudskom tijelu se ističu određene zone u kojima se preporučuje napraviti injekcije inzulina. Treba napomenuti da se učinkovitost lijeka u njima značajno razlikuje.
- Trbuh je područje sa strana pupka. Učinkovitost apsorpcije je 90%, uz brzo djelovanje.
- Vanjska ravnina ruke koja se nalazi od lakta do ramena. Učinkovitost apsorpcije je približno jednaka 70% sa sporijim delovanjem nego sa injekcijama u želudac.
- Prednja površina bedara, koja se proteže od koljena do prepona. Indeksi apsorpcije i djelovanja slični su po tome što odgovaraju području ruke.
- Područje kože ispod lopatica. Učinkovitost apsorpcije je oko 30% pri najsporijoj brzini djelovanja u odnosu na druga područja.
Lokacije tijela za injekcije inzulina
Kada uporedimo, postaje jasno zašto se injekcije inzulina ispod lopatice rijetko koriste.
Uzimanje inzulina - uputstva za upotrebu
Insulin je propisan za sljedeće indikacije:
- dijabetes tipa 1
- ketoacidoza
- dijabetička koma - hiperlaktikemija, hiperosmolarna,
- dekompenzacija dijabetesa tipa 2,
- dijabetička nefropatija,
- gubitak kilograma u prisustvu dijabetesa.
Odabir vrste inzulina ovisno o trajanju izloženosti i primijenjenoj dozi ovisi o mnogim faktorima i provodi se pojedinačno.
Glavni kriterij je postići maksimalnu nadoknadu metabolizma ugljikohidrata.
Važno je i postizanje ujednačenosti u djelovanju hormona, jer značajne dnevne fluktuacije parametara koncentracije glukoze mogu izazvati ozbiljne komplikacije.
Efikasnost ubrizgavanja
Najefikasnije injekcije u stomak praktikuju se češće od ostalih, ali su prilično osjetljive. Lakše je umetati iglu u nabore na stomaku, koji su bliže strane.
Prije ubrizgavanja, koža se izvuče lijevom rukom, a igla se umetne vertikalno u formirani pregib ili u njegovu bazu pod kutom od oko 45 °. Gurnite stabljiku polako i glatko. Nakon unošenja svih lijekova u brojku deset, igla se pažljivo izvadi.
Injekcije u ruku su bezbolnije, a na nogama ostavljaju uočljive tragove.
Gumeni čep se ne vadi iz boce prije biranja, jer se iglom lako probije.
Ako se koristi inzulin srednje i dugog djelovanja, prvo je potrebno nekoliko sekundi razmotati bočicu između dlanova.
Ovo će omogućiti da se produživač, koji ima tendenciju taloženja, miješa sa inzulinom. Postoji još jedna pozitivna strana ove tehnike - lako zagrevanje leka, jer se topli inzulin lakše daje.
Upotreba špricera često zahtijeva pomoć izvana, jer svaka osoba ne daje svoje injekcije. Olovka za šprice je u tom pogledu praktičnija, jer vam omogućava da sami ubrizgavate bilo koju stranicu.
Bilo kojom metodom potrebno je održavati razmak između proboja od najmanje 2 cm i vremenskog perioda od tri dana ili više.
Ovo je važno jer ako primate inzulin na jednom mjestu nekoliko dana zaredom, smanjuje se potrebna učinkovitost njegovog učinka.
Učinak primjene
Analizirajući kako inzulin djeluje, mogu se razlikovati tri osnovna smjera njegove učinkovitosti.
Ovaj efekat izražen je pojačanjem sposobnosti ćelija da apsorbuju različite vitalne supstance, uključujući glukozu. Također, intenzivnija sinteza glikogena počinje povećanjem njegovog volumena i smanjuje se glikogeneza zbog čega je regulirana razina glukoze u krvi, što joj omogućava da udovoljava svojim normalnim pokazateljima.
Kao rezultat anaboličkih učinaka inzulina, biosinteza proteina, pojačana je apsorpcija aminokiselina i unos magnezijuma i kalijuma u njih. Uz to se glukoza razgrađuje i pretvara u trigliceride.
U ovom pravcu inzulin zaustavlja uništavanje proteina i značajno smanjuje količinu masnih kiselina koje ulaze u krvotok.
Proizvodi za jačanje inzulina
Nuspojave sniženog inzulina nisu manje opasne nego kod pretjerano visokih vrijednosti.
Najčešća manifestacija je dijabetes tipa 1, koji je po prirodi hronični pad šećera u krvi, kao rezultat toga osoba doživljava izlučujuću stalnu žeđ, dolazi do pretjeranog mokrenja, pretjeranog umora, slabosti.
Šećerna bolest tipa 1 nastaje kada su beta ćelije oštećene u gušterači, a njihova antitijela na inzulin koje tijelo proizvodi.
U terapijski kompleks, po preporuci liječnika, prehrambeni proizvodi koji mogu izazvati oslobađanje inzulina jedne ili druge jačine nužno su uključeni:
- masna riba
- nemasna govedina
- neke slatkiše - karamele, čokoladu, kolače, sladoled,
- mliječne sorte - sir, jogurt bez umjetnih dodataka, punomasno mlijeko,
- kukuruzne pahuljice, hljeb, tjestenina, riža, zobena kaša,
- voće - banane, grožđe, jabuke, pomorandže.
Istovremeno, prirodni inzulin može se uzgajati u vlastitom vrtu. To se odnosi na biljku kao što je "zemljana kruška" (jeruzalemski artičoka), u kojoj je sadržaj ovog elementa gotovo 40%. Sirova ili kuhana jeruzalemska artičoka, koja dodatno regulira metabolizam, doprinosi smanjenju tlaka.
Otkrivanje inzulina u jednom je trenutku bilo revolucionarni događaj.Ali važno je da ljudi koji po prirodi bolesti moraju stalno podešavati razine šećera uzimaju u obzir da je nedopustivo pokušati samostalno izračunati dozu lijeka. Obavezna je posjeta stručnjaku, a naknadno provođenje svih njegovih preporuka kako bi se nastavio normalan život.