Dijabetička hiperosmolarna koma
Hiperosmolarna dijabetička koma je sorta komakoju karakteriše visok stepen kršenja metabolizam s bolešću dijabetes usred značajnog povećanja koncentracije glukoza u krvkoja dostiže 55 mmol / l ili više.
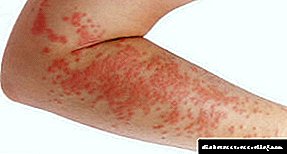
Hiperosmolarnu komu karakteriše oštra dehidracija organizma, hiperkloremija, hipernatremija, ćelijska egzoza, azotemija. Takva koma iznosi oko pet posto svih slučajeva, a vjerovatnoća za njenu smrt je od 20 do 50 posto.
Razvoj kome je postepen. Od pet do četrnaest dana može prestati prekomatozno stanje, koje je okarakterizirano dekompenzacijom metabolizma ugljikohidrata. Tokom tog perioda, pospanost, dijabetes, žeđsuha usta, slabost. Ovi se simptomi brzo pojačavaju, javlja se kratkoća daha, miris acetona u izdisajnoj dobi.
Hiperosmolarna koma obično se razvija kod pacijenata nakon pedeset godina starosti sa šećernom bolešću tipa 2, što se nadoknađuje primjenom malih doza lijekova za snižavanje šećera ili dijetom. Kod ljudi mlađih od četrdeset, ova vrsta kome je rijetka, iako se ponekad pojave izolirani slučajevi.
Oko polovine ljudi koji su podvrgnuti hiperosmolarnoj komi, njen izgled je povezan s dijabetesom, u drugoj polovini se koma razvila iz drugih razloga.
Glavni faktori koji dovode do razvoja kome su:
- Pankreatitis i gastroenteritis, koji su praćeni proljevom i povraćanjem
- Akutna koronarna i cerebrovaskularna nesreća
- Ozljede i opekotine
- Zarazne bolesti
- Pridruživanje interkurentnih bolesti
Također, različite vrste gubitka krvi doprinose razvoju ove vrste kome, uključujući i one uzrokovane hirurškom intervencijom. Takva dijabetička koma može se razviti i zbog peritonealne dijalize tj. hemodijaliza, uvođenje velikih doza otopina manitola, hipertona i fizioloških otopina, za vrijeme terapije imunosupresivima, glukokortikoidima i diureticima. Unošenje glukoze i pretjerana potrošnja ugljikohidrata po pravilu značajno pogoršavaju situaciju.
Mjere liječenja pružaju se na odjelu intenzivne njege ili u odjelu intenzivne njege. Osobitosti uklanjanja pacijenta iz hiperosmolarne kome je unošenje male količine inzulina i otopine natrijum-hlorida. U slučaju kasne dijagnoze, vjerovatnost smrti je velika.
Obrazovanje: Diplomirao je na Državnom medicinskom fakultetu u Vitebsku s diplomom hirurgije. Na univerzitetu je predvodio Vijeće studentskog naučnog društva. Daljnje usavršavanje 2010. godine - iz specijalnosti „Onkologija“ i 2011. godine iz specijalnosti „Mammologija, vizuelni oblici onkologije“.
Iskustvo: 3 godine radite u općoj medicinskoj mreži kao hirurg (Viteška hitna bolnica, Liozno CRH) i honorarni okružni onkolog i traumatolog. Radite kao predstavnik poljoprivrednog gospodarstva cijele godine u Rubiconu.
Predstavila su 3 predloga za racionalizaciju na temu „Optimizacija antibiotske terapije ovisno o sastavu vrste mikroflore“, dva su rada osvojila nagrade na republičkom konkursu-recenziji studentskih znanstvenih radova (kategorije 1 i 3).
Hiperosmolarna koma kod dijabetes melitusa (patogeneza, liječenje)
Jedna od groznih i istovremeno nedovoljno proučenih komplikacija dijabetesa je hiperosmolarna koma. Još uvijek se vodi rasprava o mehanizmu njegovog nastanka i razvoja.
| Video (kliknite za reprodukciju). |
Bolest nije akutna, stanje dijabetičara može se pogoršati dvije sedmice prije prvog slabljenja svijesti. Najčešće se koma javlja kod ljudi starijih od 50 godina. Ljekari nisu uvijek u mogućnosti da odmah postave ispravnu dijagnozu u nedostatku informacija da pacijent ima dijabetes.
Zbog kasnog prijema u bolnicu, poteškoća u dijagnozi, teškog pogoršanja organizma, hiperosmolarna koma ima visoku stopu smrtnosti i do 50%.
>> Dijabetička koma - njegove vrste i hitnu njegu i posledice.
| Video (kliknite za reprodukciju). |
Hiperosmolarna koma je stanje s gubitkom svijesti i oštećenjem u svim sustavima: refleksi, srčana aktivnost i termoregulacija blede, urin se prestaje izlučivati. Osoba u ovom trenutku doslovno balansira na granici života i smrti. Uzrok svih ovih poremećaja je hiperosmolarnost krvi, odnosno snažno povećanje njegove gustoće (više od 330 momola / l s normom 275-295).
Ovu vrstu koma karakteriše visoka glukoza u krvi, iznad 33,3 mmol / L, i jaka dehidracija. U tom slučaju ketoacidoza nije prisutna - ketonska tijela se ne otkrivaju u urinu testovima, dah pacijenta koji ima dijabetičar ne miriše na aceton.
Prema međunarodnoj klasifikaciji, hiperosmolarna koma klasificirana je kao kršenje metabolizma vode i soli, a šifra prema ICD-10 je E87.0.
Hiperosmolarno stanje dovodi do kome prilično rijetko; u medicinskoj praksi jedan se slučaj javlja kod 3300 pacijenata godišnje. Prema statističkim podacima prosječna dob pacijenta je 54 godine, obolio je od dijabetesa tipa 2 koji nije ovisan o inzulinu, ali ne kontrolira njegovu bolest, stoga, ima niz komplikacija, uključujući dijabetičku nefropatiju s zatajenjem bubrega. Kod trećine bolesnika u komi dijabetes je dugačak, ali nije dijagnosticiran i, shodno tome, cijelo ovo vrijeme se nije liječio.
U usporedbi s ketoacidotskom komom, hiperosmolarna koma javlja se 10 puta rjeđe. Najčešće, njegove manifestacije čak i u lakoj fazi zaustavljaju sami dijabetičari, a da to i ne primijete - normaliziraju glukozu u krvi, počinju više piti i zbog problema s bubrezima obratiti se nefrologu.
Hiperosmolarna koma se razvija kod dijabetes melitusa pod utjecajem sljedećih faktora:
- Jaka dehidracija uslijed velikih opeklina, predoziranja ili dugotrajne upotrebe diuretika, trovanja i crijevnih infekcija koje su praćene povraćanjem i proljevom.
- Manjak inzulina zbog nepoštivanja ishrane, česti propusti lijekova za snižavanje šećera, ozbiljne infekcije ili fizički napor, liječenje hormonskim lijekovima koji inhibiraju proizvodnju vlastitog inzulina.
- Nedijagnosticiran dijabetes.
- Produljena infekcija bubrega bez odgovarajućeg liječenja.
- Hemodijaliza ili intravenska glukoza kada ljekari nisu upoznati sa dijabetesom kod pacijenta.
Napad hiperosmolarne kome uvijek prati jaka hiperglikemija. Glukoza ulazi u krvotok iz hrane i istovremeno je stvara jetra, a njen ulazak u tkiva je kompliciran zbog otpornosti na inzulin. U ovom se slučaju ketoacidoza ne javlja, a razlog za ovo odsustvo još nije precizno utvrđen. Neki istraživači vjeruju da se hiperosmolarni oblik kome razvija kada je inzulin dovoljan da spriječi razgradnju masti i stvaranje ketonskih tijela, ali premalo za suzbijanje razgradnje glikogena u jetri uz stvaranje glukoze. Prema drugoj verziji, oslobađanje masnih kiselina iz masnog tkiva suzbija se zbog nedostatka hormona na početku hiperosmolarnih poremećaja - somatropina, kortizola i glukagona.
Daljnje patološke promjene koje rezultiraju hiperosmolarnom komom dobro su poznate. S progresijom hiperglikemije povećava se volumen urina. Ako bubrezi rade normalno, tada kada se prekorači granica od 10 mmol / L, glukoza se počinje izlučivati mokraćom. S oštećenom funkcijom bubrega, ovaj se proces ne događa uvijek, tada se šećer akumulira u krvi, a količina urina povećava se zbog poremećene reverzne apsorpcije u bubrezima, počinje dehidracija. Tečnost napušta ćelije i razmak između njih, smanjuje se volumen cirkulirajuće krvi.
Uslijed dehidracije moždanih stanica nastaju neurološki simptomi, pojačano zgrušavanje krvi izaziva trombozu i dovodi do nedovoljne opskrbljenosti organa organima. Kao odgovor na dehidraciju, povećava se stvaranje hormona aldosterona, koji sprečava natrij da ulazi u urin iz krvi, te se razvija hipernatremija. Ona zauzvrat izaziva krvarenja i otekline u mozgu - dolazi do kome.
Razvoj hiperosmolarne kome traje jednu do dve nedelje. Do promjene je došlo zbog pogoršanja kompenzacije dijabetesa, zatim se pridružuju znakovi dehidracije. Konačno, javljaju se neurološki simptomi i posljedice velike osmolarnosti u krvi.
Hiperosmolarna neketonska koma - akutna komplikacija šećerne bolesti tipa 2, karakterizirana poremećajem metabolizma glukoze i povećanjem njegove razine u krvi, oštrim povećanjem osmolarnosti plazme, izraženom unutarćelijskom dehidracijom i odsutnosti ketoacidoze. Glavni simptomi su poliurija, dehidracija, hipertoničnost mišića, grčevi, povećana pospanost, halucinacije, nekoherentni govor. Za dijagnozu se uzima anamneza, pregledava se pacijent i obavi niz laboratorijskih pretraga krvi i urina. Liječenje uključuje rehidrataciju, obnavljanje normalne količine inzulina, eliminaciju i sprečavanje komplikacija.
Hiperosmolarna neketonska koma (GONK) prvi put je opisana 1957. Godine, njena ostala imena su ne-ketogena hiperosmolarna koma, dijabetička hiperosmolarna stanja, akutna hiperosmolarna ne-acidotična dijabetesa. Naziv ove komplikacije opisuje njene glavne karakteristike - koncentracija kinetički aktivnih čestica seruma je velika, količina inzulina dovoljna je za zaustavljanje ketonogeneze, ali ne sprečava hiperglikemiju. GONK se retko dijagnosticira, kod otprilike 0,04-0,06% pacijenata s dijabetesom. U 90-95% slučajeva nalazi se kod pacijenata sa dijabetesom tipa 2 i protiv zatajenja bubrega. U visokom riziku su starije i starije osobe.
GONK se razvija na temelju jake dehidracije. Česta prethodna stanja su polidipsija i poliurija - povećano izlučivanje urina i žeđ nekoliko tjedana ili dana prije pojave sindroma. Iz tog razloga, starije osobe su posebna rizična skupina - njihova percepcija žeđi često je narušena, a bubrežna funkcija je promijenjena. Među ostalim provocirajućim faktorima, postoje:
Uz nedostatak inzulina, glukoza koja cirkuliše u krvotoku ne ulazi u ćelije. Razvija se stanje hiperglikemije - povišena razina šećera. Stanično gladovanje pokreće razgradnju glikogena iz jetre i mišića, što dodatno povećava dotok glukoze u plazmu. Postoji osmotska poliurija i glukozurija - kompenzatorni mehanizam za izlučivanje šećera u urinu, koji ipak smeta dehidraciji, brzom gubitku tečnosti, poremećenom radu bubrega. Zbog poliurije, hipohidracije i hipovolemije gube se elektroliti (K +, Na +, Cl -), mijenja se homeostaza unutrašnjeg okruženja i funkcioniranje cirkulacijskog sustava. Izrazita karakteristika GONC-a je da nivo inzulina ostaje dovoljan da spreči stvaranje ketona, ali prenizak da bi se sprečila hiperglikemija. Proizvodnja lipolitičkih hormona - kortizola, hormona rasta - ostaje relativno sigurna, što dodatno objašnjava odsutnost ketoacidoze.
Održavanje normalne razine ketonskih tijela u plazmi i dugotrajno održavanje acidobaznog stanja objašnjavaju kliničke karakteristike GONK-a: nema hiperventilacije i kratkoće daha, u početnim fazama praktično nema simptoma, pogoršanje blagostanja se događa uz izrazito smanjenje volumena krvi, disfunkcije važnih unutrašnjih organa. Prva manifestacija često postaje oslabljena svijest. Ono se kreće od konfuzije i dezorijentacije do duboke kome. Primjećuju se lokalni grčevi mišića i / ili generalizirani napadaji.
Tokom dana ili sedmica pacijenti osjećaju intenzivnu žeđ, pate od arterijske hipotenzije, tahikardije. Poliurija se očituje čestim nagonima i pretjeranim mokrenjem. Poremećaji centralnog nervnog sistema uključuju mentalne i neurološke simptome. Konfuzija nastaje kao delirijum, akutna halucinatorno-zabludna psihoza, katatonični napadi. Karakteristični su manje ili više izraženi žarišni simptomi oštećenja središnjeg živčanog sustava - afazija (propad govora), hemipareza (slabljenje mišića udova na jednoj strani tijela), tetrapareza (smanjena motorička funkcija ruku i nogu), polimorfni poremećaji osjetila, patološki tetivni refleksi.
U nedostatku odgovarajuće terapije, nedostatak tekućine stalno se povećava i u prosjeku iznosi 10 litara. Kršenja ravnoteže vode i soli doprinose razvoju hipokalemije i hiponatremije. Respiratorne i kardiovaskularne komplikacije nastaju - aspiraciona pneumonija, sindrom akutnog respiratornog distresa, tromboza i tromboembolija, krvarenje zbog diseminirane intravaskularne koagulacije. Patologija cirkulacije tečnosti dovodi do plućnog i cerebralnog edema. Uzrok smrti je dehidracija i akutno zatajenje cirkulacije.
Ispitivanje bolesnika sa sumnjom na GONK zasniva se na utvrđivanju hiperglikemije, hiperosmolarnosti u plazmi i potvrdi odsustva ketoacidoze. Dijagnozu provodi endokrinolog. To uključuje kliničko prikupljanje podataka o komplikacijama i skup laboratorijskih ispitivanja. Da biste postavili dijagnozu, morate provesti sljedeće postupke:
- Prikupljanje kliničkih i anamnestičkih podataka. Endokrinolog proučava medicinsku istoriju, prikuplja dodatnu anamnezu tokom ispitivanja pacijenta. Prisutnost dijagnoze šećerne bolesti tipa II, starije od 50 godina, oslabljenog rada bubrega, nepridržavanje recepta liječnika u vezi s liječenjem dijabetesa, pratećih organskih i zaraznih bolesti svjedoči o GONK-u.
- Inspekcija Tijekom fizičkog pregleda neurologa i endokrinologa utvrđuju se znakovi dehidratacije - turgor tkiva, tonus očne jabučice je smanjen, mijenjaju se mišićni tonus i fiziološki refleksi tetiva, snižava se krvni tlak i tjelesna temperatura. Tipične manifestacije ketoacidoze - nedostatak daha, tahikardija, acetonski dah su odsutni.
- Laboratorijska ispitivanja. Ključni znakovi su razine glukoze iznad 1000 mg / dl (u krvi), osmolalnost plazme obično prelazi 350 mosm / l, a razine ketona u mokraći i krvi su normalne ili blago povišene. Razina glukoze u urinu, njegov omjer koncentracije spoja u krvotoku procjenjuju očuvanje bubrežne funkcije, kompenzacijske sposobnosti tijela.
U procesu diferencijalne dijagnoze, potrebno je razlikovati hiperosmolarnu neketonsku komu i dijabetičku ketoacidozu. Ključne razlike između GONC-a su relativno nizak keton indeks, odsustvo kliničkih znakova nakupljanja ketona i pojava simptoma u kasnim fazama hiperglikemije.
Prva pomoć pruža se pacijentima u odjeljenjima intenzivne njege, a nakon stabilizacije stanja - u bolnicama opće njege i ambulantno. Tretman je usmjeren na uklanjanje dehidracije, vraćanje normalne aktivnosti metabolizma inzulina i vode-elektrolita i sprečavanje komplikacija. Režim liječenja je individualan, uključuje sljedeće komponente:
- Rehidratacija. Propisane su injekcije hipotonične otopine natrijum-hlorida, kalijum-hlorida. Nivo elektrolita u krvi i EKG indikatori se stalno prate. Infuzijska terapija usmjerena je na poboljšanje cirkulacije i izlučivanja urina, povećanje krvnog pritiska. Brzina davanja tečnosti korigira se prema promjenama krvnog pritiska, rada srca i ravnoteže vode.
- Terapija inzulinom. Insulin se daje intravenski, brzina i doza se određuju pojedinačno. Kad se pokazatelj glukoze približi normalnoj količini, lijek se smanjuje na bazalnu (prethodno primijenjenu). Kako bi se izbjegla hipoglikemija, ponekad je potrebno i dodavanje infuzije dekstroze.
- Prevencija i otklanjanje komplikacija. Za sprečavanje moždanog edema provodi se terapija kisikom, glutaminska kiselina daje se intravenski. Ravnoteža elektrolita se uspostavlja pomoću smjese glukoza-kalijum-inzulin. Provodi se simptomatska terapija komplikacija dišnog, kardiovaskularnog i mokraćnog sustava.
Hiperosmolarna hiperglikemijska neketonska koma povezana je s rizikom od smrti, uz pravovremenu medicinsku njegu stopa smrtnosti smanjuje se na 40%. Prevencija bilo kojeg oblika dijabetičke kome treba biti fokusirana na najcjelovitiju nadoknadu dijabetesa. Važno je da pacijenti slijede dijetu, ograniče unos ugljikohidrata, redovno daju tijelu umjerenu tjelesnu aktivnost, da ne dozvole neovisnu promjenu u načinu korištenja inzulina, uzimanje lijekova za snižavanje šećera. Trudnicama i rodiljama potrebna je korekcija inzulinske terapije.
- Grčevi
- Slabost
- Pogoršanje govora
- Povećani apetit
- Suva koža
- Dezorijentacija
- Intenzivna žeđ
- Niska temperatura
- Nizak krvni pritisak
- Anemija
- Halucinacije
- Gubitak kilograma
- Suva sluznica
- Paraliza
- Oslabljena svijest
- Djelomična paraliza
Hiperosmolarna koma je komplikacija dijabetes melitusa, za koji je karakteristična hiperglikemija, hiperosmolarnost krvi. Izražava se u dehidraciji (dehidraciji) i odsutnosti ketoacidoze. Primjećuje se kod pacijenata starijih od 50 godina koji imaju inzulinski ovisan tip šećerne bolesti, može se kombinirati s pretilošću. Najčešće se javlja kod ljudi zbog lošeg lečenja bolesti ili njenog odsustva.
Klinička slika može se razvijati nekoliko dana do potpunog gubitka svijesti i nedostatka reakcije na vanjske podražaje.
Dijagnosticira se laboratorijskim i instrumentalnim metodama ispitivanja. Tretman je usmjeren na snižavanje šećera u krvi, vraćanje vodene ravnoteže i uklanjanje osobe iz kome. Prognoza je nepovoljna: u 50% slučajeva dolazi do smrtnog ishoda.
Hiperosmolarna koma kod dijabetes melitusa prilično je česta pojava i opaža se kod 70–80% pacijenata. Hiperosmolarnost je stanje koje je povezano s visokim sadržajem tvari kao što su glukoza i natrij u ljudskoj krvi, što dovodi do dehidracije mozga, nakon čega se cijelo tijelo dehidrira.
Bolest se javlja zbog prisutnosti dijabetesa kod osobe ili je posljedica kršenja metabolizma ugljikohidrata, a to uzrokuje pad inzulina i povećanje koncentracije glukoze u tijelima s ketonom.
Šećer u krvi poraste iz sljedećih razloga:
- oštra dehidracija organizma nakon jakog povraćanja, proliva, male količine unosa tečnosti, zloupotrebe diuretika,
- povećana glukoza u jetri uzrokovana dekompenzacijom ili nepravilnim liječenjem,
- Prevelika koncentracija glukoze nakon davanja intravenskih rastvora.
Nakon toga narušava se rad bubrega, što utiče na povlačenje glukoze u urinu, a njegov višak je toksičan za cijelo tijelo. To zauzvrat inhibira proizvodnju inzulina i iskorištavanje šećera u drugim tkivima. Kao rezultat toga, stanje pacijenta se pogoršava, smanjuje se protok krvi, opaža dehidracija moždanih stanica, smanjuje se pritisak, svijest je poremećena, krvarenja su moguća, poremećaji u sistemu životnog održavanja i osoba pada u komu.
Hiperosmolarna dijabetička koma je stanje gubitka svijesti sa poremećenim funkcioniranjem svih tjelesnih sistema, kada se refleksi smanjuju, srčana aktivnost bledi, a termoregulacija smanjuje. U ovom stanju postoji veliki rizik od smrti.
Hiperosmolarna koma ima nekoliko sorti:
Svaka od sorti međusobno je povezana glavnim uzrokom - dijabetesom. Hiperosmolarna koma razvija se u roku od dvije do tri sedmice.
Hiperosmolarna koma ima sledeće opšte simptome, koji prethode kršenju svesti:
- snažna žeđ
- suva koža i sluzokože,
- tjelesna težina opada
- opća slabost i anemija.
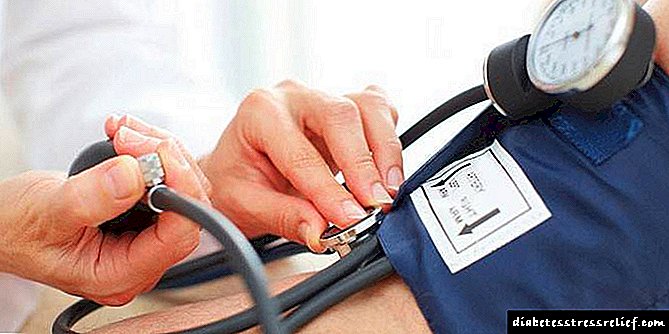
Pacijentov krvni pritisak opada, tjelesna temperatura opada, a također se primjećuju:
U teškim stanjima moguće su halucinacije, dezorijentacija, paraliza, oštećenje govora. Ako se medicinska skrb ne pruža, onda se rizik od smrti značajno povećava.
Kod dijabetesa kod djece dolazi do naglog gubitka težine, povećanog apetita i dekompenzacije dolazi do problema sa kardiovaskularnim sistemom. Istovremeno, miris iz usta podsjeća na voćnu aromu.
U većini slučajeva pacijent s dijagnozom hiperosmolarne neketokidotičke kome odmah odlazi na intenzivnu njegu, gdje se hitno utvrđuje uzrok ovog stanja. Pacijentu se pruža primarna njega, ali bez pojašnjenja cijele slike, nije dovoljno efikasna i omogućava samo stabiliziranje pacijentovog stanja.
- krvni test za inzulin i šećer, kao i za mliječnu kiselinu,
- obavlja se vanjski pregled pacijenta, provjeravaju se reakcije.
Ako pacijent padne prije pojave poremećaja svijesti, propisuje mu se krvni test, test urina na šećer, inzulin, na prisustvo natrijuma.
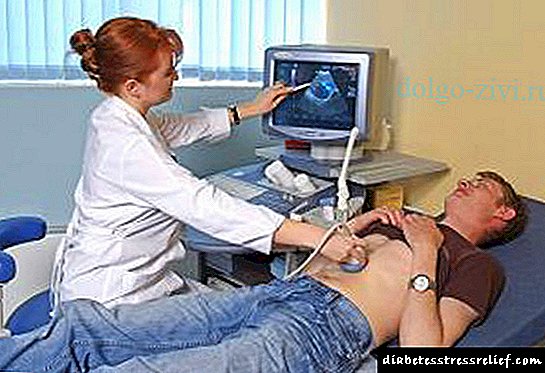
Propisan je kardiogram, ultrazvučni pregled srca, jer dijabetes može izazvati moždani udar ili srčani udar.
Liječnik mora razlikovati patologiju od cerebralnog edema kako ne bi pogoršao situaciju propisivanjem diuretika. Urađuje se računarska tomografija glave.
Kada se postavi tačna dijagnoza, pacijent je hospitaliziran i propisano je liječenje.
Hitna pomoć se sastoji od sledećih radnji:
- zove se hitna pomoć,
- puls i krvni pritisak se provjeravaju prije dolaska liječnika,
- proverava se pacijentov govorni aparat, potrebno je protrljati ušne kapke na obraze kako pacijent ne bi izgubio svijest,
- ako je pacijent na insulinu, inzulin se ubrizgava supkutano i pruža se obilno piće sa bočastom vodom.
Nakon hospitalizacije pacijenta i saznanja razloga, propisano je odgovarajuće liječenje ovisno o vrsti kome.
Hiperosmolarna koma uključuje sledeća terapijska dejstva:
- uklanjanje dehidracije i šoka,
- obnavljanje ravnoteže elektrolita,
- hiperosmolarnost krvi je uklonjena,
- ako se otkrije laktacidoza, poduzima se zaključak i normalizacija mliječne kiseline.
Pacijent je hospitaliziran, želudac je ispran, ubačen je mokraćni kateter, provodi se terapija kisikom.
Kod ove vrste kome je propisana rehidracija u velikim količinama: mnogo je veća nego u ketoacidotskoj komi, u kojoj je propisana i rehidratacija, kao i inzulinska terapija.
Bolest se liječi obnavljanjem volumena tekućine u tijelu, koja može sadržavati i glukozu i natrijum. Međutim, u ovom slučaju postoji vrlo visok rizik od smrti.
S hiperglikemijskom komom primjećuje se povećani inzulin, pa nije propisan, a umjesto njega daje se velika količina kalijuma. Upotreba alkalija i sode bikarbone se ne uzima s ketoacidozom ili sa hiperosmolarnom komom.
Kliničke preporuke nakon uklanjanja pacijenta iz kome i normalizacije svih funkcija u tijelu su sljedeće:
- uzimati propisane lijekove na vrijeme,
- ne prelazite propisanu dozu,
- kontrolirajte šećer u krvi, češće uzimajte testove,
- kontrolirajte krvni tlak, koristite lijekove koji doprinose njegovoj normalizaciji.
Ne pretjerujte, više se odmarajte, posebno tokom rehabilitacije.
Najčešće komplikacije hiperosmolarne kome su:
Na prvim manifestacijama kliničkih simptoma pacijentu je potrebno pružiti medicinsku njegu, pregledati i propisati liječenje.
Koma kod djece je češća nego kod odraslih i karakteriziraju je vrlo negativna predviđanja. Zbog toga roditelji trebaju pratiti zdravlje bebe i već na prve simptome potražiti medicinsku pomoć.
Preventivne mjere uključuju uključivanje kliničkih preporuka, pridržavanje dijetalne ishrane i praćenje nečijeg stanja. Ako se pojave prvi znakovi oboljenja, odmah se obratite liječniku.
Ako mislite da jeste Hiperosmolarna koma a simptomi karakteristični za ovu bolest, tada vam mogu pomoći liječnici: endokrinolog, terapeut, pedijatar.
Nudimo i korištenje naše internetske usluge dijagnostike bolesti koja bira vjerojatne bolesti na temelju unesenih simptoma.
Hiponatremija je najčešći oblik neravnoteže vode i elektrolita kada se dogodi kritično smanjenje koncentracije natrijuma u serumu. U nedostatku pravovremene pomoći, ne isključuje se vjerojatnost smrtnog ishoda.
Trovanje arsenom je razvoj patološkog procesa koji je provociran ulaskom otrovne tvari u tijelo. Slična stanja osobe prate i izraženi simptomi i u nedostatku specifičnog liječenja mogu dovesti do razvoja ozbiljnih komplikacija.
Oni koji su zainteresirani za povijesne knjige sigurno su čitali o epidemijama kolere, koja je ponekad pokosila cijele gradove. Štaviše, reference na ovu bolest nalaze se širom sveta. Do danas, bolest nije u potpunosti poražena, međutim, slučajevi na srednjim širinama prilično su rijetki: najveći broj oboljelih od kolere javlja se u zemljama trećeg svijeta.
Hemoragični moždani udar opasno je stanje koje karakterizira cerebralna krvarenja zbog ruptura krvnih žila pod utjecajem kritično visokog krvnog tlaka. Prema ICD-10, patologija je kodirana u odjeljku I61. Ova vrsta moždanog udara je najteža i ima lošiju prognozu. Najčešće se razvija u ljudi starijih od 35-50 godina koji imaju istoriju hipertenzije ili ateroskleroze.
Cistierkoza je parazitska bolest koja napreduje zbog prodora ličinki svinjskog traka u ljudski organizam. Spada u grupu cestodoza. Ličinke svinjskog vrbe prodiru u ljudski stomak i u njemu se oslobađaju njegove ljuske. Postepeno, oni se kreću u početne delove creva, gde oštećuju njegove zidove i protokom krvi koja se širi po ljudskom telu.
Kroz vježbanje i apstinenciju većina ljudi može bez lijeka.
Hiperosmolarnost - Ovo je stanje zbog povećanog sadržaja visoko osmotskih spojeva u krvi, od kojih su najznačajniji glukoza i natrijum. Slaba difuzija istih u ćeliju uzrokuje značajnu razliku onkotskog pritiska u izvanstaničnoj i unutarćelijskoj tekućini, kao posljedica toga, najprije dolazi do unutarćelijske dehidracije (prije svega mozga), a potom i opće dehidratacije tijela.
Hiperosmolarnost se može razviti u različitim patološkim stanjima, ali sa dijabetes melitus (dijabetes) rizik od razvoja je mnogo veći. Uopšte hiperosmolarna koma (HA) razvija se kod starijih ljudi koji pate šećerna bolest tipa 2 (SD-2)međutim, i u stanju ketoacidoze, kao što je pokazano ranije, također postoji porast osmolarnosti plazme, ali su činjenice hiperosmolarne kome dijabetes melitus tipa 1 (SD-1) jednokrevetna
Razlike u građanskom zakoniku - vrlo visoka razina glukoze u krvi (do 50 mmol / l ili više), odsutnost ketoacidoze (ketonurija ne isključuje prisustvo HA), hipernatremija, hiperosmolarnost plazme, oštra dehidracija i stanična eksicoza, žarišni neurološki poremećaji, težina i visok postotak smrti.
U odnosu na dijabetičku ketoacidotsku hiperosmolarnu komu, ovo je rjeđa, ali teža varijanta akutne dijabetičke dekompenzacije.
Čimbenici koji provociraju razvoj HA kod dijabetesa su bolesti i stanja koja uzrokuju, s jedne strane, dehidraciju, a s druge strane, povećavaju deficit inzulina. Dakle, povraćanje, proliv s zaraznim bolestima, akutni pankreatitis, akutni holecistitis, moždani udar itd., Gubitak krvi, opekotine, upotreba diuretika, oslabljena funkcija koncentracije bubrega itd. Dovode do dehidracije.
Interkurentne bolesti, hirurške intervencije, ozljede i upotreba određenih lijekova (glukokortikoidi, kateholamini, spolni hormoni itd.) Povećavaju deficit inzulina. Patogeneza razvoja HA nije u potpunosti jasna. Podrijetlo tako izražene hiperglikemije u nedostatku naizgled apsolutnog nedostatka inzulina nije sasvim jasno. Također nije jasno zašto s tako visokom glikemijom, što ukazuje na jasan nedostatak inzulina, nema ketoacidoze.
Početno povećanje koncentracije glukoze u krvi kod pacijenata s dijabetesom tipa 2 može se dogoditi iz nekoliko razloga:
1. Dehidratacija zbog različitih razloga povraćanje, proliv, smanjena žeđ u starijih ljudi, uzimanje velikih doza diuretika.
2. Povećana tvorba glukoze u jetri tokom dekompenzacije dijabetesa uzrokovane interkurentnom patologijom ili neadekvatnom terapijom.
3. Prevelik egzogeni unos glukoze u organizam tokom intravenske infuzije koncentriranih otopina glukoze.
Daljnje progresivno povećanje koncentracije glukoze u krvi tijekom razvoja hiperosmolarne kome objašnjava se dva razloga.
Prvo, oslabljena bubrežna funkcija kod pacijenata s dijabetesom, koji uzrokuje smanjenje izlučivanja glukoze u urinu, igra ulogu u tome. To je omogućeno smanjenjem glomerularne filtracije vezanog uz dob, pogoršanog uvjetima početne dehidracije i prethodne bubrežne patologije.
Drugo, toksičnost glukoze može igrati važnu ulogu u napredovanju hiperglikemije, koja ima inhibitorni učinak na lučenje inzulina i iskorištavanje glukoze u perifernom tkivu. Povećava hiperglikemija, koja ima toksični efekat na B ćelije, inhibira lučenje inzulina, što zauzvrat pogoršava hiperglikemiju, a potonje inhibira izlučivanje inzulina još više.
Postoje različite verzije pokušaja da se objasni odsustvo ketoacidoze kod pacijenata s dijabetesom s razvojem hepatitisa C. Jedan od njih objašnjava ovu pojavu očuvanom unutrašnjom sekrecijom inzulina kod pacijenata s dijabetesom tipa 2, kada je inzulin dostavljen direktno u jetru dovoljan da inhibira lipolizu i ketogenezu, ali nije dovoljan da se glukoza iskoristi na periferiji. Uz to, određenu ulogu u tome može igrati niža koncentracija dva važna lipolitička hormona, kortizola i hormon rasta (STG).
Odsustvo ketoacidoze sa hiperosmolarnom komom objašnjava se i različitim odnosom inzulina i glukagona u gornjim uslovima - hormoni suprotnog smjera u odnosu na lipolizu i ketogenezu. Tako u dijabetičkoj komi prevladava odnos glukagon / inzulin, a u slučaju GK-a prevladava insulin / glukagon, koji sprečava aktivaciju lipolize i ketogeneze. Brojni istraživači sugeriraju da hiperosmolarnost i dehidracija koju sami izazivaju inhibirajuće djelovanje na lipolizu i ketogenezu.
Pored progresivne hiperglikemije, hiperosmolarnost u HA doprinosi i hipernatremija, čije je porijeklo povezano s kompenzacijskom hiperprodukcijom aldosterona kao odgovor na dehidraciju. Hiperosmolarnost krvne plazme i visoka osmotska diureza u početnim fazama razvoja hiperosmolarne kome uzrok su naglog razvoja hipovolemije, opće dehidracije, vaskularnog kolapsa uz smanjenje protoka krvi u organima.
Jaka dehidracija moždanih stanica, smanjenje pritiska u cerebrospinalnoj tekućini, oslabljena mikrocirkulacija i membranski potencijal neurona uzrokuju narušenu svijest i druge neurološke simptome. Često posmatrane kod obdukcije, mala punkciona krvarenja u tvarima mozga smatraju se posljedicom hipernatremije. Zbog zadebljanja krvi i tromboplastina koji ulazi u krvotok, aktivira se sistem hemostaze, a povećava se sklonost lokalnoj i diseminiranoj trombozi.
Klinička slika GC-a odvija se još sporije nego kod ketoacidotske kome - nekoliko dana, pa čak i nedelja.
Znakovi dekompenzacije DM-a (žeđ, poliurija, gubitak tjelesne težine) svakodnevno napreduju, što je popraćeno sve većom općom slabošću, pojavom trzanja mišića, koji idućeg dana prelazi u lokalne ili generalizirane napadaje.
Od prvih dana bolesti može doći do oslabljene svijesti u obliku smanjenja orijentacije, a nakon toga se pogoršavaju, ti poremećaji karakteriziraju pojava halucinacija, delirija i kome. Oštećenje svijesti dostiže stupanj koma u približno 10% bolesnika i ovisi o veličini hiperosmolarnosti plazme (i, shodno tome, hipernatremiji cerebrospinalne tekućine).
GK Feature - prisutnost polimorfnih neuroloških simptoma: napadaji, poremećaji govora, pareza i paraliza, nistagmus, patološki simptomi (S. Babinsky itd.), ukočeni vrat. Ova simptomatologija se ne uklapa ni u jedan jasan neurološki sindrom i često se smatra akutnim kršenjem cerebralne cirkulacije.
Prilikom pregleda takvih bolesnika, simptomi jake dehidratacije privlače pažnju i više nego kod ketoacidotske kome: suva koža i sluznice, zaoštravanje crta lica, smanjen tonus očnih jabučica, turgor kože, mišićni tonus. Disanje je učestalo, ali plitko je i bez mirisa je aceton u izdisaju. Puls je čest, mali, često navojni.
Krvni pritisak je oštro smanjen. Češće i ranije nego kod ketoacidoze javlja se anurija. Često postoji visoka groznica centralnog porijekla. Poremećaji cirkulacije uslijed dehidracije rezultiraju razvojem hipovolemijskog šoka.
Dijagnosticiranje hiperosmolarne kome kod kuće je teško, ali moguće je posumnjati u bolesnika sa šećernom bolešću, posebno u slučajevima kada je razvoju kome prethodio bilo koji patološki proces koji je izazvao dehidraciju tijela. Naravno, klinička slika s njezinim značajkama je osnova za dijagnozu hepatitisa C, ali podaci laboratorijskih pregleda služe kao potvrda dijagnoze.
U pravilu se diferencijalna dijagnoza HA provodi s drugim vrstama hiperglikemijske kome, kao i s akutnim poremećajem moždane cirkulacije, upalnim bolestima mozga itd.
Dijagnoza hiperosmolarne kome potvrđuje se vrlo visokim glikemijskim vrijednostima (obično iznad 40 mmol / l), hipernatremijom, hiperkloremijom, hiperazotemijom, znakovima zadebljanja krvi - poliglobulijom, eritrocitozom, leukocitozom, povišenim hematokritom, kao i visokom efikasnom osmolarnošću plazme, od kojih 5 -295 mOsmol / l.
Pogoršanje svijesti u nedostatku jasnog povećanja efektivne osmolarnosti u plazmi sumnjivo je prvenstveno u odnosu na moždanu komu. Važan diferencijalno dijagnostički klinički znak HA je odsutnost mirisa acetona u izdisajem zraka i Kussmaul disanje.
Međutim, ako pacijent ostane u ovom stanju 3-4 dana, znakovi laktacidoze mogu se pridružiti i tada može se otkriti Kussmaul-ovo disanje i tokom studije kiselo-bazno stanje (KHS) - acidoza uzrokovana povećanim sadržajem mliječne kiseline u krvi.
Liječenje GC-om u mnogočemu je slično terapiji ketoacidotskom komom, iako ima svoje karakteristike i usmjereno je na uklanjanje dehidratacije, borbu protiv šoka, normalizaciju ravnoteže elektrolita i acidobazne ravnoteže (u slučajevima laktacidoze), kao i uklanjanje hiperosmolarnosti krvi.
Hospitalizacija pacijenata u stanju hiperosmolarne kome provodi se na odjelu intenzivne njege. U bolničkoj fazi provodi se ispiranje želuca, ubacuje se mokraćni kateter, uspostavlja se terapija kisikom.
Popis potrebnih laboratorijskih ispitivanja, pored opće prihvaćenih, uključuje i određivanje glikemije, kalijuma, natrijuma, uree, kreatinina, CSR, laktata, ketonskih tela i efikasne osmolarnosti u plazmi.
Rehidratacija s HA provodi se u većoj količini nego kada se izlučuje iz ketoacidotske kome (količina ubrizgane tekućine dosegne 6-10 litara dnevno). U 1. satu se 1-1,5 L tečnosti ubrizgava intravenski, u 2-3-tom satu - 0,5-1 L, u narednim satima - 300-500 ml.
Izbor otopine preporučuje se ovisno o sadržaju natrijuma u krvi. Kod razine natrijuma u krvi većoj od 165 meq / l, unošenje fizioloških otopina je kontraindicirano i rehidratacija započinje s 2% otopinom glukoze. Pri nivou natrijuma od 145-165 meq / l, rehidratacija se vrši sa 0,45% (hipotoničnom) rastvorom natrijum hlorida.
Sama rehidratacija dovodi do očitog smanjenja glikemije uslijed smanjenja koncentracije u krvi, a uzimajući u obzir visoku osjetljivost na inzulin u ovoj vrsti kome, njena intravenska primjena provodi se u minimalnim dozama (oko 2 jedinice kratko djelujućeg inzulina „u desni“, infuzijskog sustava na sat). Smanjenje glikemije za više od 5,5 mmol / L, a osmolarnost plazme za više od 10 mOsmol / L na sat prijeti razvoju plućnog edema i mozga.
Ako se nakon 4-5 sati od početka rehidratacije razina natrija smanji, a ozbiljna hiperglikemija potraje, propisano je satno intravenozno davanje inzulina u dozi od 6-8 jedinica (kao kod ketoacidotske kome). Uz smanjenje glikemije ispod 13,5 mmol / l, doza primijenjenog inzulina smanjuje se za pola i iznosi u prosjeku 3-5 jedinica svakog sata. Pri održavanju glikemije na razini od 11-13 mmol / l, odsutnosti acidoze bilo koje etiologije i uklanjanju dehidracije, pacijent se prebacuje na supkutano davanje inzulina u istoj dozi s razmakom od 2-3 sata, ovisno o razini glikemije.
Oporavak nedostatka kalija počinje bilo odmah nakon otkrivanja njegove niske razine u krvi i funkcionalnih bubrega, ili 2 sata nakon početka infuzijske terapije. Doza kalijuma koja se daje ovisi o njegovom sadržaju u krvi. Dakle, kod kalijuma ispod 3 mmol / l, 3 g kalijum-hlorida (suve materije) ubrizgava se satno intravenozno, na nivou kalijuma 3-4 mmol / l - 2 g kalijum-hlorida, 4-5 mmol / l - 1 g kalijum-hlorida. Sa kalijem iznad 5 mmol / L zaustavlja se unošenje otopine kalijum hlorida.
Uz nabrojane mjere provodi se kontrola kolapsa, provodi se antibiotska terapija, a u svrhu sprečavanja tromboze propisuje se heparin na 5000 IU intravenski 2 puta dnevno pod nadzorom hemostatskog sustava.
Pravovremenost hospitalizacije, rana identifikacija uzroka koji je doveo do njenog razvoja i, prema tome, njeno otklanjanje, kao i lečenje prateće patologije, od velike su prognostičke vrednosti u lečenju hepatitisa C.
Vasyutin, A.M. Vratite životnu radost ili Kako se riješiti dijabetesa / A.M. Vasyutin. - M .: Phoenix, 2009. - 181 str.
Evsyukova I.I., Kosheleva N.G. Dijabetes melitus: trudnice i novorođenčad. SPb., Izdavačka kuća „Specijalna literatura“, 1996., 269 stranica, tiraž od 3000 primjeraka.
Vladislav, Vladimirovič Privolnev Dijabetičko stopalo / Vladislav Vladimirovič Privolnev, Valerij Stepanovič Zabrosajev i Nikolaj Vasilevič Danilenkov. - M .: LAP Lambert Academic Publishing, 2013. - 151 str.

Dozvolite da se predstavim. Moje ime je Elena. Radim kao endokrinolog više od 10 godina. Vjerujem da sam trenutno profesionalac u svojoj oblasti i želim pomoći svim posjetiteljima stranice da riješe složene i ne baš tako zadatke. Svi materijali za stranicu prikupljaju se i pažljivo obrađuju kako bi se što više prenijeli svi potrebni podaci. Prije primjene onoga što je opisano na web mjestu, uvijek je potrebno obavezno savjetovanje sa stručnjacima.
Uzroci hiperosmolarne kome
Hiperosmolarna koma može se razviti zbog:
- oštra dehidracija (uz povraćanje, proliv, opekotine, produženo lečenje diureticima),
- insuficijencija ili odsustvo endogenog i / ili egzogenog inzulina (na primjer, zbog neadekvatne inzulinske terapije ili u njenom odsustvu),
- povećana potražnja za inzulinom (s grubim kršenjem prehrane ili unošenjem koncentrirane otopine glukoze, kao i s zaraznim bolestima, posebno pneumonijom i infekcijama mokraćnih putova, drugim ozbiljnim popratnim bolestima, ozljedama i operacijama, lijekovima lijekovima svojstvima inzulinskih antagonista, glukokortikosteroidima, lijekovi spolnih hormona itd.).
,
Patogeneza hiperosmolarne kome nije u potpunosti razumljiva. Do teške hiperglikemije dolazi zbog prekomjernog unosa glukoze u organizam, povećanog stvaranja glukoze u jetri, toksičnosti glukoze, suzbijanja izlučivanja inzulina i iskorištavanja glukoze u perifernim tkivima, a takođe zbog dehidracije organizma. Vjerovalo se da prisutnost endogenog inzulina ometa lipolizu i ketogenezu, ali nije dovoljno suzbiti stvaranje glukoze u jetri.
Tako glukoneogeneza i glikogenoliza dovode do teške hiperglikemije. Međutim, koncentracija inzulina u krvi s dijabetičkom ketoacidozom i hiperosmolarnom komom gotovo je ista.
Prema drugoj teoriji, kod hiperosmolarne kome koncentracije somatotropnog hormona i kortizola su niže nego kod dijabetičke ketoacidoze, osim toga, kod hiperosmolarne kome, omjer inzulin / glukagon je veći nego kod dijabetičke ketoacidoze. Hiperosmolarnost u plazmi dovodi do suzbijanja oslobađanja FFA iz masnog tkiva i inhibira lipolizu i ketogenezu.
Mehanizam hiperosmolarnosti plazme uključuje povećanu proizvodnju aldosterona i kortizola kao odgovor na dehidracijsku hipovolemiju, uslijed čega se razvija hipernatremija. Visoka hiperglikemija i hipernatremija dovode do hiperosmolarnosti plazme, što zauzvrat dovodi do izražene unutarćelijske dehidracije. Istovremeno, sadržaj natrijuma raste i u cerebrospinalnoj tečnosti. Kršenje ravnoteže vode i elektrolita u ćelijama mozga dovodi do razvoja neuroloških simptoma, cerebralnog edema i kome.
, , , ,
Simptomi hiperosmolarne kome
Hiperosmolarna koma razvija se u roku od nekoliko dana ili sedmica.
Pacijent razvija simptome dekompenziranog šećerne bolesti, uključujući:
- poliurija
- žeđ
- suva koža i sluzokože,
- gubitak kilograma
- slabost, adinamija.
Uz to, postoje simptomi dehidracije tj.
- smanjenje turgora kože,
- smanjen tonus očnih jabučica,
- pad krvnog pritiska i tjelesne temperature.
Neurološki simptomi su karakteristični:
- hemiparezis,
- hiperrefleksija ili arefleksija,
- oslabljena svest
- konvulzije (kod 5% bolesnika).
U teškom, nekorektnom hiperosmolarnom stanju razvijaju se stupor i koma. Najčešće komplikacije hiperosmolarne kome uključuju:
- epileptični napadi
- tromboza dubokih vena,
- pankreatitis
- zatajenje bubrega.
,
Dijagnoza hiperosmolarne kome
Dijagnoza hiperosmolarne kome se postavlja na osnovu anamneze dijabetes melitusa, obično 2. tipa (međutim, treba imati na umu da se hiperosmolarna koma može razviti i kod osoba s prethodno dijagnosticiranim dijabetes melitusom, u 30% slučajeva hiperosmolarna koma prva manifestacija šećerne bolesti), karakteristična za kliničku manifestacija laboratorijskih dijagnostičkih podataka (prije svega, oštra hiperglikemija, hipernatremija i hiperosmolarnost plazme u nedostatku acidoze i ketonskih tijela. Slično kao i dijabetička ketoacidoza, EKG omogućava pokazuju znakove hipokalemije i srčane aritmije.
Laboratorijske manifestacije hiperosmolarnog stanja uključuju:
- hiperglikemija i glukozurija (glikemija je obično 30-110 mmol / l),
- oštro povećana osmolarnost plazme (obično> 350 mosm / kg pod normalnom 280-296 mosm / kg), osmolalnost se može izračunati formulom: 2 x ((Na) (K)) + glukoza u krvi / 18 azota uree u krvi / 2.8.
- hipernatremija (moguća je i mala ili normalna koncentracija natrijuma u krvi zbog oslobađanja vode iz unutarćelijskog prostora u vanćelijski prostor),
- odsutnost acidoze i ketonskih tela u krvi i urinu,
- moguće su i druge promjene (leukocitoza i do 15.000-20.000 / µl, ne nužno povezane s infekcijom, porastom hemoglobina i hematokrita, umjereno povećanje koncentracije dušika uree u krvi).
, , ,