Dijabetes melitus kod djece: simptomi i znakovi, dijagnoza, liječenje i prevencija
Dijabetes melitus kod djece i adolescenata kao i manifestacija njegovih simptoma i znakova sve su relevantnija u naše vrijeme. Dijabetes je rjeđi od mnogih drugih bolesti, ali nije toliko rijedak kao što se ranije mislilo. Učestalost bolesti ne ovisi o spolu. Bolesna djeca svih uzrasta, počev od prvog mjeseca rođenja. Ali vrhunac dijabetesa je kod djece u dobi od 6-13 godina. Mnogi istraživači vjeruju da se bolest najčešće nalazi u periodu pojačanog rasta djeteta.
Pojava ove bolesti dijagnosticira se najčešće nakon zaraznih bolesti:
- svinja
- infektivni hepatitis
- tonzilanska infekcija,
- malarija
- ospice i druge
Sifilis kao glavni provokator bolesti trenutno nije potvrđen. Ali psihičke ozljede, i akutne i dugotrajne, kao i fizičke ozljede, posebno modrice u glavi i trbuhu, neuhranjenost s puno ugljikohidrata i masti - svi ti faktori neizravno doprinose razvoju latentne nesavršenosti otočnog aparata gušterače.
Patogeneza dijabetesa ne razlikuje se značajno od patogeneze ove bolesti kod odraslih.
Proces rasta, u kojem se događa pojačana sinteza proteina, povezan je s sudjelovanjem inzulina i njegovom povećanom potrošnjom tkiva. Uz inferiorni otočni aparat gušterače može doći do propadanja njegove funkcije, uslijed čega se razvija šećerna bolest.

Istraživači također vjeruju da somatorni hormon stimulira β-stanice otočnog aparata i, uz povećanu proizvodnju ovog hormona tokom perioda rasta, može dovesti (sa funkcionalno oslabljenim aparatom) do iscrpljivanja.
Neki stručnjaci na ovom polju vjeruju da hormon rasta aktivira funkciju α - stanica otočića, što stvara hiperglikemijski faktor - glukagon, koji uz nedovoljnu funkciju β - stanica može dovesti do dijabetesa. Potvrda sudjelovanja viška proizvodnje somatornog hormona u patogenezi dijabetesa u djece jest ubrzanje rasta, pa čak i procesi okoštavanja kod djece na početku bolesti.
Tok i simptomi
Pojava bolesti je spora, rjeđe - vrlo brza, iznenadna, uz brzo otkrivanje većine simptoma. Prvi dijagnosticirani simptomi bolesti su:
- žeđ se povećala
- suha usta
- često prekomerno mokrenje, često noćna, pa čak i dnevna inkontinencija mokraće,
- kasnije se kao simptom gubitka kilograma pojavljuju s dobrim, ponekad čak i vrlo dobrim apetitom,
- opća slabost
- glavobolje
- umor.
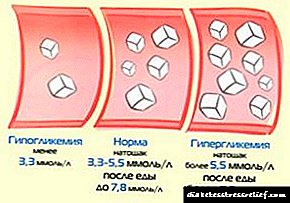
Kožne manifestacije - svrbež i druge (pioderma, furunculoza, ekcem) relativno su retke kod dece. Hiperglikemija u djece je glavni i stalni simptom. Glikozurija se događa gotovo uvijek. Specifična težina urina ne odgovara uvijek kvantitativnom sadržaju šećera i stoga ne može biti dijagnostički test. Često ne postoji potpuna podudarnost između šećera u krvi i stupnja glikozurije. Hiperketonemija se drugi put razvija s masnom infiltracijom jetre što uzrokuje gubitak lipotropne funkcije gušterače.
Promjene u organima i sistemima tijela su raznolike
Rubeoza i ksantoza primijećene kod odraslih rijetki su kod djece. Kod neliječenih pacijenata primjećuje se suva koža i piling. S ozbiljnim iscrpljivanjem, može se pojaviti edem.
Jezik je suve jarko crvene boje, često sa glatkim papilama. Često se primjećuje gingivitis, a ponekad i alviolarna pireja, koja je teža kod djece nego kod odraslih. Kariozni proces u zubima sklon je napredovanju.
Srčani zvukovi su gluvi, ponekad se utvrđuje sistološki šum u apeksu, što ukazuje na smanjeni vaskularni tonus. puls je mali, mekan, nepce. Krvni pritisak, i maksimalni i minimalni, gotovo se uvijek snižava. Uz kapilaroskopiju, posmatra se intenzivno crvena pozadina i ekspanzija arterijskog koljena, elektrokardiogram pokazuje promjene u miokardu.
U nekim slučajevima se smanjuju broj crvenih krvnih zrnaca i količina hemoglobina. Sa strane bijele krvi, formula leukocita je izrazito lubicna:
- U blagim oblicima dijabetesa - limfocitoza, koja se smanjuje s povećanjem ozbiljnosti bolesti.
- U teškoj pre-komi i s komom - limfopenijom. Neutrofilni pomak lijevo i nedostatak eozinofila.
Kiselost želučanog soka često je smanjena. Postoje dispeptične pojave. Jetra je kod većine bolesnika povećana (posebno kod djece koja imaju dugogodišnju dijabetes.), Gusta, ponekad bolna.
U urinu, albuminurija i cilindrurija nisu izražene. U teškom i dugotrajnom toku, povećava se broj cilindara i bjelančevina, mogu se pojaviti i crvena krvna zrnca. U nekim slučajevima oštećena je i filtracijska sposobnost bubrega.
Već na početku bolesti se pojavljuju:
- glavobolje
- vrtoglavica
- razdražljivost
- emotivnost
- umor,
- letargija, slabost,
- slabljenje memorije.
Poremećaji perifernog nervnog sistema očituju se bolom u udovima, poremećajem osjetljivosti kože i slabljenjem ili izumiranjem tetivanskih refleksa.
Organi vida
Na oftalmologiji kod djece sa šećernom bolešću poremećaji smještaja su češći nego kod odraslih. Promjena refrakcije i prema hiperopiji i prema mnopiji, a u težim slučajevima hipotenzija očnih jabučica.
Ponekad postoji dijabetička retinopatija i katarakta, skloni brzom sazrijevanju. Dijabetički retinitis, paraliza očnih mišića kod djece je izuzetno rijetka.
Oblici bolesti
Dijabetes kod djece praktički se ne razlikuje od odrasle osobe, podijeljen je u tri oblika:
Ali blagi oblik kod djece je izuzetno rijedak. Srednji i teži oblici češće se dijagnosticiraju, pri čemu potonji oštećenje jetre nije rijetkost, naročito njegova degeneracija masti. To se može desiti zbog gubitka ne samo inzulina, već i lipokaina. A isto tako, pretjerano razmnožavanje hormona rasta, koji ima adipokinetičko djelovanje i prouzrokuje masnu jetru.
Cistična fibroza (cistična fibroza) kod djece
Dijabetes melitus kod djece zbog cistične fibroze prvenstveno je posljedica nedostatka inzulina. Ali sekundarna rezistencija inzulina u akutnim oboljenjima uslijed zaraznih komplikacija i upotreba farmakoloških lijekova (bronhodilatatora i glukokortikoida) može doprinijeti smanjenju tolerancije na glukozu i dijabetes melitusu.
Dijabetes zbog cistične fibroze ima tendenciju pojave u kasnijim fazama bolesti, obično u adolescenciji i ranoj adolescenciji. Ako postoji ciroza, to doprinosi inzulinskoj rezistenciji. Razvoj dijabetesa zbog cistične fibroze je loš prognostički znak i povezan je s povećanom invalidnošću i smrtnošću. Slabo kontrolirani dijabetes djeluje s imunološkim reakcijama na infekcije i potiče katabolizam.

Preporuke za skrining se kreću od nasumičnog testiranja glukoze svake godine za svu djecu sa cističnom fibrozom (cistična fibroza) ≥ 14 godina do oralnog testa tolerancije na glukozu svake godine za djecu stariju od 10 godina, ali tradicionalnih mjerenja kao što su glukoza u plazmi na testu, PGTT i HbA1c možda neće biti potrebne dijagnostičke metode za dijabetes kod pojedinaca sa cističnom fibrozom.
U početku je terapija inzulinom potrebna samo za respiratorne infekcije, akutne ili hronične infektivne epizode, ali s vremenom terapija inzulinom postaje stalno neophodna. Početne doze inzulina su obično male (više nego komplementarne nego potpuno zamjenska inzulinska terapija). U nekih bolesnika, rana terapija inzulinom prije pojave simptoma hiperglikemije dovodi do povoljnih metaboličkih učinaka koji poboljšavaju rast, tjelesnu težinu i plućnu funkciju.
Prediabetes kod djece
Djeci se često dijagnosticira latentni dijabetes (prediabetes), koji često može biti egzogeno prateća - ustavna gojaznost ili zarazne bolesti:
- malarija
- dizenterija
- infektivni hepatitis itd.
Pacijenti najčešće ne pokazuju pritužbe. Šećer u krvi na glasu ponekad je normalan, šećera u urinu nema, ponekad postoji prolazna hiperglikemija i glikozurija. Ali, u pravilu ih je teško uočiti jednim pregledom.
Latentni dijabetes u djetetu moguće je otkriti samo izračunavanjem krivulje šećera u krvi nakon punjenja glukozom (za djecu školskog uzrasta dovoljno je opterećenje od 50 g šećera). Visoki porast s odgođenim očitavanjem maksimalne razine i polako spuštanje, nakon 3 sata ne dostizanja početnih vrijednosti šećera u krvi, karakteristični su za latentni dijabetes.
Rano prepoznavanje latentnog dijabetesa je vrlo važno, jer omogućava provođenje liječenja u ranim fazama razvoja i sprečava da latentni dijabetes postane eksplicitan.
Provodi se mnogo teže nego kod odraslih, sklona je napredovanju. S pubertetom se proces normalizira, vjerovatno zbog prestanka (s početkom punog razvoja svih organa i sistema) prekomjernog unosa hormona rasta u organizam.
Komplikacije
Identificirana u ranoj fazi razvoja i pravilno liječena dijabetesa u djece u 90% slučajeva ne daje komplikacije. S nepravilnim liječenjem pogoršava se klinička slika i razvija se niz komplikacija:
- usporavanje rasta, što je izraženiji rani dijabetes razvijen prema dobi,
- seksualna nerazvijenost,
- polineuritis
- katarakta
- oštećena bubrežna funkcija,
- ciroza jetre.
U djetinjstvu i adolescenciji s dijabetesom i predispozicijom za tuberkulozu potrebno je sistematsko praćenje stanja pluća. Zbog ranijeg otkrivanja dijabetesa i pravilnog liječenja, tuberkuloza je u posljednje vrijeme znatno rjeđa.
Znakovi dijabetesa kod djece
 Dijagnoza dijabetesa kod djece često nije kasna.
Dijagnoza dijabetesa kod djece često nije kasna.
- žeđ
- suha usta
- učestalo mokrenje
- gubitak kilograma
- slabost se ponekad smatra helmintičkom invazijom ili drugom bolešću.
Diferencijalna dijagnoza
Uz bubrežni dijabetes, kao i sa šećerom, izlučuje se urin, ali obično pacijent koji boluje od bubrežnog dijabetesa ne pokazuje pritužbe, šećer u krvi je u pravilu normalan, a ponekad čak i blago smanjen. Glikemijska krivulja se ne mijenja. Šećer u urinu se izlučuje umjereno i ne ovisi o količini ugljikohidrata dobivenih hranom. Bubrežni dijabetes kod adolescenata ne zahtijeva specifično liječenje inzulinom. Neophodno je stalno praćenje pacijenta, jer neki smatraju da je bubrežni dijabetes u djece početak dijabetesa, odnosno njegov intermedijarni oblik.
Glavni simptomi dijabetesa insipidusa ne razlikuju se od šećera, to je pojačana žeđ, suha usta, učestalo mokrenje, gubitak težine. Šećer u krvi i krivulja glikemije kod dijabetesa insipidusa nisu nevjerni.
Prognoza direktno zavisi od vremena dijagnoze. Zahvaljujući prethodno provedenoj dijagnostici i stalnom redovnom liječenju pod čestim liječničkim nadzorom, djeca mogu voditi način života koji se ne razlikuje od zdrave djece i uspješno studiraju u školi.
Sa teškim acidotičnim, kao i s komplikovanim oblicima, prognoza je manje povoljna. Posebno je nepovoljna prognoza u obiteljima u kojima se djetetu ne pridaje dovoljno pažnje u odnosu na opći režim, pravilnu i hranljivu ishranu i pravovremenu primjenu inzulina. Djeca s dijabetesom sklonija su različitim bolestima nego zdrava djeca. Bolesti mogu biti teže i čak smrtonosnije.
Remisija ili faza „medenog meseca“ kod dijabetesa tipa 1
U približno 80% djece i adolescenata potreba za inzulinom privremeno se smanjuje nakon početka terapije inzulinom. Donedavno nije razjašnjena definicija faze djelomične remisije, sada je općenito prihvaćeno da se razmatra faza djelomične remisije kada bolesniku na razini glikoziranog hemoglobina treba manje od 0,5 jedinica inzulina po kg tjelesne težine dnevno.
Pacijentima je potrebna odgovarajuća fiziološka prehrana i inzulinska terapija. Svakom pacijentu je potreban čisto individualan pristup u propisivanju načina liječenja, ovisno o stanju u kojem dolazi pod liječnički nadzor i dobi. Kod latentnog dijabetesa propisana je samo fiziološka prehrana s pravilnim omjerom proteina, masti i ugljikohidrata.
Nije neuobičajena dijabetes kod djece u blagom obliku, propisana je i fiziološka dijeta. U kojoj može ostati neka hiperglikemija i glikozurija koja ne prelazi 5-10% vrijednosti šećera hrane (ugljikohidrati + 1/2 proteina). U ovom slučaju trebalo bi postojati dobro zdravlje, potpuno očuvanje radne sposobnosti, normalne težine.
Dijetalni inzulin
Većina pacijenata prisiljena je na primanje inzulina zajedno s fiziološkom dijetom. Inzulin se daje supkutano, na osnovu pretpostavke da jedna jedinica potiče apsorpciju 5 g ugljikohidrata. U nekim slučajevima se ta korespondencija prekida kao posljedica inaktivacije inzulina u tijelu. Inzulin se mora davati u količini koja pruža gotovo potpunu asimilaciju ugljenih hidrata. Preporučuje se svakodnevno ostavljati glikozuriju do 20 g šećera, takva glikozurija nije štetna i istovremeno upozorava pacijenta na hipoglikemiju. Da biste smanjili hiperglikemiju na normalne brojeve ne bi trebalo biti.

Raspodjela hrane tokom dana treba se izvršiti uzimajući u obzir primljeni inzulin. Da bi se utvrdila doza inzulina i njegova pravilnija raspodjela tokom dana, potrebno je provoditi dnevni glikozurni profil (određuju se glikozurija u svakoj od 3 sata urina i ukupna glikozurija dnevno).
Preporučljivo je ubrizgati više potrebnog inzulina prije doručka i ručka, izbjegavajući večernju injekciju ili učiniti je najmanjom. Hrana je najbolje podijeliti u 5 prijema: doručak, zavjet i večera, a dodatna hrana 3 sata nakon unošenja inzulina, drugi doručak i poslijepodnevna užina. Takva frakcijska prehrana omogućava ravnomjerniju raspodjelu ugljikohidrata i sprečava mogućnost nastanka hipoglikemije.
Hipoglikemija
Hipoglikemija je obično rezultat neusklađenosti između količine injiciranog inzulina i ugljikohidrata primljenih s hranom, ponekad se javlja i nakon mnogo fizičke aktivnosti. Brzo se razvija:
- pojavljuje se slabost
- drhtanje ruku
- osjećaj vrućine i lagano hladnoće,
- s težim omjerima - zamračena svijest,
- epileptiformne konvulzije,
- potpuni gubitak svijesti - hipoglikemijska koma.
U početnim fazama pacijenta možete lako ukloniti iz stanja hipoglikemije dajući mu lako apsorbirane ugljikohidrate: slatki čaj, hljeb, džem. U slučaju gubitka svijesti, glukoza se daje intravenski (40% otopina 20-40 ml), ovisno o težini hipoglikemije. Ako se glukoza ne može primijeniti, na primjer, tijekom napadaja, možete unijeti 0,5 ml otopine adrenalina 1: 1000 (kao posljednje sredstvo!).
Pacijenti često dolaze pod nadzor liječnika u stanju hiperglikemijske kome, koja je posljedica lošeg liječenja, poremećaja prehrane, zloupotrebe masti, prekida u primjeni inzulina. Koma se javlja sporo, u komi, pacijenti se žale na:
- slabost
- kositreni bol
- pospanost
- apetit se pogoršava
- pojavljuju se mučnina i povraćanje.
Napad kome u djece u nekim slučajevima prati oštri bolovi u trbuhu.
Ako se pacijent pogorša:
- gubi svijest
- postoji miris acetona iz usta,
- Naglo se povećava šećer u krvi i ketonska tela,
- glikozurija se povećava
- reakcija acetona u urinu je pozitivna,
- smanjuje se mišićni tonus i tonus očnih jabučica,
- disanje je učestalo i bučno.
U takvim je slučajevima hitno započeti frakcijsko davanje inzulina supkutano, svakih pola sata, uzimajući u obzir pacijentovo stanje i količinu inzulina prethodno dobivenu. Istovremeno s unošenjem inzulina, potrebno je uvesti veliku količinu ugljikohidrata u obliku slatkog kompota, čaja, soka, ako je pacijent sposoban piti. U nesvjesnom stanju glukoza se daje intravenski (40% otopina) i subkutano (5% otopina). Vrlo dobar učinak daje intravenska primjena 10% -tne otopine natrijum-hlorida. Pacijenta treba dobro zagrijati. Prema indikacijama, propisane su srčane kapi.
Teški dijabetes
U teškim acidotskim oblicima dijabetesa s masnom jetrom neophodna je široka dijeta s ugljikohidratima s ograničenjem masti, frakcijsko davanje inzulina. Hrana treba biti bogata vitaminima. Insulin koji djeluje usporeno može se primijeniti samo na starijoj djeci koja nemaju acidozu i sklonost su čestim hipoglikemijama.
Opšti mod i škola
Opšti režim je isti kao kod zdrave dece. Sportske aktivnosti treba da se dogovore sa svojim lekarom.
Školski rad nije kontraindiciran. Ovisno o tijeku bolesti, u nekim je slučajevima potreban dodatni slobodan dan. Odmor za odmor  korisna kao restorativni faktor.
korisna kao restorativni faktor.
Liječenje komplikacija i pratećih bolesti provodi se na uobičajen način. Na pozadini liječenja dijetom i inzulinom nema kontraindikacija za hirurške metode liječenja. Potrebne su opće mjere jačanja: pravilna prehrana bez prejedanja. Uz ozbiljnu nasljednost i prisustvo dijabetesa u nekoliko članova porodice, potrebno je da takva djeca budu pod stalnim nadzorom liječnika. (sistematsko ispitivanje krvi i urina na sadržaj šećera).
Posebno je važno prevencija dijabetesnih komplikacija. Roditelji djece s ovom dijagnozom trebaju se dobro upoznati s glavnim pitanjima koja se odnose na liječenje dijabetesa, prehrane, inzulina itd. Svu djecu koja imaju dijagnozu dijabetesa, preporučljivo je smjestiti u bolnicu svake godine, radi temeljnijeg pregleda. Uz trajno pogoršanje, pacijenta treba odmah hospitalizirati.
Pitanja za razgovor sa školskim osobljem
Hitni kontakt
- Koga da pozovem u slučaju akutnih komplikacija?
- Broj telefona drugog člana porodice ako ne možete kontaktirati.
Algoritam djelovanja hipoglikemije
- Na koje simptome moram potražiti i što treba učiniti sa tim simptomima?
- Kako izgleda komplet za hitnu pomoć kod hipoglikemije i gdje?
- Da li škola ima lekarsku ordinaciju? Vrijeme njegovog rada? Postoji li glukagon u ordinaciji (lijek koji medicinsko osoblje koristi za liječenje hipoglikemije)?
- Ima li nastavnik pristup uredu u neradno vrijeme i može li samostalno djetetu primijeniti glukagon?
Hrana i grickalice
- Ako dijete treba jesti tokom strogo određenih sati, kako se to može organizirati uzimajući u obzir raspored nastave?
- Da li djeca sa sobom donose gotova jela od kuće ili jedu u školskoj kafeteriji?
- Da li je djetetu potrebna pomoć odraslih u brojanju ugljikohidratnih jedinica?
- Da li je djetetu potrebna grickalica prije vježbanja?
Šećer u krvi
- Kada djetetu treba mjeriti šećer u krvi? Da li mu treba pomoć?
- Je li dijete u stanju protumačiti rezultate mjerenja ili je potrebna pomoć odraslih?
Akcije za hiperglikemiju
- Šta učiniti sa visokim šećerom u krvi? (Injekcije inzulina!)
- Da li djetetu treba ubrizgati inzulin dok je u školi? Treba li mu pomoć odrasle osobe?
- Ako dijete koristi inzulinsku pumpu, hoće li ga moći samostalno koristiti?
- Je li moguće pomoću hladnjaka pohraniti inzulin ako je potrebno (na primjer, po vrućem vremenu)?
- Postoji li posebna soba u koju možete ubrizgati inzulin? Morate osigurati da vaše dijete ima sve potrebno da se pridržava propisanog režima liječenja tokom školskog dana. Trebali biste redovno pregledavati inzulin i dopunjavati zalihe ako je potrebno.
Kako adolescentni dijabetes utječe na braću i sestre
Dijabetes ne pogađa samo dijete, već cijelu porodicu. Kao roditelj, možda ćete početi provoditi više vremena sa djetetom, jer postoji toliko mnogo stvari o kojima morate razgovarati, naročito na početku bolesti. Vaše se dijete može osjećati usamljeno, kao i svi drugi, razočarano ili nesigurno u svoju budućnost i, razumljivo, biće okruženo dodatnom pažnjom i pažnjom. Ako imate nekoliko djece, onda ta neravnoteža može izazvati napetost u porodici. Važno je pravilno rasporediti svoje vrijeme kako biste umanjili utjecaj dijabetesa na dijete na svoje odnose sa drugim članovima porodice, kao i na odnose braće i sestara jedni s drugima.
Rivalstvo između djece
Nije uvijek lako postići ravnotežu u raspodjeli vremena između djece, jer je u pravilu dijete s dijabetesom potrebno dodatnu njegu i pažnju. Budite zainteresirani za osjećaje sve svoje djece. Druga se djeca mogu osjećati napušteno, nevažno ili zaboravljeno. Neki se plaše za budućnost svog brata ili sestre i zabrinuti su da bi i oni mogli dobiti dijabetes. Ili se mogu osjećati krivima jer nemaju dijabetes ili kriviti sebe da daju slatkiše svojoj braći ili sestrama u prošlosti.
Snažna privrženost roditelja i onih koji su bliski bolesnom djetetu može izazvati zavist kod druge djece. Osjećaju li oni da ne dobivaju istu pažnju kao prije? Druga djeca mogu previše pažnje obratiti na brata ili sestru koji imaju dijabetes. Bolesno dijete se može osjećati iscrpljeno ili misli da ga neprestano promatraju.
Ostala djeca mogu biti ljubomorna jer bolesno dijete prima više privilegija ili ustupaka. Stoga je neophodno uključiti braću i sestre u otvorenu raspravu o temi dijabetesa i o tome razgovarati sa cijelom obitelji. Objasnite svojoj djeci šta je dijabetes i kako to utječe na njihov svakodnevni život. Veoma je važno podnijeti informacije za svako dijete pojedinačno, ovisno o njegovoj dobi i stupnju razvoja. Pokušajte privući ostale članove porodice koji se bave brigom o djetetu s dijabetesom.