Predoziranje dijabetesa inzulinom

Dugi niz godina neuspješno se bore sa DIJABETOM?
Voditeljica Instituta: „Bićete zapanjeni koliko je lako izliječiti dijabetes uzimajući ga svakodnevno.
Proračun doze inzulina neophodan je pacijentu koji boluje od dijabetesa melitusa kako bi održao normalno funkcioniranje tijela i pomogao u slučaju ponovne pojave bolesti. Doziranje inzulina predstavljeno je biološkim jedinicama djelovanja - ED. Ovaj lijek se prodaje u posebnim bocama. Jedna boca od 5 ml sadrži 200 jedinica inzulina. Pomoću jednostavnih izračuna možete utvrditi da 1 ml tvari sadrži 40 jedinica lijeka. Za uvođenje doze inzulina koristi se posebna štrcaljka koja je označena s ED.
Kako odrediti broj jedinica za hljeb
Glavni "marker" prehrane bolesnika sa šećernom bolešću su ugljeni hidrati. Da bi se odredio njihov sadržaj u određenom proizvodu, koristi se jedinica za hljeb XE, koja djeluje kao konvencionalna obračunska jedinica. Vjeruje se da sadrži 12 g čistih ugljikohidrata i da je u stanju povećati razinu šećera u krvi za 1,7-2,7 mmol / L. Da biste odredili koliko ugljikohidrata ima u gotovom proizvodu, trebate podijeliti količinu ugljikohidrata navedenih na ambalaži proizvoda na 12. Na primjer, tvorničko pakiranje s kruhom označava da 100 g proizvoda sadrži 90 g ugljikohidrata, dijeleći ovaj broj s 12 ispada da 100 g hleba sadrži 7,5 XE.

Kako odrediti glikemijski indeks
GN - glikemijsko opterećenje pokazatelj je koji odražava kvalitetu i količinu ugljikohidrata u hrani. Da biste ga izračunali, trebate znati glikemijski indeks - GI u postocima. Ovaj pokazatelj odražava brzinu kojom dolazi do apsorpcije ugljenih hidrata u tijelu. Omogućava vam da otprilike utvrdite kako će se razina šećera u krvi povećati nakon probave proizvoda u odnosu na standardnu. Na primjer, GI od 80 znači da će nakon što pacijent pojede 50 g određenog proizvoda, nivo šećera u krvi biti 80% vrijednosti koja se opaža u krvi nakon što pojede 50 g čiste glukoze.

Uvod i proračun potrebne doze inzulina
Prilikom izračunavanja inzulina mora se uzeti u obzir stepen kompenzacije dijabetesa. Također morate zapamtiti da se pacijentu oboljelom od dijabetesa dnevno ne može davati više od 1 jedinice lijeka na 1 kg tjelesne težine, u protivnom može doći do predoziranja.
Doziranje za pacijente sa različitim stepenom bolesti:
- Kod koga je nedavno otkriven 1 stepen bolesti - 0,5 jedinica / kg.
- Ko ima 1 stepen dijabetesa, a trajanje nadoknade je 1 godina ili više - 0,6 jedinica / kg.
- Ko ima 1 stepen ozbiljnosti dijabetesa i stanje nestabilne nadoknade - 0,7 U / kg.
- Ko je dekompenzirao dijabetes - 0,8 jedinica / kg.
- Ko ima dijabetes melitus kompliciran ketoacidozom - 0,9 U / kg.
- Trudnicama u 3. tromjesečju dodjeljuje se 1,0 jedinica / kg.
Zahvaljujući uvođenju produženog inzulina simulira se učinak ponašanja prirodnog hormona. Ovaj lijek se obično daje prije doručka i prije večere. U ostalim obrocima lijek se obično ne daje. Efektivna doza kratkog i ultra kratkog lijeka dnevno trebala bi varirati od 14 do 28 jedinica. Ovaj pokazatelj može varirati ovisno o okolnostima i nivou šećera u krvi. Za to je potrebno stalno praćenje, koje se provodi pomoću glukometra.
Pri određivanju doze inzulina potrebno je osloniti se na podatke o:
- urin i nivo glukoze u krvi
- doba dana
- količina ugljikohidrata koja se planira konzumirati nakon injekcije,
- fizička aktivnost prije i nakon jela.
Navedeni faktori su presudni u proračunu, ali nisu jedini.
Prilikom izračunavanja inzulina morate koristiti sljedeću formulu: jedinica dnevne doze × tjelesna težina, a zatim podijeljena sa 2. Na primjer, dnevna doza je 0,7 jedinica. Pomnoživši ga s tjelesnom težinom od 70 kg, dobivamo 49. Dijelimo sa 2, dobivamo 24 (zaokružujući vrijednost). Odnosno, za doručak trebate unijeti 14 jedinica, a za večeru 10 jedinica.
Izračunajte ICD: 49-24 = 25. Iz toga smo dobili da prije doručka trebate unijeti 9-11 jedinica, prije ručka 6-8 jedinica, a prije večere 4-6 jedinica. Zatim trebate prilagoditi volumen lijeka ovisno o razini glikemije. Upozorenje: ovaj je proračun približan i zahtijeva obaveznu korekciju. Za uspješno smanjivanje povećanih pokazatelja potrebno je uzeti u obzir trenutnu koncentraciju glukoze.
Ako stalno pratite razinu šećera u krvi, pravilno izračunavate dozu inzulina i slijedite sve preporuke liječnika, možete voditi dug i aktivan život.
Predoziranje inzulinom
- 1 ispravna doza
- 2 vrste predoziranja
- 3 Uzroci patologije
- 4 Glavni simptomi
- 5 Posljedice predoziranja inzulinom
- 5.1 Hipoglikemija
- 5.2 Hipoglikemijska koma
- 6 Što učiniti u slučaju predoziranja?
- 7 smrtonosna doza
- 8 Prevencija predoziranja
Šećerna bolest tipa 1 ovisi o insulinu i zahtijeva stalne injekcije hormona inzulina. Iz nekog razloga, dolazi do predoziranja inzulina - opasna pojava koja izaziva niz komplikacija. Izbor vrste hormona i njegovu dozu treba učiniti lekar. Neovlaštene promene doziranja ili učestalosti injekcija mogu biti fatalne.
Pravilna doza
Ne samo da dijabetičari tipa 1 pribegavaju injekcijama inzulina, već i sportisti kao deo anaboličkog preparata.
Doze inzulina mjere se u jedinicama i označavaju "ED" ili "ME". Moderni standard, koji kaže da je 1ED = 1/24 mg hormona u kristalnom obliku, usvojen je još 1958. godine. Insulin možete davati zdravoj osobi u količini koja ne prelazi 2-4 jedinice. Sportistima na početku treninga preporučuje se da započnu sa 2 jedinice i postepeno povećavaju dozu, ne više od 20 jedinica. Dijabetičarima, kao dijelom nadoknade bolesti, u toku dana se unese oko 20-50 jedinica. Tačan indikator bira lekar i zavisi od sledećih parametara:
- vrsta delovanja leka,
- starost i težina pacijenta
- stadijumu bolesti
- ljudsko blagostanje
- tromesečje tokom trudnoće,
- ovisnost upotrebe lijeka o vremenu dana i unosu hrane.
Vratite se na sadržaj
Vrste predoziranja
 Pri akutnom predoziranju hormona, kod pacijenta može doći do kome.
Pri akutnom predoziranju hormona, kod pacijenta može doći do kome.
U zdrave osobe, predoziranje inzulina javlja se brže nego kod dijabetičara, čak i kada upotrebljavamo malu količinu hormona. Vrste predoziranja variraju ovisno o volumenu hormona i trajanju nepravilne terapije. Mogu se razlikovati sljedeće vrste:
- Sindrom hroničnog predoziranja. Razvija se ako nepravilna primjena hormona traje dugo. Manifestira se kao simptom hipoglikemije u 35% slučajeva.
- Ricochet hiperglikemija. Razvoj patologije smatra se fenomenom. Nakon hipoglikemije koja se pojavi noću, pacijent ujutro razvija hiperglikemiju.
- Akutno predoziranje. Izražena hipoglikemija sa karakterističnim znakovima. Razvoj patologije događa se ako unesete jednokratno veliku dozu lijeka. Moguća su ozbiljna oštećenja mozga, koma i smrt.
Vratite se na sadržaj
Uzroci patologije
Identificirani su sljedeći uzroci predoziranja hormonima:
- pogrešna primjena hormona osobi bez dijabetesa,
- kršenje u izračunavanju doze,
- prelazak na drugi lijek ili korištenje druge vrste šprica,
- intramuskularno, ne potkožno,
- fizička aktivnost bez konzumiranja ugljikohidratne hrane,
- greške pacijenta pri dijeljenju hormona kratkog i dugotrajnog djelovanja,
- odbijanje hrane nakon injekcije,
- unos alkohola.
Vratite se na sadržaj
Glavni simptomi
Značajno predoziranje hormona inzulina dovodi do kome. U teškom slučaju osoba može umrijeti.
 Za zaustavljanje napada hipoglikemije dovoljno je pojesti malo čokolade.
Za zaustavljanje napada hipoglikemije dovoljno je pojesti malo čokolade.
Ako dijabetičar izgleda uznemireno i neadekvatno reagira na druge, možda ima hipoglikemiju. Ovo stanje može uzrokovati nesvjesticu i duboku komu. Zbog toga je važno unaprijed prepoznati porast hormona u tijelu. Glavni znak povišene razine inzulina u plazmi je nepodnošljiv osjećaj gladi. U ovom trenutku morate jesti nešto slatko, na primjer, komad čokolade ili kašičicu čistog šećera. Ako se to ne učini, pojavljuju se sljedeći simptomi:
- slabost u tijelu
- drhtavih ruku
- ukočenost jezika
- oštećenje vida
- pojačano znojenje
- tahikardija
- ugnjetavanje ili uznemirenost psihe,
- gubitak svijesti.
Vratite se na sadržaj
Hipoglikemija
Predoziranje inzulinom je opasna patologija. Njegove posljedice, bez obzira na njihovu ozbiljnost, negativno utječu na stanje cijelog organizma. Hipoglikemija može dugo trajati i ne predstavlja opasnost za život. Ako se patologija često javlja, pacijent razvije mentalne poremećaje. Kod djece je zbog hipoglikemije intelektualni razvoj inhibiran ili zaustavljen. Ako ovo stanje nije kontrolirano, može doći do kome.
Vratite se na sadržaj
Hipoglikemijska koma
Ovo ozbiljno stanje, koje se javlja usljed predoziranja inzulina ili odbijanja jesti nakon injekcije, može dovesti do nesvjestice ili smrti. Znakovi patologije mogu se podijeliti u 4 stupnja:
 Gubitak svijesti bez pomoći može rezultirati smrću.
Gubitak svijesti bez pomoći može rezultirati smrću.
- Kisik gladovanje moždane kore. Simptomi su znakovi hipoglikemije, koji su ranije naznačeni.
- Kršenje hipotalamo-hipofiznog dijela mozga, tada dolazi do pojačanog znojenja, osoba se počinje neprimjereno ponašati.
- Disfunkcija srednjeg mozga. U pratnji razvejanih zjenica, grčeva. Općenito, napad je sličan manifestaciji epilepsije.
- Gubitak svijesti. Kritično razdoblje, u nedostatku potrebne pomoći, je moguće moždanog edema i smrti.
Svaka osoba nakon hipoglikemijske kome ima svoje posljedice. Ovo stanje nužno ostavlja svoj trag na zdravlju pacijenta. Ako bi se osoba brzo uklonila iz ovog stanja, njegova ovisnost o injekcijama inzulina se pogoršava. Ako su se prije ove patologije, manifestacije nedostatka hormona pojavile nakon 2-3 sata, preživjele kod kojih dijabetičar oslabi 1 sat nakon kašnjenja s injekcijom.
Vratite se na sadržaj
Što učiniti u slučaju predoziranja?
U slučaju predoziranja inzulina, važno je pružiti pomoć žrtvi. Ali prije nego što pribegnete akciji, morate biti sigurni da su simptomi koji se pojave zaista znak hipoglikemije. Da biste to učinili, preporučuje se uspostavljanje trenutnog pokazatelja šećera u krvi dijabetičara pomoću glukometra. Uređaj vam omogućuje da dobijete rezultat u roku od 5 sekundi. Ako je rezultat 5,7 mmol / l, šećer je normalan. Što je niža ova vrijednost, to je ozbiljnije predoziranje.
 Da biste ublažili stanje osobe, možete mu dati slatki čaj.
Da biste ublažili stanje osobe, možete mu dati slatki čaj.
Prva pomoć za hipoglikemiju svodi se na sledeća pravila:
- Nahrani čovjeka slatkim. Candy, lepinja, čisti šećer ili slatki čaj će učiniti.
- Napravite intravensku injekciju otopine glukoze. Količina sredstava ovisi o stanju pacijenta.
Pri pružanju prve pomoći s povećanjem razine inzulina u krvi, ne može se dopustiti predoziranje glukoze. Uz dijabetes, to će dovesti do dehidracije.
Vratite se na sadržaj
Smrtonosna doza
U nedostatku medicinske njege, višak inzulina izaziva smrtni ishod.Smrtonosna doza inzulina za dijabetičare određena je prema individualnim karakteristikama tijela, ljudskoj tjelesnoj težini, unosu hrane i alkoholnih pića. Za neke ljude 100 IU je smrtonosna količina inzulina. U ostalim slučajevima smrt nastupi unošenjem 300-500 IU lijeka. Ali, značajni višak doze inzulina ne izaziva uvijek smrt. Poznati su slučajevi kada su pacijenti preživjeli nakon primanja inzulina u količini od 3000 IU.
Vratite se na sadržaj
Prevencija predoziranja
Glavna metoda prevencije predoziranja inzulinom je uporaba hormonskih pripravaka strogo prema receptu liječnika u dozi koju je on odredio. Endokrinolog propisuje terapiju inzulinom. Injekcije se moraju izvoditi istodobno. Ne možete proizvoljno mijenjati raspored injekcija i doziranje ili potpuno otkazati injekciju. Da bi se hormon brzo apsorbovao, preporučuje se davanje injekcija u želudac. Terapija inzulinom znači potpuno odbijanje upotrebe alkoholnih pića.
Za liječenje zglobova naši čitaoci su uspješno koristili DiabeNot. Uvidjevši popularnost ovog proizvoda, odlučili smo ga ponuditi vašoj pažnji.
Do čega dolazi do predoziranja
Prekoračenje doze koju je propisao ljekar neminovno dovodi do razvoja hipoglikemijskog sindroma. Ovo stanje karakterizira nizak šećer u krvi, što može biti pogubno. U slučaju kritične doze potrebna je hitna prva pomoć koja može spasiti život dijabetičaru. Međutim, u ovom je razdoblju vrlo važno moći razlikovati hipoglikemijski i hiperglikemijski sindrom, jer ponekad nakon primjene inzulina može doći do pogoršanja pacijentovog stanja uslijed skoka glukoze.
Za hiperglikemijski sindrom karakteristični su sljedeći simptomi:
- pretjerana žeđ
- učestalo mokrenje
- osjećaj umora
- zamagljen vid
- suvoća i svrbež kože,
- suha usta
- aritmija,
- oslabljena svest
- koma.
U ovom stanju dolazi do povrede funkcionalnosti mozga, što je naročito opasno za starije osobe. Mogu razviti paralizu, parezu, značajno smanjenu mentalnu sposobnost. Kardiovaskularni sistem također pati - snižava se krvni pritisak što često dovodi do infarkta miokarda, vaskularne tromboze i trofičnih čira. U tom slučaju treba pomoći pacijentu da ubrizga hormon prije dolaska hitne pomoći.
Ako je predoziranje izazvalo hipoglikemijsko stanje, primijećuju se sljedeći simptomi:
- povećana agresija, strah,
- znojenje
- mišićni ton
- proširene zjenice
- mučnina, pa čak i povraćanje
- vrtoglavica, glavobolja,
- neprimjereno ponašanje
- pre sinkopa.
Ako se ne poduzmu hitne mjere, pacijent može razviti moždani edem što će zauzvrat dovesti do nepovratnog oštećenja središnjeg živčanog sustava. Česta hipoglikemijska stanja kod odraslih uzrokuju ozbiljne promjene ličnosti, a kod djece uzrokuju pad inteligencije. Štaviše, smrt nije isključena.
Prva pomoć
Ako su prisutni simptomi hipoglikemijske kome, potrebno je izvršiti sljedeće radnje za stabilizaciju pacijentovog stanja:
- Dijabetičarima je potrebno dati piće ili nešto slatko - čaj sa šećerom, bombone ili med.
- Osigurajte stabilan sedeći ili ležeći položaj.
- U slučaju gubitka svijesti, pacijenta treba pažljivo položiti na bok i staviti mu komad rafiniranog šećera na obraz.
- Obavezno pozovite ekipu hitne pomoći.
U slučaju gubitka svijesti, pacijentu se intravenski daje 40% glukoze (50 ml). Ako nije moguće primijeniti lijek intravenski, on se daje u potkožnom obliku - 500 ml 6% glukoze ili 150 ml 10% glukoze u klistiru.
Da biste izbjegli predoziranje inzulina kod šećerne bolesti, važno je promatrati preventivne mjere: ne ubrizgavati noću, pod uvjetom da pacijent nije noću pod nadzorom medicinskog osoblja. Uostalom, teško hipoglikemijsko stanje može se pojaviti i noću, kada osoba nije bez pomoći. Osobe sa dijabetesom uvijek trebaju imati lako probavljive ugljikohidrate sa sobom.
Kako izračunati dozu
Dozu hormona bolesnicima sa šećernom bolešću propisuje samo ljekar. Glavni faktor u određivanju količine neke tvari smatra se težinom osobe. Međutim, neki su i dalje uvjereni da je odlučujući faktor nivo glukoze u krvi. Ta je izjava netočna, to je nauka već dugo opovrgavala. Endokrinolozi tvrde da trebate unijeti onoliko jedinica inzulina koliko osoba teži.
Smrtonosna doza za svakog pojedinca. Preporučuje se upotreba posebnog dozatora koji je pričvršćen na kožu trbušne šupljine pomoću epruvete, a potrebna količina hormona se stalno isporučuje u pacijentovoj krvi.
Uzroci predoziranja
Inzulin uglavnom koriste dijabetičari, ali mnogi njegovi učinci koriste se i u drugim slučajevima. Na primjer, anabolički učinak inzulina našao je primjenu u izgradnji tijela.
Doze inzulina biraju se pojedinačno, pod nadzorom ljekara. U tom je slučaju potrebno izmjeriti glukozu u krvi, savladati metode samokontrole bolesti.
Za zdravu osobu „bezopasna“ doza lijeka je od 2 do 4 IU. Bodybuilderi donose ovaj iznos do 20 IU dnevno. U liječenju šećerne bolesti količina lijekova dnevno daje se između 20-50 jedinica.
Predoziranje lijeka može se dogoditi iz nekoliko razloga:
 greške lekara - ubrizgavanje insulina u zdravu osobu,
greške lekara - ubrizgavanje insulina u zdravu osobu,- pogrešna doza
- upotrebom novog lijeka ili prelaska na drugu vrstu štrcaljke,
- greške u trenutku ubrizgavanja - uvod nije potkožan, već intramuskularno,
- fizička aktivnost bez uzimanja ugljenih hidrata,
- greške pacijenta dok koriste spor i brz inzulin,
- nedostatak hrane nakon injekcije.
Osjetljivost na inzulin povećava se u prvom tromjesečju trudnoće, na pozadini hroničnog zatajenja bubrega, s masnom jetrom.
Kada se višak inzulina pojavljuje u tijelu? To se može dogoditi ako dođe do kršenja proizvodnje hormona od strane gušterače (na primjer, s tumorima).

Treba biti veoma oprezan oko kombinirane uporabe inzulina i alkohola. Alkoholna pića se u principu ne preporučuju pacijentima koji imaju dijabetes. No budući da zabrane liječnika ne sprečavaju sve, ljekari savjetuju da se pridržavaju sljedećih pravila za smanjenje rizika od nuspojava:
- prije uzimanja alkohola, treba smanjiti uobičajenu dozu inzulina,
- prije i nakon konzumiranja alkohola, morate jesti hranu koja sadrži spore ugljikohidrate,
- dajte prednost laganim alkoholnim pićima,
- prilikom konzumiranja jakog alkohola sljedećeg dana, potrebno je prilagoditi dozu inzulina, vođeno mjerenjima šećera u krvi.
Smrt prekomjernom dozom inzulina nastaje kao rezultat hipoglikemijske kome. Doza smrtonosnog lijeka ovisi o toleranciji inzulina od strane svakog pojedinog organizma, težini pacijenta i povezanim faktorima - konzumiranju hrane, alkohola i tako dalje. Za neke će unošenje lijeka već biti 100 IU biti opasno, za druge se brojke kreću od 300 do 500 IU. Poznati su slučajevi kada su ljudi preživjeli čak i nakon injekcije inzulina u količini od 3000 IU.
Simptomi viška inzulina
Višak inzulina u krvi dovodi do smanjenja razine glukoze. O hipoglikemiji možete razgovarati sa pokazateljem manjim od 3,3 mmol / L u kapilarnoj krvi. Brzina razvoja simptoma ovisi o vrsti lijeka koji se koristi.Uvođenjem brzog inzulina simptomi se razvijaju nakon kratkog vremenskog razdoblja, uz ubrizgavanje sporog inzulina tokom dužeg perioda.
Simptomi suvišnog inzulina u krvi su sljedeći.

U prvoj fazi se javlja osjećaj gladi, opće slabosti, glavobolje, palpitacije srca.
Smrt nastupi smanjenjem svih funkcija - disanja, cirkulacije krvi i odsutnosti refleksa.
Hronično predoziranje
Stalni višak inzulina u liječenju dijabetesa dovodi do hroničnog predoziranja, koje je praćeno proizvodnjom hormona koji sprečavaju snižavanje razine šećera u krvi - adrenalina, kortikosteroida, glukagona - i naziva se "Somoji sindrom". Znakovi hroničnog predoziranja u bolesnika sa šećernom bolešću:

teški tok bolesti
Često hipoglikemija prolazi skriveno. Dobro poznati „fenomen jutarnje zore“. Hiperglikemija se razvija ujutro, od 5 do 7 ujutro, što je objašnjeno pojačanim izlučivanjem kontransularnih hormona i slabijim efektom večernjeg ubrizgavanja inzulina. Somoji sindrom razlikuje se od fenomena jutarnje zore po tome što se u razdoblju od 2 do 4 sata razvija hipoglikemija - razina šećera opada ispod 4 mmol / l, zbog čega tijelo pokreće kompenzacijske mehanizme. Kao rezultat toga, ujutro pacijent ima tešku hiperglikemiju uzrokovanu prekomjernom dozom večernjeg inzulina.
Pomoć kod predoziranja inzulina
 Šta učiniti sa predoziranjem inzulinom? Prva pomoć ili samopomoć kod početnih znakova hipoglikemijskog stanja sastoji se u sljedećim radnjama.
Šta učiniti sa predoziranjem inzulinom? Prva pomoć ili samopomoć kod početnih znakova hipoglikemijskog stanja sastoji se u sljedećim radnjama.
- Jedite 50-100 grama bijelog hljeba.
- Ako simptomi ne nestanu nakon 3-5 minuta, pojedi nekoliko slatkiša ili 2-3 kašike šećera.
- Ako se nakon 5 minuta simptomi nastave, ponovite unos ugljikohidrata.
Uz razvoj teške hipoglikemije (gubitak svijesti, konvulzije), glavni lijek za predoziranje inzulinom je intravenska primjena glukoze. Navodi se injekcija 40% -tne otopine u količini od 30-50 ml, ako nakon 10 minuta pacijent nije ponovno pripao svijesti, tada se infuzija ponavlja.
Posledice predoziranja inzulina
Posljedice predoziranja ovise o stupnju reakcije. Blago hipoglikemijsko stanje doživljavaju svi dijabetičari. Prema medicinskim podacima, skoro trećina pacijenata redovno doživljava hipoglikemiju. Glavna opasnost ovdje leži u razvoju Somoji sindroma i, kao posljedica toga, nepravilnoj terapiji šećerne bolesti koja ne ublažava tijek bolesti i na kraju dovodi do razvoja ketoacidoze.

Posljedice u slučaju napada umjerene hipoglikemije treba otkloniti unošenjem odgovarajućih lijekova, što može trajati prilično dugo.
U teškim slučajevima trovanja inzulinom mogu izazvati poremećaje u centralnom nervnom sistemu:
- cerebralni edem
- meningealni simptomi
- oslabljena mentalna aktivnost (demencija).
Također, česta hipoglikemijska stanja kod osoba s poremećajem kardiovaskularne aktivnosti mogu dovesti do infarkta miokarda, moždanog udara i krvarenja mrežnice.
Zaključno, vrijedno je napomenuti da se pravodobnim liječenjem prevelike doze inzulina posljedice u obliku smrti praktički eliminiraju. Prevencija takvih situacija je pažljiv odnos prema postupku davanja inzulina i stalno samokontroliranje. Pravovremeni napad hipoglikemije može se zaustaviti jedenjem hrane koja sadrži brze ugljikohidrate - šećer, slatkiše, slatki napitak.
Osnovni režim bolusnog inzulina
S bazalno-bolus režimom primjene inzulina (više informacija o postojećem režimu možete pronaći u ovom članku), polovina ukupne dnevne ukupne doze pada na dugo djelujući inzulin, a polovica na kratki. Dvije trećine produženog inzulina daje se ujutro i popodne, a ostatak uveče.
- Inzulin kratkog dejstva - ujutro (7), popodne (10), uveče (7),
- Intermedijarni inzulin - ujutro (10), uveče (6),
- Inzulin dugog djelovanja u večernjim satima (16).
Injekcije se moraju dati prije jela. Ako se razina glukoze u krvi poveća već prije jela, tada treba povećati dozu inzulina kratkog djelovanja za količinu JEDINICA:
- Sa glukozom 11 - 12 mmol / L po 2,
- Sa glukozom 13 - 15 mmol / l na 4,
- Sa glukozom 16 - 18 mmol / l na 6,
- Sa glukozom većom od 18 mmol / l do 12.
Dijabetičar bi trebao zamijeniti gušteraču vlastitim rukama i štrcaljkom, koja u normalnom stanju, ovisno o količini i sastavu hrane koja se konzumira, te razini tjelesne aktivnosti, izlučuje točno onoliko inzulina koliko mu je bilo potrebno za snižavanje glukoze u krvi. Sa bolesnom žlijezdom, osoba mora sama kontrolirati taj proces, strogo uzimajući u obzir količinu ubrizganog inzulina. Približna količina lijeka izračunava se empirijski - mjerenjem razine glukoze prije i nakon jela. Uz to, postoje tablice koje prikazuju vrijednosti jedinica za hljeb proizvoda i dozu inzulina potrebnu za vrijeme konzumiranja ovog proizvoda.
- Intenzitet terapije - ubrizgavanje inzulina se daje 4 do 5 puta dnevno,
- Injekcije se obavljaju tokom dana, što je nezgodno sa uobičajenim načinom života (učenje, posao, putovanje u javnom prevozu). Uvijek morate imati špricu - olovku,
- Postoji velika vjerojatnost naglog porasta šećera koji je povezan s nedovoljnim unosom hrane ili prekomjerno primijenjenim dozama inzulina.
Šećer u krvi
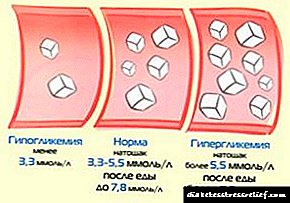
Nivo šećera zdrave osobe (situacija A):
| Situacija a | mmol / l |
| Na prazan stomak | 3,3 – 5,5 |
| Dva sata nakon jela | 4,4 – 7,8 |
| Noću (2 - 4 sata) | 3,9 – 5,5 |
Nivo šećera za dijabetičare (situacija B):
| Situacija b | Mlađi od 60 godina | Posle 60 godina |
| mmol / l | ||
| Na prazan stomak | 3,9 – 6,7 | do 8.0 |
| Dva sata nakon jela | 4,4 – 7,8 | do 10.0 |
| Noću (2 - 4 sata) | 3,9 – 6,7 | do 10.0 |
Bolesnici sa šećernom bolešću trebali bi se pridržavati pokazatelja razine šećera, karakterističnih za zdrave ljude, jer produljena povišena razina glukoze karakteristična za dijabetičare uzrokuje razvoj kroničnih bolesti (oštećenje žila bubrega, nogu, očiju).
- Kod dijabetesa stečenog u djetinjstvu ili mladosti, uz nepoštovanje propisane razine glukoze karakteristične za zdravu osobu, postoji velika vjerovatnoća da se u roku od 20 do 30 godina stekne hronična bolest.
- Osobe s dijabetesom nakon 50. godine života mogu imati višu razinu šećera, jer kronične bolesti ili nemaju vremena za razvoj, ili prate prirodnu smrt osobe. Stariji dijabetičari trebali bi se pridržavati nivoa glukoze od 9 - 10 mmol / l. Nivo šećera koji dugo prelazi 10 mmol / L dovodi do naglog razvoja hroničnih bolesti.
Večernja doza inzulina. Vreme ubrizgavanja
 Pacijentima koji ne koriste osnovni - bolus režim primjene inzulina, ne preporučuje se injekciju kasnije od 22 sata, jer će sljedeći 11-satni međuobrok dovesti do vrhunca aktivnosti produženog inzulina u dva sata ujutro, kada će dijabetičar zaspati i neće moći kontrolirati svoje stanje . Bolje je ako se vrhunac aktivnosti inzulina dogodi prije 12 sati (ubrizgavanje treba obaviti u 9 sati), a dijabetičar je u stanju ne-spavanja.
Pacijentima koji ne koriste osnovni - bolus režim primjene inzulina, ne preporučuje se injekciju kasnije od 22 sata, jer će sljedeći 11-satni međuobrok dovesti do vrhunca aktivnosti produženog inzulina u dva sata ujutro, kada će dijabetičar zaspati i neće moći kontrolirati svoje stanje . Bolje je ako se vrhunac aktivnosti inzulina dogodi prije 12 sati (ubrizgavanje treba obaviti u 9 sati), a dijabetičar je u stanju ne-spavanja.- Za bolesnike koji vježbaju osnovu terapije bolusom, vrijeme večernjeg obroka ne igra posebnu ulogu, jer bez obzira na vrijeme užine, terapija uključuje odabir takve doze inzulina koja neće uzrokovati noćni pad razine šećera i odgovarat će normalnim razinama glukoze ujutro, na prazan želudac.
Šta pokazuje analiza glikoziranog hemoglobina? Kakva je razlika od glukoznog testa?
Razina glukoze kada je doza preniska da bi smanjila šećer:
| Vrijeme (sati) | Nivo glukoze, mol / l |
| 20.00 – 22.00 | 16 |
| 24.00 | 10 |
| 2.00 | 12 |
| 8.00 | 13 |
Doza previsoka za snižavanje šećera:
| Vrijeme (sati) | Nivo glukoze, mol / l |
| 20.00 – 22.00 | 16 |
| 24.00 | 10 |
| 2.00 | 3 |
| 8.00 | 4 |
Povećanje šećera u krvi nakon hipoglikemije posljedica je činjenice da tijelo oslobađa šećer u zalihama jetre, pa se na taj način spašava od naglog pada glukoze. Granica nakon koje se postavlja hipoglikemija različita je kod različitih dijabetičara, neki imaju 3–4 mmol / l, drugi 6–7 mmol / l. Sve je vrlo individualno.
Uzroci visokog šećera
 Visoke razine šećera koje su znatno veće od normalnih mogu biti povezane sa običnom prehladom, upalnim procesom koji se javlja u tijelu, nakon jela tešku hranu. Postoje dva načina za smanjenje:
Visoke razine šećera koje su znatno veće od normalnih mogu biti povezane sa običnom prehladom, upalnim procesom koji se javlja u tijelu, nakon jela tešku hranu. Postoje dva načina za smanjenje:
- Dodatna injekcija insulina
- Fizička aktivnost.
gdje je CaxH šećer prije jela,
Šećer - nivo šećera nakon obroka,
Dozadan - ukupnu dnevnu dozu pacijentovog inzulina.
Na primjer, za izračunavanje dodatne doze inzulina s ukupnom dnevnom dozom od 32 PIECES, nivoa šećera prije obroka - 14 mmol / L i potrebom da se nivo šećera nakon obroka smanji na 8 mmol / L (SahK), dobivamo:
to znači da dozi inzulina, izračunatoj na dostupnoj količini hrane, morate dodati još 2 jedinice. Ako je ukupni pokazatelj proizvoda namijenjenih ručku 4 jedinice kruha, tada mu odgovara 8 jedinica inzulina kratkog djelovanja. Ali s povišenom razinom glukoze, prije nego što jedete već 14 mmol / l, potrebno je dodati 8 PIECES inzulina na 8 PIECES. U skladu s tim, daje se injekcija od 10 jedinica.
Ako je za zdravu osobu ovo normalan proces koji prethodi početku dana, za dijabetičare jutros povećanje šećera prijeti hiperglikemijom. Sindrom jutarnjeg porasta šećera je rijedak i neizlječiv fenomen. Sve što može da se uradi za normalizaciju nivoa šećera jeste da se u 5 - 6 sati ujutro uvede dodatna doza "kratkog" inzulina u količini od 2 - 6 jedinica.
Što se događa s predoziranjem?
Inzulin, ulazeći u tijelo, djeluje na sve vrste metabolizma: ugljikohidrate, masti i bjelančevine.
U slučaju predoziranja, učinak na metabolizam ugljikohidrata biće najznačajniji. Pod utjecajem ovog hormona povećava se upotreba glukoze u stanicama i aktivira se sinteza glikogena (oblik skladištenja glukoze u tijelu). Kao rezultat toga, nivo šećera u krvi naglo pada, razvija se hipoglikemija, a ishod direktno ovisi o primijenjenoj dozi.
Usput, redovne injekcije inzulina kod zdravih ljudi vrlo su nepoželjne. Često to dovodi do tumora gušterače.
Učinak na metabolizam masti povezan je s povećanjem stvaranja masnih kiselina iz glukoze. Stoga se s kroničnom predoziranjem inzulina primjetno povećava sloj masti i tjelesna težina.
Insulin: šta je to i koje vrste postoje?

Svako od nas čuo je za tako neugodnu bolest kao što je dijabetes melitus, kao i o inzulinu, koji se pacijentima uvodi kao zamjenska terapija.
Stvar je u tome što kod pacijenata s dijabetesom inzulin ili se uopće ne proizvodi, ili ne obavlja svoje funkcije.
U našem ćemo članku razmotriti pitanje da li je inzulin takav i kakav učinak ima na naše tijelo. Očekuje vas uzbudljivo putovanje u svet medicine.
Insulin je ...
Inzulin je hormon koji proizvodi gušterača. Njene posebne endokrine ćelije, nazvane otočići Langerhansa (beta ćelije), proizvode ga. Na pankreasu odrasle osobe nalazi se oko milion otočića, čije funkcije uključuju proizvodnju inzulina.
Šta je inzulin sa medicinskog stanovišta? Ovo je hormon proteinske prirode koji obavlja izuzetno važne potrebne funkcije u tijelu. U gastrointestinalni trakt ne može ući spolja, jer će se probaviti, kao i svaka druga supstanca proteinske prirode.
Malena količina pozadinskog (bazalnog) inzulina proizvodi se gušterača svakodnevno. Nakon jela, tijelo ga isporučuje u količini koja našem tijelu treba da bi probavila unesene proteine, masti i ugljikohidrate.
Zaustavimo se na pitanju kakav je učinak inzulina na organizam.
Funkcija inzulina
Insulin je odgovoran za održavanje i regulaciju metabolizma ugljikohidrata. Odnosno, ovaj hormon ima složen višestruki učinak na sva tjelesna tkiva, što je najvećim dijelom posljedica njegovog aktivirajućeg učinka na mnoge enzime.
Jedna od glavnih i najpoznatijih funkcija ovog hormona je regulisanje nivoa glukoze u krvi. Tijelu su to potrebne neprestano jer se odnosi na hranjive tvari koje su potrebne za rast i razvoj ćelija.
Inzulin ga razgrađuje na jednostavniju supstancu, doprinoseći njegovoj apsorpciji u krvi. Ako ga gušterača ne proizvodi u dovoljnim količinama, glukoza ne hrani ćelije, već se akumulira u krvi.
Ovo je ispunjeno porastom šećera u krvi (hiperglikemija), što povlači za sobom ozbiljne posljedice.
Takođe, uz pomoć inzulina transportuju se aminokiseline i kalijum.
Malo ljudi zna anabolička svojstva inzulina, čak i superiornija učinku steroida (potonji, međutim, djeluju selektivnije).
Vrste inzulina
Razlikovati vrste inzulina prema porijeklu i djelovanju.
Brzo djelovanje ima iznimno kratko djelovanje na tijelo. Ova vrsta inzulina započinje s radom odmah nakon davanja, a vrhunac dostiže za 1-1,5. Trajanje akcije je 3-4 sata. Unesite ga neposredno prije ili prije obroka. Pripreme sa sličnim učinkom uključuju Novo-Rapid, Insulin Apidra i Insulin Humalog.
Kratki inzulin ima učinak u roku od 20-30 minuta nakon primjene. Nakon 2-3 sata koncentracija lijeka u krvi doseže maksimalnu tačku. Ukupno oko 5-6 sati. Injekcija se daje 15-20 minuta prije obroka.
U isto vrijeme, otprilike 2-3 sata nakon primjene inzulina, preporučuje se raditi „užine“. Vrijeme obroka trebalo bi se podudarati s vremenom maksimalnog djelovanja lijeka.
Lijekovi kratkog djelovanja - pripravci „Humulin Regulia“, „Insulin Actrapid“, „Monodar Humodar“.
Insulini srednjeg trajanja utiču na organizam mnogo duže - od 12 do 16 sati.
Potrebno je raditi 2-3 injekcije dnevno, često u razmaku od 8-12 sati, jer oni ne započinju akciju odmah, već 2-3 sata nakon primjene. Njihov maksimalni učinak postiže se nakon 6-8 sati.
Insulini srednjeg trajanja - Protafan (humani inzulin), Humudar BR, Insulin Novomiks.
I na kraju dugotrajno djelujući inzulin, čija se maksimalna koncentracija postiže 2-3 dana nakon primjene, uprkos činjenici da počinje djelovati nakon 4-6 sati. Nanesite ga 1-2 puta dnevno.
To su takvi lekovi kao što su „Insulin Lantus“, „Monodar Long“, „Ultralente“. Takozvani inzulin bez vrha se takođe može pripisati ovoj grupi.
Šta je ovo Ovo je inzulin, koji nema izražen efekat, djeluje nježno i neupadljivo, pa praktično zamjenjuje „urođenik“ koji proizvodi gušterača.
Vrste inzulina
Ljudski inzulin – to je analogan hormonu koji proizvodi naš gušterača. Takav inzulin i njegova „braća“ genetskog inženjeringa smatraju se naprednijim od drugih vrsta inzulina životinjskog porekla.
Svinjski hormon je sličan gore navedenom, s izuzetkom jedne aminokiseline u sastavu. Može izazvati alergijske reakcije.
Goveđi inzulin je najmanje sličan ljudskom. Često izaziva alergije, jer sadrži protein koji je stran našem tijelu. Razina inzulina u krvi kod zdrave osobe ima ozbiljna ograničenja. Razmotrimo ih detaljnije.
Kolika bi trebala biti razina inzulina u krvi?
U prosjeku, kod zdrave osobe normalna brzina inzulina u krvi na prazan želudac varira od 2 do 28 mcED / mol.
U djece je nešto niža - od 3 do 20 jedinica, a u trudnica je, naprotiv, viša - norma od 6 do 27 mcED / mol.
U slučaju nerazumnog odstupanja inzulina od norme (razina inzulina u krvi je povećana ili smanjena) preporučuje se obratiti pažnju na prehranu i način života.
Povećavanje hormona u krvi
Povišeni inzulin povlači za sobom gubitak gotovo svih njegovih pozitivnih kvaliteta, što negativno utječe na zdravstveno stanje.
Povećava krvni pritisak, potiče gojaznost (uslijed nepravilno prevožene glukoze), ima kancerogeni učinak i povećava rizik od dijabetesa.
Ako ste povećali inzulin, trebali biste obratiti pažnju na prehranu, pokušavajući konzumirati što više namirnica s niskim hipoklikemijskim indeksom (nemasni kiselo-mliječni proizvodi, povrće, kiselo-slatko voće, kruh od mekinja).
Insulin sa niskim nivoom krvi
Postoje slučajevi kada se inzulin snižava u krvi. Šta je to i kako to liječiti? Prekomjerno niske količine šećera u krvi dovode do oslabljene funkcije mozga.
U tom se slučaju preporučuje obratiti pažnju na proizvode koji stimulišu gušteraču - to su kefir, svježe borovnice, kuhano pusto meso, jabuke, kupus i korijen peršuna (juha je posebno efikasna ako se uzima na prazan stomak).
Zahvaljujući pravilnoj prehrani, možete normalizirati razinu inzulina i izbjeći komplikacije, naročito dijabetes melitus.
Inzulin i dijabetes
Postoje dvije vrste dijabetesa - 1 i 2. Prvi se odnosi na urođene bolesti i karakterizira ga postepeno uništavanje beta stanica pankreasa.
Ako ostane manje od 20%, tijelo prestaje nositi se sa supstitucijom i postaje nužna. Ali kada je otočića više od 20%, možda nećete primijetiti ni promjene na zdravlju.
Često se u liječenju koristi kratki i ultra kratki inzulin, kao i pozadinski (produženi).
Stečena je druga vrsta dijabetesa.
Beta-ćelije s ovom dijagnozom djeluju "na savjest", međutim, djelovanje inzulina je oslabljeno - više ne može obavljati svoje funkcije, kao posljedica toga što se šećer ponovo nakuplja u krvi i može uzrokovati ozbiljne komplikacije, sve do hipoklikemijske kome. Za njegovo liječenje koriste se lijekovi koji pomažu vraćanju izgubljene funkcije hormona.
Injekcije inzulina izuzetno su potrebne bolesnicima sa šećernom bolešću prvog tipa, ali dijabetičari tipa 2 često liječe dugo (godinama, pa čak i decenijama).Istina, s vremenom morate i dalje "sjesti" na inzulin.
Liječenje inzulinom pomaže da se riješite komplikacija koje se razvijaju istovremeno ignorirajući potrebe tijela za tim izvana, a pomaže i da se smanji opterećenje gušterače, pa čak i da doprinesu djelomičnoj obnovi njegovih beta ćelija.
Vjeruje se da započinjući insulinsku terapiju više nije moguće vratiti se lijekovima (tabletama). Međutim, morate priznati, bolje je započeti inzulin ranije ako je potrebno, nego ga odbiti - u ovom slučaju se ne mogu izbjeći ozbiljne komplikacije.
Ljekari kažu da u budućnosti postoji mogućnost da se odrekne injekcija za dijabetes tipa 2 ako se liječenje inzulinom započne na vrijeme. Stoga pažljivo pratite svoje blagostanje, ne zaboravite se pridržavati dijeta - one su sastavni faktor dobrobiti.
Imajte na umu da dijabetes nije rečenica, već način života.
Novo istraživanje
Naučnici i dalje agresivno traže način da olakšaju život osobama obolelim od dijabetesa. 2015. godine SAD je uveo novi razvoj - uređaj za inhalaciju inzulina koji će zamijeniti špriceve, olakšavajući život dijabetičarima. Ovaj je uređaj već dostupan u ljekarnama u Americi na recept.
Iste godine (a opet u SAD-u) uveden je takozvani „pametni inzulin“, koji se unosi u organizam jednom dnevno, aktivirajući se neovisno ako je potrebno.
Unatoč činjenici da se do sada testiralo samo na životinjama, a još nije testirano na ljudima, očito je da su naučnici početkom 2015. godine napravili vrlo važna otkrića.
Nadajmo se da će u budućnosti oduševiti dijabetičare svojim otkrićima.
Inzulin u krvi

Inzulin je hormon gušterače koji regulira metabolizam ugljikohidrata, održava koncentraciju glukoze u krvi na optimalnoj razini i sudjeluje u metabolizmu masti. Manjak inzulina dovodi do povećanja šećera u krvi i energetske gladovanja ćelija, što negativno utječe na unutrašnje procese i uzrokuje razne endokrine patologije.
Analiza inzulina u krvi omogućuje vam određivanje metaboličkih poremećaja (metabolički sindrom), stupanj osjetljivosti na inzulin (inzulinska rezistencija) i dijagnosticiranje ozbiljnih bolesti kao što su dijabetes melitus i inzulinoma (tumor koji izlučuje hormona koji luči beta stanice pankreasa).
Inzulin je specifičan protein koji se iz proinsulina luči u beta ćelijama gušterače. Tada se pušta u krvotok, gdje obavlja svoju glavnu funkciju - regulaciju metabolizma ugljikohidrata i održavanje fiziološki potrebne razine glukoze u krvnom serumu.
U slučaju nedovoljne proizvodnje hormona, pacijent razvija dijabetes melitus, koji je karakteriziran ubrzanim raspadom glikogena (složeni ugljikohidrat) u tkivu mišića i jetre. Također, na pozadini bolesti smanjuje se brzina oksidacije glukoze, usporava se metabolizam lipida i proteina, pojavljuje se negativna dušična ravnoteža, a koncentracija lošeg kolesterola u krvi raste.
Postoje 2 vrste dijabetesa.
- U prvoj vrsti se inzulin uopće ne proizvodi. U tom je slučaju potrebna hormonska nadomjesna terapija, a pacijenti su svrstani u skupinu bolesnika ovisnih o insulinu.
- Kod drugog tipa, gušterača izlučuje hormon, međutim ne može u potpunosti regulirati nivo glukoze. Postoji i neko intermedijarno stanje (rana faza) u kojem se tipični simptomi šećerne bolesti još ne razvijaju, ali problemi s proizvodnjom inzulina već postoje.
Važno! Dijabetes melitus je opasna bolest koja značajno smanjuje kvalitetu života, dovodi do ozbiljnih komplikacija i može izazvati dijabetičku komu (često smrtnu).Stoga je pravodobna dijagnoza dijabetesa analizom nivoa inzulina u krvi od velikog medicinskog značaja.
Indikacije za analizu
- Dijagnoza i kontrola tijeka šećerne bolesti prvog i drugog tipa,
- Ispitivanje pacijenata sa naslednom predispozicijom za dijabetes,
- Dijagnoza gestacijskog dijabetesa u trudnica,
- Određivanje imunosti tela na inzulin,
- Utvrđivanje uzroka hipoglikemije (snižavanje glukoze u krvi),
- Sumnja se na inzulin
- Propisivanje inzulinskih preparata i odabir doze,
- Sveobuhvatni pregled pacijenata sa metaboličkim poremećajima,
- Gojaznost
- Ispitivanje pacijenata sa sindromom policističnih jajnika (disfunkcija jajnika sa menstrualnim nepravilnostima),
- Dijagnoza endokrinih poremećaja,
- Praćenje pacijenata nakon transplantacije otočnih stanica (beta ćelije otočića Langerhansa).
Simptomi u kojima je propisano ispitivanje inzulina
- Razdražljivost, depresija, hronični umor,
- Oštećenje memorije
- Nagla promjena tjelesne težine uz održavanje uobičajene prehrane i razine fizičke aktivnosti,
- Stalni osećaj žeđi i gladi, prekomjeran unos tečnosti,
- Suva koža i sluzokože (suha usta),
- Prekomjerno znojenje, slabost,
- Istorija tahikardije i srčanih udara,
- Zamagljena svijest, dvostruki vid, vrtoglavica,
- Dugotrajno zaceljivanje rana na koži itd.
Opsežan pregled i svrhu ove studije provodi endokrinolog, hirurg, terapeut ili porodični lekar. U slučaju gestacijskog dijabetesa potrebno je konsultovati ginekologa. Kada dijagnosticira insulinom ili druge formacije gušterače, onkolog dešifrira rezultate ispitivanja.
Dešifriranje
Uobičajene jedinice za merenje: µU / ml ili med / l.
Alternativna jedinica: pmol / litra (mkED * 0,138 mked / ml).
Normalno je da je količina inzulina u krvi
Čimbenici uticaja na rezultat
Na rezultat studije može utjecati upotreba lijekova:
- levodopa,
- hormoni (uključujući oralne kontraceptive),
- kortikosteroidi
- insulin
- Albuterol
- hlorpropamid
- glukagon,
- glukoza
- saharoze
- fruktoza
- niacin
- pankreosimin,
- kinidin
- spironolctone,
- prednizolon
- tolbutamid itd.
Visoki inzulin
- Šećerna bolest tipa 2 (pacijent ne ovisi o pripravcima inzulina),
- Tumori koji luče gušteraču, kao što su insulinoma,
- Akromegalija (disfunkcija prednje hipofize),
- Patologija jetre
- Miotonska distrofija (genetsko oštećenje mišića),
- Cushingov sindrom (hipersekrecija hormona nadbubrežne žlijezde),
- Nasljedna netolerancija na šećere (glukoza, fruktoza, laktoza itd.),
- Sve faze pretilosti.
Pažnja!
Puno ćete nam pomoći ako odgovorite na 3 pitanja. Ne više od jednog minuta.
Priprema analize
Da biste odredili inzulin, potrebno je na prazan stomak proći vensku krv. Razdoblje posta je oko 8-10 sati, na dan analize možete piti samo običnu vodu bez soli i plina.
Već nekoliko dana trebali biste odbiti uzimati alkoholna i energetska pića, izbjegavati bilo kakve psihičke i fizičke napore. Takođe je nepoželjno pušiti na dan uzimanja krvi.
Za jedan dan preporučuje se iz prehrane isključiti masna i začinjena jela, začine.
30 minuta prije studije morate zauzeti sjedeći položaj i potpuno se opustiti. Svaki fizički ili emocionalni stres u ovom je trenutku strogo zabranjen, jer stres može potaknuti oslobađanje inzulina, što će iskriviti rezultate testa.
Napomena: da bi se izbjegli pogrešni rezultati, analiza se propisuje prije početka konzervativnog tijeka liječenja i dijagnostičkih postupaka (ultrazvuk, rendgenski snimak, rektalni pregled, CT, MRI, fizioterapija itd.) ili 1-2 tjedna nakon njih.
Možda su vam dodeljeni i:
Hormonski inzulin - opće informacije
Kod dijabetesa, inzulin se ili ne proizvodi u dovoljnim količinama (dijabetes tipa 1), ili stanice i tkiva na njega ne reagiraju pravilno (dijabetes tipa 2). Inzulin je izuzetno važan za metabolizam ugljikohidrata.
Insulin je vozilo koje dostavlja glukozu iz krvi u ćelije. Povišeni šećer u krvi direktan je rezultat nedostatka inzulina. Ako ovaj hormon nije dovoljan (ili ćelije na njega ne reagiraju), dolazi do poremećaja svih metaboličkih procesa. Manjak inzulina utiče na stanje krvnih sudova, mišića i nervnog sistema.
Povišena glukoza u krvi je stalna prijetnja svim organima ljudskog tijela.
Terapija inzulina za dijabetes
Terapija inzulinom gotovo je uvijek neophodna za dijabetes tipa 1. Kod dijabetesa tipa 2 propisuju se injekcije insulina ovisno o težini simptoma i nivou nadoknade.
Terapija inzulinom - unošenje dodatnog inzulina u organizam s prirodnim nedostatkom ovog hormona. Međutim, treba shvatiti da čak ni najbolji lijekovi nisu u stanju potpuno zamijeniti tjelesni vlastiti inzulin.
Uz tretman inzulinom, lek se ubrizgava u potkožno tkivo nakon čega postepeno ulazi u krvotok. To traje od 15 do 25 minuta. Sve ovo vrijeme nivo glukoze u krvi ostaje povišen što negativno utiče na sudove, živčano tkivo i unutrašnje organe. Zato čak ni najkompetentnija terapija inzulinom neće pomoći u potpunosti izbjeći dijabetičke komplikacije.
Postoje različite šeme terapije inzulinom, koje liječnik propisuje ovisno o pojedinačnom kliničkom stanju pacijenta. Razvijeni su lijekovi za brzo, srednje i dugotrajno djelovanje: koriste se za različite mogućnosti liječenja.
Glavni cilj terapije inzulinom je kompenzirati posljedice kršenja metabolizma ugljikohidrata, smanjiti količinu glukoze u krvi i na taj način spriječiti komplikacije dijabetesa
Prosječna dnevna doza inzulina (SSD) trebala bi biti što je moguće bliža količini prirodne hormonske sekrecije. U uobičajene slučajeve, u režim liječenja uključuju se kratko djelujući inzulin i lijekovi s produženim učinkom. Injekcije se daju prije doručka, ručka, večere i noću.
Lijekovi se primjenjuju pomoću olovke za špric, špriceva za jednokratnu upotrebu ili inzulinske pumpe. Posljednja metoda smatra se najperspektivnijom: doza i vrijeme primjene lijeka izračunavaju se automatski. Međutim, inzulinske pumpe imaju svoje nedostatke.
Za više informacija o vrstama inzulinske terapije, doziranju, inzulinskim preparatima, pročitajte članke u ovom odjeljku.
Kako djeluje inzulin: za što se radi i kako djeluje
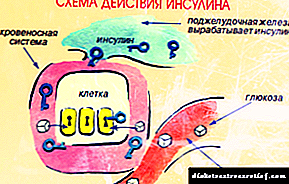
Proteinski hormon inzulin najvažniji je element metaboličkih procesa u svim tkivima ljudskog tijela, obavljajući tako značajnu funkciju kao što je smanjenje koncentracije glukoze u krvi.
Međutim, funkcionalnost inzulina je vrlo višestruka, jer utječe na sve vrste metaboličkih procesa u ljudskom tijelu i nije ograničena na samo reguliranje ravnoteže ugljikohidrata.
Kršenje proizvodnje inzulina i njegovog utjecaja na tkiva osnovni su čimbenici u razvoju opasnog patološkog stanja - dijabetes melitus.
Sinteza inzulina
Biosinteza ovog proteinskog hormona je složen proces koji ima nekoliko teških bioloških faza.
Pre svega, u tijelu se formira neaktivan oblik molekule proteina inzulina, koji se naziva proinsulin.
Ovaj prohormon, prekursor inzulina, važan je pokazatelj funkcije pankreasa. Nadalje, u procesu sinteze, nakon niza hemijskih transformacija, proinsulin poprima aktivnu formu.
Proizvodnja inzulina kod zdrave osobe provodi se tijekom dana i noći, međutim, najznačajnija proizvodnja ovog peptidnog hormona uočena je odmah nakon jutarnjeg obroka.
Insulin, kao biološki aktivni element koji proizvodi gušterača, pojačava lučenje zahvaljujući sljedećim procesima:
- Povišeni šećer u serumu u krvi u fazi dijabetesa. Nakon toga, pad inzulina bit će izravno proporcionalan rastu šećera.
- Visok omjer slobodnih masnih kiselina Na pozadini trajnog povećanja tjelesne masne mase (pretilost) dolazi do značajnog povećanja količine slobodnih masnih kiselina u krvi. Ovi procesi štetno utječu na zdravlje ljudi, izazivaju pretjerano lučenje hormona za snižavanje šećera, oštećuju staničnu strukturu tkiva i doprinose razvoju opasnih patologija.
- Uticaj aminokiselina, uglavnom arginina i leucina. Ta organska jedinjenja potiču proizvodnju inzulina iz gušterače. Što više aminokiselina u tijelu dolazi do oslobađanja više inzulina.
- Povećani kalcijum i kalijum. Povećana koncentracija ovih supstanci povećava lučenje hormona proteina-peptida, koji se oslobađa zbog oštre promjene uvjeta biološke okoline.
- Izloženost hormonima koje stvaraju ćelije probavnog sistema i gušterače. U takve hormone spadaju: gastrin, kolecistokinin, tajin i drugi. Te aktivne tvari dovode do umjerenog povećanja izlučivanja inzulina, a proizvode ih stanice želuca odmah nakon jela.
- Ketonska tijela su hemijska jedinjenja koja formira jetra i međuproizvodi su metaboličkih procesa: ugljikohidrati, proteini i masti. Prekomjerni pokazatelji ovih tvari u tijelu, ukazuju na patološke poremećaje metabolizma i, kao rezultat, dodatnu sekreciju inzulina.
Hormoni stresa, poput adrenalina, norepinefrina i kortizola, pokreću značajno oslobađanje inzulina u krv. Ove aktivne tvari sa unutrašnjom sekrecijom nastaju prilikom akutnog prenapona, kako bi se mobiliziralo tijelo.
Stresni procesi događaju se u pozadini naglog skoka šećera u krvi, što je direktan uvjet za opstanak tijela u opasnim situacijama. Postoji koncept - stresna hiperglikemija, hormonska reakcija, koja je okarakterizirana povećanjem koncentracije glukoze u krvi tijekom razdoblja teških živčanih poremećaja.
Prevencija dijabetesa: Savjeti za izbjegavanje dijabetesa
Metabolizam ugljikohidrata
Učinak inzulina u ovom slučaju je povećanje kapaciteta ćelijskih struktura za glukozu.
Također, hormon peptid-protein potiče stvaranje i jačanje sinteze važnog enzima, glukokinaze, te tako ubrzava proces razgradnje glukoze u stanicama (glikoliza).
Uz to, inzulin povećava aktivnost ključnih molekula proteinske glikolize, a također povećava njihov broj. Hormon za snižavanje šećera inhibira glukoneogenezu, koju karakterizira stvaranje molekula glukoze u jetri i bubrezima iz ne-ugljikohidratnih spojeva.
Razmena proteina
Posebna zasluga inzulina u metabolizmu proteina je pojačavanje transportne funkcije aminokiselina u mišićnom tkivu i jetri. Pod uticajem peptidnog hormona pojačava se sinteza proteina u mišićnom tkivu i unutrašnjim organima, a takođe sprečava razgradnju proteina u organizmu. Inzulin potiče rast unutarćelijskih struktura, potiče reprodukciju i podjelu stanica.
Metabolizam masti
Inzulin smanjuje brzinu razgradnje masti (lipolizu) u masnom tkivu i jetri.
Takođe, protein hormon može aktivirati sintezu neutralnih masti (triacilglicerola) u masnom tkivu ljudskog tela.
Inzulin je u stanju ubrzati sintezu organskih masnih kiselina i inhibirati sintezu ketonskih tijela u jetrenim tkivima. Višak ketonskih tijela ukazuje na neispravnost i patološke promjene u jetri.
Regulacija šećera u krvi
Mehanizam regulacije glukoze u krvi kod zdravih ljudi može se provesti uz upotrebu određene hrane. Dok ljudi s dijabetesom mogu uzimati određene lijekove kako bi pomogli u regulaciji razine šećera.
Regulacija metabolizma ugljikohidrata odvija se na različitim nivoima organizacije bioloških sistema: ćelijskim, tkivnim, organima i organizmima. Korekcija sadržaja glukoze vrši se na temelju niza faktora, od kojih su presudni značaj opće zdravstveno stanje pacijenta, prisustvo drugih patologija, kvaliteta i način života.
Hiperglikemija i hipoglikemija
Hiperglikemija i hipoglikemija dva su patološka procesa koja se razvijaju u pozadini oslabljene razine glukoze u tijelu. Ove patologije mogu imati vrlo bolne posljedice za pacijenta, zato je izuzetno važno na vrijeme obratiti pažnju na karakteristične simptome ovih tegoba i organizirati hitnu terapiju!
Hiperglikemija je stanje koje karakterizira trajno povećanje šećera u plazmi.
U osoba sa dijabetesom sljedeći čimbenici mogu izazvati razvoj hiperglikemije: prejedanje, jedenje štetne hrane, poremećaji prehrane, nedostatak minimalnog fizičkog napora, zlouporaba hrane koja sadrži šećer, stresna stanja ili ubrizgavanje inzulina koje se ne isporučuju na vrijeme.
Preporučujemo i da se upoznate sa: vrstama i izborom insulinske šprice.
Simptomi ovog stanja:
- Snažan osjećaj žeđi.
- Česta mokrenja.
- Glavobolja i gubitak koncentracije.
- Osećaj prekomernog rada.
- Pojava „zvijezda“ pred očima.
U liječenju hiperglikemije prednost se daje pažljivom praćenju pokazatelja glukoze, upotrebom posebne aparature i strogom pridržavanju terapijske prehrane. Takođe, lekar propisuje lekove koji snižavaju glukozu u krvotoku.
Dijabetes tipa 1
Dijabetes tipa 1 je autoimuna endokrina patologija povezana s potpunim nedostatkom inzulina u tijelu. Samoproizvodnja proteina-peptidnog hormona gotovo je potpuno zaustavljena.
Preduslov za razvoj bolesti je poremećaj ljudskog imunološkog sistema. Često se ova vrsta dijabetesa razvija zbog jakog emocionalnog previranja ili zbog genetske predispozicije.
Pacijenti osjećaju čitav kompleks bolnih manifestacija bolesti: oštar pad tjelesne težine, naglo pogoršanje blagostanja, impotencija, suha koža, ne zacjeljujuće rane. Pored toga, dehidracija se javlja i zbog učestalog mokrenja, što zauzvrat dovodi do sindroma stalne žeđi.
Osobe sa ovom bolešću svakodnevno trebaju insulinsku terapiju. Važno je razumjeti da je dijabetes tipa 1 neizlječiv, jer niti jedan lijek ne može oživjeti stanice koje umiru tokom ove ozbiljne bolesti.
Pažljivo praćenje šećera u krvi i terapija inzulinom su jedine moguće metode liječenja bolesti.
Zbog akutne nestašice prirodnog inzulina u tijelu pacijenta, ljekar propisuje izravne modificirane analoge ljudskog inzulina, kao što je Novorapid.
Ovaj ultrazvučni inzulin djeluje već nakon 10 minuta, nakon primjene, dok se kratki ljudski inzulin aktivira ne ranije od pola sata.Izloženost brzim tipovima inzulina traje oko 5 sati.
Dijabetes tipa 2
Ova patologija nastaje zbog nenormalno visokog sadržaja šećera u serumu. Poremećaj podložnosti tkiva i ćelija tijela insulinu karakterističan je za ovu vrstu bolesti. Ova vrsta dijabetesa najčešća je među pacijentima. Glavni provokatori bolesti su:
- Gojaznost
- Loša prehrana.
- Hipodinamija je sjedeći način života.
- Prisutnost bliskih rođaka sa sličnom patologijom.
- Dosledno visok pritisak.
Što se događa s ljudskim tijelom s dijabetesom tipa 2?
Nakon standardnog obroka primjetan je porast šećera, dok gušterača ne može osloboditi inzulin, što je tipično za visoku razinu glukoze.
Kao rezultat ovog procesa, stanična osjetljivost odgovorna za prepoznavanje hormona za snižavanje šećera je oslabljena.
Ovo se stanje naziva otpornošću na inzulin, rezistencijom stanične membrane na utjecaj inzulina.
Dijagnostika
Da bi se prepoznala bolest, provode se sljedeća ispitivanja:
- Laboratorijski test glukoze u krvi
- Određivanje nivoa glikoziliranog hemoglobina. Njegovi indikatori uveliko su premašeni kod oboljelih od dijabetesa.
- Test tolerancije na glukozu
- Analiza mokraće za spojeve šećera i ketona.
Neuspjeh u provođenju dijagnostičkih mjera i nedostatak odgovarajućeg liječenja dijabetesa tipa 2, mogu dovesti pacijenta do ozbiljnih komplikacija, često s latentnim razvojem.
Najčešće komplikacije uključuju: razvoj disfunkcije bubrega, povišen krvni pritisak (hipertenzija), oslabljenu vidnu funkciju i kataraktu, oštećenje tkiva donjih ekstremiteta i stvaranje čira.
: Zašto je potreban inzulin i kako djeluje?
Važno je shvatiti ozbiljnost ove bolesti endokrinog sustava i pokušati spriječiti razvoj bolesti, ranom dijagnozom, kompetentnim režimom liječenja i strogim prehrambenim smjernicama. Inače, patološki procesi dijabetesa mogu dovesti do nepovratnih posljedica po zdravlje ljudi.
Vrste inzulina
Prema brzini izlaganja, insulini su podijeljeni u nekoliko grupa:
- Ultra kratkotrajni inzulin
- Lijekovi kratkog djelovanja
- Srednje delujući inzulin
- Lijekovi dugog djelovanja
- Kombinovani ili mešani inzulin.
Postoji jednostavnija klasifikacija, gdje se lijekovi dijele na pripravke inzulina kratkog djelovanja i dugog djelovanja.
Kratki inzulin
Ova vrsta lijeka počinje djelovati vrlo brzo, u većini slučajeva već u prvih pola sata, povremeno se početak izloženosti odgodi nekoliko sati. Ali takva supstanca ne traje dugo: samo šest do osam sati.
Postoji mnogo načina davanja kratkog inzulina, a od njih ovisi kada brzo djelujući inzulin počne djelovati:
- S intravenskom primjenom, tvar počinje djelovati u jednoj minuti,
- Intranazalna metoda je takođe prilično brza - hormon počinje da deluje za deset minuta,
- Introperitonealna primjena (tj. U peritoneum) omogućava da aktivna tvar dostigne vrhunac izlaganja nakon petnaestak minuta,
- Pomoću intramuskularne primjene, hormon počinje snižavati nivo glukoze nakon sat vremena,
- Potkožni put primjene još je sporiji - u ovom slučaju hormon djeluje tek nakon sat i pol.
Injekcije treba raditi najmanje četrdeset minuta prije obroka kako bi tijelo bilo sposobno razgraditi glukozu. Nedostatak kratkog inzulina je potreba da se nove injekcije prave svakih šest do osam sati.
Predstavnici ove vrste uključuju topive:
- Humani genetski inženjerski hormon izveden iz svinje, u kojem je zamijenjena aminokiselina, na primjer, Bioinsulin R, Insuran R, Rinsulin R i tako dalje,
- Polintetički humani inzulin dobijen upotrebom E. coli, na primjer, Humodar P,
- Monokomponenta svinjskog mesa, koja se od ljudske razlikuje u samo jednoj aminokiselini, na primjer, Monodar.
Brzo delujući inzulin
Ova vrsta tvari tako je nazvana, jer počinje djelovati u roku od petnaestak minuta nakon njezina unošenja, ali istovremeno se izlučuje prebrzo iz tijela, prestajući s djelovanjem nakon četiri sata.
Takvi inzulini su povoljni, jer ne treba čekati sat vremena prije jela, apsorbira se mnogo brže i mogu se jesti u roku od pet do deset minuta nakon injekcije, a postoji i mogućnost da lijek primijenite ne prije, već nakon jela.
Ultrahortni inzulin smatra se najmoćnijim među svim lijekovima na temelju ovog hormona, njegov učinak na tijelo dvostruko je jači od učinka kratkih i produženih lijekova. Često se koristi u prisustvu oštrih bodova u šećeru u krvi, jer to može dovesti do ozbiljnih komplikacija, pa čak i kome.
Takav je lijek neophodan u hitnim situacijama, na primjer, kada je nemoguće izračunati vrijeme obroka, vrlo brzo apsorpcija tvari omogućuje vam da ne brinete zbog moguće hiperglikemijske kome.
Ali važno je moći izračunati željenu dozu, jer jedna jedinica lijeka koja se temelji na ultrazgroznoj supstanci može smanjiti koncentraciju šećera za dva do dva i pol puta, a predoziranje će povećati vjerojatnost druge kome - hipoglikemije.
Količina lijeka za injekciju ne smije biti veća od 0,04 doze kratkog inzulina.
Glavne vrste ultra kratkog inzulina uključuju sljedeće nazive:
Dugotrajni inzulin
Uporedne karakteristike supstanci kratkog inzulina i dugog delovanja predstavljene su u sljedećoj tabeli:
| Inzulin kratkog djelovanja | Dugotrajni inzulin |
| Unošenje tvari je poželjno u želudac, jer to osigurava brzu apsorpciju. | Za sporiju apsorpciju injekcije se rade u bedro. |
| Daje se neko vrijeme prije jela (ovisno o vrsti inzulina kratkog djelovanja), obično za petnaest minuta ili pola sata. | Injekcije treba raditi otprilike u isto vrijeme ujutro i naveče, jutarnja injekcija se radi u kombinaciji sa kratkim inzulinom. |
| Jednostavan inzulin treba davati samo prije jela, nemoguće je odbiti jesti, jer to prijeti hipoglikemijskoj komi. | Ova vrsta lijekova nije povezana s obrokom, ona imitira otpuštanje inzulina ne prije obroka, već tijekom dana. |
Lijekovi dugog djelovanja uključuju takve vrste inzulina kao što su:
- Lijekovi prosječnog trajanja izloženosti, na primjer, NPH i traka,
- Lijekovi dugog djelovanja poput Detemira i Glargina.
Uprkos svom glavnom cilju, a to je simuliranje bazalne sekrecije inzulina, često se lijekovi dugog djelovanja tokom dana kod istog pacijenta apsorbiraju različitim brzinama. Zato je potrebno stalno praćenje razine šećera, koje čak i uz primjenu lijekova na bazi inzulina može naglo skočiti.
Mešani inzulin
Mješoviti inzulini sadrže tvari kratkog i produženog djelovanja u različitim omjerima, ovisno o potrebnom utjecaju na organizam.
Glavna prednost takvih lijekova je ta što se njihov učinak dešava prilično brzo, unutar pola sata nakon injekcije, i traje četrnaest do šesnaest sati.
Budući da nijanse učinka na tijelo ovise o udjelu hormona uključenih u lijek, ne možete započeti neovisan sastanak bez savjetovanja s liječnikom koji je dužan izračunati dozu i odabrati lijek, uzimajući u obzir pojedinačne karakteristike pacijentovog tijela, vrstu dijabetesa i tako dalje.
Glavni predstavnik mješovitih lijekova je Novomix 30, koji mogu koristiti čak i trudnice.
Pravila za uzimanje insulina
Na početku terapije inzulinom liječnik mora izračunati potrebnu dnevnu dozu lijeka, na temelju dobi, težine, vrste dijabetesa i individualnih karakteristika pacijenta.
Količina izračunata po danu mora se podijeliti u tri ili četiri dijela, što će biti jednokratna doza.
Konstantno praćenje nivoa glukoze omogućava vam da preciznije izračunate potrebnu količinu aktivnog sastojka.
Danas su vrlo popularne olovke za štrcaljke koje imaju veoma tanku iglu i mogu se sigurno nositi u džepu, praveći injekciju svaki put kada trebate. Prije ubrizgavanja morate dobro masirati područje kože, ne napravite sljedeću injekciju na istom mjestu, bolje je naizmjenično.
Najčešći režim doziranja:
- Ujutro - hormon kratkog i dugotrajnog izlaganja zajedno,
- Dan je kratka izloženost
- Večer je kratko izlaganje
- Noć je hormon produženog djelovanja.
Nuspojave
Ako se pogrešno shvate, mogu se pojaviti sljedeće komplikacije:
- Svrab i crvenilo na mestu ubrizgavanja, alergijske reakcije,
- Simptomi hipoglikemije: jaka glad, palpitacije, drhtanje, slabost. Ovo se stanje može pojaviti ako je osoba prekoračila dozu lijeka ili nije pojela nakon injekcije,
- Lipodistrofija, ili kršenje integriteta potkožnog tkiva na mjestu ubrizgavanja. Razlog je kršenje tehnike ubrizgavanja: stavljanje igle na isto mjesto, previše hladna otopina, tupa igla i tako dalje.
Bodybuilding inzulin
Lijekovi na bazi hormona gušterače imaju izražen anabolički učinak, pa se aktivno koriste u izgradnji tijela. Zbog inzulina metabolizam se poboljšava, masni sloj brže sagorijeva, a mišićna masa aktivno raste. Anticatabolički učinak tvari omogućuje vam uštedu značajno naraslih mišića, ne dopuštajući im da se skupljaju.
Unatoč svim prednostima korištenja inzulina u izgradnji tijela, postoji rizik od razvoja hipoglikemijske kome, bez odgovarajuće prve pomoći može dovesti do smrti.
Vjeruje se da se doze veće od 100 PIECES-a već smatraju smrtnim, a iako su neke ostale zdrave i nakon 3000 jedinica, ne biste trebali riskirati svoje zdravlje čak i radi lijepih i isklesanih mišića.
Koma se ne javlja odmah, osoba ima vremena da poveća unos glukoze u organizam, pa je smrtni ishod prilično rijedak, ali to ne otkazuje njegovu vjerovatnost.
Tijek primjene je prilično kompliciran, ne može se koristiti više od dva mjeseca jer je u tom slučaju moguće kršenje vlastite proizvodnje hormona.
Prve injekcije započinju s dvije jedinice, a zatim se ta količina postepeno povećava za još dvije. Ako je reakcija normalna, možete dozirati dozu od 15 jedinica.
Najblaži način primjene je ubrizgavanje male količine tvari svaki drugi dan. Ni u kojem slučaju ne smijete da unosite lijek prije treninga i prije spavanja.
Inzulin je supstanca koja ima vrlo važnu ulogu u tijelu, zbog čega će pažljivo praćenje promjena u njegovoj sekreciji pomoći u održavanju dobrog zdravlja i dobrobiti. Široka raznolikost oblika hormona omogućava vam da ga odaberete za bilo kojeg pacijenta, omogućavajući mu da živi pun život i da se ne boji početka kome.
Simptomi predoziranja dijabetičnim inzulinom
Simptomi hipoglikemije javljaju se postepeno.Prvi znakovi se javljaju kada je nivo glukoze ispod 3.3 mmol / L. Pri najmanjoj sumnji na smanjeni šećer ili pojavu barem jednog simptoma, hitno je upotreba glukometra.
U početku se javlja oštar osjećaj gladi, drhtanje ruku, uznemirenost, agresija, znojenje, palpitacije, blijedi. U ovoj fazi pacijent može sebi pomoći tako što će odmah pojesti nešto bogato brzim ugljikohidratima. Takva hrana uključuje slatkiše, šećer, slatki sok, med, muffine, a u idealnom slučaju i tablete glukoze. Svaki dijabetičar uvijek bi trebao imati neku vrstu slatkoće sa sobom.
 Mjerač glukoze u krvi
Mjerač glukoze u krvi
Ako se ništa ne poduzme, dolazi do daljnjeg pogoršanja. Postoje slabost, glavobolja, konfuzija. Kasnije se javljaju poremećaji u koordinaciji, vidu i govoru, mogu započeti konvulzije. U ovoj fazi, pacijent nije u stanju samostalno se nositi s problemom, potrebna je hitna pomoć medicinskog osoblja. Provode intravensku infuziju 40% -tne otopine glukoze, u zapremini oko 40 ml, a ubrizgavaju i hormon glukagon, koji je odgovoran za povećanje razine glukoze u krvi.
Ako se pomoć ne pruži u ovoj fazi, dolazi do kome, koji se često završava fatalno.
Smrtonosna doza za zdravu osobu i za bolesnika s dijabetesom kreće se od 100-500 IU dnevno i ovisi o individualnim karakteristikama osobe. Ali ovo se odnosi upravo na injekcije, ako popijete istu dozu, apsolutno se ništa neće dogoditi, jer je inzulin potpuno uništen želučanim sokom. Iz tog razloga još uvijek nema oblika tableta ovog hormona za liječenje dijabetesa.
Ako je doza prevelika, prelazak iz jedne faze u drugu događa se vrlo brzo, a pomoć možda jednostavno nema vremena stići na vrijeme. Zbog toga trebate strogo nadzirati davanje inzulina i slijediti sve upute liječnika. Na dane rizika, na primjer, kada se lijek mijenja, glukozu je potrebno najčešće pratiti glukometrom. Mora se imati na umu da predoziranje inzulina može umrijeti.
Kod hronične hipoglikemije, kada pacijent uzme veću dozu lijeka nego što se pretpostavlja, mogu se pojaviti sljedeći simptomi:
- povećan apetit
- brzo debljanje, čak i uz dijetu,
- česti napadi hipoglikemije,
- teži dijabetes
- Može se javiti Somoji sindrom.

Posledice hipoglikemije
Gotovo svi pacijenti s dijabetesom suočavaju se sa hipoglikemijskim stanjima. Posljedice predoziranja inzulinom mogu ostati ili nakon teške akutne hipoglikemije ili uz stalni unos velikih doza hormona.
U prvom slučaju, promjene su posebno povezane sa živčanim sistemom, zbog energetske gladi, mozak gubi neke svoje funkcije, pacijent može zauvijek ostati s intelektualnim problemima i razviti demenciju.
Uz stalno unošenje velikih doza hormona, kao što je spomenuto gore, može se pojaviti Somoji sindrom, inače nazvan sindromom hroničnog predoziranja inzulinom.
Somoji sindrom
Ovaj sindrom karakterizira činjenica da tijelo kao odgovor na stalnu hipoglikemiju stimulira proizvodnju kontra-hormonskih hormona (glukagon, adrenalin, glukokortikosteroidi). I tu je paradoksalan učinak, doza inzulina je velika, a razina glukoze i dalje visoka. Kao rezultat toga, pacijent doživljava stalni skok šećera, zatim hipoglikemiju, zatim hiperglikemiju. To loše utiče na tok bolesti.
Znakovi Somoji sindroma:
 slabost, pospanost,
slabost, pospanost,- glavobolja
- nemirni, plitki san,
- stalna glad
- masovni dobitak
- ketonska tela se pojavljuju u urinu,
- pacijent se registrira glukometrom ili s niskim ili visokim pokazateljima,
- tijek bolesti se poboljšava nakon smanjenja doze hormona.
Složenost ove patologije je u tome što postoje simptomi i predoziranja inzulina i nedostatka.Dijagnoza se vrlo teško postavlja, pa čak i endokrinolozi pogrešno vjeruju da liječenje nije dovoljno, pa čak i povećavaju dozu lijeka.
Da biste postavili ispravnu dijagnozu, potrebno je izmjeriti nivo šećera u ranim satima, u razmaku od 2 do 4 sata. Sa Somogyjevim sindromom doći će do teške hipoglikemije, a uz normalnu dozu hormona on je ili normalan ili povišen.
Liječenje se sastoji u imenovanju adekvatne količine lijeka, iz kojeg će se pacijentovo stanje postepeno vratiti u normalu.
Bilo kakvu komplikaciju dijabetesa lakše je spriječiti nego liječiti - svaki pacijent to mora zapamtiti, mora strogo nadzirati svoju prehranu i liječenje, slijediti sve preporuke liječnika i ne liječiti se samima.

 greške lekara - ubrizgavanje insulina u zdravu osobu,
greške lekara - ubrizgavanje insulina u zdravu osobu, Pacijentima koji ne koriste osnovni - bolus režim primjene inzulina, ne preporučuje se injekciju kasnije od 22 sata, jer će sljedeći 11-satni međuobrok dovesti do vrhunca aktivnosti produženog inzulina u dva sata ujutro, kada će dijabetičar zaspati i neće moći kontrolirati svoje stanje . Bolje je ako se vrhunac aktivnosti inzulina dogodi prije 12 sati (ubrizgavanje treba obaviti u 9 sati), a dijabetičar je u stanju ne-spavanja.
Pacijentima koji ne koriste osnovni - bolus režim primjene inzulina, ne preporučuje se injekciju kasnije od 22 sata, jer će sljedeći 11-satni međuobrok dovesti do vrhunca aktivnosti produženog inzulina u dva sata ujutro, kada će dijabetičar zaspati i neće moći kontrolirati svoje stanje . Bolje je ako se vrhunac aktivnosti inzulina dogodi prije 12 sati (ubrizgavanje treba obaviti u 9 sati), a dijabetičar je u stanju ne-spavanja. slabost, pospanost,
slabost, pospanost,