Dijabetička retinopatija
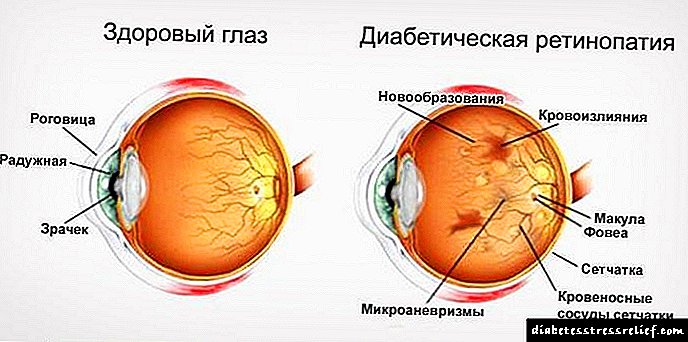
Dijabetička retinopatija je bolest kod koje posude mrežnice obolijevaju od dijabetesa. Glavni simptom bolesti je oštar pad vida. 90% ljudi koji imaju dijabetes imaju ozbiljne probleme sa vidom.
Retinopatija izgleda asimptomatsko, pa se ljudi trebaju obratiti ne samo endokrinologu, već i oftalmologu. Ovo će im pomoći da održe vid.
Liječenje bolesti u ranim fazama može biti konzervativno, uz korištenje kapi za oči ili lijekova. U težim slučajevima koristi se laser ili operativni zahvat. U ovom ćemo članku govoriti o dijabetičkoj retinopatiji, njezinim uzrocima, etiologiji i efikasnim metodama liječenja.
Dijabetička retinopatija
Glavni uzroci lezije su vaskularne promjene (povećana propusnost i rast novoformiranih žila mrežnice.
Prevenciju i liječenje dijabetičke retinopatije u pravilu provode dva specijalista - oftalmolog i endokrinolog. To uključuje upotrebu sistemskih lekova (terapija inzulinom, antioksidansima, angioprotektorima) i lokalno lečenje - kapi za oči i laserskom intervencijom.
Patološki procesi koji se u tijelu događaju pod utjecajem dijabetesa imaju pogubni učinak na vaskularni sustav. Kada su u pitanju oči, gotovo 90% pacijenata ima ozbiljne probleme sa vidom i takozvanu dijabetičku retinopatiju.
Glavna karakteristika ove bolesti je asimptomatski napad i nepovratna oštećenja očnog aparata, koji su jedan od glavnih uzroka gubitka vida kod ljudi radne dobi.
- Neproliferativno.
- Preproliferativni.
- Proliferativni.
Neproliferativno kršenje mrežnice i rožnice početna je faza razvoja patološkog procesa. U krvi dijabetičara raste koncentracija šećera, što povlači za sobom oštećenje žila mrežnice oka, zbog toga se povećava nivo propusnosti zidova mrežnice, što ih čini ranjivim i krhkim.
Slabljenje rožnice i mrežnice izaziva točkasto intraokularno krvarenje, na čijoj se pozadini povećavaju mikroaneurizme. Tanki zidovi krvnih žila prelaze tečni deo krvi u mrežnicu oka, a crvenilo se pojavljuje u blizini rožnice, što izaziva edem mrežnice.
U slučaju kada iscurena frakcija prodre do središnjeg dijela mrežnice, pojavljuje se makularni edem. Za ovu fazu karakterističan je dugotrajan, asimptomatski tečaj, u nedostatku bilo kakvih promjena u vidu.
Preproliferativna dijabetička retinopatija je drugi stupanj bolesti koji prethodi razvoju proliferativne retinopatije. Dijagnosticira se relativno rijetko, u oko 5-7% svih kliničkih slučajeva dijabetesa.
Riziku od razvoja ove faze bolesti najviše su izloženi pacijenti koji imaju kratkovidnost, okluziju karotidnih arterija, atrofiju optičkog živca. Simptomi očne duplje postaju izraženiji, razina smanjenja oštrine vida je umjerena.
U ovom stadijumu pacijent podvrgava kisikovo gladovanje mrežnice, što je izazvano kršenjem okluzije arteriola, može doći do hemoragičnog srčanog udara mrežnice, postoji lezija vena.
„Gladne“ ćelije izlučuju posebne vazoproliferativne supstance koje pokreću rast novoformiranih žila (neovaskularizacija). U pravilu neovaskularizacija vrši zaštitne funkcije u tijelu. Na primjer, s ozljedama, to ubrzava zacjeljivanje rane na površini, nakon transplantacije - do njenog dobrog uklještenja.
Makularni edem kod dijabetesa je patološka promjena u središnjim dijelovima mrežnice. Ova komplikacija ne dovodi do potpunog sljepila, ali može prouzrokovati djelomični gubitak vida (pacijent ima određene poteškoće u procesu čitanja, sitni se predmeti teško vide).
Makularni edem jedna je od manifestacija proliferativne dijabetičke retinopatije, ali ponekad se može javiti i uz minimalne znakove neproliferativne dijabetičke retinopatije. Do pojave makularnog edema može doći bez oštećenja vida.
Zašto je bolest opasna za oko?
U svakom slučaju, hiperglikemija, odnosno porast šećera u krvi, nepovoljno djeluje na stanice, uključujući i vaskularnu stijenku.
Postaje manje izdržljiva - krv i plazma slobodno ulaze u međućelijski prostor, krvni ugrušci lako se formiraju na oštećenom endotelu. U početku dijabetes utječe na male žile, tako da retinalne vene i arterije nisu iznimka.
Kako to utiče na vid?
U početnim fazama možda neće doći do pada vizualnih funkcija. Naravno, mrežnica - najtanje nervno tkivo - vrlo je osjetljiva na prekide u opskrbi krvlju, ali kompenzacijski mehanizmi, kao i privremena povoljna stanja u središnjoj, makularnoj regiji pružaju prihvatljiv vid.
Kad krv curi iz izmjenjenih žila, dijelovi mrežnice završavaju pod hemoragijama ili gube prehranu (djelomična tromboza).
Približno tada će se pojaviti prvi simptomi bolesti:
- "Muhe" pred očima,
- zamućenje slike
- zakrivljenost linija.
Opasniji znakovi su nagli pad vida, pojava bljeskova (munje), istodobni nestanak određenog segmenta u vidnom polju (nametanje "plašta"). Ponekad takvi fenomeni ukazuju na razvoj odvajanja mrežnice
Faktori rizika
Sa bilo kojim prepoznatim prekršajima, bolje je unaprijed se pobrinuti za prevenciju i liječenje simptoma anksioznosti. Prijetnja vidu se povećava ako su prisutni dodatni negativni faktori.
Ono što povećava šanse za pojavu bolesti:
- Nekontrolisani šiljci šećera u krvi
- Povišen krvni pritisak
- Pušenje i druge loše navike,
- Patologija bubrega i jetre
- Trudnoća i period hranjenja bebe,
- Promjene u tijelu povezane sa starenjem,
- Genetska predispozicija.
Trajanje dijabetesa takođe utiče na manifestaciju bolesti. Smatra se da se problemi sa vidom pojavljuju otprilike 15 do 20 godina nakon dijagnoze, ali mogu biti i izuzeci.
U adolescenciji, kada se hormonalna neravnoteža vezuje i za simptome dijabetesa, može doći do razvoja dijabetičke retinopatije za nekoliko mjeseci. Ovo je vrlo alarmantan znak, jer je u takvoj situaciji, čak i uz stalno praćenje i terapiju održavanja, rizik od sljepoće u odrasloj dobi velik.
Dijabetes melitus
Dijabetes melitus u posljednje vrijeme postaje sve češća bolest. Dijabetes pogađa i odrasle i djecu.
Liječnici povećavaju broj oboljelih od dijabetesa s činjenicom da su u modernom društvu, posebno u velikim gradovima, faktori rizika za ovu bolest vrlo česti:
- nepovoljno okruženje
- pretežak
- neuhranjenost
- ograničena fizička aktivnost
- „Sjedilački“ način života
- stres
- hronični umor.
Prema stručnjacima, broj oboljelih od dijabetesa može do 2025. dostići kritičnu razinu - 300 milijuna ljudi, što je oko 5% svjetske populacije.
Dijabetes melitus očituje se visokim šećerom u krvi. Normalno, ćelije gušterače (beta ćelije) proizvode inzulin - hormon koji reguliše metabolizam, naročito šećer (glukozu) u krvi, kao i masti i proteine.
Kod šećerne bolesti uslijed nedovoljne proizvodnje inzulina dolazi do poremećaja metabolizma i povećanja šećera u krvi. A kao što znate, šećer je neophodan za normalno funkcioniranje tjelesnih stanica.
Manjak inzulina kod šećerne bolesti ne samo da gladuje ćelije u organizmu, već i dovodi do povećanja nenajavljenog šećera u krvi. Zauzvrat, višak šećera dovodi do poremećaja metabolizma masti i nakupljanja holesterola u krvi, stvaranja plakova na žilama.
Ovo stanje dovodi do činjenice da se lumen žila postepeno sužava, a protok krvi u tkivima usporava dok se potpuno ne zaustavi. Kod šećerne bolesti najosjetljivije su srce, oči, vidni aparat, žile nogu i bubrezi.
Dijabetička retinopatija se obično razvija nakon 5-10 godina od pojave dijabetesa kod ljudi. Šećerna bolest tipa I (ovisna o insulinu) dijabetička retinopatija je brza, a proliferativna dijabetička retinopatija se javlja vrlo brzo.
Uzroci dijabetesa:
- Nasljedna predispozicija
- Prekomjerna težina.
- Neke bolesti koje rezultiraju oštećenjem beta ćelija koje proizvode inzulin. To su pankreasne bolesti - pankreatitis, rak gušterače, bolesti drugih endokrinih žlijezda.
- Virusne infekcije (rubeola, kozica, epidemija hepatitisa i nekih drugih bolesti, uključujući grip). Ove infekcije djeluju kao okidači za ljude u riziku.
- Nervni stres. Ljudi u riziku trebali bi izbjegavati nervni i emocionalni stres.
- Starost. Sa porastom dobi na svakih deset godina vjerojatnost pojave dijabetesa udvostručuje se.
Uz stalni osjećaj slabosti i umora, brzog umora, vrtoglavice i drugih simptoma, dijabetes značajno povećava rizik od razvoja katarakte i glaukoma, kao i oštećenja mrežnice. Jedna od takvih manifestacija dijabetesa je dijabetička retinopatija.
Uzroci dijabetičke retinopatije
Ukratko je objasniti suštinu procesa koji vodi do nastanka bolesti vrlo je jednostavno. Promjene metaboličkih procesa koji vode do dijabetesa negativno utječu na dotok krvi u očni aparat. Mikroveslice oka su začepljene, što dovodi do povećanja pritiska i probijanja zidova.
Osim toga, strane tvari iz krvnih žila mogu ući u mrežnicu, jer prirodna zaštitna barijera kod dijabetesa počinje sve gore obavljati svoju funkciju. Zidovi krvnih žila postepeno se tanje i gube elastičnost, što povećava rizik od krvarenja i patoloških oštećenja vida.
Dijabetičko oštećenje mrežnice i rožnice oka djeluje kao specifična, kasno pojavljujuća komplikacija dijabetes melitusa, otprilike 90% pacijenata u ovom slučaju ima oštećenje vida.
Priroda patologije klasificira se kao stalno progresivna, dok se rožnica i mrežnica u prvim fazama odvija bez vidljivih simptoma. Postepeno, pacijent počinje primjećivati nejasnu zamućenost slike, mrlje i veo se pojavljuju ispred očiju, što nastaje zbog kršenja površinskog sloja oka - rožnice.
S vremenom se glavni simptom pojačava, vid se naglo smanjuje i postepeno se postavlja totalno sljepilo.
Novoformirana žila mrežnice su vrlo krhka. Imaju tanke zidove, koji se sastoje od jednog sloja ćelija, brzo rastu, karakterizira ih brza transudacija krvne plazme, povećana krhkost. Upravo ta krhkost dovodi do pojave krvarenja različite težine unutar oka.
Nažalost, teški slučajevi hemoftalmusa nisu jedini razlog gubitka vida. Također, razvoj sljepoće izaziva proteinska frakcija krvne plazme koja prodire iz novoformiranih žila, uključujući procese ožiljka na mrežnici, staklastog tijela i oštećenja rožnice.
Neprekidna kontrakcija fibrovaskularnih formacija lokaliziranih u disku optičkog živca i u temporalnim vaskularnim arkadama uzrokuje početak vučnog odvajanja mrežnice, koji se širi na makularnu regiju i utječe na središnji vid.
To, u konačnici, postaje presudan faktor u nastanku regmatogene odvajanja mrežnice, što provocira razvoj rubeoze šarenice. Intenzivno gledajući iz novoformiranih žila, krvna plazma blokira odliv intraokularne tečnosti, što stvara razvoj sekundarnog neovaskularnog glaukoma.
Takav patogenetski lanac je vrlo proizvoljan i opisuje samo najnepovoljniji scenarij. Naravno, tijek proliferativne dijabetičke retinopatije ne završava uvijek u sljepoći.
U bilo kojoj fazi njegovo napredovanje može odjednom spontano prestati. I iako se u tom slučaju u pravilu razvija gubitak vida, proces oštećenja preostalih vidnih funkcija značajno se usporava.
Mogu li dijabetičari spriječiti sljepoću?
Većina pacijenata koji duže vrijeme pate od dijabetesa imaju lezije rožnice oka i njegove mrežnice koje mogu imati različit stupanj ozbiljnosti.
Dakle, stručnjaci su utvrdili da otprilike 15% pacijenata kojima je dijagnosticiran dijabetes melitus imaju blage simptome dijabetičke retinopatije, s trajanjem bolesti dužim od pet godina, gotovo 29% pacijenata ima simptome, 50% pacijenata sa trajanjem bolesti od 10 do 15 godina.
Iz toga slijedi da što je duže bolesna osoba s dijabetesom, to je veći rizik od gubitka vida.
Takođe, povezani faktori, kao što su:
- trajno povećanje krvnog pritiska i koncentracije šećera u krvi,
- oštećena funkcija bubrega,
- kršenje odnosa lipida u krvi,
- povećanje visceralne masne mase,
- poremećen metabolizam,
- gojaznost različitih stepena,
- genetska predispozicija
- period trudnoće
- loše navike
- lezije rožnice oka.
Međutim, redovno praćenje šećera u krvi, pridržavanje određene prehrane i zdravog načina života, uzimanje vitaminskih i mineralnih kompleksa za vid, dizajnirano posebno za bolesnike s dijabetesom (Anthocyan Forte i drugi), može smanjiti rizik od sljepoće od komplikacija dijabetesa.
Najefikasnija prevencija gubitka vida je tačno poštovanje učestalosti pregleda pacijenta sa dijabetesom od strane oftalmologa i endokrinologa, poštujući njihove preporuke.
Najveća opasnost koju bolest nosi je dugotrajan tijek bez simptoma. U prvoj fazi se pad razine vida praktično ne osjeća, jedino na što pacijent može obratiti pažnju je edem makularne mrežnice, koji se manifestuje u obliku nedostatka oštrine slike, što se često događa s oštećenjima rožnice.
Pacijentu postaje teško čitati i raditi s malim detaljima, što ih često pripisuje općem umoru ili nelagodnosti.
Glavni simptom oštećenja mrežnice očituje se samo kod opsežnog krvarenja u staklastom tijelu, što se kod pacijenta s dijabetičkom retinopatijom osjeća u obliku postepenog ili oštrog smanjenja oštrine vida.
Intraokularna krvarenja obično su praćena pojavom plutajućih tamnih mrlja i vela ispred oka, koji nakon nekog vremena mogu nestati bez traga. Masivna krvarenja dovode do potpunog gubitka vida.
Znak makularnog edema je i osjećaj veja pred očima. Osim toga, teško je čitati ili izvoditi radove iz neposredne blizine.
Početni stadij bolesti karakterizira asimptomatska manifestacija, što komplicira dijagnozu i pravovremeno liječenje.Obično se pritužbe na pogoršanje vidne funkcije javljaju u drugoj ili trećoj fazi, kada je uništenje dostiglo značajne razmjere.
Glavni znakovi retinopatije:
- Zamaglivan vid, posebno u prednjem delu,
- Pojava „muva“ pred očima,
- Stakleno mrlje
- Poteškoće s čitanjem
- Veliki umor i bol u očima,
- Veo ili sjena koja ometa normalan vid.
- Prisutnost jednog ili više simptoma može ukazivati na ozbiljne probleme sa vidom.
U tom slučaju svakako biste trebali posjetiti ljekara - oftalmologa. Ako postoji sumnja na razvoj dijabetičke retinopatije, bolje je odabrati uskog stručnjaka - oftalmologa - retinologa. Takav se liječnik specijalizirao za pacijente kojima je dijagnosticiran dijabetes melitus i pomoći će da se precizno utvrdi priroda promjena.
Dijagnostika
Najčešće, dijabetes melitus doprinosi razvoju patologija očiju, kardiovaskularnog sistema, bubrega i poremećajima opskrbe krvi donjih ekstremiteta. Pravodobna identifikacija problema pomoći će u praćenju stanja pacijenta i zaštiti se od razvoja strašnih komplikacija.
Kako je studija:
- Specijalist provodi istraživanje perimetrije - područja za pregled. To je potrebno za utvrđivanje stanja mrežnice u perifernim područjima.
- Ako je potrebno, provjeriti elektrofiziološkim metodama. Utvrdiće se održivost nervnih ćelija mrežnice i vizuelnog aparata.
- Tonometrija je merenje intraokularnog pritiska. S povećanim stopama povećava se rizik od komplikacija.
- Oftalmoskopija je pregled fundusa. Izvodi se na posebnom uređaju, bezbolan i brz postupak.
- Ultrazvučni pregled unutarnjih površina oka provodi se ako je potrebno da bi se utvrdio razvoj patologija očne jabučice i skrivenog krvarenja. Često se ispituju i žile koje hrane očni aparat.
- Optička koherencijska tomografija je najefikasniji način utvrđivanja strukture vizuelnog aparata. Omogućuje vam da vidite makularni edem, koji se ne primjećuje tokom ličnog pregleda lećama.
Da bi održali vizualnu funkciju dugi niz godina, pacijenti sa dijabetesom trebaju proći preventivni ljekarski pregled najmanje svakih šest mjeseci. To će pomoći u utvrđivanju procesa koji je započet u ranoj fazi i spriječiti ozbiljne patologije.
Pacijenti sa šećernom bolešću najviše su podložni različitim lezijama rožnice i mrežnice, potrebno ih je stalno nadgledati oftalmolog i prisustvovati redovnim liječničkim pregledima.
Također provode takve dijagnostičke postupke:
- Visometrija - određivanje oštrine vida prema posebnoj tabeli,
- perimetrija - omogućava vam odrediti kut gledanja svakog oka, u slučaju oštećenja rožnice, kao što je trn, vidno polje će imati manji ugao od onog zdravog oka,
- biomikroskopija prednjeg zida očne jabučice - beskontaktna dijagnostika lezija mrežnice i rožnjače pomoću lampe sa prorezom,
- dijafanoskopija - omogućava vam da utvrdite prisustvo tumora na vanjskim strukturama rožnice i u unutrašnjosti očne jabučice,
U slučaju da se dijagnosticira zamagljivanje rožnice oka, sočiva ili staklastog tijela, studija se vrši ultrazvukom.
Prevencija komplikacija i prevencija sljepoće zasniva se na ranoj dijagnozi lezija rožnice, mrežnice i fundusa, što ukazuje na napredovanje dijabetičke retinopatije.
Liječenje lijekovima
Rehabilitacija pacijenata sa dijabetičkom retinopatijom (DR) ostaje jedan od najrelevantnijih i najrelevantnijih oftalmoloških problema. DR je vodeći uzrok sljepoće u odrasloj populaciji.
Smjerovi konzervativne terapije DR-a:
- Naknada za dijabetes i pridružene sistemske poremećaje metabolizma:
- metabolizam ugljikohidrata
- krvni pritisak (BP) (renin - angiotenzin - blokatori aldosteronskog sistema),
- metabolizam lipida i proteina (vitamini A, B1, B6, B12, B15, fenofibrati, anabolički steroidi),
- metabolička korekcija mrežnice:
- antioksidativna terapija
- sredstva za aktiviranje metabolizma nervnog tkiva,
- inhibitori aldoze reduktaze,
- blokatori angiogeneze,
- ispravljanje poremećaja krvožilnog sistema i reologije krvi:
- sredstva za poboljšanje reologije u krvi
- vazodilatatora,
- angioprotektori
- sredstva koja poboljšavaju stanje endotela i bazne membrane vaskularnog zida.
Ova lista se stalno ažurira i ažurira. Uključuje kako poznate grupe zastupljene prilično širokim spektrom lijekova, tako i nova, perspektivna područja.
Bezuvjetna osnova bilo kojeg liječenja DR-a (i konzervativnog i hirurškog) je kompenzacija dijabetesa i povezanih metaboličkih poremećaja - metabolizma proteina i lipida.
Osnova za prevenciju i liječenje DR-a je optimalna kompenzacija metabolizma ugljikohidrata. Kod dijabetesa tipa 1, razina glukoze natašte do 7,8 mmol / L smatra se prihvatljivom, a sadržaj glikoziliranog hemoglobina HbA1 do 8,5–9,5%. Kod dijabetesa tipa 2 nivo glikemije može biti malo viši, uzimajući u obzir dobrobit pacijenta.
Prema rezultatima studije EUCLID, primjena ACE inhibitora lizinoprila smanjila je rizik od napredovanja retinopatije za 2 puta i smanjila broj novih slučajeva za 1/3 u roku od 2 godine od promatranja.
Pored učinkovitosti lizinoprila, proučava se i efikasnost upotrebe drugih ACE inhibitora (kaptoprila, fosinoprila, perindoprila itd.).
Također, za korekciju metabolizma lipida i proteina brojni autori preporučuju upotrebu vitamina A, B1, B6, B12, B15, fenofibrata i anaboličkih steroida.
Poznato je da fenofibrati, pored korekcije hipertrigliceridemije i miješane dislipidemije, mogu inhibirati ekspresiju VEGF receptora i neovaskularizaciju, a imaju i antioksidativno, protuupalno i neuroprotektivno djelovanje.
U ranim fazama DR zabilježena je izražena aktivacija lipidne peroksidacije, što je rezultiralo pozitivnim učinkom upotrebe tokoferola (1200 mg dnevno).
Pozitivan učinak pokazao se primjenom složene antioksidacijske terapije - sistemske (alfa-tokoferol) i lokalne (oftalmički lijekovi s emoksipinom), te terapijom meksidolom.
Klinički rezultati nekoliko dvostruko slijepih, placebo kontroliranih studija u DR-u potvrdili su farmakološki učinak složenog djelovanja Tanakan-a u obliku poboljšanja stanja mrežnice i povećane oštrine vida.
- Aktivatora metabolizma živaca.
Od 1983. godine proveden je veliki broj eksperimentalnih i kliničkih studija o uporabi peptidnih bioregulatora u DR. Peptidni bioregulatori reguliraju metaboličke procese u mrežnici, imaju antiagregacijske i hipokoagulacijske efekte i antioksidacijsko djelovanje.
Inhibitori aldoze reduktaze. Čini se da primjena inhibitora aldoza reduktaze, enzima koji sudjeluje u metabolizmu glukoze putem poliola putem akumulacije sorbitola u stanicama neovisnim o insulinu.
U eksperimentalnim studijama na životinjama pokazano je da inhibitori aldoza reduktaze inhibiraju degeneraciju pericita tokom retinopatije.
- Direktni inhibitori vaskularnog endotelnog faktora rasta (VEGF).
Upotreba izravnih inhibitora vaskularnog endotelnog faktora rasta (VEGF) je još jedno obećavajuće područje u liječenju DR. Kao što je poznato, VEGF faktor pokreće patološki rast novoformiranih žila, krvarenja i eksudacija iz žila mrežnice.
Intraokularna primjena anti-VEGF faktora može biti efikasna u početnim fazama DR-a i smanjiti makularni edem ili neovaskularizaciju mrežnice. Trenutno su dostupna 4 anti-VEGF sredstva: pegaptamib natrijum, ranibizumab, bevacizumab, aflibercept.
Trenutno se preporučuje da se vazodilatati koriste različito i s oprezom. Postoji pozitivno iskustvo s primjenom ksantinol nikotinata za korekciju hemoheoloških poremećaja kod DR-a i normotoničkih i hipertoničnih vrsta neurovaskularnih reakcija.
Sredstva koja jačaju vaskularni zid, sprečavajući njegovu povećanu propustljivost, prilično su velika skupina među lijekovima koji se koriste za liječenje DR-a.
Iz ove grupe korišteni su rutin i njegovi derivati, vitamin E, askorbinska kiselina i doksijum (kalcij dobsilat). Uz produženu upotrebu lijekova ove grupe (4–8 mjeseci ili više), autori su primijetili djelomičnu resorpciju krvarenja na mrežnici.
Ispravljanje stanja endotela i bazne membrane vaskularnog zida čini se jednim od najperspektivnijih pravaca u pogledu liječenja ranih faza DR-a i sprječavanja napredovanja ove bolesti.
Posljednjih godina objavljeno je mnogo izvještaja o uporabi lijeka Sulodeksid (Wessel Duet F, Alfa Wassermann) iz skupine glikozaminoglikana (GAG), koji se sastoji od frakcije slične heparinu (80%) i dermatin-sulfata (20%) u liječenju DR.
Sulodeksid sa DR ima kompleksan učinak:
- izražena angioprotektiva - obnavljanje električnog naboja bazne membrane i integriteta vaskularnog zida,
- antitrombotik,
- fibrinolitički,
- antihipertenzivno.
Hirurške metode
Laserska koagulacija je manje traumatičan i vrlo efikasan postupak. U ovoj fazi razvoja medicine to je najbolja opcija za korekciju vida kod dijabetičke retinopatije.
Postupak se provodi pomoću lokalnog anestetskog lijeka u obliku kapi, ne zahtijeva pažljivu pripremu i dugi period rehabilitacije.
Standardne preporuke zahtijevaju preliminarni pregled, po potrebi medicinski tretman nakon postupka i period odmora nakon intervencije.
Postupak traje otprilike pola sata, pacijent ne osjeća bol i značajnu nelagodu. U ovom slučaju nije potrebna ni hospitalizacija pacijenta, jer se postupak izvodi ambulantno.
Jedini nedostatak laserske koagulacije je potraga za dobrim stručnjakom i nedovoljna opremljenost medicinskih ustanova. Nije svaka bolnica takvu opremu, pa će stanovnici udaljenih mjesta morati dodatno uzeti u obzir i troškove putovanja.
U nekim slučajevima, efikasnost laserske koagulacije može biti nedovoljna, pa se koristi alternativna metoda - hirurška operacija. Naziva se vitrektomija i izvodi se pod općom anestezijom.
Njegova suština je uklanjanje oštećenih mrežnica, zamagljeno staklasto tijelo i vaskularna korekcija. Obnavlja se i normalan položaj mrežnice unutar očne jabučice i normalizacija vaskularne komunikacije.
Period rehabilitacije traje nekoliko tjedana i zahtijeva postoperativne lijekove. Pomažu ublažavanju mogućih upala, sprečavaju razvoj postoperativnih infekcija i komplikacija.
Odabir odgovarajućeg postupka korekcije vida za dijabetičku retinopatiju provodi se prema individualnim karakteristikama pacijenta. treba napomenuti da je nemoguće postići potpuno izlječenje, stoga takve intervencije usporavaju patološke procese u oku.
Možda će za nekoliko godina pacijentu ponovo biti potrebna takva intervencija, pa se putovanja do oftalmologa nakon uspješne operacije ne otkažu.
Prevencija
Dugogodišnja hiperglikemija. Postoji mišljenje o važnosti imunološkog faktora u nastanku retinopatije.
Patogeneza
Patogeneza dijabetičke retinopatije je složena. Vodeća veza su poremećaji mikrocirkulacije povezani s nasljednim strukturnim značajkama mrežnice i metaboličkim promjenama koje prate dijabetes melitus.
Kod šećerne bolesti krvno-mrežnička barijera koja sprječava prodiranje velikih molekula iz krvnih žila u tkivo mrežnice, postaje propusnija što dovodi do neželjenih supstanci koje ulaze u mrežnicu.
U razvoju simptoma primjećuje se određeni slijed: vazodilatacija → pojačani protok krvi → oštećenje endotela → začepljenje kapilara → povećana propusnost → stvaranje arteriovenskih šantova i mikroaneurizmi → neovaskularizacija → krvarenje → degeneracija i neorganizacija.
Klasifikacija
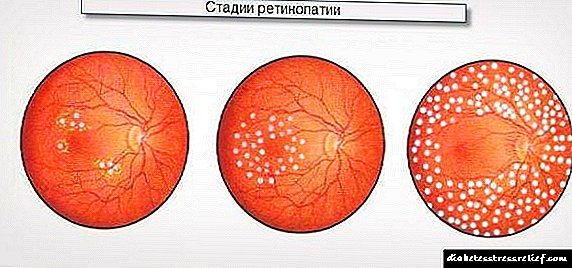
Kohner E. i Porta M. su 1992. predložili WHO-ovu klasifikaciju dijabetičke retinopatije koja je danas općeprihvaćena:
- Neproliferativna retinopatija (dijabetička retinopatija I) - karakterizira prisutnost u mrežnici oka patoloških promjena u obliku mikroaneurizmi, krvarenja (u obliku sitnih točkica ili mrlja zaobljenog oblika (postoje i točkasta), tamne boje, lokalizirana u središnjoj zoni fundusa ili duž velikih vena u dubokoj slojevi mrežnice), eksudativni žarišta (lokalizirana u središnjem dijelu fundusa, žuta ili bijela s jasnim ili nejasnim obrubima) i edem mrežnice. Retinalni edem lokaliziran u središnjoj (makularnoj) regiji ili duž velikih žila važan je element neproliferativne dijabetičke retinopatije.
- Preproliferativna retinopatija (dijabetička retinopatija II) - karakterizira prisustvo venskih abnormalnosti (oštrina, mučnina, prisustvo petlje, udvostručenje i / ili izražene fluktuacije kalibra krvnih žila), veliki broj čvrstih i "pamučnih" eksudata, intraretinalne mikrovaskularne anomalije (IRMA), mnoga velika krvarenja retine.
- Proliferativna retinopatija (dijabetička retinopatija III) - karakterizira neovaskularizacija optičkog diska i / ili drugih dijelova mrežnice, staklasto krvarenje, stvaranje vlaknastog tkiva u području preretinalnih krvarenja. Novoformirana žila vrlo je tanka i krhka - često se javljaju ponovljena krvarenja, koja doprinose odvajanju mrežnice. Novoformirana žila šarenice oka (rubeoza) često dovodi do razvoja sekundarnog (rubeoznog) glaukoma.
Klinička slika
Za početne faze lezije karakteristično je odsutnost očnih simptoma (smanjena oštrina vida, bol i drugi). Gubitak ili smanjenje vidne oštrine kasni je simptom koji signalizira dalekosežan, nepovratan proces (nemojte zanemariti moderni planirani oftalmološki pregled).
Glavni uzrok gubitka vida je dijabetička retinopatija, čije se različite manifestacije otkrivaju u 80-90% bolesnika. Prema riječima akademika A. Efimova, u oftalmološkom istraživanju 5.334 osobe sa šećernom bolešću retinopatija različitog stepena težine otkrivena je kod 55,2% bolesnika (stadijum I - 17,6%, faza II - 28,1%, III faza - u 9,5%). Ukupni gubitak vida kod svih pregledanih bio je oko 2%.
Retinopatija - oštećenje žila mrežnice. Glavni "ciljevi" za strukturne promjene mrežnice:
- arteriole - lipogalinska arterioskleroza („vaskuloza u plazmi“), koji su najviše pogođeni pretkapilarni arterioli i kapilare u zadnjoj regiji fundusa,
- vene - ekspanzija i deformacija,
- kapilare - dilatacija, povećana propusnost, lokalna blokada kapilara, izaziva pericapilarni edem, degeneracija intra-zidnih pericita endotelnom proliferacijom, zadebljanje bazalnih membrana, stvaranje mikroaneurizmi, krvarenja, arteriovenozni šantovi, neovaskularizacija,
- oticanje vlakana striatumu opticum, vidljivo kao siva područja i mrlje u obliku oblaka, izraženi eksudati, edemi optičkog diska, atrofija i odvajanje mrežnice.





 U početnim fazama dijabetička retinopatija se ni na koji način ne manifestira. Pacijent nije zabrinut. Zato je tako važno pacijentima sa šećernom bolešću, bez obzira na žalbe, redovito posjećivati oftalmologa.
U početnim fazama dijabetička retinopatija se ni na koji način ne manifestira. Pacijent nije zabrinut. Zato je tako važno pacijentima sa šećernom bolešću, bez obzira na žalbe, redovito posjećivati oftalmologa.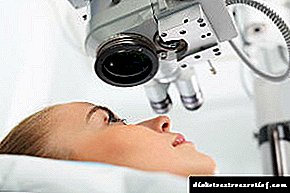 Glavni tretman dijabetičke retinopatije je laserska koagulacija mrežnice. Ovaj efekt na mrežnicu laserskim snopom, zbog čega je kao lemljen na horoidu oka. Laserska koagulacija omogućava vam da "isključite" novoformirane žile s posla, sprečite edeme i odvajanje mrežnice, te smanjite njegovu ishemiju. Izvodi se uz proliferativnu i neke slučajeve preproliferativne retinopatije.
Glavni tretman dijabetičke retinopatije je laserska koagulacija mrežnice. Ovaj efekt na mrežnicu laserskim snopom, zbog čega je kao lemljen na horoidu oka. Laserska koagulacija omogućava vam da "isključite" novoformirane žile s posla, sprečite edeme i odvajanje mrežnice, te smanjite njegovu ishemiju. Izvodi se uz proliferativnu i neke slučajeve preproliferativne retinopatije.