Insulinoma gušterače (uzroci, znakovi, metode lečenja)
Insulinoma je tumor gušterače (pankreasa) koji raste iz beta ćelija, otočića Langerhans. Po prirodi se odnosi na endokrine formacije, odnosno djeluje hormonski. Razlikuje se po tome što proizvodi inzulin u povećanoj nekontrolisanoj količini, izazivajući hiperinzulinizam i, kao rezultat, hipoglikemiju.
S tim su povezani svi simptomi i njegovo ime. Obično je čvrst, pojedinačan, ali u 105 slučajeva može biti višestruk. Njeno hormonsko djelovanje je autonomno. U 85-90% slučajeva benigna je, a samo u 10-15% je maligna. Može se razviti u bilo kojoj životnoj dobi, čak i kod novorođenčadi, ali to je rijetko. Češće nakon 45 godina, kod žena 4 puta češće.
Insulinoma može rasti u bilo kojem dijelu gušterače, ali češće u njegovom kaudalnom dijelu. U 1% slučajeva lokacija je ektopična ili ekstrapankreasna - vrata slezine, stomačnog zida ili dvanaestopalačnog creva u jetri.
Tipično veličina tumora ne prelazi 2 cm (za velike je zloćudna). Učestalost bolesti je 1 slučaj na milijun. Takav rijedak broj uzrokuje pogrešne dijagnoze i nepravilno liječenje, a mnogi liječnici ga ne susreću tokom svoje prakse.
Hormonski aktivni tumori

Svi benigni tumori gušterače su rijetki - 1-3 slučaja / milion.Ako u muškaraca čine 3,5%, u žena - do 16%. Većina njih je endokrina. Veličine se kreću od 0,5 cm do 15 cm. Sve benigne novotvorine pankreasa uvijek se liječe samo operativnim zahvatom. Prema izlučivanju hormona dijele se na vrste:
- insulinoma - uzima 75%,
- VIPoma (češće se u 70% slučajeva javlja kod žena nakon 45) - stvara vazoaktivni crevni peptid,
- gastrinoma (više pogađa muškarce srednjih godina),
- glukagonoma - učestalost je 1 slučaj na 20 miliona, češće je u žena, u 80% je maligna.
Simptomi insulina
Uprkos činjenici da je insulinoma najčešće benigna, veoma je podmukao. Nekontrolirana proizvodnja inzulina tumorom dovodi do izrazitog smanjenja koncentracije glukoze u krvi (hipoglikemija), to uzrokuje simptome bolesti. To izravno ovisi o broju, veličini i aktivnosti žarišta tumora. Ne treba zaboraviti da hormon i dalje sintetišu zdrave ćelije gušterače.
Napadaji hipoglikemije
Glavni, najupečatljiviji znak bolesti su napadi akutne hipoglikemije koji se mogu očitovati na različite načine. U velikoj većini slučajeva napad se razvija rano ujutro, na prazan stomak, kad je prošlo dosta vremena nakon posljednjeg obroka i nivo šećera u krvi je nizak.
Teško je probuditi osobu ujutro tokom napada, nakon što se probudi on može ostati dezorijentiran duže vrijeme, teško može odgovoriti na jednostavna pitanja i izvodi neprimjerene pokrete. To su znakovi poremećaja svijesti izazvani izgladnjivanjem ugljikohidrata središnjeg živčanog sustava.
Napadi se mogu primijetiti ne samo ujutro, nego i tokom dana, posebno ako je proteklo puno vremena između obroka, uz fizički i psiho-emocionalni stres. Akutna hipoglikemija može biti popraćena napadom psihomotorne agitacije. Pacijenti mogu pokazati agresiju, psovati, nešto vikati, neadekvatno odgovarati na pitanja, spolja to može izgledati kao stanje jake alkoholske opijenosti.
Pored toga, pacijenti često imaju epileptiformne napade, produljeni konvulzivni sindrom, nenamjeran pokret u različitim mišićnim skupinama i drhtanje prstiju. Pacijenti se mogu žaliti da su „bačeni“ na vrućicu, zatim u prehladu, na, osjećaj nedostatka zraka, neobjašnjiv osjećaj straha.
Napredovanje hipoglikemije može dovesti do dubokog narušavanja svijesti, bez pružanja medicinske njege pacijent može čak umrijeti.
Interictal period
Simptomi koji se mogu otkriti u bolesnika sa inzulinom tokom interictalnog perioda apsolutno nisu specifični i u većini slučajeva su neurološke prirode, što otežava postavljanje ispravne dijagnoze.
Uz produljenu hipoglikemiju trpe kranijalne živce, naime facijalni i glosofaringealni. To se može očitovati asimetrijom lica, glatkoćom nasolabijalnih nabora, drobljenjem uglova usta, gubitkom izraza lica, solzenjem, poremećajem ukusa, pojavom bolova u predjelu korijena jezika i krajnika. Nakon pregleda lekar može otkriti pojavu nekih patoloških refleksa kod zdravih ljudi. Pacijenti primjećuju i pogoršanje pamćenja i pažnje, postaje im teško raditi uobičajeni posao, postoji ravnodušnost prema onome što se događa. Takvi neurološki simptomi se mogu primijetiti i s malim neaktivnim tumorima.
Zbog takvih nespecifičnih simptoma bolesti pacijenti često dugo neuspješno liječe neuropathologe i psihijatre.
Dijagnoza insulinoma
Anamnestički dokazi da se napadi javljaju ujutro na prazan stomak, nakon preskakanja obroka, fizičke aktivnosti, prije menstruacije kod žena treba sumnjati da imaju ovaj tumor kod pacijenta.
Postoji trojac znakova koji omogućavaju sumnju na neoplazmu koja luči inzulin:
- hipoglikemija na testu,
- glukoza u krvi u trenutku napada je ispod 2,7 mmol / l,
- intravenska primjena otopine glukoze izvodi pacijenta iz napada.
Tokom napada određuje se nivo inzulina u krvi, obično je ovaj pokazatelj povišen na vrlo niskoj razini glukoze. Takođe prognostička vrednost je definicija izlučivanja proinzulina i C-peptida.
Zbog činjenice da su neoplazme najčešće malih dimenzija, ultrazvučna dijagnostika i računalna tomografija neinformativni su.
Do danas je angiografija pankreasa prepoznata kao jedna od najefikasnijih metoda dijagnostike, jer tumori obično imaju široku vaskularnu mrežu. To vam omogućava da najpreciznije odredite lokaciju i veličinu insulinoma.
Insulinoma: lečenje
U većini slučajeva pribegavaju hirurškom tretmanu insulinoma, uklanjanje tumora dovodi do potpunog oporavka pacijenta.
Ako kirurško liječenje nije moguće, pacijentima se propisuje terapija lijekovima koja imaju za cilj smanjenje lučenja inzulina i usporavanje rasta tumora i njegovih metastaza. Takođe se preporučuje česti unos ugljikohidratne hrane ili unošenje glukoze kako bi se spriječili napadi hipoglikemije.
Kojem doktoru se obratiti
Ako osoba periodično ima akutni osjećaj gladi, podrhtavanje mišića, razdražljivost, glavobolju, praćenu letargijom ili čak gubitkom svijesti, mora se obratiti endokrinologu. Pored toga, možda će biti potrebna konsultacija neurologa. Liječenje inzulinomima često provodi kirurg.
Višak inzulina koji sintetizira tijelo može biti uzrokovan različitim razlozima. Hipoglikemija (stanje uzrokovano viškom inzulina) može biti prvi signal da se u tijelu pacijenta pojavio benigni tumor, insulinoma.
Insulinoma je vrlo rijetka, pa ga nije moguće pripisati broju uobičajenih patologija. Po pravilu se razvija kod ljudi starijih od 45 godina. Insulinoma se može razviti u maligni tumor, ali to se javlja kod ne više od 7% pacijenata.
Pojava tumora dovodi do hormonalnih poremećaja, uslijed čega se sinteza inzulina povećava. Višak inzulina je trajan i može izazvati hipoglikemiju.
Sledeći simptomi će vam pomoći u utvrđivanju hipoglikemije:
- migrene i vrtoglavice,
- iznenadna slabost i pospanost,
- oslabljena koncentracija,
- povećanje gladi
- osećaj anksioznosti
Ako se to stanje ne zaustavi na vrijeme, razina glukoze će još više pasti i može se razviti hipoglikemijska koma.
Tako se prvo pojavljuje tumor koji stimulira proizvodnju inzulina i uzrokuje hipoglikemiju. Uzroci pojave inzulina još uvijek nisu u potpunosti razumljivi.
Dvije vrste bolesti
Benigni tumor je endokrinološka bolest i liječi ga endokrinolog. Neoplazma uzrokuje kršenje sinteze hormona, pa terapiju bira endokrinolog. Glavni rizik benignog insulinoma je razvoj hipoglikemije. Nagli pad koncentracije glukoze može imati negativne posljedice, do kome, što može biti fatalno.
Pored hormonalnog, isnulloma može biti i onkološke prirode. U ovom slučaju postoji rizik od metastaziranja, kao i u bilo kojoj zloćudnoj novotvorini.
Lokacija inzulinoma je gušterača, pa dijagnoza uključuje ispitivanje gušterače i utvrđivanje strukture tkiva.
Simptomi insulinoma
Insulinoma gušterače prvenstveno utiče na endokrini sistem pacijenta. Zbog toga su glavni simptomi bolesti brzo povećavajući apetit i jaka pretilost kod pacijenta.
Simptomi hipoglikemije posjećuju pacijenta u kasno popodne. To je zbog obilne prehrane tokom dana. U pravilu hipoglikemija nestane preko noći, a ujutro se pacijent ponovo osjeća dobro. Ovakva simptomatologija dovodi do činjenice da pacijenti pokušavaju ne obraćati pažnju na vlastito zdravlje i radije ne vide liječnika.
Pored endokrinog sistema, insulinoma suzbija aktivnost pacijentovog nervnog sistema.
Simptomi bolesti iz endokrinog sistema:
- razvoj tahikardije,
- napadi panike (iznenadna proizvodnja adrenalina),
- hladan znoj
- drhtavih prstiju.
Živčani sistem reagira na neoplazmu sljedećim simptomima:
- slabost, vrtoglavica i migrena,
- neutemeljena agresija
- oslabljena koncentracija.
Dakle, insulinoma gušterače (neoplazma) ima iste simptome kao i hipoglikemija. Ako ih pronađu, treba odmah posjetiti liječnika. Hipoglikemija može izazvati komu, koja, sa svoje strane, izaziva srčani udar. Budući da bolest pogađa ljude starije životne dobi, ovo stanje može biti fatalno.
Dijagnoza bolesti

Dijagnosticiranje insulinoma provodi endokrinolog. Pravovremena dijagnoza osigurava povoljan ishod i efikasan tretman.
- određivanje nivoa insulina,
- ispitivanje tkiva pankreasa,
- određivanje nivoa glukoze u krvi,
- ultrazvuk pankreasa,
- računarska tomografija gušterače.
Takva dijagnoza na više nivoa omogućit će utvrđivanje kvantitativnih promjena u proizvodnji inzulina i suzbijanju glukoze. Dijagnoza gušterače omogućava utvrđivanje prirode insulinoma.
Kako se leči
Ako sumnjate da pacijent ima insulinoma, ako su simptomi hipoglikemije stalno prisutni, trebali biste otići liječniku i proći sveobuhvatni pregled.
Ako je isnullinoma potvrđena dijagnozom, liječenje započinje nakon utvrđivanja prirode tumora. Benigni tumor se odmah kirurški uklanja. Daljnje liječenje usmjereno je na uklanjanje simptoma hipoglikemije i njenih posljedica. Operacija često izazove niz komplikacija, tako da liječenje uključuje i njihovo uklanjanje. Za liječenje je također potreban savjet neurologa, jer tumor često daje komplikacije živčanom sistemu.
U pravilu, benigni isulinomi dobro reagiraju na liječenje. Recidivi patologije javljaju se u vrlo rijetkim slučajevima.
Maligni insulinoma također zahtijeva kvalificirani tretman, no u ovom slučaju nijedan specijalist ne može jamčiti uspješan ishod terapije. Liječenje provodi onkolog.
Ako postoje sumnje na inzulin, ne trebate čekati da tumor prođe sam. Pravovremena poseta lekaru može spasiti život pacijenta.
Kada treba posjetiti ljekara?

Pravodobno liječenje i dijagnoza omogućit će vrijeme za prepoznavanje inzulina, uključujući maligni. Ishod cjelokupnog liječenja ovisi o tome koliko se brzo pacijent sa malignim insulinomom obraća specijalistu.
Kad se pojave prvi simptomi hipoglikemije, treba posjetiti endokrinologa.
Definicija tumora u ranim fazama pomoći će da se izbjegne razvoj metastaza i pravodobno liječiti tumor kancerozne prirode.
Ne biste trebali misliti da benigni isnullinoma nije opasan. Bez kvalificiranog liječenja učestalost hipoglikemije će se povećati i to je prepuno ozbiljnih komplikacija, sve do kome. Poznati su slučajevi gdje je pacijent, pao u komu, otišao kod liječnika, a tek u ovoj fazi otkriven je insulinoma.
Prevencija i prognoza

U pravilu, pravovremeno liječenje inzulinomima pomaže da se izbjegne daljnja ponovna pojava bolesti. Međutim, nakon uklanjanja isnullinoma često se razvijaju bolesti gušterače, kao što je pankreatitis. Zahtijevaju dug i kvalificiran tretman, kao i način života i prehrambene prilagodbe.
Razlozi razvoja neoplazme još uvijek nisu utvrđeni, stoga, metode prevencije ne postoje. Nemoguće je izbjeći razvoj tumora, međutim, dužnim pažnjom na vlastito zdravlje, možete pravovremeno otkriti patologiju i provesti liječenje.
Važno je redovno mjeriti razinu glukoze u krvi i pratiti količinu inzulina koju proizvodi gušterača. Za zdravu osobu dovoljno je jednom godišnje da se ispituje kako bi utvrdio nivo hormona i šećera u krvi kako bi se smirio za njegovo zdravlje.
Da bi se znala prognoza, treba razumjeti inzulinom - kako ga prepoznati i šta je to. Ako je tumor benigni, dolazi do potpunog oporavka u 70% slučajeva, ali pacijent je cijelog života registriran kod lokalnog endokrinologa i s vremena na vrijeme mora proći pregled pankreasa. U 30% slučajeva opaža se recidiv bolesti.
Ako je bolest onkološke prirode, prognoza nije tako ružasta kao što bismo željeli. U dva od tri slučaja tumor se ne može ukloniti. Terapija često ne uspije zbog kasne dijagnoze i u 40% slučajeva bolest završi smrću.
Insulinoma je najčešći endokrini tumor pankreasa. Ono čini 70-75% hormonalno aktivnih tumora ovog organa. Insulinoma je solitarna i višestruka, u 1-5% slučajeva tumor je sastavni dio multiple endokrine adenomatoze. Može se pojaviti u bilo kojoj dobi, ali češće - kod ljudi starih 40-60 godina, a s jednakom učestalošću kod muškaraca i žena. Dominiraju dobroćudni tumori (otprilike u 90% slučajeva). Insulinoma se može lokalizovati u bilo kojem delu pankreasa. U otprilike 1% pacijenata on se nalazi izvan pankreasno u omentumu, stomačnom zidu, dvanaestopalačnom crevu, slezenoj kapiji i drugim područjima. Veličina tumora varira od nekoliko milimetara do 15 cm u promjeru, obično 1-2 cm.
Najveći dio ćelija u tumoru čine B stanice, ali postoje i A stanice, stanice bez sekretornih granula, slično ćelijama izlučnih kanala. Maligni insulinoma može dati metastaze na raznim organima, ali najčešće u jetri.
Glavni patogenetski čimbenici inzulinoma su nekontrolirana proizvodnja i izlučivanje inzulina, bez obzira na glukozu u krvi (s povećanom proizvodnjom inzulina od strane tumorskih stanica smanjuje se njihova sposobnost taloženja propeptida i peptida). Nastanak hiperinzulinizma uzrokuje većinu kliničkih simptoma.
Uporedo sa ćelijama inzulina, u povećanim količinama mogu se stvarati inzulinomi i drugi peptidi - glukagon, PP.
Uzroci insulinoma:
Ubrzo nakon što su Bunting i West 1921. godine otkrili inzulin, simptomi njegove predoziranja postali su poznati u kliničkoj upotrebi komercijalnih lijekova u bolesnika sa šećernom bolešću. To je Harrisu omogućilo da formulira koncept spontane hipoglikemije uzrokovane pojačanim izlučivanjem ovog hormona. Brojni pokušaji otkrivanja i liječenja inzulinom počinjeni su 1929. godine, kada je Graham bio prvi koji je uspješno uklonio tumor koji luči inzulin. Od tada u svjetskoj literaturi postoje izvještaji o 2.000 pacijenata s funkcionalnim neoplazmama beta-ćelija.
Nema sumnje da su simptomi insulinoma povezani s njegovim hormonskim djelovanjem. Hiperinzulinizam je glavni patogenetski mehanizam od kojeg zavisi čitav simptomski kompleks bolesti. Konstantno lučenje inzulina, ne poštujući fiziološke mehanizme koji regulišu homeostazu glukoze, dovodi do razvoja hipoglikemije, glukoza u krvi je neophodna za normalno funkcionisanje svih organa i tkiva, posebno mozga, čiji se korteks koristi intenzivnije od svih ostalih organa. Oko 20% sve glukoze koja uđe u organizam troši se na funkciju mozga. Posebna osjetljivost mozga na hipoglikemiju nastaje činjenicom da, za razliku od gotovo svih tjelesnih tkiva, mozak nema rezerve ugljikohidrata i nije u mogućnosti koristiti cirkulirajuće slobodne masne kiseline kao izvor energije. Kad glukoza za 5-7 minuta prestane da ulazi u moždani korteks, u njegovim ćelijama događaju se nepovratne promjene, a najviše diferencirani elementi korteksa umiru.
S padom razine glukoze na hipoglikemiju, uključeni su mehanizmi usmjereni na glikogenolizu, glukoneogenezu, mobilizaciju slobodnih masnih kiselina i ketogenezu. Ovi mehanizmi uključuju uglavnom 4 hormona - norepinefrin, glukagon, kortizol i hormon rasta. Navodno, samo prva od njih uzrokuje kliničke manifestacije. Ako se reakcija na hipoglikemiju oslobađanjem norepinefrina dogodi brzo, tada pacijent razvija slabost, znojenje, tjeskobu i glad, simptomi iz središnjeg živčanog sustava uključuju glavobolju, dvostruki vid, poremećeno ponašanje, gubitak svijesti. Kada se hipoglikemija razvija postepeno, preovlađuju promjene povezane s središnjim živčanim sustavom, a reaktivna faza (na norepinefrin) može biti odsutna.
Liječenje insulinom:
Za lečenje odredite:
Ako hipoglikemija i dalje postoji, diazoksid se može koristiti s početnom dozom od 1,5 mg / kg oralno 2 puta dnevno zajedno s natriureticima. Doza se može povećati na 4 mg / kg. Analog somatostatin oktreotida (100-500 µg potkožno 2-3 puta dnevno) nije uvijek učinkovit i njegovu upotrebu treba razmotriti kod bolesnika sa hipoglikemijom koja je u toku, a koja je imuno na diazoksid. Pacijentima kod kojih je liječenje oktreotidom bilo efikasno može se propisati intramuskularno 20-30 mg jednom dnevno. Kada koriste oktreotid, pacijenti moraju dodatno propisati enzime pankreasa, jer on inhibira izlučivanje enzima pankreasa. Ostali lijekovi koji imaju mali i promjenjiv učinak na lučenje inzulina uključuju verapamil, diltiazem i fenitoin.
Ako se simptomi insulinoma nastave, može se upotrijebiti kemoterapija, ali njegova je učinkovitost ograničena. Streptozotocin je efikasan u 30% slučajeva, a u kombinaciji sa 5-fluorouracilom efikasnost dostiže 60% u trajanju do 2 godine. Ostali lekovi uključuju doksorubicin, hlorozotocin i interferon.
Insulinoma je aktivni hormonalni tumor uzrokovan b ćelijama, otočićima Langerhansa, gušterače, lučeći prekomjerni inzulin, što neminovno dovodi do razvoja hipoglikemije.
Postoje benigni (u 85-90% slučajeva) ili maligni insulinomi (u 10-15% slučajeva). Bolest je češća kod ljudi između 25 i 55 godina. Za one mlađe bolest nije opasna.
Žene imaju veću vjerojatnost da dobiju insulinom od muškaraca.
Insulinomi se mogu pojaviti u bilo kojem dijelu gušterače, u nekim se slučajevima pojavljuju u zidu želuca. Dimenzije su joj 1,5 - 2 cm.
Značajke bolesti
Insulinoma ima sledeće karakteristike:
- porast inzulina dovodi do još većeg porasta inzulina i smanjenja šećera u krvi. Insulinoma ga sintetiše stalno, čak i kada mu tijelo nije potrebno,
- ćelije mozga se smatraju osjetljivijim na hipoglikemiju, za njih je glukoza glavna energetska supstanca,
- s insulinomom javlja se neuroglikopenija, a s dugotrajnom hipoglikemijom očituju se konfiguracije CNS-a, s velikim kršenjima.
- glukoza u krvi normalno se smanjuje, ali smanjuje se i sinteza inzulina. To je posljedica normalne regulacije metabolizma. U tumoru, uz smanjenje šećera, sinteza inzulina se ne smanjuje,
- s hipoglikemijom, hormoni noradrenalina ulaze u krvotok, pojavljuju se adrenergički znakovi,
- insulinoma sintetizuje, štiti i odvaja inzulin na različite načine. Hrani se ostatkom ćelija žlezde,
- oblik tumora je sličan obliku zahvaćene ćelije,
- insulinoma je vrsta insuloma gušterače i navedena je u ICD-u,
- 1 osoba od 1,25 milijuna ljudi zaražena je ovim tumorom.
Patogeneza hipoglikemije sa insulinomom
Insulinoma je tumor koji proizvodi hormon. Zbog činjenice da ćelije raka sa insulinom imaju nepravilnu strukturu, funkcionišu na nestandardni način, zbog čega nivo glukoze u krvi nije regulisan. Tumor proizvodi puno inzulina, što zauzvrat smanjuje koncentraciju glukoze u krvi. Hipoglikemija i hiperinzulinizam su glavne patogenetičke veze u bolesti.
Patogeneza insulinoma kod različitih bolesnika može biti slična, ali simptomi razvoja bolesti prilično su raznoliki. Takvi pokazatelji su zbog činjenice da svaka osoba ima različitu osjetljivost na inzulin i hipoglikemiju. Prije svega, nedostatak glukoze u krvi osjeti moždano tkivo. To je zbog činjenice da mozak nema opskrbu glukozom, a također ne može koristiti masne kiseline kao zamjenu za izvor energije.
Prognoza za insulinoma
Ako je tumor benigni, pacijent se nakon prenosa radikalne metode liječenja (operacija uklanjanja tumora) oporavlja. Kad tumor ima paraendokrinu lokalizaciju, liječenje inzulinomom također će biti uspješno.
Kada je tumor zloćudan, prognoza lečenja biće ozbiljnija. To ovisi o lokaciji tumora i broju lezija. Uspjeh kemoterapijskih lijekova je vrlo važan - ovisi o svakom konkretnom slučaju bolesti i osjetljivosti tumora na lijekove. Često je 60% pacijenata osjetljivo na streptozocton, ako tumor nije osjetljiv na ovaj lijek, koristi se adriamicin. Kao što praksa pokazuje, uspjeh hirurškog liječenja inzulinomima postiže se u 90% slučajeva, dok smrt tijekom operacije nastupa u 5-10%.
Radikalni tretman
Radikalno lečenje odnosi se na operaciju za uklanjanje tumora. Pacijent može dobrovoljno odbiti operativni zahvat za uklanjanje tumora. Također se kirurško liječenje ne primjenjuje u prisustvu istodobnih somatskih manifestacija teške prirode.
Kada se tumor nalazi u repu gušterače, operacija se obavlja rezanjem dijela tkiva organa i uklanjanjem tumora. U slučajevima kada je insulinoma benigna i nalazi se u tijelu ili glavi štitne žlijezde, provodi se enukleacija (lučenje tumora). Kada je tumor zloćudan s višestrukim lezijama i kad ga je nemoguće potpuno ukloniti, koristi se metoda liječenja lijekovima. Liječenje lijekovima uključuje uzimanje lijekova kao što su diazoksid (proglycem, hiperstat) ili octreatide (sandostatin). Uzimanje ovih lijekova rezultira smanjenjem proizvodnje inzulina, kao i inhibicijom napada hipoglikemije.
Konzervativni tretman
S konzervativnim liječenjem insulinoma slijede sljedeći rezultati: olakšanje i sprečavanje hipoglikemije, kao i efekti na tumorski proces.
U slučajevima kada radikalno liječenje nije moguće, na primjer, maligni tumor s višestrukim lezijama, propisana je simptomatska terapija. Takva terapija uključuje čest unos ugljikohidrata. Ako nije moguće normalizirati razinu proizvodnje inzulina lijekovima, pacijentu se određuje kemoterapija, a zatim za polikemoterapiju.
Na našoj web stranici možete lako saznati koje klinike liječe insulinom u Moskvi.
Unesite svoje podatke i naši stručnjaci će vas kontaktirati i pružiti vam besplatan savjet o pitanjima koja vas se tiču.
- Ovo je hormonski aktivna vrsta tumora koja pogađa otočiće pankreasa (otočiće Langerhans). Utječe na beta stanice, kao rezultat toga dolazi do nekontrolirane proizvodnje i ulaska inzulina u krv. Takve neoplazme mogu biti benigne (u 70% slučajeva) ili biti adenokarcinomi. Potonji imaju promjer od 6 cm ili više.
Postoje i druge vrste tumora gušterače (insulomi) koji se razvijaju iz alfa, delta i PP ćelija. U ovom se slučaju proizvode i druge vrste: polipeptid gušterače, gastrin, serotonin, somatostatin ili adrenokortikotropni hormon. Insulinoma se javlja obično kod pacijenata u dobi od 35 do 60 godina, u - izuzetno retko. Muškarci su bolesni 2 puta rjeđe od žena.
Insulinoma nije nasljedna bolest, prilično je rijetka. Njegova etiologija ostaje nejasna. Dokazano je da su često tumori gušterače provocirani niskom glukozom u krvi što je uzrokovano kršenjem proizvodnje inzulina. Hipoglikemija se može pojaviti u sljedećim stanjima:
- nedostatak hormona rasta, što je uzrokovano smanjenjem funkcioniranja prednjeg dijela hipofize (to dovodi do smanjene aktivnosti inzulina),
- insuficijencija nadbubrežne kore (akutne ili hronične), što dovodi do smanjenja glukokortikoida i smanjenja količine šećera u krvi,
- iscrpljenost uzrokovana dugotrajnom bolešću ili gladovanjem,
- mijeksema, zbog niskog sadržaja supstanci u štitnjači koja podižu razinu glukoze,
- ako tijelo ugljikohidrate slabo apsorbira,
- bolesti jetre uzrokovane toksičnim oštećenjima,
- nervna iscrpljenost (zbog gubitka apetita),
- tumori u trbušnoj šupljini,
- enterokolitis.
Pankreasni insuloma najčešće pogađa rep ili trup organa. Vrlo rijetko se nalazi izvan žlijezde, a temelji se na ektopičnom (dodatnom) tkivu organa. U izgledu je gusta formacija, promjer joj varira od 0,5 do 8 cm. Boja tumora je bijela, siva ili smeđa.
Češće se dijagnosticiraju pojedinačni inzulinomi, samo u rijetkim slučajevima postoje višestruke formacije. Tumor karakterizira spor razvoj, metastaze su rijetke i samo u malignim oblicima.
Razvoj i znakovi bolesti
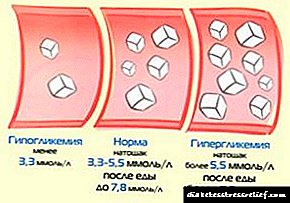
Kod inzulinoma gušterače, simptomi nastaju zbog porasta hipoglikemije. To je posljedica povećane proizvodnje inzulina od strane tumora, bez obzira na nivo glukoze u krvi. Kod zdravih ljudi kod pada nivoa glukoze (na primjer, s) primjećuje se značajan pad količine inzulina. Kod insulinoma ovaj mehanizam ne djeluje, jer je poremećen inzulinom tumora. Tako se stvaraju uslovi za pojavu hipoglikemijskog napada.
Hipoglikemija je kompleks simptoma koji se pojavljuje zbog neravnoteže u strukturi regulacije glukoze u krvi. Razvija se kada nivo šećera padne na 2,5 mmol / L.
Klinički se hipoglikemija očituje razvojem neuropsihijatrijskih poremećaja i povećanjem broja hormona: norepinefrina, kortizola, glukagona. Povećani norepinefrin uzrokuje navale znojenja, drhtanje udova i anginu pektoris. Napadi su spontane prirode i vremenom poprimaju teže oblike.
U svih bolesnika sa insulinomom prisutan je tripad Whipple koji ima sledeće simptome:
- manifestacija neuropsihijatrijskih poremećaja tokom posta,
- pad glukoze u krvi ispod 2,7 mmol / l,
- sposobnost eliminiranja hipoglikemijskog napada intravenskim ili oralnim davanjem glukoze.
Mozak je najviše pogođen ovim sindromom, jer je glukoza glavni izvor ishrane. Kod hronične hipoglikemije dolazi do distrofičnih promjena u centralnom nervnom sistemu.
Znakovi insulinoma u latentnoj fazi
U periodima između napada inzulina on se manifestuje i u obliku različitih simptoma i poremećaja. Važno ih je znati kako bi liječnik mogao propisati optimalnu terapiju. U latentnoj fazi se kod pacijenata mogu pojaviti sledeći simptomi:
- slabost mišića ili drugi poremećaji pokreta mišića (ataksija),
- glavobolja
- oštećenje pamćenja i mentalni pad,
- oštećenje vida
- promjene raspoloženja
- poremećaji fleksije-ekstenzora refleksa udova,
- nistagmus
- povećani apetit i pojava viška kilograma,
- seksualni poremećaji.
Insulinoma je hormonski aktivan otočni tumor gušterače koji stvara povećanu količinu inzulina. Bolest se dijagnosticira češće kod žena srednjih godina i starijih osoba. Insulinomi u 70% slučajeva su benigni tumori male (manje od 6 cm). Preostalih 30% novotvorina pripada malignim strukturama.
Neoplazma je aktivni hormon koji stvara tumor sekretorno-probavnog organa, stvarajući prekomjerne količine inzulina. Ovaj se postupak smatra vrlo opasnim za ljude, jer povećanje razine inzulina u krvi izaziva povećanu potrošnju glukoze, a njegov nedostatak dovodi do razvoja hipoglikemije, praćene ozbiljnim zdravstvenim problemima. Uz to, inzulin gušterače u nedostatku odgovarajuće terapije sposoban je za aktivno maligno oboljenje.
Kod ove vrste tumora stručnjaci primjećuju nekoliko morfoloških karakteristika koje pomažu u njegovoj identifikaciji:
- neoplazma ima oblik gustog čvora koji se nalazi u kapsuli, što otežava prepoznavanje ili zloćudnost,
- boja tumora varira od svijetlo ružičaste do smeđe,
- veličina tumorske strukture ne prelazi 5 cm.
Neoplazma koja proizvodi povećanu količinu inzulina može se pojaviti u bilo kojem dijelu žlijezde, ali najčešće se nalazi u tijelu gušterače.Činjenica da se dogodila i počela razvijati malignost ćelija gušterače ukazat će pojavom hormonalno aktivnih metastaza u limfnim čvorovima, plućima, čvorovima i jetri.
Klasifikacija inzulina
Za odabir terapijske taktike potrebno je tačno određivanje prirode neoplazme.
U tu se svrhu u kliničkoj praksi primjenjuje klasifikacija bolesti:
- Prije svega, tumor na insulinoma dijeli se prema stupnju malignosti. U 90% slučajeva pacijentima se dijagnosticira benigna neoplazma, a preostalih 10% se uzima u obzir.
- Prema stupnju distribucije u parenhimu organa, nenormalne strukture mogu biti solitarne (jednostruke) i višestruke. Prvi su uvijek krupni i nisu skloni malignom oboljenju, a posljednji su mali gusti čvorići sakupljeni u grozdovima koji počinju maligni početkom.
- Ovisno o tome koji je dio gušterače oštećen, izlučuje se inzulinoma glave, repa i tijela. Za svaku vrstu neoplazme prikladna je određena vrsta medicinske taktike koja može zaustaviti ili potpuno ukloniti patološki proces.
Hipoglikemija sa insulinomom
Ovo patološko stanje, koje uvijek prati izlučivanje inzulina, javlja se u pozadini naglog smanjenja razine glukoze u krvi. U tijelu zdrave osobe, uz smanjenje razine glukoze u krvi, smanjuje se i proizvodnja inzulina, potrebnih za njegovu preradu. Ukoliko su stanice koje luče inzulin oštećene tumorom, prirodni proces se prekida, a sa smanjenjem šećera u krvi, izlučivanje inzulina ne prestaje.
Razvoj hipoglikemije inzulinom izravno je povezan s ovom patološkom pojavom, odnosno prekomjerna i nekontrolirana proizvodnja inzulina od oštećenih tumorskih struktura u odsustvu dovodi do opasnog stanja. Napad hipoglikemije događa se u trenutku kada tumor koji luči hormon oslobađa novu porciju inzulina u krv.
Napad opasnog stanja možete odrediti po sljedećim znakovima:
- glad,
- tahikardija i drhtanje cijelog tijela,
- neobjašnjiva konfuzija i strah,
- poremećaji govora, vida i ponašanja,
- ispuštanje velike količine hladnog, ljepljivog znoja (znojenje na čelu).
U teškim slučajevima inzulin gušterače, praćen hipoglikemijom, može izazvati pojavu napadaja i kome.
Uzroci nastanka Insulinoma
Stručnjaci ne mogu imenovati pouzdan razlog koji provocira pojavu tumora koji luči hormone, međutim, prema većini onkologa, hormonska ovisnost je glavni faktor koji predisponira njegov razvoj. Insulinoma dovodi do razaranja beta ćelija u probavnom organu, uslijed čega postaje izrazit nedostatak određenih tvari. Pojava takvog nedostatka i pokreće proces mutacije ćelije.
Među velikim brojem rizičnih čimbenika, stručnjaci primjećuju sljedeće uzroke insulinoma, koji su glavni:
- poremećaji u radu endokrinog sistema povezani sa nepravilnostima u radu nadbubrežne žlezde i hipofize,
- akutni oblik čira na želucu ili dvanaestopalačnom crevu,
- mehaničko ili hemijsko oštećenje žlijezde,
- hronične bolesti probavnog trakta,
- izloženost otrovnim tvarima,
- kaheksija (jaka iscrpljenost),
- poremećaji prehrane.
Simptomi i manifestacija inzulina

Simptomi i manifestacija bolesti
Manifestacija znakova neugodnog patološkog stanja izravno ovisi o razini hormonske aktivnosti tumora. Bolest se može odvijati potajno, bez otkrivanja negativnih simptoma ili ima izražene manifestacije. Pacijenti s insulinomom doživljavaju stalni osjećaj gladi, što ih izaziva da konzumiraju velike količine ugljikohidrata (slatkiši, čokolada). Preporučuje se da ove slatkiše nosite sa sobom stalno, kako bi se na vrijeme zaustavio početak napada.
Sledeći znakovi insulinoma smatraju se specifičnim:
- mučnina, izražena slabošću i stalnim bezrazložnim umorom,
- pojačano lučenje hladnog, lepljivog znoja,
- tremor (kvas) udova,
- blijeda koža,
- tahikardija.
Ovi simptomi inzulinoma nadopunjuju se znakovima oštećenja lijeve hemisfere mozga: mentalni se procesi usporavaju, pažnja se smanjuje, često se javljaju propusti u pamćenju. U težim slučajevima primjećuje se pojava amnezije i mentalni poremećaj.
Informativni video
Insulinoma gušterače je tumor koji može izlučivati velike količine inzulina. Ovo može dovesti do napada hipoglikemije kod pacijenata. Potonje znači nisku glukozu u krvi.
Ova vrsta tumora se najčešće razvija kod ljudi starih 25 do 55 godina. Odnosno, ta se bolest javlja kod ljudi u najtežem radnom dobu. U djetinjstvu i adolescenciji inzulinoma gotovo da ne nalazimo.
U većini slučajeva insulinoma je benigni tumor. U vrlo rijetkim slučajevima, insulinoma je jedan od simptoma multiple endokrine adenomatoze.
Po veličini, insulinoma obično doseže 1,5-2 cm, a može se razviti u bilo kojem dijelu gušterače:
Nažalost, tačni uzroci razvoja inzulina nisu poznati. Mnogi vjeruju da razvoj patologije uzrokuje genetsku predispoziciju, loše navike, vanjske negativne faktore i propadanje adaptivnih mehanizama. Međutim, svi gore navedeni razlozi samo su hipoteze.
Simptomi i znakovi bolesti
Insulinoma gušterače prolazi sa sledećim karakterističnim simptomima:
- napadi hipoglikemije izazvani povećanjem inzulina u pacijentovoj krvi,
- pojava oštrih nerazumnih napada opće slabosti i umora,
- palpitacije srca (tahikardija),
- pojačano znojenje
- anksioznost i strah
- osjećaj jake gladi.
Svi gore navedeni simptomi nestaju nakon jela pacijentima. Najopasniji tok bolesti smatra se kod pacijenata koji ne osjećaju stanje hipoglikemije. Iz tog razloga takvi bolesnici ne mogu jesti na vrijeme kako bi se stanje normaliziralo.
Kada se nivo glukoze u krvi smanji, ponašanje pacijenta može postati neadekvatno. Muče ih halucinacije koje su popraćene vrlo maštovitim i živopisnim slikama. Dolazi do obilnog znojenja, pljuvačke, dvostrukog vida. Pacijent može prisilno uzimati hranu od drugih. Uz daljnje smanjenje glukoze u krvi, dolazi do povećanja mišićnog tonusa, može se razviti epileptični napadaj.
Krvni pritisak raste, zjenice se šire i tahikardija raste. Ako pacijentu ne bude pružena pravovremena medicinska njega, može doći do hipoglikemijske kome. Svijest se gubi, zjenice se povećavaju, smanjuje se mišićni tonus, znojenje prestaje, javlja se poremećaj srčanog i respiratornog ritma, pada krvni pritisak.
Ako dođe do hipoglikemijske kome, pacijent može razviti moždani edem.
Uz napade hipoglikemije, drugi važan znak insulinoma smatra se povećanjem tjelesne težine (razvoj pretilosti).
Važna je stvar pravovremena dijagnoza bolesti kako bi se spriječili napadi hipoglikemije i spriječili razvoj kome ili psihoze. Nedostatak glukoze negativno utiče na moždane neurone. Iz tog razloga, česta koma s nekom bolešću može izazvati razvoj konvulzivnog simptoma, parkinsonizam i discirkulacijsku encefalopatiju. S hipoglikemijskim napadom može se razviti infarkt miokarda.
Nakon operacije za uklanjanje tumora mogu se zadržati znakovi encefalopatije i smanjenja inteligencije. To može dovesti do gubitka profesionalnih vještina i socijalnog statusa.
Često ponavljane bolove hipoglikemije kod muškaraca mogu dovesti do impotencije.
Liječenje bolesti
Glavni tretman insulinoma je operacija. Tokom operacije uklanjaju se inzulinomi. Volumen operacije ovisi o veličini i lokaciji tumora.
Za uklanjanje insulinoma koriste se sledeće vrste operacija:
- inzulinomektomija (enukleacija tumora),
- resekcija pankreasa,
Učinkovitost operacije procjenjuje se određivanjem nivoa glukoze u krvi tokom operacije.
Među postoperativnim komplikacijama mogu se spomenuti:
Ako se operacija iz nekog razloga ne može izvesti, propisan je konzervativni tretman.
Suština konzervativnog liječenja temelji se na sljedećem:
- pravilna racionalna ishrana pacijenta,
- pravovremeno uklanjanje napada hipoglikemije,
- lijekovi za poboljšanje metaboličkih procesa u mozgu.
Obično ublažavanje napada hipoglikemije provodi se pomoću bombona ili čaše vrućeg slatkog čaja. Ako dođe do kršenja svijesti pacijenta, liječnik propisuje intravensku otopinu glukoze.

Ako pacijenta muče napadi psihoze, hitno je pozvati kolica hitne pomoći.
Prognoza bolesti
U većini slučajeva nakon operacije uklanjanja tumora prognoza je povoljna i pacijent se oporavlja.
Postoperativna smrtnost nije visoka. Relaps se razvija veoma retko. Sa malignim insulinomima prognoza je loša.
Osobe s bolešću trebaju se registrirati kod endokrinologa i neurologa, jesti uravnoteženu prehranu i zaboraviti na loše navike. Takođe, svake godine moraju proći fizički pregled i pratiti nivo glukoze u krvi.
Mnogi od nas, čak iako nisu povezani sa medicinom, znaju da su medicinski izrazi koji imaju pojam "ohm" povezani s rakom. Insulinoma nije izuzetak. U najvećem broju slučajeva to je tumor gušterače, naime stanice koje luče hormone (beta ćelije otočića Langerhansa), a nalazi se najčešće u repu organa. Mnogo rjeđe neoplazme koje proizvode inzulin razvijaju se iz drugih stanica i mogu se nalaziti u kapijama slezine, jetre, crijeva i drugih organa. U velikoj većini slučajeva ovaj je tumor benigni, mada se javlja i maligna varijanta razvoja bolesti, nažalost.
Ovaj tumor naziva se insulinoma zato što njegove ćelije nekontrolirano izlučuju hormon inzulin u krvotok, koji prvenstveno regulira metabolizam ugljikohidrata. Uz stalno neuređeno oslobađanje ovog hormona, povezani su glavni simptomi bolesti.
Bolest se najčešće dijagnosticira kod ljudi starih od 30 do 50 godina, međutim, insulinoma može se pojaviti u bilo kojoj dobi, a opisani su slučajevi njegovog otkrivanja, pa i kod novorođenčadi. Ova bolest nije jedna od najčešćih, stoga mnogi ljekari s njom se susreću izuzetno rijetko ili nemaju iskustva u dijagnosticiranju i liječenju inzulinama. Iz tog razloga postoji velika vjerovatnoća pogrešne dijagnoze i imenovanja neefikasnog liječenja.
Topografija i anatomija gušterače

Gušterača je najvažniji unutrašnji organ u čovjeku. To je egzo- i endokrina žlijezda. Proizvodi probavne enzime (tripsin, kimotripsin, amilaza, lipaza) i hormone (glukagon i inzulin) za metabolizam ugljikohidrata. Inzulin snižava glukozu, a glukagon, naprotiv, povećava. Njene patologije nisu neuobičajene, pa stoga ideja o njenom položaju i simptomima vrijedi više.
Gdje se nalazi gušterača i kako se liječiti? Rasprostranjen je u trbušnoj šupljini iza želuca, pridružuje mu se i dvanaesniku usko, na nivou 2 gornja ledvena kralješka.
KDP se savija oko žlijezde u obliku potkove. Veličina odrasle žlijezde je do 20-25 cm, težina - 70-80 g. Ima glavu, tijelo i rep.
Glava doseže žučni kanal, rep blizu slezine ide ispod lijevog hipohondrija. Kada se gleda s prednje strane, izbočina će biti 10-12 cm iznad pupka. Zašto ovo znati? Jer će bolovi tokom njegove upale pasti upravo na ove zone.
Bolest pankreasa

U pankreasu ima puno bolesti i liječenje je obično konzervativno. Ali to se ne odnosi na tumore. Ovdje su samo radikalne mjere. Kako boli gušterača (simptomi)? U upalnim procesima najčešće su bol i probavni poremećaji. Nema rodnih razlika. Bol se odlikuje grebenim karakterom i lokaliziran je u lijevom hipohondriju. Možda nije povezan s unosom hrane, često je praćen mučninom, ponekad povraćanjem kiselih sadržaja.
Apetit je uvijek oštro smanjen ili je izostao, tutnjava, natezanje u trbuhu i stolica su nestabilni. U izmetu često mogu biti dodaci masne ili ne probavljene hrane.
Također, kod akutne upale karakteristični su znakovi intoksikacije u obliku glavobolje, tahikardije, slabosti i znojenja, a temperatura može porasti. Uvećana jetra.
Kako gušterača (simptomi) boli kod hroničnog pankreatitisa? Ovdje je bol manje intenzivna, ali česta i povezana s greškama u prehrani. Opasnost od hroničnog pankreatitisa je da može dovesti do razvoja tumora u žlijezdi.
Etiologija inzulina
Uzroci inzulina gušterače danas nisu tačno poznati. Neki istraživači teže sugerirati utjecaj genetske predispozicije.
Ali, provokatori faktora rizika su poznati:
- neispravnost nadbubrežne žlezde i hipofize,
- čir na želucu ili dvanaestopalačnom crevu,
- oštećenja gušterače, hemijska ili mehanička,
- hronična gastrointestinalna patologija,
- iscrpljenost tijela,
- poremećaji prehrane.
Karakteristike tumora
Morfologija tumora potrebna za njegovo identificiranje: formacija izgleda kao gusti inkapsulirani čvor, to ne određuje odmah stupanj njegove dobroćudnosti. Boja mu je od ružičaste do smeđe, a zloćudnost je češće crveno-crvena. Dimenzije ne prelaze 5 cm. Tijekom degeneracije detektirat će se metastaze u limfnim čvorovima, plućima, čvorovima i jetri, koje su također hormonski aktivne.
Komplikacije inzulinomi
Posljedice inzuloma gušterače mogu se odnositi i na njegov benigni tumor i na malignitet. Sam preporod je već komplikacija, dešava se u 10% slučajeva. Ali čak i ako se to ne dogodi, napominje se:
- neuroloških simptoma s oštećenim funkcionisanjem živca lica i glosofaringeusa,
- oslabljeno pamćenje, vid, mentalne sposobnosti,
- impotencija je moguća kod muškaraca,
- gojaznost.
Uvjeti hipoglikemije mogu dovesti do razvoja kome, infarkta miokarda.
Radikalne mere

Poželjno je kirurško liječenje, njegove vrste: enukleacija (lučenje tumora), resekcija pankreasa, pankreatoduodenalna resekcija ili totalna pankreatktomija, tj. potpuno uklanjanje. Općenito, operacije na gušterači uvijek su klasificirane kao složene.
Ali može li osoba živjeti bez gušterače nakon operacije kako bi se uklonila nemoguće je predvidjeti. Što više negativnih faktora utiče na organizam, veći je procenat komplikacija. Volumen operacije ovisi o lokaciji inzulinoma i njegovoj veličini.
Razina glukoze određuje se u dinamici direktno tokom operacije. U 10% slučajeva operacije daju komplikacije: fistule i apscesi trbušne šupljine, peritonitis, pankreatitis, apscesi, nekroza pankreasa (što dovodi do smrti). Operacija se ne izvodi ako sam pacijent to ne želi ili postoje somatske patologije.
Da li osoba može živjeti bez gušterače? Naravno, da! Ali samo podložno zdravom načinu života i poštivanju svih preporuka liječnika.
Ako je tumor zloćudan, ima više metastaza i postaje neoperabilan, propisana je hemoterapija. Izvode ga Streptozotocin, 5-fluorouracil, Doxorubicin, itd. Kemoterapija može pomoći samo u 60% slučajeva: ova količina se objašnjava dobrom osjetljivošću na Streptozotocin. U slučajevima neosjetljivosti tumora na streptozotocin, zamjenjuje se Adriamicinom.
Takođe, ako operacija nije moguća, sprečava se hipoglikemija. Za to se koriste hiperglikemijski agensi (adrenalin, noradrenalin, glukagon, kortikosteroidi).
Za suzbijanje proizvodnje inzulina propisani su "Diazoksid" ("Proglikem", "Hyperstat") ili "Octreotide (sandostatin). Oni smanjuju ozbiljnost napada hipoglikemije. Ali, GCS grupa ima nuspojave - za njihov pozitivan efekat potrebne su doze tako da se mogu razvijati neuroendokrini poremećaji tipa Cushingovog sindroma.
Dijeta za inzulin
Ishrana bi trebala biti samo štedljiva. Uz insulinomu, pacijent će trebati da napusti upotrebu slane, dimljene, začinjene, masne i pržene hrane, kao i da minimizira gazirana pića i kafu.
Prednost imaju sve one namirnice koje sadrže vlakna. Jednostavni (rafinirani) ugljikohidrati su u potpunosti isključeni. To su šećer, kolači, peciva, čokolada, kao i proizvodi visokog GKI: krompir, bijeli hljeb, muffini, punomasno mlijeko.
Režim pijenja je ojačan, trebate piti najmanje 2 litre čiste vode dnevno, ali ni u kojem slučaju ne pijte kafu i slatku soda.
Sa benignim inzulinomima, postotak oporavka u 80% slučajeva. U 3% slučajeva relaps je moguć. Smrtnost je 5-10%. S ektopičnim insulinomima propisano je samo konzervativno liječenje.
U slučaju maligniteta gušterače s malignitetom inzulina, prognoza ovisi o metastazama i lokalizaciji samog tumora. Procenat zloćudnosti je 10%. Dvogodišnja stopa preživljavanja od oko 60%. Od trenutka dijagnoze insulinoma, pacijenta stavljaju na doživotni medicinski pregled od strane endokrinologa i neurologa.