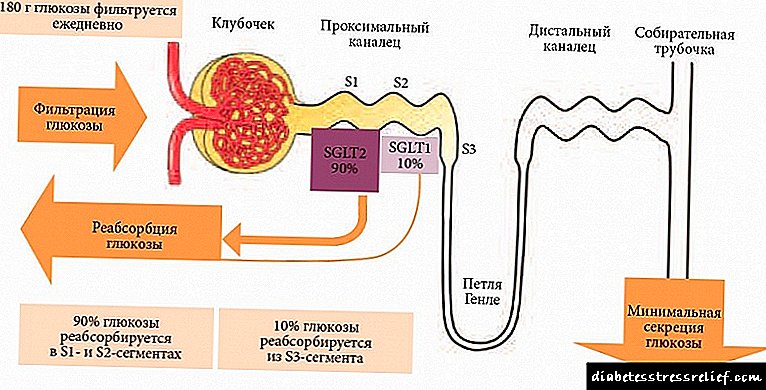
Dijabetesni moždani udar
DIJABETE ŠEĆERA KAO ČUVATIČNI FAKTOR RIZIKA
GKKP "Regionalna bolnica Kostanay", Republika Kazahstan, Kostanay
Dijabetes melitus (DM) jedan je od vodećih neovisnih etioloških faktora rizika za razvoj akutne cerebrovaskularne nesreće (moždani udar). Prevalencija dijabetesa među pacijentima s akutnom cerebrovaskularnom nesrećom iznosi 11 - 43%. Trenutno u svijetu ima 285 miliona ljudi koji pate od ove bolesti. U bolesnika s dijabetesom starijim od 65 godina moždani je udar druga najčešća komplikacija bolesti (nakon koronarne bolesti srca). Štoviše, dijabetes je faktor rizika za ne samo primarni, već i ponovljeni moždani udar. Štoviše, vrijednost dijabetesa kao faktora rizika za moždani udar progresivno raste u posljednjih nekoliko godina (sa 6,2% na 11,3%) od ukupnog broja oboljelih od moždanog udara. Čimbenici rizika za razvoj moždanog udara u bolesnika sa šećernom bolešću dijele se na specifične za ovu bolest (hiperglikemija, prisustvo mikrovaskularnih komplikacija, otpornost na inzulin itd.) I nespecifične (arterijska hipertenzija, dislipidemija, nasljedna predispozicija, pušenje, čiji patološki značaj se značajno pojačava protiv šećerne bolesti ) Odnos ishemijskog / hemoragičnog moždanog udara u bolesnika sa šećernom bolešću prema epidemiološkim studijama iznosi 11: 1, dok je u opštoj populaciji 5: 1. DM ne samo da dovodi do značajnog povećanja rizika za razvoj moždanog udara, već ga prati i teži tijek i lošiji ishod razvijenog moždanog udara, a stopa smrtnosti bolesnika sa šarkom i dijabetesom melitusom, kako u bolničkoj fazi zdravstvene zaštite, tako i u kasnom razdoblju, iznosi 2-5 puta veći od bolesnika s moždanim udarom bez pridružene dijabetesa. 16% smrtnih slučajeva kod muškaraca i 33% kod žena kao posljedica moždanog udara uzrokovano je upravo učincima dijabetesa i povezanim faktorima rizika. U 6 -40% pacijenata sa šloga, bez popratne dijabetesa, postoji takozvana reaktivna prolazna hiperglikemija koja
razvija se kao reakcija organizma na stresni odgovor. Trenutno zasnovano
Klinička ispitivanja su razvijene mjere za prevenciju moždanog udara kod pacijenata sa šećernom bolešću. Ovo je imenovanje hipoglikemijskih, antihipertenzivnih, hipolipidemičnih i koje utiču na reološka svojstva krvnih proizvoda. Najefikasniji način smanjenja rizika od šloga je propisivanje odgovarajuće antihipertenzivne terapije da bi se postigle „optimalne“ vrijednosti krvnog pritiska (BP) koji kod bolesnika sa šećernom bolešću ne bi trebao biti veći od 130 80 mm Hg. Smanjenje sistolnog krvnog pritiska za 10 mmHg a dijastolički krvni pritisak za 5 mm Hg, kod pacijenata s dijabetesom smanjuje rizik od moždanog udara za 44%. Za normalizaciju pokazatelja krvnog pritiska koriste se lijekovi prve linije - ACE inhibitori, blokatori receptora angiotenzina II, diuretici, blokatori kalcijevih kanala, beta blokatori. Normalizacija glikemije i dalje je najvažnija komponenta terapije dijabetesa i sprječava razvoj mikrovaskularnih komplikacija. Imenovanje lijekova za snižavanje lipida bitna je komponenta liječenja pacijenata s ciljem prevencije kardiovaskularnih komplikacija, uključujući moždane udare. Važan smjer u prevenciji moždanog udara kod pacijenata s dijabetesom je imenovanje sredstava koja poboljšavaju reološka svojstva krvi i mikrocirkulacije. U te svrhe, najčešće se koristi lijek acetilsalicilna kiselina (tromboza), koji se preporučuje svim pacijentima sa šećernom bolešću starijim od 40 godina (u nedostatku kontraindikacija), obično s povećanim protrombotskim potencijalom sustava zgrušavanja krvi.
Multifaktorna kompleksna terapija kod pacijenata sa šećernom bolešću, usmjerena na adekvatnu korekciju nivoa hiperglikemije, "optimalnog" krvnog pritiska, dislipidemije, poboljšanja reoloških svojstava mikrocirkulacije krvi i organa, efikasna je primarna i sekundarna prevencija moždanog udara u ovoj kategoriji bolesnika.
Stroke: velika slika
Naš mozak je, kao i bilo koji drugi organ, stalno i neprekidno opskrbljen krvlju. Što se događa ako je cerebralni protok krvi poremećen ili zaustavljen? Mozak će ostati bez hranjivih sastojaka, uključujući kiseonik. Tada moždane stanice počinju umirati, a funkcije pogođenih područja mozga su poremećene.
- ishemijski tip (čini 80% svih udaraca) znači da je bilo koja krvna žila u moždanom tkivu blokirana trombom,
- hemoragični tip (20% slučajeva moždanog udara) je puknuće krvne žile i kasnije krvarenje.
Na koji se način moždani i dijabetes odnose međusobno?

- Kod šećerne bolesti krvni sudovi su često pogođeni aterosklerozom. Zidovi krvnih žila gube fleksibilnost i iznutra su doslovno obrasli holesterološkim plakovima. Ove formacije mogu postati krvni ugrušci i ometati protok krvi. Ako se to dogodi u mozgu, dogodit će se ishemični moždani udar.
- Metabolizam kod dijabetesa značajno je oslabljen. Metabolizam vode i soli je vrlo važan za normalan protok krvi. Kod dijabetičara mokrenje postaje učestalije, zbog toga tijelo gubi tekućinu i krv se zgušnjava. Ako se ustručavate u nadopunjavanju tečnosti, onemogućena cirkulacija može dovesti do moždanog udara.
Zamjena za ksilitol - treba li ga zamijeniti šećerom? Korist i moguća šteta.
Cimet u narodnim lijekovima. Recepti, korisna svojstva - pročitajte više ovdje.
Simptomi moždanog udara
Samo lekar može postaviti 100% tačnu dijagnozu. Medicina poznaje slučajeve kada dijabetičar nije odmah razlikovao moždani udar od kome. Dogodila se još jedna stvar - moždani udar razvijen upravo na pozadini kome. Ako ste dijabetičar, upozorite druge na potencijalne opasnosti. Postoje li ljudi s dijabetesom u vašem okruženju? Pridržavajte se sljedećih simptoma:
- bezvilan bol u glavi,
- slabost, ukočenost udova (samo desno ili levo) ili cele polovine tela,
- u jednom od očiju postaje oblačno, vid je potpuno oslabljen,
- nerazumijevanje onoga što se događa, razgovora drugih,
- poteškoće ili nemogućnost govora,
- dodavanje jednog ili više nabrojanih simptoma gubitku orijentacije, ravnoteže, padu.
Liječenje moždanog udara
Ako doktor vodi pacijenta istodobno s moždanim udarom i dijabetesom, on bi trebao uzeti u obzir standardnu terapiju za dijabetičare, izračunati mjere za rehabilitaciju nakon moždanog udara i spriječiti ponavljane poremećaje moždane cirkulacije.
- stalno praćenje krvnog pritiska (normalizacija protoka krvi),
- praćenje metabolizma
- upotreba lijekova koji su normalni za pacijenta za normalizaciju nivoa šećera u krvi (u skladu s tipom dijabetesa),
- mjere za sprečavanje moždanog edema (kod dijabetičara se ova komplikacija nakon moždanog udara javlja češće nego kod bolesnika koji nisu dijabetičari),
- imenovanje lekova koji sprečavaju zgrušavanje krvi,
- standardna rehabilitacija za oslabljene motoričke i govorne funkcije.
Liječenje moždanog udara može biti dugotrajno i teško. Ipak, moždani udar se može izbjeći, a mjere za to su najjednostavnije.
Značajke liječenja gestacijskog dijabetesa. Više detalja u ovom članku.
Prevencija dijabetesa
Samo nekoliko preporuka spasi puno ljudi s dijabetesom od moždanog udara. Neophodno je posmatrati svakog od njih.
- Za smanjenje metaboličkih poremećaja važna je posebna prehrana.
- Žeđ je potrebno ugušiti kad god se pojavi (to će poboljšati protok krvi).
- Sedeći način života je neprihvatljiv. U protivnom, čak i mala tjelesna aktivnost će ubrzati protok krvi tako da su posude (uključujući mozak) preopterećene i poremećena cirkulacija krvi.
- Ne preskačite injekcije insulina ili lijekove koji smanjuju šećer.
Dijabetes kao faktor rizika za moždani udar
Dijabetes melitus je uzrok mnogih poremećaja u ljudskom tijelu, čije je liječenje komplicirano prema individualnim karakteristikama. Uz dijabetes, ravnoteža vode i soli pacijenta je ozbiljno poremećena, zbog činjenice da prisutni molekuli glukoze izvlače dovoljnu količinu tečnosti iz tkiva.
Povećava se količina izlučenog urina, što postaje i uzrokom dehidracije. Zidovi krvnih žila na pozadini takvih promjena se deformišu, krv se zgušnjava, a na stijenkama krvnih žila formiraju se prometne gužve i rastovi. Proces oporavka se znatno usporava, krv traži nove kanale.
Važno! Ranije je opasno stanje poput moždanog udara dijagnosticirano uglavnom kod starijih pacijenata, a sada su u riziku predstavnici raznih dobnih skupina, uključujući djecu i adolescente.
Uz hemoragični moždani udar dolazi do besplatnog krvarenja krvi u tkivima i organima. Nakon začepljenja krvnih žila krvnim ugruškom, razvija se ishemija.
Kod dijabetesa dijagnosticiram tako opasno stanje kao moždani udar nekoliko puta češće nego kod zdravih pacijenata, to je zbog utjecaja faktora koji predisponiraju:
- visok rizik od razvoja ateroskleroze krvnih sudova,
- predispozicija za trombozu,
- aktivira se proces zadebljanja krvi zbog gubitka tekućine,
- nepoštivanje pravila ishrane.
Uz dijabetes često se razvija i ateroskleroza. Posude istovremeno gube vlastitu elastičnost i postaju lomljivije, povećava se rizik od začepljenja krvnih ugrušaka.
Tromboza stvara pretpostavke za razvoj ishemije, ishrana tkiva je poremećena kisikom. Posljedice takvih promjena mogu biti različite.
Uz pozadinu ovog stanja, količina krvne plazme značajno se smanjuje, jer se tekućina iz organizma vrlo aktivno odstranjuje, a proces osiguranja njezinog punjenja ne pruža se na potrebnoj razini. Viskoznost krvi značajno se povećava zbog ujednačenih elemenata.
 Opasne posljedice poraza.
Opasne posljedice poraza.
Važno! Posljedice moždanog udara za dijabetičara su opasnije. Proces oporavka je teži. Dijagnosticirana je opsežna lezija.
Moguće je spriječiti razvoj moždanog udara u pacijenata s kroničnim nedostatkom inzulina. U tom smislu vodeću ulogu igra dijeta u kombinaciji s adekvatnom inzulinskom terapijom.
Značajke razvoja moždanog udara kod dijabetesa
Pacijenti kojima je dijagnosticirana dijabetes melitus imaju neke karakteristične karakteristike manifestacije patologija cerebralne cirkulacije:
- Na pozadini moždanog udara, velika većina bolesnika razvija hipoglikemiju.
- najizraženiji moždani edem.
- Uz manifestaciju moždanog krvarenja opaža se oštra dekompenzacija dijabetesa.
- Moždani udar povezan je s visokim rizikom od smrti.
Često pacijenti pokazuju poremećaje slične simptomima moždanog udara. Takve patologije su često neurološke prirode.
Znakovi moždanog udara
Popis karakterističnih znakova moždanog udara može se predstaviti na sljedeći način:
- osjećaj slabosti
- ukočenost ruku i nogu, posebno na jednoj strani tela,
- paraliza bilo kojeg dela tela,
- poremećeno razmišljanje
- nemogućnost opažanja i reprodukcije riječi,
- jake glavobolje
- oštećenje vida,
- nemogućnost gutanja sline,
- gubitak ravnoteže, narušena koordinacija pokreta,
- gubitak svijesti.
Videozapis u ovom članku reći će pacijentima o prvim simptomima moždanog udara.
Značajke liječenja
 Pravovremena medicinska pomoć.
Pravovremena medicinska pomoć.
S očitim simptomima moždanog udara, pacijent je prikladno položen na krevet, otkopčava odjeću, proteze ili ostatke povraćanja uklanja iz usne šupljine. Za dovoljan protok zraka otvorite prozore "na ventilaciji". Glava i ramena pacijenta trebaju ležati na jastuku kako se vrat ne savija, a protok krvi kralježaka ne oštećuje.
Medicinska pomoć treba započeti odmah nakon potvrde dijagnoze moždanog udara. Treba imati na umu da učinkovitost terapije u ovom slučaju uvelike ovisi o koherentnosti postupaka medicinskog osoblja.
Prije svega, propisani su trombolitički lijekovi u obliku intravenskih injekcija. Ako se takav lijek primijeni u roku od nekoliko minuta nakon moždanog udara, vjerovatno je da će doći do potpunog oporavka.
Hirurška intervencija
Pored metoda lečenja lekovima, često se koristi i hirurška metoda. Slična tehnika uključuje mehaničko uklanjanje plaka, što otežava dotok krvi u mozak.
Ova metoda terapije koristi se izuzetno rijetko, što je povezano s opasnošću od manifestacija komplikacija tokom operacije.
Dijeta za dijabetes nakon moždanog udara potrebna je svima. Uravnotežena prehrana potrebna je mjera za ubrzavanje procesa regeneracije i smanjenje rizika od drugog napada.
Glavna pravila koja reguliraju postupak sastavljanja prehrane razmatrana su u tablici:
| Koja bi pravila trebalo uzeti u obzir pri izradi jelovnika za dijabetes koji boluje od moždanog udara? | ||
| Preporuka | Opis | Karakteristična fotografija |
| Obnavljanje režima za piće | Zgušnjavanje krvi kod šećerne bolesti često se događa uslijed dehidracije, pa pacijent mora piti dnevnu normu vode tokom perioda oporavka. Dozvoljeni napici uključuju sokove i kompote, čaj kao i čistu vodu. Pića koja sadrže šećer, soda i kafu su zabranjena. |  Režim za piće. Režim za piće. |
| Odbijanje masne hrane | Pacijent bi trebao potpuno odbiti hranu koja sadrži holesterol. |  Odbijanje masne hrane. Odbijanje masne hrane. |
| Sol | Nakon moždanog udara, vrijedno je potpuno odustati od upotrebe soli. Uvesti ga u prehranu u malim dozama moguće je tek nakon potpunog oporavka. |  Štetna sol. Štetna sol. |
| Kalijum | U prehrani pacijenta treba biti prisutan kalijum u obliku posebnih vitaminskih kompleksa ili proizvoda koji ga sadrže. Neophodno je ojačati srčani mišić i zidove krvnih žila. |  Kalijum u hrani. Kalijum u hrani. |
| Vitamini | Jelovnik treba da sadrži sirovo voće i povrće. Proizvodi će pomoći nadopuniti opskrbu vitaminom B bez stvaranja opterećenja za tijelo. |  Jelovnik povrća. Jelovnik povrća. |
Upute za oporavak moraju se slijediti bez greške. Nepoštivanje prehrambenih preporuka može prouzrokovati komplikacije.
Preventivne preporuke
Prevencija moždanog udara u šećernoj bolesti prilično je jednostavna. Pažnju pacijenta treba zaustaviti na činjenici da je spriječiti razvoj moždanog udara nešto lakše nego naknadno riješiti se njegovih opasnih posljedica.
Lista glavnih preporuka koje osiguravaju prevenciju akutnog stanja je sljedeća:
- apsolutno odbacivanje nikotinske zavisnosti,
- odbijanje upotrebe bilo kojeg alkoholnog pića, posebno nekvalitetnog alkoholnog pića,
- ograničenje unosa hrane koja sadrži štetni masni alkohol,
- stalno praćenje pokazatelja krvnog pritiska,
- monitoring šećera
- uzimanje aspirina prema preporukama stručnjaka, doza se određuje pojedinačno.
Pacijenti s dijagnozom dijabetesa moraju se strogo pridržavati zahtjeva stručnjaka. Cijena njihove neusklađenosti je ponekad previsoka. Treba imati na umu da komplicirani tijek dijabetesa značajno povećava rizik od moždanog udara.
Posledice bolesti
Tijekom perioda oporavka nakon moždanog udara, pacijent bi trebao konzumirati dovoljnu količinu tekućine, slična tehnika može smanjiti vjerojatnost zgrušavanja krvi. Optimalni dnevni volumen vode treba odrediti zajedno sa liječnikom kako bi se spriječilo moguće narušavanje rada bubrega.
Pacijenti mogu doživjeti neurološke poremećaje koji zahtijevaju složenu terapiju. Liječnici ističu da stopa smrtnosti od moždanog udara neumoljivo raste. Pacijenti također ne bi trebali zaboraviti na veliku vjerojatnost razvoja različitih srčanih patologija.
Pažnja! Najopasniji je progresivni moždani udar koji može izazvati komu ili fatalan ishod čak i ako se izvrše svi potrebni terapijski postupci.
Svi pacijenti kojima je dijagnosticiran dijabetes melitus, naravno, trebaju se sjetiti da je takvo kršenje izuzetno opasno i svako odstupanje od propisanih pravila života s dijabetesom može biti faktor u opasnim lezijama. Vrijedno je zapamtiti potrebu pravilne prehrane i odustati od loših navika, redovito izvoditi lagane fizičke vježbe.
U slučaju prekomjerne tjelesne težine, pacijentima se preporučuje gubitak kilograma. Adekvatna hipoglikemijska terapija treba odrediti lekar. Doktor će pomoći u određivanju potrebne doze inzulina.
Pitanje stručnjaku
Dobar dan Prije četiri dana moja je baka hospitalizirana zbog moždanog udara. Moždani udar i dijabetes, ona ima 86 godina, postoji li šansa za oporavak. Paliza na lijevoj strani, a ne u priči.
Dobar dan Izuzetno je teško napraviti prognoze u ovom slučaju, niste pružili rezultate studije. Starost sugerira kako je potpuni oporavak gotovo nemoguć.
Dobar dan. Imam dijabetes tipa 2, veoma često glavobolje. Recite mi, nije li ovo prouzrokovanje mogućeg moždanog udara? Vodim zdrav način života, slijedim dijetu.
Dobar dan Ne, glavobolja ne ukazuje na predispoziciju za moždani udar. Provjerite indeks šećera u trenutku pojave bola i nakon njegovog uklanjanja.
Ateroskleroza arterija: uloga u genezi patologije
Moždani udar značajno narušava dovod krvi u mozak. Prema riječima stručnjaka Nacionalnog instituta za srce, pluća i krv (NHLBI), to je ozbiljna bolest koja može dovesti do dugoročne invalidnosti, pa čak i smrti.
Uz dugi tijek dijabetesa, rizik od nastanka moždanog udara raste iz nekoliko razloga. Prvo, bolesnici sa dijabetesom tipa 2 skloni su razvoju ateroskleroze arterija što prekida dotok krvi u tkiva i organe. Još češće se arterijska ateroskleroza izaziva u bolesnika s određenim faktorima rizika, koji uključuju pretilost, visok krvni tlak ili dislipidemiju (porast koncentracije "lošeg" kolesterola).
Zašto su rizici od moždanog udara veći?

Rizik od moždanog udara također se povećava zbog dugotrajnog nepovratnog oštećenja krvnih žila. Neiskorišćena povećana koncentracija šećera u krvi s vremenom može dovesti do promjene zidova krvnih žila, čineći ih krhkim i prorjeđivanjem. Ovo može utjecati na ukupni protok krvi u tkiva ili unutarnje organe, uključujući mozak, što može izazvati moždani udar.
Pušenje i nedostatak fizičke aktivnosti povećavaju i rizik od šloga kod dijabetičara. Ostali faktori koji povećavaju rizik od moždanog udara, ali koji su izvan kontrole samog pacijenta, uključuju:
- Štetna nasljednost (ovo uključuje arteriosklerozu arterija u obitelji i moždani udar, srčani udar, srčane bolesti, dijabetes)
- Starenje tijela
- Prisutnost srpaste ćelije.
- Otkrivanje zatajenja srca, prethodnih srčanih udara ili atrijske fibrilacije (poremećaj srčanog ritma).
Svi ovi faktori rizika stvaraju, naspram pozadine postojećeg dijabetesa, veći rizik od moždanog udara.
Dijabetes i rizici od patologija
Prema statistikama, rizik od moždanog udara kod žena sa dijabetesom više je nego dvostruko veći nego kod žena bez ove patologije. Rizik od moždanog udara kod muškaraca veći je od 1,8 puta. Prema nekim procjenama rizik je čak veći od službene statistike, koja je povezana s prisutnošću popratnih patologija kod mnogih ljudi koji imaju dijabetes.
Za ljude kojima je dijagnosticiran dijabetes, najčešći od njih je ishemijski moždani udar. Krvarenja u mozgu se javljaju rjeđe, obično su povezana s istodobnim patologijama krvnog sustava i arterijskom hipertenzijom. Iako sam pacijent ne može u potpunosti kontrolirati sve vrste faktora rizika za opasnu komplikaciju, ističu se neke životne promjene koje su potrebne čovjeku ako mu je dijagnosticiran dijabetes melitus.
Preuzmite kontrolu nad šećerom u krvi!

Važno je redovno određivati šećer u krvi kako biste ga stalno imali pod kontrolom. Liječnici pokušavaju usmjeriti pacijente na kontinuirano određivanje šećera u krvi iz razdoblja kada imaju kršenje tolerancije na glukozu (prethodno se ovo stanje nazivalo pre-dijabetesom). Ovo je način da se spriječi ili odgodi razvoj simptoma dijabetesa tipa 2.
Stalnim nadzorom šećera u krvi pacijenti mogu izbjeći zdravstvene komplikacije poput moždanog udara. Vrijedi potražiti pomoć endokrinologa, proći kroz školu dijabetesa kako biste naučili kako kontrolirati koncentraciju šećera u krvi protiv raznih situacija. Još nije jasno je li kontrola dijabetesa efikasna u sprečavanju moždanog udara, ali kontrola dijabetesa je važna za sveukupno zdravlje.
Krvotok mozga, hipertenzija, medicinski nadzor
Pri visokom pritisku poremećuje se cirkulacija krvi u mozgu, što povećava rizik od smrtnih komplikacija. Rizik od moždanog udara u otkrivanju dijabetesa tipa 2 smanjuje se u pozadini stalnog praćenja krvnog pritiska. Kontrola visokog krvnog pritiska sprečava rizik od svih vrsta moždanog udara, bilo da je riječ o krvarenjima u mozgu ili ishemiji. Potrebno je redovno mjeriti pritisak, a sa njegovim porastom uzimati sve lijekove koje je propisao ljekar.
Jednako je važna i redovna posjeta ljekaru. Prati se sekvencijalno medicinsko praćenje dinamike simptoma dijabetesa, kao i bilo koje druge patologije, liječi se i sprečavaju komplikacije. Potrebno je koristiti sve lijekove u skladu s uputama liječnika, redovito nadzirati stanje, prilagođavajući dozu.
Prikazana je dobra prehrana i fizička aktivnost. Važne su promjene u načinu života, uključujući redovnu fizičku aktivnost i zdravu prehranu. Šećer i zasićene masti trebaju biti ograničeni u ishrani, kalorični sadržaj prehrane je strogo kontroliran. Morate razgovarati sa svojim liječnikom o snižavanju LDL kolesterola (koji je poznat i kao "loš" kolesterol) u vašoj prehrani.
Potrebne su i druge zdrave promjene u životu. Uključuje gubitak kilograma ako pacijent ima višak kilograma, i potpuno spavanje. Ako pacijent puši, treba pronaći način da se odreknete loše navike.
Znakovi opasnosti

Oštećenje mozga kod dijabetesa može se pojaviti iznenada. Važno je znati znakove upozorenja za hitnu medicinsku pomoć. Tu spadaju:
- Odjednom nastaje slabost, razvoj ukočenosti na licu, paraliza noge ili ruke, jedne polovine tijela.
- Iznenadne poremećaje vida jedno ili oba oka prestaju da vide.
- Poremećaji govora ili problemi sa razumijevanjem.
- Napadi izražene vrtoglavice.
- U nesvijest ili padanje na mjestu.
- Napad mučne glavobolje bez ikakvog poznatog uzroka.
Za svaki opisani simptom neophodan je poziv hitne pomoći sa hospitalizacijom. Posljedice moždanog udara kod dijabetičara mogu biti uvelike različite. Težina lezije može biti ozbiljnija, te će biti potrebna duža rehabilitacija.
Moždani udar i dijabetes
Moždani udar je akutno stanje u kojem dio mozga prestaje primati krv iz posude koja ga hrani. Ako ova situacija traje duže od 4 minute, na području sa oštećenom krvnom cirkulacijom događaju se nepovratne promjene, a on umire.
Važno! Postoje dvije vrste moždanog udara - hemoragični i ishemični. Hemoragični moždani udar nastaje kao posljedica rupture arterije, ishemijski moždani udar kao posljedica blokade njenog tromba.
Sada razmislite o moždanom udaru sa dijabetesom. Poznato je da dijabetes izaziva poremećaje u žilama, kako u malim tako i u velikim. Činjenica je da pacijenti s dijabetesom vrlo često razvijaju aterosklerozu - vaskularnu leziju u kojoj gube elastičnost, postaju kruti, a njihovi zidovi prekriveni su rastom holesterola.
Ti se plakovi najčešće pretvaraju u krvne ugruške, začepljujući sudove. Često se odvajaju i protokom krvi prodiru u moždane arterije, a jednom u maloj arteriji je blokiraju i rezultiramo ishemijskim moždanim udarom.
Otežavajuće stanje je kršenje metabolizma vode i soli. Poznato je da dijabetičari imaju povećanu količinu urina, a ukoliko ne unose dovoljno vode u organizam, krv se zgušnjava, što postaje dodatni faktor oštećenja koji povećava rizik od šloga.
Mislim da sada postaje jasno da pacijenti oboljeli od dijabetesa pate od moždanog udara 2,5 puta češće od ostalih ljudi. Između ostalog, moždani udar u dijabetesu može biti teži i zbog istih skleroziranih (ukočenih) žila.

Dugi niz godina proučavam problem DIJABETE. Zastrašujuće je kad toliko ljudi umre, a još više postane invalid zbog dijabetesa.
Požurim da kažem dobre vesti - Endokrinološki istraživački centar Ruske akademije medicinskih nauka uspeo je da razvije lek koji u potpunosti leči dijabetes melitus. Trenutno se efikasnost ovog lijeka približava 100%.
Još jedna dobra vijest: Ministarstvo zdravlja osiguralo je usvajanje posebnog programa koji nadoknađuje cjelokupni trošak lijeka. U Rusiji i zemljama ZND dijabetičari prije 6. jula može primiti lijek - BESPLATNO!
Obično se u slučaju kršenja opskrbe vitalnim organom tijelo aktivira, da tako kažem, zaobiđe i krv kroz arteriole (male arterije) počne teći u zahvaćeno područje, zaobilazeći oštećenu posudu, obnavljajući prehranu.
Oprez: Ali kod osoba oboljelih od dijabetesa mala se žila podvrgavaju i aterosklerotskim promjenama, a protok krvi kroz njih je težak ili potpuno nemoguć, zato razdoblje oporavka nakon moždanog udara u njima obično traje mnogo duže, a posljedice za tijelo ozbiljnije su od onih koje imaju dijabetes ne pati.
Šta da radim? Ako dođe do moždanog udara, liječnik će propisati potrebni tretman. Ali na vama je da spriječite takav razvoj događaja preduzimanjem preventivnih mjera na vrijeme. Morate se obratiti na sljedeće: prvo, dijeta za dijabetes treba postati stalni način života, drugo, morate konzumirati dovoljno vode kako biste spriječili zgrušavanje krvi, i treće, potrebna je tjelesna aktivnost, poput kardioa.
Jedan od jednostavnih, ali efikasnih kardio treninga je svakodnevno hodanje ubrzanim tempom u trajanju od 20-30 minuta. Ove su mjere sasvim dovoljne da se oduprete moždanom udaru, čak i ako imate dijabetes.

U 47. godini dijagnosticiran mi je dijabetes tipa 2. Za nekoliko tjedana stekao sam gotovo 15 kg. Stalni umor, pospanost, osjećaj slabosti, vid su počeli sjediti.
Kada sam navršio 55 godina, već sam se ubodao insulinom, sve je bilo jako loše. Bolest se nastavila razvijati, počeli su periodični napadaji, kola hitne pomoći doslovno su me vratila iz sljedećeg svijeta. Sve vrijeme sam mislila da će ovaj put biti posljednji.
Sve se promijenilo kada mi je kćer dozvolila da pročitam jedan članak na internetu. Ne možete zamisliti koliko sam joj zahvalan. Ovaj mi je članak pomogao da se potpuno riješim dijabetesa, navodno neizlječive bolesti. Posljednje 2 godine počeo sam se više seliti, u proljeće i ljeto svaki dan odlazim u zemlju, uzgajam rajčice i prodajem ih na tržištu. Moje tetke su iznenađene kako pratim sve, odakle dolazi toliko snage i energije, još uvijek neće vjerovati da imam 66 godina.
Ko želi živjeti dug, energičan život i zaboraviti zauvijek ovu strašnu bolest, uzmi pet minuta i pročita ovaj članak.
Aktivacija pacijenta
Budući da moždani udar često dovodi do oslabljene motoričke aktivnosti, jedno od područja rehabilitacijskog liječenja je aktiviranje pacijenta. U tom slučaju, odmor u krevetu ne smije spriječiti aktivaciju.
Važno! Treba započeti odmah nakon stabilizacije pacijentovog stanja, jer se u većini slučajeva obnavljanje pokreta u paraliziranim udovima događa uglavnom u prvih 3-6 mjeseci nakon moždanog udara. Upravo je u tom periodu bila naročito djelotvorna motorička, i ne samo rehabilitacija. Složenije (kućanske, radne i sl.) Vještine vraćaju se kroz duže vrijeme.
Kako bi se spriječio razvoj spastičke nepokretnosti (kontrakcije) u jednom ili više zglobova paraliziranog udova, treba im se dati poseban položaj najmanje 2 sata dnevno. Dakle, ruka je u pravilu ispravljena u laktu i položena na stolić (stolicu) pričvršćena na krevet pod kutom od 90 stepeni, a pritom gurajući prste koliko god je to moguće.
U pazuh se stavlja kolut od tkanine ili pamuka, a u njega se stavlja vreća s pijeskom teška 0,5 kg. Paralizovana noga je savijena pod uglom od 10-15 stepeni u kolenskom zglobu i, kako bi se sprečilo njegovo produženje, u poplitealnoj regiji se postavlja valjak. Stopalo je što je više savijeno i pruža svoj naglasak, na primjer, u uzglavlja.
Ove se manipulacije često nadopunjuju pasivnom gimnastikom paraliziranih udova. Pasivnu gimnastiku u pravilu provodi instruktor fizioterapije u prisustvu rođaka ili njegovatelja, koji mora pažljivo proučiti redoslijed i smjer pasivnih pokreta u svakom zglobu paraliziranog režnja.
Ubuduće, dok savladava tehniku, pasivnu gimnastiku mogu izvoditi i osobe koje brinu o pacijentu sa šlogom. Pasivne pokrete treba izvesti u svakom zglobu i u potpunosti bez aktivne pomoći pacijenta. Tempo, volumen i broj pokreta se postepeno povećavaju. Pasivna gimnastika često se kombinira s disanjem, tako da produžetak prati udisanje.
Odluku o započinjanju fizičke rehabilitacije donosi zajednički lekar i instruktor fizikalne terapije. Prva faza aktivne rehabilitacije je sjesti pacijenta u krevet 1 - 2 minute pod nadzorom medicinskog osoblja. Ocjenjuju se njegovi subjektivni osjećaji, puls, krvni pritisak.
U budućnosti se povećava trajanje pacijentovog sjedećeg položaja. Sljedeći je korak pacijentovo usvajanje uspravnog položaja (stajanja) uz podršku autsajdera, a potom i neovisno (pacijent se zdravom rukom drži na zadnjem dijelu kreveta ili drugoj stabilnoj strukturi).
Pažnja! Kretanje po odjelu (sobi) na početku se izvodi uz pomoć i pod nadzorom instruktora fizioterapije. U pravilu se pacijent vozi sa strane pareza, bacajući oslabljenu ruku na rame. Noću, na početku neovisne motoričke aktivnosti pacijenta, još je sigurnije blokirati krevet, ostavljajući pisoar u blizini u stolici ili stolu.
Ubuduće, pacijent, umesto pomoćnika, može da koristi posebne uređaje, koji se zajedno nazivaju „šetači“, da se kreću po sobi, odeljenju. Izrađene su od lakih čvrstih metalnih struktura i veoma su korisne u aktivnoj rehabilitaciji pacijenta od moždanog udara.
Pored kretanja, pacijenta treba ohrabriti da se prilagođava domu: ponuditi da paretičnu ruku ponesete kućanske predmete, obučete se, vežete gumbe itd.Kao dodatna metoda koja ima za cilj aktiviranje pacijenta koristi se masaža.
Uz prividnu jednostavnost masaže, treba je tretirati vrlo pažljivo, jer njeno nekvalificirano provođenje može povećati mišićni grč ekstremiteta, što u budućnosti može uzrokovati kontrakture. Dakle, prilikom masiranja mišića fleksora ruke i ekstenzora noge, poželjno je samo lagano ih udarati.
Postoje i druge nijanse masaže za bolesnike s moždanim udarom, pa bi tu manipulaciju trebali provesti profesionalci s dovoljno iskustva u provođenju upravo za tu određenu kategoriju pacijenata. U slučajevima kada je spazam mišića paraliziranog režnja dovoljno izražen, liječnici dodatno propisuju mišićne relaksate, odvojeno birajući određeni lijek, dozu i režim.
Pored gore opisanih mjera za prevenciju kontrakcija paraliziranih udova, koriste se akupresura, akupunktura, toplotna terapija (primjene parafina i ozocerita) ili hladno liječenje (krioterapija), različiti vodeni postupci (hidroterapija).
Savjet! Uz smanjenje mišićnog tonusa kod paraliziranih udova, koristi se i masaža (u skladu s posebnom tehnikom aktiviranja), električna stimulacija živčano-mišićnog aparata i uvođenje lijekova koji potiču mišićnu kontrakciju. Pitanje njihove svrhe, doze i načina primjene odlučuje liječnik.
Za profilaksu, kao i za lečenje „sindroma boli u ramenu“, pored pasivne i aktivne gimnastike, masaža koristi i nošenje zavoja, električnu stimulaciju mišića navedene anatomske regije. Primjena ovih mjera u većini slučajeva omogućava izbjegavanje razvoja ugovora.
Rehabilitacija
Drugo važno područje rehabilitacijskog tretmana pacijenta sa šlogom, u kojem su bolesnikovi rođaci vrlo važni, je psihološka rehabilitacija. Poznato je da su kod ove kategorije bolesnika karakterološka obilježja ličnosti pooštrena: u dijelu prevladava apatija, plačljivost, a u dijelu prevladavaju agresivnost, nepristojnost, razdražljivost.
Dramatično smanjena memorija, prije svega za trenutne događaje. Mnogi pacijenti imaju nekakav poremećaj govora. Sve ove aspekte trebalo bi uzeti u obzir pri komunikaciji s ovom kategorijom pacijenata.
S jedne strane, treba izbjegavati sukobe, tolerantni prema njihovim ćudima i hirovima, s druge strane, ne prepuštati im se, podstiču i potiču motoričke, govorne i druge vrste aktivnosti. Za takve bolesnike komunikacija je veoma korisna u kojoj se izgubljene asocijacije i vještine lakše vraćaju.
Među mogućim temama komunikacije: razgovori o ljudima oko pacijenta, situacija, priče o ljudima koji su pretrpjeli moždani udar i oporavili se dobro nakon njega. U isto vrijeme, pacijent bi trebao biti aktivno uključen u razgovor, s njim bi se morale izgovarati riječi i izrazi i svi bi trebali biti pozdravljeni sa oduševljenjem, čak i ako je „mali uspjeh“.
Važno! Ako se pacijent prije bolesti aktivno zainteresirao za društveni život, pročitajte svježe novine i časopise ili mu dajte radio emisije, a zatim ih zamolite da s njim prenove ili razgovaraju o onome što su pročitali (čuli).
Naravno, rehabilitacija pacijenta s govornim poremećajem izazvanim moždanim udarom može biti efikasnija u slučaju sistematskog treninga sa logopedom, afaziologom, specijalistom koji poznaje metode obnove govora, čitanja i pisanja.
U prvih nekoliko nedelja časovi sa logopedom-afaziologom nisu dovoljno dugi (ne više od 15 minuta), jer se pacijentov nervni sistem brzo istroši. U budućnosti, specijalisti mogu podučiti rodbinu metodologiji vraćanja izgubljenih veština i oni mogu aktivno učestvovati u tom procesu, trošeći deo nastave samostalno.
Često se tijekom tog razdoblja pacijentu preporučuje uzimanje lijekova s nootropnim efektom, koji, prema nekim stručnjacima, olakšavaju obnovu govorne proizvodnje. Jao, ovaj se proces može povlačiti s godinama, kao i obnavljanje vještina pisanja i čitanja. Stoga su strpljenje, dosljednost i upornost drugih i pacijenta, pozitivan stav nezamjenjive su sastavnice cjelovitije obnove izgubljenih funkcija.
Važan aspekt rehabilitacije pacijenta je prehrana pacijenta. Prehrana bi trebala biti česta, frakcijska s dnevnim unosom kalorija u razini od 2000-2500 kcal. Obavezno uključite vlakna u prehranu (prevencija ili ispravljanje opstipacije), masti, posebno prženo i dimljeno, proizvodi od brašna iz vrhunskog pšeničnog brašna, sol trebaju biti ograničeni, a ponekad i potpuno isključeni.
Prevencija ponavljajućih udara
Temelji se na mjerama usmjerenim na uklanjanje faktora rizika kod određenog pacijenta. Jedan od glavnih pravaca je održavanje krvnog pritiska na optimalnoj razini za pacijenta. Od lijekova za ovu kategoriju pacijenata, ACE inhibitori i b-blokatori pokazali su se najboljima.
Oprez: U slučajevima kada je moždani udar uzrokovan suženjem (okluzija) sa stenozom karotidnih i / ili vertebralnih arterija (ateroskleroza ili aterogena tromboembolija) kod vaskularnog hirurga, odlučuje se o pitanju kirurškog liječenja koje bi poboljšalo opskrbu krvi mozgom.
Zaključno, treba napomenuti da kao rezultat moždanog udara dolazi do smrti dijela, ponekad prilično velikog, moždanih stanica (neurona). Stoga je potpuna obnova izgubljenih funkcija, čak i uzimajući u obzir ogromne kompenzacijske sposobnosti mozga, vrlo problematična.
Proces rehabilitacije u mnogim je slučajevima prilično kompliciran i dugotrajan. Zahtijeva ne samo moderne i djelotvorne lijekove, već i upornost, redoslijed postupaka medicinskog osoblja, samog pacijenta i njegove okoline. Stoga je glavni zadatak liječnika i društveno značajnih osoba za pacijenta pomoći mu da savlada metode rehabilitacije i u njemu stvori pozitivno raspoloženje za oporavak.
Dijabetes - pratitelj moždanog udara
Dijabetes melitus (DM) je jedna od najčešćih endokrinih bolesti. Prema svjetskoj statistici, od 2 do 4% stanovništva trenutno pati od dijabetesa. Iako dijabetes nije glavni faktor rizika za moždani udar, može ozbiljno komplicirati tok i rehabilitaciju pacijenata sa šlogom. Nepravilno liječenje dijabetesa, posebno u akutnom razdoblju moždanog udara, može značajno povećati rizik od ponovnog moždanog udara ili povećati područje ishemijskog fokusa.
Tako je utvrđeno da se kod osoba starijih od 40 godina akutna cerebrovaskularna nesreća događa protiv dijabetes melitusa jedan i pol do dva puta češće nego kod ljudi koji ne pate od ove bolesti, a mlađi od 40 godina, tri do četiri puta češće, štoviše među pacijentima sa značajnom razlikom prevladavaju žene.
S produljenim (više od 15-20 godina) dijabetesom, rizik od razvoja ishemijskog moždanog udara povećava se mnogo puta. Često, posebno kod starijih bolesnika s moždanim udarom, dijabetes se ne dijagnosticira, mada se može pojaviti u 50% bolesnika.
Savjet! U bolesnika sa šećernom bolešću, u usporedbi s osobama koje ne pate od ove bolesti, na klinici akutne cerebrovaskularne nesreće postoji nekoliko karakteristika. Njihov moždani infarkt se češće javlja tokom dana, u periodu aktivnosti, i često se razvija na pozadini povišenog krvnog pritiska. U bolesnika sa šećernom bolešću primjećuje se jači moždani udar, moždani edem je izraženiji, smrtnost je veća.
Uz krvarenja u mozgu dolazi do vrlo visoke stope smrtnosti, izražene dekompenzacije dijabetičkih poremećaja - razinu šećera u krvi je teško ispraviti, uključujući inzulin, u polovine bolesnika postoji produžena koma.
Parenhimska krvarenja često se razvijaju postepeno, s subarahnoidnim krvarenjima napad nije akutan, praćen blago izraženim meningealnim simptomima i umjerenom psihomotornom agitacijom.
Važno: U liječenju bolesnika sa moždanim udarom sa šećernom bolešću korekcija razine šećera u krvi je vrlo važna. Nemoguće je postići dobre rezultate u liječenju bolesnika sa šlogom, posebno kada dođe do dekompenzacije bolesti - nivo šećera u krvi na glavi prelazi 10 mmol / litra. Ljekarna se taktika često svodi na propisivanje inzulina pacijentima sa šećernom bolešću dok su u bolnici.
Smrtnost od moždanog udara u bolesnika sa šećernom bolešću prelazi 40% - što je više od prosjeka u glavnoj populaciji, a u krvarenjima - više od 70%.
Među uzrocima čestih smrti su:
- česta dekompenzacija dijabetičkih poremećaja metabolizma, njihov imunitet na korekciju inzulina, dijabetičke vaskularne promjene, prateće bolesti i komplikacije dijabetesa (infarkt miokarda, nefropatija, povećana ranjivost kože, trofični poremećaji itd.), velika žarišta moždanog infarkta, poteškoće u provođenju racionalne terapije zbog racionalne terapije uz istovremeno liječenje moždanog udara i dijabetesa.
Dijeta nakon moždanog udara: spriječiti sljedeće komplikacije
Moždani udar s dijabetesom jedna je od komplikacija koje se javljaju pri zapostavljanju pravila zdravog načina života, dijeta i preporuka liječnika. Nakon napada moždanog udara, pacijent mora pridržavati posebnu dijetu, jer sljedeći takav napad može biti fatalan.
Moždani udar kod dijabetesa jedna je od komplikacija bolesti. Kao što pokazuju brojna istraživanja iskusnih naučnika iz različitih zemalja, moždani udar se najčešće javlja upravo kod dijabetičara. Moždani udar i njegove posljedice javljaju se iznenada kada pacijent više ne može kontrolirati bolest.
Ova bolest uključuje praćenje posebne prehrane, uzimanje različitih lijekova i bavljenje sportom, ali vrlo često pacijenti koji nisu ozbiljni po svojoj patologiji krše ta pravila, što povlači za sobom najozbiljnije posljedice.
Sve o potezu
Dijabetes melitus uzrokuje oštećenje krvnih žila, upravo je s njima povezana pojava moždanog udara. Posljedice moždanog udara u šećernoj bolesti rijetko su optimistične. Najbolje je da ovaj fenomen uopšte ne dovedete.
Čak i prekomjerna težina najviše pogoduje napadu. Najčešće su u opasnosti ljudi koji ne prestanu pušiti i zloupotrebiti alkohol. Pored toga, pothranjenost je ravnopravna s tim faktorima.
Simptomi moždanog udara mogu biti:
- Velika slabost, snažnost. Naročito je opasno ako je jedna strana tijela ukočena, paraliza je najopasniji simptom, Potpuni gubitak sposobnosti razmišljanja i normalnog razgovora, Snažna glavobolja za to nema faktora, Magla pred očima, nemogućnost gledanja i to se manifestuje vrlo oštro, Nedostatak gutanja refleks, nemogućnost samostalnog kretanja i narušena koordinacija, kratko vrijeme nedostatak svijesti.
Dijeta protiv moždanog udara i njegovo liječenje obvezni su aspekti kako bi se spriječilo pogoršanje zdravlja.
Treba poštovati sljedeće preporuke:
- Stalno pijte više čiste vode. To je preduvjet, ali ni u kojem slučaju nemojte koristiti soda. Holesterol je opasna supstanca. Može prouzrokovati patologije u području mozga, što je preplavljeno neizlječivim bolestima. Zbog toga isključujemo proizvode sa maksimalnim sadržajem ove tvari. Potrebno je isključiti upotrebu soli u bilo kojem obliku. Ni sol ni začin ne treba konzumirati. Samo ako je nakon napada prošlo dovoljno vremena i stanje organizma se počelo oporavljati, malo ovog proizvoda može se dodati u prehranu. Moždani udar je opasan zbog narušavanja normalnog funkcionisanja kardiovaskularnog sistema. Zato ne zaboravite u izbornik uključiti proizvode koji sadrže kalij. Čak ni zdrava osoba ne može bez vitamina. Dijabetes, posebno preživjeli moždani udar, mora definitivno napuniti tijelo hranjivim tvarima. Svježe povrće i voće odličan su izvor vitamina. Zabranjena je svaka hrana koja sadrži velike količine kofeina. Naravno, ni u kojem slučaju kavu ne bi trebalo uključiti u prehranu. Masne kiseline su tvari koje su tijelu potrebne u ograničenim količinama. Riba je sjajan izvor omega-3. Prehrana sa moždanim udarom može biti teška osoba jer je, kao što je već spomenuto, vrlo teško gutati. Zato je dijeta za moždani udar i omogućuje vam da jedete puno tekuće hrane. Kod šećerne bolesti tipa 2 moždani je udar posebno opasan, pa se preporučuje čak i da pijete piće kroz posebnu epruvetu.
Preporuke koje utječu na prehranu nakon moždanog udara su jednostavne, a dijeta koju liječnici propisuju svakom pacijentu pojedinačno poznata je pod brojem 10.
Što se tiče srčanog udara sa dijabetesom
Infarkt miokarda i dijabetes potpuno su kompatibilni koncepti iako zvuče jezivo. Svaki pacijent vjeruje da se srčani udar s dijabetesom može dogoditi bilo kome, ali ne njemu, pa i dalje zanemaruju upute liječnika. To je zapravo vrlo čest simptom.
Važno! Infarkt miokarda kod dijabetesa nastaje pod utjecajem viška kolesterola u tijelu. To je zbog pogrešnog načina života. Imajte na umu da nakon srčanog udara s dijabetesom postoji vrlo mala šansa za potpuni oporavak. Najčešće se morate vrlo teško ograničiti da biste spriječili smrt. Mnogo je lakše spriječiti napad.
Kod dijabetesa tipa 2 srčani udar se javlja mnogo češće nego kod drugih oblika. To je zbog činjenice da takvi pacijenti imaju veću vjerojatnost da imaju problema s pretilošću, nepravilnom i nepravilnom prehranom, kao i zloupotrebom pušenja i alkohola.
Veoma je važno znati da se napad može dogoditi čak i neprimjetno za samog pacijenta, to je glavna razlika između srčanog i moždanog udara. Dijabetičar može jednostavno živjeti zlostavljajući sve preporuke liječnika i uživati u odsustvu komplikacija. I u ovo vrijeme preduslovi za napad će se uspješno razviti u njegovom tijelu.
Kada se dogodi srčani udar, pacijent ga možda ne primijeti i nastavi živjeti bez odlaska liječniku. Ali napad povlači za sobom opasne komplikacije koje su prilično sposobne prouzrokovati smrtni ishod.
Ali nije uvijek srčani udar s dijabetesom nevidljiv. Vrlo često je prati slabost i jaka glavobolja, a to je za ljude puno bolje, jer će mu se tada dijagnosticirati na vrijeme i dati šansu za budući život.
Uzroci srčanog udara su sljedeći:
- Prisutnost srčanog udara rođaka, navika pušenja, ne samo da povećava rizik od napada, već može udvostručiti šansu za srčani udar, povećani pritisak doprinosi srčanom udaru, zato kontrolirajte ovaj pokazatelj, pretilost je u svakom slučaju najgori znak dijabetes melitus, koji uvelike donosi i moždani i srčani udar, Nepravilna prehrana povlači za sobom višak kolesterola u tijelu, što zauzvrat može izazvati srčani udar, E Ako konzumirate više masti nego što vam je ljekar preporučio, također ste u riziku.
Zbog toga je kod dijabetesa vrlo važno strogo slijediti preporuke liječnika, vježbati i piti puno vode. Svako odstupanje od ovih pravila prijeti s moždanim udarom ili srčanim udarom, nakon čega se vjerojatno neće moći vratiti u svoje prethodne živote.
Prehranu za srčani udar propisuje i lekar, jer se razlikuje od uobičajene ishrane pacijenta koji ima dijabetes, kao i zdrave osobe.
Principi ishrane nakon srčanog udara:
- Zasičite svoj jelovnik kalijumom i magnezijumom, Tešku hranu treba potpuno isključiti iz ishrane, potpuno isključiti upotrebu soli. Ni na početku liječenja, ni nakon poboljšanja zdravstvenog stanja, sol se ne smije konzumirati, odbiti prženu hranu. Postoji mnogo zdravijih načina kuhanja.Za razliku od običnog dijabetesnog jelovnika, zabranjeno je piti tekućinu veću od 1,2 litre dnevno nakon srčanog udara. Hrana bez kalorija mora biti takva da gubite kilograme i ne dobijate više. tečna jela i ptičje filete s malo masnoće, Strogo je zabranjeno piti kafu i jak čaj, Sve ukiseljeno takođe treba isključiti iz jelovnika, Povrće pečeno u pećnici ili kuhano, pod najstrožom zabranom, Svježi kruh je kontraindiciran kod srčanog udara, B Moraju se isključiti novi proizvodi i čokolada.
Dakle, jelovnik koji se propisuje nakon srčanog ili moždanog udara kod šećerne bolesti puno je strožiji od ishrane dijabetičara koji ne dozvoljavaju napade. Stoga, ozbiljno shvatite svoje zdravlje, ne zapostavljajte preporuke liječnika.
Prevencija šećerne bolesti
Trenutno je naglo porast incidencije dijabetes melitusa (DM), čiji prevladavajući udio predstavlja „epidemija“ dijabetesa tipa 2. Učestalost dijabetesa tipa 2, koji čini do 95% svih slučajeva dijabetesa, brzo i stabilno raste u svim zemljama.
Upozorenje: Značaj ove „epidemije“ dramatičan je ne samo zbog njezinog doprinosa morbiditetu, već i uske patogenetičke povezanosti dijabetesa tipa 2 sa kardiovaskularnom smrtnošću. Prema posljednjim podacima, Rusija zauzima vodeće mjesto kako u pogledu smrtnosti od moždanog udara, tako i od kardiovaskularnih bolesti uopće. Moždani je udar drugi najčešći uzrok smrti u našoj zemlji i najčešći uzrok invaliditeta odraslih.
Relativni rizik od moždanog udara je 1,8–6 puta veći kod ljudi koji imaju dijabetes tipa 2 u poređenju s ljudima koji nemaju dijabetes. U istraživanju MRFIT rizik od smrti od šloga među pacijentima s dijabetesom bio je 2,8 puta veći u usporedbi s pacijentima bez dijabetesa, dok je rizik od smrti od ishemijskog moždanog udara bio 3,8 puta veći, od subarahnoidnog krvarenja - 1,1 puta i od intracerebralnog krvarenja - 1,5 puta.
Visoka učestalost ishemijskih šloga kod dijabetesa tipa 2 u velikoj mjeri određena je njegovim doprinosom razvoju aterotromboze, koja se smatra jednim od glavnih mehanizama za razvoj ishemijskog moždanog udara. Istovremeno, u ogromnoj većini prospektivnih studija nije bilo značajne korelacije između vodećeg faktora rizika za aterosklerozu - holesterol - i učestalosti moždanog udara.
Donedavno je prevladavalo mišljenje da snižavanje holesterola nije preventivna mjera moždanog udara i čak bi moglo povećati učestalost hemoragičnog moždanog udara. Nedostatak veze između nivoa kolesterola i rizika od moždanog udara potvrđen je i u POSCH studiji u kojoj je smanjenje holesterola postignuto operacijom na tankom crijevu.
Smanjenje holesterola u ovom istraživanju dovelo je do značajnog smanjenja kardiovaskularne smrtnosti, ali nije smanjilo rizik od moždanog udara. U tom pogledu, suvremena ideja vodeće uloge endotelne disfunkcije u razvoju i progresiji ateroskleroze kod dijabetesa tipa 2 je od posebnog interesa.
Inzulinska rezistencija i kardiovaskularni faktori rizika mnogo su češći kod dijabetesa tipa 2 nego u općem uzorku, što dovodi do značajnog povećanja rizika od ateroskleroze. Aterogeni faktori povezani sa otpornošću na inzulin su: dislipidemija (povećani TG, smanjeni HDL), hiperinsulinemija, poremećen metabolizam ugljikohidrata, sistemska hipertenzija.
Ovi metabolički i hemodinamički poremećaji utječu na najvažniji organ barijere - endotel, što dovodi do njegove disfunkcije, neravnoteže između vazodilatacijskih, antitrombotskih, protuupalnih, antisklerotskih faktora i vazokonstriktivnih, proliferativnih, protrombotskih i proupalnih faktora u smjeru prevladavanja potonjeg.
Savjet! Među faktorima rizika otpornost na inzulin zauzima posebno mjesto, to je patogenetska jezgra koja kombinira dijabetes tipa 2, hipertenziju, dislipidemiju, hemostatske poremećaje, protuupalne poremećaje i određuje na mnogo načina visok krvožilni rizik karakterističan za kombinaciju ovih stanja.
Ovi su poremećaji usko povezani, jedan proces pogoršava drugi, što dovodi do ranog razvoja uobičajene ateroskleroze kod dijabetesa tipa 2. Podaci da je ateroskleroza upalna bolest, te dokazi da nam upotreba tradicionalnih faktora rizika omogućava procjenu rizika od kardiovaskularnih katastrofa u samo polovini slučajeva, odredili su interes za takozvane „nove“ faktore rizika.
Ti su čimbenici usko povezani s upalom i endotelnom disfunkcijom, destabilizacijom aterosklerotskog plaka i mogu se koristiti (uz nakupljanje uvjerljivih dokaza) kao dodatni markeri u procjeni i rizika od moždanog udara i učinkovitosti strategija liječenja s ciljem stabiliziranja aterosklerotskog plaka i sprečavanja ishemijskog moždanog udara.
Najveći izgledi povezani su s primjenom markera upale (C-reaktivni protein, adhezijski molekuli ICAM-1, VCAM-1, E-selektin, P-selektin, povećana količina bijelih krvnih zrnaca, protuupalni citokini), homocistein, ASD, tkivni faktor, IAP-1, tkivni plazminogeni aktivator, lipoprotein (a).
Upalni koncept patogeneze aterotromboze, kao i neosporni uspjeh niza studija primarne i sekundarne prevencije moždanog udara upotrebom statina omogućili su određivanje posebnog mjesta ove grupe lijekova za snižavanje lipida u prevenciji moždanog udara kod pacijenata s dijabetesom tipa 2.
U prošloj deceniji utvrđeno je da statini imaju ne samo izražen efekat snižavanja holesterola, već imaju i dodatne anti-upalne i antitrombotske efekte. Blokirajući GMK - CoA - reduktazu, statini moduliraju proizvodnju brojnih protuupalnih i imunoloških supstanci:
- smanjena ekspresija adhezivnih molekula (P-selektin, VCAM, ICAM), smanjena adhezija i agregacija trombocita, smanjena protuupalna citokina, modulirana proizvodnja citokina u središnjem živčanom sustavu, poboljšana endotelna funkcija (povećana NO), smanjena oksidacija LDL, aterosklerotska stabilizacija vlaknaste kapsule plakovi, stabilizacija lipidnog jezgra.
Do danas su najveće studije o korekciji dislipoproteinemije statinima obuhvatile mali broj pacijenata i provedene su u sklopu sekundarne prevencije oboljenja koronarnih arterija, odnosno kod pacijenata s utvrđenom bolešću koronarnih arterija. Takve studije uključuju 4S, CARE, LIPID u kojima je učestvovalo 4444, 4159, 9014 ljudi, uključujući bolesnike s dijabetesom 202, 603 i 777.
U ove tri studije, statini su značajno smanjili rizik od moždanog udara u bolesnika s koronarnom bolešću arterije, ali bez prethodne cerebrovaskularne bolesti: u studiji 4S, liječenje simvastatinom smanjilo je rizik od moždanog udara i TIA (prolazni ishemijski napad) za 28% (p = 0,033).
Važno! U podskupini od 202 bolesnika sa šećernom bolešću primjena simvastatina 5,4 godine smanjila je rizik od koronarne smrti za 55%, akutne cerebrovaskularne nesreće za 62%, a ukupne smrtnosti za 43%. U studiji 4S dokazano je da sniženje LDL kolesterola može poboljšati prognozu kod pacijenata s dijabetesom tipa 2 u kombinaciji s koronarnom bolešću, a apsolutna korist od snižavanja LDL-a kod pacijenata sa šećernom bolešću veća je od one u osoba bez šećerne bolesti.
U istraživanju CARE, liječenje pravastatinom smanjilo je rizik od moždanog udara za 32% (p = 0,03), u studiji LIP>
Jedna od najvećih studija o utjecaju atorvastatina na kardiovaskularni rizik, uključujući rizik od moždanog udara u bolesnika s dijabetesom tipa 2 (u sklopu primarne prevencije kardiovaskularnih komplikacija i moždanog udara) je studija CARDS.
Ovaj je test prekinut gotovo dvije godine prije cilja zbog očiglednih prednosti atorvastatina. Studija je uporedila rezultate liječenja s atorvastatinom u dozi od 10 mg / danu. i placebo kod pacijenata s dijabetesom tipa 2 s relativno niskim LDL kolesterolom (maksimalna granica uključenosti je 4,14 mmol / l).
Pacijenti nisu imali bolesti koronarnih, moždanih ili perifernih žila, ali bilo je najmanje jedno od sljedećih znakova visokog rizika: hipertenzija, retinopatija, albuminurija, pušenje.
Primarna krajnja točka CARDS-a bila je kompozitna i uključivala je početak jednog od sljedećih događaja: akutna smrt od koronarne srčane bolesti, nefatalni infarkt miokarda, hospitalizacija zbog nestabilne angine, koronarna revaskularizacija ili moždani udar, reanimacija nakon zastoja srca.
Upotrebu atorvastatina pratilo je visoko pouzdano smanjenje incidencije primarne krajnje točke za 37%, a taj pad bio je isti u podskupinama bolesnika s početnim LDL kolesterolom iznad i ispod prosječne razine od 3,06 mmol / L. Rezultati u skupini s atorvastatinom bili su značajno bolji za takve komponente primarne krajnje točke kao što su akutni koronarni događaji - rizik od 36% i moždani udari - smanjenje rizika za 48%.
Tako je studija CARDS pokazala da atorvastatin u dozi od 10 mg / dan kod pacijenata s dijabetesom tipa 2 čak i sa niskim LDL kolesterolom (ispod 3,06 mmol / L). siguran i vrlo učinkovit u smanjenju rizika od prvog kardiovaskularnog događaja, uključujući moždani udar.
Upozorenje: Rezultati studije sugeriraju da upotreba određene ciljne razine LDL kolesterola, kao jedinog kriterija za imenovanje statina pacijentima sa šećernom bolešću, više nije opravdana. Glavni odlučujući faktor treba smatrati ukupni kardiovaskularni rizik, koji je visok kod dijabetesa tipa 2, što je ekvivalentno uvjetima s već razvijenom kardiovaskularnom komplikacijom.
Veliko su zanimanje rezultati najopširnije studije HPS-a (Studije zaštite srca). Cilj mu je bio procijeniti učinke simvastatina 40 mg i antioksidansa (600 mg vitamina E, 250 mg vitamina C, 20 mg b-karotena) koji se uzimaju svakodnevno na ukupnu smrtnost, smrtnost od bolesti koronarnih arterija, smrtnost od drugih uzroka kod pacijenata sa ili bez dokumentirane bolesti koronarne arterije. IHD, ali ima visok rizik od njegovog razvoja. Randomizirano, dvostruko slepo, multicentrično istraživanje obuhvatilo je 20536 pacijenata sa koronarnom arterijskom bolešću ili visokim rizikom (uključujući bolesnike sa šećernom bolešću) u dobi od 40 do 80 godina. Svi pacijenti su imali holesterol> 3,5 mmol / L (> 135 mg / dl).
Analiza podataka izvršena je na učinke simvastatina na sljedeće pokazatelje:
- opća smrtnost (iz bilo kojeg uzroka), smrtnost od kardiovaskularnih bolesti, uzroci slučajeva nekoronarne smrti, nefatalni infarkt miokarda, fatalni i nefatalni moždani udari, glavni vaskularni događaji, koji su uključivali sve srčane udare, sve vrste moždanog udara, sve postupke revaskularizacije.
U 33% bolesnika, LDL kolesterol kada je uključen u studiju bio je ispod 3,0 mmol / l, odnosno odgovarao je cilju u skladu s evropskim preporukama 1998–99. za primarnu i sekundarnu prevenciju koronarne bolesti srca. Rezultati studije Učinak na smrtnost i kardiovaskularne komplikacije.
Među onima koji su primali simvastatin, ukupna smrtnost se značajno smanjila, dok u učestalosti smrti od nevaskularnih uzroka razlike s placebo skupinom nisu dobivene. Naročito značajno smanjenje smrtnosti (kod onih koji su primali simvastatin) došlo je zbog kardiovaskularnih uzroka - za 17% i koronarne smrtnosti - za 18%.
U skupini koja je primala simvastatin rizik od razvoja infarkta miokarda smanjen je za 38% u usporedbi s placebom. Zabilježeno je značajno smanjenje simvastatinske grupe za rizik od moždanog udara za 25%, dok se rizik od ishemijskog moždanog udara smanjio za 30%. Primjena simvastatina nije negativno utjecala na učestalost hemoragičnog moždanog udara (razlike s placebo skupinom nisu bile značajne).
Ukupni rizik od velikih vaskularnih događaja (infarkt miokarda, smrt od koronarnih uzroka, moždani udar, potreba za revaskularizacijom) smanjio se u skupini bolesnika koji su uzimali simvastatin za 24%. Do značajnog smanjenja glavnih vaskularnih događaja, uključujući moždani udar, u skupini simvastatina došlo je bez obzira na prethodnu povijest IHD-a, starost, spol ili uzimanje drugih lijekova (acetilsalicilna kiselina, b-blokatori, ACE inhibitori) kod pušača i nepušača.
Savjet: Smanjenje broja glavnih vaskularnih događaja u grupi koja je uzimala simvastatin nije ovisilo, kao što je prvi put pokazano, od početne razine LDL kolesterola. Grupa ljudi s početno normalnom i ravnomjernom nivoom LDL-C holesterola (prema evropskim preporukama 1998–99) takođe je pokazala značajan pozitivan efekat.
U odabranoj podskupini bolesnika koji uzimaju simvastatin s LDL kolesterolom
Dakle, doza simvastatina od 40 mg uzeta tijekom 5 godina smanjuje rizik od kardiovaskularnih komplikacija za jednu trećinu, ne samo u bolesnika s koronarnom arterijskom bolešću, već i u skupinama bez bolesti koronarne arterije, ali s visokim rizikom od njenog razvoja: u bolesnika sa cerebrovaskularnim bolestima , bolesti perifernih arterija, dijabetes.
Prema preporukama Američkog udruženja za dijabetes 2004., uzimajući u obzir generalizirane rezultate randomiziranih ispitivanja, ciljna razina LDL kolesterola za bolesnike s dijabetesom tipa 2, koji pripadaju kategoriji visokog rizika, ekvivalentnoj CHD, trebala bi biti