Šta je sindrom inzulinske rezistencije? Koncept otpornosti na inzulin i razlozi njegovog razvoja
Inzulinska rezistencija je poremećen biološki odgovor tjelesnih tkiva na djelovanje inzulina. Nije važno odakle dolazi insulin, iz gušterače (endogeni) ili od injekcija (egzogenih).

Inzulinska rezistencija povećava vjerojatnost ne samo dijabetesa tipa 2, već i ateroskleroze, srčanog udara i nagle smrti uslijed začepljene žile.
Djelovanje inzulina je da regulira metabolizam (ne samo ugljikohidrata, ali i masti i bjelančevina), kao i mitogene procese - to je rast, razmnožavanje stanica, sinteza DNA, transkripcija gena.
Suvremeni koncept otpornosti na inzulin nije ograničen na poremećaje metabolizma ugljikohidrata i povećani rizik od dijabetesa tipa 2. Takođe uključuje promjene u metabolizmu masti, proteina, ekspresiji gena. Konkretno, inzulinska rezistencija dovodi do problema sa endotelnim ćelijama koji iznutra prekrivaju zidove krvnih žila. Zbog toga se lumen žila sužava, a ateroskleroza napreduje.
Simptomi inzulinske rezistencije i dijagnoza
Možete posumnjati na otpornost na inzulin ako simptomi i / ili testovi pokažu da ga imate. To uključuje:
- gojaznost u struku (trbuhu),
- loši testovi krvi na holesterol i trigliceride,
- otkrivanje proteina u urinu.
Trbušna pretilost je glavni simptom. Na drugom mestu je arterijska hipertenzija (visok krvni pritisak). Manje često osoba još nema gojaznost i hipertenziju, ali testovi krvi na holesterol i masti su već loši.
Dijagnosticiranje inzulinske rezistencije pomoću testova je problematično. Jer koncentracija inzulina u krvnoj plazmi može uvelike varirati i to je normalno. Kod analize inzulina u plazmi na testu norma je od 3 do 28 mcU / ml. Ako je inzulin više od normalnog u krvi na post, to znači da pacijent ima hiperinzulinizam.
Povišena koncentracija inzulina u krvi nastaje kada gušterača stvara višak toga kako bi kompenzirala otpornost na inzulin u tkivima. Ovaj rezultat analize pokazuje da pacijent ima značajan rizik od dijabetesa tipa 2 i / ili kardiovaskularne bolesti.
Točna laboratorijska metoda određivanja inzulinske rezistencije naziva se hiperinzulinemijska inzulinska stezaljka. Uključuje kontinuirano intravenozno davanje inzulina i glukoze 4-6 sati. To je mukotrpna metoda i zato se retko koristi u praksi. Ograničeni su na krvne pretrage na nivo inzulina u plazmi.
Studije su pokazale da je pronađena inzulinska rezistencija:
- 10% svih ljudi bez metaboličkih poremećaja,
- kod 58% bolesnika sa hipertenzijom (krvni pritisak iznad 160/95 mm Hg),
- kod 63% osoba sa hiperuricemijom (mokraćna kiselina u serumu je veća od 416 mmol / l kod muškaraca i iznad 387 mmol / l kod žena),
- kod 84% ljudi sa povišenom masnoćom u krvi (trigliceridi veći od 2,85 mmol / l),
- kod 88% ljudi sa niskim nivoom „dobrog“ holesterola (ispod 0,9 mmol / l kod muškaraca i ispod 1,0 mmol / l kod žena),
- u 84% bolesnika sa dijabetesom tipa 2,
- 66% ljudi sa smanjenom tolerancijom na glukozu.
Kada uzimate test krvi za holesterol - ne provjeravajte ukupni holesterol, već odvojeno "dobar" i "loš".
Kako inzulin reguliše metabolizam
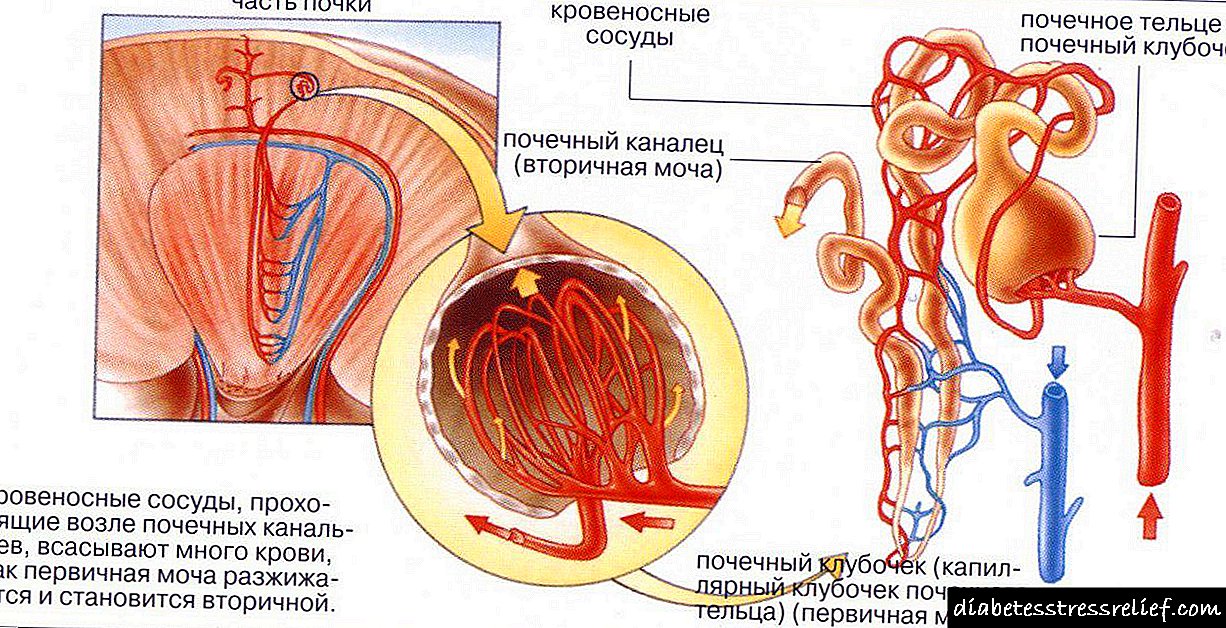
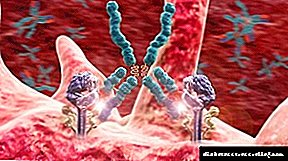
Molekula inzulina se normalno vezuje za njegov receptor na površini stanica u mišićnom, masnom ili jetrenom tkivu.Nakon toga, autofosforilacija insulinskog receptora uz sudjelovanje tirozin kinaze i njegova naknadna veza s supstratom insulinskog receptora 1 ili 2 (IRS-1 i 2).
Molekuli IRS-a zauzvrat aktiviraju fosfatidilinozitol-3-kinazu, što stimulira translokaciju GLUT-4. Ona je nosilac glukoze u stanicu kroz membranu. Takav mehanizam omogućava aktiviranje metaboličkih (transport glukoze, sinteza glikogena) i mitogenih (sinteza DNK) efekata inzulina.
- Unos glukoze u mišićne ćelije, jetru i masno tkivo,
- Sinteza glikogena u jetri (skladištenje "brze" glukoze u rezervi),
- Hvatanje aminokiselina ćelijama,
- Sinteza DNK
- Sinteza proteina
- Sinteza masne kiseline
- Jonski transport.
- Lipoliza (propadanje masnog tkiva sa ulaskom masnih kiselina u krv),
- Glukoneogeneza (transformacija glikogena u jetri i glukoze u krv),
- Apoptoza (samouništavanje ćelija).
Imajte na umu da inzulin blokira razgradnju masnog tkiva. Zato je, ako je nivo inzulina u krvi povišen (hiperinzulinizam uobičajena pojava sa inzulinskom rezistencijom), tada je gubitak težine vrlo teško, gotovo nemoguće.
Genetski uzroci otpornosti na inzulin
Otpornost na inzulin problem je ogromnog postotka svih ljudi. Vjeruje se da su uzrokovani genima koji su tijekom evolucije postali preovlađujući. 1962. godine postavljena je hipoteza da je to mehanizam preživljavanja za vrijeme dugotrajne gladi. Zato što pojačava nagomilavanje masti u organizmu tokom perioda obilne ishrane.
Naučnici su duže vremena gladovali miševe. Osobe s najdužim stažem preživjele su osobe za koje je utvrđeno da imaju genetski posredovanu inzulinsku rezistenciju. Nažalost, u modernim uslovima isti mehanizam "funkcioniše" za razvoj gojaznosti, hipertenzije i dijabetesa tipa 2.

Studije su pokazale da pacijenti s dijabetesom tipa 2 imaju genetske nedostatke u prijenosu signala nakon povezivanja inzulina sa njihovim receptorom. To se naziva oštećenja postreceptora. Prije svega, poremećena je translokacija transportera glukoze GLUT-4.
U bolesnika sa dijabetesom tipa 2 pronađena je i oslabljena ekspresija drugih gena koji osiguravaju metabolizam glukoze i lipida (masti). Riječ je o genima za glukozno-6-fosfat dehidrogenazu, glukokinazu, lipoprotein lipazu, sintazu masne kiseline i druge.
Ako osoba ima genetsku predispoziciju za razvoj dijabetesa tipa 2, tada se to može shvatiti ili ne uzrokovati dijabetes. Ovisi o načinu života. Glavni faktori rizika su prekomjerna prehrana, posebno konzumiranje rafiniranih ugljikohidrata (šećera i brašna), kao i mala fizička aktivnost.
Kakva je osetljivost na inzulin u različitim telesnim tkivima
Za lečenje bolesti od najvećeg značaja je inzulinska osetljivost mišićnog i masnog tkiva, kao i ćelija jetre. No, je li stupanj inzulinske rezistencije ovih tkiva isti? Godine 1999. eksperimenti su pokazali da ne.
Normalno, za suzbijanje 50% lipolize (razgradnje masti) u masnom tkivu dovoljna je koncentracija inzulina u krvi koja nije veća od 10 mcED / ml. Za 50% suzbijanje otpuštanja glukoze u krv iz jetre već je potrebno oko 30 mcED / ml inzulina u krvi. A da biste povećali unos glukoze u mišićno tkivo za 50%, potrebna je koncentracija inzulina u krvi od 100 mcED / ml i više.


Podsjećamo da je lipoliza raspad masnog tkiva. Djelovanje inzulina ga suzbija, kao i proizvodnja glukoze u jetri. A mišićni unos glukoze u mišićima inzulinom, naprotiv, povećava se. Napominjemo da su kod dijabetesa melitusa tipa 2 navedene vrijednosti potrebne koncentracije inzulina u krvi pomaknute udesno, tj. Prema povećanju inzulinske rezistencije. Ovaj proces započinje mnogo prije nego što se dijabetes manifestira.
Osjetljivost tjelesnih tkiva na inzulin smanjuje se zbog genetske predispozicije, i što je najvažnije - zbog nezdravog načina života.Na kraju, nakon mnogo godina, pankreas prestaje da se nosi sa povećanim stresom. Tada dijagnosticiraju „pravi“ dijabetes tipa 2. Za pacijenta je od velike koristi ako se liječenje metaboličkog sindroma započne što je prije moguće.
Koja je razlika između inzulinske rezistencije i metaboličkog sindroma
Treba znati da se inzulinska rezistencija nalazi i kod ljudi koji imaju druge zdravstvene probleme koji nisu uključeni u pojam "metaboličkog sindroma". Ovo je:
- policistični jajnik kod žena,
- hroničnog zatajenja bubrega
- zarazne bolesti
- terapija glukokortikoidima.
Inzulinska rezistencija se ponekad razvija tokom trudnoće, a prelazi nakon porođaja. Takođe obično raste sa godinama. A to ovisi o načinu života koji starija osoba vodi, hoće li izazvati dijabetes tipa 2 i / ili kardiovaskularne probleme. U članku „” naći ćete puno korisnih informacija.
Uzrok dijabetesa tipa 2
Kod šećerne bolesti tipa 2, najveća klinička važnost je inzulinska rezistencija mišićnih stanica, jetre i masnog tkiva. Zbog gubitka osjetljivosti na inzulin, manje glukoze ulazi i "izgara" u mišićnim ćelijama. Iz jetre se iz istog razloga aktivira razgradnja glikogena u glukozu (glikogenoliza), kao i sinteza glukoze iz aminokiselina i drugih „sirovina“ (glukoneogeneza).
Inzulinska rezistencija masnog tkiva očituje se u tome što antilipolitički učinak inzulina slabi. U početku se to nadoknađuje povećanom proizvodnjom inzulina pankreasa. U kasnijim fazama bolesti više masti se razgrađuje na glicerin i slobodne masne kiseline. Ali u ovom periodu, gubitak kilograma ne donosi mnogo radosti.
Glicerin i slobodne masne kiseline ulaze u jetru, gde se iz njih formiraju lipoproteini vrlo male gustine. To su štetne čestice koje se talože na zidovima krvnih žila, a ateroskleroza napreduje. Prekomjerna količina glukoze, koja se pojavljuje kao rezultat glikogenolize i glukoneogeneze, takođe ulazi u krvotok iz jetre.
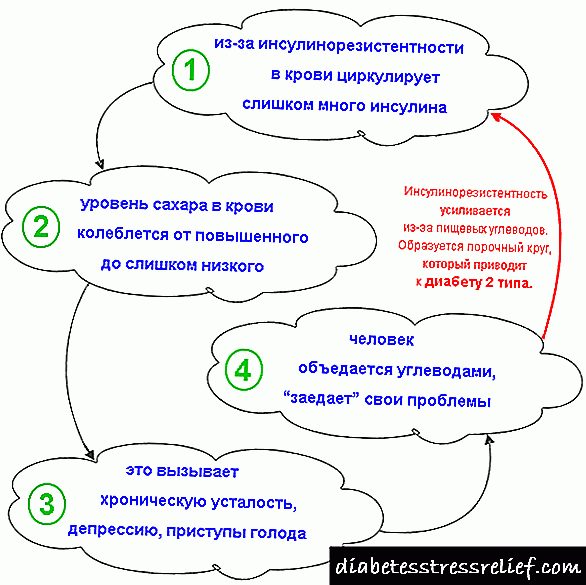
Simptomi metaboličkog sindroma kod ljudi dugo prethode razvoju dijabetesa. Budući da se otpornost na inzulin dugi niz godina nadoknađuje viškom proizvodnje inzulina od strane beta ćelija gušterače. U takvoj situaciji opaža se povećana koncentracija inzulina u krvi - hiperinsulinemija.
Hiperinsulinemija s normalnom glukozom u krvi marker je inzulinske rezistencije i preteča razvoja dijabetesa tipa 2. Vremenom, beta ćelije gušterače prestaju da se nose sa opterećenjem, koje je nekoliko puta veće od normalne. Proizvode sve manje i manje inzulina, pacijent ima visoki šećer u krvi i dijabetes.

Prije svega, 1. faza lučenja inzulina pati, tj. Brzo oslobađanje inzulina u krv kao odgovor na opterećenje hranom. A bazalno (pozadinsko) lučenje inzulina i dalje je pretjerano. Kada nivo šećera u krvi poraste, dodatno pojačava otpornost na inzulin tkiva i inhibira funkciju beta ćelija u izlučivanju inzulina. Ovaj mehanizam za razvoj dijabetesa naziva se "toksičnost glukoze".
Kardiovaskularni rizik
Poznato je da se kod pacijenata s dijabetesom tipa 2 kardiovaskularna smrtnost povećava za 3-4 puta, u usporedbi s osobama bez metaboličkih poremećaja. Sada se sve više znanstvenika i praktičara uvjerava da su otpornost na inzulin i zajedno s njim hiperinsulinemija ozbiljan faktor rizika za srčani udar i moždani udar. Štoviše, ovaj rizik ne ovisi o tome je li pacijent razvio dijabetes ili ne.
Od 1980-ih, istraživanja su pokazala da inzulin ima izravan aterogeni učinak na zidove krvnih žila. To znači da aterosklerotski plakovi i sužavanje lumena žila napreduju pod djelovanjem inzulina u krvi koja teče kroz njih.
Inzulin uzrokuje proliferaciju i migraciju ćelija glatkih mišića, sintezu lipida u njima, razmnožavanje fibroblasta, aktiviranje sustava zgrušavanja krvi i smanjenje aktivnosti fibrinolize. Dakle, hiperinsulinemija (povećana koncentracija inzulina u krvi zbog otpornosti na inzulin) važan je uzrok razvoja ateroskleroze. Ovo se događa mnogo prije pojave dijabetesa tipa 2 kod pacijenta.
Studije pokazuju jasnu izravnu povezanost između viška inzulina i faktora rizika za kardiovaskularne bolesti. Inzulinska rezistencija dovodi do činjenice da:
- povećana pretilost u trbuhu,
- profil holesterola u krvi se pogoršava, a na zidovima krvnih žila formiraju se plakovi iz „lošeg“ holesterola,
- povećava se verovatnoća stvaranja ugrušaka u žilama,
- zid karotidne arterije postaje deblji (lumen arterije se sužava).
Dokazana je ova stabilna veza i kod pacijenata s dijabetesom tipa 2 i kod pojedinaca bez nje.
Učinkovit način liječenja inzulinske rezistencije u ranim fazama dijabetesa tipa 2, pa čak i bolje prije nego što se razvije, je u ishrani. Da budemo precizniji, ovo nije metoda liječenja, već samo kontrola, vraćanje ravnoteže u slučaju narušenog metabolizma. Dijeta s niskim udjelom ugljikohidrata uz otpornost na inzulin - ona se mora pridržavati cijeli život.
Nakon 3-4 dana prelaska na novu prehranu, većina ljudi primijeti poboljšanje svog blagostanja. Nakon 6-8 nedelja, testovi pokazuju da "dobar" holesterol u krvi raste i "loš" pada. Razina triglicerida u krvi pada na normalu. Štaviše, to se događa nakon 3-4 dana, a testovi na holesterol se poboljšavaju kasnije. Tako se rizik od ateroskleroze nekoliko puta smanjuje.
Dobijaju se recepti za dijetu s niskim ugljikohidratima protiv inzulinske rezistencije

Trenutno ne postoje pravi tretmani za inzulinsku rezistenciju. Na tome rade stručnjaci iz oblasti genetike i biologije. Možete dobro kontrolirati ovaj problem slijedeći dijetu s niskim udjelom ugljikohidrata. Prije svega morate prestati jesti rafinirane ugljikohidrate, odnosno šećer, slatkiše i proizvode od bijelog brašna.
Lijek daje dobre rezultate. Koristite je uz dijetu, a ne umjesto nje, a savjetujte se s liječnikom prvo o uzimanju tableta. Svakog dana pratimo vesti u lečenju otpornosti na inzulin. Moderna genetika i mikrobiologija rade stvarna čuda. A postoji nada da će oni u narednim godinama konačno moći da riješe ovaj problem. Ako želite prvo znati, pretplatite se na naš newsletter i to besplatno.
Pitanje: Postoji nejasna stvar u knjizi UD2, Lyle govori o gubitku kilograma i da bi inzulinska rezistencija mogla biti korisna u tom pogledu. Možete li mi objasniti svoje stajalište o ovom pitanju, s obzirom da sam nutricionista i uvijek sam smatrao i čitao da je beskorisno. Jako me zanima novo gledište.
Odgovor: To je donekle suprotno zdravom razumu i u suprotnosti je s onim u što mnogi vjeruju (i malo je složenije od onoga što piše u mojim knjigama ili gore). Kao i obično, morat ću vam nešto reći.
Kako hormoni rade
Hormon je svaka supstanca u tijelu koja uzrokuje nešto drugo (signalne hemikalije koje proizvode stanice tijela i djeluju na stanice ostalih dijelova tijela). Tehnički možete odvojiti neurotransmitere (koji djeluju lokalno) i hormone (koji djeluju negdje drugdje ili u cijelom tijelu), ali to su suvišni detalji. Tako se hormon oslobađa iz bilo koje žlijezde ili tjelesnog tkiva (na primjer, tiroidi iz štitne žlijezde, inzulin iz gušterače), negdje se veže na receptor i ima regulatorni učinak.
Brava i ključ gotovo je univerzalna analogija koja objašnjava kako hormoni rade. Hormon je ključan, a njegov specifični receptor je brava. Tako se u bravu ugrađuje ključ i vrši se regulatorni utjecaj.Svaki hormon ima svoj specifični receptor (baš kao što se ključ uklapa u određenu bravu), ali može postojati nešto što se naziva unakrsna reaktivnost, gdje se jedna hormonska vrsta uklapa u drugi hormon. Ne treba se brinuti zbog toga.
Dakle, inzulin ima receptor za inzulin. Kada se inzulin veže na ovaj receptor, dolazi do regulatornog efekta (ovdje opisanog). A ti receptori za inzulin mogu se naći u cijelom tijelu, u mozgu, skeletnim mišićima, jetri i masnim ćelijama. Poslednje tri ključne su stvari oko kojih trebate brinuti.
Sada, niz faktora određuje koliko dobro funkcionira hormon (odnosno, koja regulatorna radnja se odnosi na veličinu). Tri glavna su količina ovog hormona (u općenitijem smislu, to znači da se vrši veći efekat), koliko je receptor osjetljiv (koliko reaguje na hormon) i što se naziva afinitet. Ne brinite zbog toga, uključujući treći glavni uticaj samo zbog potpunosti.
Stoga, ako u tijelu ima puno hormona, tada on ima tendenciju da šalje više signala nego kad ga je manje, i obrnuto. Na primer, više testosterona, gradi više mišića nego manje. Ali to nije uvijek istina, i ovdje dolazi u obzir osjetljivost receptora (ili otpornost) receptora. Ovo pokazuje koliko dobro ili slabo reagira receptor na hormon. Stoga, ako je receptor osjetljiv, tada ne postoji velika količina hormona. Ako je receptor rezistentan, tada čak i velika količina hormona možda neće imati efekta.
Napomena: Tehnički može postojati nešto što se naziva otrcanje i otpornost receptora, što su malo drugačije stvari, ali u stvari, to zapravo i nije važno. Tako to rade hormoni. Sljedeća tema.
Šta inzulin radi?
Puno je glupih ideja o tome kako inzulin pliva naokolo (ispada da li hormoni lebde okolo?), Ali o inzulinu mislite samo na hormon zagušenja. Izlučen kao odgovor na unos ugljikohidrata i proteina (ali ne kao odgovor na masti, što na drugi način može utjecati na otpornost na inzulin), inzulin tjera tijelo u način skladištenja energije. Ali ne mislite da to znači da dijetalne masti ne mogu učiniti da debljate.
U skeletnim mišićima inzulin potiče skladištenje i / ili sagorijevanje ugljikohidrata za gorivo. U jetri zaustavlja proizvodnju glukoze. U masnim ćelijama stimuliše nakupljanje kalorija i inhibira oslobađanje masnoće (inhibira lipolizu). Ovde je inzulin dobio svoju lošu reputaciju.
O da, inzulin je takođe jedan od signala u mozgu koji treba smanjiti glad, mada očigledno ne djeluje tako dobro. Takođe postoje dokazi da muškarci reagiraju više na inzulin nego žene (koji više reagiraju na leptin). Žene imaju tendenciju da budu otpornije na inzulin od muškaraca.
Šta je inzulinska rezistencija?
U osnovi mislim na efekte fiziološke rezistencije na inzulin. Otpornost na inzulin skeletnih mišića znači da inzulin ne može skladištiti ugljikohidrate kao glikogen ili stimulirati sagorijevanje glukoze. U jetri, otpornost na inzulin znači da povećani inzulin ne može inhibirati oksidaciju glukoze u jetri. Inzulinska rezistencija u mozgu znači i da inzulin ne radi svoj posao smanjenja gladi.
Ali kada masna ćelija postane otporna na inzulin, to znači da inzulin ne samo da ne nakuplja kalorije, već također ne može inhibirati oslobađanje masnih kiselina. Pročitajte ovu rečenicu dok ne postane jasno, jer je to ključ pitanja.
Također, kad tijelo počne postajati otporno na inzulin, a inzulin djeluje gore, tijelo nastoji osloboditi više inzulina kako bi nadoknadio.Ovo je truizam (dobro poznat) u tijelu, ako je receptor otporan, tada će se tijelo više izduvati, pokušavajući se prisiliti na pravilno funkcioniranje. No, to ne uspijeva uvijek. Osim toga, hronično povećanje razine hormona obično uzrokuje otpornost receptora. Tako postaje pomalo začaran ciklus.
Šta uzrokuje otpornost na inzulin?
Pa, puno stvari. Genetika je, naravno, glavni igrač, ali to ne možemo kontrolirati, pa to ignoriramo. Neaktivnost smanjuje osjetljivost na inzulin, a redovna aktivnost ga povećava (neću ulaziti u razloge). Kada se ćelija napuni hranjivim tvarima, na primjer, kada se mišić napuni glikogenom ili intramuskularnim trigliceridom (IMTG je vrsta masti koja se skladišti u skeletnom mišiću), postaje otporna na inzulin. Smatrajte to punim rezervoarom plina, pokušaj ubrizgavanja više goriva u njega prouzročit će prelijevanje, jer tamo nema mjesta.
Dijeta utječe na otpornost, na primjer, s velikim unosom rafiniranih ugljikohidrata i masti, uzrokuje otpornost na inzulin. Dugoročno, jedenje zasićenih masti može promijeniti strukturu ćelijske membrane, što stvara probleme. Prekomjerna fruktoza (prekomjerna ključna riječ) može uzrokovati otpornost na inzulin.
Gore sam spomenuo da kronično povećanje razine hormona može uzrokovati rezistenciju receptora. Dakle, ako je netko neaktivan, konzumira višak ugljikohidrata, masti itd., Imat će povećanu razinu inzulina i to će izazvati otpornost. Ovako se ponaša većina ljudi u savremenom svijetu.
Gojaznost u tijelu također utječe na otpornost na inzulin. Ovo nije univerzalno; možete pronaći mršave ljude koji su otporni na inzulin i veoma debele ljude koji su osjetljivi na inzulin. Ali postoji prilično dobra povezanost.
Morate shvatiti i još jedan ključni faktor da tijelo postepeno postaje otporno na inzulin. Skeletni mišić (ili je to možda jetra, ne mogu se sjetiti) prvo postaje otporan, a zatim jetra (ili skeletni mišić, ako je jetra prva). To dovodi do činjenice da tijelo ne može zaustaviti proizvodnju glukoze u jetri (zbog toga, sadržaj glukoze u krvi ostaje stalno visok). I konačno, nakon toga, masne ćelije postaju otporne na inzulin.
Kad se to dogodi, ono što vidite je da krv sadrži visok sadržaj masnih kiselina (hipertrigliceridemija), puno holesterola, puno glukoze itd., Hranjivi sastojci koji se nalaze u hrani jednostavno nemaju kamo otići. Ne mogu se skladištiti u mišićima, ne mogu biti smeštene u jetri, ne mogu biti pohranjene u masnim ćelijama. To uzrokuje gomilu drugih problema.
Učinak otpornosti na inzulin na tjelesne masnoće.
Što me na kraju dovodi do glavnog pitanja. Općenito se vjeruje da otpornost na inzulin uzrokuje nakupljanje masti, dok sam tvrdio da pomaže pri gubljenju masti. I to, i drugo - istina. Neki primarno oslobađaju višak inzulina kao odgovor na unos hrane. Ako ovo kombinujete sa genetskom ili životnom rezistencijom inzulina u skeletnim mišićima, kalorije se ne mogu skladištiti u mišićima, ali oni će ići u masne ćelije (gde inzulin još uvek može raditi). Da, inzulinska rezistencija uzrokuje gojaznost.
Ali razmislite šta će se dogoditi kada tijelo postane potpuno otporno na inzulin. Ili teorijska situacija u kojoj možete napraviti samo masne ćelije otporne na inzulin. Sada inzulin ne može akumulirati kalorije u masnim ćelijama i ne može suzbiti mobilizaciju masti. Što se tiče gubitka masti, to bi trebalo biti dobro. Ako ne možete spremati masti u masnim ćelijama dok jedete, i lakše je dobiti masne kiseline, to znači da će se masnoća lakše izgubiti.
Izgleda da tijelo pokušava odgurnuti masnoće od masnih stanica (koje također postaju pune) kako bi spriječilo dalje povećanje tjelesne masti. I to je u osnovi ono što pokušava da uradi. Postoji tona prilagodbi kada se ljudi debljaju, što bi trebalo spriječiti daljnje povećanje tjelesne masti, a otpornost je jedna od njih. Ove prilagodbe jednostavno ne funkcioniraju baš dobro.
I razmotrite nekoliko sljedećih činjenica. Postoji klasa lijekova koji se nazivaju tiazolidindion ili glitazoni koji se često koriste za poboljšanje osjetljivosti na inzulin kod pretilosti ili metaboličkog sindroma. Hronično povišena glukoza u krvi i masne kiseline uzrokuju štetu tijelu, a liječnici ga žele ukloniti. Ali ovi lijekovi djeluju povećavajući osjetljivost na inzulin u masnim ćelijama. I masnoća počinje rasti.
Postoje i neki dokazi (ali ne svi) da inzulinska osetljivost predviđa debljanje i gubitak masti uz inzulinsku rezistenciju. To takođe objašnjava zašto su inzulinski otporni, ali tanki ljudi otporni na debljanje, samo ne štede kalorije u masnim ćelijama.
Uzmite u obzir da je najlakše vrijeme za mršavljenje kraj vaše prehrane kada je osjetljivost na inzulin velika. A najlakše vrijeme za gubitak masti je kada neko ima puno masnoće u tijelu, a obično je otporan na inzulin. Mislim da shvatate.
Uzmite u obzir da kada počnete sa treninzima s pretilošću, posebno treningom mršavljenja (koji iscrpljuje mišićni glikogen i povećava osjetljivost skeletnih mišića na inzulin), a posebno ako oni smanje prehrambene ugljikohidrate iz prehrane, izgleda da mogu primijetiti ovu zadivljujuću situaciju kada gubitak masti i dobitak snage.
Pomislite na dva najmoćnija lijeka za smanjenje masnoće, klenbuterol i hormon rasta, koji uzrokuju otpornost na inzulin. Ali kada ljudi treniraju s težinom, osjetljivost na inzulin ostaje u tkivima. Mišići apsorbiraju kalorije koje ne mogu biti pohranjene u drugim dijelovima tijela (većim dijelom).
Kao da se u nekom telesu kalorije prenose iz masnih ćelija u mišiće. I mislim da se upravo to događa. Aktivnost, smanjivanje glikogena povećava osjetljivost skeletnih mišića na inzulin. Sve dok masne ćelije ostaju otporne na inzulin, kalorije odlaze u mišiće i napuštaju masne ćelije.
Realnost je inzulinska rezistencija.
Nažalost, uz izuzetak jedne situacije s pretilošću (ili kada se koriste lijekovi), otpornost na inzulin povećava se u suprotnom smjeru u kojem se razvija. Kako ljudi gube masnoće, masne ćelije postaju osjetljivije na inzulin (to je dio zašto je teže mobilizirati višak masnoće), tek tada jetra (ili mišići), a potom i mišići (ili jetra).
Naravno, trening to može promijeniti. Iskreno, ovo je jedini najsnažniji faktor koji možemo iskoristiti za poboljšanje osjetljivosti na tkivni inzulin. I dok masne ćelije ne postanu osjetljive na inzulin (opet, na šta rade, kako se masnoća u tijelu počinje smanjivati), možete dobiti barem neki pozitivan učinak oslobađanja energije iz masnih stanica u skeletni mišić.
I nadam se da je ovo odgovor na ono što je rečeno u mojoj Ultimate Diet 2.0.
Sojino ulje je biljno jestivo ulje i njegova popularnost u svijetu raste. Ali bogata nezasićenim mastima, posebno linolnom kiselinom, sojino ulje uzrokuje gojaznost, dijabetes, otpornost na inzulin i bezalkoholno oboljenje masne jetre kod miševa.
Materijali i metode istraživanja
Istraživači sa Kalifornijskog univerziteta u Riversideu testirali su genetski modificirano (GMO) sojino ulje, koje je DuPont objavio 2014. godine.Ima nisku razinu linolne kiseline, uslijed čega je ulje, sličnog sastava kao i maslinovo ulje, osnova mediteranske prehrane i smatra se zdravim. Istraživači su uporedili tradicionalno sojino ulje i kokosovo ulje bogato zasićenim masnim kiselinama sa GMO sojinim uljem.
Rezultati naučnog rada
„Otkrili smo da sva tri ulja podižu holesterol u jetri i krvi, razbacujući popularni mit da sojino ulje snižava holesterol u krvi“, rekla je Frances Sladek.
"U našem eksperimentu, maslinovo ulje uzrokuje veću pretilost od kokosovog ulja, iako manje od običnog sojinog ulja, što je bilo iznenađujuće jer se maslinovo ulje smatra najzdravijim od svih biljnih ulja", izjavio je Poonamjot Deol. Neke od negativnih metaboličkih učinaka životinjskih masti zapravo mogu biti uzrokovane visokim nivoom linoleinske kiseline, s obzirom na to da se većina poljoprivrednih životinja hrani sojinim brašnom. Zato prehrana s visokim udjelom masti obogaćena redovitim sojinim uljem ima gotovo identične učinke u prehrani na bazi životinjskih masti.
Istraživači vjeruju da povećana potrošnja sojinog ulja može biti faktor doprinosa epidemiji pretilosti. Prema podacima Centra za kontrolu i prevenciju bolesti, 35% odraslih osoba je pretilo zbog dijabetesa, srčanih bolesti i raka.
"Naši se nalazi ne tiču drugih sojinih proizvoda, poput sojinog sosa, tofua i sojinog mlijeka", rekao je Sladek. „Potrebno je još istraživanja o količini linolne kiseline u ovim i drugim proizvodima.“
Linoleinska kiselina je esencijalna masna kiselina. Svi ljudi i životinje trebali bi ga dobiti iz svoje prehrane. "Ali to ne znači da je potrebno unositi više u našoj ishrani", rekao je Deol. „Naše telo treba samo 1–2% linolne kiseline, ali neki ljudi dobijaju 8–10% linolne kiseline.“
Istraživači preporučuju konzumiranje manje konvencionalnog sojinog ulja. Sladek kaže: „Koristio sam isključivo maslinovo ulje, ali sada ga zamjenjujem s kokosovim. Od svih ulja koje smo do sada testirali, kokosovo ulje ima najmanje negativnih metaboličkih efekata iako se gotovo u potpunosti sastoji od zasićenih masti. Kokosovo ulje podiže holesterol, ali ne više od običnog sojinog ulja. "
Deol, Poonamjot i dr. „Omega-6 i omega-3 oksilipini uključuju se u pretilost kod miševa izazvane sojinim uljem.“ Naučni izvještaji 7.1 (2017): 12488.
Važnost inzulina u metaboličkim procesima ljudskog tijela vrlo je teško precjenjivati. Što se događa s inzulinskom rezistencijom? Zašto se pojavljuje i kako može biti opasno? Pročitajte više o tome, kao i o kršenju osjetljivosti na inzulin u različitim situacijama i o liječenju ove patologije.
Šta je inzulinska rezistencija?
Inzulinska rezistencija je kršenje metaboličkih reakcija kao reakcija na djelovanje inzulina. Ovo je stanje u kojem ćelije pretežno masnih, mišićnih i jetrenih struktura prestaju reagirati na učinke inzulina. Tijelo nastavlja sintezu inzulina normalnim tempom, ali ne koristi se u pravoj količini.
Ovaj izraz je primenljiv zbog njegovog uticaja na metabolizam proteina, lipida i opšte stanje vaskularnog sistema. Ovaj se fenomen može odnositi bilo na jedan metabolički proces, ili na sve istovremeno. U gotovo svim kliničkim slučajevima, otpornost na inzulin nije prepoznata sve do pojave patologija u metabolizmu.
Svi hranjivi sastojci u tijelu (masti, bjelančevine, ugljikohidrati) kao energetska rezerva koriste se u fazama tokom dana. Ovaj efekat nastaje zbog djelovanja inzulina, jer je svako tkivo na njega različito osjetljivo. Ovaj mehanizam može raditi efikasno ili ne efikasno.
Prvo tijelo koristi ugljikohidrate i masne tvari za sintezu ATP molekula. Druga metoda karakterizira privlačenje proteina za istu svrhu, zbog čega se smanjuje anabolički učinak molekula glukoze.
- ATP stvaranje,
- efekat šećera inzulina.
Dolazi do dezorganizacije svih metaboličkih procesa i provociranja funkcionalnih poremećaja.
Razlozi razvoja
Naučnici još ne mogu imenovati tačne razloge zbog kojih osoba razvija inzulinsku rezistenciju. Jasno je da se pojavljuje kod osoba koje vode pasivan način života, prekomjerne su težine ili su jednostavno genetski predisponirane. Uzrok ove pojave može biti i provođenje terapije lijekovima određenim lijekovima.

Simptomi pojave
Smanjena osjetljivost na inzulin može biti povezana s nekim simptomima. Međutim, teško je dijagnosticirati ovu pojavu samo njima.
Znakovi inzulinske rezistencije nisu specifični i mogu ih uzrokovati druge bolesti.
Uz otpornost na inzulin kod osobe, pojavljuju se sljedeći simptomi:

Prekomjerna težina i otpornost na inzulin
Prekomjerna težina je jedan od glavnih faktora koji predisponiraju razvoj inzulinske rezistencije. Da biste odredili preduvjete za oslabljenu osjetljivost na inzulin i metabolički sindrom općenito, morate znati indeks tjelesne mase. Ovaj broj također pomaže u prepoznavanju stupnja pretilosti i izračunavanju rizika od razvoja bolesti kardiovaskularnog sustava.
Indeks se smatra prema formuli: I = m / h2, m je vaša težina u kilogramima, h je vaša visina u metrima.
Indeks tjelesne mase u kg / m²
Rizik otpornosti na inzulin
i druge bolesti
Šta je inzulinska rezistencija (IR)
Riječ inzulinska rezistencija (IR) sastoji se od dvije riječi - inzulina i rezistencije, tj. Neosjetljivosti na inzulin. Mnogima nije jasna samo riječ "otpornost na inzulin", već i što ovaj izraz znači, koja je njegova opasnost i šta treba učiniti da bi se to izbjeglo. Stoga sam odlučio voditi mali edukativni program i reći vam bukvalno na prstima o ovom stanju.
U svom sam članku govorio o uzrocima dijabetesa, a među njima je bila i rezistencija na inzulin. Preporučujem vam da ga pročitate, vrlo je popularno opisan.
Kao što vjerojatno pretpostavljate, inzulin djeluje na gotovo sva tjelesna tkiva, jer je glukoza kao energetsko gorivo potrebna u svakoj stanici tijela. Postoje, naravno, neka tkiva koja metaboliziraju glukozu bez prisustva inulina, poput moždanih ćelija i leće oka. Ali u osnovi svim organima je potreban inzulin za apsorpciju glukoze.

Izraz inzulinska rezistencija znači nesposobnost inzulina da iskoristi šećer u krvi, tj. Smanjuje se njegov učinak na smanjenje šećera. Ali inzulin ima i druge funkcije koje nisu povezane s metabolizmom glukoze, ali koje reguliraju druge metaboličke reakcije. Ove funkcije uključuju:
- metabolizam masti i proteina
- regulacija procesa rasta i diferencijacije tkiva
- sudjelovanje u sintezi DNA i transkripciji gena
Zato se suvremeni koncept IR ne svodi na parametre koji karakteriziraju metabolizam ugljikohidrata, već uključuje promjene u metabolizmu proteina, masti, radu endotelnih stanica, ekspresiji gena itd.
Šta je sindrom inzulinske rezistencije?
Uporedo s konceptom „inzulinske rezistencije“ postoji i pojam „sindroma otpornosti na inzulin“. Drugo ime je metabolički sindrom. Kombinuje kršenje svih vrsta metabolizma, pretilost, dijabetes, hipertenziju, pojačanu koagulaciju, visoke rizike od ateroskleroze i bolesti srca).
I inzulinska rezistencija igra ključnu ulogu u razvoju i napredovanju ovog sindroma. Neću se zadržavati na metaboličkom sindromu, jer pripremam članak na ovu temu. Zato vam savjetujem da ne propustite.
Uzroci otpornosti tkiva na inzulin
Inzulinska neosjetljivost nije uvijek patologija. Na primjer, u trudnoći, noću, u vrijeme puberteta, kod djece se otkriva fiziološka otpornost na inzulin. U žena je fiziološka otpornost na inzulin prisutna u drugoj fazi menstrualnog ciklusa.

Patološko metaboličko stanje najčešće se nalazi u sledećim situacijama:
- Dijabetes tipa 2.
- Dekompenzacija dijabetesa tipa 1.
- Dijabetička ketoacidoza.
- Teška neuhranjenost.
- Alkoholizam
Inzulinska rezistencija se može razviti i kod ljudi bez dijabetesa. Također je iznenađujuće kako se inzulinska neosjetljivost može pojaviti kod osobe bez gojaznosti, to se događa u 25% slučajeva. U osnovi, naravno, gojaznost je stalan pratitelj inzulinske rezistencije.
Pored dijabetesa, ovo stanje prati i endokrine bolesti poput:
- Thyrotoxicosis.
- Hipotireoza
- Itsenko-Cushingov sindrom.
- Akromegalija.
- Feokromocitom.
- PCOS (sindrom policističnih jajnika) i neplodnost.

Učestalost IR
- Kod dijabetes melitusa - u 83,9% slučajeva.
- S oslabljenom tolerancijom na glukozu - u 65,9% slučajeva.
- Sa hipertenzijom - u 58% slučajeva.
- Sa povećanjem holesterola, u 53,5% slučajeva.
- Sa porastom triglicerida u 84,2% slučajeva.
- Uz smanjenje nivoa lipoproteina visoke gustoće (HDL) - u 88,1% slučajeva.
- S povećanjem razine mokraćne kiseline - u 62,8% slučajeva.
U pravilu, otpornost na inzulin ostaje nepriznata sve dok ne započnu metaboličke promjene u tijelu. Zašto je utjecaj inzulina na tijelo poremećen? Taj se postupak još uvijek proučava. Evo što se sada zna. Postoji nekoliko mehanizama nastanka ukočenosti koji djeluju na različite nivoe djelovanja inzulina na stanice.
- Kad postoji abnormalni inzulin, tj. Gušterača, sama luči već neispravan inzulin koji nije sposoban da pokaže normalno.
- Kada dođe do abnormalnosti ili smanjenja broja receptora inzulina u samim tkivima.
- Kada postoje određeni poremećaji koji se javljaju u samoj ćeliji nakon kombinacije inzulina i receptora (poremećaji receptora).
Anomalije inzulina i receptora su prilično rijetke, prema autorima, uglavnom je inzulinska rezistencija izazvana postreceptorskim poremećajima prenošenja inzulinskog signala. Vjerovatno se pitate šta može utjecati na ovaj program, koji faktori utječu na njega.
Ispod nabrajam najvažnije faktore koji mogu uzrokovati poremećaje nakon receptora:
- Starost.
- Pušenje.
- Mala fizička aktivnost.
- Unos ugljenih hidrata
- Gojaznost, posebno trbušnog tipa.
- Liječenje kortikosteroidima, beta blokatorima, nikotinskom kiselinom itd.
Zašto je otpornost na dijabetes tipa 2
Trenutno se razvijaju nove teorije razvoja neosjetljivosti na inzulin. Zaposlenici Državnog univerziteta Tula, na čelu sa Myakisheva Raushan, iznijeli su teoriju prema kojoj se inzulinska rezistencija smatra mehanizmom prilagodbe.
Drugim riječima, tijelo specifično i namjerno štiti stanice od viška inzulina, smanjujući broj receptora. Sve se to događa zato što u procesu asimilacije glukoze od strane ćelije uz pomoć inzulina, druge tvari navale se u nju i preplavljuju je. Kao rezultat, ćelija nabubri i pukne. Tijelo ne može dozvoliti masovnu ćelijsku smrt i stoga jednostavno ne dozvoljava insulinu da radi svoj posao.
Dakle, prva stvar kod takvih bolesnika je smanjenje glukoze zbog prehrane, fizičke aktivnosti i lijekova koji uklanjaju otpornost. Propisivanje lijekova s stimulativnim učinkom i ubrizgavanje inzulina samo dovodi do pogoršanja situacije i razvoja komplikacija hiperinzulinizma.
Indeks otpornosti na inzulin: kako uzeti i brojati
Dijagnoza i procjena otpornosti na inzulin određuju se pomoću dvije formule za proračun. Ovi testovi se nazivaju HOMA IR i CARO. Da biste to učinili, potrebno je donirati krv na analizu.
IR indeks (HOMA IR) = IRI (µU / ml) * GPN (mmol / L) / 22,5, pri čemu je IRI imunoreaktivni inzulin na brzinu, a GPN je glukoza u plazmi na testu.
Normalno je ta brojka manja od 2,7. Ako se poveća, onda se povećavaju i rizici razvoja gore navedenih bolesti.
Indeks otpornosti na inzulin (CARO) = GPN (mmol / L) / IRI (µU / ml), gdje IRI postiže imunoreaktivni inzulin na post, a GPN je glukoza u plazmi na testu.
Normalno je ta brojka manja od 0,33.

Koja je opasnost od neosjetljivosti ćelija
Inzulinska neosjetljivost neminovno dovodi do povećanja količine inzulina u krvi - hiperinzulinizam. Taj efekat nastaje kroz negativne povratne informacije kada, s nedostatkom inzulinskog učinka, gušterača počne proizvoditi još više inzulina, te raste u krvi. Iako postoji problem sa normalnim unosom glukoze sa inzulinskom rezistencijom, možda neće postojati problem sa ostalim efektima inzulina.
Prije svega, dokazan je negativan utjecaj viška inzulina na kardiovaskularni sustav, tačnije na napredovanje ateroskleroze. To je zbog nekoliko mehanizama. Prvo, inzulin može imati direktan utjecaj na krvne žile, uzrokujući zadebljanje njihovih zidova i pridonoseći taloženju aterogenih plakova u njemu.

Drugo, inzulin može povećati vazospazam i spriječiti njihovo opuštanje, što je vrlo važno za žile srca. Treće, inzulin u velikim količinama može utjecati na sustav koagulacije, ubrzavajući koagulaciju i inhibirajući antikoagulacijski sustav, kao rezultat, povećava se rizik od tromboze.
Dakle, hiperinzulinizam može doprinijeti ranim manifestacijama koronarne srčane bolesti, infarkta miokarda, šloga i oštećenja žila donjih ekstremiteta.
Naravno, ljudi koji imaju otpornost na inzulin imaju vrlo visok rizik za razvoj dijabetesa. Ovo stanje je svojevrsni kompenzacioni mehanizam organizma. Tijelo prvo proizvodi više inzulina kako bi održalo normalnu razinu glukoze i na taj način prevladalo otpornost. No, ubrzo ove snage nestaju i gušterača ne može proizvesti pravu količinu inzulina da bi zadržala razinu šećera u krvi, uslijed čega razina glukoze počinje postepeno rasti.
U početku se to očituje kršenjem tolerancije na glukozu, o čemu sam pisao u svom članku, savjetujem vam da pročitate, a onda i očitim znakovima dijabetesa. Ali to se moglo izbjeći na samom početku.

Inzulinska rezistencija je jedan od mnogih i važnih razloga za razvoj ljudske hipertenzije. Činjenica je da inzulin u velikim količinama ima sposobnost stimuliranja simpatičkog živčanog sustava, povećavajući na taj način razinu norepinefrina u krvi (najmoćniji posrednik koji uzrokuje vaskularni spazam). Zbog povećanja ove tvari, krvne žile su spazmatične i krvni tlak raste. Osim toga, inzulin narušava procese opuštanja krvnih žila.
Drugi mehanizam za povećanje pritiska je zadržavanje tečnosti i natrijuma s viškom inzulina u krvi. Tako se povećava volumen cirkulirajuće krvi, a nakon nje i arterijski pritisak.
Ne zaboravite na učinak hiperinzulinemije na krvne lipide. Višak inzulina uzrokuje porast triglicerida, smanjenje lipoproteina visoke gustoće (HDL - antiaterogeni lipidi, tj. Sprečavanje ateroskleroze), lagano povećanje lipoproteina niske gustoće (LDL). Svi ovi procesi pospješuju napredovanje vaskularne ateroskleroze, što dovodi do katastrofalnih posljedica.
U žena je danas već uobičajeno da se podjednako postavi znak sindroma policističnih jajnika i inzulinske rezistencije. Ova bolest izaziva kršenje ovulacije, izazivajući neplodnost, kao i porast slabih androgena, što izaziva simptome hipendrondrogenizma.
Šta da radim
Ako ste pročitali članak do kraja, to znači da ste se zaista suočili sa ovim problemom i želite da naučite kako da prevladate ovo patološko stanje i vratite zdravlje. Moj mrežni seminar „Inzulinska rezistencija je tiha pretnja“, koji će se održati 28. septembra u 10:00 po moskovskom vremenu, biće posvećen upravo ovom pitanju.
Govorit ću o metodama eliminacije i o tajnim tehnikama koje ljekari s klinike ne znaju. Primit ćete gotove rasporede liječenja, za koje je zajamčeno da ćete dovesti do rezultata. Također, za vas su pripremljeni POKLONI: intenzivno „KETO-dijeta“ i webinar „Prehrambene strategije za endokrine bolesti“, koji će nadopuniti glavni materijal.
Svim sudionicima bit će omogućen pristup snimanju i svim dodatnim materijalima u roku od 30 dana. Dakle, ako ne možete učestvovati putem interneta, u snimku možete vidjeti sve u bilo kojem povoljnom trenutku.
Cijena sudjelovanja u webinaru + ulaz + priručnici za obuku s režimima liječenja + POKLONI ukupno 2500 r
Kliknite na donji gumb kako biste platili i zauzeli svoje mjesto na webinaru.
P.S. Ostalo je samo 34 20 15 7 mjesta

S toplinom i pažnjom endokrinolog Lebedeva Dilyara Ilgizovna
Otpornost na inzulin nalazimo kod ljudi koji imaju dijabetes ili imaju prekomjernu težinu. Nekoliko studija otkrilo je da pravilna prehrana i vježbanje mogu promijeniti način na koji vaše tijelo reagira na inzulin. U posljednjih nekoliko godina broj obolelih od dijabetesa znatno se povećao, tako da trebamo pažljivo paziti na to kako jedemo. Dijeta otporna na inzulin djeluje poput dijabetičara i pomaže vam da izgubite višak kilograma i regulirate razinu šećera u krvi kako biste smanjili rizik od razvoja dijabetesa i dijabetesa.
Uzrok otpornosti na inzulin je prekomjerna težina, posebno višak masnoće oko struka. Srećom, gubitak kilograma može pomoći vašem tijelu da regulira inzulin. Možda zbog pravilne prehrane radi sprečavanja ili usporavanja razvoja dijabetesa.
Ograničite ugljene hidrate
Velika je razlika ako uzimate ugljikohidrate iz voća, povrća, integralnih žitarica ili s dodatkom masti ili šećera. Kada je u pitanju brašno, najbolje je konzumirati integralne žitarice. Najbolja opcija je koristiti 100% integralno ili bademovo brašno i kokosovo brašno za najbolje rezultate.
Izbjegavajte zaslađena pića
Sve vrste šećera mogu povećati šećer u krvi i pridonijeti propadanju otpornosti na inzulin. Ali postoje neki izvori šećera i ugljikohidrata koji su štetniji od drugih. Izbjegavajte bezalkoholna pića zaslađena šećerom, fruktoznim kukuruznim sirupom, ledenim čajem, energetskim napicima, kao i ona koja sadrže saharozu i druga umjetna zaslađivača.
Umjesto da pijete slatka pića, obratite pažnju na vodu, soda, biljni ili crni čaj i kafu. Ako svojoj hrani ili piću trebate dodati neke zaslađivače, koristite prirodne poput meda, gulaša, datulja, javorovog sirupa ili melase.
Jedite više vlakana
Prema mnogim istraživanjima, manje je vjerovatno da će konzumiranje cjelovitih žitarica razviti dijabetes tipa 2, ali ljudi moraju ograničiti broj prerađenih (upakovanih) cjelovitih žitarica.
Hrana sa visokim vlaknima poput artičoka, grašak, briselski klice, brokoli, pasulj, laneno sjeme, cimet i cimet pomažu u regulaciji inzulinske rezistencije.Ovo povrće ima puno vlakana i ima manje kalorija, a ima i protivupalna svojstva.
Konzumirajte zdrave masti
Izbjegavajte jesti nezdrave masti, poput trans masti i zasićenih masti, koje su umjesto vašeg nezasićenog jelovnika. Povećanje masti je važno zbog osoba s inzulinskom rezistencijom i dijabetesom zbog smanjenih ugljikohidrata.
Upotreba hrane bogate mononezasićenim masnim kiselinama poboljšava glikemijsku kontrolu u slučajevima kada masnoća zamjenjuje ugljikohidrate. Namirnice koje možete konzumirati da povećate svoje zdrave masti su maslinovo ulje, avokado, orašasti plodovi i sjemenke.
Pored povećanja nezasićenih masti, trebali biste povećati količinu omega-3 masnih kiselina, što znači da jedete ribu barem dva puta tjedno. Odgovaraju skuše, losos, haringe, tunjevina i bijela riba. Omega-3 masne kiseline mogu se dobiti iz oraha, čije su laneno sjeme, sjemenke konoplje i žumanjci.
Uzmi dovoljno proteina
Studija je pokazala da je povećani unos proteina pomogao izgubiti više kilograma. Unos proteina je važan za osobe s otpornošću na inzulin, jer su bjelančevine relativno neutralne s obzirom na metabolizam glukoze i zadržavaju mišićnu masu, što se može smanjiti kod osoba sa smanjenom osjetljivošću na inzulin.
Proteini poput piletine, ribe, jaja, jogurta, badema i leće pomažu u regulaciji šećera u krvi.
Planirajte obroke
Kada je u pitanju kontrola otpornosti na inzulin, gubitak težine je ključni faktor. Možete izgubiti kilogram slijedeći smjernice za mršavljenje da biste smanjili osjetljivost na inzulin, ali isto tako trebate smanjiti i kalorije. Studije su pokazale kako rastući obroci imaju veliki značaj za razvoj gojaznosti. Jedite češće, ali u manjim porcijama i nikad nemojte biti previše gladni, jer povećavate šansu da jedete pri sljedećem obroku. Započnite malu porciju i, ako je potrebno, odbacite je, ali nikad nemojte previše napuniti tanjir.
Na vašem tanjiru uvijek bi trebali biti bjelančevine, masti i povrće (vlakna).
Dijeta s inzulinskom rezistencijom uravnotežuje se između čistih proteina, zdravih masti, hrane s visokim vlaknima i visokokvalitetnih mliječnih proizvoda. Ljudi koji imaju ovo stanje trebali bi izbjegavati jesti pakiranu hranu, zaslađena pića i rafinirane ugljikohidrate.
Insulinska rezistencija vašeg tijela je vjerovatno najčešća hormonalna neispravnost i jedan od najčešćih uzroka hroničnog umora. Velika većina ljudi koji koriste ugljene hidrate kao glavni izvor kalorija imaju inzulinsku rezistenciju različite težine. I što su starije, to su ćelije otpornije na inzulin.
Nemojte ni pomisliti da ako su vam šećer na glasu i glikolirani hemoglobin normalni, tada "nemate problema sa otpornošću na inzulin". Tako su endokrinolozi tumačili moju situaciju prije mnogo godina i morao sam platiti njihovu glupost sa godinama otpornosti na inzulin i hipotireozu. Da sam imao dovoljno mozga da manje slušam njihova sranja, prođem inzulin na prazan stomak i uporedim njegove vrijednosti sa zdravim prema stručnjacima, izliječio bih se mnogo ranije. Više ili manje zdravi inzulin na dan je 3-4 IU / ml, pri čemu su 5 IU / ml i više različiti stupnjevi problema. I nemojte se iznenaditi ako "iz nekog razloga deiodinaze ne žele pretvoriti moj T4 u T3, iako je moj inzulin na brzinu samo 9 me / ml (2,6 - 24,9)." Ovaj raspon (2,6 - 24,9) nema nikakve veze sa zdravljem i može vam se činiti da je vaš inzulin naglo 6 IU / ml ili čak 10 IU / ml „dobar“.
Inzulin je jedan od tri najvažnija hormona u ljudskom tijelu (zajedno sa T3 i kortizolom).Njegov je zadatak informirati stanice kad se hranjive tvari nalaze u krvotoku: šećeri, aminokiseline, masti, mikronutrijenti i slično. Nakon toga, posebni proteini unutar ćelije, zvani transporteri glukoze, prilaze površini ćelije i počinju da “usisavaju” sve ove hranjive sastojke u ćeliju. Ćelije nemaju oči i zato im treba nekako komunicirati u koje vreme i kojom brzinom bi trebale „uzimati“ hranjive materije iz krvotoka. Kakve ćelije? - To je to. Mišićne, jetrene, masne, endokrine, ćelije mozga i tako dalje. Da biste ga pojednostavili, signal inzulina na ruskom zvuči otprilike ovako: „Ćelija, uzmi hranjive materije!“. Stoga se inzulin često naziva "hormonom skladištenja energije" ili "transportnim hormonom", kao da "transportira" hranjive tvari u ćeliju, iako se ništa slično ne događa u doslovnom smislu te riječi, hormoni samo prenose poruke iz jedne stanice u drugu. Radije ga nazivam „hormonom opskrbe energijom“, a T3 - hormonom energije. Inzulinski signali reguliraju brzinu kojom hranjive tvari / energija ulaze u ćeliju, a T3 signali reguliraju brzinu kojom se ta energija nakon toga sagorijeva u ćeliji. Iz tog razloga, simptomi otpornosti na inzulin su vrlo slični simptomima hipotireoze. I, vjerojatno, stoga, s dubokom inzulinskom rezistencijom (receptori ne čuju dobro signal inzulina i hranjivih sastojaka ulaze u stanicu sporije / u manjoj količini) deiodinaze usporavaju pretvorbu T4 u T3 i povećavaju pretvorbu u reverzibilni T3. Ako energija ulazi u ćeliju sporije, onda je razborito da je sagorevate sporije, jer u protivnom možete sagorjeti sve i ostaviti ćeliju „bez energije“ uopšte. Ovo je samo moja pretpostavka i to lako može imati nikakve veze sa stvarnošću. Ali za nas je važno samo jedno - otpornost na inzulin dovodi do smanjenja pretvorbe T4 u T3 i povećanja obrnutog T3. I to je činjenica koju su potvrdila istraživanja, a ne moje nagađanja. Insulin se proizvodi beta ćelijama gušterače na zahtjev "odozgo".
Uzroci inzulinske rezistencije.
Kad nešto pojedete, vaš želudac razgrađuje hranu na najmanje sastojke: razgrađuje ugljikohidrate na jednostavne šećere, bjelančevine na aminokiseline. Nakon toga, sve korisne hranjive tvari iz hrane apsorbiraju se u crijevne stjenke i ulaze u krvotok. U roku od pola sata nakon konzumiranja hrane, nivo šećera u krvi nekoliko puta raste, a kao odgovor na to, gušterača odmah proizvodi inzulin te tako signalizira stanicama: "uzmi hranjive tvari". Štaviše, količina inzulina koju će pankreas izbaciti u krvotok bit će otprilike proporcionalna količini šećera u krvotoku + „0,5 puta većem broju aminokiselina (proteina) u krvotoku“. Nakon toga, inzulin "raspodjeljuje" ove šećere, aminokiseline i masti u ćelije, kao i tada njihov nivo u krvotoku opada, a razina inzulina opada iza njih. Šećer aminokiseline u krvi se odvajaju -> odlazi inzulin -> inzulin raspodjeljuje šećer aminokiseline u stanicama -> šećer u krvi smanjuje se aminokiselina -> inzulin smanjuje. Cijeli ciklus traje 2,5-3 sata, ovisno o broju ugljikohidrata i proteina u unosu hrane.
Sve dok se homosapiens hrani hranom, na koju se prilagodio kao biološka mašina tijekom milijuna godina evolucije, ovaj sistem funkcionira pravilno poput sata. Iako jede voće umjereno (u kojoj ima svega oko 8-12 grama ugljikohidrata (čitaj: šećer) na 100 grama), koji također dolaze s puno vlakana, usporavajući apsorpciju u probavnom traktu, nema problema. Problemi počinju kada počnemo redovito konzumirati proizvode punjene ugljikohidratima (šećerima): rižu (80 grama ugljikohidrata na 100 grama), pšenicu (76 grama ugljikohidrata na 100 grama) i sve njene derivate, zobene pahuljice (66 grama ugljikohidrata na 100 grama) slatka pića sokovi (napunjeni do kapaciteta sa šećerom), umaci kečapi, sladoled, itd.Pored visokog sadržaja ugljikohidrata (šećera) u ovim proizvodima, njihov se glikemijski indeks malo razlikuje od glikemijskog indeksa stolnog šećera. Upotreba ovih proizvoda dovodi do ogromnog porasta šećera u krvi i, shodno tome, do ogromnog oslobađanja inzulina.
Drugi problem je što danas ljudi previše slušaju nesposobne nutricioniste i teže "frakcijskoj ishrani", čija je suština ono što trebate jesti "u malim porcijama, ali često", navodno da biste povećali brzinu metabolizma. Na maloj udaljenosti, naravno, ne dolazi do povećanja brzine metabolizma. Bez obzira da li podijelite dnevnu količinu hrane na 2 obroka ili 12. Ovo je pitanje dobro istraženo u istraživanjima, a čak postoji i video Borisa Tsatsulina na tu temu. Da, i nije sasvim jasno zašto na zemlji organizam treba ubrzati metabolizam samo zato što smo celokupnu dnevnu količinu hrane podijelili u veći broj obroka ?? Dugoročno, frakcijska prehrana će stvoriti hronično visoke razine inzulina i leptina i krenuti prema inzulinskoj rezistenciji i rezistenciji na leptin (što zauzvrat dovodi do pretilosti i niza drugih problema) i zapravo usporiti brzinu metabolizma . Čak i na maloj udaljenosti, istraživanja pokazuju da ljudi koji jedu frakcijski (3 velika obroka + 2 zalogaja) prejedu prilično neprimjetno u usporedbi s onima koji jedu 3 puta dnevno. Mnogo je lakše neprimjereno jesti ako jedete 5-6 puta dnevno, nego ako jedete samo 3 puta dnevno, čak i u većim porcijama. Osoba koja jede 3 puta dnevno ima povišene razine inzulina oko 8 sati dnevno, a preostalih 16 sati su minimalne. Osoba koja jede 6 puta dnevno ima povišenu razinu inzulina čitav dan budan (16-17 sati dnevno), jer jede svakih 2,5-3 sata.
U prvim mjesecima i godinama takva šećera i frakcijska prehrana neće stvarati probleme, ali prije ili kasnije, kao odgovor na hronično superfiziološke razine inzulina, receptori će početi razvijati otpornost na njega. Kao rezultat toga, ćelija prestaje da efikasno čuje signal inzulina. Hronična superfiziološka razina gotovo bilo kojeg hormona dovest će do razvoja otpornosti receptora na ovaj hormon. Zašto se to ne događa jednostavno niko ne zna, ali postoje različite hipoteze. Za nas oni nisu važni, važno je samo da razvoj otpornosti na inzulin ima pet glavnih razloga:
1) Visoki nivo inzulina.
2) Konzistentnost visokih nivoa insulina.
3) Visok procenat visceralne masti.
4) Nedostatci: hormon vitamin D, magnezijum, cink, hrom ili vanadijum. Ovi nedostaci ometaju pravilno funkcioniranje receptora za inzulin.
5) Manjak testosterona kod muškaraca. Osjetljivost ćelija na inzulin izravno ovisi o razini testosterona i njegov nedostatak (ispod 600 ng / dl) automatski stvara otpornost na inzulin.
Prvi nastaje ishranom bogatom ugljikohidratima (tj. Šećerima, jer je ugljikohidrat samo lanac jednostavnih šećera koji se uništavaju djelovanjem klorovodične kiseline). Drugi nastaje frakcijskom ishranom.
Kad osoba razvije blagu inzulinsku rezistenciju i stanica prestane učinkovito čuti inzulinski signal, gušterača pokušava samostalno riješiti situaciju, proizvodeći malo više inzulina. Da bismo signal donijeli u ćeliju, gušterača radi potpuno isto kao i mi kada nas sugovornik nije prvi put čuo - samo izgovaramo riječi ponovo. Ako se nije čuo od drugog, ponovimo treći put. Ozbiljnija rezistencija na inzulin, više gušterače se mora razviti na prazan stomak čak i nakon jela. Što su osjetljiviji inzulinski receptori, potrebno je proizvesti manje inzulina gušterače kako bi se signal prenio u stanicu.Stoga su razine inzulina na post direktan pokazatelj stupnja inzulinske rezistencije receptora. Što je viši inzulin na post, otporniji su njegovi receptori, gori signal prolazi u stanicu, a sporije i gore je ćelija opskrbljena hranjivim tvarima: šećerom, proteinima, mastima i mikronutrijentima. S razvojem inzulinske rezistencije, deiodinaze počinju pretvarati manje od T4 u T3, a više prema T3. Sumnjam da je to adaptivni mehanizam, ali lako bih mogao pogriješiti. To nam nije bitno. Otpornost na inzulin stvara simptome samostalno: niska razina energije, endogena depresija, oslabljeni libido, oslabljeni imunitet, moždana magla, loša memorija, loša tolerancija na vježbanje, učestalo mokrenje, noćna buđenja s željom za piškanjem, odlaganje masnih trbuha (oko struka) i tako dalje.
Stoga bismo uvijek trebali nastojati osigurati da receptori budu osjetljivi na inzulin.
U prvim se godinama prehrana s ugljikohidratima kreće u smjeru otpornosti na inzulin, ali usput se i pankreas pridružuje ovom procesu (stvarajući više inzulina kao odgovor na rezistenciju). To stvara začarani ciklus kada je, zbog otpornosti na inzulin, pankreas prisiljen da stvara više inzulin da dođe do stanica, što će zauzvrat dovesti do veće otpornosti na inzulin s vremenom. Nakon čega će proizvesti još više inzulina i tada će to dovesti do još veći otpornost na inzulin. Jedina osoba koju sam čuo o toj ideji je kanadski doktor Jason Fang, autor kôda za gojaznost. Prvih godina će prehrana ugljikohidratima kretati čovjeka u smjeru otpornosti na inzulin, a u ovoj fazi promjena dijeta bit će djelotvorna kao liječenje: snažno smanjenje ugljikohidrata u prehrani i dodavanje masnoća (bilo kojeg drugog osim masti). Slijedi druga faza, kada će sam gušterača pogoršati inzulinsku rezistenciju, a u ovoj fazi jednostavna promjena prehrane bit će neučinkovita ili apsolutno neefikasna, jer sada, u situaciji duboke inzulinske rezistencije, čak i hrana s niskim indeksom inzulina tjera gušteraču na proizvodnju superfiziološke razine inzulina iz ovoga usisavanje trema tako lako da se ne izlazi van.
Liječnici dijele svu masnoću na potkožne i visceralne (obavija unutrašnje organe i tkiva). Manipulacija potkožnog masnog tkiva nije proizvela promjenu inzulinske rezistencije. U jednom istraživanju uzeto je 7 dijabetičara tipa 2 i 8 kontrolnih grupa bez dijabetičara i liposukcijom je ispušteno prosječno 10 kg masti po osobi (što u prosjeku iznosi 28% njihove ukupne masti). Inzulin natašte i glukoza natasto su mjereni PRIJE i 10-12 tjedana NAKON liposukcije, a nije došlo do promjena u tim pokazateljima. Ali smanjenje visceralne masnoće u studijama očigledno poboljšava osjetljivost ćelija na inzulin i smanjuje inzulin na post. Za nas nema nikakvog praktičnog značaja koja vrsta masti pogoršava otpornost na inzulin: i dalje je nemoguće prisiliti tijelo da sagorijeva direktno visceralne masnoće, sagorit će i uglavnom i uglavnom potkožne masnoće (jer je mnogo puta više).
4) Postoji i četvrti razlog pogoršanja inzulinske rezistencije - nedostatak magnezijuma, vitamina D, hroma i vanadijuma. Unatoč činjenici da je najmanje značajna od svih, svima preporučujem da otklone nedostatke ovih elemenata u tragovima, ako ih ima. I poanta ovdje nije čak ni otpornost na inzulin, već činjenica da nećete moći optimalno funkcionirati kao biološka mašina, imajući nedostatak nekih elemenata u tragovima, posebno vitamina D i magnezijuma.
Inzulinska rezistencija i dijabetes tipa 2.
Postoje dvije vrste dijabetesa: prva i druga.Dijabetes tipa 1 čini samo 5% ukupnog broja dijabetesa i razvija se kao rezultat autoimunog napada beta-ćelija gušterače, nakon čega gubi sposobnost proizvodnje dovoljnih količina inzulina. Takav dijabetes se obično razvija do 20 godina i zato ga zovu maloljetnički (juvenile). Ostala često korištena imena su autoimuna ili inzulinska ovisna.
Dijabetes tipa 2 (95% svih dijabetesa) je posljednja faza progresije tokom godina i desetljeća otpornosti na inzulin i zbog toga ga nazivamo "rezistentnim na inzulin". Dijagnosticira se kada otpornost vaših ćelijskih receptora postane ne samo odvratno užasna, već toliko patološki strašna da čak i mokraćom izlučuje svu višak glukoze (koja se ne distribuira po stanicama) kroz bubrege, a tijelo i dalje ne uspije stabilizirati glukozu u krvi. A onda vidite visoku glukozu u krvi ili glicirani hemoglobin i jave vam da ste sada dijabetes tipa 2. Naravno, vaša inzulinska rezistencija i simptomi razvili su se decenijama prije ove dijagnoze, a ne samo kada je „šećer izmakao kontroli“. Pad razine energije, pad libida, rast obrnutog T3, pretjerano spavanje, endogena depresija, magla u mozgu stvaraju se upravo otporom inzulinskih receptora i padom razine šećera unutar ćelije, a ne povećanjem šećera u krvi. Kada vam je dijagnosticiran dijabetes tipa 2, to se na ruski prevodi prevodi na sljedeći način: “Zajebali smo se kao ljekari i zdravstveno, budući da su se vaši problemi i simptomi polako razvijali decenijama do danas i nismo imali dovoljno mozga da izmjerimo inzulin na prazan stomak prije 20 godina i objasnite koji prehrana ugljikohidrata vas pokreće. Žao mi je. "
Često mokrenje i otpornost na inzulin.
Višak šećera (glukoze) u krvotoku duže je vrijeme toksičan za stanice pa naše tijelo pokušava zadržati razinu u krvi u vrlo uskom rasponu. Kad se ujutro probudite, samo 4-5 grama šećera (glukoze) cirkuliše krvlju, gdje je 6 grama već dijabetes tipa 2. 5 grama je samo čajna kašika.
Šta se događa kada receptori razviju inzulinsku rezistenciju, a šećer se ne može brzo i efikasno rasporediti u ćelijama? Počinju li stanice biti toksične za visoki šećer u krvi? Činjenica je da, za razliku od mnogih endokrinologa, ljudsko tijelo nije tako dosadno i kada sustav distribucije inzulina ne radi dobro, tijelo brzo mokraćom uklanja sav višak šećera iz krvotoka kroz bubrege. Ima dva glavna izlučujuća sistema (kroz stolicu i kroz mokraću), a kada treba „brzo“ izvući nešto iz sebe, to „nešto“ izbacuje kroz bubrege u mjehur, nakon čega se pojavljuje mokraćno mokrenje, čak i ako mjehur još nije dovoljno pun. Što je jača otpornost na inzulin, češće će čovjek trčati da piški => gubi vodu zbog toga => nakon čega će ga žeđ prisiliti da pije više i obnoviti količinu vode u tijelu. Nažalost, ljudi takvu situaciju tumače upravo suprotno, okrećući uzrok i posledicu: "Puno pijem i zato puno pišem!" Realnost je otprilike takva: "Moje tijelo ne može stabilizirati šećer u krvi zbog otpornosti na inzulinske receptore, pa to pokušava postići brzim uklanjanjem nerazdijeljenog šećera putem mokraće i zato osjećam učestalo mokrenje svakih 2,5-3 sata. Kao rezultat o kojem često pišem, gubim puno tekućine i tada se aktivira žeđ da bi me natjerao da nadoknadim gubitak vode u tijelu. "Ako često pišete, a posebno ako se probudite barem jednom sedmično iz poriva da piškam, onda, u nedostatku urološkog simptoma (bol u mjehuru, peckanje i dr.), imate 90% vjerojatnosti + duboku otpornost na inzulin.
Izraz "dijabetes" uveo je drevni grčki ljekar Demetrios iz Apamanije i doslovno se taj izraz prevodi kao "prolazi «, «proći „Imajući u vidu da pacijenti propuštaju vodu kroz sebe poput sifona: povećani su žeđ i pojačano mokrenje (poliurija).Nakon toga, Areteus iz Kapadokije prvi je put potpuno opisao kliničke manifestacije dijabetesa tipa 1 u kojem osoba neprestano gubi na težini, bez obzira koliko hrane uzima i na kraju umre. Dijabetičari prvog tipa imaju manjak proizvodnje inzulina (zbog napada imuniteta na vlastiti gušterača), a bez dovoljno inzulina, hranjive tvari ne mogu se efikasno distribuirati u ćelijama, bez obzira koliko jeli. Dakle, inzulin je anabolički hormon broj jedan u tijelu, a ne testosteron kao što većina sportaša misli. A primjer prve vrste dijabetičara to savršeno pokazuje - bez nedostatka inzulina njihova mišićna i masna masa se tope pred našim očima, bez obzira na količinu hrane koja se konzumira ili vježba. Dijabetičari tipa 2 imaju bitno drugačiji problem, neki od njih zadržavaju odgovarajuću težinu, ali mnogi stiču višak masnoće tijekom godina. Američki ljekari su sada skovali riječ "dijabezitet", a to su lijepljene riječi "dijabetes" i "gojaznost". Gojazna osoba uvijek ima inzulinsku rezistenciju. Ali osoba s inzulinskom rezistencijom neće uvijek biti pretila a ovo je važno upamtiti !! Osobno poznajem ljude sa adekvatnim procentom tjelesne masti, ali istovremeno visokim nivoom inzulina na posta.
Duboko sam uvjeren da bi dijagnoza poput „dijabetesa tipa 2“ trebala biti uklonjena iz lijeka, jer je to smeće i pacijentu ništa ne govori o uzrocima bolesti, ljudi čak ni ne znaju šta znači riječ „dijabetes“. Prve asocijacije koje imaju u glavi prilikom izricanja ovog termina su: „neka vrsta problema sa šećerom“, „dijabetičari ubrizgavaju inzulin“ i to je sve. Umjesto „dijabetesa tipa 2“ treba uvesti termin „inzulinska rezistencija“ različitih faza: prvi, drugi, treći i četvrti, gdje će drugi odgovarati trenutnoj vrijednosti dijabetesa tipa 2. A ne "hiperinzulinemija", naime, "otpornost na inzulin". Hiperinsulinemija samo prevodi kao "višak inzulina" i ne govori pacijentu apsolutno ništa o porijeklu, uzrocima i suštini same bolesti. Uvjeren sam da sva imena bolesti trebaju biti prevedena na jezik koji je jednostavan i razumljiv svim ne-liječnicima, a naziv bi trebao odražavati suštinu (i u idealnom slučaju uzrok) problema. 80% napora medicine trebalo bi biti usmjereno na uređivanje tržišta hrane i edukaciju stanovništva o pitanjima zdrave prehrane i načina života, a samo preostalih 20% napora treba usmjeriti u borbu protiv bolesti. Bolesti se ne bi trebalo liječiti, već sprečavati prosvjetljenjem ljudi i potpunom zabranom smeća na tržištu hrane. Ako zdravstvena zaštita dovede situaciju do te mjere da se mnogi moraju liječiti, ta se zdravstvena zaštita već usitnila u najvećoj mjeri. Da, u društvu postoji mali procenat ljudi koji će narušiti svoje zdravlje raznim „ukusnim“ proizvodima, čak i shvaćajući svoju ozbiljnu štetu. Ali ogromna većina ljudi koji imaju problema s kroničnim bolestima ne potiču iz slabe snage volje, nego iz banalnog nepoznavanja zdrave prehrane.
Dijagnostika
Ako shvatite da tijelo može brzo i lako stabilizirati šećer u krvi putem izlučivanja mokraćom čak i u slučaju duboke inzulinske rezistencije, tada ćete i razumjeti zašto je analiza šećera u postu ili glikoliranog hemoglobina (odražava prosječnu koncentraciju šećera u krvi u posljednjih 60-90 dana ) - beskorisno je i zbunjujuće smeće. Ova analiza će vam dati lažni osjećaj sigurnosti ukoliko će ujutro šećer biti normalan. I upravo to mi se dogodilo prije 4 godine - doktori su mi odmjerili šećer na post i glikolirani hemoglobin i uvjerili me da nema problema. Konkretno sam pitao treba li davati inzulin, na šta sam dobio negativan odgovor.Tada nisam imao pojma ni o šećeru ni o inzulinu, ali znao sam da je inzulin jedan od najvažnijih hormona u tijelu.
Ne zaboravite da će nakon večere oko 10 sati ili više proći test za šećer na post. Za to vrijeme, grickate se 2-3 puta i tijelo ima puno vremena za stabilizaciju šećera. Ali većina endokrinologa iskreno vjeruje da ako je šećer na glasu normalan ili test tolerancije na glukozu pokazuje normu, tada sustav raspodjele inzulina funkcionira pravilno !! I oni će vas oštro uvjeriti u ovo! To zapravo ne znači apsolutno ništa a jedini dijagnostički test koji bi se trebao koristiti je inzulin na gladovanje jer samo će odraziti stepen stvarne otpornosti receptora. Glukoza na testu (šećer), glikovani hemoglobin i test tolerancije na glukozu su tri testa smeća s negativnom korisnošću, jer pokazaće SAMO prisustvo problema kada je sve gore nego ikad i slepcu će biti jasno da ste duboko bolesni. U svim ostalim slučajevima dat će vam lažni osjećaj sigurnosti. Zapamtite, sama otpornost na inzulin stvara simptome, a ne povećanje šećera u krvi!
Zamislite ljestvicu otpornosti na inzulin od nula do deset bodova, gdje je nula idealna osjetljivost receptora na inzulin, a 10 je dijabetes melitus tipa 2. Kada pomaknete sa nule na 1-2 boda = vi već funkcionirate ne-optimalno kao biološka mašina i vaš nivo energije će već biti niži nego što je zamislio evolucijom. Ali u ovoj fazi nećete ni sumnjati u to. Čak i kada imate inzulinsku rezistenciju od 4-6 bodova, i dalje ćete se smatrati zdravim. Kad se otpornost na inzulin poveća na 8 bodova, shvatit ćete: "Očito je da nešto nije u redu s tobom", ali šećer na glasu i glicirani hemoglobin i dalje će biti normalni! I oni će biti normalni čak i kada se približite 9 bodova! Tek oko 10 bodova otkrit će problem s kojim zapravo desetljećima živite u naručju! Zbog toga smatram da su šećer na glasu i glikovani hemoglobin testovi s negativnom korisnošću u dijagnostici inzulinske rezistencije / dijabetesa tipa 2. Problem će odraziti samo kada vam se približi otpornost na inzulin za 10 bodova, a u svim ostalim slučajevima samo će vas zbuniti, dajući vam lažni osjećaj sigurnosti da je "uzrok vaših simptoma nešto drugo!".
Kao dijagnozu koristimo samo inzulin na gladovanje. Analiza se jednostavno naziva „inzulin“ i daje se ujutro na prazan stomak (ne možete piti ništa osim pitke vode). Post zdravog inzulina, prema dobrim doktorima, kreće se u rasponu 2-4 IU / ml.
Oslobađamo se inzulinske rezistencije.
Podsjetit ću vas ponovo na glavne razloge otpornosti na inzulin:
1) Visoki nivoi inzulina - stvoreni ishranom bogatom ugljikohidratima i životinjskim proteinima (oni su također insulinogeni i posebno bjelančevine iz surutke). Prelazimo na dijetu koja se temelji na mastima + umjereno bjelančevinama i umjereno ugljikohidratima.
2) Konzistencija visokog nivoa inzulina - stvorena je frakcijskom ishranom 5-6 puta dnevno. A trebaju vam 3 maksimuma.
3) Višak visceralne masti
4) Nedostaci magnezijuma, vitamina D, hroma i vanadijuma.
Ugljikohidrati i proteini (posebno životinjski) pristojno podižu razinu inzulina. Masnoće ga teško podižu.
Pažljivo proučite i zapamtite ovaj raspored. Prehrana na bazi ugljikohidrata vodi ljude u smjeru otpornosti na inzulin. Optimalan izvor energije za homosapienciju su MASTI !! Oni bi trebali osigurati 60% dnevnih kalorija, oko 20% proteina i oko 20% ugljikohidrata (u idealnom slučaju, ugljikohidrate treba uzimati iz voća i povrća ili orašastih plodova). Biološke mašine koje su nama najsličnije, čimpanze i bonobi, u divljini troše oko 55-60% dnevnih kalorija iz masti !!
Vlakna i masnoće usporavaju apsorpciju ugljikohidrata u probavnom traktu i stoga pomažu u sprečavanju inzulina. Prema Jason Fang-u, u prirodi otrov dolazi u jednom setu s protuotrovom - ugljikohidrati u mnogo voća i povrća dolaze s dovoljno vlakana.
Gore navedene preporuke pomoći će vam da izbjegnete otpornost na inzulin, ali šta ako ga već imate? Da li bi jednostavno prebacivanje na masti kao glavni izvor energije i smanjenje broja obroka do 3 puta dnevno bilo učinkovito? Nažalost, ovo je neučinkovito za oslobađanje od već postojeće pristojne otpornosti na inzulin. Mnogo je efikasniji način da se receptorima jednostavno odmore od inzulina NA SVE. Vaše tijelo neprekidno teži da bude što zdraviji, a sami receptori će vratiti osjetljivost na inzulin bez ikakvih pilula ili dodataka, ako ih samo prestanete bombardirati inzulinom i pružiti im "odmor" od toga. Najbolji način je da se postignete, kada vam nivo šećera i inzulina padnu na minimum, a sve to vrijeme osjetljivost će se polako oporavljati. Osim toga, kada se prazne zalihe glikogena (rezerve šećera u jetri), to prisiljava stanice da uđu u režim povećane osjetljivosti na inzulin i polako uklanja otpornost.
Postoji mnogo načina da se periodično posti: od potpunog posta nekoliko dana zaredom do svakodnevnog posta samo do ručka, tj. potpuno preskoči doručak i ostavi ručak i večeru.
1) Najefikasnija i najbrža shema za koju smatram da je „dva dana gladi - jedan (ili dva) dobro nahranjena“ i ciklus se ponavlja. Gladnog dana jedemo samo 600-800 grama zelene salate (14 kcal 100 grama) ili 600-800 grama kineskog kupusa (13 kcal 100 grama) neposredno prije spavanja, samo da napunimo stomak niskokaloričnom hranom, ugasimo glad i mirno zaspimo. Na dobro hranjen dan ne pokušavamo jesti i nadoknaditi, već jednostavno jedemo normalno kao u uobičajeni dan i ne jedemo hranu s visokim udjelom ugljenih hidrata poput riže, pšenice, zobenih pahuljica, krompira, slatkih napitaka, sladoleda itd. Bez mleka, jer krajnje je inzulinogena, uprkos malom sadržaju ugljenih hidrata. Dok obnavljamo osjetljivost receptora na inzulin, bolje je uopće ne konzumirati ove proizvode. Možete jesti povrće, orašaste plodove, meso, ribu, perad, nešto voća (po mogućnosti s niskim glikemijskim indeksom, na primjer, jabuke)
Prema pacijentima, samo prva dva dana gladovanja su teško psihološka. Što duže osoba gladuje, bolje se tijelo obnavlja kako bi razgradilo masti, manje gladi ostaje i više energije se pojavljuje. Ovaj pristup je najefikasniji i za samo nekoliko tjedana primijetit ćete veliku razliku u razinama energije. Može proći mjesec ili dva da se normalizira osjetljivost na inzulin, a za osobe s posebno dubokom rezistencijom može potrajati oko 3-4. Kao što rekoh, primijetićete razliku u nivou energije i raspoloženja za nekoliko nedelja i od sada ćete to motivirati da ne prestajete. Insulin morate uzimati samo nakon dobro nahranjenih dana i ni u kojem slučaju nakon dana gladi, u suprotnom ćete videti sliku iskrivljenu na bolje. Razina i glikemijski indeks jučerašnje večere utječe na nivo jutarnjeg inzulina na prazan stomak.
Zapamtite, što duže gladite, više se inzulinskih receptora obnavlja. A posebno se aktivno oporavlja drugog dana zaredom od gladi, jer Zalihe glikogena se iscrpljuju tek krajem prvog dana.
2) Možete zamijeniti jedan gladan dan - jedan dobro nahranjen i ovo će također uspjeti, iako ne tako dobro kao prva metoda.
3) Neki se odluče jesti samo 1 put dnevno - obilnu večeru, ali bez inzulinogene hrane poput pšenice, riže, zobenih pahuljica, mlijeka, slatkih napitaka, itd.Sve vrijeme do večere, gladuju i u ovo se vrijeme vraća osjetljivost receptora.
4) Druga šema je takozvana „dijeta ratnika“ - kada svakog dana gladan prolazite 18-20 sati i jedete samo poslednjih 4-6 sati prije odlaska u krevet.
5) Doručak možete preskočiti samo, otprilike 8 sati nakon buđenja slijedi obilan ručak, a zatim i obilna večera, ali takva je shema mnogo manje efikasna.
Kao što vidite, periodično post ima ogroman broj varijacija i morate odabrati shemu koja najbolje odgovara vašoj motivaciji i volji. Jasno je da ćete najbrže obnoviti osjetljivost na inzulin i sagorjeti više masti u prvoj shemi, no ako vam se čini preteško, bolje je držati se petog sheme nego uopće ne raditi ništa. Osobno savjetujem svima da isprobaju prvu šemu ili „gladan dan-cijeli dan“ i izdržate ovaj dan 4-5, iznenadit ćete se koliko će vam biti lako nastaviti s postom. Što duže osoba gladuje, lakše postaje.
Hoće li glad usporiti metabolizam i izazvati bilo kakve poremećaje metabolizma ?? Prvih 75-80 sati potpune gladi, tijelo uopće ne smatra da je to razlog za zabrinutost i uopće ne počinje usporavati metabolizam. On će početi to raditi četvrtog dana, odmotavajući razvoj obrnutog T3 i dovršiće ovo usporavanje 7.. I ne brine ga je li to potpuna glad ili samo smanjenje kalorijskog unosa od 500 kcal. Četvrtog dana počet će se prilagođavati nedostatku unesenih kalorija s hranom i obnavljati se tako da se potrošnja kalorija sada podudara s njihovim primanjem iz obroka. Stoga nikome ne preporučujem da gladuje više od dva dana zaredom. Značenje dobro nahranjenog dana je spriječiti tijelo da uspori metabolizam i prijeđe u hitni režim ekonomičnosti. A onda se ciklus ponavlja.
Možete čuti puno toga od raznih nerazvijenih nutricionista i ljekara svih vrsta zastrašujućih priča o periodičnom postu. U stvarnosti, povremeni post će poboljšati vašu brzinu metabolizma samo uklanjanjem inzulinske rezistencije. Zapamtite da je potpuni nedostatak hrane na nekoliko dana apsolutno normalna situacija za homosapienciju, a upravo je za takve scenarije da naše tijelo pohranjuje masnoću. Zapravo, tijelo čak i ne ide bez hrane, samo ako prestanete bacati vanjsku hranu u njega, ono će početi trošiti onih mnogo kilograma "hrane" koju uvijek nosi sa sobom kišnog dana u području struka, bokova, stražnjice itd. .
I uvijek zapamtite da se posavjetujete sa svojim liječnikom! Postoji mali sloj ljudi koji zbog prisustva određenih problema u tijelu ne bi trebali da gladuju. Ali takva beznačajna manjina.
U septembru sam ponovo otišao u Kinu i tamo je bilo nemoguće pratiti keto. Čak ni zato što naći barem meso bez šećera može biti teško. Keto i LCHF su za mene prehrambeni sustavi, gdje je zdravlje na prvom mjestu, strogo pratimo kvalitetu proizvoda. Krave hranjene travom, maslinovo ulje i ghee su za Kinu neviđeni luksuz. Samo litra kikirikija, samo tvrdo.
Snažno sam se povukao iz uobičajene prehrane, iako sam povezivao periodično post i čak oprao prženu piletinu od slatko-kiselog sosa.
Zauvijek umoran, pospan, gladan - mislio sam da je stvar u tome što moram razmišljati na tri jezika i govoriti četiri. Pa, naravno, ja sam lepa masna životinja.
U januaru sam stigao u Kazan i počeo aktivno tražiti posao. Sada sam analitičar internetskih novina „Realnoe Vremya“, nakon posla ću otrčati na studij, koji traje do osam uveče. Uključena je hrana u kontejneru, noćna glad i nedostatak sna.
Ubrzo sam primijetio da me moj uobičajeni doručak - dva jaja sa povrćem i sirom / slaninom - zasiti poput zobene pahuljice na vodi.Nakon ručka imam divlju zoru, mada je moj standardni set: sigurno kiseli kupus + ostalo povrće, što je moguće raznovrsnije, kuhano sa maslacem / ghee-jem i govedinom, rijetko svinjetina. Glad se „suzbila“ desertima - gorkom čokoladom, orasima ili jabukom, ali nije postalo ugodnije. Istovremeno sam se trudio da ne požurim. Večera, na koju sam se žurila progutati između parova, samo je podstakla apetit.
Problemi s menstruacijom su se vratili, postala je oskudna. To sam povezao s malom količinom ugljikohidrata i velikim teretom, pa sam počeo dodavati heljdu svom obroku svaka tri do četiri dana. Pomoglo je, iako mi nije pružalo sitost. Kad sam stigao do dna očaja, Katy Young @ wow.so.young je dobila post za analizu obroka. Čak je čudno što nisam oklijevao da joj pišem.
Zaključak: najupečatljiviji znak je glad nakon jela. Samo pazite da imate dobre porcije koje su vas zasitile prije. Opisao bih ovaj osjećaj na sljedeći način: "Snažno sam jeo, ali evo jedan dosadni crv traži slatkiše, daj ga i tada ću sigurno biti pun."
Uz visoki inzulin vrlo je teško smršavjeti, pa ako pojedete adekvatnu količinu hrane i težina mu se isplati, ovo je alarmantno zvono.
Djevojke bi trebale obratiti pažnju na kvarove u ciklusu.
Otpornost na inzulin povezana je i sa glavoboljom, umorom i letargijom, lošim spavanjem, problemima s koncentracijom.
Posljedice
Češće se ovo stanje razvija kod ljudi koji su pretili i skloni arterijskoj hipertenziji. Inzulinska rezistencija u većini slučajeva ostaje nepriznata sve dok se ne pojave metabolički poremećaji.
Do kraja, mehanizam pojave inzulinske rezistencije nije proučen. Patologije koje dovode do otpornosti na inzulin mogu se razviti na sljedećim nivoima:
- prereceptor (abnormalni inzulin),
- receptor (smanjenje broja ili afiniteta receptora),
- na nivou transporta glukoze (smanjenje broja molekula GLUT4)
- postreceptor (poremećen prenos signala i fosforilacija).
Trenutno se vjeruje da su glavni razlog za razvoj ovog patološkog stanja poremećaji na nivou receptora.
Inzulinska rezistencija se često razvija s pretilošću. Zbog činjenice da masno tkivo ima prilično veliku metaboličku aktivnost, osjetljivost tkiva na inzulin smanjuje se za 40% kada je idealna tjelesna težina premašena za 35-40%.
Posljedice
Koncept otpornosti na inzulin i razlozi njegovog razvoja. Šta je inzulinska rezistencija
Insulinska rezistencija vašeg tijela je vjerovatno najčešća hormonalna neispravnost i jedan od najčešćih uzroka hroničnog umora. Velika većina ljudi koji koriste ugljene hidrate kao glavni izvor kalorija imaju inzulinsku rezistenciju različite težine. I što su starije, to su ćelije otpornije na inzulin.
Nemojte ni pomisliti da ako su vam šećer na glasu i glikolirani hemoglobin normalni, tada "nemate problema sa otpornošću na inzulin". Tako su endokrinolozi tumačili moju situaciju prije mnogo godina i morao sam platiti njihovu glupost sa godinama otpornosti na inzulin i hipotireozu. Da sam imao dovoljno mozga da manje slušam njihova sranja, prođem inzulin na prazan stomak i uporedim njegove vrijednosti sa zdravim prema stručnjacima, izliječio bih se mnogo ranije. Više ili manje zdravi inzulin na dan je 3-4 IU / ml, pri čemu su 5 IU / ml i više različiti stupnjevi problema. I nemojte se iznenaditi ako "iz nekog razloga deiodinaze ne žele pretvoriti moj T4 u T3, iako je moj inzulin na brzinu samo 9 me / ml (2,6 - 24,9)." Ovaj raspon (2,6 - 24,9) nema nikakve veze sa zdravljem i može vam se činiti da je vaš inzulin naglo 6 IU / ml ili čak 10 IU / ml „dobar“.
Inzulin je jedan od tri najvažnija hormona u ljudskom tijelu (zajedno sa T3 i kortizolom).Njegov je zadatak informirati stanice kad se hranjive tvari nalaze u krvotoku: šećeri, aminokiseline, masti, mikronutrijenti i slično. Nakon toga, posebni proteini unutar ćelije, zvani transporteri glukoze, prilaze površini ćelije i počinju da “usisavaju” sve ove hranjive sastojke u ćeliju. Ćelije nemaju oči i zato im treba nekako komunicirati u koje vreme i kojom brzinom bi trebale „uzimati“ hranjive materije iz krvotoka. Kakve ćelije? - To je to. Mišićne, jetrene, masne, endokrine, ćelije mozga i tako dalje. Da biste ga pojednostavili, signal inzulina na ruskom zvuči otprilike ovako: „Ćelija, uzmi hranjive materije!“. Stoga se inzulin često naziva "hormonom skladištenja energije" ili "transportnim hormonom", kao da "transportira" hranjive tvari u ćeliju, iako se ništa slično ne događa u doslovnom smislu te riječi, hormoni samo prenose poruke iz jedne stanice u drugu. Radije ga nazivam „hormonom opskrbe energijom“, a T3 - hormonom energije. Inzulinski signali reguliraju brzinu kojom hranjive tvari / energija ulaze u ćeliju, a T3 signali reguliraju brzinu kojom se ta energija nakon toga sagorijeva u ćeliji. Iz tog razloga, simptomi otpornosti na inzulin su vrlo slični simptomima hipotireoze. I, vjerojatno, stoga, s dubokom inzulinskom rezistencijom (receptori ne čuju dobro signal inzulina i hranjivih sastojaka ulaze u stanicu sporije / u manjoj količini) deiodinaze usporavaju pretvorbu T4 u T3 i povećavaju pretvorbu u reverzibilni T3. Ako energija ulazi u ćeliju sporije, onda je razborito da je sagorevate sporije, jer u protivnom možete sagorjeti sve i ostaviti ćeliju „bez energije“ uopšte. Ovo je samo moja pretpostavka i to lako može imati nikakve veze sa stvarnošću. Ali za nas je važno samo jedno - otpornost na inzulin dovodi do smanjenja pretvorbe T4 u T3 i povećanja obrnutog T3. I to je činjenica koju su potvrdila istraživanja, a ne moje nagađanja. Insulin se proizvodi beta ćelijama gušterače na zahtjev "odozgo".
Rješavanje inzulinske zagonetke
Sam inzulin se ne mora proizvesti prema rasporedu u određeno doba dana. Sami stimulirate oslobađanje inzulina u pravom trenutku i to u pravim količinama. A postoje načini za kontrolu ovog procesa.
Morate odlučiti šta vas više zanima - izgradnju mišića ili rješavanje masti.
"Samo želim da izgradim mišiće!"
Ako vam je glavni cilj izgradnja mišića, morat ćete voditi računa o visokom nivou inzulina tokom dana.
Posebno je važno osigurati visoku razinu inzulina odmah nakon vježbanja, kao u ovom trenutku su membrane mišićnih ćelija posebno propustljive za inzulin i sve ono što on nosi sa sobom (na primjer, glukoza, BCAA).
"Želim se riješiti masnoće!"
Ako vam je cilj samo gubitak masnoće, trebate imati u prosjeku niske razine inzulina tokom dana.
Prva će misao kod nekih ljudi biti da će se način da se riješe masnoća držati inzulin niskim cijeli dan, svaki dan. Da, ali samo ako se vaše ideje o treningu svode na šetnju uličicom.
Čak i ako vas ne zanima izgradnja mišića, ipak je vrlo važno započeti barem neku proizvodnju inzulina nakon treninga snage. To će zaustaviti katabolizam izazvan vježbanjem, i također usmjeriti glukozu i aminokiseline u mišićne stanice. U suprotnom, ustanovit ćete da gubite dragocjeno mišićno tkivo, a samim tim upadate i u metabolički mehanizam koji sagorijeva masti.
Ne želite da izgledate kao kostur prekriven kožom nakon gubitka kilograma, zar ne? Naime, u to ćete se pretvoriti ako svojim mišićima ne date ugljikohidrate i aminokiseline koje im stvarno trebaju.
"Želim izgraditi mišiće i riješiti se masnoća."
Nažalost, mnogi ne vjeruju da je nemoguće izgraditi mišiće dok gubite masnoću.
Prebacite inzulin
Što god odabrali, imajte na umu da ovaj prekidač ne smije ostati u istom položaju mjesecima. Manipulirajte insulinom tokom dana, a možete dobiti pobjedu izbjegavajući nedostatke.
| Vaša ocjena: |
Je li ovo kršenje opasno?
Ova je patologija opasna pojavom naknadnih bolesti. Prije svega, dijabetes tipa 2.
U dijabetičkim procesima uključuju se uglavnom mišićna, jetrena i masna vlakna. S obzirom na to da je osetljivost na inzulin umanjena, glukoza prestaje da se troši u količinama u kojima bi trebala. Iz istog razloga ćelije jetre počinju aktivno stvarati glukozu razgrađivanjem glikogena i sintetiziranjem šećera iz aminokiselinskih spojeva.
Što se tiče masnog tkiva, antilipolitički učinak na njega je smanjen. U prvim fazama taj se proces nadoknađuje pojačanjem sinteze inzulina u gušterači. U naprednoj fazi zalihe masti se dijele na molekule slobodnih masnih kiselina i glicerola, čovjek dramatično gubi na težini.
Ove komponente ulaze u jetru i tamo postaju lipoproteini niske gustine. Ove tvari se nakupljaju na vaskularnim zidovima i izazivaju razvoj ateroskleroze. Zbog svih ovih procesa, puno glukoze se oslobađa u krv.
Noćna otpornost na inzulin

Tijelo je ujutro najosjetljivije na inzulin. Ova osjetljivost tokom dana postaje zamorna. Za ljudsko tijelo postoje 2 vrste opskrbe energijom: noćna i dnevna.
Dnevno se većina energije uzima uglavnom iz glukoze, na to ne utječu zalihe masnoće. Suprotno se noću događa, tijelo osigurava energijom, koja se oslobađa od masnih kiselina, koje se nakon razgradnje masnoće oslobađaju u krvotok. Zbog toga može biti oslabljena osjetljivost na inzulin.
Ako jedete uglavnom uveče, tada se vaše tijelo možda neće moći nositi s količinom tvari koje u nju uđu. To može rezultirati ozbiljnim zdravstvenim problemima.
Neko vreme nedostatak redovnog insulina nadoknađuje se povećanom sintezom supstance u beta ćelijama gušterače. Taj se fenomen naziva hiperinsulemija i prepoznatljiv je marker dijabetesa. S vremenom sposobnost stanica da proizvode višak inzulina opada, povećava se koncentracija šećera, a čovjek razvija dijabetes.
Takođe, otpornost na inzulin i hiperinsulinemija su poticajni faktori za razvoj bolesti kardiovaskularnog sistema. Zbog djelovanja inzulina dolazi do proliferacije i migracije stanica glatkih mišića, proliferacije fibroblasta i inhibicije procesa fibrinolize. Dakle, vaskularna pretilost nastaje sa svim slijedećim posljedicama.
Otpornost na trudnoću
Molekuli glukoze su osnovni izvor energije i za mamu i za bebu. Tokom povećanja stope rasta bebe, njegovo tijelo počinje zahtijevati više i više glukoze. Važno je da počevši od 3. tromjesečja trudnoće potrebe za glukozom premašuju raspoloživost.
 Obično bebe imaju niži šećer u krvi u odnosu na majke. Kod djece je to otprilike 0,6–1,1 mmol / litra, a kod žena je 3,3–6,6 mmol / litra. Kad rast fetusa dostigne vrhunsku vrijednost, majka može razviti fiziološku neosjetljivost na inzulin.
Obično bebe imaju niži šećer u krvi u odnosu na majke. Kod djece je to otprilike 0,6–1,1 mmol / litra, a kod žena je 3,3–6,6 mmol / litra. Kad rast fetusa dostigne vrhunsku vrijednost, majka može razviti fiziološku neosjetljivost na inzulin.
Sva glukoza koja uđe u majčino tijelo u biti se ne apsorbira u njemu i preusmjerava na plod tako da mu tijekom razvoja ne nedostaje hranjivih sastojaka.
Ovaj efekat reguliše placenta koja je osnovni izvor TNF-b. Oko 95% ove supstance uđe u krv trudnice, ostatak ide u organizam deteta. Upravo je porast TNF-b glavni razlog otpornosti na inzulin tijekom gestacije.
Nakon rođenja djeteta, nivo TNF-b brzo pada, a paralelno se osjetljivost na inzulin vraća u normalu. Problemi se mogu javiti kod žena s prekomjernom težinom, jer proizvode mnogo više TNF-b od žena s normalnom tjelesnom težinom. U takvih je žena trudnoća gotovo uvijek praćena nizom komplikacija.
Inzulinska rezistencija obično ne nestaje ni nakon porođaja, postoji vrlo veliki% pojave dijabetesa. Ako je trudnoća normalna, otpornost je pomoćni faktor razvoja djeteta.
Kršenje osjetljivosti na inzulin kod adolescenata
Kod ljudi u pubertetu vrlo često se bilježi otpornost na inzulin. Zanimljiva je činjenica da se koncentracija šećera ne povećava. Nakon prolaska puberteta stanje se obično normalizira.
Tijekom intenzivnog rasta, anabolički hormoni počinju se intenzivno sintetizirati:


Iako su efekti kod njih suprotni, metabolizam aminokiselina i metabolizam glukoze ne trpe. Pomoću kompenzacijske hiperinzulinemije pojačava se proizvodnja proteina i potiče rast.
Širok raspon metaboličkih učinaka inzulina pomaže sinkronizirati procese puberteta i rasta, kao i održavanje ravnoteže metaboličkih procesa. Takva prilagodljiva funkcija osigurava uštedu energije uz nedovoljnu prehranu, ubrzava pubertet i sposobnost začeća i rađanja potomstva uz dobru razinu prehrane.
Kad pubertet završi, koncentracija spolnih hormona ostaje visoka, a inzulinska neosjetljivost nestaje.
Tretman otpornosti na inzulin
Prije početka borbe protiv inzulinske rezistencije, ljekari obavljaju pregled pacijenta. Za dijagnozu predijabetičkog stanja i dijabetesa tipa 2 koristi se nekoliko vrsta laboratorijskih ispitivanja:
- A1C test,
- Test glukoze u plazmi na testu,
- Oralni test tolerancije na glukozu.
Dijabetes tipa 2 karakterizira 6,5% prema ispitivanju A1C, razina šećera od 126 mg / dl, a rezultat posljednjeg testa više od 200 mg / dl. U stanju prije dijabetičara, 1 pokazatelj je 5,7-6,4%, drugi je 100-125 mg / dl, potonji je 140-199 mg / dl.
Terapija lijekovima
Glavne indikacije za ovu vrstu liječenja su indeks tjelesne mase veći od 30, visok rizik za razvoj krvožilnih i srčanih bolesti, kao i prisustvo pretilosti.
Za povećanje osjetljivosti na glukozu koriste se sljedeći lijekovi:
- Biguanides
Djelovanje ovih lijekova usmjereno je na inhibiranje glikogeneze, smanjenje proizvodnje glukoznih spojeva u jetri, inhibiranje apsorpcije šećera u tankom crijevu i poboljšanje lučenja inzulina. - Acarbose
Jedan od najsigurnijih tretmana. Acarbose je reverzibilni blokator alfa-glukozidaze u gornjem gastrointestinalnom traktu. Oni narušavaju proces cijepanja polisaharida i oligosaharida i daljnju apsorpciju tih tvari u krv, a razina inzulina opada. - Tiazolidindioni
Povećajte osjetljivost na inzulin u mišićnim i masnim vlaknima. Ova sredstva potiču značajan broj gena koji su odgovorni za osjetljivost. Kao rezultat toga, osim borbe protiv otpora, smanjuje se koncentracija šećera i lipida u krvi.
Uz otpornost na inzulin, naglasak je na dijeti s malo ugljikohidrata, s izuzetkom gladi. Preporučuje se prehrana s frakcijskim tipom, trebala bi je biti 5 do 7 puta dnevno, uzimajući u obzir grickalice. Takođe je važno piti dovoljnu količinu vode, ne manje od 1,5 litara dnevno.
Pacijentu je dozvoljeno da jede samo spore ugljene hidrate. Može biti:
- Kaša
- Peciva od raženog brašna
- Povrće
- Neko voće.



Uz dijetu sa malo ugljenih hidrata, pacijent ne treba:
- Bijeli pirinač
- Masno meso i riba
- Slatko (brzi ugljikohidrati)
Sva hrana koju pacijent jede treba da ima nizak glikemijski indeks.Ovaj je pojam pokazatelj brzine razgradnje produkata ugljikohidrata nakon što oni uđu u organizam. Što je niži ovaj pokazatelj proizvoda, to više odgovara pacijentu.
Dijeta za borbu protiv inzulinske rezistencije formira se od onih namirnica koje imaju nizak indeks. Vrlo je rijetko jesti nešto sa srednjim GI. Način pripreme proizvoda obično ima malo utjecaja na GI, ali postoje izuzeci.
Na primjer, mrkva: kada je sirova njegov indeks je 35 i može se jesti, ali kuhana mrkva je jako velika GI i apsolutno je nemoguće jesti.
Voće se takođe može jesti, ali dnevno trebate konzumirati ne više od 200 grama. Iz njih je nemoguće pripremiti domaći sok, jer kad se pulpa zdrobi, vlakna nestanu i sok stekne vrlo velik GI.
GI se može podijeliti u nekoliko kategorija:
- Do 50 - nizak
- 50-70 - u proseku,
- Više od 70 je veliko.
Postoje neke namirnice koje uopšte nemaju glikemijski indeks. Da li ih je moguće jesti sa inzulinskom rezistencijom? - ne. Gotovo uvijek takav obrok ima vrlo visok kalorični sadržaj, a ne možete ga jesti uz kršenje osjetljivosti na inzulin.
Tu je i hrana s malim indeksom i velikim kalorijskim sadržajem:



Prehrana za pacijenta treba biti raznolika. Mora imati meso, voće, povrće. Proizvode s glukozom preporučuje se konzumirati prije 15:00. Juhe je najbolje kuhati u povrtnom juhu, ponekad je prihvatljivo koristiti sekundarne mesne juhe.
Na dijeti s malo ugljikohidrata možete jesti ove vrste mesa:
- Jetra (piletina / govedina),
- Turska,
- Piletina
- Teletina
- Zečje meso
- Prepelice
- Jezici.



Od ribe možete štuku, poljok i smuđ. Treba ih jesti najmanje 2 puta tjedno. Za garniranje kaša je najprikladnija. Kuhaju se u vodi, ne mogu ih začiniti životinjskim podrijetlom.
Možete jesti takve žitarice:



Ponekad možete priuštiti sebi tjesteninu od durum pšenice. Možete jesti 1 žumanca dnevno prije proteina. Na dijeti možete konzumirati gotovo cijelo mlijeko osim onog s velikim postotkom sadržaja masti. Može se koristiti za jelo popodne.
Na zelenoj listi su sljedeći proizvodi:
- Skuva

- Mleko
- Kefir,
- Krema do deset%,
- Nezaslađeni jogurti,
- Tofu
- Ryazhenka.
Lavovski deo hrane treba da se sastoji od povrća. Od njih možete napraviti salatu ili prilog.
Nizak glikemijski indeks u takvom povrću:
- Češnjak i luk,
- Patlidžan
- Krastavci
- Rajčice
- Paprike različitih vrsta,
- Tikvice,
- Bilo koji kupus
- Svježi i sušeni grašak.



Pacijent praktički nije ograničen začinima i začinima. Origano, bosiljak, kurkuma, špinat, peršin, kopar ili majčina dušica mogu se sigurno raspodijeliti u jela.
Najbolje je uključiti u svoju prehranu:
- Ribizla
- Šljive
- Kruške

- Maline
- Borovnice
- Jabuke
- Marelice
- Nektarine.
Na dijeti s malo ugljenih hidrata možete jesti puno različitih namirnica. Ne bojte se da će vaša prehrana postati nezanimljiva i osrednja.
Bavljenje sportom

Fiziolozi sporta smatraju da je fizička aktivnost najučinkovitija metoda u borbi protiv inzulinske rezistencije. Tokom treninga povećava se osjetljivost na inzulin zbog povećanog transporta glukoze tijekom kontrakcije mišićnih vlakana.
Nakon opterećenja intenzitet opada, dok započinju procesi izravnog djelovanja inzulina na mišićne strukture. Zbog svojih anaboličkih i antikataboličkih efekata, insulin pomaže nadoknaditi nedostatak glikogena.
Jednostavno rečeno, pod opterećenjem, tijelo apsorbira molekule glikogena (glukoze) što je više moguće i nakon treninga tijelu ponestaje glikogena. Osjetljivost na inzulin povećava se zbog činjenice da mišići nemaju nikakve rezerve energije.
Ovo je zanimljivo: ljekari preporučuju da se fokusiraju na trening ljudima koji imaju dijabetes tipa 2.
Aerobni treninzi su dobar način za borbu protiv otpornosti na inzulin.Tokom ovog opterećenja, glukoza se troši vrlo brzo. Kardio treningi umjerenog ili visokog intenziteta mogu povećati osjetljivost za naredna 4-6 dana. Vidljiva poboljšanja se bilježe nakon tjedan dana treninga sa najmanje 2 kardio treninga visokog intenziteta.
Ako se nastava održava dugoročno, pozitivna dinamika može trajati prilično dugo. Ako osoba u nekom trenutku naglo odustane od sporta i izbjegava fizički napor, otpornost na inzulin će se vratiti.
Snaga opterećenja
Prednost treninga snage nije samo u povećanju osjetljivosti na inzulin, već i u izgradnji mišića. Poznato je da mišići intenzivno apsorbiraju molekule glukoze ne samo u vrijeme samog opterećenja, već i nakon njega.
Nakon 4 treninga snage, čak i za vrijeme mirovanja, osjetljivost na inzulin će se povećati, a razina glukoze (pod uvjetom da niste jeli prije mjerenja) će se smanjiti. Što su intenzivnija opterećenja, to je bolji pokazatelj osjetljivosti.
Inzulinska rezistencija najbolje se eliminira integriranim pristupom fizičkoj aktivnosti. Najbolji rezultat bilježe se naizmjeničnim aerobnim i treningom snage. Na primjer, u teretanu idete ponedjeljkom, srijedom, petkom i nedjeljom. U ponedjeljak i petak radite kardio (na primjer trčanje, aerobik, biciklizam), a u srijedu i nedjelju radite vježbe s opterećenjem utega.
Otpornost na inzulin može biti sigurna ako se razvije u pozadini procesa poput puberteta ili trudnoće. U drugim se slučajevima ova pojava smatra opasnom metaboličkom patologijom.
Teško je imenovati točne razloge razvoja bolesti, ali puni ljudi su joj vrlo predisponirani. Ova disfunkcija najčešće nije praćena živopisnim simptomima.
Ako se ne liječi, kršenje osjetljivosti na inzulin može uzrokovati dijabetes melitus i razne bolesti kardiovaskularnog sistema. Za liječenje disfunkcije koriste se lijekovi, tjelesna aktivnost i posebna prehrana.
Glavni razlozi za razvoj inzulinske rezistencije
Tačni uzroci inzulinske rezistencije nisu poznati. Smatra se da može dovesti do poremećaja koji se javljaju na nekoliko razina: od promjena molekule inzulina i nedostatka inzulinskih receptora do problema u prijenosu signala.
Većina znanstvenika slaže se da je glavni razlog pojave otpornosti na inzulin i dijabetes nedostatak signala iz molekule inzulina do ćelija tkiva u koje glukoza iz krvi mora ući.
Dijabetes i porast pritiska bit će prošlost
Dijabetes je uzrok gotovo 80% svih moždanih udara i amputacija. 7 od 10 ljudi umire zbog začepljenja arterija srca ili mozga. U skoro svim slučajevima, razlog ovog strašnog kraja je isti - visoki šećer u krvi.
Šećer se može i treba srušiti, inače ništa. Ali to ne liječi samu bolest, već samo pomaže u borbi protiv istrage, a ne uzrok bolesti.
Jedini lijek koji se službeno preporučuje kod dijabetesa i koji ga endokrinolozi koriste u svom radu je flaster Ji Dao protiv dijabetesa.
Učinkovitost lijeka, izračunata prema standardnoj metodi (broj pacijenata koji su se oporavili na ukupan broj pacijenata u grupi od 100 ljudi koji su bili podvrgnuti liječenju) bio je:
- Normalizacija šećera - 95%
- Eliminacija tromboze vena - 70%
- Eliminacija snažnog otkucaja srca - 90%
- Oslobađanje od visokog krvnog pritiska - 92%
- Povećanje energije tokom dana, poboljšanje sna noću - 97%
Proizvođači Ji Daoa nisu komercijalna organizacija i financira ih država. Zbog toga sada svaki stanovnik ima priliku nabaviti lijek sa popustom od 50%.
Do ovog kršenja može doći zbog jednog ili više faktora:
- Gojaznost - Kombinuje se sa inzulinskom rezistencijom u 75% slučajeva.Statistički podaci pokazuju da porast težine od 40% od norme dovodi do istog postotka smanjenja osjetljivosti na inzulin. Poseban rizik od metaboličkih poremećaja predstavlja pretilost trbušnog tipa, tj. u trbuhu. Činjenica je da masno tkivo koje nastaje na prednjem trbušnom zidu odlikuje maksimalna metabolička aktivnost, upravo iz njega ulazi najveća količina masnih kiselina u krvotok.
- Genetika - genetski prijenos predispozicije za sindrom rezistencije na inzulin i dijabetes melitus. Ako bliski rođaci imaju dijabetes, vjerovatnoća da ćete dobiti probleme sa osjetljivošću na inzulin je mnogo veća, posebno kod načina života koji ne možete nazvati zdravim. Smatra se da je raniji otpor bio namijenjen podršci ljudske populacije. U dobro hranjeno vrijeme ljudi su spremali masti, u gladnima - preživjeli su samo oni koji su imali više rezerve, to jest pojedinci sa inzulinskom rezistencijom. Stabilno bogata hrana danas dovodi do pretilosti, hipertenzije i dijabetesa.
- Nedostatak fizičke aktivnosti - dovodi do činjenice da za mišiće je potrebna manje ishrane. Ali to je mišićno tkivo koje troši 80% glukoze iz krvi. Ako mišićnim ćelijama treba prilično malo energije da podrže vitalne funkcije, počinju zanemariti inzulin koji u njima nosi šećer.
- Starost - Nakon 50 godina, vjerojatnost inzulinske rezistencije i dijabetesa je 30% veća.
- Prehrana - prekomjerna konzumacija hrane bogate ugljikohidratima, ljubav prema rafiniranim šećerima uzrokuje višak glukoze u krvi, aktivnu proizvodnju inzulina i kao rezultat toga, nespremnost tjelesnih stanica da ih identificiraju, što dovodi do patologije i dijabetesa.
- Lijekovi - neki lijekovi mogu uzrokovati probleme pri prijenosu signala inzulina - kortikosteroidi (liječenje reume, astme, leukemije, hepatitisa), beta blokatori (aritmija, infarkt miokarda), tiazidni diuretici (diuretici), vitamin B
Simptomi i manifestacije
Bez testova nemoguće je pouzdano utvrditi da su stanice tijela počele opažati lošiji inzulin primljen u krvi. Simptomi otpornosti na inzulin mogu se lako pripisati drugim bolestima, prekomjernom radu, posljedicama neuhranjenosti:
- povećan apetit
- izdvajanje, poteškoće u pamćenju informacija,
- povećana količina gasa u crevima,
- letargija i pospanost, posebno nakon velike porcije deserta,
- porast količine masti na stomaku, formiranje takozvanog "životnog para",
- depresija, depresivno raspoloženje,
- periodični porast krvnog pritiska.
Uz ove simptome, liječnik procjenjuje znakove otpornosti na inzulin prije postavljanja dijagnoze. Tipičan pacijent s ovim sindromom je trbušno pretilo, ima roditelje ili braću i sestre s dijabetesom, žene imaju policistični jajnik ili.
Glavni pokazatelj prisutnosti inzulinske rezistencije je volumen trbuha. Ljudi sa viškom kilograma procjenjuju vrstu pretilosti. Ginekoidni tip (masnoća se nakuplja ispod struka, glavna količina u bokovima i stražnjici) je sigurnija, metabolički poremećaji su rjeđi s njim. Android tip (masti na stomaku, ramenima, leđima) povezan je s većim rizikom od dijabetesa.
Oznake oslabljenog metabolizma inzulina su BMI i omjer struka i bokova (OT / V). S BMI> 27, OT / OB> 1 u mužjaka i OT / AB> 0,8 kod žena, velika je vjerovatnoća da pacijent ima sindrom otpornosti na inzulin.
Treći marker, koji s 90% vjerovatnoće omogućava uspostavljanje kršenja - crna akanthoza. To su područja kože s pojačanom pigmentacijom, često hrapava i zategnuta. Mogu se smjestiti na laktovima i koljenima, na stražnjem dijelu vrata, ispod grudi, na zglobovima prstiju, u prepone i pazuhe.

Za potvrdu dijagnoze pacijentu s navedenim simptomima i markerima propisuje se test otpornosti na inzulin na osnovu kojeg se određuje bolest.
Testiranje
U laboratorijima se analiza potrebna za utvrđivanje osjetljivosti ćelija na inzulin obično naziva "Procjena otpornosti na inzulin".
Kako darivati krv da biste dobili pouzdane rezultate:
- Kad primate uputnicu od lekara, raspravite s njim spisak lekova, kontraceptiva i vitamina koji su uzeti da se isključe oni koji mogu uticati na sastav krvi.
- Dan prije analize morate otkazati trening, truditi se da izbjegnete stresne situacije i fizičke napore, ne pijte pića koja sadrže alkohol. Vrijeme večere treba izračunati tako da prije uzimanja krvi Prošlo je 8 do 14 sati .
- Test uzimajte strogo na prazan stomak. To znači da je ujutro zabranjeno oprati zube, žvakati žvaku, čak i da ne sadrži šećer, piti bilo koja pića, uključujući i nezaslađena. Možete pušiti samo sat vremena pre posete laboratoriji .
Tako strogi zahtjevi u pripremi za analizu proizlaze iz činjenice da čak i banalna šalica kave, popila se u pogrešno vrijeme, može drastično promijeniti pokazatelje glukoze.
Nakon podnošenja analize, indeks otpornosti na inzulin se izračunava u laboratoriji na temelju podataka o glukozi u krvi i razini inzulina u krvnoj plazmi.
- Saznajte više: - zašto uzeti pravila.
Trudnoća i otpornost na inzulin
Inzulinska rezistencija dovodi do povišenog šećera u krvi, što zauzvrat izaziva pojačanu funkciju gušterače, a zatim i dijabetes. Povećava se nivo inzulina u krvi što doprinosi povećanom stvaranju masnog tkiva. Višak masnoće smanjuje osjetljivost na inzulin.

Zanimljivo je da je otpornost na inzulin tokom trudnoće norma, potpuno je fiziološka. To se objašnjava činjenicom da je glukoza glavna hrana za bebe u maternici. Što je duže razdoblje gestacije, to je više potrebno. Od trećeg tromjesečja glukoze fetus počinje nedostajati, placenta je uključena u regulaciju njegovog protoka. Izlučuje proteine citokina, koji pružaju inzulinsku rezistenciju. Nakon porođaja, sve se brzo vraća na svoje mjesto i vraća se osjetljivost na inzulin.
U žena s prekomjernom tjelesnom težinom i komplikacijama u trudnoći, otpornost na inzulin može ostati nakon porođaja, što dodatno značajno povećava njihov rizik od dijabetesa.
 Doktor medicinskih nauka, šefica Instituta za dijabetologiju - Tatyana Yakovleva
Doktor medicinskih nauka, šefica Instituta za dijabetologiju - Tatyana Yakovleva
Dijabetes studiram već duži niz godina. Zastrašujuće je kada toliko ljudi umre, a još više postane invalid zbog dijabetesa.
Požurim da kažem dobre vesti - Endokrinološki istraživački centar Ruske akademije medicinskih nauka uspeo je da razvije lek koji u potpunosti leči dijabetes. Trenutno se efikasnost ovog lijeka približava 98%.
Još jedna dobra vijest: Ministarstvo zdravlja osiguralo je usvajanje posebnog programa koji nadoknađuje visoku cijenu lijeka. U Rusiji dijabetičari do 17. aprila (uključivo) možeš dobiti - Za samo 147 rubalja!
Kako liječiti otpornost na inzulin
Dijeta i tjelesna aktivnost pomažu u liječenju otpornosti na inzulin. Najčešće su dovoljne za vraćanje osjetljivosti ćelija. Da biste ubrzali proces, ponekad se propisuju lijekovi koji mogu regulirati metabolizam.
Jedan od faktora koji dovodi do razvoja šećerne bolesti, kardiovaskularnih bolesti i stvaranja krvnih ugrušaka je inzulinska rezistencija. Možete ga odrediti samo uz pomoć krvnih pretraga, koje morate redovno uzimati, a ako sumnjate na ovu bolest, morate stalno biti pod nadzorom ljekara.
Simptomi bolesti
Samo specijalist može postaviti dijagnozu na osnovu rezultata analize i promatranja pacijentovog stanja.Ali postoji veliki broj alarma koje tijelo daje. Ni u kojem se slučaju ne mogu zanemariti, a što je prije moguće potrebno je konsultirati doktora kako bi se utvrdila tačna dijagnoza.
Dakle, među glavnim simptomima bolesti mogu se prepoznati:
- skrenuta pažnja
- česti nadimanje,
- pospanost nakon jela,
- promene krvnog pritiska, često uočene hipertenzije (visoki krvni pritisak),
- pretilost u struku jedan je od glavnih znakova otpornosti na inzulin. Inzulin blokira razgradnju masnog tkiva, pa je nemoguće smršavjeti na različitim dijetama.
- depresivno stanje
- pojačana glad.
Prilikom polaganja testova, takva odstupanja kao što su:
- protein u urinu
- povećani trigliceridi,
- visoka glukoza u krvi
- loši testovi na holesterol.
Pri donošenju analize za kolesterol potrebno je provjeriti ne njegovu opću analizu, već odvojeno pokazatelje „dobrog“ i „lošeg“.
Nizak pokazatelj „dobrog“ holesterola može signalizirati povećanu otpornost tijela na inzulin.
Test otpornosti na inzulin
Predaja jednostavne analize neće pokazati tačnu sliku, nivo inzulina je promenljiv i varira tokom dana. Normalni pokazatelj je količina hormona u krvi 3 do 28 mcED / mlako se test daje na prazan stomak. S pokazateljem iznad norme, možemo razgovarati o hiperinzulinizmu, odnosno povećanoj koncentraciji hormona inzulina u krvi što rezultira smanjenjem šećera u krvi.
Najtačnija i najpouzdanija je test stezanja ili euglikemijska hiperinzulinemijska stezaljka. On neće samo kvantificirati inzulinsku rezistenciju, već će utvrditi i uzrok bolesti. Međutim, u kliničkoj se praksi praktički ne primjenjuje, jer zahtijeva mnogo vremena i zahtijeva dodatnu opremu i posebno obučeno osoblje.
Indeks otpornosti na inzulin (HOMA-IR)
Njegov indikator koristi se kao dodatna dijagnoza za otkrivanje bolesti. Indeks se izračunava nakon što su položeni test venske krvi na inzulin i šećer na brzinu.
U proračunu se koriste dva ispitivanja:
- IR indeks (HOMA IR) - indikator je normalan, ako je manji od 2,7,
- indeks inzulinske rezistencije (CARO) - normalan je ako je ispod 0,33.
Izračun indeksa vrši se prema formulama:

Pri tome uzmite u obzir sljedeće:
- IRI - imunoreaktivni insulin na gladovanje,
- GPN - glukoza u plazmi navečer.
Kada je pokazatelj viši od norme indeksa, govore o povećanju imuniteta tijela na inzulin.
Za tačniji rezultat analize potrebno je poštivati nekoliko pravila prije analize analize:
- Prestanite jesti 8-12 sati prije ispitivanja.
- Ograda za analizu preporučuje se ujutro na prazan stomak.
- Kada uzimate bilo koji lijek, o tome morate obavijestiti svog liječnika. Oni mogu u velikoj mjeri utjecati na ukupnu sliku analiza.
- Pola sata prije davanja krvi ne možete pušiti. Preporučljivo je izbjegavati fizički i emocionalni stres.
Ako su, nakon položenog testa, pokazatelji viši od normalnih, to može ukazivati na pojavu takvih bolesti u tijelu kao što su:
- dijabetes tipa 2
- kardiovaskularne bolesti, na primjer, koronarna bolest srca,
- onkologija
- zarazne bolesti
- gestacijski dijabetes
- gojaznost
- sindrom policističnih jajnika,
- patologija nadbubrežne žlezde i hronično zatajenje bubrega,
- hronični virusni hepatitis,
- masna hepatoza.
Da li se otpornost na inzulin može izliječiti?
Do danas ne postoji jasna strategija koja bi ovu bolest izliječila u potpunosti. Ali postoje alati koji pomažu u borbi protiv bolesti. Ovo je:
- Dijeta. Smanjite unos ugljikohidrata, čime smanjujete oslobađanje inzulina.
- Fizička aktivnost. Do 80% receptora inzulina je u mišićima. Funkcija mišića stimulira rad receptora.
- Gubitak kilograma. Prema naučnicima, uz gubitak težine od 7% tok bolesti značajno se poboljšava i daje se pozitivna prognoza.
Liječnik pacijentu također može individualno propisati farmaceutske pripravke koji će pomoći u borbi protiv pretilosti.
Uz povećani pokazatelj hormona u krvi, oni se pridržavaju dijeta čiji je cilj pomoći u stabilizaciji njegovog nivoa. Budući da je proizvodnja inzulina mehanizam reakcije tijela na povećanje šećera u krvi, ne može se dopustiti oštre fluktuacije glukoze u krvi.

Osnovna pravila ishrane
- Iz prehrane isključite svu hranu sa visokim glikemijskim indeksom (pšenično brašno, granulirani šećer, peciva, slatkiši i škrobna hrana). To su lako probavljivi ugljikohidrati koji uzrokuju nagli skok glukoze.
- Prilikom odabira namirnica s ugljikohidratima izbor je usmjeren na hranu sa niskim glikemijskim indeksom. Tijelo ih sporije apsorbuje, a glukoza postepeno ulazi u krvotok. A takođe se daje hrani bogatoj vlaknima.
- Hrana bogata polinezasićenim mastima unosi se u jelovnik, a mononezasićene masti se smanjuju. Izvor poslednjih su biljna ulja - laneno, maslinovo i avokado. Uzorak menija za dijabetičare.
- Uvesti ograničenja za upotrebu hrane s visokim udjelom masti (svinjetina, janjetina, vrhnje, puter).
- Najčešće kuhaju ribu - losos, ružičasti losos, sardine, pastrmku, losos. Riba je bogata omega-3 masnim kiselinama, koje poboljšavaju osjetljivost stanica na hormon.
- Jaki osećaj gladi ne bi trebalo dozvoliti. U tom se slučaju primjećuje niska razina šećera, što dovodi do razvoja hipoglikemije.
- Jedite u malim porcijama svaka 2-3 sata.
- Pridržavajte se režima pijenja. Preporučena zapremina vode je 3 litre dnevno.
- Odbacite loše navike - alkohol i pušenje. Pušenje inhibira metaboličke procese u tijelu, a alkohol ima visoku stopu glikemije (više o alkoholu -).
- Morate se rastati s kavom, jer kofein pomaže proizvodnji inzulina.
- Preporučena doza soli je maksimalno 10 g / dan.
Proizvodi za dnevni meni
Na stolu moraju biti prisutni:
- različite vrste kupusa: brokoli, briselski klice, cvjetača,
- repe i mrkva (samo kuhana)
- špinat
- salata
- slatka paprika
- zeleni grah.
- jabuke
- agrumi
- trešnja
- kruške
- avokado (pročitajte i - prednosti avokada)
- marelice
- bobice.
- pekarne od punog zrna i raži (vidi takođe - kako izabrati hleb),
- pšenične mekinje
- heljda
- zobena kaša.
Predstavnici porodice mahunarki:
- sjeme bundeve, lana, suncokreta.
Pri odabiru proizvoda pomoći će sljedeća tablica:

Lista dozvoljenih proizvoda
- masna riba hladnog mora,
- kuhana jaja, parni omlet,
- mliječni proizvodi s malo masti,
- kaša od ovsa, heljde ili smeđeg riže,
- piletina, puretine bez kože, mršavo meso,
- svježe, kuhano, pirjano, pareno povrće. Uvode se ograničenja na povrće bogato škrobom - krompir, tikvice, tikvice, jeruzalemski artičoka, rotkvica, rotkvica, kukuruz,
Lista strogo zabranjenih proizvoda
- šećer, konditorski proizvodi, čokolada, slatkiši,
- med, džem, džem,
- kupujte sokove, gaziranu vodu,
- kafa
- alkohol
- pšenični hljeb, pekarski proizvodi od vrhunskog brašna,
- voće s visokim sadržajem škroba i glukoze - grožđe, banane, datulje, grožđice,
- meso masnih sorti i prženo,
Ostali su proizvodi dopušteni umjereno; iz njih se pripremaju dijetalna hrana.
U sljedećem članku ćete saznati popis namirnica za snižavanje šećera u krvi dijabetičari.
Uz to, uvode se mineralni aditivi:
- Magnezijum. Naučnici su proveli istraživanje i otkrili da su povišeni nivoi hormona i glukoze u krvi kod ljudi sa niskim sadržajem ovog elementa, pa pomanjkanje treba popuniti.
- Chrome. Mineral stabilizira nivo glukoze u krvi, pomaže u preradi šećera i izgaranju masti u tijelu.
- Alfa lipoična kiselina. Antioksidans koji povećava osjetljivost ćelija na inzulin.
- Koenzim Q10. Snažan antioksidans.Mora se konzumirati s masnom hranom, jer se bolje apsorbira. Pomaže u sprečavanju oksidacije „lošeg“ holesterola i poboljšava zdravlje srca.
Izborni meni za otpornost na inzulin
Postoji nekoliko opcija menija za otpornost na inzulin. Na primjer:
- Jutro počinje s porcijom ovsene kaše, sirom s malo masti i pola čaše divljih bobica.
- Zagrizite citrusa.
- Ručak se sastoji od posluživanja pirjane bijele piletine ili masne ribe. Na prilogu je mali tanjur heljde ili pasulja. Svježa salata od povrća aromatizirana maslinovim uljem, kao i malo količine špinata ili zelene salate.
- Popodne pojesti jednu jabuku.
- Porcija smeđeg riže, mali komad pirjane piletine ili ribe, svježe povrće preliveno maslacem, priprema se za večernji obrok.
- Prije odlaska u krevet, doručak na šaku oraha ili badema.

Ili druga opcija menija:
- Za doručak se pripremaju mliječna nezaslađena kaša od heljde s malim komadićem putera, čaj bez šećera, krekeri.
- Za ručak - pečene jabuke.
- Za ručak kuhajte bilo koju povrtnu supu ili juhu na slabom mesnom juhu, parnim kotletima, garniranim pirjanim ili pečenim povrćem, pirjanim voćem.
- Za popodnevni užinu dovoljno je popiti čašu kefira, fermentiranog pečenog mlijeka s dijetalnim keksima.
- Za večeru - smeđi pirinač s pirjanom ribom, povrtna salata.

Ne zaboravite na popis namirnica koje nisu dijabetične. Nikada ih ne treba konzumirati!
Inzulinska rezistencija i trudnoća
Ako je trudnici dijagnosticirana inzulinska rezistencija, potrebno je pratiti sve preporuke liječnika i boriti se protiv viška kilograma praćenjem prehrane i vođenjem aktivnog načina života. Potrebno je potpuno odustati od ugljikohidrata, jesti uglavnom proteine, više hodati i raditi aerobne treninge.
U nedostatku odgovarajućeg liječenja, otpornost na inzulin može uzrokovati kardiovaskularne bolesti i dijabetes tipa 2 kod buduće majke.
Video recept za juhu od povrća „Minestrone“
U sljedećem videu možete pronaći jednostavan recept za juhu od povrća, koji se može uključiti u izbornik za otpornost na inzulin:
Ako se strogo pridržavate dijeta, vodite aktivan način života, težina će postepeno početi opadati, a količina inzulina će se stabilizirati. Dijeta formira zdrave prehrambene navike, stoga se smanjuje rizik od razvoja opasnih bolesti za ljude - dijabetes, aterosklerozu, hipertenziju i kardiovaskularne bolesti (moždani udar, srčani udar) i poboljšava se opće stanje organizma.
Značajke prehrane sa inzulinskom rezistencijom
Čak i malo mršavljenje može sniziti, tako da se većina prehrambenih preporuka usredotočuje na gubitak kilograma, ako ih ima.
1) Morate pratiti unos ugljenih hidrata. Klasična dijeta s visokim udjelom ugljikohidrata, koja se obično preporučuje u svrhu prevencije ili liječenja srčanih bolesti, može pogoršati stanje. Umjesto toga, treba se odlučiti za prehranu s umjereno niskim sadržajem ugljikohidrata, gdje oni zauzimaju samo 40-45% ukupnog dnevnog unosa kalorija. Štoviše, nije potrebno konzumirati nikakve ugljikohidrate, nego ugljikohidrate s niskim glikemijskim indeksom (tj. One koji polako povećavaju šećer u krvi). Prednost treba dati u korist hrane s malo ugljikohidrata i mnogo vlakana.
Ovi proizvodi uključuju:
- Povrće: kupus, mrkva, brokula, briselski klice, repa, zeleni grah, špinat, krumpir od jakne, slatki kukuruz, slatka paprika.
- : avokado, jabuke, marelice, narandže, maline, borovnice, kruške.
- Hljeb, žitarice: pšenične mekinje, integralni i raženi hljeb, zobena kaša „Herkules“, heljda.
- Mahunarke, orašasti plodovi, sjemenke: soja, leća, pasulj, lanene sjemenke, sjemenke bundeve i suncokretove sjemenke, sirovi kikiriki.
2) Kada u umjerenim količinama trebate konzumirati monozasićene masti (od 30 do 35% dnevnih kalorija) iz izvora kao što su maslinovo i laneno ulje, orasi i avokado. I hranu poput masnog mesa, vrhnja, maslaca, margarina i peciva treba ograničiti. Ne treba slijediti izuzetno nisku dijetu dijetu, ali masti trebaju biti zdrave i konzumirati ih umjereno.

Ne škrobno povrće i - nezamjenjivo u pripremi dijeta
3) Doktor savjetuje jesti puno ne škrobnog povrća: pet ili više porcija dnevno. Odaberite razno povrće koje pokriva čitavu paletu boja. Uz to, dnevno treba jesti 2 obroka voća s niskim glikemijskim indeksom, poput trešanja, grejpa, marelica i jabuka.
4) Jedite više ribe! Odaberite ribu iz hladnog mora koja sadrži veliku količinu zdravih omega-3 masnih kiselina, poput lososa, lososa ili sardine. Omega-3 kiseline pomažu poboljšati protuupalni učinak inzulina, a takođe poboljšavaju odgovor ćelija na hormon.

5) Jedite često i u malim porcijama. Ova dijeta pomoći će održavanju razine šećera u krvi tijekom dana, kao i izbjegavanju porasta inzulina.
Vitamini i mineralni dodaci za
- Koenzim Q10(CoQ10). Snažan antioksidans, CoQ10 promiče zdravlje srca sprečavajući oksidaciju lošeg holesterola. Doziranje: 90-120 mg dnevno, bolje se apsorbuje masnom hranom.
- Alfa lipoična kiselina. Ovaj antioksidans poboljšava odgovor ćelije na inzulin i može pomoći u stabilizaciji šećera u krvi. Doziranje: od 100 do 400 mg dnevno.
- Magnezijum Veća razina inzulina i šećera u krvi često se primjećuje kod ljudi koji imaju nisku razinu magnezijuma u krvnoj plazmi. Pokazalo se da suplementi magnezijuma povećavaju otpornost na inzulin u studijama na životinjama. Doziranje: 100-400 mg dnevno. Uzmite Magnezijum-citrat ili Helat ili Glicinat Mage. Ne uzimajte magnezijum oksid.
- Chrome. Ovaj mineral pomaže stabilizaciji šećera u krvi, može poboljšati profil lipida u serumu, a takođe pomaže tijelu da bolje iskoristi glukozu i sagorijeva masti. Najbolji oblik za upotrebu je GTF Chromium), doza: 1000 mcg dnevno.
Otpornost na inzulin / Zdravstveni centri Dr. Andrew Weil's
Jedan od faktora koji dovodi do razvoja šećerne bolesti, kardiovaskularnih bolesti i stvaranja krvnih ugrušaka je inzulinska rezistencija. Možete ga odrediti samo uz pomoć krvnih pretraga, koje morate redovno uzimati, a ako sumnjate na ovu bolest, morate stalno biti pod nadzorom ljekara.
Komentari
Idioti, i preuzimate odgovornost za one "dunjaluke" koji će, ne baš iz velike pameti, odmah otrčati u ljekarne za ins, a onda će početi umrijeti u paketima od hipo ?? Ili povrće nakon kome ostaje za život?
Kritičar, jeste li pročitali članak?
Nije riječ o inzulinu za ubrizgavanje.
Članak o endogenom insulinu.
Što se tiče opasnosti, slažem se. Svake godine postoje pitchingi koji umiru od hipoglikemije ili se pretvaraju u povrće. Naravno da o tome ne pišu u novinama i ne prikazuju na TV-u.
šta god odlučite, zapamtite da ovaj prekidač ne smije ostati u istom položaju mjesecima. Manipulirajte insulinom tokom dana, a dobitkom možete izbjeći izbjegavanje
Da biste smanjili razinu masnoće, ne možete konzumirati ugljikohidrate s visokim glikemijskim indeksom nakon vježbanja (duže fizičke aktivnosti), na spisku se nalazi popis ovih proizvoda. Dodati ću sebi da prije treninga, ako se trebate riješiti masnoće, bolje je jesti heljdu i povrće koje ne sadrže škrob (za vrijeme treninga osjećate manje žeđi i žvakate se veselije).
Oooh! Hvala na dešifriranju i na informacijama! A ja sam samo radila pogrešnu stvar.
Superpro , ugljikohidrati s visokim glikemijskim indeksom jednostavno nisu kontraindicirani odmah nakon treninga, već su naprotiv potrebni i ZAHTEVNI
Ali malo je ALI!
Koji.
Objasnit ću primjerom: vaša težina = 80 kg, tada treba posaditi 80 grama ugljikohidrata s visokim glikemijskim indeksom (ako težite 90 kg, onda 90 grama) ne biste se trebali bojati. To je upravo ta brojka koja karakteriše vašu približnu opskrbu glikogenom u tijelu. To će odmah povećati razinu šećera u krvi, što će podrazumijevati niz pozitivnih aspekata: zaustavit će resintezu (propadanje) mišićnog tkiva snižavanjem razine hormona uništavača (karisol i adrenalin), i omogućiti će odmah obnavljanje glikogena. Pa ipak (čemu sam se i sam iznenadio kad sam pročitao jedan izvor) dodatno će poboljšati učinak sagorijevanja masti. Ali ta se brojka ne može premašiti. Budući da je odmah višak tih brzih ugljikohidrata "preraspodijeljen" na strane.
Pa, ako ste odmah popili Aminku na kraju vježbanja, tada se inzulin gotovo odmah oslobađa nakon uzimanja ove doze ugljikohidrata (s visokim glikemijskim indeksom), počinje ih transportirati izravno u mišiće!
Ugljikohidrati sa visokim glikemijskim indeksom (brzi) kontraindicirani su tokom dana (osim - odmah nakon vremena treninga).
Govoreći ruskim jezikom: ako ste pojeli ugljikohidrate s visokim glikemijskim indeksom, tada razina šećera u krvi upravo eksplodira, krv se počinje zgušnjavati u skladu s tim, problematično je pumpati još gušće krvi u tijelo po cijelom tijelu. Tada se oslobađa inzulin za neutralizaciju šećera (viskoznosti) u krvi. Ako je unos (brzih ugljikohidrata) bio odmah nakon vježbanja ili na kraju vježbanja, tada se brzi ugljikohidrati počinju pretvarati u glikogen mišića i jetre, a višak na strane (ako ste premašili brojku od dozvoljene. Ali tu je i jedna nijansa: kako ste dali sve od sebe na vježbi - tj. koliko je potrošeno glikogena. Možda ste imali restorativni ili osrednji trening u svakom pogledu, tada DOZVOLJEN BROJ MORA BITI ISPOD!
A ako je unos ugljikohidrata s visokim glikemijskim indeksom bio tijekom dana prije vježbanja, tada su najvjerojatnije oni odmah preraspodijeljeni na vaše strane s vjerojatnošću od 100%. Ovdje je važno jesti ugljikohidrate SA NISKIM GLIKEMIČNIM INDEKSOM tokom prve polovine dana (posebno ujutro!). Ovo će vam omogućiti da lagano podignete nivo šećera u krvi (nadoknadite potrošeni preko noći), što će pomoći tijelu da koristi ovu energiju u dužem vremenskom periodu (u odnosu na brze ugljikohidrate), a time tijelu ne daje naredbu da neutralizira šećer u krvi i čuvajući je u stranama.
PS: predstavljeni članak vrlo je kompetentan i POTREBAN je! Zaista će vam ovo pomoći U TIME da "prebacite preklopku" da napunite ili napunite energiju svih tjelesnih sustava bez da mu naštetite u obliku viška kilograma masti.
Sve ovisi o vašim ciljevima, naučite prebacivati ovaj preklopnik ovisno o njima!